По данным медицинской статистики киста яичника является одним из самых распространенных гинекологических заболеваний среди женщин репродуктивного возраста. Патология лечится медикаментозным и хирургическим путем. Выбор метода терапии зависит от вида кисты, ее размера, сопутствующих заболеваний. При наличии показаний операция проводится преимущественно лапароскопическим доступом. Такое решение позволяет радикально избавиться от проблемы и минимизировать риск возможных осложнений.
Восстановление после удаления кисты яичника продолжается 2-4 недели и во многом зависит от выбранного доступа и объема операции. На течение периода реабилитации влияют и иные факторы: соматические и гинекологические заболевания, возраст женщины. Важно знать, как протекает послеоперационный период в норме, чтобы вовремя заметить патологию и избежать развития осложнений.
Удаление кисты яичника проводится одним из двух вариантов:
- Лапароскопическая операция выполняется через небольшие разрезы в передней стенке живота. Все манипуляции проводятся специальным эндоскопическим инструментом. Свои действия хирург видит на мониторе, расположенном в операционной. Информация на монитор поступает с датчика, прикрепленного к эндоскопу;
- Лапаротомия предполагает разрез кожи и подлежащих тканей. При полостной операции врач визуально осматривает рану и проводит все манипуляции привычными инструментами.
Виды оперативного лечения кисты яичника.
Разница между полостной и лапароскопической операцией заключается не только во внешней эстетике. Гораздо большее значение придается состоянию внутренних органов после перенесенного вмешательства. От того, как прошла операция, во многом зависит восстановительный период. Выбранный доступ влияет и на репродуктивное здоровье женщины, а значит, определяет возможность материнства в будущем.
Особенности полостной операции:
- После разреза и ушивания тканей женщина некоторое время остается обездвиженной. Она не может вставать с постели в первые сутки из-за выраженного болевого синдрома и риска расхождения швов. Вынужденная иммобилизация увеличивает риск тромбоэмболических осложнений, повышает вероятность обострения хронической патологии сердца, легких, почек и других органов;
- При открытой операции врач не просто делает большой разрез, но и растягивает ткани в разные стороны, чтобы получить доступ к органам таза. Это дополнительная травма, усиливающая болевой синдром и удлиняющая сроки реабилитации;
- Во время лапаротомии внутренние органы соприкасаются с руками хирурга и инструментом. Матка, придатки и брюшина быстро пересыхают при контакте с воздухом. Все это провоцирует образование спаек, которые в перспективе могут привести к бесплодию.
Предполагается, что 95% полостных операций ведут к развитию спаечного процесса. Выраженность его будет различной и определяется индивидуальной реакцией женского организма.
Одним из негативных последствий лапаротомической операции может стать спаечный процесс.
Особенности лапароскопической операции:
- Минимальное повреждение тканей. Врач не делает большой разрез и не растягивает мышцы, чтобы получить доступ к яичнику. Все манипуляции проводятся специальным инструментом практически без повреждения здоровых органов;
- Нет риска высыхания тканей, соприкосновения с руками хирурга и операционным материалом. Уменьшается риск развития спаечного процесса;
- После лапароскопии пациентка может вставать с постели и ходить по палате спустя 6 часов. Ранняя активизация больного – лучшая профилактика тромбоэмболических осложнений и иных нарушений работы внутренних органов.
Сроки восстановления после полостной и эндоскопической операции будут различны. Реабилитация после лапароскопии занимает в среднем 2-3 недели. Восстановление после классической открытой операции длится 5-6 недель.
На сроки реабилитации во многом влияет поведение женщины после операции. Нужно соблюдать все рекомендации врача и знать, как вести себя после хирургического лечения, чтобы быстрее вернуться к активной жизни.
В хирургии принято выделять несколько стадий реабилитации:
Продолжительность – 3-5 дней.
В первые часы после удаления кисты яичника женщина находится в послеоперационной палате. В это время она обычно спит и восстанавливается после наркоза. Возможно появление умеренного головокружения, головной боли. Отмечается озноб и незначительное повышение температуры тела (до 37,5 градусов) – естественная реакция организма на перенесенный стресс.
После удаления кисты женщина находится в послеоперационной палате, где постепенно отходит от наркоза и перенесенного стресса.
После проведенной операции, согласно отзывам, многие женщины жалуются на тошноту и рвоту. Это обычное явление после наркоза, не требующее специальной терапии. Характерно появление жалоб и на боли в области послеоперационного шва. Болевой синдром хорошо купируется анальгетиками.
Операция на органах таза обычно проводится под интубационной анестезией. В первые сутки после удаления кисты отмечается саднение и боль в горле. Это не опасно, и в течение ближайших двух дней неприятные ощущения уйдут.
После завершения операции в ране может быть оставлена дренажная трубка для облегчения оттока отделяемого. Дренаж убирают на 2-е сутки при отсутствии осложнений.
Спустя 6 часов после лапароскопической операции женщине разрешается вставать с постели. Она начинает передвигаться по палате, может самостоятельно дойти до туалетной комнаты. Важно не перенапрягаться, общая слабость и головокружение будут сопровождать пациентку еще не менее суток. При ухудшении состояния стоит сообщить об этом врачу. После лапаротомии вставать с постели разрешается не ранее, чем через сутки.
Обработка швов проводится в стационаре ежедневно. Для профилактики воспалительных процессов применяются антисептические средства. Швы снимаются на 7-е сутки. Это не больно, но неприятно. Если был использован рассасывающийся материал, швы убирать не нужно.
Отличительной чертой лапароскопического удаления кисты яичника является отсутствие грубых шрамов. После операции остаются почти незаметные следы на животе.
Следы от проколов после лапароскопии небольшие, и при правильном последующем уходе раны быстро заживают.
В случае полостного вмешательства на коже остается шрам. Фото представлено ниже:
После удаления кисты яичника рекомендуется носить эластические чулки не менее 5 дней. Компрессионное белье надевается и во время операции. Такая тактика снижает риск развития тромбоэмболических осложнений (в том числе с летальным исходом).
Наблюдение в стационаре после лапароскопии продолжается до 3-5 дней. В ряде случаев женщина может быть отпущена домой в день операции. После полостного вмешательства выписывают домой спустя 7-10 дней. При развитии осложнений лежать в больнице придется несколько дольше.
Перед плановой госпитализацией важно выяснить, что можно взять с собой в стационар. Список можно получить в приемном покое. Обязательно понадобятся средства личной гигиены, сменная одежда, вторая обувь.
Продолжительность – до 3 недель.
После выписки из стационара женщина остается на больничном до 7 дней и более. Продолжительность больничного листа определяется объемом оперативного вмешательства, наличием осложнений и иными факторами.
Общие рекомендации в позднем послеоперационном периоде:
- Соблюдение диеты. Рекомендуется придерживаться щадящего питания не менее 2 недель после хирургического вмешательства;
- Половой покой. В первые 2 недели после лапароскопической операции заниматься сексом не рекомендуется. После лапаротомии половая жизнь попадает под запрет на месяц. Возобновить интимные отношения можно спустя указанный срок, но лучше предварительно попасть на консультацию к гинекологу и убедиться в отсутствии осложнений;
- Физический покой. После операции в течение 3-4 недель нельзя поднимать тяжести (более 3 кг), заниматься спортом, перенапрягаться. Физические нагрузки грозят развитием кровотечения и расхождением швов;
- После операции в течение месяца не рекомендуется загорать, посещать солярий, баню, сауну. Не следует плавать в бассейне и принимать ванну;
В течение месяца после удаления кисты яичника нельзя находиться на открытом солнце, принимать другие тепловые процедуры, плавать в бассейне.
- Особое внимание уделяется гигиеническим процедурам. Рекомендуется ежедневно принимать душ и подмываться средствами для интимной гигиены. Не следует пользоваться мылом – оно высушивает слизистую оболочку влагалища и нарушает микробный пейзаж, что приводит к развитию молочницы и бактериального вагиноза;
- Ношение эластического бандажа. Правильно подобранный бандаж ускоряет заживление швов, уменьшает боль и способствует восстановлению мышечного корсета. Носить бандаж следует 1-2 недели.
Все эти рекомендации позволят женщине быстро восстановиться после операции и вернуться к привычному образу жизни.
Продолжительность – после 3 недель.
В это время женщина возвращается к привычному ритму жизни без существенных ограничений. Разрешаются физические нагрузки, но с постепенным усилением интенсивности упражнений. Рекомендуются занятия йогой, лечебной гимнастикой. В отдаленном послеоперационном периоде также решается вопрос о планировании беременности или назначаются высокоэффективные средства контрацепции.
После операции отмечается появление таких проблем:
- Болевой синдром. Боль – естественный спутник операции. Травмированные ткани будут болеть в течение 3-7 дней. Дискомфорт локализуется внизу живота, реже в промежности, пояснице, боковых отделах. Интенсивность ощущений будет постепенно спадать. Для купирования боли в первые дни назначаются анальгетики. После выписки из стационара возможность применения обезболивающих средств должна быть согласована с лечащим врачом;
- Лихорадка. Повышение температуры тела до субфебрильных цифр отмечается в первые сутки после операции. Далее состояние женщины нормализуется, озноб и другие симптомы лихорадки уходят;
- Задержка стула. Любое вмешательство на органах таза грозит развитием пареза кишечника и нарушением пассажа каловых масс. После полостной операции вероятность такого исхода выше. Запор сопровождается болью в боку и в нижней части живота, тошнотой. Улучшение состояния наступает на 2-5-е сутки;
Иногда после операции женщина может испытывать затруднение опорожнения кишечника.
- Метеоризм. Отхождение газов является распространенным последствием операции на органах таза. Сопровождается вздутием живота. Проходит самостоятельно в течение двух недель;
- Выделения. После операции отмечается появление кровянистых (алых, коричневых) выделений из половых путей. Они сохраняются в течение 5-10 дней, после чего исчезают. Рекомендуется пользоваться впитывающими прокладками.
Первые месячные после операции приходят в срок или с некоторой задержкой – через 25-35 дней. Они могут отличаться от нормальной менструации – быть скудными или обильными, болезненными. На фоне гормонального сбоя месячные могут приходить нерегулярно. Восстановление цикла происходит в течение 3-6 месяцев.
- Отсутствие менструации. Если месячные не начинаются спустя 30-35 дней после операции, нужно обратиться к врачу;
- Очень обильные и длительные менструации;
- Сильная боль во время месячных;
- Межменструальные кровянистые выделения.
При появлении таких симптомов нужно пройти обследование у гинеколога.
Менструальный цикл может восстановиться уже в первый месяц, и тогда овуляция случится через 2 недели после операции. Теоретически женщина может зачать ребенка в этот момент, однако торопиться не стоит. Планировать беременность можно спустя 3-6 месяцев после лапароскопии и через 6-12 месяцев после лапаротомии. При развитии осложнений зачатие ребенка откладывается на больший срок.
Перед планированием беременности рекомендуется:
- Пройти обследование у гинеколога, в том числе сделать УЗИ малого таза;
- Начать прием фолиевой кислоты (за 3 месяца до предполагаемого зачатия ребенка);
После перенесенной операции на яичнике перед планированием беременности женщина должна начать курс приема фолиевой кислоты (витамин В9).
Благоприятное течение реабилитационного периода – залог благополучной беременности в будущем.
Если операция на яичнике была проведена по поводу эндометриоза, не стоит затягивать с зачатием ребенка. Эндометриоидные кисты склонны к рецидиву, и в дальнейшем может потребоваться повторная операция.
В первые сутки после операции разрешается принимать только жидкий бульон. На второй день при стабильной работе кишечника допускается пюреобразная пища. С третьих суток меню расширяется за счет каш, протертых овощей, паровых котлет.
В первый месяц после операции рекомендуется:
- Ограничить употребление жареной, острой и пряной пищи. Нельзя кушать острые блюда, добавлять большое количество соли;
- Добавлять в меню блюда, приготовленные на пару;
- Питаться часто – 6 раз в день, грамотно распределяя объем пищи в течение суток. Первый завтрак и обед могут быть плотными, второй завтрак и полдник – легкими. Ужин должен быть за 2 часа до сна;
- После операции можно есть отварное мясо и рыбу, каши, кисломолочные продукты, овощи, фрукты и зелень при хорошей переносимости. Не рекомендуется употреблять мясо и рыбу жирных сортов, полуфабрикаты, копчености, выпечку, сладости, кофе и алкоголь.
После удаления кисты яичника следует воздержаться от кофе, алкогольных напитков, копченостей, жирных и жареных блюд, кондитерских изделий.
Через 4-6 недель после операции можно вернуться к привычному рациону.
Негативные последствия удаления кисты яичника:
- Тромбоэмболические осложнения;
- Кровотечение во время операции или в раннем послеоперационном периоде;
- Инфицирование раны и развитие воспалительного процесса;
- Расхождение и нагноение швов;
- Формирование подкожной гематомы;
- Парез кишечника и нарушение его проходимости;
- Спаечный процесс, ведущий к появлению хронической тазовой боли и бесплодию.
О развитии осложнений говорят такие симптомы:
- Сильная боль внизу живота;
- Задержка мочи;
- Отсутствие стула и газов;
- Кровотечение из половых путей;
- Падение артериального давления;
- Появление необычных выделений из влагалища;
- Одышка или сильный кашель;
- Тошнота и многократная рвота;
- Повышение температуры тела более 38 градусов.
Если у женщины сильно повышается температура тела — это сигнал, говорящий о развитии осложнений после операции.
При появлении любого из перечисленных симптомов следует как можно скорее обратиться к врачу.
Особого внимания заслуживают последствия перенесенного во время операции наркоза. Многие женщины опасаются, что после введения препаратов возникнут необратимые осложнения со стороны головного мозга и всей нервной системы. Возникают страхи о том, что наркоз приведет к потере памяти, снижению интеллекта, падению работоспособности. В современной гинекологии такие осложнения крайне редки. Применение качественных средств для наркоза и тщательное обследование пациентки перед операцией позволяет свести вероятность подобных последствий к минимуму.
В норме женщина выходит из наркоза вскоре после завершения операции. В первые часы наблюдается слабость, сонливость, головокружение – естественная реакция организма на применяемые препараты. Возможно появление тошноты, рвоты, головной боли. Все неприятные симптомы стихают в течение первых суток. Выраженность последствий зависит от используемых препаратов и индивидуальной реакции организма.
Для ускорения реабилитации и профилактики развития осложнений назначаются такие препараты:
- Антибиотики для снижения риска инфекционного заражения;
- Обезболивающие средства для купирования болевого синдрома;
- Нестероидные противовоспалительные препараты при высокой температуре тела;
- Ферменты для профилактики появления спаек. С этой же целью назначаются физиопроцедуры;
- Другие средства для симптоматической терапии.
После выписки из стационара рекомендуется прием гормональных препаратов курсом на 3 месяца. Назначаются комбинированные оральные контрацептивы с содержанием этинилэстрадиола 30 мкг (Ярина, Регулон, Линдинет 30 и другие). Прием гормонов позволяет не только восстановить менструальный цикл, но и защищает от нежелательной беременности в этот период. Если женщина не планирует зачатие ребенка, она может продолжить прием противозачаточных таблеток спустя 3 месяца.
После выписки женщине рекомендовано продолжить свое лечение комбинированными оральными контрацептивами, содержащими этинилэстрадиол.
После удаления эндометриоидной кисты яичника может быть назначена иная гормональная терапия для устранения оставшихся очагов и профилактики рецидива болезни. Курс лечения составляет 3-6 месяцев.
Хирургическое лечение кисты яичника не гарантирует того, что она не появится вновь. Если факторы, способствующие росту образования, не устранены, опухоль может вырасти на том же месте или в другом яичнике. Важно регулярно наблюдаться у гинеколога и проходить УЗИ не реже одного раза в год. Такая тактика позволит заметить повторное появление кисты яичника и принять необходимые меры.
источник
Полагать, что все кистозные новообразования яичников безобидны – неправильно. Есть группа кист, которые не только не исчезают самостоятельно, но и не подаются лечению с помощью лекарств. В этом случае назначается операционное лечение. Операция выполняется как лапароскопическим, так и лапаротомическим способом. Лапаротомия – это операционный метод, в рамках которого для доступа к органам малого таза необходимо сделать разрез, причем относительно большой.
По своей сути лапаротомия – это вмешательство полостного характера, радикальный метод решения многих патологий яичников, в том числе и кисты.
Вмешательство заключается в рассечении тканей верхней части брюшины с помощью классических видов хирургических инструментов.
Несмотря на то, травматичность тканей при этой операции больше, чем при лапароскопии, лапаротомию некоторых случаях использовать просто необходимо.
Лапаротомия может выполняться с помощью следующих техник:
- Цистэктомия – киста удаляется путем вылущивания, при том здоровые ткани не затрагиваются. Функции органа и функция репродукции сохраняются.
- Резекция – удаление новообразования вместе с частью пораженного органа. Такое вмешательство проводят при крупном размере кисты, а также при глубоком расположении патологического очага.
- Овариэктомия – резекция всего яичника и кисты на нем.
- Аднексэктомия – иссечение кистозного образования, яичника и маточной трубы. Эту методику применяют при значительном разрушении тканей яичника, а также при возможном развитии раковых новообразований.
- Гистерэктомия – удаление яичника и матки. Назначается при онкологии или при высоком риске развития онкологического процесса.
Все эти методики преследуют одну цель — устранить патологии яичников. Выбор способа остается за врачом.
Лапаротомическое вмешательство требуется в следующих случаях:
- большой объем кистозного нароста;
- патология сопровождается гнойным образованием;
- киста локализуется в тканях органа (глубоко) и отрицательно сказывается на функциях;
- осложненные кисты – перекрут ножки или нарушение целостности капсулы;
- спайки;
- изменения онкологического характера.
- У хирурга есть возможность внимательно осмотреть органы малого таза, клетчатку и лимфоузлы, что быть исключить различные осложнения, включая раковые опухоли.
- Иссечь кисту можно полностью и при этом не нарушить ее целостность. Это вмешательство не допускает попадание гноя или жидкости.
- Если в процессе операции специалист обнаруживает миому матки, ее также можно удалить без риска развития кровотечения.
Важно! При своевременном лечении патологий яичника можно избежать осложнений, которые могут привести к полному удалению органа.
За 24 часа до операции пациентка должна воздержаться от употребления тяжелой пищи, лучше питаться легкими супчиками. За 9 часов до операции разрешено пить только воду. Непосредственно перед вмешательством кишечник женщины должен быть очищен с помощью клизмы. Эти рекомендации необходимо соблюдать для того, чтобы операция прошла быстрее, качественнее и при этом не возникло осложнений.
Лапаротомию при кисте яичника проводят в середине менструального цикла женщины, в этот период визуально возможно обнаружить причину, которая провоцирует отсутствие овуляции, оценить функциональность яичника, и проверить состояние эндометрия.
Важно! За три дня до начала менструации, а также во время нее любые хирургические манипуляции запрещены, поскольку возможна большая кровопотеря и риск инфицирования тканей.
Не менее чем за 2 дня специалист назначает женщине следующие виды исследований:
- анализ крови и мочи;
- анализ не определение группы крови;
- коагулограмму;
- ЭКГ;
- МРТ.
Все эти данные необходимы специалисту для проведения успешной операции и исключения осложнений.
Операция проводится под общей анестезией. Хирург обрабатывает кожу в предполагаемом месте разреза обеззараживающим средствами, затем горизонтально разрезает нижнюю часть брюшины. Затем раздвигает ткани, получая доступ к области поражения, и иссекает новообразование.
В обязательном порядке новообразование отдается на гистологию, а врач осматривает близлежащие ткани и органы для обнаружения аномальных изменений. Если в ходе операции будут найдены другие патологии, возможно, потребуется полное удаление яичников.
Важно! Если во время гистологического исследования выясняется, что киста раковая, операция по резекции яичника проводится в экстренном порядке.
Во избежание кровотечения, сосуды во время операции перевязываются или прижигаются. Поскольку ткань яичника очень тонкая, швы на срезе накладываются осторожно. Если лапаротомия проводится из-за разрыва новообразования или гнойного процесса в нем, дренажные трубки оставляются на пару дней, чтобы жидкость с гноем выводилась наружу.
Поскольку лапаротомия кисты яичника относится к категории несложных операций, ее продолжительность занимает не более часа. В среднем операция длится минут 40.
Безусловно, каждый случай индивидуален. Если операция прошла без осложнений и восстановительный период проходит гладко, больничный лист можно закрыть через 2 недели. Чтобы восстановиться, необходимо около 3 месяцев, но приступить к работе женщина может уже через 15-20 дней.
В течение 4-5 дней женщина должна оставаться под наблюдением врача. В первые дни послеоперационного периода возможны болевые ощущения в области проведенной операции, и чтобы их снизить врач назначает обезболивающие средства. Чтобы избежать запоров, в первые трое суток рекомендуется строгая диета. Швы снимают на 7-8 день поле операции.
Рекомендации в восстановительный период следующие:
- не опускать намокания швов, пока врач не разрешит;
- в течение месяца не принимать ванны, а купаться исключительно под душем;
- соблюдать сбалансированную диету;
- не поднимать тяжести и исключить тяжелые физические нагрузки;
- не менее чем на месяц отказаться от половых контактов.
Очень важно соблюдать все предписания врача и в точности принимать прописанные им медикаменты.
Выделения в течение недели после вмешательства — это нормально. Сначала они напоминают менструацию, а через пару дней трансформируются в мазню, в дальнейшем, еще максимум пару недель, выделения могут быть слизистыми или желтоватыми, боли и неприятного запаха быть не должно.
Важно! Зеленые или коричневые выделения, сопровождающиеся болью и неприятным запахом – очень веская причина для обращения к врачу.
При успешно проведенном вмешательстве менструация чаще всего приходит в срок, но иногда в первом цикле может наблюдаться небольшая задержка. Если операция сопровождалась осложнениями, менструация может отсутствовать несколько циклов подряд.
Если задержка длится более 3 месяцев, возможны следующие причины:
- сбои гормонального характера;
- резкое похудение;
- начало климакса – операция может спровоцировать преждевременный климакс;
- наличие осложнений, связанных с халатностью врачебного состава.
Если задержка менструации вызвана стрессом или резким похудением, то как только пациентка восстановит вес и пропьет курс успокоительных средств, цикл должен нормализоваться.
Если произошел гормональный сбой, потребуется прием препаратов, нормализующий его. Это может растянуться до полугода.
источник
Болезненные ощущения, дискомфорт в нижней части живота, сбой менструального ритма, расстройства мочеиспускания — только некоторые симптомы появления новообразования на органе, ответственном за вызревание яйцеклетки. Киста яичника представляет собой полость, заполненную жидкостью. Образование имеет склонность к увеличению в размере. Часто ножка кисты перекручивается, а капсула, заполненная жидкостью, лопается, провоцируя перитонит. Чтобы избежать подобных осложнений, а также улучшить состояние женщины, назначается малоинвазивная или полостная операция по удалению кисты яичника.
Во многих случаях новообразование, появившееся на яичнике, не причиняет женщине беспокойства. 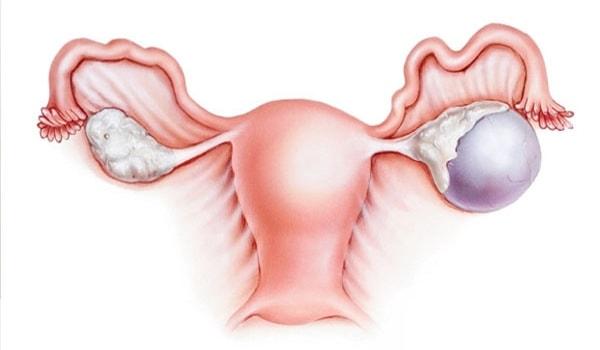
Женщине, обратившейся за помощью, проводят исследование кисты яичника, определяют ее разновидность. Только после этого врач назначает способ удаления. При этом специалистом принимаются во внимание такие факторы:
- общее состояние пациентки;
- причина появления кисты;
- размер и вид новообразования;
- риск возникновения осложнений во время и после операции.
Оперативное вмешательство проводится, чтобы сохранить здоровым яичник, удалив кисту вместе с ее содержимым. Во время процедуры удается исключить или подтвердить наличие онкологического процесса, а также выявить причину возникновения кисты.
Удаление кисты возможно двумя способами. Часто назначается малоинвазивное вмешательство. При лапароскопии опухоль иссекают через небольшие разрезы в стенке брюшины. Такое лечение целесообразно, когда киста небольших размеров, подтвержден ее доброкачественный характер.
К полостной операции прибегают при больших размерах новообразования. Такое хирургическое вмешательство показано, когда:
- киста не исчезает после консервативного лечения более 3 месяцев, стремительно прогрессирует;
- опухоль возникает в период угасания репродуктивной функции;
- выявлено нагноение или перекручивание ножки кисты, кровоизлияние в ее полость, разрыв капсулы;
- существует подозрение, что патология имеет злокачественный характер.
Важно! Резекция яичника проводится таким образом, чтобы минимизировать ущерб здоровым тканям детородного органа.
Любое хирургическое вмешательство имеет список противопоказаний. Это же правило касается и полостной операции по удалению кисты яичника. Процедура не проводится в случае, если пациентка имеет проблемы гематологического характера (гемофилию, иные заболевания крови).
К числу других противопоказаний для операции по удалению кисты причисляют:
- гипертоническую болезнь;
- сахарный диабет;
- острую сердечную недостаточность;
- инфекции и хронические патологии органов дыхания;
- онкологические заболевания мочевыводящих и половых органов, терапия меланомы.
Перед удалением новообразования пациентка должна пройти тщательную диагностику. Она помогает выявить возможные заболевания, которые могут препятствовать операции. В список обязательных диагностических процедур входят лабораторные и аппаратные методы исследования.
Женщине перед операцией назначают общий и биохимический анализ крови. Клиническое исследование позволяет выявить уровень гемоглобина, установить наличие заболеваний воспалительного характера и инфекционной природы даже при отсутствии симптоматики.
Биохимия оценивает функциональное состояние внутренних органов и систем. Коагулограмма перед операцией делается для определения свертываемости. Обязательно устанавливают группу крови, наличие резус-фактора у пациентки. Чтобы исключить патологию мочевыводящей системы женщина сдает общий анализ мочи.
Перед удалением кисты яичника необходимо пройти кардиограмму. Пациентке назначают ультразвуковое исследование органов малого таза. В некоторых случаях необходимо сделать магнитно-резонансную томографию.
Пациентка должна пройти консультацию терапевта. При наличии экстрагенитальных патологий необходимо обследоваться и у других специалистов, чтобы избежать ухудшения состояния в ходе операции и после хирургического вмешательства.
Важно! Курящим дамам врачи настойчиво рекомендуют отказаться от сигарет за 2-3 недели до процедуры и воздерживаться от них в период восстановления.
Накануне вмешательства по удалению кисты женщине рекомендуется отказаться от еды и напитков. Вечером перед операцией необходимо очистить кишечник. Для этого можно принять слабительное, сделать клизму (эта же процедура повторно проводится утром).
Незадолго до начала операции женщине делают премедикацию — вводят успокоительные препараты. 
Полостное вмешательство делается под общей анестезией. Пациентка находится в состоянии сна, ничего не чувствует. Боли в области разреза ее не беспокоят, пока действует анестезия.
Начинается операция с обработки операционного поля – низа живота – антисептическим раствором. Это позволяет избежать проникновения внутрь брюшной полости патогенов.
Алгоритм удаления кисты таков:
- Хирург слой за слоем разрезает кожу, подкожную жировую клетчатку, мышечный слой и брюшину, получая доступ в брюшную полость. Зачастую применяют нижнюю серединную лапаротомию, в этом случае разрез делают от пупка к лобку. Иногда врачи прибегают к рассечению над областью лобка, в месте расположения складки живота (как при кесаревом сечении).
- Хирургом разводятся в стороны края раны, производится тщательное обследование органов. Врач должен убедиться, что в брюшной полости не развиваются процессы, которые могли остаться незамеченными при обследовании. Иногда при осмотре выявляют рак матки, злокачественные опухоли расположенных рядом органов.
- Затем переходят к основному этапу операции — удалению кисты. Если новообразование имеет небольшой размер, то иссекают только маленький фрагмент ткани яичника. Когда киста разрослась настолько, что окутывает практически весь орган, необходимо полное его удаление.
- На завершающем этапе края брюшной стенки ушиваются. В рану временно устанавливают дренажи.
- Изъятое новообразование и фрагмент яичника помещают в пластиковый контейнер и отправляют на гистологическое исследование.
Операция по поводу удаления кисты яичника считается несложной. Обычно она длится около 40 минут. Но если обнаружено образование крупных размеров или онкологическая опухоль с метастазами, требуется больше времени. Врачам приходится убирать пораженную трубу, близлежащие лимфоузлы.
Во многих случаях женщинам назначают лапароскопическое лечение кисты. Эта малоинвазивная операция проводится под общим наркозом пациенткам, которые планируют беременеть после удаления кисты, а также при небольших размерах образования.
Эндоскопическая методика обладает некоторыми преимуществами по сравнению с полостной операцией:
- низкая степень травматизации тканей;
- отсутствие необходимости длительного пребывания в стационарных условиях;
- короткий восстановительный период;
- практически незаметные шрамы в местах проколов.
В ходе операции методом лапароскопии в брюшную полость женщины закачивается газ. После этого через 2 или 3 прокола внутрь вводят хирургический инструмент, оснащенный лазером или электрокоагулятором, а также видеокамерой. Изображение с нее подается на монитор, находящийся в операционном зале.
При иссечении кисты с фрагментом яичника восстановительный период длится до 2 недель. Если проводится полное удаление органа, для реабилитации понадобится от 6 до 8 недель. 
Это связано с риском развития возможных осложнений после удаления кисты. Наиболее опасное из них — закупорка легочной артерии тромбом (эмболом). У женщин может начаться нагноение раны, внутреннее кровотечение. Иногда расходятся швы. Избежать подобных последствий позволяет применение высокоэффективных препаратов и использование в раннем послеоперационном периоде специального оборудования.
Многие женщины замечают болезненность послеоперационной раны после того, как прекращается действие наркоза. Пациентки жалуются на першение в горле, сухость во рту, подташнивание, легкий озноб. Эти ощущения считаются нормальными и не требуют лечения.
Чтобы не спровоцировать расхождения швов, рекомендуется соблюдать постельный режим на протяжении 1-2 дней. Этого времени достаточно, чтобы края раны начали срастаться. 
С момента перевода из реанимации в палату гинекологического отделения начинается реабилитационный период. Нагрузки на мышцы брюшного пресса должны постепенно возрастать. Но слишком резко и усердно тренировать их не нужно — может развиться грыжа. Тогда понадобится повторная операция.
Хирургическая процедура провоцирует снижение синтеза гормонов. Так реагирует железа на операцию, которая приводит к уменьшению объема тканей яичника. В органе хранятся яйцеклетки. Ежемесячно из 200-300 тысяч активизируются лишь 3-4, а вызревает только 1. Операция снижает количественное содержание женских половых клеток и уменьшает срок, на протяжении которого возможно зачатие.
Травмированный вследствие хирургической процедуры орган не способен с прежней активностью вырабатывать гормоны. Ответной реакцией становится усиленный синтез гипофизом и гипоталамусом лютеинезирующего и фолликулостимулирующего биологически активного вещества. Под их влиянием яичник восстанавливает свою функцию, начинает продуцировать собственные гормоны.
Важно! Чтобы преодолеть гормональный сбой и наладить нормальную работу половой системы, организму требуется до 2 месяцев.
Женщинам не стоит пугаться, заметив кровянистые выделения уже через день после операции. Месячные — ответ организма на вторжение. Овуляция может наступить спустя 2-3 недели, а цикл постепенно придет в норму.
Операция, при которой была удалена часть яичника, не влияет на способность женщины к зачатию. 
Когда хирургическая манипуляция преследует цель простимулировать яичник при поликистозе, срок, отведенный для зачатия, меньше. Желательно, чтобы беременность наступила на протяжении полугода после проведения процедуры. Позже капсула органа снова становится слишком плотной, яйцеклетка не может пройти сквозь нее наружу.
Образование кисты на яичнике далеко не всегда требует направления женщины на операцию. Симптомы и лечение зависят от размеров и вида новообразования. Если оно небольшое и вызвано нарушением эндокринного характера, гинеколог может назначить консервативное лечение. Его основа — заместительная терапия гормональными препаратами.
Но если происходит быстрый рост, разрыв кисты или превращение ее в злокачественное образование, операция обязательна. Это может быть лапароскопия или вмешательство с открытым доступом к яичнику.
источник
Киста яичника – это новообразование доброкачественного характера, развивающееся на поверхности органа. Внешне оно напоминает пузырек или капсулу, наполненную жидкостью. Заболевание неопасно для жизни женщины, но может спровоцировать ряд серьезных осложнений.
Заболевание может протекать без выраженных симптомов, а может сопровождаться болями в области органов малого таза, расстройством менструального цикла и частыми позывами к мочеиспусканию.
Причина развития кистозного образования – гормональный сбой в организме, при котором процесс выхода неоплодотворенной яйцеклетки из организма протекает неправильно. Предпосылками для развития кисты могут стать следующие факторы:
- заболевания эндокринной системы;
- наследственность;
- депрессивные состояния;
- голодание;
- неправильно подобранная схема оральной контрацепции;
- раннее половое созревание в анамнезе;
- заболевания, подавляющие фертильность;
- множественные аборты;
- повышенный ИМТ (индекс массы тела);
- инфекционные и воспалительные процессы в органах тазовой области;
- нерегулярная интимная жизнь;
- досрочное прерывание лактации.
Все кисты можно поделить на два типа:
Функциональное доброкачественное образование имеет временный характер и проходит без стороннего вмешательства. Аномальное новообразование требует лечения. На начальной стадии развития применяют медикаментозную коррекцию состояния. На поздних стадиях и при возникновении осложнений требуется удаление кисты яичника.
Исходя из особенностей клеточной структуры кисты и локализации, выделяют несколько видов образований:
- фолликулярные (возникают в результате неправильного созревания фолликула);
- желтотелые (развивается из-за дисбаланса эстрогенов в организме);
- дермоидные (включает в себя частички зародышевых тканей);
- эндометриоидные (разрастаются в глубинные ткани яичника);
- серозные (представляют собой капсулу эпителия с серозным содержимым);
- параовариальные (развиваются на границе маточной трубы и яичника);
- гормонопродуцирующие (такие кисты генерируют собственные гормоны и часто переходят в злокачественную форму);
- муцинозные (включает в себя слизистую субстанцию и может переродиться в злокачественную опухоль, спровоцировать перитонит брюшной полости).
Лечение кисты может проводиться консервативным и оперативным способом. Тактика лечения зависит от типа новообразования и стадии его развития.
1. Лапароскопическая методика. Ее используют при плановых операциях. Вмешательство проходит под общим наркозом. Операция относится к щадящим методам, так как хирург организует доступ к органу за счет нескольких небольших проколов, через которые вводит инструменты. Ход операции контролируют за счет оптического прибора, который тоже вводят через прокол.
2. Полостная методика. Такая операция по удалению кисты яичника показана в экстренных ситуациях. Вмешательство проходит под местной анестезией. В нижней части живота хирург формирует доступ в виде разреза, затем выводит яичник на поверхность и иссекает новообразование. Поврежденная часть яичника ушивается, а на брюшной разрез накладывается косметический шов. Операция длится не более 40 минут.
ВНИМАНИЕ! После операции иссеченную кисту отправляют на анализ, чтобы исключить вероятность развития раковых клеток.
Если у пациентки ранее не была диагностирована киста, а размер новообразования подразумевает выжидательную тактику, больную ставят на врачебный контроль и назначают оральные средства контрацепции.
Медикаментозное лечение возможно лишь при малых кистозных новообразованиях и у пациенток в стадии менопаузы.
Если со временем регрессия развития кистозного тела не наступает, врач уведомляет пациентку о необходимости хирургического вмешательства. В этом случае выбирают метод: полостная операция или лапароскопия. Кисту могут удалить локально. Но если новообразование проросло в ткани здорового органа или диагностирован поликистоз, хирург может удалить яичник и матку.
Послеоперационный период длится две недели. А уже через месяц пациентка может вернуться к привычному образу жизни.
После удаления кисты женщине показаны:
- физиопроцедуры;
- гормональная терапия;
- лечебная диета;
- лазерная терапия.
Необходимо избегать физических нагрузок и переутомления. Половую жизнь можно возобновлять через 4 недели после операции.
ВНИМАНИЕ! При малоинвазивном вмешательстве (лапароскопия) срок реабилитации меньше. Выписка пациентки может состояться уже через сутки после удаления кисты.
Осложнения при лапароскопии – редкое явление. Возможно появление неприятных симптомов временного характера: приступы тошноты и рвоты, слабость и небольшое воспаление в области проколов.
- спайки;
- инфицирование;
- бесплодие;
- снижение либидо (при удалении яичника).
Гормональный дисбаланс после операции может спровоцировать депрессию и бессонницу.
источник
Хирургическое удаление кисты яичника – самый действенный способ решения проблемы, ведь медикаменты в этом случае, чаще всего, бессильны. Консервативное лечение малоэффективно или дает лишь временный результат. Операция позволяет удалить образование, сохранив репродуктивную функцию, а также избежать риска развития злокачественных клеток.

Показания к операции по удалению кисты яичника:
- ярко выраженный болевой синдром;
- стремительное увеличение кисты до размеров более 10 см;
- сильное сдавливание сосудов и внутренних органов, влияющие на их работу;
- проведенная гормонотерапия оказалась не эффективной.
При опробованном и не оправдавшем себя консервативном лечении остается один способ решения проблемы – операция.
Существует несколько видов хирургического вмешательства и все они имеют свои особенности, подобрать оптимальный метод в конкретно сложившейся ситуации может специалист, опираясь на результаты проведенных анализов и диагностических исследований.
Именно от подготовки зависит эффективность лечения, правильный выбор методики и скорость восстановления после операции.
Правильная подготовка включает в себя:
- Нормализация веса. Снижение количества жировых отложений улучшит доступ к необходимой локации, позволит осуществить необходимые манипуляции и сократит время восстановления после манипуляции. Для достижения снижения массы тела необходима диета и спортивные занятия (физическая нагрузка – щадящая, недопустим дискомфорт и боль в области яичника после занятия).
- Рекомендован ежедневный прием сорбентов в течение 5 суток перед операцией (если манипуляция плановая).
- Питание преимущественно жидкими блюдами за 3-4 дня до операции, из рациона исключить продукты, провоцирующие вздутие кишечника.
- Очищение кишечника (клизма).
- Удаление волос.
Кроме общих подготовительных мер проводятся и медицинские исследования. Подготовительные мероприятия:
- анализ крови – биохимический, клинический;
- анализ мочи – клинический;
- анализ крови на свертываемость;
- гинекологическое УЗИ;
- анализ на ВИЧ, ЗППП.
После проведенных манипуляций на этапе подготовки, можно приступать к хирургическому вмешательству – удалению кисты яичника.
Существует несколько методов удаления кисты яичника. Основные отличия – это способ проникновения к образованию (лапароскопия или полостная операция) и количество удаленной ткани (только киста, образование с частью яичника, иссечения яичника полностью). Выбор методики зависит от многих факторов, рассмотрим особенности каждой операции в целом.
- Лапароскопическое удаление кисты яичника – малоинвазивное вмешательство, не требует вскрывания брюшной полости, а осуществляется через небольшие отверстия с помощью лапароскопа. Отличается самым коротким восстановительным периодом и минимальными рисками осложнения.
- Полостная операция. Применяется в ситуациях, когда необходим хороший обзор, или же содержимое образования попало в брюшину (нарушение целостности кисты), открылось кровотечение.
Методики по удалению кисты:
- Кистэктомия – удаление кисты без травмирования яичника. Проводится как лапароскопическим, так и полостным способами. Репродуктивная функция сохраняется, яичник восстанавливается после операции.
- Резекция яичника. Методика, заключающаяся в частичном удалении органа вместе с кистой. Способ оправдан в случае опухолевых процессов, но в современной медицине применяется очень редко, так как предполагает неприятные последствия органа.
- Овариоэктомия – хирургическое вмешательство, заключающееся в полном иссечении яичника вместе с кистой. Применяется очень редко в тех случаях, когда размещение и размеры образования не оставляют шансов провести операцию более щадящим методом или существует угроза для жизни пациентки.
Радикальное решение проблемы отображается в виде таких последствий, как утрата репродуктивной функции, нарушения гормонального фона с различными осложнениями, но порой избежать его не представляется возможным.

Для лучшего обзора в полость нагнетают углекислый газ – это позволяет приподнять переднюю стенку брюшины. Для удаления кисты большого размера, она помещается в герметичный мешок, там опорожняется и безопасно извлекается из тела.
Лапароскопия очень часто применяется на современном этапе развития медицины как самый атравматичный метод с коротким периодом восстановления. Пациентка может самостоятельно ходить через несколько часов после операции. Выписать из стационара женщину можно на 2 сутки (в зависимости от самочувствия).
- небольшие разрезы;
- минимальный риск инфицирования в пост операционном периоде;
- быстрое восстановление;
- незаметные рубцы;
- минимальный дискомфорт и незначительные боли;
- небольшое количество ограничений после операции.
Лапароскопическое вмешательство может заключаться в извлечении кисты (резекция кисты, кистэктомия, вылущивание) или иссечении образования вместе с яичником (аднексэктомия, овариоэктомия).
Полное иссечение органа оправдано лишь при менопаузе или высоком риске развития злокачественных клеток, во всех остальных случаях специалист должен приложить все усилия для сохранения ткани яичника.
Даже ситуации, когда кистозные ткани прорастают в яичник и полностью замещают его, необходимо обеспечить сохранение хотя бы незначительного количества клеток органа – это даст шанс на реабилитацию и уменьшит количество осложнений.
При возникновении кровотечения иногда применяют прижигание тканей и сосудов – это действенный способ, но он имеет серьезный недостаток. Агрессивно обработанные ткани дольше восстанавливаются или же вовсе отмирают. Это равносильно уничтожению органа, хотя для пациентки это малозаметно – здоровый яичник постепенно получит большую нагрузку и будет работать с удвоенной силой.
Самым безопасным способом извлечения кисты признан тот, который не нарушает ее целостности. Особенно важно использовать его при муцинозной, дермоидной, папиллярной кистах и цистаденоме.
Иссечение очагов эндометриоидной кисты требует кропотливой работы – следует удалить как можно больше локаций, иначе операция будет не эффективной.
Еще одним преимуществом лапароскопии признана многофункциональность – кроме удаления кисты во время вмешательства можно провести мониторинг – проверить проходимость фаллопиевых труб, удалить миоматозные узлы, разделить спайки.
Несмотря на малоинвазивность операции она, как и все другие способы лечения имеет свои минусы. Осложнения при лапароскопии колеблются в пределах 1-10% и зависят от уровня компетентности врача и соблюдении рекомендаций в послеоперационном периоде.
Возможные последствия удаления кисты яичника методом лапароскопии;
- Травмы сосудов, мягких тканей, внутренних органов. Самое частое осложнение, обусловлено тем, что образование кисты влияет на изменение типичного расположения внутренних органов и возрастает вероятность нарушения их целостности.
- Инфекция. Вариант инфицирования разреза минимален, но существует угроза обострения хронического очага воспаления.
- Дискомфорт из-за неправильного введения углекислого газа (попадание в забрюшинное пространство).
Лапароскопия имеет меньшее количество осложнений, поэтому стоит отдать предпочтение этому способу операции, если он применим в сложившейся ситуации.
Как проводится операция? Хирургическое вмешательство проводится под общим наркозом. В нижней части живота пациентки делают разрез. Через него пораженный кистой орган выводят наружу, иссекают ткани, сшивают яичник, помещают в полость и накладывают косметический шов.
В послеоперационном периоде используют дренажную трубку (на 1-2 дня) для отвода крови и жидкости. Операция занимает около 40 минут.
В экстренном случае полостная операция по удалению кисты яичника проводится по таким показаниям:
- апоплексия – разрыв образования с последующим попаданием его содержимого в брюшину;
- обрыв ножки или перекручивание кисты;
- очаг воспаления с дальнейшим образованием гноя с риском прорывания в полость;
- стремительный рост кисты от 4 до 10 см;
- подозрение на рост злокачественных клеток.
Хирургическое вмешательство предполагает применение общего наркоза и рассечение брюшной полости (что увеличивает кровопотерю), а это увеличивает список противопоказаний.
- гипертония;
- патологии крови;
- предынфарктное, прединсультное состояние;
- сахарный диабет;
- серьезные заболевания органов дыхательной системы;
- новообразования в области органов мочеполовой системы, рак.
Пост операционный период и восстановление занимает до 2 недель, затем назначается гормональная терапия. К обычной жизни без ограничения физической активности пациентка может вернуться через 2 месяца.
Манипуляции через разрез передней стенки брюшины отображаются и на восстановительном периоде – шов заживает дольше, существуют определенные правила ухода за ним, а также длительное время сохраняются ограничения по поводу физической активности.
Возможные осложнения в пост операционном периоде:
- Нарушения структуры соседних внутренних органов.
- Кровотечение.
- Рецидив (рост кисты повторно, спустя небольшой отрезок времени после вмешательства).
- Нарушение репродуктивной функции (бесплодие).
- Инфицирование шва (при травме или неправильном уходе).
- Развитие инфекции в брюшной полости.
- Спайки.
Как вовремя заметить развитие инфекции? Воспаление протекает со всеми характерными симптомами:
- отек и покраснение (косметического шва);
- повышение температуры тела;
- озноб;
- тошнота;
- головокружение, слабость;
- боль в нижней части живота;
- выделения темного цвета с неприятным запахом;
- повышенная потливость.
При возникновении инфекции назначают дополнительное лечение с использованием антибиотиков, уделяют внимание обработке шва и увеличивают пребывание в стационарном отделении до улучшения.
Удаление кисты яичника будет эффективным и пройдет без осложнений, если за операцию возьмется опытный хирург, располагающий необходимой информацией о состоянии пациентки и особенностях протекания патологии. После оперативного вмешательства важно придерживаться рекомендаций врача – правильно ухаживать за швом, ограничивать физическую нагрузку и ответственно отнестись к последующей гормонотерапии.
При ухудшении самочувствия, появлении нетипичных выделений, повышении температуры тела, болях внизу живота необходимо незамедлительно обратится за медицинской помощью.
источник
Раковые клетки поджелудочной железы используют необычную стратегию для своего размножения.
У более 60% выживших после рака молочной железы наблюдаются урогенитальные симптомы после лечения.

ПСМА/ПЭТ визуализация пациентов с раком предстательной железы после двух циклов радиолигандной терапии лютецием-177-ПСМА имеет прогностическую ценность для выживания больных.

Исследователи из Университета Осаки изобрели новый биосенсор для обнаружения бактерий, которые могут вызвать рак желудка.

Сегодня клиника считается инновационным медицинским центром на Ближнем Востоке, в котором пациенты гарантированно получают самое современное лечение. Приоритетным направлением деятельности является хирургия, наиболее развитая именно в Ассуте. Десятки видных специалистов занимаются женским репродуктивным здоровьем, и преимущественно эта задача решается врачами гинекологического отделения.
Большое количество женщин в поиске надёжного и проверенного специалиста отдают предпочтение именно израильским врачам – и они не ошибаются в своём выборе. Ежегодно к гинекологам Израиля обращаются сотни пациенток, которые отчаялись найти квалифицированного специалиста на родине.
Гинекологическое отделение клиники Ассута оборудовано по последнему слову медицинской техники. Диагностикой и лечением женских заболеваний занимаются талантливые врачи, имеющие за плечами богатый опыт практической деятельности. Гинекологи Ассуты – настоящие мастера своего дела, известные не только в Израиле, но и во всём мире.
Киста яичника – часто встречающаяся проблема у женщин детородного возраста. В основе этого заболевания лежат как физиологические, так и патологические факторы. Грамотная оценка причины, приведшей к возникновению кисты, служит ключом к эффективному лечению.
Как правило, киста яичника никак себя не проявляет и обнаруживается во время обследования по другому поводу. Однако у некоторых женщин могут наблюдаться различные симптомы, такие как:
- Дискомфорт внизу живота.
- Тянущие боли.
- Ощущение округлой опухоли под пупком или по бокам от него.
- Частое мочеиспускание.
- Бесплодие.
Диагноз кисты яичника устанавливается на основании ультразвукового исследования органов малого таза (как традиционное УЗИ, так и трансвагинальное). Этот метод исследования позволяет констатировать наличие новообразования, но ничего не говорит о его строении, которое напрямую связано с его добро- или злокачественностью. Для этого необходимо провести гистологическое исследование фрагмента органа. Проще всего это сделать после операции.
От строения и размеров кисты зависит дальнейшая терапевтическая тактика. При небольших образованиях, обусловленных сбоями в работе эндокринной системы, показано консервативное лечение, в том числе в виде заместительной гормональной терапии. Но в случае, если процесс развивается слишком быстро, вызывая подозрения о злокачественном характере роста, и сопровождается неприятными симптомами, требуется хирургическое вмешательство.
При данном заболевании существует два вида хирургического доступа – открытый (через разрез на передней брюшной стенке) и лапароскопический. У каждого из них существуют свои достоинства и недостатки. Полостная операция по удалению кисты на яичнике оптимальна при больших размерах новообразования и сложной анатомии органов малого таза. Также ее выбирают при злокачественном характере процесса с прорастанием в окружающие ткани и метастазами в регионарные лимфатические узлы, поскольку открытый доступ позволяет хирургу проводить манипуляции свободно и без каких-либо ограничений.
Перед хирургическим вмешательством каждая пациентка проходит тщательное общеклиническое обследование, чтобы выявить возможные противопоказания. Минимальный комплекс исследований включает:
- Общий анализ крови (оценка уровня гемоглобина, раннее выявление инфекционных и воспалительных заболеваний).
- Биохимический анализ крови (оценка функций печени, почек и других внутренних органов).
- Коагулограмма (определение функций свёртывающей и противосвёртывающей систем крови).
- Определение группы крови и резус-фактора (на случай необходимости переливания крови).
- Анализ мочи (исключение почечной патологии).
- Электрокардиография.
- Магнитно-резонансная томография (МРТ) органов малого таза.
Пациентку в обязательном порядке консультирует врач-терапевт, а в случае наличия экстрагенитальной патологии – другие специалисты. Это необходимо для своевременного выявления противопоказаний к операции, поскольку в случае их наличия хирургическое вмешательство может быть чрезвычайно опасным.
В день перед операцией пациентке следует выпить специальный раствор слабительного препарата, чтобы очистить кишечник. Для дополнительного опорожнения прямой кишки за несколько часов до оперативного вмешательства делается очистительная клизма.
Существует ряд противопоказаний к проведению хирургического вмешательства при кисте яичника. Некоторые из них относительны, что требует от хирурга предельной осторожности, а некоторые абсолютные, то есть категорически запрещают проведение операции.
Делать ее запрещено в следующих случаях:
- Хроническая сердечная недостаточность в стадии декомпенсации (сердце не сможет выдержать такой нагрузки).
- Декомпенсированный сахарный диабет (высокий риск расхождения швов и нагноения послеоперационной раны с последующим развитием сепсиса).
- Нарушения свёртываемости крови – тромбоцитопения, гемофилия и другие коагулопатии (это непосредственная угроза смертельно опасного кровотечения во время операции).
- Острые инфекционные заболевания.
- Острый инфаркт миокарда.
- Инсульт.
- Шок, который в гинекологической практике чаще вызван массивным кровотечением из половых путей.
Непосредственно перед оперативным вмешательством пациентке проводится премедикация – введение лекарственных препаратов, которые снимут волнение и тревожность, а также предотвратят развитие нежелательных явлений во время операции и после нее.
Оперативное вмешательство проводится под общим наркозом, а значит без каких-либо ощущений. Действие наркоза можно сравнить с состоянием сна. Пробуждение наступит в палате интенсивной терапии, и пациентка не вспомнит ничего, что с ней происходило во время операции.
Ход проведения хирургического вмешательства следующий:
- Вначале хирург обработает операционное поле – нижнюю часть живота – раствором антисептика, чтобы не допустить попадание в брюшную полость болезнетворных бактерий.
- Затем послойно, шаг за шагом рассекаются кожа, подкожная жировая клетчатка, мышцы с фасциями и брюшина. Чаще проводится нижняя срединная лапаротомия – продольный разрез по средней линии, идущей от пупка до лобка. Реже используют поперечный разрез по Пфанненштилю над лобковой областью, где располагается естественная складка живота (такой же разрез делается, например, при кесаревом сечении).
- После разведения краёв раны хирург осматривает органы малого таза на предмет наличия или отсутствия патологических процессов, которые могли быть не видны при ультразвуковом исследовании.
- Главный этап операции – удаление кисты яичника. При небольшом размере образования проводится резекция яичника – удаление поражённого кистой фрагмента органа. Если же патологический процесс выражен, и яичник практически полностью замещён кистой, то показана овариэктомия – полное удаление яичника.
- Завершающий этап операции – послойное ушивание раны с обязательной установкой временного дренажа.
Как правило, оперативное вмешательство длится не более 2-х часов. Однако при подозрении на злокачественную природу кисты может потребоваться расширенная операция, включающая удаление маточной трубы на стороне поражения, а также регионарных лимфатических узлов. Хирургическую тактику врач определяет в каждом индивидуальном случае.
Послеоперационный период в среднем длится 1-2 недели. Первые 2-3 дня пациентка проводит в отделении реанимации и интенсивной терапии, поскольку в это время всегда имеется риск развития ранних осложнений, таких как:
- Внутреннее кровотечение.
- Расхождение швов.
- Нагноение послеоперационной раны.
- Тромбоэмболия лёгочной артерии.
К счастью, это случается крайне редко благодаря использованию самого современного оборудования и лекарственных препаратов с доказанной эффективностью.
В первые сутки пациентку могут беспокоить такие неприятные ощущения, как боль в области операционной раны, дискомфорт в горле, познабливание. Это абсолютно нормально и не требует какого-либо специального лечения. Очень важно после полостной операции соблюдать покой и не делать лишних движений хотя бы в течение 1-2 дней, чтобы края раны могли немного срастись.
Швы требуют тщательного и регулярного ухода, чтобы не возникло воспаление и даже нагноение. Ежедневно хирург осматривает послеоперационную рану, а медсестра меняет повязки и обрабатывает рану антисептиками. Эти простые действия обеспечивают надёжную защиту от опасных осложнений.
После перевода пациентки в общую палату наступает период реабилитации. Следует постепенно увеличивать нагрузки на мышцы брюшного пресса, но ни в коем случае не переусердствовать. Это чревато развитием послеоперационной грыжи, которая потребует повторного хирургического вмешательства.
При кисте яичника проводят как полостные, так и лапароскопические операции. Первые делаются чаще при крупных кистозных образованиях, подозрительных в отношении злокачественного новообразования, вторые – для удаления мелких кист.
Полостная операция проводится под общим наркозом в несколько этапов. Вначале хирург обеспечивает себе доступ к проблемной области путём разреза в нижней части живота. Второй этап основной – удаление самой кисты. В зависимости от её размеров и злокачественного потенциала может проводиться резекция яичника (от него «отрезают» кисту), овариэктомия (удаление всего яичника), аднексэктомия (удаление яичника вместе с маточной трубой) и лимфодиссекция (удаление регионарных лимфатических узлов). На заключительном этапе врач устанавливает в брюшную полость дренаж и зашивает операционную рану.
Лапароскопическая операция также проводится под общим наркозом. На передней стенке живота делается несколько небольших отверстий, через которые в тело вводится необходимый инструментарий. Затем в брюшную полость подаётся газ, чтобы отодвинуть внутренние органы друг от друга и обеспечить хирургу большее поле зрения. Дальнейшие действия врача аналогичны таковым при полостной операции.
Как правило, оперативное вмешательство длится не более 2-х часов. При возникновении осложнений, а также в случае большого размера кисты и подозрений на её злокачественный характер, операция может затянуться до 3-4-х часов.
Подготовка в среднем занимает 2-3 дня. Послеоперационный период при открытом хирургическом вмешательстве составляет 1-2 недели. Таким образом, общая продолжительность лечения при кисте яичника составляет не более 2-х недель. Это усреднённые цифры – сроки пребывания в больнице в каждом случае определяются индивидуально.
В первые сутки после операции возможны следующие симптомы, которые совершенно нормальны:
- Сонливость, вялость, озноб, что связано с остаточным эффектом от наркоза.
- Боль в горле от наркозной трубки.
- Неприятные ощущения в области послеоперационной раны.
С сонливостью бороться не стоит – если пациентка хочет спать, то ей лучше отдыхать. Боль в горле проходит в течение суток, но если этого не произошло, то можно порекомендовать тёплое питьё и полоскание горла растворами антисептиков. При ознобе достаточно укрыться тёплым пледом или одеялом, чтобы согреться.
После операции возможны нарушения месячного цикла. Менструация может прийти на следующий день, а может отсутствовать в течение 1-2 месяцев. Всё это обусловлено некоторыми гормональными сдвигами, но со временем цикл, как правило, восстанавливается.
В течение 2-3 дней после операции следует соблюдать постельный режим и не совершать лишних движений. Если этого не делать, то возникает большой риск расхождения швов и развития послеоперационной грыжи.
Да, возможна. Не следует расценивать такую операцию как стерилизацию – это совершенно не так. Сотни тысяч женщин смогли родить нормальных детей после данного оперативного вмешательства.
Но нужно иметь в виду, что беременность наступит не сразу. Из-за прямого действия на яичник во время хирургического вмешательства в течение 2-3 месяцев после него могут наблюдаться сбои в гормональном фоне, что проявляется нерегулярными менструациями. Как только цикл восстановится, можно думать о планировании беременности.
Лечебная тактика определяется индивидуально в каждом отдельном случае, поскольку у всех женщин заболевание протекает по-разному. Вследствие этого ориентировочная стоимость операции составляет от $7000 до $14000.
Сотни женщин доверили своё здоровье специалистам клиники Ассута, и не пожалели об этом. Благодаря многочисленным положительным отзывам мы можем гордиться профессионализмом наших врачей – действительно лучших гинекологов в Израиле.
Доктор Яков Коэн специализируется на лечении раковых патологий гинекологической сферы. Ведущий онкогинеколог Израиля ведет прием в клинике Ассута.
Доктор Давид Шнайдер приглашает на прием в клинику Ассута женщин с раковым поражением органов репродуктивной сферы. Ведущий онкогинеколог Израиля использует методы современной медицины для достижения успеха в восстановлении здоровья.
Вагинальное удаление кисты бартолиновых желез
Операция по удалению бартолиновых желез вагинальным путем в клинике Ассута.
Отправляя форму Вы соглашаетесь с политикой конфиденциальности
источник