Киста жёлтого тела яичника – функциональное ретенционное образование яичниковой ткани, формирующееся на месте нерегрессировавшего желтого тела. Киста жёлтого тела яичника протекает практически бессимптомно; в редких случаях сопровождается незначительной болезненностью внизу живота, нарушением менструального цикла, осложненным течением. Диагностика включает осмотр гинеколога, УЗИ, допплерографию, лапароскопию. Киста желтого тела яичника может регрессировать самостоятельно в течение 3-х менструальных циклов; при осложнениях показана кистэктомия, резекция или удаление яичника.
Желтое тело – циклически образующаяся в яичнике железа, которая возникает на месте овулировавшего граафова пузырька (фолликула) и продуцирует гормон прогестерон. Название железе дал липохромный пигмент, присутствующий в ее клетках и придающий им желтоватую окраску. Желтое тело развивается в яичнике во вторую (лютеиновую) фазу менструального цикла. В стадии расцвета желтое тело достигает размера 1,5-2 см и одним полюсом возвышается над поверхностью яичника. В случае отсутствия оплодотворения желтое тело в конце лютеиновой фазы подвергается инволютивному развитию и прекращает продукцию прогестерона. При наступлении беременности желтое тело не исчезает, продолжает увеличиваться и функционировать еще в течение 2-3-х месяцев и носит название желтого тела беременности.
Лютеиновая киста яичника формируется из не подвергшегося регрессии желтого тела, в котором вследствие нарушения кровообращения происходит накопление жидкости серозного или геморрагического характера. Величина кисты желтого тела яичника обычно составляет не более 6-8 см. Киста желтого тела яичника встречается у 2-5% женщин репродуктивного возраста после установления двухфазного менструального цикла.
Клиническая гинекология дифференцирует кисты желтого тела, развившиеся вне беременности (из атрезированного фолликула), а также кисты желтого тела, возникающие на фоне беременности. Киста желтого тела яичника чаще односторонняя, однополостная; имеет капсулу, выстланную изнутри зернистыми лютеиновыми клетками, заполнена красновато-желтым содержимым. Самостоятельное исчезновение кисты желтого тела яичника происходит в течение 2-3х менструальных циклов или во II триместре беременности.
Причины формирования кисты желтого тела яичника до конца неясны. Считается, что образование кисты желтого тела вызвано гормональным дисбалансом и нарушением кровообращения и лимфооттока в тканях яичника. Риск образования лютеиновой кисты повышается на фоне приема препаратов для стимуляции овуляции при бесплодии или подготовке к ЭКО (например, кломифена цитрата) и препаратов экстренной контрацепции.
Не исключается вероятность образования кисты желтого тела яичника под влиянием тяжелых физических и психических нагрузок, вредных условий производства, нарушения питания (монодиет), частых оофоритов и сальпингоофоритов, абортов. Все эти факторы могут приводить к эндокринному дисбалансу, а, следовательно, и формированию кисты желтого тела яичника.
Симптоматика при кисте желтого тела яичника слабо выражена. Часто лютеиновые кисты развиваются в течение 2-3 месяцев, после чего самопроизвольно и внезапно подвергаются инволюции.
Киста желтого тела яичника, выявленная в ходе ведения беременности, не представляет угрозы для женщины и плода. Напротив, отсутствие желтого тела беременности на ранних сроках может вызвать самопроизвольное прерывание беременности ввиду гормональной недостаточности. Обратное развитие кисты желтого тела яичника при беременности также чаще всего происходит спонтанно к 18-20 нед. гестации: к этому времени сформировавшаяся плацента полностью берет на себя гормонопродуцирующие функции желтого тела.
Иногда киста желтого тела яичника может вызывать незначительную болезненность, чувство тяжести, распирания, дискомфорта в животе на стороне развития. Лютеиновая киста, продуцирующая прогестерон, может вызывать задержку менструации либо, напротив, затяжные менструации, обусловленные неравномерным отторжением эндометрия. Лютеиновые кисты яичника никогда не малигнизируются.
Наиболее часто симптоматика развивается при осложненном течении кисты желтого тела яичника – перекруте ножки, кровоизлиянии в ее полость или апоплексии яичника. Во всех этих случаях наблюдается клиническая картина острого живота – схваткообразные острые боли, имеющие разлитой характер, рвота, напряжение и резкая болезненность живота, положительные перитонеальные симптомы, задержка газов и стула, исчезновение перистальтических шумов, интоксикация и др.
Диагностирование кисты желтого тела яичника осуществляется с учетом анамнеза, жалоб, данных гинекологического исследования, УЗИ, лапароскопии. Влагалищное исследование позволяет выявить сбоку от матки или позади нее тугоэластическое образование, имеющее ограниченную подвижность и чувствительность при пальпации.
Эхоскопически киста желтого тела определяется в виде анэхогенного однородного образования круглой формы от 4 до 8 см в диаметре, с ровными четкими контурами, иногда с мелкодисперсной взвесью внутри. Для точного распознавания лютеиновой кисты производится динамическое УЗИ в первую (фолликулярную) фазу менструального цикла. Проведение цветовой допплерографии (ЦДК) направлено на исключение васкуляризации внутренних структур кисты и дифференциацию ретенционного образования от истинных опухолей яичника.
Как и при других выявленных опухолях и кистах яичника, показано исследование онкомаркера СА-125. Для исключения или подтверждения беременности проводится определение хорионического гонадотропина, тест на беременность. В случаях, когда кисту желтого тела сложно дифференцировать от других новообразований (кистомы яичника, текалютеиновых кист яичников при хорионэпителиоме и пузырном заносе и др.) и внематочной беременности, требуется проведение диагностической лапароскопии.
Пациенткам с небольшой и клинически не проявляющейся кистой желтого тела яичника показано наблюдение гинеколога, ультразвуковой динамический контроль и ЦДК в течение 2-3 менструальных циклов. За этот период киста может подвергнуться регрессии и полностью исчезнуть.
Симптоматические и рецидивирующие кисты желтого тела яичника также могут рассасываться под влиянием консервативной противовоспалительной терапии, подбора и назначения гормональных контрацептивов, проведения бальнеотерапии (лечебных ванн и влагалищных орошений), пелоидотерапии, лазеротерапии, СМТ-фореза, электрофореза, ультрафонофореза, магнитотерапии. На период лечения кисты желтого тела яичника ограничиваются физические нагрузки, половая активность во избежание перекрута или разрыва опухолевидного образования. Если в течение 4-6 недель лютеиновая киста не рассасывается, решается вопрос о ее оперативном удалении.
Плановое вмешательство по поводу кисты желтого тела чаще всего ограничивается лапароскопическим вылущиванием кисты в пределах неизмененных овариальных тканей и ушиванием ее стенки либо резекцией яичника. В случае развития осложнений (некротического изменения тканей яичника, кровотечения и др.) показана лапаротомия с оофорэктомией в экстренном порядке.
Предупреждению образования функциональных кист яичников способствует своевременное и полноценное лечение воспалений органов репродуктивной системы, а также коррекция нарушенного гормонального баланса. Наблюдение гинеколога-эндокринолога и УЗИ-контроль при выявлении кисты желтого тела яичника позволяет вовремя принять необходимые меры и не допустить осложнений. Киста желтого тела яичника не представляет угрозы для развивающейся беременности. При спонтанном регрессе или плановом удалении кисты желтого тела яичника прогноз благоприятный.
источник

Гормональная киста представляет собой опухоль доброкачественного характера. Она формируется на месте несовершенного фолликулогенеза или при отсутствии регресса желтого тела. В более чем 80% случаев диагностируется именно функциональная (гормональная) опухоль.
- поликистоз яичников;
- лютеиновую;
- фолликулярную.
Поликистоз – это хроническое заболевание, в результате которого происходят стойкие структурные изменения яичников. Отмечается практически полное замещение их стром на кистозные образования, на фоне чего все процессы развития яйцеклетки нарушаются. В результате такое состояние приводит к бесплодию.
Формирование лютеиновой кисты происходит во второй фазе менструального цикла на месте, где лопается доминантный фолликул. Наблюдается лютеинизация, которая характеризуется образованием желтого тела там, где до этого был расположен фолликул. Железа, в свою очередь, выступает в качестве эндокринного органа, который участвует в подготовке к вынашиванию ребенка. Если клетка не оплодотворяется, желтое тело рассасывается с течением времени. Поскольку каждый менструальный цикл происходит созревание 1 фолликула, то и на его месте формируется только одно кистозное новообразование.
Развитие кисты фолликулярного типа наблюдается в первую фазу цикла. В нормальном состоянии оболочка доминантного фолликула разрывается под воздействием гормона гипофиза. В этот момент отмечается выход яйцеклетки из яичника в полость брюшины. Такой процесс называется овуляцией. При ее отсутствии женская половая клетка гибнет, экссудат заполняет фолликул. С внутренней стороны оболочки находится многослойный эпителий, вырабатывающий эстроген.
Гормональные новообразования условно подразделяются на два вида:
- кисту фолликулярного типа;
- опухоль, сформировавшуюся на месте желтого тела.
В большинстве случаев возникновение второго наблюдается в период вынашивания ребенка.
Спровоцировать подобные образования могут множественные причины.
Кистозные опухоли образовываются у девушек в период, когда нормализуется менструальный цикл, а также у взрослых женщин перед климаксом. Практически у каждой представительницы прекрасного пола минимум за пять лет до климактерического периода происходит нарушение гормонального фона. Объем менструальной крови увеличивается, что обычно связывают со сбоями в функционировании яичников и формированием в них похожих опухолей.
Как правило, на кистозные образования влияют половые гормоны. Особенно это касается тех случаев, когда осуществляется искусственная стимуляция женского организма, к примеру, во время его подготовки к ЭКО. Все методики, которые применяются для таких целей, негативно сказываются на репродуктивной системе женщины. Благодаря искусственным методам на яичниках происходит стимулирование роста нескольких доминантных фолликулов одновременно. После применения двух или трех попыток искусственного оплодотворения увеличиваются риски не только появления кистозных новообразований, но и опухолей злокачественного характера в самом органе.
Такое воздействие оказывают и другие медикаментозные средства, которые применяются с целью повышения вероятности зачатия, к примеру, при диагностировании поликистоза.
Такое влияние будет намного меньше, но это не исключает развития функциональных нарушений в дальнейшем.
Если препараты, предназначенные для экстренной контрацепции, использовать без контроля специалиста, то вероятность образования кисты значительно возрастает.
Резкое изменение гормонального фона возможно и после аборта или выкидыша. На такие процессы могут реагировать не только молочные железы (развивается мастопатия), но и яичники (формируются функциональные кистозные опухоли).
Любая инфекция, затрагивающая половые железы, матку или полость малого таза, может спровоцировать гормональные сбои, что в результате заканчивается трансформацией в фолликулярные или лютеиновые новообразования.
Чаще всего они формируются после острого периода, спустя 1-2 месяца по окончании проведения терапевтических мероприятий. Если течение инфекционного процесса субклиническое, когда отмечается слабовыраженная симптоматика, то женщина может и не знать, что в ее организме происходят какие-либо изменения.
Гормональная киста может сформироваться также на фоне увеличения концентрации эстрогенов в составе кровяной жидкости. Необходимо принимать во внимание тот факт, что жировая ткань является основным источником таких гормонов. Исходя из этого, можно сделать вывод, что все женщины, имеющие избыточный вес, автоматически попадают в группу риска.
Психологические и эмоциональные переживания могут стать провокаторами нарушений взаимосвязи органов и структур. Гипофиз и гипоталамус, находящиеся в головном мозге, дают определенные команды половым органам. Именно здесь отмечается образование ФСГ, ЛГ и прочих биологически активных веществ.
Женская половая система тесно взаимодействует с остальными органами, особенно это касается тех, что участвуют в выполнении эндокринной функции. К ним относят надпочечники и щитовидную железу. Гормональные кистозные новообразования могут развиваться на фоне гипотиреоза, тиреоидита хронической формы и прочих патологических процессов.
Кистозная опухоль фолликулярного типа всегда имеет небольшие размеры. Ее развитие не сопровождается болевыми ощущениями и дискомфортом, однако обнаружить образование представляется возможным по задержке менструации на семь дней. Формирование лютеиновой кисты происходит без проявления характерной клинической симптоматики до тех пор, пока ее размеры не достигнут минимум 5 см.
Женщину могут тревожить следующие симптомы:
- Регулярные или периодические боли тянущего характера в области нижней части живота. Но также неприятные ощущения могут затрагивать поясничный отдел, промежность, анус и кишечник. Боли будут выраженными со стороны кистозного новообразования. Если надавить на яичник, то болевой синдром усилится. Кроме того, дискомфорт будет выражен ярче при резком повороте, после полового акта или физических нагрузок.
- Нарушение менструального цикла. В этом случае наблюдается задержка месячных на две и более недели. Выделения будут интенсивными, с примесями кровяных сгустков, по внешнему виду напоминающих печень. Отмечаются продолжительные и болезненные менструации.
- Невозможность зачать ребенка. На фоне кистозного процесса может развиться бесплодие. Если забеременеть не удается в течение длительного времени при условии, что женщина ведет полноценную половую жизнь, то ей необходимо пройти обследование. Подобное патологическое состояние сопровождается депрессией, частой сменой настроения, повышенной раздражительностью, нервозностью.
- Выделения специфического характера. При формировании кистозной опухоли они приобретают более густую консистенцию и становятся обильными.
- Снижение либидо. Если на яичнике развивается кистозное новообразование, то происходят нарушения гормонального фона и отсутствие сексуального влечения. Кроме того, тяга к интимной близости пропадает в результате провоцирующих факторов психологического характера, так как половой акт всегда сопровождается болью.
Такой процесс сопровождается:
- вздутием живота;
- бледностью кожных покровов;
- метроррагией;
- острыми болями в области паха;
- четкой локализацией;
- головокружением;
- слабостью;
- давлением в малом тазу;
- повышением температуры тела;
- понижением АД;
- обмороками.
Разрыв яичника приводит к развитию внутреннего кровотечения, при котором появляются опасные для женского здоровья и жизни симптомы.
При развитии патологического процесса во время гинекологического осмотра врач обнаруживает эластичное новообразование округлой формы. При прощупывании оно малоподвижно и не вызывает боли.
Чтобы подтвердить диагноз, специалист направляет пациентку на ультразвуковое исследование, которое позволяет установить размеры и структуру опухоли. Чтобы дифференцировать патологию от таких заболеваний, как внематочная беременность, новообразования злокачественной формы или киста иного происхождения, проводится диагностическая лапароскопия.
Чтобы детализировать опухоль, делают цветную допплерографию, показывающую отсутствие в новообразовании кровеносных сосудов.
Кроме того, необходимо сдать анализ крови на определение онкомаркеров.
Проведение терапевтических мероприятий заключается в приеме гормональных препаратов, которые подбираются исходя из полученных результатов лабораторного и инструментального исследований.
В большинстве случаев специалист назначает оральные контрацептивы, действие которых направлено на остановку роста опухоли, уменьшение ее размеров и предотвращение появления новых очагов. Наибольшей популярностью пользуется Дюфастон, который восстанавливает недостаток собственного гормона.
Рекомендуется проведение витаминотерапии. Чтобы стабилизировать психоэмоциональный фон, прописывают седативные лекарственные средства. Для подавления воспалительного процесса используют антибиотики.
Продолжительность курса лечения составляет от нескольких месяцев до года. При отсутствии положительных результатов проводят оперативное вмешательство (лапароскопию или лазерную терапию).
При больших размерах кистозного новообразования целесообразно использование лапаротомии. Если опухоль незначительная, применяют частичную резекцию.
Гормональная киста – доброкачественное заболевание, которое не всегда нуждается в проведении лечебных мероприятий. Чтобы предотвратить разрыв яичника, необходимо своевременно обратиться к специалисту при появлении первых тревожных признаков.
источник
Фолликулостимулирующий гормон крайне важен для женщины репродуктивного возраста. Он в паре с лютеинизирующим гормоном создает условия для зачатия здорового малыша. Как видно из названия, ФСГ влияет на развитее фолликул, в которых помещены готовые к оплодотворению яйцеклетки. Гормон генерируется гипофизом — железой в основании мозга, получающей команды на продуцирование вещества от гипоталамуса. Если повышен ФСГ, надо найти причину отклонения от нормы.
Для мужчин фоллитропин важен тем, что способствует развитию семенных канальцев, транспортирующих сперматозоиды навстречу яйцеклетке. У гормона есть и другие, связанные с подготовкой к зачатию, функции. Отклонение содержания вещества от нормы может означать серьезную патологию в организме, вплоть до злокачественной опухоли.
- способствует созреванию яйцеклетки;
- стимулирует выработку эстрогенов, в т.ч. эстрадиола;
- влияет на периодичность менструального цикла;
- от него зависит здоровье внутренних половых органов женщины.
- стимулирует рост канальцев;
- положительно влияет на продуцирование тестостерона;
- способствует образованию жизнестойких и динамичных сперматозоидов;
- от вещества зависит правильное развитие половых органов мужчины.
Нормальное соотношение ФСГ и ЛГ помогает женщине в период грудного вскармливания младенца избежать следующей беременности, пока первый малыш слишком мал, а мама не оправилась от предыдущих родов.
Превышение нормы уровня ФСГ может указывать на заболевание, которое надо срочно лечить. Приемлемый объем вещества по-разному определяется у женщин и мужчин. У мужчин, способных к зачатию, он постоянен. У женщин норма зависит от фазы менструального цикла. В первые 14 дней, в период образования фолликул и созревания яйцеклетки, уровень ФСГ в организме велик, в период овуляции его содержание достигает максимума, а в лютеиновой фазе количество гормона довольно низкое. Затем все повторяется, а вместе с этим соответственно меняется норма содержания фолликулостимулирующего гормона у женщины.
У дам в начале цикла под воздействием гормона развиваются фолликулы. Затем начинается рост только одного, доминантного фолликула, содержащего созревшую яйцеклетку, готовую к фазе овуляции, именно в ней вероятно зачатие. Фолликул вырабатывает эстрадиол, задачей которого является подготовка слизистой оболочки матки к зачатию. В фазу овуляции происходит разрыв фолликула по команде гипофиза и образование желтого тела. Оно вырабатывает прогестерон, а яйцеклетка движется по маточным трубам к матке.
В первые 2 недели цикла ФСГ повышен у женщин и должен составлять от 3,5 до 12, 5 мМе/мл. Во время овуляции уровень ФСГ высший, он вырастает до 25 мМе/мл. В лютеиновой фазе объем падает до 1,7 – 9,0 мМе/мл. Когда дама достигает возраста, при котором наступает менопауза, содержание вещества повышается до 150 мМе/мл.
У взрослых мужчин норма содержания вещества в организме колеблется в зависимости от индивидуальной способности к зачатию, от 0,7 до 11,1 МЕ/мл.
Прежде всего, гормон ФСГ повышен у женщины (если он достиг объема 40 мМе/мл), когда дама потеряла способность к зачатию. Увеличение уровня ФСГ может сигнализировать о заболеваниях:
- нарушение менструального цикла;
- неправильное развитие половых желез;
- наступление преждевременного климакса;
- гормон ФСГ выше нормы, если была произведена операция по удалению яичников у женщины или яичек у мужчины;
- опухолевое заболевание гипофиза;
- почечная патология;
- истощение яичников;
- завышенная выработка мужского гормона тестостерона у женщин;
- облучение рентгеновским излучением;
- лечение гормональными или другими, влияющими на продуцирование ФСГ, медикаментами;
- злоупотребление алкоголем;
- ФСГ у женщин повышается из-за привычки к курению;
- генетическое заболевание, когда не хватает 1 хромосомы или она повреждена.
Поскольку причин для повышенного содержания гормона много, надо обратить внимание на дополнительные симптомы заболевания.
В отношении детей имеет смысл понаблюдать за их половым созреванием, вовремя ли оно происходит, или присутствует опережение либо отставание от графика. Если повышенный ФСГ выявлен у дамы, значит у нее могут наблюдаться перебои с месячными, либо они вовсе прекращаются. Также могут возникать маточные кровотечения. Дополнительным симптомом являются и частые выкидыши. У мужчин может наблюдаться снижение потенции и отсутствие полового влечения.
Сниженный объем гормона может указывать на опухолевые заболевания гипофиза или гипоталамуса. Выработка гормона понижена при ожирении. Недостаток вещества наблюдается при множественных кистах яичников.
Высокий ФСГ может указывать на пролактиному — доброкачественное опухолевое заболевание гипофиза, простимулированное повышенным содержанием пролактина. Если определить наличие этого заболевания в ранней стадии, его можно вылечить лекарственными средствами, не прибегая к хирургическим операциям.
Для определения объема ФСГ в крови берут анализ венозной крови натощак с утра. Правила подготовки к анализу стандартны: не есть и не пить в день анализа, не принимать медикаменты и алкоголь накануне исследования, избегать физических нагрузок и стресса накануне и в день сдачи крови. Накануне нельзя заниматься сексом. Женщинам надо прийти в лабораторию на 4 – 7 день от начала месячных.
Если анализ показал, что гормон повышен, необходимо провести дополнительные исследования. Часто врачи сразу назначают расширенный анализ крови на гормоны, чтобы посмотреть содержание ЛГ, половых гормонов и состояние эндокринной системы в целом. Иногда врач может направить пациента на УЗИ, МРТ и другие диагностические процедуры.
Как снизить ФСГ? Лечение может заключаться в гормонозаместительной терапии, которая увеличивает содержание других гормонов. Поскольку фоллитропин и половые гормоны связаны по закону обратной связи, то для уменьшения вещества иногда достаточно попить средства, стимулирующие продуцирование половых гормонов. Назначать самому себе гормональные препараты с содержанием эстрадиола и лекарства, стимулирующие выработку гормонов нельзя, поскольку это опасно для здоровья. Можно ли пить гормональный препарат, решает врач.
Когда на повышение гормона повлияло рентгеновское облучение, то лечения не проводят. Как правило, вещество приходит в норму через 6 – 12 месяцев после факта облучения. Если причина понижения фоллитропина кроется в избыточном весе, врач может направить пациента к диетологу, который порекомендует снижающую массу тела диету, чтобы повысить объем вещества.
Если отклонение от нормального количества фоллитропина вызвано патологией других органов, необходимо провести лечение основного заболевания. При обнаружении опухоли яичников или гипофиза может потребоваться оперативное вмешательство. В любом случае, если вы самостоятельно сделали платный анализ и обнаружили увеличенный показатель ФСГ, необходимо за интерпретацией результатов и лечением обратиться к специалисту. Как понизить ФСГ, подскажет врач.
источник
Фолликулостимулирующий гормон (фоллитропин, ФСГ) – гонадотропин, присутствует в организме обоих полов, продуцируется базофильными клетками аденогипофиза (передней гипофизарной долей) наряду с лютеотропином (ЛГ, лютеотропный гормон).
Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
ФСГ приобретает особое значение в период полового созревания и в репродуктивном возрасте. Поэтому, если не получается забеременеть, при гормональном сбое, в период гестации нужно обязательно сдать кровь на ФГС.
В женском и мужском организме ФС-гормон выполняет разную роль. У женщин без ФСГ невозможно нормальное созревание яйцеклеток. Созревание ооцита (половой клетки) в доминантном фолликуле (фрагмент ткани в яичнике) происходит под воздействием фоллитропина. Фолликул созревает, лопается и выпускает яйцеклетку при максимальной концентрации фолликулостимулирующего гормона примерно в середине цикла.
ФСГ гормон вместе с ЛГ стимулирует продукцию эстрогенов и, в частности, эстрадиола и прогестерона в лютеиновой фазе, способствует преобразованию тестостерона (половой мужской андроген) в эстрадиол, контролирует с другими гормональными веществами менструальный цикл, влияет на здоровье репродуктивных женских органов.
У мужчин тестостерон вырабатывается под влиянием в том числе фоллитропина , который способствует росту канальцев, образованию жизнеспособных «быстрых» спермиев, развитию мужских органов репродукции, сексуальному желанию, нормальному сперматогенезу.
ФСГ синтезируется и выбрасывается в кровь эпизодически, чем объясняется его нестабильный уровень в разные фазы менструального цикла и во время менопаузы. Для удачного зачатия важнейшим являются не только физиологические показатели фоллитропина, но и соотношение ФСГ и ЛГ (в норме 1:1, с возрастом – 1:2), поскольку оба этих гормональных вещества влияют на женскую фертильность и состояние детородных органов, а также помогают кормящей маме в период лактации избежать беременности.
У женщин нормальный показатель ФСГ составляет:
- Фолликулярная фаза (развитие доминирующего фолликула) – 3,0-11,3 МЕ/мл.
- Лютеиновая (образование желтого тела) – 1,2-9 МЕ/мл.
- Овуляторная (выход яйцеклетки из фолликула, овуляторный пик) – 5,8-21 МЕ/мл.
- Климактерий – 21,7-150 МЕ/мл.
- У девочек до 9-летнего возраста – 0,11-1,6 МЕ/мл.
У мужчин уровень вещества варьируется в зависимости от фертильности и возраста. Норма фолликулостимулирующего гормона у мужчин – 0,7-11,1 МЕ/мл.
В отношении фоллитропина и лютеотропина работает принцип обратной связи: мужской тестостерон и женский эстроген влияют на гипоталамо-гипофизарную систему, способствуя уменьшению выработки ФСГ. Также на уровень ФС-гормона влияет гормон ингибин В, вырабатываемый в фолликулах у женщин и канальцах (клетках Сертоли) у мужчин, являясь маркером мужского сперматогеназа и женского фолликулярного резерва.
Любой гормональный дисбаланс чреват для здоровья. Чтобы восстановить баланс гормонов, нужно знать причины отклонения от нормы. Причиной повышенного ФСГ для обоих полов могут быть гипофизарные опухоли доброкачественные и злокачественные, метастатический процесс.
Среди других распространенных причин выделяют:
- Лучевая нагрузка.
- Злоупотребление спиртными напитками.
- Табакокурение.
- Прием определенных медикаментов, гормонотерапия.
- Оральная контрацепция.
- Почечная декомпенсированная недостаточность.
- Аномалии развития половых желез и/или гипофиза.
- Хромосомные мутации (синдром Шерешевского-Тернера).
У женщин фолликулостимулирующий гормон повышен при нарушениях цикла, раннем климаксе и в менопаузе, после оофорэктомии (удалении яичников), истощении яичниковой функции, множественных кистах половых желез, повышенном тестостероне.
У мужчин ФСГ повышен после орхиэктомии (удаление тестикул), при воспалении яичек.
На высокий ФСГ указывают следующие признаки и патологические состояния:
- Отсутствие менструации и овуляции.
- Кровотечения вне цикла.
- Невозможность забеременеть.
- Неоднократные невынашивания.
- Проблемы с половым и физическим развитием (опережение или задержка).
- Отставание от физиологического роста.
- Снижение либидо и потенции.
Повышенный фоллитропин может свидетельствовать о таких патологиях: аденома гипофиза, недостаточность яичников, СПКЯ, эндометриоз, бесплодие, орхит.
Высокая концентрация фоллитропина является преградой для естественного и искусственного оплодотворения (ЭКО) , поскольку фолликулы растут быстро, а ооциты не успевают созревать. Кроме того, есть вероятность формирования фолликулярной кисты, когда пустой перезрелый фолликул становится кистозным образованием.
Для сдачи анализа на фоллитропин требуется стандартная подготовка: накануне и в день забора крови не ужинать, не употреблять спиртное, не принимать лекарства, не перегружаться физически, не иметь интимных отношений. На уровень гормона влияет множество факторов, поэтому в день исследования нельзя пить, курить, нервничать. Противопоказанием к процедуре служит ОРВИ, обострение хронического воспаления. После острой инфекции должно пройти определенное время, чтобы можно было сдавать анализы.
Женщинам при регулярном 28-дневном цикле нужно проходить исследование на 2-5 сутки цикла, при коротком цикле (менее 24 дней) – на 5-7 сутки, при продолжительном цикле (более 28 дней) – на 2-3 сутки. Зачастую вместе с исследованием фоллитропина назначается анализ на лютеотропин, эстрадиол и другие вещества, в зависимости от задач. Для мужчин принципиально неважно, в какой календарный день сдавать кровь на гормоны. При отклонениях от нормы врач может назначить дополнительные виды диагностики.
Анализы на гормон ФСГ можно сдать в медицинском центре репродукции «АльтраВита». Для исследования в нашей лаборатории используются высококачественные реактивы. Результаты подготовят в кратчайшие сроки, а квалифицированный специалист проконсультирует и при необходимости грамотно подберет терапию для восстановления гормонального баланса.
Эмбриолог, кандидат наук, доцент кафедры биофизики МГУ.
Embryology Director, pHD, Associate Professor Biophysics Department Moscow State University.
источник

Гормональная киста представляет собой опухоль доброкачественного характера. Она формируется на месте несовершенного фолликулогенеза или при отсутствии регресса желтого тела. В более чем 80% случаев диагностируется именно функциональная (гормональная) опухоль.
- поликистоз яичников;
- лютеиновую;
- фолликулярную.
Поликистоз – это хроническое заболевание, в результате которого происходят стойкие структурные изменения яичников. Отмечается практически полное замещение их стром на кистозные образования, на фоне чего все процессы развития яйцеклетки нарушаются. В результате такое состояние приводит к бесплодию.
Формирование лютеиновой кисты происходит во второй фазе менструального цикла на месте, где лопается доминантный фолликул. Наблюдается лютеинизация, которая характеризуется образованием желтого тела там, где до этого был расположен фолликул. Железа, в свою очередь, выступает в качестве эндокринного органа, который участвует в подготовке к вынашиванию ребенка. Если клетка не оплодотворяется, желтое тело рассасывается с течением времени. Поскольку каждый менструальный цикл происходит созревание 1 фолликула, то и на его месте формируется только одно кистозное новообразование.
Развитие кисты фолликулярного типа наблюдается в первую фазу цикла. В нормальном состоянии оболочка доминантного фолликула разрывается под воздействием гормона гипофиза. В этот момент отмечается выход яйцеклетки из яичника в полость брюшины. Такой процесс называется овуляцией. При ее отсутствии женская половая клетка гибнет, экссудат заполняет фолликул. С внутренней стороны оболочки находится многослойный эпителий, вырабатывающий эстроген.
Гормональные новообразования условно подразделяются на два вида:
- кисту фолликулярного типа;
- опухоль, сформировавшуюся на месте желтого тела.
В большинстве случаев возникновение второго наблюдается в период вынашивания ребенка.
Спровоцировать подобные образования могут множественные причины.
Кистозные опухоли образовываются у девушек в период, когда нормализуется менструальный цикл, а также у взрослых женщин перед климаксом. Практически у каждой представительницы прекрасного пола минимум за пять лет до климактерического периода происходит нарушение гормонального фона. Объем менструальной крови увеличивается, что обычно связывают со сбоями в функционировании яичников и формированием в них похожих опухолей.
Как правило, на кистозные образования влияют половые гормоны. Особенно это касается тех случаев, когда осуществляется искусственная стимуляция женского организма, к примеру, во время его подготовки к ЭКО. Все методики, которые применяются для таких целей, негативно сказываются на репродуктивной системе женщины. Благодаря искусственным методам на яичниках происходит стимулирование роста нескольких доминантных фолликулов одновременно. После применения двух или трех попыток искусственного оплодотворения увеличиваются риски не только появления кистозных новообразований, но и опухолей злокачественного характера в самом органе.
Такое воздействие оказывают и другие медикаментозные средства, которые применяются с целью повышения вероятности зачатия, к примеру, при диагностировании поликистоза.
Такое влияние будет намного меньше, но это не исключает развития функциональных нарушений в дальнейшем.
Если препараты, предназначенные для экстренной контрацепции, использовать без контроля специалиста, то вероятность образования кисты значительно возрастает.
Резкое изменение гормонального фона возможно и после аборта или выкидыша. На такие процессы могут реагировать не только молочные железы (развивается мастопатия), но и яичники (формируются функциональные кистозные опухоли).
Любая инфекция, затрагивающая половые железы, матку или полость малого таза, может спровоцировать гормональные сбои, что в результате заканчивается трансформацией в фолликулярные или лютеиновые новообразования.
Чаще всего они формируются после острого периода, спустя 1-2 месяца по окончании проведения терапевтических мероприятий. Если течение инфекционного процесса субклиническое, когда отмечается слабовыраженная симптоматика, то женщина может и не знать, что в ее организме происходят какие-либо изменения.
Гормональная киста может сформироваться также на фоне увеличения концентрации эстрогенов в составе кровяной жидкости. Необходимо принимать во внимание тот факт, что жировая ткань является основным источником таких гормонов. Исходя из этого, можно сделать вывод, что все женщины, имеющие избыточный вес, автоматически попадают в группу риска.
Психологические и эмоциональные переживания могут стать провокаторами нарушений взаимосвязи органов и структур. Гипофиз и гипоталамус, находящиеся в головном мозге, дают определенные команды половым органам. Именно здесь отмечается образование ФСГ, ЛГ и прочих биологически активных веществ.
Женская половая система тесно взаимодействует с остальными органами, особенно это касается тех, что участвуют в выполнении эндокринной функции. К ним относят надпочечники и щитовидную железу. Гормональные кистозные новообразования могут развиваться на фоне гипотиреоза, тиреоидита хронической формы и прочих патологических процессов.
Кистозная опухоль фолликулярного типа всегда имеет небольшие размеры. Ее развитие не сопровождается болевыми ощущениями и дискомфортом, однако обнаружить образование представляется возможным по задержке менструации на семь дней. Формирование лютеиновой кисты происходит без проявления характерной клинической симптоматики до тех пор, пока ее размеры не достигнут минимум 5 см.
Женщину могут тревожить следующие симптомы:
- Регулярные или периодические боли тянущего характера в области нижней части живота. Но также неприятные ощущения могут затрагивать поясничный отдел, промежность, анус и кишечник. Боли будут выраженными со стороны кистозного новообразования. Если надавить на яичник, то болевой синдром усилится. Кроме того, дискомфорт будет выражен ярче при резком повороте, после полового акта или физических нагрузок.
- Нарушение менструального цикла. В этом случае наблюдается задержка месячных на две и более недели. Выделения будут интенсивными, с примесями кровяных сгустков, по внешнему виду напоминающих печень. Отмечаются продолжительные и болезненные менструации.
- Невозможность зачать ребенка. На фоне кистозного процесса может развиться бесплодие. Если забеременеть не удается в течение длительного времени при условии, что женщина ведет полноценную половую жизнь, то ей необходимо пройти обследование. Подобное патологическое состояние сопровождается депрессией, частой сменой настроения, повышенной раздражительностью, нервозностью.
- Выделения специфического характера. При формировании кистозной опухоли они приобретают более густую консистенцию и становятся обильными.
- Снижение либидо. Если на яичнике развивается кистозное новообразование, то происходят нарушения гормонального фона и отсутствие сексуального влечения. Кроме того, тяга к интимной близости пропадает в результате провоцирующих факторов психологического характера, так как половой акт всегда сопровождается болью.
Такой процесс сопровождается:
- вздутием живота;
- бледностью кожных покровов;
- метроррагией;
- острыми болями в области паха;
- четкой локализацией;
- головокружением;
- слабостью;
- давлением в малом тазу;
- повышением температуры тела;
- понижением АД;
- обмороками.
Разрыв яичника приводит к развитию внутреннего кровотечения, при котором появляются опасные для женского здоровья и жизни симптомы.
При развитии патологического процесса во время гинекологического осмотра врач обнаруживает эластичное новообразование округлой формы. При прощупывании оно малоподвижно и не вызывает боли.
Чтобы подтвердить диагноз, специалист направляет пациентку на ультразвуковое исследование, которое позволяет установить размеры и структуру опухоли. Чтобы дифференцировать патологию от таких заболеваний, как внематочная беременность, новообразования злокачественной формы или киста иного происхождения, проводится диагностическая лапароскопия.
Чтобы детализировать опухоль, делают цветную допплерографию, показывающую отсутствие в новообразовании кровеносных сосудов.
Кроме того, необходимо сдать анализ крови на определение онкомаркеров.
Проведение терапевтических мероприятий заключается в приеме гормональных препаратов, которые подбираются исходя из полученных результатов лабораторного и инструментального исследований.
В большинстве случаев специалист назначает оральные контрацептивы, действие которых направлено на остановку роста опухоли, уменьшение ее размеров и предотвращение появления новых очагов. Наибольшей популярностью пользуется Дюфастон, который восстанавливает недостаток собственного гормона.
Рекомендуется проведение витаминотерапии. Чтобы стабилизировать психоэмоциональный фон, прописывают седативные лекарственные средства. Для подавления воспалительного процесса используют антибиотики.
Продолжительность курса лечения составляет от нескольких месяцев до года. При отсутствии положительных результатов проводят оперативное вмешательство (лапароскопию или лазерную терапию).
При больших размерах кистозного новообразования целесообразно использование лапаротомии. Если опухоль незначительная, применяют частичную резекцию.
источник
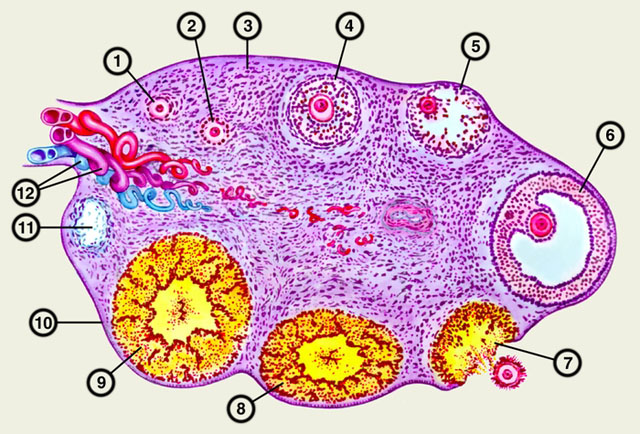
В соответствии с принятой международной классификацией киста желтого тела, которая формируется после овуляции в процессе нормального менструального цикла, относится к функциональным опухолевидным образованиям. Она представляет собой относительно тонкую округлую капсулу, заполненную серозной жидкостью, иногда — кровью, и возвышающуюся одним полюсом над поверхностью яичника. Такие образования встречаются у девушек и женщин любого возраста, но преимущественно — репродуктивного (у 2-5% женщин).
Нормальный менструальный цикл состоит из двух фаз — фолликулярной и лютеиновой, во время которых в яичниках и эндометрии матки происходят изменения, обеспечивающие условия для подготовки к оплодотворению яйцеклетки и беременности.
Первый день менструации является началом менструального цикла и, соответственно, фолликулярной фазы, длящейся в среднем 14 дней. В течение этого периода созревают фолликул и очередная доминирующая яйцеклетка, разрастаются железистые клетки слизистой оболочки матки. Гипофизом в кровь к моменту зрелости яйцеклетки выделяется максимальное количество лютеинизирующего гормона, в результате чего происходит овуляция, то есть разрыв граафова пузырька и выход яйцеклетки. Этим моментом завершается первая фаза менструального цикла и начинается вторая.
В лютеиновую фазу выделение гипофизом фолликулостимулирующего гормона минимально, фолликул редуцирует, а из его гранулезных клеток под влиянием лютеинизирующего гормона формируется желтое тело, достигающее 1,5-3 см и представляющее собой временную эндокринную железу.
Она продуцирует прогестерон и незначительное количество эстрогенов, которые препятствуют созреванию и выходу новой яйцеклетки, снижают тонус матки и ее сократительную активность, увеличивают секрецию желез эндометрия, подготавливая его к имплантации и сохранению оплодотворенной яйцеклетки.
Этот период также длится около 14 дней. При наступлении беременности желтое тело функционирует еще около 2-3 месяцев, в противном случае наступает менструация, а к концу лютеиновой фазы оно подвергается обратному развитию и прорастает соединительнотканными волокнами с образованием рубчика.
Если регресс временной железы к концу лютеиновой фазы задерживается и сохраняется частичное ее функционирование, то внутри железы накапливается серозная жидкость желтоватой окраски, в которой может быть примесь крови, или кровь, растягивающие стенки капсулы до 4-7 см в диаметре. Таким образом, постепенно само желтое тело замещается соединительной тканью с формированием кисты.
Внутренняя поверхность ее капсулы полностью или частично выстлана лютеиновыми гранулезными (зернистыми) клетками, продуцирующими гормоны. Нередко они замещаются клетками соединительной ткани, в результате чего остается только капсула без внутренней эпителиальной выстилки, заполненная соответствующим содержимым.
1 — примордиальные фолликулы; 2 — преантральные фолликулы; 3 — строма яичника; 4 антральный фолликул; 5 — атретический фолликул;6 — преовуляторный фолликул; 7 — овуляция; 8 — формирующееся желтое тело; 9 — зрелое желтое тело;10 — покровный эпителий; 11 — беловатое тело; 12 — кровеносные сосуды в воротах яичника.
Лютеиновые опухолевидные образования всегда доброкачественные, обычно они единичные и очень редко бывают множественными. Предполагается, что они развиваются в результате нарушения кровоснабжения или циркуляции лимфы в зоне фолликула с яйцеклеткой. Причины их формирования до конца непонятны. Факторами риска могут служить:
p, blockquote 14,0,0,0,0 —>
- гормональный дисбаланс; он часто возникает при нарушениях функции щитовидной железы;
- гормональная стимуляция функции яичников при лечении бесплодия;
- острые инфекционные заболевания и хронические воспалительные процессы органов малого таза;
- прием оральных препаратов систематической и особенно экстренной контрацепции, повторные искусственные прерывания беременности;
- стрессовые состояния или значительные психоэмоциональные нагрузки;
- вредные условия труда;
- высокие физические нагрузки, связанные с работой или спортивными тренировками;
- нарушение поступления в организм питательных веществ и микроэлементов в результате заболевания органов пищеварения, а также голодания или соблюдения монодиет в целях снижения массы тела.
Частота, качество и активность половых актов не влияют на возможность формирования лютеиновых опухолевидных образований.
При наступлении беременности клетки ворсинчатой оболочки эмбриона вырабатывают хорионический гонадотропин человека (ХГЧ), стимулирующий гормональную функцию желтого тела. Кроме обеспечения сохранения беременности, прогестерон влияет и на формирование у плода половых желез, а также соответствующих гормональных центров в его центральной нервной системе. Это длится первые 2-3 месяца беременности, в течение которых формируется плацента. Она постепенно берет на себя функцию поддержания необходимого уровня прогестерона и эстрогенов. После этого в норме временная железа подвергается обычному обратному развитию.
Но нередко при беременности вместо полной ее инволюции образуется киста, которая не мешает дальнейшему течению беременности и исчезает после родов. Если это происходит до полного формирования плаценты, возможно снижение продукции прогестерона и возникновение угрозы выкидыша.
Как правило, такое опухолевидное образование никакой специфической клинической симптоматикой себя не проявляет. Оно может быть обнаружено случайно при диагностической лапароскопии или ультразвуковом исследовании органов малого таза, проводимых с диагностической целью по поводу каких-либо заболеваний, или при проведении УЗИ в профилактических целях.
В редких случаях отмечаются такие нехарактерные симптомы, как:
p, blockquote 22,0,0,0,0 —>
- Чувство дискомфорта, тяжести, незначительной болезненности в нижних отделах живота со стороны локализации патологического образования.
- Болезненность или неприятные ощущения при подъеме тяжести, длительном вертикальном положении, во время полового акта.
- Нарушения менструального цикла в виде задержки появления месячных (обычно не более 2-х недель), чрезмерно обильного или более длительного по времени менструального кровотечения.
- Частые позывы на мочеиспускание (при значительных размерах образования).
Чаще всего лютеиновая киста самостоятельно исчезает к началу следующих месячных или в течение 2-3 менструальных циклов. Но иногда могут возникать осложнения в виде:
p, blockquote 23,0,0,0,0 —>
- разрыва новообразования;
- внутрибрюшного кровотечения;
- полного или частичного перекрута ножки кисты.
При быстром накоплении жидкости или кровоизлиянии в полость образования, оно увеличивается до 10 см в диаметре, и перечисленные симптомы приобретают более выраженный характер. В этих случаях может возникнуть разрыв кисты желтого тела яичника с опорожнением его серозного содержимого в полость малого таза. Если разрыв произошел в результате кровоизлияния, то кровотечение может продолжиться в брюшную полость. Скорость и объем кровопотери будут зависеть от калибра поврежденных сосудов.
Клиническое течение заболевания при разрыве приобретает острый характер с выраженной симптоматикой:
p, blockquote 25,0,0,0,0 —>
- Внезапные острые боли внизу живота.
- Бледность и влажность кожных покровов.
- Возможна кратковременная потеря сознания.
- Иногда возникают тошнота, однократная рвота, увеличение частоты позывов на мочеоотделение или акт дефекации.
- Увеличивается частота пульса и кратковременно повышается артериальное давление.
Если женщина не обращается за медицинской помощью, эти явления могут пройти самостоятельно. Однако при кровотечении состояние постепенно или быстро ухудшается, что зависит от выраженности кровопотери, с развитием геморрагического шока:
p, blockquote 26,0,0,1,0 —>
- Нарастают слабость, влажность и бледность кожных покровов.
- Возникают головокружение, повторная рвота.
- Еще больше нарастает частота пульса.
- После краткого подъема артериального давления происходит быстрое его снижение.
В состав ножки новообразования входят сосуды и нервы. Поэтому перекрут яичника сопровождается болью, нарушением его кровоснабжения и питания с дальнейшим возникновением и развитием некроза ткани яичника, особенно при полном перекруте. Симптоматика та же, что и при разрыве без кровотечения. Различие может выражаться в меньшей интенсивности болей, но носят они более упорный характер. При неоказании своевременной помощи развиваются явления пельвиоперитонита и общей интоксикации из-за омертвения ткани яичника и возникновения воспалительной реакции.
Обычно лечение кисты желтого тела не проводится, если ее размеры не превышают 4 см в диаметре и отсутствует выраженная субъективная симптоматика. Необходимо 2-3 менструальных цикла проводить только динамическое наблюдение за ее развитием посредством проведения повторных ультразвуковых исследований. За это время функция гормонопродуцирующих клеток постепенно угасает, они замещаются соединительнотканными клетками, содержимое рассасывается, и стенки капсулы спадаются.
При длительном существовании, частом образовании или росте размеров железы, а также при множественных кистах проводится противовоспалительная терапия, назначаются гормональные препараты, магнитолазерная (воздействие магнитным полем и лазерным излучением низкой интенсивности) терапия, бальнеотерапия, физиотерапевтическое лечение, за исключением тепловых процедур.
Из гормональных препаратов хорошим эффектом при лечении кист небольших размеров обладает Дюфастон, который представляет собой синтетический аналог прогестерона. Замена собственного прогестерона организма синтетическим приводит к снижению выработки гипофизом лютеинизирущего гормона, стимулирующего деятельность желтого тела, благодаря чему последнее постепенно прекращает свое функционирование и киста исчезает. Дюфастон эффективен и в качестве профилактического средства при их частом образовании.
В случае формирования кисты с недостаточной функцией желтого тела во время беременности и в целях профилактики ее прерывания проводится соответствующая гормонозамещающая терапия.
Множественные или больших размеров образования вылущиваются путем проведения операции лапароскопическим методом. Если возникает экстренная ситуация по типу разрыва кисты без кровотечения или перекрут яичника осуществляются секторальная его резекция с удалением оболочки кисты, некротизированного участка яичника, удаление яичника (овариэктомия) или удаление его вместе с маточной трубой (аднексэктомия). Эти операции проводятся, в зависимости от ситуации, лапароскопическим или лапаротомическим методом.
Кровотечение, особенно с геморрагическим шоком, требует экстренного проведения интенсивной терапии и хирургической помощи в объеме овариэктомии или аднексэктомии только лапаротомическим доступом.
p, blockquote 34,0,0,0,0 —> p, blockquote 35,0,0,0,1 —>
При возникновении экстренной ситуации во время беременности хирургические методы лечения те же. Если они выполнены своевременно, прогноз, как для матери, так и для плода, в этом случае благоприятный.
источник
Достижение собственной беременности при ЭКО возможно почти во всех случаях. Особой проблемой является отсутствие матки или яичников, а также высокий уровень фолликулостимулирующего гормона (ФСГ) у женщины. Читайте подробности.
Клиника МАМА оказывает консультативную и врачебную помощь по наступлению беременности и проводит подготовку к ЭКО при повышенном ФСГ, кистах и других сложных случаях.
При первой консультации с доктором, вам будет назначено полное обследование, в том числе и на гормоны, ведь высокий уровень ФСГ и киста для ЭКО являются серьезными барьерами.
Для прохождения полного спектра анализов вам может потребоваться довольно много времени, т.к. многие анализы сдаются строго в определенные дни цикла.
Ваше терпение и наш профессионализм позволят нам преодолеть трудности с ЭКО; повышение ФСГ, гормональные кисты, дисфункцию яичников и другие. Правильно подобранное лечение позволит вашему организму восстановиться и подготовиться к материнству.
При отсутствии собственных яйцеклеток на фоне кист и высокой концентрации ФСГ мы проводим ЭКО с использованием донорского материала и никогда не опускаем руки. Если вы устали бороться с природой и хотите стать счастливой мамой; приходите к нам, у нас вместе все обязательно получится!
Наступление беременности при ЭКО возможно почти во всех случаях. Однако, существует ряд проблем, создающих значительные препятствия для достижения этой цели. К ним относятся отсутствие матки или яичников, а также высокий уровень фолликулостимулирующего гормона (ФСГ) у женщины..
ФСГ — гормон, который вырабатывается в гипофизе. Он стимулирует рост фолликулов в яичнике и выработку эстрогена — женского полового гормона. При этом в матке увеличивается рост эндометрия. В середине цикла высокие постепенное нарастание уровня ФСГ приводит к овуляции, что вызывает постепенное снижение уровня ФСГ и нарастание концентрации другого гормона гипофиза — ЛГ (лютеинизирующего), эстрадиола, прогестерона. С началом менструации уровень ЛГ падает, что дает возможность вновь начаться циклическому процессу: нарастание уровня ФСГ — овуляция — рост концентрации ЛГ — менструация — нарастание уровня ФСГ.
В норме с началом климакса уровень ФСГ становится во много раз выше, чем в детородном периоде. Это блокирует описанный циклический процесс, предотвращает овуляцию, приводит к угнетению роста эндометрия.
Кроме естественных причин, высокий ФСГ бывает и при некоторых эндокринных расстройствах. Наиболее известное из них — синдром истощения яичников или преждевременный климакс. Заболевание развивается у женщины в возрасте до Менструации отсутствуют, нередко отмечаются вегетативные признаки климактерического синдрома. При этом уровень в крови ФСГ и ЛГ повышен в раз по сравнению с нормой, а уровень эстрогенов резко снижен.
Несколько похож на эту форму бесплодия синдром рефрактерных яичников, при котором наряду с аменореей уровень ФСГ и ЛГ повышен до верхней границы нормы, а уровень эстрогенов незначительно снижен.
Преодоление описанных синдромов представляет собой кропотливое дело. Нет единой схемы лечения, хотя конечным этапом в большинстве случаев становится временное «выключение» функции яичников для того, чтобы они отдохнули.
Поскольку именно лабораторные данные являются решающими для постановки грозного диагноза, необходимо строго соблюдать правила сдачи крови на гормоны. Для определения уровня ФСГ кровь сдают в раннюю фолликулиновую фазу (на день цикла), если менструации еще есть. Это диктуется тем обстоятельством, что уровень ФСГ повышается с каждым днем цикла до самой овуляции, а дни овуляции цифры могут быть гораздо выше обычных показателей — как проявление пика выработки гормона. Неверная тактика сдачи анализа может привести к неправильному диагнозу со всеми вытекающими последствиями.
Если же менструации отсутствуют, то анализ делают в любой день, при этом женщина не должна в это время проводить любую гормонотерапию.
Очень высокий уровень ФСГ диктует необходимость проведения ЭКО с донорской яйцеклеткой, поскольку надежд на собственную овуляцию, а тем более, созревание достаточного числа фолликулов, практически нет. При незначительном повышении ФСГ есть возможность провести цикл с минимумом стимуляторов и получить одну-две клетки. Это конечно шанс, но успех такой программы снижен. Все-таки работает одна — две клетки. Самое главное, надо точно получить информацию и примерить ее на себя.
Наша задача — сделать все возможное, чтобы у вас рождались здоровые дети, а вы, их родители, были счастливыми. Наши доктора занимаются научной деятельностью, что позволяет Клинике репродукции МАМА предлагать своим пациентам уникальные возможности. Все, что нужно, чтобы использовать наш многолетний опыт — позвонить и записаться на прием.
Записаться к врачу Вы можете примерно за неделю до предполагаемого посещения на любой рабочий день. Запись производится по телефону в Москве или на сайте, на странице «Запись на прием».
источник