Состояние печени в значительной мере влияет на общее самочувствие человека. На этот орган возложено огромное количество функций. Печень работает как фильтр и синтезатор белка крови, она накапливает и расщепляет глюкозу, участвует в выработке желчи, обезвреживает токсичные вещества. Каждый момент времени в этом органе происходит невообразимое количество химических реакций. Это значит, что при появлении болевых ощущений, повышенной утомляемости или при изменении цвета кожи необходимо срочно проконсультироваться с врачом, сдать назначенные анализы и пройти МРТ печени.
Многие пациенты склонны опасаться непонятных терминов, и на всякий случай отказываются от процедуры. Магнитно-резонансная томография (МРТ) – современный способ диагностики внутренних органов. В ходе процесса врач получает послойное изображение необходимой части или всего организма. В результате он может визуально оценить состояние органа, рассмотреть его особенности и патологии. Например, незаметные при других способах обследования новообразования, можно рассмотреть при МРТ печени, что показывает максимальную эффективность метода, позволяющую вовремя оказать помощь пациенту.
Томография печени помогает поставить или подтвердить диагноз, а в некоторых случаях служит для опровержения ошибочной диагностики. Эта процедура распознает множество заболеваний в самой ранней стадии, когда УЗИ и рентген оказываются бессильны.
При обращении к врачу вы получите назначение на МРТ печени при подозрении на:
- цирроз печени;
- абсцесс органа;
- появление новообразований;
- тканевые перерождения;
- дистрофию;
- различные травмы;
- образование камней в желчном пузыре или протоках;
- гепатит.
Например, обнаружив опухоль, врач сможет не только определить ее размеры, но и получить точную характеристику, а также выявить метастазы. Послойное изображение позволяет рассмотреть сосуды при проведении МРТ печени, что показывает их проходимость, наличие или отсутствие врожденных аномалий.
Пациента направляют на МРТ, если необходимо установить пригодность и соответствие печени для пересадки или оценить эффект выбранного метода лечения.
В случае планового проведения диагностики подготовка занимает 2-3 дня. Для получения точных, неискаженных, результатов, назначается безуглеводная диета. За 24 часа до проведения диагностики не следует употреблять клетчатку, кисломолочные продукты и газировку. Это касается и минеральных вод, и сладких напитков. Перед проведением МРТ печени должен быть перерыв в приеме пищи не менее пяти часов.
Срочная процедура, например, при подозрении на травму органа проводится без предварительной подготовки.
С пациента снимают все без исключения металлические украшения. Одежда должна быть свободная, удобная и без железной фурнитуры. Обязательно извлекаются съемные металлические зубные протезы и слуховые аппараты.
Пациента укладывают на специальный выдвижной стол, который задвигается в тоннель диагностического аппарата. МРТ печени занимает около 30 мин. В некоторых случаях процедура длится гораздо дольше, и все это время необходимо оставаться неподвижным. Однако переживать не стоит, аппарат оснащен внутренним освещением и системой притока воздуха. Пациент находится в полной безопасности.
Для повышения точности диагностики может быть рекомендовано проведение МРТ печени с контрастом. Особое контрастное вещество вводится в вену. Оно распространяется по разветвленной сети кровеносных сосудов и капилляров, позволяя четче детализировать ткани. МРТ с контрастом может быть назначено для выявления закупорки или сужения вен, обнаружения процессов изменения тканей, определения травм и новообразований (опухолей).
Иногда врач назначает не МРТ, а КТ печени. В чем разница? МРТ основана на определении электромагнитного отклика атомных ядер при нахождении в магнитном поле сильной напряженности. А компьютерная томография (аббревиатура КТ) – на измерении разности рентгеновского излучения, проходящего через ткани разной плотности. Оба эти метода послойно сканируют органы и выдают на экран снимки высокого разрешения. Эти способы не инвазивны и безболезненны. Доза рентгеновского облучения при КТ печени минимальна по сравнению с простым рентгеновским снимком. При одноразовом сканировании оба метода безопасны. Однако частое и длительное проведение КТ увеличивает дозу облучения, что может вызвать нежелательную реакцию организма.
Выбор метода диагностики может сделать только врач, исходя из индивидуальных потребностей пациента. Иногда для уточнения диагноза приходится назначать несколько различных методов обследования.
Оба метода имеют ряд относительных и абсолютных противопоказаний. К противопоказаниям для МРТ относятся:
- избыточная масса тела, превышающая допустимые нормы для аппарата;
- наличие металлических штифтов, имплантатов, осколков;
- стимулятор сердечного ритма и искусственный клапан сердца;
- клаустрофобия;
- почечная недостаточность;
- аллергическая реакция на контраст.
КТ печени можно проводить при наличии частиц металла в организме. Противопоказаниями являются:
- беременность;
- сахарный диабет;
- почечная недостаточность;
- поражения щитовидной железы;
- миелома.
Не проводится диагностика при избыточной массе тела и аллергических реакциях на контраст.
Проводя диагностику, врач должен учитывать, что некоторые пациенты не имеют возможности оплатить дорогостоящие процедуры. В этом случае вместо МРТ печени, цена которого стартует от 5 500 рублей, целесообразно назначить КТ (стоимость процедуры в разных клиниках колеблется от 4 000 до 8 500 рублей).
источник
Печень – орган, обеспечивающие метаболические процессы в организме. С ее участием происходит превращение одних веществ в другие. Другая его важная функция – барьерная, заключается в нейтрализации ядовитых веществ, попадающих в организм.
Из-за своей барьерной функции печень подвергается большим нагрузкам, что часто приводит к различным ее заболеваниям. Наиболее часто диагностируются:
- абсцессы органа;
- цирротические изменения;
- новообразования доброкачественного и злокачественного характера;
- дистрофические изменения;
- гепатиты вирусной и не только природы;
- фиброз — замещение здоровых клеток соединительной тканью и другие.
Направление на сканирование печени с помощью МРТ обычно выдает врач гепатолог или гастроэнтеролог. Основаниями для направления на томографию могут быть симптомы патологии органа: жалобы на боли в области правого подреберья, снижение аппетита, пожелтение глазных белков, потемнение мочи и т.д.
Также исследование может быть назначено в следующих случаях:
- при подозрении на злокачественное новообразование в тканях печени или ближайших к ней органах;
- диагностирована гепатомегалия (увеличение органа в размерах), причиной которой стала болезнь или если причина неизвестна;
- для уточнения данных других диагностических методов;
- есть основания подозревать, что в органе образовались камни или солевые отложения, мешающие течению нормальных процессов;
- для уточнения этиологии гепатита и последствия этого заболевания для органа;
- ранее был диагностирован рак печени и существует угроза метастатического поражения близлежащих органов;
- оценка эффективности проводимого лечения, например, после химиотерапии или хирургического вмешательства;
- оценка состояния печени при циррозе и прочее.
С помощью МРТ не только диагностируют заболевания, но и контролируют ход лечения.
Магнитно-резонансная томография – исследование, в ходе которого оцениваются не только структура печени, но также и кровеносное русло, желчевыводящие пути. Комплексная оценка позволяет врачам наиболее точно диагностировать заболевание и делать выводы о его причинах, чтобы полноценно вести лечение.
МРТ покажет такие заболевания, как:
Это небольшие доброкачественные новообразования, которые на снимках выглядят в виде гипоинтенсивных очагов. При контрастировании контрастное вещество с периферии будет вымываться, это позволит провести дифференцировку со злокачественными новообразованиями.
узловая очаговая гиперплазия;
Вторая по частоте возникновение доброкачественная опухоль печени. На снимках выглядит как одиночное или множественное образование, имеющее выраженную капсулу с четкими и ровными контурами.
гемосидероз;
Заболевание связано с избыточным накоплением железа в печеночных тканях. На снимках орган будет гипоинтенсивным, так как железо – ферромагнетик.
цирротические изменения;
Цирроз – смертельное, не поддающееся лечению заболевание, которое с помощью МРТ можно выявить на ранних стадиях и тем самым значительно продлить продолжительность жизни. Магнитно-резонансная томография покажет, что доля печени справа уменьшена в сравнении с нормой, а хвостатая доля и латеральный сегмент, напротив, увеличены. В структуре паренхимы будут видны диффузные гипоинтенсивные очаги.
МРТ при циррозе позволяет также оценить состояние портальной вены, которая также поражается при этом заболевании. По снимкам можно судить о наличии в ней застоя, повышении давления.
Абсцесс на МРТ будет выглядеть, как округлое образование, эхогенность (интенсивность окрашивания на снимке) которого может варьироваться в зависимости от стадии процесса. Контуры обычно нечеткие.
кисты и другте;
Кисты на МРТ печени видны в виде образований с четкими контурами. Эхогенность также может варьироваться в зависимости от разновидности кисты.
МРТ с контрастом назначается пациентам, у которых обнаружено новообразование в печени, но точно установить его природу по каким-то причинам не удается. С помощью применения контраста удается с точностью в почти 100% дифференцировать злокачественное новообразования от доброкачественного.
Еще одно показание для МРТ печени с контрастом – это наличие каких-либо симптомов поражения органа в сочетании с отсутствием объективных данных других ранее проведенных исследований. Поскольку метод обладает высокой точностью, с его помощью удается выявить даже совсем маленькие новообразования или незначительные изменения в органе.
Контрастирование позволяет установить наиболее точный диагноз, а от этого зависит и эффективность лечения!
МРТ печени – процедура, которая обычно не требует сложной подготовки. За 24 часа до исследования из рациона пациента исключаются газообразующие продукты. Непосредственно перед исследованием в течение 2-3 часов пищу не рекомендуется принимать вовсе.
Пациент, придя в кабинет, снимает все металлические предметы и ложится на томографический стол, который помещается внутрь аппарата.
В ходе исследования человек не испытывает неприятных ощущений, спокойно лежа в аппарате в течение получаса. В некоторых случаях может возникнуть приступ клаустрофобии, но бороться с ним можно, разговаривая с врачом с помощью специального микрофона, вмонтированного в устройство.
Иногда исследование продлевают до 1-1,5 часов, если необходимо получить более точные сведения. Важно в течение всего этого времени сохранять неподвижность, чтобы снимки были качественными.
Если МРТ проводят с контрастированием, то перед процедурой пациенту в вену вводят контрастное вещество, что является одним из этапов подготовки к исследованию.
Главное преимущество МРТ печени в том, что процедура полностью безопасна для человеческого организма и высокоинформативна. Исследование назначают не только детям в любом возрасте, но и беременным женщинам, что говорит о высокой безопасности магнитно-резонансной томографии. В ходе диагностики на пациента не действуют рентгеновские лучи или другие вредные для организма излучения.
Один из альтернативных методов диагностики – это компьютерная томография. При КТ на тело пациента воздействуют рентгеновскими лучами, из-за чего его применение не всегда возможно на ранних стадиях заболевания, чтобы не спровоцировать его прогрессирование.
КТ также является менее информативным методом диагностики, несмотря на то, что зачастую проводится с контрастом. Наиболее точные данные компьютерная томография дает при объемных поражениях органа. Ее назначают при следующих заболеваниях:
- сильное увеличение органа в объеме и массе;
- массивное поражение тканей печени цирротическими изменениями;
- обнаружены новообразования;
- есть постоянное и продолжительное ощущение дискомфорта или боли в области печени.
УЗИ – одно из рутинных исследований, которые назначаются всем пациентам с патологиями брюшной полости. Если данных, полученных после проведения УЗИ врачу достаточно для постановки диагноза, он ограничится только этим диагностическим исследованием. Если для постановки диагноза информации будет слишком мало, дополнительно для оценки состояния печени могут быть проведены КТ и МРТ.
Сравнивать по эффективности УЗИ и МРТ нецелесообразно, так как МРТ никогда не назначается в качестве исследования первого уровня, в отличие от УЗИ.
Ультразвуковая диагностика поможет врачу, сэкономив средства пациента, диагностировать простые заболевания или, если пациент страдает клаустрофобией, получить хоть какие-то данные для постановки диагноза. МРТ в свою очередь позволит уточнить диагноз в сомнительных случаях, определить наличие новообразования и его природу.
МРТ печени – эффективный, но все еще довольно дорогой метод обследования, назначающийся пациентам в спорных случаях, когда диагноз не совсем ясен. Методика обладает высокой разрешительной способностью, что позволяет использовать ее для диагностики онкологии на ранних стадиях.
источник
Тканевые структуры печени гораздо плотнее тканей других органов, в частности, селезенки или поджелудочной железы. Поэтому применение УЗИ в диагностике гепатоцитных изменений не так эффективно. Наилучшей альтернативой сейчас считается томография (компьютерная и магнито-резонансная), чувствительность которой составляет 100%, а диагностическая точность 82,1% и 90,4% соответственно. Выбор конкретного вида томографии проводится индивидуально по показаниям, но в основном принято сочетание УЗИ, КТ и МРТ для уточнения диагноза, особенно, если размер очаговых воспалений или образований меньше 1 см.
Принцип исследования печени посредством КТ основан на рентгеновском воздействии — электромагнитные волны проникают вглубь тканей и улавливают различие плотностей. В результате делается около 10–12 срезов (снимков), которые отправляются на матрицу и считываются компьютером. У здорового человека печеночная ткань однородная и плотная, а места с меньшей плотностью соответствуют локализации крупных кровеносных сосудов. Печеночные и желчные протоки хорошо видны на томограмме, а вот внутрипеченочные сосуды и артерии незаметны, поэтому для их визуализации пациенту вводят контрастное вещество.
Кроме сравнения плотности тканей во время проведения КТ печени используются другие диагностические маркеры. Например, опухоли и тромбы на ранней стадии образования имеют плотность, сходную с паренхимой, однако на них также указывают искаженные контуры печени. А если расширены желчные протоки, значит, можно утверждать на 70%, что у пациента механическая желтуха (непроходимость желчных протоков). Было проведено исследование, цель которого заключалась в сравнении диагностических возможностей КТ и МРТ:
| Диагноз | КТ | МРТ | ||
|---|---|---|---|---|
| Киста (непаразитарная) | крупные кисты имеют плотность жидкости, а мелкие (твердые) распознать можно на УЗИ | 82,1% | низкая интенсивность сигнала T1 и высокая для сигнала T2 | 90,4% |
| Киста (эхинококковая) | многокамерные жидкостные образования с обызвествлениями на стенках и с плотностью кости | гипоинтенсивный сигнал множественных обызвествлений | ||
| Абсцесс | сниженная плотность и накопление контраста вокруг полой капсулы | 88,2% | низкий сигнал T1 и высокий T2 | 90,8% |
| Гемангиома | низкая плотность, круглая форма образования с однородной структурой и четкими контурами | 79,6% | накопление контраста к центру от периферии, характерный дисбаланс сигналов T1/T2, образование без капсулы и отеков | 97,3% |
Процентные величины — это максимальная диагностическая точность метода при исследовании определенных патологий. Патологические образования расположены в таблице по возрастанию коэффициента плотности относительно друг друга.
Контрастное вещество позволяет отличить обычные кисты от кистозных метастазов, которые накапливают контраст по краям.
Результаты показали, что для выявления новообразований МРТ диагностика эффективнее, однако у КТ есть свои преимущества перед магнитным резонансом:
- лучшая визуализация стенок сосудов и протоков, благодаря чему выше вероятность обнаружить тромбы и непроходимость;
- легкость определения патологии на ранней стадии развития;
- скорость выполнения процедуры (всего несколько минут по сравнению с 60–120 минутами, необходимыми для МРТ);
- визуализация дает трехмерное изображение печени;
- при изучении органов брюшной полости КТ более информативна;
- желчный пузырь хуже поддается МРТ-исследованию;
- доступная стоимость.
Именно скорость проведения процедуры и меньшая стоимость относительно МРТ обусловило широкое применение компьютерного томографа. К тому же, на нем можно обследовать пациентов, которым противопоказан магнитный резонанс. Это люди, страдающие клаустрофобией и избыточным весом (больше 110 кг), а также пациенты, имеющие в своем организме металлические протезы и имплантаты.
Людям старше 50 лет, имеющим татуировки, даже при показаниях к МРТ делается КТ, так как раньше красящие вещества для тату содержали в своем составе железо. Сильное магнитное воздействие вызывает притяжение частиц Fe, обуславливая колоссальные боли у пациента.
При диагностике новообразований в печени очень важен комплексный подход, поскольку порой даже совместное применение МРТ и КТ не дает возможности отличить доброкачественную опухоль от злокачественной. В этом случае показана биопсия. Чаще всего врачи сначала назначают УЗИ, как первый этап диагностики, а затем КТ. Это вызвано тем, что при одинаковой эхогенности опухоли с паренхимой она может быть видна лишь на КТ и наоборот.
Итак, выявление новообразований в печени лучше отвести МРТ, если это возможно, а установление других заболеваний брюшной полости стоит доверить КТ, которая имеет такие особенности:
| Показания | Противопоказания |
|---|---|
|
|
Противопоказания к проведению КТ обусловлены высокой дозой облучения, хотя она все же меньше, чем при обычном рентгене. Эффективная лучевая нагрузка за одну процедуру составляет дозу радиации, которую человек получает от фонового излучения за 3–5 лет. В идеале компьютерная томография печени, как и других органов, разрешена 1 раз в год. Если же предполагаемая польза от процедуры превышает возможный риск, то она назначается трижды в год, но с перерывами не меньше 5 недель.
Вероятность наступления серьезной аллергии на йод, который используется в качестве контрастного вещества, невелика. А индивидуальная непереносимость йода — это очень редкое явление, связанное с какими-либо нарушениями эндокринной системы и щитовидной железы.
Контраст вводят с осторожностью пациентам с почечной недостаточностью и сахарным диабетом, так как организм может не выдержать нагрузку.
Хотя КТ проводится быстро, необходимо заранее подготовиться к процедуре:
- За 5 дней нужно сдать общие анализы и сделать УЗИ.
- За 2 дня надо отказаться от употребления сдобы, бобовых, молока и других продуктов, вызывающих усиленное газообразование, так как раздувшийся кишечник давит на соседние органы, вызывая искажение результатов сканирования.
- Вечером накануне следует отказаться от плотного ужина, а также врачи рекомендуют сделать клизму для очистки организма (объем до 1 л).
- На процедуру нужно приходить натощак и взять с собой удобную одежду (пижаму или халат без многочисленных украшений и застежек).
- Если пациент чувствует нервозность, доктор дает ему седативные препараты, поскольку нужно максимально расслабиться и неподвижно лежать во время сканирования.
- В некоторых случаях конечности больного могут быть зафиксированы.
Во время процедуры пациент надевает чистую простую одежду и снимает все украшения. Он ложится на специальный стол, который двигается внутри кольца, оснащенного датчиками рентгеновского излучения. Когда больному вводят контраст, он может ощутить металлический привкус во рту, головокружение и тошноту. При этом возникнет ощущение протекания теплых волн по всему телу. Если данная симптоматика усиливается, необходимо сообщить врачу. Длительность проведения процедуры может варьироваться от функциональных возможностей используемой аппаратуры — от 1–2 до 10 минут. По окончании КТ пациенту необходимо пить много жидкости, чтобы быстрее вывести из организма контраст.
Людям, страдающим сахарным диабетом и принимающим метформин, необходимо отказаться от употребления препарата 2 дня после процедуры, так как контраст задерживает выведение токсичных веществ, содержащихся в лекарстве.
Первые результаты можно узнать сразу после процедуры, например, отличить диффузные заболевания органов брюшной полости и тромбоз печеночных вен от опухолей, кист и абсцессов. Более точный диагноз становится ясен после детального исследования полученных снимков и сопоставления их с результатами других анализов.
источник
Магнитно-резонансная томография (МРТ) печени – обычная, с контрастом, что показывает, побочные эффекты и противопоказания, подготовка и проведение, нормы, расшифровка результатов, цена. В каких случаях лучше сделать УЗИ или КТ?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Магнитно-резонансная томография (МРТ, ЯМРТ, NMR, MRI) печени представляет собой метод диагностики заболеваний этого органа, основанный на получении послойных изображений печени при воздействии на нее магнитным полем.
Магнитно-резонансная томография представляет собой современный, нетравматичный, безопасный, высокоинформативный и неинвазивный (не предполагающий контакта с телом или введения инструментов в физиологические отверстия) метод обследования, позволяющий выявлять патологии различных органов, в том числе печени.
В прошлом магнитно-резонансная томография называлась ядерно-магнитно-резонансной или ядерно-магнитным резонансом. Однако в связи с негативными ассоциациями со словом «ядерный», возникшими в результате последствий катастроф ядерных реакторов (в Чернобыле и др.), название метода исследования было заменено на современное. Нужно понимать, что даже наличие в прошлом названии слова «ядерный» не означает, что в основе метода лежит воздействие радиации. Напротив, МРТ не имеет никакого отношения к ионизирующему излучению, а его физические основы совершенно отличны от воздействия радиации.
Метод магнитно-резонансной томографии основан на явлении ядерного магнитного резонанса (ЯМР), который заключается в том, что при воздействии на органы и ткани магнитного поля ядра атомов водорода поглощают энергию и изменяют свою ориентацию в пространстве. После того, как действие магнитного поля прекращается, атомы водорода постепенно возвращаются в свое исходное положение с высвобождением поглощенной энергии. Именно эта высвобождаемая энергия принимается датчиками магнитно-резонансного томографа, преобразуется в зрительные образы, которые выдаются на монитор компьютера в виде картинок. А так как атом водорода имеется буквально в каждой органической молекуле, из которых состоит тот или иной орган (в том числе, печень), то можно зафиксировать энергию, отдаваемую водородом после прекращения действия магнитного поля, для любой ткани на любой глубине и плоскости.
В результате проведения МРТ врач получает целую серию картинок, каждая из которых представляет собой как бы срез печени на различных уровнях, причем толщина таких МРТ-срезов маленькая – 3 – 5 мм. То есть, фактически, МРТ основана на получении послойных изображений печени в разных плоскостях, на которых хорошо видна структура органа, очаги патологических изменений и характер патологий.
Чтобы понять, какие именно изображения печени получаются в результате МРТ, нужно представить себе, что печень нарезается тонкими ломтиками, как колбаса. И на каждом таком «ломтике»-срезе можно четко рассмотреть всю внутреннюю структуру этого участка печени. Таких срезов делается множество, так как они имеют толщину 3 – 5 мм. И, более того, если палку колбасы можно нарезать на ломтики только в одной плоскости, то МРТ позволяет сделать срезы печени в любой плоскости – и поперек, и вдоль, и по диагонали, и под любым углом. Соответственно, в результате выполнения МРТ печени получается серия послойных изображений органа в разных плоскостях, благодаря которым можно рассмотреть структуру и состояние печени буквально в любой точке ее толщи. На основании размеров, расположения структур печени, наличия патологических очагов врач делает вывод о локализации и характере имеющегося повреждения органа.
Поскольку МРТ основан на детекции энергии, отдаваемой атомами водорода при возвращении их в исходное состояние после активации магнитным полем, то метод позволяет даже без контраста отлично визуализировать любые мягкие ткани, из которых, собственно, и состоит печень. Следовательно, МРТ без контраста дает возможность рассмотреть структуру печени в деталях и выявить даже мелкие (до 2 – 3 мм) патологические очаги.
Так, по результатам магнитно-резонансной томографии можно выявить доброкачественные и злокачественные опухоли, метастазы, кисты, участки гиперплазии, застойные явления при портальной гипертензии, цирроз, жировой гепатоз, паразитарные заболевания (эхинококкоз, альвеококкоз), гемохроматоз, гепатиты, травматические повреждения органа, а также заболевания желчного пузыря и желчевыводящих путей (желчнокаменная болезнь, холециститы, билиарная гипертензия, опухоли, кисты). Кроме того, магнитно-резонансная томография показывает размеры, точное расположение, форму, характер патологических очагов в печени и саму структуру органа.
К сожалению, хотя МРТ печени позволяет получить большое количество информации о состоянии органа, наличии в нем патологических изменений и их характере, степени тяжести, он не может быть массовым методом обследования по ряду причин. Во-первых, с помощью МРТ фактически можно выявлять те же самые патологии печени, что и по УЗИ. А УЗИ гораздо проще в выполнении, дешевле и не требует установки дорогостоящего оборудования, поэтому для первичного массового метода обследования УЗИ предпочтительнее МРТ. Во-вторых, отличить доброкачественные новообразования от злокачественных, и метастазы от кист можно только по результатам МРТ с контрастированием. А ведь именно для этих целей и проводится МРТ. То есть по диагностической ценности обычное МРТ печени без контраста приближается к УЗИ, а лучше УЗИ – МРТ с контрастом. Но для МРТ с контрастом имеются ограниченные показания (различение видов опухолей, кист, метастазов). И поэтому очевидно, что МРТ рационально рассматривать только в качестве дополнительного метода в диагностике заболеваний печени, когда результаты УЗИ неоднозначны, неточны или дают недостаточно информации.
Процесс магнитно-резонансной томографии является безопасным для человека, так как магнитное поле, воздействующее на тело человека во время обследования, не оказывает негативного влияния на здоровье. Ввиду безопасности и отсутствия лучевой нагрузки МРТ может применяться для обследования детей, беременных женщин, пожилых людей, а также больных в тяжелом состоянии.
Преимуществом магнитно-резонансной томографии перед другими методами обследования печени является высокая естественная контрастность мягких тканей, хорошая видимость сосудов, возможность получения среза печени в любой плоскости, отсутствие на снимках артефактов от ребер, а также отсутствие лучевой нагрузки (как при компьютерной томографии). Определенными же недостатками МРТ можно считать относительную длительность проведения обследования, необходимость лежать полностью неподвижно и периодически задерживать дыхание во время работы томографа, высокую стоимость исследования и невозможность обследовать людей с кардиостимуляторами.
Поскольку МРТ печени дает высокоточные результаты, перед его проведением нужно пройти консультацию гепатолога или гастроэнтеролога, чтобы врач поставил конкретные вопросы, на которые он желает получить ответ по результатам исследования. В качестве метода первичного обследования печени делать МРТ нерационально, так как в подавляющем большинстве случаев достаточно простого УЗИ. И только если по УЗИ будут выявлены патологии, для уточнения характера которых нужно произвести МРТ (например, опухоли, метастазы, кисты), нужно будет его сделать.
МРТ печени с контрастом или контрастированием представляет собой вариант магнитно-резонансной томографии, при котором внутривенно вводится специальное вещество, повышающее контрастность мягких тканей. Применение контрастов расширяет диагностические возможности МРТ печени, так как позволяет, во-первых, получать снимки более высокого разрешения и точности, а во-вторых, дифференцировать характер очаговых образований (доброкачественные, злокачественные опухоли, метастазы, кисты) по скорости и типу накопления и вымывания контрастного вещества. Таким образом, очевидно, что МРТ с контрастом производится с целью улучшения качества проводимой диагностики.
МРТ с контрастированием показана к производству при подозрении на опухоль с целью выявления ее характера – доброкачественная или злокачественная, метастазы или кисты. Контраст попадает в новообразование, делает его изображение на снимке более точным, четким и контрастным, что позволяет оценить его точные размеры, расположение, а также определить тип (гемангиома, гепатоцеллюлярная аденома, гепатоцеллюлярный рак, фокальная узловая гиперплазия, метастаз или киста). Кроме того, МРТ с контрастом показана при подозрении на сужение желчных протоков вследствие наличия в них камней или образования стриктур.
В остальных случаях (кроме подозрений на опухоль и патологию желчевыводящих путей) МРТ с контрастом не показано. Более того, при подозрении на механическую желтуху, жировую дистрофию печени (гепатоз), цирроз, абсцесс, травму, эхинококкоз или альвеококкоз, гепатит в качестве метода обследования рекомендуется выбрать обычное УЗИ, так как МРТ, конечно, тоже позволит выявить эти патологии, но и УЗИ в таких случаях не менее информативно, зато гораздо проще и дешевле.
В качестве контрастных веществ при производстве МРТ печени используются соединения гадолиния – редкого элемента из группы лантаноидов. В России в настоящее время зарегистрированы и разрешены к применению пять контрастных препаратов для МРТ на основе гадолиния – это Магневист, Дотарем, Омнискан, Проханс и Примовист. Для контрастирования печени наилучшим образом подходит Примовист, так как этот препарат избирательно накапливается именно в печеночных тканях после его введения внутривенно. После Примовиста наилучшее контрастирование обеспечивают Омнискан и Проханс. Однако в каждом конкретном случае контрастный препарат выбирается врачом-радиологом, проводящим процедуру МРТ с контрастом. Причем врач исходит не только из максимальной эффективности, но и безопасности, и стоимости препарата.
Хотя гадолиний и является химическим элементом группы лантаноидов, многочисленные исследования показали безопасность контрастных препаратов на его основе. Как правило, контрасты для МРТ на основе гадолиния отлично переносятся пациентами, не вызывая у них каких-либо неприятных ощущений или побочных эффектов. Однако в небольшом числе случаев контрастные препараты для МРТ могут провоцировать такие побочные эффекты, как слезотечение, тошнота, рвота, прилив крови в области введения раствора. Такие побочные эффекты неопасны, и проходят самостоятельно в течение короткого промежутка времени. В очень редких случаях контрастные препараты для МРТ в качестве побочных эффектов могут провоцировать аллергические реакции (крапивницу, зуд в глазах и т.д.). Если в ответ на введение контраста развивается аллергическая реакция, то исследование прекращается, а человеку оказывается необходимая помощь, заключающаяся в купировании аллергии.
Контрастные препараты для МРТ выводятся из организма почками с мочой и кишечником с калом. Причем почки и кишечник принимают участие в выведении контрастов из организма поровну. Учитывая такое положение вещей, МРТ с контрастом может быть противопоказана при наличии у человека заболеваний почек из-за повышенной нагрузки, ложащейся на них. Если же пациенту с заболеваниями почек по строгим показаниям необходимо провести МРТ с контрастом, то перед этим придется сдать пробу Реберга и анализ крови на креатинин и мочевину, которые отражают функционирование и состояние почек. На основании значений пробы Реберга, концентрации мочевины и креатинина врач сможет принять окончательное решение о том, допустимо ли проведение МРТ с контрастом в конкретном случае.
Также МРТ с контрастом противопоказано беременным женщинам из-за того, что неизвестно влияние гадолиния на рост и развитие плода, а также на течение предстоящих родов. Что касается кормящих матерей, то в России и странах бывшего СССР врачи полагают, что им также противопоказана МРТ с контрастом, так как контрастное вещество попадает в грудное молоко, и как оно может влиять на младенца – не известно. Но в США и странах Европы грудное вскармливание не является противопоказанием к производству МРТ с контрастом, так как, по данным наблюдений за детьми, которых кормили матери после этого обследования, не было обнаружено негативного влияния соединений гадолиния, поглощенных младенцами с молоком, на их рост и развитие. С учетом таких европейских и американских данных некоторые медицинские учреждения в России и странах бывшего СССР предлагают компромиссное решение: они считают, что МРТ с контрастом можно провести кормящим матерям, а обследуемые женщины после МРТ должны на 1 – 2 суток прекратить кормление своих младенцев грудью, но регулярно сцеживать молоко. Такой перерыв в грудном вскармливании необходим, потому что за 1 – 2 суток контрастный препарат попросту выведется из организма матери, и станет возможным возобновление кормления ребенка грудью.
Выше мы описали наиболее часто используемые контрасты для проведения МРТ на основе гадолиния. Однако отдельно следует отметить и другой вид контрастных веществ, которые в настоящее время используются очень редко, но также предназначены для МРТ. Это так называемые ретикулоэндотелиальные соединения, представляющие собой супермагнитные мелкие частички окиси железа. Эти частички окиси железа поглощаются купферовскими клетками печени, и по степени их накопления можно выявлять метастазы, а также оценивать степень злокачественности имеющихся опухолей.
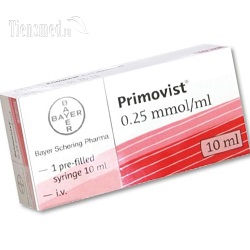
Примовист в качестве активного компонента содержит гадоксетовую кислоту (динатрия гадолиний-этоксибензилдиэтилентриаминуксусной кислоты), которая является гепатоспецифичной, то есть после ее введения в вену она накапливается прицельно в клетках печени, и практически не попадает в другие органы и ткани. Поэтому Примовист на сегодняшний день является наилучшим контрастным препаратом для МРТ печени среди имеющихся на фармацевтическом рынке.
После быстрого (болюсного) внутривенного введения Примовиста наблюдается динамическое контрастирование структур печени в различные фазы притока крови, что позволяет диагностировать обильно проросшие кровеносными сосудами образования (гемангиомы, опухоли), а также участки, в которых разрушены нормальные печеночные клетки (гепатоциты). Такие особенности накопления Примовиста в печени позволяют отличать доброкачественные опухоли от злокачественных, первичные опухоли от метастазов, а также определять точные границы опухолевого образования и его расположение.
Строго говоря, абсолютными показаниями к производству магнитно-резонансной томографии печени являются только следующие состояния:
- Выявленные по УЗИ или другими методами обследования объемные образования в печени (в таких случаях производится МРТ с контрастированием с целью точного определения вида объемного образования – киста ли это, метастаз, доброкачественная опухоль или злокачественная опухоль);
- Подозрение на опухоль печени (МРТ проводится с целью подтверждения или опровержения наличия новообразования и установления его вида, размеров, расположения);
- Подготовка к плановой операции по удалению доли печени (МРТ производится для уточнения структуры печени, расположения патологических очагов и т.д.);
- Подозрение на аномалии развития печени;
- С целью выявления свободной или ограниченной жидкости в брюшной полости (кисты печени, асцит, гемиперитонеум) и уточнения состава этой жидкости (кровь, экссудат, транссудат);
- Подозрение на сужение желчных протоков (при опухолях желчевыводящих путей и желчного пузыря, желчнокаменной болезни);
- В качестве замены компьютерной томографии с контрастированием из-за непереносимости соединений йода;
- Подозрение на кисты и абсцессы печени при невозможности выполнить компьютерную томографию с контрастированием;
- Желтуха или цирроз печени неясного происхождения при невозможности выполнения компьютерной томографии с контрастированием.
Вышеуказанные абсолютные показания к МРТ печени означают, что при их наличии следует обязательно провести данное исследование, так как именно оно оказывается наиболее информативным в перечисленных случаях. Показания, обусловленные невозможностью провести компьютерную томографию с контрастированием, также относятся к абсолютным, так как среди всех остальных методов обследования именно МРТ дает наиболее информативный результат.
Помимо абсолютных показаний к магнитно-резонансной томографии, имеются еще и относительные. К относительным показаниям к МРТ печени относятся состояния, при которых данный метод диагностики позволяет выявлять подозреваемые заболевания, но эти патологии также могут быть диагностированы ничуть не хуже и другими, гораздо более простыми и дешевыми способами, например, УЗИ. Соответственно, при наличии относительных показаний делать МРТ вовсе не обязательно, в подавляющем большинстве случаев будет достаточно обычного УЗИ. Но если человек желает получить более детальную картину состояния печени, то и при относительных показаниях можно делать МРТ.
Итак, относительными показаниями для производства МРТ печени являются следующие состояния:
Для проведения магнитно-резонансной томографии печени имеются относительные и абсолютные противопоказания. При наличии абсолютных противопоказаний МРТ печени нельзя произвести ни при каких обстоятельствах. А при наличии относительных противопоказаний МРТ печени нежелательно, но при острой необходимости или наличии абсолютных показаний исследование может быть произведено с соблюдением осторожности.
Итак, абсолютными противопоказаниями к МРТ печени являются следующие состояния:
- Наличие кардиостимуляторов (магнитное поле может нарушать работу искусственного водителя ритма);
- Ферромагнитные или электронные импланты;
- Большие металлические имплантаты, предметы или ферромагнитные осколки в тканях;
- Ферромагнитные аппараты Илизарова;
- Кровоостанавливающие клипсы на сосудах головного мозга, аорты (в период проведения МРТ клипсы могут соскочить, вследствие чего откроется внутреннее кровотечение);
- Наличие пересаженной (донорской) почки;
- Протезы суставов (кроме титановых).
К относительным противопоказаниям для производства МРТ печени относятся следующие состояния:
- Наличие инсулиновых помп;
- Наличие нервных стимуляторов;
- Различные импланты из неферромагнитных компонентов;
- Протезы клапанов сердца;
- Кровоостанавливающие клипсы на любых сосудах, кроме мозговых и аорты;
- Декомпенсированная сердечная недостаточность;
- Первый триместр (до 13-ой недели включительно) беременности;
- Клаустрофобия (боязнь замкнутого пространства);
- Татуировки, выполненные металлсодержащими красками (на месте татуировок на коже могут появляться ожоги);
- Неадекватное поведение пациента;
- Эпилепсия или судорожный синдром другого происхождения;
- Вес тела пациента более 120 – 200 кг (в зависимости от того, какой максимальный вес выдерживает томограф конкретного производителя).
Вышеприведенные относительные и абсолютные противопоказания относятся к любому виду магнитно-резонансной томографии – с контрастированием или без такового. Однако если речь идет о магнитно-резонансной томографии с контрастом, то дополнительно к вышеперечисленным, имеются следующие абсолютные противопоказания:
- Гемолитическая анемия;
- Аллергическая реакция или индивидуальная непереносимость контрастных препаратов;
- Беременность на любом сроке;
- Хроническая почечная недостаточность.
Наличие металлических зубных протезов, любых коронок на зубах, титановых протезов, танталовых скрепок на груди, внутриматочной спирали у женщин не является противопоказанием для магнитно-резонансной томографии, хотя они могут ухудшать качество получаемых снимков. Чтобы минимизировать помехи, которые могут создавать различные импланты в теле человека, перед производством МРТ следует всегда выполнять простое правило – снимать все протезы и ортопедические конструкции, которые снимаются.

В день проведения исследования нужно не кушать в течение 4 – 6 часов перед МРТ. Такое недлительное голодание необходимо для полного заполнения желчного пузыря, что очень важно для правильной и точной диагностики. Это означает, что за 4 – 6 часов до назначенного времени нужно последний раз легко поесть, и дальше до исследования разрешается пить только негазированную воду в небольшом количестве. Не следует в день проведения МРТ пить кофе, крепкий чай, фруктовые, ягодные и овощные соки или компоты на их основе, так как они могут провоцировать вздутие живота. В некоторых случаях, помимо голодания, перед МРТ врачи рекомендуют принять таблетку Но-Шпы за 30 – 40 минут до исследования, чтобы ослабить перистальтические сокращений кишечника.
Какой-либо другой специальной подготовки перед МРТ печени не требуется, за исключением того, что следует вести привычный образ жизни, избегать чрезмерных физических, нервных и психоэмоциональных нагрузок. Естественно, перед проведением МРТ нужно отказаться от употребления алкоголя, наркотических и стимулирующих веществ. Курящие пациенты должны отказаться от курения минимум за 1 – 2 часа до исследования, а лучше за 4 – 6 часов.
Необходимо помнить, что на время прохождения МРТ печени на теле человека не должно быть каких-либо металлических предметов и магнитных носителей. Поэтому стоит заранее подобрать себе одежду без металлических деталей и подготовить емкость, в которую на время исследования будут убраны из карманов ключи, мелкие деньги, плееры, банковские карты, мобильный телефон и т.д. Если на теле имеется пирсинг, то его также нужно вытащить перед проведением МРТ. Кольца, серьги, браслеты и другие ювелирные украшения из металлов лучше вообще не надевать, так как их придется снимать перед тем, как врач начнет процесс исследования.
Если речь идет о детях, то чтобы выбрать правильную подготовку к МРТ печени для них, следует предварительно спросить в клинике, делают ли они обследование под наркозом? Так, обычно под неглубоким наркозом делают МРТ детям младше 3 лет, поскольку они не могут лежать неподвижно. А вот детям более старшего возраста наркоз обычно не дают. Хотя в некоторых медицинских учреждениях детям делают МРТ под наркозом до 7 лет. Если ребенку планируется делать МРТ печени под наркозом, то следует в течение 12 часов перед исследованием не поить и не кормить малыша. Если же МРТ делают без наркоза, то для детей подготовка такая же, как и для взрослых.
Магнитно-резонансный томограф устанавливается в отдельном помещении, соединенном дверью с кабинетом, в котором находится врач и проводится непосредственная подготовка к исследованию. В такой подготовительной комнате врач или медсестра попросит пациента убрать из карманов и снять любые металлические предметы (крючки, кнопки, пуговицы, ключи, мелочь, серьги, браслеты, пирсинг, кольца и т.д.) и магнитные носители (мобильный телефон, банковские карты, плееры и т.д.). Если на одежде окажутся неснимаемые крупные металлические детали (пуговицы, кнопки и т.д.), то придется либо переодеться в сменную одежду, либо раздеться. Поэтому можно просто взять с собой на МРТ печени обычную пижаму или халат на пластмассовых пуговицах, чтобы переодеться в нее на время исследования и не доставать ничего из карманов обычной будничной одежды.
Женщины, пользующиеся декоративной косметикой, содержащей частицы металла, должны будут смыть макияж. Учитывая этот факт, лучше приходить на МРТ не накрашенной.
Если на теле имеются еще какие-либо чужеродные съемные конструкции (протезы, очки, контактные линзы, гарнитуры и т.д.), то их также нужно будет снять. Вообще, в этом вопросе действует простое правило – перед МРТ нужно снимать все, что снимается. Если имеются несъемные протезы и импланты, то следует взять с собой паспорт к ним, в котором указан их состав, чтобы врач мог решить, допустимо ли проводить обследование данному конкретному человеку.
После этого врач спросит, имеются ли у человек кардиостимуляторы, ферромагнитные или металлические импланты в теле, кровоостанавливающие клипсы на сосудах. Данная информация нужна врачу для того, чтобы решить, допускается ли проведение МРТ пациенту. Если врач-радиолог посчитает проведение МРТ недопустимым, то, даже при наличии направления, не проведет обследования пациенту. А если радиологу покажется, что МРТ может вызвать ухудшение состояния здоровья пациента, то на время проведения обследования он может пригласить других специалистов (кардиолога, невропатолога, реаниматолога-анестезиолога), которые смогут сразу оказать необходимую медицинскую помощь.
Когда все организационные вопросы будут решены, медсестра проведет пациента в соседнее помещение, в котором установлен МР-томограф. Обязательно объяснит пациенту, как можно будет связаться с врачом, если во время обследования вдруг станет плохо. Обычно для этих целей в томографах имеется вмонтированное переговорное устройство. В некоторых случаях имеется интерком – микрофон, установленный в комнате и постоянно включенный, так что каждое произнесенное пациентом слово будет слышно врачу и медсестре, находящимся в соседнем помещении. В других случаях пациенту в руки дают пульт с кнопкой, на которую нужно будет нажать, если самочувствие ухудшится настолько, что возникнет необходимость прервать процедуру.
После этого медсестра или врач говорят, что по команде «Не дышать» нужно будет сделать глубокий вдох и задержать дыхание на 30 – 40 секунд.
Далее пациента укладывают на кушетку, являющуюся составной частью томографа, предлагают удобно расположиться, чтобы можно было в принятой позе пролежать 20 – 40 минут без движения, после чего фиксируют валиками. Уложив пациента на кушетку, медсестра выходит из помещения, закрывает дверь и включает томограф с компьютера из соседней комнаты. Начав работу, аппарат МРТ задвинет кушетку внутрь большого «бублика» и будет производить съемку необходимого участка тела. Внутри томографа человек оказывается в замкнутом пространстве, к чему нужно быть готовым психологически, не нервничать и не дергаться, так как ничего страшного не происходит, и в любой момент исследование можно остановить, если станет плохо. Внутри томографа воздух кондиционируется и постоянно поступает извне, поэтому не стоит бояться задохнуться. В некоторых томографах имеется даже освещение внутренней капсулы, в которой находится человек в процессе обследования.
Во время проведения исследования человек обычно не испытывает каких-либо неприятных ощущений, так как аппарат не прикасается к телу, не давит на него, а только испускает магнитное поле и радиоволны. При этом из-за воздействия магнитного поля обследуемая область тела может стать теплой, что совершенно нормально. В период работы томограф издает различные громкие звуки, такие, как треск, шум, сверление и т.д. Эти звуки отражают работу аппарата, но могут вызывать дискомфорт у пациента. Поэтому перед началом обследования могут выдаваться наушники или беруши. Однако психологически нужно быть готовым к тому, что томограф работает весьма громко, и наушники или беруши не заглушают полностью этих звуков.
Если проводится МРТ с контрастом, то после того, как томограф снимет безконтрастные изображения печени, врач приостановит работу прибора и введет контрастное вещество внутривенно. После чего процесс снятия томограммы продолжится. Когда прибор закончит работу, кушетка автоматически выйдет из «бублика», и на этом обследование считается законченным. После магнитно-резонансной томографии можно одеваться, уходить, не забыв вынутые из карманов вещи, и заниматься своими обычными повседневными делами. Покушать можно также сразу после томографии.
Кроме теплоты на обследуемой части тела и громких звуков, человек во время МРТ не должен испытывать никаких ощущений. А любые ощущения во время томографии (например, напряжение мышц, бегание «мурашек», одышка и т.д.) обусловлены страхами, волнением и психическим напряжением у самого пациента. Чтобы минимизировать такие индуцированные собственной психикой неприятные ощущения, нужно приходить на МРТ в хорошем и спокойном расположении духа. Для этого можно за несколько дней до обследований принимать безрецептурные успокоительные препараты (таблетки или настой валерианы, настойка пустырника, настойка пиона, гомеопатические таблетки Нервохеель и т.д. Особенно впечатлительным, эмоционально лабильным, нервным и склонным к излишним переживаниям людям непосредственно перед МРТ за 30 – 40 минут до обследования можно рекомендовать с целью успокоения принять «кремлевскую смесь». Она готовится следующим образом: в полстакана воды добавляется по 20 капель настоек пустырника, валерианы и мяты перечной.
Что касается заключения по результатам томографии, то его могут отдавать на руки в это же день через 1 – 3 часа после обследования или на следующий день, в зависимости от того, какие правила приняты в конкретном медицинском учреждении.
УЗИ, МРТ и КТ печени являются лучевыми методами диагностики различных заболеваний этого органа. Однако в настоящее время ситуация такова, что большинство заболеваний печени диагностируются другими методами, такими, как лабораторные анализы, гистологические исследования и данные клинической симптоматики. А вот лучевые методы диагностики (УЗИ, КТ, МРТ) при заболеваниях печени являются как бы вспомогательными, дополнительными, в большинстве случаев использующимися для оценки состояния печени и размеров патологического очага в ней. Конечно, имеются и ситуации, когда именно лучевые методы играют ведущую роль, но они гораздо более редкие. Соответственно, не следует рассматривать ни МРТ, ни КТ, ни УЗИ в качестве «идеальных» методов выявления заболеваний печени и оценки состояния органа. К ним нужно подходить разумно, рационально и критически, четко отдавая себе отчет в том, нужно ли то или иное лучевое исследование в конкретном случае. Ведь каждое исследование оказывается лучшим и предпочтительным при разных заболеваниях печени. Поэтому ниже мы рассмотрим, в каких ситуациях, при подозрении на какие заболевания печени следует предпочесть тот или иной лучевой метод обследования.
Во-первых, нужно знать, что если человек обследуется впервые по поводу появившихся клинических симптомов заболевания печени или просто в рамках профилактического осмотра, то следует предпочесть обычное УЗИ. Этот метод достаточно информативен, чтобы на первичном этапе выявить имеющуюся патологию печени, и в то же время прост и дешев. А вот дальше, в зависимости от результатов УЗИ, может потребоваться дополнительное проведение КТ или МРТ, или вовсе ничего, если данных УЗИ будет вполне достаточно.
Итак, если по результатам УЗИ было выявлено диффузное заболевание печени (гепатит, цирроз, жировая дистрофия), то, в принципе, ни МРТ, ни КТ в таких случаях делать не нужно. Ведь данных УЗИ оказывается вполне достаточно для постановки диагноза и оценки состояния печени. Если же цирроз у человека имеется достаточно давно, то при ухудшении состояния печени по данным УЗИ нужно провести МРТ с контрастированием для раннего выявления гепатоцеллюлярного рака. В остальных случаях при диффузных заболеваниях печени ни КТ, ни МРТ не необходимы, но могут быть проведены по желанию пациента. На снимках КТ и МРТ врач может четче рассмотреть картину имеющегося заболевания (например, цирроза или гепатоза), но глобально это ничего не добавит к результатам УЗИ.
Если же по результатам УЗИ было выявлено какое-либо объемное образование в печени, то нужно дополнительно сделать КТ или МРТ с контрастированием для определения вида и характера этого образования. Так, КТ или МРТ с контрастированием позволяют понять, какое именно образование имеется в печени – киста ли это, метастаз, доброкачественная опухоль или злокачественная опухоль. МРТ с контрастированием также позволяет точно установить вид опухоли. Поэтому, очевидно, что при подозрении или выявлении очагового образования в печени нужно, помимо УЗИ, сделать КТ или МРТ с контрастированием. В таких случаях КТ и МРТ с контрастированием равнозначны.
Если по данным УЗИ в печени была обнаружена однозначная киста, то дополнительно проводить КТ или МРТ не нужно, так как их результаты ничего принципиально нового не дадут. Однако если по результатам УЗИ невозможно однозначно сказать, киста это или опухоль, или есть подозрение на злокачественное перерождение кисты, следует обязательно сделать дополнительно КТ. МРТ при кистах излишне.
Если по данным УЗИ или по клиническим симптомам заподазривается абсцесс печени, то дополнительно рекомендуется выполнить КТ, так как это повысит уровень диагностики. МРТ при абсцессе печени проводится только при невозможности выполнить КТ с контрастом.
Если по данным УЗИ или клиническим симптомам заподазривается злокачественная опухоль печени, то первично рекомендуется провести КТ с контрастированием или МРТ с контрастированием. В таких ситуациях КТ и МРТ практически равнозначны.
Если по данным УЗИ или клиническим симптомами заподазриваются метастазы в печень, то наилучшим методом для их диагностики и подтверждения является КТ с болюсным контрастированием.
При подозрении на заболевания желчного пузыря и желчевыводящих путей начинать обследование следует с обычного УЗИ, так как оно вполне информативно, дешево, просто в исполнении и доступно. При подозрении на рак или доброкачественную опухоль желчного пузыря или желчных протоков оптимально сделать МРТ с контрастированием. Если МРТ с контрастом недоступна, то ее можно заменить на КТ с контрастированием. Если же данные УЗИ неточны, но в совокупности с симптоматикой указывают на поражение желчевыводящих путей, то в таких случаях наилучшим методом диагностики является КТ с болюсным контрастированием и МРТ с контрастом.
МРТ производится при помощи специального аппарата, который называется магнитно-резонансным томографом. Соответственно, МРТ можно сделать только в тех медицинских учреждениях, в которых имеется томограф. Среди государственных медицинских учреждений магнитно-резонансные томографы устанавливаются в различных НИИ (научно-исследовательских институтах) медицинской направленности, крупных больницах и диагностических поликлиниках областного, краевого, республиканского масштабов. Также томографы могут устанавливаться в крупных городских больницах или поликлиниках в городах-миллионниках или больших районных центрах. В небольших больницах и большинстве районных больниц магнитно-резонансные томографы не устанавливаются, так как это нецелесообразно ввиду малого количества обследуемых пациентов. Соответственно, пройти магнитно-резонансную томографию можно будет в указанных медицинских учреждениях, которые, как правило, располагаются в областных центрах. Это означает, что для прохождения МРТ нужно будет приехать в областной центр или иной крупный город, в котором имеется поликлиника, больница или НИИ с магнитно-резонансным томографом.
Помимо государственных медицинских учреждений, магнитно-резонансные томографы имеются в частных клиниках. Как правило, это либо многопрофильные частные клиники, либо специализирующиеся в области диагностики частные учреждения. Подавляющее большинство таких частных клиник также располагается в крупных городах. Поэтому даже если человек планирует пройти магнитно-резонансную томографию за свой счет в частном медицинском учреждении, ему придется приехать в ближайший крупный город.
После проведения МРТ врач-радиолог дает письменное заключение, в котором отражает результаты исследования и сделанные им выводы о наличии или отсутствии патологии. В итоговом протоколе после паспортных данных указывается, в каких режимах была произведена томография – Т1-, Т2-взвешенный, FLAIR, IR, SSFP, DWI и т.д. Также указывается, применялось ли контрастирование, и если да, то какой препарат и в какой дозировке был использован. Обязательно пишется, по каким проекциям была визуализирована печень и желчевыводящие пути. Обычно такие проекции стандартны, отражают то, по какой оси были сделаны срезы печени, и называются аксиальной (срезы по горизонтали), сагиттальной (срезы по вертикали справа налево) и фронтальной (срезы по вертикали сзади наперед). Если радиолог сделал срезы по какой-либо нестандартной проекции, то это также указывается в протоколе.
После этого идет описательная часть, в которой указывается, какие именно структуры печени были визуализированы, каково их состояние, структура, размеры, расположение, особенности и т.д. Обязательно указывается, какая выявлена патология. В самом конце протокола пишется итоговое заключение, в котором указывается, что состояние печени соответствует норме или какая патология была выявлена, каковы ее характеристики.
В норме в протоколе указывается, что печень не увеличена, паренхима имеет однородную структуру без патологических очагов и включений. Внутрипеченочные и внепеченочные протоки визуализируются нормально, не расширены. Воротная вена печени нормального диаметра, не расширена. Желчный пузырь нормальных размеров, не расширен, конкременты (камни) отсутствуют, содержимое однородное. Правый и левый печеночные протоки до n см в диаметре, формируют общий печеночный проток обычно, без особенностей. Холедох и пузырные протоки видны, до n см в диаметре. Холедох и Вирсунгов проток видны до места впадения в двенадцатиперстную кишку, просвет однородный, не сужены, препятствий для оттока желчи не выявляется. Просвет всех желчных протоков однородный, без видимых дефектов наполнения.
Конечно, каждый врач пишет протокол своими словами, но в норме в нем должны быть вышеприведенные характеристики печени и желчевыводящих протоков.
Цирроз печени на МРТ. Края печени бугристые, неровные, сама печень увеличена в размерах. Имеются признаки портальной гипертензии.
Киста печени на МРТ. Округлое или овальное образование, имеющее тонкую четкую ровную стенку, отделяющую образование от окружающих тканей. Внутри жидкое содержимое. При введении контраста киста его не поглощает. Если киста паразитарная, обусловленная заражением человека эхинококком или альвеококком, то она выглядит, как округлое образование, внутри разделенное четко видимыми, радиально расходящимися перегородками на камеры.
Метастазы печени на МРТ. Множественные или единичные образования разнообразной формы и размеров с нечеткими границами. При введении контраста он не поглощается метастазами, и они не становятся более яркими.
Гемангиома печени на МРТ. Образование овальной или округлой формы с четким контуром, которое не поглощает контраст.
Жировой гепатоз на МРТ. Ткань печени имеет большую по сравнению с нормальной плотность, области жировой инфильтрации чередуются с нормальными тканями, архитектоника сосудов сохранена, масс-эффект отсутствует.
Рак печени на МРТ. Патологический очаг имеет низкую интенсивность сигнала на Т1-ВИ, и высокую – на Т2-ВИ. При введении контраста происходит усиление очага в конце артериальной фазы.
Гепатоцеллюлярная аденома (доброкачественная опухоль печени) на МРТ. Очаг с умеренным или гипоинтенсивным сигналом на Т1-ВИ и неравномерным гиперинтенсивным сигналом на Т2-ВИ. На Т2-ВИ по границе образования видны расширенные синусоиды, называемые «симптомом Атолла». При введении контраста происходит неоднородное усиление очага.
Фокальная нодулярная гиперплазия (доброкачественная опухоль печени) на МРТ. Без контраста патологический очаг имеет сигнал, практически неотличимый от здоровой ткани печени. При введении контраста очаг сначала значительно усиливается, затем постепенно его контрастность снижается за счет вымывания контрастного препарата. В половине случаев после введения контраста в середине очага виден звездчатый рубец с отходящими от него перегородками.
Отзывы об МРТ печени положительные, так как данная манипуляция – безболезненная, но очень информативная, позволяющая поставить точный диагноз, отменить ошибочный диагноз, поставленный по данным УЗИ и т.д. Однако в отзывах отмечается, что поход на МРТ печени вызывает сильное волнение, страхи, напряженность и связанный с этим дискомфорт. Но на практике все не так страшно, как рисуется в воображении. Согласно отзывам, магнитно-резонансный томограф работает действительно очень громко, поэтому нужно быть готовым к подобным звукам. К минусам магнитно-резонансной томографии печени относят длительность процедуры, необходимость лежать неподвижно, а также высокую стоимость обследования.
Стоимость МРТ печени без контрастирования в настоящее время колеблется от 3000 до 10000 рублей, в зависимости от ценовой политики медицинского учреждения и дороговизны имеющейся аппаратуры. МРТ печени с контрастом стоит примерно на 1500 – 3000 дороже, чем без контраста.
В каких случаях необходима компьютерная томография (КТ), а в каких магнитно-резонансная томография (МРТ) – видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник