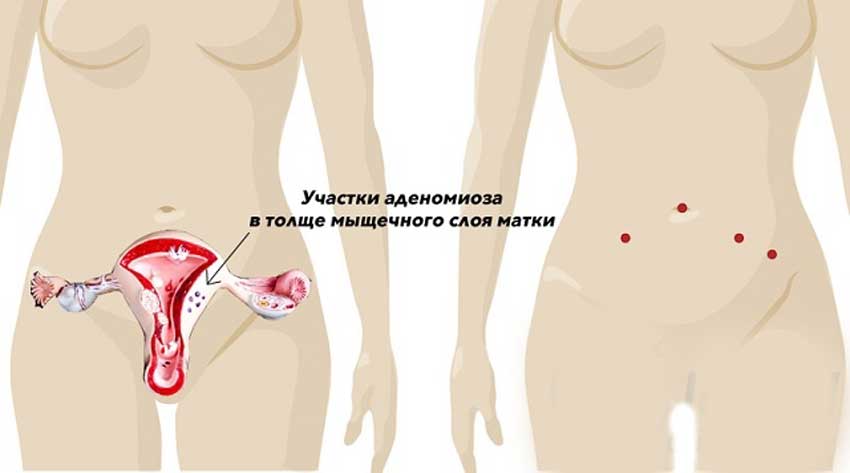
Что такое диффузные изменения миометрия и что это означает? Прежде всего, понятие «диффузные изменения» в медицине – не означает болезнь, как таковую, а лишь диагностический признак, который выявляется на ультразвуковом исследовании.
Миометрий – это срединный слой матки, состоящий из пронизанных сосудами мышц, позволяющих органу сокращаться. Он жизненно необходим для отторжения поверхностного слоя эндометрия, удаляющегося из матки вместе с менструальной кровью, и, конечно, для выталкивания младенца во время родов.
В любом возрасте нормальное строение слоя миометрия должно быть однородным, без патологических включений.
В начале женского цикла слизистый слой (эндометрий) тонкий, обычно 1 – 2 мм, перед месячным кровотечением он может достигать толщины 12 – 15 мм.
После 45 – 50 лет постепенно происходит истончение обоих слоев.
Поскольку слизистая и мышечная ткань взаимосвязаны, аномальные процессы и патологические изменения структуры тканей обычно затрагивают оба слоя.
При нормально протекающей беременности, если у пациентки до зачатия не было выявлено признаков аденомиоза, мышечный слой однороден и не имеет эхопризнаков диффузных изменений.
Таким образом, диффузные изменения миометрия – это равномерно распределенные по всей мышечной толще неоднородности в структуре ткани, которые просматриваются при ультразвуковом обследовании и указывают на развитие аденомиоза.
Если на УЗИ врач обнаруживает, что ткань миометрия диффузно неоднородная за счет очаговых изменений, то это значит, что вероятность эндометриоза или аденомиоза высока.
В чем отличие этих двух состояний?
При эндометриозе элементы эндометрия (слизистой оболочки тела матки) на разных стадиях способны прорастать во все слои органа, вплоть до брюшинного слоя, и распространяться даже за пределы матки, проникая в яичники и брюшину (внематочный эндометриоз).
При аденомиозе клетки слизистой внедряются только в мышечную ткань миометрия, не выходя за его пределы. То есть аденомиоз рассматривается как первая фаза эндометриоза.
Точную причину развития аномальных диффузных изменений в миометрии врачи пытаются выявить путем различного рода исследований – теоретических и клинических.
Но на данный момент существуют определенные подтверждения специалистов, что причинами значительных или умеренных диффузных изменений миометрия, а значит и эндометриоза, могут стать:
- медицинские вмешательства, затрагивающие ткани матки, включая аборты, роды, кесарево сечение;
- диагностические выскабливания, удаление кист, полипов матки, миомы;
- эндокринные патологии — болезни щитовидной железы, сахарный диабет, аутоиммунные процессы, ожирение;
- расстройства функции половых желез, приводящие к гормональным нарушениям, которые провоцируют патологическое разрастание эндометрия;
- наследственная предрасположенность;
- тяжелые и длительные стрессы, вызывающие нейрогенные нарушения;
- половые инфекции любого характера;
- воспалительные заболевания репродуктивных органов;
- длительное и частое солнечное облучение.
Эхопризнаки диффузных изменений, регистрируемые при процедуре УЗИ – главный показатель неоднородности миометрия.
Эхогенность – что это такое? Прежде всего, это важный параметр в ультразвуковой диагностике.
Термин обозначает способность ткани отражать ультразвуковые волны. При нормальном строении органа эхогенность низкая. Усиление эхогенности миометрия указывает на аденомиоз той или иной степени. Для аномальных зон характерны размытость контуров и неоднородность эхоструктуры миометрия.
При эндометриозе (аденомиозе) в мышечной толще фиксируют диффузные изменения структуры миометрия с гиперэхогенными включениями, то есть, с аномальными уплотнениями, имеющими очень высокую отражательную способность. Кроме того УЗИ показывает утолщение стенки матки до 40 – 50 мм за счет разрастания слизистого слоя.
Если обследование показывает несоответствие толщины эндометрия фазе менструального цикла, а структура миометрия диффузно изменена, это означает высокую вероятность патологии, степень которой зависит от выраженности эхопризнаков.
Эндометриоз (или аденомиоз), при котором обнаруживают изменения в миометрии, имеет 3 формы:
- Диффузная форма, при которой выявляют мелкие структурные изменения в виде эндометриоидных разрастаний по всей поверхности слизистой оболочки и мышечного слоя матки.
- миометрий диффузно поражен особыми эндометриоидными полостями, которые при УЗИ определяются как ячеистая структура;
- гиперэхогенные включения могут быть незначительными — от 1 до 2 мм и достаточно крупными – 3 – 5 мм, рассеянными по всей толще тела матки;
- характерными эхопризнаками диффузных изменений в матке считаются: изменение ее формы и размера. При диффузной форме матка увеличивается до размера 5 – 9 недели беременности и выглядит как шар, становясь еще крупнее до и во время месячного кровотечения;
- в начальной стадии заболевания признаки диффузных изменений миометрия могут быть незначительными, а иногда структура ткани вообще не показывает аномальных участков из-за очень мелких включений. Далее, происходит явное утолщение эндометрия, повышается эхогенность отдельных участков.
- если в мышечном слое присутствуют точечные, линейные эндометриоидные участки, на УЗИ эхографически наблюдается мышечная ткань с гетерогенным (неоднородным) строением;
- поверхность матки становится неровной, на отдельных участках – болезненная при прощупывании.
- Узловая форма. При этом виде аденомиоза округлые образования с клетками эндометрия 2 – 6 мм разрастаются локально по типу узлов, не имеющих поверхностной капсулы и четких контуров.
-
Очаговая форма. В этом случае в маточной толще формируются очаговые образования эндометрия на отдельных участках размером от 2 до 15 мм. Если очаги локализуются в маточном перешейке (узкая часть перед входом в шейку), эта зона уплотняется и набухает. При этом подвижность матки ограничивается, а при попытке смещения возникает боль.
На раннем этапе аденомиоз может протекать не давая заметных симптомов, но по мере прорастания эндометрия в толщу маточной стенки и появлении неоднородности миометрия наблюдаются следующие симптомы:
- обильные месячные кровотечения, при которых в крови присутствуют сгустки разного объема, состоящие из фрагментов слизистого слоя;
- болезненные менструации, поскольку разросшийся эндометрий отторгается при более активных сокращениях матки;
- ноющая боль в нижнем сегменте живота в период овуляции (выхода яйцеклетки) на 11 – 15 день цикла;
- мажущие кровяные выделения между менструациями;
- увеличение матки до размера 8 недель беременности;
- дискомфорт при интимной близости;
- болезненность над областью матки при надавливании, при мочевыделении;
- сложности с зачатием, ранние выкидыши при состоявшихся беременностях.
Поскольку диффузные изменения в миометрии рассматривают как один из симптомов эндометриоза на разной стадии развития, их прогрессирование может привести к серьезным последствиям:
- Вследствие атипичных кровотечений между менструациями, а также из-за обильности менструальной крови развивается анемия, причем ее тяжелая форма влечет за собой не только вялость и головокружения, но и нарушения в работе всех органов, тяжелые депрессии вследствие дефицита кислорода в мозговых тканях.
- Аномальное разрастание слизистой матки приводит к невозможности имплантации (закрепления) плодного яйца – одной из причин бесплодия.
-
Занос эндометриоидных клеток в другие органы, включая яичники, маточные трубы, шейку, петли кишечника, мочевой пузырь, легкие и даже конъюнктива глаз. Это ведет к тому, что в яичниках образуются эндометриоидные кисты, которые необходимо удалять, а клетки эндометрия в других органах, подвергаясь таким же гормональным изменениям, что и слизистая матки, начинают вести «циклично», — набухать и кровоточить с разной степенью интенсивности.
- Спаечные процессы в органах малого таза и брюшной полости из-за воспалительных явлений.
Чтобы избежать неприятных последствий при выявлении диффузных изменений миометрия, необходимо ранняя диагностика и активное лечение аденомиоза.
Методы избавления от этой патологии включают медикаментозное, хирургическое и комбинированное лечение.
Лечение диффузных изменений миометрия медикаментами нацелено:
- на предотвращение осложнений;
- на остановку прогрессирования патологии путем подавления продукции эстрогенов;
- на сохранение детородной функции;
- на устранение болевых синдромов и предупреждение онкологии.
Все группы препаратов имеют много побочных эффектов и серьезных противопоказаний, поэтому принимаются только по назначению гинеколога и после подробного изучения полной (а не ознакомительной) инструкции препарата самой пациенткой.
Основные группы медикаментов:
- Эстроген-гестагенные противозачаточные (Джес, Жанин, Диане 35, Ярина, Демулен, Нон-овлон, Марвелон).
Способны подавлять овуляцию и секрецию эстрогенов. Помогают на начальных стадиях структурных изменений в эндометрии и миометрии. Запрещены при склонности к тромбозам или повышенной вязкости крови.
- Гестагенные препараты – Визанна, Дюфастон, Норколут, Утрожестан, Гетстринон. Назначаются при разной степени поражения миометрия.
- Антигонадотропные (агонисты гонадотропных рилизинг-гормонов), среди которых Неместран, Данол, Бусерелин-Депо, Даноген, Люкрин-депо, Золадекс, Диферелин.
При использовании в инъекциях 1 раз в 28 дней достигается существенная атрофия диффузных, узловых и очаговых изменений в теле матки.
Основное преимущество этих препаратов — сочетание более выраженного лечебного эффекта с минимальным процентом побочных эффектов и рецидивов.
При комбинированном лечении, включающем медикаменты и хирургию, рецидивы диагностируют лишь у 7 – 12 пациенток из ста.
Хирургическое лечение заключается в максимальном удалении концентраций эндометриоидных клеток.
Среди основных методов: лапароскопическая операция, лазерная вапоризация (выпаривание аномальных клеток), криодеструкция и радиоволновой способ, при которых здоровые ткани не затрагиваются, а процесс восстановления сокращается.
После терапии и хирургии необходим определенный интервал (от 1 до 4 месяцев) до зачатия, чтобы матка и весь организм полностью восстановился.
источник
Каждый хотя бы раз в своей жизни слышал о такой патологии, как киста. Многих это слово пугает, другие же предпочитают не обращаться на нее внимания. По словам специалистов, такого рода новообразование может появиться на абсолютно любом органе. Одним из самых распространенных на сегодняшний день явлением считаются кисты эндоцервикса. Чем они отличаются?
Это образования округлой формы, возникающие при закупорке желез шейки матки. Они состоят из капсулы и жидкости, ее наполняющей. Такие кисты могут локализоваться абсолютно в любом месте цервикального канала.
Эндоцервикс представляет собой слизистую оболочку шейки матки, которая выстилает непосредственно всю ее поверхность и продуцирует особую слизь, необходимую для зачатия малыша и спокойного протекания беременности. В норме структура данной оболочки должна быть ровной и однородной, однако вследствие действия некоторых факторов она может изменяться. Если привычная целостность нарушается, формируются кисты эндоцервикса шейки матки.
Как правило, они возникают по причине того, что протоки, по которым слизь выходит наружу, закупориваются. В результате весь вырабатываемый секрет остается внутри. В этом чаще всего нет ничего страшного, поэтому новообразование и не считается опасным. Однако все может быть несколько иначе. К примеру, если в полость попадают патогенные микроорганизмы, начинается воспалительный процесс, что уже очень опасно.
Кисты эндоцервикса на шейке матки, как правило, диагностируются у рожавших женщин в возрасте после 35 лет. Врачи объясняют это тем, что в процессе самих родов оболочки цервикального канала нарушаются, формируются так называемые гиперэхогенные включения. Нередко последние перерастают в кисты. Кроме того, специалисты выделяют и иные причины, способствующие развитию данных патологий у молодых женщин.
- Эрозия шейки матки.
- Перенесенные ранее заболевания половых органов (кольпит, цервицит и т. д.).
- Использование внутриматочной спирали в качестве основного метода контрацепции.
- Попадание в цервикальный канал клеток эндометрия.
- Различного рода воспалительные процессы в данной области.
Чаще всего в течение довольного длительного времени с момента появления новообразования женщина не чувствует какого-либо дискомфорта. Мелкие кисты эндоцервикса, по словам специалистов, не доставляют болевых ощущений, прочие внешние клинические признаки в данном случае также отсутствуют.
Если новообразование отличается увеличенными объемами и располагается рядом со входом в шейку матки, то некоторые симптомы все же могут присутствовать. Чаще всего пациентки жалуются на незначительные кровянистые выделения, появляющиеся за несколько дней до начала предполагаемой менструации. Некоторые чувствуют присутствие инородного тела и небольшой дискомфорт. В случае инфицирования тканей появляются боли в нижней части живота, меняется характер выделений. Они становятся более обильными и могут появиться не только за несколько дней до менструации, но также и в середине цикла.
Многие женщины часто переживают о том, как связаны кисты эндоцервикса и беременность. Могут ли они повлиять на плод? На самом деле между этой патологией и вынашиванием малыша нет связи. Если небольшие кисты были обнаружены еще до беременности, и врач не назначил лечение, значит, переживать нет смысла. Все дело в том, что все девять месяцев они, как правило, не дают о себе знать.
Если новообразования требуют вмешательства, необходимо пройти курс лечения, а только после этого планировать беременность.
- Единичные кисты. Это наиболее распространенная патология. Достигая больших размеров, новообразования могут влиять на репродуктивную функцию женщины и даже перекрывать проходной канал.
- Множественные кисты. Наличие двух или более новообразований в полости матки. Данная патология очень редко влечет за собой осложнения. Как правило, образования не увеличиваются в размерах с течением времени.
- Мелкие кисты эндоцервикса выделяются в отдельную группу, так как они формируются только в зоне рубцевания, к примеру, после прижигания эрозии.
При появлении первичных симптомов данной патологии рекомендуется обратиться за консультацией к врачу. В некоторых случаях кисты эндоцервикса шейки матки обнаруживаются при очередном гинекологическом осмотре. Однако чтобы окончательно подтвердить данный диагноз, врач в обязательном порядке должен назначить следующие процедуры:
- УЗИ шейки матки. Данное исследование позволяет обнаружить даже незначительные изменения в структуре тканей.
- Мазок для определения наличия различного рода инфекций мочеполовой системы. Такое исследование проводится с целью исключения других заболеваний со схожими симптомами. Все дело в том, что удаление новообразования невозможно до тех пор, пока другие недуги не будут вылечены.
- Расширенная кольпоскопия. Ткани шейки матки исследуются под микроскопом, что позволяет получить максимально точные сведения об их структуре и возможных изменениях.
- Онкоцитология. У пациентки берется мазок с целью исключить наличие злокачественных изменений.
- ПАП-мазок. Такой тест позволяет на ранних сроках выявить первичные признаки перерождения клеток (предраковое состояние). Его проводят с помощью окрашивающих индикаторных составов.
Чаще всего кисты эндоцервикса на шейке матки не требуют какой-либо специальной терапии. Если они не отличаются большими размерами и никоим образом не влияют на работу репродуктивной системы женщины, достаточно постоянно наблюдаться у гинеколога, чтобы своевременно заметить даже незначительные изменения и принять все необходимые меры.
Если существует риск разрыва новообразования или произошло инфицирование тканей, специалист назначает соответствующее лечение. Важно заметить, что удаление патологии возможно только при отсутствии воспалительных процессов или заболеваний мочеполовой системы. Таким образом, первый этап терапии — это устранение воспалительного процесса. Только после этого врач будет решать, каким именно образом можно удалить все имеющиеся кисты эндоцервикса шейки матки.
Лечение такого патологического процесса, как правило, подразумевает под собой несколько вариантов.
- Если новообразование локализовано близ влагалища, применяется лазерное удаление. Чаще всего посредством данного метода устраняются патологии небольших размеров.
- Если киста была диагностирована непосредственно в самой шейке матки, применяется радиоволновой метод. Данная процедура выполняется с использованием местного варианта анестезии. Врач посредством радиоволн первоначально вскрывает полость, а затем удаляет все ее содержимое. Такой метод считается одним из самых малотравматичных.
- Если кисты эндоцервикса на шейке матки расположены глубоко, применяется криотерапия. Этот метод подразумевает под собой использование жидкого азота. Врач сначала замораживает им все имеющиеся новообразования, а после они самостоятельно отмирают и отпадают. Чаще всего данная процедура назначается сразу после окончания менструации.
- Хирургическое удаление показано только в том случае, когда имеются сопутствующие заболевания. Операция проводится с использованием наркоза и отличается большой травматичностью.
Выбор того или иного метода лечения зависит от нескольких факторов. Только врач на основании результатов анализов и предварительного диагностического обследования может назначить терапию.
В настоящее время лечение новообразований такого характера посредством медикаментов не является эффективным. Однако специалисты зачастую прибегают к его помощи в качестве профилактики рецидивов или для уменьшения риска возникновения патологии у тех пациенток, которые подвержены постоянному воздействию негативных факторов. В таких случаях врачи рекомендуют гомеопатические или растительные средства, а также физиотерапевтические процедуры.
Использование рецептов нетрадиционной медицины также не является эффективной терапией, однако она может применяться вкупе с основным курсом лечения или в качестве профилактических мер. В любом случае без предварительной консультации с врачом не обойтись.
Можно приготовить отвар из следующих трав: по одной части череды, полыни, крапивы, корней валерианы, щавеля, листьев грецкого ореха, по 4 части корней лопуха и бессмертника, 6 частей зверобоя. 3 столовые ложки получившейся смеси необходимо залить 500 мл кипятка и оставить настаиваться около часа. Принимать по половине стакана трижды в сутки перед приемом пищи.
При лечении кисты эндоцервикса, фото которой можно посмотреть в специализированных справочниках, нередко используется настойка из золотого уса. Для ее приготовления потребуется около 40 междоузлий растения и 500 мл водки. Междоузлия необходимо измельчить ножницами и залить водкой. Настаивать такое лекарство рекомендуется не менее 14 суток в темном месте. Принимать его следует по 20 капель до еды дважды в день. Курс лечения должен длиться не менее 10 суток, после небольшого перерыва его можно повторить.
Как уже было отмечено выше, кисты эндоцервикса на шейке матки — это довольно распространенная патология. Чтобы предупредить ее развитие, в первую очередь рекомендуется соблюдать правила личной гигиены, правильно подбирать средства по уходу за данной зоной. Кроме того, необходимо своевременно лечить все имеющиеся недуги и осложнения. Также важно проходить дважды в год профилактический осмотр у гинеколога. Все дело в том, что на ранних стадиях формирования новообразований намного проще их ликвидировать.
источник
Киста эндоцервикса — это новообразование доброкачественного характера на слизистом покрове шейки матки. Также известна как наботова и ретенционная. Патология широко распространена среди женщин 30-45 лет, встречаются и у нерожавших, реже — в постменопаузе. Редко наботова киста проходит самостоятельно, при больших размерах или множественных образованиях необходимо хирургическое лечение.
Чаще всего наботовы кисты протекают бессимптомно, их выявляют при плановых осмотрах или при УЗИ, если они расположены в глубине цервикального канала. Многие женщины, услышав слова «киста эндоцервикса» сразу же настораживаются, путают с образованиями на яичниках. Однако патология не грозит серьезными нарушениями или последствиями. По МКБ-10 кисты эндоцервикса имеют код N83, относятся к невоспалительным заболеваниям половых органов.
Для удобства описания патологических процессов часть шейки матки, которая видна при осмотре в гинекологических зеркалах, называется экзоцервиксом, а все, что недоступно глазу — эндоцервиксом.
Внутренняя поверхность цервикального канала выстлана эпителиальными клетками (наботовы железы), которые способны синтезировать секрет. Они формирует слизистую пробку в обычном состоянии и при беременности. Наботовы железы могут закупориваться, накапливая внутри себя секрет, который продолжает синтезироваться, но не может выходить. Это ведет к расширению протока, увеличению железы в размерах и она трансформируется в капсулу с жидкостью. Это и есть киста эндоцервикса — наботова или ретенционная.
Подобные новообразования имеют доброкачественную природу, могут появляться в разном количестве и достигать размеров от 1-2 мм до 5-6 см и более. Выделяют следующие виды кист эндоцервикса:
- единичные — такие кисты эндоцервикса встречаются чаще всего, склонны к увеличению в размерах;
- множественные — могут располагаться группами или одиночно, чаще имеют небольшие размеры.
Образование ретенционных кист происходит под влиянием следующих факторов:
- воспаление — особую роль играют цервициты, кольпиты, поражения вирусом папилломы человека, цитомегаловирусом, герпесом;
- повреждение — разрывы после родов, прижигание, оперативные вмешательства на шейке матке.
Мелкие кисты эндоцервикса часто образуются вследствие рубцевания внутреннего слоя после лечения эрозии шейки матки. Заметными они становятся не сразу, а через несколько месяцев.
Эндометриоидные кисты чаще образуются по причине многочисленных абортов и родов, гинекологических манипуляций (например, после взятия биопсии, диагностических выскабливаний, удаления полипов, установки внутриматочной спирали).
Кисты эндоцервикса шейки матки небольшого размера могут существовать незаметно и обнаруживаться только во время профилактического обследования. Новообразования большого размера дают о себе знать следующими симптомами:
- распирающие и тянущие боли внизу живота;
- кровотечение;
- боли и мазня после интимных отношений;
- бесплодие.
При возникновении любых жалоб следует обратиться к врачу для детального обследования и установления диагноза. Только специалист может определить, нужно ли лечение и в каком объеме.
Признаки кист эндоцервикса неспецифические, поэтому для постановки точного диагноза необходимо комплексное обследование.
- Гинекологический осмотр . Кисты выглядят как образования светлого-серого или бардового цвета округлой формы. Однако их можно заметить только при расположении на экзоцервиксе. Диагностика кист эндоцервикса таким способом невозможна.
- Кольпоскопия . Помогает выявить даже мелкие наботовы кисты (но расположенные на наружной поверхности шейки), провести диагностику с эндометриоидными.
- Ультразвуковое исследование . Во время УЗИ шейки матки кисты видны как одиночные или множественные анэхогенные образования от 1-2 мм до 5-6 см в диаметре и более.
- Цитологический мазок . Помогает исключить воспаление, наличие злокачественных клеток в области кист.
Допустимые (нормальные) размеры кист эндоцервикса — в пределах 1-2 см. Такие кистозные образования, которые не беспокоят женщину, не требуют консервативного и оперативного лечения. Достаточно регулярно наблюдаться у специалиста, вести здоровый образ жизни.
Если образования достигают больших размеров или осложняются, они подлежат удалению. Для этого используются следующие методы.
- Радиоволновое удаление . Кистозная капсула прокалывается, проводится ее дренирование и удаляется жидкость — вязкое густое содержимое, при присоединении воспаления с неприятным запахом. Капсула остается или выжигается.
- Лазерное удаление . Используется в случаях, если кисты расположены вблизи экзоцервикса и хорошо видны при осмотре с помощью зеркал.
- Криотерапия . На кисты воздействуют жидким азотом.
- Удаление скальпелем . Проводится иссечение части шейки матки вместе с наботовыми кистами.
При небольших размерах кист можно использовать народные средства в качестве основной терапии или профилактики дальнейшего увеличения размеров образований. Однако перед лечением в домашних условиях следует проконсультироваться с врачом.
- Чеснок . Рекомендуется взять зубчик и обернуть его бинтом таким образом, чтобы получился тампон. Вводить во влагалище на ночь на протяжении месяца.
- Яйца и тыквенные семечки . Взять желтки восьми вареных яиц и измельчить до состояния порошка. Добавить 20 г измельченных тыквенных семечек и 0,5 л подсолнечного масла. Поместить смесь на водяную баню на четверть часа, регулярно перемешивать. Принимать по одной неполной столовой ложке перед завтраком на протяжении недели.
- Листья лопуха . 100 г свежих листьев следует измельчить и отжать через марлю сок. Полученную жидкость пить по одной чайной ложке дважды в день курсом в месяц.
- Настой из трав . Цветки ромашки, листья крапивы, чистотела, облепихи, подорожника, шиповника взять по 5 г и запарить кипятком. Настаивать семь-восемь часов. Принимать дважды в день по 10 мл на протяжении 14 дней.
- Сливочное масло и мед . Ингредиенты взять в пропорции 3/1. Сформировать из получившейся массы свечи, которые в дальнейшем следует хранить в холодильнике. Использовать по одной свече во влагалище перед сном на протяжении семи дней.
Даже если кисты эндоцервикса имеют небольшие размеры, не беспокоят женщину, они требуют контроля. Большие новообразования опасны, так как могут быть причиной бесплодия — они перекрывают цервикальный канал, тем самым создавая механическую преграду для проникновения сперматозоидов.
Киста эндоцервикса — доброкачественное новообразование, капсула с жидкостью, которая образуется вследствие закупорки желез слизистой шейки матки. При маленьких размерах такие кисты протекают бессимптомно, при больших — беспокоят болью, выделениями, возможны другие осложнения. В первом варианте лечение кист эндоцервикса может не применяться, во втором — терапия подбирается индивидуально для каждого случая после тщательного обследования.
источник
В норме миометрий однородный, в нем нет посторонних включений. В таком состоянии он наблюдается у здоровых женщин. Когда структура матки изменяется, появляется неоднородный миометрий, можно заподозрить развитие патологии. Определить состояние мышечного слоя удается с помощью ультразвукового исследования. При этом диффузные изменения не являются самостоятельным заболеванием. Это лишь симптом недуга, развивающегося в мочеполовой системе.
Чтобы выявить точную причину диффузно-неоднородной структуры мышечного слоя, проводится целый комплекс клинических исследований. Среди факторов, провоцирующих такие изменения, выделяются следующие:
- хирургическое вмешательство, при котором были повреждены стенки матки;
- нарушения со стороны эндокринной системы;
- выскабливание в диагностических целях, иссечение полипов, миомы и кист в матке;
- нарушения в деятельности половых желез;
- колебания уровня гормонов;
- генетическая предрасположенность;
- подверженность стрессам;
- половые инфекции;
- воспаление органов репродуктивной системы;
- чрезмерное воздействие ультрафиолетовых лучей.
Оставлять без внимания изменения мышечного слоя нельзя. Нередко они становятся причиной бесплодия.
Миометрий неоднородной структуры зачастую не проявляется никакими симптомами. Спровоцировать подобные изменения могут гормональный сбой, анемия, сильный стресс и половые инфекции. При этом отмечаются следующие клинические проявления:
- чрезмерно обильные менструации;
- ярко выраженный болевой синдром в период регул;
- дискомфорт при мочеиспускании;
- неприятные ощущения во время интимной близости;
- боль, наблюдающаяся в период овуляции;
- скудные выделения коричневого цвета во второй половине и середине цикла;
- невозможность зачатия.
Неоднородный миометрий нередко выявляется у беременных женщин в ходе выполнения планового УЗИ и часто указывает на наличие патологии. При этом врач постоянно контролирует состояние мышечного слоя. Обусловлено это тем, что локальное утолщение становится причиной серьезных проблем. Гиперэхогенность (наличие аномальных уплотнений) может привести к разрыву слизистой матки.
Беременную женщину в данном случае врач ставит на учет и систематически осматривает. Болезни, провоцирующие подобные изменения маточного слоя, способны вызвать серьезные осложнения в процессе родов. При разрастании миомы течение беременности будет сложным.
Во время родовой деятельности не исключено недостаточное сокращение органа, а также начало кровотечения. При отсутствии терапии нередко развивается фиброз и образуются рубцы, приводящие к разрыву родовых путей.
В первом триместре изменение структуры мышечных тканей матки может стать причиной ее чрезмерного тонуса. При этом риск самопроизвольного выкидыша существенно повышается. На позднем сроке не исключены роды раньше положенного времени.
Однородная структура мышечной ткани детородного органа является показателем нормы. Незначительные изменения допускаются в определенные фазы менструального цикла, но только при отсутствии сопутствующей симптоматики, воспалительных и инфекционных болезней.
Четких границ между слоями нет. Толщина их увеличивается по направлению к дну матки. За счет этого орган может полноценно сокращаться в процессе родовой деятельности.
Неоднородная структура наблюдается как по физиологическим, так и патологическим причинам. Естественные изменения при этом происходят в момент наступления менопаузы.
Патологическое состояние миометрия выявляется в ходе проведения ультразвукового исследования. При этом учитываются такие показатели, как эхогенность, размер матки, тонус и толщина слоев. Благодаря полученным данным удается выявить причину, спровоцировавшую подобные структурные изменения.
Однородный миометрий – это нормальное явление. Изменение структуры мышечного и слизистого слоя матки может произойти по причине развития различных патологий. Чаще всего такие симптомы отмечаются при аденомиозе и миоме.
Для этой патологии характерно чрезмерное разрастание эндометрия и поражение мышечного слоя матки. Развитие заболевания обусловлено гормональными колебаниями, которые могут наблюдаться у женщин всех возрастных категорий.
При аденомиозе локальное утолщение миометрия происходит за счет патологического разрастания эндометрия. Подобные изменения бывают нескольких типов:
- Разветвленные слепые карманы в виде углублений, соединяющиеся с эндометрием. УЗИ в этом случае показывает неоднородность миометрия и его ячеистую структуру. В дальнейшем происходит прорастание всей толщи мышечного слоя и появление схожих со свищами новообразований между маткой и другими органами репродуктивной системы.
- Узловые замкнутые очаги округлой формы, заполненные жидкостью темно-коричневого цвета или кровью. Как правило, они множественные, отличающиеся по размеру и распределены по стенкам детородного органа хаотично. Ультразвуковое исследование при этом показывает, что мышечный слой неравномерный и обладает признаками аденомиоза.
В различные периоды цикла пораженные ткани претерпевают изменения и провоцируют начало воспалительного процесса. Под воздействием гормонов клетки эндометрия начинают разрастаться и отторгаться таким же образом, как на слизистых оболочках детородного органа. Это приводит к ациклическим кровотечениям и болевым ощущениям в области живота.
Менструации становятся чрезмерно обильными и продолжительными. Болевой синдром приобретает ярко выраженный характер. Вне периода регул появляются коричневые выделения. Вследствие этого развиваются анемия и бесплодие.
Это доброкачественная опухоль, разрастающаяся в полости матки по причине гормональных нарушений. Чаще всего у женщин диагностируется миома в период климакса и обусловлена возрастными изменениями в работе репродуктивной системы.
Новообразование представляет собой узел, формирование которого обусловлено утолщением и локальным разрастанием миометрия. Нарост может локализироваться внутри мышечного слоя и выступать в направлении эндометрия. Основание у него бывает широким или в виде тонкой ножки.
Миомы могут быть множественными и единичными, обладать различными размерами и возникать на любых участках. Реже встречается диффузное новообразование.
В зависимости от формы патологии, УЗИ показывает следующие изменения:
- Узловая миома выглядит как локальное изменение мышечного слоя и его увеличение. Детородный орган деформируется. Наросты гипоэхогенные, обладают неоднородной структурой. На периферии сосудистый рисунок усилен. В толще опухоли нередко выявляются размягченные очаги, некроз, а также кровоизлияния.
- При диффузной миоме детородный орган увеличен и практически равномерно утолщен. Мышечный слой обладает неоднородной, гипоэхогенной структурой, на нем отмечаются очаги фиброза. Нередко при этом происходит кальцинирование тканей
Основными симптомами миомы являются болевые ощущения в тазовой области, ациклические кровянистые выделения из влагалища и нарушение менструального цикла. Нередко клиническая картина оказывается стертой, выявить миому удается только в ходе проведения планового УЗИ.
Существуют также другие причины диффузного изменения миометрия. Спровоцировать подобный процесс могут анемия, эндометриоз и другие патологии эндометрия
Схема терапии диффузных изменений мышечных тканей во многом зависит от степени тяжести заболевания, возраста женщины и наличия сопутствующих патологий. Применяться при этом могут как хирургические, так и медикаментозные методы.
Среди основных целей терапии выделяют следующие:
- предотвращение развития осложнений;
- подавление процесса выработки эстрогенов с целью предотвращения дальнейшего развития патологии;
- сохранение репродуктивной функции;
- предупреждение перерождения клеток в рак;
- устранение сопутствующей симптоматики.
Применяются в процессе лечения препараты в различных формах. Это могут быть средства местного действия, которые вводятся внутрь влагалища, и таблетки. Использовать их начинают только по назначению врача.
Гормональная терапия миометрия неоднородной структуры проводится курсами. Прием препаратов начинают после менструации и продолжают в течение трех недель, затем делают перерыв на семь суток и продолжают лечение. Применяются при этом следующие группы медикаментозных средств:
- эстроген-гестагенные средства контрацепции (Диане-35, Нон-Овлон, Демулен, Ярина или Джес). С их помощью процесс овуляции и выработка эстрогенов подавляются. Препараты оказываются действенными на начальных стадиях развития болезни;
- гестагенные средства (Норколут, Визанна или Утрожестан). Медикаменты этой группы назначают при различных степенях поражения тканей;
- агонисты гонадотропных релизинг-гормонов (Даноген, Данол или Неместран).
Гормональная терапия дает выраженный эффект. При ее совмещении с хирургическим вмешательством риск развития рецидивов сводится к минимуму.
Хирургическое лечение подразумевает удаление очагов поражения. При этом могут быть использованы такие методы, как:
- лапароскопия;
- лазерная вапоризация;
- криодеструкция.
После проведения хирургического вмешательства организму нужно время для восстановления. Спустя несколько месяцев возможно удачное оплодотворение.
С целью предотвращения диффузных изменений миометрия и развития патологий, провоцирующих этот процесс, нужно систематически проходить осмотр у гинеколога и каждые полгода проводить ультразвуковое исследование. Особенно это касается девушек подросткового возраста, женщин, перенесших хирургическое вмешательство в органы мочеполовой системы. Кроме того, нужно соблюдать правила гигиены и подмывать интимные зоны дважды в сутки.
При появлении подозрительных симптомов необходимо сразу же обращаться к гинекологу. Своевременно обнаруженные заболевания существенно легче поддаются лечению.
Диффузно-неоднородная структура мышечного слоя матки указывает на начало патологического процесса, который нужно как можно быстрее устранить. Выявить подобные изменения удается только в ходе проведения ультразвукового исследования. Сразу после этого назначается курс терапии.
источник
Многие женщины, услышав выражение «диффузные изменения», задаются вопросом, а что это такое? Стоит отметить, что изменения диффузного характера в организме не являются заболеванием. Они представляют собой признак, по которому можно определить развитие той или иной патологии при помощи УЗИ.
Миометрий – это жизненно необходимый слой матки, обеспечивающий орган способностью сокращаться. Диффузные изменения миометрия влияют, прежде всего, на способность матки справляться с удалением менструальной крови вместе с верхним слоем эндометрия. Если диагностика показала наличие данного признака, то у женщины могут наблюдаться проблемы с родоразрешением.
В структуре мышечного слоя выделяют три компонента:
- Внутренний, который состоит из продольных волокон;
- Средний, представляющий собой круговую мышцу. Этот слой самый сильный. Благодаря наличию кровеносных сосудов матка обеспечивается необходимыми полезными элементами;
- Наружный, состоящий из продольных мышц и покрытый серозной оболочкой.
Способность сокращаться обеспечивается именно за счёт присутствия разных слоёв миометрия. Эта способность необходима для обеспечения выхода менструальных выделений. Кроме того, такое строение миометрия помогает матке выполнять функцию так называемого «хранилища» во время беременности. По мере роста плода матка также увеличивается в размерах, а после завершения срока вынашивания при помощи всё тех же мышц происходит изгнание плода из тела женщины.
Точная причина появления такого признака, как диффузные изменения, науке неизвестна. Есть мнение, что эндометриоз появляется и прогрессирует из-за гормонального сбоя в организме, когда уровень эстрогена повышается, а прогестерона, наоборот, снижается.
Сначала гормональные нарушения приводят к возникновению диффузных изменений миометрия умеренного типа, затем может произойти отторжение эндометрия и, как следствие, обильное маточное кровотечение.
В целом, основными причинами неоднородности миометрия являются:
- Тяжёлые роды с травмированием стенки органа;
- Кесарево сечение;
- Выскабливание полости матки по диагностическим показаниям;
- Оперативные вмешательства в полость матки (аборт);
- Нарушения в работе эндокринной системы;
- Генетическая склонность к гинекологическим заболеваниям;
- Переживания и стрессы;
- Воспалительные заболевания и инфекции.
При появлении неприятных ощущений и первых признаков, характерных для эндометриоза, пациентке назначают тщательную диагностику. Посещение гинеколога и прохождение УЗИ необходимо, чтобы правильно поставить диагноз. Предположить наличие эндометриоза можно на приёме у гинеколога по увеличенным размерам матки. Но наиболее точный результат может дать только ультразвуковая диагностика, позволяющая выявить диффузные изменения миометрия, определить степень неоднородности эхоструктуры и глубину разрастания эндометрия.
Основной показатель, который позволяет диагностировать неоднородный эндометрий, — это диффузные изменения эхографического типа. При проведении УЗИ оценивается такой показатель, как эхогенность – способность тканей к отражению ультразвука.
Если функции и строение матки в норме, то эхогенность будет низкой. Повышение показателя эхогенности означает развитие аденомиоза различной степени тяжести, который характеризуется неоднородной эхоструктурой органа и размытыми контурами. Для данной патологии характерно также заметное утолщение стенок до 4-5 см, которое происходит из-за разрастания эндометрия.
Существует три формы эндометриоза, при котором происходят диффузные изменения мышечного слоя: узловой, очаговый и диффузный. При диффузной форме отмечаются небольшие изменения в структуре. Они представляют собой эндометриоидные разрастания на всей поверхности эндометрия и миометрия.
К особенностям диффузной формы заболевания относятся:
- Поражение мышечного слоя эндометриоидными полостями с ячеистой структурой;
- Наличие незначительных гиперэхогенных включений;
- Присутствуют характерные эхопризнаки диффузных изменений, т.е. увеличение размеров матки и изменение её формы;
- При наличии точечных эндометриоидных участков визуализируется гетерогенная неоднородность в строении мышечной ткани;
- Поверхность матки становится неоднородной, ощущается боль при пальпации.
При узловой форме болезни отмечается разрастание образований из клеток эндометрия, имеющих округлую форму диаметром до 6 мм и нечёткие контуры.
Очаговый эндометриоз характеризуется формированием эндометриоидных образований размером до 1,5 см на отдельных участках. При этом снижается подвижность матки, а её смещение приводит к возникновению сильной боли.
Клинические проявления заболевания могут быть различного характера. Всё зависит от тяжести диффузных изменений. Диагностика позволяет выявить три степени развития патологии по типу аденомиоза:
- 1 степень: миометрий имеет неоднородную структуру с небольшими изменениями;
- 2 степень: прорастание эндометрия достигает середины мышечного слоя;
- 3 степень: ткани эндометрия полностью прорастают в миометрий, при этом могут достигать серозной оболочки.
Поначалу течение эндометриоза проходит бессимптомно, поэтому женщины могут даже не догадываться о происходящих в организме изменениях. Когда заболевание переходит в сложную стадию, отмечаются характерные признаки. Основным симптомом является маточное кровотечение и сильная боль. Появляются мажущие выделения в середине цикла, а сам менструальный цикл в большинстве случаев удлиняется.
Запущенная форма заболевания нередко становится причиной анемии, сонливости, частых головокружений и обмороков. Пока не будет проведено лечение, эти симптомы не исчезнут.
Начальная стадия болезни зачастую имеет скрытое (бессимптомное) течение. Однако дальнейшее прорастание эндометрия характеризуется более выраженно. Основные признаки диффузных изменений миометрия включают в себя:
- Обильные кровянистые выделения в период менструаций, сопровождающиеся сильными болевыми ощущениями;
- Ноющая боль внизу живота в середине цикла;
- Мажущие выделения за несколько дней до начала менструации;
- Заметное увеличение размеров матки;
- Чувство дискомфорта при сексуальном контакте;
- Боль при надавливании над областью матки и при мочеиспускании;
- Проблемы с зачатием и вынашиванием плода.
Если у женщины диагностированы диффузные изменения миометрия, необходимо подобрать наиболее правильную терапию. Для этого сначала определяется степень тяжести патологии и наличие сопутствующих симптомов. Чтобы избавиться от последствий эндометриоза, применяются следующие методы:
- Лекарственное (медикаментозное) лечение;
- Хирургическое лечение.
Медикаментозная терапия основывается на применении гормонов: гестагенов, антигонадотропинов, эстроген-гестогенов и других групп. Все эти препараты оказываются весьма эффективны в борьбе с диффузными изменениями только на начальной стадии развития патологии. Когда диагностирован эндометриоз в запущенной форме, добиться результата получается не всегда.
Если консервативная методика лечения гормональными препаратами не принесла ожидаемого эффекта, на помощь приходит хирургия. Раньше женщинам, у которых было диагностировано диффузное изменение миометрия, делали операцию по удалению матки, но теперь современная медицина позволяет использовать хирургическое вмешательство с сохранением женского органа – лапароскопию.
Такая операция позволяет удалить очаги эндометриоза, при этом восстанавливая репродуктивную функцию женщины. Однако после оперативного лечения возникает риск рецидива — повторного развития патологии. Чтобы снизить эту вероятность, пациенткам назначается гормонотерапия в сочетании с растительными препаратами для нормализации гормонального фона.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Слизистая, выстилающая внутреннюю поверхность шейки матки (цервикальный канал) называется эндоцервиксом. Киста эндоцервикса – это увеличенные железы эндоцервикса по форме соответствующие кистозному образованию.

Проявление данной патологии сегодня достаточно часто констатируется гинекологами. В связи с широкой распространенностью данной патологии не мешало бы подробнее узнать о том, каковы причины кисты эндоцервикса.
- Процесс заживления эрозий, поражающих шейку матки, способен привести к образованию гиперэхогенных включений, которые впоследствии и могут перерости в кисты эндоцервикса.
- Эндометриоз. Это актуально в тех случаях, когда клетки эндометрия попадают в цервикальный канал.
- Травмы.
- Закупорка протоков желез омертвевшими клетками. Этот сбой в работе организма приводит к накоплению в них секрета.
- Лейкоплакия шейки матки (белые пятна (радиусом до 0,5 см) на слизистых).
- Воспалительные процессы хронического характера.
- Кольпиты (инфекционно-воспалительное заболевание слизистой влагалища).
- Сальпингоофариты (воспаление придатков матки, маточных труб и яичников).
- Цервициты (воспаление шейки матки, той ее части, которая выступает во влагалище).
- И другие.
- Инфекционные заболевания.
- Цитомегаловирус. Этот возбудитель постоянно находится в организме человека, ничем себя не проявляя. И только в случае сниженного иммунитета начинают проявляться его первые симптомы.
- ВПЧ (вирус папилломы человека).
- Применение внутриматочной спирали.

Большинство женщин даже не подозревают о наличии у них этого заболевания, так как никаких признаков ее проявления не наблюдается. Но существуют все же симптомы кисты эндоцервикса, которые может выявить любая женщина, внимательно относящаяся к своему здоровью. Это позволит, как можно раньше забить тревогу, проконсультироваться со своим лечащим врачем-гинекологом, пройти осмотр, диагностику, сдать необходимые анализы.
- Крупные кистозные образования могут стать причиной сужения цервикального канала, что ведет к сбою менструального цикла.
- Это же может стать проблемой в зачатии ребенка, что приводит к временному или полному бесплодию.
- Если локализацией кисты эндоцервикса служит задняя губа цервикального канала, часты незначительные кровотечения (особенно они активизируются после похода к гинекологу или полового акта).
- При значительных размерах новообразования, женщина чувствует некий дискомфорт, ощущение инородности в организме.
- Могут проявляться болевые ощущения внизу живота, кровавые выделения появляются не только перед менструацией, но и в промежутках между ними.
Эндоцервиксисом называют слизистую оболочку шейки матки. Однородность ее структуры считается для нерожавших женщин нормой, для рожавших мамочек к норме относят незначительные отклонения (анэхогенные и гиперэхогенные включения до 5 мм). Но именно гиперэхогенные изменения чаще всего и перерождаются, вследствие чего и образуется киста эндоцервикса шейки матки.
Причиной их возникновения, служат последствия прижигания эрозии шейки матки или закупорка желез секрета. Киста эндоцервикса шейки матки, в большинстве своем, является доброкачественным новообразованием, но это должно послужить поводом к более глубокому обследованию здоровья женщины. Киста эндоцервикса по своей форме ничем не отличается от формы кисты, которая образовывается на железах других органов. По численности они могут расти как единично, так и представлять группу из множества мелких образований. Местом локализации может быть любой отрезок канала эндоцервикса.
Распознать данную патологию можно только с помощью ультразвукового исследования. На сегодняшний день практически каждая рожающая женщина в той или иной степени имеет в своем анамнезе это заболевание, но все чаще встречаются случаи, когда кисту эндоцервикса диагностируют у молодых, еще не рожавших, девушек. Множественные небольшие новообразования сами по себе не опасны, но если рост их начинает прогрессировать, они негативно могут влиять на протекание беременности и родов.

Наиболее часто встречающейся патологией этого заболевания можно назвать единичные кисты эндоцервикса. Они представляют собой округлые новообразования в виде кист и считаются более негативными. Относительно крупные их размеры способны частично или полностью перекрывать проходной канал, что чревато многими неприятными моментами в здоровье женщины. Это и сбои в протекании менструального цикла, повышенная их болезненность, снижение репродуктивных возможностей женщины и некоторые другие «неприятности».
На сегодняшний день самым информационным методом диагностики кисты эндоцервикса медики признают ультразвуковое исследование (УЗИ).
Иногда встречаются множественные кисты эндоцервикса на всей поверхности цервикального канала. Но они не влекут за собой каких-то существенных отклонений в здоровье женщины, в том числе не влияют на зачатие, вынашивание и рождение малыша.
При мониторинге новообразований замечено, что, например, после проведенной процедуры заживления эрозий, которые поражали шейку матки, на месте рубцов образовываются мелкие кисты эндоцервикса. Причиной их возникновения можно назвать закупорку протоков желез, которые стали следствием прижигания.
После постановки диагноза, но перед тем как приступить к лечению, необходимо помнить, что одиночные мелкие кисты эндоцервикса, не считаются отклонением от нормы, а, следовательно, не подлежат лечению. В связи с тем, что эта разновидность кисты эндоцервикса не несет большого вреда здоровью, но все же является патологией, есть возможность попробовать лечение народными средствами.
В связи с тем, что ярко выраженной симптоматики рассматриваемого заболевания не наблюдается, диагностика кисты эндоцервикса может начаться либо с осмотра гинеколога, либо с того, что женщина достаточно внимательна к своему здоровью и чувствует малейшие отклонения от нормы.
К диагностике кисты эндоцервикса можно отнести:
- Визуальный с зеркалом осмотр акушера-гинеколога.
- Ультразвуковое исследование органов малого таза и в том числе шейки матки, которое дает возможность увидеть полную картину локализации и определить размер и количество кист эндоцервикса.
- Кольпоскопия (расширенный вариант анализа), наравне с УЗИ, считается высокоинформативных методов постановки диагноза. Исследование проводится при помощи кальпоскопа – специально разработанного для такого исследования микроскопа. Благодаря оптике высокого разрешения есть возможность досконально изучить цервикальный канал, точно поставив диагноз.
- Онкоцитология. В связи со сложной ситуацией раковых заболеваний, чтобы не пропустить на более раннем сроке данную болезнь, в обязательном порядке доктор отсылает мазки пациентки на онкоцитологию. Его предпочтительнее проводить на 15 – 17 сутки менструального цикла.
- Исследования проб на урогенитальную инфекцию.
- ПАП-мазок (или как его называют мазок по Папаниколау). Данное исследование дает возможность «ухватить» самое начало изменений ракового характера. Эта процедура проводится с использованием специально разработанных фиксаторов и красителей.

Современная медицина предлагает несколько эффективных методов диагностики гинекологических заболеваний, в том числе и рассматриваемой патологии. И одним их таких исследований медики считают УЗИ шейки матки. Основные эхопризнаки кист эндоцервикса – это видимые на экране темные (практически черные) формирования, называемые медиками анэхогенами. Эти новообразования имеют сглаженные формы, приближенные к кругу. Их отличает четко контурируемый абрис. Его параметры варьируются в пределах от нескольких миллиметров до одного — двух сантиметров.
Более часто диагностируются одиночные новообразования малых размеров, но рост кисты зачастую не стоит на месте, она может увеличиваться, перекрывая цервикальный канал и деформируя его. Со временем могут диагностировать уже поликистоз – появление не одного, а нескольких новообразований.
Эти новообразования зачастую дифференцируются как доброкачественные, поэтому не требуют лечения, но все же стоит проконсультироваться со своим лечащим врачом. Лечение кисты эндоцервикса показано в том случае, когда патология хорошо просматривается и явно влияет на состояние здоровья женщины. Опасность таких образований кроится в их потенциальной угрозе инфицирования организма больной. А так же разрастание кист может привести к бесплодию женщины или проблемам во время родов.
- Радиохирургический метод. При его использовании акушер – гинеколог пунктирует (прокалывает) кисту, давая возможность секрету полностью выйти из ее полости. Данный метод можно применять и в случае, когда присутствует воспалительный процесс в железах.
- Радиоволновой метод. Эта процедура протекает под местным наркозом. Во время нее радиоволновым способом проводится полное удаление кисты.
- Лазерное удаление. С его помощью можно удалить кисты эндоцервикса, в том случае, когда она хорошо просматривается при визуальном осмотре гинеколога с помощью зеркала. При этом место их локализации должно находиться как можно ближе к влагалищному сегменту женского органа.
- Криотерапия. Ее проводят, когда кисты эндоцервикса располагаются достаточно глубоко по цервикальному каналу. Удаление новообразований проводят путем их прижигания жидким азотом, который дает очень низкие температуры. Вся процедура занимает не очень много времени и проходит амбулаторно. Самый оптимальный период для криотерапии – сразу же после того как менструация закончилась. Противопоказанием к этой процедуре может стать воспалительный процесс в органах малого таза.
- Если диагностирована киста эндоцервикса с хроническим осложнением в виде аднексита (воспаление придатков матки: маточных труб, яичников, связок) или воспалительного опухолевого новообразования, в этом случае необходимо провести хирургическое лечение. Операция позволяет полностью избавиться от проблемы, но после нее остаются коллоидные рубцы.
Принять решение о необходимости лечения может только акушер-гинеколог и только после полной диагностики пациентки и установления диагноза.
В случае проведения хирургического вмешательства, обязательно приписываются антибиотики:
Ампициллин. Этот препарат принимают перорально независимо от времени приема еды. Для взрослых суточная дозировка составляет два – три грамма, при этом одноразово принимают 0,5 г Ампициллина. Исходя из этого, необходимое суточное количество препарата делят на четыре – шесть приемов. Длительность лечебного курса устанавливается индивидуально и зависит от многих факторов (формы болезни, остроты и тяжести протекания, состояния больной) и составляет от одной до трех недель.
Прием данного препарата сопровождается множественными побочными действиями, но сила их проявления соответствует индивидуальным особенностям пациента.
- Дисбиоз и диарея.
- Стоматит.
- Тошнота и рвота.
- Головная боль и боли внизу живота.
- Тремор.
- Ринит и конъюнктивит.
- Тромбоцитопения и лейкопения (нехватка в плазме крови лейкоцитов и тромбоцитов).
- Шелушение эпидермиса и зуд.
- Крапивница (дерматит преимущественно аллергического происхождения).
- Отек Квинке.
- Лихорадка.
- И многие другие.
Существуют и противопоказания данного препарата^
- Индивидуальная гиперчувствительность к составляющим препарата, а так же к пенициллиновой группе.
- Не рекомендуется применять его для лечения детей до трех лет.
- Инфекционный мононуклеоз (инфекционное острое заболевание, поражающее лимфатическую и ретикулоэндотелиальную системы).
- Беременность и лактация.
- Лимфолейкоз (онкологическое поражение лимфатической ткани).
Тетрациклин. По приложенной к препарату инструкции это лекарственное средство необходимо принимать за полчаса – час до принятия пищи четырежды в день (или каждые шесть часов) в дозировке соответствующей 250-500 мг для взрослых и по 25-50 мг на один килограмм веса для деток старше восьми лет.
К противопоказаниям на прием этого медицинского средства производители Тетрациклина относят:
- Гиперчувствительность к тетрациклину и его компонентным составляющим.
- Не рекомендуют применять в лечении детей, которым еще не исполнилось восьми лет.
- Период беременности и лактации.
- Лейкопения или низкий уровень лейкоцитов в плазме крови.
- Склонность к аллергиям.
- Необходимо достаточно вымерено подходить к приему и дозировке препарата в случае почечной недостаточности у пациента.
При приеме данного лекарства наблюдаются и множественные побочные эффекты:
- Дисфагия – нарушение глотательных функций, тошнота и рвота.
- Обострение язвенных болезней двенадцатиперстной кишки и желудка.
- Панкреатит (воспаление поджелудочной железы).
- Рост внутричерепного давления.
- Снижение аппетита и головокружения.
- Рост показателя креатинина крови.
- Падение уровня тромбоцитов в сыворотке крови.
- Анафилактический шок и отек Квинке.
- Кожные высыпания.
- И другие симптомы.
Цефотаксим. Данное лекарственное средство вводят больному в вену (струйно или капельно) либо через инъекцию в мышцу. Это лекарство приписывают пациентам, которым уже исполнилось 12 лет (вес ребенка должен быть 50 кг и выше) и взрослым.
Для профилактики и при инфекциях, не отягощенных осложнениями, Цефотаксим вводят внутривенно или внутримышечно через восемь – двенадцать часов по 1 г.
Если клиническая картина показывает острую форму развития инфекции, дозировку можно повысить до 2 г с той же частотой приема, а в особо тяжелых случаях препарат можно вводить по 2 г через четыре – восемь часов.
Для предотвращения развития послеоперационной инфекции, обычно капают 1 г препарата непосредственно перед операцией совместно с наркозом. Если возникла медицинская необходимость, Цефотаксим повторно можно ввести только через шесть – 12 часов. Такая же дозировка и временной интервал выдерживаются во время кесарева сечения.
При внутривенном и внутримышечном приеме, 1 г лекарства смешивают с 4 мл специальной воды для уколов (или 1% раствор лидокаина (новокаина)). Скорость введения – три – пять минут.
В случае капельницы, 1-2 г лекарственного средства растворяют 50-100 мл специального разбавителя (0.9% раствор натрия хлорида либо 5% раствор глюкозы). Скорость проведения процедуры – до часа.
В случае приема Цефотаксима наблюдаются разнообразные побочные действия:
- Превышение количества мочевины в плазме крови.
- Сбой в работе почек.
- Головокружение и боли в голове и животе.
- Метеоризм и диарея.
- Дисбактериоз и запоры.
- Тошнота, переходящая в рвоту.
- Стоматит.
- Сыпь на кожном покрове и зуд.
- Крапивница.
- Лихорадка и озноб.
- Анафилактический шок.
- И другие.
Существуют и противопоказания к применению данного лекарственного средства:
- Индивидуальная непереносимость компонентных составляющих Цефотаксима.
- Беременность и период грудного вскармливания.
- Возраст детей до трех лет.
В процессе лечения назначаются так же и антисептические средства. Например, такой как препарат Цимезоль.
Это средство в виде спрея наносится наружно на поверхность раны с течение одной – двух секунд (приблизительно два – четыре грамма лекарства). Интенсивность приема – каждые двое – трое суток, до момента, когда начнет активно формироваться на месте повреждения соединительная ткань. При этом противопоказаний и побочных действий данного лекарственного средства не выявлено. Для поддержания витаминно-минерального баланса организма пациента лечащий врач, в обязательном порядке, приписывает поливитаминные средства.
Нутримакс. Высокоэффективный витаминный комплекс, который больной принимает по одной капсуле один раз в день, во время приема пищи. Препарат запивается значительным количеством воды.
Любое лекарственное средство должен приписывать только доктор, при этом конкретно Нутримакс не рекомендуется назначать в случаях индивидуальной непереносимости к составляющим препарата, а так же во время беременности и лактации, при явно выраженной патологии в работе печени и при гиперкальциурие. Не стоит давать Нутримакс и детям, не достигшим 12 летнего возраста.
При диагностировании мелких одиночных или множественных кист, которые не наносят существенного вреда здоровью женщины и не требуют медикаментозного лечения, можно все же попробовать лечение кисты эндоцервикса народными средствами. Но даже в этом случае стоит проконсультироваться со своим лечащим врачом, так как им практически не под силу полностью избавить женщину от этой патологии, но способны притормозить или полностью блокировать ее дальнейший рост. Эту настойку можно применять как необходимую профилактику рецидивов.
Собрать достаточно объемный состав:
- по одной части таких травяных компонентов как:
- корень валерианы лекарственной;
- крапива двудомная;
- череда трехраздельная;
- листья грецкого ореха;
- фиалка трехцветная;
- плоды жостера;
- полынь горькая;
- корень щавеля конского;
- душица.
- по четыре части:
- цветки бессмертника песчаного;
- корень лопуха большого;
- спорыш;
- трава золототысячника малого.
- и шесть частей травы зверобоя продырявленного.
Половиной литра кипяченой воды залить 3 столовые ложки собранной смеси трав. Дать постоять в течение 12 часов и пить по полстакана за 30 минут до приема пищи. Настойку следует принимать два – четыре раза в день.
источник
 Очаговая форма. В этом случае в маточной толще формируются очаговые образования эндометрия на отдельных участках размером от 2 до 15 мм. Если очаги локализуются в маточном перешейке (узкая часть перед входом в шейку), эта зона уплотняется и набухает. При этом подвижность матки ограничивается, а при попытке смещения возникает боль.
Очаговая форма. В этом случае в маточной толще формируются очаговые образования эндометрия на отдельных участках размером от 2 до 15 мм. Если очаги локализуются в маточном перешейке (узкая часть перед входом в шейку), эта зона уплотняется и набухает. При этом подвижность матки ограничивается, а при попытке смещения возникает боль. Занос эндометриоидных клеток в другие органы, включая яичники, маточные трубы, шейку, петли кишечника, мочевой пузырь, легкие и даже конъюнктива глаз. Это ведет к тому, что в яичниках образуются эндометриоидные кисты, которые необходимо удалять, а клетки эндометрия в других органах, подвергаясь таким же гормональным изменениям, что и слизистая матки, начинают вести «циклично», — набухать и кровоточить с разной степенью интенсивности.
Занос эндометриоидных клеток в другие органы, включая яичники, маточные трубы, шейку, петли кишечника, мочевой пузырь, легкие и даже конъюнктива глаз. Это ведет к тому, что в яичниках образуются эндометриоидные кисты, которые необходимо удалять, а клетки эндометрия в других органах, подвергаясь таким же гормональным изменениям, что и слизистая матки, начинают вести «циклично», — набухать и кровоточить с разной степенью интенсивности.