Киста желтого тела – достаточно часто диагностируемое гинекологическое заболевание. Она может появиться также внезапно, как и исчезнуть, а ее клиническая картина напоминает множество других гинекологических заболеваний.
Желтое тело – железа, образуемая в яичнике в определенный период менструального цикла. Она образуется на месте разрыва фолликула и отвечает за выработку прогестерона. Из-за специфической окраски железа и получила свое название.
Окраску железы нередко сравнивают с процессом возникновения гематомы – сначала она красная, затем синяя и постепенно начинает желтеть. Это связано с некоторым попаданием крови при разрыве фолликула.
Желтое тело развивается во второй фазе менструального цикла и может достигать размеров до двух сантиметров. В стадии максимального развития железы начинается лютеиновая фаза менструального цикла. Если оплодотворения не происходит, желтое тело прекращает выработку прогестерона и регрессирует.
Киста образуется обычно тогда, когда желтое тело не регрессировало вследствие нарушенного кровообращения в органе и накопления жидкости. Размеры кисты могут достигать восьми сантиметров.
Как правило, киста не угрожает жизни и здоровью женщины, также есть вариант с ее самостоятельным рассасыванием. Это происходит в течение нескольких циклов, либо во втором триместре, если такая киста обнаружена у беременной.
Однозначно определенной причины образования кисты нет. Считается, что на появление кисты имеют влияние множество факторов. В частности, киста развивается из-за разрыва фолликула вместе с сосудом. В зависимости от того, разорвалась артерия или вена, а также от того, какого диаметра был сосуд, происходит определенное излияние крови.
Далее все зависит от уровня свертываемости крови, внешних факторов из жизни женщины, определяющих объем крови, попадающий в фолликулярную полость.
Риск образования кисты возрастает при повышенной физической и психологической нагрузке, отсутствии режима питания, абортах, оофоритах, ранее перенесенных кесаревых сечениях и проч. Под отсутствием режима питания подразумеваются монодиеты и строгие ограничения.
Симптомы кисты могут вовсе не проявляться до определенного периода, например, сама по себе киста не дает о себе знать. В основном симптомы можно выделить следующие:
- Дискомфорт в области малого таза;
- Болевые ощущения справа или слева в паху, связанные с давлением, оказываемым кистой на яичник и сопутствующие органы;
- Болевой синдром во время сексуального контакта, физической нагрузки, резких подъемов или поворотов;
- Повышение базальной температуры тела;
- Нарушения систематичности менструального цикла;
- Болезненность чаще проявляется после овуляции, на вторую неделю после начала последних месячных.
Иногда симптомы кисты проявляются так незаметно и аналогично проявлениям ПМС, что женщина годами не знает о наличии кисты и узнает о ней случайным образом при обследовании УЗИ.
Разрыв кисты желтого тела яичника – достаточно редкое явление, которое может быть вызвано только особенной нагрузкой на орган и на железу в частности.
Разрыв кисты яичника может быть спровоцирован избыточным давлением извне – например, при тяжело протекающей беременности, чрезмерной физической нагрузке, серьезных психологических потрясениях.
В целом, разрыв кисты яичника проявляется достаточно редко по той причине, что стенки кисты достаточно толстые. Если это все-таки происходит, ощущается резкая пекущая, пронизывающая боль внизу живота, распространяющаяся по всей области малого таза.
Кроме того, болевой синдром сопровождается резким повышением артериального давления, как сопутствующего симптома, тошнотой, рвотой. Дополнительные симптомы могут проявляться в развитии предобморочного состояния, озноба.
При обнаружении данных симптомов требуется немедленное обращение за медицинской помощью для удаления оболочки кисты и ее содержимого, так как велика вероятность воспалительного процесса и загноения оболочки.
Возможными осложнениями кисты могут быть следующие явления:
- Перекрут ножки яичника – это самое распространенное осложнение, которое вызывает апоплексия. Симптомы этого явления проявляются в боли коликообразного характера, тошноте, рвоте. Развивается кишечный парез, из-за чего проявляется задержка стула. Падает артериальное давление, развивается чувство страха. В основном, перекрут развивается при достижении кисты более пяти сантиметров в диаметре, или если происходит резкий инфаркт кисты. Требуется оказание экстренной медицинской помощи.
- Апоплексия. Проявляется, когда лопнувший пузырь кисты заполняет полость яичника и прежнее занятое собой место. Может лопнуть вследствие тяжелой физической нагрузки, тяжелых родов. Симптоматика проявляется в резком болевом синдроме, тошноте, повышении артериального давления.
- Нарушение цикла. Отторжение слизистой оболочки матки задерживается за счет удлиненной секреторной фазы. На длительность этой фазы как раз и влияет прогестерон, вырабатываемый желтым телом. Если оно поражено кистой, выделение прогестерона резко увеличивается, соответственно, отторжения не происходит.
- Внутреннее кровотечение. Киста может лопаться с кровоизлиянием в полость малого таза или брюшную, может быть кровоизлияние в обе полости. Симптоматика проявляется в зависимости от объемов кровоизлияния. В основном, наблюдается сонливость, слабость, развитие шока. Появляется бледность, сердечный ритм ускоряется, артериальное давление снижается.
Диагностирование кисты желтого тела проводится по личным жалобам, гинекологическому осмотру, УЗИ и лапароскопии. При гинекологическом осмотре возможно выявление неподвижного образования, с ярко выраженной чувствительностью к касаниям. Требуется также анализ на онкомаркеры для исключения злокачественного новообразования.
Кроме того, исключается беременность, которая могла развиться патологически в маточной трубе. Иногда эти явления слишком схожи и требуется проведение лапароскопии – введение лапароскопа с камерой для более детального изучения образования.
Также могут потребоваться общие анализы мочи и крови – они помогают сделать вывод об общем состоянии организма, работе репродуктивной системы и мочевыводящей системы в частности. Гинеколог опросит о частоте, обильности месячных, ощущениях во время менструации и перед ее наступлением, сексуальных связях и их частоте.
При первом обследовании обычно не требуется удаление. Пациентку ставят на гинекологический учет и наблюдают за развитием на протяжении времени. Обычно наблюдение проводится несколько менструальных циклов. Такой подход осуществляется по той причине, что заболевание нередко не препятствует нормальному течению беременности, если таковая планируется, а со временем может самостоятельно рассосаться.
Для воздействия на ускорение рассасывания применяется электрофорез, магнитотерапия и другие процедуры, не вызывающие дискомфорта у пациентки. В ходе лечения рекомендуется снизить физические нагрузки, воздержаться от сексуальных контактов для исключения перекрута ножки яичника.
Через несколько циклов проводится повторная диагностика. Если образование осталось прежним или увеличивается в диаметре, ставится вопрос об оперативном удалении. Сегодня это выполняется не традиционным хирургическим методом, а с применением лапароскопа.
При резком развитии серьезных осложнений, таких как внутреннее кровотечение или органические изменения в тканях органа, может понадобиться не только удаление кисты, но и удаление всего яичника, потому контроль состояния новообразования и органа проводится особенно тщательно.
В отличие от образований в желтом теле, новообразование в яичнике образуется из-за несозревших яйцеклеток, которые не выходят из яичника, а собираются в мешочки соединительной ткани. Такое положение также не всегда требует оперативного вмешательства кроме случаев резких рецидивов.
Симптоматика и влияние на беременность аналогичные. Возможно развитие поликистоза – множественных небольших образований в яичнике. При этом уже рассматриваются методы активного лечения, так как возможно развитие бесплодия. В остальном, своевременное выявление и наблюдение за новообразованием дает возможность безболезненно избавиться от него при необходимости и нормально перенести беременность.
источник
Апоплексия яичника относится к экстренным состояниям и требует оказания экстренной медицинской помощи, зачастую оперативного вмешательства. По сравнению с другими гинекологическими заболеваниями данная патология встречается довольно часто и составляет 17% или 3 место в структуре женских болезней. Причины разрыва яичника разнообразны, а последствия при несвоевременно или неадекватно проведенном лечении могут быть весьма печальными (бесплодие как результат выраженного спаечного процесса).
Внутрибрюшное кровотечение, которое имеет место при ряде гинекологических заболеваний, в 0,5 – 2,5% обусловлено апоплексией яичника. Симптомы разрыва яичника наиболее часто диагностируют у молодых женщин (20 – 35 лет), но возникновение патологии возможно и в других возрастных группах (14 – 45 лет).
Яичники являются половыми железами (женскими гонадами) и относятся к парным органам. Располагаются в малом тазу, в котором крепятся связками (брыжейкой и подвешивающей связкой яичника). Один из концов обращен к маточной трубе (яйцеклетка, вышедшая из яичника сразу попадает в трубу). С виду яичники напоминают персиковые косточки и изборождены шрамами – следами от прошедших овуляций, формирования и исчезновения желтых тел. Размеры органов небольшие: 20 – 25 мм ширина и до 35 мм длина. Вес яичников достигает 5 – 10 грамм. Кровь в половые железы поступает из яичниковых артерий, причем правая артерия яичника ответвляется сразу от брюшной аорты, ввиду чего диаметр ее несколько больше, а кровоснабжение правого органа лучше. Соответственно, правая железа имеет большие размеры по сравнению с левой.
В функции половых гонад входит образование эстрогенов и андрогенов (в небольшом количестве), а главное, производство яйцеклетки, готовой к оплодотворению.
Яйцеклетки формируются из фолликулов, которые были заложены еще на этапе внутриутробного развития плода.
Женские половые железы состоят из:
- зародышевого эпителия (покрывает орган сверху и отграничивает его от соседних органов);
- белочной оболочки (состоит из соединительной ткани и содержит эластичные волокна);
- паренхимы, которая имеет 2 слоя: наружный (корковый) и внутренний (мозговой).
В корковом слое железы располагаются незрелые фолликулы и созревающие. Достигнув состояния зрелости (граафов пузырек), фолликул несколько выпячивается над поверхностью железы и разрывается, откуда выходит готовая яйцеклетка (фаза овуляции). По мере попадания и продвижения яйцеклетки по трубе на месте бывшего лопнувшего фолликула образуется желтое тело – вторая стадия цикла. Желтое тело активно продуцирует прогестерон, необходимый для поддержки наступившей беременности. Если зачатие на произошло, желтое тело претерпевает процесс обратного развития (инволюции) и становится белым телом (соединительная ткань), которое со временем исчезает полностью.
Внутренний (мозговой) слой находится в самом глубине желез, имеет хорошо развитую кровеносную сеть и нервные окончания.
Под термином «апоплексия яичника» подразумевают кровоизлияние в него, которое случилось внезапно на фоне нарушения целостности (разрыва) яичниковой ткани. Заболевание сопровождается прогрессирующим кровотечением в полость живота и выраженным болевым синдромом. Другими названиями патологии являются разрыв яичника или гематома, реже инфаркт. Кровоизлияние в половую железу может случиться при разрыве кисты желтого тела, в момент повреждения сосудов граафова пузырька или стромы органа.
- болевая форма (ее еще называют псевдоаппендикулярной) – характеризуется выраженным болевым синдромом, который сопровождается тошнотой и повышенной температурой;
- анемическая форма (или геморрагическая) – по клинике схожа с разрывом трубы при эктопической беременности, кардинальным признаком выступает внутрибрюшное кровотечение.
- смешанная – признаки и той и другой форм сочетаются.
- легкая (объем излившейся крови равен 0,1 – 0,15 литров);
- средняя (потеря крови составляет 0,15 – 0,5 литров);
- тяжелая (свободная кровь в животе превышает 0,5 литров).
Анемическая и болевая формы диагностируются одинаково часто.
В механизме развития заболевания лежат нейроэндокринные нарушения и воспалительные процессы внутренних половых органов. Вследствие этих факторов в яичниках развиваются склеротические изменения, а в сосудах малого таза застой крови, что приводит к варикозу яичниковых вен. За счет разнообразных изменений сосудов половых гонад (их варикозное расширение, склерозирование сосудистой стенки), гиперемии и воспаления ткани яичников, образования множества мелких кист стенки яичниковых сосудов становятся неполноценными, проницаемость их увеличивается, что провоцирует дальнейший разрыв сосуда/сосудов.
Сначала в яичнике формируется гематома, которая и вызывает резкую боль в результате повышения давления в яичнике. Затем, от чрезмерного внутриячникового давления сосуд/сосуды лопается, что приводит к кровотечению, нередко массивному (даже при небольшом разрыве).
Апоплексия яичника возникает в любую фазу цикла, но чаще в овуляторную и в лютеиновую (вторую). В этот период увеличивается приток крови к половым железам, происходит расцвет желтого тела, и, возможно, формирование лютеиновой кисты. Не исключается вероятность разрыва желтого тела в первом триместре беременности.
Характерно, что чаще разрывается правый яичник, что объясняется его лучшим, по сравнению с левым, кровоснабжением.
Причины, которые создают благоприятный фон для разрыва яичника (эндогенные факторы):
- воспаление яичников/придатков;
- варикозное расширение яичниковых вен (провоцируют тяжелый физический труд, повторные беременности, прием гормональных контрацептивов, гиперэстрогения);
- аномалии расположения половых органов (ретрофлексия или загиб матки, сдавление яичника опухолью соседнего органа);
- спаечный процесс в малом тазу, особенно при перетяжке яичника спайками;
- заболевания свертывающей системы крови;
- склерокистоз яичников (белочная оболочка становится слишком плотной, разрыв ее при овуляции «требует значительных усилий от фолликула»).
Внешние причины (экзогенные), которые увеличивают риск апоплексии яичника:
- бурный секс или прерванный половой акт (усиливается приток крови к половым железам и повышается внутриовариальное давление);
- подъем тяжести, резкие движения (наклон, поворот) или тяжелая физическая работа);
- травма живота (удар, падение на живот);
- лекарственная стимуляция овуляции (один из побочных эффектов кломифена, которым стимулируют овуляцию является образование лютеиновых кист, что чревато апоплексией кисты яичника);
- дефекация (увеличение внутрибрюшного давления);
- верховая езда (тряска);
- грубый гинекологический осмотр;
- посещение бани, сауны;
- продолжительный прием антикоагулянтов.
В гинекологическое отделение ночью поступила молодая женщина 22 лет с признаками внутрибрюшного кровотечения. Предварительный диагноз после проведенного осмотра и пункции брюшной через задний свод влагалища: «Апоплексия левого яичника, смешанная форма». В анамнезе склерокистоз яичника, отсутствие беременностей в течение года регулярной половой жизни (пациентка недавно вышла замуж). Была записана в очередь на проведение платной лапароскопической операции по поводу склерокистоза яичников в областной больнице (операция назначена через неделю от момента поступления в нашу больницу). Во время лапаротомии в брюшной полости обнаружена жидкая кровь со сгустками до 900 мл, разрыв правого яичника около 0,5 мм. Проведена резекция обоих яичников, санация брюшной полости и послойное ушивание раны наглухо. Послеоперационный период без осложнений, выписана в удовлетворительном состоянии.
Причиной разрыва яичника в данном случае послужил склерокистоз. У женщины случилась, можно сказать, первая самостоятельная овуляция в жизни, что и привело к разрыву железы и кровотечению. С другой стороны, пациентке не пришлось ехать на платную операцию (планировалась резекция обоих яичников).
Через 5 месяцев женщина встала на учет по беременности в нашей женской консультации.
Признаки апоплексии яичника зависят от интенсивности кровотечения и сопутствующей (фоновой) гинекологической патологии. В клинической картине превалирующими симптомами апоплексии яичника являются внутрибрюшное кровотечение и сильные боли. В случае смешанной формы патологии в равной степени выявляются признаки внутреннего кровотечения и болевой синдром.
В большинстве случаев боли возникают внезапно, характер их резкий, очень интенсивный, и часто болевому приступу предшествует провоцирующие факторы (переохлаждение, резкие движения, бурный секс). Не исключена и появление болей на фоне полного благополучия, например, во сне. Изредка накануне острого болевого приступа женщина может отмечать слабую тупую/ноющую боль либо покалывание в левой или правой подвздошной области. Такие ноющие боли вызываются небольшими кровоизлияниями (формирование гематомы) в ткань яичника, либо отеком или покраснением железы. Локализацию боли пациентки чаще определяют точно, внизу живота, справа или слева, возможны боли в пояснице. Острая боль объясняется раздражением нервных рецепторов в яичниковой ткани, а также излившейся кровью в брюшную полость и раздражением брюшины. Возможна иррадиация боли в ногу, под и над ключицу, в крестец, задний проход или в промежность.
Выраженность симптомов при внутрибрюшном кровотечении зависит от количества излившейся крови в полость живота, интенсивности и давности кровотечения. При средней и тяжелой степени (потеря крови составляет больше 150 мл) на первый план выступают признаки острой анемии, а в тяжелых случаях геморрагического шока. Артериальное давление резко падает, больная ощущает сильную слабость, возможны обмороки. Учащается и ослабевает пульс, кожные покровы и слизистые бледные, появляются тошнота/рвота, присоединяются признаки раздражения брюшины (перитонеальные симптомы). Больная жалуется на сухость во рту, жажду, кожа холодная, с испариной.
Также для данной патологии характерно, но невсегда, появление межменструальных незначительных кровянистых выделений либо кровомазанье на фоне задержки месячных. Больная жалуется на частое мочеиспускание и позывы на дефекацию (раздражение прямой кишки излившейся кровью).
Проведение общего осмотра подтверждают картину внутреннего кровотечения (бледные, холодные и влажные кожные покровы, тахикардия и низкое кровяное давление, перитонеальные симптомы, вздутие живота).
Гинекологический осмотр позволяет выявить: бледность слизистых влагалища и шейки, сглаженный или нависающий задний влагалищный свод (при большой кровопотере), болезненный и увеличенный правый или левый яичник. Матка «плавает» в малом тазу при пальпации, а смещение за шейку причиняют боль.
Лишь в 4 – 5% удается поставить правильный диагноз, что вполне объяснимо. Признаки заболевания схожи с клиникой других патологических процессов. Дифференциальную диагностику проводят с:
- прервавшейся внематочной беременностью;
- острым аднекситом;
- разрывом кисты яичника;
- пиосальпинксом и его разрывом;
- аппендицитом;
- почечной коликой;
- острым панкреатитом;
- прободением язвы желудка;
- кишечной непроходимостью.
У больной тщательно собирают жалоб и изучают анамнез, проводят общий и гинекологический осмотр, после чего назначаются дополнительные методы исследования:
Определяется снижение эритроцитов и гемоглобина (степень их снижения зависит от объема кровопотери), незначительной лейкоцитоз, увеличение СОЭ.
- Коагулограмма
- УЗИ малого таза
Осмотр яичников и определение их размеров с учетом фазы менструального цикла и состоянием другой железы. Поврежденный яичник имеет несколько большие размеры, в его строме определяется гипоэхогенное либо неоднородное по структуре образование – желтое тела. Диаметр желтого тела не больше размеров созревающего фолликула, а фолликулярный аппарат половой железы в норме (жидкостные включения до 4 – 8 мм). Позади матки визуализируется свободная жидкость.
Пункция брюшной полости через задний свод влагалища подтверждает/опровергает наличие жидкой крови в позадиматочном пространстве, которая не сворачивается, если апоплексия «свежая» или содержит небольшие сгустки – «старое» кровотечение.
Малоинвазивное вмешательство, позволяющее не только уточнить диагноз, но и провести оперативное лечение. В процессе осмотра выявляются:
- излившаяся в брюшную полость кровь, без или со сгустками;
- увеличенный, багровый яичник с разрывом, который либо кровоточит, либо закрыт тромбом;
- матка нормальных размеров;
- воспалительные изменения труб (извитость, гиперемия, утолщение, спайки);
- спайки малого таза.
В случае выраженного хронического спаечного процесса или признаков геморрагического шока проведение лапароскопии противопоказано и приступает к немедленной лечебно-диагностической лапаротомии.
Лечение патологии осуществляется в стационаре, так как все пациентки поступают с симптомами «острого живота» и в экстренном порядке. «Острый живот» требует не только тщательной диагностики, но и наблюдения за состоянием больной. Возможны 2 варианта лечения заболевания.
Проведение консервативного лечения допускается больным с небольшой кровопотерей (до 0,15 л), которые уже реализовали свою детородную функцию (дети есть и больше не планируются). В комплекс лечебных мероприятий входит:
Движения пациентки могут спровоцировать и усилить затихшее кровотечение из яичника, а также усиливают болевой приступ.
Всем больным сразу же после проведения диагностических мероприятий назначается холод на низ живота (резиновая грелка со льдом), что вызывает спазм сосудов, останавливает кровотечение и уменьшает боли.
Также для купирования кровотечения вводят гемостатики: этамзилат, аскорбиновая кислота, викасол, витамины В1, В6 и В12.
- Анальгетики и спазмолитики
Баралгин, дротаверин, но-шпа эффективно купируют болевой приступ.
Назначаются с противоанемической целью (тардиферон, сорбифер, фенюльс).
Оперативное вмешательство проводят либо лапароскопически либо лапаротомным доступом. Предпочтение отдают лапароскопической операции, особенно в случае женщин, которые в будущем планируют беременность.
Достоинства лапароскопического доступа:
- психологический комфорт (нет грубых шрамов в области живота);
- быстрый выход из наркоза;
- ранняя активизация пациентки;
- непродолжительное время пребывания в стационаре;
- меньшее использование обезболивающих препаратов после операции по поводу разрыва яичника;
- малый риск образования спаек и сохранение репродуктивной функции.
Лапаротомию проводят при тяжелом состоянии больной (геморрагический шок) и в случае невозможности выполнения лапароскопии (отсутствие оборудования, значительный спаечный процесс в брюшной полости).
Этапы хирургического вмешательства:
- остановка кровотечения (гемостаз) из поврежденного яичника (возможна коагуляция, ушивание разрыва либо клиновидная резекция железы);
- удаление крови и сгустков из брюшной полости;
- санация (промывание) растворами антисептиков (водный раствор хлоргексидина, физ.раствор).
Очень редко приходится выполнять овариоэктомию – полное удаление яичника (в случае массивного кровоизлияния в яичниковые ткани).
После операции по поводу апоплексии яичника пациентке проводятся реабилитационные мероприятия:
Активно назначаются физиопроцедуры (начиная с 3 – 4 суток послеоперационного периода):
- ультразвук низкой частоты;
- СМТ;
- лазерная терапия низкой интенсивности;
- электростимуляция фаллопиевых труб;
- лечебный электрофорез (с цинком, лидазой, гидрокортизоном);
- УВЧ.
Больным после разрыва яичника рекомендуют принимать низкодозированные оральные контрацептивы в течение 1 – 3 месяцев.
Все женщины, перенесшие апоплексию яичника подлежат обязательному диспансерному учету в женской консультации в течение года. Первый осмотр назначается через месяц, затем через 3 и 6.
Прогноз в большинстве случаев после разрывая яичника (особенно в случае консервативного лечения) благоприятный. Но не исключаются и последствия:
Консервативная терапия или отдаление сроков операции в 85% случаев приводит к формированию спаек в малом тазу. Этом способствует наличие крови и сгустков в полости живота, которые со временем организуются и вызывают образование спаек. Кроме того, провоцирует возникновение спаек длительность операции, открытая рана живота (при лапаротомии), наличие хронического воспаления придатков и осложненное течение послеоперационного периода.
Бесплодие развивается у 42% больных, чему способствует интенсивное спайкообразование, гормональный дисбаланс и хронические воспалительные заболевания яичников и придатков. Но если после апоплексии и хирургического вмешательства сохраняется один здоровый яичник, шансы забеременеть в будущем велики.
Повторная апоплексия, как поврежденного, так и здорового яичника возникает в 16% (по некоторым данным в 50%) случаев, чему способствуют фоновые заболевания (гормональный дисбаланс, хронический аднексит).
Возрастает риск возникновения эктопической беременности за счет образования спаек в малом тазу, перекрута и перегиба маточных труб.
Как правило, после оперативного вмешательства по поводу апоплексии яичника в стационаре больные находятся 7 – 10 дней. Ранняя выписка осуществляется после лапароскопического доступа и гладкого течения послеоперационного периода.
Я проходила консервативное лечение в течение 3-х дней в стационаре по поводу болевой формы апоплексии яичника. Лапароскопию не делали, провели УЗИ и лечили кровоостанавливающими препаратами. Выписали с улучшением, но дома я снова почувствовала боли, которые отдают в поясницу и задний проход, плюс поднялась температура до 37,5. Что делать?
Вам необходимо срочно обратиться к гинекологу и возможно провести лапароскопическую операцию. Все признаки указывают на продолжающее кровотечение из яичника и сопутствующее ему воспаление. В случае приступа острой боли немедленно вызывайте скорую помощь.
В случае отсутствия фоновых гинекологических болезней, приема КОК только на протяжении месяца после операции, овуляция и зачатие возможны уже во втором менструальном цикле после хирургического лечения.
источник
Разрыв кисты желтого тела яичника обычно происходит под влиянием внешних факторов. Вероятность апоплексии повышена при крупном размере образования. Ее возникновение требует немедленной медицинской помощи. В противном случае велик риск развития серьезных для здоровья женщины последствий.
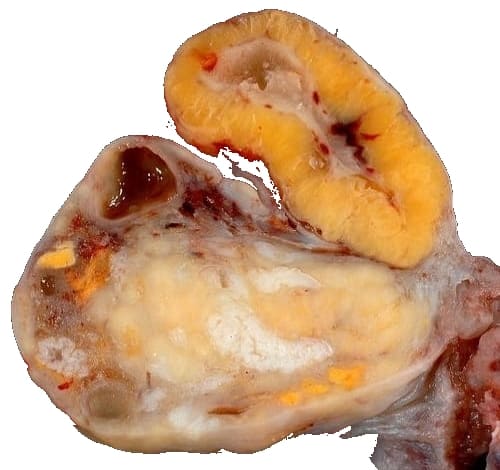
Сбои в производстве прогестерона влекут за собой нарушения в функционировании железы. Она не исчезает и не подвергается регрессу, в результате чего перерождается в кисту. Образование препятствует наступлению менструаций. Оно продолжает расти до очередного кровотечения. Обычно её размер не превышают 3-4 см, более крупный диаметр представляет повышенную опасность в связи с риском разрыва.
Апоплексия кисты желтого тела яичника происходит при истончении капсулы, повышенном на неё давлении. При этом ее содержимое выплескивается в брюшину. Вероятно и развитие кровотечения при повреждении мелких капилляров, кровеносных сосудов, тканей яичника.
Обычно разрыву способствуют внешние факторы. К таковым относятся:
- активная интимная близость;
- физические нагрузки;
- гинекологический осмотр;
- занятия тяжелыми видами спорта;
- травмы малого таза.
В меньшей степени к апоплексии предрасполагают внутренние патологии. Течение следующих заболеваний на фоне кисты опасно ее разрывом:
- воспаление в половых органах;
- гормональный дисбаланс;
- нервное перенапряжение;
- инфекции половых путей;
- спайки в малом тазу;
- наличие других новообразований на яичниках;
- плохое кровообращение в половых органах;
- стимуляция работы придатков.
При беременности значительно возрастает риск разрыва даже небольшой кисты. Это связано с постоянным увеличением давления растущей маткой на стенки капсулы.
Признаки разрыва проявляются остро и не могут остаться незамеченными. В первые минуты после того, как лопнула киста желтого тела, женщина ощущает следующие симптомы:
- острые боли внизу живота;
- кровянистые и прочие патологические выделения из влагалища;
- общая слабость;
- холодный пот;
- бледность кожных покровов;
- одышка;
- учащение частоты сердцебиений;
- повышение кровяного давления;
- тошнота, рвота;
- высокая температура тела.
Вероятно развитие обильного кровотечения. Длительное его присутствие способно привести к анемии и геморрагическому шоку. При разрыве только кисты желтого тела это маловероятно – риск сильного кровоизлияния повышен при повреждении тканей яичника.
Консервативное лечение назначается не всем женщинам. Оно может применяться при неярких симптомах, отсутствии жидкости в брюшной полости на УЗИ, сохранении целостности тканей придатка. Для таких случаев используются следующие медикаменты:
- антибиотики – предотвращают развитие инфекции и воспаления в половых путях;
- противовоспалительные – уменьшают очаг воспаления;
- гормональные – предупреждают сбой работы придатков, нормализуют менструальный цикл.
Для уменьшения болей используются холодные компрессы, прикладывающиеся на низ живота. Несколько недель женщине рекомендуется избегать половых контактов и активных физических нагрузок.
Наличие кровотечения и острых болей, лишающих женщину работоспособности, требует проведения операции. В ходе ее выполнения удаляется жидкость и кровь, останавливается кровоизлияние из поврежденных сосудов, восстанавливается целостность тканей придатка.
Проведение операции после разрыва кисты желтого тела правого или левого яичника – оптимальный метод лечения. Даже небольшой объем жидкости в брюшине, незамеченный при проведении УЗИ, способен вызывать обширный воспалительный процесс.
Последствия разрыва кисты ЖТ различны в зависимости от времени их проявления. При тяжелом состоянии пациентки и отказе от медицинской помощи развиваются следующие осложнения:
- обильная кровопотеря;
- необходимость удаления яичника;
- геморрагический шок;
- летальный исход.
После лечения отрицательные последствия вероятны при несоблюдении пациенткой правил реабилитации или неаккуратно проведенной операции. У женщин могут отмечаться следующие состояния и заболевания:
- сбои менструального цикла;
- спаечные процессы в половых органах;
- межменструальные маточные кровотечения;
- рецидив разрыва кисты желтого тела яичника;
- гормональный дисбаланс;
- внематочная беременность;
- непроходимость фаллопиевых труб.
Для предотвращения появления негативных для здоровья женщины последствий нужно строго соблюдать все рекомендации врача. После восстановления следует сдать анализы на гормональный фон и сделать УЗИ яичников. Это поможет обнаружить развитие отклонений на ранних стадиях.
Разрыв кисты придатка требует немедленного оказания медицинской помощи. Это предотвратит большое количество осложнений данного состояния. В норме функции яичников быстро восстанавливаются без каких-либо отклонений. После терапии женщина способна иметь детей.
источник
Апоплексия, или разрыв кисты яичника — это патологическое состояние, при котором происходит кровоизлияние в его ткани, нарушение целостности, разрушение капсулы кисты с выходом содержимого последней и крови в полость малого таза.
Развивается заболевание преимущественно у девочек подросткового возраста и у женщин в репродуктивном возрасте. В числе острой хирургической патологии оно составляет почти 11%, а в числе острых гинекологических заболеваний —10-27%, занимая третье место. Число обострений данного осложнения встречается у 40-69% женщин.
Разрыв может возникать при наличии кисты яичника любого происхождения. Наиболее часто это бывает при нарушении овуляции, в результате которой происходит образование желтого тела с формированием кисты неовулирующего фолликула (так называемая функциональная киста). У 90-95% женщин с апоплексией последняя возникает в середине менструального цикла или во второй его фазе. Из них во время овуляции приблизительно у 17%, во вторую фазу цикла — у 82%.
Последствия разрыва кисты яичника — это в основном развитие спаек в полости малого таза с последующим формированием бесплодия трубно-перитонеального вида, особенно при консервативном методе лечения. В результате спаечного процесса частота наступления беременности после разрыва кисты яичника составляет всего около 26%.
Среди всех предполагаемых механизмов развития разрыва кисты предпочтение отдается процессам, происходящим в период с момента овуляции (на 12-14 день от начала менструации) до наступления менструации и сопровождающимся избыточным притоком крови и кровенаполнением придатков матки, а также повышенной проницаемостью их сосудов. Основную роль в этом играют нарушения соотношения секреции гормонов передней долей гипофиза — фолликулостимулирующего, лютеинизирующего гормонов и пролактина.
Разрыв в правом яичнике возникает в 2-4 раза чаще, чем в левом. Это объясняется более интенсивным кровоснабжением первого и более высоким артериальным давлением в питающей его артерии, которая отходит напрямую от аорты (левая овариальная артерия отходит от почечной артерии).
К предрасполагающим факторам заболевания относятся:
p, blockquote 10,0,0,0,0 —>
- дисфункциональные нарушения эндокринной системы, в частности, дисбаланс в системе гипоталамус-гипофиз-яичники;
- психоэмоциональная лабильность, функциональные расстройства нервной системы, спровоцированные стрессовыми ситуациями, переутомлением и психологическими нагрузками;
- воспалительные процессы внутренних половых органов и мочевыводящих путей, приводящие к нарушению микроциркуляции и приливу крови к придаткам матки, а также к склеротическим и фиброзным изменениям в тканях последних;
- нарушения менструального цикла (дисменорея) и большое число искусственных прерываний беременности;
- спаечные процессы и опухоли в малом тазу;
- застойные явления в сосудах малого таза, варикозное расширение вен яичников;
- неправильное, аномальное положение матки;
- поликистоз, стимуляция функции яичников.
Провоцирующими факторами являются физические нагрузки, чрезмерно интенсивный или прерванный половой акт, травмы живота, влагалищное исследование или другие гинекологические или лечебные процедуры. В состоянии покоя или при незначительной физической нагрузке апоплексия может возникать в случае рецидива. Но в ряде случаев разрыв кисты яичника возможен на фоне состояния абсолютного покоя и даже во время ночного сна.
Усилению кровотечения способствует нарушение свертываемости крови при различных заболеваниях или при приеме определенных медикаментозных препаратов (антикоагулянты и антиагреганты, ацетилсалициловая кислота и др.).
Основные симптомы разрыва кисты яичника — это:
p, blockquote 15,0,0,0,0 —>
- Резкая внезапная боль, связанная с кровоизлиянием в ткань яичника, с растяжением и разрывом его белочной оболочки, с раздражением брюшины излившейся кровью, а также с ишемией (нарушение питания кровью) в зоне кровоснабжения соответствующей овариальной артерии. Ишемия наступает вследствие компенсаторного спазма артерии. Боль появляется в нижних отделах живота, реже в области ниже пупка. Она может отдавать в паховую зону, внутреннюю поверхность бедра, в поясничную область и в область заднего прохода. Постепенно боль принимает менее интенсивный характер и распространяется на другие отделы живота. В некоторых случаях приступу острых болей накануне предшествуют невыраженные и непостоянные тупые боли, дискомфорт в нижних отделах живота, болезненность в паховой области. Эти симптомы связаны с избыточным кровенаполнением и отеком яичника, а также с незначительными кровоизлияниями в его ткани.
- Умеренные кровянистые выделения из половых путей, быстро прекращающиеся по мере стихания боли.
- Общая слабость, одышка, влажность и бледность кожных покровов, бледность конъюнктивы век, головокружение, иногда кратковременная потеря сознания.
- Увеличение частоты пульса, кратковременное повышение артериального давления (во время приступа боли) с последующим его снижением по мере увеличения потери крови в брюшную полость.
- Тошнота, однократная рвота, связанные с раздражением брюшины излившейся кровью.
- Повышение температуры тела, иногда сопровождающееся ознобом.
- В некоторых случаях может развиться геморрагический шок (при значительной кровопотере).
Если лопнула киста яичника, в клинических проявлениях возможно преобладание болей или симптомов кровотечения. В зависимости от этого, заболевание условно подразделяют на болевую, геморрагическую (анемическую) или смешанную формы.
Однако при постановке диагноза основное значение придается степени тяжести состояния, которая связана с величиной объема одномоментной или постепенной в течение короткого времени кровопотерей:
p, blockquote 17,0,0,0,0 —>
- Легкая степень, при которой потеря крови в брюшную полость составляет не более 150,0 мл.
- Средняя степень — при кровотечении в 150,0-500,0 мл.
- Тяжелая степень — потеря крови превышает 500,0 мл.
Чем более выражено кровотечение, тем больше клинических проявлений и жалоб больной. Объем кровопотери определяется выраженностью симптоматики (показатели динамики артериального давления, частота пульса, бледность и влажность кожных покровов), анализами крови на содержание гемоглобина, показателями гематокрита, данными ультразвукового исследования, а также количеством крови в полости малого таза при проведении диагностической лапароскопии (при ее необходимости). Степень тяжести определяет выбор тактики лечения.
Разрыв кисты обычно представляет собой дефект ткани длиной в 1 см, который прикрывается кровяным сгустком, в результате чего незначительное кровотечение быстро останавливается. Такой процесс происходит при болевой формой апоплексии.
При удовлетворительном общем состоянии, стабильных гемодинамических показателях, отсутствии жидкого содержимого и сгустков при эхографическом исследовании, то есть при отсутствии выраженных признаков внутрибрюшного кровотечения возможно проведение консервативного лечения. Он заключается в постельном режиме, назначении холода на низ живота, спазмолитическихи анальгезирующих препаратов внутрь или в виде вагинальных свечей, кровоостанавливающих средств.
Операция при разрыве кисты яичника проводится в случае повторного болевого приступа, при ухудшении общего состояния или при явном внутрибрюшном кровотечении, обусловившем среднюю или тяжелую степень тяжести пациентки.
Оперативное лечение обычно осуществляется лапароскопическим методом, позволяющим провести предварительную дифференциальную диагностику с аппендицитом, перфорацией дивертикула толстой кишки, нарушенной эктопической беременностью, перекрутом ножки кисты, острым воспалительным процессом придатков и др.
При отсутствии возможности осуществления оперативного вмешательства лапароскопическим методом (спаечный процесс брюшной полости, интенсивное кровотечение и тяжелое состояние больной), оно проводится лапаротомическим доступом (разрезом через переднюю брюшную стенку параллельно лонному сочленению).
Суть операции заключается в остановке кровотечения путем электрокоагуляции кровоточащих мелких сосудов или наложения шва в области разрыва. При необходимости осуществляется вылущивание кисты, резекция яичника (при значительных размерах образования) или овариэктомия (удаление яичника).
Даже консервативное лечение должно проводиться только в условиях гинекологического стационара. Своевременное обращение женщины за медицинской помощью позволяет сохранить не только ее жизнь, но и репродуктивную функцию.
p, blockquote 26,0,0,0,0 —> p, blockquote 27,0,0,0,1 —>
источник
Самым тяжелым осложнением новообразований половой сферы считается разрыв кисты яичника – это патологическое состояние, при котором все содержимое кистозного образования заполняет область брюшины.
Процесс опасен возможностью развития перитонита, угрожающего жизни пациентки. Этот факт, в свою очередь, требует незамедлительного обращения к специалисту при малейших подозрениях на разрыв кистозного образования.

От появления кистозного образования, к сожалению, не застрахована ни одна женщина. Формирование и самостоятельное рассасывание функционального вида опухоли зачастую происходит бессимптомно. Но не все кисты склонны к регрессу.
Процессы активного роста новообразования с увеличением жидкого содержимого опасны возможностью перерастяжения и потери целостности капсулы.
Выделяют следующие причины разрыва кисты яичника:
- воспалительные заболевания яичников, повлекшие истончение фолликулярной стенки;
- гормональный дисбаланс;
- нарушения свертываемости крови;
- чрезмерные физические нагрузки (поднятие тяжестей и т.п.);
- частота и активность в сексе.

Симптоматика «острого живота» свидетельствует о перекруте ножки опухоли либо разрыве образования. Резкая болезненность в области живота, увеличение до 39С температуры тела, рвота, мышечное напряжение брюшины могут послужить поводом для экстренного хирургического вмешательства.
Типовые симптомы разрыва кисты яичника, указывающие на нарушение целостности образования:
- температура, не сбиваемая жаропонижающими средствами;
- пронзительный, нарастающий болевой синдром, по типу удара кинжалом, преимущественно низа живота;
- ощущение слабости, общее нестабильное состояние;
- влагалищные выделения необычного характера;
- маточное кровотечение;
- выраженная интоксикация с тошнотой или рвотой;
- побледнение покровов кожи;
- предобморочное/обморочное состояние;
- изменения стула, проблемы с дефекацией и газовыведением;
- снижение давления.
Как правило, разрыв кисты яичника не влечет за собой дисфункцию жизненно важных органов брюшины. У пациенток в виду сильного болевого синдрома наблюдается умеренная тахикардия постоянного характера, что не является поводом для беспокойства. При исследовании крови может выявиться снижение уровня гемоглобина.
Тревожные симптомы разрыва кисты яичника, говорящие о внутреннем кровотечении включают:
- тахикардию нарастающего вида;
- скачки артериального давления;
- ортостатические нарушения.
Сбор анамнеза при разрыве кисты яичника указывает на то, что характер и интенсивность болевого синдрома значительно отличаются и зависят от:
- вида кистозного образования;
- дня менструального цикла, в который произошел разрыв;
- физической активности пациентки.
Например, разрыв кисты яичника дермоидного типа сопровождается мучительной, острой болью. Наступление овуляции (середина месячного цикла) протекает с умеренной болезненностью, связанной с выходом яйцеклетки из лопнувшего фолликула, который представляет собой фолликулярного вида кисту.
Разрыв любого типа опухоли описывается внезапными болевыми ощущениями, локализованными преимущественно с одной стороны низа живота. Довольно часто боли при разрыве кисты яичника охватывают верхние отделы живота, поэтому женщины жалуются на болезненность всей брюшной зоны.
Спровоцировать болевой синдром и разрыв стенки опухоли способны физические упражнения, половой акт, полученные травмы (при ударе, падении, в результате операции и т.п.). Часто боль нарастает во время движения, что является признаком раздражения брюшины. За болевым синдромом нередко следует потеря сознания, что облегчает установку диагноза.
До разрыва могут наблюдаться поясничные боли либо дискомфорт тазовой зоны тянущего характера, ощущение тяжести.
Разрыв кисты желтого тела – явление довольно редкое, так как кистозное образование имеет толстую капсулу. Потеря целостности оболочки сопровождается острой, пронзительной болью низа живота, заставляющей пациентку «сложиться пополам». Причем температура может оставаться в норме, при явных признаках интоксикации, выраженной слабости, наличии холодного пота, обморочном состоянии.
Если разрыв кисты желтого тела произошел в сосудистой зоне яичника, возможно кровоизлияние в брюшину и органы малого таза. Такое внезапное заполнение кровью яичника с попаданием крови в область брюшины и малого таза носит название апоплексия яичника. Состояние женщины будет варьироваться от легкой слабости, сонливости до состояния ступора и шока в зависимости от объема потерянной крови.
Апоплексия на фоне быстрого роста кистозного образования может быть спровоцирована быстрым изменением положения тела (скачек, кувырок и т.п.), ударом, резкими движениями, активным половым актом.
Наличие внутрибрюшного кровотечения определяется по факторам: бледности кожных покровов и слизистых оболочек, увеличению сердечных сокращений и понижению давления.
На выбор метода лечения (консервативное/оперативное) в данном случае влияют: обильность и степень кровотечения, способность крови к свертываемости, общее самочувствие женщины.
Фолликулярного вида киста представляет собой новообразование, способное к самостоятельному исчезновению при стабилизации гормонального фона путем приема гормональных контрацептивов.
Кинжальный болевой синдром указывает на разрыв фолликулярной кисты яичника, который протекает при выраженной симптоматике интоксикации и нормальной температуре тела.
Риск нарушения целостности капсулы активно разрастающегося кистозного образования особенно велик при физических нагрузках, половом акте, во время вынашивания плода.
Симптоматика разрыва кистозного новообразования включает:
- слабое, обморочное состояние, головокружение;
- снижение артериального давления;
- позывы на рвоту;
- клинику «острого живота» – кинжального вида боль внизу живота, приводящую к развитию шока;
- цианоз (посинение) или бледность кожных покровов.
Разрыв кисты яичника фолликулярного вида может протекать на фоне внутрибрюшного кровоизлияния, что характеризуется заторможенным, слабым состоянием, частым сердцебиением при низком давлении, шоком.
Нарушение целостности кистозной капсулы является критическим состоянием для пациентки, нередко приводящим к гнойному перитониту, сильной потери крови, анемии, развитию спаечного процесса и невозможности познать радость материнства.
Вспомним, что ежемесячно у каждой здоровой женщины образуется природная киста в одном из яичников, которую называют доминантным фолликулом или фолликулом Графа. При овуляции фолликул лопается, высвобождая яйцеклетку, готовую оплодотвориться в маточной трубе. Доминантный фолликул формируется в желтое тело, служащее для поддержания гормонального баланса при вынашивании ребенка.
В некоторых случаях, по неизвестным для медицины причины фолликул Графа не лопается, а продолжает увеличиваться в объеме за счет скопления в нем жидкости. Так появляется фолликулярная (ретенционная) киста, реже киста желтого тела, которые относят к функциональным (физиологического типа) опухолям.
Разрыв функциональный кисты яичника происходит внезапно с острым болевым синдромом низа живота в сопровождении слабости, головокружения, бледности кожи, иногда с кровянистыми выделениями из влагалища, не связанными с менструацией.
Наибольшую опасность представляет кровотечение в зону брюшины, поэтому при первых признаках разрыва кисты следует вызывать неотложную медицинскую помощь.
Эндометриоидные кисты удаляют хирургическим путем из-за большой вероятности разрыва кистозной капсулы, возможности трансформации в злокачественное образование.
Опухоль данного типа преимущественно располагается по соседству с крупными сосудами, питающими яичник. Эндометриоидное образование на яичнике не является единичным, нередко очаги эндометриоза выявляются на поверхности брюшины, мочевого пузыря и других органов.
Самопроизвольный разрыв эндометриоидной кисты с излитием содержимого в брюшину опасно развитием пареза кишечника, спаечным процессом.
Перфорация опухоли характеризуется сильным, приступообразным болевым синдромом низа живота в сопровождении тошноты, рвоты. Возможна потеря сознания. Отмечаются также ослабление перистальтики кишечника, вздутие живота. Температура тела пациентки может соответствовать норме.
По статистическим данным кистозные новообразования, развивающиеся наряду с беременностью, довольно распространены. Наибольшую настороженность вызывают крупные кисты диаметром до 8 см, требующие хирургического вмешательства. Чаще всего опухоли удаляются методом лапароскопии на четырнадцатой-шестнадцатой неделе вынашивания, если образование продолжает стремительно расти, что подтверждает УЗИ-исследование. Случаи с кистами особо крупных размеров могут потребовать применения лапаротомии.
Такие патологические состояния, как: перекрут и разрыв кисты при беременности влекут за собой кровотечение, острую боль, могут спровоцировать преждевременную родовую деятельность либо выкидыш. По этой причине медики рекомендуют операцию при разрастании кистозного образования.
В группу риска попадают беременные с двумя типами кист:
- цистаденомой (заполнена жидкостью или слизью), достигающей 12 см в диаметре и характеризующейся мучительным болевым синдромом постоянного вида;
- эндометриоидная или «шоколадная» – состоит из коричневой, кровянистой субстанции, напоминающей шоколад. Являясь последствием эндометриоза, такая опухоль формируется при гормональном дисбалансе. При ее разрыве происходит заполнение кровью брюшной полости.
Описанные виды опухоли подлежат обязательному удалению, невзирая на сроки беременности.

Потеря целостности стенки кистозного образования всегда влечет за собой ряд неблагоприятных для здоровья пациентки факторов:
- анемию (вследствие обширной потери крови развивается малокровие);
- летальный исход, при несвоевременном обращении к медицинскому персоналу;
- спаечный процесс, как результат оперативного вмешательства, влекущий за собой бесплодие и повышающий риск беременности вне маточной полости;
- явление гнойного перитонита, что нередко требует промывания брюшной полости и повторной операции.
В особо тяжелых случаях последствия разрыва кисты яичника приводят к полному удалению пораженного яичника, что становится проблемой для зачатия.

С целью диагностирования разрыва кистозного образования яичника применяют следующие методы исследования:
- УЗИ;
- метод пункции – прокол стенки брюшины через влагалище посредствам специальной иглы;
- лапароскопию – изучение состояния яичника благодаря специальной камере (изображение выводится на монитор), введенной через надрез в зону брюшины.
Если существует малейшее подозрение на разрыв кисты, даже в отсутствии кровотечения (оно нередко бывает отложенным), женщину следует немедленно доставить в стационар. В больнице устанавливается точный диагноз, классифицируется степень кровопотери, на основании которых подбирается индивидуальная лечебная и реабилитационная программа.
Лечение разрыва кисты яичника легкой формы осуществляют консервативными методами, с помощью фармакологических препаратов. При наличии осложнений может понадобиться оперативное вмешательство (лапароскопия), в ходе которого иссекают фолликул, а также яичник частично либо полностью.
С целью выведения пациентки из состояния гиповолемического шока используют инфузию растворов, а для восстановления гомеостаза – экстренное лапаротомическое вмешательство.
Параллельно назначают противовоспалительную терапию, физиолечение (для предупреждения спаек), индивидуально подбираются гормональные препараты. При обильной кровопотере включают гемостатическую терапию, переливание крови.
Обильная кровопотеря при разрыве кисты яичника является поводом для оперативного вмешательства. Самым распространенным методом считается – лапароскопия. В ходе хирургической манипуляции удается остановить кровотечение. Поврежденный фолликул и часть яичника вырезаются. Иногда приходится удалять весь яичник. Если кровотечение не представляет угрозы, то улучшение состояния добиваются постельным режимом и холодными компрессами на живот.
Лапароскопия – это операция при разрыве кисты яичника, при которой на стенке брюшины делают три отверстия (возле пупка) для введения камеры с подсветкой и хирургических инструментов. В данном случае используют общую анестезию. Брюшную полость заполняют специальным газом, чтобы «надуть» живот и сдвинуть кишечник для беспрепятственного проникновения к яичнику.
Процедура считается малотравматичной и наиболее эффективной. Однако в результате затрудненной видимости возможны травмы близлежащих органов, поражения сосудов зоны прокола, послеоперационное кровотечение.
Любое патологическое состояние легче не допустить, чем затем лечить. Поэтому женщинам с новообразованиями следует соблюдать ряд правил:
- посещать гинеколога не реже, чем раз в полгода;
- во время дифференцировать и вылечивать воспалительные процессы мочеполовой сферы;
- неукоснительно следовать врачебным предписаниям, запретам и рекомендациям, касающихся физического перенапряжения либо сексуальных контактов.
Профилактика разрыва кисты яичника также включает своевременное удаление кистозного новообразования и планирование зачатия.
При своевременном обращении прогноз разрыва кисты яичника является благоприятным для жизни. После частичной резекции яичника либо полного его удаления детородная функция женщины сохраняется, так как яйцеклетка вызревает в здоровом яичнике.
Разрыв кисты яичника лучше предотвратить, соблюдая рекомендации лечащего доктора, режим сна и питания, не злоупотребляя физическими нагрузками.

Параовариальная киста яичника при беременности опасна тем, что при неправильном врачебном наблюдении или вследствие диагностической ошибки может осложнится такими угрожающими для беременной женщины состояниями, как: перекрут ножки кисты, разрыв полости кисты, нагноение, приводящие к развитию острого живота.
источник
В большинстве случаев киста желтого тела (ЖТ) не несет угрозы жизни женщины и способна самостоятельно рассосаться в течении нескольких менструальных циклов. Однако, стремительное увеличение размеров новообразования может вызвать разрыв кисты желтого тела яичника (апоплексию). Почему это происходит, какие главные симптомы и чем грозит кровоизлияние в брюшную полость читайте далее.
Через определенное время после менструации наступает овуляция – созревание и разрыв созревшего фолликула, выпускающего яйцеклетку. На момент выхода она уже готова к оплодотворению. Этот процесс сопровождается незначительным кровотечением, которое женщина даже не замечает. Место, на котором образовалась яйцеклетка, занимает сформировавшееся желтое тело (железа, отвечающая за выработку гормона прогестерона), где и находится на протяжении всего менструального цикла. Потом ее развитие происходит в обратном направлении. Если яйцеклетка не оплодотворена, желтое тело должно «отмереть», образовав белое тело – рубец. В противном случае, когда оно не только не исчезает, но и начинает увеличиваться в размерах, то такая патология вызвана кистой. Она образуется в тот момент, когда рост клеток прекращается, и они наполняются лютеином, вследствие чего стенки фолликула начинают растягиваться. Как правило, если образование не увеличивается в размерах, то женщина может даже не знать о его существовании.
Апоплексия ЖТ начинает проявляться тогда, когда пузырь новообразования лопнул и начинает заполнять жидкостью полость матки и яичник. Данное состояние быстро прогрессирует и является острой патологией. Чаще всего диагностируется у женщин до 35 лет.
Апоплексия лютеинового (желтого) новообразования встречается достаточно редко. Чрезмерная нагрузка на яичник или на саму железу, сильный стресс, беременность могут стать одними из причин нарушения целостности полости.
Выделяют такие внутренние факторы, создающие благоприятную среду для разрыва кистозного новообразования:
- воспаления различного характера и локализации;
- аномальное расположение половых органов;
- спайки в яичниках и малом тазу;
- варикозное расширение вен, находящихся в яичнике;
- склерокистоз яичников;
- проблемы с кроветворной системой;
- опухоль.
Внешние факторы, создающие благоприятную среду для разрыва кисты ЖТ:
- ношение тяжестей, физические упражнения;
- акт дефекации (сильное натуживание);
- стимуляция овуляции лекарственными препаратами;
- предохранение путем прерывания полового акта;
- бурный, жестокий секс;
- езда на лошади;
- непрофессиональный гинекологический осмотр, в результате которого были нанесены травмы;
- внешнее повреждение живота, как результат удара или падения;
- прием антикоагулянтов;
- воздействие на организм высоких температур (сауна, баня).
Наличие симптомов зависит от размеров кровотечения. Как правило, первыми признаками являются: слабость, сонливость, бледность кожных покровов, снижение артериального давления, увеличение сердечного ритма, развитие шока.
Если киста ЖТ лопнула у женщины наблюдаются:
- внезапная резкая, режущая боль в нижней области живота, которая как бы растекается по всему малому тазу;
- гипертония;
- тошнота, рвота;
- повышение температуры тела;
- озноб;
- потеря сознания.
Диагностируется «желтая» киста посредством проведения УЗИ, которое назначается в первый этап менструального цикла. А далее, делают обследование и на других этапах цикла. Если диаметр ЖТ достигает 30 мм, диагностируют наличие кистозного образования.
Лапароскопия проводится посредством введения эндоскопа в небольшие надрезы, сделанные в животе пациентки, для удаления пораженных участков.
На эндоскопе находится фонарик и камера, благодаря чему весь ход операции выводится на специальный монитор.
Лапаротомия осуществляется с помощью одного (полостного) надреза, через который удаляют пораженный орган, очищают область брюшины от лопнувшей кисты и накладывают швы. Важно удалить всю кровь из полости матки, т.к. ее остатки могут поспособствовать образованию перитонита и спаек, что приводит к изменению физиологического положения фаллопиевых труб. А это влечет за собой возможность развития внематочной беременности в будущем.
Киста желтого тела с кровоизлиянием при разрыве вызывает обильное выделение крови в полость брюшины или таза (иногда сразу в обе).
Главные осложнения после апоплексии лютеинового новообразования:
- Перитонит.
- Малокровие.
- Спайки в малом тазу.
- Бесплодие.
- Внематочная беременность.
- Летальный исход (при несвоевременном обращении к врачу).
источник





