Киста кишечника – это множественное или одиночное доброкачественное новообразование, которое представляет собой полую капсулу с плотными стенками, содержащую внутри себя экссудат.

В кишечнике могут образовываться три вида кистозных образований:
- Однокамерная киста. Такой вид встречается чаще всего и составляет 80% от всех диагностированных случаев. Полость узла в этом случае имеет одну камеру, которая сформировалась на слизистой оболочке. Зародышевый листок единичный.
- Двухкамерная киста. Диагностируется реже, развивается между энтодермой и эктодермой. Имеется внутренний зародышевый листок.
- Трехкамерная киста. Данное образование диагностируется в очень редких случаях, зародышевых листка в этом случае три.
Помимо вышеперечисленных видов, специалисты выделяют сложную кисту, у которой имеется большое количество камер и присутствуют узловые включения.
Кистозное образование опасно развитием абсцесса, свищей и онкологических процессов. Поэтому при возникновении симптомов необходимо незамедлительно обратиться к специалисту.
Что касается места локализации, кисты классифицируются следующим образом:
- Киста тонкого кишечника. Это доброкачественное образование, которое проявляется кровянистым или слизистым болезненным стулом.
- Киста толстого кишечника.
- Киста брыжейки – такие кистозные структуры могут наблюдаться как в тонком, так и толстом кишечнике. Чаще всего к ее образованию приводит дистония лимфоидной ткани. Киста в этом случае тонкая и содержит серозную жидкость.
- Энтерокистома (или удвоение кишечника). Чаще всего эта патология наблюдается в тонкой кишке, появляется в результате расслоения кишечной трубки и при разрастании эпителиального слоя.
- Киста слепой кишки.
- Поликистоз кишечника.
От образования кисты в кишечнике не застрахован никто, но некоторые группы людей более склонны к этому недугу, чем остальные.
Провоцирующими факторами могут выступать:
- злоупотребление алкогольными напитками;
- курение;
- авитаминоз;
- недостаток в рационе фруктов и овощей (наряду с избытком животных жиров);
- употребление большого количества красного мяса;
- наследственная предрасположенность к раку кишечника;
- малоподвижный образ жизни;
- чрезмерное употребление белого хлеба;
- частые и длительные запоры;
- лишний вес.
При наличии хотя бы одного фактора риска, вероятность формирования кистозного образования в данном органе увеличивается, в связи с чем рекомендуется периодически проходить обследования у врача.
Перед тем как рассматривать симптомы кисты кишечника, необходимо понимать, что клиническая картина будет различаться в зависимости от того в какой именно части органа находится доброкачественная опухоль.

- болевые ощущения разной интенсивности с правой стороны;
- кал темного цвета, иногда с примесью крови;
- анемия.
Если новообразования толстого кишечника сформировалось в левой части органа, наблюдают следующие признаки:
- яркая кровь на поверхности экскрементов;
- запоры, сменяющиеся диареей;
- кал тонкой формы;
- вздутие живота и колики.
Если киста локализуется в сигмовидном отделе или в прямой кишке, то наблюдаются:
- болевые ощущения в области живота и промежности;
- ощущения неполного опорожнения кишечника;
- кровянистая примесь в кале;
- колики.
При наличии кисты в тонком кишечнике симптоматика следующая:
- постоянные или приступообразные боли в эпигастрии или в околопупочной области, которые становятся более интенсивным при сгибании тела или при физической нагрузке;
- при развитии осложнений может наблюдаться непроходимость кишечника.
При росте кистозного образования у пациента наблюдается:
- тупая боль в эпигастрии без четкой локализации;
- частое мочеиспускание и дефекация;
- узловое образование в перианальной области, которое можно прощупать.
Если развивается воспалительный процесс, состояние больного резко ухудшается:
- наблюдается пульсирующая боль в нижней части живота, в копчике и в промежности;
- сильная слабость;
- высокая температура;
- головная боль, тошнота.
Также в организме человека способна развиться воздушная киста кишечника (в которой скапливается воздух), вызывая тем самым повышенное газообразование и запоры.
При свищевом ходе, открывающемся в просвет кишки, в каловых массах можно увидеть гной, слизь и кровь.
При наличии подобных симптомов каждый человек должен понимать, что в кишечном тракте имеется проблема, и устранять ее надо как можно быстрее. Если в каловых массах обнаружена кровь – это веская причина для незамедлительного обращения к специалисту. Безусловно, кровь в кале – это признак большого количества разнообразных заболеваний – от геморроя до онкологии, поэтому необходимо провести тщательную диагностику и установить правильный диагноз.

- Пальцевое исследование – в ходе пальпации специалист может обнаружить выпадение кишки, что связано с давлением на нее кистозного образования большого размера. Кроме того, эластичность кишечных стенок снижается, уменьшается тонус. Такие явления связаны с наличием рубцов в тех местах, где имелся прорыв свищей.
- Колоноскопия. Это обследование проводится под местной анестезией. Во время этого диагностического исследования имеется возможность попутно обнаружить полипы в кишечнике, его сужение и другие патологии. Кроме того, в ходе процедуры специалист берет ткани органа на гистологический анализ, чтобы определить характер патологии.
- Ректороманоскопия – это исследование позволяет оценить в каком состоянии находится слизистая, а также выяснить точные размеры кистозного узла.
- Проктофистулография – определение длины свищевых ходов.
- УЗИ, МРТ, КТ – исследования которые дают много дополнительной информации о мышцах сфинктера и о состоянии других органов, расположенных в малом тазу.
В обязательном порядке у пациента берется кровь, чтобы оценить общее состояние организма.
Учитывая тот факт, что признаки кистозного образования очень схожи с другими заболеваниями кишечника, очень важно провести дифференциальную диагностику относительно грыжи, кисты копчика, остеомиелита копчика, парапроктита, онкологии.
Лечение кисты кишечника проводят средствами народной медицины, консервативным или хирургическим способом. В качестве медикаментозных средств используют антибактериальные и противовоспалительные препараты, которые позволяют добиться ремиссии заболевания. Что касается народных методов, такое лечение имеет симптоматический характер, а значит, они могут использоваться только для устранения негативной симптоматики.
Ремиссия – это временная мера, которая лишь отдаляет срок для оперативного вмешательства. Избавиться от кистозного образования можно только радикальным путем.

Операции по удалению кисты кишечника проводятся в отделении проктологии. В острой стадии недуга имеющийся гнойник просто вскрывают и дренируют, чтобы процесс не распространялся дальше. Удаление кистозного узла проводят только в стадии ремиссии, чтобы избежать осложнений.
Что касается техники операции, она заключается в иссечении новообразования и в последующем сшивании места иссечения. Каким именно методом будет проводиться операционное вмешательство – зависит от места локализации кисты, ее характера и обширности поражения. В некоторых случаях доброкачественную опухоль можно удалять не через задний проход, а через влагалищную стенку.
После операции пациенту устанавливают дренажный отвод, который необходим для профилактики нагноения и развития инфекционного процесса. В постоперационный период больному назначаются антибиотики и ежедневные перевязки.
Если киста переходит в злокачественное образование, ее лечат следующими способами:
- удаляют часть кишечника вместе с опухолью;
- применяют местное лечение – лучевую терапию;
- используют системное лечение – химиотерапию.
После удаления кисты больному рекомендуется:
- как можно меньше сидеть и лежать на спине;
- не переохлаждаться и не перегреваться;
- после того, как операционные швы будут сняты регулярно тщательно обмывать перианальную область теплой водой;
- не поднимать тяжелое, и не заниматься тяжелым физическим трудом;
- в течение полугода не проводить эпиляцию перианальной зоны.
Если киста и возможные свищевые ходы своевременно и грамотно удалить хирургическим путем, прогноз для пациента благоприятный, рецидивы в этом случае возникают крайне редко.
В случае отсутствия хирургического вмешательства на начальной стадии патологического процесса, возможно развитие осложнений. Например, образование множественных свищевых ходов, развитие флегмоны или воспалительного процесса с частыми рецидивами. В последнем случае высок риск абсцедирование перианальной или крестцово-копчиковой области, что чревато выпадением прямой кишки, развивающееся по причине недостаточности анального сфинктера. Такой процесс существенно осложняет хирургическое вмешательство и восстановительный период после него.
Наиболее неблагоприятным осложнением кистозного образования в кишечнике считается прорыв свища в соседние органы брюшной полости. В этом случае сложность хирургического вмешательства увеличивается в несколько раз. К тому же в некоторых случаях киста может малигнизироваться (перерождаться в раковую опухоль), что влечет за собой последствия, которые могут привести к летальному исходу.
Чаще всего в злокачественное образование трансформируются кисты брыжейки кишечника. При отсутствии лечения такие кистозные структуры могут приводить к:
- кровотечениям;
- нагноению и абсцессам;
- разрывам с попаданием содержимого в брюшную полость, что влечет за собой перитонит;
- сращению с соседними органами.
Так как каких-то специфических мер по профилактики кист кишечника не существует, врачи рекомендуют придерживаться следующих правил:
- качественно и ежедневно ухаживать за аноректальной областью;
- избавляться от лишнего веса;
- правильно и сбалансировано питаться;
- вести активный образ жизни;
- своевременно лечить запоры и диареи;
- избавляться от пагубных привычек;
- регулярно проходить профилактические обследования.
Только внимательное отношение к собственному здоровью и консультации врача при малейших нарушениях могут предупредить развитие опасных недугов.
Подобная патология требует соблюдения определенной диеты и режима питания. Запрещается к употреблению:
- сахар;
- торты и выпечка;
- картофель;
- животные жиры;
- консервы;
- копчености;
- жирная сметана, сыры твердых сортов;
- грибы, капуста, лук, фасоль, горох, редис;
- виноград и груши;
- приправы;
- жареное;
- кофе, крепкий чай.
- макароны;
- постное мясо;
- рис;
- запеченная рыба;
- кисломолочные продукты;
- свекла, петрушка, морковь;
- бананы, яблоки, цитрусовые;
- соки из разрешенных фруктов;
- мятный чай.
Кистозные образования в кишечнике – это серьезная патология, которая требует своевременной диагностики и правильного лечения. Откладывать поход к врачу и заниматься самолечением не только нецелесообразно, но и опасно. Поскольку клиническая картина кистозных образований схожа с большим количеством других возможных недугов кишечника, бесконтрольный прием медикаментозных средств и средств народной медицины может спровоцировать ухудшение состояния, что приведет не только к различным осложнениям, но и к сложностям в дальнейшем лечении.
источник
Киста – это образование, наполненное жидкостью. По месту локализации, наполнению, особенностям пальпации и ощущениям можно характеризовать его по-разному. Потенциально может появиться у женщин, мужчин, детей.
Киста в любом месте брюшной полости развивается по разным причинам. Если при пальпации ощущается уплотнение внутри, есть бугры или прочие дефекты снаружи, заметные внешне, необходимо срочно обратиться к врачу.
Тип происхождения – основа для классификации кисты в брюшной полости. Она может быть сосредоточена в желудке, селезенке, кишечнике или желчном пузыре. Также встречается в полости половых органов и за пределами тканей органов в целом.
Классифицировать заболевание можно по этиологии.
- Киста большого сальника. Основная симптоматика – незначительное увеличение живота, повышенная температура, проблемы с мочевым пузырем. Может быть злокачественной или доброкачественной, обычно тонкая, не влечет значительный рост области живота.
- Брыжеечная киста. Встречается чаще, тоже тонкая, редко сильно увеличивается, появляется в любом отделе брыжейки. Обнаруживается путем пальпации. Может перемещаться в полости. Симптомы начинают появляться при креплении кисты к внутренним органам, но пока этот процесс не произошел, боли или увеличения нет. Далее формируется нарыв, появляются проблемы с состоянием здоровья, нарушается пищеварение.
- Интрамуральная кистома. Энтерокистома. Кишечная дупликация. Возникает из-за серьезных нарушений в функционировании кишечника. Часто появляется у новорожденных при развитии врожденной патологии кишечной трубки.
- Киста яичника. Может быть у девочек подростков или женщин репродуктивного возраста. Источники формирования образования встречаются множественными. Когда пузырь лопается, человек чувствует сильную боль, падает в обморок, нарушается работа ЖКТ. Также этот вид кисты бывает односторонним или двухсторонним.
Образования могут возникать во всех отделах брюшной полости и охватывать поверхности органов.
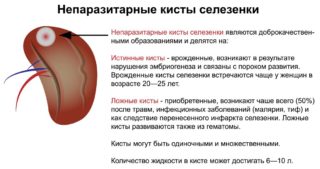
Кистозное формирование в селезенке появляется редко – в 2% случаев. Иногда в результате полученной травмы образовывается пузырек, наполненный жидкостью, однако чаще причиной становится гематома.
Больше к заболеванию предрасположены женщины в возрасте 30-50 лет. Проблемы с кровообращением органа, ранее назначаемые методики терапии, связанные с лечением других заболеваний, могут стать основой для роста кисты.
Формирования в селезенке считаются опасными для жизни человека. Проблема заключается в том, что развитие недуга не сопровождается отчетливой симптоматикой. Человек может долгое время не знать, что в его организме есть серьезная патология.
Маленькие кисты не ощущаются, не вызывают боль. Поэтому диагностика также затруднена. Когда формирование увеличивается, начинаются проблемы с пищеварением, расстройства, тошнота, боли. Также может появиться отечность области живота.
Терапия назначается индивидуально, чаще она основана на приеме медицинских препаратов, направленных на достижение рассасывающего эффекта. Иммуностимулирующие средства также актуальны.
При полном излечивании на дальнейшее качество жизни человека ранее перенесенное заболевание не влияет.
Если отток желчи затрудняется, многие процессы в пузыре нарушаются. Это может быть связано с различными заболеваниями, рубцами после операций.
Характер протекания – скрытый. Обычно кисту находят во время планового осмотра, даже если она достигла больших размеров. Для решения проблемы назначается оперативное вмешательство.
Интрамуральная кистома формируется в тонкой кишке, примерно в 60% от всех случаев. В 40% – на поверхности толстой кишки. Симптомы и особенности проявления заболевания:
- боль в животе, в нижней части;
- кишечная непроходимость (может быть частичной);
- кровотечения из анального отверстия;
- перитонит.
Симптомы развиваются практически сразу после развития кисты, они выраженные и сопровождаются болезненностью. Поэтому не заметить проблему невозможно.
Когда пузырь развивается в свободной клетчатке, за пределами органа, его найти намного сложнее. Вероятность появления такого недуга составляет 1%, причем это больше относится к женщинам.
Забрюшинная увеличивающаяся киста может сопровождаться проблемами с опорожнением, мочеиспусканием. Человек чувствует себя плохо, его тошнит, аппетит пропадает. Болят ноги, усиливается слабость, в определенном месте могут быть стабильные, не невыраженные неприятные ощущения.
Установить забрюшинное формирование можно с помощью компьютерной диагностики. Нащупать путем пальпации образование удается не всегда.
Основные диагностические методы, актуальные при появлении соответствующей симптоматики:
- сбор анамнеза, информации о проблемах со здоровьем и заболеваниях;
- пальпация проблемной области, предварительные оценочные суждения;
- компьютерная диагностика, позволяющая определить структуру тканей;
- ультразвуковое исследование, излучающее отражающиеся от мягких тканей волны (позволяет получить подробную информацию);
- рентген;
- колоноскопия (эндоскопический метод, актуальный при необходимости оценки состояния внутренней полости кишечника);
- ОАК (общий анализ крови на исследование основных биологических показателей);
- анализ на гормоны (при формировании кист в половых органах обязательно назначается);
- трансвагинальное УЗИ (при образовании в яичнике).
Симптомы развития кистозных формирований:
- болезненность в определенных местах брюшной полости, которая возникает с определенной периодичностью или сохраняется стабильно;
- проблемы с пищеварением: рвота, тошнота и прочее;
- асимметрия области живота, увеличение определенной зоны в одном или нескольких местах;
- непроходимость кишечника, проблемы с мочеиспусканием;
Плохой аппетит, слабость, периодическое повышение температуры тела – тоже признаки кистозных образований.
Способ лечения кисты, сформировавшейся в брюшной полости, подбирается индивидуально. Это зависит от стадии развития, места, количества образований.
С помощью назначаемых препаратов удается снять воспалительный процесс, уменьшить боль и дискомфорт. При гормональных нарушениях врач выписывает препараты, направленные на соответствующие корректировки.
Оперативное вмешательство назначается, если:
- киста разорвалась, есть сильное воспаление, сопровождающееся гнойными выделениями, нарывами;
- образование увеличилось до диаметра трех сантиметров и больше;
- функционирование органа резко и сильно ухудшилось, что создает угрозу для жизни человека;
- рецидив после предыдущего лечения, отсутствие должного эффекта от ранее проводимой терапии.
Лапароскопическая методика подходит для пациентов, у которых киста еще не увеличилась до больших размеров – это наиболее простой способ удаления. Марсупиализация – разрез пузыря и выведение из организма его содержимого. После процедуры излишек зашивается.
Пункция, с помощью которой достигается склерозирующий эффект, также считается простой процедурой.
Чаще киста появляется у женщин. После проведения терапии физическая активность должна быть ограничена. Также назначается специальная диета, которая помогает ускорить реабилитационный период.
источник
Кистой называют образование, которое имеет содержимое, ограниченное тонкими стенками. Патология довольно редко локализуется в брюшной полости. Она способна никак не проявлять себя долгое время или, наоборот, сопровождаться ярко выраженными симптомами. В процессе лечения кисты брюшной полости (код за МКБ-10 D20) врачи чаще всего выбирают хирургический метод, который помогает избавиться от образования с минимальными рисками для здоровья больного.
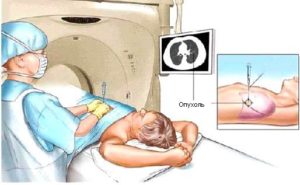
Кисты в брюшине появляются преимущественно у детей или у людей молодого возраста. Практически никогда их не диагностируют у пожилых. Причины возникновения кист в животе:
- травматизация брюшины;
- последствие перенесенных инфекционных заболеваний;
- хирургические вмешательства в области живота;
- паразитарное поражение организма;
- наличие серьезных аутоиммунных заболеваний.
Причиной образования кист в брюшине называют также генетическую предрасположенность к данному заболеванию. Оно чаще диагностируется у женщин, чем у мужчин. Проблема может появиться и на фоне врожденных аномалий развития человека.
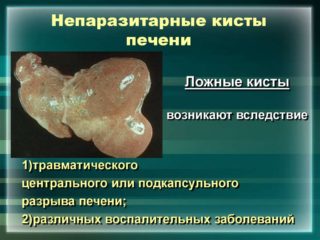
Киста большого сальника: могут появиться как доброкачественные, так и злокачественные образования. Причиной их развития называют закупорку путей движения лимфы. Ее ток осуществляется между двумя листами сальника. Образования заполнены серозной жидкостью и имеют тонкую оболочку.
Брыжеечная киста встречается довольно часто. Ограничена относительно тонкими стенками, которые не содержат мышечных волокон и эпителия. Формируется на фоне дистопии лимфатической ткани. Образование локализуется в любом из отделов брыжейки. Оно не связано со стенками кишечника, внутри содержит серозную или хилезную жидкость.
Энтерокистома характеризуется удвоением кишечника. Образование формируется на фоне разрастания эпителиальной ткани. В результате указанных патологических процессов появляется межмышечная киста. В большинстве случаев патология локализуется в тонком кишечнике.
Киста яичника преимущественно формируется у детей или у женщин детородного возраста. Образования могут быть одиночными или множественными, одно- или двухсторонними. Формируются на фоне эндокринных нарушений в работе организма.
На первом этапе развития симптомы наличия кисты забрюшинного пространства никак не проявляются. Это объясняется тем, что образование сформировано в свободной клетчатке, а не в самом органе. По мере роста киста сдавливает близко находящиеся структуры, что приводит к нарушению функционирования организма человека. Первым симптомом, который указывает на наличие патологии, является постепенное увеличение объема живота. Дальше развиваются другие признаки заболевания:
- проблемы с опорожнением кишечника и мочеиспусканием;
- тошнота, которая может сопровождаться рвотой;
- увеличение масса тела при отсутствии изменений в принципах питания;
- кишечная непроходимость;
- снижение аппетита;
- постоянное ощущение переполненности живота;
- повышение температура тела.
Многие пациенты отмечают у себя упадок сил. На фоне развивающейся патологии они ощущают дискомфорт не только в животе, но и в других частях тела.
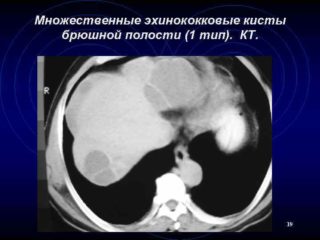
Для выявления внеорганных кист, их размера и локализации дополнительно применяются различные инструментальные исследования:
- УЗИ органов брюшной полости и брюшины;
- компьютерная томография;
- рентгенологическое исследование;
- колоноскопия.
Для уточнения диагноза и определения состояния пациента дополнительно назначается общий анализ крови, исследование на гормоны. Женщинам при подозрении на присутствие кисты яичника рекомендуется пройти УЗИ трансвагинально.
Выбор методов лечения при наличии кисты в области брюшины осуществляется индивидуально. Врачи учитывают локализацию образования, его тип и размер. В большинстве случаев используют следующие способы терапии:
- прием специальных лекарств для нормализации гормонального фона заставляет образование рассасываться, это особенно актуально при наличии патологии в области яичников;
- удаление образования хирургическим путем;
- методы, направленные на уменьшения объема кисты: физиопроцедуры, прием медикаментозных средств.
При выявлении кистозно-солидных или солидных образований брюшной полости злокачественного происхождения применяют химио- или лучевую терапию. Это помогает остановить рост опухоли, которую при необходимости удаляют.
Операция при наличии кист может происходить разными способами. Менее травматичным считается лапароскопический метод, при котором в брюшной полости выполняется несколько маленьких разрезов. В тяжелых случаях осуществляется резекция органа вместе с кистой или ее частичное удаление с последующей антисептической обработкой для предупреждения инфицирования тканей.
Во время операции возможно введение внутрь образования специального склерозирующего вещества. Оно склеивает стенки кисты, после чего происходит ее рассасывание. Также врачи практикуют проведение марсупиализации. Во время вмешательства образование рассекается и опорожняется, после чего брюшная стенка вшивается к краям разреза.
Независимо от размера и локализации кисты брюшной полости требуют постоянного наблюдения со стороны врачей. При воздействии неблагоприятных факторов они способны нагнаиваться или перекручиваться. Киста может лопнуть из-за травмы или по другим причинам. В случае разрыва развиваются опаснейшие для жизни человека состояния:
- сепсис;
- внутреннее кровотечение;
- воспаление брюшины;
- панкреатит.
При развитии осложнений человек испытывает острую боль, недомогание, повышение температуры тела. Без оказания должной медицинской помощи существует высокая вероятность летального исхода.
Если операция по удалению кисты прошла успешно, пациент полностью выздоравливает. В большинстве случаев заболевание больше не возвращается. По окончании послеоперационного восстановительного периода больной может возобновить свою трудовую деятельность. Кисты любого размера, как правило, оказываются доброкачественными, поэтому не требуют длительного лечения и не склонны к метастазированию.
Профилактика развития подобных образований заключается в ведении здорового образа жизни. Человеку рекомендуется отказаться от вредных привычек, правильно питаться и не пренебрегать двигательной активностью. Необходимо внимательно относиться к своему здоровью, избегать травм. При появлении каких-либо жалоб не следует затягивать с обращением к врачу. При наличии соматических заболеваний необходимо четко придерживаться выбранной тактики лечения и выполнять рекомендации специалистов.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
Нередко большой живот является свидетельством не только набранных излишних килограммов, а также указывает на появление болезней забрюшинной области. Наблюдаются разные заболевания органов брюшины, но киста брюшной полости — распространенная причина увеличенного живота. Брюшные новообразования — редкие явления, не проявляющиеся длительное время. Маленькие кистомы не препятствуют жизнедеятельности человека. Разрастаясь, образование давит на внутренние органы.
Опухоль в брюшине — тонкостенное образование с жидким экссудатом. Полости локализуются в разных местах и имеют различное происхождение. Ложные типы включают в себя эпидермис, появляются в связи с травматизацией или присутствием болезнетворных микроорганизмов в теле человека. Выделяют:
- истинные патологические полости;
- ложные патологические полости.
По этиологии различают следующие виды новообразований:
- Киста большого сальника
- Брыжеечные кисты
- Энтерокистомы
- Образования в яичнике
Киста большого сальника — тонкостенное новообразование, содержащее серозный жидкий экссудат. Параметры полости небольшие. Недуг появляется при уменьшенном просвете лимфатической системы. Лимфатические капилляры проходят в брюшине между двумя листиками сальника. Новообразования на сальнике подразделяются на злокачественные и доброкачественные. Крупная кистома обнаруживается при пальпировании, осмотре. Небольшие новообразования диагностируют, применяя компьютерную или ультразвуковую диагностику. Симптомы при обнаруженной кисте большого сальника:
- живот болит, увеличивается;
- поднимается температура;
- киста перекручивается;
- боль в мочеиспускательном канале — патология давит на мочевик.
Брыжеечная киста — аномалия с тонкими стенками, встречающаяся чаще предыдущего новообразования. Патология — результат неправильной локализации лимфы с содержанием серозной, хилезной жидкой массы. Новообразование появляется в любом отделе брыжейки. Кистома, не связанная с кишечной стенкой, локализуется между листиками ткани. Тонкостенная опухоль не содержит мышц, не выстлана эпителием. Гладкое, плотное, подвижное по всему участку тонкой кишки новообразование с легкостью обнаруживается при помощи пальпирования. Больной долго не подозревает о наличии недуга. Болезнь проявляется при сращивании кисты с близлежащими органами брюшной полости. Симптомы брыжеечной кисты сравнимы с симптомами кисты большого сальника. Среди них:
- увеличение живота;
- острая боль;
- нарыв;
- нарушенное пищеварение.
Энтерокистома по-другому называется кишечной дупликацией. Факторы возникновения: неправильное развитие кишечника, расслоение кишечной трубки и эпителиальная гиперплазия, вследствие этого появляется интрамуральная кистома. 60% месторасположений кистозного образования находят в тонкой кишке. Кистомы появляются на стадии зачатков системы пищеварения, поэтому недуг выявляется у новорожденных. Проявления заболевания:
- болезненность внизу живота;
- полная или частичная кишечная непроходимость;
- иногда кровотечения из новообразования;
- перитонит.
Кисту яичника диагностируют у детей или женщин репродуктивного возраста. При болезни обращают внимание на стадию и дополнительные проблемы. Лопнувшая киста яичника приносит боль, похожую на боли при воспалении слепой кишки. Сильные боли в нижней части живота сочетаются с обмороками, тошнотой, рвотой. Кисты бывают:
- одиночные;
- множественные;
- односторонние;
- двухсторонние.
Кисты больших размеров заполняют собой значительную часть брюшного пространства. При аномалиях больной значительно толстеет, живот становится несимметричным, из-за деформации происходит нарушение функций брюшных органов.
Брюшинное образование — нечастое явление, диагностируемое в менее чем 1% случаев. Женщины чаще мужчин подвержены заболеванию.
На ранней стадии патология протекает бессимптомно вследствие развития образования в свободной клетчатке, а не на органе. Развиваясь, кистозные параметры растут, давят на близлежащие органы. Появляются дисфункции органов брюшной полости. Основной симптом существования кисты — постепенное увеличение живота. Растущая опухоль «добавляет» новые признаки заболевания:
- проблемы с мочеотделением, опорожнением;
- тошнота, рвота;
- увеличение окружности живота;
- изменение массы тела при неизменном питании;
- кишечная непроходимость;
- ощущение наполненности живота, снижение аппетита;
- болят ноги и нижняя часть живота;
- неприятные ощущения в брюшине;
- упадок сил, астенический синдром;
- повышение температуры тела.
Подобная симптоматика — повод обратиться к врачу. Даже если не выявится киста при прохождении обследования, вероятны более опасные патологические состояния.
При крупных образованиях в брюшине растет вес ткани самой полости. Из-за увеличения веса объем живота становится больше, брюшная полость деформируется. У больного появляется лишний вес, ощущение дискомфорта, метеоризм, периодические тупые или резкие боли.
Факторы увеличения веса полостной ткани различные. К ним относятся:
- травмирования брюшины;
- перенесенные инфекционные болезни;
- доброкачественные, злокачественные новообразования в брюшине;
- наследственный фактор;
- снижение иммунитета;
- врожденные аномалии;
- паразиты в организме.
Вначале врач собирает анамнез с учетом симптоматики, болезней органов ЖКТ у пациента и основной вид деятельности человека. С помощью пальпации выясняется месторасположение кистозной опухоли, структура и параметры. Мягко ощупывая живот больного, доктор оценивает проявление болезни, определяет состояние внутренних органов.
Исследуя кистому визуально, определяют размеры новообразования. Вспомогательные диагностические процедуры:
- КТ;
- УЗ-исследование брюшной области;
- рентгенологическое обследование;
- колоноскопия.
Дополнительные лабораторные исследования:
- ОАК;
- кровь на гормоны;
- УЗИ трансвагинально (при кисте яичника).
Даже небольшие кистозные опухоли требуют контроля, наблюдения. Новообразования нагнаиваются, разрываются, перекручиваются. Наличие патологии ведет к серьезным последствиям и смерти человека.
Киста разрывается из-за падения, удара, по случайным причинам. При разрыве жидкая кистозная масса проникает в брюшину. Появляются симптомы:
- «острый» живот;
- панкреатит;
- воспаление;
- кровотечение;
- сепсис;
- летальный исход.
Лечение подбирается, обращая внимание на причину появления кисты, врачебная тактика лечения подбирается индивидуально. Различают:
- Медикаментозное лечение;
- Оперативное лечение;
- Специальное лечение.
Применяя медикаментозную терапию, назначаются препараты, нормализующие гормональный фон, устраняющие воспалительные процессы в брюшной полости.
Оперативное удаление новообразования — наиболее эффективный метод лечения забрюшинной кисты. Чаще всего крупные забрюшинные кисты удаляют хирургическим путем. В некоторых случаях проведение операции невозможно, тогда используют уменьшение массы с помощью медикаментозных, специализированных терапевтических методов. Уменьшить массу при злокачественной опухоли помогает химиотерапия и терапия радиоактивными волнами. Когда кистозные параметры уменьшатся — проводится операция. Процедуру применяют для взрослых и новорожденных детей.
- лапароскопическое удаление;
- частичное удаление кисты с обработкой внутренней части образования;
- резекция органа с кистой;
- пункция кисты с помощью УЗИ, введение в новообразование склерозирующего препарата;
- марсупиализация — вскрытие и опорожнение кисты, вшивание брюшной стенки в края разреза.
После удаления новообразования здоровье пациента восстанавливается в короткие сроки, улучшается качество жизни. Не стоит тянуть с обследованием и операцией.
По медицинским данным, забрюшинная опухоль излечивается в большинстве случаев. Своевременная постановка диагноза и вовремя назначенное лечение — залог успешного излечивания, избежания будущих осложнений.
источник
Киста – это болезненное образование, полость в разных органах и тканях, содержимое которой – жидкость или отмершие клетки.
Медики различают истинные и ложные кисты: истинная выстлана эпителием, ложная нет. Киста может развиться внутриутробно (врожденная) или в процессе жизни (приобретенная).
По гистологическому строению кисты бывают:
- ретенционные – возникают вследствие закупорки протока железы;
- дупликационные – удвоение участка органа, на протяжении пищеварительного канала могут развиться в любом месте;
- паразитарные – начальная стадия развития ленточных червей;
- травматические – образуются при вдавливании эпителия в подлежащие ткани, характерно для кистей и стоп;
- дизонтогенетические – образуются, если вовремя не рассасываются эмбриональные каналы и щели, в кишечнике это остатки желточно-кишечного хода;
- опухолевые – возникают внутри злокачественных образований, часто многокамерные.
По количеству камер, образованных внутренними перегородками, кисты бывают одно-, двух-, трех – и многокамерными. До 80% кист кишечника имеют одну камеру.
Симптоматика полностью зависит от места расположения кисты. По неизвестным причинам излюбленная локализация – сигмовидная и прямая кишка, реже тонкая кишка и брыжейка или место прикрепления к задней стенке живота. Редко встречается поликистоз кишечника.
Пока киста имеет небольшие размеры, она никак себя не проявляет. При увеличении могут появиться такие симптомы:
-
нерезкие боли в животе без четкой локализации, тянущие либо схваткообразные (колики);
- метеоризм, недержание газов, в тяжелых случаях – кала;
- ощущение неполного опорожнения кишечника;
- при кисте большого размера в перианальной области и промежности можно прощупать плотный безболезненный эластичный узел, не спаянный с кожей;
- боли в промежности;
- чувство присутствия постороннего тела в кишечнике;
- частые и безрезультатные позывы к мочеиспусканию и дефекации;
- чередование запоров и поносов;
- примесь крови в кале;
- вздутие живота;
- изменение формы стула (кал тонкий, как карандаш).
Возникают в случае воспаления или нагноения, характерны признаки интоксикации:
-
пульсирующая боль в месте воспаления;
- тошнота;
- утомляемость, вялость и сонливость;
- головная боль и головокружение;
- повышение температуры тела до лихорадки;
- ломота в суставах и теле;
- вторичное малокровие (бывает не всегда).
Если киста самопроизвольно прорывается в полость кишечника и удаляется естественным образом, то общее состояние улучшается.
Трудно установить конкретную причину, но статистика утверждает, что имеют значение такие факторы риска:
-
подтвержденный рак или доброкачественная опухоль у кровных родственников;
- злоупотребление алкоголем;
- курение, особенно несколько пачек крепких сигарет в день;
- низкая физическая активность, сидячий образ жизни;
- преобладание в пище красного мяса;
- поедание большого количества жира животного происхождения;
- употребление большого количества свежего белого хлеба и сдобы;
- частые запоры;
- неспецифический язвенный колит или хроническое воспаление слизистой толстой кишки;
- недостаточное содержание в пище витаминов и микроэлементов;
- дефицит овощей и фруктов в еде;
- избыточная масса тела.
Если имеются несколько факторов риска, то к различным изменениям здоровья нужно относиться настороженно, не откладывая обследование в долгий ящик.
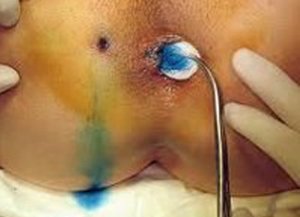
Если киста расположена выше, то обнаружить ее без обследования невозможно. Используется инструментальная диагностика:
- ректороманоскопия – осмотр при помощи ректоскопа (широкий зонд с освещением) прямой и начального отдела сигмовидной кишок, общая глубина осмотра не более 25 см;
- фиброколоноскопия – осмотр эндоскопом (зонд с освещением и видеокамерой, возможностью забора материала для биопсии) толстого и части тонкого кишечника, средняя длина колоноскопа до 145 см;
- КТ или компьютерная томография – хорошо виден размер кисты, можно предположить характер содержимого, определить опухоли, воспаления или метастазы;
-
МРТ – можно исследовать весь кишечник послойно, составить трехмерную модель патологического образования;
- рентген кишечника с контрастом – используется редко;
- осмотр и зондаж свищевого хода – для уточнения локализации.
- исследование биоптата – если неясно, какими тканями киста образована или есть подозрение на злокачественное перерождение;
- общеклиническое обследование – анализы крови, мочи, флюорограмма, ЭКГ – определение общего уровня здоровья;
- кровь на онкомаркеры – определение вероятности рака.
Зависит от размера и места расположения кисты. Если образование обнаружено случайно при профилактическом осмотре или во время обследования по другому поводу и никак себя не проявляет, то первое время наблюдают за ее ростом и «поведением». Раз в полгода или чаще – как назначит врач – нужно проходить повторное обследование.
Киста не может рассосаться или исчезнуть самостоятельно. Уменьшаются в размере только гормонозависимые образования, но это совсем другая история. Однажды возникшая киста сопровождает человека до конца дней. Если она не увеличивается в размерах и не беспокоит, то можно ее не удалять. Однако требуется хотя бы раз в год контролировать ее состояние.
Опасны воспаления и нагноения, когда в брюшной полости образуется очаг инфекции. Нагноившаяся киста может прорваться в брюшину, спаять между собой кишечные петли, распространить воспаление на пищеварительные железы и органы, расположенные рядом.
В ходе операции часть кишечника вместе с кистой удаляют, восстанавливая проходимость. Однако могут возникнуть осложнения, особенно если было нагноение. Возбудители из гнойного очага проникают в ткани, несмотря на все меры предосторожности. Воспаление тканей может принять хронический характер или стать часто повторяющимся (рецидивирующим).
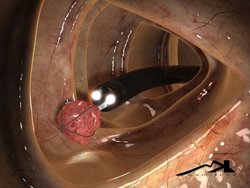
Самое неприятное осложнение – абсцедирование (частое нагноение) крестцово-копчиковой области, из-за чего анальный сфинктер становится несостоятельным (недостаточно смыкается). В этом случае дело может закончиться инвалидностью.
При обнаружении кисты больших размеров ее лучше удалить до того, как она нагноилась.
Проводится только в ходе подготовки к плановому хирургическому лечению, если нужно снять воспаление. Это не относится к срочным (ургентным) вмешательствам.
При плановой операции принимаются все меры для того, чтобы уменьшить возможное воспаление. Назначаются антибактериальные средства широкого спектра, при необходимости противовоспалительные, витамины, общеукрепляющие. Если есть сопутствующие болезни, назначаются консультации профильных специалистов.
После операции можно есть только то, что разрешил врач. Диета зависит от того, была ли удалена часть кишечника и какая именно.
Для профилактики желательно придерживаться принципов щадящего питания:
-
отказаться от сладкого – усиливает бродильные процессы, иногда можно съесть ложку натурального меда;
- отказаться от готовых мясных блюд – колбас, копченостей, консервов, содержат много химических добавок;
- уменьшить или убрать овощи, вызывающие повышенное образование газов – бобовые, капуста, редис, грибы;
- не использовать или максимально ограничить острые специи – горчицу, уксус, перец;
- отказаться от приготовления блюд в большом количестве жареного жира;
- уменьшить крепость чая и кофе.
Прогноз благоприятный, если не доводить дело до нагноения. Реабилитационный период после удаления – если нет осложнений – занимает около месяца, дальше нужно на время ограничить физическую нагрузку. Через полгода или в сроки, обозначенные врачом, можно возвращаться к привычному образу жизни.
При кистах маленького размера раз в год нужно проходить профилактическое обследование.
Профилактика простая – размеренное питание качественными продуктами, умеренная физическая нагрузка, низкий уровень стресса и отказ от вредных привычек.
источник
Кисты представляют собой патологические полости, заполненные жидкостью, которые могут образовываться в разных органах и тканях тела человека, в том числе в желудочно-кишечном тракте. Киста кишечника может располагаться как в его стенке, так и в брыжейке (поддерживающей связке, обеспечивающей правильное анатомическое положение и обслуживание тонкой и большей части толстой кишки). Подобные образования считаются доброкачественными, но с риском злокачественного перерождения. Об этиологии, диагностике, методах лечения и возможной профилактике – поговорим подробнее.

- эмбриональные – их происхождение связано с патологией начального этапа развития эмбриона;
- травматические – образуются в результате смещения эпителия вглубь тканей или расслоения стенки кишки;
- неопластические образования – имеют опухолевую природу;
- инфекционные и паразитарные полости – возникают из-за воспалительных заболеваний микробной этиологии (туберкулез) или гельминтозов (эхинококкоз);
- дегенеративные кисты – образуются на месте разрушения или перерождения тканей.
Однако реализация предрасположенности к болезни происходит только под влиянием ряда провоцирующих факторов:
- низкая физическая активность, сидячий образ жизни на работе и во время отдыха;
- пагубные пристрастия к алкогольным напиткам и никотину;
- неправильное питание – преобладание фаст фуда, выпечки, кондитерских изделий, животных жиров, блюд из красного и переработанного мяса (колбаса) и недостаток растительной клетчатки;
- несбалансированные диеты, дефицит витаминов, в частности А, Е и С;
- хронические запоры;
- длительные воспалительные заболевания и операции на органах малого таза;
- эндометриоз у женщин;
- болезнь Крона, неспецифический язвенный колит.

Киста брыжейки не имеет специфических кишечных и общих симптомов, клиника проявляется тогда, когда она вырастает настолько, что начинает давить на кишечник. Врач может прощупать ее при пальпации в виде округлого подвижного выроста с гладкой поверхностью и плотной или эластичной консистенцией. При локализации кисты в толстом отделе кишечника пациенты предъявляют жалобы на боли в нижних отделах живота, вздутие, метеоризм, каловые массы толщиной с тонкий карандаш, слизь или кровь в стуле.
Киста прямой кишки дает о себе знать при достижении больших размеров в связи с нарушением нормального функционирования органа. Больного могут беспокоить:
- чувство неполного опорожнения после дефекации;
- тянущие боли в заднем проходе, отдающие в промежность, копчик, низ живота;
- ощущение инородного тела в анусе или в прямой кишке;
- примесь алой крови в стуле.
Данные симптомы напоминают геморрой, что вводит больного в заблуждение и откладывает визит к врачу. Однако кисты кишечника имеют склонность к малигнизации и другим серьезным последствиям, поэтому обращаться к врачу и проходить обследование надо при появлении хотя бы одного клинического признака.
При подозрении на кисту в кишечнике пациенту рекомендуется пройти следующие виды обследования:
-
Пальцевое исследование прямой кишки – с этого исследования начинается работа с больным. Врач может обнаружить выпадение слизистой, наличие геморроидальных узлов, рубцов в местах прорыва свищей.
- Ректороманоскопия – позволяет оценить размеры кисты, расположенной в заднем проходе и прямой кишке.
- Колоноскопия – помогает обнаружить любую патологию в толстой кишке, взять фрагмент ткани на биопсию, удалить небольшие доброкачественные образования.
- Ультразвуковое исследование или МРТ – это дополнительные методы, позволяющие уточнить состояние мышечной ткани и других органов малого таза и брюшной полости.
- Рентгеновское исследование с введением контраста – способ получения информации о состоянии свищевых ходов.
- Анализы кала и крови на общие показатели, биохимию, онкомаркеры.
Брыжеечные кисты необходимо дифференцировать от опухолей яичников, поликистоза и гидронефроза почек (УЗИ и внутривенная урография). Иногда удостовериться в правильности диагноза помогает ирригография (рентген).
Методы лечения кисты выбираются в соответствии с тяжестью состояния пациента и стадией болезни. Злокачественный характер диктует необходимость комплекса мероприятий – это операция, затем несколько курсов химиотерапии и радиационного воздействия.
При подтвержденном доброкачественном характере патологии проводится удаление кистозной полости вместе с пораженной частью кишечника. Одной операции бывает достаточно при обнаружении заболевания на ранней стадии.
В тяжелых и запущенных случаях для восстановления проходимости ЖКТ используются имплантаты.
Кисты брыжейки удаляются хирургическим путем без нарушения целостности кишечной стенки и местного повреждения кровеносной системы. Экстренная операция требуется при угрозе перекрута или разрыва полости с развитием перитонита.
При доброкачественном характере патологии прогноз обычно благоприятный. Поздно обнаруженные кисты требуют более радикальных вмешательств и длительного реабилитационного периода.
Чем больше вырастает новообразование, тем выше риск нежелательных и опасных осложнений. Кисты в прямой кишке могут привести к развитию:
- хронического парапроктита (свищей);
- частых рецидивов воспаления в околопрямокишечной клетчатке;
- дисфункции анального сфинктера и выпадению слизистой прямой кишки;
- колоректального рака.
Брыжеечные кисты кишечника в 3% случаев малигнизируются (переходят в злокачественные формы), например, в лимфангиосаркому, аденокарциному. При отсутствии лечения осложнениями могут стать:
- инвагинация (непроходимость) кишечника;
- кровотечение;
- нагноение и образование абсцессов;
- разрыв кисты (например, после травмы) с излитием содержимого в брюшную полость и развитием перитонита;
- сращение с соседними органами.
Появление врожденных патологических образований невозможно предупредить. В остальных случаях профилактика кист в кишечнике заключается в устранении всех провоцирующих факторов – организация правильного питания, подвижный образ жизни без пагубных привычек, санация очагов инфекции, своевременное обращение к врачу при любых подозрительных симптомах.
источник
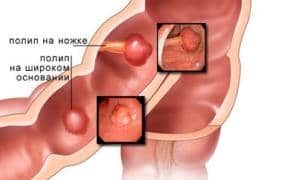
Важно! Данное образование не может самостоятельно пройти, его обязательно нужно лечить.
Основными факторами риска для образования кисты в кишечнике являются:
- Развитие кисты кишечника провоцируют некоторые факторы, такие как:
- Неправильное питание: нехватка овощей и фруктов, избыток жирного, острого; избыточное употребление красного мяса;
- Нарушения пищеварения, запоры, язвенная болезнь, избыточный вес;
- Алгоколь и курение;
- Наследственный фактор: наличие раковых образований у родственников;
Первое время человек может не знать, что у него присутствует киста брыжейки. Дело в том, что первые симптомы патологии появляются только при достижении образованием большого размера, либо в случае появления воспалительного процесса. Из-за увеличения размеров образования, происходит сдавливание кишки, что приводит к различным нарушениям и даже может стать причиной кишечной непроходимости.

- Появление боли или дискомфорта локализованного в кишечнике;
- Различные проблемы с дефекацией. Это может быть понос или запор;
- Кал с кровью;
- Вздутие живота, недержание газов.
В том случае, когда подобная доброкачественная опухоль имеет воспаление, это проявляется такой же симптоматикой, как и любой другой воспалительный процесс, к примеру, в поджелудочной. Так, в районе тонкого отдела кишечника появляются сильные боли, которые имеют пульсирующий характер. Визуально можно увидеть небольшую припухлость, которая даже при легкой пальпации будет отдавать сильной и резкой болью. Сама патологическая капсула покрыта кожным покровом, при пальпации которого происходит локальная гипертермия. При этом гной из образования тонкого отдела кишечника может самостоятельно прорываться и выходить в анальный канал, а также через периальную зону наружу.
Стоит знать! Киста прямой кишки (а точнее тонкого отдела), может стать причиной развития параректальной кисты. Также такая опухоль может перерасти в рак.

- Повышение температуры;
- Слабость;
- Значительно снижается работоспособность;
- Появляется ломота в теле.
В том случае, когда не происходит полное восстановление, то в организме остается сам очаг инфекции. Чаще всего он имеет свищи и склонен к частым рецидивам. При этом межу наступающими обострениями пациента будут беспокоить небольшие выделения из такого свища, легкие боли, а также постоянное чувство дискомфорта. Именно поэтому требуется избавляться от данной патологии исключительно радикальными хирургическими методами, во время которых происходит их полное удаление.
Когда капсула только вскрывается — это позволяет лишь временно улучить симптоматические проявления заболевания. Если своевременно девушкам не лечить опухоль тонкого кишечника, то из-за этого может развиться псевдомуцинозная киста, а также забрюшинный фиброз.
Все указанные выше симптомы, а особенно это касается случаев, когда в стуле появляется кровь, необходимо своевременно исследовать. Для этого сдается кал на наличие скрытой крови, а также проводится колоноскопия. Используя такой способ можно полностью изучить изнутри состояние кишечника, найти там все патологические образования, будь то просто киста или рак, а также взять образец аномалии на исследование.
Изучение взятого фрагмента за счет микроскопического исследования позволяет выявить наличие в ней ракового характера, после чего начать исследовать уже для оценки тяжести последнего. Все полученные результаты в дальнейшем будут использоваться для выбора наиболее правильной методики лечения. А чтобы правильно поставить диагноз, а также то, каким образом будет проходить лечение и восстанавливаться орган, требуется проведения дополнительных исследований:
К тому же требуется сдать анализы, по которым будет определено состояние здоровья пациента:
- Общий анализ крови;
- Сдача анализа крови на работу печени и почек;
- Проведение исследование крови, чтобы выявить в ней рак.
Стоит знать! Чаще всего, чтобы иметь точное представление о состоянии всей пищеварительной системы пациента и невозможности перепутать рак с кистой, может быть назначено исследование поджелудочной, которым является гастроскопия.
Важно! Даже если будет проводиться медикаментозное лечение, но будет оставаться очаг воспаления, то это может стать причиной того, что появится ретроперитонеальный забрюшинный фиброз, а также рак пищевода симптомы которого также проявляются не сразу.

Стоит знать! Если гастроскопия поджелудочной, во время которой был взят панкреатический сок, выявила наличие патологии в ней патологии, то лечение будет иметь совершенно иной характер.
После операции пациенту будет требоваться провести порядка одного месяца в стационарных условиях, где врачи будут контролировать, как прошла резекция и восстановительные функций тонкого кишечника. В последующем прошедший период после операции нужно регулярно наблюдаться у врача, для контроля состояния органа. Это необходимо, чтобы своевременно выявить возможный рецидив.
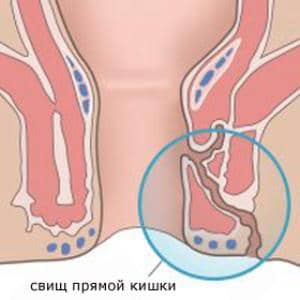
В случае наиболее неблагоприятного сценария, патология может осложниться прорывом свищей в другие органы, которые находятся рядом. Это в свою очередь многократно усложнит процесс хирургического вмешательства, а любое средство медикаментозного лечения может оказать негативный характер. За счет этого, чем раньше будет выявлена киста прямой кишки, тем более быстро и качественно можно будет провести лечение.
У многих возникает вопрос, а можно ли предотвратить появление подобного образования. По большому счету, точных методов профилактики нет, но может придерживаться определенных рекомендаций:
-
- Вести активный образ жизни;
- Не набирать лишний вес;
- Соблюдать гигиену и правильно питаться.
источник
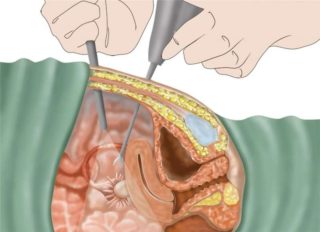
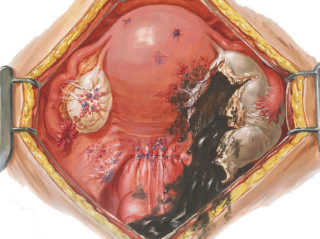



 нерезкие боли в животе без четкой локализации, тянущие либо схваткообразные (колики);
нерезкие боли в животе без четкой локализации, тянущие либо схваткообразные (колики); пульсирующая боль в месте воспаления;
пульсирующая боль в месте воспаления; подтвержденный рак или доброкачественная опухоль у кровных родственников;
подтвержденный рак или доброкачественная опухоль у кровных родственников; МРТ – можно исследовать весь кишечник послойно, составить трехмерную модель патологического образования;
МРТ – можно исследовать весь кишечник послойно, составить трехмерную модель патологического образования; отказаться от сладкого – усиливает бродильные процессы, иногда можно съесть ложку натурального меда;
отказаться от сладкого – усиливает бродильные процессы, иногда можно съесть ложку натурального меда; Пальцевое исследование прямой кишки – с этого исследования начинается работа с больным. Врач может обнаружить выпадение слизистой, наличие геморроидальных узлов, рубцов в местах прорыва свищей.
Пальцевое исследование прямой кишки – с этого исследования начинается работа с больным. Врач может обнаружить выпадение слизистой, наличие геморроидальных узлов, рубцов в местах прорыва свищей.