Несмотря на свое название, доброкачественные новообразования трудно назвать признаком здоровья организма. Полипы и кисты, появляющиеся на разных органах, могут быть предвестниками более тяжелых недугов. Поэтому при появлении подозрений на опухоли, специалисты советуют как можно скорее начать диагностику и назначение курса лечения. Кисты в кишечнике считаются одним из сложных разновидностей недугов. Поэтому стоит обратить внимание на причины, приводящие к образованию. Нужно знать, по каким признакам выявляется киста прямой кишки, и каким образом ее лечить.
Хотя никто не застрахован от появления новообразований, определенные группы людей наиболее расположены к заболеванию, ввиду следующих особенностей жизни:
- злоупотребление спиртным;
- зависимость от никотина;
- недостаток витаминов, фруктов и овощей в рационе совмещен с избытком жиров животного происхождения;
- присутствие в питании большого количества красного мяса;
- наличие признаков рака кишечника у ближайших родственников;
- малоподвижный образ жизни;
- присутствие в рационе большого количества белого хлеба;
- не проходящие по нескольку дней запоры;
- избыточный вес.
Важно. При наличии одного или нескольких факторов риска, вероятность обнаружения признаков заболевания заметно увеличивается. Поэтому таким людям стоит следить за изменениями в самочувствии и периодически проходить диагностику в поликлинике.
При появлении кисты на кишечнике, симптомы будут проявляться в зависимости от места ее дислокации. Так, при наличии новообразования в правой половине толстой кишки, стоит ожидать стул темного цвета или с кровяными сгустками. Другими признаками недуга будут анемия и периодические боли в нижней области живота.
Если киста кишечника образовалась в левой части толстой кишки, наблюдаются чередования поносов и запоров, причем кал приобретает тонкую форму и покрывается алой кровью. Другим неприятным симптомом будет вздутие живота.
При формировании кисты на конечном участке кишечника в кале будут находиться примеси крови светло-красного оттенка. При опорожнении кишечника будет оставаться ощущение, что дефекация прошла только частично. Подобный недуг сопровождается болями в животе и промежности, а также коликами.
Врачебная консультация потребуется даже при проявлении одного из этих признаков. Главным поводом для беспокойств будет появление кала с кровью. Поскольку это явление может быть признаком ряда других заболеваний, для точного определения причины потребуется диагностика.
Чтобы точно определить наличие и местоположение кисты, необходим комплекс методик. В первую очередь пациенту следует сдать кал на анализ скрытой крови. Затем врач назначит ему колоноскопию. Эта процедура, проводимая под местной анестезией, позволяет составить целостную картину о внутреннем состоянии кишечника. На этом этапе можно увидеть все имеющиеся кисты, полипы, дивертикулы, сужения, а также начавшееся варикозное расширение вен.
В процессе исследования от кисты отделяется небольшой фрагмент для изучения под микроскопом. На этом этапе можно определить тип новообразования. При подозрении на его злокачественность, назначаются дополнительные исследования для выявления степени агрессивности раковых клеток. Результаты позволяют подобрать максимально эффективную для пациента терапию.
В распоряжении современной медицины находятся методы, позволяющие снизить риск постановки ложного диагноза. Так, пациента могут направить на ультразвуковое исследование или компьютерную томографию брюшной полости.
Еще одним эффективным способом определения характера заболевания является рентген. Для получения точной картины в кишечник пациента предварительно вводят контрастное вещество. Но подобная методика является обязательной не для всех.
Традиционным, но по-прежнему важным способом получения сведений о болезни является анализ крови. При подозрении на рак назначается не только исследование общего характера, но и тестирование на функционирование печени и почек, а также анализ на онкологические заболевания.
На основе результатов, полученных при исследовании, назначается терапия. Стоит помнить, что курс лечения всегда назначается индивидуально каждому. На выбор способов восстановления здоровья влияют особенности протекания болезни и общее состояние пациента. При устранении злокачественных опухолей используют следующие способы:
Первый метод предполагает удаление части кишечника вместе с кистой. При этом в большинстве случаев хирургу удается сохранить целостность пищеварительной системы. Хотя по большей части все зависит от локализации очага. Операция позволяет человеку, у которого болезнь была выявлена на ранней стадии, полностью избавиться от недуга и вернуться к полноценной жизни.
Если рак был выявлен на стадии, при которой оперативное вмешательство не принесет должного эффекта, лечение начинают с других методов. Во-первых, часть процедур связана с облегчением недугов, возникающих из-за сужения просвета в кишке. Во-вторых, в зависимости от ситуации лечащий врач принимает решение о полном удалении прямой кишки с последующей имплантацией искусственного ануса.
Использование лучевой терапии является методом местного лечения. Она захватывает только область кишечника, где находится киста, уничтожая раковые клетки. Этот способ применим в послеоперационный период, чтобы устранить то, что могло остаться после вмешательства. В других случаях лучевое излучение комбинируют с химиотерапией. В зависимости от конкретных условий терапия может использоваться 1-7 недель.
Химиотерапия относится к системным методам лечения, захватывающих большую область организма. Таким способом медики защищают организм пациента от появления и распространения метастаз. Проводится оно путем ввода в тело цитостатиков через установленные промежутки времени.
Важной составляющей лечения, которая в большей степени зависит от больного, является изменение рациона и режима питания. При обнаружении и лечении опухоли кишечника вводится запрет на следующий ряд продуктов:
- сдобу и торты с жирными кремами;
- блюда из картофеля;
- сало, колбасы и мясо, содержащие жир;
- копчености;
- консервированные продукты;
- твердые сорта сыров;
- сметана с большим процентом жирности;
- все виды капусты;
- лук, огурцы, редис;
- бобовые культуры;
- грибы;
- груши, виноград в свежем или обработанном виде;
- жареные блюда;
- все виды кофе;
- крепкие чаи.
Среди допустимых в этот период продуктов находятся нежирные сорта мяса и рыбы в отварном, тушеном или запеченном виде. Разрешается употребление слегка подсушенного хлеба и сухарей. Среди овощей, в перечень разрешенных входят морковь, шпинат, свекла, томаты без кожицы, зелень и специи. Для восстановления микрофлоры кишечника врачи рекомендуют увеличение в рационе нежирных молочных продуктов без дополнительных добавок.
Среди фруктов к употреблению допущены яблоки, бананы, киви, апельсины и другие цитрусовые. Также разрешены фруктовые соки без подсластителей. Из напитков рекомендованы травяной или слабый черный чаи.
Хотя киста кишечника считается довольно тяжелым недугом, при своевременном обнаружении проблемы больной имеет 80% шансов на выздоровление. Для этого следует пройти курс лечения и внести необходимые коррективы в образ жизни.
источник
Киста – это болезненное образование, полость в разных органах и тканях, содержимое которой – жидкость или отмершие клетки.
Медики различают истинные и ложные кисты: истинная выстлана эпителием, ложная нет. Киста может развиться внутриутробно (врожденная) или в процессе жизни (приобретенная).
По гистологическому строению кисты бывают:
- ретенционные – возникают вследствие закупорки протока железы;
- дупликационные – удвоение участка органа, на протяжении пищеварительного канала могут развиться в любом месте;
- паразитарные – начальная стадия развития ленточных червей;
- травматические – образуются при вдавливании эпителия в подлежащие ткани, характерно для кистей и стоп;
- дизонтогенетические – образуются, если вовремя не рассасываются эмбриональные каналы и щели, в кишечнике это остатки желточно-кишечного хода;
- опухолевые – возникают внутри злокачественных образований, часто многокамерные.
По количеству камер, образованных внутренними перегородками, кисты бывают одно-, двух-, трех – и многокамерными. До 80% кист кишечника имеют одну камеру.
Симптоматика полностью зависит от места расположения кисты. По неизвестным причинам излюбленная локализация – сигмовидная и прямая кишка, реже тонкая кишка и брыжейка или место прикрепления к задней стенке живота. Редко встречается поликистоз кишечника.
Пока киста имеет небольшие размеры, она никак себя не проявляет. При увеличении могут появиться такие симптомы:
-
нерезкие боли в животе без четкой локализации, тянущие либо схваткообразные (колики);
- метеоризм, недержание газов, в тяжелых случаях – кала;
- ощущение неполного опорожнения кишечника;
- при кисте большого размера в перианальной области и промежности можно прощупать плотный безболезненный эластичный узел, не спаянный с кожей;
- боли в промежности;
- чувство присутствия постороннего тела в кишечнике;
- частые и безрезультатные позывы к мочеиспусканию и дефекации;
- чередование запоров и поносов;
- примесь крови в кале;
- вздутие живота;
- изменение формы стула (кал тонкий, как карандаш).
Возникают в случае воспаления или нагноения, характерны признаки интоксикации:
-
пульсирующая боль в месте воспаления;
- тошнота;
- утомляемость, вялость и сонливость;
- головная боль и головокружение;
- повышение температуры тела до лихорадки;
- ломота в суставах и теле;
- вторичное малокровие (бывает не всегда).
Если киста самопроизвольно прорывается в полость кишечника и удаляется естественным образом, то общее состояние улучшается.
Трудно установить конкретную причину, но статистика утверждает, что имеют значение такие факторы риска:
-
подтвержденный рак или доброкачественная опухоль у кровных родственников;
- злоупотребление алкоголем;
- курение, особенно несколько пачек крепких сигарет в день;
- низкая физическая активность, сидячий образ жизни;
- преобладание в пище красного мяса;
- поедание большого количества жира животного происхождения;
- употребление большого количества свежего белого хлеба и сдобы;
- частые запоры;
- неспецифический язвенный колит или хроническое воспаление слизистой толстой кишки;
- недостаточное содержание в пище витаминов и микроэлементов;
- дефицит овощей и фруктов в еде;
- избыточная масса тела.
Если имеются несколько факторов риска, то к различным изменениям здоровья нужно относиться настороженно, не откладывая обследование в долгий ящик.
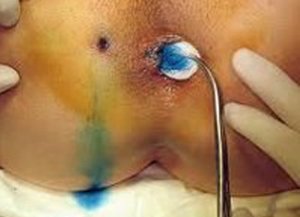
Если киста расположена выше, то обнаружить ее без обследования невозможно. Используется инструментальная диагностика:
- ректороманоскопия – осмотр при помощи ректоскопа (широкий зонд с освещением) прямой и начального отдела сигмовидной кишок, общая глубина осмотра не более 25 см;
- фиброколоноскопия – осмотр эндоскопом (зонд с освещением и видеокамерой, возможностью забора материала для биопсии) толстого и части тонкого кишечника, средняя длина колоноскопа до 145 см;
- КТ или компьютерная томография – хорошо виден размер кисты, можно предположить характер содержимого, определить опухоли, воспаления или метастазы;
-
МРТ – можно исследовать весь кишечник послойно, составить трехмерную модель патологического образования;
- рентген кишечника с контрастом – используется редко;
- осмотр и зондаж свищевого хода – для уточнения локализации.
- исследование биоптата – если неясно, какими тканями киста образована или есть подозрение на злокачественное перерождение;
- общеклиническое обследование – анализы крови, мочи, флюорограмма, ЭКГ – определение общего уровня здоровья;
- кровь на онкомаркеры – определение вероятности рака.
Зависит от размера и места расположения кисты. Если образование обнаружено случайно при профилактическом осмотре или во время обследования по другому поводу и никак себя не проявляет, то первое время наблюдают за ее ростом и «поведением». Раз в полгода или чаще – как назначит врач – нужно проходить повторное обследование.
Киста не может рассосаться или исчезнуть самостоятельно. Уменьшаются в размере только гормонозависимые образования, но это совсем другая история. Однажды возникшая киста сопровождает человека до конца дней. Если она не увеличивается в размерах и не беспокоит, то можно ее не удалять. Однако требуется хотя бы раз в год контролировать ее состояние.
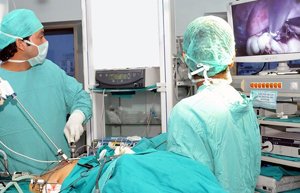
Опасны воспаления и нагноения, когда в брюшной полости образуется очаг инфекции. Нагноившаяся киста может прорваться в брюшину, спаять между собой кишечные петли, распространить воспаление на пищеварительные железы и органы, расположенные рядом.
В ходе операции часть кишечника вместе с кистой удаляют, восстанавливая проходимость. Однако могут возникнуть осложнения, особенно если было нагноение. Возбудители из гнойного очага проникают в ткани, несмотря на все меры предосторожности. Воспаление тканей может принять хронический характер или стать часто повторяющимся (рецидивирующим).
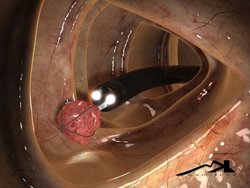
Самое неприятное осложнение – абсцедирование (частое нагноение) крестцово-копчиковой области, из-за чего анальный сфинктер становится несостоятельным (недостаточно смыкается). В этом случае дело может закончиться инвалидностью.
При обнаружении кисты больших размеров ее лучше удалить до того, как она нагноилась.
Проводится только в ходе подготовки к плановому хирургическому лечению, если нужно снять воспаление. Это не относится к срочным (ургентным) вмешательствам.
При плановой операции принимаются все меры для того, чтобы уменьшить возможное воспаление. Назначаются антибактериальные средства широкого спектра, при необходимости противовоспалительные, витамины, общеукрепляющие. Если есть сопутствующие болезни, назначаются консультации профильных специалистов.
После операции можно есть только то, что разрешил врач. Диета зависит от того, была ли удалена часть кишечника и какая именно.
Для профилактики желательно придерживаться принципов щадящего питания:
-
отказаться от сладкого – усиливает бродильные процессы, иногда можно съесть ложку натурального меда;
- отказаться от готовых мясных блюд – колбас, копченостей, консервов, содержат много химических добавок;
- уменьшить или убрать овощи, вызывающие повышенное образование газов – бобовые, капуста, редис, грибы;
- не использовать или максимально ограничить острые специи – горчицу, уксус, перец;
- отказаться от приготовления блюд в большом количестве жареного жира;
- уменьшить крепость чая и кофе.
Прогноз благоприятный, если не доводить дело до нагноения. Реабилитационный период после удаления – если нет осложнений – занимает около месяца, дальше нужно на время ограничить физическую нагрузку. Через полгода или в сроки, обозначенные врачом, можно возвращаться к привычному образу жизни.
При кистах маленького размера раз в год нужно проходить профилактическое обследование.
Профилактика простая – размеренное питание качественными продуктами, умеренная физическая нагрузка, низкий уровень стресса и отказ от вредных привычек.
источник
Киста кишечника – это множественное или одиночное доброкачественное новообразование, которое представляет собой полую капсулу с плотными стенками, содержащую внутри себя экссудат.

В кишечнике могут образовываться три вида кистозных образований:
- Однокамерная киста. Такой вид встречается чаще всего и составляет 80% от всех диагностированных случаев. Полость узла в этом случае имеет одну камеру, которая сформировалась на слизистой оболочке. Зародышевый листок единичный.
- Двухкамерная киста. Диагностируется реже, развивается между энтодермой и эктодермой. Имеется внутренний зародышевый листок.
- Трехкамерная киста. Данное образование диагностируется в очень редких случаях, зародышевых листка в этом случае три.
Помимо вышеперечисленных видов, специалисты выделяют сложную кисту, у которой имеется большое количество камер и присутствуют узловые включения.
Кистозное образование опасно развитием абсцесса, свищей и онкологических процессов. Поэтому при возникновении симптомов необходимо незамедлительно обратиться к специалисту.
Что касается места локализации, кисты классифицируются следующим образом:
- Киста тонкого кишечника. Это доброкачественное образование, которое проявляется кровянистым или слизистым болезненным стулом.
- Киста толстого кишечника.
- Киста брыжейки – такие кистозные структуры могут наблюдаться как в тонком, так и толстом кишечнике. Чаще всего к ее образованию приводит дистония лимфоидной ткани. Киста в этом случае тонкая и содержит серозную жидкость.
- Энтерокистома (или удвоение кишечника). Чаще всего эта патология наблюдается в тонкой кишке, появляется в результате расслоения кишечной трубки и при разрастании эпителиального слоя.
- Киста слепой кишки.
- Поликистоз кишечника.
От образования кисты в кишечнике не застрахован никто, но некоторые группы людей более склонны к этому недугу, чем остальные.
Провоцирующими факторами могут выступать:
- злоупотребление алкогольными напитками;
- курение;
- авитаминоз;
- недостаток в рационе фруктов и овощей (наряду с избытком животных жиров);
- употребление большого количества красного мяса;
- наследственная предрасположенность к раку кишечника;
- малоподвижный образ жизни;
- чрезмерное употребление белого хлеба;
- частые и длительные запоры;
- лишний вес.
При наличии хотя бы одного фактора риска, вероятность формирования кистозного образования в данном органе увеличивается, в связи с чем рекомендуется периодически проходить обследования у врача.
Перед тем как рассматривать симптомы кисты кишечника, необходимо понимать, что клиническая картина будет различаться в зависимости от того в какой именно части органа находится доброкачественная опухоль.

- болевые ощущения разной интенсивности с правой стороны;
- кал темного цвета, иногда с примесью крови;
- анемия.
Если новообразования толстого кишечника сформировалось в левой части органа, наблюдают следующие признаки:
- яркая кровь на поверхности экскрементов;
- запоры, сменяющиеся диареей;
- кал тонкой формы;
- вздутие живота и колики.
Если киста локализуется в сигмовидном отделе или в прямой кишке, то наблюдаются:
- болевые ощущения в области живота и промежности;
- ощущения неполного опорожнения кишечника;
- кровянистая примесь в кале;
- колики.
При наличии кисты в тонком кишечнике симптоматика следующая:
- постоянные или приступообразные боли в эпигастрии или в околопупочной области, которые становятся более интенсивным при сгибании тела или при физической нагрузке;
- при развитии осложнений может наблюдаться непроходимость кишечника.
При росте кистозного образования у пациента наблюдается:
- тупая боль в эпигастрии без четкой локализации;
- частое мочеиспускание и дефекация;
- узловое образование в перианальной области, которое можно прощупать.
Если развивается воспалительный процесс, состояние больного резко ухудшается:
- наблюдается пульсирующая боль в нижней части живота, в копчике и в промежности;
- сильная слабость;
- высокая температура;
- головная боль, тошнота.
Также в организме человека способна развиться воздушная киста кишечника (в которой скапливается воздух), вызывая тем самым повышенное газообразование и запоры.
При свищевом ходе, открывающемся в просвет кишки, в каловых массах можно увидеть гной, слизь и кровь.
При наличии подобных симптомов каждый человек должен понимать, что в кишечном тракте имеется проблема, и устранять ее надо как можно быстрее. Если в каловых массах обнаружена кровь – это веская причина для незамедлительного обращения к специалисту. Безусловно, кровь в кале – это признак большого количества разнообразных заболеваний – от геморроя до онкологии, поэтому необходимо провести тщательную диагностику и установить правильный диагноз.

- Пальцевое исследование – в ходе пальпации специалист может обнаружить выпадение кишки, что связано с давлением на нее кистозного образования большого размера. Кроме того, эластичность кишечных стенок снижается, уменьшается тонус. Такие явления связаны с наличием рубцов в тех местах, где имелся прорыв свищей.
- Колоноскопия. Это обследование проводится под местной анестезией. Во время этого диагностического исследования имеется возможность попутно обнаружить полипы в кишечнике, его сужение и другие патологии. Кроме того, в ходе процедуры специалист берет ткани органа на гистологический анализ, чтобы определить характер патологии.
- Ректороманоскопия – это исследование позволяет оценить в каком состоянии находится слизистая, а также выяснить точные размеры кистозного узла.
- Проктофистулография – определение длины свищевых ходов.
- УЗИ, МРТ, КТ – исследования которые дают много дополнительной информации о мышцах сфинктера и о состоянии других органов, расположенных в малом тазу.
В обязательном порядке у пациента берется кровь, чтобы оценить общее состояние организма.
Учитывая тот факт, что признаки кистозного образования очень схожи с другими заболеваниями кишечника, очень важно провести дифференциальную диагностику относительно грыжи, кисты копчика, остеомиелита копчика, парапроктита, онкологии.
Лечение кисты кишечника проводят средствами народной медицины, консервативным или хирургическим способом. В качестве медикаментозных средств используют антибактериальные и противовоспалительные препараты, которые позволяют добиться ремиссии заболевания. Что касается народных методов, такое лечение имеет симптоматический характер, а значит, они могут использоваться только для устранения негативной симптоматики.
Ремиссия – это временная мера, которая лишь отдаляет срок для оперативного вмешательства. Избавиться от кистозного образования можно только радикальным путем.

Операции по удалению кисты кишечника проводятся в отделении проктологии. В острой стадии недуга имеющийся гнойник просто вскрывают и дренируют, чтобы процесс не распространялся дальше. Удаление кистозного узла проводят только в стадии ремиссии, чтобы избежать осложнений.
Что касается техники операции, она заключается в иссечении новообразования и в последующем сшивании места иссечения. Каким именно методом будет проводиться операционное вмешательство – зависит от места локализации кисты, ее характера и обширности поражения. В некоторых случаях доброкачественную опухоль можно удалять не через задний проход, а через влагалищную стенку.
После операции пациенту устанавливают дренажный отвод, который необходим для профилактики нагноения и развития инфекционного процесса. В постоперационный период больному назначаются антибиотики и ежедневные перевязки.
Если киста переходит в злокачественное образование, ее лечат следующими способами:
- удаляют часть кишечника вместе с опухолью;
- применяют местное лечение – лучевую терапию;
- используют системное лечение – химиотерапию.
После удаления кисты больному рекомендуется:
- как можно меньше сидеть и лежать на спине;
- не переохлаждаться и не перегреваться;
- после того, как операционные швы будут сняты регулярно тщательно обмывать перианальную область теплой водой;
- не поднимать тяжелое, и не заниматься тяжелым физическим трудом;
- в течение полугода не проводить эпиляцию перианальной зоны.
Если киста и возможные свищевые ходы своевременно и грамотно удалить хирургическим путем, прогноз для пациента благоприятный, рецидивы в этом случае возникают крайне редко.
В случае отсутствия хирургического вмешательства на начальной стадии патологического процесса, возможно развитие осложнений. Например, образование множественных свищевых ходов, развитие флегмоны или воспалительного процесса с частыми рецидивами. В последнем случае высок риск абсцедирование перианальной или крестцово-копчиковой области, что чревато выпадением прямой кишки, развивающееся по причине недостаточности анального сфинктера. Такой процесс существенно осложняет хирургическое вмешательство и восстановительный период после него.
Наиболее неблагоприятным осложнением кистозного образования в кишечнике считается прорыв свища в соседние органы брюшной полости. В этом случае сложность хирургического вмешательства увеличивается в несколько раз. К тому же в некоторых случаях киста может малигнизироваться (перерождаться в раковую опухоль), что влечет за собой последствия, которые могут привести к летальному исходу.
Чаще всего в злокачественное образование трансформируются кисты брыжейки кишечника. При отсутствии лечения такие кистозные структуры могут приводить к:
- кровотечениям;
- нагноению и абсцессам;
- разрывам с попаданием содержимого в брюшную полость, что влечет за собой перитонит;
- сращению с соседними органами.
Так как каких-то специфических мер по профилактики кист кишечника не существует, врачи рекомендуют придерживаться следующих правил:
- качественно и ежедневно ухаживать за аноректальной областью;
- избавляться от лишнего веса;
- правильно и сбалансировано питаться;
- вести активный образ жизни;
- своевременно лечить запоры и диареи;
- избавляться от пагубных привычек;
- регулярно проходить профилактические обследования.
Только внимательное отношение к собственному здоровью и консультации врача при малейших нарушениях могут предупредить развитие опасных недугов.
Подобная патология требует соблюдения определенной диеты и режима питания. Запрещается к употреблению:
- сахар;
- торты и выпечка;
- картофель;
- животные жиры;
- консервы;
- копчености;
- жирная сметана, сыры твердых сортов;
- грибы, капуста, лук, фасоль, горох, редис;
- виноград и груши;
- приправы;
- жареное;
- кофе, крепкий чай.
- макароны;
- постное мясо;
- рис;
- запеченная рыба;
- кисломолочные продукты;
- свекла, петрушка, морковь;
- бананы, яблоки, цитрусовые;
- соки из разрешенных фруктов;
- мятный чай.
Кистозные образования в кишечнике – это серьезная патология, которая требует своевременной диагностики и правильного лечения. Откладывать поход к врачу и заниматься самолечением не только нецелесообразно, но и опасно. Поскольку клиническая картина кистозных образований схожа с большим количеством других возможных недугов кишечника, бесконтрольный прием медикаментозных средств и средств народной медицины может спровоцировать ухудшение состояния, что приведет не только к различным осложнениям, но и к сложностям в дальнейшем лечении.
источник

- Избыточная масса тела. Уже первая стадия ожирения, связанная с нарушением обмена веществ и расщепления липидов, создает предрасположенность к развитию данной патологии, а на второй и третьей стадиях ожирения в значительной степени возрастает риск развития кисты кишечника. Важно отметить, что наличие избыточной массы тела определяется гормональным дисбалансом и несбалансированным питанием, которые приводят к нарушению кровообращения внутренних органов ЖКТ. В рационе пациентов обычно преобладают быстрые углеводы, например, рафинированный сахар и сдобные хлебобулочные изделия. А обедненная витаминами, микроэлементами и клетчаткой пища вызывает дистрофию мышечного слоя, приводящую к образованию кишечных кист;
- Системная гиподинамия, связанная с сидячим образом жизни и принудительным ограничением двигательной активности, служит причиной развития застойных явлений в органах малого таза, нарушению кровообращения и образованию дискинезии толстого кишечника;
- Наследственная предрасположенность к множественным кистозным образованиям. Если при сборе и анализе семейного анамнеза выясняется, что близкие родственники страдают от данного заболевания, имеет место генетическое обременение и предрасположенность к формированию и развитию кист кишечника;
- Наличие вредных привычек (курение и употребление спиртосодержащих напитков). Злоупотребление алкоголем усиливает гиповитаминоз и способствует снижению иммунной резистентности организма.
Стремительно прогрессирующее развитие кисты кишечника определяется следующими симптомами, характерными для определенной стадии развития патологических изменений:
-
Системный анемический синдром, определяемый по сниженному количеству гемоглобина и эритроцитов;
- Болевой синдром в месте проекции кисты на переднюю брюшную стенку; пациент испытывает интенсивные болевые ощущения, особенно при повышенной физической активности;
- Диспепсические явления, связанные с чередованием многократной диареи на протяжении суток и продолжительных запоров с отсутствием продуктивной дефекации на протяжении нескольких дней;
- Хронический метеоризм, не связанный с составом употребляемой пищи;
- Синдром неполного опорожнения кишечника, возникающий при локализации кисты в области ампулы прямой кишки;
- Стойкий субфебрилитет – повышение температуры тела до 38 градусов Цельсия в вечерние часы на протяжении недели;
- Быстрая утомляемость и снижение работоспособности пациента за счёт активизации воспалительного процесса в организме.
Для постановки корректного диагноза кисты кишечника необходимо провести целый ряд диагностических процедур, включающих инструментальные и лабораторные исследования. К наиболее распространенным методам лабораторных исследований относятся следующие виды:
- Общий анализ крови, позволяющий выявить воспалительный процесс в организме согласно повышенному уровню лейкоцитов, эритроцитов, тромбоцитов, гемоглобина, СОЭ и гематокриту, представляющими ключевые параметры анализа.
-
Общий анализ мочи – определяется количество эритроцитов и лейкоцитов, белок, а также её плотность, цвет и наличие химических соединений в составе.
- Биохимический анализ крови. При кисте кишечника констатируется повышенное содержание С-реактивного белка, а также некоторых белковых фракций, например, альбумина.
- Копрограмма – исследование состава каловых масс на наличие патологических клеток и последствий внутренних кровотечений.
Для верификации и подтверждения диагноза обязательно проводятся следующие виды инструментальных исследований:
- Ирригоскопия – рентгенологический метод исследования, при котором в толстый кишечник через задний проход вводится контрастное вещество. После этого выполняются рентгеновские снимки на которых визуализируется структура толстого кишечника. При наличии кисты или полипозного образования на снимке будет отражаться дефект наполнения, соответствующий локализации патологического образования.
-
Ректороманоскопия – метод визуального исследования слизистой прямой и сигмовидной кишки. Позволяет визуально оценить состояние стенок кишечника и поставить диагноз – киста прямой кишки.
- Колоноскопия – эндоскопический метод исследования, при котором через задний проход вводится специальное устройство – эндоскоп. Колоноскопия позволяет уточнить локализацию, количество и характер полипозных образований, состояние слизистой оболочки толстого кишечника. В отдельных случаях в момент исследования можно провести щипковую биопсию для последующего гистологического исследования тканевых структур.
- КТ и МРТ – компьютерная и магниторезонансная томография являются наиболее информативными методами исследования, позволяющими в трехмерном измерении оценить состояние кишечника, количество, форму и размеры патологических образований.
Киста кишечника в первую очередь представляет заболевание воспалительного продуктивного характера, предполагающего комплексный подход к лечению, включающему следующие этапы:
- Фармакотерапия. Для лечения применяются анальгетики (Кеторол, Диклофенак, Баралгин), антибактериальные препараты широкого спектра действия (Цефтриаксон, ципрофлоксацин), а также поддерживающие иммуностимулирующие препараты и пребиотики.
-
Оперативное вмешательство применяется при низкой эффективности или отсутствии положительной динамики в применении лекарственных препаратов. После диагностики выполняется лапаротомия с резекцией патологически изменённых кистозных образований с последующим направлением биологического материала на гистологическое исследование для исключения онкологических заболеваний.
- Лучевая и химиотерапия. В случае, если на гистологии выявлен тканевой и клеточный атипизм, то для радикального устранения патологических изменений необходимо проведение противоопухолевой терапии. Для этого применяют облучение или комплексную химиотерапию, в зависимости от клеточного состава злокачественного новообразования.
Для того, чтобы исключить прогрессирующее ухудшение состояния пациента и не допустить возникновение рецидива заболевания, следует придерживаться следующих рекомендаций:
-
Соблюдение лечебной диеты в стадии ремиссии. Употребление щадящей и предварительно механически переработанной пищи. Следует исключить из рациона острые, солёные, копчёные и жареные продукты. Также необходимо ограничивать употребление рафинированной пищи из полуфабрикатов и отдавать предпочтение полужидким кашам, пюре, паровым котлетам, овощам и фруктам.
- Важным фактором продления этапа ремиссии является нормализация индекса массы тела. Необходимо вести комплексную работу с системным ожирением.
Увеличение физической активности. Не обязательно заниматься спортом, достаточно ежедневного выполнения несложных физических упражнений и пеших прогулок на свежем воздухе.
источник
Киста прямой кишки – достаточно редкое заболевание, представляющее собой опухоль доброкачественного характера, расположенную в околопрямокишечном (параректальном) пространстве, состоящую из тканей нехарактерных для данной анатомической области. Чаще всего кисту обнаруживают при проведении эндоскопических обследований заднего прохода. Лечение данной патологии только хирургическое.

Киста прямого отдела кишечника относится к врожденным патологиям. Она образуется в результате серьезных сбоев на начальном этапе развития эмбриона в зародышевых оболочках. Ученые предполагают, что данное образование является следствием неправильного развития близнецов, когда один зародыш на ранних этапах развития поглощается другим, но при этом сохраняется в организме более сильного плода в виде отдельных тканей или зачатков различных органов.

Есть три вида параректальных кист:
- однокамерные – встречаются в 80% случаев, представляют собой однокамерные полости, заполненные эктодермой (наружный зародышевый листок эмбриона, при дальнейшем развитии выполняющий покровную и чувствительную функцию);
- двухкамерные – встречаются очень редко, включают в себя эктодерму и мезодерму (средний зародышевый листок, располагается между эктодермой и энтодермой, при дальнейшем развитии выполняет двигательную и опорную функцию, отвечая за связи между частями зародыша) или эктодерму и энтодерму (внутренний зародышевый листок, при дальнейшем развитии отвечающий за функцию питания и дыхания у зародыша);
- трехкамерные – встречаются в единичных случаях и содержат все три вида зародышевых листков.
Помимо однокамерных образований иногда встречаются сложные кисты, имеющие многокамерные полости или лентовидные узлы. Они могут располагаться у боковых стенок кишки, в ректовагинальной перегородке, в подкожной клетчатке промежности и ягодиц.
В течение долгого периода времени кисты могут никак себя не проявлять. Они не вызывают какого-либо дискомфорта, не провоцируют образование каких-либо выделений. Трудности начинаются при росте или нагноении кисты, что может вызвать серьезные осложнения в виде абсцесса внутри малого таза с последующим образованием свища.
Кисты прямой кишки, локализующиеся в параректальном пространстве кишечника, характеризуются длительным бессимптомным течением. Симптомы обычно проявляются при резком росте образования, когда увеличившаяся в размерах киста начинает сдавливать окружающие органы и ткани.
При росте кисты у больного наблюдается:
- тянущая или давящая несильная боль, не имеющая четкой локализации. Неприятные ощущения могут фиксироваться в промежности, анусе, копчике и нижней части живота;
- учащенная дефекация и мочеиспускание;
- в редких случаях в перианальной области или промежности может прощупываться небольшой узел.
При сильном воспалительном процессе с образованием свища состояние больного ухудшается, появляются следующие симптомы:
- сильная пульсирующая боль. Она не имеет четкой локализации, может разливаться по всей нижней части живота, отдавать в промежность или копчик;
- слабость, упадок сил;
- резкий подъем температуры тела, вплоть до фебрильных судорог;
- головокружение, головная боль, тошнота.
Данные симптомы обычно проходят после того как прорывается свищ и вытекает гной. Если свищевой ход открывается в просвет прямой кишки, то при дефекации в испражнениях отчетливо видна примесь гноя, крови и слизи.
Постановка диагноза осуществляется с учетом жалоб пациента, результатов проведенного осмотра и обследований. Сюда входят:
- пальцевое исследование – при пальпации врач может обнаружить выпадение прямой кишки (из-за давления на нее увеличивающейся в размерах кистой). Также отчетливо прощупывается снижение тонуса и эластичности кишечных стенок, что бывает при образовании рубцов в местах прорыва свищей;
- ректороманоскопия – позволяет оценить состояние слизистой оболочки и установить точные размеры кисты;
- проктофистулография – диагностика для определения направления и протяженности свищевых ходов при помощи контрастного раствора на основе бариевой взвеси;
- УЗИ, МРТ, КТ – обследования, позволяющие получить дополнительную информацию о состоянии мышечной ткани сфинктеров и других органов малого таза.

Учитывая, что симптомы кисты прямого кишечника схожи с признаками других, более распространенных болезней прямой кишки, ее дифференциальную диагностику в обязательном порядке проводят при парапроктите, остеомиелите копчика, кисте копчика (эпителиальный ход), грыже прямой кишки, а также при подозрении на рак.
Лечение – только хирургическое. Учитывая, что в большинстве случаев патология диагностируется в период активного роста или при развитии абсцесса, то больному назначается радикальная операция, при которой выполняется иссечение образования и фиксация прямой кишки. Она проводится в плановом порядке после тщательного обследования и подготовки пациента. Противопоказаниями к проведению данного метода является наличие у больного конечной стадии прогрессирования соматических заболеваний.
Способ хирургического удаления кисты зависит от места ее локализации, сложности формы, наличия или отсутствия свищевых ходов, спаек, рубцов. Киста прямой кишки может быть удалена через влагалищную или переднюю брюшную стенку за одну операцию. Рана после удаления зашивается послойно. Пациенту в обязательном порядке устанавливают дренажную систему. Прооперированным больным проводят ежедневные перевязки, прописывают сильные обезболивающие препараты и курс антибиотиков.
Что такое киста копчика? И как ее вылечить? Более подробно читайте в этой статье.
Ход и продолжительность операции зависит от размера, локализации кисты, а также наличия или отсутствия в ней гнойного процесса. После иссечения неосложненных абсцессом кист прямого отдела кишечника наступает полное выздоровление. При сложных патологиях иногда не удается полностью удалить кисты из-за сложности свищевых ходов.
При кистах прямой кишки не существует каких-либо профилактических мер, позволяющих предотвратить их появление, поскольку патологические образования существуют в организме человека уже на момент его рождения.
источник
Очень неприятная и деликатная тема такое заболевание, как полипы и киста кишечника — симптомы, которые наблюдаются при данных образованиях, могут свидетельствовать о подозрении на развитие рака, потому необходимо как можно скорее сдать анализы.
Они позволят оценить, является ли киста доброкачественной или злокачественной. Перед тем, как прийти к такой мысли, необходимо пройти выбранные врачом исследования.
Основными факторами риска для образования кисты в кишечнике являются:
- употребление алкоголя и курение табака;
- диета с низким содержанием овощей и фруктов;
- избыточное количество животных жиров в ежедневном меню;
- небольшое количество витаминов (A, C, E) в ежедневном рационе;
- чрезмерное употребление красного мяса;
- небольшая физическая активность;
- диагностика рака кишечника или молочной железы или яичников у родственников I степени (родители, братья, сестры);
- неспецифический язвенный колит;
- частые многодневные запоры;
- пища с частым потреблением белого хлеба;
- ожирение.
Вернуться к змістусимптоми заболевания
При развитии такого заболевания, как киста кишечника, симптомы болезни зависят от участка кишечного тракта, в котором закреплено образование. Изменение в окрестности правой половины толстой кишки дает следующие симптомы:
- стул, смешанный с кровью или темного цвета;
- боли в правой нижней части живота;
- анемия.
Изменения, расположенные в левой части толстой кишки могут развиваться с симптомами:
- диарея, чередующаяся с запорами;
- ярко-красная кровь на поверхности кала;
- колики;
- вздутие живота;
- стул тонкой формы.
Изменения, расположенные на конечном участке кишечника, то есть в сигмовидной или прямой кишке сопровождаются такими симптомами:
- примеси крови светло-красного цвета;
- чувство неполной дефекации;
- колики кишечные;
- боли в животе;
- боли в промежности.
Следует иметь в виду, что появление хотя бы одного из симптомов заболевания требует обязательных обследований. Особенно нельзя пропустить без внимания появления крови в кале. Без выполнения необходимых исследований можно сослаться на то, что это симптом геморроя.
Вернуться к змістуВиявлення характера образования в кишечнике
Симптомы, перечисленные выше, и особенно появление крови в кале, обязательно требует выполнения исследования кала на скрытую кровь и, так называемую, колоноскопию. Это исследование можно выполнить под местной анестезией.
Данная диагностика позволяет осмотреть кишечник изнутри и найти новообразования, варикозное расширение вен, дивертикулы, полипы, сужение и взять образец ткани для исследования под микроскопом.
Если изучение фрагмента образования под микроскопом, то есть микроскопическое исследование покажет, что изменения злокачественного характера, необходимо выполнить дальнейшее исследование с целью оценки тяжести рака. Результаты такой тщательной диагностики позволят выбрать подходящий метод лечения. Для более точного диагноза и лечения необходимо также выполнить следующие исследования:
- ультразвуковое исследование брюшной полости (УЗИ);
- компьютерная томография брюшной полости (КТ);
- рентгенологическое исследование с введением контраста в кишечник, так называемое вливание контрастного вещества, не является необходимым для всех пациентов.
Необходимо сдать анализы, которые позволят оценить общее состояние пациента:
- основные анализы крови;
- анализы крови для оценки функции печени и почек;
- исследование крови на онкологические заболевания.
Вернуться к змістуЛікування новообразований в кишечнике
В лечении злокачественных образований применяются три метода лечения: операция, облучение и химиотерапия. Можно лечить пациента одним, двумя или тремя методами в разной последовательности.
Индивидуализация лечения зависит от тяжести заболевания, расположения изменений, общего состояния больного и его возраста, а также от результатов выполненных исследований.
Основным лечением кисты кишечника является оперативное лечение. Оно заключается в удалении сегмента кишки вместе с опухолью. В зависимости от того, как далеко от конечного отрезка прямой кишки находится опухоль, можно проводить различные операционные процедуры. У части пациентов локализация опухоли позволяет сохранить непрерывность кишечника.
Такие пациенты после операции быстро возвращаются к полноценной жизни. В ситуации, когда больной обращается к лечению слишком поздно и невозможно радикальное оперативное лечение, выполняются процедуры, направленные на восстановление проходимости кишечника и облегчают недуги, связанные с уменьшением просвета кишки. В этих случаях выполняется операция с имплантацией искусственного ануса с частичным или полным удалением прямой кишки.
Так же, как и оперативное лечение, лучевая терапия является лечением на местном уровне, то есть захватывает именно ту область, где есть злокачественная киста. Этот метод применяется также в комбинации с химиотерапией. Лучевая терапия заключается в радиации больной области вместе с окружающими ее тканями пучком ионизирующего излучения, чтобы уничтожить раковые клетки, которые могли остаться после операции. Длительность курса лучевой терапии зависит от плана лечения, подбирается для каждого пациента индивидуально. Лечение лучами может длиться от одной до семи недель.
Проводится лечение и с помощью химиотерапии. Это лечение называется системным, которое защищает весь организм пациента от возникновения и разрастания метастаз. Оно заключается во введении внутривенно препаратов, называемых цитостатиками. Химиотерапия проводится в строго определенные промежутки времени, периодически, например, каждые 3 недели.
Каждый из указанных способов лечения является агрессивным, потому что такого поведения требует агрессивная болезнь, как рак кишечника. Однако болезнь можно победить! Рано обнаружены кисты кишки дают шанс на точное лечение в 80%.
Вернуться к змістуРекомендації в питании при образованиях в кишечнике
Следует обратиться к основным правилам питания для пациентов во время и непосредственно после лечения образований в кишечнике. Нельзя есть:
- жирных тортов, выпечку;
- сахар усиливает вздутие живота и вызывает колики, то есть джемы, варенье нужно исключить;
- картофель вызывает брожение, то есть вздутие живота;
- животные жиры полностью запрещены (сало, жирные колбасы, жирное мясо);
- рыба копченая, колбасы копченые;
- консервы;
- твердые сыры, жирная сметана;
- вполне запрещены такие овощи: капуста, цветная капуста, брокколи, лук, огурцы, редис, горох, фасоль, грибы;
- фрукты: груши, виноград и продукты их переработки (варенье, джемы);
- полностью запрещенные приправы: уксус, горчица, кетчуп, перец, паприка;
- все, что жареное (мясо, овощи) на жирах;
- кофе настоящий и растворимый, крепкий чай.
- конечно, хлеб, желательно не очень свежий, печенье, сухари;
- белый рис, макароны;
- мясо постное, тушеное (для тушения, добавить масло, а не животные жиры), приготовленное на гриле, мясо птицы без кожи, паштеты, холодец из птицы;
- вместо колбасы лучше есть тушеное мясо;
- рыба, запеченная в фольге;
- молочные продукты кисломолочные (кефир, йогурт, пахта, кислое молоко), белые сыры, пудинги (без сладких добавок) — эти молочные продукты улучшают кишечную флору;
- овощи: морковь, шпинат, свекла, помидоры без кожуры, сельдерей, петрушка;
- фрукты: яблоки, цитрусовые, бананы, киви;
- соки из фруктов, морковный и томатный сок (без подсластителей);
- специи: соль, травы: базилик, тимьян, чабер, чеснок;
- мятный чай, слабый обычный чай.
Важно помнить, что в случае возникновения симптомов, необходимо быстро обратиться к врачу. Кисты и опухоли, выявленные на ранней стадии их развития, легче поддаются лечению.
Киста кишечника – опасная патология заднего прохода. Она поражает стенки и ткани внутренних систем брюшной полости. Опасность отсутствия лечения в том, что киста прямой кишки может стать толчком и причиной рака.
На самом деле очень сложно, а иногда практически невозможно распознать заболевания в начале его развития. Основные признаки проявляются только во время активного роста кисты, в период, когда она начинает воспаляться, достигает значительно увеличенного размера и частичного закрытия отверстия заднего прохода.
- Боли в области живота, его вздутие.
- Анемия.
- Наличие крови на поверхности кала.
- Боли в промежности.
- Недержание.
- Резкое повышение температуры тела.
- Общая слабость организма, ломота в теле.
Важно запомнить, что при первом проявлении любого из вышеуказанных признаков требуется обязательное посещение специалиста. Врач назначит обследование в медицинском центре. Особенное внимание советуют обратить на консистенцию кала и присутствие в испражнениях крови.
В лечении новообразований злокачественного характера протекания используют три метода:
- операционное вмешательство;
- облучение;
- химиотерапевтический комплекс.
Можно лечить, используя не один метод, а несколько. Их проводят одновременно или по этапам, постепенно: несколькими методами в разной последовательности.
Индивидуализация подхода к лечебному комплексу зависит, прежде всего, от тяжести патологии, расположения новообразований, общего состояния пациента, его возраста, психического и физического состояния.
Врач учитывает результаты проведенных исследований:
- Основным методом, считающимся наиболее эффективным, является хирургическое лечение. Оно заключается на процедуре удаления пораженного отрезка кишки совместно с опухолью. Вся операция зависит от того, как глубоко проникла патология, расстояния от конечного отрезка прямой кишки, где находится опухолевое уплотнение. Можно проводить различные операционные процедуры. Однако для начала необходимо пройти через ряд обследований и сдать все необходимые анализы. Следует запомнить, что, чем быстрее больному будет проведена операция, тем меньше вероятность рецидива данного заболевания и развития дальнейших осложнений. Обычно после успешно проведённой операции пациенты начинают снова вести полноценный образ жизни. Однако врачи советуют некоторое время еще наблюдаться у специалистов. Если же больной обратился за помощью, когда время упущено и болезнь перешла в острую форму, операцию уже провести невозможно. В данном случае выполняются процедуры, направленные на восстановление проходимых свойств заднего прохода. Снимаются симптомы, которые связаны с уменьшением просвета прохода кишки. Хирургом выполняется операция с имплантацией, заменой органа на искусственный анус. Специалист проведет частичное или полное удаление прямой кишки.
- Лучевая терапия – это лечение местного воздействия. Такой способ чаще всего применяют в комплексе с химиотерапией. Лучевой метод заключается в использовании радиации. Пораженные области заднего прохода подвергаются вместе с окружающими ее тканевыми клетками ионизирующему излучению. Лучевая терапия может уничтожить раковые клетки, которые могли остаться после операционного вмешательства. Что касается длительности такого лечения, то в данном случае все зависит от индивидуальной схемы терапии для пациента. Но обычно от двух до семи недель.
- Химиотерапия. Для удаления кисты в прямой кишке имеется другая лечебная технология – химиотерапия. Она заключается в использовании медикаментозных средств. Метод ввода – внутривенно.
После проведения всех мероприятий оперативного вмешательства больному настоятельно рекомендуется изменить образ активной жизни и отдыха:
- как можно меньше находиться в позе сидя или лежа на спине;
- следует исключить переохлаждения или, наоборот, перегрев тела;
- каждый день проводят санитарно-гигиенические процедуры – промывают перианальную поверхность заднего прохода теплой водой;
- стараются отказаться от переноса и поднимания тяжелых предметов.
Если соблюдать все вышеуказанные правила, то можно не опасаться осложнений.
Особых мер специфического профилактического комплекса против развития прямокишечных кист не существует, следует придерживаться общих рекомендаций, разработанных врачами:
- соблюдать каждодневную гигиену и уход за телом;
- выбирать свободную по покрою одежду из натуральных качественных тканей;
- вести активный и насыщенный спортом (физической культурой) образ жизни;
- избавляться от лишнего (избыточного) веса.
Операционные вмешательства возможны не только по первым признакам геморроя.
Действия хирурга на последующих стадиях увеличивает риск образования свищей:
- Воспаление рецидивирует. Такое состояние поражает копчиковую область.
- Сфинктер становится нефункциональным, теряет свой нормальный вид. Задерживается резекция и восстановительный процесс.
- Патология приводит к переходу свищей на рядом расположенные системы организма. Произойдет поражение нескольких участков.
В результате хирургические вмешательства становятся сложными, потому что должны охватить большую область человеческого организма, а не только место расположения кисты. Кроме этого, медикаментозные средства выбираются более сильного характера, так как они должны воздействовать сразу на несколько патологий. Человек слабеет.
Негативное развитие кисты толстого кишечника вступает в стадию острой формы, тяжелой клинической картины.
Киста – это болезненное образование, полость в разных органах и тканях, содержимое которой – жидкость или отмершие клетки.
Медики различают истинные и ложные кисты: истинная выстлана эпителием, ложная нет. Киста может развиться внутриутробно (врожденная) или в процессе жизни (приобретенная).
По гистологическому строению кисты бывают:
- ретенционные – возникают вследствие закупорки протока железы;
- дупликационные – удвоение участка органа, на протяжении пищеварительного канала могут развиться в любом месте;
- паразитарные – начальная стадия развития ленточных червей;
- травматические – образуются при вдавливании эпителия в подлежащие ткани, характерно для кистей и стоп;
- дизонтогенетические – образуются, если вовремя не рассасываются эмбриональные каналы и щели, в кишечнике это остатки желточно-кишечного хода;
- опухолевые – возникают внутри злокачественных образований, часто многокамерные.
По количеству камер, образованных внутренними перегородками, кисты бывают одно-, двух-, трех – и многокамерными. До 80% кист кишечника имеют одну камеру.
Симптоматика полностью зависит от места расположения кисты. По неизвестным причинам излюбленная локализация – сигмовидная и прямая кишка, реже тонкая кишка и брыжейка или место прикрепления к задней стенке живота. Редко встречается поликистоз кишечника.
Пока киста имеет небольшие размеры, она никак себя не проявляет. При увеличении могут появиться такие симптомы:
- нерезкие боли в животе без четкой локализации, тянущие либо схваткообразные (колики);
- метеоризм, недержание газов, в тяжелых случаях – кала;
- ощущение неполного опорожнения кишечника;
- при кисте большого размера в перианальной области и промежности можно прощупать плотный безболезненный эластичный узел, не спаянный с кожей;
- боли в промежности;
- чувство присутствия постороннего тела в кишечнике;
- частые и безрезультатные позывы к мочеиспусканию и дефекации;
- чередование запоров и поносов;
- примесь крови в кале;
- вздутие живота;
- изменение формы стула (кал тонкий, как карандаш).
Возникают в случае воспаления или нагноения, характерны признаки интоксикации:
- пульсирующая боль в месте воспаления;
- тошнота;
- утомляемость, вялость и сонливость;
- головная боль и головокружение;
- повышение температуры тела до лихорадки;
- ломота в суставах и теле;
- вторичное малокровие (бывает не всегда).
Если киста самопроизвольно прорывается в полость кишечника и удаляется естественным образом, то общее состояние улучшается.
Трудно установить конкретную причину, но статистика утверждает, что имеют значение такие факторы риска:
- подтвержденный рак или доброкачественная опухоль у кровных родственников;
- злоупотребление алкоголем;
- курение, особенно несколько пачек крепких сигарет в день;
- низкая физическая активность, сидячий образ жизни;
- преобладание в пище красного мяса;
- поедание большого количества жира животного происхождения;
- употребление большого количества свежего белого хлеба и сдобы;
- частые запоры;
- неспецифический язвенный колит или хроническое воспаление слизистой толстой кишки;
- недостаточное содержание в пище витаминов и микроэлементов;
- дефицит овощей и фруктов в еде;
- избыточная масса тела.
Если имеются несколько факторов риска, то к различным изменениям здоровья нужно относиться настороженно, не откладывая обследование в долгий ящик.
Достаточно часто кисты прямой кишки образуют свищи или открытый ход между полостью и кожей. Свищи образуются в процессе нагноения, когда содержимое кисты прокладывает себе дорогу наружу. Ход свища обычно располагается рядом со сфинктером прямой кишки. Там же могут располагаться припухлости, болезненные при надавливании.
Если киста расположена выше, то обнаружить ее без обследования невозможно. Используется инструментальная диагностика:
- ректороманоскопия – осмотр при помощи ректоскопа (широкий зонд с освещением) прямой и начального отдела сигмовидной кишок, общая глубина осмотра не более 25 см;
- фиброколоноскопия – осмотр эндоскопом (зонд с освещением и видеокамерой, возможностью забора материала для биопсии) толстого и части тонкого кишечника, средняя длина колоноскопа до 145 см;
- КТ или компьютерная томография – хорошо виден размер кисты, можно предположить характер содержимого, определить опухоли, воспаления или метастазы;
- МРТ – можно исследовать весь кишечник послойно, составить трехмерную модель патологического образования;
- рентген кишечника с контрастом – используется редко;
- осмотр и зондаж свищевого хода – для уточнения локализации.
- исследование биоптата – если неясно, какими тканями киста образована или есть подозрение на злокачественное перерождение;
- общеклиническое обследование – анализы крови, мочи, флюорограмма, ЭКГ – определение общего уровня здоровья;
- кровь на онкомаркеры – определение вероятности рака.
Зависит от размера и места расположения кисты. Если образование обнаружено случайно при профилактическом осмотре или во время обследования по другому поводу и никак себя не проявляет, то первое время наблюдают за ее ростом и «поведением». Раз в полгода или чаще – как назначит врач – нужно проходить повторное обследование.
Киста не может рассосаться или исчезнуть самостоятельно. Уменьшаются в размере только гормонозависимые образования, но это совсем другая история. Однажды возникшая киста сопровождает человека до конца дней. Если она не увеличивается в размерах и не беспокоит, то можно ее не удалять. Однако требуется хотя бы раз в год контролировать ее состояние.
Это единственный радикальный способ вылечиться от кисты. Удаление необходимо, если образование увеличивается в размере и мешает прохождению пищевого комка. Кисты больших размеров могут стать причиной непроходимости, при которой требуется срочная операция.
Опасны воспаления и нагноения, когда в брюшной полости образуется очаг инфекции. Нагноившаяся киста может прорваться в брюшину, спаять между собой кишечные петли, распространить воспаление на пищеварительные железы и органы, расположенные рядом.
В ходе операции часть кишечника вместе с кистой удаляют, восстанавливая проходимость. Однако могут возникнуть осложнения, особенно если было нагноение. Возбудители из гнойного очага проникают в ткани, несмотря на все меры предосторожности. Воспаление тканей может принять хронический характер или стать часто повторяющимся (рецидивирующим).
Кисты на ножке удается удалить при помощи эндоскопической техники без вскрытия брюшной полости, но это возможно не всегда. Киста должна быть маленького размера, без признаков перерождения, с хорошо выраженной тонкой ножкой, единичная и находиться на расстоянии, доступном медицинской аппаратуре. Такие эндоскопические операции выполняются людям, не имеющим противопоказаний.
Самое неприятное осложнение – абсцедирование (частое нагноение) крестцово-копчиковой области, из-за чего анальный сфинктер становится несостоятельным (недостаточно смыкается). В этом случае дело может закончиться инвалидностью.
При обнаружении кисты больших размеров ее лучше удалить до того, как она нагноилась.
Проводится только в ходе подготовки к плановому хирургическому лечению, если нужно снять воспаление. Это не относится к срочным (ургентным) вмешательствам.
При плановой операции принимаются все меры для того, чтобы уменьшить возможное воспаление. Назначаются антибактериальные средства широкого спектра, при необходимости противовоспалительные, витамины, общеукрепляющие. Если есть сопутствующие болезни, назначаются консультации профильных специалистов.
После операции можно есть только то, что разрешил врач. Диета зависит от того, была ли удалена часть кишечника и какая именно.
Для профилактики желательно придерживаться принципов щадящего питания:
- отказаться от сладкого – усиливает бродильные процессы, иногда можно съесть ложку натурального меда;
- отказаться от готовых мясных блюд – колбас, копченостей, консервов, содержат много химических добавок;
- уменьшить или убрать овощи, вызывающие повышенное образование газов – бобовые, капуста, редис, грибы;
- не использовать или максимально ограничить острые специи – горчицу, уксус, перец;
- отказаться от приготовления блюд в большом количестве жареного жира;
- уменьшить крепость чая и кофе.
Прогноз благоприятный, если не доводить дело до нагноения. Реабилитационный период после удаления – если нет осложнений – занимает около месяца, дальше нужно на время ограничить физическую нагрузку. Через полгода или в сроки, обозначенные врачом, можно возвращаться к привычному образу жизни.
При кистах маленького размера раз в год нужно проходить профилактическое обследование.
Профилактика простая – размеренное питание качественными продуктами, умеренная физическая нагрузка, низкий уровень стресса и отказ от вредных привычек.
источник
 нерезкие боли в животе без четкой локализации, тянущие либо схваткообразные (колики);
нерезкие боли в животе без четкой локализации, тянущие либо схваткообразные (колики); пульсирующая боль в месте воспаления;
пульсирующая боль в месте воспаления; подтвержденный рак или доброкачественная опухоль у кровных родственников;
подтвержденный рак или доброкачественная опухоль у кровных родственников;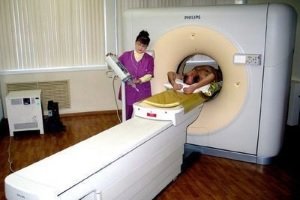 МРТ – можно исследовать весь кишечник послойно, составить трехмерную модель патологического образования;
МРТ – можно исследовать весь кишечник послойно, составить трехмерную модель патологического образования; отказаться от сладкого – усиливает бродильные процессы, иногда можно съесть ложку натурального меда;
отказаться от сладкого – усиливает бродильные процессы, иногда можно съесть ложку натурального меда; Системный анемический синдром, определяемый по сниженному количеству гемоглобина и эритроцитов;
Системный анемический синдром, определяемый по сниженному количеству гемоглобина и эритроцитов; Общий анализ мочи – определяется количество эритроцитов и лейкоцитов, белок, а также её плотность, цвет и наличие химических соединений в составе.
Общий анализ мочи – определяется количество эритроцитов и лейкоцитов, белок, а также её плотность, цвет и наличие химических соединений в составе. Ректороманоскопия – метод визуального исследования слизистой прямой и сигмовидной кишки. Позволяет визуально оценить состояние стенок кишечника и поставить диагноз – киста прямой кишки.
Ректороманоскопия – метод визуального исследования слизистой прямой и сигмовидной кишки. Позволяет визуально оценить состояние стенок кишечника и поставить диагноз – киста прямой кишки. Оперативное вмешательство применяется при низкой эффективности или отсутствии положительной динамики в применении лекарственных препаратов. После диагностики выполняется лапаротомия с резекцией патологически изменённых кистозных образований с последующим направлением биологического материала на гистологическое исследование для исключения онкологических заболеваний.
Оперативное вмешательство применяется при низкой эффективности или отсутствии положительной динамики в применении лекарственных препаратов. После диагностики выполняется лапаротомия с резекцией патологически изменённых кистозных образований с последующим направлением биологического материала на гистологическое исследование для исключения онкологических заболеваний. Соблюдение лечебной диеты в стадии ремиссии. Употребление щадящей и предварительно механически переработанной пищи. Следует исключить из рациона острые, солёные, копчёные и жареные продукты. Также необходимо ограничивать употребление рафинированной пищи из полуфабрикатов и отдавать предпочтение полужидким кашам, пюре, паровым котлетам, овощам и фруктам.
Соблюдение лечебной диеты в стадии ремиссии. Употребление щадящей и предварительно механически переработанной пищи. Следует исключить из рациона острые, солёные, копчёные и жареные продукты. Также необходимо ограничивать употребление рафинированной пищи из полуфабрикатов и отдавать предпочтение полужидким кашам, пюре, паровым котлетам, овощам и фруктам.