Киста голеностопного сустава представляет собой округлое образование, наполненное жидким содержимым, образующееся в результате травм, дегенеративных, воспалительных процессов. Капсула представляет собой эпителиальную выстилку, продуцирующую синовиальную жидкость. Полость образования соединена с полостью сустава. Размер составляет 0,5-5,0 см. Величина кисты может периодически уменьшаться или увеличиваться.
Излюбленными местами локализации образования являются коленный, тазобедренный и голеностопный суставы. Чаще заболевание поражает женщин. При пальпации определяется эластическая консистенция кисты. Киста не срастается с кожей и подкожной клетчаткой, слабоподвижна. Располагается чаще на тыльной поверхности, в области сухожилий суставов. Как правило, не происходит перерождения кисты в злокачественные опухоли.
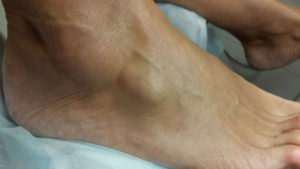
Кистовидное образование области голеностопного сустава
Голеностопное сочленение образовано суставными поверхностями костями голени (малоберцовой и большеберцовой) и стопы (таранной). Киста голеностопного сустава это образование с четкими границами, хорошо пальпируемое, определяется на тыльной поверхности сустава. Визуально определяется припухлость, которая тем больше, чем крупнее киста. Боль возникает при движениях в голеностопном суставе, обычной ходьбе.
Из-за наличия образования ограничивается объем движений. При сдавливании нервных окончаний возникает потеря или снижение чувствительности, онемение этой области. Киста может провоцировать развитие тромбофлебита, варикозного расширения вен. Развивается в полости сустава на фоне артритов, артрозов, травм, дегенеративных изменений.
В отличие от неё киста голени формируется в мягких тканях голени, чаще располагается подкожно. Возможно бессимптомное течение заболевания. При больших размерах образования возникает травматизация обувью. Женщин часто беспокоит косметический дефект, невозможность надеть любимую обувь.
- осмотр (визуально определяется образование округлой формы);
- пальпацию (ощупывание), при этом определяют консистенцию, спаянность с окружающими тканями, подвижность, размеры образования;
- УЗИ (позволяет более точно определить величину);
- МРТ (наиболее достоверный метод диагностики с высокой разрешающей способностью);
- рентгеноскопию;
- пункцию (определяют характер содержимого, наличие или отсутствие воспаления).
Киста голеностопного сочленения лечится консервативным и оперативным путями.
Существует несколько методов консервативного лечения:
Иммобилизация сустава с помощью ортеза
Раздавливание. Производят механическое выдавливание содержимого кисты в полость сустава. Метод оказывает временное облегчение. Капсула сохраняется, она продолжает вырабатывать синовиальную жидкость. Со временем киста приобретает прежние размеры. Метод был популярным в 80-е годы. Постепенно он утратил свое значение.
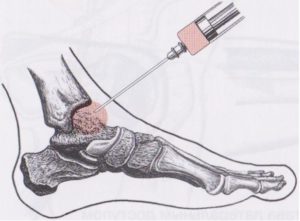
Пункция. Извлекают содержимое образования путем проведения пункции. Определяют состав содержимого. В полость образования вводят противовоспалительные, склерозирующие вещества, способствующие склеиванию её стенок. Проводится иммобилизация (обездвиживание) сустава с помощью давящей повязки, ортеза. Это снижает последующую выработку синовиальной жидкости стенками кисты. Применяют при невозможности провести радикальное лечение. Как и в предыдущем случае, высока вероятность рецидива заболевания из-за сохранности капсулы.
Применяют НПВС (Ибупрофен, Кеторол, Найз, Диклофенак), глюкокортикоиды (Гидрокортизон, Дексаметазон). Такое лечение не устраняет причины заболевания, является симптоматическим, снимая на время боль, уменьшая воспаление, отечность.
Такое лечение является радикальным. Происходит удаление кисты вместе с капсулой, ушивание и укрепление слабых мест капсулы голеностопного сустава. После правильно проведенной операции рецидивов обычно не наблюдается. Показанием к хирургическому лечению являются:
- большие размеры образования;
- стремительный рост;
- воспаление;
- выраженный косметический дефект (особенно актуально для женщин);
- значительное нарушение движений в голеностопном суставе, возникшее из-за наличия образования.
Операцию проводят под местным обезболиванием через маленький разрез. Эндоскопический метод является наиболее щадящим. При проведении операции этим способом реабилитационный период проходит намного быстрее, трудоспособность восстанавливается в кратчайшие сроки.
- разрыв капсулы;
- воспаление кисты и окружающих тканей.
Разрыв капсулы возникает при больших размерах, высокой двигательной активности, травмирования области образования. При разрыве капсулы, её содержимое истекает в сустав и может вызвать воспаление окружающих тканей.
При переохлаждении, воспалительных заболеваниях голеностопного сочленения может развиться воспаление кистовидного образования. Содержимое её нагнаивается, что может также привести к разрыву. Своевременное оперативное лечение является действенной профилактикой этих осложнений.
источник
Киста – мягкое, полое, патологическое образование, заполненное жидкостью, формирующееся в различных тканях и органах.
Киста сустава – вторичное заболевание, соединенная с суставной тканью полость, заполненная жидкостью, которая формируется вследствие воспалительных процессов, травм, дегенеративных заболеваний сустава.
Киста сустава в большинстве случаев поражает самые подвижные суставные комплексы организма: коленные, тазобедренные, голеностопные суставы.
Киста сустава представляет собой округлое, малоподвижное новообразование, достигающее от нескольких миллиметров до 5см в диаметре, легко поддающееся пальпации. Киста сустава характеризуется твердо-эластичной консистенцией и четкими границами. Кистозное образование локализуется в проекции синовиальной сумки или сухожилия сустава. В большинстве случаев киста сустава формируется с его тыльной стороны. Киста сустава не спаяна с подкожной жировой клетчаткой и кожей. Внешне киста сустава не имеет особых признаков, поверхность кожи над кистозным образованием остается неизменной (отсутствуют покраснения, изменения ее структуры). В медицинской практике не зафиксировано случаев перерождения кист суставов в злокачественные образования.
Киста сустава формируется и развивается бессимптомно, не причиняя неудобств пациенту. Болезненность при пальпации отсутствует. Некие болезненные ощущения могут возникать в процессе работы сустава.
Кисты суставов весьма лабильны (изменяют свой размер, могут полностью исчезать). Кистозные образования могут быть одиночными (с формированием одной полости) и множественными (с формированием множества мелких кист).
Основные симптомы кисты сустава:
- Опухоль в области сустава, имеющая четкие границы, хорошо поддающаяся пальпации;
- Болезненные ощущения при работе сустава;
- Нарушение функционирования сустава до полной потери подвижности;
- Онемение близлежащих тканей, отечность.
Киста сустава чаще наблюдается у пациентов, страдающих артритами, артрозами, остеоартрозами. Киста сустава не является самостоятельным заболеванием, а является следствием травм, хронических, дегенеративных заболеваний сустава, воспалительных процессов.
Основными методами диагностики кисты сустава являются:
Данные методы исследования позволяют установить заболевание, ставшее причиной образования кисты, выявить степень поражения сустава, определить размер и локализацию кисты сустава в тканях, произвести биохимическое исследование содержимого кистозного образования.
Коленный сустав – суставный комплекс, соединяющий большеберцовую и бедренную кости, а также коленную чашечку (надколенник). Киста коленного сустава формируется на его тыльной стороне. Сформировавшаяся киста локализуется в подколенной ямке. Киста коленного сустава также называется кистой Беккера.
Кистозное образование не доставляет дискомфорта пациенту, однако, достигая существенных размеров, может сдавливать сосуды и нервы, что в свою очередь приводит к тромбозам, флебитам, воспалениям, невритам, варикозному расширению вен, отекам, потере чувствительности и онемению голени.
Основным риском при диагностировании кисты коленного сустава является ее разрыв с излиянием содержимого в близлежащие ткани, что может спровоцировать воспалительный процесс в тканях. Киста коленного сустава в большинстве случаев обусловлена частыми травмами.
Тазобедренный сустав – многоосный, шаровидный суставный комплекс, образованный суставной поверхностью головки бедренной кости и полулунной поверхностью вертлужной впадины. Киста тазобедренного сустава может не иметь внешних проявлений, как киста коленного сустава.
Патогенез кисты тазобедренного сустава также характеризуется формированием полости, заполняемой синовиальной жидкостью. При таком типе кистозного образования пациент ощущает болезненность при движении гораздо раньше, нежели при поражении кистами других суставов (коленного, голеностопного). Многие пациенты отмечают скованность движений, дискомфорт, онемение, потерю чувствительности пораженной области.
Киста тазобедренного сустава диагностируется при помощи МРТ и рентгенографического исследования. Данный тип кистозных образований чаще возникает вследствие воспалительных, дегенеративных заболеваний, нежели травм.
Голеностопный сустав представляет собой сочленение стопы и костей голени (таранной, малоберцовой и большеберцовой костей). Киста голеностопного сустава отличается меньшими размерами, формирование ее также протекает бессимптомно, локализуется на тыльной стороне сустава. Киста голеностопного сустава также является следствием дегенеративных процессов сустава, травм.
Лечение кисты сустава может быть консервативным и радикальным. Киста сустава, не причиняющая дискомфорта пациенту, также требует своевременного лечения во избежание разрыва ее капсулы и воспаления близлежащих тканей.
Консервативные методы лечения кисты сустава предполагают:
- Раздавливание – суть метода заключается в фактическом выдавливании содержимого кистозного образования обратно в материнскую полость. Данный метод широко применялся до 80х годов 20 века. При таком методе лечения кисты сустава полностью сохраняется капсула, в которой продуцируется и аккумулируется синовиальная жидкость. Данная методика лечения является временной мерой. Рецидив при таком методе неизбежен;
- Пункция кисты сустава – данный метод лечения кисты сустава находится на периферии диагностики и лечения образования. Прокалывание кисты и извлечение ее содержимого производится с целью проведения биохимического анализа и выявления воспалительных процессов. Содержимое кисты откачивается через пункционную иглу. В очищенную кистозную полость вводят противовоспалительные препараты, на место кисты накладывается тугая давящая повязка, а сустав иммобилизируется с целью снижения выработки синовиальной жидкости. Данная методика преимущественно применяется в тех случаях, когда проведение хирургического иссечения кисты не представляется возможным. После пункции остается высоким риск развития рецидивов;
- Медикаментозное лечение – применение противовоспалительных препаратов, кортикостероидов.
Радикальным методом лечения кисты сустава является хирургическое иссечение новообразования. В настоящее время применяются эндоскопические методики удаления кист суставов, обладающие рядом преимуществ: малое механическое повреждение тканей, малоинвазивность манипуляции, безболезненность, быстрое восстановление пациента после манипуляции.
Операция проводится под местной анестезией. Во время манипуляции хирург выполняет полное удаление капсулы кисты, что препятствует ее повторному появлению, а также ушивает слабое место капсулы сустава специальным швом, способствующим его укреплению.
Видео с YouTube по теме статьи:
источник
Голеностопный сустав соединяет кости стопы и голени. Сочленение позволяет совершать сгибательные и разгибательные движения, на него приходится вес тела. Для устойчивости во время ходьбы, бега и других видов физической активности, важное значение имеет прочность связочного аппарата, тканей костей и хряща.
Регулярные травмы и воспалительные процессы, оставшиеся без медицинского внимания, снижают прочность структур голеностопа. Следствием этих процессов нередко становится киста на ноге около голеностопа, наполненная жидким содержимым.
Киста относится к новообразованиям доброкачественной природы. При первичном осмотре легко прощупывается, спаек с окружающими тканями не образует. Как показывает статистика, патология чаще диагностируется у женщин, чем у мужчин. В МКБ 10 она имеет шифр D16.
Сочленение голеностопа образуется суставными поверхностями костей голени (мало- и большеберцовой) и стопы. Синовиальная киста голеностопного сустава, или гигрома, образуется на тыльной стороне сочленения. Она имеет четкие границы, визуально заметна припухлость, размеры которой напрямую связаны с объемом кисты.
Больные жалуются на боли во время ходьбы. Образование сдавливает нервные окончания, что приводит сначала к снижению, а затем и полной потере чувствительности (онемению). Нередко присоединяются вторичные заболевания – варикоз и тромбофлебит. Киста развивается у больных, в анамнезе которых значатся следующие патологии:
- артриты;
- дегенеративные изменения.
Спровоцировать развитие кисты могут и многочисленные травмы.
Развитию новообразования способствует множество причин. Вот некоторые из них:
- хроническая форма бурсита (воспалительный процесс в слизистых сумках);
- неоднократное травмирование;
- регулярное давление и нагрузка на сустав;
- слишком тесная, не соответствующая размеру обувь.
Патологию может вызвать одна из этих причин или целый комплекс. Объединение нескольких причин осложняет течение болезни, ее лечение.
Симптоматику гигромы определяют ее размеры. Если новообразование небольшое, болевой синдром отсутствует, отек визуально незаметен. Именно поэтому киста крайне редко обнаруживается на начальной стадии. Ранняя диагностика обычно носит случайный характер, т.е. пациент обращается к врачу по другой причине.
Растущая опухоль заставляет синовиальную сумку растягиваться. Появляется тупая боль, которая усиливается во время физической активности. Если рост продолжается, киста начинает сдавливать пучки нервов и сосудов, к болевому синдрому присоединяются такие неприятные ощущения:
- кожные покровы становятся более чувствительными;
- в области образования отмечается онемение.
Внешнее состояние кожных покровов во многом зависит от того, что послужило причиной развития патологии. К примеру, хроническое травмирование делает кожу шероховатой, утолщенной.
Для постановки точного диагноза специалистами используются:
- внешний осмотр. Визуально в области соединения двух костей прощупывается округлое образование;
- ощупывание, или пальпация – метод позволяет определить консистенцию, ориентировочные размеры кисты, степень подвижности;
- УЗИ. Снимки отражают размеры образования;
- МРТ – наиболее информативный диагностический инструмент;
- рентгеноскопия;
- пункция. Из опухоли специальной иглой производится забор содержимого, чтобы подтвердить наличие или отсутствие воспалительного процесса).
Выбор метода определяется состоянием больного, степенью запущенности.
Чаще всего лечение кисты голеностопного сустава направлено на устранение главного симптома – боли. Для этого применяются два метода:
Консервативный метод, в свою очередь, делится на ряд тактик:
- В 80-е годы прошлого столетия врачи активно использовали механическое выдавливание. В результате все содержимое кисты перемещалось в суставную полость. Недостаток этого метода – сохранение капсулы образования, что приводит к еще большой выработке синовиальной жидкости.
- Пункция – в полость кисты вводятся медикаменты. Чаще это противовоспалительные или склерозирующие препараты. Лекарства из последней группы позволяют склеить стенки кисты, что постепенно приводит к снижению выработки синовиальной жидкости. Для дополнительного эффекта сустав обездвиживают. Недостаток метода, как и в случае с механическим выдавливанием, – сохранение капсулы.
В процессе операции хирург удаляет кисту и ее капсулу. После этого ушивает ткани, а также укрепляет участки капсулы голеностопа, которые ослабли из-за давления образования. Если операция проведена корректно, рецидивы практически исключены.
К операции должны быть определенные показания:
- объемность образования;
- киста быстро растет;
- ярко выраженный воспалительный процесс;
- значительная ограниченность движений.
Оперативное вмешательство проводится под местной анестезией. Хирург делает небольшой разрез, в который вводится специальный инструмент. Эндоскопический метод сегодня признается наиболее щадящим.
Если гигрома только начала формироваться, параллельно с приемом медикаментов допускается лечение кисты голеностопного сустава народными средствами.
- Компресс из соли. В 1/2 л горячей воды растворяют 2-3 столовых ложки йодированной соли. Полученный раствор остужают, затем смачивают им шерстяную материю и протирают кожные покровы в области опухоли. Участок подсушивают и снова протирают солевым раствором. Затем покрывают сухой тканью из шерсти, поверх которой укладывают отрезок бумаги. Компресс фиксируют бинтом и оставляют на ночь. Длительность лечения – 10 дней.
- Капусту пропускают через мясорубку. Полученную массу перекладывают на марлю и выдавливают сок. Принимают его по половине стакана дважды в день перед приемом пищи. Длительность лечения – 30 дней.
источник
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Синовиальная киста — заболевание, при котором наблюдается заполнение жидкостью полости, соединенной с тканью сустава. При этом диагностируется киста, возникающая при травмах, воспалении, дегенеративных патологиях.
Сустав бедра — наиболее сложная конструкция всего туловища человека. Область бедра — суставной комплекс, оснащенный несколькими осями.
В случае кисты тазобедренного сустава (медиального мыщелка, такой зоны, как мениск) можно отметить отсутствие внешних симптомов и болевых проявлений. Но отличие с синовиальными кистами иных областей состоит в том, что патология тазобедренного сустава (медиального мыщелка, такой зоны, как мениск) сопровождается более ранними проявлениями боли. Многие больные жалуются на симптомы онемения, дискомфорта и утраты чувствительности бедра.
Причины, способствующие возникновению заболевания тазобедренного сустава (медиального мыщелка, такой зоны, как мениск), заключаются в дегенеративных и воспалительных процессах организма.
Диагностика патологии тазобедренного сустава (медиального мыщелка, такой зоны, как мениск) заключается в проведении исследований: рентгенографическое обследование и МРТ. Лечить кисту тазобедренного сустава (медиального мыщелка) должен только врач.
Нередко киста возникает в результате такой патологии, как артрозо-артрит. Заболевание артрозо-артрит характеризуется истончением хрящевой ткани, причем, наблюдается суженный суставной просвет. Зачастую артрозо-артрит сопровождается развитием таких процессов, как костные разрастания.
Основополагающим фактором, при котором артрозо-артрит сопровождается таким новообразованием, является воспалительный процесс в области бедра. При этом заболевание артрозо-артрит характеризуется болевым синдромом и ограничением движений в тазобедренном отделе.
Чтобы предотвратить образование кисты, нужно своевременно лечить артрозо-артрит. Методов лечения много: от медикаментозных до оперативных.
Патология голеностопного сустава — нечастое явление в медицине. Как и в случае болезни в ином отделе, киста голеностопного сустава наполнена жидкостью. Размер может достигать 10 см.
При травме кисты голеностопного отдела может наблюдаться ее увеличение, что впоследствии приведет к воспалительному процессу и усилению болевого синдрома. Для предотвращения травмы кисты голеностопного сустава нужно своевременно обращаться к врачу при выявлении каких-либо новообразований.
Усиление боли приходится на осуществление нагрузок голеностопного отдела. При покое данного отдела боль не наблюдается. В случае большой кисты болевой синдром возникает даже в состоянии покоя.
Врач может назначить лечение патологии в данном отделе, консервативное или хирургическое. Специалист при консервативном лечении проводит откачивание жидкости.
После того, как врач жидкость откачал из полости, проводят введение медикаментов и перевязывание области. Нога укрепляется с помощью фиксатора, который нельзя снимать на протяжении недели. Консервативное лечение также включает физиотерапию, проведение аппликаций.
Хирургическое лечение означает иссечение новообразования. В этом случае возникновение рецидивов имеет малый процент.
Патология лучезапястного отдела (левого или правого) развивается неожиданно и стремительно. Но таковое стремительное разрастание наблюдается не во всех случаях. Иногда киста растет долго.
Первые симптомы возникновения патологии лучезапястного отдела — выпуклая форма и синдром боли. Проявления боли и дискомфорта, как правило, имеют ноющий характер. Усиление боли при заболевании лучезапястного отдела происходит в момент нажатия на пораженную зону.
Стоит отметить, что болезнь лучезапястного отдела является опасной. Но также следует обратить внимание на то, что патология не вызывает развитие злокачественной опухоли, а именно рака. Вызвать болезнь лучезапястного отдела можно путем травмирования и нагрузок на отдел.
К разновидностям можно отнести бытовые травмы, производственные травмы, регулярность больших нагрузок на руку, частое травмирование, осложнение после операции на суставе руки. При истончении суставной капсулы на руке возникают дегенеративные изменения. Слабое место суставной оболочки образует в себе грыжу.
Для остановки роста новообразования лучезапястного отдела и наполнения жидкостью производят ограничение движений в суставе. В ходе такого метода лечения, как раздавливание, происходит разрушение шарика, вытекание жидкости и, как следствие, устранение кисты.
Но стоит учесть, что почти в 100% проведения такой процедуры можно отметить рецидив патологии лучезапястного отдела. Это происходит за счет того, что наблюдается быстрое срастание краев опухоли, причем, возникает новое скопление жидкости. На сегодняшний день такое устранение новообразования не приветствуется.
Иным, не менее действенным методом лечения болезни лучезапястного отдела выступает проведение пункции, которая рекомендована на раннем этапе прогрессирования патологии. Как правило, проведение пункции наблюдается в том случае, если размер новообразования не более одного сантиметра.
Синовиальная (параартикулярная) киста позвоночника сопровождается синдромом боли в большинстве случаев. Симптомы боли возникают за счет сдавливания структур спинномозгового канала.
Синдром боли является режущим и труднокупируемым. Наиболее эффективной для купирования боли выступает лишь блокада. Стоит отметить различную локализацию болевого синдрома: от местного проявления до иррадиации в нижнюю конечность и промежность.
Также признаками патологии позвоночника выступают: хромота, нарушенная походка. Синовиальная киста позвоночника может сопровождаться параличем, парезом, парестезией, гиперпатией, отсутствием тонуса и рефлексов. Можно отметить также отсутствие чувствительности в конечностях.
Патология позвоночного отдела характеризуется односторонним проявлением. Это наблюдается за счет сдавливания проводящих нервных путей или только с левой стороны, или только с правой. Если размер образования большой, можно отметить полное сдавливание спинного мозга, что приводит к нарушенному функционированию органов малого таза.
Лечение без проведения оперативного вмешательства, иными методами является эффективным менее, чем в половине случаев. Консервативное лечение заключается в следующем:
- запрет на физические нагрузки;
- постельный режим;
- прием противовоспалительных средств;
- физиолечение.
Киста коленного отдела (подколенной ямки или мыщелка) сопровождается такими симптомами:
- отечностью пораженного места;
- онемением коленного сустава (подколенной ямки);
- болью при движениях;
- опухолевидным образованием.
При запущенности кисты коленного сустава (подколенной ямки или мыщелка), когда наблюдается несвоевременное лечение, можно достичь полной неподвижности области.
К осложнениям кисты коленного отдела можно отнести диагностирование тромбоза и варикоза. При возникновении боли коленного отдела (подколенной ямки), наличии онемения можно говорить о начале процесса нарушения. Диагностика (лечение) образования коленного сустава на первой стадии течения сложная, ведь патология похожа на проявления иной патологии.
В некоторых случаях киста коленного сустава (подколенной ямки или мыщелка) возникает у здорового человека. В основном опухоль коленного сустава появляется в детском возрасте. Диагностировать такое образование можно с помощью УЗИ и МРТ.
В качестве профилактики болезни коленного отдела (подколенной ямки) можно назвать физические упражнения. Но также стоит учесть, что выполнение излишних нагрузок — одна из первопричин патологии. Также можно усугубить здоровье и вызвать болезнь коленного сустава (подколенной ямки) при самолечении.
Патология коленного отдела (подколенной ямки или мыщелка) — та же грыжа. В медицине наблюдается неполное изучение патологии коленного сустава. Именно поэтому врачи придерживаются мнения, что излечить ее стоит только путем операции, без возможности развития осложнений. Лечение заболевания любого отдела должно производиться только врачом!
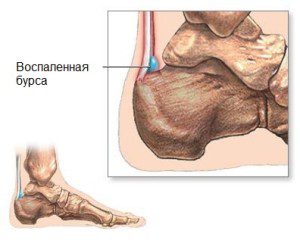
Для того чтобы наш сустав служил нам долго и не изнашивался излишне быстро, он окружен специальной сумкой, бурсой. В этой сумке скапливается жидкость, которая, подобно маслу, смазывает суставные поверхности, тем самым предотвращая их излишнее трение.
Но бывают случаи, когда эта сумка воспаляется, отчего увеличивается скопление жидкости в локтевом суставе. Её становиться так много, что она начинает мешать движению. Воспаление бурсы, называется бурситом. Локтевое сочленение в особенной степени подвержен данному недугу, так как он окружен 3 синовиальными сумками.
Чаще всего развитие бурсита провоцирует травма. Любой удар, пришедшийся на кончик локтя, может спровоцировать воспаление бурсы. Помимо этого, длительное давление на локоть может стать причиной скопления жидкости в локтевом суставе. Но нельзя исключать и третью возможность – инфекцию.
Зараза может добраться до синовиальной сумки через обычную ссадину или царапину. Исходя из специфики факторов, провоцирующих заболевания, можно очертить круг лиц, находящихся в зоне риска:
Заболевание можно классифицировать по характеру его течения:
А также исходя из того, в каком состоянии находиться синовиальная жидкость в воспаленной сумке:
- если инфекции нет – это серозный;
- если есть частички крови – геморрагический;
- если есть следы инфекции – гнойный.
При этом не исключено что, к примеру, серозный вид, со временем может стать гнойным. Инфекция может попасть в полость через лимфу.
Скапливаясь, жидкость в локтевом суставе провоцирует отек. Первое время отек безболезненный и не тревожит пациента. Но впоследствии, когда болезнь прогрессирует, наблюдается покраснение кожи, болевые ощущения при движении и повышение местной температуры. Если вовремя не принять меры, то все это может вылиться в высокую температуру, озноб и серьезное недомогание.
Врач с легкостью определит бурсит, очень редко бывают случаи, когда для постановки более точного диагноза используют пункцию бурсы. Единственная сложность – не спутать его со схожими заболеваниями вроде артрита. Впрочем, их можно различить по одному признаку, при бурсите подвижность сочленения сохраняется.
Чаще всего накопление жидкости в локтевом суставе лечиться при помощи медикаментозной терапии и физиотерапевтических методов. Сначала снимают воспаление с помощью ибупрофена и его аналогов, после чего прописывают пациенту курс антибиотиков (они подбираются индивидуально). Если воспаление обширное, могут использовать глюкокортикостеройды, вводя их прямо в полость бурсы. После чего направляют пациента на физиотерапию, назначая тепловые процедуры. Мои пациенты пользуются проверенным средством, благодаря которому можно избавится от болей за 2 недели без особых усилий.
Если произошло гнойное воспаление, или мы имеем дело с хроническим бурситом, врачи могут применить оперативные методы.
В течение жизни определённой части людей приходится столкнуться с таким заболеванием, как гигрома стопы. В простом понимании это понятие является достаточно широким, включая в себя любые полостные образования, заполненные прозрачным содержимым. Они могут локализоваться на любой части стопы, хотя всё же имеют излюбленные места возникновения – в области первого и пятого пальца на тыльной поверхности.
Нередко образование гигромы стопы отмечается и в области передней поверхности и лодыжек голеностопного сустава, а также ахиллова сухожилия. В этом случае происхождение заболевания немного другое – оно связано с воспалительным поражением оболочек сочленения. Хотя название и признаки похожи на описанную прежде патологию, тактика лечения в каждом случае будет сильно различаться.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Актуальность проблеме также добавляет то, что она практически всегда встречается среди женщин. Именно ношению неудобной или тесной обуви придаётся основное значение в развитии болезни. Без устранения провоцирующего фактора гигрома на стопе может возникать вновь даже на фоне самого успешного лечения. Поэтому большое внимание всегда уделяется именно вопросу профилактики заболевания.
Что такое гигрома? В этот достаточно широкий термин характеризует формирование в мягких тканях ограниченной полости, содержащей внутри скопление серозной жидкости. В зависимости от локализации, заболевание может протекать по двум основным вариантам:
- Основную массу составляет поверхностная форма патологии, которая формируется в области тыльной и боковой части (а также на пальцах) стопы. При этом на коже сначала образуется небольшая шишка, стенка которой по мере роста постепенно истончается. При достижении значительных размеров поверхностная гигрома стопы может вскрываться, после чего из дефекта начинает выделяться желеобразная прозрачная или желтоватая масса.
- Реже наблюдается глубокий вариант болезни – синовиальная киста, которая формируется в области голеностопного сустава. В этом случае причиной болезни является хронический бурсит или тендовагинит, приводящий к накоплению в области оболочек сочленения жидкости. Если такое состояние не лечить, то вокруг гигромы голеностопа постепенно образуется плотная капсула.
Особенностью заболевания является его склонность к рецидивирующему течению – через некоторое время после лечения образование может появиться на прежнем или новом месте.
В основе обеих форм болезни лежит единственный патологический процесс – это асептическое воспаление. Его возникновение и течение связано с хронической травмой, приводящей к постоянному повреждению тканей на каком-либо участке стопы. При поверхностной форме оно происходит следующим образом:
- В области тыльной поверхности и пальцев костные выступы находятся в тесном контакте с окружающими мягкими тканями.
- Когда давление на эти образования становится двусторонним – при ношении тесной обуви, то наблюдается непрерывное их повреждение.
- Причём важно именно отсутствие трения – иначе вместо гигромы стопы развивается обычная мозоль.
- Хроническая травма приводит к запуску вялого воспалительного процесса, который со временем приводит к локальному скоплению жидкости в форме шишки.
Глубокая гигрома стопы формируется похожим образом, но только с вовлечением в патологический процесс структур, имеющих синовиальную оболочку. Её способность образовывать жидкость играет важную роль в развитии патологии:
- Болезнь поражает только те участки голеностопного сочленения, на которых имеются изолированные суставные сумки (бурсы) или сухожильные влагалища.
- Неправильная или чрезмерная нагрузка вызывает их повреждение, после чего запускается асептическое воспаление.
- Синовиальная оболочка в норме выделяет небольшое количество жидкости-смазки, а при воспалительном процессе оно значительно увеличивается.
- Если повреждение имеет постоянный или повторяющийся характер, то изменения приобретают стойкий характер.
- Постепенно вокруг скопления жидкости формируется плотная капсула, которая препятствует её рассасыванию. В области сустава появляется небольшое эластичное и подвижное образование, нередко связанное с сухожилием.
Глубокая гигрома на ноге может подвергаться прямому или спонтанному инфицированию, после чего наблюдается её нагноение и формирование абсцесса.
Пациенту необходимо понять, что профилактические мероприятия требуется провести ещё до начала специфической помощи. Они позволят сократить сроки самого лечения, а также предотвратят рецидив болезни в ближайшем будущем. При этом рекомендации касаются не только правильного подбора обуви:
- Если имеется лишний вес, то требуется приложить все усилия для его снижения. Повышенная масса тела обусловливает увеличение давления, которое приходится на ткани стопы.
- Необходимо полностью исключить ношение туфель на каблуке, а также с узкой передней частью. Но гигрома стопы появляется не только от тесной обуви, но и от слишком свободной – например, тапочек или сандалий.
- Рекомендуется регулярно носить плотные носки из натуральных материалов, которые обеспечат дополнительную защиту и амортизацию при ходьбе.
- Нужно соблюдать правила гигиены ног – ежедневно мыть стопы прохладной водой с мылом, менять носки. Также следует обрабатывать антисептиком любые потёртости или мозоли, сразу же меняя обувь при их возникновении.
На ранних стадиях поверхностная гигрома стопы хорошо лечится с помощью традиционных методов, позволяющих подавить механизмы хронического воспаления.
Обычно стандартная терапия включает в себя различные процедуры физиотерапии, которые обеспечивают быстрое уменьшение образования. В редких случаях назначаются лекарства или местные средства, позволяющие уменьшить неприятные симптомы:
- На первом этапе лечения всегда применяются прогревающие методы, укоряющие процессы обмена в области гигромы. Для этого обычно используются аппликации парафина или озокерита, в редких случаях – лазер.
- Дополнительно назначаются местные противовоспалительные средства в форме геля – Кеторол, Вольтарен, Найз. Их регулярное нанесение позволяет устранить вялое воспаление, которое является причиной прогрессирования болезни.
- Через несколько дней на область выпячивания необходимо начать наносить подсушивающие средства, обеспечивающие постепенное удаление жидкости. К ним относятся салициловая и цинковая мазь – они также стимулируют процессы отторжения повреждённых тканей.
- После достижения положительного эффекта поражённую область регулярно обрабатывается лекарствами, ускоряющими регенерацию. К ним относятся средства Пантенол, Метилурацил или Актовегин, выпускаемые в различных местных формах.
Даже после заживления рекомендуется длительное время закрывать этот участок с помощью небольшой мягкой повязки.
Когда гигрома на пальце ноги или поверхности стопы достигает значительных размеров, или причиняет дискомфорт, то требуется её радикальное устранение. В медицинской практике для этого применяются следующие методы:
- Первый способ подразумевает простую пункцию образования, и удаления с помощью шприца его содержимого. Его применение оправдано только при небольшой длительности заболевания, так как со временем жидкость приобретает желеобразную консистенцию, и не удаляется через иглу.
- Второй метод показан при имеющейся крупной и напряженной гигроме стопы – лечение в таком случае подразумевает проведение малой операции для её вскрытия и иссечения. После проведения местной анестезии, по краю образования выполняется небольшой разрез. Через него удаляется внутреннее содержимое пузыря, после чего оболочка также полностью удаляется. Образовавшуюся ранку обрабатывают антисептиками, и закрывают повязкой.
После хирургического устранения патологического выпячивания проводятся некоторые мероприятия консервативной терапии, обеспечивающие быстрое заживление дефекта.
Так как в основе этой формы заболевания лежит хроническая травма связок голеностопного сустава, то профилактика её развития будет частью лечебных мероприятий. Для подавления воспалительного процесса больным нужно соблюдать простые рекомендации:
- Необходимо носить закрытую обувь только с высокой шнуровкой и без каблука, чтобы обеспечить разгрузку связочного аппарата с одновременной поддержкой самого сустава.
- Если такой возможности нет, то нужно приобрести ортез или бандаж для голеностопного сочленения, который будет частично разгружать поражённый участок.
- При ходьбе дома требуется фиксировать сустав с помощью повязки из эластичного бинта, которая дополнительно создаёт прогревающее действие.
- Требуется регулярно заниматься гимнастикой с постепенным увеличением продолжительности нагрузки. Это не только ускорит процессы восстановления в оболочках сустава, но и предотвратит формирование в них необратимых изменений.
Если глубокая гигрома возникла однократно, то риск её повторного развития значительно повышается, что связано с сохранением остаточных деформаций в области синовиальных сумок и влагалищ.
Обойтись без хирургического вмешательства можно только в одном случае – при небольшой длительности болезни и отсутствии выраженных жалоб. Медикаментозная и вспомогательная терапия при этом уже имеет чёткий противовоспалительный характер:
- На первом этапе пациент проходит курс уколов и таблеток, которые позволяют эффективно подавить хроническое воспаление. Обычно для этого используются эффективные средства – Диклофенак, Кетопрофен, Индометацин.
- Дополнительно аналогичные препараты применяются в местных формах, которые наносятся на область гигромы.
- Через некоторое время к лечению добавляются процедуры физиотерапии – лазер или магнит на область сустава, электрофорез с обезболивающими средствами, аппликации парафина или озокерита.
Терапия продолжается несколько недель, в течение которых непрерывно оценивается динамика заболевания. Если стандартные противовоспалительные лекарства недостаточно эффективны, то последним консервативным вариантом будет инъекция Дипроспана в область образования.
Так как глубокие гигромы обычно связаны с полостью сустава либо сухожильного влагалища, то их опорожнение с помощью пункции всегда будет неэффективным. Поэтому для полноценного удаления применяются лишь операции, подразумевающие полное иссечение их полости:
- При небольшом размере патологического образования проводится местная анестезия. Если же гигрома крупных размеров, а также расположена достаточно глубоко, то выполняется внутривенный наркоз.
- На коже делается небольшой линейный разрез, через который врач достигает верхушки патологического выпячивания.
- Его постепенно выделяют из окружающих тканей, выводя по мере освобождения через операционную рану.
- Цель вмешательства – найти шейку образования, которой оно сообщается с остальной синовиальной оболочкой. Когда она выделена, то доктор производит её перевязку, разобщая полости между собой.
Итогом операции является отсечение патологического образования, после чего выполняется зашивание раны с оставлением дренажа для удаления остаточного отделяемого. После непродолжительной иммобилизации наступает период восстановления, в течение которого пациент укрепляет связки голеностопного сустава.
источник
Гигрома (синовиальная киста, ганглий) запястья, кисти, руки, стопы, колена и др. – причины, виды и симптомы, диагностика и методы лечения (удаление), цена операции, отзывы, фото
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
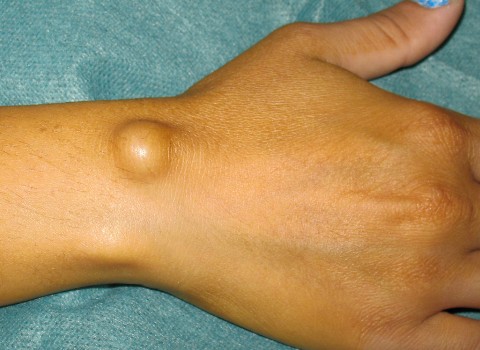
Гигрома (ганглий) представляет собой кисту, всегда располагающуюся в области суставов и образованную плотной закрытой капсулой, заполненной жидким содержимым. Иными словами, гигрома – это мешок с жидкостью, который медицинским языком называется скоплением жидкости серозно-слизистого или серозно-фибринозного характера внутри плотной сумки. Кисты также называют опухолевидными или опухолеподобными образованиями, поскольку внешне они похожи на доброкачественные опухоли, но на самом деле имеют совершенно другие свойства и анатомическую структуру.
Сумка гигромы может состоять из участка выпятившейся синовиальной оболочки сустава или из соединительной ткани, образовавшейся из влагалища сухожилия, укрепляющего сустав. Это означает, что гигрома всегда образуется в непосредственной близости от сустава и представляет собой органоспецифическую кисту, которая не встречается в каких-либо других органах или тканях. Внутри сумки скапливается жидкость, содержащая белки, слизь, фибрин и некоторые другие компоненты. В зависимости от того, какие компоненты преобладают в жидкости, заполняющей сумку гигромы, она может иметь различную консистенцию – от жидкой до киселеобразной.
В развитии гигромы большую роль играет воспаление суставной сумки или ее частей (бурсит, синовит и др.), а также травматизация и растяжение сухожилий, фиксирующих и удерживающих различные мышцы в области сустава. Именно воспаление или растяжение анатомических структур, относящихся к суставу, вызывает локальное нарушение их свойств с формированием выпячивания, которое образует капсулу гигромы. Постепенно эта капсула заполняется жидкостью, которая пропитывается из окружающих тканей или продуцируется клетками внутренней части капсулы, и формируется гигрома.
Гигрома имеет вид округлого плотного шарика, который можно немного сместить в сторону под кожей. Наощупь киста имеет эластичную структуру. Кожа над гигромой имеет неизменный рисунок, но, как правило, утолщенная и шелушащаяся. Если гигрома небольшая, то кожа над ней часто бывает совершенно нормальной.
По анатомической структуре гигрома представляет собой кисту, образованную из синовиальной сумки сустава или из влагалища сухожилия, при помощи которого мышцы прикрепляются к костям в области суставов. То есть, гигрома формируется из тканей, находящихся либо в структуре сустава, либо в непосредственной близости от него. Именно этим объясняется то, что данные кисты всегда локализуются в области суставов.
Гигрома может образовываться двумя основными способами. Первый возможный механизм формирования гигромы заключается в следующем – в плотной фиброзной капсуле сустава, изолирующей его от окружающих тканей, образуется трещина или маленький разрыв. Через образовавшееся отверстие начинает выпячиваться синовиальная оболочка, покрывающая плотную фиброзную капсулу изнутри. Когда через трещинку в фиброзной капсуле сустава выпятится достаточно большая часть синовиальной оболочки, образуется свободная полость, которая постепенно заполнится жидкостью. Как правило, жидкость поступает из сустава. Когда все выпячивание заполнится жидкостью, гигрома окажется полностью сформировавшейся и станет выбухать под кожей в виде округлого плотного шарика в области сустава. Подобные гигромы называются синовиальными кистами и формируются рядом с крупными суставами, такими, как коленный, локтевой и др.
Второй механизм образования гигром связан с образованием капсулы из соединительной ткани, имеющейся на костях в непосредственной близости от суставов. Дело в том, что мышцы прикрепляются к костям при помощи сухожилий. Причем каждое сухожилие в области непосредственного соединения с костью имеет влагалище, образованное соединительной тканью. Именно эти соединительнотканные влагалища сухожилий являются субстратом для образования кистозной полости гигромы.
Влагалища сухожилий могут травмироваться, воспаляться и разрушаться, вследствие чего появляются свободные кусочки соединительной ткани. Данные кусочки формируют полость, в которую проникает жидкость из кровеносных и лимфатических сосудов. Также жидкость продуцируется некоторыми клетками, выстилающими внутреннюю поверхность кистозной полости. Когда полость оказывается полностью заполнена жидкостью, появляется сформировавшаяся гигрома. Такие разновидности гигром называются миксоидными кистами и формируются в области мелких суставов, таких, как запястный, межфаланговые и т.д.
Таким образом, имеется две разновидности гигром – миксоидные и синовиальные. Однако они отличаются друг от друга только механизмом формирования и локализацией, а принципы лечения и клинические симптомы у кист обоих разновидностей одинаковые. А поскольку синовиальная оболочка и влагалища сухожилий имеются в области каждого сустава, то и гигромы могут локализоваться рядом с любым суставом. Однако чаще всего кисты образуются на тыльной поверхности запястного сустава.
Внутри кистозной полости гигромы находится жидкость, содержащая белки, фибрин и слизь. В некоторых случаях в жидкости гигромы имеется примесь крови. По мере существования кисты ее содержимое становится все более густым, поскольку объем воды остается прежним, а количество белка, фибрина и слизи увеличивается. Поэтому мелкие гигромы, как правило, содержат внутри густую киселеобразную массу, а относительно крупные – желтоватую жидкость с примесью крови, нитей фибрина, кристаллов холестерина и так называемых рисовых тел.
Гигромы могут образовываться у людей любого возраста, в том числе у детей и пожилых людей. Однако наиболее часто данные кисты формируются у людей 20 – 30 лет. Причем женщины имеют большую склонность к гигромам по сравнению с мужчинам.
Гигромы не опасны, поскольку никогда не озлокачествляются и не превращаются в раковую опухоль. Если кто-либо столкнулся с озлокачествлением гигромы, то это означает, что ему неверно поставили диагноз и на самом деле имела место совершенно другая опухоль.
Поскольку гигрома не опасна, ее можно не трогать при условии, что она не доставляет беспокойства. Однако киста часто провоцирует болевой синдром из-за сдавления окружающих тканей, а также уменьшает свободу движений в суставе. В этих случаях рекомендуется удалить гигрому.
Гигрома на запястье.
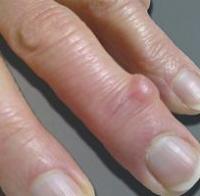
Гигрома в области межфалангового сустава большого пальца руки.
Точные причины появления гигром не установлены, поэтому имеется несколько теорий, каждая из которых объясняет только какой-либо один аспект и не охватывает другие нюансы, связанные с процессом формирования кист. Данные теории интересны врачам и исследователям, но в практической медицине они почти не используются.
Для практикующих врачей большее значение имеет знание ряда факторов, которые могут способствовать формированию гигром. К таким факторам относят хронические воспалительные заболевания тканей суставной сумки сухожильных влагалищ мышц, такие как:
- Бурсит;
- Тендовагинит;
- Тендинит.
При длительных вялотекущих перечисленных воспалительных заболеваниях происходит формирование оболочки кисты, которая постепенно заполняется жидкостью, пропотевающей из многочисленных мелких кровеносных сосудов. В результате капсула заполняется и формируется гигрома.
Кроме того, предрасполагающим фактором гигром является частое и длительное травмирование, сдавление и перенапряжение какого-либо сустава или тканей вокруг него. Данный фактор является ведущим в образовании гигром у людей, работа которых связана с частыми травмами, сдавлениями или перенапряжениями сустава (например, машинистки, пианистки, повара, прачки и др.).
Гигрома лучезапястного сустава очень часто образуется у женщин после родов, поскольку они начинают поднимать ребенка, просунув свои ладошки ему в подмышечные впадины, что приводит к сильному напряжению запястья. Кроме того, гигромы на суставах стопы часто формируются у мужчин и женщин при ношении тесной и давящей обуви.
Отдельно стоит отметить в качестве предрасполагающего фактора для образования гигром любые перенесенные операции на суставах.
Вне зависимости от локализации все гигромы характеризуются спектром однотипных клинических проявлений, которые могут иметь различные нюансы при локализации кисты в области того или иного сустава.
Клинические проявления в основном определяются размерами гигромы. Причем для гигром характерна следующая закономерность – чем больше киста, тем сильнее выражены симптомы и тем разнообразнее жалобы человека.
Небольшие гигромы не доставляют человеку каких-либо неудобств и не проявляются клиническими симптомами. Основная жалоба людей при небольших кистах – это их неэстетический вид. Однако по мере увеличения гигромы она начинает сдавливать окружающие ткани, нервы и сосуды, что проявляется постоянно присутствующей тупой болью тянуще-ноющего характера. Боли усиливают при напряжении сустава, в области которого находится гигрома. Например, если киста расположена в области лучезапястного сустава, то боли будут усиливаться при помешивании чего-либо в емкости (например, сахара в чае, крема для торта в миске и т.д.), подъеме тяжелых предметов и т.д. Если же гигрома находится в области коленного сустава, то боли будут усиливаться при ходьбе, длительном стоянии, беге и т.д.
Если гигрома сильно сдавливает сосуды и нервы, то у человека появится нарушение чувствительности и подвижности на участках тела, расположенных дальше пораженного сустава. Например, если гигрома локализована на запястье, то чувствительность и подвижность нарушится у всей кисти и т.д. Нарушения чувствительности могут быть двух видов:
1. Гиперестезия (повышенная чувствительность кожи, при которой даже легкие прикосновения кажутся неприятными, болезненными и т.д.).
2. Парестезии (ощущение бегания мурашек, онемения кожи и др.).
Помимо нарушений чувствительности, большая гигрома может вызывать постоянные невралгические боли из-за сдавления нерва, а также венозный застой и ухудшение микроциркуляции крови в областях, расположенных дальше пораженного сустава. Нарушение микроциркуляции и венозный застой приводят к постоянной бледности и холодности кожи.
Внешне гигрома любой локализации выглядит, как округлая выпуклость, покрытая кожей. Если в полной темноте прицельно посветить на кисту фонариком, то можно разглядеть, что она является полупрозрачным пузырем, наполненным какой-то жидкостью.
Кожа над гигромами обычно имеет неизменный рисунок, но становится более тонкой и окрашенной в относительно темные оттенки. Если область сустава у человека подвергается сдавлению и травматизации, то кожа над гигромой может быть утолщенной и шероховатой, или даже шелушащейся. При ощупывании кожа над гигромой подвижная и достаточно мягкая, поэтому ее легко можно сдвинуть с кисты в сторону. Если киста воспаляется, то кожа над ней становится красной и отечной, и даже легкое надавливание на образование вызывает боль.
Сама гигрома безболезненна и довольно подвижная при ощупывании, поскольку ее можно немного сдвинуть в любую сторону. Поверхность образования гладкая, а консистенция мягко- или плотноэластическая. При легком постукивании по одной стороне гигромы можно обнаружить флюктуацию. Для этого палец кладут на поверхность гигромы с одной стороны, а с другой по стенке кисты наносят легкие удары. При этом имеющаяся в кисте жидкость ударяется о противоположную стенку, а палец, положенный на ее поверхность, ощущает это движение.
Формируется от длительных и постоянных физических нагрузок на сустав при монотонной работе, например, у швей, вышивальщиц, машинисток и т.д. Также гигрома запястья может образоваться в результате недолеченной травмы.
Вначале киста никак не проявляется клинически, но через некоторое время из-за сдавления нервов и сосудов могут появиться боли, особенно сильные в большом пальце, и трудности в функционировании руки, например, плохое сгибание пальцев, невозможность выполнить точное движение и т.д.

Гигрома данной локализации имеет небольшой размер (не более 2 см в диаметре), очень высокую плотность и напряженность стенок, а также практически неподвижна. Гигрома кисти клинически не проявляется никак, поскольку очень редко сдавливает сосуды и нервы.
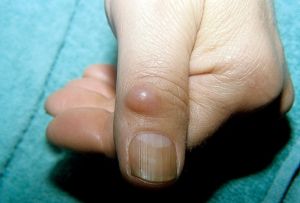
Гигрома ладонной поверхности пальцев крупная, может распространяться на две фаланги. Из-за больших размеров образование часто сдавливает нервы, что провоцирует сильные боли, похожие на невралгию.
Очень редко гигрома образуется в области соединения пальца с ладонью. В этом случае образование очень маленькое (максимум 3 – 4 мм в диаметре) и болезненное даже при легком надавливании.
Гигрома на руке может располагаться в области запястья или локтевого сустава, а также на тыльной стороне кисти, на ладони и на пальцах. Характеристика гигром запястья, пальцев и кисти представлена в разделах выше, поэтому рассмотрим только образование, локализованное в области локтевого сустава.
Гигрома локтевого сустава обычно возникает вследствие травмы и имеет небольшие размеры. Однако ввиду того, что в области локтя мало мягких тканей, даже небольшая гигрома может сдавливать нервы и сосуды, что вызывает длительные ноющие тупые боли, а также нарушение чувствительности и движений во всей руке ниже локтевого сустава.
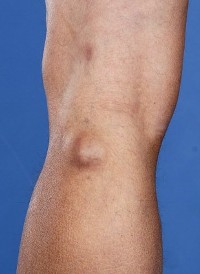
Размер гигром коленного сустава довольно большой – до 8 – 10 см в диаметре. При надавливании на поверхность кисты, она размягчается, поскольку жидкость уходит в полость коленного сустава. Однако через некоторое время гигрома вновь становится напряженной и плотной, поскольку жидкость возвращается.
Гигрома колена мешает нормальному выполнению движений, сгибанию и разгибанию ноги. Кроме того, образование сдавливает нервы, что вызывает слабость и боли в мышцах голени, а также побледнение кожного покрова ниже колена и ощущение бегания мурашек.
Лечение гигромы может производится при помощи консервативных и хирургических методов. К хирургическим методам относится операция, в ходе которой производится удаление капсулы и иссечение патологически измененных тканей, окружающих гигрому.
К консервативным методам терапии гигромы относят следующие:
- Пункция гигромы с отсасыванием жидкости;
- Раздавливание гигромы;
- Лазерное испарение гигромы;
- Физиотерапевтическое лечение;
- Лечение гигромы мазью с прополисом;
- Народные методы лечения.
Следует отметить, что единственными методами терапии, гарантирующими полное излечение гигромы с отсутствием рецидивов в будущем, являются лазерное испарение и хирургическая операция, в ходе которых удаляются новообразование вместе с капсулой, а поврежденные окружающие ткани иссекаются. Такое радикальное удаление гигромы с капсулой в сочетании с иссечением пораженных окружающих тканей гарантирует то, что больше в этой области она не образуется в течение очень длительного промежутка времени.
Все остальные консервативные методики лечения гигром обеспечивают временное излечение, поскольку после непродолжительного периода отсутствия гигрома появляется снова. Однако консервативные методы лечения позволяют уменьшить боли и обеспечить нормальную двигательную активность и чувствительность пораженного сустава, поэтому вполне могут использоваться в качестве симптоматической терапии.
В настоящее время врачи полагают, что обязательно следует хирургически удалять гигрому, если она быстро растет, вызывает боль или сдавливает нервы и сосуды, мешая нормальному выполнению движений и нарушая чувствительность и кровообращение в тканях. Если же киста не болит, не увеличивается в размерах, не ограничивает движений и не нарушает чувствительность, то ее хирургическое удаление производится только по желанию человека в основном для устранения косметического дефекта. В таких ситуациях гигрому вполне можно оставить в покое, просто наблюдая за образованием и применяя различные консервативные методы терапии, направленные на временное облегчение состояния.
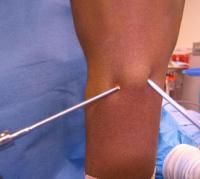
Операция по удалению гигромы в обязательном порядке производится при наличии у человека следующих состояний, считающихся абсолютными показаниями:
- Боли в покое или при обычных движениях;
- Резкое ограничение объема движений в суставе;
- Быстрый рост гигромы;
- Малоэстетичный вид.
Операция производится при помощи обычной или артроскопической техники. Обычная техника проведения операции подразумевает разрез кожи над гигромой с последующим разведением краев раны в стороны и удержанием их в таком положении. После этого щипцами захватывается верхняя часть капсулы гигромы и удерживается, пока браншами ножниц отрезается от окружающих тканей вся остальная киста. Когда киста будет полностью отрезана от окружающих тканей, ее вытягивают наружу, края раны сопоставляют и накладывают швы. Швы снимают через 7 – 10 дней после операции.
Артроскопическая техника выполнения операции подразумевает введение через маленький прокол специальных манипуляторов, имеющих вид длинных и тонких трубок. Одним манипулятором врач удерживает инструменты и вылущивает кисту, отрезая ее от окружающих тканей точно так же, как в ходе обычной операции, а к другому прикреплена камера и источник света, которые обеспечивают передачу изображения на экран. Именно на этом экране врач видит все, что он делает.
Артроскопия является щадящей и малотравматичной операцией по сравнению с обычной. Поэтому если есть возможность, то лучше всего удалить гигрому именно артроскопически.
Удаление гигромы лазером представляет собой современный, малотравматичный метод радикального лечения, обеспечивающий такой же эффект, как хирургическая операция. Лазерное удаление гигромы производится с использованием местного обезболивания, чтобы полностью исключить какие-либо неприятные ощущения во время манипуляции.
Суть лазерного удаления гигромы заключается в рассечении кожи над кистой лучом лазера и обеспечении доступа непосредственно к капсуле новообразования. После этого хирург захватывает капсулу щипцами и немного вытягивает ее вверх. Затем лазерным лучом отрезает капсулу кисты от тканей, после чего стягивает края раны и накладывает швы. Лазер рассекает кожу и мягкие ткани бескровно, благодаря чему достигается минимизация травмирования, вследствие чего заживление происходит гораздо быстрее, чем после обычной операции.
После лазерного удаления гигромы на сустав обязательно накладывается стерильная повязка. Кроме того, на 2 – 3 дня сустав фиксируется брейсовой или гипсовой повязкой, которая обеспечивает максимально благоприятные условия для заживления тканей и восстановления их структуры, что позволяет снизить риск рецидивов и осложнений до минимума.
Лазерное удаление гигромы является косметическим, поскольку на коже остается практически незаметный шрам, который гораздо эстетичнее, чем таковой после обычной операции.
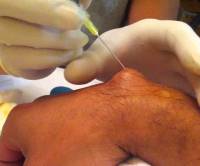
Метод так называемого раздавливания гигромы не рекомендуется применять, поскольку, во-первых, он очень болезненный, а во-вторых, приводит к повторному формированию кисты гораздо больших размеров. Суть раздавливания заключается в сильном давлении, оказываемом на кисту, в результате применения которого ее оболочка лопается, и жидкость растекается по тканям. Однако через некоторое время из кусков оболочки вновь формируется новая полноценная капсула, которая заполняется жидкостью и, соответственно, гигрома появляется опять.
Физиотерапевтические методы используются для уменьшения выраженности воспалительных процессов в гигроме, для купирования болей и для нивелирования эффектов сдавления расположенных рядом тканей. Наиболее эффективны следующие физиотерапевтические методики:
- УВЧ – улучшает микроциркуляцию крови и процессы регенерации тканей, а также купирует воспаление. Рекомендуется делать по 1 процедуре в сутки длительностью 10 – 12 минут в течение 8 – 10 дней.
- Ультразвук – расслабляет мышцы, улучшает микроциркуляцию, насыщает ткани кислородом и уменьшает выраженность воспаления. Рекомендуется делать по 1 процедуре в сутки длительностью 10 минут в течение 8 – 10 дней.
- Магнитотерапия – уменьшает выраженность воспаления. Рекомендуется делать по 1 процедуре в сутки длительностью 10 – 15 минут в течение 10 дней.
- Парафиновые обертывания – уменьшают выраженность воспаления, купируют боли, снимают отек. Рекомендуется делать по 1 процедуре в сутки длительностью 20 минут в течение 10 дней.
В течение всего курса физиотерапии следует накладывать на гигрому тугую повязку, а также ограничивать движения и физические нагрузки на пораженный сустав. При выполнении данных рекомендаций щадящего режима гигрома на некоторое время перестанет болеть, и исчезнут проявления сдавления нервов и сосудов.
Другим довольно эффективным методом консервативного лечения гигромы является регулярное применение мази с прополисом. Этот метод позволяет полностью удалить гигрому, однако занимает довольно много времени. Для лечения следует приготовить мазь, смешав две ложки измельченного прополиса со 100 г растопленного сливочного масла, и прогрев данный состав на медленном огне в течение 3 часов. Готовую мазь процеживают, остужают и накладывают на гигрому по 2 раза в день вплоть до полного рассасывания кисты.
Гигрома коленного сустава (киста Бейкера): описание, симптомы и диагностика, лечение (пункция, удаление) — видео
После удаления гигромы необходимо обездвижить сустав, в области которого было произведено оперативное вмешательство на несколько дней. Для этого можно наложить гипсовую лонгету или брейсовую повязку на сустав. Через 2 – 3 дня (максимум 5) фиксирующую повязку следует снять и начать выполнять простую гимнастику, направленную на разработку сустава и недопущение образования в его полости спаек, которые в будущем способны сделать его малоподвижным.
Очень важно начинать делать движения в суставе через 2 – 3 дня после операции, поскольку в этот период спайки еще тонкие и легко разрывающиеся. А если оставить сустав без движения на 2 – 3 недели, пока полностью не срастется кожа, то спайки внутри сустава загрубеют и станут плотными, и разорвать их будет очень трудно и больно. В результате, если человек не перетерпит боль, связанную с разрывом спаек, ему придется навсегда смириться с тем, что сустав не будет двигаться в полном объеме.
В качестве гимнастических упражнений можно выполнять любые движения в суставах, стараясь достичь максимальной амплитуды. В процессе движений в суставах не следует нагружать мышцы, удерживая в руках или стопами гантели, тяжелые предметы и т.д. Использовать суставы в полную силу можно будет не ранее, чем через 2 – 3 месяца после операции.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник