Киста яичника – часто встречаемое заболевание, от которого страдают женщины репродуктивного возраста. Оно представляет собой образование внутри или на поверхности одного из двух яичников, заполненное жидкостью.
Разрыв такого «мешочка» может нанести серьезный вред организму и даже привести к летальному исходу, поэтому заболевание требует незамедлительного обращения к врачу.
Один из популярных и оперативных способов борьбы с кистой является цистэктомия.
Цистэктомия – это операционное вмешательство в организм, с помощью которого хирург оперативно удаляет кисту, при этом сохраняя яичник.
По-другому этот метод называют вылущиванием кисты.
Данная процедура считается наиболее щадящей, так как все ткани органа, его основные функции и структура полностью сохраняются, что дает женщине благоприятный прогноз для будущей беременности.
При хирургической процедуре киста удаляется, а ее содержимое анализируется специалистами.
Заключение даст возможность врачам поставить окончательный диагноз и назначить пациентке реабилитационный курс, а также профилактическую терапию.
Цистэктомию в России применяют уже много лет, хирурги хорошо знакомы с технологией и выполняют ее достаточно успешно, считая одной из простых и эффективных операций.
Процесс проходит в несколько этапов:
- В брюшной полости делается 3-4 небольших разреза.
- В один надрез помещается видеокамера с многократным увеличением, которая позволяет транслировать процесс операции на монитор.
- Углекислый газ вводят с помощью инсуфлятора в брюшную полость.
- В другие отверстия вводятся хирургические инструменты, посредством которых удаляется киста.
Процедура длится порядка 30-60 минут, в зависимости от размеров кисты, ее расположении и других факторов. При этом пациентка не чувствует боли, так как операция делается под наркозом.
До вылущивания кисты необходимо пройти подготовительные предоперационные этапы. Они включают в себя:
- анализ крови;
- УЗИ;
- взятие мазков;
- консультация терапевта;
- анализ мочи;
- диета за сутки до операции.
Только после проведения всех необходимых осмотров, сдачи анализов и консультаций врач может точно определиться с диагнозом и назначить эффективный метод его лечения.
Противопоказания к проведению цистэктомии
Не всем пациенткам, имеющим кисту яичника, могут назначить этот метод хирургического вмешательства. Несмотря на эффективность и простоту, цистэктомия имеет достаточно много противопоказаний.
- перенесенный инсульт или инфаркт;
- патология сердца и легких;
- инфекционные заболевания;
- перитонит;
- ожирение;
- слишком большой размер кисты (свыше 10 см);
- злокачественная опухоль.
Врачи не рекомендуют проводить данную операцию женщинам, возраст которых превышает 50 лет, а также пациенткам, имеющим проблемы со свертыванием крови.
Уже через сутки прооперированная пациентка сможет самостоятельно вставать с кровати, принимать пищу, но в первое время только в жидком виде.
Выписка из больницы чаще всего происходит через неделю после проведенной цистэктомии, а трудоспособность восстанавливается на третью 3-ю неделю.
В течение месяца врачи рекомендуют не посещать бассейн, не принимать ванную, не загорать на солнце, а также исключить физические нагрузки.
источник
Цистэктомия яичника — это малоинвазивная хирургическая операция, в процессе которой осуществляется удаление кисты. Преимущество такого способа лечения в сравнении с классическим методом хирургического вмешательства в том, что цистэктомия дает возможность избежать осложнений как в процессе операции, так и в период восстановления. Постоперационный период после цистэктомии длится значительно меньше, кроме того, на теле остаются небольшие следы врачебного вмешательства.
Диагностирование у женщины кисты яичника не всегда подлежит хирургическому способу удаления. Многое будет зависеть от индивидуальных особенностей организма и вида кистозного новообразования. Поэтому достаточно часто для лечения патологии пациентке может быть прописан курс гормональной терапии. Но в том случае, когда врач назначает женщине операцию по удалению кисты, отказываться от нее не рекомендуется. Несмотря на то что киста не является злокачественным новообразованием, ее наличие может оказывать негативное влияние на здоровье женщины.
Наличие кисты яичника не является единственным показанием к проведению цистэктомии. Оперативное вмешательство на яичниках может быть рекомендовано при диагностировании таких патологий:
- наличие доброкачественной или злокачественной опухоли на яичнике;
- эндометриоидное поражение ткани органа;
- склерополикистоз яичников;
- гнойно-воспалительный процесс.
Как правило, к удалению кисты яичника нужно готовиться заранее, то есть операция делается планово. Но возможно потребуется и неотложное хирургическое вмешательство, к примеру, если произойдет самопроизвольное вскрытие кисты.
Выбор способа удаления новообразования остается за врачом. Хирургическое вмешательство может быть таким:
- Цистэктомия. Операция, с помощью которой можно удалить кисту и сохранить прежнюю функциональность ткани яичника.
- Клиновидная резекция. В процессе операции удаляют часть кисты вместе с пораженным участком органа. Такое лечение позволяет сохранить яичник.
- Овариоэктомия. Удаление кисты вместе с яичником.
- Аднексэктомия. Данный способ лечения чаще всего проводят, когда есть подозрение на перерождение доброкачественного новообразования в злокачественное.
- Аднексэктомия подразумевает удаление не только кисты, но и яичника с трубой матки.
Когда у женщины наблюдаются изменения в ткани яичника и консервативные методы лечения не дали результатов, рекомендуется операция. Если была назначена цистэктомия яичников, что это такое, как будет проходить подготовка к операции и каких следует ожидать последствий, пациента должен проинформировать лечащий врач.
Подготовительные мероприятия заключаются в следующем:
- сбор всех необходимых анализов;
- отказ от употребления алкоголя и курения не менее, чем за 2 недели до процедуры;
- соблюдение режима правильного питания;
- отмена препаратов, влияющих на сворачиваемость крови.
Обязательно делается тест реакции организма на действие наркоза, который будет применяться в процессе операции. Как правило, цистэктомия кисты яичника осуществляется под общим наркозом.
Вечером, накануне оперативного вмешательства рекомендуется отказаться от употребления пищи и сделать очистительную клизму. После того как женщину погрузят в наркоз, приступают к удалению кисты яичника.
Доступ к новообразованию осуществляется через несколько проколов, которые будут сделаны на брюшной стенке. В большинстве случаев их 3, но при необходимости может быть сделан и четвертый прокол. Размеры отверстий незначительны, и поэтому после операции остаются малозаметные следы.
Через проделанные отверстия в брюшной стенке вводят специально оборудование, с помощью которого и будет проводиться операция. Чтобы врач мог отчетливее видеть изображение внутренних органов на мониторе, которое будет транслировать помещенная в тело камера, брюшную полость заполняют углекислым газом.
После фиксации яичника зажимом на нем аккуратно делают разрез, таким образом, чтобы не произошло повреждение первичной фолликулы. Расширив края операционной раны, врач изначально осуществляет вылущивание кисты, а затем ее капсулы. Удаленное новообразование после операции отравляют на гистологическое исследование.
После оперативного вмешательства женщина должна несколько дней оставаться в больнице под наблюдением врачей. Первые 2 суток после цистэктомии считаются самыми опасными. В этот период наиболее велик риск развития послеоперационных осложнений. Если процедура прошла успешно, и женщина себя чувствует удовлетворительно, после удаления кисты ее могут выписать из стационара уже на 4-5 день.
Первые несколько дней женщина будет испытывать боль внизу живота. Большинство врачей рекомендуют употреблять обезболивающие средства только в первые 2 суток после хирургического вмешательства. Отказ от анестетиков позволит своевременно выявить развитие патологии по такому симптому, как нарастающий болевой синдром. Но если у женщины низкий болевой порог, употребление обезболивающих продлевают еще на несколько дней.
Чтобы избежать осложнений, пациентке назначается реабилитационный курс специальных упражнений. Если все пройдет без осложнений, женский организм восстановится через 3 месяца. По их истечении разрешается планировать беременность.
источник
Полагать, что все кистозные новообразования яичников безобидны – неправильно. Есть группа кист, которые не только не исчезают самостоятельно, но и не подаются лечению с помощью лекарств. В этом случае назначается операционное лечение. Операция выполняется как лапароскопическим, так и лапаротомическим способом. Лапаротомия – это операционный метод, в рамках которого для доступа к органам малого таза необходимо сделать разрез, причем относительно большой.
По своей сути лапаротомия – это вмешательство полостного характера, радикальный метод решения многих патологий яичников, в том числе и кисты.
Вмешательство заключается в рассечении тканей верхней части брюшины с помощью классических видов хирургических инструментов.
Несмотря на то, травматичность тканей при этой операции больше, чем при лапароскопии, лапаротомию некоторых случаях использовать просто необходимо.
Лапаротомия может выполняться с помощью следующих техник:
- Цистэктомия – киста удаляется путем вылущивания, при том здоровые ткани не затрагиваются. Функции органа и функция репродукции сохраняются.
- Резекция – удаление новообразования вместе с частью пораженного органа. Такое вмешательство проводят при крупном размере кисты, а также при глубоком расположении патологического очага.
- Овариэктомия – резекция всего яичника и кисты на нем.
- Аднексэктомия – иссечение кистозного образования, яичника и маточной трубы. Эту методику применяют при значительном разрушении тканей яичника, а также при возможном развитии раковых новообразований.
- Гистерэктомия – удаление яичника и матки. Назначается при онкологии или при высоком риске развития онкологического процесса.
Все эти методики преследуют одну цель — устранить патологии яичников. Выбор способа остается за врачом.
Лапаротомическое вмешательство требуется в следующих случаях:
- большой объем кистозного нароста;
- патология сопровождается гнойным образованием;
- киста локализуется в тканях органа (глубоко) и отрицательно сказывается на функциях;
- осложненные кисты – перекрут ножки или нарушение целостности капсулы;
- спайки;
- изменения онкологического характера.
- У хирурга есть возможность внимательно осмотреть органы малого таза, клетчатку и лимфоузлы, что быть исключить различные осложнения, включая раковые опухоли.
- Иссечь кисту можно полностью и при этом не нарушить ее целостность. Это вмешательство не допускает попадание гноя или жидкости.
- Если в процессе операции специалист обнаруживает миому матки, ее также можно удалить без риска развития кровотечения.
Важно! При своевременном лечении патологий яичника можно избежать осложнений, которые могут привести к полному удалению органа.
За 24 часа до операции пациентка должна воздержаться от употребления тяжелой пищи, лучше питаться легкими супчиками. За 9 часов до операции разрешено пить только воду. Непосредственно перед вмешательством кишечник женщины должен быть очищен с помощью клизмы. Эти рекомендации необходимо соблюдать для того, чтобы операция прошла быстрее, качественнее и при этом не возникло осложнений.
Лапаротомию при кисте яичника проводят в середине менструального цикла женщины, в этот период визуально возможно обнаружить причину, которая провоцирует отсутствие овуляции, оценить функциональность яичника, и проверить состояние эндометрия.
Важно! За три дня до начала менструации, а также во время нее любые хирургические манипуляции запрещены, поскольку возможна большая кровопотеря и риск инфицирования тканей.
Не менее чем за 2 дня специалист назначает женщине следующие виды исследований:
- анализ крови и мочи;
- анализ не определение группы крови;
- коагулограмму;
- ЭКГ;
- МРТ.
Все эти данные необходимы специалисту для проведения успешной операции и исключения осложнений.
Операция проводится под общей анестезией. Хирург обрабатывает кожу в предполагаемом месте разреза обеззараживающим средствами, затем горизонтально разрезает нижнюю часть брюшины. Затем раздвигает ткани, получая доступ к области поражения, и иссекает новообразование.
В обязательном порядке новообразование отдается на гистологию, а врач осматривает близлежащие ткани и органы для обнаружения аномальных изменений. Если в ходе операции будут найдены другие патологии, возможно, потребуется полное удаление яичников.
Важно! Если во время гистологического исследования выясняется, что киста раковая, операция по резекции яичника проводится в экстренном порядке.
Во избежание кровотечения, сосуды во время операции перевязываются или прижигаются. Поскольку ткань яичника очень тонкая, швы на срезе накладываются осторожно. Если лапаротомия проводится из-за разрыва новообразования или гнойного процесса в нем, дренажные трубки оставляются на пару дней, чтобы жидкость с гноем выводилась наружу.
Поскольку лапаротомия кисты яичника относится к категории несложных операций, ее продолжительность занимает не более часа. В среднем операция длится минут 40.
Безусловно, каждый случай индивидуален. Если операция прошла без осложнений и восстановительный период проходит гладко, больничный лист можно закрыть через 2 недели. Чтобы восстановиться, необходимо около 3 месяцев, но приступить к работе женщина может уже через 15-20 дней.
В течение 4-5 дней женщина должна оставаться под наблюдением врача. В первые дни послеоперационного периода возможны болевые ощущения в области проведенной операции, и чтобы их снизить врач назначает обезболивающие средства. Чтобы избежать запоров, в первые трое суток рекомендуется строгая диета. Швы снимают на 7-8 день поле операции.
Рекомендации в восстановительный период следующие:
- не опускать намокания швов, пока врач не разрешит;
- в течение месяца не принимать ванны, а купаться исключительно под душем;
- соблюдать сбалансированную диету;
- не поднимать тяжести и исключить тяжелые физические нагрузки;
- не менее чем на месяц отказаться от половых контактов.
Очень важно соблюдать все предписания врача и в точности принимать прописанные им медикаменты.
Выделения в течение недели после вмешательства — это нормально. Сначала они напоминают менструацию, а через пару дней трансформируются в мазню, в дальнейшем, еще максимум пару недель, выделения могут быть слизистыми или желтоватыми, боли и неприятного запаха быть не должно.
Важно! Зеленые или коричневые выделения, сопровождающиеся болью и неприятным запахом – очень веская причина для обращения к врачу.
При успешно проведенном вмешательстве менструация чаще всего приходит в срок, но иногда в первом цикле может наблюдаться небольшая задержка. Если операция сопровождалась осложнениями, менструация может отсутствовать несколько циклов подряд.
Если задержка длится более 3 месяцев, возможны следующие причины:
- сбои гормонального характера;
- резкое похудение;
- начало климакса – операция может спровоцировать преждевременный климакс;
- наличие осложнений, связанных с халатностью врачебного состава.
Если задержка менструации вызвана стрессом или резким похудением, то как только пациентка восстановит вес и пропьет курс успокоительных средств, цикл должен нормализоваться.
Если произошел гормональный сбой, потребуется прием препаратов, нормализующий его. Это может растянуться до полугода.
Если операция проводилась только на одном яичнике, а другой функционирует нормально, продуцируя нужные для созревания яйцеклетки гормоны, то зачатие возможно практически сразу. Однако беременеть в первые месяцы после операции нежелательно, поэтому врачи рекомендуют пользоваться барьерной контрацепцией, чтобы не сбивать восстанавливающийся гормональный баланс оральными контрацептивами.
Вероятность зачатия прямо пропорциональна тому, насколько в ходе операции сохранились ткани органа.
Справка! Врачи рекомендуют планировать беременность не раньше, чем через 4 месяца. Но в каждом конкретном случае этот срок может сдвигаться в ту или иную сторону.
Точно сказать пациентке о том, когда ей можно беременеть, может только лечащий врач. Важно понимать, что яичники после вмешательства должны восстановиться, а гормональный фон — стабилизироваться. Если же после операции женина не может забеременеть в течение полугода, необходимо тщательное обследование. Нередко причиной бесплодия после лапаротомии являются спайки, а также осложнения, которые нарушают способность яйцеклетки правильно созревать.
- заболевания крови;
- инфекция дыхательных путей;
- сахарный диабет;
- высокое артериальное давление;
- предынфарктное или предынсультное состояние;
- злокачественные процессы в мочеполовой системе.
Во избежание подобных состояний рекомендуется следовать всем рекомендациям специалиста.
После операционного вмешательства у больной могут возникать некоторые осложнения. Стоит сказать, что подобные явления могут появляться после любых полостных операций в области брюшины.
Безусловно, многое зависит от квалификации хирурга и от того, насколько тщательно женщина придерживалась рекомендаций врача в послеоперационный период, но риск есть всегда.
Самые распространенные осложнения:
- спаечный процесс;
- боль в районе разреза;
- инфицирование шва и воспаление;
- травмы внутренних органов, например, кишечника или мочевого пузыря, может произойти при неудачной операции.
Подобные осложнения возникают не часто, и как правило связаны с наличием сопутствующих патологий, однако, знать о них необходимо каждой женщине. Только понимая всю опасность операционного вмешательства, можно предупредить развитие большого количества осложнений. Для этого нужно выбирать квалифицированного врача, правильно готовиться к операции, соблюдать все рекомендации в послеоперационный период.
Чтобы не столкнуться с необходимостью лапаротомии кисты яичника, необходимо своевременно проходить обследования у гинеколога, выявлять патологии на ранних стадиях и серьезно относиться к медикаментозному лечению. Самолечение в случае с кистой абсолютно не целесообразно – неправильный подбор медикаментов, равно как и отсутствие адекватного лечения, может спровоцировать осложнения и привести не только к стойкому бесплодию, но даже и к летальному исходу.
источник
Цистэктомия яичника — это малоинвазивное хирургическое вмешательство, позволяющее сохранить репродуктивную функцию женщины, результатом которого является удаление кисты придатка. Послеоперационные осложнения встречаются редко, а восстановительный период длится недолго.
Проведение цистэктомии. Нажмите для увеличения
Вопрос о необходимости ликвидации кисты решается, исходя из ее вида. Изначально могут назначаться гормональные препараты. Если пациентке рекомендуется операция цистэктомия, то это действительно необходимо. Помимо наличия кисты, другими показаниями к хирургическому вмешательству считаются:
- эндометриодное поражение придатков;
- склерополикистозные яичники;
- гнойно-воспалительные процессы придатков;
- некоторые другие патологи репродуктивной сферы.
Условия для проведения цистэктомии (вылущивания) кисты яичника:
- имеется новообразование придатка;
- в брюшной полости отсутствует жидкость;
- уровень онкомаркера СА-125 находится в пределах нормы;
- на УЗИ органов малого таза обнаруживается киста однородной структуры (без посторонних включений, с ровными контурами и гладкой поверхностью).
Помимо цистэктомии, для иссечения новообразования используются следующие методы:
- Клиновидная резекция, при которой ликвидируется не только киста, но и пораженные ткани придатка, вследствие чего яичник фактически остается целым.
- Овариоэктомия предполагает удаление новообразования одновременно с яичником.
- Аднексэктомия обычно практикуется, если существует вероятность того, что доброкачественная опухоль трансформировалась в злокачественную. При этом ликвидируются киста, а также придаток с маточной трубой.
Если консервативная терапия неэффективна, то проводится хирургическое вмешательство. Подготовка к нему состоит из мероприятий, перечисленных ниже:
- сбора требуемых анализов;
- воздержания от курения и употребления спиртных напитков минимум за 14 дней до манипуляций;
- соблюдение принципов правильного питания;
- отказа от применения медикаментов, влияющих на свертываемость крови.
Накануне операции нужно поставить очистительную клизму, сбрить волосы в паху. Процедура выполняется на голодный желудок.
Перед цистэктомией проводится УЗИ органов малого таза с допплерометрией, а также исследование уровня онкомаркеров СА-125, НЕ-4. Иногда делаются МРТ и КТ.
Как правило, цистэктомия яичника проводится под общей анестезией. Перед тем, как приступить к операции, врач должен выяснить, нет ли у женщины аллергии на наркоз.
Доступ к области проведения манипуляций производится одним из следующих способов:
- через три (максимум четыре) прокола (с помощью лапароскопии).
- через разрез в брюшной стенке (путем лапаротомии).
Вылущивание кисты путем лапароскопии считается самым щадящим, но может выполняться, только если нет злокачественного процесса. Показаниями к хирургическому вмешательству считается наличие кистозных новообразований яичников маленьких размеров при отсутствии рака придатков. Как правило, пациентке делается три отверстия диаметром 5-10 мм каждое.
Через надрезы в брюшной стенке вводится оборудование. Контролировать процесс позволяет камера, помещенная в область проведения манипуляций. С помощью этой техники изображение попадает на экран монитора.
Противопоказания к лапароскопии:
- патологии сердечно-сосудистой и/или дыхательной системы в стадии декомпенсации;
- гемофилия;
- почечная или печеночная недостаточность (в хронической форме и тяжелой стадии);
- период менее шести недель после выздоровления от инфекционного заболевания;
- активное воспаление маточных труб или придатков (сальпингит, сальпингоофорит и т.д.);
- 3 или 4 степень чистоты влагалища.
Порядок выполнения операции:
- Для улучшения видимости в рабочую область вводится 3-4 литра углекислого газа, приподнимающего брюшную стенку.
- С помощью зажима яичник или его собственная связка фиксируется.
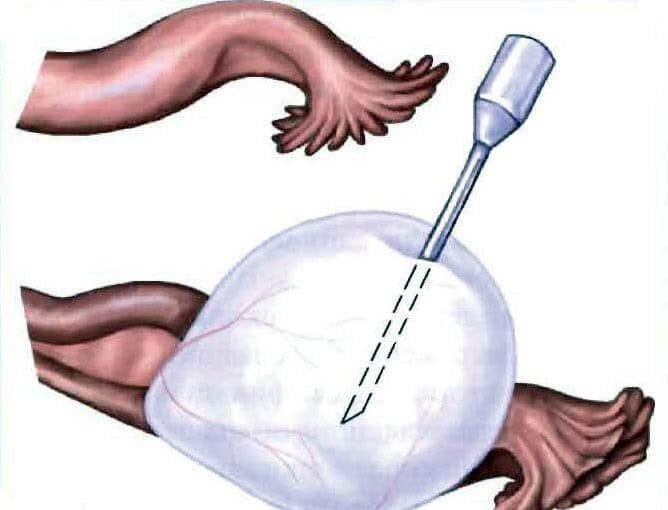
- Проводится коагуляция ткани над новообразованием. На этом этапе очень важно не задеть первичные фолликулы. Киста вылущивается из капсулы. Это осуществляется путем расширения краев раны и препарирования тканей тупфером, диссектором или с помощью метода аквадиссекции.
После удаления новообразования изучается его ложе, анализируются процессы гемостаза. Для реализации этих целей ткань придатка фиксируется двумя зажимами, затем участки ложа между ними осматриваются специалистами. Кровоточащие ранки прижигаются.
Если киста намного больше 80 мм, то перед тем, как приступить к ее вылущиванию, выполняется аспирация ее содержимого, что позволяет предотвратить попадание жидкости во время операции на внутренние органы пациентки.
Аспирация осуществляется одним из способов, указанных ниже:
- с помощью пункции иглой;
- посредством пункции пятимиллиметровым троакаром с дальнейшей заменой стилета на аспиратор-ирригатор.
После взятия аспирата на исследование, яичник освобождается от спаек с соседними тканями. Кистозное новообразование и область малого таза промываются.
Поскольку при манипуляциях затрагивается только киста, осложнения (например, развитие спаечного процесса) почти не встречаются. Чтобы ранка быстрее зажила, нужно как можно ровнее свести ее края. Для этого могут накладываться эндоскопические швы. Иссеченное новообразование помещается в контейнер и отправляется на цитологическое исследование.
Лапароскопическая цистэктомия – это малотравматичный способ удаления кисты или какой-либо другой патологии яичника. Период восстановления, как правило, не превышает четырнадцати дней. Обычно пациентке разрешается вставать уже на вторые сутки, а покинуть стационар – на третьи-пятые.
Первые несколько дней после операции у женщины может болеть низ живота. Дискомфорт купируется путем использования анальгетиков в течение 2 суток (этот срок может быть увеличен по решению врача). Своевременный отказ от приема обезболивающих средств способствует раннему выявлению болевого синдрома, который может указывать на развитие патологии.
Зачатие разрешается планировать через три месяца после манипуляций. Именно спустя этот период у женщины полностью восстанавливается детородная функция. Осложнения почти не встречаются.
Проведение цистэктомии лапаротомическим методом
Проведение операции через длинный разрез в брюшной полости (лапаротомическим методом) удобно, если заранее неизвестен объем работы. Минусом такого вмешательства считается длительный реабилитационный период – обычно до 28 дней.
Порядок проведения такого вида цистэктомии:
- На переднюю брюшную стенку наносится антисептический раствор. Далее делается разрез по Пфанненштилю. После регенерации раны косметический разрез становится почти незаметным.
- Скальпелем производится разрез на 3-4 см выше лобкового симфиза длиной около 11 см, кожный покров и подкожная жировая клетчатка рассекаются.
- На кровоточащие сосуды оказывается воздействие электрическим коагулятором.
- При помощи ножниц разрезается и отделяется апоневроз таким образом, чтобы не повредить близлежащие мышцы. Затем разделяются волокна прямой мышцы живота, и вскрывается брюшина.
- Производится вылущивание новообразования. Лапаротомия позволяет убрать кисты и опухоли даже больших размеров.
- Поврежденные ткани сшиваются.
Прооперированная женщина находится в стационаре около четырех суток. Полностью вернуться к активной жизни допускается только спустя 6 недель. Первые несколько суток могут быть боли в области послеоперационной раны, а также внизу живота. Снять дискомфорт помогут анальгетики.
В течение четырех недель нужно воздерживаться от занятий спортом и не поднимать тяжести. При проведении лапаротомической цистэктомии пациентке, планирующей беременность, обычно сохраняются придатки и матка. Женщинам, вступившим в период климакса, по показаниям могут убрать сразу оба яичника. Если были сохранены детородный орган и один придаток, то на восстановление фертильности чаще всего уходит несколько месяцев.
- болезненность в районе послеоперационного шва;
- развитие инфекционного или спаечного процесса;
- повреждение мочевого пузыря, кишечника или иных органов.
Цистэктомия — это органосберегающая операция. Она не оказывает отрицательного влияния на фертильность женщины. Радикальная цистэктомия применяется при наличии онкологического процесса и предполагает удаление мочевого пузыря, а также репродуктивных органов, пораженных метастазами.
источник
Современная медицина предлагает множество способов лечения кист яичников – и консервативных, и хирургических. Особого внимания заслуживают органосохраняющие операции, предполагающие удаление только образования, тогда как яичники остаются и продолжают функционировать в нормальном ритме. Такой подход позволяет полностью избавиться от патологии без негативного влияния на репродуктивное здоровье женщины. После удаления кисты подобным методом сохраняется возможность зачать, выносить и родить ребенка.
Цистэктомия при кисте яичника – это лучший метод лечения патологии у молодых женщин, планирующих беременность. Важно помнить, что органосохраняющая операция выполняется при однозначно доброкачественных образованиях, выявленных на ранних стадиях. Только при соблюдении этих условий можно гарантировать благоприятный исход цистэктомии и отсутствие осложнений.
Цистэктомия (кистэктомия) – это метод хирургического лечения, предполагающий удаление только кисты в пределах здоровых тканей. Яичник сохраняется и продолжает функционировать в обычном ритме. Операция является лучшим выбором для лечения молодых женщин, в том числе не рожавших или планирующих еще одну беременность в будущем. В возрасте после 45 лет (при климаксе) цистэктомия применяется реже в связи с большим числом ограничений.
Женщинам климактерического периода цистэктомия, как правило, не проводится.
Преимущества органосохраняющей операции:
- Гормональный фон женщины после операции практически не меняется. Менструальный цикл не нарушается;
- Оставленный яичник продолжает работать в обычном ритме, и в нем регулярно происходит овуляция. После операции у женщины остается шанс зачать и выносить ребенка;
- Быстрое восстановление после удаления кисты;
- Минимальный риск осложнений.
Цистэктомия проводится не при всех заболеваниях яичника. При выявлении патологии врач не сразу берется за скальпель. Если киста функциональная (фолликулярная или лютеиновая), показана выжидательная тактика. В течение 3 месяцев женщина остается под наблюдением. И только если за указанный срок образование не регрессирует, пациентке будет предложена операция. Такая тактика позволяет избежать неоправданного хирургического вмешательства при функциональных кистах.
Для ускорения регресса кисты назначаются гормональные препараты сроком на 3 месяца. Используются комбинированные оральные контрацептивы, гестагены и иные средства.
Одним из методов лечения некоторых видов кист яичника является гормональная терапия.
Цистэктомия – не единственный способ лечения патологии гонад. В ряде случаев невозможно избавиться от болезни, сохранив яичник. В этих ситуациях могут быть предложены иные методы:
- Овариоцистэктомия – удаление кисты вместе с оболочками яичника;
- Овариэктомия – удаление всего яичника;
- Аднексэктомия – удаления яичника с маточной трубой на стороне поражения.
Объем операции зависит от размера образования, его типа, возраста женщины и иных факторов. Нередко метод лечения выбирается непосредственно после вскрытия брюшной полости и ревизии органов таза.
Удаление кисты яичника в пределах здоровых тканей проводится в таких ситуациях:
- Отсутствие эффекта от выжидательной тактики или консервативной терапии в течение 3 месяцев при функциональных образованиях яичника – фолликулярной и лютеиновой кисте;
- Выявление кисты, не склонной к самопроизвольному регрессу (дермоидной, параовариальной, серозной). Наблюдение не проводится – женщина сразу направляется на операцию;
- Отсутствие эффекта от гормонального лечения эндометриоидной кисты яичника;
- Планирование беременности (в том числе путем ЭКО).
Если женщина с кистой яичника планирует беременность, ей будет предложена процедура цистэктомии.
Условия для проведения цистэктомии:
- Доброкачественный характер образования;
- Отсутствие осложнений, способных помешать проведению органосохраняющей операции;
- Возраст женщины до 45-50 лет.
По последнему пункту мнения врачей разделились. Одни гинекологи считают, что нецелесообразно оставлять пораженный яичник у женщин в пременопаузу – и предлагают проводить овариоэктомию у всех пациенток старше 45 лет. Другие врачи указывают на то, что без явной необходимости здоровый орган удалять не нужно, и возраст не имеет значения. В итоге объем операции всегда определяется индивидуально, исходя из различных факторов:
- Возраст женщины;
- Репродуктивный статус. Если женщина находится в преклимактерическом периоде, чаще удаляется весь яичник вместе с кистой;
- Планы на рождение детей. При сохранном втором яичнике женщина может зачать и выносить ребенка, и удаление одного из придатков не повлияет существенно на репродуктивное здоровье. Но бывает и так, что кисты выявляются сразу в обоих яичниках, и тогда гинекологи стараются оставить хотя бы одну железу;
- Предполагаемый тип опухоли. При подозрении на малигнизацию (по данным УЗИ, допплерометрии, МРТ) обычно проводится удаление всего яичника вне зависимости от возраста.
В менопаузу пораженный яичник не сохраняют. После наступления климакса существенно возрастает вероятность развития рака, и любая киста рассматривается как потенциально злокачественная опухоль. Гонады в этом возрасте уже не работают, и оставлять в организме своеобразную бомбу замедленного действия не имеет смысла.
При климаксе шансы озлокачествления опухоли возрастают, поэтому пораженный яичник лучше удалить.
Вылущивание кисты яичника в пределах здоровых тканей не проводится в таких ситуациях:
- Выявление злокачественного новообразования или подозрение на малигнизацию;
- Обнаружение патологии в менопаузу;
- Некроз яичника после перекрута ножки образования;
- Выраженный воспалительный процесс в яичнике на фоне кровоизлияния или нагноения кисты.
При развитии подобных состояний показано расширение объема операции до овариоэктомии.
Хирургическое вмешательство не выполняется и при наличии иных противопоказаний:
- Острая респираторная инфекция;
- Обострение хронической патологии;
- Нарушения свертывающей системы крови.
В этих ситуациях объем операции не меняется, но хирургическое вмешательство откладывается до выздоровления.
Перед хирургическим вмешательством необходимо пройти обследование:
- Общеклинические анализы крови и мочи;
- Группа крови и резус-фактор;
- Биохимический анализ крови;
- Коагулограмма – оценка системы гемостаза;
- Анализ крови на онкомаркеры (CA-125, CA-19-9);
- Обследование на инфекции: ВИЧ, вирусные гепатиты B и C, сифилис;
- Обзорный мазок на флору половых путей и бактериологический посев;
- Мазок по Папаниколау;
- Кольпоскопия;
- Флюорография;
- Электрокардиография;
- УЗИ малого таза;
- Осмотр терапевта;
- Осмотр гинеколога.
В возрасте старше 40 лет дополнительно назначается:
- Маммография – рентгенологическое исследование молочных желез;
- Аспирационная биопсия эндометрия;
- Колоноскопия – эндоскопическое исследование толстого кишечника.
Общие рекомендации перед операцией:
- Соблюдение диеты и отказ от газообразующей пищи за 3 дня до назначенной даты;
- Очистительная клизма накануне операции;
- Голодание за 12 часов до хирургического вмешательства;
- В день операции запрещается есть и пить.
Утром перед операцией нужно принять гигиенический душ и надеть компрессионные чулки (для профилактики тромбоэмболических осложнений).
Цистэктомия может проводиться в двух вариантах:
- Лапароскопия – удаление кисты через проколы в брюшной стенке;
- Лапаротомия – проведение операции через разрез кожи и подлежащих тканей.
В современной гинекологии лапароскопия является методом выбора в лечении кисты яичника.
Лапароскопия – современный щадящий метод хирургического вмешательства, который позволяет удалить кисту яичника с минимальным риском осложнений.
Эндоскопическое вмешательство имеет однозначные преимущества перед полостной операцией:
- Минимальное повреждение здоровых тканей;
- Низкий риск послеоперационных осложнений;
- Быстрый восстановительный период;
- Незначительные (по сравнению с полостной операцией) ограничения в реабилитационном периоде;
- Отсутствие рубца на коже.
При наличии технической возможности гинекологи всегда проводят лапароскопию. Полостная операция выполняется тогда, когда нельзя обойтись малоинвазивным вмешательством:
- Размер кисты более 12 см;
- Выраженный спаечный процесс в брюшной полости и на органах таза;
- Перитонит – осложнение разорвавшейся или нагноившейся кисты яичника;
- Ожирение III-IV степени.
Лапаротомия также может быть проведена в том случае, если в больнице нет соответствующей аппаратуры и специалистов.
Если есть противопоказания для осуществления лапароскопии или отсутствует техническая возможность, тогда проводится лапаротомия.
Удаление кисты яичника проводится под общей или эпидуральной анестезией. Накануне операции женщину осматривает анестезиолог и выбирает оптимальный вариант обезболивания. Выбор анестезии зависит от объема планируемого вмешательства и иных факторов.
Цистэктомия правого и левого яичника проводится одинаково. Техника выполнения операции:
- Обработка операционного поля антисептическими растворами;
- Определение доступа. При лапароскопии делают проколы брюшной полости по бокам. В ходе полостной операции проводится разрез над лоном;
- Осмотр органов таза;
- Захват яичника и его фиксация;
- Энуклеация образования. Вылущивание проводится постепенно по всему периметру кисты с коагуляцией тканей вокруг нее;
- Осмотр ложа кисты;
- Коагуляция тканей и остановка кровотечения;
- Наложение швов или коагуляция ложа кисты. Ушивание проводится при размерах образования более 4 см, когда сопоставить края раны сложно. При малых кистах можно провести только коагуляцию – прижигание тканей;
- Ушивание тканей брюшной стенки.
Схема техники выполнения операции цистэктомии.
Крупные полости размерами около 10 см практически всегда вскрываются при попытке вылущивания. Чтобы содержимое не расплескалось, проводится предварительное пунктирование кисты. Жидкость аспирируется и отправляется на цитологическое исследование. Методика хороша во всех случаях, кроме удаления дермоидной кисты. Зрелая тератома содержит внутри волосы, ногти и другие плотные ткани, которые не всегда можно аспирировать и тем самым избежать разрыва капсулы.
Тактика операции при подозрении на злокачественную опухоль меняется. Перед иссечением киста вместе с яичником помещается в пластиковый контейнер. Все манипуляции проводятся внутри этого мешочка. Даже если киста лопнет, ее содержимое не попадет в брюшную полость, и метастазирования рака не случится. После иссечения киста удаляется вместе с контейнером.
Весь полученный материал – и киста, и ее содержимое – направляются на гистологическое и цитологическое исследование в лабораторию. В спорных ситуациях диагностика проводится незамедлительно во время хирургического вмешательства. Если гистолог выявляет злокачественную опухоль, объем операции расширяется. Проводится удаление яичника, нередко вместе с маточной трубой, маткой и сальником.
Гистологическое исследование – единственный метод точно определить тип кисты яичника и отличить доброкачественное образование от злокачественного. Диагностические ошибки случаются, но чаще всего они возникают при экспресс-диагностике во время операции. Повторное исследование позволяет развеять все сомнения и выставить точный диагноз.
Цистэктомия слева и справа длится примерно одинаково и занимает около 40-60 минут. Время операции вариабельно и зависит от многих факторов. При наличии спаек, развитии осложнений, разрыве кисты длительность цистэктомии увеличивается.
После выхода из наркоза женщина переводится в послеоперационную палату. В первые часы рекомендуется постельный режим, после чего пациентка начинает садиться в постели и вставать. После лапароскопической операции восстановление в условиях стационара занимает 3-5 дней, после лапаротомии – до 10-12 дней. Скорость восстановления также зависит от объема проведенного вмешательства, возраста женщины, наличия сопутствующей патологии и осложнений.
В раннем послеоперационном периоде отмечается появление болей внизу живота и в области шва. Это нормальное явление, и сохраняться боль может до недели. Постепенно неприятные ощущения будут стихать, пока не исчезнут полностью. В среднем боль длится от 3-7 дней до двух недель.
В первые сутки после лапароскопической операции есть запрещается. К концу первого дня – началу второго разрешается принимать жидкую негорячую пищу. После полостной операции может потребоваться парентеральное питание в течение первых нескольких дней.
При восстановлении работоспособности кишечника рекомендуется придерживаться диеты:
- Ограничение острых, соленых, пряных блюд;
- Отказ от жареной пищи. Готовить блюда следует на пару. Разрешаются отварные и запеченные блюда;
- Частое дробное питание – 5-6 раз в сутки с уменьшением объема порций;
- Не рекомендуется есть блюда, вызывающие образование газов в кишечнике (бобовые, черный хлеб, виноград и др.).
Во время реабилитационного периода следует отказаться от продуктов, взывающих вздутие живота.
После операции следует пить до 1,5 литров жидкости в сутки. На пользу пойдут ягодные морсы и кисели, компоты, травяной чай, ройбуш.
Больничный лист после лапароскопической цистэктомии выдается на 7-14 дней, после полостной операции – до 21 дня и более. После выписки из стационара женщина попадает под наблюдение участкового гинеколога. Первая явка назначается сразу после выписки, далее на 1, 3 и 6-й месяц. В указанные сроки проводится осмотр и делается УЗИ органов таза.
Ограничения после операции:
- Половой покой – не рекомендуется заниматься сексом в течение 2-4 недель после операции;
- Запрет на поднятие тяжестей (более 3 кг);
- Запрет на тепловые процедуры – посещение сауны, бани, солярия;
- Не рекомендуется заниматься спортом и перенапрягаться.
Уход за швами начинается в первые сутки после операции и продолжается после выписки. Проводится обработка антисептиками – ежедневно или чаще по мере необходимости. Швы снимаются на 5-7-й день. При использовании несъемного шовного материала дополнительные процедуры не требуются.
В послеоперационном периоде назначаются:
- Антибиотики для профилактики инфекционных осложнений;
- Противовоспалительные средства для устранения боли;
- Препараты для профилактики спаечной болезни;
- Витаминные комплексы для стимуляции иммунитета.
Планировать зачатие ребенка можно спустя 3-6 месяцев после лапароскопической операции и не ранее, чем через год после лапаротомии. За это время происходит полное восстановление тканей, и организм готовится к вынашиванию ребенка. Слишком ранняя беременность может закончиться выкидышем и существенно подорвать здоровье женщины.
Восстановление менструального цикла происходит через месяц после операции. Допускается задержка месячных до 1-2 недель. Первая менструация может прийти обильная и болезненная. В дальнейшем цикл должен восстановиться.
Поскольку яичники почти не затрагиваются при цистэктомии, проблем при зачатии и вынашивании ребенка обычно не бывает. Сложности возникают лишь при формировании спаек в полости таза. В запущенных случаях такое состояние может стать причиной бесплодия.
После цистэктомии женщина вполне может планировать беременность, поскольку эта операция органосберегающая.
Цистэктомия хорошо переносится женщинами и редко приводит к развитию осложнений, однако гарантировать их отсутствие не может ни один врач. Риск нежелательных последствий повышается при нарушении техники проведения операции, после разрыва капсулы кисты и при наличии сопутствующей патологии.
- Кровотечение. Возникает при неадекватной коагуляции или ушивании сосудов. Развивается непосредственно во время операции или сразу после ее завершения. Сопровождается резким ухудшением состояния женщины, снижением артериального давления, напряжением мышц живота. При обильной кровопотере может потребоваться повторная операция;
- Инфицирование. Возникает преимущественно на фоне хронических воспалительных заболеваний органов таза. В послеоперационном периоде сопровождается значительным повышением температуры тела, болью внизу живота. Показано назначение антибиотиков широкого спектра действия, противовоспалительных средств. При отсутствии эффекта проводится повторная операция;
- Нагноение швов. Локальная реакция, возникающая при нарушении правил ухода за оперируемой зоной. Проводится обработка антисептиками, назначаются антибактериальные препараты. В запущенных случаях швы накладываются заново.
- Спаечный процесс. Вмешательство в полость таза может привести к развитию асептического воспаления и формированию спаек. Соединительнотканные тяжи смещают внутренние органы, приводят к появлению постоянных болей внизу живота. Спайки также могут перекрыть просвет маточных труб и привести к бесплодию;
Одним из видов осложнений после операции цистэктомии может быть спаечный процесс, который часто приводит к бесплодию.
- Метастазирование злокачественной опухоли. Случается, что врач удаляет вроде бы безобидную кисту, а при гистологическом исследовании выявляется рак. Операция становится фактором, провоцирующим распространение атипичных клеток по организму. Требуется консультация онколога и повторная операция, возможно – химио- и лучевая терапия.
Прогноз после цистэктомии во многом определяется течением послеоперационного периода. При отсутствии осложнений восстановление занимает от 7 до 21 дня, репродуктивная функция не страдает.
Цистэктомия – не панацея, и на оставленном яичнике киста может вырасти вновь. При повторном развитии патологии обычно предлагается удаление всего органа.
Вылущивание кисты яичника в пределах здоровых тканей считается довольно щадящей процедурой и переносится хорошо. Позитивные отзывы отмечаются в основном по отношению к лапароскопической операции. Во время манипуляции женщина ничего не чувствует. После выхода из наркоза наблюдается умеренная болезненность внизу живота и в области швов. На восстановление уходит около 7 дней, и состояние женщины прогрессивно улучшается. Пациентки гинекологических отделений отмечают, что уже в первые сутки можно вставать и ходить по палате, принимать душ, пробовать жидкую пищу. Спустя месяц после лапароскопии удается вернуться к привычному образу жизни без существенных ограничений.
Удаление кисты яичника путем полостной операции чаще приводит к появлению негативных отзывов. Женщины жалуются на сильную боль после разреза, длительное заживление швов. Отмечаются существенные ограничения после лапаротомии и длительный период восстановления. Требуется не менее 2-3 месяцев, чтобы организм вернулся в форму и смог выдерживать прежний ритм жизни.
Отзывы женщин, перенесших цистэктомию, помогают сделать однозначный вывод: лучшим вариантом удаления кисты является лапароскопическая операция. Применение современных малоинвазивных методик позволяет избежать большого числа осложнений и быстрее восстановиться после проведенного лечения.
источник
Цистэктомия яичника относится к числу малоинвазивных хирургических операций, которые позволяют свести к минимуму нанесения повреждений. После таких процедур функции органов сохраняются полностью. Кроме того, благодаря цистэктомии сокращается послеоперационный период.
В связи с этим для удаления кист у пациенток старше 45 лет чаще используется другая техника операции.
Среди преимуществ цистэктомии выделяют следующее:
- отсутствие изменений в состоянии гормонального баланса;
- функции яичника сохраняются (в частности, продолжается овуляция);
- короткий восстановительный период;
- риск возникновения осложнений сводится к минимуму.
Цистэктомия применяется в строго определенных случаях. Так, при фолликулярных и лютеиновых кистах в яичниках операция проводится не сразу. В подобных случаях рекомендована выжидательная тактика. Если в течение трех месяцев размеры кисты не уменьшаются, проводится удаление новообразования.
Цистэктомия яичника показана при следующих обстоятельствах:
- отсутствие эффекта от консервативного лечения;
- диагностирование дермоидной, параовариальной или серозной кисты (такие образования не регрессируют);
- эндометриоидное поражение яичника;
- склерополикистоз;
- наличие других опухолей в тканях яичника;
- течение гнойных и воспалительных процессов.
Малоинвазивная процедура проводится при условии, если опухоль имеет доброкачественных характер и в рамках обследования пациентки не выявлены противопоказания к цистэктомии. К этой операции прибегают в случаях, когда возраст женщины не превышает 45-50 лет.
По поводу последнего условия в медицинской среде возникают споры. Ряд гинекологов настаивает на необходимости в удалении у этой категории пациенток кисты вместе с оболочкой яичника (процедура известна как овариоэктомия). Другие врачи не видят такой потребности, обращая внимание на то, что здоровый орган нужно по возможности сохранять вне зависимости от возраста женщины.
Поэтому при выборе техники операции учитываются следующие обстоятельства:
- текущий возраст и состояние здоровья женщины;
- репродуктивный статус;
- планирование беременности;
- тип опухоли.
После наступления менопаузы цистэктомия не проводится. Это объясняется тем, что в данный период повышаются риски злокачественного перерождения любых опухолей, прорастающих в тканях яичников.
Органосохраняющая операция не проводится при наличии следующих обстоятельств:
- течение злокачественного процесса;
- подозрение на возможное перерождение опухоли;
- менопауза;
- некротический процесс в тканях яичника (развивается из-за перекрутки основания кисты);
- выраженный воспалительный процесс, вызванный внутренним кровоизлиянием или нагноением.
Помимо указанных обстоятельств в список противопоказаний к проведению цистэктомии включают следующее:
- ожирение;
- ранее перенесенные инсульт либо инфаркт;
- течение заболеваний инфекционной природы;
- легочные патологии;
- болезни сердечно-сосудистой системы;
- перитонит;
- нарушение свертываемости крови.
В случае выявления таких обстоятельств подбирается иная техника удаления кисты. Кроме того, иногда проведение операции откладывается на определенный срок (например, до выздоровления пациентки при инфекционных болезнях).
Прежде чем приступать к удалению кисты, необходимо исключить наличие противопоказаний к проведению цистэктомии. Для этого назначаются:
- общий анализ крови и мочи;
- коагулограмма;
- специфические анализы крови на онкомаркеры, инфекции и другие отклонения;
- бакпосев;
- электрокардиография;
- флюорография;
- кольпоскопия;
- УЗИ органов малого таза.
Во избежание развития осложнений пациенткам необходимо за 3 дня до процедуры прекратить употреблять продукты, способствующие образованию газов (мучное и другие). За 12 часов до операции следует отказаться от еды, а в день цистэктомии — и от воды. Незадолго до процедуры проводят очистительную клизму.
В зависимости от индивидуальных особенностей пациентки, месторасположения кисты и других факторов удаление кисты яичника проводится посредством:
- Лапароскопии. Метод предполагает формирование нескольких небольших проколов в стенках брюшной полости, через которые вводятся хирургические инструменты.
- Лапаротомии. В рамках данной операции доступ к проблемной зоне формируется через разрез кожи и соседних с яичником тканей.
Чаще при кистах яичников применяется лапароскопия, так как эта операция относится к числу малотравматичных.
Лапароскопическая цистэктомия проводится в ходе следующих этапов:
- Хирург прокалывает брюшную стенку в трех местах: над пупком и по бокам от него. Размер формируемых отверстий варьируется в пределах 5-10 мм.
- Через прокол, расположенный над пупком, в брюшную полость вводится видеокамера, с помощью которой контролируется ход операции.
- Через один из нижних проколов нагнетается углекислый газ для расширения внутрибрюшного пространства.
- Через третий прокол вводится режущий инструмент, с помощью которого иссекается киста. Часть удаленных тканей и внутреннее содержимое затем отправляется на гистологическое исследование.
- Края кистозной полости прижигаются, после чего ушиваются проколы в брюшной стенке.
Удаление кисты яичника лапароскопическим методом занимает не более одного часа. После процедуры остаются малозаметные шрамы. Лапароскопия позволяет уменьшить риск развития спаек в области малого таза.
К лапаротомии прибегают при наличии следующих обстоятельств:
- диаметр кисты превышает 12 см;
- выявлен спаечный процесс в области малого таза;
- диагностирован перитонит;
- выявлено ожирение третьей либо четвертой степени.
Кроме того, лапаротомию применяют, если отсутствует оборудование, необходимое для проведения лапароскопии.
В рамках данной операции хирург ниже пупка делает продольный разрез брюшной стенки с целью формирования доступа к кисте. Далее процедура проводится по аналогичному сценарию. В случае если выявлены крупные кисты в яичниках, новообразование сначала пунктируется, а затем вылущивается (удаляется жидкость и иссекаются ткани). При подозрении на злокачественную опухоль последняя помещается в специальный контейнер, внутри которого затем выполняются манипуляции. Мешочек необходим на случай прорыва кисты. Жидкость, которая может содержать раковые клетки, остается внутри контейнера.
Основной недостаток лапаротомии в сравнении с лапароскопией заключается в том, что после этой операции чаще возникают осложнения.
После лапароскопии женщину помещают в стационар на 3-5 дней, после лапаротомии — на 10-12 дней. В первые часы после операции пациентку обязывают соблюдать постельный режим. В последующие дни вне зависимости от объема вмешательства женщина испытывает болезненные ощущения в зоне, где проводились хирургические манипуляции. Со временем интенсивность данного явления начнет постепенно снижаться. Боли полностью исчезают (при условии отсутствия осложнений) в течение 3-14 дней.
Примерно на второй день пациентке разрешают принять жидкую пищу. В дальнейшем (период определяется в индивидуальном порядке) необходимо исключить из рациона:
- острые, пряные и копченые продукты;
- жареные блюда (продукты следует готовить на пару);
- бобовые, черный хлеб и ряд других продуктов, вызывающих газообразование.
В течение срока, определенного врачом, женщине рекомендуют питаться дробно, потребляя пищу в небольших количествах 5-6 раз в день. Такая диета способствует восстановлению кишечника и нормализации пищеварения.
Также в течение реабилитационного периода необходимо в день потреблять не более 1,5 литра жидкости.
Кроме соблюдения указанных рекомендаций после операции необходимо:
- принимать назначенные препараты (антибиотики, обезболивающие, противовоспалительные);
- отказаться от половых контактов сроком на 2-4 недели;
- избегать подъема тяжестей и бань, соляриев, саун;
- отказаться от активных физических занятий.
В течение первой недели после выписки следует ежедневно обрабатывать швы антисептическими составами.
Осложнения после цистэктомии в основном возникают из-за врачебных ошибок либо несоблюдения пациенткой рекомендаций хирурга. В подобных случаях возможны:
- внутренние кровотечения;
- нагноение шва;
- образование спаек в области брюшины или малого таза;
- острая аллергическая реакция на медикаменты, применяемые во время операции.
После операции организм ослаблен и подвержен воздействию патогенных агентов. В связи с этим женщине рекомендуют на протяжении нескольких недель принимать витаминные комплексы и избегать контактов с носителями инфекций.
источник
Послеоперационный период при лапароскопии кисты яичника в целом продолжается не более трех месяцев. За это время организм женщины полностью восстанавливаются, заживляются поврежденные ткани. Срок реабилитации может быть изменен – на это влияют индивидуальные особенности пациентки, тип и размер удаляемой кисты.
Лапароскопия проводится при невозможности медикаментозного устранения патологии. Показания для вмешательства:
- большой размер образования;
- сильное проявление симптомов;
- разрыв кисты или яичника;
- риск развития злокачественного процесса;
- вероятность разрыва образования или перекрута его ножки.
В некоторых случаях перед операцией пациенткам назначается курс медикаментозного лечения. При наличии явных показаний к лапароскопии вмешательство проводят незамедлительно.
Чаще всего операция необходима при наличии эпителиальных кист яичника. Такие виды образований имеют способность перерождаться в раковые опухоли и не устраняются лекарствами. Функциональные кисты, возникающие при нарушениях менструального цикла, редко удаляются хирургическим путем. Обычно они проходят самостоятельно или под воздействием гормональных и других препаратов.
В процессе восстановления после лапароскопии кисты яичника женщина проходит несколько периодов. Наиболее короткой считается ранняя реабилитация, продолжительность которой – не более 7 дней. В дальнейшем восстановление проходит в домашних условиях.
В первые сутки после лапароскопии яичников пациентке обязательно нужно находиться в условиях стационара. В это время она отходит от наркоза. Врач наблюдает за ее состоянием, при необходимости изменяет схему лечения или проводит дополнительные манипуляции. Это предупреждает множество осложнений – маточные кровотечения, нагноение швов, ухудшение самочувствия.
Наиболее тяжело протекает отхождение от наркоза. В это время женщина ощущает тошноту, слабость, озноб, которые проходят самостоятельно в первый же день.
Вставать с постели нужно через 3-5 часов после пробуждения. Это часто проблематично из-за сильных болевых ощущений. 
После проведения хирургического вмешательства привычный рацион женщины изменяется. В первый день разрешено употреблять только минеральную воду, иногда – легкие бульоны. На следующий день можно есть слизистые супы, отварные овощи, паровые котлеты, кисели и морсы. Такая диета после лапароскопии кисты яичника обеспечивает нормальное функционирование кишечника и желудка, ослабших после вмешательства и принимаемых медикаментов.
В последствии питание становится более разнообразным. В первые несколько недель после операции основу рациона составляют следующие блюда и продукты:
- печеные яблоки;
- льняные семена;
- крупы – рис, гречка, овсянка, перловка;
- квашеная капуста;
- супы из овощей или с добавлением нежирного мяса;
- твердый сыр;
- омлеты на пару;
- отварные постные мясо и рыба;
- черный хлеб;
- фруктовые соки и морсы;
- травяные настои;
- зеленый чай;
- помидоры;
- сухое печенье, сухарики;
- овощные салаты с растительным маслом;
- нежирный кефир.
- черный чай;
- кофе;
- алкоголь;
- сахар;
- майонез;
- свежий пшеничный хлеб;
- острое, жареное, копченое, соленое;
- специи;
- свежая капуста, лук, редиска;
- макароны;
- виноград, груши;
- фасоль и горох;
- молоко, сливки;
- выпечка;
- сладкое – конфеты, шоколад;
- орехи.
Диарея, запор и вздутие живота способны усилить боль от заживающих швов.
Общие правила питания после лапароскопии кисты яичника:
- прием пищи 5-6 раз в день небольшими порциями;
- питье воды не менее полутора литров в сутки;
- употребление любых жидкостей до еды или через час после нее;
- ужин – не позднее, чем за 2-3 часа до сна;
- отказ от употребления разрешенных продуктов, вызывающих неприятные симптомы.
При нормальном функционировании органов пищеварения ограничения по питанию снимаются быстрее. Что можно кушать пациентке с отсутствием нарушений работы ЖКТ после лапароскопии яичника, решает врач. Наличие проблем продлевает срок соблюдения диеты до 2-3 месяцев. В качестве профилактики или для снятия симптомов врач назначает препараты, улучшающие работу пищеварительного тракта, устраняющие изжогу, вздутие живота, тошноту. При строгом соблюдении правил питания такие признаки возникают редко и не требует приема медикаментов.
Сразу после операции по удалению кисты яичника пациентку беспокоят влагалищные выделения. 
Обильное маточное кровотечение в любом периоде реабилитации не считается нормой и требует срочной медицинской помощи.
Патологические выделения имеют неприятный запах, приобретают желтоватый, буроватый или зеленоватый оттенок, могут иметь примеси белой творожной субстанции. Это свидетельствует о течении инфекции половых путей или воспалительном процессе. При их появлении необходимо срочно посетить врача.
Соблюдение правил питания необходимо для предупреждения сбоя пищеварительного процесса. Симптомы, требующие помощи врача:
Для предотвращения развития неприятных симптомов пациентке перед операцией рекомендуется пройти обследование органов брюшной полости – колоноскопию, ФГС, УЗИ.
Для устранения данных признаков необходимо нормализовать питание. В случае возникновения неприятных ощущений на фоне строгих соблюдений рекомендаций врача нужно увеличить в рационе количество следующих напитков:
- травяной чай – лучше всего подходит ромашковый;
- минеральная вода без газа;
- отвар укропа;
- напитки с добавлением корицы, кардамона, имбиря;
- кефир.
Данные средства ускорят процесс пищеварения, нормализуют работу ЖКТ. Для достижения наилучшего эффекта кефир при запорах нужно употреблять на ночь, за 2 часа до сна. Травяные чаи и прочие подобные напитки принимаются до еды или непосредственно во время чаепития.
При длительном запоре и метеоризме рекомендуется устраивать 1 разгрузочный день в неделю для очистки кишечника. В это время весь день нужно употреблять только минеральную воду, кефир, травяные чаи, фрукты или каши на воде.
Первые 5-7 дней после лапароскопии кисты яичника у пациенток болит низ живота. Такое состояние считается естественным и проходит самостоятельно после заживления швов. Для ослабления симптома разрешается принимать обезболивающие препараты.
При сильных болях после лапароскопии кисты яичника пациентке рекомендуется соблюдать постельный режим, больше отдыхать, не совершать резких движений. При ломоте в мышцах тела и спины нужно гулять на свежем воздухе. При усилении болевого синдрома активность следует прекратить.

После снятия швов шрамы очень быстро заживают. Метод лапароскопии подразумевает использование только небольших проколов тканей в процессе вмешательства. Поэтому следы от перенесенной операции практически незаметны, а иногда заживают без следа.
Установленный на сутки дренаж после лапароскопии кисты яичника ускоряет заживление швов и предупреждает их нагноение.
После лапароскопии кисты яичника нет необходимости долго лежать в больнице. Пациентку обычно выписывают на 3-5 день в зависимости от ее самочувствия. Более длительное пребывание в стационаре рекомендуется при наличии послеоперационных осложнений.
От услуг по уходу в больничных условиях после лапароскопии можно отказаться, что не рекомендуется специалистами, так как ответственность за собственное здоровье женщина будет нести самостоятельно.
Лист нетрудоспособности выдается для проведения операции и прохождения начального периода реабилитации. Больничный после лапароскопии кисты яичника продолжается 1,5-3 недели. При плохом самочувствии, сильной слабости и наличии осложнений его можно продлить.
Для быстрого прохождения реабилитации после лапароскопии кисты яичника пациентка должна соблюдать все рекомендации послеоперационного периода и в домашних условиях. Ее самочувствие зависит от образа жизни и точности следования указанным врачом правилам.
За весь период нахождения на больничном женщина не посещает лечащего врача. Его консультация необходима только при возникновении каких-либо вопросов по текущему лечению или при ухудшении состояния. Поэтому она должна следовать предписанным ранее правилам:
- ежедневная обработка швов;
- избегание активных физических нагрузок;
- отказ от половой жизни и спорта на 1-1,5 месяца;
- регулярное исследование с помощью УЗИ для получения результатов по состоянию яичника, на котором удаляли кисту;
- прекращение активности при усилении болей;
- запрет на подъем тяжестей;
- отказ от лечения рубцов и шрамов после лапароскопии кисты яичника народными и другими средствами;
- мытье тела только в душе;
- ношение бандажа сразу после лапароскопии яичников в течение 1 месяца;
- избегание посещения бань, саун, бассейнов;
- запрет на расчесывание зудящего шва;
- отказ от одежды, сдавливающей низ живота;
- соблюдение режима питания, установленных после удаления кисты яичника.
Снятие запретов возможно только после разрешения лечащего врача. Пренебрежение правилами реабилитационного периода после лапароскопии кисты яичника чревато развитием осложнений, негативно сказывающихся на здоровье половой сферы женщины.
Общая длительность периода восстановления индивидуальна у каждой женщины. В среднем полная работоспособность к яичникам возвращается через 3 месяца. Швы заживают через 1-1,5 месяца. Все правила реабилитации следует соблюдать 1-2 месяца или до их изменения врачом.
Самочувствие пациентки нормализуется через несколько недель после операции. В это время она может чувствовать себя полностью здоровой и только изредка ощущать боли внизу живота, сопровождающие заживление тканей придатков. Слабость после операции проходит достаточно быстро.
Месячные после лапароскопии обычно продолжаются в прежнем режиме. Первая менструация наступает согласно установленному графику, индивидуальному у каждой женщины. Кровотечение при этом может быть чуть более или менее обильным, продолжительным или коротким. Это считается нормой и не требует посещения врача.
Обильное и болезненное кровотечение, усиливающееся с течением времени и вызывающее ухудшение самочувствия, считается патологическим и нуждается в срочной медицинской помощи.
Менструации после операции могут прийти с задержкой. Это также считается нормой. Во время хирургического вмешательства ткани придатка повреждаются, что способно привести к временному нарушению его функциональности и, как следствие, к гормональному сбою. Месячные приходят после восстановления их работы. При их отсутствии более полутора месяцев следует пройти диагностику половых органов.
Первые 2-3 цикла после лечения могут быть нерегулярными. В последствии менструации устанавливаются и приходят в определенном режиме. Обычно их график совпадает с ранее установленным, протекавшим у женщины до вмешательства.

Носить бандаж после лапароскопии кисты яичника нужно в профилактических целях. Его использование строго показано женщинам, имеющим повышенный риск осложнений, способных возникнуть после операции. Корсет обязательно необходим и при удалении образования крупного размера, нарушениях работы кишечника.
Ускорить восстановление помогут курсы физиотерапии после лапароскопии кисты яичника – они улучшают кровоток в малом тазу и способствуют быстрому заживлению тканей.

Важно принимать все назначенные врачом медикаменты:
- антибиотики – предотвращают нагноение швов, развитие инфекций;
- обезболивающие – улучшают самочувствие женщины;
- антикоагулянты – препятствуют образованию тромбов;
- гормональные – необходимы для предупреждения гормонального сбоя после удаления кисты яичника или для корректировки менструального цикла;
- иммуномодуляторы – повышают иммунитет;
- витаминные комплексы – восстанавливают работу придатков, насыщают организм полезными веществами.
Прием алкогольных напитков после лапароскопии кисты яичника в период медикаментозного лечения способен привести к сильным побочным эффектам от лекарств и ухудшить состояние пациентки.
Антибиотики и обезболивающие применяются только 3-10 дней после вмешательства. Другие виды препаратов нужно принимать более долгий промежуток времени, который устанавливается индивидуально.
Осложнения после лапароскопии по удалению кисты яичника способны возникнуть как в первые дни после операции, так и через несколько месяцев. Раннее развитие негативных последствий часто связано с неверным ходом проведения хирургического вмешательства. Возможные осложнения:
- маточное кровотечение;
- травмирование соседних органов и сосудов;
- аллергическая реакция на наркоз или газ, вводимый в брюшную полость;
- повышение температуры тела;
- развитие инфекционных заболеваний.

В процессе течения поздней реабилитации или после полного восстановления организма возможно обнаружение следующих последствий:
- периодические маточные кровотечения после лапароскопии кисты яичника, проявляющиеся в межменструальный период;
- образование спаек в малом тазу;
- отсутствие менструаций – признак дисфункции придатков;
- боли в яичнике после лапароскопии – часто свидетельствуют о воспалительном процессе;
- повторное образование кисты яичника;
- отсутствие зачатия на протяжении 6-12 месяцев;
- сбой гормонального фона.
Вероятность появления негативных последствий увеличивается при наличии у женщины других гинекологических или эндокринных патологий.
Для снижения риска развития осложнений необходимо регулярно наблюдаться у лечащего врача. Это позволит обнаружить заболевания на ранних стадиях, что увеличивает шанс полного их устранения. Посещать специалиста рекомендуется ежемесячно в первые три месяца после хирургического вмешательства. В дальнейшем достаточно проведения осмотра 3-4 раза в год, а через полтора года после операции – каждые 6 месяцев.
Возникновение осложнений чаще всего сопровождается явными симптомами. Признаки, требующие посещения специалиста:
- неутихающие послеоперационные боли, продолжающиеся более недели;
- покраснение кожных покровов около швов;
- выделения из влагалища с неприятным запахом;
- маточные кровотечения;
- продолжающаяся более 2-3 дней высокая температура тела после лапароскопии кисты яичника;
- сильная слабость в позднем реабилитационном периоде;
- тошнота, рвота и диарея;
- длительное отсутствие менструации.
Яичник после лапароскопии его кисты может болеть в период овуляции или перед месячными в течение первых 2-3 циклов – при низкой интенсивности симптома это считается нормой и не требует посещения врача.
Данные симптомы свидетельствуют о течении сбоев в организме. Самостоятельная попытка купирования их проявления способна ухудшить самочувствие или привести к прогрессированию патологии.
Зачатие необходимо планировать только после полноценного восстановления функциональности репродуктивной системы женщины. При течении каких-либо патологий или сбоев работы половых органов его лучше отложить до их устранения.
Беременность возможна при следующем состоянии организма:
- установившееся течение менструальных циклов;
- отсутствие болей и прочего дискомфорта внизу живота;
- полное заживление внутренних и наружных швов;
- отсутствие инфекций половых путей;
- восстановление гормонального фона.
Зачатие в первые месяцы после вмешательства способно негативно повлиять на здоровье матери и вынашивание малыша – это часто влечет за собой самопроизвольный выкидыш.
Обычно беременность можно планировать через 3-4 месяца после удаления кисты яичника. В это время у большинства женщин организм приходит в норму и готов для оплодотворения. Перед планируемой беременностью рекомендуется повторно провести полное обследование – сдать анализы на состояние гормонального фона, инфекции половых путей, пройти гинекологический осмотр, сделать УЗИ органов малого таза.
Женщине важно соблюдать все правила послеоперационного периода лапароскопии кисты придатков. Это предотвратит развитие негативных последствий и подготовит организм к зачатию. При несоблюдении рекомендаций врача существует риск серьезных нарушений в функционировании половых органов.
источник