Киста копчика — распространенное заболевание, которое можно обнаружить у 26 человек из 100000 обследованных.
Киста копчика чаще встречается у мужчин молодого возраста. У лиц женского пола киста копчика встречается в 3-4 раза реже.
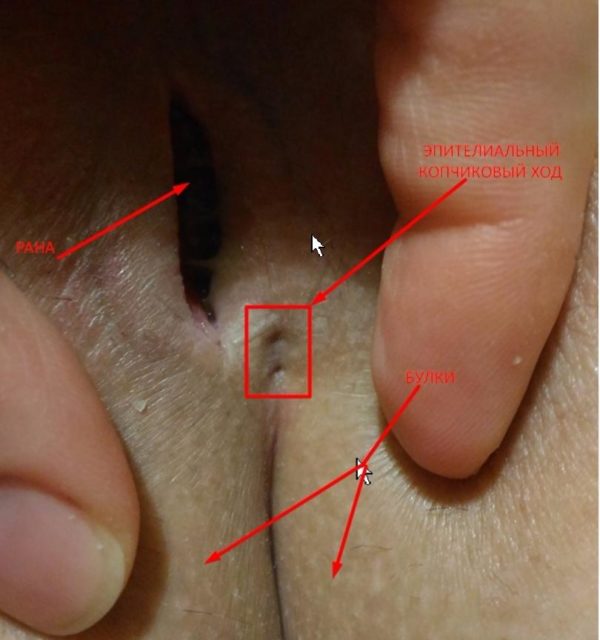
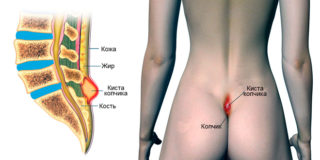
Киста копчика — это полость в подкожной клетчатке над копчиком.
Возникает киста копчика, по убеждению большинства ученых, после рождения в результате врастания волос в кожу.
Течение заболевания можно разделить на 4 стадии:
- 1-я Стадия кисты копчика — имеется полость кисты менее 2см в диаметре,
- 2-я Стадия кисты копчика — имеется полость кисты более 2см в диаметре,
- 3-я Стадия кисты копчика — имеется один боковой или несколько срединных свищей,
- 4-я стадия кисты копчика — имеется рецидив заболевания после операции.
Лечение кисты копчика до сегодняшнего дня сопряжено с рядом сложностей.
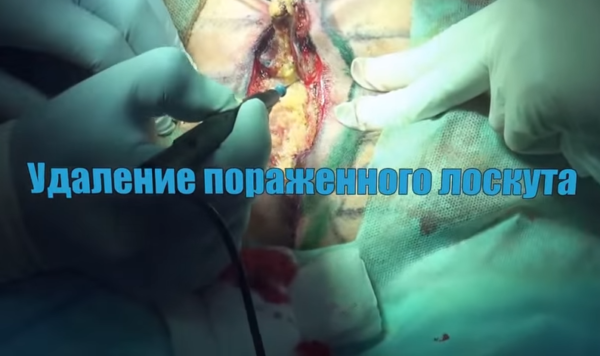
При обострении воспаления в кисте копчика и формировании абсцесса делается операция из небольшого разреза, цель которой эвакуировать гной и облегчить состояние пациента.
Если киста копчика имеет хроническое течение, то удаление ее проводится чаще всего обычным путем из большого доступа. Во время операции удаляется часть кожи в области копчика, вскрывается полость кисты, которая очищается и обрабатывается методом диатермокоагуляции. В результате такой операции остается большая рана, которая оставляется открытой и заживает долго, не менее 2-х месяцев.
Попыток ускорить процесс восстановления после операции на кисте копчика было сделано немало. В частности были предложены пластические элементы закрытия раны: Z-пластика, пластика по Каридакису, лоскут Баскома, лоскут Лимберга и др.
Однако, несмотря на все усовершенствования, обычная операция при кисте копчика не дает надежных результатов, приводя к длительной нетрудоспособности пациентов в послеоперационном периоде и частым рецидивам заболевания. Все это заставляет врачей-ученых искать новые более эффективные методы решения проблемы.
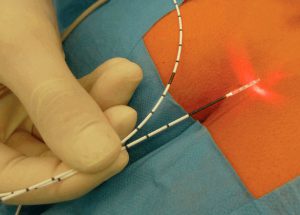
Рис. 1. Лечение кисты копчика диодным лазером
Идеальная операция при кисте копчика должна отвечать нескольким критериям:
- Простая в техническом плане,
- Удаление тканей должно быть минимальным,
- Рецидивы не должны встречаться,
- Восстановление после операции должно быть быстрым,
- Трудоспособность не должна страдать.
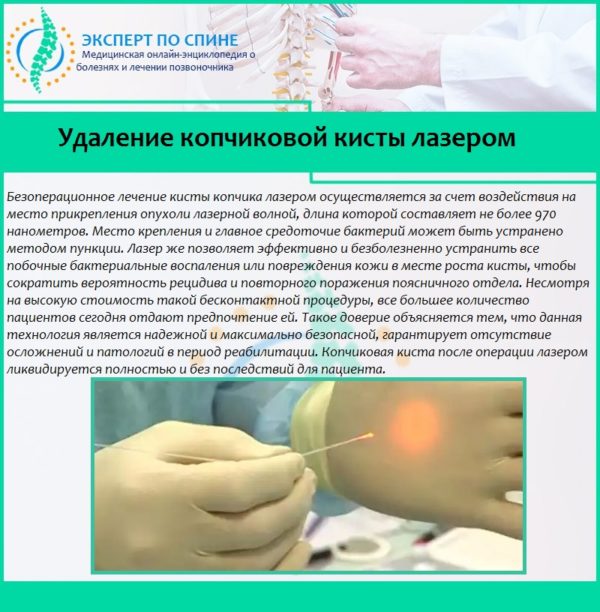
Всем этим критериям соответствует малоинвазивная операция при кисте копчика диодным лазером.
Диоденый лазер оказывает термический эффект на свищи и кисту копчика. Глубина проникновения луча лазера вглубь тканей не превышает 2-3мм, что позволяет полностью контролировать ситуацию.
В результате лазерной обработки происходит разрушение эпителия в свищевых ходах и сморщивание грануляций.
- Такая операция может быть выполнена почти во всех случаях кисты копчика.
- Продолжительность лазерной операции не превышает 20-30 минут.
- Операция при кисте копчика диодным лазером дает хорошие результаты даже в сложных случаях и при многократных рецидивах заболевания.
В Центре лазерной хирургии “АТЛАНТиК” проводятся операции при кисте копчика диодным лазером.
Особенности операции:
- Операция диодным лазером проста и непродолжительна в исполнении (максимальное время операции — 30 минут).
- Операция диодным лазером проводится под местной анестезией.
- Время пребывания в больнице после операции не превышает 60 минут.
- Восстановление проходит очень быстро.
- Боли после операции пациент не испытывает.
- Операция диодным лазером может выполняться при любой степени распространенности процесса при кисте копчика.
- В отдельных случаях могут быть предложены альтернативные лазерные методики лечения кисты копчика, способные дать лучший результат в данном конкретном случае.
источник
Удаление кисты копчика – это удаление патологии. Так как киста копчика — это аномалия в строении тканей.
Под этим термином подразумевается несколько разновидностей патологии выраженной в подкожном развитии тонкой эпителиальной трубки, не сообщенной с костями крестца и копчика.
Киста копчика (или эпителиальный копчиковый ход) имеет врожденный характер. Она в равной степени встречается как у мужчин, так и у женщин.
Возраст, в котором обычно диагностируют аномалию – 18-30 лет.
Еще во время формирования эмбриона редукция связок и мышц в области органа рудимента (хвоста) может нарушиться. Рудиментарная мышца продолжает развиться, мешая запечатыванию синусного хода. В результате в тканях образуется полый свищевой ход, внутри которого растет киста.
Причина такого явления – генетический фактор (патология может передаваться по наследству) или сбои в организме беременной женщины и последующие сбои в формировании зародыша.
Есть мнение, что заболевание может иметь не только врожденный характер.
Ряд факторов может вызывать рост кисты:
- ушибы копчика;
- малоподвижный образ жизни;
- пренебрежение правилами гигиены;
- слабый иммунитет;
- инфекции;
- охлаждение организма (особенно нижней части туловища);
- пролежни и опрелости.
В острую стадию состояние человека с кистой переходит из-за закупорки полости, выстланной эпителием. В ней накапливаются частицы кожи, кожное сало, волосы и грязь.
Все это попадает внутрь через маленькое отверстие в коже, сообщенное с полостью. Внешняя пробка мешает выводить наружу органические продукты, которые начинают гнить внутри капсулы кисты.
ВНИМАНИЕ! Избыточное оволосение поясничной части и ягодиц, повышенная потливость и нарушения в работе сальных желез может привести к быстрому развитию и обострению воспаления.
Симптоматика кисты копчика в фазе воспаления имеет выраженный характер.
Больной испытывает острые пульсирующие боли в области копчика. Боли усиливаются при смене положения тела и физической активности.
- уплотнение под кожей, расположенное в верхней части межъягодичной складки, которое мешает двигаться и ощущается как инородное тело;
- в месте локализации воспаления на коже проступает покраснение
- из отверстия полости выделяется гнойная субстанция или бесцветная жидкость инфильтрат;
- в предполагаемом месте расположение кисты наблюдаются вторичные отверстия, служащие для выведения инфильтраты или перешедшие в пассивное состояние (зарубцевавшиеся);
- в случае с инфекционным поражением воспаление развивается быстро и активно, провоцируя повышение температуры тела и отеки в области копчика.
Эпителиальный копчиковый ход делят на неосложенный и осложненный случаи.
При первом больной может чувствовать себя хорошо, диагностируя у себя лишь слабые тупые боли и минимальные выделения. Во втором случае все гораздо серьезнее и связано с развитием абсцессов и свищей.
Первый признак запущенной ситуации – гиперемия и отек, резкие и режущие боли.
Избавиться от кисты можно лишь оперативным способом. Лечение препаратами не дает устойчивого положительного эффекта. Если врачи вскрывают нарыв и удаляют гной, возможен рецидив и очень серьезные осложнения.
Операция по удалению кисты копчика проводится под наркозом (местным или общим). Исходя из клинической картины каждого отдельно взятого случая, врач подбирает метод доступа к кисте и способ ее иссечения.
На данный момент удаление кисты проводится несколькими способами:
Такой метод предполагает полное иссечение кисты через разрез в крестцово-копчиквой области. После того как воспаленный участок будет удален, хирург зашивает рану.
Такой подход к удалению копчиковой кисты наиболее распространен, так как период восстановления после вмешательства очень краткий, а вероятность развития осложнений минимальна. Но после операции не исключен вариант рецидива.
Операцию открытого типа проводит при наличии осложнений или тяжелого течения болезни. В этом случае доступ к кисте обусловлен внешним разрезом, но рана сшивается ко дну, обеспечивая естественный дренажный эффект.
Риск повторного воспаления после открытой операции минимален, но срок послеоперационной недееспособности пациента составляет примерно два месяца.
Метод относится к категории сложных. Он, как и два предыдущих, подразумевает иссечение кисты.
Первичное отверстие зашивается, а вторичное отверстие используют для проведения дренажной системы.
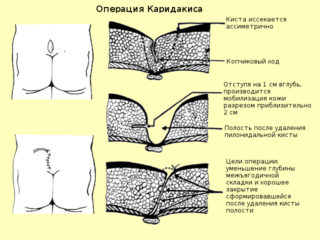
В результате хирургического вмешательства по методу Каридакиса капсулу кисты удаляют вместе с мягкими тканями, окружающими ее. А образовавшуюся рану перемещают в область ягодичной складки, где она будет незаметна.
Риск осложнений и рецидивов после такой операции минимален.
Еще один способ оперативного лечения – синусэктомия. Такой вариант удаления капсулы допустим только при неосложненных случаях со свищом.
Канал выделяют с помощью введенного внутрь метиленового синего, а затем в выделенную область вводят зонд, проходящий через два отверстия. Далее киста иссекается электрическим током.
С недавних пор самые передовые больницы стали проводить лазерное удаление кисты. Метод похож на обычное хирургическое вмешательство, но вместо скальпеля хирург использует лазер.
Срок восстановления после лазерной операции составляет всего пару дней.
Удаление кисты копчика стараются назначать на период ремиссии. Вмешательство не требует сложной подготовки, и все предшествующие процедуры заключаются в:
- выбривании оперируемого участка;
- проведении очищения кишечника посредством клизмы;
- отказа от употребления пищи в течение 12 часов перед операцией.
После хирургического вмешательства пациенту необходимо ежедневно приходить на перевязку (до полного заживления шва).
В течение суток после операции необходимо придерживаться постельного режима. Нельзя сидеть, заниматься спортом и поднимать тяжелые предметы около месяца.
Разрешено принимать теплый душ, не используя щеток и мочалок. Гигиена в этот период основана на использовании детского мыла и выбривании участков кожи, расположенных рядом со швом.
После согласования с врачом можно пить обезболивающие средства. А для исключения рецидивов придется следить за состоянием иммунитета и отказаться от тесной одежды из грубой ткани.
Увы, но операция по удалению кисты копчика часто сопряжена с осложнениями. Случаи рецидива очень распространены и возникают при неполном иссечении капсулы и последующем развитии нового эпителиального хода.
- перерождение тканей в злокачественную опухоль;
- воспалительные процессы;
- гематома;
- грубое рубцевание шва;
- серома;
- некроз;
- кровотечения или несостоятельность шва.
Клетки хода имеют тенденцию к разрастанию, поэтому часть иссеченных тканей отправляют на лабораторный анализ в обязательном порядке. Это помогает исключить риск развития злокачественной опухоли.
При соблюдении рекомендаций врача и правил послеоперационной гигиены большая часть осложнений пациенту не грозят.
источник
Киста копчика (копчиковая тератома) – доброкачественная аномалия строения эпителия врожденного характера, формирующаяся в период роста зародыша и закладки слоев дермы. Рассматривается, как порок развития тканей у эмбриона.
При этой патологии в подкожной межъягодичной складке образуется узкий канал, выстланный эпителием, как обычная кожа, не имеющий отношения к костной структуре копчика. В копчиковом канале находятся волосяные луковицы и протоки сальных желез. Эпителиальная трубка выходит на поверхность, формируя один или несколько первичных выходов в виде мелких отверстий на коже. Эта аномалия встречается у пациентов, страдающих заболеваниями прямой кишки. Патологию обнаруживают у 2 пациентов из тысячи, и особенно часто – у мужчин до 30 – 35 лет. Кисту на копчике у женщин обнаруживают в 4 раза реже.
Копчиковая киста не способна рассосаться ни при медикаментозном лечении, ни самостоятельно.
Заболевание врачи классифицируют по видам:
- Эпителиальный копчиковый ход. Это внутрикожный канал длиной от 5 – 7 до 15 мм, который у поверхности имеет выходы в виде небольших отверстий или углублений — первичных ходов, расположенных не точно по срединной линии, а чуть в стороне. Они могут прощупываться, но бывают и малозаметны – тогда их принимают за кожные поры. Через такой копчиковый ход часто выделяется прозрачно-белесый экссудат — выделения внутреннего эпителия.
- Дермоидная киста копчика (дермоидный синус). Такой вид аномалии относят к доброкачественным тератомам. Отличие дермоидного синуса от копчикового хода в том, что он формирует капсулу с оболочкой в толще дермы. Тератома копчика развивается внутриутробно у плода и содержит неразвитые волосяные луковицы, фрагменты костной ткани, жира, кожи. У новорожденного малыша дермоид выглядит, как шишка на копчике.
- Пилонидальная киста (или синус). Это полостная структура, в которой растут волосы. Локализуется между ягодицами выше заднепроходного отверстия. Внешне пилонидальная киста копчика проявляется в виде одного или нескольких крошечных отверстий на коже, из которых торчат отдельные волоски или даже пучки.
- Свищ копчика – патологически сформированный ход, ведущий наружу. Рассматривается, как гнойная стадия заболевания. Иногда свищ бывает глубоким, а вход в него напоминает воронку.
До конца причины возникновения копчиковой кисты не выявлены. Но медики считают, что врожденный крестцово-копчиковый внутрикожный ход возникает по причине нарушения процесса закладки тканей при росте зародыша. Из-за этого в тканях между ягодицами формируется патологическая полость, которая в последствии заполняется жидкостным секретом.

К неврожденным причинам образования кисты копчика относят:
- обильный рост волос между ягодицами (с последующим их внедрением вглубь эпидермиса);
- повреждения суставов и дермы в крестцово-копчиковой зоне;
- воспаление и непроходимость потовых и сальных протоков, гнойные процессы вокруг волосяных луковиц между ягодицами;
- инфекционные заболевания, низкий иммунитет, частые или длительные переохлаждения;
- низкая подвижность, долговременное пребывание сидя.
Киста копчика может не проявлять симптомов многие годы до начала воспаления в зоне копчикового канала. Пациент отмечает только неудобство при сидении и выпуклое уплотнение между ягодицами, которое иногда становится влажным из-за выделений. Периодически человек жалуется на то, что у него болит спина.
При закупорке сальных протоков внутри эпителиального хода органические выделения переполняют его и начинают гнить, приводя к воспалительным явлениям. То же самое происходит при попадании болезнетворных микроорганизмов извне. При этом размер копчикового образования увеличивается, а воспаление переходит на смежные ткани.
При развивающемся нагноении, среди основных симптомов кисты копчика наблюдают следующие:
- Шишка на копчике болит все сильнее, вызывая трудности при наклонах, сидячем положении.
- Нарастает боль в крестце особенно при длительном пребывании сидя.
- Болезненная припухлость увеличивается в объеме, появляется несимметричный отек и выраженное покраснение с распространением в стороны от центральной линии межъягодичной складки.
- При нагноившейся кисте пациент ощущает болезненную пульсацию в копчике.
- Температура поднимается до 39 – 40 градусов. Человек слабеет, жалуется на головную и мышечную боль, тошноту. Эти признаки объясняются общим отравлением организма ядами бактерий и токсичных продуктов, выделяемых при воспалении.
- Формируются дополнительные (вторичные) выходные отверстия, расширяющие копчиковый канал, через которые начинает сочиться гной.
- Сидение и лежание становится невозможным из-за острых болезненных ощущений.
- При нарастании объема гнойных масс и поражении соседних тканей, в зоне копчика развивается огромный гнойник – абсцесс.
- При прорыве вторичного выходного отверстия копчикового канала формируется гнойный свищ.

Кроме острого воспаления, часто развивается хронический процесс, когда выделения из эпителиального канала появляются периодически, сопровождаясь болями и покраснением кожи. Образуются новые ходы, а старые отверстия зарубцовываются, формируя грубые участки уплотнений. Так заболевание принимает вялотекущий характер с периодическими обострениями, которые наблюдаются в течение многих лет.
Если воспаленную кисту на копчике не лечат у специалиста, возможны серьезные последствия:
- постоянно возобновляющиеся воспалительные явления;
- развитие множественных вторичных копчиковых ходов и свищей из-за распространения патологического процесса на здоровые ткани;
- развитие на коже экземы, грибковой инфекции и пиодермии (распространение гнойников);
- нарушение работы кишечника и органов репродукции за счет их сдавливания и проникновения инфекции;
- образование абсцесса и флегмоны (разлитого воспаления) крестцово-копчиковой области;
- прорыв вторичных ходов с истечением гноя в мошонку, прямую кишку, мочеточник, в результате чего многократно повышается риск тяжелых осложнений, вплоть до перитонита и сепсиса;
- воспаление костных тканей (остеомиелит);
- перерождение клеток запущенной кисты в раковую опухоль – эпителиому (8 – 9%).
Поэтому при появлении первых симптомов заболевания не следует ждать нагноения или перехода в хроническую форму, необходимо срочно обращаться к проктологу.
Диагностика при появлении признаков кисты на копчике, как правило, не затруднительна, но точный диагноз поставит только специалист, который может отличить симптомы кистозного образования от признаков других болезней (остеомиелита, абсцесса, свища прямой кишки, острого парапроктита).
Базовые диагностические исследования:
- УЗИ области крестца и копчика;
- ректороманоскопия (метод обследования толстой кишки с помощью эндоскопа);
- зондирование (внутреннее обследование с помощью специального зонда) свищевых фистул.
Если боль в копчике сочетается с болями в разных частях позвоночного столба, патологией тазобедренных, коленных суставов, головной болью и головокружениями, ослаблением чувствительности в ногах и руках, то врач, чтобы исключить спинальные грыжи межпозвоночных дисков, назначит обзорный рентген позвоночника, артроскопию, МРТ и КТ, миелографию.
Лечение кисты копчика, не осложненной нагноением, может проводиться без операции.
Обычно специалисты назначают:
- Медпрепараты, снимающие воспаление и обладающие болеутоляющим действием (Ксефокам, Диклофенак в инъекциях, Кетонал, Анальгин).
- Кремы для удаления волос, которые нужны для очищения от излишков волосяного покрова в ягодичной складке, предупреждая их врастание и облегчая тягостные симптомы.
- Обеззараживающие наружные средства, которые дезинфицируют область воспаления, предотвращая дальнейшую агрессию микробов (Хлоргексидин, Нитрофурал, Перекись водорода, Мирамистин).
- Антибиотические медпрепараты. Для подавления воспалительного процесса чаще всего назначают лекарства с воздействием на большинство болезнетворных микробов (Амоксиклав, Рокситромицин, Азитромицин, Цефотaксим, Цефепим, Цефтриaксон). Но их применения не всегда бывает достаточно при гнойном процессе. В таком случае приходится решать вопрос об оперативном лечении.
- тщательные гигиенические меры — частое мытье и просушивание зоны между ягодицами;
- еженедельное бритье с захватом межъягодичной складки на 2 см — от поясничной области до заднепроходного канала.

При абсцессе, разлитом воспалении мягких тканей, требуется незамедлительное хирургическое вмешательство. Медикаментозная терапия в такой ситуации может только затянуть процесс и довести ситуацию до жизнеугрожающей.
Операцию по удалению кисты копчика желательно выполнять как можно раньше – пока не начался активный процесс воспаления и нагноения, при котором вмешательство выполняется за несколько этапов. Если же пилонидальный синус или копчиковый ход не воспален, операция проходит быстро, а вероятность рецидива и любых осложнений стремится к нулю.
Важно понимать, что хирургическое лечение возможно только после устранения воспаления в зоне планируемого вмешательства. Для этого пациента обязательно лечат антибиотиками и только потом приступают к удалению аномального образования.
В случае осложнений, врачу приходится прибегать к экстренной хирургии.
Операция по удалению нацелена на полную ликвидацию эпителиального канала, как источника воспаления, первичных и вторичных отверстий и затронутых воспалением соседних тканей.
Современная проктология рассматривает возможность лечения кисты копчика у мужчин и женщин с помощью лазерного луча, который заменяет традиционный скальпель.
Хирург послойно рассекает кожу и жировую клетчатку, затем лучом лазера иссекает кисту, включая все ответвления и выходные отверстия.
Особенности метода удаления лазером позволяют хирургу проводить точные манипуляции, поскольку операционное поле не заливается кровью. Это происходит благодаря немедленному запаиванию (коагуляции) сосудов при воздействии лазера.
Радиоволновое удаление кисты на копчике обеспечивает высокоточное иссечение пораженных тканей радиоволновым ножом, выпаривающим аномальные клетки образования. Одновременно происходит коагуляция поврежденных сосудов и полное обеззараживание операционного поля. Контакт «ножа» с тканями отсутствует, что также сводит к минимуму риск травмы и сокращает время восстановления.
К достоинствам лазерного и радиоволнового удаления копчиковой кисты относят:
- вмешательство выполняется под местным обезболиванием в день обращения;
- кровотечение, болезненность, травмы мягких тканей отсутствуют;
- риск вторичных воспалений и повторного формирования кисты копчика минимален;
- процедура может проводиться без наложения швов;
- период восстановления и заживления сокращен, а двигаться разрешается через 2 часа после вмешательства.
После процедуры лазерного и радиоволнового удаления кисты:
- не разрешается сидеть в течение, как минимум 10 дней;
- 2 дня необходимо отвести для постельного режима, лежа на боку (для исключения нагрузки на ягодичную область);
- спустя 2 дня разрешается ходить по комнате, через день – выполнять недолгие прогулки.
Полное заживление тканей при нормально протекающем послеоперационном периоде происходит на 4 – 5 неделе.
Радикальное лечение пилонидального синуса или копчикового хода возможно только хирургическим путем, так как при этом полностью удаляются все вторичные каналы, свищи и капсула узла вместе с оболочкой. Удаление копчиковой кисты выполняет хирург-проктолог в фазе стихания признаков воспаления. Вмешательство считается несложным и длится 30 – 60 минут. Используется или спинальная анестезия, при которой больной находится в сознании, или внутривенный наркоз, что зависит от сложности и длительности операции.
Операцию по удалению кисты копчика проводят с использованием разных хирургических техник.

Это объясняется тем, что при гнойных процессах ткани отечны, воспалены, пропитаны экссудатом, из-за чего требуется иссечение большого объема подкожной клетчатки вместе с гнойником. После этого остается серьезная обширная и открытая рана, которую из-за продолжающегося воспалительного процесса зашивать нельзя. При такой ране риск вторичного инфицирования очень высок, а заживление происходит крайне медленно.
Поэтому при подобной процедуре сначала шприцем откачивают гной, затем вскрывают абсцесс, ставят дренаж в виде тонкой резиновой трубки (для нормального вытекания гноя) и назначают сильнодействующие антибиотики. На 2 этапе (после того, как воспаление пройдет) выполняют операцию по удалению свищевых ходов, кисты копчика и небольшого массива смежных тканей. Вполне удовлетворительные результаты наблюдают в 80 – 87% случаев.
Это самый простой вид иссечения копчиковой кисты, который можно проводить только при отсутствии воспалительного процесса, плотных рубцов, отечности, тканевых или костных деформаций. Поэтому так важно своевременно прийти на обследование к проктологу.
В первичные отверстия вводят медицинский краситель, чтобы выявить все разветвления эпителиального хода. При помощи скальпеля (или электроножа) проводят иссечение копчиковой кисты и свищевых каналов с кожей и клетчаткой.
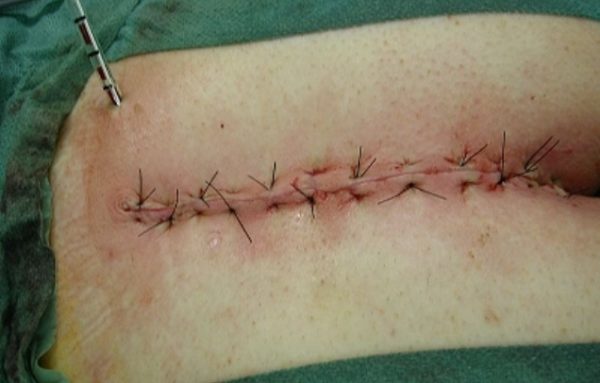
Затем хирург ушивает рану, оставив отверстие для дренажной трубочки, через которую должна выходить серозно-кровянистая жидкость. Швы при такой методике снимают через 10 – 14 дней.
Недостатком этого метода считается высокая вероятность рецидива. Чтобы снизить риск повторного формирования кисты, такая техника используется только в период стихания всех симптомов.
Метод эффективен только при отсутствии нагноения и разветвлений от копчикового хода. Технику применяют при хроническом процессе или нагноившемся свищевом канале в фазе стихания признаков. В свищевой канал вводят зонд с электроножом и путем электрокоагуляции иссекают эпителиальный ход или кистозную полость с одновременным прижиганием кровоточащих сосудов. Швы при такой технике операции не накладывают. Способ малокровный. Положительные результаты наблюдают у 90 – 93% пациентов. Риск осложнений составляет от 9 до 29%.
Эту технику отличает очень низкий процент рецидивов, но также самое длительное заживление после операции. Капсула кисты копчика вместе со всеми вторичными каналами и свищами полностью иссекается. Рану не зашивают, обеспечивая естественный отток крови и гнойных масс до полного устранения всех выделений. За больным после операции постоянно наблюдают врачи, чтобы избежать вторичного инфицирования.
После радикальной открытой операции в течение 2 – 3 суток соблюдается постельный режим с лежанием на боку, на 3 – 4 сутки можно вставать, затем ходить. Требуется точно соблюдать рекомендации хирурга, поскольку в послеоперационный период рана остается открытой, пока полностью не очиститься и не зарастет. Полная реабилитация занимает около 4 – 5 недель, затем пациент постепенно возвращаться к обычному ритму жизни.
Метод применяется при глубоких воспаленных кистах и множественных свищевых ходах, которые опасно вырезать полностью. Аномальные ткани иссекают скальпелем или электроножом по специальной схеме, содержимое удаляют, полость промывают. Края разреза подшиваются к тканям крестцово-копчиковой зоны, формируя дренажный канал. Несмотря на длительную реабилитацию, выздоровление наступает в 90 – 93% случаев.
Существуют и другие операционные схемы, например, с использованием методик пластической хирургии по восстановлению объема удаленных тканей.
После операции пациента временно беспокоят боли в области раны и позвоночника, которые снимают болеутоляющими препаратами. Но иногда, особенно при позднем выполнении операционного вмешательства, возникают осложнения:
- Аллергическая реакция на анестезионные растворы.
- Кровотечение при повреждении сосудов.
- Повреждение нервных узлов.
- Длительные боли в крестцовой области.
- Воспаление при вторичном проникновении инфекции.
- Ранения прямой кишки.
- Рецидив, если при операции свищевые ходы и кистозная капсула были удалены лишь частично.
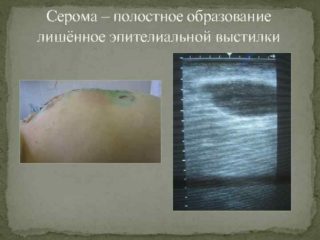
- Серома – скопление серозной жидкости в тканях на участке хирургического вмешательства (проходит при правильном дренаже и антисептической обработке).
В послеоперационный период, если выполнялось радикальное хирургическое вмешательство, проводят:
- Ежедневные перевязки с обработкой раны Бетадином, Хлоргексидином, Диоксидином, Перекисью водорода, Йод-повидоном.
- Местно назначают мази, ускоряющие заживление, подавляющие воспаление и активность микробной флоры: Метилурацил, Левосин, Фузимет.
- Применяют УФ-облучение, микроволновую терапию, сеансы УВЧ.
- При радикальном хирургическом иссечении кисты или копчикового хода прогноз всегда благоприятный и следует ожидать полноценного выздоровления.
Рекомендации после операции:
- Нельзя сидеть 3 – 4 недели, поднимать тяжести, включая предметы быта.
- Спать лучше на боку в течение месяца.
- Исключить горячие ванны, можно использовать теплый душ на 4 – 7 день (по разрешению врача). Запрещены мочалки, мыло – только детское.
- В течение полугода после заживления раны, участок между ягодицами требуется очищать от волос.
Главное, что требуется от пациента – вовремя диагностировать кисту копчика и правильно выбрать клинику, где работают квалифицированные врачи. Лучше всего – специализированный проктологический центр.
источник
Киста копчика – это патология, которая закладывается еще в эмбриональной стадии развития человека, а проявиться может через много лет после рождения. Эпителиальный копчиковый ход — это углубление в части спины, соединяющейся с ягодицами. Сверху она покрыта кожей, внутри – пустая полость, в которой со временем могут скапливаться гнойные выделения, развиваются воспалительные процессы.
Противопоказания к проведению процедуры затрагивают состояние других органов и систем. Проводить хирургическое вмешательство нельзя при повреждениях печени, онкологических заболеваниях, патологиях сердца и кровеносной системы. Тяжелые состояния, характерные для иммунодефицитов, служат противопоказанием к вмешательству.
К любой операции пациент готовиться заранее: проходит обследование у врача, а также УЗИ, МРТ, КТ, рентген для определения объемов воспаления. Накануне человек не ужинает, утром нельзя пить и завтракать. Непосредственно перед операцией больному измеряют пульс и давление, взвешивают.
Если в области копчика, где будет проводиться операция, есть волосы, их сбривают. Обязательно делают очистительную клизму.

- возможность проведения процедуры в день обращения пациента;
- нет потребности в общем наркозе;
- отсутствует болезненность, не появляются гематомы и кровь;
- риск вторичных воспалений сведен к нулю, как и рецидив заболевания;
- после операции не нужно накладывать швы, лазерная хирургия оставляет незначительный след;
- заживление ран занимает в десятки раз меньше времени;
- двигаться можно уже через 2-4 часа после лечения.
Общий период реабилитации сводится к нескольким неделям. Если лечить кисту традиционным методом, потребуется 6-12 месяцев.
Инвазивное вмешательство требуется при тяжелых формах кисты копчика, а также при вовлечении большого количества окружающих тканей. Если эффективность лазера еще в полной мере не доказана в России, то среди радикальных методик есть 100% результативные. Удаляет кисты хирург-проктолог, вмешательство длится не дольше 60 минут даже в тяжелых случаях. Анестезия используется спинальная либо внутривенная.
Радикальное лечение необходимо, так как болезнь осложнена отеками, воспалением и выделением экссудата, который требует удаления большего количества окружающих тканей.
После операции остается открытая рана, которая очень долго заживает. Поэтому процесс разделяют на несколько этапов, первый из которых проходит так:
- Шприцем удаляют гной, вскрывают абсцесс.
- Устанавливают дренаж – резиновую трубку, чтобы гной лучше выделялся.
- Назначают интенсивную терапию антибиотиками.
Как только воспаление утихнет, удаляют оставшиеся свищевые ходы и кисту. Успешный результат встречается в 87% случаев.
Закрытая техника – это самая простая операция, которую проводят при отсутствии воспаления и отеков, а также если нет костной деформации. При своевременной диагностике нарушения врач назначит плановое вмешательство и быстро удалит аномалию без риска осложнений.
Для точности процедуры сначала в отверстия вводят специальный краситель, выявляя все эпителиальные разрастания. Затем электроножом или скальпелем иссекают кисту, свищевые каналы и клетчатку. Рану зашивают и ставят дренажную трубку, через которую выходит сукровица. Через 10-14 суток швы снимают. Однако минус подобной операции – высокий риск рецидива.
Синусэктомию проводят, если отсутствует нагноение и разветвления кисты. В отверстие вводят зонд с ножом, а затем электрокоагуляционным методом иссекают ход или полость кисты, прижигая кровоточащие сосуды. После операции швы не накладываются, а специфический уход не требуется. Риск осложнений после вмешательства очень низкий. В 93% случаев патология проходит навсегда.
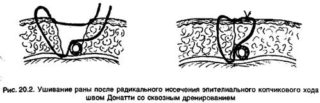
В течение 2-3 суток пациенту нельзя сидеть – он лежит на боку. Через 3-4 дня можно вставать и ходить. Хирург дает точные рекомендации, что делать можно, а что нет. Как только рана очистится и зарастет, начинается послеоперационный период восстановления. На 4-5 неделе пациента выписывают.
Кисты обрабатывают этим способом, если есть острое воспаление с глубоким поражением тканей, множественные свищи. Поврежденные ткани полностью вырезаются, а оставшиеся клетки иссекаются электроножом или скальпелем. Затем полость промывают. Разрез подшивают к крестцово-копчиковой зоне, создавая дренажный канал.
В 90-93% случаев после марсупиализации пациент полностью восстанавливается, хотя реабилитация сопровождается болью.
- Повторное образование кисты – происходит из-за неполного удаления больных тканей.
- Усиливается воспаление, выделяется гной, возникает температура, что указывает на повторное развитие аномалии.
- Возникновение онкологического рецидива.
- Серома – в области открытой раны скапливается серозное вещество, оно проникает в лимфососуды. Осложнение обнаруживают на 2-5 день после операции. Избавиться от него достаточно просто – нужно регулярно обрабатывать область вмешательства антисептиком.
- Гематома – несерьезное осложнение, сопровождаемое болью, но быстро проходящее.
- Некроз кожи вокруг раны – чаще всего развивается из-за диабета, устраняется повторным очищением и тщательным уходом.
Дискомфорт после любой операции частично сохраняется в течение первого месяца. В течение нескольких недель больно ходить в туалет, поэтому требуется соблюдение жидкой диеты – пища должна быть легкой, не повышающей плотность стула.
В течение первых суток пациент соблюдает постельный режим, на следующий день самостоятельно начинает ходить на перевязки. Присаживаться можно только на 5-7 день, а начинать ходить – на 8-9 сутки. После 4-5 дня, если отсутствуют обильные выделения из раны, перевязки делают через день.
Длительность восстановления зависит от ответственности пациента и соблюдения им врачебных предписаний. В течение нескольких месяцев нельзя заниматься физическими нагрузками. Активный спорт и труд может вызвать осложнения. Пациенту запрещено сидеть или лежать в одном положении в течение длительного времени.
Первый этап реабилитации длится 21-30 дней, затем больной возвращается к привычной жизни. Сколько будет заживать открытая рана, зависит от многих факторов. Но во всех случаях этот срок измеряется не одной неделей.

- лежать необходимо осторожно, не перекручиваться, не дергаться;
- минимальные физические нагрузки без поднятия тяжестей должен разрешить доктор;
- после операции нужно тщательно следить за гигиеной, промывать шов только детским мылом без жестких мочалок;
- область разреза должна быть очищена от волос;
- если беспокоит боль, принимают обезболивающие препараты;
- дл профилактики осложнений в долгосрочной перспективе принимают витамины;
- нельзя носить стесняющую одежду – она должна быть мягкой, изготовленной из натуральных тканей.
Пациент должен систематически посещать врача – не реже 1 раза в месяц. В идеальных условиях полное восстановление наступает через 1,5 месяца, однако профилактические меры нужно соблюдать 6-12 месяцев.
Пациенту в течение всей жизни рекомендуют придерживаться принципов правильного питания для исключения повышенной нагрузки на прооперированную область. Рацион должен состоять из овощей, фруктов и продуктов с высоким содержанием белка: мясо, яйца, молочка. Следует забыть о вредных привычках.
В большинстве случаев отзывы об операциях при кисте копчика носят положительный характер: пациенты хорошо их переносят и восстанавливаются в течение 1-2 месяцев при радикальном вмешательстве. Однако некоторые отмечают, что невозможность сидеть и лежать в удобной позе заметно осложняет восстановление.
Самостоятельно перевязать рану и принять душ после выписки из больницы становится затруднительно, требуется помощь родственников или близких людей.
После восстановления все пациенты отмечают, что не жалеют об операции.
Некоторым удается записаться на бесплатное лечение по месту жительства – через направление от поликлиники. Иногда нужно дожидаться очереди в течение нескольких месяцев. Если пациент испытывает мучительные боли, операцию могут провести экстренно.
В частных клиниках цена услуги зависит от статуса заведения и города, в котором оно находится. В среднем, вмешательство стоит 25 000 рублей с учетом наркоза. Если требуется тяжелая операция, стоимость с пребыванием в стационаре составляет около 100 000 рублей. Цена удаления кисты копчика лазерным способом увеличивается до 150 000 – 200 000 рублей.
Врач-травматолог- ортопед, вертебролог первой категории
Специализируется на травмах позвоночник, таза, онкологии.
- Дегенеративные заболевания позвоночника;
- травма позвоночника;
- воспалительные заболевания позвоночника;
- деформации позвоночника;
- онкология.
Образование:
- 2007 — Военно-медицинская академия им. С.М. Кирова
- 2008 — Военно-медицинская академия им. С.М. Кирова
- 2013 — Российская медицинская академия последипломного образования
Повышение квалификации:
- 2012 — Участвовал в обучающем курсе по теме «Сколиоз. Традиционная хирургия и передовые технологии», г. Адана, Турция
- 2013 — Провел обучающий цикл «Минимально-инвазивные технологии в хирургии позвоночника», Польша г. Варшава
- 2014 — Принимал участие в обучающем курсе по использованию современного навигационного оборудования в хирургии позвоночника, Германия, Фрайбург
- 2014 — Тематическое усовершенствование по теме «Лечение травм и заболеваний позвоночника» на базе Российской медицинской академии последипломного образования
- 2015 — Курс повышения квалификации по специальности «Хирургия»
Опыт работы:
- 2008-2010 гг. – Медицинская служба в ВС РФ, врач хирург
- 2011-2015 гг. – Центральная Клиническая Больница РАН, врач травматолог-ортопед (вертебролог)
- 2015- н.в. — Нувель Клиник, вертебролог, нейрохирург, ортопед, травматолог
источник
Позвоночник подвержен образованию доброкачественных опухолей наравне с другими структурами организма. При отсутствии терапии пациент будет ощущать боль, а новообразование постепенно перерастет в раковую опухоль. Поэтому не стоит медлить с диагностикой и лечением. Избавиться от проблемы поможет лазерная операция по удалению кисты копчика. Сегодня она считается самым распространенным и высокоэффективным методом лечения, поскольку после ее проведения рецидивов практически не бывает.
Копчиковая дермоидная киста – новообразование в подкожной полости (эпителиальный копчиковый ход ЭКХ), сформированное в верхнем сегменте межъягодичной складки. Причиной его образования может стать множество факторов, начиная от генетической предрасположенности и заканчивая скопившейся жидкостью, провоцирующей воспалительный процесс, перерастающий в формирование свища.
К возникновению копчиковой кисты приводят:
- регулярное ношение обтягивающей одежды;
- малоподвижный образ жизни;
- иммунодефицит;
- излишняя телесная масса;
- инфекционные заболевания;
- гиперактивный рост волосяного покрова в области копчика;
- переохлаждение;
- травмы.
Чаще всего с патологией сталкиваются представители мужского пола до 30 лет, но в порядке исключения подвергаются заболеванию женщины, дети и пенсионеры.
На начальном этапе развития больной может даже не знать об имеющейся патологии, но когда она обостряется, возникает ряд симптомов, таких как пульсирующий болевой синдром в области позвоночника при физических нагрузках и смене положения.
Дополнительно могут присутствовать:
- воспалительный процесс, провоцирующий повышение субфебрильной температуры, отечность в месте локализации кисты;
- подкожное уплотнение – оно может передвигаться и напоминает инородный предмет, располагается между ягодицами (вверху);
- краснота, выделение бесцветной жидкости или гнойниковой субстанции;
- зарубцевавшиеся или открытые вторичные отверстия, служащие для выведения инфильтратов.
Киста может находиться на легкой и тяжелой стадии развития. В первом случае пациент может ощущать болевой синдром, но игнорировать его. На осложненной стадии он обязательно обратится в больницу, но тогда терапия будет сложной, поскольку патология будет связана с развитием свищей и абсцессов. Признаками осложнения являются острые режущие боли, отечность, гиперемия.
Цель и суть метода, какую проблему решает
Лазерное удаление копчиковой кисты проводится для предупреждения перехода кисты в злокачественную опухоль. Кроме того, после оперативного вмешательства пациент сможет вернуться к обычной жизни, перестанет испытывать боль, исчезнут нагноения и инфильтраты.
Копчиковая киста не лечится медикаментозным путем, только хирургическим или лазерным. Второй вид терапии намного эффективней, поскольку сокращает реабилитационный период и предотвращает рецидив. Во время терапии специалисты удаляют нагноения и само новообразование, вырезая его лазером. Дополнительным преимуществом процедуры является то, что терапия препятствует появлению инфекции.
Лечение лазером бывает 2 видов:
Они отличаются между собой принципом проведения и длительностью реабилитационного периода.
Удаление кисты копчика лазером безоперационным закрытым методом представляет собой разрезание крестцово-копчикового сегмента и удаление новообразования. Этот способ наиболее распространен, поскольку большая часть пациентов своевременно обращается к врачу. Реабилитационный период после проведения терапии и риск рецидива минимальны.
Этот метод применяется при наличии осложняющих обстоятельств. Тогда делают глубокий внешний разрез, удаляют патологическую опухоль, сшивают рану ко дну (для обеспечения дренажного эффекта). Обычно терапия проходит успешно, но реабилитационный период затягивается до 2–3 месяцев.
Проходить лечение лазерным методом разрешено большинству нуждающимся в процедуре пациентам, но при индивидуальных особенностях организма и попутных патологиях больному могут отсрочить терапию или вовсе ее запретить.
Не удаляют кисту лазером при:
- сердечно-сосудистых заболеваниях (в тяжелой форме);
- печеночной недостаточности во избежание перегрузки органа медикаментами;
- патологиях иммунной и кроветворительной системы (тромбофлебите, тромбозе и пр.);
- онкологических заболеваниях.
Также избегают проведения терапии, если пациент находится в тяжелом состоянии. Тогда врачи стабилизируют пациента в реанимации больницы, а затем прибегают к удалению кисты.
В периоды обострения кисты операции не делаются, поэтому врачи стараются снизить негативное влияние спазмолитиками и, дождавшись ремиссии, приступают к терапии.
Необязательно ложиться в больницу за 2–3 недели до оперативного вмешательства, поскольку все необходимые манипуляции осуществляют накануне терапии.
- плановом исследовании инструментальными и лабораторными методами;
- голодании в течение 12 часов до операции;
- выбривании копчика;
- клизмировании.
Получив полные сведения о патологии, и подготовив оперируемый участок, приступают к удалению болезнетворной копчиковой кисты. Удаление выполняется примерно в течение 2–4 часов, после чего наступает реабилитационный период.
На первый взгляд лазерная терапия – не сложна процедура, но она имеет свои особенности проведения.
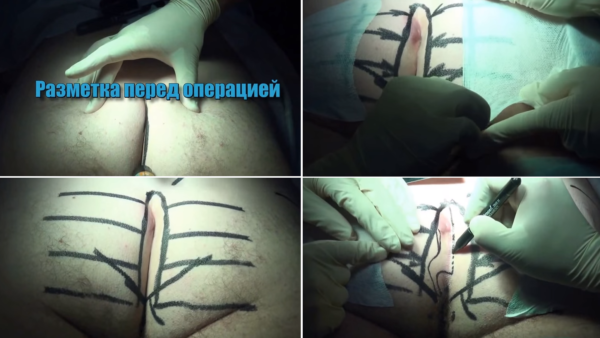
Операцию проводят по такой схеме:
- Изначально вводят внутривенный или спинальный наркоз.
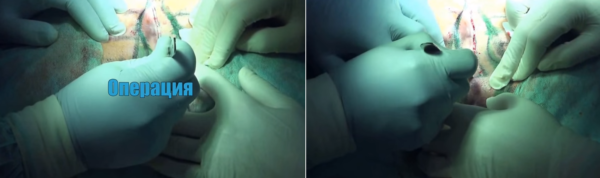
- Делают надрез в области копчика лазером.
- Удаляют патологическое образование, вместе с первичными отверстиями, разветвлениями.
- Обычно лазерная терапия не требует наложения швов, но если рана глубокая, ее сшивают.
На этом лечение заканчивается. Когда наркоз пройдет, пациента переводят в общую палату и наблюдают за его состоянием.
Как удаляют кисту копчика безоперационным методом, смотрите в видео:
Лазерная терапия не требует длительного реабилитационного периода.
Однако в первые сутки пациенту запрещаются какие-либо физические нагрузки, показан сугубо постельный режим. На 2 день ему разрешается вставать с постели и самостоятельно перемещаться.
- поднимать тяжести;
- заниматься спортом;
- посещать сауну, бассейн, баню.
Возвращаться к привычному образу жизни можно, когда боль полностью прошла, рана зажила и лечащий врач разрешил увеличение нагрузок (после контрольного клинического исследования). Также пациенту показан отказ от синтетической тесной одежды и диета. Ее соблюдение – залог успешного лечения, ведь после операции назначают антибиотики (для предотвращения инфекции), а они влияют на функциональность пищеварительного тракта.
При недостаточной квалификации специалиста возможны послеоперационные последствия, приводящие к развитию нового эпителиального хода (кисты). В лучшем случае придется воспользоваться услугами другого хирурга, а в худшем – повторное оперативное вмешательство пройдет с осложнениями.
После неправильно проведенного удаления кисты возможно развитие таких попутных патологий:
- шовное расхождение;
- кровотечение;
- воспаление;
- некроз тканей;
- гематома;
- серома;
- рубцевание (грубое);
- перерождение кисты в злокачественную опухоль.
Перед тем, как согласиться на операцию, изучите лицензию врача и почитайте отзывы на форуме. Это позволит обезопасить себя от повторной терапии и избежать осложнений. Также обязательно соблюдайте врачебные рекомендации. Правильный уход за прооперированной областью и щадящий образ жизни позволит сохранить целостность швов и избежать попадания инфекции в рану.
Цена на удаление копчиковой кисты медицинским лазером зависит от города, в котором вы собираетесь оперироваться, репутации клиники (областная, частная, государственная), профессионализма врача. Соответственно, стоимость терапии у врача высшей квалификации, имеющего докторскую степень и работающего в частном учреждении Москвы, намного дороже, чем у высокоспециализированного хирурга государственной больницы, например, Нижнего Новгорода.
Самые популярные населенные пункты, где проводят удаление копчиковой кисты:
- Украина (Киев, Харьков, Донецк (Дон. область), Николаев, Одесса);
- Россия (Новосибирск, Санкт-Петербург (Питер), Челябинск, Хабаровск, Краснодар, Ростов, Самара, Тюмень, Омск, Владивосток, Владимир, Волгоград, Воронеж, Екатеринбург, Кемерово, Москва, Н. Новгород.
Хорошо проявили себя белорусские медицинские центры, а также расположенные в Казани, Минске, Улан-Удэ, Ейске.
Таблица 1. Популярные клиники и стоимость операции
| Клиника | Адрес | Стоимость процедуры, руб. |
| Клиника «Семейная» на Большой Серпуховской | г. Москва, ул. Большая Серпуховская, д. 30 | 16 000 |
| Клиника «Семейная» на Университетском проспекте | г. Москва, (перпендикулярно Ленинскому проспекту) | 45 000 |
| «БалтМед» в Галерном проезде В.О. | г. Санкт-Петербург, | 8 000 |
| ГКБ №31 в Санкт-Петербурге. | г. Санкт-Петербург, | 12 000 |
| «Глобал Клиник» | Н.Новгород, ул. Полтавская, д.39. | 18 000 |
| Медицинский центр «Арт-Мед» на улице Петрищева в Дзержинске | Нижегородская область, Дзержинск, улица Петрищева, 35, 3 помещение; вход со двора | 13 000 |
| ГБУЗ ЦОСМП «Челябинский государственный институт лазерной хирургии» | Челябинск, пр-т Победы, 287 | 11 000 |
Выбирайте клинику не только, отталкиваясь от цены, но и отзывов на форуме. Строго соблюдайте врачебные рекомендации и своевременно приходите на прием, чтобы исключить возникновение осложнений.
У меня брат моряк, в очередном рейсе столкнулся с проблемой нагноения кисты копчика. Дотерпел, приехал домой, сделал хирургическую операцию, длительное время еще ходил на перевязки. Вроде полегчало, прошло полгода, опять ушел в рейс, и опять случилась та же проблема. По приезду домой нашел хорошую клинику в другом городе, поехал, опять сделали хирургическую операцию, опять же таки длительный и болезненный процесс заживления. Но после второй операции прошло уже шесть лет и пока не беспокоит (надеемся, что и не начнет). Поэтому, прежде чем идти в больницу, почитайте все о этой клинике и опыте хирургов. А лучше не болейте и будьте здоровы!
У меня такая проблема была. Я сначала просто выдавливала гной и все. На следующий месяц все опять надувалось. Не говорила никому, т.к. боялась операции, а только на работу устроилась. Потом все притихло, и я про нее забыла. А вот когда забеременела, на 12 неделе все возобновилось, и причем начало распространяться. У меня папа хирург, поэтому я ему показала. Оказалось, что либо вырезать, пока еще не много, либо дальше ждать, и размер вырезаемого участка увеличится, да и срок был такой, что ждать некуда было. Сделали мне операцию с местной анестезией. Чисто попу не чувствовала, чтобы вред как можно меньше был для плода. На следующий день домой отвезли, через неделю швы сняли. Мне обезболивающие нельзя было пить даже особо, т.к. беременная была. А ничего, все было в порядке и терпимо. Но месяц нужно дома побыть, т.к. сидеть потом будет долго еще больно. Операция пустяковая, но главное, чтобы врач нормальный, чтобы все чисто удалил и гноя не оставил. Так что врача хорошего ищите, и все ок будет, пустяк просто неприятный, и чем раньше сделаете операцию, тем лучше.
Сделали неделю назад операцию, анестезия была – лидокаин. Конечно, неприятно, но терпимо. Ожидал, что будет хуже! Скажу так, самое плохое – это после операции сидеть нельзя долго, а так даже не болит! Сделали за 45 минут, медсестры развлекали, включали музыку в операционной, и смотрел ютуб. Мой совет, делайте, лучше не тяните с этим! Мучился я с этим около 15 лет! И даже не представляю, что когда все заживет, буду сидеть с комфортом, как все.
источник
Киста копчика не относится к распространенным заболеваниям, хотя встречается не так уж редко. Она бывает и у женщин, и у мужчин, хотя чаще диагностируется все же у представителей сильного пола возрастом от 15 до 40 лет. Заболевание может годами никак не проявляться, и многие узнают о своем недуге, лишь после того, как он переходит в острую стадию. При отсутствии лечения болезнь легко приобретает хроническую форму и провоцирует развитие осложнений, и тогда справиться с проблемой гораздо труднее. Как своевременно распознать развитие недуга? Какие симптомы имеет киста копчика и в чем заключается ее лечение?
Что такое копчиковая киста? Данная болезнь считается врожденной аномалией и являет собой некрупное образование в виде вытянутой полости в подкожном слое. Располагается полость выше ануса на несколько сантиметров, обычно по центру ягодичной складки. Внутри стенки капсулы покрыты эпителием со своими железами. Выделения этих желез и отмершие клетки выводятся наружу по узкому ходу через крошечное отверстие на ягодичной складке.
В зависимости от расположения, степени выраженности и причины развития патологии, выделяют четыре разновидности данного заболевания:
- дермоидная киста – полость, находящаяся в глубоких слоях тканей;
Классификация по течению заболевания
| Стадия | Характеристики |
|---|---|
| Неосложненная | Визуальные признаки и жалобы на дискомфорт и боль отсутствуют. |
| Острая | Наблюдается образование абсцессов и скопление инфильтрата в капсуле. |
| Хроническая | Наблюдаются рецидивирующие свищи, абсцессы, в полости присутствует инфильтрат. |
| Ремиссия | Симптомы полностью исчезают после периода обострения или имеют слабо выраженный характер. |
Визуально наличие кисты обнаружить практически невозможно, но только до тех пор, пока выведению органических отходов ничто не мешает. Если вдруг отверстие закупоривается, продукты жизнедеятельности загнивают и киста воспаляется. Именно в этот период появляются выраженные признаки патологии, и больному требуется квалифицированная помощь.
Появление кисты обусловлено дефектами внутриутробного развития, из-за чего и формируется полость в подкожном слое клетчатки. Иногда эти дефекты бывают вызваны наследственностью, но в большинстве случаев точно установить причину аномалии специалисты не могут. Вероятность образования кисты у женщин не меньше, чем у мужчин, но, как показывает статистика, у слабого пола она воспаляется намного реже. При отсутствии провоцирующих факторов наличие патологии никак не влияет на качество жизни человека, и так может продолжаться десятилетиями.
К причинам воспаления кисты относятся:
- травмы нижней части спины, мелкие царапины и ссадины на коже;
- локальное или общее переохлаждение;
- заболевания инфекционного характера;
- несоблюдение гигиены;
- повышенная потливость;
- сидячая работа;
- слабый иммунитет.
Повышает риск воспаления и наличие волос в ягодичной складке: чем гуще волосяной покров, тем вероятнее развитие болезни, особенно такой разновидности патологии, как пилонидальный синус.
Полость, находящаяся в подкожном слое с рождения, длительное время не имеет визуальных и тактильных проявлений. В отдельных случаях человек может ощущать лишь слабый дискомфорт в нижней части спины, вызванный легким зудом. Когда происходит закупорка отверстия полости, появляются характерные симптомы заболевания:
- возле копчика возникает ощущение чего-то инородного, мешающего при движении, ходьбе;
- в ягодичной складке появляется покраснение, которое быстро увеличивается и сопровождается припухлостью;
- возникает боль, припухлость уплотняется, возрастает дискомфорт при ходьбе и сидении;
- с развитием воспаления боль принимает пульсирующий характер, повышается температура тела, может болеть голова;
- через отверстие выходит инфильтрат и гной (если воспаление сильное, появляется второе отверстие и образуется гнойный свищ);
- с выходом гнойного экссудата больной чувствует небольшое облегчение, боль в области копчика уменьшается.
Болевые ощущения всегда сопровождаются психологическим дискомфортом, что еще больше ухудшает состояние больного. Из острой стадии болезнь может перейти в хроническую, спровоцировать развитие осложнений и сопутствующих патологий. Несмотря на выведение гнойной массы, полностью очиститься полость не может и сама по себе киста никуда не исчезает. Инфекционный очаг, сохраняющийся в капсуле и временно утихший, будет вызывать новые обострения с гнойными абсцессами. Обычно рецидив наблюдается через 2-4 месяца, а до этого из отверстия на копчике могут появляться скудные выделения экссудата, ощущаться тупые боли в области крестца. В отдельных случаях болезнь не проявляется год-два, а то и больше, но затем все равно происходит рецидив, так что лечить кисту нужно обязательно.
Среди самых частых осложнений, развивающихся на фоне копчиковой кисты, являются воспалительные процессы в организме, кожная экзема, проктит и парапроктит, остеомиелит. В тяжелых случаях заболевание приводит к развитию раковых клеток.
Если вы хотите более подробно узнать, как лечить копчиковую кисту, а также рассмотреть причины возникновения и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
При обнаружении указанных симптомов следует обращаться к врачу-проктологу, и чем раньше вы это сделаете, тем проще будет справиться с проблемой.
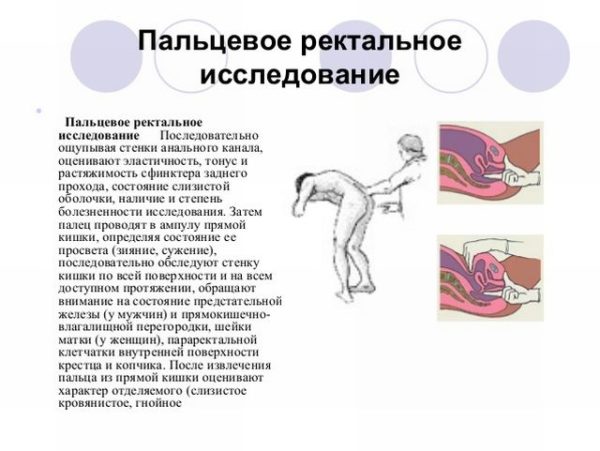
Проявления болезни достаточно характерные, поэтому диагноз, поставленный при первичном осмотре, почти всегда подтверждается. Чтобы исключить наличие патологий в самом копчике или прямой кишке, врач обязательно проводит ректальное исследование путем пальпации, оценивая подвижность копчика, мышечный тонус и другие критерии.
Для более детального обследования пациенту назначается фистулография, УЗИ, МРТ или КТ.
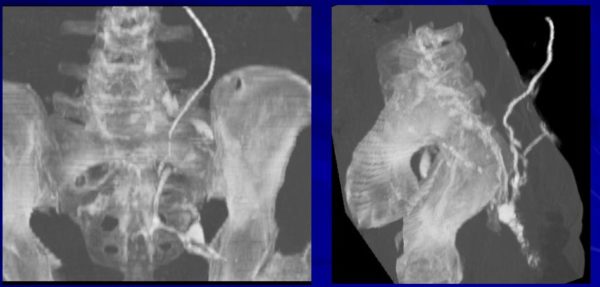
Фистулография – методика, позволяющая точно определить локализацию и направление хода свища в подкожном слое. В чем она заключается: в отверстие свища вводят контрастное вещество, а затем делают рентгенографию или КТ. Благодаря четкому изображению, риск оставить незамеченным гнойный карман или ответвление во время операции снижается к нулю, а значит, исключается возможность рецидива.
Данный метод имеет некоторые противопоказания:
- тяжелое состояние больного;
- кровотечение из кисты;
- непереносимость организмом рентген-контрастных веществ.
УЗИ противопоказаний не имеет, и тоже довольно точно позволяет оценить состояние больного, при условии высокой квалификации врача. Это обусловлено сложностью визуализации мягких тканей, и недостаточно опытный специалист может пропустить наличие отдельных патологических образований.
Что касается КТ и МРТ, то абсолютных противопоказаний у них нет, но от пациента требуется сохранять неподвижность в течение 20 минут. Так как при сильных болях не каждый сможет это выполнить, некоторым больным предварительно делают наркоз.
Полностью избавиться от болезни можно только одним способом – хирургическим. Если капсулу не удалить, она обязательно будет воспаляться: близость анального отверстия, волосяной покров, потение способствуют проникновению инфекции внутрь полости и рецидиву заболевания. Но консервативная терапия тоже применяется, в основном, чтобы подготовить больного к операции.
Такая терапия направлена, прежде всего, на снятие воспаления и болей. Прием препаратов показан до оперативного вмешательства, а также после него, чтобы избежать нового заражения раны и ускорить процесс заживления. Обычно пациенту назначают обезболивающие («Анальгин», «Темпалгин») и нестероидные противовоспалительные средства («Ибупрофен», «Диклофенак»).
Дозировка определяется врачом с учетом состояния больного. При сильном нагноении, чтобы не допустить распространения инфекции, назначаются антибиотики широкого действия. Правда, большинство из них имеют сильное побочное действие, так что принимать их нужно с осторожностью, не превышая рекомендованной дозировки.
Рецепты народной медицины можно применять для уменьшения симптомов, когда нет возможности быстро получить квалифицированную помощь. Как и аптечные препараты, эти средства могут оказывать побочные действия, поэтому используйте их умеренно. Приведем несколько проверенных рецептов.
- Понадобится настойка прополиса (на 6 частей спирта 1 часть прополиса) и салфетка (обязательно стерильная). Салфетку пропитывают настойкой, прижимают к больному участку, сверху накрывают пленкой и чем-нибудь теплым. Оставляют на 2-3 часа. Повторять нужно каждый день на протяжении недели, пока не пройдет воспаление.
Такие меры оказывают временный эффект и не могут устранить саму проблему, поэтому не откладывайте визит к врачу.
Как правило, операцию по удалению кисты проводят в период ремиссии, что облегчает работу хирурга и сокращает процесс выздоровления. Но если состояние больного резко ухудшается и есть опасность инфицирования, операцию могут назначать и в период обострения. Обычно удаление капсулы осуществляется под местным наркозом, а занимает этот процесс от 30 минут до часа, в зависимости от размера полости и наличия дополнительных ходов.
При остром течении болезни операция проводится в два этапа. Сначала вскрывается гнойник и полость очищается от скопившегося в ней гнойного экссудата. Далее с помощью лекарств устраняют воспаление, и только после этого вырезают кисту и все ее ответвления. Сама операция переносится легко, а вот восстановление занимает не меньше месяца. Рану следует каждый день перевязывать и обрабатывать антисептиками, а швы можно снимать примерно дней через 10-12.
До полного восстановления необходимо исключить сон на спине, физические нагрузки, сидение на твердой поверхности. Для ускорения процесса заживления врач может назначить физиотерапевтические процедуры. Обязательным условием является соблюдение гигиены, ведь незажившая рана может легко инфицироваться. Следует избегать перегрева и переохлаждения крестцовой области, механического воздействия, народные рецепты применяйте только по разрешению врача.
Выбирайте среди лучших клиник и записывайтесь на приём
источник