Коксартроз представляет собой постепенное разрушение тазобедренного сустава: нарушение питания тканей, потеря прочности хрящевого слоя, разделение его на волокна, истирание. В результате головка кости остается без защиты. От постоянного травмирования о вертлужную впадину появляются костные наросты (остеофиты) как попытка организма компенсировать недостаток хрящевой ткани. Нарушается структура костной ткани, возникает остеосклероз бедренной головки и вертлужной впадины (уплотняются контуры головки и края впадины). На этой почве образуются кисты, в данном случае являющиеся прямым следствием коксартроза тазобедренного сустава. В результате происходит ослабление двигательной функции вплоть до инвалидизации, когда единственным вариантом является эндопротезирование.
Костная киста − полость, образующаяся в кости в результате нарушения обменных процессов на фоне активизации деятельности лизосомных ферментов, которые расщепляют протеины. Происходит формирование полости с жидкостью с высоким давлением внутри, что способствует прогрессированию разрушения костной ткани. При коксартрозе могут возникать как одиночные, так и множественные костные кисты.
Появившиеся на фоне коксартроза кисты заполнить костной тканью при помощи консервативных методов не удается. Их наличие повышает хрупкость кости, осложняет проведение операции по эндопротезированию. К данному виду вмешательства врачи обычно прибегают, когда практически полностью утрачивается подвижность сустава, присутствует постоянный болевой синдром. Хотя многие специалисты склонны к мнению, что производить замену сустава лучше на тех стадиях, когда разрушительный процесс еще не зашел далеко. В итоге все зависит от состояния пациента, поскольку у некоторых и при 2 стадии коксартроза присутствуют боли, мешающие нормально двигаться.
Перед операцией обязательно проводится тщательное обследование пациента:
- собирается анамнез на переносимость лекарственных препаратов;
- результаты лабораторных исследований должны соответствовать норме;
- обязателен осмотр сосудистого хирурга;
- перед заменой сустава необходимо пролечить все очаговые инфекции (кариес, тонзиллит).
Делается ряд рентген-снимков, на которых важно правильно определить и оценить признаки артроза, поскольку, например, для диспластического и гиперпластического коксартроза применяются разные методы фиксации эндопротезов. Склероз и кисты непосредственно оказывают влияние на выбор техники эндопротезирования, в частности − на способ крепления чаши. В склерозированную кость, потерявшую упругость, невозможно интегрировать покрытие бесцементной чашки.
Для более надежной фиксации чаши впадина вычищается вплоть до уровня губчатого вещества, поскольку эта ткань способна эффективно участвовать в процессе остеоинтеграции. Цементная фиксация тоже устойчивее при посадке на губчатое вещество. Важно максимально удалить склерозированную ткань.
После обработки поверхности вертлужной впадины специальными фрезами до уровня губчатого вещества высверливаются отверстия для крепления чашки, а также вычищаются все кистозные образования. Оставшиеся после выскабливания полости наполняются веществом, добытым либо из головки кости бедра, либо из костного канала. Впадина промывается, тампонируется, производится установка чаши. При посадке на цемент учитывается необходимая толщина слоя мантии под чашей.
Если устанавливается чаша бесцементной фиксации при наличии кист, то после всех этапов очищения поверхности впадины от остеофитов и выскребания кистозных полостей оставшиеся дефекты заполняются спонгиозной аутокостью – веществом, добытым из головки, а также оставшимся при обработке костномозгового канала. Вещество трамбуется на дне впадины, укрепляя ее. Если собственной аутокости пациента недостаточно, то используется специальный синтетический гипоаллергенный материал. С целью повышения надежности чашу дополнительно закрепляют винтами.
При наличии кист, разрастаний и прочих дефектов костной ткани головки бедренной кости она удаляется, в кости при помощи специальных приспособлений формируется бедренный канал под ножку компонента эндопротеза. Далее на дно канала устанавливается костная пробка, материалом для изготовления которой служит удаленная головка. Производится установка эндопротеза бедренной кости, использование цемента при этом определяется показаниями. Головка погружается в сформированную вертлужную впадину. Производится ушивание капсулы, мышц, мягких тканей.
Реабилитационный период не менее важен, чем грамотное проведение операции по замене сустава. Не все клиники предлагают полную программу, ограничиваясь несколькими днями, а пациенты часто не достаточно сознательны, чтобы самостоятельно продолжать комплекс восстановления. Поэтому после операции рекомендуется поехать в профильный санаторий, а лучше выполнить замену сустава в клинике, которая гарантирует не только качественно проведенное эндопротезирование, но и обеспечит полный реабилитационный курс.
Все это могут гарантировать профильные лечебные учреждения Чехии, где высокий профессионализм врачей, европейский уровень оказания услуг и наличие природных ресурсов для восстановления опорно-двигательного аппарата сочетаются с низкими для Европы ценами. Компания «Артусмед» уже долгие годы занимается организацией лечения пациентов из РФ с ортопедическими проблемами в лучших клиниках Чехии. Клиент получает полное информационное сопровождение, помощь в оформлении документов и транспортировке. Все финансовые вопросы обсуждаются предварительно, результаты фиксируются в договоре и больше не меняются на протяжении всего процесса лечения и реабилитации.
https://cyberleninka.ru/article/v/taktika-endoprotezirovaniya-tazobedrennogo-sustava-pri-defektah-vertluzhnoy-vpadiny
У бабушки не так давно обнаружили кисту тазобедренного сустава. Вот готовимся к операции. Хотелось бы как можно больше информации узнать и собрать. Операция предстоит с заменой тазобедренного сустава. Вопрос: на вечно ли это я не поняла и сколько идет восстановление?
Здравствуйте! У меня коксартроз 2-3 стадии, имеются костные кисты в бедренной кости. Какова стоимость операции по замене ТБС в вашей клинике?
Здравствуйте, Маржан! Позвоните нам пожалуйста.
источник
Киста – это опухолеподобное образование с признаками доброкачественности, представляющее собой полость с жидкостью. Встречается в разных органах и тканях.
Киста тазобедренного сустава может быть вызвана следующими причинами:
- Воспалительный процесс (артрит, остеомиелит).
- Дегенеративные заболевания (деформирующий остеоартроз).
- Травмы (переломы).
- Патология эмбриогенеза.
Факторами развития являются:
- Нарушение кровообращения.
- Снижение прочности костной ткани.
- Недостаточное снабжение питательными веществами.
Группа риска — подростки обоих полов.
Кисты суставов классифицируются по:
- Костная киста бедренной кости.
- Киста шейки бедренной кости.
- Киста головки бедренной кости.
Патология встречается и в других костях. Может развиваться киста коленного и голеностопного сустава. На нижней конечности также могут страдать большеберцовая, таранная кость.
- Вследствие различных патологий в определенном участке сустава нарушается кровообращение.
- Пораженная часть скелета недополучает кислород и питательные вещества, из-за чего происходит процесс ее разрушения.
- Начинают активно действовать ферменты, растворяющие белки.
- Образуется киста с повышенным давлением внутри нее.
- Дальнейшее разрушение.
- Идет снижение активности, уменьшается давление в полости.
- Замещение новообразованной костной тканью.
Солитарная киста бедренной кости может поразить:
- Трубчатые кости.
- Тазобедренный сустав.
Основная группа риска – мальчики. Болезнь сопровождается переломами, болями, невозможностью заниматься спортом.
Аневризмальная киста — редкая патология, представляющая комплекс разрастаний больших полостей с тонкими стенками. Они заполнены кровью и имеют сообщение между собой. Внутренние стенки содержат фибробласты, гигантские остеокластоподобные клетки, грубоволокнистую ткань. Локализуются в позвоночном столбе или тазу. Болеют девочки 10-15 лет.
Аневризмальная киста бедра имеет отличный от солитарного вида недуга механизм формирования. Возникает из-за кровоизлияния в различные участки, которые быстро увеличиваются и разрушают сустав, с постепенной стабилизацией.
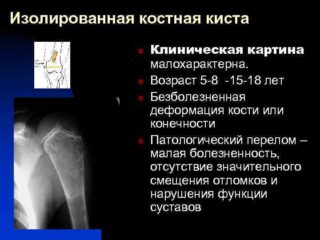
Наличие солитарной костной кисты бедренной кости и тазобедренного сустава часто выявляется случайно, иногда имеет вид патологических переломов – повреждений кости, утратившей прочность вследствие заболевания. Проявляются менее выраженными признаками.
Может дать другие симптомы:
- Небольшой отек.
- Незначительные боли.
- Хромота.
Аневризмальные кисты протекают с яркой симптоматикой, которая быстро нарастает:
- Высокая температура тела.
- Гиперемия кожи.
- Сильные боли.
- Увеличивающийся отек.
- Нарушение опоры и походки.
- Становятся заметны расширенные подкожные вены.
- Появляется ограниченность двигательных функций суставов.
При возникновении симптомов нужно обратиться к терапевту (педиатру) или травматологу-ортопеду, который окажет помощь: назначит обследование, установит диагноз и будет лечить заболевание.
Современные методы диагностики:
- Рентгенография
- Компьютерная томография.
- УЗИ.
- Пункция кости (забор содержимого кисты с целью определить характер новообразования).
- Магнитно-резонансная томография.
Дифференциальная диагностика проводится с:
- телеангиоэктатической остеосаркомой;
- гигантскоклеточной опухолью;
- оссифицирующейся гематомой;
- остеосаркомой с участками АКК.
Терапия производится только под присмотром компетентного врача. Все лечение должно проводиться по его назначению.
- Консервативное.
- Хирургическое.
- Физиотерапевтическое.
Консервативная терапия направлена на:
- Снятие болевого синдрома.
- Уменьшение отека.
- Ликвидацию воспаления в суставе.
- Улучшение кровообращения.
Также пациенту производят лекарственную пункцию:
- внутрикостная анестезия;
- пунктирование и промывание полости антисептическим раствором;
- введение ингибитора протеаз для остановки процесса ферментации (контрикал) или глюкокортикостероидных противовоспалитеьных препаратов (кеналог, гидрокортизон);
- всесторонняя перфорация кисты обеспечивает отхождение экссудата и снижение давления внутри образования;
- иммобилизация конечности.
Требуется несколько курсов пункции с обязательным рентгенографическим контролем.
Физиопроцедуры применяют редко и с осторожностью. В случае необходимости физиотерапевт может назначить:
Следует избегать народных способов лечения. Опухоль находится глубоко в кости, куда вещества из примочек и мазей добраться не смогут. Поэтому эти методы не приносят положительного результата.
При неэффективности лечения врачом назначается оперативное вмешательство. Основные показания:
- Большие размеры полости с угрозой ее разрыва.
- Высокий риск развития осложнений.
Если киста активна, операция противопоказана, так как в этот период опухоль имеет соединение с зоной роста, при повреждении которой в будущем может произойти укорочение ноги.
Киста с оболочкой вырезается. Проведение хирургического вмешательства посредством артроскопа снижает его травматичность. При больших размерах после удаления образуются обширные дефекты, требующие дополнительного использования методик аллопластики.
Реабилитация в течение месяца включает в себя:
- прием назначенных лекарственных средств;
- лечебную физическую культуру (укрепляет мышцы и способствует восстановлению функциональности сустава);
- полноценное правильное питание, богатое витаминами B, C, D (злаки, фрукты и овощи, рыбий жир). Употребление в пищу продуктов, содержащих кальций и фосфор (творог, говядина, рыба).
Опасные последствия кисты тазобедренного сустава:
- Сдавливание нервно-сосудистого пучка.
- Тромбофлебит.
- Образование контрактур.
- Деформация или укорочение конечности.
У больных примерно до 14-17 лет в 87-90% прогноз благоприятный. Заболевание может рецидивировать — возобновиться после кажущегося излечения (ремиссии). Организм ребенка обладает высокой способностью к восстановлению, поэтому в 99 % случаев происходит полное выздоровление без ограничения трудоспособности.
У взрослых труднее переносится терапия, чаще бывают рецидивы. Также у больных 36-42 лет и более диагностика усложняется дифференциацией с опухолеподобными новообразованиями. Период восстановления при возможных переломах дольше. В 65-70% прогнозируется хороший исход.
Меры предупреждения патологии:
- Детей, имеющих в анамнезе заболевания костной системы, опорно-двигательного аппарата, системные заболевания, затяжные хронические воспалительные процессы, следует оберегать от любого травматического, механического фактора.
- Ведение здорового образа жизни и сбалансированное питание во время вынашивания ребенка.
- Диспансеризация в назначенные педиатром сроки.
- Правильное и своевременное лечение болезней суставов.
- Если ребенок занимается каким-либо видом спорта, обязателен осмотр ортопеда 2 раза в год для исключения травмы костей при нагрузках.
Необходимо срочно обратиться к врачу при обнаружении на коже ребенка даже небольшой отечности, прощупывании уплотнения в области сустава или при жалобах на болевые ощущения, особенно при движении и утром после сна. Не пропустите начало заболевания! Вовремя диагностированная патология хорошо поддается терапии, что позволяет детям и взрослым жить полноценной жизнью.
источник
Киста тазобедренного сустава – это новообразование, внутри которого содержится жидкая биологическая среда. Размер выпячивания достигает 5-7 см, оно неподвижно, имеет четко очерченные границы, локализуется в области суставной сумки или сухожилия. Причины появления – воспаления, повреждения тазобедренного сустава (перенесенные или текущие), дегенерация его тканей. Лечат кисту только тогда, когда она препятствует нормальной двигательной активности. В 1 случае из 500 новообразование ликвидируется самостоятельно.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Кистозное новообразование проявляется развитием нескольких признаков – спектр проявления патологии нельзя назвать широким. Наиболее выражены следующие клинические симптомы:
- болевой синдром. Боли протекают ритмично. Дискомфорт нарастает и усиливается пропорционально длительности пребывания на ногах. Обострению неприятного ощущения способствует физическая нагрузка, но ближе к вечернему отдыху оно уменьшается. Характерна «стартовая» боль. Она кратковременна и появляется при начале движения, если ему предшествовал период покоя. Болезненность вследствие двигательной активности говорит о поражении суставной капсулы и прикрепляющихся к ней сухожилий;
- если кистозная опухоль развилась на фоне артрита, отмечается изменение формы сустава;
- нарушение двигательной активности. Отведение бедра механически практически невозможно.
Позднее обращение к врачу, отсроченное начало лечения и запущение патологии объясняются особенностями ее клинического течения. Ведь в отличие от 95 % заболеваний опорно-двигательного аппарата киста тазобедренного сустава может не проявляться, и первые жалобы, обращающие на себя внимание, возникают только на 2-3 стадии развития новообразования. Купировать патологию этого этапа сложно, а последующая реабилитация занимает более 30 дней.
Чтобы подтвердить факт наличия кистозной опухоли тазобедренного сустава, установить стадию ее развития, точное расположение, размеры и остальные критерии, проводят полное диагностическое исследование состояния пациента. Информативные сведения получают через:
- Лабораторный анализ крови. Явления, указывающие на наличие воспалительного процесса, могут отсутствовать – лейкоцитоз и показатели СОЭ не всегда повышены. Синовиальную жидкость на исследование не берут, поскольку велика вероятность осложнений из-за травматичности процедуры забора биоматериала.
- Рентгенологическое исследование. Метод лучевой визуализации позволяет определить индивидуальные характеристики кистозной опухоли, установить степень поглощения патологией близлежащих тканей.
- На необходимость МРТ или КТ указывают наличие выраженной боли, ограничения подвижности в тазобедренном суставе. Также основание для выполнения диагностики – отсутствие изменений на рентгенологическом снимке. Благодаря методам удается нивелировать один из важных ограничительных моментов классической рентгенографии – эффект суммации. Изображения, получаемые по методикам лучевой визуализации, позволяют оценить состояние суставной ткани, мягких тканей околосуставного пространства.
Большое значение имеет опрос и проведение осмотра пациента. Врач уточняет, не было ли у родственников больного аналогичной патологии. Вопросу семейного анамнеза придают особое значение, поскольку киста тазобедренного сустава – новообразование, возникающее в 90 % случаев по причине наследственной предрасположенности.
Цель лечения – снизить степень интенсивности болевого синдрома, улучшить функциональную способность сустава. Противопоказано пытаться воздействовать на кисту народными методами лечения – они не помогут устранить новообразование, а сам пациент только потеряет время, что повышает риск инвалидности.
Устранить кисты лекарствами невозможно, как и воздействовать на новообразование, чтобы подавить его рост. Лекарственная терапия помогает нормализовать состояние пациента в период послеоперационного восстановления. Для этого применяют несколько видов лекарственных препаратов:
- нестероидные противовоспалительные препараты(НПВП). Целесообразно применять быстро выводящиеся НПВП (срок полувыведения составляет 5-7 часов): Толметин, Этодолак, Флурбипрофен (Флугалин), Мелоксикам. Также используют НПВП медленного выведения – Пироксикам, Сулиндак, Дифлунизал;
- гормонотерапия. Внутривенно-капельным путем вводят препараты группы глюкокортикостероидов (Гидрокортизон, Кеналог, Дипроспан). Локальное применение гормонов относится к паллиативной терапии;
- анальгетики. Вводят при неэффективности НПВС для их более мощного действия. Применяют Кетанов, Кеторол, Дексалгин.
Вводить гормональные вещества внутрь тазобедренного сустава категорически противопоказано! Это технически сложно сделать, а потому повышен риск некротических изменений головки бедренной кости.
Объединяющая особенность всех препаратов базисного свойства – необходимость повторных курсов лечения через 6 месяцев, если кистозное новообразование вызвано дегенеративно-дистрофическими изменениями и сопутствующим ему воспалительным процессом.
Если киста расположена близко к суставному концу, появляются проблемы особого свойства, имеющие отношение к проксимальному отделу бедра – это ключевой сустав, несущий значительную опору. Он требует наиболее полного анатомического и функционального восстановления. Однако особенности заболевания таковы, что все виды физиотерапевтического лечения тепловыми процедурами противопоказаны. Прямых доказательств перерождения кисты в злокачественную опухоль не выявлено. Специалист назначает ЛФК, массаж.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Устранение кистозной опухоли тазобедренного сустава происходит с применением артроскопа.
Если после оперативного вмешательства развиваются осложнения (раневые инфекции), явные признаки патологии становятся заметны на 3-5-е сутки. Подтверждение отягощения требует реализации тактики активного устранения гнойных осложнений после хирургического лечения кисты тазобедренного сустава.
Врач придерживается следующих основных принципов:
- Пациента изолируют в отдельном боксе ортопедического отделения. Цель – создание преемственности в терапии, обеспечение положительной психоэмоциональной обстановки, предупреждение инфицирования других больных.
- Иссекают нежизнеспособные участки тканей. Затем тщательно обрабатывают раны растворами антисептического свойства, управляя фазами раневого процесса.
- Адекватно дренируют раневую полость контрапертурными трубками (предпочтительно, 2-канальными, силиконовыми). Это позволит добиться дегидратации раневых тканей.
- Накладывают первичные швы, при дефектах мягких тканей применяют различные способы кожной или мышечной пластики.
В зависимости от характера раны осуществляют ирригационное или ирригационно-аспирационное дренирование.
Если нет возможности радикально устранить нежизнеспособные участки тканей, допустимо осуществить проточный ферментативный некролиз раны.
Процедуры перевязки при активном хирургическом лечении не только сводятся к смене повязки вокруг дренажных трубок. Важно вводить в дренажную систему дополнительные антисептические растворы, антимикробные средства, ферменты, мази. Подобная тактика способна сэкономить затраты на перевязочный материал и время медицинского персонала не в ущерб общей эффективности лечения.
Особенности состояния после операции выведены в качестве данных таблицы:
| Признак, наблюдаемый после операции | Причины его появления | Когда явление соответствует норме | Когда явление указывает на развитие осложнения | Верная тактика |
| Болевой синдром | Из-за продолжительного предоперационного периода и долгого оперативного вмешательства, мышцы претерпевают интенсивную нагрузку, натяжение. Они ослабевают, что вызывает болезненность | Неприятное ощущение распространяется на боковую поверхность бедра, пах | Боль возникает в ягодичной области. Иррадиация наблюдается по задней поверхности бедра. В 10 из 15 случаев возможен переход на наружную поверхность голени. Перечисленные признаки указывают на патологию позвоночника | Вводить НПВП, анальгезирующие препараты |
| Хромота | Слабость отводящих мышц | Только в первые дни после прекращения постельного режима | Ни в одном из случаев не соответствует | ЛФК, массаж, физиотерапевтические воздействия |
| Нарушение двигательной активности | Результат собственно хирургического вмешательства | Только в раннем послеоперационном периоде | После прекращения постельного режима. После выписки из отделения | Проведение лечебной физкультуры, разработка тазобедренного сочленения. Упражнения должны включать сгибание, разгибание, отведение, приведение, внутреннюю и наружную ротацию в тазобедренном суставе |
Для оценки эффективности проведенной операции и подтверждения отсутствия осложнений врач определяет способность больного к самообслуживанию. Врач наблюдает, насколько свободно и безболезненно пациент надевает носки и завязывает шнурки своей обуви. При проблемах с состоянием тазобедренного сустава эти задачи для него невыполнимы.
Кистозное новообразование тазобедренного сустава сложно поддается выявлению. В диагностике ориентируются на результаты методов лучевой визуализации, поскольку тазобедренный сустав считается трудно доступным участком для других способов исследования. Хирургическое устранение кисты – преимущественный способ ее ликвидации. В 1 из 10 случаев наблюдаются трудности с заживлением раны. Во избежание развития послеоперационных осложнений целесообразно проводить раннюю профилактику схематическим введением антибиотиков. Это позволит предотвратить развитие признаков даже метиллинрезистентной раневой инфекции на участке оперативного вмешательства. Допустимо ограничить комплекс восстановительных процедур только массажем и лечебной физкультурой.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
Костная киста – это полость в костной ткани, возникающая вследствие нарушений местного кровообращения и активации ферментов, разрушающих органическое вещество кости. На начальных стадиях протекает бессимптомно или сопровождается незначительными болями. Нередко первым признаком патологического процесса становится патологический перелом. Длительность заболевания составляет около 2 лет, в течение второго года киста уменьшается в размере и исчезает. Диагноз выставляется на основании рентгенографии. Лечение обычно консервативное: иммобилизация, пункции, введение лекарственных препаратов в полость кисты, ЛФК, физиотерапия. При неэффективности производится резекция с последующей аллопластикой.
Костная киста – заболевание, при котором в костной ткани образуется полость. Причины возникновения неизвестны. Обычно болеют дети и подростки. Существует два вида кист: солитарные и аневризмальные, первые втрое чаще наблюдаются у мальчиков, вторые обычно выявляются у девочек. Сама по себе киста не представляет угрозы для жизни и здоровья больного, однако может вызывать патологические переломы и иногда становится причиной развития контрактуры близлежащего сустава. При аневризмальной кисте в позвонке возможно появление неврологической симптоматики. Лечение костных кист осуществляют ортопеды-травматологи.
Формирование костной кисты начинается с нарушения кровообращения на ограниченном участке кости. Из-за нехватки кислорода и питательных веществ участок начинает разрушаться, что приводит к активации лизосомных ферментов, расщепляющих коллаген, гликозаминогликаны и другие протеины. Образуется наполненная жидкостью полость с высоким гидростатическим и осмотическим давлением. Это, а также большое количество ферментов в жидкости внутри кисты, приводит к дальнейшему разрушению окружающей костной ткани. В последующем давление жидкости уменьшается, активность ферментов снижается, из активной киста превращается в пассивную и со временем исчезает, постепенно замещаясь новой костной тканью.
Чаще страдают мальчики 10-15 лет. Вместе с тем, возможно и более раннее развитие – в литературе описан случай солитарной кисты у 2-месячного ребенка. У взрослых людей костные кисты выявляются чрезвычайно редко и обычно представляют собой остаточную полость после перенесенного в детстве не диагностированного заболевания. Как правило, полости возникают в длинных трубчатых костях, первое место по распространенности занимают костные кисты проксимального метафиза бедренной и плечевой кости.
Течение болезни на начальных этапах в большинстве случаев бессимптомное, иногда пациенты отмечают незначительную припухлость и незначительные нестойкие боли. У детей в возрасте младше 10 лет иногда наблюдается припухлость, могут развиваться контрактуры соседнего сустава. При больших кистах в области проксимального диафиза бедра возможна хромота, при поражении плечевой кости – дискомфорт и неприятные ощущения при резких движениях и поднимании руки.
Причиной обращения к врачу и первым симптомом солитарной костной кисты нередко становится патологический перелом, возникающий после незначительного травматического воздействия. Иногда травму и вовсе не удается выявить. При осмотре больного с начальными стадиями заболевания местные изменения не выражены. Отека нет (исключение – отек после патологического перелома), гиперемии нет, венозный рисунок на коже не выражен, местная и общая гипертермия отсутствует. Может выявляться незначительная атрофия мышц.
При пальпации пораженного участка в ряде случаев удается обнаружить безболезненное булавовидное утолщение с костной плотностью. Если киста достигает значительных размеров, при надавливании стенка кисты может прогибаться. При отсутствии перелома активные и пассивные движения в полном объеме, опора сохранена. При нарушении целостности кости клиническая картина соответствует перелому, однако симптомы выражены менее ярко, чем в случае обычного травматического повреждения.
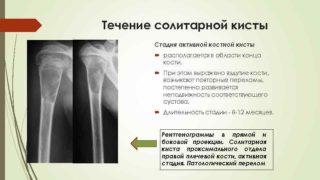
В последующем отмечается стадийное течение. Вначале киста локализуется в метафизе и соединяется с зоной роста (фаза остеолиза). При полостях большого размера кость в месте поражения «вздувается», могут развиваться повторные патологические переломы. Возможно формирование контрактуры близлежащего сустава. Через 8-12 месяцев киста из активной превращается в пассивную, теряет связь с ростковой зоной, постепенно уменьшается в размерах и начинает смещаться к метадиафизу (фаза отграничения). Через 1,5-2 года от начала заболевания киста оказывается в диафизе и клинически никак не проявляется (фаза восстановления). При этом из-за наличия полости прочность кости в месте поражения снижается, поэтому на данном этапе также возможны патологические переломы. Исходом становится либо небольшая остаточная полость, либо ограниченный участок остеосклероза. Клинически наблюдается полное выздоровление.
Для уточнения диагноза выполняют рентгенологическое исследование пораженного сегмента: рентгенографию бедренной кости, рентгенографию плечевой кости и т. д. На основании рентгенологической картины определяют фазу патологического процесса. В фазе остеолиза на снимке обнаруживается бесструктурное разрежение метафиза, соприкасающееся с зоной роста. В фазе отграничения на рентгенограммах видна полость с ячеистым рисунком, окруженная плотной стенкой и отделенная от зоны роста участком нормальной кости. В фазе восстановления на снимках выявляется участок уплотнения костной ткани или небольшая остаточная полость.
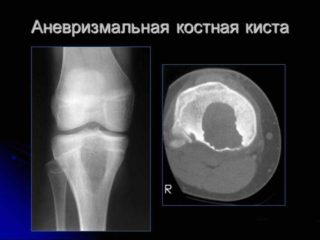
Встречается реже солитарной. Обычно возникает у девочек 10-15 лет. Может поражать кости таза и позвонки, реже страдают метафизы длинных трубчатых костей. В отличие от солитарной костной кисты, как правило, возникает после травмы. Формирование полости сопровождается интенсивными болями и прогрессирующим отеком пораженной области. При осмотре выявляется местная гипертермия и расширение подкожных вен. При локализации в костях нижних конечностей отмечается нарушение опоры. Заболевание нередко сопровождается развитием контрактуры близлежащего сустава. При костных кистах в позвонках появляются неврологические нарушения, обусловленные сдавление спинномозговых корешков.
Различают две формы аневризмальных костных кист: центральную и эксцентрическую. В течении болезни выделяют такие же фазы, как и при солитарных кистах. Клинические проявления достигают максимума в фазе остеолиза, постепенно уменьшаются в фазе отграничения и исчезают в фазе восстановления. На рентгенограммах в фазе остеолиза выявляется бесструктурный очаг с внекостным и внутрикостным компонентом, при эксцентричных кистах внекостная часть по размеру превышает внутрикостную. Надкостница всегда сохранена. В фазе отграничения между внутрикостной зоной и здоровой костью образуется участок склероза, а внекостная зона уплотняется и уменьшается в размере. В фазе восстановления на рентгенограммах обнаруживается участок гиперостоза или остаточная полость.
Лечение осуществляют детские ортопеды, в небольших населенных пунктах – травматологи или детские хирурги. Даже если перелом отсутствует, рекомендуют разгрузить конечность, используя костыли (при поражении нижней конечности) или подвесив руку на косыночную повязку (при поражении верхней конечности). При патологическом переломе накладывают гипс сроком на 6 недель. Для того чтобы ускорить созревание опухолевидного образования, выполняют пункции.
Содержимое кисты удаляют, используя специальные иглы для внутрикостной анестезии. Затем осуществляют множественную перфорацию стенок для снижения давления внутри кисты. Полость промывают дистиллированной водой или физраствором для удаления продуктов расщепления и ферментов. Потом выполняют промывание 5% раствором е-аминокапроновой кислоты для нейтрализации фибринолиза. На заключительном этапе в полость вводят апротинин. При большой кисте у больных старше 12 лет возможно введение триамцинолона или гидрокортизона. При активных кистах процедуру повторяют 1 раз в 3 недели, при закрывающихся – 1 раз в 4-5 недель. Обычно требуется 6-10 пункций.
В ходе лечения регулярно осуществляют рентгенконтроль. При появлении признаков уменьшения полости пациента направляют на ЛФК. При неэффективности консервативной терапии, угрозе сдавления спинного мозга или риске значительного разрушения кости показано хирургическое лечение – краевая резекция пораженного участка и аллопластика образовавшегося дефекта. В активной фазе, когда киста соединена с зоной роста, операции проводят только в крайних случаях, поскольку возрастает риск повредить ростковую зону, что чревато отставанием роста конечности в отдаленном периоде. Кроме того, при контакте полости с ростковой зоной увеличивается риск развития рецидивов.
Прогноз обычно благоприятный. После редуцирования полости наступает выздоровление, трудоспособность не ограничивается. Отдаленные последствия кист могут быть обусловлены образованием контрактур и массивным разрушением костной ткани с укорочением и деформацией конечности, однако при своевременном адекватном лечении и соблюдении рекомендаций врача такой исход наблюдается редко.
источник
Виды кисты бедренной кости: костная, в головке бедренной кости, субкортикальная, солитарная, эпифиза, мыщелка
Киста — опухолеобразное образование, представляющее собой полость с жидкостью. Имеет признаки доброкачественности. Её появление в тазобедренной области не редкость. Заболеванию свойственно располагаться в длинных трубчатых костях. Для подтверждения диагноза прибегают к рентгенологическому исследованию и другим современным видам диагностики. Чтобы предотвратить разрастание кисты, необходимо сразу приступать к лечению под контролем врача. Самостоятельное применение препаратов или народных средств чревато осложнениями, так как образование находится глубоко в кости и не поддается воздействию мазей, примочек.
Основные причины возникновения кисты на бедренной кости:
- воспалительный процесс: остеомиелит, артрит;
- патология эмбриогенеза;
- дегенеративный процесс: остеоартроз;
- травма: перелом, ушиб.
Факторами развития для перечисленных патологий являются нарушение кровообращения, кислородное голодание, недостаток питательных веществ и снижение прочности костной ткани. В результате кость бедра разрушается и в ней образуется полость — киста.
Кисты в области бедра классифицируют по нескольким критериям. В зависимости от места расположения они бывают:
- на бедренной кости;
- на шейке бедренной кости;
- на головке бедренной кости.
Также патология может поражать коленный или голеностопный суставы. В нижней части срадают большеберцовая и таранная кости.
- Солитарные. Внутри прозрачная жидкость. Поражают крупные трубчастые кости. Чаще диагностируются у мужчин в возрасте 20-30 лет.
- Аневризматические. Внутри содержится кровь. Поражают костные структуры любых размеров, включая позвоночник.
Симптомы и этиология у кист разного вида отличаются. Именно поэтому перед назначением схемы лечения врач назначает комплексной обследование, чтобы установить точный размер и локализацию новообразования.
Клиническая картина заболевания долгое время может протекать бессимптомно. Особенно в случае солитарной кисты бедренной кости или тазобедренного сустава. Часто патология обнаруживается случайно при переломах. Возможные признаки:
- небольшой отек;
- редкие и краткосрочные боли;
- хромота.
Аневризматическая киста имеет более яркую и выраженную симптоматику. Основные характеристики:
- повышение температуры тела;
- гиперемия кожи;
- сильная боль в области бедра;
- увеличивающийся отек;
- хромота;
- расширение подкожных вен;
- нарушение двигательных функций сустава.
Во время физических нагрузок боль становится нестерпимой и мешает выполнять привычные действия.
От правильности диагноза зависит успех последующего лечения. Прогноз врача обязательно должен быть подтвержден современными методами диагностики. Наиболее точные из них:
- Рентгенография. Помогает определить фазу патологического процесса. На этапе остеолиза на снимке видно разрежение метафиза и его соприкосновение с зоной роста. Фаза отграничения характеризуется ячеистым рисунком на месте полости, отделенного от нормальной кости. В фазе восстановления выявляется участок уплотнения костной ткани или остаточная полость небольшого размера.
- Компьютерная томография. Позволяет получить более детальное изображение кости, оценить мельчайшие дефекты и «заглянуть» внутрь. Изображения могут быть представлены в любом масштабе, проекции и даже в трехмерном формате.
- УЗИ. Обязательный вид диагностики для обнаружения источника болезни, изучений аномалий и внутрисуставных патологий. Не требует специальной подготовки от пациента.
- Пункция кости. Забор содержимого кости для определения характера новообразования.
- Магнитно-резонансная томография (МРТ). Быстрый и точный метод исследования, который позволяет получить данные о костных и мягких тканях в тазобедренной части. Проводится в сложных случаях или когда обычная рентгенография не способна выявить патологию.
В дальнейшем с помощью рентгена проводится контроль за эффективностью терапии.

Патологический перелом шейки бедра у детей — парадоксальный способ уменьшения кистозной полости и постепенного восстановления костной ткани. У взрослых пациентов киста кости диагностируется крайне редко. В большинстве случаев бывает аневризмальной. При этом больные способны более адекватно перенести хирургическое лечение.
Киста бедренной кости у ребенка лечится следующим образом:
- При образовании размером более 2 см проводится декомпрессия: прокалывание стенки и промывание полости.
- Большие солитарные кисти пунктируются несколько раз в течение года, через каждые 1-2 месяца.
- Аневризмальные кисты прокалываются каждые 7-10 дней в течение 7-8 месяцев.
- Промытая полость заполняется антипротеолитическими препаратами.
- Для стабилизации лизосомных мембран и восстановления коллагеноза назначают кортикостероиды.
Для взрослых безоперационная схема лечения малоэффективна, а иногда — опасна возникновением рецидивов. Для восстановления костной системы обязательно хирургическое вмешательство.
Поражение аневризмальной кистой головки бедренной кости в 80% случаев отмечается у девочек. Тактики лечения:
- Консервативная.
- Иммобилизация тазобедренного сустава.
- Операция.
Последний вариант применяется только в том случае, если внутрикостные кисты в головке бедренной кости прогрессируют и полость увеличивается в размерах.

- Консервативное, если отсутствует перелом.
- Операция — экскохлеация кистозной полости. Дополнительно проводится пластика удаленной части или заполнение дефекта.
Для восстановления опорно-двигательной функции прибегают к костной аллопластике или трансплантантам. Полное ремоделирование кости занимает около 1,5-2 лет.
Неправильное или несвоевременное лечение кисты чревато осложнениями. Опасные среди них:
- сдавливание нервно-сосудистого пучка;
- тромбофлебит;
- появление контрактур;
- деформация конечности.
У пациентов до 17 лет прогноз в 87-90% случаев благоприятный. Это объясняется высокой способностью к регенерации в юном возрасте. Статистика положительного исхода лечения у взрослых — 65-70%. Не исключены рецидивы, период восстановления занимает более долгий период.
Самый результативный метод профилактики кист — регулярное посещение врача. Особенно это касается детей с предрасположенностью к заболеванию. Другие способы поддержания здоровья опорно-двигательной системы:
- полноценный и сбалансированный рацион;
- умеренные физические нагрузки;
- оберегание себя от переломов, ушибов.
Следует прислушиваться к своему организму в утренние и вечерние часы. В это время могут появляться первые симптомы — приглушенная боль, дискомфорт, онемение конечностей, проблемы с координацией движений.
Сердечно-сосудистый хирург высшей категории, флеболог, специалист УЗИ, Заслуженный врач РФ, доктор медицинских наук
Варикоз и все проблемы, связанные с бёдрами человека.
- Варикозная болезнь нижних конечностей.
- Постфлебитический синдром.
- Острый тромбофлебит.
- Трофические язвы.
- Тромбоз глубоких вен.
- Лимфэдема нижних конечностей.
- «Сосудистые звездочки».
- Облитерирующий атеросклероз сосудов нижних конечностей.
- Синдром диабетической стопы.
- Стенозы сонных артерий.
Высшее образование:
- 1985 — Военно-медицинская академия имени С. М. Кирова (лечебно-профилактическое дело)
- 1986 — Военно-медицинская академия имени С. М. Кирова (интернатура северного флота по специальности: «хирургия», г. мурманск.)
- 1991 — Военно-медицинская академия имени С. М. Кирова (клиническая ординатура на кафедре военно-морской и госпитальной хирургии)
Повышение квалификации:
- 1992 — Тренинг по ангиографии и сосудистой хирургии в Гамбурге, Германия
- 1992 — Хирургия сосудов
- 2003 — Сердечно-сосудистая хирургия
- 2004 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2006 — Лимфедема и венозный отек: Европейский опыт лечения
- 2006 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2008 — Сердечно-сосудистая хирургия
- 2008 — Лазерная система Dornier Medilas D MultiBeam
- 2009 — «Ультразвуковые методы исследования в диагностике хирургической патологии сосудов нижних конечностей»
- 2009 — Сердечно-сосудистая хирургия
- 2009 — Тренинг во флебологической клинике; Висбаден, Германия.
- 2012 — «Рентгенэндоваскулярная диагностика и лечение»
- 2013 — «Сердечно-сосудистая хирургия»
- 2016 — «Ультразвуковая диагностика»
Опыт работы:
- 1985-1989 Большая атомная подводная лодка Северного флота
- 1989-1991 Военно-Медицинская Академия им.С.М.Кирова
- 1991-1994 Центральный военно-морской клинический госпиталь
- 1994-1998 Центральный военно-морской клинический госпиталь
- 1998-2015 Центальный военно-морской клинический госпиталь
- 2016-н. в. Многопрофильная клиника ЦЭЛТ (Центр эндохирургии и литотрипсии)
источник
Нарушение походки, боль и слабость в ногах может свидетельствовать о начинающемся или прогрессирующем заболевании тазобедренного сустава. Согласно МКБ 10 для кисты бедренного сустава и кости выделен шифр диапазоном S70-S79. Нередко диагностика затянута из-за длительного отсутствия характерной симптоматики, и болезнь выявляется при профессиональном осмотре.

Такая киста относится к доброкачественным образованиям, не склонна к перерождению в злокачественную опухоль и метастазированию. Обычно развивается из синовиальной оболочки или сухожильного влагалища, в некоторых случаях регистрируется киста бедренной кости. Имеет четкие границы, может достигать 50-60 мм в диаметре.
Как правило, киста сустава носит асептический характер – не бактериальная причина, в таких ситуациях в 0,2 % способна рассасываться и исчезать. При инфекционном осложнении требуется немедленное медицинское вмешательство с назначением курса терапии ввиду высокого риска поражения мягких тканей бедра.
При малых размерах кисты симптомы слабо выражены или совсем отсутствуют. При обращении к хирургу, травматологу или ортопеду пациенты предъявляют жалобы:
- ноющая и тянущая боль, неприятные ощущения в проекции сустава бедра;
- изменение походки с появлением хромоты;
- желание найти опору в положении стоя: облокотиться на стол, дверь или костыль;
- нарушение функции сустава при внушительных объемах кости, ограничение двигательной активности;
- спонтанные переломы шейки или тела бедренной кости.
Появляется патологическая хрупкость костей, у больного даже при незначительном ударе и давлении может появиться накол и перелом. Подобные признаки наталкивают на мысль о возрастных изменениях, а обращение за врачебной помощью только при усилении боли или воспаление, как бывает при разрыве капсулы кисты.
В практической травматологии выделяют 2 вида доброкачественного образования тазобедренной кости в зависимости от содержимого. Солитарная киста бедренной кости содержит синовиальную жидкость, аневризмальная – желеобразное вещество с геморрагическим компонентом (прожилки и сгустки крови).
Опухоль развивается медленно, может расти в течение 7-10 лет. За этот период возникают умеренные боли и незначительное ограничение подвижности нижней конечности. Нарушение функции сустава регистрируется при формировании кисты размером 4-6 мм. Пациенты жалуются на появление хромоты, болезненность иррадиирующую в подвздошную кость.
В зоне солитарной кисты тазобедренной суставной поверхности ухудшается кровообращение, ткани страдают от недостачи полезных веществ. Истончаются структуры сустава, снижается продуцирование синовиальной жидкости, появляется хрупкость костей. При субкортикальной опухоли, локализованной под оболочкой кости, обнаруживаются костные иглообразные наслоения. Могут выпячиваться, прощупываться руками и быть заметными невооруженным взглядом.
Симптоматически проявляется активнее солитарной опухоли, на бедренной кости заметны разрастания, достигающие больших объемов – около 40-60 мм. Боль не купируется после длительного отдыха, беспокоит во время сна и бодрствования. Усиливается при двигательной активности.
Отмечаются отеки, местная гипертермия и умеренное покраснение в проекции аневризмальной кисты сустава. Резкое нарушение движения, желание удерживать ногу в одном положении во избежание неприятных ощущений. Появляются контрактуры с фиксацией нижней конечности и явным изменением походки. При ходьбе применяется костыль со стороны измененной бедренной кости, полное наступание и опора на ногу невозможна.
Кистозное образование в области малого таза в большинстве случаев себя долго не проявляет, а процесс разрушения костной ткани прогрессирует. Так, истончается головка сустава и появляется полость, исходом выступает патологический перелом шейки бедренной кости.
Человек постоянно жалуется на дискомфорт, слабость нижней конечности, изменение походки. Боль отражается в коленный сустав, чашечку, голень, органы малого таза. В связи с этим для проведения дифференциальной диагностики мужчинам рекомендован осмотр уролога, а женщинам – врача гинеколога.
В норме суставная сумка прикрепляется к гребням подвздошной кости и мыщелкам бедренной кости. Субхондральная киста появляется в подхрящевой зоне. За счет увеличения в размере может сдавливать хрящи и кости, тем самым снижается микроциркуляция, возникает компрессия смежного нервного пучка. Пациенты отмечают боль, онемение в области сустава бедра, нарушение подвижности ноги.
Диагностические методики направлены на выявление типа образования, точной локализации, размера и внутрикапсульного содержимого. После сбора жалоб и анамнеза заболевания назначаются дополнительные лабораторные и инструментальные методы исследования.
| Название метода | Описание результата |
| Рентгенография в двух проекциях | В области тазобедренного сустава и хряща наслоения, остеофиты и черты «изъеденности» кости. Может быть изменена конгруэнтность суставных поверхностей головки бедренной кости и вертлужной впадины подвздошной кости. Заметно кистозное образование с четкими границами разной степени затененности в зависимости от особенностей внутрикапсульного содержимого. |
| Компьютерная и магнитно-резонансная томография | Выполняется сканирование с выдачей снимков послойных тонких срезов и видеозаключения. Исследование наиболее точное, помогает определить не только локализация и размеры кисты, но и степень поражения сустава. |
 При появлении остеонекроза или других необратимых процессов воспаления и разрушения кости, больному рекомендуют полную замену сустава на искусственно созданный протез. Эндопротезирование – сложная операция замены поврежденных участков сустава, которая подразделяется на частичную или полную. При частичной выполняют смену одного элемента бедренной кости. При полном эндопротезировании – замена головки и вертлужной впадины. При появлении остеонекроза или других необратимых процессов воспаления и разрушения кости, больному рекомендуют полную замену сустава на искусственно созданный протез. Эндопротезирование – сложная операция замены поврежденных участков сустава, которая подразделяется на частичную или полную. При частичной выполняют смену одного элемента бедренной кости. При полном эндопротезировании – замена головки и вертлужной впадины. В случае возникновения патологического перелома шейки бедренной кости рекомендована иммобилизация нижней конечности. Снижается нагрузка и обеспечивается покой поврежденной ноги. Накладывается тугая повязка, корректор или гипс. Как следствие киста не увеличивается в размере, синовиальная жидкость вырабатывается в обычном объеме, снижается болевой синдром. Движения нижней конечности снижаются к минимуму до полного сращения костей и выздоровления. Солидное образование в области сустава и малого таза невозможно устранить при помощи лекарственных препаратов. Медикаменты применяются как симптоматическое лечение для подготовки к операции, снятия воспаления, боли, отека и инфильтрации в бедренной зоне. Рационально назначение:
Облегчение состояние при комплексной терапии возникает первые сутки, длительность терапии в среднем 2-4 месяца при отсутствии индивидуальных противопоказаний. После консультации с травматологом-ортопедом могут быть назначены магнитотерапия, электрофорез и лазеротерапия. Помогают восстановить микроциркуляцию и поступление полезных веществ к тазобедренному суставу. При признаках воспаления бедренной области физиотерапия противопоказана, так как высока вероятность усиления воспаления и нагноения кости. Целесообразна лечебная физическая культура с применением расслабляющего и укрепляющего комплекса упражнений. Стимулируется и восстанавливается тазобедренная двигательная активность. Проводится с применением артроскопа и несколькими проколами или скальпеля и широким разрезом кожных покровов, подкожно-жировой клетчатки и мышц проксимального отдела бедренной зоны. Обязательна госпитализация в травматологическое отделение. Во время операции устраняются патологические тазобедренные очаги и прилежащие нежизнеспособные ткани. Раневая поверхность обрабатывается противомикробными препаратами. При необходимости устанавливается дренаж, накладываются швы с применением кожной пластики. В дополнение лечению тазобедренной опухоли лекарственными препаратами могут применяться рецепты народной медицины. Для улучшения микроциркуляции и восстановления чувствительности бедренной зоны выполняют компрессы с отварами листьев малины и бузины. Хорошо зарекомендовал себя отвар золотого уса и настой из чистотела. Манипуляции проводятся в вечернее время с последующим полным покоем тазобедренного сустава. Длительность лечения не менее 3 недель.
источник Самые полные ответы на вопросы по теме: «костная киста в тазобедренном суставе». Киста тазобедренного сустава – это аномальное доброкачественное образование, представляющие собой полость, внутри которой находится жидкое содержимое. Очень часто начальные стадии поражения суставов таким заболеванием протекает в бесследной форме. Из-за этого выявляется патология также случайно, во время проведения профилактического осмотра. А если профосмотры человек не проходит, то обращается к врачам он уже на поздних этапах развития кисты. Именно поэтому, почувствовав даже небольшой дискомфорт в этой области, необходимо пройти обследование в больнице. Подобное кистозное образование на тазобедренном суставе появляется из-за дегенеративно-дистрофических изменений, которые происходят вместе с воспалительным процессом. Последний, в свою очередь, может быть спровоцирован наличием наследственной предрасположенности организма человека к развитию патологий опорно-двигательного аппарата. К тому же причиной развития кисты могут стать возрастные изменения, происходящие в организме, повреждения травматического характера, а также остеопороз.
Первые клинические признаки данной болезни появляются еще до того, как она распространится на все остальные суставы. Так, появление кисты суставов тазовой области имеют следующие симптомы:
В том случае, когда выявляются подобные симптомы заболевания, рекомендуется незамедлительно обратиться к хирургу для прохождения обследования и при необходимости начать лечение. Для того чтобы киста тазобедренного сустава была диагностирована, лечащий врач направляет пациента на сдачу необходимых анализов, а также прохождение определенных методов исследования. Однако при наличии данной патологии лабораторная диагностика является малоинформативной, за счет того, что большинство показателей имеют нормальные значения. В случае наличия сильного воспалительного процесса, взятый анализ крови будет показывать повышенное значение лейкоцитов в ней, а также ускоренный СОЭ. Для осуществления более информативной диагностики требуется проведение следующих исследований вертлужной впадины тазобедренного сустава:
Так, на рентгене будет очень хорошо видно наличие патологического образования, имеющего округлую или овальную форму. При этом внутри него будет находиться жидкое содержимое. Подобную же картину можно наблюдать и во время проведение ультразвукового исследования. Однако самую точную информацию о параметрах кисты может дать пункция, во время которой будет взята жидкость для её исследования. В случае необходимости, может быть назначено МРТ и КТ, позволяющие выявить наличие структурных изменений, происходящих в области данного сустава. Исходя из полученных результатов параметров кисты тазобедренного сустава, лечение назначается наиболее оптимальным способом.
Сегодня лечить такое весьма серьезное заболевание можно используя не только оперативные методы, но и применяя консервативное лечение. Все будет зависеть от того, на какой стадии находится заболевание, насколько оно развилось и присутствующих индивидуальных особенностей организма человека. В некоторых крайних случаях может назначаться процедура эндопротезирования, во время которой будут установлены эндопротезы тазобедренного сустава. В случае более-менее хорошего состояния сустава и незапущенной формы заболевания, лечить патологию можно безоперационными методами. Они состоят из наложения на пораженный орган эластичного бинта, для снятия с него нагрузки, а также медикаментозной терапии. Последняя состоит из приема различных нестероидных противовоспалительных средств, которыми является Мовалис, Ортофен, а также Ибупрофен. Подобные препараты позволяют уменьшить присутствующий воспалительный процесс, а также значительно снизить болевые ощущения и отёк. В случае наличия выраженных болей, пациенту дополнительно назначается прием обезболивающих. Возможно применение препаратов местного действия, которыми являются гели и мази. Они также оказывают обезболивающие и противовоспалительное действие. При определенных обстоятельствах может быть назначен прием гормональных мазей, которые имеют в своем составе глюкокортикостероиды, однако самостоятельное применение подобных препаратов противопоказано. Хорошо зарекомендовало себя использовать специальных физиотерапевтических процедур. Так, для устранения кистозного образования рекомендуется применение таких методов, как:
Тем людям, у которых был выявлен синовит тазобедренного сустава лечение, в виде реабилитационного комплекса, будет иметь лечебную физкультуру. Такие упражнения буду способствовать нормализации кровообращения, а также двигательных функций пораженного сустава. На первых порах используют озонно-кислородные инъекции, производимые внутрь суставов. Они позволяют улучшить микроциркуляцию в тканях. За счет этого будет улучшена выработка внутрисуставной жидкости. Наиболее радикальный способ устранения патологического образования – это оперативное вмешательство. Определенная часть специалистов предпочитают назначать подобный метод, так как он позволяет максимально быстро избавиться от кистозной аномалии. Хотя зачастую его используют при наличии таких показаний, как:
Подобное вмешательство для удаления патологии, проводят под местной анестезией. Удаляется кистозное образование вместе с капсулой, из-за которой произошел отек. Для достижения максимального эффекта от удаления аномалии врачи стараются использовать артроскоп. При этом после проведения хирургического вмешательства, пациенту рекомендуется соблюдать следующие правила:
Определенный период времени пациенту могут назначить использование некоторых обезболивающих препаратов, так как может присутствовать боль. О кисте плечевого сустава читайте в этой статье. Киста области тазобедренного сустава представляет собой доброкачественное новообразование, состоящее из полости, которая заполнена жидким содержимым. Это заболевание чаще всего поражает нижние конечности, в частности, тазобедренный сустав. Столкнувшись с дискомфортом и болью в области таза, человек может заподозрить у себя данное заболевание. Нередко киста сустава может протекать без характерной клинической картины, что обуславливает случайную диагностику (на профосмотре) и позднюю обращаемость к врачу. Почувствовав даже малый дискомфорт, человек должен как можно раньше посетить медицинское учреждение с целью обследования. Локальная киста тазобедренного сустава возникает на фоне дегенеративно-дистрофических изменений, сопровождающихся воспалительным процессом. Этот процесс может быть спровоцирован наследственной предрасположенностью к заболеваниям опорно-двигательного аппарата, возрастными изменениями, остеопорозом, а также травматическими повреждениями сустава. В группу риска по возникновению кист попадают люди в возрасте старше 60 лет. Однако нередко заболевание диагностируется у людей молодого возраста. Клинические проявления заболевания начинают беспокоить человека задолго до распространения патологического процесса на другие суставы. Образование кисты в области тазобедренного сустава сопровождается такими симптомами:
Болевой синдром при кисте может усиливаться в ночное или утреннее время суток. Если человек обнаружил у себя один или несколько упомянутых симптомов, ему рекомендовано обратиться к врачу травматологу-ортопеду или хирургу. Для того чтобы поставить достоверный диагноз, медицинский специалист проводит анализ предъявляемых жалоб, оценивает клинические проявления болезни, а также опирается на данные дополнительных методов исследования. При таком заболевании, как киста тазобедренного сустава, лабораторная диагностика малоинформативна, так как основные показатели остаются в норме. При выраженном воспалительном процессе в клиническом анализе крови повышается количество лейкоцитов (лейкоцитоз) и ускоряется СОЭ. К более информативным методам диагностики заболевания относят:
На рентгенологическом снимке будет отчётливо видно округлое или овальное образование, заполненное жидкостью, что соответствует кисте. Та же картина будет наблюдаться при ультразвуковом исследовании. Наиболее точную информацию может дать пункция кисты с целью взятия жидкости для исследования. При необходимости пациенту назначается магнитно-резонансная или компьютерная томография, при помощи которой можно обнаружить структурные изменения области тазобедренного сустава, а также идентифицировать кисту. Опираясь на полученные результаты, медицинский специалист выбирает оптимальный способ лечения. Такая распространённая болезнь, как киста сустава, лечиться при помощи консервативных методик и оперативного вмешательства. Выбор тактики лечения зависит от тяжести патологического процесса, индивидуальных особенностей организма конкретного человека, а также от наличия сопутствующих заболеваний (патологии сердца, сахарный диабет, болезни почек). При относительно хорошем состоянии сустава, лечение может быть безоперационным. Включает в себя методику эластичного бинтования конечности с целью снижения нагрузки на сустав. Медикаментозная терапия включает в себя приём нестероидных противовоспалительных средств (НПВС), таких, как Мовалис, Ортофен, Ибупрофен. Эти средства позволяют снизить интенсивность воспалительного процесса, устранить боль, отёк и скованность в поражённом суставе. При выраженном болевом синдроме, человеку назначают анальгезирующие (обезболивающие) препараты. Также, используются местные лекарственные средства в форме гелей и мазей. Эти медикаменты обладают противовоспалительным и обезболивающим эффектом. При выраженном воспалительном процессе и сильной боли, пациентам назначаются гормональные мази, содержащие глюкокортикостероиды. Самостоятельное использование данных средств не рекомендовано. С точки зрения высокой эффективности себя зарекомендовали физиотерапевтические процедуры. Для лечения кисты рекомендованы такие методики:
Людям, у которых диагностирована киста сустава, назначается реабилитационный комплекс, который включает лечебную физкультуру. Эти упражнения позволяют улучшить кровообращение в области сустава и восстановить его двигательную функцию. В начальной стадии заболевания рекомендовано использовать озонно-кислородные внутрисуставные инъекции, улучшающие микроциркуляцию и питание тканей. Эти инъекции способствуют выработке внутрисуставной жидкости, тем самым улучшая подвижность сустава. Оперативное вмешательство — это самый радикальный метод лечения данного заболевания. Многие опытные специалисты останавливают свой выбор именно на операции с целью удаления кисты. К показаниям для проведения данного вмешательства можно отнести:
Оперативное вмешательство с целью удаления кистозного мешка, выполняется под местной анестезией. Удаление кисты происходит вместе с капсулой, которая вызывает локальный отёк в области тазобедренного сустава. Для того чтобы вмешательство было максимально эффективным, врачи используют прибор — артроскоп. После того как человек перенёс хирургическую манипуляцию, ему рекомендовано соблюдать такие правила:
В послеоперационном периоде человеку могут назначить приём обезболивающих препаратов. Этиология костной кисты бедра до конца не уточнена и является предметом постоянных врачебных дискуссий. Основываясь на статистических данных, полученных от эмбриологов, большинство ортопедов, хирургов склоняются к версии дисплазии участков роста кости, при которой нарушается нормальное разделение хрящевой ткани. Аномальный процесс дифференциации хрящевых клеток воспринимается организмом как патологический, и в работу включаются макрофаги, лимфоциты. Ферментативная нейтрализация «непризнанных» организмом клеток происходит при участии сосудистой системы, при этом интенсивность процесса зависит от возрастных особенностей физиологии человека. Чаще всего костная киста бедра определяется в возрасте 7-13 лет, солитарные кисты преобладают у мальчиков. Это «борьбу» с недифференцированными тканями зоны роста кости подтверждают многолетние клинические наблюдения – как рентгенологические, так и гистологические. Наиболее характерна реакция лимфатической системы в виде образования кистозных полостей для проксимальных участков роста, в том числе – бедренной кости. В бедре могут формироваться как аневризмальные, так и солитарные кисты, статистические сведения об их частоте настолько противоречат друг другу, что предоставлять их в качестве объективных не представляется возможным. Лечение костной кисты бедра зависит от продолжительности развития патологии, размеров кисты, симптоматики и возраста пациента. У детей патологический перелом шейки бедра довольно часто является пародоксальным способом уменьшения кистозной полости и постепенного восстановления костной ткани. Взрослые пациенты, у которых киста кости диагностируется крайне редко и в 99% бывает аневризмальной, способны более адекватно перенести хирургическое лечение, новообразование подлежит оперативному удалению. Общие рекомендации по лечению кисты бедренной кости у детей:
Такой способ консервативного лечения при несложненном процессе дает возможность избежать операции. Если терапия проходит успешно, первые положительные признаки репарации новообразования заметны уже во 2-й месяц, длительность полной репарации кисты может достигать12-24 месяца. У взрослых пациентов консервативная терапия часто не дает эффекта, а, напротив, провоцирует рецидивы, поэтому им показана операция по удалению кисты бедренной кости. Кроме того, репаративные способности костной системы у взрослых гораздо ниже, чем у детей, и только хирургическое лечение может дать нужный результат. Выбор метода операции определяет хирург, исходя из рентгенологических данных и другой диагностической информации. Целесообразно полное, радикальное удаление дефекат и параллельной пластикой – замещением удаленной части кости аутоматериалом или же аллопластическими веществами. При успешном лечении полная двигательная активность тазобедренного сустава может восстановиться спустя 2-3 года. В бедренной кости чаще всего развиваются аневризмальные кисты, преимущественно у девочек, в процентом соотношении к мальчикам – 80/20%. Чтобы понять, как формируется аневризмальная киста головки бедренной кости, следует вспомнить строение бедра и роль головки в опорной и двигательной функции. Сaput femoris (головка) располагается в зоне проксимального эпифиза и имеет типичную для сустава поверхность с небольшой впадиной (ямкой) посредине – fovea capitis ossis femoris. Головка и тело кости соединяется специфической зоной – шейкой бедренной кости. Как и все суставы сaput femoris выполняет функции своеобразного рычага в тазобедренном суставе, помогающего движениям человека. В норме тазобедренный сустав должен иметь вид полушара с правильным концентрическим вложением головки бедренной кости в вертлужную впадину. Аномальное положение сaput femoris у ребенка частично компенсируется за счет походки и поворота стопы ноги (носки вовнутрь или кнаружи). В целом на формирование кисты головки бедра, кроме основных этиологических факторов, может влиять система кровоснабжения сустава, которая осуществляется за счет сосудов суставной капсулы и внутрикостных сосудов, располагающихся в метафизе. Таким образом, аневризмальная киста чаще всего развивается в связи с патологической дисплазией костной ткани, сосудистого русла и вследствие нарушения микроциркуляции крови в метафизе. Киста головки бедра не способна прорастать в хрящевую ткань и затрагивать эпифиз, что отличает ее от родственной по клиническим проявлениям остеобластокластомы. Развиваясь в костной ткани сaput femoris, киста может долгое время не давать клинически выраженной симптоматики. Преходящие болезненные ощущения не замечаются ребенком вплоть до манифестации явного признака деструктивного поражения кости – патологического перелома. Возможные симптомы, указывающие на развитие кисты головки бедренной кости у ребенка? •
Рентгенологически киста определяется как вздутие кости, кортикальный слой значительно истончен, полость кисты выглядит как округлое вытянутое образование с известковыми вкраплениями. Тактика лечения при обнаружении кисты головки бедра у ребенка может быть различной, но чаще всего хирурги начинают с консервативной терапии и иммобилизации тазобедренного сустава мо всеми вытекающими из этого рекомендациями при переломах костей. Если произошел патологический перелом в зоне шейки бедренной кости, в течение 1-1,5 месяца проводится динамическое наблюдение за развитием кисты, которая, как правило, начинает репарироваться. Признаки репарации полости кисты являются показанием к дальнейшей иммобилизации на 1-2 месяца, весь период состояние тазобедренного сустава контролируется с помощью рентгенографии. Если контрольные снимки не показывают положительной динамики, деструктивный процесс в кости прогрессирует, полость кисты увеличивается, то проводится хирургическое лечение. Как правило, проводится краевая или сегментарная резекция поврежденной зоны кости в границах здоровых тканей, параллельно дефект заполняется гомотрансплантатами. При хирургическом лечении опухолеподобных образований в зоне бедра рецидивы случаются редко и чаще всего они связаны с техническими погрешностями в процессе проведения операции (неполная резекция кисты и поврежденных тканей). Прогноз лечения кисты головки бедренной кости благоприятен, однако восстановительный период труден и долог: пациенту приходится ограничивать движения в течение года. Костная киста как самостоятельная нозологическая единица встречается сравнительно редко, однако наиболее она распространена среди пациентов детского возраста. Что касается кисты шейки бедренной кости, то такие случаи единичны, кроме того, эту патологию в 50% случаев путают с другими опухолевидными заболеваниями костной системы – хондромой, остеобластокластомой, липомой, особенно, если киста приводит к патологическому перелому. Сollum ossis femoris (шейка бедренной кости) – это часть проксимального эпифиза, направленная вверх, медиально, она соединяет голову бедренной кости с другими структурными частями тазобедренного сустава. Это довольно узкая кость, сдавленная в фронтальной плоскости и образующая угол с осью бедра. Наиболее уязвима шейка бедренной кости у лиц женского пола, особенно в период менопаузы или при патологическом остеопорозе, однако и у детей эта часть костной системы может повреждаться различными остеодистрофическими заболеваниями. Симптоматика развивающихся костных кист не специфична, что характерно для любого вида кисты – АКК или СКК. Однако у ребенка или взрослого могут периодически появляться такие признаки:
Диагностика костной кисты шейки бедренной кости считается трудной, сложной, так как опухолевидные образования в принципе не имеют характерных симптомы и признаков. Дифференциация кист важна в смысле выбора лечебной тактики, которая может быть консервативной или хирургической. В уточнении диагноза помогает рентгенография, компьютерная томография, УЗИ сустава. Консервативное лечение показано, если киста не сопровождается переломом. Тазобедренный сустав иммобилизуют, больному положен полный покой в течение длительного времени. Если динамическое наблюдение не показывает положительных результатов, и киста продолжает увеличиваться, проводят операцию – экскохлеацию кистозной полости и параллельную пластику удаленной части (аутокостью, аллотрансплантантом) по дуге Адамса или же тотальное заполнение дефекта. Такие же действия показаны при патологическом переломе кости, киста подлежит наблюдению и течение процесса иммобилизации, затем при отсутствии положительной динамки удаляется в границах здоровых тканей. Кроме того выбор хирургического метода может зависеть от плоскости перелома шейки бедра – латеральной или медиальной. Медиальные переломы всегда происходят внутри сустава, в зоне соединения шейки и головки бедра. Латеральные (боковые или вертельные) считаются внесуставными и лечатся более успешно. Костная аллопластика, трансплантанты помогают ремоделировать кость в течение 1,5-2-х лет, у детей это процесс происходит быстрее при соблюдении всех врачебных рекомендаций и ограничении двигательной активности. Киста – мягкое, полое, патологическое образование, заполненное жидкостью, формирующееся в различных тканях и органах. Киста сустава – вторичное заболевание, соединенная с суставной тканью полость, заполненная жидкостью, которая формируется вследствие воспалительных процессов, травм, дегенеративных заболеваний сустава. Киста сустава в большинстве случаев поражает самые подвижные суставные комплексы организма: коленные, тазобедренные, голеностопные суставы. Киста сустава представляет собой округлое, малоподвижное новообразование, достигающее от нескольких миллиметров до 5см в диаметре, легко поддающееся пальпации. Киста сустава характеризуется твердо-эластичной консистенцией и четкими границами. Кистозное образование локализуется в проекции синовиальной сумки или сухожилия сустава. В большинстве случаев киста сустава формируется с его тыльной стороны. Киста сустава не спаяна с подкожной жировой клетчаткой и кожей. Внешне киста сустава не имеет особых признаков, поверхность кожи над кистозным образованием остается неизменной (отсутствуют покраснения, изменения ее структуры). В медицинской практике не зафиксировано случаев перерождения кист суставов в злокачественные образования. Киста сустава формируется и развивается бессимптомно, не причиняя неудобств пациенту. Болезненность при пальпации отсутствует. Некие болезненные ощущения могут возникать в процессе работы сустава. Кисты суставов весьма лабильны (изменяют свой размер, могут полностью исчезать). Кистозные образования могут быть одиночными (с формированием одной полости) и множественными (с формированием множества мелких кист). Основные симптомы кисты сустава:
Киста сустава чаще наблюдается у пациентов, страдающих артритами, артрозами, остеоартрозами. Киста сустава не является самостоятельным заболеванием, а является следствием травм, хронических, дегенеративных заболеваний сустава, воспалительных процессов. Основными методами диагностики кисты сустава являются: Данные методы исследования позволяют установить заболевание, ставшее причиной образования кисты, выявить степень поражения сустава, определить размер и локализацию кисты сустава в тканях, произвести биохимическое исследование содержимого кистозного образования. Коленный сустав – суставный комплекс, соединяющий большеберцовую и бедренную кости, а также коленную чашечку (надколенник). Киста коленного сустава формируется на его тыльной стороне. Сформировавшаяся киста локализуется в подколенной ямке. Киста коленного сустава также называется кистой Беккера. Кистозное образование не доставляет дискомфорта пациенту, однако, достигая существенных размеров, может сдавливать сосуды и нервы, что в свою очередь приводит к тромбозам, флебитам, воспалениям, невритам, варикозному расширению вен, отекам, потере чувствительности и онемению голени. Основным риском при диагностировании кисты коленного сустава является ее разрыв с излиянием содержимого в близлежащие ткани, что может спровоцировать воспалительный процесс в тканях. Киста коленного сустава в большинстве случаев обусловлена частыми травмами. Тазобедренный сустав – многоосный, шаровидный суставный комплекс, образованный суставной поверхностью головки бедренной кости и полулунной поверхностью вертлужной впадины. Киста тазобедренного сустава может не иметь внешних проявлений, как киста коленного сустава. Патогенез кисты тазобедренного сустава также характеризуется формированием полости, заполняемой синовиальной жидкостью. При таком типе кистозного образования пациент ощущает болезненность при движении гораздо раньше, нежели при поражении кистами других суставов (коленного, голеностопного). Многие пациенты отмечают скованность движений, дискомфорт, онемение, потерю чувствительности пораженной области. Киста тазобедренного сустава диагностируется при помощи МРТ и рентгенографического исследования. Данный тип кистозных образований чаще возникает вследствие воспалительных, дегенеративных заболеваний, нежели травм. Голеностопный сустав представляет собой сочленение стопы и костей голени (таранной, малоберцовой и большеберцовой костей). Киста голеностопного сустава отличается меньшими размерами, формирование ее также протекает бессимптомно, локализуется на тыльной стороне сустава. Киста голеностопного сустава также является следствием дегенеративных процессов сустава, травм. Лечение кисты сустава может быть консервативным и радикальным. Киста сустава, не причиняющая дискомфорта пациенту, также требует своевременного лечения во избежание разрыва ее капсулы и воспаления близлежащих тканей. Консервативные методы лечения кисты сустава предполагают:
Радикальным методом лечения кисты сустава является хирургическое иссечение новообразования. В настоящее время применяются эндоскопические методики удаления кист суставов, обладающие рядом преимуществ: малое механическое повреждение тканей, малоинвазивность манипуляции, безболезненность, быстрое восстановление пациента после манипуляции. Операция проводится под местной анестезией. Во время манипуляции хирург выполняет полное удаление капсулы кисты, что препятствует ее повторному появлению, а также ушивает слабое место капсулы сустава специальным швом, способствующим его укреплению. Видео с YouTube по теме статьи: Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья! Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов. Человеческие кости крепче бетона в четыре раза. Если бы ваша печень перестала работать, смерть наступила бы в течение суток. Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека. Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо. Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%. Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще. Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий. В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований. Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением. Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга. В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны. Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины. Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг. Средняя продолжительность жизни левшей меньше, чем правшей. Автоматизация аптечной системы На первый взгляд кажется, что потребителям неважно, каким образом налажена работа фармацевтов. У каждого предприятия есть собственник и руководитель – предполаг… Позвольте представиться. Меня зовут Василий. Я уже более 8 лет работаю массажистом и костоправом. Я считаю, что являюсь профессионалом в своей области и хочу помочь всем посетителям сайта решать свои задачи. Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю требуемую информацию. Перед применением описанного на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с вашим специалистом. источник |










 Киста тазобедренного сустава – заболевание, требующее пристального динамического наблюдения. При выявлении образования бедренной кости желательно пройти осмотр у травматолога и ортопеда с целью предупреждения осложнений и решения вопроса дальнейшей терапии.
Киста тазобедренного сустава – заболевание, требующее пристального динамического наблюдения. При выявлении образования бедренной кости желательно пройти осмотр у травматолога и ортопеда с целью предупреждения осложнений и решения вопроса дальнейшей терапии.

