Женщина детородного периода, столкнувшись с функциональным новообразованием на яичнике, задается вопросом, как убрать фолликулярную кисту. К сожалению, патология возникает часто из-за гормонального сбоя и, если не рассосется самостоятельно спустя несколько циклов, представляет угрозу больной. О методах лечения недуга расскажем с данной статье.
Фолликулярная киста (функциональная, ретенционная) — доброкачественное образование на яичнике, является тонкостенной полостью с жидкой массой внутри. Кистозные размеры варьируются от 1 до 4 сантиметров, но случается, что новообразование разрастается до 7 см. Как правило, патология появляется вследствие гормональных нарушений, тесно связанных с взаимодействием двух систем — эндокринной и репродуктивной, где яичники занимают не последнее место.
Интересно! В основном заболевание поражает молодых женщин, но зафиксированы случаи кистозного формирования у представительниц менопаузального периода. Случается, что киста появляется внутриутробно, когда у малышки в яичнике находится фолликул, способный стимулироваться материнским эстрогеном.
При нормальном менструальном цикле фолликул, достигая определенного размера, разрывается и способствует выходу яйцеклетки. Если этого не происходит, структурный компонент яичника увеличивается в размерах, и вместо него появляется новообразование, а овуляции, естественно, не происходит.
Фолликулярная киста формируется в одном яичнике, но случалось диагностировать новообразования в обеих парных железах. Обе полости сформировались независимо друг от друга и, вероятнее всего, в разных менструальных циклах. Опухоль в правом яичнике наблюдается намного чаще, нежели в левом. Это указывает на то, что правая железа интенсивнее снабжается кровью, поэтому женщины становятся жертвами разрыва правого яичника чаще, чем левого.
Чаще у женщины диагностируют одну кисту на яичнике, но иногда на железах внутренней секреции формируется множество кист, которые визуализируются на УЗИ как гроздья винограда. Такое явление называется поликистоз.
Точные причины возникновения заболевания неизвестны, но специалисты выделяют несколько факторов, способствующих формированию новообразования. Среди них:
- Внешние факторы — физическое напряжение, стрессовые ситуации, нервное истощение, воздействие холода и другие;
- Внутренние факторы — инфекции мочеполовой системы, хронические заболевания, функциональные нарушения и прочие.
Воздействия изнутри и извне способствуют гормональным сбоям, тормозят овуляцию и содействуют фолликулярному росту.
Уточним, какие именно факторы провоцируют ановуляторный цикл, благоприятствуя видоизменению фолликула в кисту:
- частые стрессовые ситуации, депрессивные расстройства;
- дисфункции яичников;
- искусственное прерывание беременности;
- воспалительные процессы в малом тазу;
- применение оральных контрацептивов без врачебных показаний;
- ЗППП;
- эндокринные заболевания;
- наследственный фактор.
Обратите внимание! При нормализации гормонального фона фолликулярная киста имеет склонность к саморассасыванию.
На ранней стадии киста характеризуется бессимптомным течением и обычно женщина узнает о патологии во время планового гинекологического осмотра или УЗИ. Но с ростом кистозных параметров происходит давление на соседние органы и ткани, поэтому первым признаком новообразования считаются болезненные ощущения в животе.
Среди проявления кистозных признаков можно выделить следующие:
- нарушение менструального цикла;
- влагалищные кровотечения, не связанные с месячными;
- обилие цервикальной жидкости;
- дискомфорт во время полового акта;
- боль в животе при физических нагрузках (справа или слева — в зависимости от того, в каком яичнике локализуется киста);
- приступы тошноты, рвоты;
- мигрень;
- состояние нервозности;
- упадок сил.
Важно знать! В редких случаях фолликулярная киста способствует облысению. В этом случае необходимо срочное гормональное лечение и восстановительные процедуры для волос.
Если длительно игнорировать признаки фолликулярной кисты и не обратиться к гинекологу, возможно развитие осложнений, самым опасным из которых является разрыв кисты. Излитие содержимого кистозной капсулы в брюшную полость приводит к перитониту. Если вовремя не оказать хирургическую помощь, возможен летальный исход, так как патология чревата разрывом самого яичника вследствие кровоизлияния в его ткани.
Другое осложнение — перекрут ножки кисты вследствие резкой смены положения, травм живота. Перекрут вызывает прекращение кровоснабжения по ножке, поэтому возможно развитие некроза.
Признаки, при которых понятно, что произошел кистозный разрыв или перекрут ножки кисты:
- резкая боль в нижней части живота;
- приступы тошноты, слабость, полуобморочное или обморочное состояние;
- напряжение мышц брюшины;
- снижение артериального давления, тахикардия;
- бледный цвет кожных покровов;
- повышение температуры тела.
В большинстве случаев женщины случайно узнают об аномалии на УЗИ органов малого таза, некоторых экстренно госпитализируют из-за осложнений. Если представительница слабого пола регулярно посещает гинеколога, о кисте узнается тогда, когда патология не превышает допустимые размеры.
Опытному акушеру-гинекологу несложно нащупать новообразование во время осмотра на кресле — пальпируя, чувствуется гладкая упругая киста с тонкими стенками, при надавливании на небольшое образование нет болезненных ощущений. Для подтверждения диагноза врач направляет пациентку на ультразвуковое исследование. На УЗИ с допплером определяется локализация, параметры, стадия патологии.
Самым эффективным методом диагностики служит лапароскопическое исследование, во время которого при необходимости можно сразу провести хирургическое лечение.
Небольшие фолликулярные кисты обычно рассасываются самостоятельно в течение 2-3 циклов. Но женщинам, которым диагностировали новообразование, должны наблюдаться у гинеколога еще на протяжение полугода.
Если кистозное образование не регрессировало, но растет, врач, исходя из анализов и индивидуальных показателей пациентки, назначает медикаментозную терапию или хирургическое вмешательство. Лечение нельзя откладывать на потом, потому что всегда есть риск осложнений: давления на близлежащие органы и ткани, перекрута ножки кисты, прорыва новообразования в брюшную полость, перерождения доброкачественной опухоли в злокачественную. Нередко патология требует гормонального, антибактериального, противовирусного и иммуностимулирующего лечения.
Терапия включает в себя следующие способы избавления от кисты:
- гормонотерапия — лечение гормонами осуществляется под четким руководством врача, так как при озлокачествлении аномалии существует риск ускорения роста онкологических клеток;
- иммунотерапия;
- лечение нестероидными противовоспалительными препаратами;
- поливитамины;
- гомеопатические средства.
Физиотерапия также эффективна при новообразовании, не превышающем 5 см (если свыше 5 см. — читайте эту статью http://kistayaichnika.ru/diagnostika/kista-yaichnika-5-sm.html ). Физиотерапевтическое лечение подразумевает следующие виды процедур:
- магнитотерапия;
- СМТ-форез;
- электрофорез;
- ультрафонофорез и прочие методы.
Внимание! Терапевтическими методами лечат, как правило, молодых нерожавших девушек. Но если фолликулярная киста чревата осложнениями, назначается операция.
Лапароскопия применяется в том случае, если врач уверен, что кистозная опухоль является доброкачественной. Процедура выполняется под общим наркозом. В это время в брюшную полость больной через небольшие проделанные отверстия вводят газ, с помощью специального аппарата лапароскопа на экране монитора просматриваются все хирургические манипуляции.
Специальными инструментами хирург удаляет кистозное образование вместе с ножкой и капсулой, не повреждая при этом здоровые ткани. После удаления новообразования газ выпускается из брюшины, поврежденную область зашивают хирургическими нитями и накладывают стерильную повязку. Иногда требуется установить дренаж максимум на 24 часа.
Метод считается малоинвазивным, поэтому восстановительный период проходит быстрее, чем после обычной операции, послеоперационных следов не остается, а осложнения встречаются крайне редко.
При прогрессирующем кистозном образовании, достигшем крупных размеров, назначается плановая операция. В зависимости от клинических факторов новообразование удаляется несколькими способами:
- Кистэктомия — вылущивание кисты. Во время операции удаляют исключительно капсулу с кистозным содержимым, не затрагивая здоровые ткани;
- Клиновидная резекция выполняется при более осложненном течении патологии. Операция подразумевает иссечение части яичника в виде клина вместе с капсулой;
- Аднексэктомия — удаление яичника. Хирургическое вмешательство актуально, если в яичнике вследствие фолликулярной кисты произошли необратимые изменения.
После всех видов перечисленных операций требуется реабилитационный период, во время которого рекомендован прием комбинированных оральных контрацептивов и поливитаминов, направленный на восстановление функций яичника. Во время реабилитации желательно избегать стрессовых ситуаций, не принимать горячую ванну, воздержаться от холода и ультрафиолетовых лучей.
При обнаружении фолликулярной кисты небольшого размера необязательно сразу прибегать к хирургическому лечению. В комплексе с терапевтическими мерами эффективны народные средства. Следует помнить, что зелья народных целителей не избавят от кистозного образования, но способствуют повышению иммунитета, улучшению кровоснабжения в малом тазу, что благоприятствует уменьшению размеров кисты или полному рассасыванию.
Для лечения народными средствами действенны такие методы как:
- настои хвоща полевого, боровой матки;
- грязелечение;
- влагалищные тампоны с медом, алоэ, мумие;
- заваривание фитосборов из ромашки, календулы, чистотела, крапивы, красной щетки, чистотела;
- молочные ванны;
- примочки из картофельного отвара;
- ежедневное разжевывание кусочка прополиса.
Чтобы предотвратить формирование фолликулярной кисты, необходимо своевременно лечить воспалительные процессы в малом тазу и при первых признаках гормональных нарушений обращаться к врачу. Чаще всего недуг полностью излечивается, но не исключены случаи рецидива, когда аномалия появляется в этом же или другом яичнике. В данной ситуации женщина подвергается более тщательному наблюдению и выявлению причины, способствующей развитию фолликулярной кисты.
источник
Взрослые волосы обычно не опасны, но могут быть очень болезненными. Если инфекция не лечиться, она может ухудшиться или попасть в кровь.
В этой статье мы обсудим причины и методы лечения вросших кист волос, а также то, как люди могут предотвратить их развитие.
Взрослые кисты волос начинаются как вросшие волосы, которые превращаются в заполненные жидкостью комки. Когда киста образуется из вросших волос, эта область становится опухшей.
Киста может быть твердой, мягкой, большой или меньше гороха. Некоторые кисты могут развиться глубоко под кожей, в то время как другие могут находиться у поверхности, где у них может развиться белая или желтая голова.
Обычно кисты не болеют, если только они не инфицированы. Зараженная киста может быть красной, зудящей и очень нежной.
Если требуется лечение вросшей кисты волос, ее можно провести дома или посетить врача.
Взрослые кисты волос часто очищаются без посторонней помощи, но для ускорения заживления человек может попробовать следующее:
- Постоянно поддерживайте чистоту кисты и окружающей ее области.
- Избегайте бритья вокруг кисты, так как это может привести к проникновению бактерий и вызвать инфекцию.
- Наносить теплые компрессы на кисту несколько раз в день в течение 10-15 минут. Они могут приблизить кисту к поверхности, что позволит ей стечь. Если волосы застряли под кожей, теплые компрессы могут помочь им вырасти.
- Нанесите на кисту антисептический раствор, например, масло чайного дерева, чтобы предотвратить инфекцию. Также могут помочь тройные антибиотические мази, которые можно приобрести в Интернете.
Не собирайте кисту и не бейте по ней. Взрослые кисты волос развиваются из мешочка под кожей, который может заполняться толстым желтым веществом, называемым кератином. Попадание в кисту может привести к высвобождению жидкости, но не избавиться от мешочка, и киста может вырасти обратно. Попадание кисты в кожу также может привести к проникновению бактерий, вызывая инфекцию или ухудшая ее состояние.
Иногда вросшие волосы видны над кожей до того, как она скрутится под ними. В этом случае удаление может ускорить выздоровление. Люди могут использовать чистый пинцет, чтобы схватить волосы и удалить их.
Они не должны пытаться это делать, если волосы полностью под кожей или для их удаления необходимо копаться в коже. Вместо этого волосы следует оставить в покое.
Иногда человеку может понадобиться лечение кисты. Им стоит обратиться к врачу, если…:
- киста сама по себе не проясняется.
- киста очень болезненна, красна или продолжает истекать.
- лихорадка развивается рядом с кистой.
- в кисте находится посторонний предмет, например, осколок или осколок стекла.
- заболевание, такое как ВИЧ, СПИД, неконтролируемый диабет или лекарства ослабили иммунную систему.
- киста очень большая или влияет на повседневную жизнь, например, застревает на одежде.
Врач может прописать антибиотики для устранения инфекции или порекомендовать удаление кисты хирургическим путем.
Удаление кисты обычно производится в кабинете врача под местной анестезией. Местный анестетик обеспечивает быстрое выздоровление и позволяет пациенту оставаться бодрым во время процедуры.
Все волосы растут из волосяного фолликула, иногда называемого порой. Это крошечное отверстие в коже со сложной структурой, питающей волосы.
Иногда вросшие волосы попадают под кожу, когда волос попадает под кожу до того, как покинет фолликул. В других случаях волос вырастает из фолликула, но загибается обратно на себя и снова попадает на кожу.
Когда волосы оказываются запертыми под кожей, кожа может стать раздраженной. Он также блокирует волосяной фолликул, задерживая различные вещества в поре, вызывая образование кисты.
В кожных кистах часто содержится кератин, белок, который придает коже упругость и эластичность. Но иногда кисты возникают в результате захватывания бактерий или воспалительной реакции на инфекцию.
Для снижения риска развития кисты от вросших волос, люди могут попробовать следующее:
- Используйте крем для бритья и лосьон после бритья, чтобы успокоить кожу. В Интернете можно приобрести широкий ассортимент бритвенных принадлежностей.
- бриться только острым лезвием.
- Хорошо увлажняет кожу богатым лосьоном, когда кожа сухая или после бритья. Сравните лосьоны для бритья после бритья онлайн.
- Отшелушивать тусклую, сухую кожу перед бритьем
- бриться в направлении роста волос
- Не брейтесь на раздраженной или красной коже.
У любого могут развиться вросшие волосы. Факторы риска развития вросших волос включают в себя:
- Методы удаления волос: Бритье, вощение и выщипывание могут вызвать раздражение кожи. После бритья волосы, которые вырастают обратно, могут иметь более острые края, что облегчает их рост в кожу.
- Очень сухая кожа: Сухая и мертвая кожа может накапливаться над волосяным фолликулом, задерживая растущие волосы под ним.
- Давление или трение: Это может быть проблемой, особенно в области, уже уязвимой для вросших волос. Раздражая кожу, она может сделать вросшие волосы более вероятными.
- Грубые, кудрявые или толстые волосы: Этот тип волос с большей вероятностью скручивается обратно под кожу, когда выходит из волосяного фолликула.
Когда комок появляется в области, где есть волосы на теле, часто это вросшая киста волос.
Чтобы идентифицировать кисту, человек должен искать маленькую рыженькую шишку с волосом, который медленно превращается в большой ком. Многие вросшие кисты волос развиваются в зонах, покрытых ожогами бритвы.
Некоторые признаки того, что проблема может заключаться не в вросших волосах кисты включают в себя:
- Крот, который изменил форму, цвет или стал опухшим.
- Красные или раздраженные участки кожи.
- Кожа шелушится или имеет сухие пятна.
- Травма кожи, даже небольшая от осколка или незначительный порез, может означать кожную инфекцию.
- У кисты нет четких границ. Обычно кисты представляют собой круглые опухоли, поэтому необычная форма опухоли или опухоли, которая меняет форму, может быть чем-то другим.
- Существует много болезненных вросших волос, которые могут быть вызваны бактериальной инфекцией волосяных фолликулов.
- Кожа очень сухая с множеством мелких ударов, которые могут иметь головы. Это может быть состояние, называемое кератоз пиларис.
Легко путать безобидную кисту с более серьезным состоянием кожи. Любому, у кого киста не очищается через неделю-две, следует обратиться к врачу.
Быстрое лечение может спасти жизнь в случае рака кожи, серьезных кожных инфекций и других опасных проблем кожи.
Предотвращение вросших волос — лучший способ предотвратить развитие вросших кист волос. Однако, если кисты все же появляются, они, как правило, безвредны и часто уходят сами по себе.
Людям, у которых часто развиваются кисты, ожоги бритвы или вросшие волосы, следует обсудить с врачом стратегии по снижению возникновения этих раздражающих состояний кожи.
В большинстве случаев некоторые изменения в процедуре ухода за кожей человека могут значительно снизить риск вросших волос и связанного с этим раздражения.
Мы отобрали связанные между собой товары, основываясь на качестве продукции, и перечислили все «за» и «против» каждого из них, чтобы помочь вам определить, какие из них будут работать лучше всего для вас. Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть дохода, если вы совершаете покупку по вышеуказанной ссылке (ссылкам).
источник
Волосяная или фолликулярная киста – это порок развития волосяного мешочка, выражающийся в росте доброкачественного опухолевидного образования. Волосяные кисты, чаще всего, развиваются у женщин. Образование может присутствовать с рождения, но чаще всего, рост кисты начинается в среднем возрасте, после 40-50 лет.
Волосяная киста является пороком развития, гистогенетически ее образование связано с эпителием, покрывающим перешеек фолликула.
Поскольку фолликулярные кисты часто наблюдаются у кровных родственников, заболевание относится к типу наследственных. Тип наследования данного порока – аутосомно-доминантный.
Также такой тип наследования характерен, к примеру, еще для таких заболеваний как ихтиоз обыкновенный, порфирия, буллезный эпидермолиз и др.
Волосяная киста – это достаточно крупное опухолевидное образование округлой формы. В среднем размер опухоли составляет 1-5 см, но иногда образование разрастается до гораздо больших размеров.
Консистенция образования плотно-эластичная, образование не связано с эпидермисом и является ограничено подвижным. У большинства пациентов волосяная киста образуется на голове, но иногда данное образование размещается на верхней части туловища – спине или плечах. Образование не причиняет боли, не вызывает зуда и других субъективных ощущений.
Только у трети пациентов с волосяной кистой обнаруживается единичное образование, у большинства больных развивается множественные кисты. А у 10% больных количество фолликулярных кист, развивающихся одновременно, превышает 10 штук.
Особенностью фолликулярной кисты является ее склонность к разрывам при травматизации. При этом, как правило, развивается воспалительная реакция, как в самом образовании, так и в тканях, расположенных рядом. При развитии воспаления изменяется клиническая симптоматика (появляется болезненность, появляется гнойное отделяемое, отечность) и гистологическая картина. Это затрудняет диагностику и нередко приводит к постановке неверного диагноза.
Волосяная киста развивается достаточно медленно, а потом длительное время может находиться без изменений. Случаи перерождения фолликулярной кисты в злокачественное образование (базалиому) исключительно редки, хотя и описаны в литературе.
Диагностика волосяной кисты основывается на изучении симптоматики, сборе анамнеза и проведении биопсии.
При сборе анамнеза следует выяснить, как давно замечено образование, отмечает ли пациент рост размеров кисты за время ее существования. Также, нужно собрать семейный анамнез, выяснив, были ли случаи развития данного порока развития фолликула в семье пациента.
Волосяную кисту нужно отличат от кисты эпидермальной, трихоэпителиомы, трихофолликуломы, дермоида. Для этого необходимо провести гистологическое исследование тканей.
Стенки капсулы образования выстланы эпителием, которые имеет то же строение, что и эпителий, расположенный у перешейка волосяного мешочка. Верхний слой стенки капсулы плотный и ровный, состоящий из кубических клеток. Внутренний – напротив, рыхлый и складчатый, зернистый слой в ткани отсутствует.
Капсула образования наполнена однородным кератином розового цвета, в котором могут быть примеси холестерина или жирных кислот. Примерно у четверти пациентов содержимое кисты кальцинируется.
Если исследование производится после разрыва капсула и развития воспаления тканей, то в тканях можно наблюдать наличие инфильтрата и развитие гигантоклеточных реакций.
Если фолликулярная киста небольшая и не причиняет пациенту беспокойства (в том числе и не создает косметического дефекта как, к примеру, мукозная киста), то лечения не является обязательным. Таким пациентам рекомендуется наблюдение за развитием образования в динамике.
В том случае, если фолликулярная киста создает неудобства, ее стоит удалить. Обязательному лечению подлежит образование при развитии воспалительного процесса.
Сегодня, чаще всего, применяется один из двух методов лечения:
- Удаление кисты хирургическим методом через разрез на коже. Удаление образования обязательно производится вместе с капсулой.
- Вылущивание кисты путем применения лазерного аппарата.
Если процесс удаления капсулы будет неполным, то практически в 100% случаев у пациентов развивается рецидив.
В том случае, если произошло воспаление тканей кисты, требуется сначала провести лечение, направленное на снятие воспалительной реакции. При образовании на месте образования гнойного абсцесса, проводится специфическое лечение – вскрытие с установкой дренажа.
Методика проведения традиционной операции по удалению фолликулярной кисты
- Вокруг места операции удаляются волосы;
- На наиболее выпуклом месте опухолевидного образования производят разрез;
- Проводится удаление содержимого кисты;
- Вылущивается капсула;
- Накладывается шов;
- Поверх шва накладывается антисептическая повязка.
В последнее время стали чаще использовать методику операции, когда через один или два разреза производится полное удаление образования без повреждения стенок капсулы.
Лазерный метод удаления используется, в основном, для удаления фолликулярных кист небольшого размера. Эта операция протекает бескровно, после лазерного удаления образования не остается шрама.
Иногда применяется комбинированная методика операции. На первом этапе производится обычный разрез и удаление содержимого капсулы. На втором – удаление при помощи лазера стенок капсулы.
Если операция по проведению волосяной кисты нежелательна, то можно попробовать лечить ее при помощи народными методами. Конечно, такое лечение не столь эффективно, как операция, однако, оно может помочь.
- Лечить волосяную кисту можно при помощи мази Вишневского. Данная мазь также эффективна и при лечении фурункула. Необходимо ежедневно делать компресс с мазью на поверхность образования. Держать компресс нужно 8-10 часов, поэтому удобнее делать его на ночь. Продолжать лечение, пока образование не вскроется. Необходимо через образовавшееся отверстие аккуратно удалить содержимое капсулы. После чего нужно наложить антисептическую повязку. Такое лечение довольно эффективно, но оно гарантирует только временный результат, так как капсула остается на месте и со временем она наполнится новым содержимым.
- Аналогично можно использовать листья мать-и-мачехи. Поскольку необходимо использовать листья свежего растения, то лечение возможно только летом. Листья нужно хорошо промыть, размять, пока не появится сок, и делать из них компрессы на ночь.
Профилактики образования волосяной кисты не разработано. А вот, чтобы не допустить воспаление тканей уже существующего образования, следует применять следующие рекомендации:
- Избегать травмирования кожи;
- Следить за гигиеной кожи головы;
- При случайном повреждении опухолевидного образования следует сразу же обратиться за медицинской помощью.
При волосяной кисте прогноз благоприятный. При полном удалении капсулы рецидивы бывают редко. Если будет произведено частичное удаление, то на том же месте, скорее всего, снова образуется киста. Процессы малигнизации, то есть перерождение волосяной кисты в злокачественную опухоль (меланома), наблюдаются чрезвычайно редко.
источник
Волосяная киста (син.: сальная киста, фолликулярная киста, трихолеммальная киста, атерома) — вторая по распространенности киста после эпидермальной, обычно множественная. Чаще возникает у женщин среднего возраста. Тенденция к образованию таких кист наследуется и определяется наличием аутосомного доминантного гена.
Клинически волосяная киста неотличима от эпидермальных кист и проявляется гладким, плотным, подвижным, куполообразным узлом диаметром от 0.5 до 5 см и более, но без центрального отверстия. В отличие от эпидермальных кист, в 90% случаев располагается на волосистой части головы, причем кожа над крупными кистами атрофична и лишена волос. Только в 30% случаев киста бывает солитарной, около 10% больных имеют более 10 кист. Волосяные кисты легко энуклеируются, в отличие от эпидермальных кист; поверхность их гладкая, белая, стенка плотная.
Гистологическая картина волосяной кисты: связь с эпидермисом отсутствует, толстая стенка кисты образована многослойным плоским эпителием, ее наружный слой состоит из ровно уложенных кубических клеток, а внутренний — рыхлый и как бы гофрированный; зернистый слой отсутствует. Киста содержит плотный гомогенный кератин розового цвета с включением холестерина, может обызвествляться. При разрыве стенки развивается воспаление и появляется боль.
Лечение волосяной кисты предпринимается в косметических целях, заключается в хирургическом удалении вместе с капсулой; лишь иногда ограничиваются ее опорожнением.
Стеатокистома множественная (multiplex) (син.: киста жировая множественная, пилосебоцистоматоз, сальные ретенционные кисты, себокистоматоз Гюнтера, стеатома) — невоидное, обычно аутосомно-доминантно наследуемое кистозное расширение сальных фолликулов. Имеется с рождения или образуется вскоре после него; встречается у лиц обоего пола.
Клинически стеатокистома характеризуется множественными (до нескольких сотен), округлыми мягкими или плотными слегка голубоватыми кистозными узлами диаметром от 2-5 мм до 3 см, локализующимися на груди, в подмышечных впадинах, на спине, мошонке, реже — на лице и лбу. Процесс может распространяться на все кожные покровы. При пункции удается получить маслянистое или густое содержимое и в некоторых случаях мелкие волосы]. Иногда встречается солитарная ненаследуемая стеатокистома у взрослых (steatocystoma symplex).
Гистологически стенки стеатокистом состоят из различных слоев плоского эпителия (кроме зернистого) и придаточных структур, особенно сальных желез и абортивных волосяных фолликулов; в полости кист обнаруживаются велюсные волосы.
Дифференциальный диагноз стеатокистом проводится с комедонами, кистозными опухолями эккринных или апокринных потовых желез, эруптивными велюсными кистами, а также с эпидермальными и дермоидными кистами.
Сложность лечения стеатокистом обусловлена множественностью высыпаний. С косметической целью производится хирургическое удаление кист; приостановить их распространение удается назначением внутрь ароматических ретиноидов.
Стеатокистома множественная конглобатная — очень редкое заболевание, при котором множественные стеатокистомы с наличием воспалительных изменений располагаются в центральной части груди, спины и подмышечных впадинах. После их заживления остаются рубцовые изменения, как при конглобатных угрях. Заболевание встречается только у мужчин. Причины его развития неясны; роль давления и трения дискутируется.
Дифференциальный диагноз стеатокистом проводят с конглобатными угрями.
источник
Итак, давайте разберемся с самым главным вопросом – наблюдать или оперировать кисту яичника.
Естественно, всё, что написано в этой статье, относится только к не осложненной кисте яичника. Ведь если развились серьезные осложнения, то без срочной госпитализации не обойтись. Хотя я уверен, что у вас именно не осложненная киста, иначе вряд ли вы бы сейчас тратили свое время на чтение этих строк.
Как вы уже поняли, наблюдению подлежат только функциональные кисты яичника (фолликулярная и киста желтого тела). Все остальные кисты обязательно нужно удалять.
На первый взгляд всё очень просто. Но сложность ситуации заключается в том, что с первого взгляда отличить функциональную кисту бывает довольно сложно.
Дело в том, что на УЗИ они могут быть похожи как две капли воды. Так, киста желтого тела очень часто выглядит так же, как эндометриоидная или дермоидная киста. А фолликулярную кисту можно спутать с параовариальной или серозной цистаденомой.
Но есть одна особенность функциональных кист, которая и помогает во всем разобраться. Со временем они меняются. Буквально за 1-3 месяца такая киста может полностью исчезнуть, уменьшится, или изменить свое внутреннее содержимое.
Именно поэтому непродолжительное наблюдение поможет нам понять, носит ли ваша киста функциональный характер и исчезнет через некоторое время или необходима операция.
И вот тут хочется обратить ваше внимание на самое главное – активное наблюдение не должно превышать нескольких месяцев! Наблюдение за кистой больше года, в надежде, что она все-таки рассосется совершенно неоправданно!
Функциональные кисты довольно быстро меняются. Быстро возникая, они также быстро могут бесследно исчезнуть или хотя бы уменьшится в размере. Они могут поменять свою структуру (характерно для кисты желтого тела).
Для того, чтобы зафиксировать эти изменения достаточно сделать УЗИ после очередной менструации и затем еще через месяц. Если наметилась положительная динамика, размер кисты значительно уменьшился, то значит можно понаблюдать еще немного.
Если на протяжении нескольких месяцев никаких изменений не происходит, то дальнейшее наблюдение абсолютно бесполезно.
Во время наблюдения за кистой УЗИ нужно делать не реже 1 раза в 3 месяца. Суммарное время наблюдения не должно превышать 1 года!
Некоторые врачи, обнаружив по УЗИ кисту яичника, уверенные в своей правоте, сразу отправляют пациентку на операцию. Обычно это происходит с эндометриоидной или дермоидной кистой. И уже перед операцией мы находим всего лишь кисту желтого тела. А иногда вообще ничего не находим, поскольку за время подготовки к операции она бесследно пропала. Как я уже говорил, с первого раза даже опытные специалисты не всегда могут отличить один вид кисты от другого.
Еще врачей часто пугают размеры кисты более 5 см. Но, как говорится, размер не всегда имеет решающее значение.
В своей практике я встречал функциональные кисты до 10 см в диаметре. Не скрою, некоторым из них пришлось все-таки сделать операцию. Причины были разные – частые боли, подозрение на перекрут кисты и т.п.
У тех же пациенток, которым не пришлось делать операцию, в течение нескольких месяцев все прошло абсолютно бесследно. И это при том, что эти девушки были направлены ко мне именно для проведения операции!
Пока полностью не исключен функциональный характер кисты, при отсутствии серьезных осложнений и жалоб, спешить с операцией не нужно!
Для истинной кисты яичника срок в несколько месяцев никакой роли не сыграет. Зато вам дает шанс избежать операции.
Но такой подход не приемлем, когда по всем признакам мы исключаем функциональную кисту. В этом случае, конечно же, ждать не стоит, а как можно скорее нужно проводить операцию.
Залог успеха выжидательной тактики заключается в обязательном соблюдении всех рекомендаций. Эти рекомендации, как правило, носят индивидуальный характер и зависят от размеров и структуры кисты, от вашего возраста и образа жизни.
Функциональные кисты имеют тонкую капсулу, поэтому довольно легко может произойти её разрыв. Почти все пациентки до безумия боятся разрыва или перекрута кисты. Ведь это экстренная ситуация! Именно поэтому некоторые предпочитают сделать плановую операцию, чтобы избежать экстренного хирургического вмешательства.
Но на деле, все не так страшно. Очень многое зависит от размеров кисты. При небольших размерах (до 5 см), лопнувшая киста обычно вызывает совсем небольшие болезненные ощущения внизу живота. И все! Некоторые даже не замечают этого момента в суматохе современного ритма жизни.
Конечно, большие кисты могут вызывать более серьезные проявления и даже потребовать экстренного хирургического вмешательства.
Поэтому очень важно избегать чрезмерных физических нагрузок, резких движений, занятий фитнесом и танцами. Очень осторожно вести половую жизнь (или временно исключить её до очередной менструации и УЗИ). При значительных размерах кисты лучше отложить авиаперелеты и длительные поездки.
Эти нехитрые рекомендации позволят вам без происшествий дождаться следующего УЗИ и определиться с дальнейшими рекомендациями.
Как я уже говорил выше, наблюдение за кистой не должно превышать одного года.
Но иногда, во время УЗИ, врачи говорят примерно следующее: «У вас есть небольшая киста на яичнике. Она функциональная. Сама пройдет».
Это вас успокаивает (ведь «киста сама пройдет») и вы продолжаете наслаждаться жизнью, забывая о том, что на яичнике что-то есть. Следующее ультразвуковое исследование (УЗИ), как правило, проводится спустя несколько лет. И на нем уже находят внушительную опухоль.
Это очень распространенная ситуация. Почти у всех моих пациенток с большими кистами все начиналось именно так. Оглядываясь в прошлое, все они жалели о том, что вовремя не проконтролировали состояние своих яичников.
Другая частая причина длительного наблюдения – это небольшие размеры кисты (до 3-х см). К сожалению, до сих пор в мировой практике нет единого взгляда на эту проблему. Одни специалисты считают, что такие мелкие кисты не нужно оперировать, другие – что любое образование подлежит удалению.
Как всегда, правы сторонники обеих точек зрения. И в каждой конкретной ситуации вопрос об оперативном лечении небольших кист должен решаться индивидуально. Очень многое зависит от вашего возраста, сопутствующих заболеваний, анамнеза, детородной функции, жалоб и т.п.
Поэтому в этой ситуации я не смогу вам дать однозначно правильного ответа. Каждый случай разбирается индивидуально с индивидуальными рекомендациями и планом действий.
источник
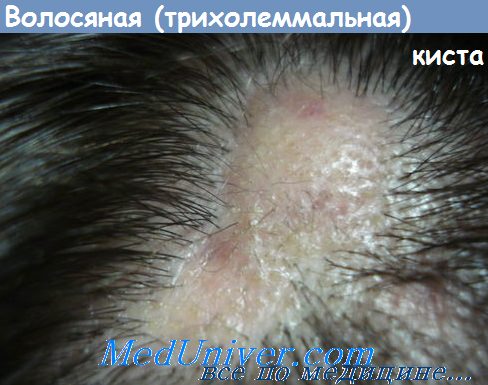
Волосяная, или трихилеммальная, киста представляет собой плотную подкожную наполненную кератином кисту, возникшую из наружной корневой щели волосяного фолликула. Чаще всего она встречается на волосистой части головы.
Волосяные кисты встречаются реже, чем эпидермальные, но во всех остальных отношениях подобны эпидермальным.
Примерно 90% волосяных кист обнаруживают на волосистой части головы, оставшиеся 10% локализуются на лице, шее, спине и мошонке.
Волосяные кисты развиваются из эпителиальных клеток наружной корневой щели волосяного фолликула.
Этот эпителий подвергается инои форме кератинизации, чем эпителии кожи. Волосяные кисты почти всегда формируются после периода полового созревания. Тенденция к развитию волосяных кист часто является наследуемой по аутосомно-доминантному признаку.
У 70% пациентов, имеющих волосяные кисты, они бывают множественными. Волосяные кисты персистируют неопределенно долго и медленно растут до стабильного размера, если не вскрываются. Волосяные кисты вскрываются реже, чем эпидермальные, вероятно потому, что стенка волосяной кисты более толстая.
Разрыв обычно происходит вследствие внешней травмы головы, в результате которой содержимое кисты вытесняется в окружающую дерму.
Следует быстрая воспалительная реакция на инородное тело, которая может быть болезненной и напоминать фурункул.
Волосяные кисты клинически неотличимы от эпидермальных и разнятся лишь по типу локализации.
Оба вида кист представляют собой плотные подвижные подкожные узлы размером 0,5—5,0 см.
Волосяная киста не имеет центрального точечного образования, которое наблюдается у эпидермальной.
Если такую кисту хирургически рассекают, видно, что она имеет прочную бело-серую стенку, более устойчивую к разрыву, чем стенка эпидермальной кисты.
■ Стенка волосяной кисты легко и чисто отделяется от окружающей дермы.
■ Если волосяная киста вскрывается, область кисты воспаляется, становится красной, болезненной и вялой при пальпации.
■ По гистологическим характеристикам волосяная киста отличается от эпидермальной.
■ Эпителиальные клетки в стенке кисты расположены в виде частокола, имеют белую цитоплазму, а зернистый слой отсутствует.
■ Киста содержит концентрические слои гомогенного эозинофильного кератина.
■ Крупные кисты могут быть неприемлемыми с косметической точки зрения.
■ Некоторые кисты настолько большие и болезненные, что могут мешать носить шляпу и шлем.
■ Острое воспаление после разрыва кисты часто ошибочно принимают за инфекцию.
■ В таких случаях антибиотики малоэффективны.
■ Рассечение и дренаж под местной анестезией улучшают состояние и ограничивают рубцевание.
■ Эффективная эксцизия до вскрытия кисты предотвращает это осложнение.
Волосяные кисты легко удаляются под местной анестезией.
■ При рассечении поверхности кожи над кистой хорошо видна ее блестящая белая внешняя поверхность.
Стенка кисты легко отделяется от окружающей соединительной ткани в ходе тупого иссечения.
■ На этом этапе кисты небольшого размера можно выдавить целыми через разрез путем сильного нажатия на обе его стороны.
■ Более крупные кисты, которые нельзя выдавить таким способом, следует рассечь и удалить их содержимое путем кюретажа.
Рассеченную стенку кисты зажимают и, сочетая осторожную тракцию и нажатие на обе стороны разреза, уже уменьшившуюся и частично опорожненную кисту удаляют через разрез.
■ При необходимости накладывают швы, которые снимают через 7—10 дней.
■ В случае этого распространенного очага часто применяют неправильный термин «сальная киста».
■ Волосяные кисты обычно множественные и находятся на волосистой части головы.
■ Их легко удалить путем хирургической эксцизии.
источник
Фолликулярная киста зуба – это новообразование эпителиального происхождения, которое развивается в костной ткани челюсти. Несмотря на то, что болезнь очень долго может не иметь никаких симптомов, это опасное состояние, которое требует максимально ранней диагностики и лечения.
Это полость, которая развивается из эмалевого органа непрорезавшегося зуба. Внутри имеется жидкость, которая на ранних этапах формирования кисты стерильна, а позже может инфицироваться. Сам непрорезавшийся зуб также располагается внутри кисты. Он погружён туда либо целиком, либо только до уровня шейки. В последнем случае корень зуба находится в костной ткани.
Чаще всего диагностируют фолликулярную кисту зуба у детей в возрасте двенадцати-пятнадцати лет, преимущественно у мальчиков. Реже выявляют у молодых людей двадцати-двадцати пяти лет.
Как правило, кисту обнаруживают в области третьего моляра или клыка на нижней челюсти. Гораздо реже диагностируют кисту третьего большого коренного зуба верхней челюсти.
Если в канале молочного зуба или в его периодонте продолжительное время существует воспалительный процесс, он может поражать формирующийся зачаток коренного зуба. Одно из вероятных последствий – формирование фолликулярной кисты.
Это ещё раз подтверждает необходимость регулярных профилактических посещений детского стоматолога и своевременного лечения молочных зубов.
Пациент может никак не ощущать развивающийся патологический процесс. Обращает на себя внимание отсутствие одного или нескольких зубов в зубном ряду. Исключение составляют случаи, когда киста развивается вокруг сверхкомплектного (то есть лишнего) зачатка зуба.
В случае инфицирования кисты возникает боль в области её расположения, может повышаться температура тела.
Диагностируют фолликулярную кисту зуба чаще всего случайно, при прохождении рентгенологического исследования по поводу другого заболевания.
В запущенных случаях возможно выбухание кисты в ротовую полость.
Чем опасна фолликулярная киста зуба?
Сдавление тканей челюсти растущей кистой приводит к нарушению развития зачатков зубов, нарушению сроков их прорезывания, расположения относительно зубного ряда. Возможна гибель зубных зачатков.
Кроме того, существует опасность нагноения кисты. Гнойное содержимое стремится занять как можно больше пространства, в результате чего происходит расплавления тканей челюсти. Как следствие движения гноя может развиться флегмона лица и шеи. При прободении стенки сосуда возникает сепсис.
Также были зарегистрированы случаи перерождения кисты зуба в опухоль, чаще всего – амелобластому.
При достижении кистой крупных размеров костная ткань челюсти истончается, что может привести к перелому челюсти.
Если киста образовалась в области зуба мудрости, то проводится полное удаление её содержимого, оболочки и собственно непрорезавшегося зуба.
Если речь идёт о лечении фолликулярной кисты зуба у детей в области клыка, врач оценивает возможность сохранения зуба. Если такой план операции перспективен, проводят удаление передней стенки кисты. Затем формируют своеобразный «ход» между полостью кисты с одной стороны и полостью рта или его преддверием – с другой. Полость кисты заполняют лоскутом слизистой оболочки, а затем ушивают.
В Хорошей Стоматологии диагностику и лечение фолликулярной кисты выполняют самым тщательным образом. Учитывая, что в большинстве случаев пациентами являются дети, мы проводим рентгенологическое исследование на современном аппарате. Это позволяет дополнительно снизить дозу излучения. Возможность цифровой обработки рентгенограмм помогает составить план операции максимально точно, избежать повреждения зачатков коренных зубов и травмирования сосудов челюсти.
Мы применяем современные препараты для обезболивания. В случае необходимости вмешательство проводят под общим наркозом.
Мы прилагаем максимум усилий, чтобы наши пациенты как можно легче переживали неприятные ощущения, связанные с лечением фолликулярной кисты зуба.
Чтобы записаться на приём к стоматологу, свяжитесь с нашим администратором по телефону 448-53-97.
источник
Сальная киста — это пузырь, наполненный кератином, выделяемым сальной железой и издающим достаточно неприятный интенсивный запах при заполнении кисты. Образовывается сальная киста в результате травмы или просто неприятного стечения обстоятельств, когда воспаляется фолликула кожного покрова или непосредственно волосяного покрова. Поэтому такая киста чаще всего образовывается на волосяных покровах головы и лобковой области, в подмышках. Но могут они образовываться и на других частях тела, где волос растёт мало. Как удаляют сальную кисту в 2019 году? Давайте рассмотрим этот процесс с фотографиями удаления.
На 2019 год наибольшее распространение получило лечение кисты сальной железы операцией. Этот процесс имеет небольшой риск, но есть нюансы такого вида лечения.
Удаление сальной кисты является общей хирургической процедурой, проводимой в пластических и общих хирургических отделениях и в больницах общей практики. Сальную кисту полностью вырезают, чтобы избежать рецидива (повторения) её образования.
Есть всё же существенный риск такого лечения. Если киста лопается или разрывается во время удаления, возникает повышенный риск заражения соседних тканей и органов, а частота рецидивов становится выше.
Для удаления сальных кист используется несколько методов, но ни одна из них не гарантирует полного удаления без разрыва. Давайте подробно и пошагово опишем технику иссечения с фото, которая резко снижает возникновение разрыва кисты.
Мы демонстрируем пошаговую графическую схему оперативного метода лечения такого вида кисты, которым следует большинство врачей. Этот метод минимизирует вероятность разрыва кисты из-за минимального прямого контакта с ней. Этот метод, если он выполняется правильно, эффективен для обеспечения удаления всего содержимого сальной кисты и её стенки.
1. Сначала доктор проводит пальпацию сальной кисты и окружающую её область, чтобы подтвердить точное местоположение и точку пункции.
2. Далее хирург рисует эллипс вокруг места пункции в кисту с помощью специального маркера. Продольное направление эллипса должно быть в направлении естественных складок кожи.
3. Затем применяется местная анестезия с использованием 2% лигнокаина с адреналином. Производится очистка антисептическим раствором — например, бетадином или хлоргексадином. Кожа вокруг кисты сальной железы накрывается стерильными портьями.
4. Кожа иссекается до подкожных тканей с помощью скальпеля.
5. Затем, используя тупое и резкое рассечение, идентифицируется плоскость между кистой и окружающими подкожными тканями. Как только эта плоскость идентифицируется, выделяются поверхностные 25% окружности кисты тупым рассечением.
6. Теперь хирург мягко надавливает на здоровую окружающую кожу и мягкие ткани с обеих сторон большими пальцами, сначала в одном направлении, затем на 90 градусов в предыдущее направление.
7. Около 80-90% кисты появляется из области надреза. Врач аккуратно поднимает разрезанный эллипс кожи и прикрепленную к нему кисту с помощью щипцов и отделяет глубокий полюс кисты от подстилающих тканей с помощью ножниц. На фото ниже представлено отделение кисты от кожи.
8. По завершению удаления сальной кисты хирург зашивает место пункции невсасываемыми прерывистыми швами, очищает рану физраствором и высушивает.
Такие кисты являются доброкачественными, устойчивыми к флуктуационные поражениям и часто возникают за ушами, на лице, шее, на скальпе под волосами, в целом туловище, а также на мошонке. У них есть тёмная кератиновая пробка, покрывающая полость кисты и обычно подвижная при пальпации. Они могут варьироваться от нескольких миллиметров до нескольких сантиметров в диаметре, а их содержимое представляет собой густую, неприятно пахнущую комбинацию кератина и липидов.
Самой распространённой причиной сальной кисты является разрыв волосистого фолликула, связанного с акне. Другие причины включают дефект развития сального протока или травматическую имплантацию поверхностного эпителия под кожей.
Мы не знаем другого поэтапного иллюстрированного руководства для этой новой техники удаления кисты. Описанный метод эффективен при удалении кисты, при этом он остаётся неизменным, однако, нужно с осторожностью выбирать хирурга, так как стенка кисты при такой операции всё ещё может разорваться.
источник
Эпидермальная киста (код по мкб 10 L72.0) является подкожным или внутрикожным доброкачественным опухолевидным образованием, наполненным массами рогового эпителия и секрета сальной железы и формирующейся из эпидермиса, чаще всего — эпидермиса волосяного фолликула.
Причины возникновения эпидермальной кисты — нарушение оттока секрета сальной железы или/и избыточная его продукция. В свою очередь, в зависимости от причин такого нарушения, их условно различают как:
p, blockquote 4,0,0,0,0 —>
- Первичные, или истинные, которые представляют собой порок развития. Они развиваются из эпидермиса, как правило, волосяных фолликулов в результате его «отшнуровки» в процессе эмбрионального развития. Наиболее часто они встречаются у детей любого возраста с одинаковой частотой у мальчиков и девочек.
- Вторичные, или ложные, для которых свойственно быстрое развитие. Основной причиной их формирования являются травматические повреждения волосяного фолликула или дерматологические заболевания (себорея, угревые высыпания), реже — обменные нарушения, гормональный дисбаланс, неблагоприятное влияние окружающей среды, нанесение на кожу значительного количества косметических средств, особенно, с низким качеством, а также нарушение элементарных гигиенических правил.
Клинически эпидермальные кисты являются подвижными (поддаются смещению в стороны), безболезненными гладкими уплотнениями овальной или округлой формы диаметром от 3-5 мм до 1 см, реже — до нескольких сантиметров, выступающими над поверхностью кожи, которая над ними не изменена. Их контуры — ровные и четкие, консистенция — плотноэластическая, в центре нередко можно обнаружить черную точку, представляющую собой представляющую собой закупоренное выводное
отверстие расширенного протока сальной железы.
Морфологически они расположены в дерме или подкожной клетчатке, хорошо отграничены многослойным плоским эпителием с четко сформировавшимся слоем зернистых клеток. Их содержимое представлено творожистой массой густой консистенции с неприятным запахом прогорклого сыра (пластинчатый роговой детрит), включающей большое количество кератина и производных липидов, и имеющей серовато-белую или желтовато-белую окраску.
Наиболее часто эти элементы локализуются в области волосистой части головы, на лице (в надбровной, скуловой и височной зонах, на веках), в околоушной области, по задней или передней поверхности мочки уха. В этой области они часто достигают больших размеров (до 2-5 см), склонны как к асептическому, так и гнойному воспалительному процессу.
На теле эпидермальные кисты, как правило, встречаются в подмышечной области, на спине (между лопаток), достигая иногда 10 см, на передней поверхности верхних отделов грудной клетки, несколько реже — в паху (у мужчин в 2 раза чаще, по сравнению с женщинами) и в области промежности, на мошонке у мужчин и больших половых губах у женщин.
Очень много сальных желез находится на молочной железе, однако эпидермальные образования в этой области развиваются достаточно редко, особенно в области ареолы соска. В этой зоне у женщин и мужчин они формируются, в основном, в случае наличия нарушений гормонального или метаболического характера, а также у женщин в период грудного кормления, гораздо реже — из-за несоблюдения правил индивидуальной гигиены.
Очень редко они формируются в области ладонной поверхности кистей рук и подошвенной поверхности стоп. На этих участках их формирование связано, преимущественно, с травматическими повреждениями кожи.
Эпидермальные кисты могут быть множественными, особенно если они локализуются на голове, и единичными — как правило, на остальных участках тела. Особенность множественных образований состоит в их небольшом размере, который незначительно увеличивается в течение длительного времени. В противоположность им, единичные элементы могут увеличиваться на протяжении длительного времени, достигая при этом весьма значительных размеров.
При раздражении внешними факторами (трение одеждой, механическое давление) возможно развитие асептического воспалительного процесса, сопровождающегося болезненностью, покраснением кожи в этой области, увеличением размеров опухолевидного образования за счет отека. Как правило, такой неинфекционный воспалительный процесс проходит самостоятельно, однако непосредственно образование после этого обычно увеличивается в размерах, становится более плотным за счет утолщения капсулы и уплотнения окружающей соединительной ткани.
В некоторых случаях киста способна вскрываться самостоятельно с выделением творожистой желтовато-белой массы в результате накопления секрета и разрыва капсулы и тонкого слоя кожи над ней. Такой процесс разрешается самостоятельно без осложнений, если отсутствует присоединение бактериальной инфекции.
Разрыв капсулы не наружу, а в направлении дермы и подкожной клетчатки вызывает болезненность и увеличение образования в размерах, а при присоединении инфекционных возбудителей (стафилококков, стрептококков) — к формированию абсцесса или флегмоны. Образование, локализованное в мошоночной области, иногда может обызвестляться.
Самоизлечение от этого образования невозможно. Механическое выдавливание его, подобно угревым элементам, или частичное его удаление без удаления капсулы заканчивается рецидивом, поскольку удаляется, в основном, только творожистое содержимое образования, а иногда и часть капсулы. Оставшиеся клетки продолжают продуцировать секрет и заполнять им имеющуюся полость.
Для того чтобы предотвратить развитие рецидива кистозного образования, его необходимо удалить хирургическим путем вместе с капсулой, и сделать это желательно еще на стадии небольших размеров и при отсутствии воспалительного процесса.
При развитии негнойного воспалительного процесса тактика лечения на первом этапе заключается в ликвидации воспаления путем проведении консервативной противовоспалительной терапии, а на следующем этапе (после купирования воспаления) — в хирургическом удалении кисты. При развитии же гнойного воспаления в виде абсцесса или флегмоны производится широкое вскрытие гнойного образования с дренированием его полости не только в целях местного лечения, но и предотвращения развития септического состояния. Удаление эпидермальной кисты на таком фоне не производится, поскольку это может привести только к распространению инфекции в организме и развитию сепсиса. Удаление ее возможно только после полного купирования гнойного воспаления.
Хирургическое удаление проводится под местной анестезией и может быть осуществлено:
p, blockquote 20,0,0,0,0 —>
- традиционным оперативным хирургическим методом;
- с использованием лазера;
- радиоволновым методом — обычно применяется при небольших размерах эпидермальной кисты и наличии соответствующего оборудования.
Оперативный метод может быть проведен различными способами. Первый из них состоит в рассечении кожи над кистой. Затем «тупым» способом (зажимом, плотным марлевым тампоном) окружающие ткани осторожно, чтобы не повредить капсулу, отслаиваются от последней. Капсула легко извлекается из раны вместе с содержимым, после чего накладываются швы.
Если киста больших размеров или ее капсула случайно повреждается во время кожного разреза или отслойки, то производится удаление содержимого путем выдавливания его на марлевую салфетку или извлечением его специальным инструментом, после чего капсула, удерживаемая зажимами, свободно извлекается (вытягивается) с их помощью или предварительно отслаивается «тупо» от окружающих тканей и затем извлекается.
1. Содержимое дермальной кисты
2. Удаленная капсула
Лазерное удаление осуществляется посредством методик:
p, blockquote 23,0,0,0,0 —>
- фотокоагуляции. Эта методика используется при диаметре образования, не превышающего 5 мм. Оно удаляется вместе с капсулой без дальнейшего наложения швов. Благодаря небольшому размеру заживление происходит под корочкой, которая впоследствии отпадает. В результате — рубец отсутствует или он, практически, незаметен.
- иссечения с капсулой — осуществляется при размерах образования от 0,5 до 2 см. Методика идентична оперативной. Различие состоит в отделении от окружающих тканей не хирургическим инструментарием, а лазерным лучом, что уменьшает кровоточивость и способствует более быстрому заживлению.
- методика вапоризации капсулы — проводится при диаметре кисты более 2 см. Этот способ также имеет сходство с хирургической оперативной методикой, при которой вскрывается капсула и удаляется содержимое, а затем — оболочка. Отличие состоит только в вапоризации оболочки лазерным лучом.
p, blockquote 24,0,0,0,1 —>
Прямые медицинские показания для удаления эпидермальной кисты — это только желание пациента, связанное с косметическим недостатком, или периодически возникающий острый воспалительный процесс.
источник





