Диагностика заболеваний печени Для диагностики раковых заболеваний печени в Германии используют целый ряд тестов, исследований и различных анализов. В первую очередь речь идёт о специальных показателях
Проведение СИРТ Селективная внутренняя лучевая терапия (SIRT) осуществляется командой врачей состоящих из радиологов и специалистов лучевой терапии. Лечению в Германии предшествует исследование функции печени, радиологические исследования,
Селективная внутренняя лучевая терапия (СИРТ, SIRT), также называют методом радиоэмболизационной лучевой терапии, применяемой для лечения рака печени. В отличие от облучение организма снаружи, в СИРТ здоровые
Кистозные заболевания отделов головного мозга
Арахноидальная киста может возникнуть и в следующих отделах головного мозга: височной доли, лобной доли, теменной части, затылочной части, задней черепной ямки, мозжечка, турецкого седла и сильвиевой щели.
Детальная диагностика арахноидальной кисты в Германии является необходимым условием для начала её терапии. Именно дифференциальная диагностика и определение причин её возникновения предопределяет терапию и лечение арахноидальной кисты в Германии.
Название этого вида кисты происходит от латинского #171;convexus#187;, что означает #171;выпуклый#187;. Киста локализуется на поверхности головного мозга, которая прилегает к лобным и теменным, затылочным и височным черепным костям. Это округлое полое образование заполненное ликвором. Стенки образования вытканы из клеток арахноидальной оболочки. В случае отсутствия беспокоящей симптоматики, а так же незначительных размеров новообразования #8212; лечение не является обязательным. В этом случае необходимо лишь контролировать количество внутриполостной жидкости. При его увеличении, киста начинает сдавливать участки головного мозга, что приводит к головным болям и головокружениям, рвоте, тошноте, галлюцинациям, шумам или звону в ушах, к плохому самочувствию в целом. Удаление арахноидальной кисты в Германии осуществляется хирургическим, а так же эндоскопическим способами, или при помощи шунтирования.
Киста арахноидальная сильвиевой щели бывает нескольких типов. Маленькие кисты обычно двухсторонние, связанные с субарахноидальным пространством. Кисты похожие на прямоугольник, сообщаются с субарахноидальным пространством #8212; частично. В случае, когда киста поражает всю сильвиеву щель, она не сообщается с субарахноидальным пространством вообще. Основными симптомами при наличии такой кисты считаются: повышенное внутричерепное давление, выпирание костей черепа, припадки эпилепсии, гидроцефалию из-за сжатия желудочков мозга, нарушения зрения.
Ликворная арахноидальная киста возникает в оболочке головного мозга. Имеет вид шарообразной полости, наполненной ликвором. Согласно статистике, данным недугом чаще всего страдают лица мужского пола. Выявление наличия кисты происходит как правило во взрослом возрасте, в следствии того, что симптоматика достаточно плохо выражена при ликворной кисте. Арахноидальная ликворная киста бывает врождённой или приобретённой. Это образование как правило обнаруживается во время проведения ультразвуковых исследований, после чего требуется пройти полный цикл её диагностики.
Турецкое седло #8212; это выемка в клиновидной кости черепа человека, похожая по своей форме на седло. Арахноидальная киста турецкого седла #8212; это кистозное, полое образование, состоящее из клеток арахноидальной оболочки. Диагностируется такая патология исключительно благодаря методам компьютерной и магнитно-резонансной томографий. В зависимости от размеров и вероятности дальнейшего роста кисты лечение арахноидальной кисты турецкого седла в Германии проводится с помощью эндоскопии, а так же хирургическим путем или методом шунтирования.
Для оформления заявки на диагностику или лечение в Германии перейдите по ссылке заявка на лечение .
При цитировании материалов с сайта активная ссылка на http://uniclinic.de обязательна.
Арахноидальные кисты (АК) являются врожденными, преимущественно внемозговыми образованиями, стенками которых служит арахноидальная оболочка, а содержимым — спинномозговая жидкость (ликвор).
У детей арахноидальные кисты по разным данным составляют около 10% всех объемных образований головного мозга и в 7,4% случаев обнаруживаются у детей с гидроцефалией.
Патогенетически обосновано деление арахноидальных кист на две большие группы:
1. Кисты полушарий мозга:
— боковой (сильвиевой) щели;
— конвекситальной поверхности мозга;
— парасагиттальные межполушарной щели).
2. Срединно-базальные кисты:
— супраселлярные;
— интраселлярные;
— тенториальной вырезки;
— задней черепной ямки (верхние и нижние ретроцеребел- лярные, кисты мостомозжечкового угла).
В группу срединно-базальных кист могут быть отнесены и срединные кисты околостволовой локализации (ретроцеребеллярные), так как они по своим патогенетическим механизмам оказы ваются идентичными.
Наиболее частая локализация арахноидальных кист — сильвиева (латеральной щели), межполушарная щель и супраселлярная цистерна. Однако они могут возникать в любом месте, где расположена арахноидальная оболочка. Морфологически внутренняя и наружная стенки кисты состоят из тонких слоёв арахноидальных клеток и часто соединяются с неизмененной арахноидальной оболочкой.
Кисты могут быть врожденные (первичные) или приобретенные (вторичные). Если в анамнезе не было эпизода травмы или воспаления, кисты считаются врожденными.
В настоящее время существует несколько теорий возникновения арахноидальных кист. Первая — теория интраарахноидальной кисты при которой образование кисты является результатом расщепления и дубликации арахноидальной мембраны. Вторая — теория субарахноидальной кисты , объясняющая возникновение кист средней черепной ямы, как результат агенезии височной доли. Образования арахноидальных кист происходит на этапах эмбриогенеза в период формирования оболочек головного мозга. При патологических условиях, преимущественно при субарахноидальном кровоизлиянии, вызванном гипоксией, инфекцией, интоксикацией и т.д. становится возможным формирование микрополостей в паутинной оболочке, которые впоследствии увеличиваются в размерах, превращаясь в арахноидальные кисты.
Большинство арахноидальных кист при жизни остаются недиагностированными. Состояние больного очень долго может оставаться компенсированным, а те чение болезни бессимптомным. Первые проявления могут быть за мечены во взрослом состоянии.
Сроки на правления детей с врожденными арахноидальными кистами в нейро хирургические отделения, как правило, зависят от локализации и размеров кист. Из вестно, что более грубую неврологическую симптоматику вызывают кисты тенториальной вырезки.
К об щим признакам, которые, однако, в различной степени проявляются при кистах разных локализаций, можно отнести:
— объемное воздействие на окружающие структуры головного мозга;
— наличие бессимптомного периода;
— отсутствие признаков воспалительного процесса в оболоч ках мозга.
Положительные менингеальные симптомы наблюдаются, обычно, только при осложнении заболевания субарахноидальным или внутрикистозным кровоизлиянием. Гипертермия, воспалитель ные изменения в крови не характерны для арахноидальных кист.
— выраженность компенсаторных механизмов и отсутствие грубых неврологических проявлений при наличии значительных морфологических изменений, что особенно свойственно для полу шарных кист.
Клиническая картина при арахноидальных кистах определяется в большинстве случаев, тремя симптомокомплексами: гипертензионно-гидроцефальным, очаговой неврологической симптомати ки и поражения ствола мозга. Признаки поражения ствола лишь при кистах полушарий мозга должны расцениваться как дислокаци онные, при кистах срединно-базальной локализации они могут быть вызваны также и непосредственным воздействием кисты на ствол мозга. Своеобразие клинической картины кист отдельных локализаций определяется длительностью бессимптомного периода, выраженностью и характерной окраской трех ведущих неврологи ческих синдромов.
Считается, что дети с внутричерепными арахноидальными кистами, имеющими масс-эффект, должны быть оперированы. т.к. объёмное воздействие кисты может приводить к задержке развития и формирования головного мозга, а разрыв кисты, как правило, сопровождается внутрикистозным и субдуральным кровотечением. Указанные осложнения оправдывают риск оперативного вмешательства. Прямым показанием к проведению хирургического лечения является прогрессирующая гидроцефалия, возникшая при блокировании кистой путей ликвороциркуляции.
В настоящее время эффективными методами хирургического лечения арахноидальных кист, в том числе и в отделении нейрохирургии РДКБ являются: перфорация стенок кисты с иссечением ее стенок микрохирургическим методом (через небольшое трефинационное окно), а также нейроэндоскопическим методом.Ликворошунтирующие операции применяются крайне редко.
Механизмы роста арахноидальных кист.
У ряда пациентов. лечебная стратегия изменяется с ростом кисты. Рост кисты может привести к неврологическим симптомам. В 1964 году сообщил и о том, что содержание кисты отличается по консистенции от нормальной спинномозговой жидкости. Проанализировали внутрикистозную жидкость и нашли различное содержание фосфата. белка, ферритина и лактатдегидрогеназы по сравнению с нормальной спинномозговой жидкостью. Возможные механизмы роста кисты, поэтому. должны быть согласованы с этими выводами. Были предложены разные механизмы роста кисты. Активная секреция клетками стенки кисты. разницей градиента осмотического давления или однонаправленным клапанным механизмом как возможные механизмы.
Активная секреция жидкости кистой.
В ультраструктурном и цитохимическом исследовании проанализировали резецированную стенку арахноидальной кисты. Они наблюдали сходство между нейроэпителиальный выстелкой стенки кисты и паутинными грануляциями, такое как межклеточные щели и синусоидные растяжения десмосом межклеточных соединений. пиноцитозные пузырьки. лизосомальные структуры и базальная пластинка. На поверхности просвета. киста густо покрыта микроворсинками. таким образом. предполагая, активную секрецию. Иммуноферментная цитохимия продемонстрировали наличие Na- K- АТФазы в мембране просвета и щелочной фосфатазы на противоположной стороне мембраны. Эта архитектура может указывать на перенос жидкости к просвет кисты. Различный химический состав по сравнению с ликвором можно объяснить этой теорией.
Гипотеза, что арахноидальная киста вырастает за осмотических градиентов была предложена в связи с незначительные отличия концентрации веществ по сравнению с ликвором. Тонкая паутинная стенка кисты с рыхлой соединительной тканью может позволить проникновение воды. Однако движение воды по осмотическому градиенту должно быть запущено. К ровоизлияния в кисту с продуктами деградации крови и воспалительные реакции могут выступать в качестве осмотических триггеров. При первичной арахноидальной кисте нет доказательств того, что такие механизмы превалируют.
Было установлено, что малые и средние кисты остаются постоянными по размеру и легко со общаются с нормальным субарахноидальным пространством. В крупных кистах или в растущей кисте может развиваться с однонаправленный транспорт жидкости. В условиях с положительным экстра-внутрикистозным давлением. киста может увеличиться в объеме. На самом деле, клапан. как перенос жидкости в кисту наблюдается при эндоскопических или открытых оперативных вмешательствах.
Другие механизмы, приводящие к симптомам
Помимо симптомов из-за увеличения кисты. несколько других механизмов
как спонтанного внутрикистозного кровоизлияния вследствие разрыва аневризмы или травмы мозга могут причиной появления симптомов. Пациенты с арахноидальными кистами, по видимому, склонны к развитию хронических субдуральных гематом, даже после незначительной травмы головы. что может сделать ранее бессимптомно кисту клинически очевидной. Клинические симптомы. вызванные спонтанным или травматическим разрывом кисты с последующим формированием субдуральной гигромы, также были описаны.
Клинические симптомы определяются расположением кисты. Aрахноидальная киста может возникнуть в любом месте черепа и позвоночника, где присутствует паутинная оболочка. Кроме того, их можно найти в желудочковой системе. В этом случае, нужно отметить, жесткую привязанность к сосудистому сплетению. Было предположено, что внутрижелудочковые кисты возникают из паутинной ткани, которая осталась в желудочках и растет из сосудистой мезенхимы в момент формирования сосудистого сплетения. Распространенность арахноидальных кист в группе здоровых взрослых 1,1-1,5 %.Наличие кисты в височной области характерно для лиц мужского пола, в мостно-мозжечковом углу- для женщин. На сегодняшний день нет никаких теорий, объясняющее гендерное различие.
Кисты в височной области и сильвиевой щели.
Средний ямка является наиболее распространенным местом расположения кисты. В крупной серии педиатрических и взрослых пациентов, примерно две трети кист находились в средней черепной ямке или в сильвиевой борозде. Редко, кисты находятся с двух сторон. Такие пациенты могут страдать от глутаровой ацидурией. В целом, однако, есть склонность к расположению в левой гемисфере. Симптомы- это либо результат от масс-эффекта, вызывающего повышение внутричерепного давления или от раздражение височной или лобной коры. Чаще всего такие пациенты страдают головной болью или судорогами, а также контралатеральным двигательным дефицитом. Задержка развития более распространены у детей с кистами. Может также развиваться асимметрия черепа, асимметрия лица или экзофтальм из-за недоразвития клиновидной кости.
Так же продолжаются дискуссии о кистах височной области как причине психических расстройств и психического дефицита. К нему относятся дефицит внимания, синдром гиперактивности, депрессии, галлюцинации, слабоумие, шизофрения анорексия, бессонница и другие психотические расстройства.
Внутрижелудочковые арахноидальные кисты.
Интравентрикулярно расположенные кисты редки. Они бывают обнаружены в боковых, третьем и четвёртом желудочке. Классически, эти кисты становятся клинически очевидными при развитии острой или хронической гидроцефалии в случае увеличения размера кисты. Симптомы. связанные со сдавлением окружающих структур также имеют место. Кисты в четвертом желудочке. например, могут привести к мозжечковой дисфункции или депрессия подобным симптомам.
Ретроцелебеллярные арахноидальные кисты и кисты мосто-мозжечкового угла.
Субтенториальное расположение составляет приблизительно 10 % от всех арахноидальных кист. Большинство они расположены в мосто-мозжечковом угле или в ретроцелебеллярно. Симптомы ретроцелебеллярной кисты включают гидроцефалию и сдавление мозжечка. ствола мозга. Пациенты в основном поступают с головной болью или нарушениями походки. Киста мостомозжечкового угла может закупорить циркуляцию ликвора в задней черепной ямке и вызвать оклюзионную гидроцефалию. Сдавление структур в мосто-мозжечковом углу может приводить к симптомам сосудисто-нервного конфликта и расстройством функции черепно-мозговых нервов, в том числе потеря слуха. невралгия тройничного нерва, гемифациальный спазм. диплопия, охриплость. дисфагия или двоение в глазах.
Супра- и интраселлярные арахноидальные кисты.
Расположенные над- или в- турецким седлом кисты возникают в базисной субарахноидальном пространстве, в непосредственной близости от зрительного нерва, гипофиза и его стебля, гипоталамуса и среднего мозга. В случае массивной кисты расположенной над турецким седлом, она может препятствовать физиологическому дренажу спинномозговой жидкости на уровне третьего желудочка или отверстия Монро, тем самым вызывая обструктивную гидроцефалию. Нарушения зрения могут быть вызваны сдавлением зрительного нерва, а эндокринные нарушения компрессией гипофиза или его стебля. Сдавление структур гипоталамуса может вызвать аномалии развития, например как преждевременное половое созревание.
Спинальные арахноидальные кисты.
Подобно черепной кисте, спинальная киста обычно вызывает симптомы компрессии спинного мозга и нервных корешков. Симптомы миелопатии, как атаксия. прогрессирующий паралич может произойти из-за сдавления спинного мозга. Корешковый симптомы из-за сдавления нервных корешков и включают в себя боль, сенсорные дефициты или слабость иннервируемых мышц.
источник
В большинстве случаев арахноидальная киста никак себя не проявляет. Она имеет небольшие размеры и, как правило, не растет и не мешает человеку жить нормальной жизнью. В редких случаях новообразование дает о себе знать, когда провоцирует появление неприятных и опасных симптомов для человека.
Доброкачественное шаровидное образование – киста в головном мозге – внутри заполняется цереброспинальной жидкостью. Выраженность симптоматики зависит от размеров новообразования, но обнаруживается оно при случайном медицинском осмотре или при диагностировании какого-либо другого заболевания. Арахноидальная киста головного мозга протекает в большинстве случаев бессимптомно. Яркая неврологическая симптоматика присутствует только у 20% заболевших. Факторы, влияющие на появление и рост кисты:
- любая травма мозга;
- рост внутри кистозного образования давления жидкости;
- воспалительный процесс в мозге (инфекция, вирус).
Ведущие специалисты в области медицины на сегодняшний день определяют две разновидности новообразования, отличающиеся друг от друга причиной возникновения. Первая – первичная, которая развивается младенца еще в утробе матери. Вторичная проявляется в процессе вышеперечисленных патологий. Также киста может быть простой, формирующейся из спинномозговой жидкости, и сложной, имеющей в составе разнообразные виды тканей. По месторасположению новообразования в головном мозге разделяют на:
- левую или правую височную долю;
- теменной или лобной части головы;
- мозжечка;
- спинномозговой канал;
- заднюю черепную ямку;
- позвоночника (периневральная);
- поясничный отдел.
Может образоваться вследствие воспалительных процессов, которые развивались во внутриутробный период. Причиной появления новообразования иногда бывает родовая травма, заболевание менингитом у новорожденного. Нередки многочисленные нарушения развития плода вследствие курения, приема лекарств, употребления спиртных напитков беременной женщиной. Если первичная киста прогрессирует стремительно, то при выраженной симптоматике может быть удалена в любом возрасте ребенка.
Развивается этот вид арахноидальной кисты головного мозга после перенесенных заболеваний, травм, хирургических вмешательств. Возникновение может спровоцировать сильный удар по голове, сотрясение мозга после ДТП, субарахноидальных кровоизлияний или механических повреждений. Когда вторичная киста начинает образовываться вследствие какой-либо патологии, то стенки ее состоят из рубцовой ткани. Если киста в головном мозге у взрослого развилась по другой причине, то ее стенки содержат ткани паутинной оболочки.
Этот вид новообразования располагается между мягкой и твердой оболочкой мозга. Фактор риска заключается в том, что ретроцеребеллярная арахноидальная киста впоследствии может способствовать отмиранию клеток, а это состояние приводит к возникновению злокачественной опухоли. У детей новообразование приводит к задержке развития или синдрому гиперподвижности. У взрослых растущая киста увеличивает давление на серое вещество и ткани головного мозга.
Признаки кисты проявляются с ее ростом. Начинаются головные боли, шум в ушах нарушается чувствительность кожи. Если арахноидальную кисту головного мозга не лечить, то может произойти паралич конечностей, появиться эпилептические припадки, нарастать глухота и теряться зрение. Симптоматика заболевания характерна для конкретной области поражения.
Небольшие пузырьки с жидким содержимым в тканях головного мозга не несут угрозы для человека, и он легко с ними живет всю жизнь. Большие образования прогрессирующего типа имеют четкие признаки патологии. Это:
- потеря ориентации;
- регулярная мигрень;
- потеря сна;
- нарушение мышечного тонуса;
- хромота;
- тошнота, рвота;
- подергивание конечностями (непроизвольное);
- головокружение.
Когда киста образуется у новорожденных детей в результате воспаления, повреждения или другой патологии головного мозга, то это рамоляционное образование, которое проявляется в любом месте. Если у грудничка есть паразиты, к примеру, ленточный глист, то может развиться паразитарная киста. Новообразования головного мозга являются следствием нарушения циркуляции внутритканевой жидкости. Симптомы зависят от локализации и типа кисты, а универсального их перечня нет. На патологию головного мозга у ребенка могут указывать следующие состояния:
- пульсирующий родничок;
- вялость конечностей;
- дезориентированный взгляд;
- срыгивание фонтаном после кормления.
Оптимальным диагностическим методом патологии выступает МРТ головного мозга. При наличии кисты в заключительном описании результатов томографии будет указано: «арахноидальные изменения ликворокистозного характера». Место локализации образования выявляет использование контрастных веществ. Основным свойством новообразования, в отличие от опухоли, является способность контраст накапливать. По необходимости проводятся лабораторные анализы, исследования:
- кровь на холестерин;
- на выявление инфекций;
- допплерография сосудов;
- замер артериального давления (выявляет его скачки).
Методы терапии заболевания будут зависеть от результатов диагностики. Если арахноидальная киста головного мозга имеет маленькие размеры, то опасности для здоровья не представляет. Пациент будет наблюдаться у врача и периодически проходить обследование. В этот период важно устранить причину патологии и свести к минимуму влияние негативных факторов. Если новообразование будет быстро расти, то будет применяться медикаментозная терапия или хирургическое вмешательство.
Кисты средних размеров можно устранить медикаментами. Курс лечения назначается индивидуально и проводится под наблюдением врача до улучшения состояния пациента. Названия лекарственных препаратов, способных остановить рост новообразования:
- рассасывающих спайки: Лонгидаз, Карипатин;
- активизирующих в тканях обменные процессы: Актовегин, Глиатилин;
- иммуномодуляторов: Виферон, Тимоген;
- противовирусных: Пирогенал, Амиксин.
При бессимптомной кисте головного мозга возможно поддержание организма народными рецептами:
- Настойка травы болиголова. Устраняет головные боли. Продолжительность лечения 79 дней. При необходимости курс разрешается повторить. Приготовить настойку можно так: 100 г семян или измельченных стеблей заливают оливковым маслом (0,5 л). На три недели раствор следует оставить в темном месте. После масло пропускается через марлю несколько раз. Принимается настой через нос 3 раза/сутки по 2 капли.
- Настой из корня кавказской диоскореи. Благоприятно действует на работу мозга: очищает и расширяет сосуды. Курс приема 2-3 месяца. Корень (200 г) измельчают, банку заполняют, заливают 700 мл водки. В прохладном месте состав настаивается 5 суток. После настой сливается, и заливается еще 700 мл водки. Через 5 суток оба состава смешиваются, процеживаются и употребляются по 2 ч. л. три раза/сутки до приема пищи.
- Эликсир из дрожжей. Способствует уменьшению воспалений, нормализации внутричерепного давления. Курс лечения три недели. Дрожжи (1 ст. л.) смешиваются с высушенной травой девясила (40 г) и тремя литрами кипяченой воды. Настаивают 2 дня, затем принимают 4 раза/сутки по полстакана.
Если киста головного мозга увеличивается в размерах, то будет назначена операция по ее удалению. Современная медицина предполагает несколько типов оперативного вмешательства:
- эндоскопический метод – наименее травматичный, когда содержимое через проколы удаляется;
- шунтирование в хирургии осуществляется посредством введения дренажной трубки в полость кисты (высок риск инфицирования);
- фенестрация производится иссечением образования с использованием лазера;
- пункция, которая подразумевает удаление капсулы с помощью сверхтонкого инструмента (большая вероятность неврологического осложнения);
- трепанация черепа – самая радикальная и эффективная операция, сочетающаяся с повышенной травматичностью.
При своевременном выявлении кисты головного мозга прогнозы благоприятные. Основные риски, с которыми связано арахноидальное образование – сдавливание мозговых центров, после чего возникают нарушения в работе организма. После удаления кисты иногда наблюдается нарушение речи, слуха или зрения. При несвоевременной диагностике возможен разрыв кисты, гидроцефалия, смерть.
Изменение размеров арахноидальной кисты не надо воспринимать в качестве онкологического заболевания, но чтобы поддерживать здоровье головного мозга следует применять профилактические меры. К ним относятся: соблюдение физической активности, правильное питание, отказ от вредных привычек. Людям после 40 лет раз в полгода желательно посещать кардиолога и невролога для обследования.
источник
Врожденные кисты паутинной оболочки также называют лептоменингеальными кистами. Этот термин не включает в себя ни вторичные «арахноидальные» кисты (например, посттравматические, постинфекционные и др.), ни глиоэпиндемальные кисты, выстланные глиальной тканью и эпителиальными клетками.
Определение и этиология. Врожденные кисты паутинной оболочки являются аномалией развития, возникающей в результате разделения или дублирования арахноидальной мембраны (таким образом, на самом деле это внутриарахноидальные кисты).
Этиология этих поражений уже давно является предметом обсуждения. Согласно наиболее распространенной теории они развиваются из-за небольшого отклонения развития арахноидальной оболочки примерно около 15 недели гестации, когда начинает вырабатываться спинномозговая жидкость (ликвор), чтобы постепенно заменить внеклеточное вещество между внешней и внутренней паутинной оболочками (эндоменингс).
Гипотеза аномалии развития подтверждается обычным расположением арахноидальных кист на уровне нормальных цистерн паутинной оболочки, их случайным появлением у сибсов, наличием сопутствующих аномалий архитектоники вен (например, отсутствие сильвиевой вены) и сопровождением другими врожденными аномалиями (агенезия мозолистого тела и синдром Марфана).
По-прежнему неясно, почему арахноидальные кисты, как правило, расширяются. Электронная микроскопия и ультрацитохимический анализ показали усиление активности Na + и К + насоса в стенке кисты по сравнению с нормальной паутинной оболочкой, поддерживающие теорию активной выработки ликвора выстилающей кисту мембраной, имеющей морфологическое сходство с субдуральным нейроэпителием и нейроэпителиальной выстилкой паутинной грануляции. С другой стороны, кино-MPT и прямое эндоскопическое видео показали, что некоторые арахноидальные кисты могут увеличиваться при захвате ликвора клапанным механизмом.
Градиент давления для движения спинномозговой жидкости в арахноидальную кисту будет обеспечиваться преходящим увеличением давления спинномозговой жидкости, вызванным систолическим колебанием мозговых артерий или передаточной пульсацией вен.
Конкретные проблемы в определении патогенеза касаются внутрижелудочковых кист. Некоторые авторы представляют их как своего рода «внутреннее» менингоцеле; по мнению других они образуются из паутинного слоя и транспортируются вместе с сосудистыми сплетениями, когда оно выпячивается через хороидальную щель.

I. Интракраниальные арахноидальные кисты:
а) Частота встречаемости. Врожденные кисты паутинной оболочки, как сообщается, составляют примерно 1% от нетравматических внутричерепных объемных образований. Этот достаточно старый показатель получен путем корреляции клинического опыта в эпоху до КТ/МРТ (0,7-2% от объемных образований) и аутопсических данных (0,1-0,5% случайных находок на вскрытии); в последние годы было описано увеличение частоты встречаемости этих образований. Внутричерепные кисты паутинной оболочки почти всегда одиночны и спорадичны.
Они встречаются в 2-3 раза чаще у мужчин, чем у женщин, и в 3-4 раза чаще на левой стороне мозга, чем справа. Описывается появление двусторонних более или менее симметричных кист у здоровых детей, а также у детей с неврологическими нарушениями, хотя и редко. В последнем случае, особенно у пациентов с битемпоральными кистами, дифференциальный диагноз следует проводить с поражением в результате перинатальной гипоксии.
Согласно информации, предоставленной из больших смешанных серий (включающих и детей и взрослых), выяснилось, что самая большая доля детских случаев приходится на первые два года жизни.
б) Анатомическое распределение. Типична локализация арахноидальных кист в пределах средней черепной ямки, где были обнаружены 30-50% повреждений. Еще 10% приходится на мозговой конвекс, 9-15% обнаруживаются в супраселлярном регионе, 5-10% в цистерне квадрименальной пластины, 10% в области мостомозжечкового угла, и 10% по средней линии задней черепной ямки. Анатомическая классификация и топографическое распределение различных видов кисты паутинной оболочки приведены в таблице ниже.
II. Супратенториальные арахнодальные кисты:
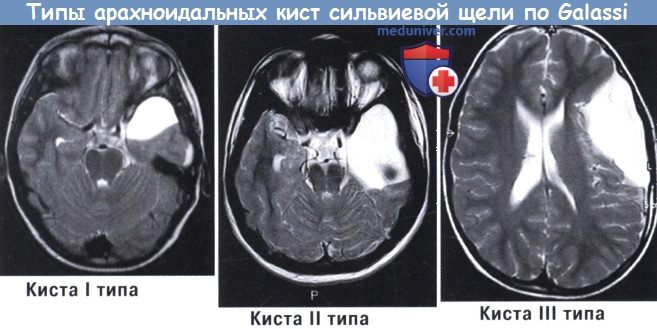
а) Кисты сильвиевой щели. На кисты латеральной борозды приходится около половины всех случаев среди взрослого населения и треть случаев среди детей. Galassi et al. разделили кисты сильвиевой щели на три типа в зависимости от их размера и соотношения (КТ с метризамидом) с нормальными ликворными пространствами:
— Тип I: кисты небольшого размера, двояковыпуклые или полукруглые, свободно сообщаются с прилежащими цистернами.
— Тип II: кисты среднего размера, по форме напоминающие прямоугольник, связанные с передней и средней частями височной ямки с умеренным эффектом массы; они сообщаются или не сообщаются с прилежащими цистернами.
— Тип III: кисты большие, округлые или овальные, занимают среднюю черепную ямку почти полностью, вызывая постоянную и серьезную компрессию соседних нервных структур, со смещением в итоге желудочков и средней линии; связи с субарахноидальным пространством отсутствуют или нефункциональны.
Кисты латеральной борозды клинически могут проявляться в любом возрасте, но чаше становятся симптоматическими в детском и подростковом возрасте, чем во взрослом, и в большинстве исследований на младенцев и детей ясельного возраста приходится около 1/4 случаев.
Диагноз часто устанавливается случайно. Возникающие симптомы часто неспецифичны, головная боль является наиболее распространенной жалобой. Среди очаговых симптомов в запущенных случаях возможен небольшой проптоз и контралатеральный парез по центральному типу. Судороги и признаки повышения внутричерепного давления представляют собой клиническое начало примерно у 20-35% пациентов. Когда признаки повышения внутричерепного давления появляются остро, они, как правило, являются следствием резкого увеличения кисты в объеме из-за субдурального или внутрикистозного кровоизлияния.
Психические нарушения обнаруживаются только в 10% случаев, однако задержка развития и поведенческие нарушения обычны у детей с большими кистами и практически постоянны и серьезны у больных с двусторонними кистами.
Локальные выпуклости черепа и/или асимметричная макрокрания — характерные признаки, наблюдающиеся у половины пациентов. При КТ в таких случаях выявляются выпячивание наружу, истончение височной чешуи и смещение кпереди малого и большого крыла клиновидной кости. Кисты выглядят как четкие образования между твердой мозговой оболочкой и деформированным мозгом с плотностью спинномозговой жидкости и без контрастного усиления. Желудочки головного мозга, как правило, нормального размера или немного расширены. При МРТ определяются Т1-гипоинтенсивные и Т2-гиперинтенсивные образования.
Для определения отношения артерий и вен со стенкой кисты полезно исследование сосудов. Для того, чтобы определить наличие или отсутствие связи между кистой и субарахноидальным пространством, в последнее время используется кинопоследовательность потока, что позволяет заменить выполнение КТ с метризамидом. Это может быть особенно важно у бессимптомных больных и у больных с неспецифическими клиническими симптомами. В этой связи дополнительную информацию, которая может указывать на необходимость хирургического вмешательства, можно получить при мониторинге ВЧД. Также используется перфузионное МРТ и ОФЭКТ, последняя помогает оценить мозговую перфузию вокруг стенки кисты.
Существует три варианта хирургического лечения, применяемых отдельно или в комбинации:
— Марсупиализация путем краниотомии
— Эндоскопическое удаление кисты
— Шунтирование кисты
Открытое удаление кисты считается оптимальным хирургическим вмешательством. Успешные результаты варьируют от 75 до 100%, хирургическая смертность практически нулевая. Следует отметить два вопроса, касающиеся открытой операции:
— Тотальное удаление кисты паутинной оболочки больше не считается целесообразным, больших отверстий в стенке кисты достаточно для обеспечения прохождения ликвора через полость кисты и снижения риска повреждения соседних структур мозга. Более того, частичное вскрытие кисты также может предотвратить истечение ликвора в субдуральное пространство и развитие послеоперационных субдуральных гигром.
— Все сосуды, которые пересекают полость кисты или лежат на стенке кисты, являются нормальными и, следовательно, должны быть сохранены.
В последние годы в качестве альтернативы открытым операциям предложено эндоскопическое удаление кисты. Эндоскопия используется и в качестве дополнения к открытой операции, чтобы уменьшить размер операционного доступа. Положительные результаты эндоскопической техники колеблются от 45 до 100%.
Шунтирование кисты явно безопаснее, но сопровождается высокой частотой дополнительных хирургических манипуляций (около 30%) и пожизненной зависимостью от шунта.
б) Кисты селлярной области. Кисты селлярной области являются второй наиболее распространенной супратенториальной локализацией среди внутричерепных кист паутинной оболочки. Пораженных мужчин немного больше, чем женщин: коэффициент около 1,5/1. Кисты могут быть подразделены на две группы:
— Супраселлярные кисты, расположенные над диафрагмой турецкого седла.
— Интраселлярные кисты, расположенные в полости турецкого седла.
Последние встречаются гораздо реже и исключительно у детей.
Термин кисты области турецкого седла не включает синдром «пустого турецкого седла», интраселлярные и/или супраселлярные дивертикулы арахноидальной оболочки. КТ с метризамидом или кино-MPT помогают в дифференциальной диагностике, показывая отсутствие контрастирования и отсутствие потока спинномозговой жидкости внутри истинной кисты.
Интраселлярные кисты паутинной оболочки протекают бессимптомно примерно в половине случаев. Головная боль является наиболее частой жалобой у симптоматических пациентов, при таком расположении кисты часто наблюдаются эндокринологические нарушения. Супраселлярные кисты, напротив, чаще всего проявляются головной болью, типичны нарушения зрения и нейроэндокринные симптомы. Гидроцефалия, как правило, появляется, когда из-за расширения кисты затруднен ток ликвора из отверстий Монро и/или базальных цистерн. При крупных кистах может развиваться задняя дислокация ствола головного мозга с вторичной компрессией сильвиева водопровода, что может привести к расширению желудочков.
Этот процесс происходит относительно медленно, по этой причине признаки внутричерепной гипертензии (отек диска зрительного нерва, атрофия зрительного нерва возникают хоть и часто, но сравнительно поздно.
Гипопитуитаризм встречается часто, в большей степени с нарушением обмена гормона роста и АКТГ. Также могут быть отмечены задержки менструаций. Редким, но типичным проявлением при кистах над турецким седлом является симптом «голова куклы», характеризующийся медленными, ритмическими движениями головы в переднезаднем направлении.
В пре- и неонатальном периоде и в раннем детстве эхоэнцефалография является полезным диагностическим инструментом, позволяющим следить за эволюцией такого рода поражений в течение первых месяцев жизни. Если это возможно, необходимо выполнить МРТ, которая позволит оценить многоуровневые связи между кистой и окружающими нервными структурами и желудочками, что необходимо для планирования хирургического лечения. МРТ (или контрастная КТ как альтернатива) также имеют важное значение для дифференциальной диагностики между расположенными над турецким седлом кистами паутинной оболочки и другими возможными кистозными поражениями селлярной области (например, киста кармана Ратке, кистозная краниофарингиома, эпидермоидная киста и др.).
Быстрое развитие эндоскопических технологий существенно изменило лечение кист селлярной области. Эндоскопический трансназальный доступ идеально подходит для интраселлярных кист, заменив традиционный микрохирургический доступ к этим поражениям. Расположенные над турецким седлом кисты лечатся только вскрытием крыши кисты (эндоскопическая трансвентрикулярная венгрикулоцистостомия) по сравнению со вскрытием и крыши кисты и дна кисты (вентрикуло-цистерностомия), последний метод на самом деле считается более безопасным и по сравнению с вентрикуло-цистостомией связан с более низкой частотой рецидивов (5-10% против 25-40%).
Шунтирующие операции практически не проводятся. Несмотря на относительную безопасность, они связаны с удивительно высоким процентом повторных операций. Микрохирургическое иссечение, вскрытие или марсупиализация являются резервом для случаев невозможности применения эндоскопических методов или для пациентов с кистами, распространяющимися за желудочек (например, супраселлярная киста паутинной оболочки, вовлекающая медиальную часть височной доли).
Важно помнить, что независимо от хирургического лечения имеющиеся эндокринологические нарушения разрешаются в редких случаях, что требует адекватной медикаментозной терапии. Визуальные признаки и симптомы внутричерепной гипертензии после операции проходят.
в) Кисты мозгового конвекса. Они встречаются сравнительно редко (4-15% всех внутричерепных кист паутинной оболочки), женщины страдают чаще, чем мужчины. Мы различаем две основные разновидности этих кист:
— Полусферические кисты, огромные скопления жидкости протяженностью по всей или почти по всей поверхности одного полушария мозга.
— Фокусные кисты, как правило, небольшие образования, связанные с церебральной поверхностью полушарий.
Полушарные кисты считаются расширенными кистами латеральной борозды, отличающиеся скорее сдавленной, а не увеличенной латеральной бороздой и отсутствием аплазии височной доли. Чаще всего они обнаруживаются у детей с макрокранией, выпуклым передним родничком и черепной асимметрией. КТ и МРТ в большинстве случаев позволяют провести дифференциальный диагноз с хроническим скоплением жидкости в субдуральном пространстве (субдуральная гигрома и гематома).
Локализованное выпячивание черепа обычно предполагает наличие солитарной кисты. У детей, как правило, неврологические симптомы отсутствуют, в то время как у взрослых часто появляются очаговые неврологические дефициты и/или припадки. Дифференциальный диагноз проводится с нейроглиальными опухолями низкой степени злокачественности, как правило, с помощью МРТ.
Лечением выбора является микрохирургическая марсупиализация. В удалении медиальной стенки кисты, тесно связанной с корой головного мозга нет необходимости. Имплантация шунта рекомендуется только в случае рецидивов, хотя этот метод также был предложен в качестве основной процедуры у детей с полушарными кистами по причине незрелости способности к абсорбции и из-за высокого риска неудачных открытых хирургических вмешательств. В таких случаях рекомендуется установка шунта с программируемым клапаном для эффективного контроля давления внутри кисты и благоприятствования развитию естественных путей оттока ликвора.
г) Межполушарные кисты. Межполушарные кисты встречаются достаточно редко, составляя 5-8% внутричерепных кист паутинной оболочки во всех возрастных группах. Выделяют два основных вида:
— Межполушарные кисты, связанные с частичной или полной агенезией мозолистого тела
— Парасагиттальные кисты, не сопровождающиеся дефектами в формировании мозолистого тела
В большом проценте случаев наблюдается макрокрания, а у двух третей пациентов развиваются симптомы внутричерепной гипертензии. Локализование выпуклый череп является вторым по частоте проявлением. Гидроцефалия умеренная или отсутствует у пациентов с парасагиттальными кистами, но относительно часта у пациентов с межполушарными кистами.
На МРТ межполушарные кисты паутинной оболочки дифференцируются по типично клинообразному виду на коронарных срезах, резко разделяющих серп с одной стороны. Первичная агенезия мозолистого тела и тип IC голопрозенцефалии могут иметь схожий вид на МРТ; однако межполушарную кисту затылочных рогов боковых желудочков можно легко дифференцировать, так как затылочные рога смещены кистой, а базальные ганглии нормально разделены.
Методом выбора является трепанации черепа с удалением кисты. Это позволяет нормализовать внутричерепное давление. Из-за значительного высокого уровня осложнений шунтирующие процедуры следует рассматривать только как второй выбор в сложных случаях.
д) Кисты области четверохолмной пластины. Кисты области четверохолмной пластины составляют 5-10% от всех внутричерепных кист паутинной оболочки. Большинство из них диагностируется у детей с более высокой частотой у девочек, чем у мальчиков.
Клинические проявления зависят от направления роста кисты. Большая часть этих кист развивается кверху в заднюю часть межполушарной щели или книзу—в ямку верхнего червя мозжечка, в отдельных случаях с возможностью супратенториального инфратенториального расширения. Из-за своего близкого расположения к ликворным путям они обычно диагностируются в детстве из-за вторичной обструктивной гидроцефалии. Могут определяться аномалии реакции зрачков или движения глаз вследствие компрессии четверохолмной пластины или растяжения блокового нерва; однако ухудшение взора вверх диагностируется относительно редко. При направлении роста в латеральную сторону и в цистерны гидроцефалия, как правило, отсутствует, но определяется очаговая симптоматика.
Сагиттальные и коронарные срезы МРТ четко показывают связь кисты с супратенториальными и инфратенториальными структурами и желудочками.
Как и для кист области турецкого седла, современные нейроэндоскопические методы существенно изменили тактику лечения такого рода поражений, которые раньше считались технически сложными. В случае небольших образований (
источник
Арахноидальная киста головного мозга – это ликворосодержащее полое образование, капсула которого выполнена клетками арахноидальной оболочки или соединительной тканью. Арахноидальная ликворная киста головного мозга локализуется между паутинообразной оболочкой и внешней поверхностью мозга. Динамика новообразования преимущественно латентная, однако при повышении содержания ликвора в кисте клиническая картина характеризуется очаговой дефицитарной симптоматикой и синдромом повышенного внутричерепного давления.
Объемный процесс встречается в различных участках головного мозга. Наиболее частые места – это задняя черепная ямка, область сильвиевой борозды и над гипофизом. Более 4% населения планеты являются носителями кисты. Женщины болеют в 4 раза реже мужчин.
Арахноидальная киста головного мозга у плода часто ассоциируется с другими патологиями. В основном это синдром Марфана и дисгенезия или агенезия мозолистого тела.
По строению арахноидальная киста головного мозга у взрослых и детей бывает:
Простое образование внутри выстилается клетками паутинообразной мозговой оболочки. Такой объемный процесс склонен к продукции спинномозгового ликвора. Сложное заболевание состоит из разнообразных тканей, чаще в структуру входят глиальные клетки мозга. Эта классификация не применяется в практической неврологии. Однако данные о гистологическом строении учитываются при постановке диагноза согласно международной классификации болезней.
По динамике развития бывают:
Симптомы арахноидальной кисты быстро нарастают при первом варианте. Негативная динамика объясняется увеличением диаметра новообразования, из-за чего образование сдавливает соседние ткани и обуславливает клиническую картину неврологических расстройств. Замершие кисты имеют позитивную динамику: они не увеличиваются в размере и протекают скрытно. Эта классификация применяется в практической неврологии: от вида динамики зависит выбор лечения.
Продолжительность жизни зависит от динамики. Так, при замершей кисте человек может прожить всю жизнь и умереть естественной смертью, потому что образование не достигло критических размеров. Из-за отсутствия клинической картины такие люди обычно не знаю, что у них в голове объемный процесс.
Прогрессирующие кисты снижают качество жизни человека. Киста опасна осложнениями, например, острая окклюзионная гидроцефалия, из-за которой смещаются стволовые отделы головного мозга и человек погибает от нарушения витальных функций продолговатого мозга (дыхание и работа сердечно-сосудистой системы).
Призыв в армию зависит от выраженности клинической картины. Так, юноша полностью освобождается от службы в случае, когда в клинической картине присутствует гипертензивный синдром и выраженные неврологические нарушения. Отсрочка на 6 месяцев или год дается юноше, если в его клинической картине выявляются умеренные неврологические нарушения и отсутствует синдром повышенного внутричерепного давления.
По происхождению новообразование бывает двух видов:
- Врожденная арахноидальная киста. Второе название – истинная киста. Врожденная форма – это результат аномалий развития ЦНС плода во внутриутробном созревании. Такие дефекты развиваются вследствие внутриутробных инфекций (герпес, токсоплазмоз, краснуха), материнских интоксикаций (алкоголь, наркотики), облучения.
- Приобретенная киста. Она развивается из-за воздействия прижизненных причин: черепно-мозговые травмы, нейроинфекции, кровоизлияние в головной мозг и гематомы, перенесенные операции на головном мозгу.
Для любой кисты головного мозга характерен синдром повышенного внутричерепного давления. Его признаки:
- распирающая головная боль, головокружение;
- позывы к рвоте;
- ушной шум, снижение точности зрения;
- чувство пульсации в висках;
- неточная ходьба;
- сонливость;
- эмоциональная лабильность, плаксивость, вспыльчивость, нарушение сна.
Когда Заболевание прогрессирует и увеличивается в диаметре, симптомы выражаются сильнее. Так, головная боль становится хронической, усиливается при изменении положения головы. Снижается слух, возникает диплопия (двоение образов в глазах), перед глазами при резком изменении положения тела появляются мушки, в самих глазах темнеет.
Развивается дефицитарная неврологическая симптоматика. Расстраивается речь: больные говорят невнятно, слова и звуки нечленораздельны, окружающим трудно понимать их разговор. Расстраивается координационная сфера, нарушается походка. Ослабляется мышечная сила, часто по типу гемипарезов (снижение силы скелетных мышц на руке и ноге с одной стороны тела). Возможно выпадение чувствительной сферы по гемитипу. Нередко расстраивается сознание: наблюдаются синкопы (кратковременная потеря сознания). Клиническая картина также дополняется судорожными припадками и психическими расстройствами по типу элементарных зрительных или слуховых галлюцинаций.
Если киста врожденная, ребенок медленнее развивается. У него наблюдаются признаки задержки психомоторного развития. Он позже начинает сидеть, позже делает первые шаги и выговаривать первые буквы. Успехи в школе снижены в сравнении со средними показателями других детей.
Симптоматика также зависит от локализации объемного процесса:
- Арахноидальная киста левой височной доли. Сопровождается нарушением восприятия слуха и речи. Часто больные не понимают устную речь, однако сохраняется возможность к формированию собственных предложений.
- Арахноидальная киста ЗЧЯ. Располагаясь в задней черепной ямке, киста может сдавливать и повреждать мозжечок. Арахноидальная киста мозжечка приведет к нарушению координации и ходьбы.
- Признаки арахноидальной ликворной кисты левой латеральной щели мозга обычно скудны. Типичное проявление – синдром повышенного внутричерепного давления. Однако арахноидальная киста боковой щели мозга слева может проявиться судорогами или нарушением глотания.
- Арахноидальная киста большой цистерны мозга проявляется типовым гипертензионным синдромом.
Наибольшей диагностической ценностью обладают два метода нейровизуализации:
- Компьютерная томография. На изображениях КТ кисты имеют четкие контуры. Сама опухоль смещает соседние структуры.
- Магнитно-резонансная томография. Киста на МРТ имеет похожие параметры. Магнитная томография помогает при дифференциальном диагнозе кист, например, при помощи МРТ можно отличить арахноидальную кисту от эпидермоидной. При помощи магнитно-резонансной цистернографии можно выявить прилежащие к кисте стенки соседних тканей.
Новорожденным применяется скрининговый методы, в частности, нейросонография и спиральная компьютерная томография. Если есть сомнения – назначается магнитно-резонансная томография в режиме ангиографии с контрастированием.
В диагностике также назначаются рутинные методы: общий анализ крови, биохимический анализ крови, анализ цереброспинальной жидкости. Показан осмотр у невролога, психолога и психиатра. Эти специалисты оценивают психический и неврологический статус: целостность сознания, чувствительность, двигательная сфера, наличие судорог, галлюцинаций или эмоциональных нарушений.
Если образование имеет нормальный размер – лечение не применяется. Медикаментозная терапия зависит от клинической картины. Чаще всего преобладает синдром повышенного внутричерепного давления и присутствуют признаки гидроцефалии. В таком случае пациенту показаны мочегонные препараты. Они снижают уровень жидкости в организме, тем самым устраняют симптоматику водянки.
Основной способ устранить причину симптомов – операция. В каких случаях показано оперативное вмешательство:
- синдром повышенного внутричерепного давления и обусловленная им гидроцефалия;
- нарастающая дефицитарная неврологическая симптоматика;
- кисты, поражающие или смещающие соседние структуры мозга;
- нарушение ликвородинамики.
В каких случаях операцию проводить нельзя:
- тяжелые декомпенсированные состояния, сопровождающиеся нарушением жизненных функций (дыхание и сердцебиение);
- острый менингит или энцефалит.
Ход операции контролируется интраоперационной ультразвуковой диагностикой и нейронавигацией.
- Эндоскопия. В ходе операции рассекаются стенки кисты и создаются сообщения с желудочковой системой, в частности, с цистернами мозга.
- Микрохирургический метод. Сначала рассекается твердая мозговая оболочка, потом рассекаются стенки новообразования. Часть удаленного материала отправляется на лабораторное исследование.
- Ликворошунтирующий метод. Цель операции заключается в дренировании жидкости кисты в ближайшие сообщенные полости.
Вероятные послеоперационные осложнения:
- ликворрея (возможное истечение спинномозговой жидкости из раны);
- некроз операционной раны;
- расхождение швов.
После операции взрослый или ребенок должны наблюдаться у невролога, офтальмолога, нейропсихолога, педиатра и нейрофизиолога. Магнитно-резонансная и компьютерная томография должны проводится каждый год.
Не рекомендуется лечение народными средствами. Ни один рецепт народной медицины не имеет доказательной базы. Занимаясь домашним лечением больной теряет деньги и время.
Опасно ли зоболевание? Осложнения и тяжесть клинической картины зависит от типа: замершая или прогрессирующее образование. Первый вариант не опасен. Прогрессирующий объемный процесс может привести к летальному исходу.
источник
Что такое арахноидальная киста? Насколько она опасна для жизни человека? В толще оболочек, что покрывают головной мозг, формируется доброкачественная сфера и наполняется ликвором. Это арахноидальная киста головного мозга.
Так ее называют из-за дислокации сферы, поскольку скопление спинномозговой жидкости в ней происходит между двумя листками утолщенной арахноидальной оболочки. У головного мозга их всего три. Арахноидальная располагается между двумя остальными – твердой поверхностной и мягкой глубокой.
Частым местом дислокации кисты становятся сильвиева борозда, мостомозжечковый угол или область выше турецкого седла и другие области. Развитие ликворной сферы чаще наблюдают у детей, подростков мужского пола.
У детей арахноидальная киста головного мозга бывает преимущественно врожденной и образуется в стадии эмбриона при формировании ЦНС. Она составляет 1% от объемных новообразований внутри черепа на фоне нарушений ликворного обращения.
Сферы маленьких размеров могут не проявляться в течение жизни. При росте кисты после начала формирования происходит блокировка потока жидкости через мозг и развивается гидроцефалия. При компрессионном воздействии (давлении) на кору мозга проявляются клинические симптомы, могут образоваться грыжи или наступить внезапная смерть.
Код арахноидальной кисты (АК) по МКБ-10 – G93.0.
По анатомически-топографическому признаку к кистам мозговых полушарий относятся:
- АК латеральной (Сильвиевой) щели;
- парасагиттальные (параллельные плоскости) АК;
- конвекситальной мозговой поверхности.
К серединно-базальным образованиям относят кисты:
- арахноидальные интраселлярные и супраселлярные;
- цистерн: охватывающей и четверохолмной;
- ретроцеребеллярные арахноидальные;
- арахноидальные мостомозжечкового угла.
Формируются кисты неодинаково, поэтому их разделяют по типам. АК бывают:
- Истинными или изолированными.
- Дивертикулярными или сообщающимися. Нарушенная ликвородинамика в конце развития эмбриона приводит к образованию кист.
- Клапанными или сообщающимися частично. Такое развитие связано с продуктивными изменениями арахноидальной оболочки.
Также используют общепринятую классификацию (по Е. Galassi – 1989 г.) для разделения наиболее часто встречающихся АК латеральной щели (ЛЩ);
- кисты 1-го типа маленького размера бывают двусторонними с расположением у полюса височной доли, не проявляются. КТ-цистернография с контрастным веществом показывает, что кисты сообщаются с субарахноидальным пространством;
- кисты 2-го типа находятся в проксимальных и средних отделах ЛЩ, имеют овальную форму в связи с неполностью закрытым контуром. Они частично сообщаются с субарахноидальным пространством, что видно на спиральной компьютерной томографии с контрастным веществом;
- кисты 3-го типа имеют большой размер, поэтому располагаются по всей Сильвиевой щели. Это значительно смещает среднюю линию, приподнимает у основной кости малое крыло, чешую кости виска. Они минимально сообщаются с ликворной системой, что показывает КТ-цистернография с контрастом.
Арахноидальная киста головного мозга бывает двух разновидностей:
- первичной (врожденной) в связи с аномальным развитием мозговых оболочек под воздействием лекарственных препаратов, облучения радиацией, токсических агентов и физических факторов;
- вторичной (приобретенной) в связи с различными заболеваниями: менингитом, агенезией мозолистого тела. Либо из-за осложнений после травматизма: ушибов, сотрясений, механических повреждений твердой поверхностной оболочки, включая оперативное вмешательство.
По составу кисту подразделяют на: простую, поскольку она формируется из ликвора (спинномозговой жидкости), и сложную сферу, состоящую из ликвора и разнообразных видов тканей.
На голове образуется АК в области:
- левой или правой височной доли;
- темени и лба;
- мозжечка;
- спинномозгового канала;
- задней черепной ямки.
Также встречают в позвоночнике периневральную кисту и в поясничном отделе.
Бессимптомные маленькие АК обнаруживаются случайно при обследовании по другому поводу. Выраженной симптоматика становится при росте и в зависимости от места расположения кисты, от сдавливания тканей и мозгового вещества. Проявление очаговых симптомов бывает на фоне формирования гигромы или при разрыве АК.
Взрослые люди при прогрессировании образований теряют ориентацию, сон. Они жалуются на дискомфортные состояния, при которых нарушается тонус мышц, непроизвольно подергиваются и немеют конечности, наступает хромота. Регулярно беспокоят шум в ушах, мигрень, тошнота со рвотой, часто кружится голова вплоть до потери сознания. Также у больных:
- нарушаются слух и зрение;
- случаются галлюцинации и судороги;
- расстраивается психика;
- «распирает» внутри головы и чувствуется пульс;
- усиливаются боли под черепом при движении головой.
Вторичная (приобретенная) киста дополняет клиническую картину проявлениями основной болезни или травмы.
Развитие рамоляционного образования (кисты) у младенцев происходит в любом месте арахноидальной оболочки в связи с воспалением, повреждением или иной патологией головного мозга. Все кисты нарушают циркуляцию жидкости внутри тканей. До настоящего времени отсутствует универсальный список типов новообразований и их локализации. Часто диагностируют паразитарную кисту при наличии ленточных глистов у детей. Родителям сложно распознать симптоматику у детей, но подозревать патологию в головном мозге у маленького ребенка можно по таким проявлениям:
- пульсирующий родничок;
- дезориентированный взгляд;
- обильное фонтанообразное срыгивание после кормления.
Это является основанием для полного обследования малыша в медицинском центре.
При установлении диагноза сопоставляют клинические, нейровизуализационные и нейрофизиологические данные. Ребенок должен быть обследован неврологом, офтальмологом, педиатром, генетиком. Подтверждают диагноз при следующих клинических проявлениях:
- местные изменения: костная деформация свода черепа, особенно у младенцев до года;
- симптомы, указывающие на внутричерепную гипертензию, при которой напряжен родничок, расходятся костные швы у детей до года;
- вялость, сонливость, рвота, головная боль, пирамидная симптоматика;
- нейроофтальмологическая симптоматика, возникающая в связи с механокомпрессией межножковой и хиазмальной цистерны, компрессией зрительных нервов кистой латеральной щели;
- дисфункция глазодвигательных нервов, хиазмальный синдром, снижение зрения, атрофия и застой в глазном дне;
- нейровизуализационные признаки: находят одну или несколько АК с ликвором, вызывающих патосимптомы.
У рожденных младенцев и грудничков используют скрининг-метод (НСГ – нейросонографию) головного мозга. Также рекомендуется проводить спиральную компьютерную томографию (СКТ). В обязательном порядке выполняют МРТ, но при сомнительных данных ее перепроверяют с контрастным веществом и используют для диагностики CISS-тест и of heavily T2-weighted (сильно взвешенные Т-2 изображения).
МРТ исследует краниовертебральный отдел для исключения сопутствующих аномалий: Арнольда-Киари, гидромиелии. Анестезиолог осматривает больных, подготавливая к оперативному вмешательству и оценивая степень риска операции. Если операционно-анестезиологический риск будет большим, то готовятся методы дооперационного ведения больных. Проводятся осмотры смежными специалистами, чтобы определить сопутствующие болезни и их степень развития. При этом корректируют имеющиеся нарушения и дополнительно исследуют пациентов:
- по анализам крови выявляют (или исключают) вирусы, инфекции, аутоиммунные болезни. Так же определяют свертываемость и вредный холестерин;
- допплеровский метод применяют для обнаружения нарушений проходимости артерий, что приводит к недостатку кровоснабжения мозга.
Проверяется работа сердца и измеряется артериальное давление в течение суток.
По динамике развития кисты бывают замершими и прогрессирующими. Лечение замерших кист не проводят, если они не причиняют боли и не проявляются другими дискомфортными симптомами. В этих случаях выявляют и проводят лечение основных болезней, что стимулируют развитие АК.
Чтобы устранить воспалительный процесс, нормализовать ток крови в мозг, восстановить поврежденные клетки, справиться со средними по размеру кистами, следует лечиться, например, средствами для:
- рассасывания спаек: «Лонгидазом», «Карипатином»;
- активизирования обменных процессов в тканях: «Актовегином», «Глиатилином»;
- повышения иммунитета: «Вифероном», «Тимогеном»;
- избавления от вирусов: «Пирогеналом», «Амиксином».
Важно. Лечение арахноидальной кисты должно проводиться только по назначению врача. Превышать, уменьшать дозировки препаратов и отменять лечение самостоятельно нельзя, чтобы не усугубить воспалительный процесс и не спровоцировать рост кисты.
К абсолютным показаниям для проведения нейрохирургического лечения при АК с ликвором или гидроцефалии относят:
- гипертензионный синдром (повышение внутричерепного давления);
- нарастающий неврологический дефицит.
Относительными показаниями являются:
- крупная асимптомная АК, поскольку она деформирует соседние доли мозга;
- АК ЛЩ с прогрессирующим ростом и вызывающая нарушение обращения ликвора из-за деформации его путей.
Важно. Противопоказано проводить оперативное лечение при декомпенсированном состоянии витальных функций (нестабильной гемодинамике, дыхании), коме III, крайнем истощении (кахексии), при активном воспалительном процессе.
При применении хирургического лечения устраняют краниоцеребральную диспропорцию. Для этого используют ликворошунтирующие, микрохирургические, эндоскопические операции. Интраоперационное УЗИ, нейронавигацию назначают для достижения безопасности манипуляций.
Для определения тактики операции учитываются форма и размер АК, предполагаемая доступная область, траектория движения, возможные осложнения, поскольку в процессе операции могут повредиться сосудисто-невральные структуры, возникнуть гипердренажное состояние, излияние крови и ликвора, при разрыве кисты способна попадает инфекция. Проводят гистологическое исследование содержимого кисты и ее стенок.
При назначении ликворошунтирующих операций, например, кистоперитонеального шунтирования, хирург добивается цели провести дренаж кисты в полости вне мозга с минимальными повреждениями. Однако необходимо имплантировать артифициальную дренажную систему, что относят к недостатку данного метода лечения. Если нарушено обращение ликвора, имеющее гипо- или арезорбтивный характер, оно сочетается или спровоцировано гигантскими АК. Тогда ликворошунтирующие операции являются основными методами лечения.
Микрохирургическое оперативное вмешательство используют для устранения АК 2-го типа. При этом большую краниотомию не проводят. Ее выполняют только на височной кости близко к основанию, то есть в области чешуи. При наличии конвекситального расположения – у наиболее выступающей ее части. Чтобы определить область краниотомии, используется УЗИ-навигация.
Лечение эндоскопическим методом проводят больным с присутствием симптоматики АК, особенно ЛЩ 2 – 3 типов. Эндоскопическая операция возможна только при наличии в клинике полноценного комплекта ригидных эндоскопов, имеющих различные углы зрения, подсветку, цифровую видеокамеру, систему ирригации физраствором, би- и монополярную коагуляцию.
После операции может истекать ликвор, что называют ликвореей. Возможны некрозирование края лоскута кожи и расхождение раны после операции, поэтому назначают ревизию разреза. Если нарушается резорбция, выполняется перитонеальное шунтирование кисты. Также корректируют кисты и гидроцефалию головного мозга для обеспечения благоприятных результатов лечения пациентов, особенно маленьких детей.
Хирургическую коррекцию гидроцефалии проводят до удаления кист при выраженном гидроцефально-гипертензионном синдроме: индексе Эванса > 0,3, перивентрикулярном отеке зрительного нерва, расстройстве сознания и детям до года.
После операции пациенты находятся под диспансерным наблюдением. При наличии АК 1-го типа за детьми проводят наблюдение, чтобы не упустить неврологическую и нейроофтальмологическую симптоматику. Не менее одного раза в год в течение 3-х лет проводят контроль СКТ/МРТ (спиральная и магнитно-резонансная компьютерная томография). Пациентов осматривают нейрохирурги, нейропсихологии, неврологи, педиатры, окулисты, нейрофизиологи.
источник
