Лактостаз – остановка движения по протокам (застой) грудного молока, возникает обычно в первые недели кормления новорожденного. Чаще страдают от этого патологического состояния первородящие женщины. Заболевание обычно возникает в промежутке от первых трех дней до шести недель грудного вскармливания. Последствия лактостаза – размножение в отличной питательной среде микробов, попавших через трещины сосков внутрь железы, и формирование гнойного воспаления.
Как отличить лактостаз от мастита? Первый – невоспалительное состояние, при нем отсутствуют признаки воспаления. При мастите имеется покраснение кожи железы, ее отек, выраженная боль и уплотнение, повышение местной температуры в области уплотнения относительно здоровой железы, ухудшение общего самочувствия. Мастит требует немедленной медицинской помощи.
Причины лактостаза связаны прежде всего с неправильным способом кормления ребенка. Этому способствуют трещины сосков, появившиеся в первые дни кормления. Они болезненны, нарушают технику вскармливания и затрудняют сцеживание.
При нерегулярном прикладывании к груди, нарушении сосания нервные импульсы с сосков и ткани молочной железы несут неверную информацию в гипофиз – участок головного мозга. В результате в гипофизе снижается выработка пролактина. Этот гормон регулирует синтез молока. Под его влиянием также вырабатывается окситоцин, сокращающий мышцы матки и стимулирующий сокращение молочных протоков. Как итог недостатка пролактина и окситоцина, снижается лактационная функция протоков, возникает острый застой молока.
Факторы, провоцирующие заболевание:
p, blockquote 8,0,0,0,0 —>
- переохлаждение, ушиб молочной железы;
- чрезмерная физическая нагрузка;
- эмоциональное перенапряжение;
- плоская форма сосков;
- постоянное сцеживание;
- особенности строения железы (узкие протоки, слишком густое молоко);
- недоношенность или болезнь ребенка;
- сон на животе;
- использование неподходящего, тесного, «добеременного» бюстгальтера;
- преждевременное докармливание искусственной смесью или отказ от грудного вскармливания без принятия мер для прекращения лактации.
Она заключается в обучении женщины еще на курсах по подготовке к родам, наличии доступной ежедневной телефонной консультации по запросу пациентки («горячей линии по грудному вскармливанию»), правильной организации помощи родившим женщинам на педиатрическом участке.
Женщина должна заниматься и самообразованием: читать специальную литературу, смотреть обучающие видеоролики, прислушиваться к совету более опытных родственниц и подруг.
Как правильно кормить ребенка, чтобы не допустить развития лактостаза?
p, blockquote 12,0,0,0,0 —>
- приложить малыша к груди как можно раньше, по возможности сразу после рождения;
- кормить в удобной для мамы и ребенка позе;
- следить, чтобы он полностью захватывал не только сосок, но и ареолу;
- немного помогать малышу, придерживая железу снизу так, чтобы ему было удобно сосать, но не пережимая протоки пальцами;
- не бояться учиться самой и учить ребенка брать грудь, иногда это происходит не с первой попытки;
- кормить ребенка «по требованию», пока он не сформировал собственный график питания;
- в первые недели позволять сосать грудь, сколько захочет ребенок;
- прикладывать к разной груди в каждое кормление;
- кормить ребенка и ночью, желательно при этом устроить так, чтобы можно было легко придвинуть кроватку малыша к кровати матери на время кормления.
В самом начале заболевания женщина обращает внимание на то, что молоко стало выделяться хуже, более тонкой струей, с перерывами. Меняется и поведение ребенка: он не наедается, капризничает, быстро устает. Обычно через день-два после этого разворачивается клиническая картина лактостаза.
Симптомы лактостаза у кормящей матери: происходит сильное нагрубание железы, она уплотняется, становится болезненной. Чаще поражается железа с одной стороны, реже – с обеих. При сцеживании пациенток беспокоят боли, чувство распирания, слабый отток молока. Иногда возникает болезненность в подмышечных областях. Она связана с увеличением добавочных долек молочных желез, расположенных немного в стороне от основной массы секреторной ткани.
Обычно в железе прощупывается уплотненный участок в виде «шарика» или «лепешки». Кожа над ним может слегка покраснеть, на ней становится виден венозный рисунок. Такая зона может возникать в разных участках железы, меняет свои размеры и положение.
Нередко признаки лактостаза у кормящей мамы включают повышение температуры тела. В народе ее часто называют молочной. Она не превышает значения 38˚ и держится не дольше суток. Если лихорадка выше или длительнее, сопровождается ухудшением состояния женщины – возможно, что лактостаз уже сменился маститом.
При лактостазе общее состояние женщины не страдает. У нее нет слабости, разбитости, не нарушается сон и аппетит. Она способна ухаживать за своим ребенком.
Для лечения этого состояния нужно выполнить две главные задачи: освободить молочные железы от застоявшегося молока и наладить нормальную его секрецию.
Следует наладить правильный режим кормления, иногда завершая его сцеживанием остатков молока. Для этого можно использовать молокоотсос. Подойдет как механическое, так и автоматическое устройство.
Как часто сцеживаться при лактостазе? Это нужно делать не чаще трех раз в день, опустошая соответствующую грудную железу. В конце каждого кормления сцеживать молоко не обязательно, если женщина не чувствует в этом острой необходимости. При переполнении груди молоком лучше немного сцедить его перед кормлением. Ночью сцеживаться не надо. О том, как при этом расцедить лактостаз, читайте в нашей статье ниже.
Ограничивать питье не нужно. Помогают уменьшить образование молока шалфей, шишки хмеля, настой из листьев грецкого ореха, чеснок (до 5 граммов в сутки). Но не следует забывать, что непривычные растительные продукты могут немного изменить вкус молока, и малыш откажется его есть.
Такое распространенное средство, как капустный лист, способно оказать существенную помощь женщине при лактостазе. Во-первых, плотный лист разогревает ткань и улучшает ее кровоснабжение. Во-вторых, выделяемые растением активные вещества обладают противоотечным, обезболивающим, сосудорасширяющим эффектом. Перед применением рекомендуется срезать прожилки листа, это поможет соку быстрее впитаться. Лучше всего накладывать капустный лист после кормления ребенка. Его можно класть прямо в чашку бюстгальтера, предварительно вымыв и высушив. Менять такой лист следует через два часа, противопоказаний для его использования нет.
Такие средства, как спиртовой компресс и камфорное масло, а также любые другие разогревающие способы сейчас не рекомендуются, поскольку могут вызвать мастит или вовсе прекратить образование молока.
Практически не имеет противопоказаний Траумель гель – средство на основе растительных компонентов. Оно помогает снять отек, боль и воспаление, улучшает работу молочных протоков. При лактостазе лекарство наносится на кожу железы дважды в день, оно не вредно для матери и ребенка. При этом компресс не нужен, гель просто наносится на вымытую кожу.
Как сбить температуру, возникающую при лактостазе, не навредив малышу? Допустимо применение таких средств, как Парацетамол или Нурофен. Нельзя принимать Аспирин, нестероидные противовоспалительные препараты, Анальгин.
Лечение лактостаза в домашних условиях основано на применении народных средств, испытанных поколениями российских женщин, и на современных приспособлениях. Оно заключается в трех принципах:
p, blockquote 31,0,0,0,0 —>
- чаще кормить из пораженной груди, при этом прикладывать ребенка так, чтобы его нос и подбородок «смотрели» в больную сторону;
- проводить массаж пострадавшей железы;
- сцеживать молоко нечасто, лучше в небольшом количестве перед кормлением, после излечения лактостаза дополнительные сцеживания нужно прекратить.
Одно из необходимых условий улучшения самочувствия – возвышенное положение железы. Женщине лучше пользоваться специальными бюстгальтерами для кормящих, поддерживающими грудь и распределяющими давление на широкие бретели. Если грудь свисает свободно – в ней создаются прекрасные условия для застоя молока.
Рекомендуемые позы для кормления:
p, blockquote 34,0,0,0,0 —>
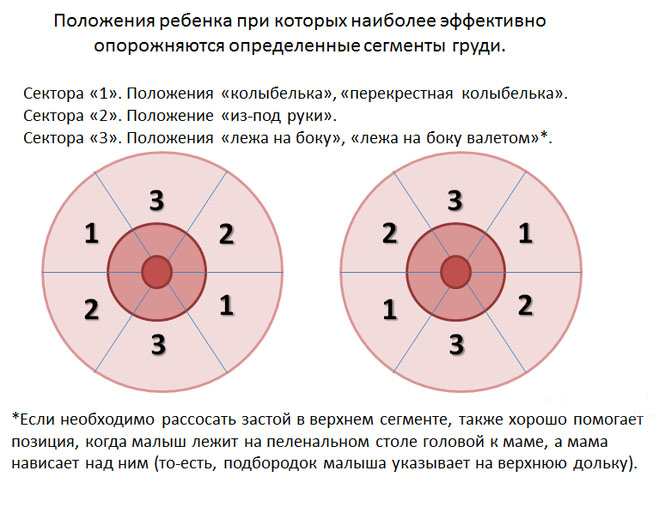
- «колыбелька» — мама сидит и держит ребенка на руках, как в колыбели;
- кормление из-под руки: ребенок лежит сбоку от мамы, лицом к ее груди, при этом хорошо опорожняются добавочные дольки, расположенные ближе к подмышечным областям;
- «лицом к лицу»: идеальная поза для кормления при лактостазе, поскольку обе железы находятся в наиболее выгодном с физиологической точки зрения положении.
Нужно найти несколько удобных позиций и чередовать их.
1. Малыш на маме
2. Нависание
1. Лёжа на руке
2. Из-под руки
1. Колыбелька
2. Перекрестная колыбелька
Так называемое расцеживание лактостаза используется, когда простые способы не помогают; проводится перед кормлением ребенка, не реже, чем через каждые два часа:
p, blockquote 36,0,0,0,0 —>
- сначала, наклонясь над ванной, нужно хорошо разогреть железу теплой водой из душа, одновременно проводя массаж груди; это можно сделать и с помощью грелки, и простой бутылки с горячей водой;
- массаж проводить по спирали, начиная с периферии и двигаясь к центру, он не должен быть разминающим и вызывать болезненность;
- покормить ребенка из «больной» железы в одной из перечисленных выше поз;
- мягко промассировать грудь от краев к соску, осторожно прощупать место, где осталось уплотнение, сцедить молоко или использовать молокоотсос (сцеживать лучше не более трех раз за сутки, чтобы не вызвать избыточное образование молока);
- на место бывшего уплотнения приложить на 15-20 минут бутылку с холодной водой, влажную салфетку или полиэтиленовый мешочек со льдом, обернутый махровым полотенцем;
- кормить малыша следует два раза из пораженной железы, затем раз из здоровой, и снова два раза из больной, можно предлагать ему грудь даже чаще, чем он сам просит. Конечно, если ребенок не голоден, он откажется сосать, но все же пытаться чаще давать грудь нужно.
Что делать, если домашние средства при лактостазе плохо помогают? К какому врачу обращаться? Обычно решить такие проблемы помогает патронажная медсестра или врач-педиатр, который навещает мать и ребенка, контролирует процесс грудного вскармливания. При неэффективности домашних методов врачом может быть назначена физиотерапия или лекарственные препараты.
Физиотерапевтические методы безопасны для женщины и ребенка, безболезненны и очень хорошо помогают восстановить лактацию. Обычно используется ультразвук, электрофорез лекарственных веществ, ультравысокие частоты (УВЧ), дарсонваль. Эти процедуры могут начаться еще в роддоме, если проблема с кормлением возникла сразу.
Для лечения дома можно приобрести в магазине «Медтехника» аппарат для проведения электрофореза. В нем можно применять Димексид, Троксевазин и другие средства, улучшающие кровоснабжение, но только после совета с наблюдающим врачом.
Для улучшения опорожнения железы назначают Окситоцин внутримышечно перед кормлением или сцеживанием. Чтобы этот препарат не вызывал болезненные сокращения матки, за полчаса до инъекции также внутримышечно вводится Но-шпа.
Чтобы увеличить объем воды, снизив тем самым количество жидкости в организме, назначают диуретики (Фуросемид, Гидрохлортиазид).
Для уменьшения выработки молока назначают Достинекс или Парлодел. Они назначаются буквально на один-два дня, при более долгом приеме такие препараты могут полностью подавить образование молока. Также при тяжелом лактостазе, который многие авторы рассматривают как начальную форму мастита, применяются пенициллиновые антибиотики, безопасные для ребенка. Они назначаются, чтобы предотвратить развитие гноеродной микрофлоры в участке застоя.
Казалось бы, как может возникнуть застой молока в атрофированных молочных железах у мужчин? Оказывается, такие случаи встречаются, хотя и очень редко. Они обычно связаны с выделением молока под действием гормона пролактина. Он выделяется у мужчин в результате доброкачественной или злокачественной опухоли гипофиза – железы в головном мозге. Кроме того, иногда молоко начинает выделяться при дефиците тестостерона – мужского полового гормона, опухоли легких, гипотиреозе, чрезмерном употреблении антидепрессантов, Верапамила и других лекарств.
В этих случаях у мужчин начинает выделяться небольшое количество молока. Так как их железы не имеют хорошо развитой структуры, молоко может застаиваться внутри, сопровождаясь такой же симптоматикой, что и у женщин: нагрубанием железы, образованием в ней болезненного уплотнения.
p, blockquote 46,0,0,0,0 —> p, blockquote 47,0,0,0,1 —>
Лечение лактостаза у мужчин заключается в терапии основного заболевания. У них меньше ограничений для лекарственного прекращения лактации с помощью гормональных препаратов.
источник
Дата публикации: 15.10.2018 | Просмотров: 2155
В 36% случаев лактостаз перерастает в мастит, лечение которого требует серьёзной медикаментозной терапии, вплоть до хирургического вмешательства. Для исключения осложнений кормящей маме рекомендуется профилактика и контроль симптомов закупорки молочных протоков.
Если застойные явления уже проявляются, тревогу бить рано. На начальной стадии лактостаз вылечивается в домашних условиях, за 7–10 дней, без отлучения от кормления младенца.
Лактостаз – это патология застаивания молока в железах. Выработка жидкости регулируется гормоном пролактином, и, без нарушений эндокринного фона, грудь наполняется за 3–4 часа. Но для вывода молока необходим окситоцин, который стимулирует клетки концевых отделов, открывает протоки для кормления. Гормон окситоцин вырабатывается только за счёт сосательного рефлекса младенца.
Без механического воздействия на ареолу груди, протоки не освобождаются, молоко при этом продолжает поступать. Образуются застойные пробки, которые по мере роста, давят на железистые дольки, провоцируют воспаление. Развивается дисфункция железы, лактостаз. Молоко по сосудам проникает в кровь, вызывая иммунный ответ организма на чужеродный состав – температура, лихорадка.
Как определить наличие лактостаза у кормящей матери:
- Окаменение груди.
- Прощупывание уплотнений.
- Болевой синдром, усиливается после кормления.
- Воспаление вокруг уплотнения (редко).
- Повышение температуры тела до 38 °С (при переходе в мастит до 39 °C).
Половина диагнозов устанавливаются в течение месяца после рождения малыша. Навыки прикладывания, сцеживания ещё не разработаны, поэтому при нормальном производстве, молоко не выводится из железы полностью. Провоцирующие факторы сопровождают кормящую женщину в течение всей лактации, поэтому диагноз встречается и у опытных мам.
- Неправильная поза прикладывания малыша.
- Нарушение техники кормления (чаще – зажим соска хватом «ножницы», для отделения носа ребёнка от груди).
- Неверное положение желёз — скапливание в одном отделе, при полном опорожнении других.
- Нерегулярные прикладывания.
- Избыточное выделение молока – гиперлактация (причины – нарушение гормонального фона, частые сцеживания).
- Введение корма из бутылочки (угнетение сосательного рефлекса малыша).
- Недостаток жидкости в рационе мамы.
- Тесное нижнее бельё.
- Патологии молочных желёз — плоский, втянутый сосок.
- Ушибы груди.
- Переохлаждение.
Чем чаще прикладывать ребёнка, тем ниже риск возникновения лактостаза. Причём в качестве профилактики, рекомендуется кормление через одинаковые промежутки времени. Например, каждые 3–4 часа. Так производство и вывод молока «перейдут» в слаженную систему.
Видео, в котором Нина Зайченко рассказывает о причинах лактостаза и первой помощи при нем.
Лактостаз молочных желёз чаще вылечивается самостоятельно, без медикаментозной терапии. Но если стадия развития патологии перешла в воспаление, с выраженным болевым синдромом, температурой от 38 °C, требуется обращение к врачу. Предварительный диагноз поставит акушер – гинеколог. При подозрении на мастит рекомендуется консультация и лечение хирурга. Для исключения рисков опухолей, пациентка направляется к маммологу.
Вылечить лактостаз необходимо в течение 3–5 дней, после первых симптомов. Если за это время положительной динамики нет, риск развития воспаления возрастает. Без вмешательства медиков, итог – мастит.
Важно начинать лечение застоев в протоках при первых признаках нарушения. Если женщина чувствует уплотнение железистой ткани, тяжесть в груди необходимо вводить ежедневный массаж. Лучше проводить процедуру в душе — под действием тепла протоки расширяются, эффект усиливается.
Также обязательно массажировать уплотнения перед кормлением и сцеживанием. Пальцами разминаются затвердевшие участки, рука движется от середины железы к соску. Нажатия должны быть неинтенсивными, мягкими.
Лечение в первые 3 дня после начала закупоривания гарантирует устранение застоев. В терапии лактостаза, в комплексе с массажем и регулярным кормлением, применяются народные средства.
Мёд смешать с ржаной мукой в равных пропорциях, замесить тесто. Приложить к груди, под плёнку, надеть бельё, держать 40 минут. Курс 5 дней.
Смять лист, плотно приложить к груди, под бюстгальтер на 1,5-2 часа. Компресс допускается держать без промежутков сутки, меняя «прокладку» каждые 2 часа. Капустный лист – средство №1 в профилактике и лечении лактостаза.
Размешать 1:1 с водой, смочить марлю. Приложить к железам под полиэтилен, обмотать согревающей тканью. Время выдерживания – 30 минут. Курс 3–5 дней.
Содержимым аптечной ампулы (1–2 мл) смочить ватку, приложить к уплотнению, под полиэтилен. Обмотать грудь шарфом. Держать 1 час, меняя ватку каждые 15 минут.
Водку подогреть до тёплого состояния, смочить марлю, наложить на воспалённую железу. Держать в тепле 30 минут. Спирт разбавляется водой в соотношении 1:1.
Вопрос использования димексида в лечении лактостаза остаётся открытым. Так как препарат попадает в грудное молоко за 20–30 минут, есть риск отказа ребёнка от кормления, из-за специфического привкуса. Также приводится аргумент о вреде продуктов распада препарата в грудном молоке. Хотя, отзывы кормящих мам о средстве преимущественно положительные.
Эффективно лечат лактостаз спазмолитические и противоотёчные мази. Препараты рассасывают уплотнения, расширяют протоки, стимулируют отхождение молочной пробки. Наносятся в промежутках между кормлениями, на разогретую тёплым душем грудь. Мазь мягко втирается в проблемные участки или наносится под повязку на 2–3 часа.
- Малавит.
- Троксевазин.
- Арника.
- Траумель.
- Гепариновая мазь.
- Левомеколь.
- Мазь Вишневского.
В инструкциях к препаратам указано, что действие составляющих компонентов на грудное молоко не изучено. Но мази назначаются врачами при лактостазе, отзывов о побочных эффектах не зафиксировано. Перед применением рекомендуется проконсультироваться с врачом.
После компрессов обязательно прикладывать ребёнка к груди и следить за обхватом соска — подбородок малыша направляется к уплотнению. Сосательная способность – основной инструмент в освобождении протоков от застоев.
Лактостаз – одно из показаний для назначения гормональных препаратов, ведь в каждом третьем случае причина – нехватка окситоцина после родов. При сбоях работы эндокринной системы, сосательный рефлекс не провоцирует выброс нужного гормона.
В комплексе с регулярным кормлением, назначается синтетический препарат. Окситоцин при лактостазе стимулирует сокращение мышц и мягкий вывод молока из протоков. Рекомендован внутривенно и в/м.
При лактостазе не назначаются, как вредные и бесполезные средства. Застой в протоках – механическое нарушение, не относящееся к бактериальным возбудителям, поэтому применение антибиотиков не обосновано. Используются в случаях обострения, при рисках занесения инфекции в железу, подозрении на гнойный мастит.
В комплексе с компрессами и кремами, медицина использует аппаратные способы лечения лактостаза. Процедуры повышают местный иммунитет, снижают болевой синдром, уменьшают отёк, воспаление. После курса лечения улучшается самочувствие кормящей мамы, качество и отток молока.
- Витафон – виброакустический аппарат, усиливает капиллярный кровоток, стимулирует движение лимфы в точке воздействия. Курс – 10 сеансов.
- Ультразвук – массаж + тепловой эффект стимулируют кровоток в железах. Через 5–10 сеансов молочная пробка отходит.
- Дарсонваль – электротерапия токовым воздействием на уплотнение. Курс лечения 7 дней.
После физиотерапии молоко рекомендуется сцедить, как непригодное для употребления ребёнком.
Процедуры противопоказаны при опухолях, кистах, обострённом мастите, во избежание рисков образования злокачественных клеток. Перед назначением проводится обследование желёз ультразвуком.
Жаропонижающие при лактостазе назначаются только при показателях от 38 °С. Но чаще высокая температура поднимается при развитии осложнений – воспаление, с которым организм не справится без медикаментов. Препараты назначаются в комплексе с лечением мастита.
Если температура ниже 38 °С, значит иммунитет самостоятельно справляется с нарушениями, и необходимости в жаропонижающих нет. При лактостазе допускается показатель 38,1–38,2 °C. В таком случае рекомендуются препараты без побочных эффектов — на основе парацетамола (в детской дозе) и ибупрофена. При кормлении грудью разрешается принимать Панадол, Эффералган.
Чаще назначаются ректальные жаропонижающие свечи – Нурофен, Цефекон. Один суппозиторий содержит 0,25 или 0,1 грамма парацетамола. Концентрация действующего вещества минимальна, не проникает в грудное молоко, поэтому препараты разрешены при беременности и лактации.
Для исключения развития застоев молока, рекомендуется готовиться к вскармливанию ещё во время беременности. Будущим мамам доступны видеотренинги и курсы по подготовке к уходу за малышом, в том числе по профилактике характерных заболеваний.
- Не отрывать малыша от груди;
- поддерживать ребёнка во время кормления – во избежание оттягивания сосков, травмирования ареол, нечаянных ушибов груди;
- при ощущении переполненности, кормить чаще, чем допускает режим;
- сон рекомендуется на боку или спине, без давления на железы;
- бельё из натуральных тканей, без косточек;
- исключение рисков переохлаждения и травм;
- предпочтение прикорму с ложечки;
- сцеживание остатков после кормления;
- увлажнение кожи груди, для исключения рисков трещин и травм;
- ежевечерний массаж желёз в тёплом душе или с кремом;
- жидкость – 1,5 л в сутки;
- чёткий распорядок дня – сон от 8 часов;
- питание – исключить животные жиры, кондитерские изделия, маргарин.
Лактостаз не патология, поэтому не угрожает здоровью матери. Профилактика и своевременная борьба с начавшимися закупорками исключит риски осложнений.
Если нарушение перетекло в запущенные стадии, маме угрожает гнойный мастит, который в 24% случаев лечится только оперативным путём.
Видео о том, как быстро устранить лактостаз.
источник
Лактостаз у кормящей матери – это переполнение молоком протоков молочной железы. Около 10 % мам после родов сталкиваются с этим явлением. При этом 7 из 10 таких женщин – первородящие. Неправильное самолечение приводит к маститам и более тяжелым состояниям, требующим операции.
Часто до развития осложнений проходит всего 4-5 дней. Чтобы избежать этого, каждая мать должна уметь распознать переполнение млечных протоков. От этой проблемы несложно избавиться, главное – вовремя начать действовать.
Застой молока в груди развивается по ряду причин. Условно их разделяют на 5 групп:

- позднее прикладывание младенца к груди после родов;
- редкое или ограниченное по времени кормление «по часам»;
- неправильный захват соска ребенком – к этому предрасполагает частое использование пустышек;
- резкая смена привычной позы при питании малыша;
- внезапное отлучение ребенка во время вскармливания.
- ношение тесной одежды, сдавливающей молочные железы;
- тяжелое эмоциональное и физическое состояние женщины;
- нарушенный питьевой режим – с ограничением приема жидкости или с усиленным ее потреблением;
- частое необоснованное сцеживание.
- ушибы и удары;
- сдавления ремнем безопасности или тяжелой сумкой, а также в результате неудобного положения во сне;
- трещины сосков (в этом случае следует пользоваться Бепантентом: мазью или кремом).
- большие отвисающие формы – причина неполного опорожнения;
- плоские или слабовыраженные соски;
- узкие и извилистые млечные протоки.
- мастопатия фиброзно-кистозного характера – приводит к разрастанию ткани, в результате блокируется выведение лактационного продукта;
- гиперлактационный синдром (читайте, как уменьшить лактацию безопасными способами);
- воспалительные процессы, в том числе и переохлаждения.
На фоне этих факторов у кормящей мамы легко возникает застой молока. Если вовремя не распознать это явление, создаются условия для воспалительных процессов и развития осложнений. Дополнительную информацию, что такое лактостаз и почему он возникает, смотрите в следующем видео:
Женщина, которая столкнулась с этой проблемой, сразу заметит неприятные сигналы. Часто мамы запоминают не только день появления тревожных признаков, но и время их возникновения – настолько выражены жалобы.
Не заметить неприятные симптомы трудно. Женщине важно быстро отреагировать на них, чтобы избежать развития гнойных форм заболевания.
К симптомам лактостаза у кормящей матери относятся:
Процесс имеет благоприятное течение, если женщина вовремя обращается к врачу со своей проблемой. При неправильном самолечении или отсутствии терапии часто возникает такое осложнение, как мастит. В последующем это может стать причиной абсцесса – скопления гноя.
Отличить начавшийся мастит от застоя молока можно по нескольким признакам:
чаще в обеих железах
чаще в одной железе
Мастит без лечения имеет тенденцию перехода в гнойные формы. В домашних условиях с ним бороться нельзя. Заболевание требует наблюдения у врача в стационаре.
Лактостаз у кормящей матери хорошо поддается лечению при условии выполнения рекомендаций врача. Существует 6 простых шагов, как убрать застой грудного молока.
Положение ребенка играет ключевую роль в освобождении переполненных протоков от молока. Наиболее эффективным считается расположение младенца носиком в сторону уплотнения или подбородком у соска, а также кормление из-под руки.
Мази нельзя считать главным методом. Это вспомогательный компонент общей терапии. Любая мазь имеет малую проникающую способность через кожные покровы в отличие от таблеток. В сочетании с комплексным лечением пользуются Траумелем С и Малавитом.
Не все компрессы обладают лечебным эффектом при застойных явлениях. Уменьшают боль, снимают отек и покраснение именно холодные. На эту роль подойдет и полотенце, смоченное прохладной водой, и кубики льда, обернутые в ткань. Теплые грелки, спиртовые компрессы, наоборот, лишь ускорят развитие процесса и приведут к маститу.
Хорошим эффектом обладают листья капусты, предварительно вымытые и немного «отбитые». Их можно прикладывать как между питанием ребенка, так и носить прямо в бюстгальтере.
Существует две схемы медикаментозной терапии:
- Бромокриптин или Парлодел в дозировке 2,5 мг 2-3 раза в день. Эти препараты снижают образование лактационного продукта.
- Гель Прожестожель на кожу в дозировке 2,5 г. Спустя 20 минут после нанесения приводит к уменьшению боли. Это позволяет бережно сцедить молоко и кормить ребенка.
Правильные движения стимулируют выход скопившегося лактата, а также облегчают болевые ощущения. Массаж может делать как сама мама, так и помощник. Как разминать застой молока:
- Легкими поглаживаниями от уплотненных участков к соску во время вскармливания. Массаж можно выполнять как сухими руками, так и с использованием пищевого масла.
- Круговыми движениями – от полукружья железы и, распространяясь вверх, к основанию груди. Такой массаж груди при застое молока уменьшает давление в лимфатических сосудах, снижает отек и воспаление и препятствует развитию мастита.
Чаще всего назначают ультразвуковую терапию. Она снимает воспаление и помогает улучшить отток. Но этот метод не всегда необходим. УЗТ противопоказана женщинам, страдающим:
Обязательным условием для выздоровления женщины является опорожнение молочной железы. Сцеживание помогает ускорить этот процесс. При застое важно правильно сцеживать грудное молоко руками. Главное правило – это убирать лишь то, что легко выделяется. Не стоит через боль пытаться освободить железу от скопившегося продукта. Это приведет к усилению отека, воспалению и травме.

Как сцедить молоко при застое? Бережно удалить легко отделяемое перед кормлением. Это поможет малышу рассосать переполненные участки. Будет достаточно 3-4 раз в день.
Чтобы расцедить застой молока в домашних условиях, рекомендуется принять теплый душ, провести массаж и сцедить железы руками.
Узнайте из этой публикации, когда и как пользоваться молокоотсосом и как выбрать подходящее устройство. Также читайте о причинах нарушения лактации и способах ее вернуть.
Попытка насильно отсосать молоко недопустима. В народных рецептах говорится о помощи мужа в таком случае. Но такой способ избавления от скопившегося молока приводит лишь к травме соска.
Застой в млечных протоках у мамы не мешает кормлению. Наоборот, прикладывание малыша к груди необходимо совершать часто. При этом начинать лучше с больной железы. Если это вызывает чрезмерные болезненные ощущения, рекомендуется вначале вскармливать со здоровой стороны, а затем предложить малышу «переполненную». Повышенная температура при кормлении грудью как один из симптомов лактостаза также не является препятствием.
Женщины часто задаются вопросом, что делать при застое молока у кормящей мамы. Любые признаки поражения в молочной железе требуют медицинской помощи.
Это связано с быстрым развитием гнойных осложнений, поскольку они требуют хирургической операции и могут стать причиной летального исхода.
Следует срочно обратиться к врачу, если высокая температура держится более 2 дней, а уплотнения не уменьшаются.
Предотвращение возможно при соблюдении следующих правил:
- при раннем прикладывании малыша к груди;
- правильной технике сцеживания и вскармливания по требованию, а не по часам;
- наличии защитных пленок на сосках;
- бережном отношении к телу и избегании травм;
- выполнении мамой всех рекомендаций врача.
У каждой кормящей мамы в послеродовом периоде могут возникнуть симптомы застоя молока. В зоне риска находятся первородящие женщины. Для предотвращения развития застоя и его осложнений необходимо придерживаться ряда простых правил: соблюдать рекомендации врача, избегать травм и следить за здоровьем. Если знать симптомы, лечение лактостаза у кормящей матери не составляет проблем и имеет хороший прогноз.
источник
Недостаток молока у кормящей женщины – это существенная проблема. Но его обилие тоже может приводить к ситуации, когда женщина начинает испытывать дискомфорт. Как правило, это часто приводит к застою молока в груди, который называется лактостазом.
Когда в дольках молочной железы начинается продукция полноценного молока (ко вторым- третьим суткам от рождения малыша), в идеале оно должно беспрепятственно проходить по млечным протокам и выделяться из соска. Этому способствует сосание ребенком груди или сцеживание, то есть механическая и рефлекторная стимуляция груди. Если протоки пережимаются или закупориваются молочной пробкой, молоко застаивается в них — возникает лактостаз.
- Неполное освобождение груди от молока. К этому ведут: кормление из одной груди в течение нескольких кормлений, слишком редкое прикладывание младенца, отказ от ночных кормлений, укороченное время одного сосания (меньше 20 минут)
- Неправильное прикладывание ребенка, когда он не захватывает сосок вместе с ареолой и не все доли молочной железы отдают молоко (см. как правильно прикладывать ребенка к груди)
- Придерживание груди во время кормления двумя пальцами наподобие ножниц, при этом могут передавливаться молочные протоки.
- Неправильно подобранный бюстгальтер, давящий на боковые и верхние квадранты груди.
- Привычка спать на животе
- Обильная лактация и пренебрежение сцеживанием после кормления малыша
- Патологии развития молочных желез: узкие молочные протоки, втянутый сосок, обвисание нижних частей железы
- Переохлаждение
- Трещины сосков (что делать)
- Обезвоживание
- Отказ от грудного вскармливании при сохраняющейся лактации
- Бинтование груди с целью прекращения лактации
- Травмы молочных желез.
- Асимметричное увеличение груди
- Уплотнение молочной железы
- Бугристость и неравномерная плотность груди
- Боли и чувство распирания
- Неравномерное разбрызгивание молока из соска: неодинаковые струйки, капельное выделение или отсутствие молока из отдельных ходов.
Если ничего не делать, то в течение одних-двух суток лактостаз может перейти в воспаление груди (см. мастит у кормящей женщины), который потребует уже полноценных лечебных мероприятий с назначением физиопроцедур или антибиотиков, что часто приводит к вынужденному отказу от грудного вскармливания. Когда подозревается лактостаз, симптомы и лечение придется дифференцировать с застойным или инфекционным маститом.
Застой молока требует в первую очередь, правильного и регулярного опорожнения груди. В домашних условиях это сделать вполне по силам любой женщине.
- Грудь с застоем нужно для начала разогреть. Для этого можно воспользоваться горячим душем, с его помощью можно сделать и мягкий циркулярный массаж молочной железы. Можно воспользоваться и сухим теплом: грелкой или мешком с солью минут на 15. Спиртовые и водочные компрессы на сегодня ставить не рекомендуют, так как считается, что спирт будет снижать выработку окситоцина и тормозить лактацию, хотя сильно сомнительно, что много того спирта попадет через кожу в кровь.
- Дальше нужно приступить к сцеживанию (см. как правильно сцеживать молоко руками). Грубая сила и агрессивный массаж не рекомендуются из-за рисков дальнейшего сдавления других протоков железы. Массаж проводится аккуратно и мягко, при этом движения направлены от основания железы к соску. Сцеживая молоко, надо четыре пальца руки положить на нижнюю часть груди, а большой палец – на область ареолы. Движения должны имитировать захват соска и ареолы младенцем. Еще лучше воспользоваться механическим, вакуумным или электрическим молокоотсосом (см. как выбрать молокоотсос).
- После сцеживания ребенка необходимо кормить в режиме “по требованию” или по графику с перерывами не больше, чем 3 часа, включая ночное время. Важно давать ребенку сосать столько времени, сколько нужно ему не только для насыщения. Но и для того, чтобы успокоиться. Не стоит искусственно укорачивать время сосания, так как при этом часть долек молочной железы не успеет опорожниться.
- Следует следить за правильностью прикладывания младенца к груди, давая захватывать ему сосок и ареолу. Голова и тело ребенка должны располагаться на одной линии. Грудь при этом лучше не одерживать или поддерживать четырьмя пальцами снизу, располагая большой сверху, не сдавливая грудь.
- Для того, чтобы уменьшить отек груди, после кормления к молочной железе можно прикладывать капустные листья, мазь арники, гель Троксевазин.
- Не стоит ограничивать питьевой режим, даже если молока много.
- Если признаки лактостаза не проходят в течение 1-2 суток, кожа над участками уплотнения начала краснеть, поднимается температура тела и страдает общее самочувствие, целесообразно обратиться к гинекологу.
- Четыре пальца руки располагают снизу груди на границе между пигментированной ареолой и белой кожей. Большой палец кладут сверху на такую же границу. Пальцы должны оставаться неподвижными, не скользить по коже во избежание потертостей.
- Первое движение – это нажатие пальцами по направлению к грудной клетке, имитирующее захват протоков с молоком.
- Второе – прокатывание по протокам пальцами.
- Чтобы при гиперлактации не увеличивать еще больше выработку молока, сцеживаться стоит длительно, но не чаще трех за сутки.
- В ночные часы, примерно с 2 ночи до 8 утра (когда наступает пик выработки окситоцина) от сцеживаний лучше отказаться, а заменить их кормлением.
Если существуют предпосылки для возникновения лактостаза, целесообразно в течение суток все время менять позиции для кормления младенца. Например, чередовать кормления лежа и сидя. Также стараются чередовать и грудь, давая в каждое следующее кормление другую.
- При застое в верхних внутренних квадрантах железы (ближе к грудине) кормят сидя, “из подмышки”, когда попка и ножки ребенка находятся за маминой спиной, а голова – у груди или “валетом”.
- При застое в подмышечных отделах – позиция “из подмышки”.
- Когда проблемы с передними дольками – кормят, нагибаясь над ребенком.
Терапия лактостаза проводится в амбулаторных условиях. В стационар с этим никого не укладывают. Врач после осмотра молочных желез дает основные рекомендации по сцеживанию, кормлению и назначает ультразвук курсом в 3-7 дней. Проводят и ультразвуковое исследование железы. Из лекарственных препаратов назначают гомеопатический гель Траумель и спазмолитики, расширяющие протоки (Но-шпа, Дротаверина гидрохлорид) на 3- 5 дней.
В случае, если есть повышение температуры. Подозревается неинфекционный мастит, прибегают к антибиотикам, непротивопоказанным при кормлении (Амоксициллину, Аугментину).
- Постарайтесь наладить грудное вскармливание по требованию.
- В случае гиперлактации сцеживайте немного молока до кормления.
- Следите за правильным захватом ребенком груди.
- Не делайте долгие ночные перерывы.
- Не укорачивайте время одного кормления.
- Спите на спине или боку.
- Носите удобное белье для кормящих.
- Берегите грудь от охлаждений и травм.
- Своевременно лечите трещины на сосках.
Таким образом, лактостаз – ситуация, от которой трудно, но возможно уберечься, особенно в первые недели кормления грудью. Выполняя несложные правила, можно гарантированно разрешить эту ситуацию без рисков развития мастита и без отказа от грудного вскармливания.
источник
Лактостаз – это задержка молока в выводных протоках молочной железы кормящей матери. Закупорен может быть как один, так и несколько протоков. Чаще всего такое состояние наблюдается у женщин, которые впервые кормят грудью. Развивается лактостаз преимущественно спустя 10-14 дней после родов.
Хотя у каждой женщины грудь имеет свои анатомические особенности, ее внутреннее строение идентично у всех представительниц прекрасной половины человечества. Внутри молочной железы располагается железистая ткань, которая разделена на доли. Их насчитывается около 15-20. Каждая из этих крупных долей разделяется на более мелкие дольки, которые переходят в выводные протоки, ведущие к соску. Когда в любом из протоков возникает препятствие для нормального выхода молока, это провоцирует развитие лактостаза. Он начинается по причине того, что молочную железу не удается полостью опорожнить.
Спровоцировать развитие лактостаза может неправильная техника кормления ребенка, нарушение режима кормления, некачественное сцеживание молока. Благоприятствуют застою молока стрессы, а также переохлаждение груди. Немаловажное значение имеет качество бюстгальтера, который носит кормящая мама. Если грудь оказывается постоянно пережатой и стянутой, то закупорки молочных желез не избежать.
Сам по себе лактостаз не опасен ни для женщины, ни для младенца. Однако если от него вовремя не избавиться, это может привести к серьезным осложнениям.
Начинать лечение нужно как можно быстрее. Отсутствие адекватной терапии на протяжении 3-4 дней приведет к тому, что у женщины разовьется мастит. Его гнойная форма требует хирургического вмешательства. Дело в том, что при длительном нахождении молока в молочной железе в нем запускаются процессы брожения. Это ведет к накоплению серозного экссудата и развитию сначала негнойного воспаления. Но в таких условиях очень быстро начинают размножаться патогенные бактерии. По мере увеличения их численности воспалительный процесс будет усиливаться, захватывать все новые участки здоровой ткани. Спустя непродолжительное время присоединится нагноение.
Лактостаз не страшен тем женщинам, которые тщательно следят за стоянием собственной груди, правильно кормят ребенка, качественно и своевременно опорожняют молочную железу.
Лактостаз развивается из-за нарушения оттока молока из молочных желез.
Чаще всего к этому приводит несоблюдение техники кормления и некачественное сцеживание грудного молока:
На кормление отводится слишком мало времени. Дело в том, что не каждый младенец за короткий срок способен удовлетворить пищевые потребности собственного организма. Время кормления нужно подбирать в индивидуальном порядке. Если женщина забирает у младенца грудь слишком рано, как только он перестает сосать энергично и охотно, это будет приводить к недостаточному опорожнению молочной железы, ведь в ней остается слишком много молока. В итоге разовьется лактостаз.
Во время процесса кормления нельзя давить на грудь рукой.
Если женщина слишком редко прикладывает ребенка к груди, то это может приводить к тому, что в молочной железе будет скапливаться слишком много молока. Неверно убеждение некоторых мам относительно того, что необходимо ждать того момента, пока малыш сильно проголодается. Младенец выпьет столько молока, сколько нужно его организму: не больше и не меньше. Недопитые излишки будут оставаться в молочных протоках, приводя к застойным явлениям.
Если женщина принимает во время процесса кормления неверную позу, либо неправильно держит ребенка, то это тоже может приводить к лактостазу.
Слишком активное сцеживание молока будет способствовать тому, что оно начнет вырабатываться в больших объемах, нежели ребенок сможет употребить.
Спровоцировать лактостаз может слишком ранний отказ от грудного вскармливания.
Не менее опасен полный отказ от кормления грудью.
Конечно, это далеко не все причины, по которым может развиться лактостаз.
Иными факторами, провоцирующими его возникновение, можно назвать:
Особенности анатомического строения молочных протоков (слишком узкие ходы, плоские соски);
Неправильно подобранное нижнее белье: тесный бюстгальтер или отказ от его ношения;
Ночной отдых в неподходящей позе, а именно – на животе;
Знание симптомов лактостаза позволит отличить его от мастита.
Среди признаков, указывающих на застой молока, выделяют:
Увеличение груди в размерах, ее ассиметричная форма.
Появление бугорков в молочной железе, неравномерная плотность.
Ощущение распирания молочной железы изнутри, болезненность при касании.
Нарушение выхода молока из груди: оно может разбрызгиваться, выделяться каплями, либо отсутствовать вовсе.
Уже спустя несколько суток лактостаз может перейти в мастит (при условии отсутствия качественного лечения). Это состояние является крайне опасным и требует незамедлительного обращения к доктору.
Разница в симптомах лактостаза и мастита:
Высокая (грудь горячая наощупь)
Нормальная, либо слегка повышена. Всегда стабилизируется после опорожнения груди.
Нарушено: наблюдается слабость, вялость, повышенная утомляемость, головные и мышечные боли
Состояние лимфатических узлов
Существуют факторы риска, способные провоцировать лактостаз:
Ребенку в родильном доме давали молочную смесь. Пить молоко из бутылочки намного легче, чем из маминой груди, тем более что в первые дни после появления на свет сосательный аппарат крохи недостаточно окрепший. По этим причинам не стоит надеяться на то, что малыш сразу после рождения сможет качественно опорожнять женскую грудь.
Уже начиная с 3-4 дня, у женщины молозиво замещается молоком. Оно прибывает в значительных объемах и младенец не в состоянии его высосать полностью.
Примерно к 10 дню от начала лактации молоко становится более жирным, что увеличивает риск его застоя в протоках молочной железы.
Извилистость молочных ходов и их узость является фактором риска в плане развития лактостаза.
Надавливание на молочную железу пальцем во время кормления или слишком тесный бюстгальтер может спровоцировать развитие лактостаза.
Избежать застойных явлений в молочных железах помогут следующие советы:
Новорожденного нужно прикладывать к груди часто, выбирая для кормления правильную позу.
Спустя несколько минут после кормления необходимо сцедить недопитое крохой молоко.
Если молока прибывает слишком много, то можно давать ребенку 2 кормления подряд одну и ту же грудь. Это позволит отрегулировать его выработку.
Грудь во время процесса кормления нужно поддерживать, но пережимать ее пальцами или давить на нее категорически запрещено.
Нижнее белье должно быть не только качественным, но и удобным.
Во время сна следует ложиться на бок.
Важно не допускать ушиба груди.
Перед каждым процессом кормления молочную железу следует омывать теплой водой.
Грудь всегда должна быть сухой и чистой. Если молоко подтекает, следует пользоваться специальными вкладышами.
Трещины на сосках – это входные ворота для инфекции. Поэтому их нужно качественно и своевременно лечить.
Важно помнить, что достаточный отдых и сон – это обязательное условие сохранения здоровья не только матери, но и ребенка. Стрессовые ситуации способствуют тому, что повышается сосудистый тонус и молоко выходит с определенными трудностями.
Ребенок лучше всего вытягивает молоко из тех молочных долек, которые располагаются перед его ноздрями. Поэтому следует чередовать позы во время кормления таким образом, чтобы нос ребенка постоянно находился в разном положении относительно груди.
Самые оптимальные позы для кормления:
Малыш располагается на подушке, которая лежит на коленях женщины. Голову крохи следует держать таким образом, будто в руке находится мяч.
Для женщины очень важен грамотный психологический настрой, что позволит облегчить жизнь и себе, и маленькому человечку. Для этого нужно как можно больше проводить времени на свежем воздухе, питаться здоровой пищей, совершать пешие прогулки вместе с крохой. Если женщина замечает у себя первые признаки лактостаза, то их нужно своевременно купировать, не игнорируя наличие проблемы.
Сцеживать молоко нужно в том случае, когда младенец не полностью опорожняет грудь.
Помочь предупредить развитие застоя молока позволяют следующие рекомендации:
Молочная железа не должна находиться на холоде, но и перегревать ее нельзя.
Бюстгальтер должен поддерживать грудь, не пережимая ее.
Если на сосках появляются трещины, то от них нужно избавляться.
Во время лактации за чистотой молочной железы нужно следить с особой тщательностью.
Если нет полного представления о том, как правильно кормить ребенка, то нужно собрать по этому вопросу максимум информации. Помогут советы из познавательных статей, размещенных в интернете, рекомендации специалистов по грудному вскармливанию.
При лактостазе молоко нужно сцеживать по определенным правилам:
Для начала нужно простимулировать выработку гормона окситоцина. Помочь в этом плане может теплый душ, массаж спины вдоль позвоночника в грудном отделе. Важно успокоиться, принять удобное положение, выпить теплого чая.
Лучше всего сцеживать молоко руками, так как этот метод является наиболее щадящим. Конечно, можно воспользоваться молокоотсосом, но при наличии трещин созданный вакуум приведет к тому, что они будут заживать дольше.
Грудь нужно положить на четыре пальца, поставив большой и указательный палец на край ареолы, и ритмично надавливать на молочную железу. При этом пальцы должны идти по направлению к грудной клетке, то есть внутрь молочной железы.
Положение пальцев следует менять, проводя их по кругу ареолы. Это позволит опорожнить грудь полностью.
Иногда наблюдается такая ситуация: грудь опорожнена не полностью, но молоко не выходит. Помочь в этом случае может легкий массаж груди. Нужно аккуратно постукивать по поверхности молочной железы подушечками пальцев, легко поводить костяшками пальцев, начиная от ее основания и ведя к соску. Массировать нужно всю поверхность груди.
Если женщина находится в медицинском учреждении, то она может пройти процедуру ультразвукового лечения. Это также способствует улучшению оттока молока.
Категорически запрещено сдавливать ткани молочной железы, сжимать ее пальцами. При таких манипуляциях существует риск того, что женщина раздавит дольки, наполненные молоком, что усугубит ситуацию.
Процесс сцеживания может занять от 30 минут до часа.
После сцеживания молока можно предложить грудь ребенку. В целом, самым эффективным методом опорожнения молочных желез является именно сосание груди младенцем.
Конкретные мероприятия для лечения лактостаза существуют. Для избавления от проблемы необходимо нормализовать отток молока из молочной железы. Помочь в этом может изменение режима кормления и частые правильные сцеживания.
Оптимальным считается режим кормления, когда ребенка прикладывают к груди каждые 2 часа, не реже. Вначале нужно предложить малышу ту грудь, где сформировался застой. Перед началом кормления ее нужно разогреть, постояв под теплым душем или наложив согревающий компресс. Чтобы приготовить компресс, нужно смочить в теплой воде ткань и обернуть ею молочную железу, оставив на 10 минут. Тепло позволит молочным протокам расшириться, и молоко будет проходить по ним легче.
Массаж груди – это еще одна методика лечения лактостаза. Хорошо выполнять его перед началом кормления или перед сцеживанием.
От сцеживания отказываться нельзя ни в коем случае, ведь именно этот метод является первоочередным в помощи женщинам с застоем молока. После сцеживания ребенку нужно предложить грудь, а затем наложить на нее прохладный компресс. Это позволит уменьшить отек и снять болезненность.
Важно помнить, что здоровая грудь нуждается в качественном уходе ничуть не меньше, чем та, в которой случился застой. Ее также нужно своевременно опорожнять и хорошо омывать.
Слишком часто сцеживать молоко не рекомендуется. Достаточно трех раз за сутки, чтобы избавиться от излишков молока. После того как застой будет купирован, от сцеживания нужно отказаться, так как оно провоцирует избыточную продукцию молока.
Некоторые женщины начинают самостоятельно принимать различные лекарственные препараты, чтобы избавиться от лактостаза. Это может быть довольно опасно. Например, наложение на грудь компрессов со спиртом или с камфорным маслом может привести к тому, что грудь воспалится, и молоко перестанет отходить вовсе. Кроме того, камфорное масло может попасть в молоко, а вместе с ним в организм младенца, что неблагоприятным образом отразится на его здоровье.
Если у женщины на сосках появляются трещины, то следует попытаться ускорить их заживление с помощью мази. Помочь подобрать ее может доктор. Наложение препаратов с антибактериальной составляющей при отсутствии воспалительной реакции не является целесообразным.
Когда за 2-3 дня от застоя молока не удается избавиться собственными силами, необходимо обращаться к врачу.
Какова основная причина застоя молока? Можно смело назвать основной причиной лактостаза неправильную организацию грудного вскармливания. Развитию застойных явлений способствуют неверные позы, принимаемые женщиной во время кормления, некачественный захват соска младенцем. Не менее опасно недостаточное употребление воды кормящей мамой, что способствует повышению вязкости молока. Факторами риска выступают закупоренные молочные протоки и длительные перерывы в кормлении.
Как отличить лактостаз от мастита? Нагрубание молочных желез и лактостаз отзываются дискомфортными ощущениями в груди, но сильно болеть она будет только при мастите. С застоем женщина может справиться самостоятельно, без врачебной помощи, но лишь при условии, что она будет действовать правильно.
Итак, основные отличия, которые заложены в самих понятиях:
Нагрубанием груди принято считать ее переполнение молоком. Оно сопровождается чувством распирания молочной железы изнутри. После кормления или сцеживания состояние нормализуется.
При лактостазе молоко не выходит из железы, либо выходит частично, так как происходит закупорка одной, либо нескольких долек. Грудь становится болезненной, а в том месте, где сформировался застой, образуется опухоль. Возможно незначительное покраснение кожи груди.
Маститом называют инфицирование молочной железы патогенными бактериями. Это состояние сопровождается повышением температуры тела, появлением сильных болей. Без помощи специалиста лечить мастит запрещено. Причем терапия должна проходить под контролем хирурга. Лактостаз уж через 3-4 дня обязательно перейдет в мастит, если от застоя молока вовремя не избавиться.
Как правильно организовать грудное вскармливание, чтобы не допустить развития лактостаза? Специалисты по грудному вскармливанию рекомендуют прикладывать ребенка к груди по первому требованию. Это позволит качественно опорожнять ее и обходиться без сцеживания. Можно кормить младенца даже каждые 10 минут. Сцеживать молоко нужно будет лишь в том случае, когда женщина отлучается из дома.
Какая поза является оптимальной для кормления? Правильной позой при лактостазе считается та, при которой ребенок лежит подбородком к сформировавшемуся бугорку застоя. При этом женщина не должна быть напряжена. Позы следует постоянно чередовать: держать младенца на руке, укладываться валетом, сидеть или лежать. Регулярные смены позы позволяют не допустить застоя.
Как ребенок должен правильно захватывать грудь? Когда грудь захвачена правильно, мать будет видеть язык малыша, его губы при этом выворачиваются наружу, а ареола груди находится во рту. Во время совершения крохой сосательных движений будут слышны глотки, рот ребенка широко открыт, а подбородок прижат к молочной железе.
Какие манипуляции могут привести к развитию лактостаза? Иногда медицинский персонал в родильных домах дает женщине неправильные рекомендации, например, советуют придерживать грудь около носика ребенка, надавливая на нее пальцами. На самом деле, подобные манипуляции способны привесит к застою молока.
Чего нельзя делать, чтобы не спровоцировать застой? Чтобы свести к минимуму риски развития лактостаза, необходимо полноценно отдыхать. Следует отказаться от подкармливания ребенка смесью, нельзя часто поить малыша водой, не стоит сцеживать молоко без видимой на то необходимости и делать длительный ночной перерыв во время кормления.
Как снять симптомы лактостаза? Если у женщины возникает застой молока, то необходимо постараться прикладывать ребенка к груди как можно чаще. Иногда достаточно просто убрать белую крупинку на соске, тем самым устранив внешнюю закупорку протока. Справиться с внутренней закупоркой может только регулярное сосание груди, либо сцеживание молока с помощью качественного молокоотсоса. Перед тем как начинать кормить ребенка, можно принять теплый душ, выпить чая, сделать легкий массаж молочной железы. Трещины на сосках быстрее будут заживать, если накладывать на них мази, обладающие регенерирующим эффектом. Однако рекомендовать их должен доктор.
Полезно ли расцеживание и прогревание груди? Иногда можно столкнуться с рассказами о том, как акушерки грубыми движениями рук разминали грудь женщины, и якобы это избавляло от лактостаза. На самом деле, любой жесткий массаж способен нанести молочной железе серьезный вред. В такой ситуации не исключен разрыв дольки или протока, что лишь ухудшит состояние. Если прогревать грудь, то это спровоцирует приток молока, а значит, усилит его застой.
Можно ли попросить мужа рассосать грудь? Нет, нельзя. Сосание груди мужчиной не приводит к выработке окситоцина, а значит, не позволит раскрыть протоки. Кроме того, во рту взрослого человека обитают миллионы бактерий, и среди них может оказаться золотистый стафилококк, который провоцирует развитие мастита.
Какие существуют запреты при лактостазе? Во время лактостаза нельзя допускать того, чтобы женщина испытывала жажду, также запрещено накладывать спиртовые и камфорные компрессы. Нельзя допускать того, чтобы грудь была пережата, например, повязками или бинтами. Это приведет к нарушению нормального кровотока в груди и вызовет осложнения.
Иногда сами врачи дают вредные советы, так кого же слушать? Как правило, хирурги при лактостазе советуют прекращать грудное вскармливание, педиатры также настаивают на переводе ребенка на искусственные смеси. Важно найти такого специалиста, который до последнего будет бороться за то, чтобы малыш получал грудное молоко, но не в ущерб здоровью матери.
Автор статьи: Лапикова Валентина Владимировна | Врач-гинеколог, репродуктолог
Образование: Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
источник