Хочу записать себе, чтобы не забыть, если вдруг понадобится мне или еще кому-нибудь пригодится.
В начале кормления грудью я мучилась лактостазами. При чем когда это уже не характерно, в 2,5мес и в 3мес и не по одному дню, с температурой. Пусть злые языки говорят, что неправильно кормила, или ребенок не активно сосет-всё это белеберда в моём случае.
Грудь никогда не была моей эрогенной зоной, я не терпела прикосновения к ней, мне было это не приятно, а если муж тайком ущипнет за сосок, так я на него до пол дня еще бурчала за это. Я с трудом представляла себе как я буду кормить ребенка из-за этого, а кормить я хотела и собиралась 100%!
Мне в самого первого дня кормления было очень больно сцеживаться, я плакала и выла в голос когда меня впервые расцеживали после прихода молока в роддоме. Тогда акушерка порекомендовала пользоваться молокоотсосом, им я и спасалась, ведь первый месяц необходимо было сцеживаться после каждого кормления. От прикосновения рук к груди боль оставалась жуткой и молоко почти не шло. И вот когда со мной случился в первый раз застой, и ничего не помогало, ни молокоотсос, ни ручное сцеживание, и я решила искать помощи у специалистов:
1) Где в Москве найти платных специалистов всего за 2000-2500 т.р., не знаю, хотя говорят, они есть, я так и не нашла тогда. Говорят в этой роли обычно выступают консультанты по ГВ. при этом это могут быть и обычные люди, без медицинского образования и никакой гарантии в таком случае конечно же нет. И если вам на каких-нибудь курсах по беременности попался хороший консультант, возьмите у него телефончик на всякий случай.
2) В женской консультации(бесплатной) некоторым мамам на месте оказывают помощь, и даже иногда еще назначается физиотерапия(ультразвук). Но видимо не в нашей поликлинике, где я наблюдалась по беременности. Там врач гинеколог брезгливо потрогала грудь и сказала -иди сцеживайся! Да я сцеживалась! я пыталась, смотрела видео, читала статьи как это правильно делать, но мало что получалось и боль возвращалась, и температура тоже.
3)Вызов специальной скорой для кормящих мам выходил в 5000-6000р, приезжает врач с мед.образованием, специально обученный в помощи по данному вопросу. Это казалось дороговато и я оставила на крайний случай этот вариант.
4)Тогда я нашла рядом с домом(в Жулебино/Москва) медцентр в котором врач маммолог меня расцедила за 1000р всё рассказала, объяснила, дала рекомендации. Но когда застой повторился и я опять не смогла с ним сама справится, была суббота, и та врач не работала.
Мы обзвонили в Москве штук 20 клиник в т.ч. и маммологические центры, нигде не оказывают такой вид помощи! В двух нам предложили процедуру расцеживания за 6,5тыс руб на завтра! я их спрашиваю:«а ЧТО вы мне там будете делать за 6,5 тыс.?», » ну у нас тут с медикаментами всё, серьезно, как в роддоме в общем». Я удивилась, оказывается в роддоме расцеживают, звонили и туда, где на нас очень удивились, если не сказать рассмеялись, они расцеживают только лежащих у них мамочек после прихода молока. И в роддоме помнится меня без всяких медикаментов цедили.
5) В скорой 03 мне сказали, что этим не занимаются врачи скорой помощи и сообщили телефон «гинекологической помощи»,
6)мы позвонили в «гинекологическую помощь», где ответили, что к вам часов через 5(у них много вызовов) сможет подъехать бригада, но никто расцеживать вас не будет, они только расскажут, а делать будешь всё сама. А я не могу сама, и знаю всё теоретически и практически как знаю, делаю, но застой не уходит, такая особенность у меня внутренних протоков в одной груди, и самой мне не справится. А боль, температура и страх остаться с маститом росли, и мы вызвали врача за 5500тыс(((( деваться было не куда. Приехала милая женщина, врач с высшим образованием, помыла руки и всё сделала за 20минут.
В общем мы с мужем были в шоке, это В МОСКВЕ обычным людям не найти квалифицированной помощи за вменяемые деньги! ну не все могут выложить 5-6тыс за вызов врача. Это не маленькие деньги. А что же тогда твориться в дальних регионах? там если сама не расцедилась, то всё, привет мастит и до свидания грудное вскармливание?
Но вот причитала пост одной мамы, она вызвала таки эту гинекологическую помощь. Примерно через 15 мин к ней приехала акушерка, которая расцедила, поставила предварительный диагноз и сказала что бригада врачей задерживается в связи с пробками и будет часа через 2. Действительно, через 2 часа приехала бригада из 3х врачей, все трое её сцеживали! И все это абсолютно бесплатно! Еще и мужа научили! думаю, наверное мне тоже надо было вызвать эту бригаду. Полагаю, что можно было бы договориться тогда с ними, в случае, если бы они отказались притрагиваться к груди, дать им денег, всё меньше бы вышло, чем 5 с половиной тыщ.
а еще ОКАЗЫВАЕТСЯ действительно, в родильном доме, где вы рожали, по сертификату, обязаны предоставить услуги еще в течении 30 дней после родов, и это касается не только гинекологической помощи, а расцеживания тоже!
и еще… если к вам приехала скорая и предложила: «бромкрептин пить будем?» знайте, что это препарат, который подавляет лактацию. Расцедится как раз-таки трудно ведь из-за постоянной выработки молока. А возобновиться ли потом она в прежнем объеме, это уже ваша проблема. Ну и побочка у этого препарата жуткая. Самое безобидное — головокружение, поэтому рекомендуют ребенка особо на руках не держать и на улицу не выходить.
Неотложная помощь при лактостазе:
1. Примите препарат, снимающий спазм молочных протоков. Без спазмолитика не обойтись потому, что переполнение протока молоком вызывает его рефлекторный спазм. Получить полноценный отток молока в таком случае весьма проблематично. Можно принять всем известную «Но-шпу». Можно воспользоваться комбинированным средством, содержащим в себе обезболивающий компонент и спазмолитик. Примером такого лекарства может быть «Баралгин». Можно сделать такую комбинацию самостоятельно. Для этого достаточно принять по одной таблетке «Но-шпы» и «Анальгина». У такой смеси есть большой плюс — «Анальгин» является противовоспалительным и жаропонижающим препаратом. Получается, что Вы не только глушите боль, подавляете развитие воспаления, но и снижаете поднявшуюся температуру тела не давая сгущаться молоку.
Одна таблетка любого из перечисленных препаратов не причинит вреда ребёнку. Его можно без опаски кормить грудным молоком. В данном положении Вы в первую очередь должны решить вопрос с лактостазом пока он не превратился в мастит. В случае развития мастита речь о грудном вскармливании вообще не встанет, так что придётся выбирать из двух зол меньшее.
Миф первый или «Я не буду есть эту таблетку, потому что в инструкции написано, что она детям противопоказана».
Мамочки, дорогие! В упаковке к каждому лекарству есть аннотация, в которой расписаны побочные эффекты от данного лекарства. Когда препарат выходит в продажу, он проходит предварительное испытание на людях. Для этого набирают группу добровольцев. Даже если у одного на тысячу добровольцев случилось какое-то осложнение от этого препарата, о нём обязательно напишут в аннотации. Однократный приём лекарства Вами лично не причинит вреда ребёнку потому, что концентрация вещества в молоке будет минимальной. Осложнения возникают, как правило, при регулярном приёме лекарств. Нам, сотрудникам «Скорой помощи» остаётся непонятным один момент в отношении принятия лекарств: пациенты, почему- то, не доверяют советам врача, но при этом просят укол или таблетку из чемодана доктора. Уверяем Вас, там лежат те же препараты с такими же аннотациями! «Чего- то другого» у нас нет, и не будет!
Миф второй или «Приложу медовую лепёшку или капустный лист на „желвак“».
Уважаемые читатели, запомните, пожалуйста, простую истину, которую должен знать каждый человек, не говорим уже о «консультантах по грудному вскармливанию». Когда воспаление только начинается, ничего кроме холода прикладывать нельзя! Капустный лист хорош только после вскрытия гнойника на чистой заживающей ране. Если его прикладывать к зоне начинающегося лактостаза, он будет работать как компресс. Нарушиться нормальная вентиляция кожи, повысится и без того высокая местная температура молочной железы, прекрасно будут размножаться в молочной среде стрептококки, стафилококки и т.д. Согревание больного участка тела в данном конкретном случае недопустимо! Прикладывайте листья капусты только после опорожнения груди и снижения температуры тела, если Вы всё же хотите применить этот вспомогательный способ лечения. Медовые и прочие лепёшки тоже действуют как компресс. Кроме того, «сладенькое и мучное» очень любят «жители» нашей кожи. Вы может быть раньше слышали, что врачи не рекомендуют есть сладкое подросткам и людям старшего возраста, со склонностью к гнойничковым заболеваниям кожи? Возможно, Вам приходилось обращаться за помощью к ветеринару, когда у собаки или кошки был, например, отит. В первую очередь доктор рекомендовал не кормить животное печеньем и конфетами.
2. После приёма лекарства, снимающего спазм протоков, положите холод на проблемную зону. Можно воспользоваться пластиковой бутылкой с водой или специальными пакетами с гелем. Подойдут и просто замороженные продукты из морозилки. Прикладывать холод к груди надо через полотенце. Контакта льда с кожей быть не должно потому, что можно получить отморожение. Держать холод надо минут 10-15, потом сделайте перерыв 20-30минут и снова прикладывайте лёд.
Холод заставляет сжиматься протоки и временно препятствует приливу свежего молока, приостанавливает приток крови к месту воспаления. К тому же, холод хорошее обезболивающее средство. Эта мера помогает с меньшими страданиями избавиться от лактостаза. Напомним Вам ещё раз общеизвестный и признанный закон в медицине: пока не начался процесс образования гноя на место воспаления нужно прикладывать холод и проводить активное лечение.
Миф третий или «Закрой грудь пуховым платком, а то застудишься».
Каждая женщина от старших родственников слышала о необходимости носить очень тёплую одежду в период грудного вскармливания, иначе она «застудится». Безусловно, не дураками были наши предки, однако есть моменты заблуждения, которые надо пояснить подробнее.
Первый год после родов является очень тяжёлым для женщины испытанием: она пережила беременность и роды. Это дело не простое с точки зрения гормональных перестроек и физических нагрузок. Потом навалились бессонные ночи. Огромные силы уходят на новую гормональную перестройку, продукцию молока. Бытовые проблемы и заботы тоже не стоит забывать. Всё это сильно подрывает силы женщины. Рассказы о том, как беременность и роды украшают и омолаживают женщину, хороши для тех, кто этого не переживал. Кому довелось быть мамой, в большинстве случаев, запоминают этот нелёгкий труд надолго.
Так вот, иммунитет женщины, т.е её защитные силы, ослабевают и начинаются обострения хронических заболеваний, выпадение волос, зубов, регулярно появляются фурункулы на самых нежных участках кожи. Дело в том, что у каждого человека есть какая-нибудь проблема: кариозные зубы, хронический пиелонефрит и т.д. Микроорганизмы, постоянно живущие в наших организмах и, вызывающие эти заболевания, разносятся кровью и лимфой по всему телу. На фоне сниженного иммунитета они тут же начинают проявлять себя. Как говорится: «Где тонко, там и рвется». Если женщина одевается не по погоде, то инфекция проявит себя в самых слабых местах на данный период: в груди, придатках, почках, мочевом пузыре. Так что, в послеродовом периоде надо одеваться соответственно погоде, а не моде. Специально кутать грудь в пуховый платок лишено смысла, если дальше на Вас мини- юбка.
3. Освободите грудь от молока. Перед сцеживанием сделайте несколько поверхностных лёгких поглаживающих движений по направлению от ключиц к соску, от подмышечных впадин к соску. Прикладывать силу для этого не надо, это не массаж как таковой, а подготовка железы к сцеживанию. Сцеживаться начинайте очень аккуратно от кончика соска. Вытолкните сначала первое молоко, тогда легче будут выходить последующие порции молока. Не забывайте чередовать сцеживание с поглаживанием. Делайте перерывы для прикладывания холода. В качестве альтернативы сцеживанию можно приложить и малыша. Хотим дать Вам «золотой совет» по этому поводу. После того, как сцедите первые капли, попробуйте своё молоко на вкус. В норме женское молоко нейтрально- сладковатое. В случае изменения вкусовых качеств молока, прикладывать малыша не стоит. Изменение вкуса молока в данном случае говорит о развитии воспаления молочной железы. В таком молоке может быть опасная для ребёнка микрофлора.
Миф четвёртый или «Дорогие мамочки, наши недорогие молокоотсосы эффективнее вашего малыша!».
На сегодняшний день производители всевозможных незаменимых товаров для «полноценного» выращивания ребёнка чего только не пишут на своих упаковках. Судя по инструкциям любой современный молокоотсос способен работать лучше пылесоса. А что получается на практике? Много Ваших знакомых пользовалось молокоотсосом чаще одного раза за весь период вскармливания? Нет! А почему? Да потому что нет ничего лучше ребёнка. Только заложенная природой в малыша «деликатность» сосания даст полноценное опорожнение груди. Ребёнок, в отличие от молокоотсоса, чувствует какой силы разряжение должно быть во рту, чтобы получить свою порцию. Только малыш может рассчитать оптимальную скорость сосательных движений и поместить сосок во рту так, как надо. Он самый лучший молокоотсос!
Миф пятый или «Прикладывайте ребёнка к груди по первому требованию».
Среди современных источников информации существуют весьма противоречивые сведения относительно вопроса графика кормления ребёнка. Как показывает опыт всегда права золотая середина и здравый смысл. Конечно же, кормить ребёнка строго по часам, независимо от его желания даже жестоко в какой- то мере. Впадать в другую крайность тоже не стоит. Если Вы будете в ответ на каждый писк и кряхтение, совать ребёнку грудь, он скоро привыкнет к этому, и не будет воспринимать Вас, как источник пищи. Грудь станет для него игрушкой. Полноценного опорожнения груди происходить не будет, потому что ребёнок просто не будет испытывать нормального голода. Он не будет высасывать всё молоко до конца. Вы же не заходите в каждое кафе по дороге на работу, просто потому, что Вас туда позвали. Тем более Вы не сможете съесть все предложенное Вам в каждом заведении. Не редко по какой- то причине прикладывание ребёнка не желательно или невозможно вообще. Что же делать в таком случае с лактостазом? Самое лучшее, что можно предложить в данном случае это «применить в хозяйстве мужа». Мы, конечно же, рассматриваем вариант, когда в семье есть муж, трепетное отношение к женщине, забота о ребёнке и санитарное благополучие. Если мужчина следит за собой и содержит ротовую полость в приличном состоянии, он может стать прекрасной альтернативой малышу вместо молокоотсоса. Практика такого варианта избавления от лактостаза известна ещё с древних времён. Может это и звучит в современном мире старомодно и не эстетично, но старые хирурги до сих пор «своих» лечат именно так. Как же это делается на практике? Да всё очень просто: надо просто хорошо почистить зубы, прополоскать рот спиртсодержащей жидкостью. Это всё, что нужно для выполнение роли молокоотсоса! После того, как папа высосет молоко, женщине остаётся только вымыть грудь крепким раствором хозяйственного мыла можно обработать соски дополнительно разведенным спиртом для всеобщего успокоения. Естественно, перед следующим кормлением малыша, грудь надо снова подготовить. Все переживания по поводу микробов во рту у мужчины не стоят внимания. Во — первых, кожа женщины далеко не стерильна. Во-вторых, ребёнок в первые часы жизни заселяет свой организм всем, что живёт на теле матери. Ничего нового во рту папы для ребёнка нет.
Прикладывайте малыша при кормлении сначала к склонной к лактостазу груди. Следите за тем, чтобы малыш захватывал весь сосок и сосал качественно.
источник
Грудное вскармливание малыша иногда приносит проблему – застой грудного молока в молочной железе, или лактостаз. Ответить на самые важные вопросы, касающиеся причин его возникновения, разрешения и профилактики, мы попросили Наталью Петровну, врача акушера-гинеколога акушерского физиологического (родового) отделения роддома №1 г. Витебска.
— В чем обычно причина застоя молока?
— Причина – это ошибки в организации грудного вскармливания: неправильные позы для кормления, плохой захват соска младенцем, вязкость молока (при жажде), закупорка протока, отек молочной железы при перерыве в кормлении.
-Как понять – это застой молока или мастит?
— У кормящей женщины тревогу вызывают три состояния: нагрубание, лактостаз и мастит. Болезнью является только мастит, два первых — приносят дискомфорт, но успешно разрешаются без медицинского вмешательства, в случае, если женщина действует правильно.
Фото с сайта www.razvitie-khrohi.ru
Нагрубание – это переполнение железы молоком, с чувством распирания, которое возникает, если вовремя не приложить малыша или не сцедить грудь руками или молокоотсосом.
Лактостаз – состояние железы, при котором молоко не отходит совсем или отходит частично, так что одна или несколько долей не опорожняются. При этом грудь болит, прощупывается бугор в месте застоя, кожа на груди краснеет.
Мастит – это инфицирование железы, тяжелое и болезненное состояние с повышенной температурой, которое требует немедленного лечения под контролем врача-хирурга. Лактостаз, не разрешенный в течение 3-4 дней, при проникновении в железу бактерий через сосок или от лимфоузлов, может перейти в мастит.
— Так как организовать грудное вскармливание, чтобы не было застоя?
Сегодня мамочек обучают режиму кормления по требованию без сцеживания. Малыша следует прикладывать так часто, как он пожелает, на 10-30 минут, предлагать грудь перед сном и после сна, а также всякий раз, когда он проявляет недовольство. Сцеживание при этом не используется вовсе, кроме случаев, когда маме надо отлучиться, и ребенку будет предложено сцеженное молоко.
— В каких позах лучше кормить малыша грудью и как выглядит правильный захват груди младенцем?
Фото с сайта www.prosto-mariya.ru
— Признаки правильного захвата: видно язычок, губки вывернуты наружу, ареола (кружок вокруг соска) во рту, слышны глотки. Лактостаз хорошо устраняется, когда малыша прикладывают подбородком в сторону бугорка, и обязательно надо чередовать железы, принимать удобные расслабленные позы с разным положением: «люлька», из-под руки, лежа валетом, сидя, лежа нижней грудью, лежа верхней грудью. Такая техника является одновременно и профилактикой лактостаза, и его устранением.
— Бывают ли вредные советы, как держать грудь при кормлении?
Конечно! Например, ещё в роддоме мамочек учат нажимать пальцем на грудь возле носика младенца – чтобы грудь не мешала ему дышать. Но такое придавливание ямки на груди вызывает застой в дольке железы.
— А что еще нельзя делать, чтобы не спровоцировать лактостаз?
Переутомляться, бессистемно предлагать малышу соску и бутылочку, докармливать смесью до груди, делать ночной перерыв, часто давать ребенку воду, сцеживаться без причин (приемлемые причины – тяжелая болезнь матери, прием лекарств).
-Как облегчить состояние при лактостазе? Что можно сделать, чтобы решить проблему?
Фото с сайта www.pequelia.republica.com
Самый главный способ – прикладывать малыша настолько часто, насколько возможно. Иногда помогает осмотреть сосок и найти внешнюю закупорку протока – белую крупицу, а дальше попытаться осторожно ее удалить. Если закупорка внутри, помогает только сосание малыша, иногда молокоотсос. Перед кормлением можно выпить несколько глотков теплого питья и сделать короткий теплый душ груди. Еще помогает легкое поглаживание от ребер к соску. Обязательно нужно лечить трещины на соске (некоторые мази), снимать отечность (также медикаментозно).
— Как насчет расцеживания и прогревания?
Часто слышны рассказы о волшебных руках акушерок, расцеживающих грудь со слезами боли у мамочек – якобы, так и надо. Но грубый массаж имеет тяжелый побочный эффект – повреждение долек и протоков, которые от давления иногда рвутся, а чаще отекают, что ухудшает положение. Прогревание усиливает приток крови к груди, а с ней прибывает и молоко, что тоже ухудшит лактостаз.
— Можно ли попросить мужа рассосать закупорку? Так часто советуют в народе…
Давать мужу сосать болящую грудь вместо младенца нельзя. Сосание груди мужем не вызывает прилива окситоцина, следовательно, не раскрывает протоки, зато оставляет на соске миллион бактерий, например, стафилококк.
-Что еще нельзя категорически делать при лактостазе?
— Нельзя ограничивать питье до ощутимой жажды, делать спиртовые компрессы (особенно часто советуют камфорный спирт). Категорически нельзя пережимать грудь бинтами, повязками, полотенцем, нарушая кровоток.
— Многие вредные советы исходят от врачей. Кого слушать?
Так сложилось, что хирург будет спасать вашу грудь и советовать прекратить кормление, педиатр — заботиться, чтобы новорожденный не голодал и настаивать на искусственных смесях, и только врач, который твердо стоит на позиции поддержки грудного вскармливания, будет вместе с вами бороться за сохранение лактации. Искать надо того врача, который понимает важность кормления.
В заключении хочется еще раз отметить, что грудное вскармливание жизненно необходимо новорожденному, а потому очень важно для каждой мамы, чтобы все было в порядке. Успешно выкормить малыша под силу каждой, а проблема лактостаза при грамотном подходе легко устранима. Будьте здоровы!
источник
Роды позади. И главная цель для матери в первые дни после рождения малыша — сохранить и в разумной степени приумножить лактацию, избежав при этом боли в груди и других проблем. Как наладить грудное вскармливание во время нахождения в роддоме, читайте в этой статье.
Хорошо, если к моменту родов мама основательно изучила теорию, прочла множество полезных статей и книг. Если же нет, то поможет это краткое руководство по оптимальной организации грудного вскармливания в роддоме. Что же необходимо сделать, чтобы лактация установилась быстро и безболезненно?
1.Приложить новорождённого к груди в первый час после родов. Или в течение первых двух часов, пока вы находитесь в родзале. Если же не было возможности начать кормление сразу после родов, малыша необходимо приложить к груди, как только такая возможность появится.
Зачем: раннее прикладывание к груди запускает механизм лактации, что влияет на её успешность и продолжительность, помогает сокращению матки после родов.
Фрагмент учебного фильма: новорожденный способен самостоятельно найти грудь и приложиться к ней.
2.Быть круглосуточно вместе с малышом в послеродовой палате. Сейчас почти не существует роддомов, где мама и малыш находятся раздельно. Только состояние здоровья кого-либо из них может стать веской причиной для разлучения в роддоме. При совместном пребывании у мамы есть возможность постоянно прикладывать ребёнка к груди, в том числе ночью. Не нужно отдавать новорождённого на ночь в детское отделение, даже если вам предлагают «отдохнуть». Малыш недополучит ценного молозива, а грудь — нужного количества стимуляции. Кроме того, в детском отделении новорождённых часто докармливают смесью из бутылочки. Это может спровоцировать проблемы с животиком, нарушение захвата груди и отказ от неё.
Зачем: совместное пребывание мамы и малыша в палате помогает поддерживать лактацию, предотвращает застой молока в груди. Женщины быстрее обучаются ухаживать за своими детьми и легче справляются со страхами в отношении новорождённого.
3.Научиться правильно прикладывать новорождённого к груди и забирать у него грудь.
Хорошо, если мама ещё во время беременности узнала, что такое правильное прикладывание к груди и как оно выглядит. Если этот вопрос всплыл уже в роддоме, может понадобиться помощь специалиста по лактации, который покажет и объяснит, как приложить малыша к груди максимально правильно и безболезненно. Чтобы не раздражать сосок, забирать грудь у малыша необходимо аккуратно, просунув палец в уголок его рта и разжав челюсти. Все эти нюансы помогут предохранить грудь от потёртостей и трещин.
Далеко не во всех роддомах есть штатные или приходящие консультанты по грудному вскармливанию. Можно обратиться за помощью к акушеркам или медсёстрам, если они обучены по стандартам ВОЗ. В крайнем случае маме поможет интернет: виртуальные консультации, проверенные сайты с текстами и видеоинформацией. В сети также можно найти контакты местной группы поддержки кормящих мам и консультантов по ГВ.
Зачем: правильное прикладывание очень важно для комфортного кормления, активного оттока молока, для профилактики трещин, нагрубания груди и снижения лактации.
4.Прикладывать новорождённого к груди по его требованию и по своим потребностям.
За день-другой беспрерывного общения мама начинает замечать сигналы малыша: причмокивание, верчение головой, призывные звуки. Кормить по требованию означает прикладывать ребёнка к груди в ответ на эти поисковые движения. Выработка молока зависит только от сосания/стимуляции груди — и ни от чего больше. Значит, чем чаще прикладывается ребёнок, тем активнее вырабатывается молоко. Если мама чувствует распирание в груди и ей некомфортно, она может приложить малыша, даже если он не просит грудь в этот момент. Несколько сосательных движений ребёнка облегчат неприятные ощущения в груди, и молоко не нужно будет подцеживать.
Зачем: кормление по требованию помогает наладить выработку молока в количествах, нужных ребёнку, и достаточной жирности, позволяет избежать застоев и нагрубаний груди, даёт ребёнку чувство спокойствия и защищённости, его организм лучше адаптируется к окружающему миру.
5.Научиться грамотно подцеживать и массировать грудь, если это необходимо.
Когда приходит молоко, примерно на 3–4-е сутки после родов, новорождённый иногда не справляется с его объёмами, быстро наедается, засыпает и не хочет сосать. А мама чувствует дискомфорт и тяжесть в груди. Облегчить состояние позволят массаж или подцеживание. Грамотная акушерка, врач или консультант помогут освоить навыки ручного сцеживания. Если соски не раздражены, то можно воспользоваться молокоотсосом. Сцеживать грудь необходимо только до момента облегчения: ушли напряжение, распирание, тяжесть — сцеживаться больше не нужно, даже если молоко ещё бежит. Оставшееся в груди молоко не причинит вреда, но поможет механизму лактации не вырабатывать излишков. Иногда достаточно помассировать грудь круговыми поглаживаниями от ареолы к основанию, а также вибрирующими движениями пальцев в течение 10 минут и приложить холодное полотенце минут на десять, чтобы снять напряжение и набухание.
Зачем: сцеживание до облегчения и массаж груди помогут справиться с избыточными приливами молока, избежать застоя молока, нагрубания груди, мастита, наладить лёгкий отток молока из груди.
6.Научиться игнорировать «вредные советы» отдельных представителей персонала и родственников.
Иногда мамам после родов приходится сталкиваться с «вредными советами» от некомпетентных людей, в том числе и от персонала роддома. Например, с такими:
«надо сцеживать грудь досуха»
Не надо. Чем больше молока из груди ушло — тем больше придёт. Если сцеживаться не до облегчения, а до «последней капли», можно заработать гиперлактацию и обречь себя на сцеживания до завершения грудного вскармливания. К тому же «последней капли» не бывает, грудь вырабатывает молоко постоянно.
«тебя нужно расцедить через боль, сама так не сможешь, будешь себя жалеть»
Гормон окситоцин медленно работает на фоне боли, он просто перестанет выталкивать молоко из груди. Чем больнее — тем сложнее сцедить. Грудь, наоборот, нужно расслабить, чтобы молоко легче бежало. Болезненное сцеживание неэффективно и травматично: усилится отёк груди, возникнет нагрубание, усилится застой молока, что может привести к маститу! Повреждения груди могут аукнуться в будущем хроническими заболеваниями. Никому не позволяйте причинять боль вашей груди и грубо с ней обращаться!
«у тебя сосков почти нет, используй накладки»
Ребёнок получает молоко, стимулируя языком грудь, а не сосок. Если соски сглаженной или втянутой формы — особенно важно получить помощь в правильном прикладывании малыша, и чем раньше, тем лучше. У накладок много недостатков, они подходят далеко не всем и могут использоваться только как временная мера.
«мой грудь с мылом перед каждым кормлением»
Да, этот устаревший совет ещё встречается. Грудь перед кормлением мыть не надо — ни с мылом, ни без. Ареола сама вырабатывает бактерицидную смазку. Смывая её, мы лишим грудь защиты и пересушим кожу, а если сосок уже раздражён, на нём могут появиться трещинки.
«пока молока нет, ребёнок голодный, докорми его смесью»
Новорождённый наедается молозивом, если прикладывать его по требованию. Желудок ребёнка ещё мал и не готов к большим объёмам питания, так же как и почки. Докорм смесью в первые дни вредит формированию нормальной кишечной микрофлоры, провоцирует ближайшие и отдалённые расстройства здоровья: от коликов до аллергий.
Это лишь краткое руководство. Но если все его пункты будут успешно выполнены, правильная и достаточная лактация, здоровая грудь и спокойствие за самочувствие малыша вам гарантированы. Будьте здоровы уже в роддоме!
источник
С проблемами лактостаза в первые дни после родов сталкиваются многие молодые мамы. Следует знать, что застой молока (а именно так переводится с латыни этот медицинский термин) — очень распространенное явление, которое ни в коем случае не должно стать поводом для паники. При помощи медицинского персонала роддома и при выполнении всех рекомендаций врача женщине удастся справиться с этой проблемой в довольно короткий срок и не допустить возникновения такого серьезного и неприятного осложнения, как мастит.
Дмитрий Симанов
Врач общей практики, ответственный секретарь Краснодарского краевого отделения Ассоциации врачей общей практики
Причиной лактостаза становится несоответствие между количеством вырабатываемого и количеством потребляемого младенцем молока. Вот основные предрасполагающие факторы возникновения этого состояния:
- узость млечных протоков и их извилистость при активной выработке молока железистой тканью (это наиболее частая причина лактостаза, особенно у первородящих);
- трещины соска, плоский сосок, неправильное прикладывание ребенка к груди, отказ от грудного вскармливания по другим причинам;
- воздействие на молочную железу внешних неблагоприятных физических факторов (травмы груди, сдавливание тесной одеждой, локальное переохлаждение молочных желез) и психических факторов (различные стрессовые ситуации).
Вследствие предрасполагающих факторов нарушается отток молока, которое застаивается в млечных протоках, закрывает просвет выводных протоков. Молоко, не найдя выхода, переполняет молочную железу, частично всасывается.
Частичное обратное всасывание молока служит причиной развития так называемой «молочной лихорадки» — повышения температуры тела до 39—40°С, ощущения жара, озноба. Переполнение молочной железы вызывает раздражение болевых рецепторов, что обусловливает боль и чувство тяжести в груди. Нарушается отток крови по венам из молочных желез, поэтому под кожей молочной железы проступают набухшие вены.
Прежде всего необходимо избавиться от всех устранимых причин лактостаза.
Бюстгальтер и вообще одежда молодой мамы должны быть подобранны по размеру, удобны, не стесняют движений.
Женщине нельзя переохлаждаться, по возможности следует избегать стрессов.
Огромное значение имеет правильная техника кормления грудью. Необходимо менять положение ребенка у груди во время кормления, чтобы при сосании подвергались давлению разные участки соска. После кормления сосок следует извлекать изо рта младенца. Если он его не отпускает, достаточно слегка зажать нос малыша, и он сам вытолкнет сосок. После кормления и сцеживания оставшегося молока нужно высушивать сосок, держа его открытым на воздухе 5 мин.
Кроме того, молодая мама обязательно должна соблюдать питьевой режим — не принимать избыточное количество жидкости, которое само по себе, особенно в период становления лактации (в первый месяц), увеличивает количество вырабатываемого молока. Для каждой женщины понятие нормы объема жидкости очень индивидуально. В среднем рекомендуется ограничить количество потребляемой жидкости до 800—1000 мл в сутки. Уменьшать количество потребляемой жидкости следует еще в роддоме, до начала активной лактации.
Следующим этапом борьбы с лактостазом будет воздействие непосредственно на молочные железы.
Марлевые салфетки смачивают маслом или спиртом (70%-ный спирт разводится водой 1:1, 96%-ный — 1:2) и накладывают на кожу молочной железы, покрывая всю ее поверхность. Следующий слой компресса делают из полиэтилена или целлофана; он не позволяет жидкости высыхать. Получившуюся повязку нужно хорошо закрепить бинтом или пеленкой. Компресс должен находиться на груди около 6—8 часов.
- Массаж молочных желез. Массаж следует проводить осторожно, поглаживающими движениями, лучше тыльной стороной ладони, в направлении от грудной клетки к соску. При массаже недопустимы иные приемы, кроме поглаживания. Ни в коем случае не следует пытаться разминать молочную железу! Массаж проводится чистыми руками.
- Частое прикладывание малыша к груди. Существует мнение, что в каждое кормление нужно давать ребенку только одну грудь. Есть и другая точка зрения, согласно которой кормить необходимо поочередно из обеих грудей, заканчивая кормление прикладыванием к той груди, которую дали малышу первой. Но несомненно одно: необходимо кормить ребенка по его первому требованию и позволять ему находиться у груди столько, сколько он захочет. Если застой молока значительный, ребенку может быть трудно брать и сосать грудь. В этом случае следует сцедить небольшую порцию молока, что снимет напряжение околососковой области и позволит вашему малышу без труда захватить сосок.
- Согревающие компрессы на грудь — с мазью Вишневского, вазелиновым и камфарным маслом, спиртовые. Они должны применяться после сцеживания.
- Горячий душ, как и компресс, рефлекторно уменьшает спазм млечных протоков и улучшает отток молока. Душ следует принимать перед каждым кормлением.
- При необходимости для устранения симптомов лактостаза применяются лекарственные препараты из группы спазмолитиков. Например, известная всем НО-ШПА. Однако не надо забывать, что прием любого лекарственного средства, особенно кормящей мамой, должен осуществляться только по рекомендации врача.
- Сцеживание — важный способ устранения лактостаза. Оно будет главным лечебным мероприятием, доступным в домашних условиях. Существуют различные модели молокоотсосов, предназначенных для облегчения этого процесса. Порой женщине самостоятельно довольно сложно сцедиться эффективно, поскольку сцеживание — это тяжелая и утомительная работа, требующая сосредоточенности и терпения. Итак, сначала следует тщательно вымыть руки с мылом. Затем— произвести массаж молочной железы. Сцеживание необходимо начинать с околососкового кружка. Очень осторожно, «доящими» движениями, нужно добиться появления струйки молока. При этом необходимо полностью использовать потенциал того места, в котором сцеживание начато. То есть менять положение пальцев сцеживающего можно лишь тогда, когда выделение молока в этой позиции полностью прекратиться.
Постепенно обойдя пальцами вокруг околососкового кружка, можно подняться выше. Сразу — не более чем на 2—3 см. Если под пальцами сцеживающий ощущает уплотнение, то ни в коем случае не следует это уплотнение пытаться размять, с силой выдавить молоко. Такая грубая манипуляция лишь приведет к травме млечных протоков. Подобное уплотнение, являющееся скоплением молока, указывает на то, что в нижележащих отделах молочной железы сцеживание было неэффективно. Так постепенно, шаг за шагом, необходимо полностью опорожнить каждую из молочных желез. Еще раз повторюсь— ни в коем случае нельзя применять грубую силу! Так можно травмировать нежную железистую ткань и «заработать» осложнения, которые потребуют врачебного вмешательства.
Для сцеживания можно использовать и молокоотсос.

На первой стадии мастита процессы молокообразования и молокоотдачи серьезно не нарушаются, хотя возникает боль в груди, а кожа над пораженным участком краснеет, становится горячей на ощупь. При этом контуры молочной железы сохранены. Повышается температура тела до 38,5—39,0°С и появляется озноб. Лечение в этот период заключается в применении спазмолитиков (НО-ШПА),витаминов и обеспечении адекватного оттока молока (сцеживание).
На второй стадии начинается общая интоксикация организма, состояние женщины резко ухудшается — микробы в очаге воспаления (в дольке одной из молочных желез) размножаются, выделяют свои токсины, которые воздействуют на весь организм. Молочная железа увеличивается, кожа над очагом поражения краснеет. Отмечаются головные боли, бессонница, озноб, слабость, повышение температуры до 39—40°С. В молочной железе прощупывается плотный болезненный участок (чаще всего — в верхней наружной части). В этой стадии женщине чаще всего назначают антибиотики.
Если не обратиться за медицинской помощью на второй стадии, то мастит быстро перейдет в самую тяжелую третью стадию — гнойную. Общее состояние кормящей мамы становится тяжелым, интоксикация организма усиливается. Наблюдаются бессонница, головные боли, потеря аппетита. Температура повышается до 38—40°С. Язык и губы сухие. Кожа над гнойником приобретает ярко-красный и даже синюшный оттенок, грудь становится «каменной». Сосок может быть втянут, подкожные вены расширены. Для уточнения диагноза всегда проводится микробиологическое исследование молока и ультразвуковое исследование желез. Скопившийся гной нужно немедленно удалить, а это означает оперативное вмешательство.
Мастит осложняет жизнь не только молодой маме, но и ребенку. Дело в том, что при заболевании маститом приходится решать вопрос о грудном вскармливании индивидуально, порой необходимо на время прекратить кормление грудью. Опасность кормления при мастите заключается в том, что в молоке присутствуют болезнетворные микроорганизмы, которые могут нарушить работу желудочно-кишечного тракта ребенка и спровоцировать нарушение микробной флоры его кишечника. В этом случае лечить придется не только маму, но и малыша.
Лечение мастита проводится с помощью антибиотиков, которые также могут отрицательно повлиять на младенца. Однако не всегда даже при лечении мамы антибактериальными препаратами возникает необходимость отказа от грудного вскармливания. Этот вопрос в каждой конкретной ситуации решает педиатр совместно с гинекологом.
Мы уверены, что при правильном выполнении приведенных рекомендаций проблема лактостаза потеряет для вас актуальность навсегда.
источник
Когда в семье появляется малыш, жизнь наполняется одновременно и радостями, и проблемами, одна из которых, застой молока у кормящей мамы.
Чаще всего сия неприятность настигает первородивших женщин, хотя и те, у кого на свет появился уже второй или третий малыш, от возникновения лактостаза не застрахованы.
В этой статье мы рассмотрим, как избежать застоя в молочных железах при грудном вскармливании, а также разберём, что делать, если проблема всё-таки возникла.
На медицинском языке застой молока у кормящей мамы называется лактостаз. В женской груди есть специальные доли где вырабатывается молоко, по протокам молоко поступает к соску, но, если по каким-то причинам происходит закупорка протоков молоко перестает продвигаться и застаивается это и есть лактостаз.
В результате развивается отек тканей, грудь отекает и в ней появляются болезненные уплотнения. Это состояние сопровождается высокой температурой и симптомами общей интоксикации.
При попадании микробов в расширенные протоки молоко свертывается, стенки протоков отекают, эпителий протоков повреждается все это увеличивает застой молока у кормящей мамы, развивается воспалительный процесс, который может привести к нагноению, это может привести к хирургическому вмешательству .
Обычно признаки застоя молока у кормящей мамы появляются утром. Возможно было пропущено ночное кормление, во время сна произошло сдавливание груди. Кормящая мама чувствует болезненность в области молочной железы. Появляется бугристость, а затем уплотнение, покраснение над уплотнением.
Присоединяются общие симптомы – вялость, слабость, головная боль, тошнота, отсутствие аппетита, повышение температуры тела. Все эти симптомы могут быть свойственны как лактостазу , так и маститу.
Мастит у кормящих женщин без лактостаза встречается крайне редко. Если женщина не принимает никаких мер по устранению застоя молока он переходит в стадию неинфекционного мастита, затем инфекционного.
Чаще всего лактостаз и мастит встречаются у первородящих женщин. Причиной мастита и застоя молока у кормящей мамы может стать неправильная гигиена, а также неправильный выбор бюстгальтера.
Бюстгальтер должен быть комфортным, из натуральных тканей, эластичным, без косточек. Не должен сдавливать грудь. Самая частая ошибка кормящих женщин — это выбор бюстгальтера не по размеру.
Женщины ориентируются на размер груди в период беременности, и полагают что такая же грудь останется во время кормления. У большинства женщин после родов грудь увеличивается на 2 размера.
Ночью и при дневном кормлении лежа рекомендуется снимать бюстгальтер. Главная функция бюстгальтера — это поддерживание груди, обращайте внимание на бретельки, они должны быть широкими, не должны «впиваться» в область плеч. Стирать бюстгальтер можно гипоаллергенным порошком для детского белья.
Если женщина ничего не предпринимает, застой молока чреват маститом. Более 80 случаев лактационного мастита происходит в послеродовой период.
После 72 часов с момента образования застоя молока у кормящей женщины начинает формироваться неинфекционный мастит. К 5 -7 суткам процесс приобретает инфекционный характер, к 10 суткам начинаются серьезные осложнения.
Возбудителем гнойного инфекционного мастита у кормящей женщины чаще всего является золотистый стафилококк. Путем проникновения инфекции служат трещины сосков в устье молочных протоков. Для развития инфекции необходимо наличие инфекции и лактостаза .
Лактостаз служит пусковым механизмом. Если застой молока у кормящей мамы не разрешается в течении 3-4 дней, то развивается мастит.
Вопрос спорный, одни специалисты утверждают, что кормление лучше прекратить и сцеживать молоко. Другие специалисты, которые придерживаются рекомендаций ВОЗ рекомендуют продолжать кормление, приводят аргументы что на здоровье детей серьезно это никак не отражается.
Встречаются единичные случаи возникновения аллергической реакции или дисбактериоза в кишечнике у ребенка. Кормление при мастите лучше проводить под контролем педиатра.
В настоящее время есть широкий спектр антибиотиков, которые допустимы при грудном вскармливанием . Восстановить лактацию всегда тяжелее чем не допустить остановки. При гнойном мастите нужно прекратить кормление ребенка.
При застое молока у кормящей мамы не только можно, но и нужно кормить ребенка как можно чаще и дольше.
В основном трещины сосков происходят из-за неправильного прикладывания к груди.
- Мама берет ребенка на руки, головка ребенка располагается в локтевом сгибе матери. Ребенок обращен к груди.
- Затем мама берет грудь в руку и большим пальцем надавливает на область ореолы таким образом, чтобы сосок смотрел в область носика ребенка.
- Соском проводит от носика к подбородку, в этот момент ребенок открывает ротик, и захватывает сосок.
- После того как ребенок начал сосать, мама проверяет насколько широко открыл ротик ребенок, как захватил грудь.
- Желательно что бы снизу, в области подбородка захват ореолы был больше чем сверху, губки вывернуты, не должно слышаться чмоканье (это говорит о том, что в процессе кормления попадает воздух).
- Если трещины уже появились нужно с ними бороться, можно смазывать своим молочком (оно стерильно) а также использовать специальные кремы.
Первое что вы должны сделать после того как обнаружили у себя застой молока – покормить ребенка. Если проблема осталась, отбросьте все дела и сконцентрируйтесь исключительно на сцеживании молока из больной груди.
Массажируйте больное место и постоянно сцеживайте молоко вручную либо молокоотсосом. Некоторые кормящие женщины при застое молока в груди привлекают в качестве молокоотсосов – мужей.
Кормление малыша по требованию снижает риск застоя молока у кормящей мамы. При появлении первых болезненных ощущениях прикладывайте малыша к груди как можно чаще. Разрешенные жаропонижающие средства во время лактации парацетамол и ибупрофен .
Мамы и бабушки часто советуют прикладывать к груди капустный лист, как не удивительно в рекомендациях ВОЗ упоминается (со ссылкой на 2 клинических исследования!) капустный лист, который помогает снять отечность уже после того как лактостаз прекратился. Но лист не лечит лактостаз или мастит, прикладывание капустного листа приносит облегчение.
Не рекомендуется обильное теплое, горячее питье, оно может вызвать прилив молока что в случае с лактостазом или маститом не совсем своевременно. Но, не рекомендуется ограничивать принятие жидкости что бы молоко не загустело. Придерживайтесь обычного питьевого режима по желанию.
Ни в коем случае при лактостазе или мастите нельзя делать спиртовые компрессы. Во первых потому что спирт нарушает выделение молока. Во-вторых, потому что спирт всасывается в молоко.
Кормящая мама должна понимать пока не уйдет застой молока никакое жаропонижающее и болеутоляющее средство не поможет. Глушить болевые ощущения только обезболивающими препаратами ни в коем случае нельзя.
Обычно кормящие мамы создают себе проблемы сами. В роддоме после кормления малыша они начинают судорожно цедить молоко, тем самым разрабатывая грудь для увеличения лактации. Ребенку это еще не нужно.
Организм кормящей матери — это саморегулирующая система. Прикладывайте ребенка по требованию, не совершайте лишних движений.
Грудное вскармливание — это не проблема, это естественный процесс. И чем меньше мы в него вмешиваемся, тем меньше проблем себе создаем. Кормите малыша с удовольствием!
Вот и все премудрости о такой неприятности периода вскармливания, как застой молока у кормящей мамы. Теперь вы знаете, как она называется, из-за чего возникает, какими ощущениями проявляется, как это лечится, а главное, как лактостаз не допустить. Желаем, чтобы вас эта проблема никогда не коснулась, здоровья вам и вашему ребёнку.
источник
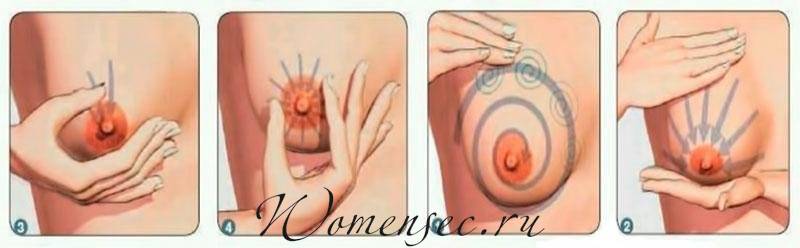
Как расцедить лактостаз (застой молока) руками. Массаж при лактостазе. Симптомы и лечение лактостаза у кормящей матери в домашних условиях (компрессы, массаж и другие полезные советы).

Надеюсь, моя история, поможет будущим молодым мамам.
После кс ребенка мне отдали только через сутки, я начала его очень активно прикладывать к груди когда он плакал. Первые сутки мне казалось, что он больше времени проводит у моей груди, чем вне ее. Пила много жидкости. Мои старания были не напрасны, молоко пришло очень быстро и в большом количестве. Новорожденный ребенок не готов был выпивать такое количество молока. Врачи в больнице смотрели грудь каждый день и говорили мне постоянно расцеживаться молокоотсосом. Его я сразу взяла с собой в роддом по совету подруг (электрический). После каждого кормления я старалась им сцеживать оставшееся молоко, но до конца все равно ни один молокоотсос расцедить не может, это я уже поняла потом. Еще на одном соске в роддоме появились трещины, хотя с первых дней мазала их кремом, видимо это просто неизбежно, соответственно другая грудь стала «любимой». Ее чаще давала, пока эта заживала и молока соответственно в ней стало больше вырабатываться.
Через неделю после выписки ночью получилось так, что ребенок поспал чуть подольше и «любимая» грудь превратилась в камень. Как только он проснулся я его сразу же приложила к груди, но после того как она стала мягкой, я нащупала большую шишку.
На утро поднялась температура до 39, пыталась ее сбить детским нурофеном, расцеживалась молокоотсосом, но температура держалась стойко. Я пыталась расцеживать грудь руками, надавливая на ареолу, но шишка не рассасывалась. На второй день было принято решение вызвать скорую, о чем сейчас жалею. Был выходной день, приехала дежурная бригада, сделали укол от температуры и сказали нужно ехать к хирургу. Я была в шоке. Хирург в больнице посмотрел, очень сильно надавил на грудь, брызнуло молоко и сказал езжайте домой расцеживайтесь, у вас лактостаз а не мастит. После этого я совсем престала понимать как правильно расцеживать грудь, одни говорят надо надавливать, разминать через боль, терпеть, другие — ни в коем случае не давить.
После больницы поехали с мужем к медсестре, которая расцеживает на дому. Она это делала совершенно не больно, детским кремом, круговыми движениями по направлению к соску, поочередно то одну грудь, то другую. Температура спала, шишка стала поменьше, но все же осталась. Я приезжала к ней еще три раза, давала эту грудь ребенку, состояние заметно улучшилось, но все равно не до конца.
Поехала еще к одному знакомому врачу, она мне сказала, не слушай никого, кто говорит что грудь нужно мять или сильно надавливать, встаешь в ванной под теплый душ, направляешь струю на шишку и надавливая на ореолу чуть внутрь сцеживаешься! Через несколько дней шишечка совсем прошла.
Застой возникает, когда в какой-то части груди нарушается движение молока. Образуется молочная пробка, которая перекрывает выход новообразовавшемуся молоку, на месте этой пробки возникает отек ткани молочной железы, который дает о себе знать сначала уплотнением, а потом – болезненностью, покраснением и подъемом температуры.
- кормление в одном и том же положение, одной и той же грудью;
- сцеживания после каждого кормления (когда нет застоев сцеживаться только если чувствуете излишнее переполнение до состояния легкости, т.е. не до конца) ;
- недостаточное употребление воды, особенно летом;
- переохлаждение;
- неподходящее сдавливающее грудь белье;
- чрезмерная физическая нагрузка на руки;
- недосыпание и общая усталость;
- даже погодные измения могут послужить причиной.
Если появились комки, начала болеть грудь и температура.
1. Делаем массаж. Левой рукой поддерживаем грудь, на правую выдавливаем детский крем или масло и скользящими круговыми движениями (легкими, не нажимая!) массируем грудь по направлению к соску, как бы выгоняем молоко. Вся фишка в креме! У меня от такого массажа сами струи льются. Поочередно массируем то правую, то левую грудь. Больную лучше расцеживать полностью, здоровую до ощущения легкости.
2. Встаем под теплый душ (не горячий!), направляем воду на область с шишкой и надавливая на ареолу чуть внутрь сцеживаем молоко. Сцеживаем больную грудь пока она не станет совсем мягкой как «тряпочка».
3. Из народного: очень хорошо помогает рассасывать шишки капустный лист. Предварительно его нужно немного отбить и заморозить, чтобы был мягкий и легко отдавал сок. Прикладываем его после того, как полностью сцедили больную грудь. Оставляем до того момента когда он станет сухим, т.е. отдаст весь сок. Подруга на днях спасалась медовой лепешкой, прикладывала на ночь несколько дней подряд.
4. Если есть возможность стоит обратиться к опытному консультанту по грудному вскармливанию, который поможет расцедить грудь и не терять время.
5. Ни в коем случае не греть уплотнение. И не мять . Можно сделать еще хуже и лактостаз превратится в мастит!
6. Обязательно кормить ребенка больной грудью, лучше чем он никто не расцедит. Можно попробовать поменять позу кормления, чтобы подбородок ребенка указывал на место шишки т. е. если застой ближе к подмышечной впадине кормить в положение «из-под руки».
Сейчас лактация у меня установилась, ребенок спит то 3 часа, то 5 ночью, грудь становится переполненной и жесткой, но комков не образуется, он полностью все выпивает и я совсем не сцеживаюсь. Контролирую объем молока выпиваемой жидкостью.
Что касается лактостаза, через это проходит чуть ли не каждая кормящая мама, избежать этого можно только ручным расцеживанием груди до состояния легкости в первые недели! и не допускать переполнения, т.е. если чувствуете, что грудь уже начала каменеть а кормить еще не скоро, можно немного сцедиться. Но тоже нужно понимать, что количество молока вырабатывается по требованию, чем больше спрос, тем больше предложение. Если привыкнуть постоянно сцеживать, потом придется делать это всегда.
источник
Когда отсутствует опыт в кормлении грудью, то большинство кормящих мам сталкивается со сложностями в его организации. Неприятности возникают сразу с приходом молока, обычно через 2–3 дня после родов. Как предупредить эти нежелательные явления, а при возникновении быстро с ними справиться?
Многие мамы знакомы с таким явлением после родов, как лактостаз. Это застой молока в груди, доставляющий болезненные ощущения и затрудняющий процесс опорожнения груди новорожденным. Симптомы лактостаза — «каменная» разбухшая грудь с прощупывающимися уплотнениями в виде комков, чувство распирания, болезненность. При попытках сцеживания больной груди молочные струйки текут неравномерно, из каких-то протоков молоко течет по капле или совсем отсутствует.
Если не принимать никаких мер, то буквально через сутки подымается температура тела, грудь краснеет и к ней больно даже прикоснуться. Лактостаз не считается самостоятельным заболеванием, но его следствием может стать мастит — воспаление тканей грудной железы. При лечении мастита применяется антибактериальная терапия, а в запущенных случаях хирургическое вмешательство, что ставит под угрозу сам процесс грудного вскармливания.
Возникновение ситуации закупорки проток застоявшимся молоком наиболее вероятно в первый месяц после родов.
Такое может случиться из-за редкого прикладывания ребенка, разлучения матери и новорожденного по различным причинам, слабости и неопытности малыша в сосании.
В первые недели после родов и на 2–5 день, когда грудное молоко сменяет молозиво, переполненность грудной железы и застой возникают из-за сильного прилива молока, неслаженности ритма кормлений, несоответствия объемов вырабатывающегося молока потребностям ребенка.
С течением времени процесс грудного вскармливания подстраивается под индивидуальные запросы малыша, но до этого момента, чтобы разработать переполненную грудь и не допустить явлений лактостаза, потребуется своевременно расцеживаться.
Обратите внимание: не сцеживаться до полного опустошения, а именно расцеживаться для устранения образовавшихся уплотнений.
В противном случае приливы станут еще сильнее, и кормящая мать попадет в порочный круг бесконечных сцеживаний и излишней выработки молока.
Очень часто молодые мамы совершают ошибки в налаживании лактации, что приводит к застою молока. Самые распространенные из них, это:
1. Кормление по режиму. В первый день после родов объем желудка у новорожденного равен всего 7 мл, через 2–3 дня он достигает 22–27 мл. Грудное молоко усваивается намного быстрее искусственных смесей, отсюда и норма, разработанная для искусственного вскармливания — кормить через 3 часа. Редкие прикладывания по расписанию каждые 2,5–3 часа не подходят малышу на естественном вскармливании. Молоко скапливается и застаивается, грудные железы хуже опорожняются. Частые прикладывания, ночные кормления решают эти проблемы и способствуют становлению лактации. Отсутствие ночных кормлений приводит к переполненности грудных желез молоком к утру.
Кормить новорожденного нужно по требованию. В первые дни после родов промежуток между кормлениями может составлять всего лишь 20–30 минут с несколькими перерывами на 1,5–2 часовой сон. Некоторое время после рождения крохи для себя и остальных членов семьи «жить некогда». Со временем, по мере роста желудка и установлением внутреннего механизма биологических часов промежуток будет увеличиваться, а выработка молока более гибко подстраиваться к тандему мать — ребенок. Происходит такое упорядочение обычно в первые три месяца жизни малыша.
2. Выдавливание «ямочки» пальцем в груди, для того, чтобы ребенок «не задохнулся», ее захват двумя пальцами в виде «ножниц» приводят к пережатию и передавливанию молочных проток. Если необходимо придержать и направить грудь, то делать это нужно, поддев ее снизу всей ладонью и уложив большой палец руки сбоку.
3. Отсутствие контроля за правильным, глубоким захватом.
Грудь вкладывают в рот ребенку, дождавшись, когда он откроет его максимально широко.
При этом сосок должен быть захвачен весь, со всей, или почти всей, ареолой. Нижняя губка у малыша должна быть вывернута, между губой и грудью просунут язычок, движущийся при сосании волнообразно. Несоблюдение правильного захвата приводит к неэффективному опорожнению, микротравмам и трещинам сосков.
4. Допаивание водой, докорм смесью, использование пустышки в первые 1–3 месяца после родов. При допаивании, докорме и использовании пустышки у неопытного ребенка «путаются» соски, меняется манера сосания. Что опять же, ведет к нарушению естественных механизмов выработки молока, плохому опорожнению грудных желез и травмам сосков.
5. Сцеживание после кормления. Сцеживая грудь после кормления до полного опустошения, вы сигнализируете организму о том, что молока недостаточно, и объем его выработки увеличивается. Запускается гиперлактация, как следствие — застои.
6. Кормление в одном положении. Если постоянно кормить ребенка сидя и держа на руках, то отток молока из подмышечной доли груди происходит хуже всего. Поэтому в течение дня желательно менять позы для кормления, не ограничиваясь одной.
7. Ношение тесного белья, сон на животе в период отладки лактации передавливает молочные протоки. Снова застой!
Если вы почувствовали болезненность и уплотнение груди, а после кормления она не становится мягче, то в первую очередь смените положение, в котором кормите. При этом подбородок малыша должен указывать на ту часть груди, где получился застой. С лактостазом в середине грудной железы ребенок лучше справится, если мама лежит на боку, но кормит не той грудью, которая снизу, а той, что сверху. Уплотнение со стороны подмышечной впадины — прикладывать нужно в положении ребенок из-под руки. Переполнена нижняя часть — ребенок лучше высосет молоко в положении сидя на коленях мамы, лицом к груди. С закупоркой в верхней части поможет справиться положение, когда ребенок лежит на спинке ногами от мамы, а сама мама кормит, склонившись сверху над ним.
Для восстановления оттока молока кормить нужно часто и небольшими порциями.
В случае, когда ребенок не в состоянии справиться с переполненностью груди, требуется ее расцедить. Если нет температуры, выполняется это в такой последовательности:
источник