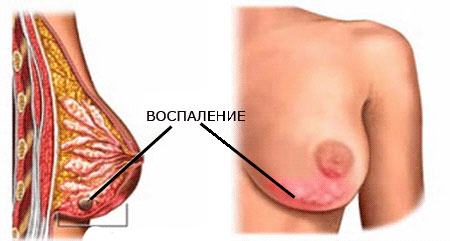
Что это такое? Заболевание мастит – это воспаление молочных желез, вследствие которого у кормящей матери нарушается лактация и развивается воспалительный процесс, являющийся первопричиной.
Наиболее подвержены болезни женщины после первых родов в период 2-3 месяцев, а также во время отучения ребенка от груди. В последнем случае это связано с отсутствием информации у женщин, как предупреждать лактостаз.
Мастит вызывает бактериальная инфекция, попадающая внутрь груди сквозь микротрещинки в соске или вследствие застойных процессов в железе.
Причины мастита у кормящей матери
Причины лактационного мастита у кормящих матерей можно разделить на инфекционные и неинфекционные. Первый тип вызван механическмх заражением молочной железы такими бактериями, как стафилококк, стрептококк, гонококк, пневмококк и энтеробактерии, которые способны проникнуть в лимфатические сосуды.
В редких случаях мастит вызывают бактерии, которые попадают внутрь организма не через трещины в сосках, а с током крови из носа и рта. Поэтому причинами могут стать заболевания: тонзиллит, пульпит, синусит, а катализатором появления неприятных симптомов является послеродовой иммунодефицит. С подобного рода недомоганиями необходимо начинать бороться сразу, чтобы не доводить до воспалений в молочных железах.
Неинфекционные факторы мастита связаны с нарушением микроциркуляторных процессов в молочной железе. Обычно это происходит на фоне тромбозов, развивающихся в послеродовом периоде. Данные причины по частоте встречаемости значительно уступают инфекционному фактору.
Быстрый переход по странице
Факторы риска – это не непосредственные причины мастита, а те способствующие условия, которые приводят к развитию воспалительного процесса. К ним относятся:
- Грудная молочница;
- Недостаточный уровень гигиены молочных желез;
- Переохлаждение, продувание груди;
- Наличие у кормящей мамы сахарного диабета, ожирения, дисфункции почек;
- Неправильное питание после родов.
Однако главный фактор – это застой молока (лактостаз), которое является хорошей средой для питания патогенных бактерий. В итоге начинается их бесконтрольное размножение и на этом фоне развивается воспалительная реакция, являющаяся маститом.
Если не устранить подобные факторы риска, то и к ребенок может заразиться. Поэтому вдвойне опасен мастит у кормящей матери. Симптомы и лечение схожи с общей интоксикацией организма, но доставляют гораздо больше не удобств из-за невозможности кормить ребенка грудным молоком.
Симптомы серозного лактационного мастита женщины часто путают с лактостазом – заболеванием, характеризущимся застоем молока в груди. Однако, застой – это только первый признак мастита. Симптомы обоих болезней схожи, разница присутствует только в характере повышения температуры тела.
При лактостазе термометр у разных молочных желез покажет разную температуру (если воспаление в правой груди, температура в подмышечной впадине рядом будет на 1-2 градуса выше, чем в левой). Однако наиболее достоверно для определения мастита измерять температуру в локтевом сгибе.
Разница заметна в показателях анализа крови: скорость оседания эритроцитов (на карточке «СОЭ») и количество лейкоцитов в крови возрастают. Если после сцеживания температура тела не снижается, то можно с уверенностью говорить о том, что у женщины именно серозный мастит.
Вторая стадия мастита – инфильтративная, переход к ней наблюдается на 1-2-е сутки после повышения температуры. На ощупь в молочной железе ощущаются горячие твердые уплотнения, пальпация которых очень болезненна. Локальные уплотнения могут быть единичными или множественными, размером до 3 см.
Реакция организма на такие новообразования воспалительного характера выражается интоксикацией: болью в височной области головы, слабостью, тяжестью в мышцах, возможна тошнота. В анализе крови будет видно значительное увеличение количества лейкоцитов.
Наиболее тяжело женщины переносят гнойный мастит. Заболевание необходимо обязательно остановить, чтобы не допустить его перерастания в абсцесс, когда в молочной железе формируется заполненная гноем полость, отграниченная капсулой от других тканей.
Признаки гнойного мастита у кормящей матери:
- Появление и нарастание отечности в молочной железе;
- Покраснение кожи над уплотнениями;
- Усиление бесконтактных болевых ощущений в воспаленной груди;
- Сильная слабость, апатия, отсутствие аппетита;
- Симптомы общей интоксикации организма: тошнота, рвота;
- Повышение температуры до 40 градусов, озноб.
Температурные показатели нестабильны, возможны резкие скачки. Изначальное повышение до 39.5-40 градусов через несколько часов сменяется падением показателя на 2-3 градуса, сопровождающееся обильным потоотделением. Нормализация температуры кратковременная, поэтому уже через несколько часов стоит ожидать повторного скачка.
Объясняется это тем, что в молочной железе происходит размножение микроорганизмов. Неравномерность биологических процессов провоцирует разный уровень интоксикации организма. Этот фактор, а также борьба с чужеродными бактериями формируют нестабильный температурный режим.
Лечение мастита у кормящей мамы должно проходить под чутким наблюдением врача. Если возможности находиться под медицинским контролем нет, новоиспеченная мать должна хотя бы оповестить об этом гинеколога, у которого наблюдается.
Если женщина обращается за медицинской помощью на ранних этапах лактационного мастита, и воспалительный процесс визуально еще не заметен, ей назначается классический анализ крови. Если заболевание подтверждается, показатели СОЭ и уровень лейкоцитов будут значительно выше нормы.
Диагностика необходима обязательно, поскольку мастит предполагает прием антибиотиков, что сказывается на состоянии ребенка. Без разрешения врача антибактериальные препараты кормящим мамам применять категорически запрещено.
Для лечения мастита специалист выберет наименее агрессивные антибиотики, которые легко проникают сквозь ткани молочной железы. Индивидуальный подбор лекарства позволяет препарату концентрироваться только в необходимом месте.
Таблетки назначаются редко, зачастую предпочтение врачи отдают инъекционному способу попадания препарата в организм, а только после улучшения состояния пациентки можно перейти на прием таблетированных препаратов. Иммунитет женщины после родов и так очень уязвим, поэтому следует дифференцированно подходить к выбору лекарственного препарата. Да и действие лекарства, принятого перорально начинается гораздо позже.
Уколы могут быть назначены как в мышечную ткань, так и непосредственно в кровь, в зависимости от стадии мастита. Лечение мастита антибактериальными препаратами занимает не менее 5 дней, но не может длиться одним и тем же средством более 10 суток.
Сцеживание и гормональные препараты
Важный фактор в борьбе с лактационным маститом – опорожнение груди. Сцеживать молоко необходимо с той же частотой, с которой выполняется кормление: каждые 3-4 часа.
Это делается для того, чтоб не нарушать приток молока после выздоровления. Врачи рекомендуют принимать окситоцин, чтобы молоко успешно отходило. Это вещество приводит к сокращению гладкомышечных клеток, которые окружают млечные протоки.
Еще одна рекомендация – прием гормональных препаратов, которые уменьшают продуцирование молока. На этот счет мнения специалистов не сходятся. Одни советуют отказаться от снижения продуцирования молока, полагаясь на то, что это нарушает баланс в организме матери и в дальнейшем приведет к отсутствию лактации.
Другие врачи рекомендуют обойтись без гормональных препаратов, а препятствовать выделению молока естественным путем – перетягиванием молочных желез. Третьи врачи назначают парлодел в ситуациях, когда у женщины гнойная стадия заболевания, которая может трансформироваться в абсцедирующую.
Однако в настоящее время все больше специалистов считают, что лучше сцеживать грудь в период острого воспаления. Это поможет после выздоровления вернуться к лактации.
Абсцессы и многоочаговый гнойный мастит в лечении зачастую нуждаются в хирургическом вмешательстве. Если вовремя не сделать операцию, у пациентки может начаться заражение крови. Гинекологи относятся к кормящим мамам с должным вниманием, поэтому операция производится только по строгим показаниям.
Если состояние женщины позволяет не делать надрез, гнойник можно убрать с помощью дренирования – эта процедура щадяще относится к функции вскармливания, вернуться к нему можно будет на несколько дней раньше. Если хирургическое вмешательство в молочную железу все-таки необходимо, врач выберет место как можно дальше от соска, поскольку нежные ткани будут заживать не менее 2 недель.
Если у кормящей мамы уже не в первый раз возникает мастит, лечение в домашних условиях также позволительно. Допустима терапия дома, если женщина определила уплотнения в груди до стадии выраженного повышения температуры.
Некоторые опытные мамочки советуют не обращаться к врачу, так как воспаление может само пройти через 2-3 дня, но такое мнение крайне ошибочно. Вне зависимости от того, будет происходить лечение в больнице или в домашних условиях, предпринимать меры необходимо сразу же.
Народные методы лечения мастита в домашних условиях — помните, они не заменяют обращения к врачу и могут использоваться как дополнительные.
1. Компресс из соли.
Пропорция раствора: 1 ст. л. морской соли на 1 стакан воды. Жидкость необходимо предварительно разогреть до горячей температуры – 45-50 градусов, размешать в ней соль и смочить раствором натуральную ткань.
Соль раздражает соски, поэтому в ткани эти места лучше вырезать или прикрыть широким пластырем. Держать компресс необходимо до его полного остывания. Процедура проводится 2-3 раза в день.
2. Обертывание капустным листом.
Капуста имеет свойство «оттягивать» воспаление, поэтому женщины успешно используют ее при мастите. Капустный лист большого размера необходимо побить кухонным молоточком или надрезать ножом, чтобы выделился сок. Влажной стороной лист необходимо приложить к груди и примотать бинтом.
Затягивать бинт не надо, чтобы не препятствовать кровотоку и передавливанию молочных протоков. Компресс оставить на всю ночь.
3. Спиртовые протирания.
На совсем ранних стадиях лактационного мастита помогает спирт. Протирать грудь необходимо в течение 1-2 минут за четверть часа до кормления.
Избегайте попадания спирта на соски, так как это агрессивное вещество, и оно вызовет раздражения на нежной ткани.
Во время лечения ни в коем случае не совершайте следующих действий:
- Нельзя греть грудь, поскольку температура выше 36 градусов является катализатором развития гнойного воспаления;
- Нельзя принимать антибактериальные препараты без разрешения гинеколога;
- На ранних стадиях мастита (иногда и на поздних) нельзя пить средства, угнетающие продуцирование молока.

Если мастит развивается — у женщины появятся сильные боли при попытке кормления. Обезболивающие препараты могут спасти ситуацию, но лучше дать организму отдых – возможно, боли ослабнут от домашнего лечения и скоро ребенок снова сможет питаться материнским молоком напрямую.
- В любом случае, чем лучше отток молока, тем быстрее наступит выздоровление.
Кормящей маме обезопасить себя от мастита можно соблюдая всего 3 простых правила:
- Поочередно прикладывать ребенка к каждой груди во время каждого кормления;
- Готовить соски к кормлению и правильно прикладывать ребенка к молочной железе, чтобы избежать трещин;
- Соблюдать гигиену груди и следить за ее состоянием.
Здравствуйте. У меня такой вопрос. Я кормящей маме. Ребенку 2 недели. Температура поднялась 38С. Обнаружила уплотнения в груди, но ребенок раскопал. А температура осталась. Что делать? Спасибо
Здравствуйте.
Что значит «раскопал», размял что ли? Раз температура «осталась», то видимо, уплотнений уже нет? кто выставил диагноз мастит? Есть ли выделения из соска?
Тут гадание может кончиться печально, нужно больше информации и понятным языком. с самого начала проблемы.
к какому врачу обратиться или вызвать скорую?сегодня вечером поднялась температура 39 градусов.днём были жалобы на боль в груди и на головную боль у кормящей мамы.я-бабушка младенца.
Здравствуйте, ребенку 8 месяцев кормлю грудью, Еще с роддома есть маленький узелок в левой груди(ни как не беспокоил) . Дня 4 назад узелок увеличился в объеме, болит и покраснения на коже, кормлю м трудом через боль, состояние только ухудшается и краснота тоже. Врач сказал делать холодный компресс соды 3 дня, но чувствую что становится только хуже . Как можно себе помочь в домашних условиях?
Нельзя недооценивать возможность развития тяжёлого мастита и появления деструктивного очага внутри тканей молочной железы. У вас есть все признаки воспаления — это местное повышение температуры, это боль, это покраснение, и нарушение функции. Никакой компресс из соды не может заменить срочной медицинской помощи. В первую очередь вам нужно срочно показаться гинекологу своей женской консультации и к хирургу.
При любой форме мастита возможно развитие патологического лактостаза, или остановки выведения молока. После этого возможно бурное продолжение — появление высокой температуры тела, и увеличение регионарных подмышечных лимфатических узлов. Встречаются не только диффузные формы, но также абсцедирующий и флегмонозный мастит, а крайне тяжело протекает так называемый гангренозная форма воспаления с распадом тканей железы и высокой интоксикацией, которая есть прямая угроза жизни. Нужно помнить, что мастит часто протекает вяло, и создает иллюзию «мнимого благополучия».
Вам необходимо срочно:
• сдать общий анализ крови, в котором возможно, подтверждением воспаления молочной железы будет сдвиг лейкоцитарной формулы влево, лейкоцитоз и нарастание СОЭ;
• обязательно необходимо взять на бактериологический анализ молоко, как со здоровой, так и с поражённой груди. По результатам исследования будет оценена бактериальная обсемененность молока, а также определение чувствительности выделенной патогенной флоры к антибиотикам;
• наконец, обязательно необходимо провести ультразвуковое исследование молочной железы.
Очень важно помнить, что в период заболевания маститом независимо от клинической формы при подтверждении этого диагноза вскармливание ребенка не только больной, но и здоровой грудью запрещено. Он переводится на искусственное вскармливание. Возможность возобновить грудное кормление можно только после излечения мастита, и решается лечащим врачом на основании результатов бактериологического исследования молока. Лечиться нужно срочно серьёзно, основа – это антибактериальная терапия. В некоторых случаях даже применяются средства для подавления или торможения лактации (Каберголин, Парлодел). В случае, если с лечением и диагностикой будет затянуто, то при нагноении единственным выходом будет хирургическое лечение с широким вскрытием гнойного очага, его дренированием, и удалением пораженных тканей.
В заключение ещё раз хочется обратить Ваше внимание на необходимость срочного визита к гинекологу и хирургу, срочную диагностику, а лечиться содой вы всегда сможете после выполнения всех необходимых врачебных предписаний и улучшения состояния.
Добрый ночи, я мама 9-им месячного ребёнка, вчера вечером продула грудь левую, из за постоянной работы кондиционеров. Поднялась температура 38-39. Появился болючий комок, уплотнение в верхней части груди. Температуры сбили, а комок остался, при пальпации немного болит. Сегодня все нормально, а вот комок есть. Мастит или лактостаз? Как убрать этот камок?
Лактостаз — это состояние, которое может быть как первичным, так и вторичным. Мастит может быть причиной лактостаза, но лактостаз тоже может являться причиной мастита. Но никакой первичный лактостаз не будет проявляться при температуре 39 градусов, так остро и на фоне болезненности. Поэтому есть все основания для того, чтобы опасаться очаговой формы мастита. У вас существуют два признака, говорящих о возникновении воспаления — это боль, температура, есть причина, или фактор риска – это переохлаждение, и осталось выяснить, нет ли нарушения функции лактации.
Но необходимо вам показаться к маммологу, к хирургу. Если это мастит, не исключено инфицирование грудного молока и заражение ребёнка. Вам нужно срочно подтвердить, или опровергнуть диагноз мастита, ведь до его исключения кормить ребенка даже из здоровой груди запрещено!
Нужно срочно провести УЗИ молочной железы и показаться маммологу, хирургу, осмотреть регионарные подмышечные лимфоузлы. Для подтверждения диагноза необходимо сделать общий анализ крови, взять анализ молока на бактериологическое исследование как из пораженной, так и со здоровой груди. В настоящее время очень часто встречается вялотекущая форма мастита, который способствует формированию очагов хронической инфекции, и усыпляет внимание, поскольку самостоятельный бесконтрольный прием антибиотиков позволяет перевести заболевание в хроническую стадию. Но такой очаг всегда может обостриться, и это – «мина замедленного действия», что может быть чревато самыми тяжелыми последствиями, как для матери, так и для ребёнка.
источник
Гнойный мастит – неспецифическое воспалительное заболевание, которое поражает интерстициальную (соединительную) ткань и молочные протоки. Инфекционные процессы в груди вызывают гноеродные микробы, а неинфекционные – травмы и гормональный дисбаланс. В 80% случаев патологию диагностируют у первородящих женщин, но она также встречается у бездетных пациенток, девочек-подростков, новорожденных и мужчин. Запущенный мастит опасен для жизни, поэтому заболевание необходимо своевременно лечить.
Врачи выделяют две основные формы патологии:
- лактационная – возникает в период грудного вскармливания;
- нелактационная (фиброзно-кистозная) – не связана с грудным вскармливанием, возникает у женщин и мужчин.
Лактационный мастит, возникший в первые 2–3 дня после родов, называют эпидемическим. Эндемический мастит диагностируют спустя 2–3 недели после выписки из роддома.
Мастит также бывает острым и хроническим. Острая форма возникает сразу после заражения гноеродными микробами и делится на пять стадий:
- серозную – в тканях молочных желез повышается концентрация лейкоцитов, и накапливается серозная жидкость;
- инфильтративную – в груди образуются маленькие капсулы, заполненные гнойной жидкостью;
- абсцедирующую – в молочной железе образуются множественные кисты с гнойным содержимым, которые могут сливаться в один большой абсцесс;
- флегмонозную – воспаление распространяется на окружающие ткани;
- гангренозную – происходит отмирание подкожной клетчатки, кожи, железистой и соединительной ткани, в сосудах образуются тромбы, и нарушается кровообращение, запускается некроз.
Хронический инфильтративный мастит может быть результатом неправильного лечения острой формы заболевания. В молочной железе образуется плотная подвижная киста, заполненная гнойным содержимым, которая периодически воспаляется и вызывает дискомфортные ощущения.
Заболевание также делят на виды в зависимости от локализации:
- подкожный – гнойник расположен в подкожной клетчатке;
- галактофорит – образование закупоривает молочный проток;
- субареолярный – киста находится за соском;
- интрамаммарный – обширный абсцесс, захватывающий паренхиму или соединительную ткань;
- ретромаммарный – воспаление распространяется на ткани за молочными железами;
- тотальный – некроз груди и окружающих ее тканей.
Абсцессы также бывают поверхностными и глубокими. Первые склонны прорываться наружу, а содержимое вторых расплавляет грудные фасции и распространяется на плевре. Обе формы гнойного мастита сопровождаются регионарным лимфаденитом.
В зависимости от причины возникновения, мастит бывает инфекционным и неинфекционным. Инфекционное заболевание провоцируют гноеродные микробы:
- золотистый стафилококк;
- стрептококк;
- грибы типа Candida;
- синегнойная палочка;
- стафилококк и кишечная палочка;
- протей.
Бактерии проникают в ткани молочной железы через трещины и раны на сосках, которые образуются из-за неправильного кормления и сцеживания, тесного белья и отсутствия ухода за ареолами. Благоприятные условия для размножения микробов создает лактостаз – закупорка молочных протоков и застой грудного молока.
Инфекция может проникать в молочные железы и через кровь, если у женщины хронический тонзиллит, пиелонефрит и другие воспалительные заболевания внутренних органов. Риск мастита повышается при ослаблении иммунитета из-за тяжелых родов и послеродовых осложнений.
Неинфекционное заболевание возникает из-за гормонального дисбаланса, механических травм молочных желез, сахарного диабета, нарушенного обмена веществ и резкой смены климатических поясов.
Первичные признаки у лактационного, нелактационного и хронического инфильтративного мастита одинаковые:
- нагрубание и отек груди;
- сильные боли в молочных железах;
- резкое повышение температуры тела до 39–40 градусов;
- головные боли;
- жар, чередующийся с ознобом;
- сильная слабость.
Несмотря на похожие симптомы, все три формы мастита имеют свои клинические особенности.
Заболевание лактационного типа всегда связанно с грудным вскармливанием. Воспалительный процесс в молочных железах начинается на 3–4 неделе после выписки из родильного отделения и протекает в тяжелой форме со слабовыраженными симптомами.
В груди образуется одна или несколько мелких кист, заполненных гноем. Иногда изменяется структура соединительной ткани, окружающей новообразование. Внутри нее появляются небольшие капсулы, похожие на зерна пшеницы или гороха.
Грудь на начальной стадии практически не увеличивается, ее контур остается четким и правильным. Женщина жалуется только на болезненность молочных желез и повышение температуры. Заболевание резко прогрессирует после прекращения кормления и сцеживания: кожа краснеет, грудь отекает и деформируется. Пациентка жалуется на бессонницу, головные боли, потерю аппетита и общую слабость.
Нелактационный мастит часто возникает на фоне фиброзно-кистозной мастопатии, фиброаденомы, а также гормонального дисбаланса, вызванного климаксом и переходным возрастом.
У пациенток с нелактационным маститом резко повышается температура, возникают головные боли, слабость, тошнота, бессонница и озноб. Инфицированная молочная железа отекает и становится более упругой на ощупь, кожа краснеет, и появляется нездоровый блеск. Внутри груди образуется болезненная киста, а в подмышечных впадинах увеличиваются лимфоузлы.
У пациенток с хроническим маститом температура тела не поднимается выше 37,5 градусов, а в крови обнаруживают незначительное повышение лейкоцитов. Грудь обычного размера, без отеков и деформации. Кожа нормального цвета или есть легкое покраснение.
Внутри молочной железы прощупывается малоболезненное уплотнение. Новообразование подвижное и плотное. Грудь болит только при лактации и грудном вскармливании. В подмышечной впадине могут увеличиться узлы.
Грудь при гнойном мастите отекшая и болезненная. Кожа блестящая, покрытая расплывчатыми красными пятнами. Соски растягиваются и становятся плоскими, а иногда будто «западают» внутрь молочной железы.
У кормящих женщин нарушается лактация. Молоко становится густым и творожистым, в нем появляются белые хлопья и мелкие гранулы из свернувшегося белка. Ребенку становится трудно сосать грудь, поэтому он капризничает и отказывается брать сосок.
Начальную стадию гнойного мастита можно лечить консервативными и народными методами. Запущенные инфильтративные и абсцедирующие формы требуют хирургического вмешательства.
Пациенткам с серозным лактационным маститом рекомендуют:
- ограничить физическую активность и соблюдать постельный режим;
- сцеживать молоко каждые 3 часа;
- принимать слабительные препараты на основе натрия сульфата для дегидратации организма и подавления лактации;
- дважды в день вводить внутримышечно спазмолитики: но-шпу, питуитрин, раствор папаверина гидрохлорида в сочетании с окситоцином;
- принимать антибактериальные препараты.
Пациенткам с первыми симптомами мастита назначают антибактериальные средства широкого спектра действия и посев молока на бактерии. После получения анализов врач подбирает препараты с учетом чувствительности микрофлоры. Антибактериальные средства могут дополнить антигистаминными для снятия отеков. Препараты лучше всего вводить внутримышечно или внутривенно.
К консервативным методам лечения мастита относится ранняя рентгенотерапия и электрофорез новокаина или этилового спирта. УЗ-воздействие, облучение лампой соллюкс, аппликации с озокеритом и другие тепловые физиотерапевтические процедуры назначают после нормализации температуры тела и уменьшения отека груди.
На ранних стадиях гнойного мастита к молочной железе прикладывают пузырь со льдом, завернутый в тканевый мешочек. Холод подавляет лактацию, снимает спазмы в молочных протоках и уменьшает дискомфортные ощущения. Лечение льдом рекомендовано в первые 4–5 дней острого мастита.
Домашние средства от мастита можно применять только после консультации с врачом. К самым популярным методам относится:
- Травяной чай из мелиссы, чабреца и ромашки. Настои принимают внутрь для укрепления иммунитета и уменьшения воспаления.
- Медовые растирания. Разбавленный мед обладает антисептическими свойствами и заживляет трещины на сосках.
- Капустные компрессы. Капустные листья вытягивают воду и снимают отеки, обезболивают и помогают при сильном жаре.
Растирания и компрессы применяют только в холодном виде. Тепло усиливает размножение бактерий и может спровоцировать обострение мастита.
Хирургическое вмешательство рекомендовано при хронической и запущенной острой форме, а также при нелактационном мастите, возникшем на фоне мастопатии или фиброаденомы. Операцию проводят под общим наркозом, реже – под местным.
Врач вскрывает и очищает гнойники, устанавливает дренажную систему для промывания воспаленных полостей антисептическими растворами. В запущенных случаях проводят резекцию гнойных абсцессов вместе с окружающими тканями.
Женщине после операции дополнительно назначают электрическое поле УВЧ в слабой дозе, лазеротерапию и внутрисосудистое УФО.
Гнойный мастит разрушает железистую ткань молочных желез и вызывает инфекционные заболевания. К самым серьезным осложнениям относится:
- лимфаденит;
- лимфангит;
- молочные свищи;
- рожистое воспаление;
- медиастинит;
- сепсис;
- гангрена;
- септический эндокардит;
- инфекционно-токсический шок.
Гнойный мастит приводит к деформации и потере железистой ткани, поэтому у женщины могут возникать проблемы с грудным вскармливанием. Заболевание также повышает риск лактостаза при повторной беременности и кормлении грудью.
В 95 случаях из 100 гнойный мастит диагностируют в послеродовой период. Заболевание длится не дольше 1–2 недель и при правильном лечении не требует хирургического вмешательства. К сожалению, не все женщины знают, как обнаружить мастит на ранней стадии, к какому врачу обращаться с этой проблемой, и какие средства применять для борьбы с инфекцией.
Диагностику и консервативное лечение серозного мастита может назначать акушер-гинеколог. Пациенток с инфильтративными формами направляют к хирургу, который проводит МРТ или КТ, назначает общий анализ крови, УЗИ молочных желез, а если понадобится – биопсию. В зависимости от результатов, хирург может направить пациентку на дополнительное обследование у маммолога или онколога.
Женщинам с серозной и начальной стадией инфильтративного мастита рекомендуют не отказываться от грудного вскармливания. Наоборот, частое прикладывание младенца к воспаленной молочной железе может ускорить выздоровление.
При обострении гнойного мастита и выделении гноя из сосков кормление прекращают, но женщина должна сцеживаться через каждые 1,5–2 часа. Молоко из больной молочной железы давать младенцу нельзя. Молоко из здоровой груди дают только после пастеризации.
Гнойный мастит лечат полусинтетическими пенициллинами:
- ампициллином;
- цефобидом;
- зивоксом;
- амоксициллином;
- далацином Ц;
- сульперазоном.
Антибиотики назначают внутримышечно, внутривенно или в виде раствора для перорального приема. Препараты могут комбинировать с новокаином или клавулановой кислотой для повышения их эффективности, а также с антигистаминными средствами.
Ранние стадии мастита можно лечить холодными компрессами с антибактериальными и противовоспалительными мазями. Теплые компрессы могут назначать после вскрытия гнойника, но только с разрешения хирурга и маммолога.
Симптомы лактостаза и серозного мастита уменьшает однократное нанесение «Прожестожеля» на молочные железы. Раннюю стадию инфильтративного мастита лечат «Траумелем», «Левомеколем», ихтиоловой и гепариновой мазью. «Линимент бальзамический» (мазь Вишневского) назначают в послеоперационный период и при поверхностных гнойниках, расположенных в подкожной клетчатке.
Препараты для внешнего применения обязательно комбинируют с антибактериальным лечением, антибиотиками, витаминами и другими средствами, которые порекомендует врач.
источник
Когда начинать грудное вскармливание. Положение ребенка пр.
- Нагрубание молочных желез, они становятся горячими на ощупь.
- Общее недомогание, нарушение самочувствия, разбитость.
- Отек молочных желез.
- Непрерывная боль или жжение во время кормления младенца грудью.
- Покраснение кожи (гиперемия), обычно в клиновидной форме.
- Лихорадка выше 38,3 C.
Нагрубание молочных желез. Травмы и трещины сосков. Кисты .
- Закупоркой млечного протока. Если грудь не полностью опорожняется после кормления, один из протоков молочных долек может «засориться» и перестать проводить молоко. В молочной дольке, от которой отводил молоко этот проток, возникает застой (лактостаз), в котором может начать развиваться инфекция. Это внутрипротоковая инфекция.
- Проникновением бактерий через трещины соска. Бактерии с поверхности кожи и изо рта ребенка могут проникать в молочные железы через трещины на коже соска женщины (внепротоковая инфекция, или инфекция жировой ткани груди, или целюллит), а также через выводные отверстия млечных протоков (внутрипротоковая инфекция). Если эти бактерии начинают там размножаться — это приводит к маститу. Эти микробы не являются вредными для Вашего малыша — они есть у всех людей. Но в ткани Вашей молочной железы им не место, там они вызывают мастит, поэтому их рост должен быть подавлен антибиотиком.
- Грудное вскармливание в течение первых нескольких недель после родов.
- Боль при сосании груди, трещины сосков (хотя мастит может развиваться и без повреждения кожи соска).
- Использование только одной позиции при вскармливании грудью, что вызывает хроническое неполное опорожнение некоторых молочных долек.
- Ношение слишком тесных бюстгальтеров, что затрудняет отток молока.
- Чрезмерное физическое или эмоциональное напряжение женщины.
- Наличие маститов в анамнезе: женщины, переболевшие маститом однажды, нередко заболевают им снова.
- Запишите на листок полный перечень Ваших симптомов и жалоб, даже если они кажутся Вам не имеющими отношения к проблеме с молочной железой.
- Вспомните все стрессовые факторы и последние перемены, произошедшие в Вашей жизни.
- Составьте список всех лекарств, витаминов и пищевых добавок, которые Вы регулярно принимаете.
- Запишите вопросы, которые бы Вы хотели задать своему врачу, расположив их от более важных к менее важным – на случай ограниченного времени врача.
- Эта инфекция пройдет сама по себе, или мне необходимо лечение?
- Что я могу делать в домашних условиях, чтобы облегчить мои симптомы?
- Не может ли мое состояние навредить моему ребенку?
- Нет ли оснований прекратить грудное вскармливание?
- Безопасны ли назначаемые мне лекарственные препараты для моего младенца, получающего мое молоко?
- Как долго мне придется принимать лекарства?
- Каковы шансы, что эта инфекция будет повторяться? Что я могу сделать, чтобы свести к минимуму риск рецидива?
- Как давно начали эти симптомы?
- Испытываете ли Вы тяжесть и боль в груди?
- Опишите Вашу технику грудного вскармливания.
- Были ли у Вас маститы ранее?
Рак молочной железы. Определение. Распространенность. Факт.
- Поддерживайте обычный режим кормления грудью.
- Отдыхайте много – столько, сколько позволяют обстоятельства.
- Избегайте длительного переполнения груди молоком (нагрубания) перед кормлением грудью, используйте разнообразные позиции при кормлении грудью.
- Пейте много жидкости.
- Если у вас возникли проблемы с опорожнением части груди, применяйте теплые компрессы на грудь, или принимайте теплый душ перед кормлением грудью, или сцеживанием.
- Носите поддерживающий бюстгальтер.
- Если грудное вскармливание из пораженной груди слишком болезненно для Вас, или Ваш ребенок отказывается сосать из пораженной груди – сцеживайте молоко вручную.
Энергетическая ценность питания кормящей мамы. Количество не.
- Полностью скармливайте молоко из груди во время кормления грудью (позвольте своему ребенку высосать одну грудь до последней капли, перед тем как давать ему вторую грудь).
- Если младенец не высосал грудь полностью в прошлое кормление, то следующее кормление следует начинать с этой же груди.
- Предлагайте ребенку поочередно – то одну, то вторую грудь для кормления.
- Меняйте положение при каждом кормлении, кормите в разных позициях.
- Убедитесь, что ребенок правильно сосет: во рту младенца должен помещаться не только сосок, но и большая часть ареолы.
- Не позволяйте ребенку использовать вашу грудь как пустышку. Младенцам нравится сосать, они часто утешаются сосанием груди, даже когда они уже не голодны.
Описание Алирокумаб относится к фармакологической группе моноклональных антител. Данный препарат используется в терапии гиперхолестеринемических состояний у пациентов с серьезными заболеваниями .
СОВЕТ ЕВРАЗИЙСКОЙ ЭКОНОМИЧЕСКОЙ КОМИССИИРЕШЕНИЕот 3 ноября 2016 г. N 77 ОБ УТВЕРЖДЕНИИ ПРАВИЛ НАДЛЕЖАЩЕЙ ПРОИЗВОДСТВЕННОЙ ПРАКТИКИ ЕВРАЗИЙСКОГО ЭКОНОМИЧЕСКОГО СОЮЗА В соответствии со с.
Решение Совета Евразийской экономической комиссииот 3 ноября 2016 г. N 85 «Об утверждении Правил проведения исследований биоэквивалентности лекарственных препаратов в рамках Евразийс.
источник
Мастит — вот чего больше всего бояться женщины, родившие маленькое счастье в образе сыночка или дочурки. Воспаление молочных желез чаще возникает в первые 3 месяца после рождения. Однако и в последующее время вероятность мастита, хоть и несколько снижается, но все-таки представляет постоянную угрозу.
Как не пропустить первые симптомы мастита у кормящей матери, что делать и какое лечение может назначить врач? На все эти вопросы должна знать ответ каждая ответственная мать, желающая сохранить собственное здоровье и обезопасить своего малыша от негативного воздействия.
Заболевание мастит — это воспаление долек молочных желез вследствие попадания в млечные протоки инфекции (смотрите фото). Воспалительный процесс в груди кормящей женщины называется лактационным маститом. Процесс возникновения обусловлен двумя моментами: попаданием в железистые ткани инфекции и воздействие провоцирующего фактора.
Мастит при отсутствии своевременного лечения проходит несколько стадий со все более тяжелыми симптомами. Это заболевание — серьезная угроза здоровью женщины и может вызвать негативно отражается на ребенке, если его продолжают кормить больной грудью.
В 90% случаев воспалительную патологию вызывает золотистый стафилококк, Однако группа «виновных» в мастите микроорганизмов намного больше — в нее входят и стрептококки, и грибы, и даже кишечная палочка. Инфекция попадает в молочные железы из внешней среды, с током крови, по лимфатической системе.
Так как кровоснабжение груди достаточно развито у кормящей матери, нередко воспаление охватывает обширные участки молочной железы, захватывая сразу несколько ее долей. Причины возникновения мастита:
- Попадание инфекции через трещинки на сосках;
- Инфицирование бактериями, попавшими в железу с кровью или лимфой из очагов хронической инфекции — кариесных зубов, хронического тонзиллита, цистита и т. д.
Однако необходим и дополнительный стимул для развития инфекции в груди. И чаще всего, в 95% случаев, толчком к развитию лактационного мастита служит лактостаз, оставшийся без лечения на протяжении 3-4 дней.
К факторам, способствующим возникновению послеродового мастита, относят:
- первые роды — молочные железы и их млечные протоки недостаточно подготовлены к режиму грудного вскармливания;
- период отказа от грудного вскармливания;
- сниженный иммунитет — наблюдается практически у всех женщин в послеродовом периоде;
- переохлаждение;
- кистозные образования, опухоли груди;
- мастопатия в анамнезе;
- недостаточная гигиена молочных желез;
- все ситуации, провоцирующие лактостаз, — недостаточное опорожнение молочных долек, неправильная тактика грудного вскармливания, сдавление желез и т. д.
Стадии мастита
По своему развитию мастит — следующий этап нелеченного застоя молока в железах. При дальнейшем развитии воспаление проходит следующие стадии:
- серозная (неинфицированный мастит)— проявляется усугубившимися симптомами лактостаза, однако инфекция пока не размножается;
- инфильтративная — наступает спустя 1-2 дня, характеризуется формированием уплотнений, в диаметре достигающих 2-3 см;
- гнойная — бурное размножение инфекции, нагноение инфильтратов сопровождается сильнейшей интоксикацией и тяжелым состоянием женщины;
- абсцедирующая — формирование гнойных полостей.
Все фазы воспаления протекают стремительно с быстрым нарастанием тяжести симптомов.
фото мастита у кормящей матери
Клиническая картина может четко указать на стадию развития мастита. Так, первые признаки серозного мастита у кормящей матери следующие:
- Снижение лактации — очень важный признак, разделяющий лактостаз и начинающийся мастит;
- Боль в груди, не исчезающая после сцеживания;
- Температура от 38ºС, причем в подмышечной впадине на пораженной стороне несколько выше;
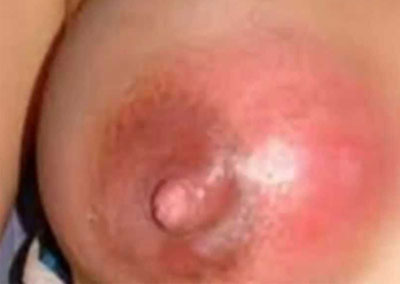
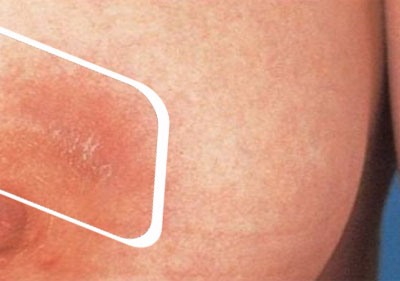
- Покраснение кожи.
Симптомы, характерные для инфильтративного мастита:
- Гриппозное состояние — озноб, мышечные боли, скачки температуры от 37-39ºС;
- Болезненные увеличенные подмышечные лимфоузлы;
- тяжесть в груди, ноющие боли;
- Четкое прощупывание зон уплотнения;
- Недостаточное отхождение молока даже при попытке сцеживания.
Лактационный мастит в гнойной стадии имеет следующие признаки:
- Выраженный отек пораженных тканей, постоянная сильная болезненность;
- Гипертермия до 40ºС, тяжелое лихорадочное состояние;
- Изменение кожи над пораженным участком — багровый или синюшный цвет;
- Сцеживаемое молоко имеет примесь гноя.
При обращении ко врачу могут выявиться следующие признаки воспаления:
- анализ крови — лейкоцитоз, высокое СОЭ (начиная с серозной стадии);
- УЗИ — фиксация гнойных полостей.
Радикальность лечебной тактики напрямую зависит от сроков обращения к гинекологу/маммологу и стадии развития воспаления. Если женщина вовремя заподозрила у себя мастит и обратилась в клинику в первые 2 суток, вероятнее всего ее лечение ограничится консервативными мерами.
Терапия мастита
- Жаропонижающие средства — Парацетамол безвреден для малыша (кормление на серозной стадии не прекращается);
- Спазмолитики — Но-шпа, при отказе от грудного вскармливания можно принимать более сильные обезболивающие средства;
- Улучшение оттока молока — Окситоцин каплями внутрь или в/м инъекции;
- Обработка трещин сосков Бепантеном, Перуланом;
- Антибиотики — при затяжном течении, курс до 10 дней с одновременным угнетением лактации.
Хирургическое лечение
Если на протяжении 2 дней антибиотикотерапии не наблюдается динамики, прибегают к хирургическому вмешательству. Нагноившиеся очаги иссекают с сохранением здоровых тканей, нередко возникает необходимость установки дренажа.
Объем хирургического вмешательства тем масштабнее, чем большая площадь повреждения молочной железы.
Стоит понимать, что самостоятельное лечение мастита дома чревато дальнейшим развитием воспаления и представляет угрозу и для матери, и для малыша.
Часто применяемые без назначения врача Амоксициллин, Пенициллин абсолютно не действуют на золотистый стафилококк. Эффективными препаратами при маститах считаются Ципрофлоксацин, Цефалексин, Амоксиклав.
Правила лечения мастита в домашних условиях:
- Не надейтесь вылечить затянувшийся мастит (отсутствие улучшение в первые 2-3 дня) без антибиотиков. Препараты назначает только лечащий врач.
- Регулярно проводится бережный массаж груди без излишнего усердствования и сдавления. Режим проведения — каждые 2 часа, даже в ночное время.
- Никакие домашние средства — прикладывание капустных листьев, примочки с медом и каланхоэ, компрессы с маслом — не смогут уничтожить развивающуюся в железах инфекцию. Народные рецепты могут лишь облегчить боль.
- Никаких тепловых процедур — прогреваний, спиртовых компрессов и т. д. Тепло лишь увеличит отек, а усиление кровообращения за счет согревания спровоцирует дальнейшее распространение инфекции.
Кормление грудью при мастите (в том числе и на пораженной стороне) продолжается на начальной стадии воспаления. В этот период необходимо максимально опорожнять молочные железы. После каждого кормления проводится сцеживание остатков и прикладывание холода на 15 мин.
Назначение антибиотиков — повод временно отлучить малыша от груди и перевести на вскармливание детскими смесями. Практически все антибиотики, поступающие в кровь, оказываются и в грудном молоке. Их попадание в организм малыша может вызвать непредсказуемую реакцию — от аллергической сыпи и дисбактериоза до шокового состояния.
Когда можно снова вернуться к грудному вскармливанию — определяет лечащий врач с учетом прогресса лечения и периода вывода антибактериальных препаратов из организма матери во избежание попадания к ребенку с молоком.
Во избежание заболевания маститом и его лечения кормящим матерям в послеродовом периоде следует соблюдать:
- Гигиена груди — мытье перед каждым кормлением и обтирание холщовым полотенцем для профилактики образования трещин.
- Исключение или, как минимум, своевременное устранение лактостаза — соответствующий режим кормления, правильное прикладывание новорожденного к груди.
- Исключение сдавлений и травм — несжимающий грудь бюстгальтер, сон на спине или боку.
- Полноценный сон, богатое витаминами питание, рациональный питьевой режим.
- Поддержка иммунитета — лечение хронических очагов инфекций.
- Избегание эмоциональны реакций на стрессовые ситуации.
источник
Заболевание гнойным маститом остается актуальной проблемой современной хирургии, несмотря на достигнутые медициной успехи в лечении инфекций. Основные трудности, возникающие у пациенток с этой патологией – длительный срок госпитализации, большое количество рецидивов заболевания и повторных случаев оперативного вмешательства, заражение крови, как тяжелое осложнение мастита, выраженные косметологические проблемы после лечения.
Это заболевание развивается у 0,6-3,5% женщин после рождения ребенка. Примерно 50% случаев лактационного гнойного мастита приходится на первый месяц после родов. Предрасполагающим фактором становится застой молока в протоках железы (лактостаз), длящийся от 3 до 5 суток. Возбудитель заболевания – патогенные бактерии, в 93-95% случаев – это золотистый стафилококк.
Заражение в роддоме от посетителей, медперсонала;
Передача инфекции от ребенка, страдающего воспалительными заболеваниями носоглотки, гнойничковым воспалением кожи.
Чаще всего гнойный мастит развивается в организме, ослабленном тяжелыми родами, послеродовыми осложнениями, имеющимися у женщины соматическими заболеваниями.
Нелактационный гнойный мастит встречается гораздо реже, его появление не зависит от грудного вскармливания.
Гнойные воспалительные заболевания подкожной клетчатки (экзема, фурункулез);
Фиброзно-кистозная мастопатия и ее осложнения (фиброаденома, внутрипротоковая папиллома);
Злокачественные опухоли молочной железы;
Имплантация синтетических материалов в ткань груди;
Туберкулезное, сифилитическое поражение молочной железы.
Возбудители нелактационного мастита – это сочетание анаэробной инфекции с энтеробактериями или с золотистым стафилококком. В 20% случаев высевают бактерии, принадлежащие к семейству Enterobacteriaceae, P. Aeruginosa.
Различают следующие виды гнойного воспаления молочной железы:
Острый инфильтративный мастит;
Абсцедирующий гнойный мастит (делится на апостематозный, смешанный мастит и абсцесс молочной железы);
Флегмонозный гнойный мастит;
Некротический гангренозный мастит.
В зависимости от места локализации воспалительного процесса различают следующие формы гнойного мастита:
Заболевание начинается с лактостаза – застоя грудного молока. Если застой длится 3-4 дня, он переходит в серозную стадию.
Боль в молочной железе, тяжесть;
Температура тела поднимается до 38?;
Пораженная грудь увеличивается в размерах;
Кожа над участком воспаления краснеет;
Снижается объем сцеженного молока.
Отсутствие лечения, сниженный иммунитет приводят к дальнейшему развитию болезни – появлению плотного инфильтрата. Спустя несколько дней начинается гнойный абсцедирующий мастит.
Ухудшение самочувствия, слабость;
Резкая болезненность в области инфильтрата;
Уплотнение приобретает четкие границы, его центр размягчается.
При инфильтративно-абсцедирующей форме образуется множество мелких абсцессов, заполненных гнойным содержимым.
При флегмонозной форме мастита усиливаются явления интоксикации, температура повышается до 39?C. Молочная железа сильно отекает, увеличиваясь в размерах, кожа приобретает синюшный оттенок. Из-за отека сосок втягивается в железу.
При появлении одного или нескольких симптомов гнойного мастита нужно как можно скорее обратиться к хирургу. После визуального осмотра врач может назначить проведение УЗИ – самый информативный метод, позволяющий определить место нахождения очага гнойного воспаления. Под контролем УЗИ несложно выполнить пункцию пораженных тканей для бактериологического исследования биоптата.
Лабораторные методы диагностики:
Общий анализ мочи – соэ повышена, лейкоцитарная формула сдвинута вправо;
Бактериологическое исследование отделяемого, взятого при помощи пункции толстой иглой;
Существуют различные подходы к лечению гнойного мастита – от щадящих способов до радикальных хирургических методов. Практически во всех случаях требуется оперативное вмешательство в очаг воспаления. В начальной стадии возможно введение антибактериального препарата (пенициллин) в полость гнойника. Перед манипуляцией кожу груди обезболивают новокаином, затем ткани вскрывают и удаляют из полости гной.
Затем туда вводят новокаин и антибиотик, повторяя лечение ежедневно.
С каждым днем количество гноя уменьшается, снижается температура, интенсивность боли, улучшается самочувствие. Как только отделяемое становится серозно-кровянистым, можно сказать, что лечение прошло успешно. Дополнительно женщине назначается переливание крови.
Грудь почти не травмируется;
Имеется возможность сохранить грудное вскармливание;
Отсутствуют косметические дефекты груди.
Подобный способ лечения гнойного мастита не применяют при флегмонозной и гангренозной форме заболевания. Если спустя 3 дня от начала лечения самочувствие женщины не улучшается, не снижается температура, проводится радикальное оперативное вмешательство под общим наркозом.
По направлению к соску проводится разрез для удаления гноя, затем на 5-10 дней устанавливают дренажную систему для оттока гнойного отделяемого. В течение этого времени в разрез вводят новокаин, антисептики и антибиотики (Диоксидин, Фурациллин, Хлоргексидин, Пенициллин). Через 8-10 дней швы снимают.
До тех пор, пока не будут известны результаты бактериологического исследования молока из здоровой и поврежденной груди, нельзя кормить ребенка грудным молоком. Если в здоровой груди молоко имеет положительные характеристики, его можно сцеживать, пастеризовать и использовать для кормления ребенка (Как правильно сцеживать грудное молоко, сколько и как хранить?).
Если мастит принимает тяжелое течение, осложненное рецидивами, грудное вскармливание прекращают медикаментозным способом (Достинекс, Парлодел).
Негативные следствия заболевания делятся на осложнения мастита (флегмона, гангрена, заражение крови) и послеоперационные осложнения:
Воспаление операционной раны;
Рубцевание и деформация молочной железы.
Для предупреждения гнойного воспаления молочной железы нужно принимать предупредительные меры:
Рационально и полноценно питаться для сохранения иммунитета;
Своевременно принимать душ, менять белье;
Носить бюстгальтер из хлопчатобумажной ткани, подобранный точно по размеру;
После кормления обмывать грудь теплой водой, оставляя ее на 10-15 минут открытой;
Лечить трещины сосков (бепантен, солкосериловая мазь);
Сцеживать молоко, не допуская его застоя.
При малейшем подозрении на начало воспаления в молочной железе следует сразу же обращаться к врачу. В этом случае есть возможность максимально уменьшить последствия гнойного мастита.
Автор статьи: Лапикова Валентина Владимировна | Врач-гинеколог, репродуктолог
Образование: Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
5 лучших продуктов для мужской силы!
10 доказанных причин есть семена чиа каждый день!
Мастит, или грудница, — это воспаление тканей молочной железы, вызванное бактериальным инфицированием. Вследствие распространения патологии формируется гнойная деструкция грудной железы и окружающих ее тканей, развивается сепсис (заражение крови). Основная категория пациенток, страдающих от мастита, — это первородящие женщины.
Лечение мастита в домашних условиях возможно только после консультации с доктором. Самостоятельная диагностика заболевания и применение методов народной медицины может нанести вред здоровью и привести к серьезным последствиям, вплоть до заражения крови и гибели женщины. Проведение консервативной терапии возможно в следующих случаях.
Существует множество причин лактостаза, основными из них считаются: отказ от грудного вскармливания, нерегулярное кормление грудью, редкое или неправильное прикладывание ребенка к груди. Так, правильное расположение ротика ребенка относительно соска позволяет молочной железе полностью.
Часто масштабы проблемы таковы, что женщина вынуждена отказаться от грудного вскармливания вовсе, оставляя ребенка без естественного и наиболее полезного источника питания, а себя лишая одной из важнейших функций, которая, в общем-то, при нормальном течении лактации не должна.
Как любой ответственный процесс, сцеживание требует подготовки. Здесь важен прежде всего эмоциональный настрой. Для хорошей лактации сцеживание лучше проводить в присутствии малыша. Если такой возможности нет, можно любоваться фотографией. Постоянно думайте о своём маленьком чуде, мысленно.
источник
Существует две основные разновидности такого заболевания, как гнойный мастит по этиологическому признаку: лактационный и нелактационный. Соответственно, причины этих форм кардинально отличаются, а симптомы лишь незначительно.
Возникает преимущественно у молодых мам в период кормления, однако иногда гнойный мастит бывает и у беременных на поздних сроках. В основе его появления лежат две причины, сочетание которых и вызывает острый процесс. Это лактостаз и инфицирование.
Лактостаз представляет собой застой молока в протоках молочных желез. В свою очередь, его причины включают с одной стороны плохой отток молока (когда его слишком много, или если у новорожденных плохой аппетит, либо они недостаточно активно сосут грудь). А с другой стороны неправильную подготовку беременной молочных желез к кормлению (профилактика).
Второй обязательный компонент – присоединение патогенной флоры. Чаще всего такой острый мастит вызывают представители группы так называемых гноеродных кокков – золотистый стафилококк, гемолитический (пиогенный) стрептококк и другие. Попадая через микротрещины сосков в результате несоблюдения правил гигиены, они проникают в протоки и начинают активно размножаться, вызывая типичные для воспаления признаки.
У взрослых женщин возникает крайне редко и обычно носит хронический, а не острый характер, медленно прогрессируя в течение нескольких лет. Однако есть и другой вариант гнойного мастита, развивающийся гораздо чаще — гнойное воспаление молочных желез у новорожденных.
Через несколько дней после рождения (3-4 сутки) у новорожденных (как мальчиков, так и девочек) происходит половой криз, поскольку в крови еще некоторое время сохраняется высокая концентрация женских половых гормонов, которые поступали через плаценту. Половой криз сопровождают, в частности, такие симптомы, как увеличение в размерах молочных желез (нагрубание) иногда с выделением незначительного количества беловатой жидкости, напоминающей молозиво.
Половые кризы, как и их признаки, в норме самостоятельно исчезают на 3-4 неделе. Однако если профилактика осложнений не была проведена на должном уровне, у новорожденного может развиться гнойный мастит. Точно так же через трещины микроорганизмы проникают внутрь протоков.
В обоих случаях гнойный мастит имеет одинаковые симптомы. Это такие признаки, как:
- Значительное увеличение в размерах молочной железы, причем, если острый процесс развился только с одной стороны (что бывает в большинстве случаев), то грудь выглядит ассиметричной;
- В месте инфицирования повышается температура (определяется на ощупь), а позднее возникает и общая гипертермия от 37° и выше;
- Также характерны традиционные симптомы воспаления – локальная боль, усиливающаяся при прикосновении и покраснение;
- Увеличиваются регионарные лимфатические узлы (преимущественно грудные и подмышечные), что можно отметить при прощупывании;
- Через несколько дней после начала первичный очаг, через который бактерии проникли в протоки, становится заметным, и имеет все внешние признаки гнойника (плотное опухолевидное образование с нечеткими контурами, с центром желто-зелено цвета, окруженное покрасневшей кожей);
- Отхождение молока затрудняется, или прекращается полностью, и также сопровождается болевыми ощущениями.
Стоит отметить, что у новорожденных ранние симптомы могут оставаться незамеченными, особенно в домашних условиях. А когда проявятся поздние признаки в виде гнойного очага, процесс быть настолько острый, что малышу будет показана операция. Именно поэтому необходимо регулярно проходить все осмотры у педиатра и внимательно следить за состоянием ребенка.
Диагностика гнойного мастита у молодой мамы осуществляется врачом (обычно педиатром). Он оценивает характерные симптомы и результаты лабораторных анализов. У новорожденных диагностика также включает внешний осмотр, причем, признаки заболевания сопоставляются с его возрастом.
Важно отметить, что если диагностика гнойного мастита у мамы может проводиться и в домашних условиях, то у новорожденных она может быть затруднена. Тем не менее, в обоих случаях, обнаружив какие-либо перечисленные выше признаки, необходимо сразу же прийти на консультацию к участковому педиатру.
Лечение гнойного мастита может быть консервативным и оперативным. Консервативное лечение включает:
- Регулярное сцеживание молока (как правильно и как часто это делать лучше всего спросить у врача, чтобы избежать осложнений);
- Прием антибиотиков; предпочтение отдается препаратам с широким спектром действия – пенициллинам, цефалоспоринам и т.д.; а наиболее эффективное лечение антибиотиками возможно только после посева гноя с проверкой чувствительности флоры к определенному средству (составление антибиотикограмы);
- Накладывание стерильных повязок;
- Обратите внимание, что у новорожденных прием антибиотиков должен быть согласован с педиатром, поскольку многие препараты имеют нежелательное действие, которое у деток может привести к серьезным нарушениям развития вплоть до инвалидности!
При неправильном проведении, или неэффективности консервативной терапии, лечение мастита, как и любого гнойного заболевания, включает оперативное вмешательство. Операция необходима для того, чтобы дать гною «выйти» и затем тщательно очистить очаг. Важно отметить, что чем раньше операция будет осуществлена, тем меньше будет осложнений, надрез получится маленьким, а выздоровление займет меньше времени.
Операция по вскрытию гнойного очага ни в коем случае не должна осуществляться в домашних условиях!
Лечение народными средствами преимущественно включает применение примочек и компрессов, например, из отваров ромашки, зверобоя, календулы и т.д. Нужно помнить, что у новорожденных настои и отвары из трав могут вызывать аллергические реакции.
Кроме того, любые компрессы должны быть комнатной температуры. Нагревать молочные железы при гнойном мастите категорически запрещается, как и пытаться выдавливать гной в домашних условиях. В таком случае бактерии могут проникнуть в более глубокие слои, и вызвать множество осложнений, включая сепсис (заражение крови).
- Выполнение комплекса упражнений во время беременности для подготовки груди к лактации;
- Тщательное мытье рук и желез до и после кормления;
- Сцеживание оставшегося молока после каждого кормления до полного опорожнения (чистыми руками!);
- Смена положения после каждого кормления;
- Внимательный уход за кожей вокруг сосков и предупреждение появления на них трещин.
У новорожденных при проявлениях полового криза нагрубание желез проходит самостоятельно, поэтому профилактика основывается на предотвращении попадания инфекции. Поэтому нельзя выдавливать содержимое желез и накладывать тугие повязки. Также следует избегать раздражения кожи груди материалом детской одежды.
источник