В статье рассмотрим антибиотики от мастита для кормящей мамы.
Под маститом понимается процесс воспаления, преимущественно инфекционного происхождения, который поражает интерстициальную ткань и паренхиму грудной железы. Около 90% поражений молочных желез связаны с лактацией и появляются в основном в первые недели после рождения ребенка. Подавляющее количество случаев патологии приходится на тех, кто рожал в первый раз (от 70 до 75%), если роды повторные, частота их резко уменьшается.
Какие антибиотики можно при мастите, важно выяснить заранее.
Молочная железа поражается при третьих и последующих родах лишь в 2%.
Если был диагностирован мастит, нужно дифференцировать его от парамастита. В данный термин входят другие кожные инфекционно-воспалительные заболевания и ПЖК молочной железы (рожа, флегмоны, абсцессы, карбункулы и фурункулы).
Какие антибиотики принимать при мастите, рассмотрим ниже.
Самыми распространенными причинами, которые способствуют возникновению маститов, становятся: мастопатии; застой молока; трещины сосков; нерегулярные кормления; неправильное прикладывание малыша к груди; резкое сворачивание лактации; недостаточное сцеживание; несоблюдение правил гигиены; гипергалактия; иммунодефицитные состояния, тугое нижнее белье, которое сдавливает молочную железу; уменьшение естественной резистентности женского организма.
У послеродовых маститов клиническая картина соответствует этапам их развития:
- стадия патологического лактостаза;
- мастит серозного типа;
- инфильтративная форма;
- маститы гнойные: гангренозные, инфильтративно-гнойные, гнойно-некротические (флегмонозные), абсцедирующие.
Какие антибиотики назначают при мастите у женщин, интересно многим.
Чаще всего застой молока возникает на первой неделе лактации. Общее самочувствие женщина на начальных стадиях может быть нарушено незначительно. Температуры поднимается не более 38 градусов. Поступают жалобы на нагрубание груди и ее умеренную болезненность. На данной стадии болезни целесообразно пользоваться немедикаментозными лечебными методами.
Если симптомы прогрессируют, то определяется серозный мастит. Такая форма заболевания отличается повышением температуры более 38 градусов, ухудшением самочувствия в целом. Пациентки говорят о выраженной слабости, боли молочных желез, ознобе. При прощупывании груди чувствуются ограниченные болезненные, уплотненные участки. Покровы кожи гиперемированы около ореол. Пораженная грудь со временем увеличивается в размере.
Если отсутствует адекватная своевременная терапия, серозный мастит трансформируется в инфильтративный, при котором молочная железа резко болезненная и плотная, увеличиваются лимфатические регионарные узлы, в дальнейшем может происходить нагноение инфильтрата.
Гнойные формы отличаются тяжелой интоксикацией, сильной лихорадкой, болью как в груди, так и в лимфатических регионарных узлах. Такой мастит чаще всего протекает как диффузная гнойная инфильтрация с отсутствием абсцесса. Реже наблюдаются абсцедирующие формы. Исходом такого мастита могут быть сепсис и даже смерть. Наиболее тяжелой и редкой формой с очень плохим прогнозом является мастит гангренозный.
Основные факторы воспалительного процесса молочных желез – бактериальная инфекция и молочный стаз. Застой молока формирует благоприятные условия для ускоренного размножения болезнетворной флоры (клебсиеллы, стрепто- и стафилококки, синегнойная и кишечная палочки), способствую появлению в молочной железе патологии.
Главная опасность болезни кроется в быстром ее прогрессировании. Если нет своевременной терапии, патологический молочный стаз сначала перерастает в серозную, и потом – в инфильтративную разновидность мастита (через 1-3 дня). В течение нескольких суток может быть нагноение инфильтрата, превращение его в абсцесс молочной железы или флегмону, которые требуют скорейшего хирургического вмешательства. Если отсутствует специализированная помощь, из-за гнойного мастита женщина может умереть. Причиной становится сепсис.
Антибиотик при мастите у кормящих женщин в этом случае могут помочь.
Поэтому из-за вероятности быстро прогрессирующих и серьезных осложнений лечение без медикаментов. А именно: лимфодренажный массаж, прикладывание к груди теплого компресса перед кормлением и после – холодного сцеживание. Выполнение при кормлении легкого массажа, обильное питье и отдых, — целесообразны лишь на этапе молочного застоя.
Если эффект от лечения без медикаментов отсутствует, в течение суток после определения диагноза врач назначает применение антибиотиков от мастита для кормящей мамы.
Антибиотик, который назначается для кормящей матери при мастите, должен соответствовать следующим критериям:
- быть максимально безопасным для женщины и ее новорожденного ребенка;
- мало попадать в грудное молоко;
- иметь обширный спектр антимикробной активности и влиять на главных возбудителей;
- обладать повышенной тропностью к тканям желез и формировать в достаточной степени концентрацию против микробов.
В связи с этим, рекомендованными к применению и безопасными антибиотиками при мастите у кормящих женщин становятся препараты групп макролидов, цефалоспоринов и пенициллинов.
Категорически запрещается использование левомицетина, фторхинолонов, тетрациклинов и сульфаниламидов. Линкозамиды выписываются лишь по жизненным показаниям, женщина сворачивает лактацию. Применение метронидазола при мастите является причиной временной остановки естественных кормлений.
Итак, какие антибиотики принимать при мастите?
Назначаются следующие антибиотики при мастите для кормящей мамы из пенициллинового ряда: «Оксациллин»; «Бензилпенициллин»; «Ампициллин»; «Флуклоксациллин»; «Амоксициллин/клавуланата»; «Диклоксациллин».
К использованию рекомендуются макролиды: «Эритромицин»; «Кларитромицин»; «Джозамицин»; «Азитромицин».
Из числа цефалоспоринов назначаются: «Цефазолин»; «Цефтриаксон»; «Цефокситин»; «Цефметазол»; «Цефуроксим».
Рассмотрим подробнее антибиотики от мастита, разрешенные при грудном вскармливании.
Это амоксициллин, который защищен клавулановой кислотой (ингибитором бета-лактамазы), представляет собой «золотой стандарт» для начального лечения при мастите. В спектр его противомикробной активности входят аэробные и анаэробные возбудители.
Какова дозировка антибиотика от мастита для кормящей мамы? Желательно принимать в количестве 500 плюс 125 мг каждые восемь часов, или 875 + 125 каждые двенадцать часов.
Препарат не назначается пациенткам с почечной недостаточностью, непереносимостью бета-лактамов, лимфолейкозом и холестазом. Если есть недостаточность почек, доза корректируется в соответствии со значением скорости фильтрации клубочков.
Самыми распространенными побочными эффектами для матери становятся: расстройства ЖКТ; дисбактериоз; кандидоз; аллергические реакции. Для малыша при продолжительном использовании имеется вероятность нарушения и сенсибилизации кишечной микрофлоры. Поэтому продолжительность терапии согласовывается с лечащим врачом в обязательном порядке.
Какие еще антибиотики от мастита, разрешенные при грудном вскармливании, эффективны.
Это бактерицидное средство первого цефалоспоринового поколения. Используется перорально. Он активен против перечня главных возбудителей. Но по сравнению со вторым и третьим поколениями выделяется в большем количестве с грудным молоком. Именно поэтому может рекомендоваться временное прекращение кормления грудью.
Назначается в количестве 0,5 граммов каждые шесть часов.
Если у женщины аллергия на цефалоспорины, то препарат противопоказан. У пациенток с уменьшенным креатининовым клиренсом есть необходимость коррекции дозировки.
Это популярный антибиотик, совместимый с грудным вскармливанием при мастите.
Входит в третье цефалоспориновое поколение. Используется инъекционно. Отличается обширной сферой противомикробной активности, устойчив к подавляющему количестве бактериальных бета-лактамаз.
При непереносимости цефалоспоринов и пенициллинов не назначается.
Выписывается внутримышечно или внутривенно по тысяче миллиграммов два раза в день.
Пациентки переносят препарат хорошо, его использование редко вызывает побочные эффекты. Как правило, нежелательные действия проявляются в виде кандидоза, дисбактериоза, флебита при введении внутривенно, могут быть аллергические реакции.
Еще один антибиотик, совместимый с грудным вскармливанием при мастите.
Входит в группу пенициллинов полусинтетических. Влияет бактерицидно. Он эффективен против грам+ и грам- кокков, грам- палочек (сальмонелл, кишечной палочки, шигелл, клебсиелл).
Назначается в дозировке 250 миллиграммов (в форме таблеток) в сутки четыре раза.
Антибиотик от мастита у кормящей матери не применяется у пациенток с индивидуальной чувствительностью к пенициллинам и офтальмологическими заболеваниями.
Самыми распространенными побочными проявлениями становятся: диспепсические расстройства, колит, аллергии, грибковые воспаления слизистых, а также нарушение микрофлоры кишечника.
Какой антибиотик лучше при мастите, подскажет врач.
Антибиотики при лечении мастита применяются от семи до десяти суток. Категорически запрещается прием медикамента раньше, чем через два дня после совершенного клинического восстановления. Кроме того, нужно помнить, что при источнике воспаления молочных желез в виде стафилококков, антибактериальное лечение должно колебаться от десяти дней до двух недель.
Какие антибиотики пить от мастита, знают не все.
Пенициллиновые препараты в малых количествах попадают в молоко. Наименьшее значение перехода у препаратов с обширным спектром влияния. Связано это с тем, что данные средства максимально соединяются с белками кровяной плазмы (исключение – лишь ампициллин) и выводятся интенсивно вместе с уриной.
Цефалоспорины тоже в низкой степени попадают в молоко, около трех процентов от содержания в крови антибиотика, но при воспалительном процессе молочных желез данный показатель несколько увеличивается.
При лечении мастита у женщин антибиотиками нужно проявлять осторожность.
С молоком меньше всего выделяются второе и третье поколения цефалоспоринов. По сравнению с пенициллинами значение перехода более высокое, но есть возможность аллергических реакций ц женщины и сенсибилизации малыша.
Макролиды отлично попадают в молоко и способны создавать там концентрацию в два раза меньше, чем в крови. Из-за этого в значительной степени превышаются показатели цефалоспоринов и пенициллинов. Но у макролидов нет минимального токсического влияния, низкой вероятности появления аллергии и прочих осложнений от терапии со стороны женщины, то есть они не действуют на ребенка отрицательно. Препараты данной группы в связи с этим также могут назначаться при женских маститах, если пациентка не желает сворачивать грудное вскармливание.
Антибиотики от мастита можно приобрести в любой аптеке.
Аминогликозидные антибиотики мало попадают в молоко, но у них высокие токсические показатели и для женщины, и для ее ребенка. Они могут вызвать нарушение слуха и псевдомембранозный колит у малыша. Кроме того, имеется большая вероятность повреждения почек пациентки.
Тетрациклины имеют высокое значение выделения с молоком женщины в среднем 60-75% от содержания в крови. У них много нежелательных эффектов и высокая токсичность. Могут вызвать тяжелую форму грудничкового колита (вплоть до смерти малыша), нарушению образования зубных зачатков и роста костной ткани.
У фторхинолонов тоже есть способность выделения с молоком в большом количестве. Это эффективные и одновременно очень токсичные медикаменты. Организм переносит их тяжело, есть большая вероятность нежелательных явлений. В связи с довольно частыми осложнениями суставов, почек, связочного аппарата, появления фотосенсибилизации и способности к нарушению формирования скелета беременным, кормящим матерям и несовершеннолетним девушкам не назначаются.
С грудным молоком клиндамицин выделяется мало, но может вызвать тяжелую форму псевдомембранозного колита. В высоких дозах выделяется линкомицин и зачастую приводит к серьезному нарушению микрофлоры и появлению аллергии у грудничка.
Эффективность и безопасность использования прочих противомикробных препаратов при воспалительном процессе молочной железы не изучалась. Их назначение не оправдано из-за отсутствия клинических сведений.
Для снижения лактостаза применяется физиотерапия.
Отсутствие клинического улучшения состояния при антибактериальном лечении в течение двух суток служит показанием к хирургической консультации, чтобы исключить абсцедирование. Если у женщины гнойный или двусторонний мастит, пользуются препаратами, которые подавляют лактацию: «Бромокриптин» или «Каберголин», оральные контрацептивы или эстрогены.
Пероральное употребление антибиотиков эффективно при инфильтративных и серозных типах.
Оперативная терапия назначается при гнойных формах, чтобы вскрыть и дренировать очаг сепсиса. В таком случае антибиотики вводят женщине внутривенно.
Если наблюдается резкая болезненность, делается новокаиновая ретромаммарная блокада. Противомикробное лечение дополняется противовоспалительным, иммуномодулирующим и дезинтоксикационным.
Профилактика патологии включает обращение за врачебной помощью вовремя, правильное прикладывание малыша к груди, терапия трещин сосков, сцеживание, соблюдение гигиенических норм и массаж.
Какие антибиотики назначают при мастите, теперь мы знаем.
Проблема действий при мастите имеет первоочередное значение для кормящих матерей. В любом случае, если нельзя избежать употребления антибиотиков в ходе лечения, от лактации придется отказаться на время, ведь некоторые вещества в составе таких препаратов проникают в грудное молоко, что может стать источников интоксикации или вообще отравления ребенка.
Для сохранения кормления грудью при антибиотикотерапии при мастите женщине следует регулярно частично сцеживать прибывающее молоко, также не исключаются сцеживания по ночам. Кроме того, следует учитывать следующие правила:
При наличии инфильтративной стадии мастита и показании к употреблению антибиотиков кормящая мать может успеть сделать запас грудного молока на некоторое время.
Особое внимание следует уделить сохранению вскармливания, поскольку при своевременном и правильном лечении по завершении курса приема лекарств можно продолжить кормить ребенка.
В том случае, если мастит успел перерасти в гнойную стадию, нельзя давать сцеженное молоко малышу, поскольку в нем могут содержаться опасные вещества.
Если мастит гнойный, особенно в случае осложнений, специалисты советуют завершить грудное вскармливание, и кормящая мама на основании конкретной ситуации может принимать меры для прекращения производства грудного молока и начала приема необходимых лекарственных средств.
Пациенткам, у которых мастит развивается при грудном вскармливании, как правило, врачи выписывают антибиотики обширного спектра влияния, например, «Амоксиклав», «Оспамокс», «Цефалексин» и другие. Их преимущество заключается в том, что они оказывают не только противовоспалительное действие, но и противопаразитарное, антибактериальное и противомикробное.
Например, препарат «Оспамокс» является препаратом ряда амоксициллинов. Когда медикамент принят пациенткой, наибольшее его содержание отмечается через 1-2 часа. Лекарство отлично проникает в человеческие ткани и биологические жидкости. При особо тщательном подборе лечебной дозы концентрация антибиотика в молоко небольшая.
При лечении мастита также кормящим мамам выписывают препарат «Флемоксин». Это препарат первого ряда в амбулаторной практике. Он характеризуется как довольно безопасный, в связи с чем часто назначается пациенткам во время кормления грудью.
Часто средняя длительность выведения препаратов из организма женщины и грудного молока в целом равна суткам. Именно поэтому после лечения в течение 7-10 дней грудное вскармливание можно возобновить уже через сутки после последнего употребления лекарства.
Значительно облегчить состояние женщины при лактостазе и избежать мастита могут помочь народные препараты – компрессы, эффективность которых признана даже официальной медициной.
Главная составляющая рецептов – лист обычной белокочанной капусты. Это растение с давних пор известно умением вытягивать различные воспаления. Можно сочетать с разными ингредиентами: свекла и капуста; морковь и капуста; картофель и капуста.
Для компресса капустный лист готовится так:
- Осторожно разделать капусту на листы, чтобы полотно не разорвалось.
- Сложить листья в глубокую емкость и обдать кипятком, затем остудить.
- Листья, которые остыли до комнатной температуры, отбить молотком для мяса, чтобы они были подобны тряпочке.
- Сложить все листья в емкость и убрать в холодильник. Использовать по мере замены средства.
При неосложненном типе лактостаза хватает компресса просто из капустного листа, прикладываемого к пораженной груди в течение дня по мере нагревания.
Когда лактостаз в запущенном состоянии или развился мастит, делают составные компрессы.
Другие ингредиенты, которые перечислены выше, натираются на крупной терке, сок с них отжимается – таким образом, чтобы не капал.
Компресс составляется так:
- Взять целлофановый пакет, порвать так по бокам, чтобы был длинный прямоугольник.
- Положить на пакет два листа примерно на расстоянии молочных желез, вверх углублением – чтобы получились две чашечки.
- Внутрь капустных чашечек раскладывают тонким слоем с уплотнением на проблемных участках прочий натертый ингредиент, например, морковь.
- Компресс осторожно вместе с пакетом нужно наложить на грудь чашечками и прижать сверху бюстгальтером.
- Конструкция вокруг туловища сверху оборачивается мягкой теплой тканью.
Другими ингредиентами, которые дополняют действие листа капусты, являются несколько овощей. Предпочтение же отдается свекле. Этот овощ является самым действенным при устранении отечности молочной железы.
Главный выбор совершается по времени функционирования ингредиента: тертый картофель действует не больше, чем час-полтора; морковь оставляется в компрессе на полтора—два часа; действие свеклы – до двух с половиной часов.
На ночь, таким образом, лучше делать компресс из капусты и свеклы, так как можно не просыпаться каждый час, чтобы поменять капустный лист и ингредиенты.
Зная о сложности избавления от мастита, женщины часто спрашивают, если ли возможность предупреждения данной болезни? Специалисты советуют следующее.
- Ребенка кормить по требованию грудным молоком.
- Правильно прикладывать малыша.
- Кормить только грудью как минимум в течение первых четырех месяцев после рождения.
- Отказаться от бутылочек и пустышек.
- Проводить профилактику и вовремя залечивать трещины соска.
- Пользоваться удобным бельем.
- Избегать травм груди.
- В течение всего периода лактации отказаться от серьезной физической работы.
При появлении первых симптомов мастита нужно обратиться к врачу или консультанту по грудному вскармливанию.
Мы рассмотрели антибиотики от мастита у женщин.
источник
Воспаление молочной железы часто начинается вследствие застоя молока. В этом случае диагностируется лактационный мастит. Если патология вызвана патогенными агентами, у человека устанавливается нелактационный мастит бактериальной природы. Антибиотики при мастите помогают затормозить и устранить инфекцию в тканях железы.
Признаки мастита в первые часы заболевания выражены неясно. Их можно устранить консервативным лечением. Кормящая мама должна удалить остатки молока из груди. Ухудшение самочувствия означает, что болезнь перешла в острую стадию и требует назначения антибактериального препарата. Иногда патология может спровоцировать онкологический процесс.
Основным возбудителем при гнойном мастите является золотистый стафилококк. Заболевание может развиваться и у мужчины.
Его можно победить при приеме таких лекарственных средств, как:
- Клоксациллин
- Цефалексен
- Доксициклин
- Амоксициллин с Клавулановой кислотой
- Клиндамицин
- Ципрофлоксацин
В некоторых случаях назначаются антибиотики Тетрациклин, Алмаг, Амоксиклав и Метициллин. Все эти антибиотики могут приниматься кормящей матерью без прекращения грудного вскармливания. Как показывают отзывы, кормление новорожденного можно не прекращать при несильной форме заболевания.
Лечение мастита антибиотиками целесообразно при появлении сильной боли. Средства помогают понизить повышенную температуру и устранить абсцесс. Препараты имеют выраженное противовоспалительное действие, и помогают быстро избавиться от проблемы. Больная грудь быстро приходит в норму.
Антибиотикотерапия назначается в таких ситуациях:
- Гнойная разновидность болезни.
- Размножение патогенной флоры в тканях молочной железы.
- Большое количество патогенной флоры в бакпосеве грудного молока.
- Развитие флегмоны или некроза.
- Рецидив заболевания.
- Плохая регенерация сосков и постоянное их травмирование.
При негнойных видах мастита антибиотики могут назначать для предупреждения распространения заболевания и в качестве профилактики, чтобы не возникло негнойной формы болезни.
Серозный мастит обычно возникает у женщины в период лактации. Если не прекращать кормление грудью, то необходимо регулярно сцеживать молоко. Такая мера позволит избежать застоев молока при заболевании. Мать может и лечиться, и кормить ребенка.
Перед использованием антибиотиков необходимо определить вид возбудителя. Только тогда врач может подыскать препарат, который будет влиять именно на данную группу патогенных микробов.
Среди требований в лечении к применяемым лекарствам отмечают:
- Высокую биодоступность
- Быстрое действие
- Эффективность
- Малое количество побочных эффектов
- Хорошую переносимость
Препарат следует выбирать с минимумом побочных эффектов. Он не должен вызывать сильных проявлений со стороны ослабленного хронической болезнью женского организма. Хороший антибиотик никогда не спровоцирует развитие дисбактериоза, тошноту, рвоту, неврологические расстройства.
Существует несколько групп антибиотиков, которые широко применяются при различных формах мастита. К ним относятся:
Полусинтетические антибиотики включают Клавулановую кислоту, ингибиторы лактамазы, Амоксициллин, Сульбактам, Анкопен. Назначаются эти легкие антибиотики при начальных стадиях воспаления, чтобы успешно вылечивать патологию.
Также эффективно применение средств Неомицин, Окситоцин, Пентэласт, Капсикам. В особых случаях назначают антибактериальные медикаменты Достинекс (dostinex), Прожестожель (progestogel), Теотропин, Тинеол, Сумамед. Активно применяются Траумель, Троксевазин.
Грудь обрабатывают примочками с раствором Хлоргексидина. Помогает устранить воспаление противомикробный крем с ихтиолом, антибиотический бальзам, цинковая мазь или пихтоиновая. Эффективно использование аппарата Дарсонваль. Широко применяется гомеопатия. Наружный гомеопатический способ применения лекарств в домашних условиях может эффективно помогать избавляться от заболевания.
Амоксициллин есть в таких медикаментах:
- Флемоксин Солютаб
- Хиконцил
- Грюнамокс
- Оспамокс
- Амотид
Эти препараты имеют относительную безопасность и их можно пить при мастите. Средства не провоцирует развитие аллергии и других побочных реакций.
Антибиотериальное средство Флемоксин. Препарат выпускает фармкомпания в Нидерландах. Относится к I-му производственному поколению, активно применяется в медицинской практике. Терапия данным средством направлена на ликвидацию бактерий и устранение симптомов.
Применяется при установке дородового мастита, средство не противопоказано беременным. Обладает высокой биодоступностью. Не запрещается врачами при кормлении грудью.
Для лечения таблетки делятся на части и запиваются водой, или растворяются в ней. Также используются уколы и суспензия, которую нужно разводить в определенной пропорции.
Лечебный медикамент Оспамокс. Назначается при остром проявлении болезни. В молоке иногда обнаруживают незначительное количество препарата.
Антибиотик Хиконцил. Антибиотик выпускается на фармзаводах Словении. Используется для устранения серозной формы мастита. Разрешен при беременности и грудном вскармливании. Можно кормить ребенка при лечении. Принимается в виде капсул и суспензии. Практически не оказывает побочных действий и хорошо переносится организмом женщины.
К эффективным цефалоспоринам можно отнести новый антибиотик Цефтиофур. Оно имеет повышенную стабильность в отношении лактамаз и действует более активно, чем пенициллины. Препарат последнего поколения разработан специально для лечения мастита и инфекции у женщины.
Он высоко активен в отношении грамотрицательных микробов. Также грудницу лечат препаратами Цефтриаксон (ceftriaxone), Цифран (cifran), Цефалексин, Цефазолин, Ципролет (ciprolet), Цитрин. Эффективно применение Амоксиклава – он помогает рассасывать уплотнение.
Антибиотики цефалоспориновой группы часто применяются в виде парентерального введения. Они прекращает жизнь патогенных микроагентов. Происходит расщепление бактерии. Препарат широко применяется в лечении различных форм мастита и разных гинекологических болезней. Отлично справляется с грибковой инфекцией. Антибиотик имеет мощный лечебный эффект, так как это сильнодействующий антибиотик.
Чтобы снизить боль при мастите, антибиотики применяют совместно с сульфаниламидами и обезболивающими. Целесообразно местное использование мази при мастите. Компоненты лекарственной массы антибиотика глубоко проникают в пораженные ткани и действуют непосредственно в очаге заболевания.
Мазь Вишневского или антибактериальный гепариновый гель хорошо устраняют боль и воспалительный процесс в железистых тканях и активно применяются в комплексном лечении.
Мазать требуется только пораженные участки. Можно наносить мазь Сеймовой или гепарин. Хорошо помогает синтомицин. Для лечения нужно пользоваться Синтомициновой мазью.
Помогают компресс с Димексидом, магнезией и ихтиоловой мазью. При трещинах и гнойных поражениях груди применяют крем Левомеколь. Лечить грудь требуется до полного исцеления различными способами.
Практически каждый препарат всасывается в кровоток очень быстро из желудочно-кишечного тракта. Максимальная концентрация антибиотика обнаруживается спустя 1 час после введения в организм.
Действие антибиотика основано на подавлении белкового синтеза. Препарат разрушает определённые реакции и снижает скорость размножения патогенных микроорганизмов.
Длительность терапевтического курса антибиотиком корректирует лечащий врач. Все зависит от патогенеза заболевания, его течения и симптомов. Допустимый срок применения антибиотиков – 5-21 сутки.
Перед началом лечения требуется внимательно изучить инструкцию к препарату. В ней подробно описано, как и сколько действует медикамент. Важно знать особенности применения лекарственного средства, которое содержит магний.
Использовать какой-либо лекарственный препарат при беременности или при менопаузе в пожилом возрасте требуется только после консультации с врачом, и по назначению лечащего доктора. К каждому антибиотику прилагается подробная инструкция о применении лекарства.
Антибиотики обычно принимаются между приёмами пищи или сразу после еды. Антибиотик обычно проглатывают целиком и запивают водой, если он в таблетированной форме. Нельзя превышать дозу антибиотика. Применять по 2 таблетки лекарства нельзя. Даже, если пропущена нужная доза.
Широко распространенные лекарственные схемы:
- Амоксициллин принимают совместно с Клавулановой кислотой. Заменить ее сумеет Клавуланат или Аугментин. Препараты следует принимать в дозировке 875 мг 2 раза в сутки.
- Ципрофлоксацин – нужно пить по 500 мг дважды в день.
- Сульфаметоксазол – принимают по 160-800 мг дважды в сутки.
- Доксициклин – требуется для лечения принимать по 500 мг 4 раза в сутки.
- Клиндамицин – принимают по 300 мг четырежды в день.
- Вильпрафнен принимают по 250 мг дважды в день.
К сожалению, прием антибитотиков может спровоцировать развитие побочных реакций. В некоторых ситуациях после медикаментознаго лечения наблюдаются:
-
- Аллергия
- Отек Квинке
- Рвота
- Тошнота
- Дисбактериоз
- Расстройства стула
- Бессонница
- Головная боль
- Головокружения
- Нарушения зрения
- Двоение в глазах
При выраженных побочных эффектах необходимо сообщить о данном факте лечащему врачу. Возможно, потребуется снижение дозировки препарата либо его полная отмена. Все зависит от особенностей лечения и проявления патологии.
Запрещается употреблять антибактериальные медикаменты при хронической недостаточности почек и печени. Не используют антибиотик при индивидуальной непереносимости и аллергии.
источник
Практически все беременные и рожавшие женщины знают о такой проблеме, как мастит. Существует несколько классификаций данного заболевания, однако обобщенно формы воспаления молочных желез можно разделить на две группы – гнойные и негнойные. От вида зависит то, какие процедуры и препараты назначают для его лечения.
Однако почти при всех формах лечение включает антибиотики: при гнойных маститах без них невозможно обойтись, поскольку одной из ведущих причин является попадание болезнетворной микрофлоры, а при негнойных они часто используются для предупреждения инфицирования.
Какие средства назначают – непростой вопрос, поскольку существует ряд принципов антибиотикотерапии:
- Для предотвращения развития инфекционного процесса назначают профилактический курс (в среднем 5 дней), включающий антибиотики слабого действия и широко спектра;
- От того, на какой стадии по тяжести находится мастит, зависит лечение антибиотиками; здесь отдается предпочтение сильнодействующим препаратам;
- Также антибиотики по возможности должны воздействовать на определенную группу возбудителей заболевания; какие из них более эффективные устанавливают посредством специального анализа, предполагающего посев гноя из очага и определение чувствительности к определенным препаратам;
- Решение о том, пить или колоть лекарственные средства — это также отдельная задача; для профилактики и при легкой форме можно пить препараты, а если мастит в «запущенной» стадии, то их вводят внутримышечно или внутривенно;
- Нельзя дольше 1-2 недель принимать одни и те же антибиотики, поскольку они перестанут действовать;
- У каждого лекарственного вещества есть множество противопоказаний; поэтому необходимо тщательно выбирать препарат перед приемом;
- Следует помнить, что гнойный мастит не всегда можно вылечить одними только антибактериальными препаратами;
- Во время беременности подавляющее большинство антибиотиков строго противопоказано, поскольку их прием может вызвать у ребенка тяжелые врожденные аномалии, уродства и отклонения в развитии; то же самое относится и к периоду вскармливания грудью;
- Эффективную дозу врачи назначают исходя из ряда индивидуальных особенностей каждого человека, например, веса, включая наличие противопоказаний, тяжесть формы и т.д.; в связи с этим лучше не принимать лекарства самостоятельно, а вместе с врачом решить, какие антибиотики лучше пить в комбинации с другими средствами и процедурами.
Обратите внимание, что указанные препараты при индивидуальной непереносимости вызывают сильные аллергические реакции вплоть до анафилактического шока, поэтому перед приемом проконсультируйтесь с врачом (для определения назначают специальную пробу).
Все перечисленные антибиотики, кроме стрептоцида относятся к одной группе. Основное вещество блокирует синтез одного из компонентов структуры микробной клетки (клеточной стенки), в результате чего бактерия погибает. Рассмотрим подробнее, какие принципы действия и особенности применения характерны для каждого из них.
Синонимы: Ампирекс, Декапен, Пентарцин, Эпикоциллин.
Препарат группы пенициллина. Он отличается устойчивостью к кислой среде желудка, благодаря чему препарат можно пить, а его большая часть усвоится. Суточную дозу в 2-3 грамма (для взрослых) делят на 4-6 приемов.
Синонимы: Амоксикар, Амосин, Гоноформ, Оспамокс, Раноксил.
Данный препарат также высоко устойчив в кислой среде и эффективен против гноеродных кокков. Лечение мастита амоксициллином проводится в течение 5 дней. Необходимо принимать по 0,5 грамм 3 раза в сутки через одинаковые промежутки времени.
Существует также комбинированный препарат с клавулановой кислотой (Амоксиклав), которая усиливает действие антибиотика.
Синонимы: Аксетин, Зиннат, Кефстар, Мультисеф, Уцефаксим.
Лекарственное средство, относящееся к группе цефалоспоринов. По своей эффективности к уничтожению стафилококка превосходит других представителей данной группы. Не предназначен для приема внутрь (вводят внутримышечно). Важно отметить, что хотя цефуроксим позволяет вылечить гнойный мастит, он противопоказан при беременности и в период кормления грудью.
Синонимы: Анцеф, Золфин, Оризолин, Цефамезин, Цефоприд.
Цефалоспорин широкого спектра действия. Вводится внутривенно или внутримышечно (данный препарат нельзя пить). Проникает через плацентарный барьер и обнаруживается в грудном молоке. В связи с этим беременность и кормление являются противопоказаниями для его применения.
Классический представитель группы сульфаниламидов. Его действие также основано на препятствии размножению бактерии, только здесь вещество влияет на бактерии на генетическом уровне. Растворимый стрептоцид выпускает в форме мази. Его назначают для наружного применения. Необходимо нанести линимент на пораженный участок груди (1-2 раза в день) и наложить сверху стерильную марлевую повязку.
Лечение стрептоцидом не только не позволяет размножаться патогенной флоре, но также и ускоряет заживление раны.
источник
Во время кормления грудью женщина старается соблюдать диету и не употреблять лекарств, которые могли бы навредить малышу. Но случается так, что при лактации женщине приходится принимать антибиотики. Это происходит, когда появляются заболевания молочных желез — лактостаз и мастит. Какие лекарства можно принимать, как это делать и, главное, как ускорить выздоровление и минимизировать вред, наносимый малышу, рассмотрим подробнее.
На сегодняшний день фармакология предлагает большой выбор антибиотиков. Рассмотрим, какие из них применяются для лечения мастита и лактостаза.
Вильпрафен — препарат группы макролидов, то есть антибиотиков естественного происхождения. Макролиды обладают бактериостатическим действием: прекращают деятельность и активность бактерий, не убивая их. Макролиды являются на сегодня самой безопасной группой антибиотиков.
Вильпрафен способен воздействовать на следующие бактерии:
- хламидии;
- микоплазмы;
- уреаплазмы;
- стрептококки;
- стафилококки;
- анаэробные бактерии пептострептококки и клостридии;
- трепонема.
Вильпрафен всасывается оперативно из желудочно-кишечного тракта, достигая максимальной концентрации через 1–2 часа после приёма.
Действие вильпрафена основано на подавлении синтеза белка и снижении скорости размножения патогенных бактерий.
Длительность курса лечения корректируется врачом в зависимости от вида заболевания, его тяжести и индивидуальных особенностей организма кормящей мамы. Диапазон допустимых сроков применения препарата — 5–21 день.
Вильпрафен принимается между приёмами пищи. Это означает, что после еды должно пройти не менее часа, а следующее принятие пищи следует произвести не ранее, чем через 30 минут после употребления лекарства.
Вильпрафен по желанию пьётся таблеткой или растворяется в воде с целью получения суспензии. Воды при этом необходимо добавить 20 мл.
Если вдруг женщина забыла принять очередную дозу лекарства, необходимо сделать это как можно скорее. Но ни в коем случае не употреблять две таблетки одновременно, компенсируя пропущенный приём.
К побочным явлениям, случающимся на фоне приёма данного лекарственного средства, относятся:
- тошнота, рвота;
- расстройство стула;
- изжога;
- крапивница;
- молочница;
- отёк Квинке;
- редко — застой желчи и желтуха.
Препарат запрещено употреблять женщинам, у которых диагностированы следующие патологии и состояния:
- почечная недостаточность;
- аллергический ответ на данный препарат или аналогичные антибиотики из группы макролидов;
- недоношенность ребёнка.
Данный препарат в незначительном количестве попадает в грудное молоко. Российские специалисты рекомендуют на время приёма лекарства прекратить грудное вскармливание.
Не согласны с ними европейские учёные. APILAM (Ассоциация по продвижению и культурным и научным исследованиям грудного вскармливания, г. Аликанте, Испания), совместно с Ассоциацией врачей США обозначают риск вильпрафена для младенца как «низкий». Мотивируя свои выводы тем, что данный антибиотик имеет меньшее время полувыведения из организма матери, нежели другие препараты этого же макролидного ряда.
В то же время в APILAM отмечают негативное влияние вильпрафена как препарата класса антибиотиков на микрофлору кишечника ребёнка. Также подчеркивается, что данный препарат не рекомендуется употреблять при кормлении грудью новорожденных и недоношенных детей.
Автору также пришлось на себе испытать данный антибиотик. Дочке было всего 2 месяца, когда из-за избытка молока лактостаз быстро перерос в серозный мастит с температурой выше 38°С. Тогда врач, принимавшая роды, прописала вильпрафен. Помог препарат не за день и не два — прошло не мне 3–4 суток с начала приёма лекарства, когда почувствовались первые улучшения. К сожалению, вылечить запущенный мастит данный препарат в случае автора не смог, пришлось дополнительно пройти курс антибиотика внутривенно в стационаре. При этом грудное вскармливание автор не прекращала ни в одном, ни в другом случае. Несомненно, ребёнок получил дозу антибиотиков. Параллельно с приёмом лекарств мамой давали пробиотики дочке (в нашем случае это был бифидумбактерин), что снижало вред препаратов. Таким образом удалось победить мастит и сохранить кормление дочери грудью.
Амоксициллин — антибиотик, относящийся к ряду полусинтетических аналогов пенициллина. Является лекарством широкого спектра действия.
Амоксициллин способен бороться со следующими видами бактерий:
- стрептококки;
- стафилококки;
- сальмонеллы;
- шигеллы;
- гонококки.
В то же время данный препарат не действует на бактерии, способные вырабатывать бета-лактамазу — вещество, нейтрализующее антибиотик. Поэтому часто амоксициллин выпускается в комбинации с клавулановой кислотой. Это «телохранитель» амоксициллина, защищающий его от действия бета-лактамазы.
Амоксициллин угнетающе воздействует на фермент, входящий в состав оболочки клеток бактерий. После того как «вредители» лишаются оболочки, клетка бактерии погибает.
В то же время лекарство имеет перекрестную резистентность с ампициллином — если против данного вида бактерий уже назначался и был бесполезен ампициллин, с вероятностью более 90% амоксициллин также не окажет должного лечения.
Принимается лекарство 7–10 дней. В случае, если «виновником» инфекции стала бактерия бета-гемолитического стрептококка, лечение длится не менее 10 дней. Делается это для того, чтобы не допустить появление частых при данном виде инфицирования осложнений на суставы и печень.
Капсула с лекарством проглатывается целиком, запивать необходимо стаканом воды. Приём пищи не меняет скорость всасывания препарата.
Стандартная дозировка для взрослых, а также подростков массой тела более 40 кг включает 1,5–3 г в сутки. Желательно делить данную дозу на 3–4 приёма. Минимальное разделение — на 2 приёма, утром и вечером с интервалом в 12 часов.
В случае особо тяжёлого бактериального поражения ежедневная дозировка может быть увеличена до 4–6 г. Максимально возможная суточная норма — 6 г.
Дети с массой тела, составляющей меньше 40 кг, принимают препарат в диапазоне 40–90 мг на килограмм веса в сутки. Рекомендуется делить дозировку на 3 приёма — так препарат будет действовать максимально эффективно. Разделение на 2 приёма позволяется в том случае, когда лекарство даётся в максимальной концентрации.
Амоксициллин может вызывать следующие побочные реакции:
- кандидозные поражения кожных покровов и слизистых;
- головокружения;
- тошнота, рвота;
- диарея;
- изменение цвета языка и зубов;
- крапивница;
- редко — конвульсии;
- анафилактический шок.
Приём данного лекарства следует немедленно прекратить и обратиться к врачу в случае появления следующих симптомов:
- длительная (более 1–2 дней) диарея;
- кореподобные высыпания на коже;
- отсутствие эффекта лечения;
- появление колита.
Запрещено принимать амоксициллин, если у женщины присутствуют следующие состояния:
- почечная и печеночная недостаточность в тяжёлой форме;
- аллергический ответ организма на пенициллины;
- язвенные поражения ЖКТ;
- мононуклеоз инфекционной природы;
- лимфолейкоз;
- бронхиальная астма.
Инструкция к препарату рекомендует прекращение грудного вскармливания на весь период приёма лекарства, либо разрешает — при условии оценки соотношения риска и необходимости.
APILAM подчёркивает очень низкий уровень опасности данного лекарства для малыша, поскольку концентрация попадания антибиотика в грудное молоко невелика и не вызывает у ребёнка негативных проявлений.
В случае автора данной статьи препаратом, который вылечил от мастита, стал амоксициллин. Одновременно с приёмом данного антибиотика посредством капельницы автор принимала антиаллергичное средство и пробиотик. Курс длился 7 дней, грудное вскармливание продолжала все время лечения. Болезнь прошла, не оставив следа.
Цефалексин относится к антибиотикам первого поколения, обладающим бактерицидным действием. То есть в отличие от макролидов, оказывает разрушительное действие на клетки бактерий, приводя к их гибели.
Цефалексин активен в отношении следующих бактерий:
- стафилококки;
- стрептококки;
- нейссерии гонореи и менингита;
- сальмонелла;
- трепонема.
Препарат не действует при «атаке» бактериями следующих видов:
- псевдомонады:
- анаэробные бактерии;
- стафилококки, устойчивые к метициллину.
Данный препарат основывает своё действие на проникновении в клеточную стенку бактерий и блокировании её синтеза. Что в итоге приводит к гибели враждебного микроорганизма.
Принимается цефалексин в среднем 7–14 дней. При поражении организма бактерией бета-гемолитического стрептококка — не менее 10 дней.
Цефалексин употребляется внутрь, запивается небольшим количеством негазированной воды. Всасывание препарата не зависит от еды, поэтому принимать лекарство можно в любое время относительно приёма пищи.
Взрослым суточная дозировка составляет 1–4 г. Но в большинстве случаев приём 1 г каждые 12 часов, что в общей сложности составляет 2 г в сутки, является достаточной дозой для подавления инфекции.
В тяжёлых случаях предусмотрено увеличение до 4 г в сутки. Если же требуется увеличение до 5 г, рекомендуется изменить метод введения препарата — минуя желудочно-кишечный тракт (капельница).
Препарат может вызывать следующие побочные реакции:
- крапивница и кожный зуд;
- аллергический отёк;
- головная боль;
- нарушения сна;
- редко — галлюцинации и судороги;
- желудочные боли;
- тошнота, рвота;
- диарея;
- снижение аппетита;
- сухость во рту;
- редко — токсический гепатит.
Лекарство запрещено к употреблению при наличии следующих патологий:
- аллергическая чувствительность к цефалексиму или дополнительным компонентам препарата;
- тяжёлые почечные поражения;
- печёночная недостаточность.
Цефалексин в незначительных количествах выделяется в грудное молоко, поэтому при лактации его употребление рвзрешено, но с осторожностью и под контролем врача.
APILAM оценивает уровень риска для младенца как «очень низкий» и подчёркивает, что доза, переданная через грудное молоко, является клинически незначительной.
Цефалоспорины широко используются в педиатрической практике с хорошей переносимостью, даже в неонатальном периоде, поэтому маловероятно, что в небольших количествах через молоко было бы причиной проблем у младенца.
http://www.e-lactancia.org/breastfeeding/cefalexin/product/
Флуклоксациллин принадлежит к классу полусинтетических антибиотиков пенициллина, обладающих широким спектром действия. Имеет также бактерицидные свойства.
Флуклоксациллин оказывает лечебное действие при поражении организма следующими видами бактерий:
- стрептококки;
- стафилококки;
- нейссерии гонореи и менингита;
- сигелла;
- сальмонелла;
- кишечная палочка.
При этом препарат обладает устойчивостью к пенициллиназе — ферменту, вырабатываемому бактериями, способному подавлять деятельность антибиотиков. Это делает его эффективным там, где не справятся другие средства пенициллинового ряда.
Флуклоксациллин действует на стенки бактериальных клеток, нарушая их биосинтез. Особенно активен препарат против бактерий, находящихся на стадии роста.
Приём достаточной для подавления инфекции концентрации достигается в течение 7–10 дней — столько и длится курс. В тяжёлых случаях лечение может быть продлено до 2–3 недель.
Флуклоксациллин принимается внутрь, запивая небольшим количеством воды. Относительно приёма пищи: выпивать таблетку необходимо либо за 1 час до еды, либо через 2–3 часа после.
Обычная дозировка при назначении флуклоксациллина — 2,5–5 г в сутки с распределением на 4 приёма. В тяжёлых случаях бактериального поражения дозировка может быть увеличена до 8 г в день. Максимальное количество — 12–16 г в сутки.
Флуклоксациллин способен вызвать следующие побочные эффекты:
- тошнота, рвота;
- диарея;
- гепатит;
- колит;
- аллергический ответ.
Препарат имеет следующие противопоказания:
- гиперчувствительность;
- тяжёлые поражения печени;
- почечная недостаточность;
- заболевания глаз.
Данный препарат считается совместимым с грудным вскармливанием. При увеличении дозировки и/или времени приёма флуклоксациллина необходима консультация лечащего врача.
APILAM также охарактеризовывает уровень опасности препарата как «очень низкий», подчеркивая незначительность проникновения в грудное молоко. При этом отмечая, что в Европе данное лекарство активно используется при лечении мастита — благодаря своей эффективности против бактерии стафилококка и относительной безопасности.
| Препарат | Производство | Диапазон цен, руб. |
| Вильпрафен | Нидерланды | 480–700 |
| Амоксициллин | Россия | 65–170 |
| Цефалексим | Сербия | 69–85 |
| Флуклоксациллин | Великобритания | 200–350 |
Терапевт назначил вильпрафен, так как его можно при кормлении грудью. До приема антибиотика 5 дней держалась высокая температура, после первой же таблетки начала спадать. Ребенка не прекращала кормить грудью, в его поведении изменений не было, хотя я очень боялась принимать лекарства. Боли прошли, не только в почках, но и которые были чисто по женской части. Вильпрафен стоит конечно дороговато, но он, как говорится, делает свое дело и не вредит ребенку. Еще хочу добавить, что обычно после приема антибиотиков начинает болеть желудок, после вильпрафена, слава богу, этого не произошло.
https://otzovik.com/review_1387002.html
в качестве лечения мне был назначен антибиотик Вильпрафен в количестве 500 мг х 3 раза в день в течение 10–14 дней. Также было рекомендовано пропить совместно полезные бактерии. Так вот купив три пачки антибиотиков, я приступила к лечению. Пить начала после еды или во время грудного кормления или сразу после — чтоб свести к минимуму влияния антибиотиков на ребенка. Но и это не особо спасло — у ребенка к третьему дню начались колики и метеоризм по ночам. Я дочке стала давать Бак-сет беби, который немного облегчил это состояние. Антибиотик могу порекомендовать как эффективный и относительно безопасный для деток на грудном.
https://otzovik.com/review_5720598.html
Видя мои страдания, педиатр сказала мне попить антибиотики Амоксициллин. Сказала, что они разрешены в период лактации. Однако, для страховки, можно ребенку подавать «Линекс» или что-то вроде него. Однако я ничего не давала. Дочка никоим образом не отреагировала на мой прием лекарств.
https://otzovik.com/review_94871.html
Цефалексин мне назначали довольно часто, и всегда он помогал. Но, как оказалось, всему приходит конец. И вот, при очередном применении Цефалексин мне не помог. Я принимала его три дня, а мое самочувствие и не думало улучшаться. Пошла я снова к врачу, и вот тогда он мне и объяснил, что, если один и тот же препарат пить часто, то его эффективность может вообще упасть до нуля. Конечно, я об этом тоже слышала, но на себе прочувствовала первый раз. Как мне сказал врач, теперь Цефалексин мне может снова начать помогать примерно лет через пять. Не знаю, верить этому или нет, но в ближайщем будущем я этот антибиотик уж точно покупать не буду. Выпускается Цефалексин в капсулах, они среднего размера, проглатывать их не сложно. Во время их приема у меня никогда никаких побочек не было. Вам, конечно, я буду рекомендовать этот антибиотик, сам по себе он довольно сильный.
https://otzovik.com/review_4308930.html
Чтобы антибиотики принесли максимум пользы и не нанесли существенного вреда маме и малышу, во время приёма антибиотиков рекомендуется соблюдать следующие меры:
- Параллельно с курсом антибактериального средства пропивать курс пробиотиков — как маме, так и малышу. Пробиотиков представлено сегодня множество, наиболее часто назначаемые врачами: для мамы — Линекс, Хилак Форте; для ребёнка — Бак-сет бэби, Бифиформ, Бифидумбактерин.
- Несмотря на антибиотики, необходимо кормить малыша грудью — как можно чаще, желательно ежечасно. Ребёнок — лучшее лечение лактостаза и профилактика мастита. Ни один молокоотсос не справится с застоем так, как это сделает малыш. Выбор антибиотиков, совместимых с грудным вскармливанием, достаточно широк.
- Распределять приём лекарства таким образом, чтобы ребёнок получил минимальную дозу препарата. Это определяется по времени максимальной концентрации антибиотика в крови, которую можно узнать из инструкции к нему.
- Оптимальное время приёма лекарства — вечером перед сном, после вечернего кормления. Это обеспечит самый длительный промежуток между попаданием препарата в кровь матери и кормлением.
Автор на собственном опыте испытала важность приёма пробиотиков и особенно назначения их ребёнку. На фоне приёма мамой лекарств у дочки в 2 месяца появилось расстройство стула. Но благодаря пробиотикам её состояние нормализовалось ещё до окончания курса антибиотиков.
Существенно облегчить состояние при лактостазе и даже предотвратить мастит помогут народные средства — компрессы, пользу которых признала даже официальная медицина.
Основной ингредиент компрессов — лист привычной нам белокочанной капусты. Данное растение издавна славится своим свойством «вытягивать» воспаления. Комбинации прочих ингредиентов можно варьировать:
- капуста-свёкла;
- капуста-морковь;
- капуста-картофель.
Капустный лист для компресса готовится следующим образом:
- Капуста разделывается осторожно на листы — так, чтобы не разорвалось полотно.
- Листья складываются в глубокую чашу и обдаются кипятком. Остужаются.
- Остывшие до комнатной температуры листья отбиваются молотком для мяса до состояния «тряпочки».
Все листья складываются в чашку и убираются в холодильник. По мере замены компресса используются.
При неосложнённом лактостазе достаточно компресса только из капустного листа, который прикладывается к поражённой груди по мере нагревания в течение дня.
Когда лактостаз запущен или развился мастит, компрессы делают составные.
Прочие ингредиенты, перечисленные выше, трутся на крупной тёрке, с них отжимается сок — так, чтобы не капало.
Составляется компресс следующим следующим образом:
- Берётся целлофановый пакет, рвётся по бокам так, чтобы получился длинный прямоугольник.
- На пакет кладутся два листа на расстоянии молочных желез, углублением вверх — так, чтобы получились 2 чашечки на грудь.
- Внутрь капустных чашечек тонким слоем с утолщением на проблемных местах груди раскладывается натертый прочий ингредиент, к примеру, свёкла.
- Осторожно компресс вместе с пакетом накладывается чашечками на грудь и сверху прижимается бюстгальтером.
- Сверху конструкции вокруг туловища оборачивается тёплая мягкая ткань.
Из прочих ингредиентов, дополняющих действие капустного листа, предпочтение отдается свёкле. Данный овощ считается наиболее действенным при снятии отёка с молочной железы.
Основной же выбор идёт по времени действия ингредиента:
- натёртый картофель сохраняет своё действие не более чем на 1–1,5 часа;
- морковь можно оставить в компрессе на 1,5–2 часа;
- свёкла действует до 2,5 часов.
Таким образом, на ночь рекомендуется делать компресс со свёклой, поскольку она позволяет не просыпаться каждый час для замены ингредиентов и капустного листа.
Отдельное место занимает компресс, сделанный с магнезией. Данный вид наложения более удобен, поскольку позволяет реже менять компресс — до 3 часов непрерывного ношения. Это позволяет осуществлять замену только перед кормлением.
Минус магнезии состоит в меньшей по сравнению с капустным листом и другими овощами действенностью. Как правило, такие компрессы назначаются в самом начале лактостаза.
Готовится компресс с магнезией следующим образом:
- Берётся бинт, от него отрезаются два лоскута примерно 30 см длиной и складываются в квадраты — так, чтобы поместились в чашечки бюстгальтера.
- В середине полученных квадратов вырезается дырочка для соска. Раствор ни в коем случае не должен лежать на соске и ореоле!
- Готовится раствор: пакет магнезии разводится в стакане воды комнатной температуры.
- Квадраты из бинта окунаются в раствор и отжимаются — так, чтобы не капало.
- Бинты с магнезией укладываюся в компресс в очередности магнезия-пакет-бюстгальтер-шарф.
Важно помнить, что если при использовании овощных компрессов молочные железы перед кормлением достаточно промыть проточной водой, то после компресса с магнезией перед тем, как дать грудь малышу, обязательно тщательно её помыть с использованием детского мыла.
Одного приготовленного раствора хватает на день. В следующие сутки, даже если раствор остался, необходимо его вылить и приготовить свежий.
Автор, прошедший путь от лактостаза к серозному маститу с двумя курсами антибиотиков, советует следовать следующим правилам, чтобы излечение произошло как можно скорее:
- чтобы ночами не мучиться и спокойно спать, капустные листья и овощи лучше подготовить заранее — так, чтобы можно было достать из холодильника заготовки и быстро вложить в компресс;
- бюстгальтер использовать только специальный для кормления, он правильно поддержит грудь и не будет передавливать протоки;
- избегать спать на больной груди, поскольку повышение температуры, образующееся в данном случае, приводит к распространению и усилению воспалительного процесса;
- все овощи ужасно красят бельё, поэтому бюстгальтер надевать такой, чтобы было не жалко выкинуть.
Свою рекомендацию даёт также специалист по грудному вскармливанию Вероника Силина:
При лактостазе и мастите необходимо чаще давать малышу на кормление больную грудь — так ребёнок будет помогать избавляться от застойных явлений. Во время кормления чередуйте позиции, чтобы ребёнок опустошал разные доли, особенно закупоренную.
Вероника Силина, специалист по грудному вскармливанию
Личная беседа с автором
Таким образом, с лактостазом и маститом можно и нужно бороться — с помощью антибиотиков, народных рецептов и, конечно, частыми кормлениями. И чем раньше будут начаты процедуры по излечению, тем больше шансов сохранить грудное вскармливание и вырастить здорового малыша.
источник

Мастит развивается в несколько стадий. Если пациент не обращает внимания на неполадки со своим организмом и не проводит своевременную терапию, то болезнь переходит в гнойную форму, которая после приводит к опасным осложнениям. При определении заболевания на начальном этапе развития и проведения правильного лечения можно обезопасить себя от развития гнойных воспалений в железах.
Раньше мастит назывался в народе грудницей. Такая болезнь активно поражает инфекцией ткани груди, а также очень часто имеет свойство распространяться, что в результате ведёт к гнойной деструкции тела женщины и близкорасположенных тканей, а также генерализации главной инфекции, которая сопровождается сепсисом (инфицированием крови).
Специалисты смогли выделить лактационный мастит (влияет на появление в груди молока), а также не лактационный. Если следовать полученным после исследования данным, то в 90−95 процентов общих случаев заболевания оно приходится на послеродовое время. При этом около 80−85 процентов поражений развиваются в первый месяц после появления ребёнка на свет.

Чаще всего такое поражение встречается у женщин, кормящих грудью. Инфекционно-воспалительная деятельность затрагивает в большинстве случаев лишь одну железу, обычно это правая. Преобладание такого поражения в правой грудной железе связано именно с тем, что правшам удобнее всего сцеживать левую грудь, поэтому застой молока преобладает именно в этом месте.
В последнее время очень часто отмечается двусторонний мастит. Такая форма поражения поражает в 10 процентах всех случаев заболевания маститом.
Около 7−10 процентов маститов лактационной формы воспаляют грудь той женщины, которая отказалась от грудного вскармливания ребёнка. У беременных такая болезнь встречается крайне редко.
Есть случаи лактационного мастита у новорождённых девочек. Это происходит в момент увеличения количества гормонов в организме, которые поступают из крови матери — это и вызывает отёки молочных желез.
Пять процентов от всех маститов происходит не от беременности и родов. Обычно не лактационное поражение затрагивает возрастную группу женщин от 15 до 60 лет. В этом случае болезнь проявляет себя не так явно, осложнения в организме, к примеру, генерализация поражения, происходят редко, но существует тенденция перехода заболевания до хронической формы с последующими рецидивами.
Воспалительные процессы во время мастита происходят при поражении гнойной инфекцией, 
Любой воспалительный процесс, которые произошёл из-за стафилококка золотистого, может приводить к сильным трудностям в виде септического эндокардита, сепсиса или же инфекционно-токсического шока.
За последний отрезок времени стали ещё чаще происходить маститы, по причине ассоциации микроорганизмов. Участились сочетания золотистого стафилококка с грамотрицательной кишечной палочкой (распространённый во внешнем мире микроорганизм, в норме проживающий внутри кишечника организма).
Если произошло заражение лактозным маститом, то его источником считают скрытые бактерии, попадающие от медицинского персонала, соседок по палате либо близких (от 20 до 40% людей являются носителями золотистого стафилококка). Болезнь распространяется посредством заражённых повседневных предметов личного пользования: средства по уходу, постельное белье, одежда.
Помимо этого, источником заражения при мастите также считается больной стафилококком ребёнок, например, в случае пиодермии (гнойничковые высыпания на поверхности кожи) либо при пупочном сепсисе.
Нужно сказать, что попадание инфекции стафилококка на кожу груди не всегда способствует развитию мастита. Для поражения инфекционно-воспалительным процессом нужны все благоприятные условия для его распространения — анатомические и функциональные.
К местным анатомическим факторам, которые приводят к такому процессу, относят:
- мастопатию;
- генетические дефекты в строении тела (дольчатый либо втянутый сосок);
- грубые рубцовые поражения груди, которые могут сохраняться после перенесённых тяжёлых форм мастита, проведения операции при доброкачественном новообразовании в организме.
Если говорить о функциональных факторах, которые приводят к гнойному маститу, то их спектр более обширен. Сюда относят:
- сложности при вынашивании ребёнка (развитие преждевременных родов, поздняя беременность, угроза прерывания, острая форма токсикоза);
- процессы обострения соответствующих болезней;
- развитие послеродовой лихорадки;
- обострения имеющихся болезней;
- нарушения в нервной системе женщины, трудности со сном, стрессы;
- осложнения в родовой деятельности (первые роды крупным ребёнком, отделение плаценты ручным методом, деформация путей, по которым проходит плод при рождении, сильная потеря крови при родах).
Женщины, которые рожают впервые, попадают в группу риска поражения маститом из-за того, что у них плохо сформирована железистая ткань, вырабатывающая молоко, есть физиологические недостатки в протоках желез, плохо сформирован сосок.
Помимо этого, большое значение нужно уделять тому, что у первородящей женщины нет никакого опыта кормления ребёнка грудью, а также нет навыка правильного сцеживания молока.
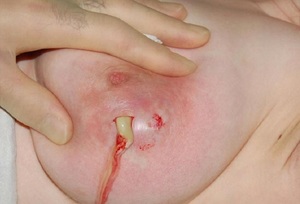
В том случае, когда правильного сцеживания нет, в протоках начинается скопление множества инфекционных организмов, которые ведут к молочнокислому брожению и свёртыванию молока, а также приводят к деформации стенок выводных протоков.
Свернувшееся молоко совместно с компонентами слущенного эпителия засоряют проходы молока, что неминуемо ведёт к лактостазу. Микрофлора, в которой активно размножаются вредные микроорганизмы, доходит до опасного уровня, что и приводит к воспалительному процессу. В этом случае возникает второй застой венозной крови и лимфы, что в разы ухудшает самочувствие пациентки.
Процесс воспаления и распространения инфекции проходит вместе с сильной болью, что в результате отрицательно влияет на сцеживание молока и ухудшает лактостаз. У пятнадцати процентов пациенток мастит гнойного содержимого возникает в связи с мелкими трещинками на сосках. Повреждения такого типа происходят из-за сильного отрицательного давления во рту грудничка и слабой упругости ткани соска.

При не лактационном мастите инфекцией, так же как и во время мастита после беременности, чаще всего является золотистый стафилококк.
Чтобы точно разобраться во всех особенностях развития не лактационного и лактационного мастита, важно обладать единым представлением об особенностях физиологии и анатомии груди.
Грудные железы — это орган репродуктивной системы, который важен для формирования молока во время кормления ребёнка. Такой секреторный орган расположен в самой груди.
В грудной железе присутствует тело, которое окружено подкожной жировой клетчаткой. Именно жировая прослойка и её формирование определяет общий размер и форму желез.
На более выступающей части груди жировой прослойки нет — в этом месте находится сосок, который обладает цилиндрической либо конусовидной формой (в редких случаях грушевидной).
Околососковый кружок, который обладает характерным пигментом, составляет основание соска. В медицине грудь делится на четыре главных участка, которые условно поделены перпендикулярными линиями. Такое разделение часто применяют хирурги при нанесении контуров участков с патологическими процессами в груди.
От передней части тела железы по поверхностной фасции, которая заслоняет жировую капсулу, к глубоким областям эпидермиса и к ключицам продуцируют плотные соединительные тяжи, которые представляют собой междолевые соединительные стромы — связки Купера.
Главной структурой в груди является ацинус, который включает в себя небольшое скопление пузырьков — альвеол, переходящих в целые альвеолярные пути. Внутренняя эпителиальная ткань ацинуса провоцирует выработку молока в период лактации.
Мастит лактационной формы проходит в более лёгкой форме, чем другая хирургическая инфекция гнойного типа, что происходит из-за изменений анатомно-функционаольного строения груди при продуцировании молока:
- структура дольчатого типа;
- большое количество рыхлой жировой клетчатки;
- множество полостей (синусов и альвеол);
- формирование лимфатических и молочных протоков.
При поражении молочных желез маститом инфекция за короткий промежуток времени расходится на близрасположенные участки груди, провоцирует развития патологии на окружающие ткани и повышает риск развития генерализации процесса.
Без правильного лечения и осмотра специалиста в этом случае не обойтись. При отсутствии терапии гнойное поражение начинает активно распространяться по всей груди, что очень часто приводит к острому хроническому течению болезни. В более тяжёлых случаях может происходить расплавление больших участков груди и формирование септических осложнений (септический эндокардит, поражение состава крови, инфекционно-токсические трудности).
Операцию разрешено проводить в случае наличия деструктивных форм инфекционно-воспалительного поражения в груди (флегмонозный, гангренозный, абцедирующий мастит). Определить в этом случае мастит можно при наличии очагов размягчения в груди либо симптоматику флуктуации. Такие симптомы чаще всего проходят совместно с ухудшением общего самочувствия женщины.
Многие женщины спрашивают, как долго лечится мастит. В неопределённом случае для проставления диагноза, врач проводит сцеживание молока из поражённой груди. А после по прошествии 3−4 часов — ещё один осмотр и пальпацию инфильтрата.
Если лактоз проходил на фоне мастита, то даже по прошествии четырёх часов у женщины будет пальпировать плотный инфильтрат, температура продолжает сохраняться повышенной, состояние остаётся прежним.
Врач назначает консервативное лечение мастита, а в случае, если оно не приносит эффекта на протяжении двух дней, то определяется гнойное воспаление и проводится полноценная операция.
источник