Мастит — это воспалительный процесс в тканях и участках молочной железы, при котором возможно появление гнойного содержимого и возникает угроза грудному вскармливанию. Это заболевание является одним из наиболее распространенных осложнений в послеродовом периоде.
Частому развитию маститов у кормящих женщин способствует увеличение количества видов возбудителей, а также их устойчивость к воздействию антибактериальных препаратов.
Возбудители заболевания — это всегда микроорганизмы или их комплексы. Распространенными причинами мастита после родов считаются:
Микроорганизмы проникают во все отделы молочной железы разнообразными способами.
Возбудитель заболевания проникает в организм кормящей мамы различными путями. Наиболее распространенными являются следующие:
• Носители бактериальных инфекций;
• Больные бессимптомными формами различных воспалительных инфекций;
• Предметы быта, в том числе и белье, с которыми контактировали зараженные люди;
• Заражение в стационаре. Такой мастит представляет собой разновидность распространенной госпитальной инфекции.
Наиболее распространенными входными воротами для патогенных микроорганизмов у кормящих женщин являются следующие:
• Трещины на сосках. Через них микробы проникают с поверхности кожи груди, а также и полости рта младенца;
• Очаги инфекции внутри женского организма, откуда возбудители по кровеносным и лимфатическим сосудам доставляются к тканям молочных желез. Это более редкие пути заражения.
Практически во всех случаях заболевание начинается с застоя молока — лактостаза, причинами которого являются:
• Недоразвитые млечные протоки женщин, для которых роды были первыми;
• Нарушения формирования сосков;
• Отклонения в работе молочных желез.
Картина заболевания зависит от того, имеется ли в железах гнойное содержимое, а также своевременно ли начата терапия.
Симптомы серозного мастита
Это наиболее распространенная и наименее опасная форма мастита. При правильно оказанной помощи функционирование молочных желез удается полностью восстановить. Основные проявления следующие:
• Острое начало через 2-3 недели после родов;
• Резкое повышается температура до 39⁰С;
• Лихорадка;
• Апатия, упадок сил;
• Боли в пораженной молочной железе;
• Железа незначительно увеличена в размерах;
• Головные боли.
Симптомы инфильтративного мастита
Если проводилась неправильная терапия, то заболевание через некоторое время переходит в инфильтративную форму. Основные признаки следующие:
• Сильный озноб;
• Появление болезненных уплотненных участков в пораженной железе;
• Значительное увеличение болезненной груди в размере;
• Покраснение кожных покровов над воспаленной железой;
• Сильное повышение СОЭ и числа лейкоцитов в крови;
• Болезненные ощущения в груди усиливаются;
• Головные боли;
• Нарушения сна;
• Сильная апатия, упадок сил и энергии;
• Отсутствие аппетита;
• Лимфатические узлы, расположенные в подмышечной впадине, воспалены, увеличены в размерах и достаточно сильно болят.
Симптомы абсцедирующего мастита
При неэффективности терапии заболевание не останавливается, а развивается дальше и переходит в следующую форму — абсцедирующую. Основные симптомы:
• Дальнейшее увеличение показателя СОЭ и числа лейкоцитов;
• Снижение уровня гемоглобина до 80 г/л;
• Усиление лихорадки;
• Покраснение кожного покрова над пораженной железой;
• Вены в области железы расширены;
• Лимфатические узлы в подмышечных впадинах воспаленные и достаточно болезненные;
• Происходит образование гнойных очагов в полостях и тканях груди.
Симптомы флегмонозного мастита
Следующей формой заболевания по тяжести состояния считается флегмонозная (гнойная). Характерными признаками являются:
• Состояние женщины становится значительно хуже;
• Температура повышена до 40⁰С;
• Сильная лихорадка;
• Интоксикация организма;
• Сухой язык и поверхность губ;
• Нарушения сна;
• Головные боли;
• Пораженная железа увеличена в размерах;
• Прощупывание уплотнений в железе;
• Покраснение кожных покровов, расположенных над воспаленной железой;
• Участки цианоза на коже, имеющие синюшный оттенок;
• Сильное расширение вен на груди;
• Воспаление лимфатических узлов за пределами пораженной области — лимфаденит;
• В молочной железе имеются уплотнения и гнойные очаги;
• Повышение числа лейкоцитов и СОЭ;
• Снижение гемоглобина до 70 г/л.
Симптомы гангренозного мастита
Последняя стадия заболевания при неэффективности лечения на предыдущих этапах — гангренозная — характеризуется такими проявлениями:
• Крайне тяжелое состояние женщины;
• Температура повышена до 40⁰С;
• Пульс 120 ударов в минуту;
• Бледность кожи;
• Очень сухой язык и поверхность губ (образуются сильные трещины);
• Сильнейшая апатия и упадок сил;
• Головная боль;
• Нарушения сна;
• Полностью отсутствует желание и силы употреблять пищу;
• Пораженная грудь сильно увеличивается в размерах;
• Болезненность и отечность на стороне пораженной груди;
• Поверхность груди окрашена в оттенки от бледно-зеленого до багрово-синюшного;
• Очаги пузырей и отмерших частей на поверхности пораженной кожи;
• Сосок втянутый;
• Отсутствие лактации как в больной железе, так и в здоровой;
• Увеличение лимфоузлов по всему телу, болезненность;
• Дальнейшее увеличение СОЭ и количества лейкоцитов;
• Снижение уровня гемоглобина до 40 г/л, что сопровождается симптомами сильной анемии.
Основные способы диагностики заболевания следующие:
• Анализ жалоб кормящей женщины;
• Общий анализ крови;
• Бактериологический анализ гнойного содержимого и молока;
• Ультразвуковое исследование молочных желез;
• Контроль за температурой тела женщины.
Методы лечения заболевания полностью зависят от его формы. Главное правило: своевременно начатое лечение — это единственный способ избежать осложнений и сохранить грудное вскармливание младенца!
Мастит, который не сопровождается наличием гнойного инфильтрата, лечится медикаментозными и немедикаментозными способами.
Немедикаментозные методы лечения мастита без гнойного содержимого
• Обеспечение покоя железе при обнаружении застоя молока;
• Ношение качественного поддерживающего бюстгальтера. Важно, чтобы он не сильно сдавливал и деформировал грудь;
• Использование молокоотсоса для улучшения оттока молока и опустошения груди;
• Временное прекращение грудного вскармливания при необходимости приема лекарственных препаратов или же часто прикладывание малыша к груди, если в медикаментах нет потребности;
• Тепло на область груди. Весьма эффективным является теплый душ на область молочной железы;
• Массаж молочных желез;
• Физические методы лечения — ультрафиолетовое облучение и другие тепловые методы.
Медикаментозные методы лечения мастита без гнойного содержимого
• Окситоцин внутримышечно;
• Но-шпа внутримышечно за 30 минут до введения Окситоцина;
• Антибактериальные препараты — это основа лечения заболевания. Их подбирают в зависимости от чувствительности возбудителя;
• Введение препаратов, которые повышают иммунный ответ организма в ответ на воздействие возбудителей — Антистафилококкового γ-глобулина, Антистафилококковой плазмы;
• Противоаллергические средства;
• Средства, восстанавливающие микрофлору кишечника. Их используют одновременно с применением антибиотиков.
Лечение гнойной формы мастита
Основным методом лечения является оперативное вмешательство. Операция проводится в отделении стационара. Осуществляется путем вскрытия гнойных очагов на фоне исключения повреждений молочных протоков.
Эффективны компрессы с использованием вазелинового или камфорного масел, линимента по Вишневскому.
При небольших нагноениях используют прием отсасывания гноя шприцом с дальнейшим введением в образовавшуюся полость антибиотика.
Развитие заболевания во время грудного вскармливания угрожает нормальной выработке молока. Поэтому очень важно следить за грудью кормящей женщины и не позволить инфекции стать препятствием на пути к здоровому питанию крохи!
К сожалению, при тяжелом течении запущенных форм мастита приходится не только использовать хирургические меры помощи, но и полностью прекратить лактацию без возможности ее дальнейшего восстановления. Абсолютными показаниями к этому являются:
1. Переход в течение трех дней от серозного мастита до инфильтративного на фоне нормальной терапии;
2. Возобновление гнойной формы заболевания после оперативного вмешательства с угрозой формирования новых воспаленных очагов и нагноений;
3. Длительно текущий мастит;
4. Заболевание, которое не поддается терапии и возобновляющееся даже после проведения операции;
5. Флегмонозные и гангренозные формы заболевания;
6. Послеродовый мастит в сочетании с другими тяжелыми заболеваниями.
С целью подавления лактации применяются такие препараты:
• Бромокриптин, Парлодел;
• Достинекс;
• Мочегонные препараты, усиливающие подавление выработки молока — Гипотиазид, Урегит;
• Камфора в форме компрессов на грудь.
1. Соблюдение всех гигиенических норм в отделениях стационара, где находятся кормящие женщины;
2. Принятие гигиенического душа;
3. Ежедневная замена нательной одежды;
4. Физические нагрузки;
5. Ополаскивание с мылом груди перед каждым кормлением малыша;
6. Обязательное мытье и дезинфекция рук;
7. Воздушные ванны для груди на протяжении 15 минут после кормления малыша;
8. Использование правильно подобранного поддерживающего бюстгальтера;
9. Обучение рожениц правильным принципам грудного вскармливания;
10. Лечение и профилактика появления трещин на сосках. Если образовались трещины, то рекомендуется применять специальные силиконовые или латексные накладки для кормления, а также применение заживляющих и смягчающих кремов и мазей (Веледа крем от трещин сосков);
11. Профилактика и лечение застоя молока и лактостаза;
12. Проведение профилактического массажа;
13. Исключение переохлаждения молочных желез у кормящих женщин;
14. Усвоение навыков самоконтроля, самомассажа и самообследования груди.
Каждая кормящая женщина должна знать важнейшие меры профилактики мастита, а также своевременно обращаться за медицинской помощью при обнаружении хотя бы нескольких симптомов.
Помните, послеродовой мастит — это прямая угроза грудному вскармливанию!
источник
Мастит (заболевание, которое также называют «грудницей») чаще всего развивается у женщин в лактационный период. Однако бывает так, что маститом страдают нерожавшие женщины, а в редких случаях — даже мужчины. Данный недуг характеризуется воспалительным процессом в молочной железе. Если сразу не предпринять мер по лечению, можно дотянуть до оперативного вмешательства.
В 90 % случаев мастит диагностируется у кормящих мамочек. Статистика указывает на то, что заболевание возникает у 16 % молодых мам и у 74 % первородок. Чтобы не попасть в это число, необходимо знать о методах профилактики мастита. Разберемся подробнее, что это за болезнь, и что нужно предпринимать, чтобы ее избежать.
Более распространен лактационный мастит. Об этиологии, лечении, профилактике этого недуга должно быть известно каждой женщине. Чаще всего причиной воспаления молочной железы служит инфекция. В 90 % случаев возбудитель — золотистый стафилококк, также вызывают мастит стрептококк, кишечная палочка. Возбудитель легко проникает в молочную железу через трещины в сосках, а также через очаги, которые присутствуют при тонзиллите хронической формы или пиелонефрите. При здоровой иммунной системе организм легко справляется с незначительными инфекциями. Однако при снижении иммунитета сил на борьбу с возбудителями нет. Роды для организма — это сильный стресс, все силы направлены на восстановление. Немудрено, что очень часто после родов у женщин развивается мастит, когда даже малейшее проникновение возбудителя вызывает воспаление. Профилактику и лечение мастита очень важно проводить своевременно, чтобы не было осложнений.
Проникшая извне инфекция распространяется по молочной железе, по лимфатическим протокам. Есть вероятность попадания возбудителей с лимфой и кровью из удаленных инфекционных очагов, например тех, что локализуются в органах мочеполовой системы.
Для развития заболевания в молочной железе очень часто создаются благоприятные условия, в частности, это случается тогда, когда происходит застой молока — лактостаз. Застоявшееся молоко в грудных протоках — отличная среда для размножения бактерий, ведь оно содержит столько питательных веществ.
В каких случаях возникает лактостаз? Если ребенок не высасывает из груди все молоко, а мамочка не сцеживается, оно застаивается, в результате на протяжении 3-4 дней зреет благоприятная среда для развития патогенной микрофлоры, и начинается мастит. Высока вероятность заболевания у женщин с сосками неправильной формы, а также у тех, кто не соблюдает гигиену и игнорирует профилактику мастита.
Рассматриваемый нами недуг зачастую сопровождают ожирение, сахарный диабет, инфекционные заболевания, трудный восстановительный период после родов.
Лактационный мастит, возникающий у кормящих матерей, имеет несколько стадий, причем одна может переходить в другую. Чтобы этого избежать, нужно вовремя проводить профилактику и лечение мастита.
Первый этап — серозный. Температура тела у женщины резко повышается, грудь значительно увеличивается и опухает. При касаниях возникают боли. Если не начать своевременное лечение, недуг перейдет в острую форму. Тогда температура достигает 39 градусов, возникает сильный озноб, налицо признаки интоксикации (головная боль, недомогание). Грудь тяжелая, цвет покровов становится красным, женщину мучают постоянные боли. Сцеживание молока доставляет сильный дискомфорт, при этом облегчения процедура не приносит.
Если не остановить развитие заболевания, серозный мастит перерастает в инфильтративный. На этом этапе больную лихорадит, грудь еще больше опухает, боли не прекращаются, даже если не дотрагиваться до груди. Состояние организма очень тяжелое. Женщина страдает бессоницей, отсутствием аппетита, головные боли усиливаются, общая слабость еще более выражена. При анализе крови обнаруживается повышенный уровень лейкоцитов. Также присоединяются боли в подмышках (в лимфатических узлах). Вот что ожидает тех, кто несерьезно относится к профилактике лактационных маститов. При инфильтративной стадии необходимо прекратить кормление ребенка, так как в молоке может накапливаться гной.
Третья стадия мастита — гнойная. Температура может достигнуть 40-41 градусов. Появляется потливость, полностью отсутствует аппетит. Грудь еще более отекает и болит. Сцеживание становится очень болезненным, молоко при этом выходит в минимальных порциях с примесью гноя.
Хуже этого состояния может быть только абсцедирующий мастит. Начинается абсцесс ореолы и фурункулез, на груди образуются гнойные полости.
Также мастит может перерасти в флегмонозную стадию, когда ткани молочной железы буквально расплавляются, поражаются соседние ткани. На этой стадии часто возникает септический шок.
Чтобы избежать подобных проявлений, необходимо вовремя предпринимать необходимые меры. Диагностика и профилактика маститов играют важную роль в сохранении здоровья женщин.
Данный вид заболевания встречается довольно-таки редко — только в 5% случаев. Причиной нелактационного мастита может стать травма, сдавливание молочных желез, какие-либо гормональные сбои, произошедшие в организме. Недуг в свою очередь подразделяется на фиброзно-кистозный, плазмоклеточный, острый нелактационный. Профилактика мастита в данных случаях будет отличаться от мер, предпринимаемых при лактационном.
Плазмоклеточный мастит диагностируется довольно редко. Чаще его можно наблюдать у женщин, которые много рожали. Симптомы напоминают рак молочной железы, но нагноения отсутствуют.
Фиброзно-клеточный мастит встречается у женщин от 30 до 60 лет. Основная причина заболевания — сбой в работе эндокринной системы. Боль ощущается в обеих молочных железах, при этом воспаление бывает редко.
Острый нелактационный мастит может быть вызван повреждениями жировой ткани груди. Иногда недуг развивается у женщин, которые резко сменили климатические условия.
Часто воспалительные процессы в груди происходят из-за застоя молока, поэтому первым действием при профилактике и лечении мастита является сцеживание до последней капли. При лактостазе не следует прекращать кормления грудью, оно помогает оттоку из молочных желез, а также сокращает объемы застоев. Если инфекция отсутствует, после сцеживания происходит рассасывание застоя. Женщина чувствует облегчение, начальные симптомы мастита исчезают.
Если произошло инфицирование, недуг нужно лечить только под наблюдением врача, обычной профилактики мастита будет недостаточно. Только хирург способен отличить мастит от лактостаза и определить гнойную форму. Чаще всего женщине назначаются антибиотики, курс физиолечения, при этом грудное вскармливание приходится прервать. Если выявлена гнойная форма мастита, физиотерапевтические процедуры должны быть отменены. Срочно требуется хирургическое вмешательство. Гнойник вскрывается, очищается и промывается. В дальнейшем лечится как открытая гнойная рана. Чтобы не допускать подобных неприятностей, гораздо проще узнать, какие меры профилактики мастита существуют, и придерживаться всех рекомендаций.
Мастит — довольно серьезное заболевание, но, несмотря на это, при своевременном вмешательстве лечение проходит весьма успешно и быстро. Проведение профилактики мастита позволит избежать недуга, но если все же вы заметили первые признаки заболевания, немедленно обращайтесь к доктору — он примет решение о способах лечения.
Диагностика включает в себя посев молока на проверку стерильности и общий анализ крови. Лечение начинают, не дожидаясь результатов анализов (они помогут в дальнейших мероприятиях). До полного выздоровления от грудного кормления лучше на время отказаться, ведь в организм ребенка могут проникнуть с молоком возбудители инфекции, а также компоненты лечебного препарата.
Основой в лечении любого мастита является антибактериальная терапия. Доктор должен подобрать именно тот препарат, который оказывает максимально негативное воздействие на возбудителя. Концентрация действующего вещества в тканях должна быть высокой, тогда лечение будет наиболее эффективным. Препараты могут вводиться внутривенно, внутримышечно, допустимо использование таблеток. В зависимости от стадии и формы заболевания курс лечения может продлиться от 5 до 14 дней. Все это время молоко необходимо сцеживать каждые три часа. Помогут препараты, снижающие лактацию. Лечение мастита и профилактика заболевания очень быстро приносят положительные результаты. Если симптомы исчезли раньше прохождения полного курса, не прекращайте прием лекарства, иначе возможен рецидив. В случае когда терапия не принесла облегчения, и мастит переходит в более сложную стадию, возможно, потребуется хирургическое вмешательство.
Избежать коварного мастита — не такая уж сложная задача. Прежде всего каждая женщина во время беременности и кормления ребенка грудью должна соблюдать элементарные правила гигиены. Также к профилактическим мерам можно отнести:
- регулярное сцеживание при лактации (важно не давать молоку застаиваться в протоках);
- незамедлительное лечение любых повреждений, которые появились на груди, особое внимание уделяется соскам;
- срочное обращение к доктору при любых подозрениях на мастит;
- полноценный сон и сбалансированное питание;
- избегание стрессовых ситуаций, волнений, которые негативным образом сказываются на защитных реакциях организма, иммунитете.
Профилактика маститов в послеродовом периоде — основа здоровья кормящей матери.
При первых симптомах облегчить состояние помогут средства народной медицины, но не затягивайте с походом к врачу. В зависимости от стадии болезни борьба с маститом займет не более 1-2 недель.
Основные меры профилактики послеродового лактационного мастита в основном сводятся к предупреждению образования различных трещин сосков, своевременному лечению микротравм. Очень важно вовремя сцеживать до конца молоко и соблюдать правила личной гигиены. Ежедневно необходимо правильно обмывать грудь, для этого нужно использовать теплую воду с мылом. Ареолу и соски рекомендуется протирать раствором соды (1 ч. л. на стакан кипяченой воды).
Чтобы предотвратить попадание в организм ребенка микроорганизмов, первые капли молока нужно сцедить.
Также профилактика послеродового мастита подразумевает использование разных защитных средств. Обязательно после каждого кормления необходимо смазывать ими соски — это поможет предупредить развитие ранок и трещин. Перед кормлением при помощи детского мыла и воды защитное средство нужно тщательно удалить. Можно использовать народные средства, которые помогают быстро заживлять трещины на сосках.
При профилактике мастита большой упор делается на правильный процесс грудного вскармливания. Чтобы процесс кормления продолжался столько времени, сколько это необходимо ребенку, при этом не вызывал неприятных ощущений, меняйте положение крохи. Нужно при этом следить, чтобы давление на ареолу и сосок распределялось равномерно, были задействованы все участки. Прикладывайте малыша правильно к груди. В том случае, если после кормления ребенок не выпускает грудь, прижимает, можно слегка зажать его носик — он сам вытолкнет сосок.
Затем, следуя требованиям профилактики мастита после родов, обязательно нужно сцедить остатки молока до последней капли. Если железы загрубели, рекомендуется использовать молокоотсос.
Как правильно сцедить молоко вручную
Руки обязательно нужно вымыть детским мылом. Сверху от ареолы расположите большой палец, снизу — безымянный и указательный, отступив примерно 3 см от соска. Уверенными, но аккуратными движениями грудь нужно сжать пальцами, немного вдавливая внутрь, после этого пальцы направить вперед, к соску. В этот момент должно появиться молоко. Движения эти повторять до полного облегчения в молочной железе. Не нужно себя жалеть, уверенно нажимайте на грудь. В первый раз возможны болевые ощущения. Если процесс происходит правильно, молоко брызжет струйками, а не выделяется каплями. Следите за техникой движений, пальцы не должны зажимать сосок — это его травмирует. Если кожа сильно увлажняется, протрите ее сухой пеленкой или салфеткой. Каждой молодой маме еще в роддоме доктор должен рассказать о технике сцеживания. Если все-таки есть какие-то вопросы, не стесняйтесь их задавать своему гинекологу.
Сцеживание при помощи молокоотсоса
Современные молокоотсосы – отличные помощники молодым мамочкам. С их помощью легко и просто можно сцедить лишнее молоко из груди. На рынке представлено множество моделей, выбрать подходящую именно вам не составит большого труда. Подготовка к процедуре будет такой же, как к ручному сцеживанию. Прибор должен быть стерильным. К каждому молокоотсосу всегда прилагается инструкция по использованию.
Какими будут основные правила по технике сцеживания? Воронку прибора всегда нужно располагать таким образом, чтобы сосок оказался посередине. Кожа должна быть сухой, чтобы обеспечить создание вакуума при плотном прилегании. Далее действия зависят от модели прибора: нужно нажимать ручку поршня, сжимать грушу или помпу (в ручных молокоотсосах) или включить кнопку (в электроприборе). ПРи эксплуатации ручных моделей требуется постоянная механическая работа – ритмичные нажатия помпы, ручки или груши. Электроприборы откачивают молоко сами, но здесь необходимо контролировать процесс и отрегулировать прибор под себя. Поток молока должен быть активным, равномерным.
В конце сцеживания струйка постепенно переходит в капельки. Грудь должна стать легкой и пустой. Сам процесс сцеживания не должен вызывать дискомфорта. Это возможно только в первые минуты при использовании механической груши, помпы. После процедуры сцеживания обязательно сразу же нужно простерилизовать молокоотсос.
Оставьте грудь открытой ненадолго, пусть остатки молока просохнут на воздухе. Белье меняйте ежедневно, используйте гигиенические вкладыши для кормящих, которые вставляются в бюстгальтер. Если в груди чувствуется уплотнение, аккуратно массируйте грудь, «разгоняйте» его.
Чтобы не стать жертвой послеродового мастита, профилактику нужно проводить обязательно, а все правила соблюдать неукоснительно. Обязательно держите грудь в тепле. При маститах и лактостазе даже небольшое переохлаждение способствует развитию различных осложнений. Не рекомендуется перетягивать или перебинтовывать грудь. При затрудненном кровообращении застойные явления только нарастают. Современные медики утверждают, что кормить ребенка не нужно по часам, лучше это делать по требованию. Так риски возникновения лактостаза и мастита значительно уменьшаются. При кормлениях по часам молоко застаивается в протоках. Свободное кормление улучшает качество жизни как матери, так и ребенка. Мама здорова, а малыш всегда спокоен и сыт. Придерживаясь рекомендаций по профилактике маститов у женщин, можно избежать коварного заболевания и радоваться материнству и возможности выкармливать здорового малыша.
Если все-таки мастит или лактостаз начал проявлять себя, облегчить симптомы заболевания помогут народные средства. Однако это не освобождает вас от похода к доктору, одними бабушкиными средствами здесь не обойтись, необходимо уничтожить возбудителя.
Какими средствами и народными рецептами при данных патологиях пользовались наши предки: Перечислим наиболее популярные способы:
- Облегчают состояние больной при лактостазе и мастите медовые лепешки. Готовят их из равных пропорций меда и муки. Они помогают рассасывать уплотнения.
- Уменьшит жар, облегчит состояние свежий лист капусты, лопуха или мать-и-мачехи. Листья предварительно необходимо обдать кипятком. Можно нанести мед или сметану. После этого зафиксировать компресс на груди плотной повязкой, не рекомендуется использовать пленку. Воспаленное место должно дышать.
- Рекомендуется прикладывать к больному месту чайный гриб, а сверху накрывать бумагой. Компресс нужно делать перед сном в течение недели.
- Помогает от мастита печеный лук с медом, его также прикладывают в качестве компресса. Можно использовать инжир: перед применением его распаривают в молоке.
- Для растирания груди приготовьте настойку из японской софоры: в соотношении ½ залейте бобы растения водкой. Настаивать нужно три дня в темном месте. Настойку процедить, она готова к применению.
- Облегчит состояние кашица из рисового крахмала. Интенсивно помешивая, разведите крахмал в воде до консистенции сметаны. Средство наносится на марлю и прикладывается к больному участку на три часа. Можно также использовать кашицу из картофельного крахмала и растительного масла.
- Натрите яблоко на терке, добавьте мягкого сливочного масла. Смесь нанесите на грудь, прикройте марлей.
- Обычную марлевую салфетку, сложенную в несколько слоев, пропитайте соком каланхоэ и приложите к больному участку.
- Помогает мазь, приготовленная из сухого чистотела и топленого масла. Чайную ложку измельченной травы смешайте с двумя ложками масла.
- Для компресса можно использовать мякоть тыквы. Она отваривается в молоке. Когда смесь загустеет, сделайте из нее компресс, сверху посыпьте сахаром и накройте салфеткой.
«Бабушкины рецепты» помогут только облегчить состояние, но проблемы не решат, нужно об этом помнить. При малейших подозрениях на мастит необходимо обратиться к доктору и начать медикаментозное лечение!
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Профилактика мастита – это меры, которые принимает женщина с целью избежать осложнений во время кормления в виде инфекционного поражения молочной железы. Мастит – инфекционное заболевание с воспалением интерстиция молочной железы, что характеризуетсяется нарушением нормальной функции лактации. Это сопровождается вынужденными мерами переведения ребенка на искусственное питание, что не является оптимальным для его нормального роста и здорового развития. Поэтому знание мер профилактики данной патологии очень важно для предупреждения заболевания.
Послеродовой мастит – процесс воспаления интерстиция и проток молочной железы, которое возникает в послеродовом периоде и имеет свои особенности течения. В этот период симптоматика мастита может быть очень выражена и процесс имеет, как правило, гнойный характер. В послеродовом периоде матка начинает постепенно сокращаться и приходить в исходную форму, а молочные железы только начинают функционировать. Очень часто в этот период еще в роддоме у женщин возникает послеродовой мастит, что связано со многими причинами. В первую очередь, молочные протоки начинают выделять молоко, количество которого может быть больше, чем необходимо в первые дни жизин ребенка, и происходит его застой. Неправильная техника кормления вызывает образование трещин, которые являются воротами для инфекции, поэтому происходит вторичное инфицирование. Так развивается послеродовой мастит. Очень часто такой мастит плохо поддается коррекции, что также может вызывать воспалительный процесс в матке, который недиагностирован. Поэтому недостаточная инволюция матки в послеродовом периоде или возникновение септических послеродовых осложнений может стать причиной послеродового мастита.
Из этих основных причин выплывают меры профилактики послеродового мастита:
- обучение правильной технике первого грудного вскармливания;
- тщательный контроль состояния матки в раннем и позднем послеродовом периоде и контроль общего состояния женщины с профилактикой инфекционных осложнений;
- раннее приложение ребенка к груди в родовом зале при отсутствии противопоказаний;
- сцеживание молока при его излишке в первые дни жизни ребенка для профилактики застоя;
- предупреждение переохлаждений и стрессовых ситуаций с целью профилактики нарушений гормонального контроля процесса лактогенеза.
Все эти правила необходимы не только для хорошего самочувствия женщины и профилактики мастита, но и для того, чтобы грудное молоко стало для ребенка доступным постоянным средством питания для обеспечивания нормального развития, роста и защиты.
Лактационный мастит развивается чаще, чем все другие виды из-за того, что правила правильного грудного вскармливания известны не всем и не все мамы их придерживаются. Верное грудное вскармливание способствует не только питанию и росту ребенка, но и дальнейшему процессу лактогенеза. Кормление новорожденного ребенка необходимо проводить по его желанию, без ночных перерывов. При этом интервал между кормлениями должен составлять не больше трех часов. Такой интервал хорошо влияет не только на ребенка, но и на секрецию молока. В ночное время под действием гормонов гипофиза происходит образование молока в молочных железах, а под влиянием ночных кормлений усиливается выработка гормона окситоцина, который в свою очередь влияет на мышечные волокна молочных ходов и происходит нормальное выделение молока в молочные ходы. Такой процесс происходит в норме, но есть случаи, когда не хватает молока и ребенок докармливается смесями. При этом нормальный процесс образования и выделения молока не происходит и это способствует нарушению процесса лактогенеза. Тогда возникают разные патологическтие состояния в виде лактостаза или в случае инфицирования происходит воспаление молочной железы – мастит. Поэтому важно знать основные принципы правильного грудного вскармливания.
Профилактика мастита при грудном вскармливании следующая:
- кормление ребенка за его потребностью, но не менее восьми раз на сутки;
- исключение использования других смесей, бутылочек, сосок при отсутствии показаний, что исключает факторы со стороны ребенка в развитии застоя и дальнейшего мастита;
- правильный туалет молочной железы перед каждым кормлением – не мыть, не вытерать грудь перед каждым кормлением, достаточно только ежедневного душа – это уменьшать шансы мацерации соска и образования трещин. Также перед и после каждого кормления, сосок нужно вытереть каплей молока;
- правильный режим питания и отдыха кормящей мамы предотвращает лактостаз и мастит;
- правильная техника кормления ребенка;
- избежание переохлаждений;
- своевременная коррекция лактостаза и туалет при появлении трещин соска;
- при образовании явлений физиологического лактационного криза нужно чаще прикладывать ребенка к груди.
Профилактика лактостаза и мастита должны быть целенаправленными действиями, так как несвоевременно вылеченный лактостаз может быть причиной мастита. Поэтому при появлении очагов застоя молока важно использовать лечебный массаж, физиотерапевтическое лечение и правильный уход за грудью.
Профилактика мастита во время кормления грудью – очень важное задание каждой молодой мамы, ведь от этого зависит здоровье не только ее, но и ребенка. Меры профилактики не настолько сложны, как кажется на первый взгляд, и при условии правильного кормления ребенка и туалета молочной железы можно полностью избежать этого заболевания.
источник
Послеродовый мастит – заболевание, которое возникает в послеродовый период, во время лактации. Важно понимать, что без соответствующего лечения данная болезнь может иметь серьезные последствия. Возбудителями такого состояния являются стрептококки и стафилококки.
Единой международной классификации маститов нет. Код МКБ – 10 шифр О91 — Инфекции молочной железы, связанные с деторождением.
При появлении какой-либо неприятной симптоматики, касающейся молочных желез, желательно незамедлительно проконсультироваться с профильным специалистом по поводу определения точных причин дискомфорта. Дать толчок развитию мастита после родов способны такие факторы:
- трещины на самих сосках
- гнойные кожные поражения железы
- застой грудного молока
- несоблюдение необходимых правил гигиены
- тяжелые роды
- сниженный иммунитет
- период после родов, осложненный различными патологиями у матери
- неправильное сцеживание
Любое, даже малейшее повреждение на сосках – прямой путь к попаданию инфекции и развитию мастита. Она может попасть внутрь железы и через лимфатические узлы и тем самым вызвать развитие острой инфекции. Застой молока также очень способствует развитию и быстрому размножению гноеродных бактерий и других патогенных микроорганизмов.
Все эти причины имеют огромное значение и легко могут способствовать развитию острого воспалительного процесса в молочной железе. Послеродовой мастит появляется из-за лактостаза, который чаще всего и является главной причиной воспаления.
Почти всегда при послеродовом мастите страдает лишь одна молочная железа. Есть много возбудителей – патогенных микроорганизмов и их комплексов, которые способны вызвать развитие мастита. Наиболее распространенными из них считаются:
- стафилококки
- стрептококки
- кишечные палочки
Почти в 90% случаев у женщины высеивается золотистый стафилококк, в некоторых случаях, к нему могут присоединяться и другие патогенные микроорганизмы.
Патогенез послеродового мастита достаточно обширный. Возбудители его попадают в организм кормящей женщины разными способами. Наиболее частыми путями инфицирования патогенными микроорганизмами считаются:
- носители различных инфекций бактериального характера
- больные инфекциями воспалительной этиологии, у которых нет никаких диагностических признаков
- предметы быта
- заражение в условиях стационара
Все эти случаи вполне возможны и, чтобы избежать развития тяжелой степени послеродового мастита, необходимо сразу начать принимать все необходимые меры по лечению заболевания и полному устранению причины его возникновения.
Практически каждый второй случай развития острого послеродового мастита спровоцирован застоем молока. Этиология болезни связана с лактостазом, который может развиться из-за узких млечных протоков или полного нарушения функций молочной железы. Состояние кормящей мамы будет зависеть от того, своевременно ли она обратилась за квалифицированной помощью и, нет ли в молочных железах гноя.
Проявление патологического состояние начинается уже на 2-7 сутки после начала кормления грудью. Общее состояние организма остается нормальным. Возможен скачок температуры до 38,5. Также при пальпации можно ощутить нагрубание груди по всей ее площади.
Начальной стадией недуга считается серозный мастит, сопровождающийся симптомами лихорадки. При этом ощущается сильнейшая головная боль, постоянная тошнота и сильная боль в самой груди.
Позже железа сильно увеличивается в своих размерах и краснеет в месте инфицирования. Можно нащупать уплотнения по всей поверхности железы и возникать кровотечение из соска.
Клиническая картина инфильтративного послеродового мастита очень схожа с симптомами обычной лихорадки. Лимфатические подмышечные узлы сильно увеличены в размерах. Продолжительность этого этапа зависит от возбудителя и от иммунитета человека.
Гнойная форма послеродового мастита протекает только с очень высокой температурой. Нарушается сон и аппетит, ощущается сильная слабость. Наблюдается изменение формы груди в местах поражения. Кожа гиперемируется и появляется сильная болезненность при дотрагивании. Сильно увеличиваются подмышечные лимфоузлы. Обычно такая острая форма мастита протекает без абсцесса.
Абсцедирующий мастит можно встретить куда реже. Такая форма обычно проявляется абсцессом ареолы или же фурункулезными поражениями и образованиями тканей самой железы. Состояние организма при этом сильно и очень быстро ухудшается. Признаки общей интоксикации становятся более выраженными, температура тела поднимается до 40. Железа сильно увеличивается, кожа отекает и становится синюшной, болевой синдром очень выражен. Такая стадия течения послеродового мастита называется флегмонозной.
После полного развития флегмонозной стадии мастита наступает гангренозная, которая требует уже только хирургического оперативного вмешательства.
При появлении признаков послеродового мастита или любого дискомфорта непонятного происхождения в молочной железе, женщина обязательно должна обратиться к специалисту, чтобы тот провел обследование и поставил точный диагноз.
Диагностика будет состоять из таких мероприятий:
- Общий анализ крови. При наличии воспаления уровень лейкоцитов в крови и СОЭ сильно повышается.
- Бак исследование молока.
- Ультразвуковая диагностика прекрасный способ, который способить выявить точную стадию развития заболевания.
УЗИ – наиболее точный способ диагностики. При серозном мастите можно увидеть уплотнение железистой ткани и участки с повышенной эхогенностью. Инфильтративный лактационный мастит, наоборот, отличается наличием зон пониженной эхогенности. При инфильтративно- гнойном — инфильтрат характеризуется ячеистой структурой. Что касается гнойной формы, можно заметить высокий уровень звукопроводимости в тех зонах, где понижена эхогенность.
Основная задача лечения послеродового мастита – нейтрализация возбудителя воспаления. После того, как он будет обнаружен, лечение заключается в устранении симптомов интоксикации.
Во время лечения лучше отказаться от грудного вскармливания, хотя бы на время терапии. Решение по возобновлению лактации принимается индивидуально для каждого случая, исходя из полученных результатов.
При серьезных стадиях послеродового мастита доктор принимает решение о прекращении лактации без ее восстановления. Для этого используются специальные гормональные препараты, например, Бромокрептин и Каберголин.
Основу лечения будут составлять антибактериальные средства:
- Амоксициллин
- Макролиды
- Цефалоспорины
- Азитромицин
Для усиления иммунитета используют антистафилококковые гаммаглобулины и нормальные человеческие глобулины.
Также в состав комплексной терапии входит прием противогрибковых средств:
Важный принцип лечения послеродового мастита — физиотерапия, которая включает в себя: УВЧ, УФ-лучи и воздействие ультразвуком.
Гнойный послеродовой мастит нельзя лечить консервативно, обязательно нужно хирургическое вмешательство. Гнойник вскрывается так, чтобы не были задеты молочные протоки.
Особенность послеродового мастита в том, что он может препятствовать нормальной выработке молока. Поэтому женщина должна очень хорошо следить за своим состоянием, для предотвращения усугубления ситуации и, чтобы ребенок получал нормальное питание.
Если кормящая женщина поздно обратилась за врачебной помощью, может потребоваться не только оперативное вмешательство, но и полное прерывание лактации без любой возможности ее последующего восстановления.
Абсолютными показаниями к полному прекращению лактационного периода считаются:
- переход от серозного к инфильтративному маститу при получении медикаментозной терапии в течение нескольких дней
- возобновление гнойных очагов уже после лперативного вмешательства
- мастит, который протекает в течение очень длительного времени
- формы, не поддающиеся никакой терапии
- флегмонозная и гангренозная формы маститов
- послеродовой мастит, сопровождающийся другими серьезными патологиями
С целью быстрого прекращения лактации могут использоваться такие медикаментозные препараты:
- Бромокриптин
- Достинекс
- различные мочегонные средства
- компрессы на грудь из камфоры
После полного прекращения лактации с помощью лекарств восстановить возможность лактации будет невозможно.
Профилактика мастита в послеродовом периоде должна заключаться в соблюдении санэпидемиологического режима стационара в первые дни после родов, а также личной гигиены. Важно вовремя диагностировать и предотвратить развитие заболевания. Для этого существуют специальные лекции для беременных на поздних сроках, на которых доктора рассказывают о том, как правильно кормить ребенка грудью и как за ней нужно ухаживать.
С целью предупреждения лактостаза проводится его профилактика, для которой используются молокоотсосы. Но, все же, нужно понимать, что лучше ребенка не поможет никакой молокоотсос.
Можно выделить такие основные профилактические методы послеродового мастита:
- соблюдение личной гигиены
- принятие гигиенического душа каждый день
- умеренные физические нагрузки
- ополаскивание груди с мылом каждый раз перед началом кормления
- обязательная дезинфекция рук
- ношение правильного для кормящей груди бюстгальтера
- лечение и своевременная профилактика трещин на сосках
- роженица должна знать, как правильно прикладывать ребенка
- проведение специального массажа груди
Одно из самых важных условий – правильный уход за грудью. Каждая мама должна знать эти важнейшие моменты о том, какой должна быть профилактика мастита. В данном случае нужно соблюдать все рекомендации врача. Очень важно, при появлении какого-либо дискомфорта в молочных железах, сразу же обращаться за квалифицированной медицинской помощью.
Запущенный послеродовой мастит – очень серьезная угроза грудному вскармливанию и здоровью самой женщины.
Иногда для лечения мастита используют и некоторые народные средства. Но так лечиться можно только дополнительно к медицинским указаниям.
источник
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением). Заболевание может р
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением).
Заболевание может развиваться в родильном доме или после выписки («отсроченный»). В настоящее время ПМ развивается преимущественно во внебольничных условиях на 2–4-й неделе послеродового периода.
Частота ПМ составляет 3–8% от общего числа родов. Частота гнойного ПМ колеблется от 2 до 11%. Крайне редко развивается мастит во время беременности (0,1–1% по отношению ко всем больным маститом). В структуре гнойно-воспалительных заболеваний в гинекологии ПМ достигает 5–65%.
У 90% больных поражается одна молочная железа, причем правосторонний ПМ встречается в 55%, левосторонний — в 34%, двусторонний — в 10% случаев.
Основными возбудителями ПМ являются Staphylococcus aureos (70–80%), значительно реже — другие микроорганизмы: Streptococcus A и B, Enterobacter spp., Escherichia spp., Pseudomonas aerugenosa, Klebsiella spp. Золотистый стафилококк является доминирующим возбудителем и в виде монокультуры или в ассоциации с другими патогенными микроорганизмами высевается в 88% случаев ПМ.
Этиологическая структура серозного и инфильтративного мастита представлена в табл. 1.
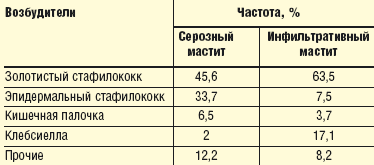 |
| Таблица 1. Этиологическая структура серозного и инфильтративного мастита |
В зависимости от стадии развития послеродового мастита выделяют:
- патологический лактостаз;
- серозный мастит;
- инфильтративный мастит;
- гнойный мастит: инфильтративно-гнойный (диффузный, узловой), абсцедирующий (фурункул ареолы, абсцесс в толще железы, ретромамарный абсцесс), флегмонозный (гнойно-некротический), гангренозный.
Предрасполагающими факторами к возникновению ПМ являются:
- лактостаз;
- трещины сосков;
- аномалии развития сосков (плоские, втянутые, добавочные);
- структурные изменения молочных желез (мастопатия, добавочные доли, большие размеры молочных желез, рубцовые изменения);
- гнойный мастит в анамнезе;
- снижение иммунной реактивности организма;
- пластика молочных желез;
- гипер- и гипогалактия;
- нарушение гигиены и правил грудного вскармливания.
Патологический лактостаз развивается на 2–6-е сутки лактации. Общее самочувствие изменяется мало. Температура тела — 38–38,5 o С. Наблюдается равномерное нагрубание и болезненность молочной железы при пальпации. Без стадии патологического лактостаза мастит развивается редко, но между ПМ и первыми проявлениями серозного мастита может пройти от 8 до 30 дней.
Серозный ПМ, как правило, начинается остро. Температура тела при серозном мастите повышается до 38–39 o С, с ознобом. Ухудшается общее состояние (головная боль, слабость), появляются постепенно усиливающиеся боли в молочной железе, особенно при кормлении ребенка. Больная грудь несколько увеличивается в объеме, хотя вначале форма ее не меняется. Кожа в области поражения слегка или умеренно гиперемирована. При пальпации в толще железы могут определяться более уплотненные участки, чаще овальной формы, плотно-эластической консистенции, умеренно болезненные.
При запоздалом или неэффективном лечении серозная форма довольно быстро (в течение 1–3 дней) переходит в инфильтративную. Продолжается лихорадка. Под измененным участком кожи пораженной молочной железы пальпируется плотный, малоподатливый инфильтрат, нередко увеличиваются регионарные подмышечные лимфатические узлы. В зависимости от особенностей возбудителя инфекции, состояния защитных сил организма и характера проводимой терапии, длительность этой стадии варьирует от 5 до 10 дней. Если инфильтрат не рассасывается, обычно происходит его нагноение. В современных условиях нередко отмечается более быстрая (в течение 4–5 дней), иногда бурная динамика процесса — переход серозной формы мастита в инфильтративную, а затем в гнойную.
Для гнойного мастита характерны высокая температура тела (39 о С и выше), озноб, плохой сон, потеря аппетита. Форма пораженной молочной железы изменяется в зависимости от локализации и степени распространения процесса, кожа ее резко гиперемирована, пальпация болезненна. Как правило, увеличиваются и становятся болезненными подмышечные лимфатические узлы (регионарный лимфаденит).
Преобладающей формой гнойного мастита является инфильтративно-гнойная, она диагностируется у 2/3 больных. Диффузная форма характеризуется гнойным пропитыванием тканей без явного абсцедирования. При узловой форме образуется изолированный округлый инфильтрат без образования абсцесса.
Абсцедирующий мастит встречается реже. Флегмонозный мастит представляет собой обширное диффузное гнойное поражение молочной железы. Он встречается у каждой 6–7-й больной с гнойным маститом и характеризуется очень тяжелым течением. Отмечаются резкое ухудшение общего состояния, частые ознобы, повышение температуры тела до 40 о С. Возможна генерализация процесса с переходом в сепсис.
Гангренозный мастит является крайне редкой и очень тяжелой формой заболевания. Наряду с местными проявлениями определяются признаки выраженной интоксикации — обезвоживание, гипертермия, тахикардия, тахипноэ.
Наряду с типичной клиникой серозного, инфильтративного и гнойного мастита встречаются стертые, субклинические формы заболевания. Они характеризуются невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий.
Характерной особенностью ПМ в современных условиях является его более позднее начало, преимущественно после выписки из роддома (запоздалый, «отсроченный» мастит).
Высокая вирулентность возбудителя, снижение иммунологической защиты, запоздалая диагностика и неадекватное лечение могут явиться факторами, способствующими развитию сепсиса (септикопиемии) на почве ПМ.
- Клинический анализ крови: лейкоцитоз, сдвиг лейкоцитарной формулы влево, нарастание СОЭ.
- Бактериологическое исследование молока с количественной оценкой обсемененности молока (>5х10 2 КОЕ/мл), определение чувствительности к антибиотикам. Исследование желательно проводить до начала антибиотикотерапии. Молоко для исследования берут из пораженной и здоровой молочной желез.
- Ультразвуковое исследование.
— В норме структура молочной железы однородна. Молочные протоки в виде эхонегативных образований диаметром 0,1–0,2 см. Поверхностная пластинка собственной грудной фасции имеет четкие контуры.
— Серозный мастит: утолщение и отек железистой ткани, участки повышенной эхогенности, нечеткие контуры поверхностной пластинки собственной грудной фасции.
— Инфильтративный мастит: наличие зон пониженной эхогенности в толще инфильтрата.
— Инфильтративно-гнойный мастит: ячеистое строение инфильтрата.
— Гнойный мастит: появление в зонах пониженной эхогенности очагов повышенной звукопроводимости неправильной формы, различных размеров.
Цель лечения — эрадикация возбудителя, купирование симптомов заболевания, нормализация лабораторных показателей и функциональных нарушений, профилактика осложнений.
В период заболевания маститом, независимо от клинической формы, вскармливание ребенка как больной, так и здоровой грудью запрещается. Вопрос о возможности его возобновления после излечения мастита или прекращения лактации решается индивидуально на основании результатов бактериологического исследования молока.
В качестве физиотерапии при серозном мастите используют микроволны дециметрового или сантиметрового диапазона, ультразвук, УФ-лучи, при инфильтративном мастите — те же физические факторы, но с увеличением тепловой нагрузки. При гнойном мастите после хирургического лечения вначале используют электрическое поле УВЧ в слаботепловой дозе, затем УФ-лучи в субэритемной и слабоэритемной дозах.
Необходимо подавление или торможение лактации. При серозном и инфильтративном мастите прибегают к торможению лактации, при отсутствии эффекта от терапии в течение 2–3 сут подавляют лактацию. На подавление лактации необходимо получить согласие роженицы.
Гнойный мастит является показанием для подавления лактации. Для торможения или подавления лактации используются бромокриптин (Парлодел) или каберголин (Достинекс).
Парлодел назначают по 2,5 мг 2 раза в сутки для торможения лактации в течение 2–3 дней, с целью подавления — 14 дней. Достинекс для предотвращения послеродовой лактации назначают по 1 мг однократно в первый день после родов; для подавления установившейся лактации — по 0,25 мг (1/2 таблетки) каждые 12 ч в течение 2 дней.
При назначении антибактериальной терапии препаратами выбора являются пенициллины, цефалоспорины, эффективны также аминогликозиды, макролиды, линкозиды. Дозы и путь введения указаны в табл. 2.
Кроме того, назначают средства, повышающие специфическую и неспецифическую иммунную реактивность организма: антистафилококковый гамма-глобулин, иммуноглобулин человеческий нормальный и др.
В комплексном лечении с целью профилактики развития кандидоза рекомендуется назначение противогрибковых препаратов (флуконазол, нистатин и др.).
Хирургическое лечение обязательно при гнойном мастите. Оперативное лечение гнойного мастита должно осуществляться своевременно и рационально. Производят широкое вскрытие гнойного очага с дренированием при минимальной травматизации молочных протоков. При флегмонозном и гангренозном мастите иссекают и удаляют некротизированные ткани.
Критериями эффективности комплексной терапии ПМ являются:
- улучшение общего состояния больной;
- обратное развитие локальных клинических проявлений заболевания;
- нормализация температуры тела, показателей крови;
- бактериологическая стерильность молока и раневого отделяемого;
- предотвращение развития гнойного процесса в молочной железе при серозном и инфильтративном мастите;
- заживление ран после оперативных вмешательств;
- отсутствие рецидивов гнойного мастита.
Строгое соблюдение санитарно-противоэпидемического режима в родовспомогательном учреждении, личной гигиены роженицей является основой профилактики ПМ. С этой целью женщин готовят к грудному вскармливанию во время беременности и в послеродовом периоде, обучают правильному уходу за молочными железами и сосками, основам правильного кормления ребенка и сцеживанию молока. В послеродовом периоде проводят профилактику лактостаза.
Своевременная терапия и профилактика лактостаза включают физические методы и использование молокоотсосов. Молокоотсос является патогенетическим средством профилактики и лечения лактостаза как такового, вне зависимости от его генеза. При этом следует обратить внимание на необходимость применения молокоотсосов, обеспечивающих адекватное сцеживание. Желательно, чтобы ручной молокоотсос не использовал силу пальцев (пальцы быстро устают).
 |
| Рис. 1. Клинический молокоотсос Medela Lactina Electric Plus |
Наиболее эффективный молокоотсос — клинический, моделирующий естественный процесс сосания ребенком материнской груди. Молокоотсос должен: автоматически имитировать трехфазный цикл сосания ребенка; иметь регулятор уровня разрежения, систему, сбрасывающую вакуум при достижении опасных значений; быть снабжен клапаном, отделяющим бутылочку от воронки молокоотсоса, чтобы уровень разрежения не зависел от заполнения бутылочки и была возможность применять пакеты для сбора и хранения молока; быть легко разборным для удобного мытья и стерилизации. Все молокоотсосы Medela соответствуют этим требованиям.
Клинический молокоотсос Medela Lactina Electric Plus (рис. 1) предназначен для длительной интенсивной эксплуатации. Этот молокоотсос максимально эффективен и надежен. Достаточно широко используется в системе ЛПУ Москвы и в системе проката. Молокоотсос имеет автоматически воспроизводимый трехфазный цикл, имитирующий сосание ребенка, а также регулировку степени разрежения. Основная, электрическая часть и части, контактирующие с молоком, полностью разделены. Последние легко обрабатываются и стерилизуются различными методами, в том числе и автоклавированием. Таким образом, перенос инфекции полностью исключен. Контактирующие с молоком части входят в отдельный комплект. Набор может быть как одинарным, так и двойным (для одновременного сцеживания обеих молочных желез). Также существуют одноразовые комплекты для сцеживания, что особенно удобно для условий стационара.
 |
| Рис. 2. Клинический молокоотсос Medela Symphony |
Клинический молокоотсос Medela Symphony (рис. 2) — новейшая разработка компании Medela. Эта новая модель, обладая всеми преимуществами молокоотсосов Medela, является первым клиническим молокоотсосом, работающим по принципу двухфазного сцеживания. Впервые в мире имитируются не только три этапа цикла сосания, но и две фазы кормления: фаза стимуляции и фаза сцеживания. Кроме того, молокоотсос Symphony создает все условия для максимально эффективного и комфортного выделения молока, а также имеет микропроцессорное управление, позволяющее индивидуально подбирать параметры сцеживания.
К ошибкам и необоснованным назначениям следует отнести в лечении ПМ: 1) нерациональное использование антибактериальных препаратов; 2) резкое ограничение питья; 3) рекомендации продолжения грудного вскармливания; 4) сохранение лактации при гнойном ПМ.
- Гуртовой Б. Л., Серов В. Н., Макацария А. Д. Гнойно-септические заболевания в акушерстве. М., 1981. 255 с.
- Гуртовой Б. Л., Кулаков В. И., Воропаева С. Д. Применение антибиотиков в акушерстве и гинекологии. М., 1996. 140 с.
- Акушерство и гинекология: практические рекомендации / под ред. В. И. Кулакова. М., 2005. 497 с.
- Рациональная фармакотерапия в акушерстве и гинекологии. Серия руководств для практикующих врачей. Т. IX / под общей ред. В. И. Кулакова, В. Н. Серова. М., 2005. 1051 с.
- Стругацкий В. М., Маланова Т. Б., Арсланян К. Н. Физиотерапия в практике акушера-гинеколога. М., 2005. 206 с.
А. В. Мурашко, доктор медицинских наук
И. Е. Драгун, кандидат медицинских наук
Е. Н. Коноводова, кандидат медицинских наук
НЦАГиП Росмедтехнологий, Москва
источник



