Мастит в старину называли грудницей. Данная патология представляет собой инфекционно-воспалительный процесс в тканях грудной железы, как правило, имеющий склонность к распространению, что может привести к гнойной деструкции тела железы и окружающих тканей, а также к генерализации инфекции с развитием сепсиса (заражения крови).
Различают лактационный (то есть связанный с продукцией железой молока) и нелактационный мастит.
Согласно статистическим данным, 90-95% случаев мастита приходится на послеродовой период. При этом 80-85% развивается в первый месяц после родов.
Мастит – наиболее часто встречающееся гнойно-воспалительное осложнение послеродового периода. Частота развития лактационных маститов составляет о 3 до 7% (по некоторым данным до 20%) от всех родов и не имеет тенденции к снижению на протяжении последних нескольких десятков лет.
Наиболее часто мастит развивается у кормящих женщин после рождения первого ребенка. Обычно инфекционно-воспалительный процесс поражает одну железу, чаще правую. Преобладание поражения правой груди связано с тем, что для правшей удобней сцеживать левую грудь, так что застой молока чаще развивается в правой.
В последнее время наметилась тенденция к увеличению числа случаев двустороннего мастита. Сегодня двусторонний процесс развивается в 10% случаев мастита.
Около 7-9 % лактационных маститов представляют собой случаи воспаления молочной железы у женщин, отказавшихся от кормления грудью, у беременных такое заболевание встречается относительно редко (до 1%).
Описаны случаи развития лактационного мастита у новорожденных девочек, в период, когда повышенный уровень гормонов, поступивший из крови матери, вызывает физиологическое набухание молочных желез.
Около 5% маститов у женщин не связаны с беременностью и родами. Как правило, нелактационные маститы развиваются у женщин в возрасте от 15 до 60 лет. В таких случаях заболевание протекает менее бурно, осложнения в виде генерализации процесса встречаются крайне редко, однако прослеживается тенденция к переходу в хронически рецидивирующую форму.
Воспаление при мастите вызывается гнойной инфекцией, преимущественно золотистым стафилококком. Данный микроорганизм вызывает у человека различные нагноительные процессы от местных поражений кожи (угри, фурункулы, карбункул и т.п.) до смертельно опасных повреждений внутренних органов (остеомиелит, пневмония, менингит и др.).
Любой вызванный золотистым стафилококком нагноительный процесс может осложниться генерализацией с развитием септического эндокардита, сепсиса или инфекционно-токсического шока.
В последнее время участились случаи мастита, вызванные ассоциацией микроорганизмов. Наиболее часто встречается сочетание золотистого стафилококка с грамотрицательной кишечной палочкой (распространенный в окружающей среде микроорганизм, в норме заселяющий кишечник человека).
Лактационный мастит
В тех случаях, когда речь идет о классическом послеродовом лактационном мастите, источником инфекции чаще всего становятся скрытые бактерионосители из медицинского персонала, родственников или соседок по палате (по некоторым данным около 20-40% людей являются носителями золотистого стафилококка). Заражение происходит через зараженные предметы ухода, белье и т.п.
Кроме того, источником инфекции при мастите может стать зараженный стафилококком новорожденный, к примеру, при пиодермии (гнойничковое поражение кожи) или в случае пупочного сепсиса.
Однако следует отметить, что попадание золотистого стафилококка на кожу молочной железы далеко не всегда приводит к развитию мастита. Для возникновения инфекционно-воспалительного процесса необходимо наличие благоприятных условий – местных анатомических и системных функциональных.
Так, к местным анатомическим предрасполагающим факторам относятся:
- мастопатия;
- грубые рубцовые изменения в железе, оставшиеся после перенесенных тяжелых форм мастита, операций по поводу доброкачественных новообразований и т.п.;
- врожденные анатомические дефекты (втянутый плоский или дольчатый сосок и др.).
Что касается системных функциональных факторов, способствующих развитию гнойного мастита, то в первую очередь следует отметить следующие состояния:
- патология беременности (поздняя беременность, преждевременные роды, угроза прерывания беременности, тяжелый поздний токсикоз);
- патология родов (травма родовых путей, первые роды крупным плодом, ручное отделение плаценты, тяжелая кровопотеря во время родов);
- послеродовая лихорадка;
- обострение сопутствующих заболеваний;
- бессонница и другие психологические нарушения после родов.
Первородящие попадают в группу риска развития мастита по той причине, что у них слабо развита продуцирующая молоко железистая ткань, существует физиологическое несовершенство протоков железы, недоразвит сосок. Кроме того, имеет значение, что у таких матерей отсутствует опыт кормления ребенка и не развиты навыки сцеживания молока.
Нелактационный мастит
Развивается, как правило, на фоне снижения общего иммунитета (перенесенный вирусные инфекции, тяжелые сопутствующие заболевания, резкое переохлаждение, физическое и психическое перенапряжение и т.п.), часто после микротравм молочной железы.
Возбудителем нелактационного мастита, так же как и мастита, связанного с беременностью и кормлением, в большинстве случаев становится золотистый стафилококк.
Чтобы уяснить особенности механизма развития лактационного и нелактационного мастита, необходимо иметь общее представление об анатомии и физиологии грудных желез.
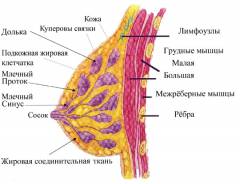
В молочной железе выделяют железистое тело, окруженное хорошо развитой подкожной жировой клетчаткой. Именно развитие жировой капсулы определяет форму и размер груди.
На наиболее выступающем месте груди жировая прослойка отсутствует – здесь располагается сосок, имеющий, как правило, конусовидную, реже цилиндрическую или грушевидную форму.
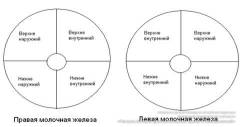
Пигментированный околососковый кружок составляет основание соска. В медицине принято разделять грудную железу на четыре области – квадранта, ограниченные условными взаимно перпендикулярными линиями.
Железистое тело состоит из 15-20 радиально расположенных долей, отделенных друг от друга волокнистой соединительной тканью и рыхлой жировой клетчаткой. Основная масса собственно железистой ткани, продуцирующей молоко, расположена в задних отделах железы, в центральных же областях преобладают протоки.
От передней поверхности тела железы сквозь поверхностную фасцию, ограничивающую жировую капсулу железы, к глубоким слоям кожи и к ключице направляются плотные соединительнотканные тяжи, представляющие собой продолжение междолевой соединительнотканной стромы – так называемые связки Купера.
Основной структурной единицей молочной железы является ацинус, состоящий из мельчайших образований пузырьков – альвеол, которые открываются в альвеолярные ходы. Внутренняя эпителиальная выстилка ацинуса продуцирует молоко во время лактации.
Ацинусы объединяются в дольки, от которых отходят млечные протоки, сливающиеся радиально по направлению к соску, так что отдельные дольки объединяются в одну долю с общим собирательным протоком. Собирательные протоки открываются на вершине соска, образуя расширение – молочный синус.
Лактационный мастит протекает менее благоприятно, чем любая другая гнойная хирургическая инфекция, это связано со следующими особенностями анатомо-функционального строения железы во время лактации:
- дольчатая структура;
- большое количество естественных полостей (альвеол и синусов);
- развитая сеть молочных и лимфатических протоков;
- обилие рыхлой жировой клетчатки.
Для инфекционно-воспалительного процесса при мастите характерно бурное развитие с тенденцией к быстрому распространению инфекции на соседние участки железы, вовлечением в процесс окружающих тканей и выраженным риском генерализации процесса.
Так что без адекватного лечения гнойный процесс быстро захватывает всю железу и нередко принимает затяжное хронически-рецидивирующее течение. В тяжелых случаях возможно гнойное расплавление больших участков железы и развитие септических осложнений (инфекционно-токсический шок, заражение крови, септический эндокардит и т.п.).
Механизм развития лактационного и нелактационного мастита имеет некоторые отличия. В 85% случаев лактационного мастита заболевание развивается на фоне застоя молока. При этом лактостаз, как правило, не превышает 3-4 суток.
Острый лактационный мастит
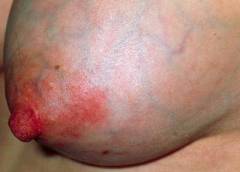
В тех случаях, когда адекватного сцеживания не происходит, в протоках скапливается большое количество микроорганизмов, которые вызывают молочнокислое брожение и свертывание молока, а также повреждение эпителия выводных протоков.
Свернувшееся молоко вместе с частицами слущенного эпителия закупоривают молочные ходы, в результате чего развивается лактостаз. Достаточно быстро количество микрофлоры, интенсивно размножающейся в замкнутом пространстве, достигает критического уровня, и развивается инфекционное воспаление. На этом этапе возникает вторичный застой лимфы и венозной крови, что еще более усугубляет состояние.
Воспалительный процесс сопровождается выраженной болезненностью, что в свою очередь затрудняет сцеживание молока и усугубляет состояние лактостаза, так что образуется порочный круг: лактостаз усиливает воспаление, воспаление усиливает лактостаз.
У 15% женщин гнойный мастит развивается на фоне возникновения трещин сосков. Такие повреждения возникают по причине несоответствия достаточно сильного отрицательного давления в ротовой полости ребенка и слабой эластичностью ткани соска. Значительную роль в образовании трещин могут сыграть чисто гигиенические факторы, такие, к примеру, как длительный контакт соска с влажной тканью лифчика. В таких случаях нередко развивается раздражение и мокнутие кожи.
Возникновение трещин нередко вынуждает женщину отказаться от кормления ребенка и тщательного сцеживания, что вызывает лактостаз и развитие гнойного мастита.
Чтобы избежать повреждения соска при кормлении, очень важно прикладывать ребенка к груди в одно и то же время. В таких случаях устанавливается правильный биоритм продукции молока, так что молочные железы как бы подготавливаются к кормлению заранее: происходит усиление продукции молока, расширяются молочные протоки, сокращаются дольки железы, – все это способствует легкому выделению молока в процессе кормления.
При неритмичном вскармливании функциональная активность желез повышается уже в процессе кормления, в результате отдельные дольки железы будут опорожняться не полностью и возникнет лактостаз в определенных участках. Кроме того, при «не готовой» груди ребенку приходится затрачивать больше усилий во время сосания, что способствует образованию трещин соска.
Нелактационный мастит
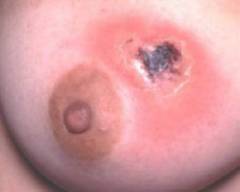
(Нелактационный мастит, возникший как осложнение фурункула груди).
Начальную или серозную стадию мастита нередко сложно отличить от банального лактостаза. При застое молока женщины предъявляют жалобы на тяжесть и напряжение в пораженной груди, в одной или нескольких долях пальпируется подвижное умеренно болезненное уплотнение с четкими сегментарными границами.
Сцеживание при лактостазе болезненно, однако молоко отходит свободно. Общее состояние женщины не нарушено и температура тела остается в пределах нормы.
Как правило, лактостаз является временным явлением, поэтому если на протяжении 1-2 дней уплотнение не уменьшается в объеме и появляется стойкий субфебрилитет (повышение температуры тела до 37-38 градусов Цельсия), то следует заподозрить серозный мастит.
В некоторых случаях серозный мастит развивается бурно: совершенно неожиданно поднимается температура до 38-39 градусов Цельсия, появляются жалобы на общую слабость и боль в пораженном отделе железы. Сцеживание молока резко болезненно и не приносит облегчения.
На этой стадии ткань пораженного отдела железы пропитывается серозной жидкостью (отсюда и название формы воспаления), в которую чуть позже из кровяного русла поступают лейкоциты (клетки, борющиеся с чужеродными агентами).
На стадии серозного воспаления еще возможно самопроизвольное выздоровление, когда боли в железе постепенно стихают, а уплотнение полностью рассасывается. Однако значительно чаще процесс переходит в следующую – инфильтративную фазу.
Учитывая серьезность заболевания, врачи советуют всякое значительное нагрубание молочных желез, сопровождающееся повышением температуры тела, считать начальной стадией мастита.
Инфильтративная стадия мастита характеризуется образованием в пораженной железе болезненного уплотнения – инфильтрата, который не имеет четких границ. Пораженная молочная железа увеличена, однако кожа над инфильтратом на этой стадии остается не измененной (покраснение, локальное повышение температуры и отек отсутствуют).
Повышенная температура при серозной и инфильтративной стадиях мастита связана с поступлением через поврежденные млечные протоки в кровь женского молока из очагов лактостаза. Поэтому при эффективном лечении лактостаза и проведении десенсибилизирующей терапии температуру удается снизить до 37-37.5 градусов по Цельсию.
При отсутствии адекватного лечения инфильтративная стадия мастита через 4-5 дней переходит в деструктивную фазу. При этом серозное воспаление сменяется гнойным, так что ткань железы напоминает пропитанную гноем губку или пчелиные соты.
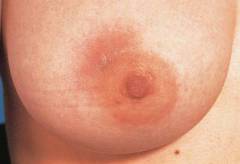
Значительно повышается температура тела (38-40 градусов Цельсия и выше), появляется слабость, головная боль, ухудшается сон, снижается аппетит.
Пораженная грудь увеличена, напряжена. При этом кожа над пораженной зоной краснеет, кожные вены расширяются, нередко увеличиваются и приобретают болезненность региональные (подмышечные) лимфатические узлы.
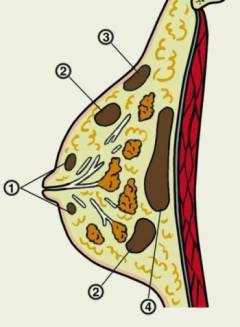
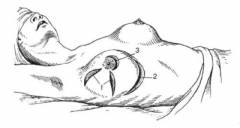
(Локализация гнойников при абсцедирующем мастите:
1. – субальвеолярный (вблизи соска);
2. – интрамаммарный (внутри железы);
3. – подкожный;
4. – ретромаммарный (позади железы)
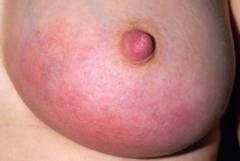
Приблизительно у половины больных инфильтрат занимает не менее двух квадрантов железы и расположен интрамаммарно.
Пальпация железы резко болезненна, у большинства пациенток выражен симптом флуктуации. В 60% случаев в процесс вовлечены минимум 3 квадранта железы.
Как правило, более резко выражены нарушения в лабораторных показателях крови: кроме повышения количества лейкоцитов, наблюдается значительное снижение уровня гемоглобина. Значительно нарушаются показатели общего анализа мочи.
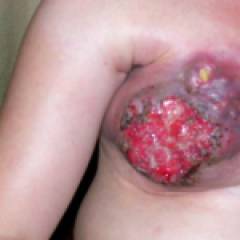
Клинически гангренозный мастит проявляется увеличением железы и появлением на ее поверхности участков омертвения тканей и пузырей, заполненных геморрагической жидкостью (сукровицей). В воспалительный процесс вовлекаются все квадранты молочной железы, кожа груди приобретает синюшно-багровый вид.
Общее состояние пациенток в таких случаях тяжелое, нередко наблюдается спутанность сознания, учащается пульс, падает артериальное давление. Нарушаются многие лабораторные показатели анализов крови и мочи.
При подозрении на воспаление грудной железы следует обращаться за помощью к хирургу. В относительно легких случаях кормящие мамы могут проконсультироваться у лечащего врача женской консультации.
Как правило, постановка диагноза при мастите не вызывает особых сложностей. Диагноз определяется на основании характерных жалоб пациентки и данных осмотра пораженной грудной железы.
Из лабораторных исследований, как правило, проводят:
- общие анализы крови и мочи;
- бактериологическое исследование молока из обеих желез (качественное и количественное определение микробных тел в 1 мл молока);
- цитологическое исследование молока (подсчет количества эритроцитов в молоке как маркеров воспалительного процесса);
- определение рН молока, активности редуктазы и т.п.
При деструктивных формах мастита показано ультразвуковое исследование молочной железы, позволяющее определить точную локализацию участков гнойного расплавления железы и состояние окружающих тканей.
При абсцедирующей и флегмонозной формах мастита производят пункцию инфильтрата иглой с широким просветом с последующим бактериологическим исследованием гноя.
В спорных случаях, которые нередко возникают в случае хронического течения процесса, назначают рентгенологическое исследование грудной железы (маммографию).
Кроме того, при хроническом мастите следует в обязательном порядке проводить дифференциальную диагностику с раком молочной железы, для этого производят биопсию (забор подозрительного материала) и гистологическое исследование.
Показанием к операции являются деструктивные формы инфекционно-воспалительного процесса в молочной железе (абсцедирующий, инфильтративно-абсцедирующий, флегмонозный и гангренозный мастит).
Диагноз деструктивного процесса можно однозначно поставить при наличии очагов размягчения в молочной железе и/или положительном симптоме флуктуации. Данные признаки, как правило, сочетаются с нарушением общего состояния пациентки.
Однако нередко встречаются стертые формы деструктивных процессов в молочной железе, а, к примеру, при инфильтративно-абсцедирующем мастите сложно выявить наличие очагов размягчения.
Диагностика осложняется тем, что банальный лактостаз нередко протекает с нарушением общего состояния пациентки и выраженной болезненностью пораженной груди. Между тем, как показывает практика, вопрос о необходимости оперативного лечения следует решить как можно скорее.
В спорных случаях для определения врачебной тактики, прежде всего, проводят тщательное сцеживание молока из пораженной груди, а затем через 3-4 часа – повторный осмотр и пальпацию инфильтрата.
В тех случаях, когда речь шла всего лишь о лактостазе, после сцеживания боли стихают, температура снижается и улучшается общее состояние пациентки. В области поражения начинают пальпироваться мелкозернистые безболезненные дольки.
Если лактостаз сочетался с маститом, то даже через 4 часа после сцеживания продолжает пальпироваться плотный болезненный инфильтрат, температура тела остается высокой, состояние не улучшается.
Консервативное лечение мастита допустимо в тех случаях, когда:
- общее состояние пациентки относительно удовлетворительно;
- длительность заболевания не превышает трех суток;
- температура тела ниже 37.5 градусов по Цельсию;
- отсутствуют местные симптомы гнойного воспаления;
- болезненность в области инфильтрата умеренная, пальпируемый инфильтрат занимает не более одного квадранта железы;
- показатели общего анализа крови в норме.
Если консервативное лечение на протяжении двух суток не дает видимых результатов, то это свидетельствует о гнойном характере воспаления и служит показанием к оперативному вмешательству.
- при выборе операционного доступа (места разреза) учитывают необходимость сохранения функции и эстетичного внешнего вида молочной железы;
- радикальная хирургическая обработка (тщательное очищение вскрытого гнойника, иссечение и удаление нежизнеспособных тканей);
- послеоперационное дренирование, в том числе с применением дренажно-промывной системы (длительное капельное промывание раны в послеоперационном периоде).
(Разрезы при операциях по поводу гнойного мастита. 1. – радиальные разрезы, 2. – разрез при поражении нижних квадрантов молочной железы, а также при ретромаммарном абсцессе, 3 – разрез при субальвеолярном абсцессе)
Стандартно разрезы при гнойных маститах производят в радиальном направлении от соска через область флуктуации или наибольшей болезненности к основанию железы.
При обширных деструктивных процессах в нижних квадрантах железы, а также при ретромаммарном абсцессе разрез проводят под грудью.
При субальвеолярных абсцессах, расположенных под соском, разрез проводят параллельно краю соска.
Радикальная хирургическая обработка включает не только удаление гноя из полости очага, но и иссечение образовавшейся капсулы абсцесса и нежизнеспособных тканей. В случае инфильтративно-абсцедирующего мастита удаляется весь воспалительный инфильтрат в границах здоровых тканей.
Флегмонозная и гангренозная формы мастита предполагают максимальный объем операции, так что в последующем может понадобиться пластика пораженной молочной железы.
Установление дренажно-промывной системы в послеоперационном периоде производят при поражении более одного квадранта железы и/или тяжелом общем состоянии пациентки.
Как правило, капельное промывание раны в послеоперационном периоде проводят в течение 5-12 суток, до улучшения общего состояния пациентки и исчезновения из промывных вод таких компонентов, как гной, фибрин, некротизированные частицы.
В послеоперационном периоде проводится медикаментозная терапия, направленная на выведение токсинов из организма и коррекцию вызванных гнойным процессом общих нарушений в организме.
В обязательном порядке назначают антибиотики (чаще всего внутривенно или внутримышечно). При этом, как правило, используют препараты из группы цефалоспоринов I поколения (цефазолин, цефалексин), при сочетании стафилококка с кишечной палочкой – II поколения (цефокситин), а в случае присоединения вторичной инфекции – III-IV поколения (цефтриаксон, цефпиром). В крайне тяжелых случаях назначают тиенам.
При деструктивных формах мастита, как правило, врачи советуют прекратить лактацию, поскольку кормление ребенка из прооперированной груди невозможно, а сцеживание при наличии раны доставляет боль и не всегда эффективно.
Лактацию прекращают медикаментозно, то есть назначают препараты, купирующие выделение молока – бромкриптин и др. Рутинные способы прекращения лактации (бинтование груди и т.п.) – противопоказаны.
Чаще всего пациентки обращаются за медицинской помощью при явлениях лактостаза или же на начальных стадиях мастита (серозный или инфильтративный мастит).
В таких случаях женщинам назначается консервативная терапия.
Прежде всего, следует обеспечить покой пораженной железе. Для этого пациенткам рекомендуют ограничить двигательную активность и носить лифчик или повязку, которая бы поддерживала, но не сдавливала больную грудь.
Поскольку пусковым механизмом возникновения мастита и важнейшим звеном дальнейшего развития патологии является лактостаз, проводится целый ряд мероприятий для эффективного опорожнения молочной железы.
- Сцеживать молоко женщина должна каждые 3 часа (8 раз в сутки) – сначала из здоровой железы, затем – из больной.
- Для улучшения отхождения молока за 20 минут до сцеживания из больной железы внутримышечно вводят 2.0 мл спазмолитика дротаверина (Но-шпа) (3 раза в день в течение 3 суток через равные промежутки времени), за 5 минут до сцеживания – 0.5 мл окситоцина, который улучшает молокоотдачу.
- Поскольку сцеживание молока затруднено вследствие болезненности в пораженной железе, ежедневно проводят ретромаммарные новокаиновые блокады, при этом анестетик новокаин вводят в сочетании с антибиотиками широкого спектра действия в половинной суточной дозе.
Для борьбы с инфекцией используют антибиотики, которые, как правило, вводят внутримышечно в средних терапевтических дозах.
Поскольку многие неприятные симптомы начальных стадий мастита связаны с проникновением в кровь молока, проводят так называемую десенсибилизирующую терапию антигистаминными препаратами. При этом предпочтение отдается препаратам нового поколения (лоратадин, цетиризин), поскольку препараты предыдущих поколений (супрастин, тавегил) могут вызывать сонливость у ребенка.
Для повышения сопротивляемости организма назначается витаминотерапия (витамины группы В и витамин С).
При положительной динамике через сутки назначают ультразвуковую и УВЧ-терапию, способствующую скорейшему рассасыванию воспалительного инфильтрата и восстановлению работы молочной железы.

В тех случаях, когда показана консервативная терапия, в комплексе медицинских мероприятий нередко используются средства народной медицины.
Так, к примеру, при начальных стадиях мастита, особенно в сочетании с трещинами сосков, можно включить процедуры обмывания пораженной груди настоем из смеси цветков ромашки и травы тысячелистника (в соотношении 1:4).
Для этого 2 столовые ложки сырья заливают 0.5 л кипятка и настаивают в течение 20 минут. Такой настой имеет дезинфицирующее, противовоспалительное и легкое обезболивающее действие.
Следует помнить, что на начальных стадиях мастита ни в коем случае нельзя применять согревающие компрессы, ванночки и т.п. Прогревание способно спровоцировать нагноительный процесс.
Профилактика мастита заключается, прежде всего, в профилактике лактостаза, как основного механизма возникновения и развития инфекционно-воспалительного процесса в молочной железе.

- Раннее прикладывание ребенка к груди (в первые полчаса после рождения).
- Выработка физиологического ритма (желательно кормить малыша в одно и то же время).
- Если имеется склонность к застою молока, можно посоветовать проводить циркулярный душ за 20 минут до кормления.
- Соблюдение технологии правильного сцеживания молока (наиболее эффективен ручной метод, при этом надо особое внимание уделять наружным квадрантам железы, где наиболее часто наблюдается застой молока).
Поскольку инфекция нередко проникает через микротрещины на сосках железы, к профилактике мастита также относится правильная технология кормления, позволяющая избежать повреждений сосков. Многие специалисты считают, что маститы чаще встречаются у первородящих женщин именно из-за неопытности и нарушения правил прикладывания ребенка к груди.
Кроме того, профилактике возникновения трещин сосков способствует ношение хлопчатобумажного лифчика. При этом необходимо, чтобы соприкасающаяся с сосками ткань была сухой и чистой.
К предрасполагающим факторам возникновения мастита относится нервное и физическое перенапряжение, поэтому кормящая женщина должна следить за своим психологическим здоровьем, хорошо высыпаться и полноценно питаться.
Профилактика мастита не связанного с кормлением грудью состоит в соблюдении правил личной гигиены и своевременном адекватном лечении кожных поражений груди.
По последним данным ВОЗ кормление грудью при мастите возможно и рекомендуется: « . большое число проведенных исследований показали, что продолжение грудного вскармливания, обычно, безопасно для здоровья младенца, даже при наличии Staph. aureus . Только в том случае, если мать ВИЧ-положительна, есть необходимость прекратить кормление младенца пораженной грудью до тех пор, пока она не выздоровеет. «
Существуют следующие показания к прерыванию лактации:
- тяжелые деструктивные формы заболевания (флегмонозный или гангренозный мастит, наличие септических осложнений);
- назначение антибактериальных средств при лечении патологии (при приеме которых рекомендуется воздержаться от грудного кормления)
- наличие каких-либо причин, по которым женщина не сможет вернуться к естественному вскармливанию в дальнейшем;
- желание пациентки.
В таких случаях назначают специальные медикаменты в таблетированной форме, которые употребляют по рекомендации и под наблюдением врача. Использование «народных» средств противопоказано, поскольку они могут усугубить течение инфекционно-воспалительного процесса.
При серозной и инфильтративной формах мастита врачи, как правило, советуют попытаться сохранить лактацию. В таких случаях женщина каждые три часа должна сцеживать молоко сначала со здоровой, а затем с больной груди.
Молоко, сцеженное из здоровой груди, пастеризуют, а затем скармливают ребенку из бутылочки, долго хранить такое молоко ни до пастеризации, ни после нее – нельзя. Молоко из больной груди, где имеется гнойно-септический очаг малышу не рекомендуется. Причиной служит то, что при этой форме мастита назначаются антибиотики, при приеме которых грудное вскармлевание запрещено или не рекомендуется (риски оценивает лечащий врач), так же инфекция содержащаяся в таком мологе може вызвать тяжелые расстройчства пищеварения у грудного ребенка и необходимость лечения ребенка.
Естественное вскармливание можно будет восстановить после полного исчезновения всех симптомов воспаления. Чтобы убедиться в безопасности восстановления естественного вскармливания для ребенка, предварительно проводят бактериологический анализ молока.
Мастит относится к гнойной инфекции, поэтому для его лечения используют антибиотики бактерицидного действия. В отличие от антибиотиков бактериостатического действия, такие препараты действуют намного быстрее, поскольку не просто прекращают размножение бактерий, а убивают микроорганизмы.
Сегодня принято подбирать антибиотики, ориентируясь на данные чувствительности к ним микрофлоры. Материал для анализа получают при пункции гнойника или во время операции.
Однако на начальных стадиях взятие материала затруднительно, кроме того проведение такого анализа требует времени. Поэтому антибиотики часто назначают до проведения такого исследования.
При этом ориентируются на то, что мастит в преимущественном большинстве случаев вызывается золотистым стафилококком или ассоциацией этого микроорганизма с кишечной палочкой.
Данные бактерии чувствительны к антибиотиками из групп пенициллинов и цефалоспоринов. Лактационный мастит относится к типичным госпитальным инфекциям, поэтому вызывается чаще всего устойчивыми ко многим антибиотикам штаммами стафилококков, выделяющими пенициллиназу.
Чтобы добиться эффекта от антибиотикотерапии, при маститах назначают резистентные к пенициллиназе антибиотики, такие как оксациллин, диклоксациллин и др.
Что касается антибиотиков из группы цефалоспоринов, то при мастите предпочтение отдается препаратам первого и второго поколений (цефазолин, цефалексин, цефокситин), которые наиболее эффективны против золотистого стафилококка, в том числе и против пенициллиноустойчивых штаммов.
Среди народных методов можно использовать капустный лист с медом, тертый картофель, печеный лук, листья лопуха. Такие компрессы можно прикладывать как на ночь, так и между кормлениями.
После снятия компресса грудь следует ополоснуть грудь теплой водой.
Однако следует отметить, что мнение самих врачей относительно компрессов при мастите разделилось. Многие хирурги указывают, что необходимо избегать согревающих компрессов, поскольку они могут усугубить течение болезни.
Поэтому при появлении первых симптомов мастита следует обратиться к врачу, чтобы уточнить стадию процесса и определиться с тактикой лечения заболевания.

Компрессы с мазью Вишневского применяют во многих роддомах. Вместе с тем, значительная часть хирургов считает лечебный эффект мазей при мастите крайне низким и указывает на возможность неблагоприятного воздействия процедуры: более бурного развития процесса вследствие стимуляции размножения бактерий повышенной температурой.
Мастит тяжелое заболевание, которое может привести к тяжелым последствиям. Именно несвоевременное и неадекватное лечение приводит к тому, что у 6-23% заболевших маститом женщин возникают рецидивы заболевания, у 5% пациенток развиваются тяжелые септические осложнения, а 1% женщин погибает.
Неадекватная терапия (недостаточно эффективное купирование лактостаза, нерациональное назначение антибиотиков и т.п.) на ранних стадиях заболевания зачастую способствует переходу серозного воспаления в гнойную форму, когда операция и связанные с ней неприятные моменты (шрамы на грудной железе, нарушение процесса лактации) уже неизбежны. Поэтому необходимо избегать самолечения и обращаться за помощью к специалисту.
При подозрении на острый лактационный мастит следует обратиться за помощью к врачу маммологу, гинекологу или педиатру. При тяжелых формах гнойных формах мастита необходимо обратиться к врачу хирургу.
Нередко женщины путают инфекционно-воспалительный процесс в молочной железе с лактостазом, который также может сопровождаться выраженной болезненностью и повышением температуры тела.
Лактостаз и начальные формы мастита лечатся амбулатороно, в то время как при гнойном мастите необходима госпитализация в стационар и проведение операции.
При мастите, который не связан с родами и кормлением ребенка (нелактационный мастит), обращаются к хирургу.
источник
Здравствуйте мои дорогие читатели!
Сегодня я хочу вам рассказать о том, как вылечила мастит за 3 дня . Именно поэтому, какое-то время я не писала. Последние несколько дней были для меня тяжелыми и очень хочется поделиться с вами своим опытом для того, чтобы, если вдруг кто-то окажется в подобной ситуации, понимал, что не все так страшно.
27 января я ехала с мужем в машине и резко почувствовала головокружение и тошноту. Через 15 минут приехали домой, появилась резкая боль в груди, как будто она переполнена, хотя до этого покормила ребенка. Через 30 минут почувствовала озноб, через час температура 39. Дикая лихорадка. Начала болеть каждая часть моего тела, начиная от кончиков пальцев, заканчивая кожей головы. И всё это развилось за 2 часа. До этого не было вообще никаких предпосылок развития болезни.
Ночью добавилась страшная рвота. Продолжалась почти всю ночь. Честно, вместе с вышеперечисленными симптомами , это жесть. Так, как я раньше уже пережила эту напасть))), то в этот раз я решила действовать сразу, быстро по назначению врача, который вылечил меня когда-то раньше. В больницу я не поехала, решила дать моему организму какое-то время, к врачу не обратилась. Конечно, это плохо и вам я советую сразу же с такими симптомами незамедлительно обратиться к доктору.
Почему я не обратилась к врачу?
Во-первых, я сразу знала какой у меня диагноз, потому что раньше пережила тоже самое.
Во-вторых, я живу в таком городе, где врача маммолога нет вообще, а вот с хорошим гинекологом, который понимает в этом вопросе, действительно очень туго. Я знала, что если пойду в больницу, на меня посмотрят как на дуру, что я ЦЕЛЫХ 9 МЕСЯЦЕВ кормящая мать и скажут либо иди помирай, либо бросай кормить срочно. Об одном из таких случаев я писала здесь. Эти 2 варианта не для меня. А ехать 60 км с температурой 39 было тяжело.
И цель написания этой статьи помочь таким как я. Которые со своей болезнью остались один на один там,где нет докторов.
Как я лечилась?
Антибиотик Амоксиклав (500 мг) 3 раза в день.
Уколы Диклофинак 1 раз в день. (2-3 дня)
Регулярное сцеживание (примерно через 3-4 часа).
Это было самое сложное. На следующий день грудь из моего родного 2 размера превратилась в 5. За целый день удалось сцедить только 100 мл. Наверное, потому что протоки воспалились и молоко не могло пройти. Весь следующий день лежала с температурой, при любой попытке встать начинала кружиться голова до обморока. Ночью опять рвота, температура и никаких сил.
Все вышеперечисленные лекарства разрешены для кормящих мам. Опасности для вашего малыша они не представляют, так как попадают в молоко в очень малых количествах и быстро выводятся из организма.
На следующее утро стало легче, грудь чуть уменьшилась в размере, хоть и осталась такая же красная. Температура снизилась. Сцедила побольше молока вместе с гноем. Поняла, что дело пошло на поправку. Сегодня 6 день развития болезни, чувствую себя очень хорошо, только больно кормить.
Всё это время мой сыночек Владушек довольствовался одной грудью. Хоть и доказано, что для ребенка не опасно кормить из пораженной маститом грудью, но мне просто не захотелось, чтобы мой малыш принимал внутрь грязное молоко. Поэтому, доказала самой себе, что при желании волне реально выкормить ребенка одной грудью.
Ну вот и всё наверное. Моя самая короткая статья подходит к завершению. Я буду очень рада, если кому-то пригодится мой удачный опыт лечения мастита. Лучше, конечно, чтобы это вас не коснулось никогда. Поверьте, очень больно.
Кстати все три раза у меня мастит был на одной груди. Вот хочу поискать информацию на эту тему, может это не случайно. Если у вас есть комментарии по этому поводу, пишите буду рада.
А вообще, я считаю, что ни одна болезнь не приходит к нам просто так. Значит, мы ее заслужили. Может быть обидели кого-то случайно или обиделись, может быть проявили равнодушие или сильный гнев и раздражение. Может быть кому-то не помогла. Любая болезнь это пища для размышлений. Надо проанализировать свои поступки, сделать выводы и постараться больше так не делать.
источник
Медицина для нас. Форум многодетных родителей
Сообщение Ирина Михайловна » 03 фев 2010, 23:41
Сообщение Звёздочка » 03 фев 2010, 23:50
Сообщение biffa » 03 фев 2010, 23:57
Сообщение Синица » 04 фев 2010, 00:00
Сообщение мама Оя » 04 фев 2010, 00:02
Сообщение Малюська » 04 фев 2010, 00:07
Надо срочно найти консультанта по ГВ.
До него-5 дней температуры без антибиотиков.Это не мастит, а лактостаз обычно( если нет гноя и т.д). Прикладывать чаще, чтобы подбородок ребенка был под местом уплотнения и покраснения. Компресс с камфорным МАСЛОМ, капустным листом или тертой сырой свеклой. Некоторым помогает только холод( но это обычно советует консультант либо видя, либо отвечая на подробные вопросы по телефону). Грудь в этом месте тихонечко массировать, НО НЕ МЯТЬ СИЛЬНО. Кормиь прекращать НЕЛЬЗЯ.
Если 5 дней и больше-то там уже врач антибиотики назначает, СОВМЕСТИМЫЕ С ГВ. Или если раньше появляются нехорошие признаки. Поэтому надо, чтобы был консультант на связи. У меня есть из Твери, если не найдете другого, могу дать.Но только созваниваться получится тогда. Очень опытная.
У меня лактостаз был часто. Особенно со 2. Пробовала все, кроме антибиотиков. Но я по телефону консультировалась постоянно, чтобы не запускать.
Добавлено спустя 4 минуты 12 секунд:
Диагноз мастит сейчас не ставят просто так. Ставят лактостаз всем( когда раньше мастит уже ставили) и лечат без антибиотиков. Многие выходят так. Я сама в таком отделении работала, куда переводят после родов с осложнениями, поэтому знаю.
Сообщение Ромашка » 04 фев 2010, 00:18
Сообщение Anastasya » 04 фев 2010, 01:47
Сообщение новикова наталья » 04 фев 2010, 02:09
Малюська: Надо срочно найти консультанта по ГВ.
До него-5 дней температуры без антибиотиков.Это не мастит, а лактостаз обычно( если нет гноя и т.д). Прикладывать чаще, чтобы подбородок ребенка был под местом уплотнения и покраснения. Компресс с камфорным МАСЛОМ, капустным листом или тертой сырой свеклой. Некоторым помогает только холод( но это обычно советует консультант либо видя, либо отвечая на подробные вопросы по телефону). Грудь в этом месте тихонечко массировать, НО НЕ МЯТЬ СИЛЬНО. Кормиь прекращать НЕЛЬЗЯ.
Если 5 дней и больше-то там уже врач антибиотики назначает, СОВМЕСТИМЫЕ С ГВ. Или если раньше появляются нехорошие признаки. Поэтому надо, чтобы был консультант на связи. У меня есть из Твери, если не найдете другого, могу дать.Но только созваниваться получится тогда. Очень опытная.
У меня лактостаз был часто. Особенно со 2. Пробовала все, кроме антибиотиков. Но я по телефону консультировалась постоянно, чтобы не запускать.
Добавлено спустя 4 минуты 12 секунд:
Диагноз мастит сейчас не ставят просто так. Ставят лактостаз всем( когда раньше мастит уже ставили) и лечат без антибиотиков. Многие выходят так. Я сама в таком отделении работала, куда переводят после родов с осложнениями, поэтому знаю.
Все верно. Пока это ( изложенное в первом самом посте ) не мастит, а лактостаз. Но готовый перейти в мастит. Антибиотики не надо. Но вот капусту и свёклу- если только со своего огородца, экологически чистыми удобрениями политых, хранимых нежно, а не на вонючей овощебазе и политыми всем чем угодно.Капуста с рынков и магазинов не подойдет! И вообще, не надо лучше капусту , от греха подальше. Просто очень многие её нежно любят в качестве компрессов , но эффект дает редко ( исходя из того, что я видела), чаще- аллергическую реакцию на те нитраты ( или ещё чего-нибудь, ) что в ней содержатся.
[ И вот ещё. об этом речь еще не шла, так что в качестве профилактики. Про мазь Вишневского и ихтиолку тоже забудьте. Совсем. Не для этого они применяются.( и то очень редко)Идея, брошенная в массы- как девка, брошенная в полк.
Я не реагирую на обиды- я просто нецензурно улыбаюсь в ответ.
источник
Если вы не очень в теме лактостаз-мастит, очень рекомендую прочитать этот пост хотя бы по диагонали! Я не интересовалась, думала что-то вроде «это не про меня». А нужно было!
Мне совсем не хотелось афишировать историю про свой мастит (просто стыдно за свою дурость), но, если бы я будучи беременной, прочла/услышала, хотя бы что-то подобное, истории бы не было. Ну и еще, если бы я не была дурой. Может быть я единственная такая дура на планете, кто узнал, что такое мастит, уже его приобретя. Но если есть еще хоть одна такая же незнающая, и этот рассказ ее убережет от моих граблей, то его стоит опубликовать.
Итак, у меня был гнойный мастит, резали обе груди. Ребенок в три недели остался без молока. Лактацию остановили Достинексом – это гормоны. Операция под общим наркозом, потом три дня перевязки – тоже под общим. Эти четыре дня выпали из моей жизни, от наркоза до наркоза мозг просто не успевал проснуться толком. Вставать начала на третий день – до туалета. Ходить в судно в 22 года оказалось для меня непросто. Дальше неделя капельниц и 10 (пока) дней антибиотиков. Перевязки уже без наркоза, под обезболивающим уколом. Больно, но не до слез. Про ужас отрыва от ребенка можно не говорить.
К вопросу «а почему» и «что сделать, чтобы со мной такого не случилось». Во-первых, быть внимательнее к себе, несмотря на то, что все внимание сосредоточено на новорожденном. Это моя ошибка номер раз. Первое уплотнение (это было начало лактостаза) в груди я заметила за неделю до операции. Пошла к гинекологу, она пощупала, сказала «не страшно, бывает, сцеживайся». Если бы она хоть в двух словах мне объяснила, насколько может быть опасно запустить этот процесс, напугала , все наверное было бы по-другому. Но я успокоилась, и не заметила, как за неделю мои уплотнения превратились в огромные сгустки гноя (о том что это гной я узнала уже на узи в больнице). Потом я себя спрашивала, как я могла ТАКОЕ не заметить. Не знаю. Процесс ускорялся, и, видимо, самые необратимые процессы случились буквально за 1-2 дня до операции.
Свою роль также сыграл золотистый стафилококк, которым нас щедро наградил роддом (99%). Без инфекции наверное все не зашло бы так далеко. Но, после выписки из РД я обнаружила у себя и у малыша по одному волдырю на животе. Волдыри были гнойные и большие, около 0.5 см в диаметре. Мой лопнул ночью. Утром приехала скорая, за ней пришли патронажные врач и медсестра. Все сказали, что это точно инфекция, но так как температуры нет и в целом детка нормально себя ведет, необходимости в госпитализации нет. Велели гладить вещи, обрабатывать прыщ(и) всякими а-ля-зеленками.
Так продолжалось еще около 10 дней – ходили педиатры и говорили мажьте. Когда я их наконец достала, к ним снизошло озарение и меня отправили сдать молоко на стерильность. Этот анализ делается почти неделю, и вот через неделю мы узнали, что у меня в молоке стафилококк.
Понесла я этот анализ к своему гинекологу. А это было уже накануне операции. Да, я хотела пойти еще раз показать свои уплотнения, но решила (тупица) дождаться этого несчастного анализа, чтобы дважды не ходить – с младенцем-то целая проблема. В общем гинеколог меня уже как следует напугала, но было поздно. Сказала сцеживаться до звездочек, показала как (ха-ха, через 3 недели с уже тонной гноя в сиськах мне показали как это правильно делать). И пить антибиотики. Муж нашел их, вечером собственноручно вколол мне первую порцию. У меня уже была истерика, я ревела и говорила, что мне все отрежут. Наутро поехала в «Будь здоров» к маммологу, который и отправил меня прямиком в больницу. На узи сказали, что гной в обеих, и мои надежды сохранить гв рухнули. Через несколько часов прооперировали.
Ну, и нелогично вернусь к сцеживанию. Все врачи, с которыми я общалась после роддома, просто обалдевали от того, что мне не показали там, как нужно сцеживаться. А мне там вообще не сказали, что это нужно делать. Я как ни в чем ни бывало приехала домой с «дыньками», а на следующий день мне уже скорая и мама сообщили, что жалеть свои сиськи нельзя и надо доиться. Самой или мужем – все равно. Ну я приняла к сведению, но как-то даже и не подумала «а что если». Что если не сцеживаться, будет мастит. Я, конечно, старалась исправно опорожнять груди, но получалось не всегда – ночью так хочется хоть чуть-чуть поспать, пока уснул детка, да и вроде он сам все опустошил. Иногда после кормления ребенок не уснул и плачет, ты его час успокаиваешь – не до сцеживания, а через час поздно.
Возможно, если бы у меня сынок висел на сисе нон-стоп сутками, это тоже был бы выход. Но я все-таки старалась делать паузы минимум 1.5 часа, а если ребенок спал часов 5 – тоже не будила. Так что сцеживаться нужно было действительно «до звездочек». И еще нужно при первых же уплотнениях и неудачах их расцедить самой, звать консультанта, акушера, — кого угодно, чтобы расцедили.
ИТОГО. Я пока валяюсь в больнице (уже 10 дней), и неизвестно, сколько еще пробуду здесь. А мой ребенок дома с папой и бабушкой пьет смесь. И сейчас мне кажется, что я никогда себе не прощу, что оставила своего сына без молока, которое природа мне дала щедро. Потому что какими бы ни были медсестры в роддоме, что не показали как сцеживаться и не вдолбили мне в голову необходимость этого; и какой бы коварной не была инфекция стафилококк,- никто не виноват больше меня. Потому что сейчас любая информация доступна – нужно только захотеть ее найти. А я не захотела, не поинтересовалась. Поэтому и решила описать свой случай, чтобы такие же как я глупенькие молоденькие мамашки не кусали потом локти.
П.С.: пишу сюда,а не в малыши, т.к. со мной все случилось в первые недели после родов, когда особо не до интернета.
источник
Девочки простите за вопрос, но кому нибудь вырезали гнойный мастит?
Да буквально неделю назад(((
Наталья, простите за вопрос, грудь не страдает в дальнейшем? Как это происходит?
Юлия, у меня был гнойный нелактационный, но тут разницы нет. Как же не страдает? Страдает еще как. После операции гнойные раны не шьют, заживает так, открыто, соответственно шрам будет приличный. И у меня лично после операции немного втянутый сосок,хотя мне делали в январе 2013. По-ходу так и останется.Шрам копец не очень((((( у меня на пляже несколько раз спрашивали,а что у меня с грудью(( суки. Невоспитанные. Просто в таком видном месте был мастит, что не спрятать лифчиком.И грудь эта резаная стала поменьше здоровой.((((((( лично у меня так. Может, у всех по разному.
Ксения, какой кошмар. Я чуть не заработала мастит. Вовремя начала действовать.
Юлия, вообще, это ужас, чего операция под общим наркозом стоит. А у меня из-за гормонов был, врач мне назначила противозачат, без анализов на гормоны. Через 2 недели появилось уплотнение. Потом брали анализ на раковые клетки-занесли инфекцию. Вот и получился мастит гнойный. Страшное дело.
Ксения, у меня подруге резали. Мне кажется это адская боль. Грудь такая чувствительная.
Ксения, вот и я сейчас в больнице, операцию уже сделали. А сегодня тампон менять будут, хотелось бы узнать как это делается и больно ли это? Как ни как, из грди будут вытаскивать, а потом другой ставить
Анастасия, терпимо. Тампон вытащат, дренаж поставят резинку. И будут мыть каждый день рану и мазать мазью.
Ксения, а когда домой отправят , это все потом делать самостоятельно? Я лежу с 22 числа вот завтра хочу отпросится домой, отказатся от гостопилизации по семейным обстоятельствам. Стоит ли?
Я после операции через год родила , боялась, как буду кормить, как молоко, вдруг там спайки будут, молоко застаиваться будет. Тьфу-тьфу-тьфу— все хорошо с этой грудью. Застой был , но в другой. Молока,конечно,в больной поменьше, из-за того,что часть железы просто на просто сгнила тогда ну ничего, нам хватает, малявка наедается)
Анастасия, мне 16 сделали, 19 отпустили ночевать, но только 1 раз. На день рождения сына.Выписали 25.
Анастасия, я потом еще долго к хирургу в поликлинику ходила на перевязки. Могут отпустить. Проситесь лучше)
Ксения, а обезболивающее не колят?
Анастасия, если попросите, поставят . Я просила дня 2, потом сама таблетки кетанов пила.
Было дело… Но у меня вообще все фигово повернулось.. Кормить уже никогда не смогу
Анастасия, я сразу отказалась ложиться в больницу. Ребёнку всего месяц. Ходила на перевязки черех день в течение недели.сейчас сказали уже дома левомеколью мазать.Порезали мне обе груди( одну больше другую меньше. Все терпимо. Обезболивающие только когда резали.
источник
Кто сталкивался с этой бякой. Давайте поговорим. как и у кого лечились.
у меня нелактационный мастит дошел до чуть ли не последней стадии. острый гнойный нелактационный мастит. 2 дня назад ночью пришлось в срочном порядке ехать в шестую вскрывать. вот сейчас сижу с «дыркой» в груди — смешно и больно=( перевязки — это ужас какой-то, я когда вскрывали не пискнула, а тут дуриком ору. Но суть проблемы то не решена=( надо лечить причину. До этого пропила 2 курса АБ — результата не было=(
Мил у меня у подруги было такое,у нее были гормоны не в порядке,и доча когда она ее кормила заразила стафилококом, ей врач сказал это следствия заражения
У меня лактационный был раз 8-просифонивало гдето на ветерке. Но это другое-
Снижение иммунитета и ли гормональный сбой основные причины,в результате травм.и что воспалению в молочной железе у многих пациенток непосредственно предшествуют респираторные вирусные инфекции, местное или общее переохлаждение, предменструальный период.вообщем одно скажу запускать нельзя-надо усиленно заниматься сейчас-чтобы в хроническую форму не перешло.к сожелению я не маммолог.
Мила поправляйся.
Спасибо.
вооот, у меня началось после поездки в кино — одела кожаную куртку, т.к. на машине, и решили прогуляться — естественно заболела. куда я только не обращалась, в меди-клиник мне поставили «листовидную фиброаденому», отправили в онкологию, в онкологии «мастит», отправили в 6ую, в 6ой — что мастит не гной лечитесь у своего врача по месту жительства — лечилась — толку ноль, теперь мой врач мне перевязки и делает.
Милочка, выздоравливай!! Очень сочувствую, был обычный, но дело тоже чуть не дошло до хирур.вмешательства. Температура под 40 была. Мил, а новые застои не образуются? Я спасалась капустными листами, может кому-то смешно покажется, но помогло. Прикладывала к груди каждый час новые, предварительно слегка отбив их. Примочки с мазью Левомеколь. Врач маммолог еще советовал походить на ультразвук. Ну и конечно постоянно руками сцеживать молоко, первую ночь, когда это произошло, сидела 5 часов по капли выходило вместе с гноем. Еще раз — выздоравливай.
Спасибо. я и капусту и мази — и на ультразвук ходила. в общем в моем случае надо было сразу резать. Застой то новый не образуется. я ведь не кормлю. Но теперь на будущее буду знать, что после отмены кормления — проверить полностью грудь у врача.
Мил, выздоравливай! А антибиотики ты какие пила?! Может там действительно стафилококк? Вот я после мастита кормила, а через несколько месяцев у ребенка было повышено допустимое кол-во стафилококка.
Сначала Цифран, потом амоксиклав. Сейчас опять Цифран. вот вчера на перевязке уже гноя нет — надеюсь скоро заживёт. Про стафилококк — надо провериться.
Мила, выздоравливай! У меня тоже был обычный застой, знаю как это больно(( скорейшего тебе выздоровления!
Девочки, вот сейчас могу написать. Мучения мои 4хмесячные почти закончились. Началось в ноябре. в конце декабря мне вскрыли первый гнойник на груди, адские перевязки с чистками (не ложилась в больницу). 13 января иду на прием к Керженову+узи — отправляет опять в гнойную вскрывать (опять мучительные перевязи) — но опять не ложусь в больницу. В конце января опять узи — опять гнойники, но не воспаленные — прокололи курс антибиотиков+капельницы каждый день (на стационаре). Вчера опять на УЗИ — скакала вчера от радости — грудь чистая.
Неужели закончился кошмар.
Хочу сразу подсказать, если, не дай Бог, такое будет -не отказывайтесь от больницы — да, она ужасная (гнойная в 6ой) — но если бы сразу легла — давно бы все прошло.
Итог моего лечения: 3 врача в онкологии, 2 хирурга по месту жительства, 2 мамолога в платной, 2 гнойных хирурга в 6ой городской, 5 курсов АБ, нервов у всей семьи потрачено немерено, про деньги вообще молчу.
БЕРЕГИТЕ СЕБЯ.
Вот вспомнила про мою тему. Оказывается в феврале не все закончилось, после было 2 операции. Сейчас прохожу лечение в Питере — блин, врачи с нашими «небо и земля». Все рассказывают, все показывают, моментально все-все анализы взяли — выявили причину (гормоны, а не простуда как мне ставили в Пензе), неделю уколов уже прошла. Мои рубцы еще 2 недели назад меня пугали (были сине-черными) — сейчас уже розовеют. Месяц назад стал назревать еще 1 свищ — появилась «ямка» — сейчас все в норме.
источник
Симптомы, лечение, профилактика
Мастит не только снижает количество молока у коровы, но также может сделать его вовсе непригодным для употребления. При сильном воспалительном процессе животное испытывает все последствия тяжелейшей интоксикации, кроме того, маститы негативно влияют на внутриутробное развитие плода и физиологическое состояние новорожденных телят.
Лишенные молозива, телята не получают полноценную иммунную защиту. Зато при болезнях вымени патогенные штаммы кишечной палочки и стафилококков легко передаются молодняку именно через молозиво, вызывая желудочно-кишечные и легочные заболевания и гибель приплода.
Мастит у коровы имеет несколько вариантов развития:
• Переход в хроническую форму;
На различных стадиях развития заболевания выявить его можно по специфическим признакам.
Этот тип воспаления вымени нельзя заметить по внешним признакам. Небольшое воспаление молочной железы пока еще не заметно глазу, доля вымени и молоко выглядят совершенно нормально. Для того чтобы провести диагностику этого мастита необходимо провести лабораторное исследование — анализ на поражение калифорнийским маститом (CMT) и подсчет соматических клеток (SCC). Этот тип воспаления, в зависимости от возбудителя заболевания, может перейти в клинический или вылечиться самостоятельно.
Молоко выделяется хлопьями или комками и непригодно для употребления. Вымя при этом выглядит совершенно нормально. Чаще всего, в такой форме заболевание протекает не очень остро, и порой во многих хозяйствах даже не диагностируется.
Вымя отвердевает, краснеет, набухает и становится болезненным, температура воспаленной четверти повышается. Внешний вид молока также изменяется. Отек как раз и вызывается сгустками, которые блокируют молочные каналы и не дают молоку выходить. Как следствие, снижается продуктивность коровы.
Молоко становится водянистым, похоже на сыворотку, может быть с примесью крови. Продуктивность коровы резко снижается. Инфекция способна вызывать снижение уровня кальция, который находится в крови, при этом у коров появляются симптомы молочной лихорадки (гипокальцемии). При таком мастите у животного все признаки сильной интоксикации.
Диагностировать его можно по охлаждению и неравномерной потере голубоватого оттенка четверти. К сожалению, мастит этого типа ведет к потере четверти вымени.
В сухостойный период воспаление вымени возникает под воздействием неблагоприятных факторов, снижающих общий иммунитет и резистентность организма и тканей вымени. Причиной могут служить:
• антисанитарные условия содержания;
• нарушение техники доения и порядка запуска;
Часто неправильный запуск коров является причиной проникновения инфекции в ткани вымени и развития воспалительного процесса, который проявляется уже после отела.
Сухостойный период – самый оптимальный для проведения лечения коров от мастита, а также своевременной диагностики его скрытых форм.
Во время сухостойного периода диагностику маститов необходимо проводить два раза. Первый раз – в самом его начале, второй – за 10-15 дней до отела. Если корова здорова, в первые 20-30 дней сухостоя секрета много, он жидкий, серовато-белого цвета, без хлопьев, во второй половине сухостоя секрета мало (3-5 мл), он вязкий, тягучий, клейкий, желтовато-коричневого цвета.
В любом случае, даже если видимых изменений в структуре вымени и качестве молочного секрета нет, необходимо сделать лабораторный анализ на скрытый мастит. Для этого небольшое количество секрета следует сдоить в стерильный пузырек и отдать на анализ в ветеринарную лабораторию.
Чаще всего мастит наблюдается в течение первых двух месяцев после запуска коровы и после отела.
Период запуска – самый ответственный. Необходимо следить за состоянием вымени и осматривать его дважды в неделю. При любом покраснении проводите пробное доение четверти. В первый месяц запуска у здоровой коровы молоко жидкое, без изменения цвета. Если имеются хлопья, значит, животное заболело. Во второй месяц запуска вместо перегоревшего молока в вымени образуется секрет, по консистенции напоминающий мед. Его немного —3-4 мл. Более жидкий секрет сероватого оттенка — признак мастита.
Необходимо проверить состояние молозива коровы после отела (молозивный период длится 5-7 дней). Тест можно легко проделать в домашних условиях без помощи реактивов. Молозиво налейте в пробирку и поставьте на час в холодильник. Если за это время жидкость расслоиться – у коровы мастит и кормить теленка она не должна.
Как только мастит диагностирован, необходимо начать лечение, направленное на устранение причины – патогенных микроорганизмов.
В сухостойный период животных можно лечить антибиотиками (например мастисаном А, В, Е), предварительно вооружившись результатами анализов или проконсультировавшись с ветеринарным врачом. Во время лактации антибиотиками лечить коров нельзя, поскольку в этом случае их молоко будет непригодно для использования.
При остром воспалительном процессе, ветеринарный врач может назначить промывание молочных цистерн дезинфицирующими растворами или настойками трав. В любом случае, перед началом приема препаратов или проведением того или иного лечения животного обязательно проконсультируйтесь с ветеринаром.
Начинать профилактику следует с улучшения гигиены содержания и кормления животных, а также постоянного обследования оборудования и коров. Заболевших животных следует изолировать от здоровых, а лечение проводить своевременно и в полной мере.
Очень важно снизить возможность проникновения болезнетворных микроорганизмов в вымя. Для этого перед каждой дойкой соски необходимо обмывать теплой водой.
Если после дойки на кончике соска остается молочная капля – она также может служить источником инфекции, ведь молоко – прекрасная среда для размножения бактерий. Сосковое отверстие после доения остается открытым от 30 минут до 2 часов и времени этого вполне достаточно, чтобы болезнетворные микробы проникли внутрь.
После дойки соски животного также необходимо дезинфицировать, для этого подойдет 1% р-р хлористого йода(1 мл на 100 мл воды) или 3-5-процентным раствором ЭМС-Й, вид А (1 ч. ложка на 100 мл воды). Соски необходимо погрузить в дезинфицирующий раствор на пару минут и оставить высохнуть, не обтирая до следующей дойки.
Очень важное значение имеет правильный запуск коров. Примерно за неделю до начала запуска количество сочных и концентрированных кормов необходимо снизить, после чего коров следует перевести на однократное доение в течение 4-5 дней. Далее их доят через 1-2 дня и прекращают доить, когда суточный удой составит 0,5-1 кг молока.
Сухостойный период составляет 60 дней, на протяжение всего этого времени обязательно следует проводить диагностику маститов.
Секрет здоровья и крепкого иммунитета животных в правильном питании. Не допускайте однотипного высококонцентрированного кормления или длительного кормления силосно-сенажной массой. Ни в коем случае не давайте коровам испорченные и заплесневелые корма. В стойловый период для животного ежедневно организуют моцион на расстояние не менее 4-5 км.
коров можно научить есть сорняки, читайте здесь
источник