Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Профилактика мастита – это меры, которые принимает женщина с целью избежать осложнений во время кормления в виде инфекционного поражения молочной железы. Мастит – инфекционное заболевание с воспалением интерстиция молочной железы, что характеризуетсяется нарушением нормальной функции лактации. Это сопровождается вынужденными мерами переведения ребенка на искусственное питание, что не является оптимальным для его нормального роста и здорового развития. Поэтому знание мер профилактики данной патологии очень важно для предупреждения заболевания.
Послеродовой мастит – процесс воспаления интерстиция и проток молочной железы, которое возникает в послеродовом периоде и имеет свои особенности течения. В этот период симптоматика мастита может быть очень выражена и процесс имеет, как правило, гнойный характер. В послеродовом периоде матка начинает постепенно сокращаться и приходить в исходную форму, а молочные железы только начинают функционировать. Очень часто в этот период еще в роддоме у женщин возникает послеродовой мастит, что связано со многими причинами. В первую очередь, молочные протоки начинают выделять молоко, количество которого может быть больше, чем необходимо в первые дни жизин ребенка, и происходит его застой. Неправильная техника кормления вызывает образование трещин, которые являются воротами для инфекции, поэтому происходит вторичное инфицирование. Так развивается послеродовой мастит. Очень часто такой мастит плохо поддается коррекции, что также может вызывать воспалительный процесс в матке, который недиагностирован. Поэтому недостаточная инволюция матки в послеродовом периоде или возникновение септических послеродовых осложнений может стать причиной послеродового мастита.
Из этих основных причин выплывают меры профилактики послеродового мастита:
- обучение правильной технике первого грудного вскармливания;
- тщательный контроль состояния матки в раннем и позднем послеродовом периоде и контроль общего состояния женщины с профилактикой инфекционных осложнений;
- раннее приложение ребенка к груди в родовом зале при отсутствии противопоказаний;
- сцеживание молока при его излишке в первые дни жизни ребенка для профилактики застоя;
- предупреждение переохлаждений и стрессовых ситуаций с целью профилактики нарушений гормонального контроля процесса лактогенеза.
Все эти правила необходимы не только для хорошего самочувствия женщины и профилактики мастита, но и для того, чтобы грудное молоко стало для ребенка доступным постоянным средством питания для обеспечивания нормального развития, роста и защиты.
Лактационный мастит развивается чаще, чем все другие виды из-за того, что правила правильного грудного вскармливания известны не всем и не все мамы их придерживаются. Верное грудное вскармливание способствует не только питанию и росту ребенка, но и дальнейшему процессу лактогенеза. Кормление новорожденного ребенка необходимо проводить по его желанию, без ночных перерывов. При этом интервал между кормлениями должен составлять не больше трех часов. Такой интервал хорошо влияет не только на ребенка, но и на секрецию молока. В ночное время под действием гормонов гипофиза происходит образование молока в молочных железах, а под влиянием ночных кормлений усиливается выработка гормона окситоцина, который в свою очередь влияет на мышечные волокна молочных ходов и происходит нормальное выделение молока в молочные ходы. Такой процесс происходит в норме, но есть случаи, когда не хватает молока и ребенок докармливается смесями. При этом нормальный процесс образования и выделения молока не происходит и это способствует нарушению процесса лактогенеза. Тогда возникают разные патологическтие состояния в виде лактостаза или в случае инфицирования происходит воспаление молочной железы – мастит. Поэтому важно знать основные принципы правильного грудного вскармливания.
Профилактика мастита при грудном вскармливании следующая:
- кормление ребенка за его потребностью, но не менее восьми раз на сутки;
- исключение использования других смесей, бутылочек, сосок при отсутствии показаний, что исключает факторы со стороны ребенка в развитии застоя и дальнейшего мастита;
- правильный туалет молочной железы перед каждым кормлением – не мыть, не вытерать грудь перед каждым кормлением, достаточно только ежедневного душа – это уменьшать шансы мацерации соска и образования трещин. Также перед и после каждого кормления, сосок нужно вытереть каплей молока;
- правильный режим питания и отдыха кормящей мамы предотвращает лактостаз и мастит;
- правильная техника кормления ребенка;
- избежание переохлаждений;
- своевременная коррекция лактостаза и туалет при появлении трещин соска;
- при образовании явлений физиологического лактационного криза нужно чаще прикладывать ребенка к груди.
Профилактика лактостаза и мастита должны быть целенаправленными действиями, так как несвоевременно вылеченный лактостаз может быть причиной мастита. Поэтому при появлении очагов застоя молока важно использовать лечебный массаж, физиотерапевтическое лечение и правильный уход за грудью.
Профилактика мастита во время кормления грудью – очень важное задание каждой молодой мамы, ведь от этого зависит здоровье не только ее, но и ребенка. Меры профилактики не настолько сложны, как кажется на первый взгляд, и при условии правильного кормления ребенка и туалета молочной железы можно полностью избежать этого заболевания.
источник
Профилактика мастита в послеродовом периоде, особенно во время кормления грудью, имеет большое значение не только для женщины, но и ее ребенка. Мастит (воспаление молочных желез) — это одно из инфекционных заболеваний, сопровождающееся болевыми ощущениями и гнойными выделениями, что способствует нарушению лактации.
Встречается несколько разновидностей мастита. Его классифицируют, обращая внимание на характер воспаления. Известны гнойный, инфильтративный, серозный, гангренозный и абсцедирующий маститы.
Вначале возникает серозный мастит. Если не принимать мер, он переходит в инфильтративный, а затем в более усложненную форму – гнойную.
Если заболевание не вылечивается продолжительное время, при отсутствии иммунитета, может возникнуть осложнение – гангренозный мастит.
При установлении данного диагноза, придется закончить грудное вскармливание и перевести ребенка на искусственное питание. Именно поэтому для всех мам важную роль играет профилактика мастита, чтобы не лишать ребенка грудного молока, необходимого для полноценного развития малыша. Но как закончить кормить грудным молоком без мастита и что для этого следует предпринять? Для начала необходимо обследование.
Определить наличие болезни можно при осмотре и пальпации молочной железы. Женщина ощущает болезненность уплотненных образований.
Более точный диагноз устанавливается при проведении ультразвукового исследования, где хорошо наблюдаются воспалительные процессы.
Иногда проводят маммографию для уточнения диагноза. Чтобы исследовать наличие инфекции, у кормящей мамы берется молоко из больной груди.

Причиной любого мастита считается инфекция – стафилококк, стрептококк или кишечная палочка. Она может внедриться в ткани молочных желез и способствовать развитию воспаления. Инфекция может попасть через трещинки в сосках, царапины и ссадины, через лимфу. Обычно развитие болезни связано с пониженным иммунитетом.
Другой причиной возникновения дородового мастита считается гормональное нарушение в женском организме. На его фоне начинает развиваться фиброзная мастопатия. Она возникает, когда у женщины чрезмерное количество женского полового гормона эстрогена и нехватка прогестерона. Это заболевание может возникнуть и у молодых девушек, и у женщин на ранних сроках беременности.
При его возникновении на молочных железах обнаруживается уплотнение тканей, которые сопровождаются болезненностью. Некоторые из них начинают превращаться в узлы.
Обратите внимание! При обнаружении нельзя тянуть с болезнью, необходимо посетить специалиста – маммолога. Врач назначит комплексное лечение.

- ношение удобного бюстгальтера, не сжимающего грудь;
- ежедневное обмывание молочных желез водой комнатной температуры;
- вытирание с использованием грубого полотенца;
- принятие воздушных ванн, лежа на кровати с открытой грудью по 15 минут в день;
- проведение облучения груди ультрафиолетовыми лучами, для уничтожения микробов (около 15 сеансов);
- необходимость проведения подготовки сосков: массирование, вытягивание;
- избегание появления ранок на молочных железах;
- ношение только чистого и проглаженного белья;
- сдача анализов на гормоны по направлению врача.
В женской консультации при обращении женщины, должны проводиться беседы по подготовке молочных желез к кормлению грудью и о том, как избежать мастита.

Любой вид мастита, включая возникновение после родов, имеет много общих симптомов, а именно:
- повышение температуры;
- болезненные ощущения в груди;
- слабость;
- увеличение размеров груди;
- покраснение воспаленного участка;
- бессонницу;
- понижение аппетита;
- увеличение лимфоузлов под подмышками;
- повышение СОЭ и увеличение лимфоцитов;
- головная боль.
Заболевание диагностируют по показателям общего анализа крови, жалобам кормящей матери, по результатам ультразвукового исследования, анализа молока и гнойных выделений на выявление бактерий.

- перед кормлением протирать грудь теплым полотенцем или помыться в душе, чтобы улучшить отток молока;
- научиться правильно кормить ребенка, то есть следить, чтобы он хорошо брал сосок и захватывал область вокруг него;
- при кормлении необходимо слегка массировать грудь, направлять движения к соску;
- для смягчения сосков можно смазывать их растительным или сливочным маслом;
- на каждое кормление нужно давать другую грудь;
- не переохлаждать молочные железы;
- носить бюстгальтер нужного размера;
- после кормления необходимо остаток молока до конца сцедить.
Бережное отношение к груди, соблюдение гигиены, защита от случайных ударов – все это позволит предотвратить мастит.

Различают острый и хронический мастит. Он обычно вначале определяется, как серозный, потом переходит в более усложненные виды с гнойными скоплениями в молочных протоках.
Болезнь в основном возникает через месяц после родов, при этом не наблюдается ее активное проявление. Так может характеризоваться инфильтративный или гнойный вид.
В основном диагностируется при повышении температуры тела до 38°C и выше, при покраснении кожных покровов и если молочная железа увеличивается в объеме.
Профилактика лактационного мастита, прежде всего, заключается в своевременном предупреждении и купировании лактостаза (застоя молока в протоках). При наблюдении лактостаза, можно облегчить состояние кормящей матери, сцедив молоко. Боли прекращаются и температура нормализуется.
Лактостаз необходимо купировать на протяжении 3 дней, иначе будет поздно. Но когда меры вовремя не приняты, начинается развитие мастита. Уплотнение не убирается при сцеживании молока, температура тела повышается.
Частой причиной любого мастита считается появление трещин на сосках, через которые с легкостью проникает инфекция.
Причинами возникновения трещин сосков является:
- несоблюдение гигиенических правил;
- однообразное питание с недостаточным количеством витаминов;
- неумелое прикладывание груди и сцеживание молока;
- недостаточный контроль медицинского персонала в роддоме в момент кормления грудью малыша.
Необходимо ежедневно мыть молочные железы детским мылом и носить только чистое белье, обязательно бюстгальтер, чтобы молочные железы были слегка приподнятыми, для избегания застоя молока.

Иногда дети, хорошо наедаясь кашами, овощными пюре, творожком, сами перестают сосать грудь. Тогда кормление безболезненно и легко заканчивается, молока становится с каждым разом меньше. Но так бывает редко, в основном приходится находить разные способы, как правильно прекратить кормление, чтобы не навредить ребенку и матери.
Многие матери не знают, когда лучше прекратить кормление. Одни не кормят после 6 месяцев, другие – до 2 лет не прекращают кормить. Правильнее – это кормление до 1,5 лет. Именно к этому времени постепенно молока становится меньше. Ребенок сосет грудь в основном ночью или когда засыпает. Поэтому найти способы прекращения кормление будет уже необходимостью.
Нельзя бросать кормление грудью при следующих обстоятельствах:
- при прорезывании зубов у ребенка;
- в летний период;
- когда намечается прививка;
- во время болезни;
- если много молока;
- при переезде на новое место.
Но со временем все равно молока будет образовываться намного меньше, вот тогда и можно будет подумать об окончании кормления.

Можно использовать отвары трав, которые уменьшают лактацию. К ним относят девясил, листья брусники, шалфей, хвощ полевой, петрушка, мята, толокнянка. Все они обладают мочегонным эффектом, поэтому и задерживают образование молока. В течение дня можно пить до 1,5 литра отвара трав.
Если не удается завершить лактацию без таблеток народными средствами, в этом могут помочь лекарственные препараты.
Важно! Тесное общение со специалистом позволяет не только проводить адекватное лечение. Помимо этого, врач подскажет, как закончить грудное вскармливание правильно, чтобы не было осложнений.
При приеме назначенных лекарственных препаратов, необходимо соблюдать точную дозировку. Такими препаратами могут быть Бромокрептин, Достинекс. Нельзя перевязывать грудные железы во избежание лактостаза. Решив заканчивать кормить грудным молоком ребенка, важно сделать такой шаг в одночасье, и больше не прикладывать малыша к груди.
Профилактика мастита позволяет избежать его возникновения. Нужно заранее ознакомиться с симптомами и методами лечения. Желательно уже во время беременности готовить железы к будущему вскармливанию ребенка после рождения. И главное помнить, что ни один продукт не сможет заменить уникальное молоко матери.
В представленном видео в этой статье вы найдете дополнительную информацию по данной теме.
Важно знать! У не рожавших женщин до 25-30 лет фиброзно-кистозная болезнь (мастопатия) не вызывает особого беспокойства, но уже ближе к 30, особенно во время беременности и после родов у 80 процентов женщин развивается осложнение мастопатии. На ряду с не рожавшими женщинами, многие мамы, уделяющие почти все свое время малышу, забывают о своем здоровье или думают, что эта проблема — пустяковая и пройдет сама. Будущие мамы находятся в еще более сложном положении — при беременности и ГВ многие аптечные препараты запрещены. Знаете ли вы, что мастопатия, если её вовремя не лечить, делая профилактику заболевания, может вызвать рак груди. О полностью натуральном средстве от мастопатии (фиброзно-кистозной болезни), совместимым с грудным вскармливанием и беременностью читайте здесь.
источник
В послеродовой период у некоторых женщин появляются проблемы со здоровьем груди. По определенным причинам в тканях молочных желез развивается воспалительный процесс бактериальной этиологии, также не исключается появление гнойного содержимого. По статистическим данным гнойный мастит в послеродовом периоде диагностируется у 10% женщин. Как правило, он развивается через несколько недель после выписки из роддома и проявляется характерными признаками. У большинства пациенток воспалительный процесс затрагивает только одну грудь, чаще правую.
В 90% случаев возбудителем мастита является золотистый стафилококк. Также поспособствовать развитию воспалительного процесса могут другие патогенные микроорганизмы, такие как: стрептококки, кишечные и синегнойные палочки, проникающие во все отделы молочных желез разными способами.
 |
| Pulmonary Pathology Flickr |
Основные причины развития
Послеродовой мастит у женщин развивается в период лактации. Через поверхность кожных покровов в ткани железы проникают бактерии при несоблюдении элементарных правил гигиены, что особо актуально при наличии трещин и ранок на сосках. В более редких случаях очаг инфекции находится эндогенно и попадает в молочные железы с током крови и лимфы.
К очевидным причинам развития послеродового мастита также относят застой грудного молока, что возникает при неправильном кормлении или некачественном сцеживании остатков.
Организм женщины подстраивается под запросы ребенка и если производить кормление по требованию малыша, то риски развития мастита снижаются. Если же женщина регулярно сцеживает молоко между кормлениями, что вызывает еще больший прилив, вероятность застоя увеличивается, что в свою очередь повышает риски развития мастита.
Воспалительный процесс в тканях груди могут спровоцировать следующие факторы:
- ношение неудобного белья;
- ранее перенесенные воспалительные заболевания;
- травмы и ушибы груди;
- преимущественное кормление одной грудью;
- очаги хронической инфекции в организме женщины;
- обострение воспалительных процессов в других органах:
- неправильная гигиена и некачественный уход за молочными железами в период лактации;
- ранее проведенная маммопластика груди.
Воспалительное заболевание имеет острое начало. На 2-5 сутки с первых дней лактации развивается патологический лактостаз без характерных изменений в состоянии пациентки. При пальпационном осмотре груди отмечается болезненность, температура тела может достигать 38-38.5 градусов.
 |
| Viva La Marx Flickr |
Каждая стадия заболевания проявляется определенными симптомами:
- Серозный мастит – самая легкая форма болезни. У женщины может наблюдаться повышение температуры, появляется слабость и апатия. В груди ощущается неприятная болезненность.
- Более выраженные симптомы наблюдаются на следующей, инфильтративной стадии. На пораженной груди пациентки наблюдается гиперемия кожных покровов, начинается озноб, лихорадка, сильная слабость, увеличиваются лимфоузлы, ухудшается качество сна, пропадает аппетит. Женщину беспокоит сильная боль в груди, при пальпации прощупываются характерные уплотнения.
- Следующая стадия мастита – гнойная, при которой происходит общая интоксикация организма, воспаление вен в груди, болезненность и отечность молочных желез. Женщина может жаловаться на частые головокружения, общую слабость, плохой аппетит, тошноту. Регулярно повышается температура тела до высоких отметок. Из соска выделяются гнойные желто-зеленые выделения.
- Для абсцедирующего мастита характерно усиление лихорадки, расширение вен в области груди, снижение уровня гемоглобина в крови, болезненные ощущения в области подмышечных впадин, образование гнойных очагов в тканях груди.
- При флегмонозном мастите состояние женщины критически ухудшается, наблюдается высокая температура до 40 градусов, лихорадочные состояния, цианоз кожи, лимфаденит и общая интоксикация организма. В груди появляются сильные боли, прощупываются уплотнения, формируются гнойные очаги. Молочная железа увеличивается в размерах, кожа становится красной, расширяются вены на груди.
- Критически тяжелое состояние пациентки отмечается на последней гангренозной стадии. Основные симптомы: температура тела превышает 40 градусов, наблюдается лихорадка и сильный озноб. Кожные покровы бледнеют, а в область пораженной груди обретает багрово-синюшный оттенок. Гемоглобин снижается до критических отметок, лимфатические узлы увеличиваются по всему телу. На этом этапе происходит некроз тканей и тромбоз сосудов молочной железы.
При возникновении первых признаков послеродового мастита женщине рекомендован безотлагательный осмотр у специалиста.
Пальпационный осмотр молочных желез проводит квалифицированный врач-маммолог. Для установки точного диагноза и определения стадии болезни проводится дополнительная диагностика, которая включает:
- сдачу лабораторных анализов;
- бактериологическое исследование молока на предмет выявления чувствительности возбудителя к препаратам антибактериальной терапии;
- ультразвуковое исследование груди.
При выявлении флегмонозного и гнойного мастита женщину направляют на консультационный осмотр к профильному врачу-анестезиологу и хирургу.
Если у кормящей матери диагностируется мастит, лактацию следует немедленно прекратить. Недопустимо заниматься самолечением, использовать компрессы для прогревания, производить болезненное сцеживание молока и принимать медпрепараты без назначения. Все эти способы самолечения могут привести к весьма неблагоприятным последствиям.
По результатам проведенной диагностики врач подбирает эффективное лечение, учитывая стадию заболевания и общее состояние пациентки. Основная цель лечебного курса – устранение возбудителя, провоцирующего воспалительный процесс в молочных железах и болезненную симптоматику.
 |
| Charles Williams Flickr |
Лечение послеродовых маститов проводится разными способами, что зависит от стадии болезни. На первых этапах развития показан терапевтический курс. Основные назначения:
- антибиотики;
- НПВС;
- спазмолитики;
- анальгетики;
- противогрибковые препараты;
- при необходимости также назначаются препараты для снижения лактации.
Помимо медикаментозной терапии пациентке может быть назначен курс физиотерапевтических процедур.
Лечение мастита проводится в амбулаторных и стационарных условиях медучреждения по показаниям.
При гнойной форме мастита показано хирургическое лечение, что предусматривает вскрытие гнойного очага с последующей эвакуацией содержимого.
При гангренозном и флегмонозном мастите проводится операция по удалению некротизированных тканей. В самых сложных случаях, характеризуемых серьезными осложнениями и рисками летального исхода, назначается хирургическое вмешательство по удалению груди.
При своевременном обращении к медикам лечение послеродового мастита имеет благоприятные для пациентки прогнозы.
Чтобы снизить риски развития воспалительного процесса в молочных железах специалисты рекомендуют соблюдать профилактические меры:
- осуществлять правильное кормление грудью;
- следить за гигиеной груди;
- своевременно лечить раны и трещины на сосках;
- избегать травм груди, переохлаждения и сквозняков;
- молоко необходимо сцеживать только при необходимости, а не постоянно.
Каждая женщина еще до родов может проконсультироваться по всем вопросам, касательно лактации, с участковым врачом-акушером. Опытный специалист даст полезные рекомендации, благодаря которым будущая мать никогда не столкнется с послеродовым маститом.
источник
Самым частым заболеванием молочной железы является мастит груди у женщин в послеродовой период. Он возникает у не рожавших женщин, а также у тех, кто впервые родил. Симптомы постепенно начинают беспокоить женщину, что не следует игнорировать, а приступать к лечению и профилактике. В противном случае может возникнуть более серьезное заболевание.
Женщине следует уделять огромное внимание профилактике мастита в послеродовой период, поскольку данное заболевание сопровождается болевыми ощущениями и гнойными выделениями, что затрудняет лактацию.
Если рассматривать виды мастита, то они делятся на компоненты, которые образуются при заболевании и лица, у которых проявляются:
- В период после родов. Часто возникает у первородящих женщин спустя 2 недели после родов. Это спровоцировано неправильным кормлением малыша и уходом за грудью, когда происходит застой молока. Бактерии имеют возможность размножаться, что и приводит к воспалению.
- У новорожденных. У младенцев мастит в груди развивается вследствие попадания золотистого стафилококка в протоки.
- Фиброзно-кистозный мастит. Является следствием развития фиброзно-кистозной мастопатии, к которой присоединяется инфекция. Возникает вследствие травм груди, гормональных нарушений и наличия хронических инфекций в организме.
- Инфильтративный мастит.
- Гнойный мастит.
- Серозный мастит.
- Абсцедирующий мастит.
- Гангренозный мастит.
Чтобы не лишить малыша полезного материнского молока, необходимо заниматься профилактикой мастита. В противном случае, сайт zheleza.com отмечает, придется перейти на искусственное вскармливание, пока мама лечится.
Чтобы не возникало проблем с грудью и кормлением малыша, следует соблюдать профилактику мастита. Об этом должна знать каждая женщина еще во время беременности. Сразу после родов не рекомендуется пить много жидкости. Еще в роддоме следует ознакомиться со всеми способами правильного прикладывания малыша к груди, чтобы молочные доли равномерно опустошались и женщина могла спокойно сцеживать оставшееся молоко.
Если женщина неправильно прикладывает малыша и не сцеживает молоко, тогда возникают застои в груди. Со временем это приводит к болям и отекам груди. О мастите можно задуматься при появлении трещин на сосках. Женщина в период развития мастита начинает плохо себя чувствовать: появляется жар, озноб, высокая температура, слабость. Грудь становится горячей, покрасневшей и грубой.
При появлении данных симптомов женщина должна заняться расцеживанием груди, а также обратиться к врачу, чтобы не запустить болезнь. В противном случае придется проводить оперативное вмешательство – мастэктомию.
В качестве лечения и профилактики лактостаза подойдут такие меры:
- Для расцеживания всех долей груди следует постоянно менять позу при кормлении малыша.
- Снизить вязкость молока за счет исключения из рациона сгущенного молока, орехов и пр.
- Сменить тесное белье на более удобное. Молочные протоки могут пережиматься тесными бретельками.
- Почаще прикладывать малыша к груди, чтобы она опустошалась.
- Совершать массаж грудей, направляя поток молока к соскам.
- Прикладывать компрессы из меда и муки, отбитого капустного листа, лука и муки, травяных настоев и пр.
- Ограничить количество потребляемой жидкости до 1 литра, чтобы снизить количество вырабатываемого молока.
Данные профилактические меры лактостазы помогают в устранении проблем с маститом.
Выявить мастит можно по соответствующим симптомам, которые не характерны для здоровой женщины.
- Самочувствие ухудшается, что сопровождается ознобом, высокой температурой и головными болями.
- Молочные железы становятся покрасневшими, плотными и болезненными.
- Из соска иногда может выделяться гной, что говорит о запущенной форме мастита.
- Появляется сильная слабость, теряется аппетит, понижается давление, грудь становится настолько болезненной, что к ней невозможно прикоснуться.
Если женщина продолжает игнорировать свое состояние, то она провоцирует развитие сепсиса, который является опасным для ее жизни.
Если был выявлен мастит, то женщину отправляют на диагностику, а малыша переводят на искусственное вскармливание. Сделав посев секрета молочной железы, можно определить, какой антибиотик следует давать женщине. Малыша при этом отлучают от груди, поскольку любое антибактериальное средство имеет противопоказания и побочные эффекты.
Антибиотики вводят внутривенно. При этом постепенно проводится снижение выработки молока, что осуществляется благодаря приему Бромкриптину в небольших дозах. Сильную интоксикацию устраняют физрастворами и глюкозой через капельницу.
При гнойном мастите проводится операция по удалению гноя и введению дренажа, чтобы гной в дальнейшем спокойно выводился. Если развилась тяжелая форма мастита, тогда проводится профилактическая мастэктомия.
Легкую форму мастита легче и быстрее лечить, что должно подбодрить женщину своевременно обратиться к врачу. Здесь используются:
- Спазмолитики с целью улучшения оттока молока.
- Частое сцеживание молока.
- Окситоцин с целью усиления отдачи молока.
Сильная болезненность требует приема анестетиков и антибактериальных лекарств (антибиотиков) внутривенно.
Организм женщины во время беременности становится особенно незащищенным и неподдающимся лечению. Вот почему рекомендуется еще до беременности пройти все обследования для выявления патологий, чтобы их пролечить до зачатия ребенка. Это будет отличной профилактикой мастита и других заболеваний.
В период беременности наступают многочисленные ограничения, поскольку большая часть препаратов запрещена для приема беременными женщинами. При этом иммунитет женщины падает, что делает ее организм особенно подверженным развитию различных хронических заболеваний. Вот почему рекомендуется пройти курс витаминотерапии и восстановить микрофлору кишечника до наступления беременности.
Не все формы мастита лечатся лекарствами. Порой лактация становится естественным лечением молочной железы, где происходит постоянный отток молока. Период вскармливания также становится полезным в качестве профилактики онкологии.
После родов следует почаще прикладывать малыша к груди. Лучше это делать раз в 1,5 часа. Затем этот промежуток можно увеличить до 3 часов. Рекомендуется попеременно кормить то одной, то второй грудью, и всегда начинать с той груди, в которой находится больше молока. Если у женщины нет опыта правильного прикладывания к груди, тогда следует попросить помощи у акушерок или медсестер.
Если возникают симптомы мастита, тогда следует обратиться в женскую консультацию, к маммологу или хирургу. Сразу после родов следует нормализовать свой режим дня, совершая прогулки, правильно питаясь, употребляя витамины, часто отдыхая, находясь в благоприятной обстановке дома.
Самым эффективным способом предотвращения трещин сосков является правильное прикладывание малыша к груди. Сосок должен охватываться вместе с околососковым кружком (ареолом). Если малыш не берет всю область, тогда там возникают трещины, в которые и могут проникать бактерии, провоцируя воспалительные процессы.
Если трещины на сосках все-таки появились, тогда после кормления малыша следует их смазывать специальными кремами. Здесь подойдут Бепантен и Д-пантенол. Данные крема не имеют побочных эффектов и обладают регенерирующими свойствами. Заживление происходит быстро. Можно использовать данные крема даже после лактации. Перед кормлением малыша грудь следует промыть, чтобы ребенок не слизывал крем.
Во время беременности женщина может включить в рацион растительные масла, которые способствуют эластичности кожи, устранению растяжек и трещин на сосках. Также растительные масла можно намазывать на кожу. Например, полезным является облепиховое масло.
Тяжелые формы мастита устраняются операциями. Разрезают грудь так, чтобы сохранить ее функциональность. Удаляют гной и поврежденные участки ткани. Чем больше повреждений, тем больше ткани удаляется. Также производится дренаж со вставлением дренажной трубки.
Повреждение более 1-го квадранта груди заставляет проводить дренажно-промывную процедуру. Промывания раны производятся в течение 10 суток. Прекращается процедура по исчезновению гноя, частиц некротизированной ткани и фибрина.
Профилактическая мастэктомия приводит к необходимости пластической реконструкции грудной железы. Кормление грудью после такой операции прекращается, а предотвращение лактации осуществляется путем приема Парлодела и Бромкриптина.
Восстановительные процедуры происходят с целью поддержания состояния женщины и возвращения ей хорошего самочувствия. Здесь используются различные лекарства.
Игнорировать развитие мастита не следует, чтобы не провоцировать различные осложнения, ухудшение самочувствия и сепсис. Первые симптомы должны побудить женщину обратиться к врачу, чтобы приступить к лечению. Раннее лечение дает положительные прогнозы.
Профилактика станет самым верным решением. Еще во время беременности женщина должна следить за своим здоровьем. Предотвращать трещины, застои молока и снижение иммунитета должно стать первоначальными задачами женщины. Почаще прикладывайте малыша к груди, сцеживайте молоко, меняйте позы во время кормления и т. д. Все эти меры помогут в избежании развития мастита и появления нежелательных итогов и последствий.
источник
С таким явлением, как мастит, сталкиваются чаще всего женщины после родов. Иногда такая проблема появляется у некормящих женщин, новорожденных. Воспаление грудной железы возникает в результате проникновения инфекции, как правило, стафилококковой. Мастит вызывает ряд неприятных симптомов и требует своевременного обращения к врачу, поскольку запущенные формы воспалительного процесса в молочной железе могут привести к серьезным последствиям и нести угрозу для жизни женщины.
Специалисты подразделяют мастит на следующие виды:
- Мастит в послеродовом периоде. Чаще всего он развивается у первородящих женщин через пару недель после родов. Это связано с отсутствием опыта грудного вскармливания, в том числе с неправильным прикладыванием ребенка к груди, что вызывает застой молока в долях молочной железы – лактостаз. Молоко начинает застаиваться, бактерии интенсивно размножаются, что вызывает воспалительный процесс и развитие мастита.
- Фиброзно-кистозный мастит. Это явление возникает у женщин, имеющих фиброзно-кистозную мастопатию, и связано также с проникновением инфекции. Причинами могут стать травмы грудной железы, наличие хронической инфекции в организме, гормональные нарушения.
- Мастит новорожденных. Воспаление грудной железы у младенцев связано, как правило, с попаданием в протоки золотистого стафилококка.
И все же в большинстве случаев с маститом сталкиваются женщины в послеродовом периоде.
О профилактических мерах, целью которых является предотвращение мастита, женщины должны знать еще во время беременности, поскольку гораздо проще соблюдать определенные правила, чем лечить саму проблему.
Профилактика мастита у родивших женщин должна начинаться уже в родильном доме. В послеродовом периоде, особенно в первые дни после родов, не стоит пить много жидкости. Неопытная молодая мать далеко не всегда прикладывает малыша правильно к груди. В результате молоко прибывает интенсивно, но доли при этом опустошаются не полностью. Нередко по прибытию из роддома домой уже через несколько дней начинается лактостаз: часть груди начинает отекать, быть болезненной, плохо расцеживаться. Если же имеются трещины соска, что также возникает из-за неправильного прикладывания малыша к молочной железе, начинается мастит. Обычно он развивается с сильным и заметным ухудшением самочувствия молодой матери. Практически всегда повышается температура, появляется озноб, жар, слабость. Грудь начинает нагрубать, краснеть. Пораженный участок, как правило, становится горячим.
В таком случае следует как можно быстрее применить методы народной медицины или обратиться к врачу. Мастит требует особого внимания, так как заболевание развивается обычно стремительно. Запущенные случаи требуют оперативного вмешательства. Иногда проводится профилактическая мастэктомия. Такая операция проводится при флегмонозной и гангренозной формах мастита. Как правило, после такого вмешательства требуется пластика грудной железы.
Таким образом, при первых признаках лактостаза, для того чтобы избежать развития мастита, женщина должна принять все меры для расцеживания груди.
При первых признаках лактостаза и для его профилактики необходимо:
- Постоянно менять позы при кормлении ребенка так, чтобы расцеживались все доли грудной железы.
- Обратить внимание на нижнее белье. Оно в лактационном периоде у женщин не должно быть тесным. Узкие бюстгальтера пережимают протоки, вызывая застойный явления в тканях груди.
- Снизить вязкость молока. Обычно молоко становится густым и жирным при включении в рацион определенных продуктов (орехов, сгущенного молока и пр.).
- Как можно чаще прикладывать малыша к груди для полного ее опустошения.
- Использовать компрессы. К молочной железе можно прикладывать лепешку из муки и меда, предварительно отбитый капустный лист, травяные настои, компрессы с медом, луком и мукой и т.д.
- Делать массаж груди, направляя поток молока в сторону соска.
- Ограничить прием жидкости до литра в сутки для снижения выработки молока.
Нелеченный лактостаз довольно быстро переходит в мастит.
Мастит у женщин возникает остро: резко повышается температура, что сопровождается ознобом, головной болью. Участок молочной железы становится очень плотным, красным, болезненным. Из соска иногда вместо молока начинает выделяться гной. Гнойная форма считается самой тяжелой. Состояние женщины ухудшается:
- появляется сильная слабость;
- полная потеря аппетита;
- понижение давление;
- к груди практически невозможно прикасаться.
Такое состояние опасно и требует срочной госпитализации, так как может развиться сепсис, что является угрозой для жизни женщины.
Важной мерой в терапии мастита у женщин является применение антибиотиков. Перед антибактериальным лечением делают посев из желез на флору. Как правило, такая терапия требует прекращения грудного вскармливания, так как практически любые антибиотики имеют побочные действия и противопоказания.
В первые дни проводят внутримышечное введение препаратов. В такой период особое внимание придается снижению выработки молока. Для этой цели используют Бромкриптин в небольших дозах, для того чтобы лактация была снижена умеренно. При сильной интоксикации применяют капельницы с физраствором, глюкозой.
Как правило, мастит требует хирургического вмешательства, в ходе которого гнойник вскрывают и устанавливают дренаж. Если мастит представляет угрозу для здоровья женщины, проводится профилактическая мастэктомия.
В начальной стадии мастит возможно вылечить с помощью консервативных методов, включающих частые сцеживания, прием спазмолитиков для улучшения оттока молока, а также окситоцина, повышающего отдачу молока. При сильной болезненности используют анестетики. Также показана антибактериальная терапия, преимущественно антибиотики вводят внутримышечно.
Для того чтобы избежать серьезных последствий, еще в момент планирования беременности следует пройти обследования. Все очаги инфекций должны быть пролечены, поскольку в период беременности сделать это гораздо сложнее из-за ограничений и противопоказаний, имеющихся у многих препаратов. Также не стоит забывать, что у беременных нередко снижается иммунитет, что также может служить толчком для обострения хронических заболеваний.
За пару месяцев до предполагаемого зачатия желательно провести курс витаминотерапии, нормализовать микрофлору кишечника.
При имеющихся формах мастопатии следует посетить маммолога. Как правило, такие заболевания не являются противопоказанием для лактации и даже могут исчезнуть на фоне грудного вскармливания. Также лактация снижает риск появления онкологии молочных желез.
В роддоме по возможности малыша лучше прикладывать почаще, например, раз в полтора часа. В дальнейшем эти промежутки можно будет удлинять до трех часов. Также важно кормить малыша каждый раз из разных желез. Сначала лучше кормить той грудью, в которой молока больше. Если не получается правильно кормить малыша, необходимо попросить помощи у медсестер или акушерок.
При симптомах начинающегося мастита следует как можно раньше обратиться к специалистам. Это может быть хирург к поликлинике, врач из женской консультации.
Очень важно молодой маме наладить режим дня, который предусматривает отдых, прогулки, благоприятную обстановку дома. Для восстановления организма женщин после родов, следует питаться полезной пищей, принимать курсами витамины для кормящих.
После родов женщина должна научиться правильно давать грудь младенцу: соски должны захватываться вместе с околососковым кружком. При неправильном захвате малышом соска в нем быстро образуются трещины, через которые проникает инфекция, вызывающая воспалительные процессы с груди.
Если все-таки не удалось избежать трещин сосков, нужно несколько раз в день после кормления и промывания под теплой водой соска тонким слоем наносить регенерирующую мазь. Очень эффективны в таких случаях Д-Пантенол или Бепантен. Эти крема не имеют запаха, что очень важно при кормлении, не имеют побочных действий. Заживление трещин проходит быстро. Можно с целью профилактики пользоваться такими средствами и дальше. Также хорошо смазывать соски облепиховым маслом. Не стоит забывать, что перед кормлением средства нужно смывать.
Грудь желательно готовить уже во время беременности. Важно в рацион включать растительные масла, которые делают кожу эластичной. Это предотвратит не только появление растяжек на коже, но и трещин сосков. Маслами можно смазывать кожу сосков. Это будет хорошая профилактика мастита.
Операции при маститах у женщин проводят в хирургическом отделении с использованием общей анестезии. Как правило, разрезы делают с учетом сохранения функций грудной железы и ее внешнего вида. Участок, содержащий гной, вскрывают, очищают, также иссекают поврежденные ткани. Также производят дренирование и установление дренажной системы.
Серьезные стадии требуют проведения операции с максимальным объемом иссечения тканей. Профилактическая мастэктомия требует пластической реконструкции молочной железы.
Дренажно-промывная система устанавливается в случае вовлечения в воспалительный процесс более 1-го квадранта груди, а также в случае, если общее состояние пациентки тяжелое.
Промывание раны после операции проводится около 10 суток. Процедуру прекращают после исчезновения из промывной жидкости гноя, фибрина, частиц некротизированных тканей.
В восстановительных периодах проводят медикаментозную терапию, направленную на восстановление организма и улучшение самочувствия пациентки. Чаще всего назначаются цефалоспорины.
После такой операции, как профилактическая мастэктомия, кормление грудью прекращается. Подавляют лактацию медикаментозными препаратами (Бромкриптин, Парлодел).
Мастит является распространенным заболеванием, возникающим у кормящих женщин на фоне застоя молока, образования трещин, сниженного иммунитета. Профилактику воспаления молочных желез можно начинать уже во время беременности. Для предотвращения мастита кормящая мама не должна допускать застаивания молока в груди. Правильное прикладывание малыша, частые кормления, смена поз при лактации, соблюдение гигиенических мер, налаженный режим дня – все это помогает не допустить развития мастита. Не стоит забывать, что мастит может вызвать серьезные осложнения, значительное ухудшение состояния женщины и даже сепсис, являющийся опасным для жизни. При первых признаках мастита следует обратиться за помощью к врачу.
источник
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением). Заболевание может р
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением).
Заболевание может развиваться в родильном доме или после выписки («отсроченный»). В настоящее время ПМ развивается преимущественно во внебольничных условиях на 2–4-й неделе послеродового периода.
Частота ПМ составляет 3–8% от общего числа родов. Частота гнойного ПМ колеблется от 2 до 11%. Крайне редко развивается мастит во время беременности (0,1–1% по отношению ко всем больным маститом). В структуре гнойно-воспалительных заболеваний в гинекологии ПМ достигает 5–65%.
У 90% больных поражается одна молочная железа, причем правосторонний ПМ встречается в 55%, левосторонний — в 34%, двусторонний — в 10% случаев.
Основными возбудителями ПМ являются Staphylococcus aureos (70–80%), значительно реже — другие микроорганизмы: Streptococcus A и B, Enterobacter spp., Escherichia spp., Pseudomonas aerugenosa, Klebsiella spp. Золотистый стафилококк является доминирующим возбудителем и в виде монокультуры или в ассоциации с другими патогенными микроорганизмами высевается в 88% случаев ПМ.
Этиологическая структура серозного и инфильтративного мастита представлена в табл. 1.
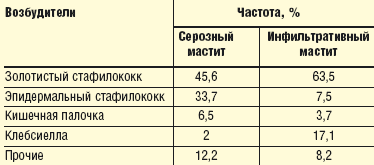 |
| Таблица 1. Этиологическая структура серозного и инфильтративного мастита |
В зависимости от стадии развития послеродового мастита выделяют:
- патологический лактостаз;
- серозный мастит;
- инфильтративный мастит;
- гнойный мастит: инфильтративно-гнойный (диффузный, узловой), абсцедирующий (фурункул ареолы, абсцесс в толще железы, ретромамарный абсцесс), флегмонозный (гнойно-некротический), гангренозный.
Предрасполагающими факторами к возникновению ПМ являются:
- лактостаз;
- трещины сосков;
- аномалии развития сосков (плоские, втянутые, добавочные);
- структурные изменения молочных желез (мастопатия, добавочные доли, большие размеры молочных желез, рубцовые изменения);
- гнойный мастит в анамнезе;
- снижение иммунной реактивности организма;
- пластика молочных желез;
- гипер- и гипогалактия;
- нарушение гигиены и правил грудного вскармливания.
Патологический лактостаз развивается на 2–6-е сутки лактации. Общее самочувствие изменяется мало. Температура тела — 38–38,5 o С. Наблюдается равномерное нагрубание и болезненность молочной железы при пальпации. Без стадии патологического лактостаза мастит развивается редко, но между ПМ и первыми проявлениями серозного мастита может пройти от 8 до 30 дней.
Серозный ПМ, как правило, начинается остро. Температура тела при серозном мастите повышается до 38–39 o С, с ознобом. Ухудшается общее состояние (головная боль, слабость), появляются постепенно усиливающиеся боли в молочной железе, особенно при кормлении ребенка. Больная грудь несколько увеличивается в объеме, хотя вначале форма ее не меняется. Кожа в области поражения слегка или умеренно гиперемирована. При пальпации в толще железы могут определяться более уплотненные участки, чаще овальной формы, плотно-эластической консистенции, умеренно болезненные.
При запоздалом или неэффективном лечении серозная форма довольно быстро (в течение 1–3 дней) переходит в инфильтративную. Продолжается лихорадка. Под измененным участком кожи пораженной молочной железы пальпируется плотный, малоподатливый инфильтрат, нередко увеличиваются регионарные подмышечные лимфатические узлы. В зависимости от особенностей возбудителя инфекции, состояния защитных сил организма и характера проводимой терапии, длительность этой стадии варьирует от 5 до 10 дней. Если инфильтрат не рассасывается, обычно происходит его нагноение. В современных условиях нередко отмечается более быстрая (в течение 4–5 дней), иногда бурная динамика процесса — переход серозной формы мастита в инфильтративную, а затем в гнойную.
Для гнойного мастита характерны высокая температура тела (39 о С и выше), озноб, плохой сон, потеря аппетита. Форма пораженной молочной железы изменяется в зависимости от локализации и степени распространения процесса, кожа ее резко гиперемирована, пальпация болезненна. Как правило, увеличиваются и становятся болезненными подмышечные лимфатические узлы (регионарный лимфаденит).
Преобладающей формой гнойного мастита является инфильтративно-гнойная, она диагностируется у 2/3 больных. Диффузная форма характеризуется гнойным пропитыванием тканей без явного абсцедирования. При узловой форме образуется изолированный округлый инфильтрат без образования абсцесса.
Абсцедирующий мастит встречается реже. Флегмонозный мастит представляет собой обширное диффузное гнойное поражение молочной железы. Он встречается у каждой 6–7-й больной с гнойным маститом и характеризуется очень тяжелым течением. Отмечаются резкое ухудшение общего состояния, частые ознобы, повышение температуры тела до 40 о С. Возможна генерализация процесса с переходом в сепсис.
Гангренозный мастит является крайне редкой и очень тяжелой формой заболевания. Наряду с местными проявлениями определяются признаки выраженной интоксикации — обезвоживание, гипертермия, тахикардия, тахипноэ.
Наряду с типичной клиникой серозного, инфильтративного и гнойного мастита встречаются стертые, субклинические формы заболевания. Они характеризуются невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий.
Характерной особенностью ПМ в современных условиях является его более позднее начало, преимущественно после выписки из роддома (запоздалый, «отсроченный» мастит).
Высокая вирулентность возбудителя, снижение иммунологической защиты, запоздалая диагностика и неадекватное лечение могут явиться факторами, способствующими развитию сепсиса (септикопиемии) на почве ПМ.
- Клинический анализ крови: лейкоцитоз, сдвиг лейкоцитарной формулы влево, нарастание СОЭ.
- Бактериологическое исследование молока с количественной оценкой обсемененности молока (>5х10 2 КОЕ/мл), определение чувствительности к антибиотикам. Исследование желательно проводить до начала антибиотикотерапии. Молоко для исследования берут из пораженной и здоровой молочной желез.
- Ультразвуковое исследование.
— В норме структура молочной железы однородна. Молочные протоки в виде эхонегативных образований диаметром 0,1–0,2 см. Поверхностная пластинка собственной грудной фасции имеет четкие контуры.
— Серозный мастит: утолщение и отек железистой ткани, участки повышенной эхогенности, нечеткие контуры поверхностной пластинки собственной грудной фасции.
— Инфильтративный мастит: наличие зон пониженной эхогенности в толще инфильтрата.
— Инфильтративно-гнойный мастит: ячеистое строение инфильтрата.
— Гнойный мастит: появление в зонах пониженной эхогенности очагов повышенной звукопроводимости неправильной формы, различных размеров.
Цель лечения — эрадикация возбудителя, купирование симптомов заболевания, нормализация лабораторных показателей и функциональных нарушений, профилактика осложнений.
В период заболевания маститом, независимо от клинической формы, вскармливание ребенка как больной, так и здоровой грудью запрещается. Вопрос о возможности его возобновления после излечения мастита или прекращения лактации решается индивидуально на основании результатов бактериологического исследования молока.
В качестве физиотерапии при серозном мастите используют микроволны дециметрового или сантиметрового диапазона, ультразвук, УФ-лучи, при инфильтративном мастите — те же физические факторы, но с увеличением тепловой нагрузки. При гнойном мастите после хирургического лечения вначале используют электрическое поле УВЧ в слаботепловой дозе, затем УФ-лучи в субэритемной и слабоэритемной дозах.
Необходимо подавление или торможение лактации. При серозном и инфильтративном мастите прибегают к торможению лактации, при отсутствии эффекта от терапии в течение 2–3 сут подавляют лактацию. На подавление лактации необходимо получить согласие роженицы.
Гнойный мастит является показанием для подавления лактации. Для торможения или подавления лактации используются бромокриптин (Парлодел) или каберголин (Достинекс).
Парлодел назначают по 2,5 мг 2 раза в сутки для торможения лактации в течение 2–3 дней, с целью подавления — 14 дней. Достинекс для предотвращения послеродовой лактации назначают по 1 мг однократно в первый день после родов; для подавления установившейся лактации — по 0,25 мг (1/2 таблетки) каждые 12 ч в течение 2 дней.
При назначении антибактериальной терапии препаратами выбора являются пенициллины, цефалоспорины, эффективны также аминогликозиды, макролиды, линкозиды. Дозы и путь введения указаны в табл. 2.
Кроме того, назначают средства, повышающие специфическую и неспецифическую иммунную реактивность организма: антистафилококковый гамма-глобулин, иммуноглобулин человеческий нормальный и др.
В комплексном лечении с целью профилактики развития кандидоза рекомендуется назначение противогрибковых препаратов (флуконазол, нистатин и др.).
Хирургическое лечение обязательно при гнойном мастите. Оперативное лечение гнойного мастита должно осуществляться своевременно и рационально. Производят широкое вскрытие гнойного очага с дренированием при минимальной травматизации молочных протоков. При флегмонозном и гангренозном мастите иссекают и удаляют некротизированные ткани.
Критериями эффективности комплексной терапии ПМ являются:
- улучшение общего состояния больной;
- обратное развитие локальных клинических проявлений заболевания;
- нормализация температуры тела, показателей крови;
- бактериологическая стерильность молока и раневого отделяемого;
- предотвращение развития гнойного процесса в молочной железе при серозном и инфильтративном мастите;
- заживление ран после оперативных вмешательств;
- отсутствие рецидивов гнойного мастита.
Строгое соблюдение санитарно-противоэпидемического режима в родовспомогательном учреждении, личной гигиены роженицей является основой профилактики ПМ. С этой целью женщин готовят к грудному вскармливанию во время беременности и в послеродовом периоде, обучают правильному уходу за молочными железами и сосками, основам правильного кормления ребенка и сцеживанию молока. В послеродовом периоде проводят профилактику лактостаза.
Своевременная терапия и профилактика лактостаза включают физические методы и использование молокоотсосов. Молокоотсос является патогенетическим средством профилактики и лечения лактостаза как такового, вне зависимости от его генеза. При этом следует обратить внимание на необходимость применения молокоотсосов, обеспечивающих адекватное сцеживание. Желательно, чтобы ручной молокоотсос не использовал силу пальцев (пальцы быстро устают).
 |
| Рис. 1. Клинический молокоотсос Medela Lactina Electric Plus |
Наиболее эффективный молокоотсос — клинический, моделирующий естественный процесс сосания ребенком материнской груди. Молокоотсос должен: автоматически имитировать трехфазный цикл сосания ребенка; иметь регулятор уровня разрежения, систему, сбрасывающую вакуум при достижении опасных значений; быть снабжен клапаном, отделяющим бутылочку от воронки молокоотсоса, чтобы уровень разрежения не зависел от заполнения бутылочки и была возможность применять пакеты для сбора и хранения молока; быть легко разборным для удобного мытья и стерилизации. Все молокоотсосы Medela соответствуют этим требованиям.
Клинический молокоотсос Medela Lactina Electric Plus (рис. 1) предназначен для длительной интенсивной эксплуатации. Этот молокоотсос максимально эффективен и надежен. Достаточно широко используется в системе ЛПУ Москвы и в системе проката. Молокоотсос имеет автоматически воспроизводимый трехфазный цикл, имитирующий сосание ребенка, а также регулировку степени разрежения. Основная, электрическая часть и части, контактирующие с молоком, полностью разделены. Последние легко обрабатываются и стерилизуются различными методами, в том числе и автоклавированием. Таким образом, перенос инфекции полностью исключен. Контактирующие с молоком части входят в отдельный комплект. Набор может быть как одинарным, так и двойным (для одновременного сцеживания обеих молочных желез). Также существуют одноразовые комплекты для сцеживания, что особенно удобно для условий стационара.
 |
| Рис. 2. Клинический молокоотсос Medela Symphony |
Клинический молокоотсос Medela Symphony (рис. 2) — новейшая разработка компании Medela. Эта новая модель, обладая всеми преимуществами молокоотсосов Medela, является первым клиническим молокоотсосом, работающим по принципу двухфазного сцеживания. Впервые в мире имитируются не только три этапа цикла сосания, но и две фазы кормления: фаза стимуляции и фаза сцеживания. Кроме того, молокоотсос Symphony создает все условия для максимально эффективного и комфортного выделения молока, а также имеет микропроцессорное управление, позволяющее индивидуально подбирать параметры сцеживания.
К ошибкам и необоснованным назначениям следует отнести в лечении ПМ: 1) нерациональное использование антибактериальных препаратов; 2) резкое ограничение питья; 3) рекомендации продолжения грудного вскармливания; 4) сохранение лактации при гнойном ПМ.
- Гуртовой Б. Л., Серов В. Н., Макацария А. Д. Гнойно-септические заболевания в акушерстве. М., 1981. 255 с.
- Гуртовой Б. Л., Кулаков В. И., Воропаева С. Д. Применение антибиотиков в акушерстве и гинекологии. М., 1996. 140 с.
- Акушерство и гинекология: практические рекомендации / под ред. В. И. Кулакова. М., 2005. 497 с.
- Рациональная фармакотерапия в акушерстве и гинекологии. Серия руководств для практикующих врачей. Т. IX / под общей ред. В. И. Кулакова, В. Н. Серова. М., 2005. 1051 с.
- Стругацкий В. М., Маланова Т. Б., Арсланян К. Н. Физиотерапия в практике акушера-гинеколога. М., 2005. 206 с.
А. В. Мурашко, доктор медицинских наук
И. Е. Драгун, кандидат медицинских наук
Е. Н. Коноводова, кандидат медицинских наук
НЦАГиП Росмедтехнологий, Москва
источник

