Женщины чаще сталкиваются с болями в правой или левой молочной железе. Все это связано с тем, что женская грудь более развита, чем мужская. Если у мужчины болит грудная клетка, это скорее связано с травмами физического характера или болезнями внутренних органов. Если у женщин возникают боли, тогда причинами, помимо выше изложенных, могут быть болезни молочных желез.
Каждой женщине сайт zheleza.com рекомендует проходить ежегодную диагностику у маммолога, который на ранних стадиях сможет выявить заболевания. Ведь нередко болезни на первых этапах практически никак себя не проявляют, а симптомы ярко возникают на второй, развитой степени.
Более того, каждой женщине следует знать симптоматику заболеваний молочной железы, чтобы понимать, что с ней происходит и в каких случаях можно обращаться к маммологу, а когда можно справиться с патологией самостоятельно.
В правой молочной железе по разным причинам может возникать боль. Следует рассмотреть самые распространенные факторы:
- Мастодиния, которая возникает на фоне гормональной перестройки в предменструальный или менструальный период. В такой ситуации у женщины может болеть одна молочная железа, чаще – правая. Грудь отекает, болит при прикосновении. Обычно боль проходит, однако перед следующей менструацией снова возникает. Не требуется лечение.
- Мастопатия – разрастание железистой ткани, из-за чего грудь увеличивается быстрее, чем к новому положению привыкают нервы. Нервные окончания болят по причине своей неуспеваемости за ростом ткани. В такой ситуации врачи обычно назначают правильное питание и ведение здорового образа. Возникает часто у девушек в период наступления репродуктивного возраста.
- Фиброма (или фиброаденома) – это новообразование в груди зачастую из соединительной ткани. Причины бывают различные, однако женщина может самостоятельно нащупать образование у себя в груди при осмотре. Любые образования и узлы, которые возникают в груди, следует лечить вместе с врачом.
- Нагноение атеромы, киста. Если в молочной железе образуется полость, тогда она начинает заполняться жидкостью. Если это вода, тогда формируется киста, если жир, тогда развивается атерома. В такой ситуации женщина то чувствует резкую боль, то нет. Нужна помощь маммолога, чтобы устранить полость.
- Жировой некроз. Любой малейший удар и даже сдавливание груди может привести к повреждениям внутренних тканей и жировой прослойки. Именно это провоцирует некроз, который будет сопровождаться болевыми ощущениями. Лечиться только с врачом.
Очевидно, что в большинстве случаев боль в правой груди указывает на патологию, которую нужно лечить с маммологом. Сначала он проведет диагностику, а затем определиться с лечением. Лучше самостоятельно не устранять болезни, особенно если это касается новообразований и атрофических процессов.
Женщина должна запомнить следующее: естественными и неопасными болями становятся те, которые присутствуют сразу в обеих молочных железах. То есть болит и правая, и левая грудь, значит, это указывает, скорее всего, на естественные процессы гормональной перестройки, которые происходят перед месячными или во время беременности. Однако если болит только одна молочная железа, тогда это указывает на какое-то заболевание. Нередко здесь речь может идти о раке как о причине болей. Однако и здесь все не так просто. Дело в том, что боли возникают при раке уже на поздних стадиях. А на более ранних этапах рак проявляется в виде:
- Образований, которые прощупываются в правой груди. Они могут быть доброкачественными или злокачественными, что установит врач.
- Острой и ноющей боли в лимфатических узлах, расположенных в подмышечной впадине.
- Втянутого и сухого соска на груди, где образовался рак.
- Выделений из соска белого или зеленого цвета, что не связано с кормлением грудью.
Болит правая молочная железа
Уже эти признаки должны заставить женщину обратиться к врачу. Маммолог проведет диагностику, чтобы подтвердить или опровергнуть наличие рака. На ранней стадии женщина болей ощущать в молочной железе не будет, поэтому не следует дожидаться данного симптома.
Вышеуказанные симптомы являются явными признаками злокачественной опухоли. Однако существуют симптомы, которые являются косвенными показателями того, что в правой или левой груди формируется образование ракового характера. Ими являются:
- Шелушение или покраснение кожи груди.
- Боль в позвоночнике при любом резком движении. На поздних стадиях эта боль возникает даже ночью, когда человек обычно лежит неподвижно.
- Набухание, увеличение и огрубение груди без явных причин.
перейти наверх
Если женщина жалуется на боли в правой груди, тогда маммолог должен провести диагностику. Сначала он проводит внешний первичный осмотр, прощупывает грудь на выявление каких-то явных признаков и узлов, новообразований. Если имеются какие-то подозрения на выше обозначенные болезни, тогда назначается проведение диагностических мероприятий.
Главным диагностическим осмотром является рентген. Уже на нем могут быть видны явные признаки болезни. Также могут браться анализы крови и выделений из соска. Для большей достоверности диагноза могут быть проведены:
- Маммография.
- Компьютерная томография ангиография.
- УЗИ.
- Применение онкомаркеров.
- Обследование крови на количество гормонов.
- Биопсия тканей пораженной железы.
- Электрокардиограмма.
перейти наверх
Многие заболевания можно легко предотвратить, если соблюдать профилактику болей как в правой, так и в левой молочной железе. Это касается и женщин, и мужчин. Ведь на первых порах многие закрывают глаза на то, что их беспокоит дискомфорт. Однако уже более поздние признаки явно указывают на развитие патологии.
Профилактикой болей в груди будет:
- Проводите пальпацию груди регулярно. Это касается даже мужчин, несмотря на то, что их грудь менее чувствительная. Внешний осмотр и ощупывание помогут наблюдать новообразования.
- Во время грудного вскармливания женщине нужно постоянно чередовать кормление с левой и правой груди.
- Носить белье по размеру, чтобы она не сдавливала и была из натуральной ткани.
- Избегать ударов, падений на грудь, ушибов и прочего механического воздействия, чтобы в результате не образовались уплотнения или гематомы.
- Следите за питанием и ведите здоровый образ, что будет способствовать нормальному гормональному фону.
- Контролируйте вес. При лишнем весе жир скапливается в груди, что также может вызывать боли.
перейти наверх
Прогнозы зависят от причин, которые провоцируют болевые ощущения в правой груди. Если боли являются естественными, тогда их не нужно лечить, все само пройдет. Если же боли являются односторонними, тогда нужна помощь маммолога. После диагностики он назначит медикаменты, в крайнем случае хирургическое лечение, которое поможет в устранении заболевания. Самолечение в любом случае не рекомендуется, поскольку нет средств, помогающих в лечении молочных желез.
источник
Как только ни называют физическую боль человека: и «сторожевым псом здоровья», и «пограничником на заставе между организмом человека и внешней средой»… Все правильно, потому что болевыми ощущениями различной локализации, интенсивности и продолжительности организм человека реагирует на любую травму или болезнь. И главная задача – установить причину возникновения боли. Давайте разберемся, о чем же сигналят болевые рецепторы, когда мы чувствуем боль в правой груди.
Сразу уточним, что «грудь» — понятие, широко варьируемое в обиходе. Если придерживаться понятий анатомии человека, то это одна из частей туловища, образуемая грудиной, ребрами, позвоночником и мышцами, то есть грудная клетка (по латыни — compages thoracis). В грудной клетке находится грудная полость и верхняя часть брюшной. Все это — и внутри, и снаружи — окружено мускулатурой.
Также грудью мы называем переднюю стенку грудной полости, а у женщин – расположенные на ней молочные железы (по латыни — mamma). Кстати, у мужчин грудные железы тоже есть, но они — за полной ненадобностью — остаются в недоразвитом состоянии и не выполняют никаких функций.
Мы рассмотрим боль в правой груди во всех вариациях понятия «грудь».

Учитывая то, что в правой части грудной клетки человека находятся определенные органы, этиология болезненных ощущений данной локализации чаще всего связана именно с ними.
Боли в правой груди при глубоком вдохе дают врачам все основания предполагать, что у человека возникло такое весьма распространенное заболевание, как правосторонняя пневмония. Правосторонняя пневмония встречается чаще левостороннего воспаления легких, потому что правый бронх короче и шире левого, что способствует его инфицированию. При этом, как отмечают врачи, случаи стертой правосторонней пневмонии – когда она протекает практически без симптомов — в последнее время участились.
Если боль в правой груди при вдохе сопровождаются кашлем с серозно-гнойной мокротой, то это может быть признаком любого другого заболевания легких и бронхов: бронхита, плеврита, туберкулеза, злокачественной опухоли легких.
Боли в правой груди могут иметь мышечную или костную этиологию. Так, боли в мышцах с правой стороны грудной клетки часто связаны с так называемым миофасциальным болевым синдромом — спазмом напряженных мышц, в которых имеются болезненные уплотнения рядом с нервными волокнами мышечных тканей. Данный синдром характерен для спортсменов и людей, связанных с постоянными тяжелыми физическими нагрузками.
Будет ощущаться сильная боль в правой груди (с правой стороны грудины) и при межреберной невралгии. При данной патологии болевые рецепторы периферических межреберных нервов реагируют на переохлаждение, воспалительные очаги, подъем тяжестей, сильный стресс, резкие движения или длительную неудобную позу. Острая боль в правой груди — по ходу ребер — распространяется на грудину и усиливается при любых движениях и даже при дыхании.
Тупая боль в правой груди (с правой стороны передней, боковой и задней стенок грудной клетки) характерна для спондилеза шейного и грудного отделов позвоночника, при котором за счет разрастания костной ткани позвонки деформируются. Патологические шиповидные наросты на позвонках (остеофиты) суживают позвоночный канал и сдавливают нервные окончания. Это и приводит к тупой, ноющей боли в соответствующем отделе позвоночника, которая отдается во всех стенках грудной клетки. Также причиной боли в правой груди — по типу межреберной невралгии – может быть грудной остеохондроз, который нередко путают с пневмонией.
Боль под правой грудью и в правом верхнем отделе брюшной полости может быть вызвана острыми и хроническими заболеваниями желчного пузыря и печени: холециститом, желчнокаменной болезнью, панкреатитом или гепатитом.
источник
| Информация о документе | |
| Дата добавления: | |
| Размер: | |
| Доступные форматы для скачивания: |
ПРОБЛЕМНО — СИТУАЦИОННЫЕ ЗАДАЧИ
Фельдшер скорой помощи осматривает женщину, кормящую мать, 25 лет, которая жалуется на боли в правой молочной железе, озноб, головную боль, повышение температуры до 39 0 С.
Со слов пациентки 3 недели назад в правой молочной железе появились боли, железа увеличилась в объеме, температура тела поднялась до 39 0 С, появилась головная боль, кормление грудью стало болезненным. Самостоятельно лечилась водочными компрессами, пыталась сцеживать молоко. При осмотре: правая молочная железа увеличена в объеме, при пальпации: в нижневнутреннем квадранте резко болезненный инфильтрат 6х8 см с размягчением в центре до 2 см в диаметре, кожа над ним синюшно-багрового цвета. Периферические лимфатические узлы не пальпируются.
1. Сформулируйте и обоснуйте предположительный диагноз.
2.Составьте и обоснуйте алгоритм оказания неотложной помощи пациентке.
3. Расскажите о диагностической и лечебной программе в стационаре.
4. Выполните практическую манипуляцию «Составление набора необходимых инструментов для вскрытия поверхностно расположенного гнойника.
Фельдшер на ФАПе осматривает женщину 40 лет, работающую в совхозе тепличницей. Женщина предъявляет жалобы на слабость, озноб, снижение аппетита, повышение температуры до 39 0 С, боли и изменения в левой молочной железе в течение нескольких месяцев. При осмотре левая молочная железа увеличена, напряжена, плотна, ограниченно подвижна. Выражена гиперемия и гипертермия кожи. В глубине железистой ткани прощупываются уплотнения без чётких контуров, болезненное. Слева в подмышечной области пальпируются три плотных подвижных лимфатических узла, не спаянных с кожей диаметром 2см.
1. Сформулируйте и обоснуйте предположительный диагноз.
2. Тактика фельдшера в данной ситуации
3. Расскажите о диагностической и лечебной программе в стационаре.
4. Выполните практическую манипуляцию: осмотр и пальпация молочных желёз и периферических лимфатических узлов.
Женщина 36 лет пришла на профосмотр. Жалоб нет. Менструация с 12 лет, по 3 -4 дня через 28 дней. Половая жизнь с 20 лет в браке. Родов -2. Абортов -4. Последний аборт 5 лет назад. К гинекологу не обращалась 5лет.Последняя менструация неделю назад.
В зеркалах: шейка цилиндрической формы.
Зев щелевидный. Вокруг наружного зева обширная эрозированная поверхность диаметром 4 см, при дотрагивании не кровоточит.
PV: матка и придатки без патологических изменений
1.Поставьте и обоснуйте предположительный диагноз.
2. Выберите тактику фельдшера в данной ситуации.
3. Выполните практическую манипуляцию: « Взятие мазка из шейки матки на онкоцитологическое исследование»
1.Диагноз. Острый лактационный мастит справа в стадии абсцедирования.
Диагноз поставлен на основании жалоб, анамнеза заболевания, объективного осмотра и локального статуса.
2. Алгоритм оказания неотложной помощи
Пациентке показано оперативное лечение: вскрытие и дренирование абсцесса. На молочную железу накладывают повязку, фиксирующую железу и поднимающую её.
3. Диагностическая программа в стационаре
1. Общий анализ крови, общий анализ мочи, биохимический анализ крови.
2. Пальпация молочных желез и периферических лимфатических узлов.
3. Рентгенография легких и УЗИ печени производятся с целью определения возможных метастатических гнойных очагов, учитывая давность заболевания.
Показана экстренная операция: вскрытие и дренирование абсцесса, под общим обезболиванием (внутривенный наркоз) с премедикацией.
С целью дезинтоксикации и улучшения реологических свойств крови внутривенно капельно вводят кровезаменители (реополиглюкин, трисоль, физиологический раствор, 5% глюкозу).
Стол общий с увеличенным объемом жидкости, витаминов.
Антибактериальная терапия по схеме ЦАМ (кефзол, гентамицин, метронидазол).
Ношение поддерживающего, но не стягивающего бюстгальтера.
Пациентка выписывается с рекомендациями правильного ухода за молочными железами во время кормления: соблюдения гигиены, правил кормления, обязательного сцеживания молока после каждого кормления.
1.Рак левой молочной железы, маститоподобная форма.
Диагноз поставлен на основании жалоб на слабость, озноб, снижение аппетита, повышение температуры до 39 0 С, боли и изменения в левой молочной железе
Длительности заболевания — в течение нескольких месяцев.
Данных объективного осмотра : левая молочная железа увеличена, напряжена, плотна, ограниченно подвижна, болезненна. Выражена гиперемия и гипертермия кожи. В глубине железистой ткани прощупываются диффузные уплотнения. Слева в подмышечной области пальпируются три плотных подвижных лимфатических узла, не спаянных с кожей, диаметром 2см.
Доставка больной санитарным транспортом в онкологический диспансер.
1. Осмотр и пальпация молочных желез.
2.Пальпация подмышечных, надключичных и подключичных лимфатических узлов.
3.Общий анализ крови, мочи, биохимический анализ крови.
4.Пункция опухоли в молочной железе и подмышечных лимфоузлов с последующим цитологическим исследованием
5.Маммография обеих молочных желез.
6.Рентгенография легких для выявления метастазов
7.Сканирование скелета для выявления метастатических очагов в костях.
8. УЗИ печени, яичников для выявления возможных метастазов в этих органах.
9. Бимануальное гинекологическое исследование для определения метастазов в дугласово пространство, яичники.
1. Данная форма рака – заболевание терапевтическое, хирургическое вмешательство, направленное на удаление опухоли в молочной железе, не производят.
2. Двусторонняя овариоэктомия производится в качестве меры удаления основного источника эстрогенов.
3. Облучение первичной опухоли и зон регионарного метастазирования.
Диагноз поставлен на основании анамнеза: родов -2, абортов -4.
Данных осмотра шейки матки в зеркалах: вокруг наружного зева обширная эрозированная поверхность диаметром 4 см, при дотрагивании не кровоточит.
2. Взятие мазка из шейки матки на онкоцитологическое исследование, гонококки Нейссера и трихомонады, направить пациентку для обследования на другие ЗППП.
Направить пациентку к гинекологу для кольпоскопии, биопсии, хирургического лечения после санации.
КРИТЕРИИ ОЦЕНКИ РЕШЕНИЯ ПРОБЛЕМНО-СИТУАЦИОННЫХ ЗАДАЧ
3 балла – комплексная оценка предложенной ситуации; знание теоретического материала , правильный выбор тактики действий; оказание неотложной помощи в соответствии с алгоритмом действий;
2 балла – комплексная оценка предложенной ситуации, незначительные затруднения при ответе ; правильный выбор тактики действий; обоснование вопросов с дополнительными комментариями педагога; оказание неотложной помощи в соответствии с алгоритмом действий;
1 балл – затруднения с комплексной оценкой предложенной ситуации; неполный ответ, требующий наводящих вопросов ; выбор тактики действий возможен при наводящих вопросах педагога, оказание неотложной помощи в соответствии с алгоритмом действий;
0 баллов– неверная оценка ситуации; неправильно выбранная тактика действий, приводящая к ухудшению ситуации, нарушению безопасности пациента; неумение оказать неотложную помощь.
АЛГОРИТМ ПРАКТИЧЕСКОЙ МАНИПУЛЯЦИИ
1. Составление набора необходимых инструментов для вскрытия поверхностно расположенного гнойника.
АЛГОРИТМ ПРАКТИЧЕСКОЙ МАНИПУЛЯЦИИ
2.Алгоритм осмотра и пальпации молочных желёз
Женщина обнажена до пояса
смотрят на размеры молочной железы (с поправками) осматривают на одном ли уровне соски (при раке сосок выше)
можно на глаз увидеть припухлость, вдавление
осматривают обе молочные железы
обязательно осматривают субмаммарные складки
пальпацию проводят ладонной поверхностью пальцев, прижимая молочную железу к грудной стенке
осмотр проводят в вертикальном и горизонтальном положении
пальпируют подмышечные, подключичные и надключичные лимфоузлы
АЛГОРИТМ ПРАКТИЧЕСКОЙ МАНИПУЛЯЦИИ
3.Взятие мазка из шейки матки на онкоцитологическое исследование.
Забор материала для онкоцитологического исследования должен осуществляться у всех женщин, живущих половой жизнью, вне зависимости от наличия жалоб и данных осмотра.
1. Обнажить шейку матки в зеркалах.
2. Тщательно осмотреть шейку.
3. При взятии мазка пользоваться сухим инструментом, шейку матки перед взятием мазка не протирать.
4. Взять шпатель Эйра или щётку и удлиненный конец вставить в наружный зев.
5. Круговым движением шпателя, щётки вокруг оси получить клеточный материал с поверхности шейки матки в окружности наружного зева и входа в цервикальный канал.
6.Весь материал нанести очень бережно на одно предметное стекло тонким слоем.
7.После распределения материала по стеклу мазок подсушивают на воздухе.
8.Заполнить направление на онкоцитологическое исследование в лабораторию.
КРИТЕРИИ ОЦЕНКИ ПРАКТИЧЕСКИХ МАНИПУЛЯЦИЙ
3 балла – практическая манипуляция выполняется последовательно в соответствии с алгоритмом, соблюдаются все требования к безопасности пациента и медперсонала; все действия обосновываются;
2 балла – практические действия выполняются последовательно, действия обосновываются с уточняющими вопросами педагога;
1 балл – нарушена последовательность выполнения практической манипуляции; действия неуверенные, для обоснования действий необходимы наводящие и дополнительные вопросы и комментарии педагога
0 баллов – невозможность самостоятельно выполнить практические манипуляции; совершаются действия, нарушающие безопасность пациента и медперсонала, нарушаются требования санэпидрежима, техники безопасности при работе с используемыми материалами.
Заполните ассоциативную карту
Домашнее задание : тема «Лечение рака лёгкого»
Т.А.Конова, А.Д.Морозова.- Онкология и терминальная помощь. изд.2-е. — Ростов – на Дону: Феникс, 2006.-313с. — (Медицина для Вас)
А.С.Владимирова. Онкология для фельдшеров.изд.2-е- Ростов – на- Дону: Феникс, 2005.-188/1/.с.,/2/л.ил. — (среднее профессиональное образование)
Ш.Х.Ганцев. Онкология: Учебник. — М.: Медицинское информационное агентство, 2004.-516 с.: ил.
Мухина С. А. , Тарновская И. И. «Практическое руководство к предмету «Основы сестринского дела» Москва Издательская группа «Гэотар-Медиа» 2008
Сидоров П. Психосоматические аспекты онкологических заболеваний: Конспект врача. Вып.23(1477)// Медицинская газета.-2010 31(7061) от 30 апреля
Хронический болевой синдром в онкологической практике/ Г.Р.Абузарова, М.В.Пчелинцев, Э.Ю.Галлингер// Медицинская сестра.-2011.С.17-20
Орлова Т.В. Уход за больными со злокачественными новообразованиями//Медицинская сетра.-2004.-№3.-С.9-12.
Чернова О.В. Уход за онкологическими больными. Ростов – на — Дону. 2002.
источник
1. Больная 22 лет, доставлена в клинику с жалобами на боли, припухлость в правой молочной железе, повышение температуры тела до 39оС, общую слабость.Из анамнеза известно, что у больной 2 недели назад были роды. 10 часов назад внезапно повысилась температура тела до 39оС, появились сильные боли в правой молочной железе, общая слабость.Объективно: правая молочная железа увеличена в размерах, в нижне-внутреннем ее квадранте определяется болезненный инфильтрат с нечеткими границами, кожа над ним не изменена. В подмышечной области болезненные лимфоузлы.
Ваш предполагаемый диагноз?
Какой метод лечения выбрать?
Как должна проводиться профилактика заболевания?
Ответ: Острый лактационный мастит справа в фазе инфильтрации. Лечение консервативное: ретромаммарная новокаиновая блокада с антибиотиками, сцеживание молока, УФО. Профилактика заболевания: правильный уход за сосками, сцеживание молока.
2. Больная 35 лет, на приеме у врача в поликлинике предъявляет жалобы на покраснение соска левой молочной железы и его уплотнение.Заболела месяц назад, когда заметила покраснение соска левой молочной железы, зуд, затем мокнутье в области соска. При осмотре: сосок и часть ареолы левой молочной железы покрыты корочкой, имеется мокнутье в области соска. Никаких опухолевидных образований в области ареолы не обнаружено. Регионарные лимфоузлы не увеличены.
Ваш предполагаемый диагноз?
Какой метод дополнительного исследования поможет уточнить предполагаемый диагноз?
Ответ: Болезнь Педжета. Дифференциальная диагностика с экземой ореолы и соска, острым маститом, интрадуктальной папилломой. Необходимо снять корочку с соска и сделать мазки-отпечатки с изъязвленной поверхности, а затем цитологическое исследование мазков.
3. Женщина 28 лет обратилась к врачу в поликлинике с жалобами на опухолевидное образование в левой подмышечной области. Больная в течение нескольких лет отмечает наличие опухолевидного образования в левой подмышечной области, которое перед менструацией набухает, увеличивается в размерах, становится болезненным. Объективно: в левой подмышечной области имеется опухолевидное образование 4х4см, мягко-элластической консистенции, дольчатого строения, безболезненное при пальпации. Левая молочная железа не изменена. Регионарные лимфоузлы не увеличены.
Ваш предполагаемый диагноз?
Как можно уточнить предполагаемый диагноз?
Ответ: Предполагаемый диагноз: аберрантная молочная железа в левой подмышечной области. Дифференциальная диагностика с липомой, лимфаденитом. Диагноз можно уточнить с помощью цитологического исследования удаленного опухолевидного образования.
4. Больная 23 лет, поступила в клинику с жалобами на боли, припухлость в левой молочной железе, повышение температуры тела до 40оС, озноб, головную боль. Из анамнеза известно, что у больной 20 дней назад были роды. 28 часов назад появились сильные боли в левой молочной железе, припухлость, одновременно повысилась температура до 40оС, озноб. Объективно: левая молочная железа увеличена в размерах, в верхне-наружном квадранте отмечается припухлость, краснота, здесь же при пальпации определяется болезненное опухолевидное образование размерами 5х5см, плотной консистенции, с размягчением в центре. В подмышечной области слева определяются болезненные лимфоузлы. Анализ крови: лейкоцитов 9,5х109/л, сдвиг лейкоцитарной формулы влево, СОЭ 30 мм/час.
Ваш предполагаемый диагноз?
Ответ: Предполагаемый диагноз: острый гнойный абсцедирующий мастит слева. Лечение хирургическое – вскрытие и дренирование полости гнойника.
5. У больной 53 лет, в смотровом кабинете поликлиники в наружно-верхнем квадранте левой молочной железы выявлено опухолевидное образование округлой формы, до 6см в диаметре, безболезненное, плотной консистенции, фиксированное к коже. Подмышечные лимфоузлы слева увеличены.
Ваш предполагаемый диагноз?
Как можно его верифицировать?
Ответ: Предполагаемый диагноз рак молочной железы, Т3,N1. Пункционная биопсия с последующим цитологическим исследованием позволяет верифицировать диагноз. Лечение: предоперационная лучевая терапия на левую молочную железу и зоны регионарного метастазирования, радикальная мастэктомия слева (Пейти, Холстед), химиотерапия.
6. Больная 50 лет, обратилась к онкологу на амбулаторном приеме с жалобами на уплотнение в правой молочной железе. Больная случайно обнаружила уплотнение в правой молочной железе 2 дня назад. Когда оно появилось, она не знает. Объективно: правая молочная железа не увеличена, сосок правильной формы, выделений из соска нет. В наружно-верхнем квадранте определяется опухолевидное образование размерами 3х3см, безболезненное, плотной консистенции, фиксированное к коже. Подмышечные лимфоузлы справа увеличены, плотные, безболезненные.
Ваш предполагаемый диагноз?
Как можно его верифицировать?
План обследования и лечения?
Ответ: Предполагаемый диагноз: Рак правой молочной железы. Т2, N1.,аспирационная биопсия с последующим цитологическим исследованием позволит уточнить диагноз. План обследования: рентгенография легких, УЗИ печени, осмотр гинеколога. Лечение: предоперационная лучевая терапия на правую молочную железу и зоны регионарного метатазирования. Радикальная мастэктомия (Пейти, Холстед).
7. У больной 70 лет, при обследовании в смотровом кабинете поликлиники обнаружено опухолевидное образование в правой молочной железе, в верхне-наружном квадранте размерами 2х2см, округлой формы, плотной консистенции, безболезненное, с четкими контурами. Регионарные лимфоузлы не увеличены. Из анамнеза выяснить не удалось, когда появилось это образование. Маммография: узел 2х2см с тяжами, идущими радиарно, микрокальцинаты до 3мм в диаметре. Цитологическое исследование пунктата – мастопатия. При осмотре через месяц аналогичные данные.
Ваш предполагаемый диагноз?
План обследования и лечения?
Ответ: Предполагаемый диагноз: узловая фиброзно-кистозная мастопатия в правой молочной железе. Дифференциальная диагностика с раком, фиброаденомой молочной железы. Показано хирургическое лечение – секторальная резекция со срочным гистологическим исследованием удаленной опухоли.
8. На прием к онкологу в поликлинике обратилась женщина 19 лет с жалобами на опухолевидное образование в правой молочной железе. Считает себя больной в течение года, когда сама прощупала небольшое безболезненное опухолевидное образование в правой молочной железе. Постепенно это образование несколько увеличилось в размерах. Последние месячные закончились несколько дней назад. Объективно: в верхнем наружном квадранте правой молочной железы определяется одиночный безболезненный узел округлой формы размерами 4х4 см, плотно-эластической консистенции. Узел подвижный, четко отграничен от окружающих тканей. Сосок не изменен, выделений нет. Регионарные лимфоузлы не увеличены.
Ваш предполагаемый диагноз?
Как можно верифицировать диагноз?
Ответ: Предполагаемый диагноз: фиброаденома в правой молочной железе. Дифференциальная диагностика с раком, узловой фиброзно-кистозной мастопатией. Диагноз можно подтвердить аспирационной биопсией с последующим цитологическим исследованием. План лечения: секторальная резекция правой молочной железы со срочным гистологическим исследованием удаленной опухоли.
9. К онкологу на прием в поликлинике обратилась женщина 30 лет с жалобами на тупые, ноющие боли в обеих молочных железах, очаги уплотнения. Считает себя больной в течение 4 лет, когда появились боли в молочных железах, дающие ощущение распирания, тяжести. Боли усиливаются в предменструальном периоде. Отмечаются болезненные участки уплотнения в обеих молочных железах. Объективно: кожа молочных желез не изменена, соски правильной формы, выделений из них нет. При пальпации нечетко определяются небольшие очаги уплотнения. Подмышечные лимфоузлы не увеличены. Бесконтрастная маммография: множественные тени неправильной формы с нечеткими границами.
Ваш предполагаемый диагноз?
Нуждается ли больная в диспансерном наблюдении?
Ответ: Предполагаемый диагноз: диффузная фиброзно-кистозная мастопатия обеих молочных желез. Лечение консервативное: исключить чай, кофе, шоколад, витаминотерапия, бромокриптин, гестагены, микродозы иода.
источник
Фельдшер скорой помощи осматривает женщину, кормящую мать, 25 лет, которая жалуется на боли в правой молочной железе, озноб, головную боль, повышение температуры до 39° С.
3 недели назад в молочной железе появились боли, железа увеличилась в объеме, поднялась температура до 39° С, появилась головная боль, чувство разбитости, пропал аппетит, кормление грудью стало болезненным. Лечилась водочными компрессами, самостоятельно пыталась сцеживать молоко. При осмотре: в больной железе отчетливо пальпируется плотное образование, размером 6×8 см, кожа над ним синюшно-багрового цвета, образование резко болезненно, в центре его размягчение диаметром 2см. Периферические лимфатические узлы не пальпируются.
1. Сформулируйте и обоснуйте предположительный диагноз.
2. Расскажите о дополнительных объективных методах исследования и методиках их проведения. 3.Составьте алгоритм оказания неотложной помощи с обоснованием каждого этапа.
4. Расскажите о диагностическо-лечебной программе в стационаре.
5. Практическая манипуляция. Продемонстрируйте наложение повязки на молочную железу на статисте.
1. Диагноз. Острый лактогенный мастит справа в стадии абсцедирования.
Диагноз поставлен на основании жалоб больной, анамнеза заболевания, а также осмотра, при котором обнаружено плотное образование, кожа над ним синюшно- багрового цвета, в центре размягчение. Общие признаки: повышение температуры, головная боль, разбитость, озноб указывают также на воспалительный характер заболевания.
2. Из дополнительных методов дообследования
Показана пальпация здоровой молочной железы.
3. Алгоритм оказания неотложной помощи
Больной показано оперативное лечение: вскрытие и дренирование абсцесса, поэтому она эвакуируется санитарным транспортом в отделение гнойной хирургии. На молочную железу накладывают повязку, фиксирующую железу и поднимающую её.
4. Диагностическая программа в стационаре
1. Общий анализ крови, общий анализ мочи, биохимический анализ крови.
2. Пальпация молочных желез и периферических лимфатических узлов.
3. Рентгенография легких и УЗИ печени производятся с целью определения возможных метастатических гнойных очагов, учитывая давность заболевания.
4. Осмотр анестезиолога. Лечебная программа.
1. Больной показана экстренная операция: вскрытие и дренирование абсцесса.
2. Проходит она под общим обезболиванием (внутривенный наркоз сомбревином или гексиналом с ГОМКом), предварительно за 30-40 минут производится обязательно премедикация.
3. В операционной начинают инфузионную терапию препаратами гемодинамического (полиглюкин, ре-ополиглюкин) и дезинтоксикационого действия (гемодез), регуляторами водно-солевого обмена (ди-соль, трисоль. физиологический раствор), 5% раствором глюкозы.
4. В послеоперационный период инфузионную терапию надлежит продолжить при выраженной инток-сикаци.
5. Стол общий с увеличенным объемом жидкости, витаминов.
6. Антибиотикотерапия по схеме ЦАМ (кефзол, гентамицин, метронидазол).
7. Ежедневные перевязки по правилам лечения гнойных ран в зависимости от фазы течения гнойного процесса.
8. К здоровой молочной железе ребенка прикладывать для кормления весь период лечения, к больной -после прекращения гноетечения из раны или из соска, если оно было, а до этого- производят сцеживание молока 3 раза в день.
9. Показана также ретромаммарная новокаиновая блокада 0,25% р-ром 100-150 мл с добавлением трипсина 1 раз в 3 дня.
10. Во время лечения больная пользуется хлопчатобумажными лифчиками на коротких бретельках, фиксирующих и поднимающих молочные железы.
11. Больная выписывается с рекомендациями правильного ухода за молочными железами во время кормления: соблюдения гигиены, правил кормления, обязательного сцеживания молока после каждого кормления, смазывания трещин соска 1% раствором метиленового синего. После кормления к соскам прикладывают салфетки, смоченные вазелиновым маслом.
5. Практическая манипуляция выполняется согласно общепринятому алгоритму.
studopedia.org — Студопедия.Орг — 2014-2019 год. Студопедия не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования (0.001 с) .
источник
Мастопатии. Рак молочной железы.
Пациентка 43 лет обратилась с жалобами на обильные выделения из соска правой молочной железы. Беспокоят в течение 2х месяцев. Вначале выделения были светло-желтого цвета, в последнее время приобрели бурый оттенок. Во время последней маммографии, выполненной 6 месяцев назад, патологии не обнаружено. При осмотре: Молочные железы симметричны. При надавливании на правый сосок отмечается наличие выделений бурого цвета. Выделения из левого соска отсутствуют. При пальпации узловые образования не определяются. Региональные лимфатические узлы не увеличены.
1. Сформулируйте и обоснуйте предположительный диагноз. С какими заболеваниями необходимо провести дифференциальную диагностику.
2. Назовите необходимые дополнительные исследования.
3. Определите Вашу тактику в отношении пациента, расскажите о принципах лечения, прогнозе заболевания.
1. Внутрипротоковая папиллома правой молочной железы. Следует дифференцировать с внутрипротоковым раком молочной железы.
a. данные анамнеза и объективного осмотра:
· жалобы на выделения из соска, соответствующие по характеру внутрипротоковой папилломе.
· отсутствие узловых образований при пальпации и маммографии.
2. Цитологическое исследование выделений из соска. Для папилломы характерно наличие клеток протокового эпителия, гемосидерин.
Дуктография для подтверждения наличия папилломы, а также ее локализации.
3. Пациентка нуждается в госпитализации и проведении стационарного лечения
Выполнение центральной секторальной резекции правой молочной железы с удалением протоков, содержащих папилломы со срочным гистологическим исследованием. При подтверждении диагноза внутрипротоковая папиллома прогноз благоприятный.
Пациентка 48 лет обратилась с жалобами на отек, болезненность левой молочной железы. Жалобы возникли 2 недели назад, симптоматика постепенно нарастала. Температура тела 36,6 С. При осмотре: Левая молочная железа больше левой, кожа железы диффузно отечна, гиперемирована. Отмечается повышение локальной температуры. При пальпации умеренно болезненна, диффузно уплотнена за счет отека. Узловые образования не определяются. В левой подмышечной области определяются увеличенные подмышечные лимфатические узлы, плотной консистенции, безболезненные.
1. Сформулируйте и обоснуйте предположительный диагноз. С какими заболеваниями необходимо провести дифференциальную диагностику.
2. Назовите необходимые дополнительные исследования.
3. Определите Вашу тактику в отношении пациента, расскажите о принципах лечения.
1. Рак левой молочной железы. Отечно-инфильтративная форма. Следует дифференцировать с нелактационным маститом.
a. данные анамнеза и объективного осмотра:
· жалобы на симптомы воспаления правой молочной железы, протекающие, однако, без выраженного болевого синдрома, повышения температуры тела.
· отсутствие узловых образований при пальпации. Наличие увеличенных лимфоузлов в левой подмышечной области, подозрительных на предмет метастатического поражения.
2. Маммография, УЗИ молочных желез. При обнаружении узловых образований пункция. При их отсутствии – пункция лимфатических узлов левой подмышечной области.
3. При подтверждении диагноза пациентке выполняется биопсия, назначается системное лечение (химиотерапия, гормонотерапия). При достижении выраженного лечебного эффекта – возможно выполнение оперативного вмешательства в объеме радикальной мастэктомии.
У пациентки 58 лет в постменопаузе при маммографическом исследовании выявлено узловое образование в верхнее-наружном квадранте левой молочной железы. Образование неправильной формы, с тяжами в окружающие ткани, размером 1,5 см. При пункционной биопсии получено подтверждение наличия рака молочной железы, а также высокий уровень рецепторов к эстрогену и прогестерону в опухоли и отсутствие гиперэкспрессии HER2\neu. В анамнезе у больной лимфогранулематоз с поражением загрудинных лимфатических узлов, по поводу которого она получала химиолучевое лечение.
1. Определите объем обследования для определения стадии заболевания.
2. Какой объем оперативного вмешательства будет предложен этой пациентке и почему?
3. Какая системная терапия может быть предложена этой пациентке, если у нее нет метастазов в подмышечные лимфатические узлы?
1. Кроме уже выполненной маммографии необходимо:
· УЗИ региональных зон метастазирования (подмышечные, подключичные, надключичные)
· Рентгенография органов грудной клетки
· Сцинтиграфия костей скелета
2. Этой пациентке показана радикальная мастэктомия, несмотря на малый размер опухоли и верхне-наружную локализацию. Причиной является наличие противопоказаний к органосохраняющей терапии, включающую лучевую терапию. В анамнезе у больной лимфогранулематоз с поражением внутригрудных лимфатических узлов, по поводу которого она уже получала лучевую терапию на область грудной клетки.
3. С учетом наличия высокого уровня рецепторов гормонов и отсутствия метастазов в лимфатические узлы, больной в качестве системной терапии показана гормонотерапия (ингибиторы ароматазы или тамоксифен)
Больная Ж. 41 год, секретарь. Жалобы на уплотнение в левой молочной железе. Мать умерла от рака молочной железы. В анамнезе 10 абортов, детей нет. Пременопауза. Объективно: в верхненаружном квадранте левой молочной железы пальпируется уплотнение до 3х см в диаметре, в левой подмышечной области пальпируется увеличенный лимфоузел до 1,5 см в диаметре. Маммография: в верхненаружном квадранте левой молочной железы определяется затемнение с неровными тяжистыми контурами до 3х см в диаметре. Произведена пункция опухоли и подмышечного лимфоузла. Цитологическое исследование: в обоих препаратах обнаружены атипические клетки. Диагноз? Лечебная тактика?
Ответ: рак левой молочной железы T1N1Mx, метастаз в подмышечный лимфоузел. Хирургическое лечение в объеме секторальной резекции молочной железы. Лучевая терапия молочной железы. Адъювантная ПХТ. Тамоксифен, если опухоль окажется гормоночувствительной.
Больная Ш. 50 лет. Жалобы на уплотнение в правой молочной железе. В анамнезе сахарный диабет, ожирение. Менструации с 11 лет. Пременопауза. Объективно: в верхненаружном квадранте правой молочной железы пальпируется уплотнение до 2х см в диаметре, в левой подмышечной области пальпируется увеличенный лимфоузел до 1,5 см в диаметре. Маммография: в верхненаружном квадранте правой молочной железы определяется затемнение с неровными тяжистыми контурами до 2,5х см в диаметре. Произведена пункция опухоли и подмышечного лимфоузла. Цитологическое исследование: папиллярная карцинома. Диагноз? Лечебная тактика?
Ответ: Рак правой молочной железы. T2N1Mx, метастаз в подмышечный лимфоузел. Хирургическое лечение в объеме секторальной резекции молочной железы. Лучевая терапия молочной железы. Адъювантная ПХТ. Тамоксифен, если опухоль окажется гормоночувствительной.
Больная М. 43 лет. Жалобы на уплотнение в правой молочной железе. Менструации с 11 лет, регулярные. Имеет двое детей. Страдает гипотиреозом. Объективно: в верхненаружном квадранте правой молочной железы пальпируется уплотнение более 5 см в диаметре, в левой подмышечной области пальпируются увеличенные лимфоузлы до 1,5 см в диаметре. Маммография: в верхненаружном квадранте правой молочной железы определяется затемнение с неровными тяжистыми контурами 5х6 см в диаметре. Произведена пункция опухоли и подмышечного лимфоузла. Цитологическое исследование: протоковый рак. При УЗИ брюшной полости обнаружены очаговые образования в печени. Диагноз? Лечебная тактика?
Ответ: Рак правой молочной железы. T3N1M1, метастаз в подмышечный лимфоузел. Метастазы в печень. Хирургическое лечение в объеме радикальной мастэктомии. ПХТ. Тамоксифен, если опухоль окажется гормоночувствительной.
Пациентка 64 лет поступила с жалобами на плотное безболезненное образование в правой молочной железе размером 3 см, которое она обнаружила при самообследовании 8 месяцев назад.
1. Поставьте предварительный диагноз?
2. Какие обследования надо сделать?
Ответ: 1. Рак молочной железы
1. Маммография, пункция опухоли, УЗИ регионарных лимфоузлов, УЗИ печени, рентген легких, сканирование костей скелета.
Больной 32 года, самостоятельно обнаружила опухоль в левой молочной железе. При обследовании по месту жительства выявлено: опухоль в молочной железе размером 1,5 см, при цитологическом заключении поставлен диагноз рак. При исследовании зон регионарного и отдаленного метастазирования данных за мтс не получено.
1. Назовите зоны регионарного и отдаленного метастазирования.
2. Поставьте стадию заболевания?
3. Определите тактику лечения.
Ответ: 1 Регионарные метастазы — подмышечные, под- и надключичные, парастернальные лимфоузлы.
3 .Радикальная резекция молочной железы
Больная 25 лет, жалобы на уплотнение, боли в молочных железах и увеличение желез в размерах. Данная симптоматика появляется перед менструацией в течение последних 6 месяцев.
1.Поставьте предварительный диагноз?
2.Какие обследования надо провести?
Ответ: 1.Диффузная мастопатия
2. Пальпацию и УЗИ молочных желез
Больной 85 лет, жалобы на плотное безболезненное образование в левой молочной железе, которое пальпируется на протяжении 5 лет. К врачам не обращалась? При осмотре в верхнее-наружном квадранте левой молочной железы плотное, бугристое образование без четких контуров размером 3 см. В левой подмышечной области плотный, увеличенный, подвижный, безболезненный лимфоузел. При сканировании костей скелета накопление радиофармпрепарата в головке бедренной кости.
1.Какие обследования надо провести?
2.Поставьте стадию заболевания?
Ответ: 1 Маммография, пункция опухоли, УЗИ регионарных лимфоузлов, УЗИ печени, рентген легких, сканирование костей скелета.
Больная 50 лет, жалобы на кровянистые выделения из сосков.
1. Ваш предварительный диагноз?
Ответ:1 Внутрипротоковые папилломы
2. Дуктография, цитологическое исследование выделений
Больная 56 лет, страдает сахарным диабетом. В течение 2 недель правая молочная железа гиперемирована, отечна, сосок втянут.
1. Ваш предварительный диагноз?
2. Определите алгоритм диагностики?
3.С чего надо начать лечение данной больной?
Ответ:1. Отечно-инфильтративная форма рака молочной железы
2. Маммография, трепанбиопсия, УЗИ регионарных лимфоузлов, УЗИ печени, рентген легких, сканирование костей скелета, определение рецепторов стероидных гормонов и Her-2/neu.
У больной 40 лет рак правой молочной железы Т2 N0М0.
Определите варианты возможного лечения?
Ответ: Радикальная мастэктомия + хт или резекция молочной железы + лт + хт
У больной 60 лет обнаружена опухоль в левой молочной железе 4 см, конгломерат лимфатических узлов в левой подмышечной области. В зонах отдаленного метастазирования данных за мтс не получено.
1. Назовите зоны отдаленного метастазирования и методы их обследования?
2. Поставьте стадию заболевания?
3. Определите тактику лечения?
Ответ:1. Легкие — рентген, печень — УЗИ, кости — сканирование.
3. хт + радикальная мастэктомия + лт + хт
У больной 47 лет язва в области соска правой молочной железы, которая наблюдается в течение 2 лет.
2. Маммография, пункция опухоли, УЗИ регионарных лимфоузлов, УЗИ печени, рентген легких, сканирование костей скелета.
2. Радикальная мастэктомия + лт + хт
У больной 64 лет правая молочная железа за последние 3 месяца резко увеличилась в размере, стала плотной и бугристой, но безболезненной. Кожа железы не изменена.
1. Каков предварительный диагноз?
2. Составьте план обследования.
Ответ: 1. Злокачественная листовидная опухоль
2. Маммография, пункция опухоли, УЗИ регионарных лимфоузлов, УЗИ печени, рентген легких, сканирование костей скелета.
У больной 70 лет правая молочная железа за последние 6 месяцев уменьшилась в размере в два раза. Стала плотной, как «камень». Из-за боли в бедре появилась хромота.
1. Поставьте предварительный диагноз?
2. Определите план обследования?
Ответ: 1. Панцирный рак молочной железы
2. Маммография, трепанбиопсия, УЗИ регионарных лимфоузлов, УЗИ печени, рентген легких, сканирование костей скелета, определение рецепторов стероидных гормонов и Her-2/neu.
У больной 18 лет пальпируется круглое эластичное образование в молочной железе.
2. Какие исследования надо провести для его уточнения?
РАК ЛЕГКОГО
Больной А. 58 лет, автослесарь 40 лет, курит 45 лет. Отец умер от рака легкого. Жалобы на кашель с прожилками крови в мокроте, боли в правом боку, одышку. Похудел за 3 месяца на 8 кг. Объективно: периферические лимфоузлы не увеличены, при перкуссии грудной клетки определяется притупление перкуторного звука справа сзади от 4 ребра вниз; аускультативно: ослабленное дыхание справа в нижних отделах. Рентгенологически: справа — гомогенное затемнение в нижних отделах грудной клетки, объемное уменьшение правого легкого. Бронхоскопия: трахея и бронхи слева без патологии, справа просвет промежуточного бронха щелевидно сужен. Гистологическое исследование: плоскоклеточный низкодифференцированный рак. УЗИ органов брюшной полости: печень, почки — без патологии. Сканирование скелета: очагов накопления препарата не выявлено. РКТ головного мозга — без патологии. Диагноз? Тактика лечения?
Ответ: центральный рак промежуточного правого бронха. Ателектаз нижней доли справа. Плеврит. Тактика лечения: плевральная пункция в 6 межреберье справа по средней лопаточной линии. Анализ плевральной жидкости на наличие атипических клеток. Томография главного и промежуточного бронха справа.
Больная Б. 61 год, дорожная рабочая 35 лет, не курит. Мать умерла от рака легкого. Жалобы: на сухой кашель, периодические боли в левой половине грудной клетки. Объективно: периферические лимфоузлы не увеличены, дыхание везикулярное, притупление перкуторного звука нет. Рентгенологическое исследование грудной клетки: справа- без патологии, слева в 6 сегменте определяется округлое образование с лучистыми контурами до 3х см в диаметре. Регионарные лимфоузлы не увеличены. Бронхоскопия: трахея и бронхи без патологии. УЗИ брюшной полости: печень, почки — без патологии. Диагноз? Тактика лечения?
Ответ: переферический рак в нижней доли левого легкого. Чрезкожная трансторокальная пункция опухолевого образования под контролем УЗИ. Цитологическое исследование пунктата.
Больной А. 58 лет, автослесарь 40 лет. Отец умер от рака легкого. Жалобы на кашель с прожилками крови в мокроте, боли в правом боку, одышку. Похудел за 3 месяца на 8 кг. Объективно: периферические лимфоузлы не увеличены, при перкуссии грудной клетки определяется притупление перкуторного звука справа сзади от 4 ребра вниз; аускультативно: ослабленное дыхание справа в нижних отделах. Рентгенологически: справа — гомогенное затемнение в нижних отделах грудной клетки, объемное уменьшение правого легкого. Бронхоскопия: трахея и бронхи слева без патологии, справа просвет промежуточного бронха щелевидно сужен. Гистологическое исследование: плоскоклеточный низкодифференцированный рак.
Диагноз? Какую лечебную манипуляцию необходимо выполнить больному? Тактика обследования больного?
Ответ: Центральный рак правого легкого. Ателектаз нижней доли справа. Плеврит. Плевральная пункция в 6 межреберье справа по средней лопаточной линии. КТ легких. УЗИ органов брюшной полости. Сканирование костей скелета.
Больная Б. 61 год, дорожная рабочая 35 лет, не курит. Мать умерла от рака легкого. Жалобы: на сухой кашель, периодические боли в левой половине грудной клетки. Объективно: периферические лимфоузлы не увеличены, дыхание везикулярное, притупление перкуторного звука нет. Рентгенологическое исследование грудной клетки: слева в 6 сегменте определяется округлое образование с лучистыми контурами до 3х см в диаметре. Регионарные лимфоузлы не увеличены.
Диагноз? Тактика обследования?
Ответ: Периферический рак нижней доли левого легкого. Чрезкожная трансторокальная пункция опухолевого образования под контролем УЗИ. Цитологическое исследование пунктата. УЗИ брюшной полости. Бронхоскопия. Сканирование костей скелета.
Больная Ш. 51 год, курит 20 лет. Жалобы: на сухой кашель, периодические боли в правой половине грудной клетки. Объективно: периферические лимфоузлы не увеличены, дыхание везикулярное, притупление перкуторного звука нет. Рентгенологическое исследование грудной клетки: справа в пределах нижней доли определяется округлое образование с лучистыми контурами до 3-х см в диаметре. Имеется поражение лимфоузлов средостения. Бронхоскопия: трахея и бронхи без патологии. УЗИ брюшной полости: печень, почки — без патологии. Выполнена чрезкожная трансторокальная пункция опухолевого образования под контролем УЗИ. Цитологическое исследование пунктата: аденокарцинома. Сканирование костей скелета – без патологии.
Ответ: Периферический рак нижней доли правого легкого. Хирургическое лечение в объеме правосторонней лобэктомии. Лучевая терапия.
Больной Б. 57 лет, курит 37 лет. Жалобы: на сухой кашель, периодические боли в левой половине грудной клетки. Объективно: периферические лимфоузлы не увеличены, дыхание везикулярное, проводится во все отделы, притупление перкуторного звука нет. Рентгенологическое исследование органов грудной клетки: слева в пределах нижней доли определяется округлое образование с лучистыми контурами до 5 см в диаметре. Имеется поражение лимфоузлов средостения. Бронхоскопия: трахея и бронхи без патологии. УЗИ брюшной полости: печень, почки — без патологии. Выполнена чрезкожная трансторокальная пункция опухолевого образования под контролем УЗИ. Цитологическое исследование пунктата: аденокарцинома. Сканирование костей скелета – без патологии.
Ответ: Периферический рак нижней доли левого легкого. Хирургическое лечение в объеме левосторонней лобэктомии. Лучевая терапия.
Больной Е. 62 лет, рабочий никельной промышленности. Жалобы: на слабость, снижение работоспособности, сухой кашель, периодические боли в правой половине грудной клетки. Объективно: периферические лимфоузлы не увеличены, дыхание везикулярное, проводится во все отделы, притупление перкуторного звука нет. Рентгенологическое исследование органов грудной клетки: справа в пределах нижней доли определяется округлое образование с лучистыми контурами до 6 см в диаметре. Регионарные лимфоузлы не увеличены. Бронхоскопия: трахея и бронхи без патологии. УЗИ брюшной полости: в печени определяется 2 округлых образования с нечеткими контурами от 1,5 до 5 см в диаметре. При пункции: аденокарцинома. Сканирование костей скелета – без патологии.
Диагноз? Какое исследование необходимо провести для верификации диагноза? Лечебная тактика.
Ответ: Периферический рак нижней доли правого легкого. Метастазы в печень. Чрезкожная трансторокальная пункция опухолевого образования под контролем УЗИ. Хирургическое лечение в объеме правосторонней лобэктомии. Лучевая терапия. Химиотерапия.
Больной Х. 63 лет, рабочий никельной промышленности. Жалобы: на слабость, боли в верхней части плеча с распространением на локтевую поверхность, охриплость голоса, опущение верхнего века, слабость мышц кисти. Объективно: обращает на себя внимание наличие синдрома Горнера, периферические лимфоузлы не увеличены, дыхание везикулярное, проводится во все отделы, притупление перкуторного звука нет. Рентгенологическое исследование органов грудной клетки: справа в пределах верхней доли определяется округлое образование с лучистыми контурами до 3 см в диаметре. Регионарные лимфоузлы не увеличены. УЗИ брюшной полости: в печени определяется 2 округлых образования с нечеткими контурами от 1,5 до 5 см в диаметре. При пункции: аденокарцинома. Сканирование костей скелета – без патологии.
Диагноз? Какое исследование необходимо провести для верификации диагноза? Лечебная тактика.
Ответ: Рак верхушки правого легкого (Рак Пенкоста). Метастазы в печень. Чрезкожная трансторокальная пункция опухолевого образования под контролем УЗИ. Хирургическое лечение в объеме правосторонней лобэктомии. Лучевая терапия. Химиотерапия.
Больной К. 59 лет. Жалобы на сухой кашель с прожилками крови в мокроте, боли в правом боку, одышку, слабость. Похудел за 2 месяца на 8 кг. Объективно: периферические лимфоузлы не увеличены, при перкуссии грудной клетки определяется притупление перкуторного звука справа сзади от 4 ребра вниз; аускультативно: ослабленное дыхание справа в нижних отделах. Рентгенологически: справа — гомогенное затемнение в нижних отделах грудной клетки, объемное уменьшение правого легкого, имеется увеличение лимфоузлов средостения. Бронхоскопия: трахея и бронхи слева без патологии, справа просвет промежуточного бронха щелевидно сужен. Гистологическое исследование: плоскоклеточный низкодифференцированный рак. УЗИ брюшной полости: печень, почки- без патологии. Сканирование скелета: очагов накопления препарата не выявлено. КТ головного мозга — без патологии.
Ответ: Центральный рак промежуточного правого бронха. Ателектаз нижней доли справа. Плеврит. Плевральная пункция. Хирургическое лечение в объеме пневмонэктомии справа. Лучевая терапия.
Больной Г. 65 лет. Жалобы на кровохарканье, боли в правом боку, одышку, слабость, утомляемость. В анамнезе: хронический бронхит, частые пневмонии. Объективно: больной пониженного питания, кожные покровы бледные, периферические лимфоузлы не увеличены, дыхание везикулярное, проводится во все отделы, язык обложен белым налетом, живот мягкий, безболезненный, печень не увеличена. Мочеиспускание в норме. Проведено цитологическое исследование мокроты: обнаружены атипичные клетки.
Предположительный диагноз? Каков план обследования? Предположите объем лечения.
Ответ: Центральный рак правого легкого. Рентгенологическое исследование органов грудной полости. Бронхоскопия, биопсия. УЗИ органов брюшной полости. Сканирование костей скелета. КТ, ангиография, лапароскопия по показаниям.
Хирургическое лечение в объеме правосторонней пневмонэктомии.
Дата добавления: 2016-11-24 ; просмотров: 1421 | Нарушение авторских прав
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боль в молочных железах довольно часто беспокоит женщин. Она сопровождается чувством тяжести, ощущением распирания в груди, набуханием и сильной чувствительностью сосков. Не всегда боль обозначает наличие у женщины маммологического или онкологического заболевания. Тем не менее, лучше позаботиться о здоровье и выяснить причину возникновения болезненных ощущений.
- Цикличную боль.
- Нецикличную боль.
Циклическая боль чаще всего возникает перед менструацией и является следствием гормональной перестройки женского организма.
Нецикличную боль связывают с ранее полученными травмами, ушибами грудной клетки; а также с межреберной невралгией. Невралгическая боль иррадиирует в область груди, и поэтому женщине кажется, что болит именно грудь.
- Острая.
- Тупая.
- Стреляющая.
- Режущая.
- Колющая.
- Пульсирующая.
- Жгучая.
- Ноюще-тянущая.
Наиболее часты жалобы женщин на острую, жгучую, колющую и ноюще-тянущую боль.
Часто у женщин, находящихся в репродуктивном периоде, перед менструацией возникают цикличные боли, имеющие острый характер. Такое состояние находится в пределах физиологической нормы и не является патологией.
Если же по объективным признакам ясно, что острая боль к менструации не имеет отношения (в случае, когда женщина уже вышла из репродуктивного периода; или же когда боль возникает вне менструального периода) – лучше обратиться к маммологу за консультацией.

Возникает приступообразно, локализована в части грудной железы. Интенсивность постоянно меняется.
Такая боль опасна тем, что действие ее постоянное, интенсивность несильная; к ней можно привыкнуть и не придавать ей значение. Привычка терпеть такую боль означает, что женщина не обратится к врачу или же обратится очень нескоро. В случае, когда боль является симптомом некоего заболевания – позднее обращение к врачу всегда приводит к затруднению диагностики и лечения.
- Межреберная невралгия.
- Мастопатия.
- Фиброаденома грудных желез.
- Мастит.
- Абсцесс молочной железы.
- Рак груди.
Межреберная невралгия не связана непосредственно с молочными железами. Приступы острой (изредка ноющей) боли в области грудных желез в данном случае не означает болезнь. Невралгия (дословно переводится как «боль в нерве») развивается из-за нарушения чувствительности некоторых нервных волокон. Боль «растекается» по ходу ствола и ветвей нерва, а поскольку нервные окончания находятся в теле повсюду, то этим и объясняется тот факт, что при невралгии может болеть и спина, и поясница, и грудные железы.
Невралгическая боль в области грудных желез возникает приступообразно, очень интенсивна, усиливается при ходьбе, глубоких вдыханиях и выдыханиях, при нажатии на грудь.
Мастопатия является доброкачественным заболеванием грудных желез. Проявляется разрастанием тканей желез, болью в груди, выделениями из соска. Мастопатия всегда поражает обе груди. При мастопатии боль в молочных железах имеет обычно тупой ноющий характер. Ощущается тяжесть в груди, в редких случаях увеличиваются лимфоузлы подмышечной впадины. Кстати, у 15% женщин, болеющих мастопатией – болевых ощущений нет. Так что, исходя из только одного симптома – боли в груди – нельзя делать выводы и сразу ставить диагноз «мастопатия». Мастопатия в некоторых случаях может перерождаться в раковую опухоль.
Фиброаденома молочной железы – это опухолевидное капсулированное образование, имеющие четкий контур. На ощупь грудь становится уплотненной, болезненной, из сосков может выделяться непонятная субстанция. Женщинам среднего и старшего возраста показано хирургическое вмешательство для удаления фиброаденомы. Поскольку фиброаденома обычно является доброкачественным образованием, то она не нарушает всю структуру ткани молочной железы. В исключительно редких случаях фиброаденома может переходить в саркому (рак).

Иногда мастит путают с мастопатией, на самом деле это два разных заболевания. Мастит менее опасен, по сравнению с мастопатией – его легче диагностировать и вылечить.
Абсцесс молочной железы – достаточно редкое осложнение мастита, переходящее в самостоятельную форму заболевания. При абсцессе скапливается гной в полостях молочной железы. Сопровождается сильной болью, воспалительным процессом. Чтобы излечить женщину, проводится хирургическое вскрытие полостей с гноем.
Причины болей в груди у женщины различны, а потому при их появлении необходимо обращаться к врачам разных специальностей, в сферу компетенции которых входит диагностика и лечение подозреваемого в конкретном случае заболевания. Чтобы понять, к какому врачу нужно обращаться в каждом случае, следует оценить сопутствующие боли симптомы, так как именно их совокупность и позволяет заподозрить имеющееся заболевание. Рассмотрим, к врачам каких специальностей необходимо обращаться женщинам при болях в груди.
Если женщину беспокоят периодические приступы сильной интенсивной боли, усиливающиеся при ходьбе, нажатии на грудь или глубоком вдохе-выдохе, то подозревается межреберная невралгия, и в таком случае необходимо обращаться к врачу-неврологу (записаться).

Если у женщины в молочной железе прощупывается плотное шаровидной малоболезненное уплотнение, которое провоцирует ощущение распирания или боли в груди перед менструацией, а также сочетается с выделением из сосков непонятной субстанции, то подозревается фиброаденома, и в таком случае необходимо обращаться к врачу-онкологу (записаться) или маммологу.
Если у женщины во время грудного вскармливания появились сильные распирающие боли в груди в сочетании с набуханием, уплотнением и покраснением молочной железы, повышенной температурой тела и ознобом, то подозревается мастит, и в таком случае необходимо обращаться к врачу-маммологу или хирургу (записаться).
Если же у женщины в любом возрасте появляются сильные боли, покраснение и отек груди в сочетании с гнойными выделениями из соска, высокой температурой тела и ознобом, то подозревается абсцесс молочной железы, и в таком случае необходимо обращаться к врачу-хирургу. Если женщина проживает в крупном городе, то можно также обращаться к маммологу-хирургу.
Если у женщины любого возраста появляются боли в груди любого характера и при этом изменяется форма молочной железы, кожа на ней становится морщинистой, сосок втянутым, прощупываются узелки и уплотнения в груди, имеются выделения из соска, а подмышечные и надключичные лимфатические узлы увеличены, то подозревается рак груди, и в таком случае необходимо обращаться к маммологу.
- Не рожавшие вообще, или родившие одного ребенка.
- В анамнезе имеющие предрасположенность к раку по материнской линии.
- Не кормившие грудью, или кормившие короткий период времени.
- Неоднократно делавшие аборт.
- Не живущие регулярно половой жизнью.
- Эмоционально неустойчивые, подверженные стрессу, тревожные.
- Жительницы экологически неблагополучных районов.
- Страдающие ожирением; болеющие сахарным диабетом, заболеваниями печени, желчного пузыря и щитовидной железы.
- Употребляющие алкоголь и курящие.
- Перенесшие травмы грудных желез.
Употребление алкогольных напитков и курение не являются прямыми причинами развития заболеваний груди, это косвенные факторы. То же самое относится и к неблагополучной экологической среде.
- Клиническое обследование.
- Рентгеновская маммография.
- УЗИ.
- Дуктография.
- Пункционная биопсия.
- Пневмокистография.
Клиническое обследование врач начинает со сбора необходимых данных (так называемый анамнез). Врачу-маммологу для всестороннего понимания ситуации необходима следующая информация:
- о перенесенных болезнях;
- о перенесенных операциях;
- о менархе (то есть о времени начала первого менструального кровотечения), о регулярности менструаций;
- о количестве беременностей и абортов;
- о количестве родов.
Клиническое обследование также включает в себя осмотр и ручное исследование груди, при этом изучаются степень формирования желез, размеры желез, форма, состояние кожных покровов и соска, наличие на коже рубцов. Проводится пальпация лимфоузлов на наличие припухлости. Если при осмотре обнаруживаются уплотненные узловые образования в ткани железы – то обязательно определяют их плотность, подвижность, размер.
Рентгеновская маммография – это один из основных методов объективного оценивания состояния грудных желез. Рентген позволяет выявить наличие функциональных изменений на первых стадиях болезни. Многие женщины боятся этой процедуры, считая, что получают сильную дозу облучения. На самом же деле доказано, что доза рентген-облучения весьма несущественна, поэтому проводить профилактическую маммографию раз в два года не представляет никакой опасности.
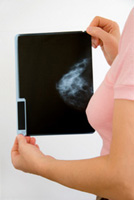
Маммографию желательно проходить раз в два года, в старшем возрасте – ежегодно.
В разделе выше перечислены инструментальные методы обследования, которые применяются при возникновении болей в молочной железе с целью постановки диагноза. Однако, помимо инструментальных методов, применяются и лабораторные анализы. Кроме того, в каждом конкретном случае назначаются и применяются не все диагностические методики, а только некоторые, те, которые наиболее информативны при подозреваемом заболевании. Это означает, что врач в каждом случае выбирает и назначает те обследования, которые позволят ему поставить диагноз наиболее точно и в короткий срок. Выбор перечня исследований в каждом случае осуществляется в зависимости от совокупности имеющихся у женщины симптомов, так как именно они позволяют заподозрить то или иное заболевание. Рассмотрим, какие методы диагностики может назначить врач при подозрении на то или иное заболевание, проявляющееся болями в груди.
- Общий анализ крови (записаться);
- Рентген позвоночника (записаться) и грудной клетки (записаться);
- Магнитно-резонансная томография позвоночника (записаться);
- Спондилограмма;
- Электрокардиография (ЭКГ) (записаться).
Общий анализ крови назначается практически всегда, так как он необходим для оценки общего состояния организма. Также для выяснения причины невралгии врач в первую очередь всегда назначает рентген (записаться), а при наличии технической возможности – и томографию. Спондилография назначается редко, только в качестве дополнительного метода обследования, когда имеются подозрения на дистрофические изменения в позвоночном столбе. А электрокардиограмма назначается только в том случае, если, помимо болей в груди, женщину также беспокоят боли в области сердца. В таком случае электрокардиограмма необходима для того, чтобы понять, обусловлены боли в области сердца невралгией или же связаны с патологией этого жизненно-важного органа.
Когда у женщины в обеих грудях практически постоянно имеются тупые ноющие боли, сочетающиеся с выделениями из сосков, ощущением тяжести в груди и иногда увеличением лимфатических узлов в подмышечной впадине – врач подозревает мастопатию и в таком случае, в первую очередь, производит пальпацию (прощупывание) молочных желез и назначает маммографию (записаться) в первой половине менструального цикла. Дополнительно к маммографии часто назначается УЗИ (записаться), так как эти две методики инструментального обследования позволяют с высокой информативностью и точностью диагностировать мастопатии у женщин. Если по результатам УЗИ или маммографии было выявлено узловое образование, то назначается биопсия (записаться) с последующим гистологическим исследованием с целью выявления возможного рака. Как правило, другие исследования для подтверждения диагноза мастопатии, помимо УЗИ и маммографии, не назначаются, так как в подобных случаях они дают мало дополнительной информации. Но все же иногда, чаще с целью изучения патологии, врач может и при выявленной по УЗИ и маммографии мастопатии назначить томографию и дуктографию (записаться).
После выявления мастопатии с целью уточнения причин данного заболевания врач назначает кольпоскопию (записаться) для оценки суммарного гормонального фона, а также определение в крови концентрации прогестерона (записаться), эстрогенов, фолликулостимулирующего, лютеинизирующего гормонов, гормонов щитовидной железы (записаться), тиреотропного гормона (записаться), гормонов надпочечников (записаться). Также для оценки состояния эндокринных органов назначаются УЗИ щитовидной железы (записаться), надпочечников (записаться), печени (записаться), поджелудочной железы (записаться), рентгенография турецкого седла, компьютерная томография гипофиза. Для выявления возможных патологий обмена веществ производят биохимический анализ крови (записаться) и иммунограмму (записаться).
Когда в молочной железе нащупывается плотное шаровидное образование, не слишком болезненное, но сочетающееся с ощущением распирания груди перед менструациями, выделением из сосков непонятной субстанции – врач подозревает фиброаденому, и в таком случае производит пальпацию (ощупывание) груди и назначает УЗИ с забором биопсии. Биопсия необходима, чтобы исключить злокачественный характер опухоли. Других исследований при фиброаденоме не назначается, так как УЗИ и пальпации вполне достаточно для постановки диагноза.
Когда в период грудного вскармливания у женщины появляются сильные распирающие боли в груди, сочетающиеся с набуханием, уплотнением и покраснением молочной железы, повышением температуры тела и ознобом – подозревается мастит. В таком случае врач производит осмотр и назначает УЗИ. Как правило, этих простых диагностических методов вполне достаточно для постановки диагноза. В редких случаях при сомнительных результатах УЗИ берется биопсия тканей для их последующего изучения под микроскопом. Маммография при подозрении на мастит не назначается. Однако после выявления мастита, для определения микроба-возбудителя воспаления, назначается бактериологический посев молока из пораженной железы.
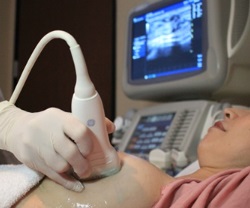
- Общий анализ крови;
- Общий анализ мочи;
- Бактериологический посев отделяемого из сосков;
- Цитограмма (записаться) отделяемого из сосков;
- УЗИ молочной железы (записаться);
- Маммография;
- Компьютерная томография молочной железы;
- Биопсия с гистологическим исследованием.
В первую очередь для постановки диагноза, уточнения локализации гнойника, определения состояния тканей груди врач назначает общий анализ крови, общий анализ мочи, УЗИ молочной железы и маммографию. Если результат УЗИ и маммографии сомнителен, то дополнительно назначается томография молочной железы. Для выявления возбудителя инфекционного процесса назначается и производится бактериологический посев отделяемого из сосков молочной железы. С целью отличения абсцесса от опухолей, гематом, некроза и других заболеваний молочной железы может назначаться биопсия и цитограмма отделяемого из сосков. Однако и биопсия, и цитограмма при абсцессе назначаются редко, только когда остаются сомнения по поводу того, что у женщины все же гнойник в тканях груди.
Если, помимо боли в груди, у женщины изменяется форма и размер молочной железы, кожа на ней сморщивается, сосок втягивается вовнутрь, прощупываются узелки и уплотнения в груди, имеются выделения из соска, а подмышечные и надключичные лимфатические узлы увеличены, то подозревается злокачественная опухоль. В таком случае врач назначает следующие анализы и обследования:
- Маммография;
- УЗИ молочной железы с допплерографией (записаться);
- Дуктография;
- Термография;
- Магнитно-резонансная томография молочной железы (записаться);
- Биопсия с гистологическим исследованием.
На практике чаще всего назначают маммографию, УЗИ с допплерографией и биопсию, а другие исследования не проводят, так как эти три методики вполне позволяют выявить злокачественную опухоль. Однако же, если у медицинского учреждения имеется техническая возможность, то для всесторонней оценки состояния тканей, формы, размеров и расположения опухоли производят все вышеперечисленные обследования. Также перед оперативным вмешательством для последующего контроля эффективности химиотерапии и лучевой терапии могут назначаться анализы крови на определение концентрации онкомаркеров (записаться). Главным образом определяют концентрации СА 15-3 и ТПА в крови, так как именно эти онкомаркеры наиболее специфичны для рака молочной железы. Однако, при наличии технической возможности, также могут назначаться анализы на онкомаркеры РЭА, ПК-М2, НЕ4, СА 72-4 и бета-2 микроглобулин, которые считаются дополнительными в диагностике рака молочной железы.
- Беременным женщинам.
- Кормящим грудью.
- Подросткам.
УЗИ-диагностика – самый популярный метод диагностики. УЗИ эффективно выявляет новообразования, метаморфозы в тканях молочных желез. Правда, если опухолевое образование диаметром менее 1 см, то в данном случае диагностическая эффективность несколько снижается. Поэтому чаще всего УЗИ используют не как главную методику, а как дополнительную.
Метод дуктографии позволяет выявить изменения в молочных ходах. Суть этого метода диагностики состоит в том, что контрастную субстанцию, в которую добавляют метиленовую синь, вводят тонкой иглой в расширенные молочные протоки. После этого проводится маммография в боковой и передней проекции. Благодаря введенному контрастному веществу сектор с патологическими образованиями легче визуализируется на полученном рентгенологическом снимке.
Метод пункционной биопсии часто применяют при диагностике фиброзно-кистозной мастопатии. Из пораженной ткани берутся клетки для цитологического исследования. Метод биопсии имеет высокую точность и потому часто применяется в маммологии.
Пневмокистография — проводят пункцию полости кисты и удаляют полостную жидкость, которую потом исследуют под микроскопом. Взамен вводится воздух, равный объему жидкости, эвакуированной из полости. После чего проводится маммография.
Вся процедура занимает несколько минут, к тому же безболезненна. Лечебный эффект от заполнения кист воздухом в совокупности с высокой информативностью придают пневмокистографии статус надежного и точного диагностического исследования.
Если после диагностики выяснилось, что боль не связана с функциональными нарушениями в молочных железах, то проводится симптоматическое лечение. Например, при повышенном уровне пролактина назначаются антипролактиновые препараты, которые подавляют секрецию гипофизом этого гормона. Но поскольку гормональная терапия может сбить регулярный цикл менструаций и имеет сильные побочные действия, то ее применяют редко.
Гораздо чаще для лечения применяется фитотерапия, витаминная терапия, пищевые добавки. Специальная диета, предусматривающая снижение или абсолютный отказ от употребления шоколадок, кока-колы, кофе, алкоголя, — хорошо регулирует баланс стероидных гормонов.
Иногда при болях в грудных железах врачи советуют принимать пиридоксин (витамин B6) и тиамин (B1). Некоторые биологически активные добавки, например масло примулы вечерней также помогают снимать болевые симптомы.
Если же диагностика выявила в молочных железах патологические изменения, то лечение проводится консервативное и/или оперативное.
Консервативное лечение подразумевает назначение широкого спектра медикаментозных препаратов:
- Витаминотерапия (в особенности важно назначение витаминов E, A, C, B).
- Препараты, нормализующие секрецию половых гормонов.
- Седативные средства, антистрессовая терапия.
- Энзимотерапия (лечение ферментами, которые регулируют процессы обмена веществ).
Оперативное лечение зависит от специфики конкретной болезни. В подавляющем большинстве случаев, проводится удаление пораженных участков, вырезка опухолевидных образований. После операции назначают обезболивающие, имунномодулирующие, и противоопухолевые препараты.

Профилактикой заболеваний груди считается регулярный секс с постоянным партнером; полный отказ от аборта; вынашивание беременности, кормление грудью ребенка.
И есть еще один несложный способ уменьшить боль в молочных железах – сменить бюстгальтер. Нельзя носить тесный, неудобной формы бюстгальтер, ведь его основная функция – поддерживать грудные железы, а не сдавливать их и создавать компрессию.
источник


