Мастопатия относится к числу наиболее распространенных женских заболеваний, ведь ею страдает от 60 до 90% всех представительниц прекрасного пола в мире. Она поражает и совсем юных, и зрелых, и находящихся на закате своей жизни женщин, но чаще всего встречается в возрастной группе от 20 до 50 лет, то есть в пределах детородного возраста. Во многом это связано с прямой зависимостью мастопатии от гормонального статуса женщины, а также наличием ряда гинекологических заболеваний, проблем с эндокринной системой, в частности, со щитовидной железой, а также печенью и поджелудочной. Очень важно своевременно начать качественное лечение, а для этого необходима правильная диагностика.
Заподозрить наличие мастопатии у себя может каждая женщина, но не всегда чувства могут сразу приравниваться к наличию заболевания.
Многие женщины жалуются на возникновение перед менструациями следующих неприятных ощущений:
- Чувство тяжести, напряженности в груди.
- Повышенная болезненность молочной железы.
- Высокая чувствительность даже при легком прикосновении, грудь болезненно реагирует.
- Визуально заметное увеличение размеров молочных желез, которые кажутся как бы набухшими, отечными.
- К числу признаков мастопатии, которые можно определить на ощупь, относятся уплотнения и узлы, прощупывающиеся в молочной железе. Они могут быть маленькими и быть распределенными по всей груди (диффузная мастопатия) или же определяться как один или несколько узлов, которые могут быть достаточно большими (узловая мастопатия).
- Выделения из соска, которые чаще всего имеют вид грудного молока или молозива, а в некоторых случаях становятся темными или кровянистыми, что является очень тревожным признаком.
Основными методами диагностики в лечебных учреждениях считаются следующие:
- УЗИ.
- Маммография.
- Компьютерная томография.
- При подозрении на более серьезные заболевания или для уточнения результата врач может назначить биопсию (пункцию) подозрительного участка молочной железы.
- Мазок — проба отделяемого из соска.
- В ряде случаев рекомендованы дополнительные исследования, например, анализы гормонов в крови пациентки.
Важным способом диагностики является анамнез. В результате опроса врач выясняет, имеют ли изменения в молочной железе физиологическое происхождение, связанное с менструальным циклом, с возможными травмами или последствиями хирургического вмешательства, другими проблемами или же вызваны развитием мастопатии. Особенно важно сообщить специалисту о возможных заболеваниях щитовидной железы и других эндокринных органов, об имеющихся абортах и длительности грудного вскармливания, применении гормональных препаратов, включая оральные контрацептивы. Все эти сведения, а также многие другие вместе с данными обследований и анализа крови дадут врачу возможность точно определить наличие мастопатии в ее конкретной форме.
Все женщины со школьного возраста отлично знают, какую важность имеет регулярное самообследование груди. Оно помогает на самых ранних стадиях диагностировать различные проблемы с грудью и вовремя начать необходимое лечение.
Нужно поднять руку над обследуемой железой, закинуть ее за спину, а свободной рукой мягко, но тщательно прощупать грудь. Затем обследование проводится в той же последовательности с другой молочной железой.
Насторожить должны следующие явления:
- Появление болей и нагрубаний не только перед месячными, но и в другие дни цикла.
- Появление выделений из соска.
- Изменение формы соска.
- Появление уплотнений и узлов в ткани молочной железы. Особенную тревогу должны вызвать плотные образования с неровными краями — это характерные признаки рака. У мастопатийных узлов обычно гладкие, ровные края.
- Выраженная асимметрия органов.
- Покраснения, высыпания, изъязвления на коже молочной железы, втянутые или выпуклые участки, любые изменения на коже.
источник
Одной из основных причин развития мастопатии является гормональный дисбаланс – избыток гормона эстрогена и низкое содержание прогестерона. В некоторых случаях провоцирующим фактором становится усиленная выработка гипофизом пролактина. Повышенное содержание этого гормона наблюдается у женщин во время беременности и кормления грудью. Вне этого периода избыток пролактина способствует развитию мастопатии.
Помимо гормонального дисбаланса, причинами возникновения мастопатии являются:
- Воспалительные заболевания яичников
- Патологии надпочечников и щитовидной железы
- Заболевания печени
- Отсутствие регулярной половой жизни
- Частые аборты
- Отсутствие беременности и родов до 30 лет
- Наследственная предрасположенность
- Частые стрессы, неврозы, депрессия
- Злоупотребление алкоголем, курение
- Травмы молочных желез, в том числе – микротравмы, к которым приводит ношение тесных бюстгальтеров с металлическими косточками
- Ожирение
Начало заболевания, как правило, характеризуется отсутствием каких-либо явных симптомов, и в этом одна из основных проблем мастопатии. Большинство пациенток обращается к врачу с уже запущенной формой мастопатии, что значительно осложняет лечение. Между тем, насторожить
К ранним признакам мастопатии относятся:
- Ноющая боль в груди, которая обычно появляется перед менструацией
- Ощущение тяжести, дискомфорт
- Изменение формы и размеров груди, особенно перед менструацией
- Грудь становится более грубой
Кроме того, на начальной стадии заболевания могут отмечаться изменения в настроении: повышенная раздражительность, тревожность, признаки депрессии. При малейших сомнениях необходимо обратиться к врачу и пройти обследование для подтверждения или исключения диагноза мастопатии. При отсутствии соответствующего лечения мастопатия переходит в запущенную форму, лечить которую сложнее и дольше.
К поздним симптомам относятся:
- Постоянные, ярко выраженные болевые ощущения в молочной железе, которые резко усиливаются при прикосновении
- Болезненность в подмышечной области
- Еще большее увеличение груди в объеме, ощущение сильной тяжести
- Наличие серозных выделений из сосков
Мастопатия не представляет опасности для жизни женщины, но на фоне этого заболевания развиваются гораздо более опасные патологии, в том числе – рак молочной железы. Поэтому к лечению мастопатии следует подойти очень серьезно.
Не стоит забывать и о важности раннего выявления заболевания. Для этого рекомендуется регулярно проводить самодиагностику, обследуя молочные железы с целью выявления узелков. Особенно внимательно это делать необходимо сразу после окончания менструации, так как именно в этот период признаки мастопатии – если она имеется – выражены наиболее четко.
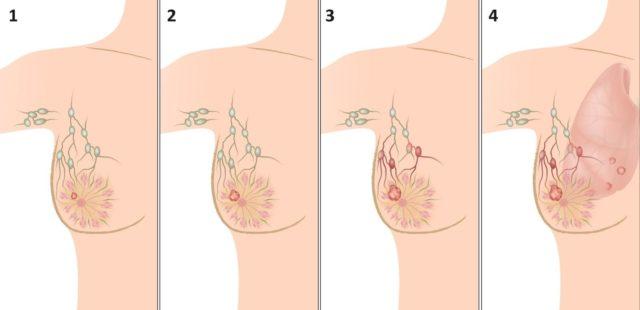
1. Диффузная мастопатия — начальная стадия, когда начинает разрастаться соединительная ткань, равномерное уплотнение молочной железы и образуются мелкие узелки.
2. Узловая форма мастопатии — следующая стадия развития заболевания. На фоне диффузного уплотнения железы появляются отдельные узлы (новообразования), они могут быть как маленькие, так и размером с грецкий орех. Могут быть одиночные или группа узлов, которые хорошо прощупываются. Мелкие узлы находят врачи, более крупные женщины сами пальпируют.
3. Фиброзно-кистозная (ФКМ) — это чередование кисточек с участками уплотнений (фиброзом). Когда молочные протоки расширяются и немного сдавливаются фиброзной тканью, образуются эти кисты.
Киста — это полость с жидкостью. Жидкостью может быть молоко или какая-то жидкость, не имеющая молочного характера. Если в молочной железе есть образование, в которой жидкость — это киста, если оно плотное, значит это рак.
ФКМ — это чередование ткани то твердой, то мягкой при пальпации, когда вы прощупываете свою грудь.
Это заболевание, в основном, женщин среднего возраста, у которых есть менструации. Когда они заканчиваются, частота заболевания снижается.
4. Кистозная мастопатия — когда в груди появляется объемное образование, которое пальпируется руками как врача, так и самой пациентки. И это образование может быть достаточно плотным и инфицированным, но большой угрозы при первом появлении не несет. Жидкость эвакуируется, исследуется и если там нет ничего угрожающего, пациентку оставляют на терапии (консервативное лечение), без операции.
1. В первую очередь, это изменение в гормональной сфере. Причиной гормонального дисбаланса может быть :
- Нарушение работы яичников, заболевания гипофиза, щитовидной железы, (т.к. она регулятор функций молочных желез). Обследуя щитовидку, мы определяем сложность того заболевания, которые предшествуют мастопатии. Влияет на мастопатию и заболевания печени, т.к. она выводит стероидные гормоны, и если процесс выведения затруднен, часть гормонального фона может изменяться в организме.
- К нарушению гормонального фона приводит бездумное самостоятельное использование оральных контрацептивов (без назначения и наблюдения врача), аборты и выкидыши (в организме женщины резко происходит спад гормонов).
- А также избыточный вес, потому что в жировой ткани идет накопление женских половых гормонов — эстрогенов. Соответственно, чем больше жировой ткани, тем больше накапливается эстрогенов, что приводит к гормональному дисбалансу.
2. Стрессы и переутомления, сбой в здоровом образе жизни.
3. Психологической причиной у молодых девушек может стать нежелание становиться матерью и выполнять главное женское предназначение и подавление функции вскармливать грудью будущих детей.
- Применение оральных контрацептивов только по рекомендации врача
- Вести здоровый образ жизни, избегать стрессовых ситуаций
- Следить за своим весом, здоровое питание, достаточное количество йода в пище
- Избегать абортов
- Бюстгальтер выбираем без косточек, на широких лямках, который хорошо облегает грудь (чтобы она не висела), но и не сдавливает её. Грудь должна хорошо размещаться в чашечках. Правильный выбор нижнего белья — первый пункт здоровья вашей молочный железы.
- Постоянный осмотр и пальпация молочных желез, самодиагностика (каждый месяц)
- Каждый год посещение гинеколога и УЗИ молочных желез
- Вынашивание, деторождение и грудное вскармливание
Опасны узловые мастопатии, которые могут давать перерождение в рак, остальные мастопатии, которые относятся к диффузной форме, не дают никаких изменений в сторону рака, опасность лишь в том, не скрывается ли за кистами раковая опухоль.
Узловая форма подлежит определенному обследованию. Должна быть консультация онколога и обследование в онкодиспансере с уточняющей диагностикой.
Если есть сомнения — доброкачественная там ткань или злокачественная, то делается контрольная биопсия. Если биопсия отрицательная, значит ткань доброкачественная и это дает возможность консервативного лечения. Если же в ткани злокачественные процессы, то пациентка направляется на оперативное лечение или другие виды лечения (химиотерапия, лечение рентген-облучением и т.д.).
Врачи считают, что заслуга пациентов в ранней постановке диагноза мастопатии очень значима, ведь в большинстве случаев симптомы болезни обнаруживаются самими женщинами, а докторам остаётся подтвердить или опровергнуть их опасения.
На ранней стадии можно обнаружить следующие признаки мастопатии:
- ощущения боли в груди во 2-й части менструального цикла, в начале месячных;
- объём грудей увеличивается, они становятся тверже обычного;
- тяжесть в молочных железах, сопровождающаяся дискомфортом;
- раздражительность и депрессия.
Выраженность симптомов мастопатии зависит и от фазы менструального цикла
На более поздних стадиях развития мастопатии свойственны такие симптомы, как:
- постоянные ощущения боли в груди, достаточно сильные, которые появляются в любое время менструального цикла;
- увеличенный объём грудных желез, их тяжесть;
- болезненные ощущения при касании груди;
- боль в районе подмышек;
- из сосков могут появляться выделения, напоминающие молозиво.
На поздних стадиях мастопатии боль может распространяться за пределы молочной железы
Зачастую такие признаки вполне укладываются в описание предменструального синдрома, поэтому женщины списывают их на приближающиеся месячные. Однако такие признаки говорят о развитии патологии и должны вызывать настороженность. Особенно это касается пациенток, входящих в группу риска и имеющим предрасположенность к мастопатии — женщинам с гипертонией и диабетом, лишним весом, находящимся в климактерическом периоде, а также тем, у кого первые роды произошли в возрасте после 30 лет.
Существуют определённые правила, согласно которым следует проводить самостоятельное исследование состояния молочных желез. О том, как определить мастопатию, должно быть известно каждой женщине.
Начинать процесс необходимо с внимательного осмотра бюстгальтера. Женщину должно насторожить присутствие на нём пятнышек разного цвета, особенно если они будут кровянистыми, молочно-жёлтыми, зеленоватыми. Это свидетельствует о выделениях из сосков — явном признаке развивающейся мастопатии. Отнестись к этому нужно серьёзно даже при незначительных, незаметных глазу выделениях.
При подозрении на мастопатию необходимо обращать внимание на наличие следов выделений на нижнем белье
Следующим шагом будет общий осмотр грудных желез. Нужно раздеться по пояс и, стоя с опущенными руками, осмотреть груди на наличие каких-либо изменений. Смотреть на их объём, очертания, величину и симметричность. Небольшая асимметричность расположения сосков и отличие грудей по объёму считается нормой.
Затем с заведёнными за голову руками повернуться в обе стороны (налево, направо). Отметить, есть ли изменения объёма, контуров желез, смещений их в сторону. Отслеживать любые возможные возвышения, западания, втягивающуюся кожу или соски. Повторить эти действия необходимо в состоянии лежа. Особенно это актуально для женщин, имеющих большую грудь, так как вертикальное положение усложняет исследование.
Заведя руки за голову можно убедиться в наличии/отсутствии увеличенных лимфоузлов и видимых на поверхности груди образований
Далее нужно провести осмотр кожных покровов на отсутствие покраснений и проверить эластичность кожи, которая определяется тем, насколько легко её можно собрать в складку.
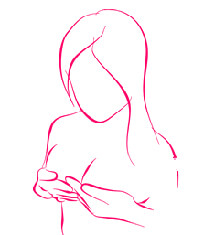
Следующий этап — проверка наличия мастопатии на ощупь. Делать это нужно в положении стоя. Ощупывания проводить руками, подушечками пальцев, которые перед этим смазать кремом либо мылом.
Пальпацию вести по направлению от ключицы, передвигаясь к грудинно-рёберным частям. Потом от грудины нужно продвигаться к подмышечным впадинам, чтобы не пропустить увеличенных лимфатических узлов.
Положение рук при самостоятельной пальпации груди
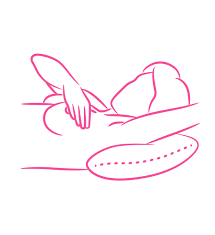
Ощупывать груди нужно не только стоя, но и в положении лёжа на твёрдой и ровной поверхности.
Исследуя правую грудь, руку необходимо положить под голову, а другой рукой ощупывать эту железу. С левой молочной железой поступить аналогичным образом, поменяв руки. Исследовать грудь следует по спирали, делая круговые движения пальцами, направляясь к соскам.
Закончить обследование нужно анализом состояния сосков, их внешнего вида, цвета и формы. Поверхность должна быть без трещин, обычного цвета. Затем следует произвести надавливание на сосок с помощью большого и указательного пальцев на предмет наличия каких-либо выделений.
В конце самообследования необходимо проверить – нет ли выделений из груди
Основной определяющий момент в профилактике любого вида мастопатии — ведение каждой женщиной активного образа жизни в сочетании со сбалансированным питанием. Необходимо употреблять большое количество свежих овощей и фруктов, минимизировать присутствие в меню тяжёлой, жирной пищи, солений и копченостей, а также уменьшить потребление мучного.
К другим мерам, предохраняющим от развития этого заболевания, относят здоровый сон, регулярную половую жизнь. Женщина с крепкой иммунной системой имеет меньше шансов заболеть мастопатией, поэтому нужно поддерживать её с помощью витаминов, кальция, железа и йода.
Витаминные комплексы оздоравливают организм и способствуют профилактике мастопатии
Важно, чтобы в жизни женщины было минимальное количество стрессовых ситуаций. Так как редко кому удаётся прожить без негативных событий, нужно уметь справляться с ними грамотно — принимать успокаивающие препараты или посещать психолога, не допуская депрессии, которая часто провоцирует мастопатию. Чтобы защитить грудь по максимуму, женщинам нужно беречь свои грудные железы, тепло одеваясь в холодное время года. Бюстгальтер должен подбираться особенно тщательно, по размеру груди и ее форме, чтобы поддерживать и надежно защищать от травмирования.
И самое важное для всех женщин — не забывать о самоконтроле. Мнения врачей сходятся в одном — самостоятельное обследование грудных желез должно быть регулярным, чтобы не пропустить начало развития мастопатии или более серьёзных процессов.
Рассказ маммолога-онколога о мастопатии смотрите в видео ниже:
Мастопатия — это опасный недуг, который может иметь необратимые последствия в виде рака молочной железы. Статистика рассказывает о страшных цифрах: из десяти женщин только две не имеют уплотнения в груди. Своевременная диагностика и правильный курс лечения помогут избежать осложнений.
Если женщина уже больна мастопатией, ей следует избегать провоцирующих факторов, которые могут усугубить течение заболевания. К такой категории относится: посещение сауны и бани, долгое пребывание на солнце и в солярии. Врачи считают, что солярий пагубно сказывается на пациентах, которые склонны к онкологическим заболеваниям.
Существует возрастная группа риска, женщины от 25-45 лет слышат диагноз мастопатия чаще всего.
Любое заболевание имеет ряд причин, по которым оно возникает. Сработать не в пользу пациентки может один или несколько факторов риска. В любом случае нужно владеть информацией и исключить из списка провокаторов все возможные.
Мастопатию могут спровоцировать следующие факторы:
- отсутствие детей;
- наследственная предрасположенность, особенно по женской линии;
- осознанный отказ от грудного вскармливания;
- нерегулярная половая жизнь;
- частые эмоциональные срывы, депрессии и стрессы;
- прерывание беременности;
- плохой уровень экологии в месте проживания;
- вредные привычки: курение, алкоголь;
- травмы груди;
- излишний вес, сахарный диабет, хронические заболевания женской половой сферы.
Существует ряд мер, которые могут предотвратить мастопатию, одним из них является раннее рождение ребенка в возрасте до 25 лет. Обязательным условием является естественная лактация, она способствует правильной функции молочных желез.
Врачи рекомендуют придерживаться следующих рекомендаций при недуге:
- следует придерживаться диеты с низким содержанием жиров и углеводов;
- вес не должен выходить за пределы нормы;
- в рационе должны присутствовать витамины. Их можно дополнять специальными комплексами;
- необходимо исключить кофеин. Статистика показывает, что состояние женщины заметно улучшается при отказе от кофе. Также нежелателен прием медикаментов, которые содержат кофеин;
- особое внимание следует уделить выбору удобного нижнего белья. Грудь не должна быть стянута, бюстгальтер должен полностью повторять форму груди. При этом не стоит выбирать слишком большие и бесформенные модели, иначе грудь не будет иметь поддержки;
- ограничить употребление соли.
Самостоятельный осмотр груди также эффективен, он поможет вовремя предупредить развитие недуга. Такое исследование собственного тела сможет провести любая женщина. Проводить осмотр необходимо через семь дней после менструации.
Действия будут следующими:
- Правая рука должна быть заведена за затылок. Левой рукой нужно аккуратно прощупать грудь круговыми движениями. При этом следует немного надавливать на железу. При ощупывании не должны быть обнаружены уплотнения.
- Вторая часть осмотра проводится перед зеркалом. Поднять руки и внимательно осмотреть грудь. Внимание должны привлечь изменения плотности железы, ее цвета и формы.
- Третья часть самостоятельного обследования предполагает диагностику сосков. При надавливании из них не должна выделяться жидкость.
- Лежа на полу, проверяется наличие уплотнений в зоне подмышек. Сначала проверяется левая грудь, затем правая.
Самоконтроль поможет выявить недуг на ранней стадии. Все сомнения нужно обсуждать с врачом. Любой диагноз, связанный с молочными железами может подтвердить УЗИ.
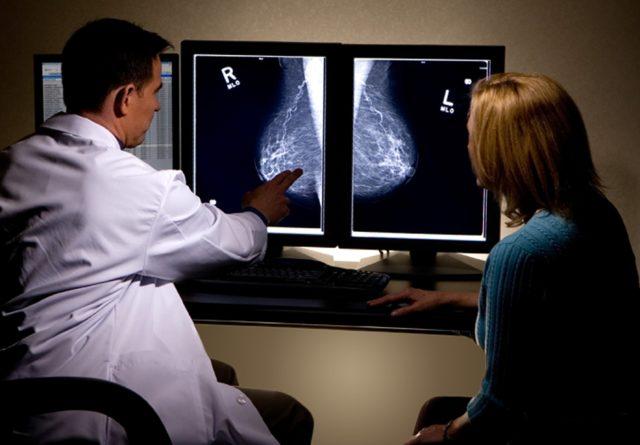
Маммография — основной метод исследования груди.
Маммография — это самый эффективный и точный метод, который позволяет определить все патологические процессы. Врачи рекомендуют посещать врача раз в два года, а после 50 лет, визит должен осуществляться раз в год. На приеме врач осмотрит вас, даст направление на маммографию и оценит его результаты.
Врачи уверенны, что правильное питание, это залог выздоровления для женщины, которая больна мастопатией. Именно неправильное питание приводит к развитию недуга. Поэтому первое, что стоит сделать, это изменить свои кулинарные пристрастия.
Самыми опасными являются полуфабрикаты. Сегодня продуктовые полки пестрят растворимыми супами, чипсами, лапшой. Все это вкусно, потому что содержит множество вредных компонентов, усиливающих вкус. Это первая категория продуктов, от которой нужно отказаться.
Еда быстрого приготовления должна быть исключена из рациона как можно скорее!
Также следует ограничить употребление мясных продуктов, лучше отдать предпочтение рыбе. Полностью исключать мясо не нужно. Правильнее выбрать полезный способ приготовления: отварное мясо и паровая обработка.
Жареные блюда, большое количество соли и перца следует исключить. Правильное питание, это дело привычки. Стоит только завести определенную схему и соблюдать ее. Со временем все пристрастия к вредной пище останутся позади.
Рыба может стать прекрасной альтернативой мясу и консервам. Рыбий жир приостанавливает и блокирует рост злокачественных клеток. Кроме того, рыба является ценным продуктом именно для женского здоровья.
Фрукты и крупы должны доминировать в ежедневном меню. Каши и бобовые питательны и содержат множество минералов, витаминов и полезных соединений. Среди самых полезных фруктов для женщины больной мастопатией являются грейпфрут и виноград.
Еде уделяют мало внимания. А между тем именно правильное питание и богатая витаминами пища является гарантией здоровья и долголетия.
Мастопатия, это не приговор. Современные возможности медицины позволяют контролировать течение недуга. Главное не пренебрегать отклонениями и вовремя посещать врача.
Как определить мастопатию молочной железы? 5 (100%) проголосовало 1
Заметили опечатку? Выделите текст и нажмите CTRL+ENTER
источник
По статистике, 9 из 10 женщин сами замечают изменения, затронувшие молочные железы. И это вполне логично, ведь никто не знает лучше женщины, как её грудь выглядит обычно и что может потребовать внимания. Но отметим, что это уместно как описание только тех женщин, которые овладели самодиагностикой и регулярно проводят её – это самый простой и доступный метод обнаружения проблем молочной железы.
Американский институт акушерства и гинекологии рекомендует проводить такой самоосмотр – этой рекомендации придерживается огромное количество женщин в Штатах и других развитых государствах.
Идеальное время для проведения самообследования – 5-6 день после начала месячных, желательно в одно и то же время каждый месяц. Это время считается оптимальным, поскольку именно тогда заметны структурные и размерные изменения груди, молочная железа наиболее расслаблена. Если у вас уже наступила менопауза, тогда проводите в любой день месяца, только соблюдайте интервал и в следующем месяце проверяйте в тот же день.
Чаще, чем один раз в календарный месяц, проводить самоосмотр не нужно: изменения станут слишком несущественными, чтобы их можно было заметить.
Постарайтесь установить хорошее освещение. Расслабьтесь, успокойтесь и не настраивайте себя на плохое – это обыкновенная гигиеническая процедура, как чистка зубов. К тому же, доброкачественные новообразования груди встречаются значительно чаще злокачественных.
Несмотря на то, что этапов целых 6, при грамотном проведении они занимают совсем немного времени. При регулярной практике самообследование будет проходить ещё быстрее.
2 этап. Осмотрите общий внешний вид груди в положении стоя с помощью зеркала. Вы должны стоять спокойно и свободно. Обратите внимание на форму груди, контуры, нет ли изменений. Отметим, что если одна грудь немного больше другой, это не причина обращаться к врачу: тело человека несимметрично. Затем поднимите руки и посмотрите на то, как грудь смещается: не появляются ли втягивания, западания.
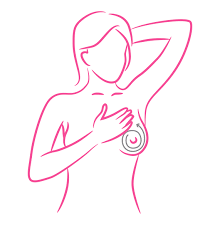
Если вы заметили какие-то изменения, не тяните с походом к врачу. Не ставьте себе диагноз и не занимайтесь самолечением. Помните, что чем раньше вы обратитесь к специалисту, тем легче и быстрее будет лечение.
источник
Мастопатия — это опасный недуг, который может иметь необратимые последствия в виде рака молочной железы. Статистика рассказывает о страшных цифрах: из десяти женщин только две не имеют уплотнения в груди. Своевременная диагностика и правильный курс лечения помогут избежать осложнений.
Если женщина уже больна мастопатией, ей следует избегать провоцирующих факторов, которые могут усугубить течение заболевания. К такой категории относится: посещение сауны и бани, долгое пребывание на солнце и в солярии. Врачи считают, что солярий пагубно сказывается на пациентах, которые склонны к онкологическим заболеваниям.
Существует возрастная группа риска, женщины от 25-45 лет слышат диагноз мастопатия чаще всего.
Любое заболевание имеет ряд причин, по которым оно возникает. Сработать не в пользу пациентки может один или несколько факторов риска. В любом случае нужно владеть информацией и исключить из списка провокаторов все возможные.
Мастопатию могут спровоцировать следующие факторы:
- отсутствие детей;
- наследственная предрасположенность, особенно по женской линии;
- осознанный отказ от грудного вскармливания;
- нерегулярная половая жизнь;
- частые эмоциональные срывы, депрессии и стрессы;
- прерывание беременности;
- плохой уровень экологии в месте проживания;
- вредные привычки: курение, алкоголь;
- травмы груди;
- излишний вес, сахарный диабет, хронические заболевания женской половой сферы.
Существует ряд мер, которые могут предотвратить мастопатию, одним из них является раннее рождение ребенка в возрасте до 25 лет. Обязательным условием является естественная лактация, она способствует правильной функции молочных желез.
Врачи рекомендуют придерживаться следующих рекомендаций при недуге:
- следует придерживаться диеты с низким содержанием жиров и углеводов;
- вес не должен выходить за пределы нормы;
- в рационе должны присутствовать витамины. Их можно дополнять специальными комплексами;
- необходимо исключить кофеин. Статистика показывает, что состояние женщины заметно улучшается при отказе от кофе. Также нежелателен прием медикаментов, которые содержат кофеин;
- особое внимание следует уделить выбору удобного нижнего белья. Грудь не должна быть стянута, бюстгальтер должен полностью повторять форму груди. При этом не стоит выбирать слишком большие и бесформенные модели, иначе грудь не будет иметь поддержки;
- ограничить употребление соли.
Самостоятельный осмотр груди также эффективен, он поможет вовремя предупредить развитие недуга. Такое исследование собственного тела сможет провести любая женщина. Проводить осмотр необходимо через семь дней после менструации.
Действия будут следующими:
- Правая рука должна быть заведена за затылок. Левой рукой нужно аккуратно прощупать грудь круговыми движениями. При этом следует немного надавливать на железу. При ощупывании не должны быть обнаружены уплотнения.
- Вторая часть осмотра проводится перед зеркалом. Поднять руки и внимательно осмотреть грудь. Внимание должны привлечь изменения плотности железы, ее цвета и формы.
- Третья часть самостоятельного обследования предполагает диагностику сосков. При надавливании из них не должна выделяться жидкость.
- Лежа на полу, проверяется наличие уплотнений в зоне подмышек. Сначала проверяется левая грудь, затем правая.
Самоконтроль поможет выявить недуг на ранней стадии. Все сомнения нужно обсуждать с врачом. Любой диагноз, связанный с молочными железами может подтвердить УЗИ.
Маммография — основной метод исследования груди.
Маммография — это самый эффективный и точный метод, который позволяет определить все патологические процессы. Врачи рекомендуют посещать врача раз в два года, а после 50 лет, визит должен осуществляться раз в год. На приеме врач осмотрит вас, даст направление на маммографию и оценит его результаты.
Врачи уверенны, что правильное питание, это залог выздоровления для женщины, которая больна мастопатией. Именно неправильное питание приводит к развитию недуга. Поэтому первое, что стоит сделать, это изменить свои кулинарные пристрастия.
Самыми опасными являются полуфабрикаты. Сегодня продуктовые полки пестрят растворимыми супами, чипсами, лапшой. Все это вкусно, потому что содержит множество вредных компонентов, усиливающих вкус. Это первая категория продуктов, от которой нужно отказаться.
Еда быстрого приготовления должна быть исключена из рациона как можно скорее!
Также следует ограничить употребление мясных продуктов, лучше отдать предпочтение рыбе. Полностью исключать мясо не нужно. Правильнее выбрать полезный способ приготовления: отварное мясо и паровая обработка.
Жареные блюда, большое количество соли и перца следует исключить. Правильное питание, это дело привычки. Стоит только завести определенную схему и соблюдать ее. Со временем все пристрастия к вредной пище останутся позади.
Рыба может стать прекрасной альтернативой мясу и консервам. Рыбий жир приостанавливает и блокирует рост злокачественных клеток. Кроме того, рыба является ценным продуктом именно для женского здоровья.
Фрукты и крупы должны доминировать в ежедневном меню. Каши и бобовые питательны и содержат множество минералов, витаминов и полезных соединений. Среди самых полезных фруктов для женщины больной мастопатией являются грейпфрут и виноград.
Еде уделяют мало внимания. А между тем именно правильное питание и богатая витаминами пища является гарантией здоровья и долголетия.
Мастопатия, это не приговор. Современные возможности медицины позволяют контролировать течение недуга. Главное не пренебрегать отклонениями и вовремя посещать врача.
источник
Обнаружить болезнь женщина может сама. Как на ощупь определить мастопатию? Ей достаточно обратить внимание на ряд характерных для мастопатии симптомов:
- наличие узелковых новообразований при самостоятельной пальпации;
- появление яркой венозной сетки на любой из части молочных желез;
- изменение окраски сосков, причем цвет может значительно отличаться на каждой из груди;
- непонятное покалывание, особенно при ношении белья;
- наличие выделений из сосков при легком нажатии на них;
- нарушение менструального цикла;
- болевые ощущения в молочных железах независимо от времени цикла.
Симптомы и признаки мастопатии могут быть связаны не только с половой системой.
При воспалительных процессах в груди начинают страдать лимфоузлы в подмышечной зоне.
Они могут значительно увеличиться, появятся болевые ощущения. Такая же реакция может появиться у шейных лимфоузлов.
Обследование груди пальпацией должно проводиться строго на 7-9 день цикла.
На 7-9 день цикла молочные железы наиболее чувствительны к обследованию пульпацией, так как гормональный фон приходит в идеальное состояние, а лишняя жидкость в тканях отсутствует.
Читайте подробнее о следующих симптомах мастопатии:
А также о симптомах фиброзно-кистозной мастопатии вы можете прочитать здесь.
Для постановки точного диагноза следует провести медицинские обследования. Они включают в себя личный осмотр у маммолога и исследования тканей груди.
Рассмотрим методы обследования:
- Пальцевое обследование. В положении стоя специалист аккуратно проведет визуальный и ручной осмотр.
Дополнительно следует проверить грудь в положении лежа. При появлении сомнений он дает направление на маммографию.
Мастопатия — болезнь, которая опасна для всех женщин. Особенно после 40 лет следует каждый год обращаться к специалисту даже при отсутствии симптомов. Довольно часто болезнь может протекать бессимптомно. - Метод рентгенографии. По-другому этом способ называется маммография. Он проводится на специальном аппарате стоя. Рентгеновскими лучами лаборант просветит молочную железу. Если в ней имеются существенные изменения, на фотографии появятся затемненные участки со следами патологических процессов. Метод постепенно уходит в прошлое, так как он не может зарегистрировать мелкие новообразования. Также для анализа имеется множество противопоказаний, среди которых возраст до 35 лет, период вынашивания ребенка и кормления грудью.
- Ультразвуковое исследование. Такая диагностика при мастопатии намного информативнее маммографии и позволяет выявить новые образования размером в 1 мм. Такой подход позволяет начать раннюю диагностику мастопатии. УЗИ дает более точную картину контуров новообразований.
Если диагноз «Мастопатия» был подтвержден, следует начинать проводить лабораторное исследование. Только при их помощи можно точно назначить терапию и поставить степень развития и тип мастопатии.
Они состоят из забора материала на биопсию и последующую цитологию. Биопсия проводится при помощи длинной иглы, которая вводится в пораженные ткани молочной железы.
Через медицинский шприц берется небольшое количество материала.
Его отправляют на цитологию. При помощи высокоточного микроскопа лаборант определяет качество ткани, есть ли в них злокачественные процессы.
Дополнительно следует провести измерение гормонального фона женщины. При появлении мастопатии он будет серьезно нарушен. Возможно, что при лечении расстроенного гормонального фона наступит облегчение текущего заболевания и исчезнет его симптоматика.
Читайте тут о том, какие анализы нужно сдавать при мастопатии.
А также можно ли делать массаж при мастопатии? Узнайте ответ в статье.
Мастопатия может поразить не только женщину, но также мужчину и ребенка. Так как возраст пациента не играет существенной роли, женщинам осмотр следует проводить каждый цикл. Мужчина и дети должны обращать внимание на визуальные изменения в цвете и структуре груди.
Теперь вы знаете, как обнаружить мастопатию. Болезнь реально заметить на ранних стадиях. Но ее лечение следует начинать сразу после постановки диагноза, чтобы сохранить своей здоровье и не позволить развиться тяжелым стадиям заболевания.

Мастопатия — это доброкачественное заболевание молочной железы, которое проявляется разрастанием тканей груди, болью, а иногда и выделениями.
Это самая распространенная патология молочной железы. По статистике недуг встречается у 60-90% женщин, преимущественно репродуктивного возраста. Самые характерные симптомы мастопатии:
боли в молочной железе, болезненность при прикосновении к груди;
ощущение увеличения объема молочных желез;
Если какие-либо из перечисленных симптомов вы заметили у себя, запланируйте посещение женской консультации или кабинета маммолога в ближайшее время.
Насколько вы подвержены заболеванию можно узнать, ответив на следующие вопросы:
У ваших ближайших родственниц по материнской линии есть доброкачественные и злокачественные заболевания молочных желез?
У вас имеются эндокринные заболевания?
Вы регулярно подвергаетесь стрессам?
У Вас лишний вес? При нарушении жирового обмена, особенно в сочетании с сахарным диабетом 2 типа и гипертонической болезнью, частота гиперпластических процессов молочных желез резко возрастает.
У вас были аборты или самопроизвольные выкидыши на ранних сроках беременности (внезапное прекращение гормонального воздействия на молочные железы является фоном для их патологических изменений)?
Вы не кормили ребенка грудью после родов или кормили слишком мало (менее полугода) либо слишком долго (более полутора лет)?
Если совпали хотя бы три пункта, обязательно обратитесь к маммологу.
Первым делом доктор проведет осмотр (визуальный и пальпацию), отправит на маммографию или УЗИ молочных желез, эндокринологическое обследование и возможно обследование желудочно–кишечного тракта и печени. Если диагноз «мастопатия» будет подтвержден, то назначит лечение.
Худшее, что может вас ожидать – это хирургическое вмешательство или гормонотерапия. Но на начальных стадиях заболевания (а чаще всего так и бывает) вполне достаточно щадящих методов, которые включают в себя:
1. Специальную диету, которая ограничивает прием таких продуктов, как кофе, чай, шоколад, какао или полный отказ от их употребления, что может существенно уменьшить боли и чувство напряжения в молочных железах. Рекомендуется также пища богатая клетчаткой и достаточное количество жидкости (1,5–2 л в сутки).
2. Витаминотерапию. Витамины усиливают активность действующих лекарственных средств, устраняют или ослабляют побочные эффекты, налаживают деятельность нервной системы, укрепляют иммунитет. Для лечения мастопатии наиболее часто применяют витамины А, Е и группы В или комплексные поливитаминные препараты.
3. Натуральные лекарственные препараты.

Фиброзно-кистозная болезнь может беспокоить женщину неприятными ощущениями в груди, ее набуханием, выделением жидкости из сосков, а может и не иметь никаких серьезных проявлений, протекать в скрытой форме.
Необходимо всегда помнить о том, что любые изменения в молочной железе, даже самые незначительные, кажущиеся пустяковыми — повод показать их доктору.
В домашних условиях мастопатия определяется с помощью ежемесячного осмотра и пальпации груди. О том, как правильно это делать, расскажет медработник. Также схему проведения самостоятельной диагностики легко найти в интернете. Заметим только, что процедуру желательно проводить после менструации, на первый-второй день.
Если в результате самостоятельного осмотра женщина обнаружила в груди какие-либо уплотнения, заметила изменения в размере, форме, цвете молочных желез, сосков и ареолов, то нужно отбросив весь страх и панику, пойти к врачу. Все эти симптомы не обязательно говорят о том, что у нее рак. Они могут свидетельствовать о различных проблемах в груди, в том числе и о мастопатии. Важно помнить, что ранняя диагностика — в сотни раз увеличивает успех лечения.
Доктор для постановки точного диагноза проведет ряд дополнительных обследований. Ведь симптомы мастопатии часто можно спутать с другими патологиями. В частности назначат маммографию, узи. Если на них будут обнаружены кистовые образования, то пациентке сделают пункцию, то есть забор тканей с помощью обыкновенного шприца. Эти ткани будут исследоваться на предмет их доброкачественной или злокачественной природы. По результатам анализов ставится конечный диагноз.
Лечение мастопатии всегда индивидуальное. Учитываются такие факторы, как возраст, причина заболевания, наличие других проблем со здоровьем, генетическая предрасположенность. В некоторых случаях могут порекомендовать в качестве профилактической меры, для подстраховки удалить доброкачественные кисты. В других — назначают лекарственные препараты, фитотерапию, физиолечение, диету. Многое зависит и от настроя пациентки, ее уверенности в победе.
источник
Мастопатия – гинекологическое заболевание, которое поражает большой процент женщин. Лечение заболевания необходимо проводить строго под контролем врача, постоянно контролируя развитие патологии посредством специальных назначений. При отсутствии грамотного и адекватного лечения у пациентки может развиться онкология злокачественной природы.
Обнаружить болезнь женщина может сама. Как на ощупь определить мастопатию. Ей достаточно обратить внимание на ряд характерных для мастопатии симптомов :
Симптомы и признаки мастопатии могут быть связаны не только с половой системой.
При воспалительных процессах в груди начинают страдать лимфоузлы в подмышечной зоне.
Они могут значительно увеличиться, появятся болевые ощущения. Такая же реакция может появиться у шейных лимфоузлов.
Обследование груди пальпацией должно проводиться строго на 7-9 день цикла.
На 7-9 день цикла молочные железы наиболее чувствительны к обследованию пульпацией, так как гормональный фон приходит в идеальное состояние, а лишняя жидкость в тканях отсутствует.
Читайте подробнее о следующих симптомах мастопатии :
А также о симптомах фиброзно-кистозной мастопатии вы можете прочитать здесь .
К какому врачу обращаться с мастопатией? Врач-гинеколог должен осматривать грудь при каждом плановом обследовании.
Дополнительно проводится сбор анамнеза, во время которого записываются все жалобы пациентки. Обязательно учитываются перенесенные заболевания, особенно инфекционные. Они могут косвенно повлиять на изменения в тканях груди.
Если специалист заметит какие-то изменения в структуре молочной железы, он может выдать направление к врачу-маммологу. После этого более узкий специалист проводит уже более детальный осмотр и выписывает необходимые для точной диагностики назначения.
Внимание! Иногда для точности диагноза может потребоваться консультация хирурга и онколога. Их помощь необходима при наличии больших узелковых новообразований с признаками рака.
Для постановки точного диагноза следует провести медицинские обследования. Они включают в себя личный осмотр у маммолога и исследования тканей груди.
Как выявить мастопатию? Рассмотрим методы обследования:
Пальцевое обследование. В положении стоя специалист аккуратно проведет визуальный и ручной осмотр.
Дополнительно следует проверить грудь в положении лежа. При появлении сомнений он дает направление на маммографию.
Мастопатия — болезнь, которая опасна для всех женщин. Особенно после 40 лет следует каждый год обращаться к специалисту даже при отсутствии симптомов. Довольно часто болезнь может протекать бессимптомно.
Если диагноз «Мастопатия» был подтвержден, следует начинать проводить лабораторное исследование. Только при их помощи можно точно назначить терапию и поставить степень развития и тип мастопатии .
Они состоят из забора материала на биопсию и последующую цитологию. Биопсия проводится при помощи длинной иглы, которая вводится в пораженные ткани молочной железы.
Через медицинский шприц берется небольшое количество материала.
Его отправляют на цитологию. При помощи высокоточного микроскопа лаборант определяет качество ткани, есть ли в них злокачественные процессы.
Дополнительно следует провести измерение гормонального фона женщины. При появлении мастопатии он будет серьезно нарушен. Возможно, что при лечении расстроенного гормонального фона наступит облегчение текущего заболевания и исчезнет его симптоматика.
Читайте тут о том, какие анализы нужно сдавать при мастопатии.
А также можно ли делать массаж при мастопатии? Узнайте ответ в статье .
Мастопатия может поразить не только женщину, но также мужчину и ребенка. Так как возраст пациента не играет существенной роли, женщинам осмотр следует проводить каждый цикл. Мужчина и дети должны обращать внимание на визуальные изменения в цвете и структуре груди.
Теперь вы знаете, как обнаружить мастопатию. Болезнь реально заметить на ранних стадиях. Но ее лечение следует начинать сразу после постановки диагноза, чтобы сохранить своей здоровье и не позволить развиться тяжелым стадиям заболевания.
Мастопатия относится к числу наиболее распространенных женских заболеваний, ведь ею страдает от 60 до 90% всех представительниц прекрасного пола в мире. Она поражает и совсем юных, и зрелых, и находящихся на закате своей жизни женщин, но чаще всего встречается в возрастной группе от 20 до 50 лет, то есть в пределах детородного возраста. Во многом это связано с прямой зависимостью мастопатии от гормонального статуса женщины, а также наличием ряда гинекологических заболеваний, проблем с эндокринной системой, в частности, со щитовидной железой, а также печенью и поджелудочной. Очень важно своевременно начать качественное лечение, а для этого необходима правильная диагностика.
Заподозрить наличие мастопатии у себя может каждая женщина, но не всегда чувства могут сразу приравниваться к наличию заболевания.
Многие женщины жалуются на возникновение перед менструациями следующих неприятных ощущений:
В лечебных учреждениях пациентку, скорее всего, отправят на аппаратные обследования молочной железы, но опытный врач на взгляд и на ощупь быстро сможет выяснить, мастопатия ли это или же можно заподозрить другие проблемы с грудью.
Основными методами диагностики в лечебных учреждениях считаются следующие:
- При подозрении на более серьезные заболевания или для уточнения результата врач может назначить биопсию (пункцию) подозрительного участка молочной железы.
- Мазок — проба отделяемого из соска.
- В ряде случаев рекомендованы дополнительные исследования, например, анализы гормонов в крови пациентки.
Важным способом диагностики является анамнез. В результате опроса врач выясняет, имеют ли изменения в молочной железе физиологическое происхождение, связанное с менструальным циклом, с возможными травмами или последствиями хирургического вмешательства, другими проблемами или же вызваны развитием мастопатии. Особенно важно сообщить специалисту о возможных заболеваниях щитовидной железы и других эндокринных органов, об имеющихся абортах и длительности грудного вскармливания, применении гормональных препаратов, включая оральные контрацептивы. Все эти сведения, а также многие другие вместе с данными обследований и анализа крови дадут врачу возможность точно определить наличие мастопатии в ее конкретной форме.
Все женщины со школьного возраста отлично знают, какую важность имеет регулярное самообследование груди. Оно помогает на самых ранних стадиях диагностировать различные проблемы с грудью и вовремя начать необходимое лечение.
Обследование груди проводится в середине менструального цикла (врач даст точные рекомендации) перед зеркалом.
Нужно поднять руку над обследуемой железой, закинуть ее за спину, а свободной рукой мягко, но тщательно прощупать грудь. Затем обследование проводится в той же последовательности с другой молочной железой.
Что такое мастопатия. Как определить и лечить мастопатию. Мастодинон® — современный стандарт лечения мастопатии
Есть такое коварное заболевание – мастопатия. По мнению врачей — гинекологов и маммологов — каждая вторая среди нас имеет хотя бы начальные признаки этой болезни. Вы удивлены? Тогда скажите – бывало ли у вас, чтобы перед менструацией грудь немного болела, увеличивалась в размере или слегка отекала? Если да, то вы в группе риска. Ведь так называемый ПМС – любимое прикрытие мастопатии. Наш совет – обязательно, и в самое ближайшее время, проконсультируйтесь с вашим врачом!
А теперь хорошие новости: по сравнению с другими заболеваниями молочной железы, особенно с онкологическими, мастопатия не так уж страшна. Она вполне успешно лечится, если вовремя обратиться за помощью. Это, кстати, еще один повод не откладывать визит к маммологу. Чаще всего проявление основных признаков мастопатии имеет циклический характер: они возникают перед менструацией за 10–7 дней и сочетаются с предменструальным синдромом. Поэтому часто женщины считают эти признаки проявлением ПМС, не догадываясь о наличии более опасного состояния.
Что же такое мастопатия? Мастопатия — это доброкачественное заболевание молочной железы, которое проявляется разрастанием тканей груди, болью, а иногда и выделениями. Мастопатия — действительно самая распространенная патология молочной железы. По статистике этот недуг встречается у 60-90% женщин, преимущественно репродуктивного возраста. Самые характерные симптомы мастопатии:
Если вы подозреваете у себя мастопатию, запланируйте посещение женской консультации или кабинета маммолога в ближайшее время. Это особенно актуально, если помимо субъективных ощущений, вы можете подтвердить хотя бы 3 пункта из нижеперечисленных:
У доктора вас ждет визуальный осмотр и пальпация, маммография или УЗИ молочных желез, эндокринологическое обследование и возможно обследование желудочно–кишечного тракта и печени. Если диагноз «мастопатия» будет подтвержден, то врач назначит вам лечение. Худшее, что может вас ожидать – это хирургическое вмешательство или гормонотерапия. Но на начальных стадиях заболевания (а чаще всего так и бывает) вполне достаточно щадящих методов, которые включают в себя:
1. Специальную диету, которая ограничивает прием таких продуктов, как кофе, чай, шоколад, какао или полный отказ от их употребления, что может существенно уменьшить боли и чувство напряжения в молочных железах. Рекомендуется также пища богатая клетчаткой и достаточное количество жидкости (1,5–2 л в сутки).
2. Витаминотерапию. Витамины усиливают активность действующих лекарственных средств, устраняют или ослабляют побочные эффекты, налаживают деятельность нервной системы, укрепляют иммунитет. Для лечения мастопатии наиболее часто применяют витамины А, Е и группы В или комплексные поливитаминные препараты.
3. Натуральные лекарственные препараты. Особенную популярность в последние годы у врачей и пациентов заслужил растительный негормональный препарат Мастодинон®. На сегодняшний день он безусловный фаворит в профилактике и лечении мастопатии, поскольку его эффект клинически доказан, а хорошая переносимость и низкий процент побочных явлений позволяет принимать даже без назначения врача, поскольку второй его «специальностью» является ПМС.
В качестве надежного лечебного средства для лечения и профилактики ПМС и мастопатии среди врачей и пациентов давно зарекомендовал себя растительный негормональный препарат «Мастодинон» компании «Бионорика» (Германия). Главное преимущество этого препарата в том, что он действует комплексно, воздействуя на причину заболевания: мягко восстанавливает нарушенный естественный баланс гормонов, снимает болевой синдром, предотвращает развитие патологических процессов в молочных железах и снижает сопутствующую предменструальному синдрому раздражительность и тревожность, другими словами, возвращает женщине психологический комфорт и нормальное самочувствие. Мастодинон в отличие от многочисленных БАДов, является лекарственным препаратом. Кроме того, важно, что «Мастодинон» не содержит синтетических гормонов, в его состав входят только натуральные растительные экстракты Витекса священного и других растений. Ведущими специалистами накоплен большой опыт по его применению, который свидетельствует о его хорошей переносимости.Также Мастодинон снимает боль в молочных железах на фоне гормональной контрацепции или в начале проведения заместительной гормональной терапии, повышая, таким образом, адаптацию к основному препарату.
Назначается Мастодинон® по 30 капель в стакан с водой или по 1 таблетке 2 раза в день. Симптомы мастопатии и ПМС исчезают, как правило, ко 2-му месяцу приема препарата.
По окончании 3-х месячного курса приема Мастодинона®, обязательно еще раз покажитесь врачу. Как правило, указанной терапии бывает достаточно, чтобы услышать: «Вы абсолютно здоровы!»
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на женский сайт inmoment.ru обязательна!
Мастопатия относится к очень распространенным заболеваниям, природу ее возникновения определить удается не всегда. Группа риска широка, а формы развития болезни различны.
Лечить недомогание нужно комплексно, используя не только прописанные врачом медикаменты, но и испытанные народные средства. В схему лечения в домашних условиях входит соблюдение режима дня и сбалансированная диета, способная значительно улучшить состояние пациентки.
Многих интересует вопрос: «Как лечить мастопатию в домашних условиях, чем и какими средствами?» Об этом мы и поговорим в дальнейшем.
В домашних условиях лечить мастопатию можно только если форма болезни легкая. Проще всего справится с фиброзной мастопатией, характерной неравномерным разрастанием железистой ткани, образованием узлов и уплотнений различной величины.
Настои, чаи, компрессы помогают снять болевые ощущения и тяжесть, улучшить общее состояние организма, активизировав его защитные силы.
В процессе лечения убирается состояние депрессии, тревожности, что благоприятно влияет на гормональный фон.
Сложнее бороться с кистозной или фиброзно-кистозной формами, при которых в молочной железе образуются полости с жидкостью.
Домашние средства помогут убрать боль и тяжесть, слегка скорректировать гормональный фон.
Однако затягивать лечение, не приносящее положительных результатов, не стоит. Необходимо посоветоваться с маммологом и внимательно следить за состоянием груди.
Как определить мастопатию в домашних условиях? Может наблюдаться увеличение кист и фибром, появление обильных выделений или другие тревожные симптомы. Это веская причина подключения более эффективной медикаментозной терапии под плотным контролем специалиста.
Как лечить мастопатию молочной железы домашних условия? Читайте об этом ниже.
В домашних условиях можно с успехом совмещать медикаментозное лечение и средства народной медицины. Все медицинские препараты должны применяться под контролем лечащего врача.
Он составляет оптимальную схему, а при необходимости корректирует ее. Основа медикаментозного лечения – гормональные препараты .
Таблетки можно принимать самостоятельно, инъекции лучше делать в условиях медицинского учреждения.
Основная задача лечения – скорректировать гормональный фон, убрав основную причину мастопатии.
Как вылечить мастопатию в домашних условиях? Хороший лечебный эффект оказывают препараты на основе прогестерона, в период заболевания количество этого гормона в организме сокращается.
Врач может назначить противозачаточные средства в виде инъекций или вживляемых под кожу капсул, оказывающих пролонгированное действие. В зависимости от состояния пациентки назначаются и гормональные препараты в таблетках.
Хороший эффект демонстрируют Норплант, Золадекс, Бусерелин, Достинекс, Парлодел. Последние 2 препарата назначаются при нехватке пролактина. Часто пациенткам предлагаются препараты последнего поколения на основе натурального прогестерона.
К ним относится Утрожестан и Дюфастон. Возможна смешанная терапия, когда в схему включается сразу 2 или 3 препарата. Выбор и курс зависит от типа мастопатии, возраста и состояния больной, обычно лечение длится от 3 до 6 месяцев.
Для лечения в домашних условиях фиброзно-кистозной мастопатии могут быть назначены инъекции тестостерона или стероидов. Они необходимы, когда количество эстрогенов существенно превышает норму, что провоцирует образование новых опухолей .
Такое лечение показано пациенткам старше 40 лет, особенно хорошие результаты оно дает в период предменопаузы. Инъекции дополняются кремами, мазями и свечами на основе прогестерона, значительно облегчающими состояние женщины.
В аптеке можно приобрести целебные настойки на спирту, которые используют для компрессов или принимают внутрь.
Хорошее общеукрепляющее и противовоспалительное действие оказывает настойка прополиса .
Разбавьте ее водой и принимайте по 1 ч. ложке перед едой 2 раза в день. Можно сделать крем в домашних условиях от мастопатии на основе прополиса и с помощью него делать легкий массаж молочных желез.
Как избавиться от мастопатии в домашних условиях?
Из средств народной медицины особенно популярны настои, отвары, чаи, компрессы и лечебные бальзамы.
Применяют для лечения мастопатии следующие домашние средства. продукты пчеловодства, разнообразные лекарственные травы. Среди самых популярных растений красная щетка, лопух, подорожник, шалфей, тысячелистник, чистотел.
Как снять боль при мастопатии в домашних условиях? Попробуйте охлаждающие и успокаивающие компрессы из листьев белокочанной капусты, лопуха или подорожника. Свежие листья слегка мнут, чтобы они дали сок, а затем прикладывают к груди и оставляют на ночь. Молочную железу можно смазать медом, эту усилит лечебный эффект.
Компрессы помогают убрать боль и тяжесть, отеки уменьшаются, общее состояние стабилизируется. Курс длятся 7-10 дней, до полного исчезновения неприятных симптомов.
Отличное противовоспалительное и рассасывающее действие оказывает травяной настой. Смешайте сушеную крапиву, листья подорожника, шалфей и полынь в равных частях. Столовую ложку смеси залейте стаканом кипятка, накройте крышкой и настаивайте около получаса.
Процедите настой и пейте в 3 приема перед едой. Курс рассчитан на 14 дней, затем можно сделать перерыв.
Особенности домашнего лечения вы можете узнать тут .
Специально для вас мы собрали лучшие народные рецепты:
Есть и другие способы применения народных средств, подробнее тут .
Для стабилизации состояния при любой форме и стадии мастопатии необходимо внести коррективы в образ жизни.
Обязателен отказ от курения и алкоголя.
Маммологи категорически против любых доз спиртного, при опухолях, связанных с гормональным дисбалансом.
Крепкий алкоголь, пиво и даже легкое сухое вино только усугубит болезнь, усиливая боли и провоцируя образование новых узлов и кист.
Обязательное условие – правильный режим дня. Необходимо больше двигаться и бывать на свежем воздухе, очень важен полноценный непрерывный ночной сон. Недосып провоцирует усугубление гормонального дисбаланса, к недомоганию прибавляется ощущение апатии, вялости, иногда приводящее к депрессии.
Женщинам с лишним весом нужно похудеть. Жировая ткань способствует мощному выбросу эстрогенов, усиливая дисбаланс и ухудшая самочувствие пациентки. Рекомендуется ограничить дневной рацион 1700-2000 килокалориями, существенно снизив дозу жиров.
Питайтесь часто, но небольшими порциями, основной прием пищи перенесите на первую половину дня.
Исключите из меню жирное мясо, всевозможный фастфуд, сладости, пакетированные соки и газированные напитки. Цельные молочные продукты лучше заменить обезжиренными, особенно полезны натуральные йогурты без добавок, творог, кефир.
Маммологи рекомендуют ограничить количество мяса, даже постного, лучше заменить его рыбой и бобовыми, которые станут незаменимым источников белка. Включите в меню соевые продукты, чечевицу, фасоль.
Обогатите рацион овощами: корнеплодами, листовой зеленью, томатами, огурцами, кабачками, капустой.
Овощи богаты клетчаткой и витаминами, они легко усваиваются и облегчают пищеварение.
Не мене полезны фрукты и ягоды, содержащие большое количество витамина С: цитрусовые, яблоки, абрикосы, вишня, облепиха, черная смородина, шиповник
Важно следить за питьевым режимом. Избыток жидкости усугубит неприятные симптомы, усиливая отеки и ощущение тяжести.
Ограничьте дневную дозу 2 литрами жидкости, отдавая предпочтение чистой негазированной воде, травяным чаям, домашним морсам и компотам с минимальным содержанием сахара. В меню стоит включить свежевыжатые овощные соки, которые не только питают организм витаминами, но и позволяют скорректировать гормональный фон.
Пейте соки из свеклы, моркови, капусты, сельдерея, смешивая их с апельсиновыми или яблочными фрешами. Стоит отказаться от напитков, содержащих кофеин, они могут повлиять на количество эстрогена. В стоп-лист попадают растворимый и натуральный кофе, какао, черный чай, кола.
Узнайте у нас на сайте больше о способах борьбы с мастопатией :
А также узнайте в статье излечима ли мастопатия и может ли она пройти сама.
Если вы заметили, что в домашних условиях лечение мастопатии не дает нужного результата, боли усиливаются, а кисты и фибромы увеличиваются в размерах, врач может посоветовать оперативное вмешательство.
Существует два варианта иссечения доброкачественных новообразований.
Фибромы и кисты могут убрать локально, такой способ чаще применяют при крупных одиночных образованиях.
Если уплотнений и полостей много, возможно удаление части молочной железы.
Операции делаются строго по медицинским показаниям, обязателен общий наркоз и восстановительное лечение в послеоперационный период.
Лечение мастопатии – долгий процесс. Не исключено, что придется опробовать различные лекарственные формы, подключить проверенные народные рецепты и другие методы. Стоит помнить, что без отказа от вредных привычек и переедания рассчитывать на успех не приходится.
Важно не только снять боль, но и избавиться от уплотнений в молочной железе, исключив угрозу появления злокачественных опухолей.
Вы сможете найти дополнительную информацию по данной теме в разделе Лечение .
Нередко подозрения о беременности начинают закрадываться в голову женщины в самый неподходящий момент – рано утром в выходной, когда аптеки еще закрыты, а поликлиники не работают. Как определить беременность без теста и диагностического обследования у врача, но при этом максимально достоверно? В таких случаях можно прибегнуть к популярным в народе методам.
Этот метод легко выполнить в домашних условиях, поскольку обычный медицинский термометр есть в каждом доме. Единственный нюанс метода — он требует скрупулезного ежедневного слежения за состоянием организма.
Базальной называют внутреннюю температуру тела, т.е. измеренную не на поверхности кожи (в подмышке), а внутри организма (в прямой кишке, во влагалище, в полости рта). Для правильной ее интерпретации необходимо проводить ежедневные утренние замеры с помощью градусника, начиная с первого дня менструального цикла, с занесением значений в блокнот.
По расхождению температурных колебаний можно сделать различные предположения о гормональном состоянии женщины. Обычно, в середине цикла при овуляции наблюдается повышение базальной температуры выше 37°C. Затем если не произошло оплодотворение яйцеклетки, концентрация гормонов для сохранения возможной беременности падает, температура тела снижается. Но при успешном зачатии включаются в работу гормоны, сохраняющие беременность, и именно их значительное содержание в организме оставляет базальную температуру на высоком уровне.
Таким образом, если к предполагаемому началу следующих месячных женщина увидит, что на графике ее базальной температуры нет обычного снижения, можно с высокой долей вероятности заподозрить беременность.
Самостоятельная диагностика предполагаемой беременности по температуре наиболее достоверный метод, поскольку основывается на физиологическом подъеме температуры тела, который наблюдается почти у всех беременных. Но нужно учесть тот факт, что базальный уровень температуры может изменяться и у небеременных в случае приема спиртных напитков накануне измерения, стресса, полового акта, нарушенного гормонального фона.
Оценив кислотность мочи в домашних условиях с помощью соды, можно также косвенно проверить беременность. Для этого в собранную предварительно в чистый стаканчик утреннюю мочу нужно добавить чайную ложку пищевой соды и пронаблюдать за химической реакцией. Если сода будет шипеть при растворении, то по народным наблюдениям беременности нет. При тихом опускании соды на дно в виде осадка беременность высоко вероятна.
Принцип метода основан на химических свойствах мочи и соды – при повышенной кислотности сода будет вступать в реакцию («шипеть»), при высокой щелочности сода выпадет в осадок. Считается, что моча у беременных обладает более щелочной pH, отсюда и спокойное поведение соды.
Но на практике нужно учитывать, что высокий уровень pH может быть не только у беременных, но и у вегетарианцев при преобладании в еде овощей, при инфекции мочевыводящих путей и почечной недостаточности, при продолжительном поносе и рвоте.
Существует две модификации этого теста:
- в первом случае необходимо аккуратно капнуть йодом на лист бумаги, смоченной предварительно в утренней порции мочи. При изменении обычной коричневой окраски йода на синюю или фиолетовую можно подозревать наличие беременности;
- при втором способе проведения йодной диагностики на беременность нужно собрать утреннюю мочу в широкую посудину, затем капнуть туда немного йода. Интерпретация следующая – когда капля расплылась и растворилась полностью, надежды на беременность нет; а если капля задержалась на поверхности жидкости в виде коричневого пятна, то вполне вероятно организм готовится к будущему материнству.
Этот метод, как и диагностика с содой, не имеет под собой реально подтвержденного медицинскими исследованиями научного обоснования. Однако, уже не одно поколение беременных прибегает к подобной домашней диагностике, и многие отмечают совпадение результатов с аптечными тестами на беременность.
Многим женщинам определить беременность без теста помогает тщательное изучение изменений в собственном организме. Уже на ранних сроках проявляется обусловленная действием гормонов беременности физиологическая функциональная перестройка, которая характеризуется следующими симптомами:
Даже если вам самостоятельно удалось определить беременность народными способами, обязательно посетите гинеколога для более точной диагностики! Ведь очень важно еще на ранней стадии определить правильность прикрепления плода в матке (для исключения внематочной беременности) и соответствие развития эмбриона сроку (для наиболее раннего выявления возможных генетических проблем).
Мастопатия — диагноз, который встречается у большинства женщин. Болезнь заключается в разрастании эпителиальных и соединительных тканей молочной железы женщин и в дальнейшем возникновении доброкачественных образований. Развивается заболевание на фоне гормональных сбоев и если отсутствует адекватное лечение, может перерасти в более коварное заболевание — рак.
Но даже те, у кого так ярко выражены признаки мастопатии, не спешат идти к врачу, списывая свое состояние на банальные циклические изменения. Причиной этого является незнание того, в чем заключаются симптомы мастопатии.
Любая из женщин хоть раз испытывала небольшую болезненность в области молочной железы перед менструацией. Боль в груди независимо от ее характера и частоты возникновения является первым настораживающим фактором. Она бывает как ноющей и тянущей, так и острой, отдающей в руку или плечо. Болевые ощущения могут прекращаться сразу после месячных, а могут и продолжаться из месяца в месяц. Вызваны эти симптомы тем, что разрастающаяся соединительная ткань сдавливает нервные окончания в молочной железе.
Хотя подобные ощущения считаются первичными симптомами, все же около 10% женщин, страдающих мастопатией, боли не испытывают. Это зависит от общей чувствительности организма к болевым ощущениям.
Набухание и отечность желез — еще один признак мастопатии. В результате нарушения циркуляции крови происходит застой жидкости в капиллярах молочной железы. Грудь может увеличиться на 15% от своего размера. Все эти симптомы сопровождаются болезненностью в железе, а иногда головной болью и повышенной раздражительностью.
У 10% женщин увеличиваются подмышечные лимфоузлы, а их прощупывание сопровождается неприятными ощущениями. Также может может наблюдаться втягивание соска.
При фиброзно-кистозной мастопатии в железе можно прощупать уплотненные участки с нечеткими границами. С развитием диффузной формы можно заметить зернистость или дольчатость железистой ткани. На этом этапе лучше начать лечение.
Узловая мастопатия, признаки которой выражены более ярко, сопровождается наличием небольших узелков внутри молочной железы. Подобные образования могут быть разного размера, достигая размера грецкого ореха, легко определяются при пальпации и очень схожи с раком. Причем в лежачем положении эти узелки невозможно прощупать, а лимфоузлы не увеличиваются. На начальных этапах у женщин данные симптомы то появляются, то исчезают, а уплотнения локализуются в основном в верхнем отделе молочной железы. Часто для устранения данной формы необходимо хирургическое лечение.
Выделения серозной жидкости из сосков, схожие по консистенции с молозивом, также свидетельствуют о мастопатии молочной железы. В более запущенных стадиях выделения становятся обильнее и возникают без сдавливания соска и ореолы. Подобные выделения легко отличить от лактационных по цвету — он может быть коричневым, зеленоватым, прозрачным, белесым и даже с прожилками крови. В любом случае необходимо посетить маммолога, который назначит соответствующее лечение.
С течением времени данные признаки у женщин не исчезают, а лишь усиливаются. Боль нарастает, к груди становится невозможно прикоснуться. Теперь боль уже не связана с наступлением менструального цикла, а является постоянной. Позднее боль охватывает подмышечные впадины, иногда доходит до того, что из-за сильной боли пациентка не может поднять вверх руки. На ранних стадиях эти симптомы сопровождаются повышенной раздражительностью, депрессивным состоянием, тревогой. Если не начать лечение на этом этапе, болезнь перейдет в хроническую, а то и в злокачественную форму.
У женщин при климаксе симптомы мастопатии выражены несколько по-другому. Может наблюдаться огрубение кожи вокруг сосков, также могут периодически появляться небольшие узелки в железе.
Что касается методов устранения заболеваний, то чаще всего применяется консервативное лечение, которое заключается в приеме препаратов для гормональной коррекции, а также общеукрепляющих и седативных препаратов. Часто все эти меры могут лишь уменьшить признаки мастопатии — боль, размеры образований, но не способны избавить от болезни. И даже хирургическое лечение не эффективно при диффузорной форме болезни.
Рассмотрев признаки мастопатии, скажем, что с большей вероятностью болезнь может проявиться у женщин, которые:
Мы не утверждаем, что самостоятельная диагностика позволит в точности выявить все признаки мастопатии и их локализацию. Но, заметив у себя вышеперечисленные признаки, вы сможете более детально обследовать собственную грудь, а затем решить, нужно ли начинать лечение или нет.
Для проведения самостоятельного обследования молочной железы необходимо сперва осмотреть грудь перед зеркалом. Так легче выявить любую асимметрию грудей, изменение оттенка соска и внешнего вида самих желез. Большинство женщин проводит такую диагностику на 6-12 день цикла.
Самостоятельное обследование на наличие уплотнений лучше всего проводить в душе. Для этого четырьмя пальцами (точнее, их подушечками) необходимо прощупать всю железу круговыми движениями от краев к соску. Рука при этом должна быть намылена, так легче заметить любые признаки мастопатии или изменения тканей. Обследуя правую грудь, заведите правую руку за голову, то же самое касается и левой груди. Таким же образом осматриваем подмышечные впадины на наличие уплотненных и болезненных лимфатических узлов.
К самообследованию молочной железы можно отнести и регулярный осмотр бюстгальтера. На поверхности ткани в районе соска не должно быть никаких пятнышек, в противном случае это говорит о наличии выделений из соска.
Как видим, первые симптомы мастопатии не сложно определить и самостоятельно. Но не стоит преждевременно ставить себе диагноз «рак», едва прощупав какой либо узелок. В большинстве случаев мастопатию молочной железы можно вылечить и методами консервативной терапии, главное вовремя провести диагностику и начать лечение.
Как я избавилась от мастопатии? Просто каждый день носила… Читать далее
Мастопатия (фиброзно-кистозная болезнь или фиброаденоматоз) представляет собой доброкачественное заболевание молочных желез, выражающееся в патологическом разрастании их соединительной и железистой тканей и сопровождающееся формированием уплотнений и кист. С данным заболеванием сталкивается около шестидесяти-восьмидесяти процентов женщин репродуктивного возраста от 18 до 45 лет.
Возраст 30-45 лет является пиком заболеваемости мастопатией. Гормональный дисбаланс является наиболее частой причиной мастопатии. Гормоны эстроген и прогестерон, которые ежемесячно осуществляют регуляцию двухфазного менструального цикла у женщин, оказывают прямое воздействие на ткани молочных желез. Под влиянием эстрогенов, образующихся в первую фазу менструального цикла, в норме осуществляется процесс разрастания тканей в молочных железах. Прогестерон, образующийся во вторую фазу менструального цикла, тормозит влияние эстрогенов, ограничивая при этом процессы роста. Различные факторы, носящие неблагоприятный характер, приводят к тому, что в организме возникает нехватка прогестерона и избыток эстрогенов, что содействует повышенному разрастанию тканей молочных желез и развитию мастопатии.
В редких случаях мастопатия может возникнуть из-за чрезмерной выработки гормона пролактина гипофизом. Пролактин в норме может вырабатываться в больших количествах лишь в двух случаях – в период беременности и кормления грудью. Однако пролактин может вырабатываться с избытком и даже в тех случаях, когда женщина не беременна, что не нормально, результатом чего и становится развитие мастопатии.
Другими причинами развития мастопатии, кроме гормональных нарушений, могут служить:
Различают узловую и диффузную мастопатии. Узловая мастопатия (наличие узла в железе) может быть в виде фиброаденомы (доброкачественная опухоль) или кисты (жидкостное образование). Диффузная мастопатия характеризуется наличием множества узлов в молочной железе.
В зависимости от структуры узлов диффузную мастопатию разделяют на:
Симптомы мастопатии.
Симптомы мастопатии находятся в прямой зависимости от вида мастопатии, психологического характера женщины и сопровождающих мастопатию заболеваний. Но наиболее частым симптомом мастопатии являются тупые ноющие боли в молочной железе (особенно при диффузной форме мастопатии) перед менструацией (“масталгия” или “мастодиния”), нагрубание и увеличение объема груди, что объясняется отечностью соединительной ткани молочной железы. Эти симптомы присутствуют у большинства женщин, страдающих данным заболеванием (90%).
Другим нередко встречающимся симптомом мастопатии являются выделения из сосков, которые могут быть белого, прозрачного или даже зеленоватого цвета. Исключением являются кровяные выделения, при появлении которых следует немедленно обратиться к врачу.
Самообследование в домашних условиях (посредством пальпации) позволяет выявить небольшие узелковые уплотнения в груди в случае с диффузной мастопатией. При узловой форме можно нащупать единичное образование в груди. При мастопатии могут увеличиваться и лимфоузлы (10% случаев) в подмышечной области, что не составит особого труда выявить это самостоятельно при обследовании.
Следует различать мастопатию и признаки предменструального синдрома (ПМС). Нередко многие женщины подобные симптомы воспринимают как некую «природную» особенность, что не так. Поэтому при появлении вышеописанных симптомов следует немедленно обратиться за консультацией к маммологу.
Диагностика мастопатии.
На приеме врач-маммолог для диагностики мастопатии осуществляет поверхностное и глубокое ощупывание молочных желез в положениях стоя и лежа. Также тщательным образом осматривает соски на наличие каких-либо патологических выделений из них. Помимо осмотра груди, врач ощупывает лимфоузлы в подмышечной, в под- и надключичных областях. Кроме того, проводится тщательный осмотр щитовидной железы в целях исключения нарушения ее работы.
Для диагностики мастопатии также применяются:
При выявлении фиброаденомы показана консультация онколога-маммолога.
Лечение мастопатии.
Лечение мастопатии напрямую связано с видом мастопатии и причины ее вызвавшей, поэтому оно подбирается в каждом конкретном случае индивидуально. Лечение мастопатии может осуществляться посредством консервативного и хирургического вмешательства. Консервативное лечение может применяться при диффузных формах мастопатии, выражающееся в применении гормональных и негормональных препаратов.
Медикаментозное лечение мастопатии.
В целях регулирования циклических изменений в системе гипоталамус-гипофиз-яичники назначается гормональное лечение, которое, воздействуя на ткани молочной железы, нормализует гормональный фон. Как правило, назначают:
У женщин после сорока лет наличие сопутствующих заболеваний вызывает противопоказания к гормонотерапии. Любое гормональное лечение независимо от возраста должно осуществляться после определения гормонального статуса.
Лечение мастопатии с помощью негормональных препаратов сочетают с гормонотерапией или осуществляют отдельно. Препараты данной группы быстро локализуют симптомы мастопатии при легких формах заболевания, а при соблюдении женщиной здорового образа жизни способствует полному излечению данного заболевания. Негормональное лечение мастопатии осуществляется с помощью нестероидных противовоспалительных препаратов (например, Диклофенак), фитопрепаратов и витаминов.
Наибольшей популярностью среди фитопрепаратов пользуется Мастодинон, благодаря которому снижается уровень пролактина в крови, что содействует устранению аномальных процессов в молочной железе. Помимо этого, действие данного препарата осуществляет регулирование менструального цикла и довольно быстро устраняет симптомы заболевания. Данный препарат рекомендуется для длительного применения до полного выздоровления (до трех месяцев без перерыва), поскольку с его переносимостью не возникаем каких-либо сложностей.
Если причиной мастопатии стали разного рода психологические проблемы, то в качестве лечения назначаются успокаивающие средства (настойки пустырника, валерианы и т.п). В качестве витаминотерапии рекомендуется длительное применение витаминов группы A, B, C и E, а также препараты, содержащие йод (Йодомарин, Йод-актив).
Оперативное лечение мастопатии.
Хирургическое лечение показано в случае наличия узловой мастопатии, большей частью при фиброаденомах (более 2 см), и в редких случаях при образовании кисты. В случаях небольшого размера фиброаденомы показано постоянное наблюдение у маммолога.
Существует два вида оперативного лечения при мастопатии — когда одновременно с молочной железой удаляют опухоль (секторальная резекция) и когда происходит удаление только опухоли или кисты (энуклеация или вылущивание).
Показания к оперативному лечению мастопатии:
Тот или иной вид оперативного вмешательства при лечении узловой мастопатии осуществляется под общей или местной анестезией и длится в среднем около 30-40 минут. Как правило, после такой операции домой можно возвращаться уже на следующий день после операции или даже в день операции. Швы снимаются на 7-10 сутки после операции.
Быстрота выздоровления находится в прямой зависимости от образа жизни в данный период времени. Поэтому следует в период выздоровления отказаться от употребления кофе, чая, какао и шоколада, поскольку в их составе присутствуют метилксаптины, которые могут ускорять развитие диффузной мастопатии и существенно усиливать болевые ощущения. Также необходимо больше двигаться, отказаться от сигарет и спиртного, избегать стрессов, высыпаться (8 часов). Кроме того, следует в свой рацион добавить рыбу, отварное мясо и растительные продукты.
Большое значение имеет правильный выбор бюстгальтера, который должен безупречно подходить по размеру и форме, поскольку иначе это может привести к постоянной деформации груди, либо к перегрузке связочного аппарата.
При мастопатии любой формы необходимо отказаться от любых видов тепловых процедур (баня, сауна, солярий и т.д.).
Лечение мастопатии народными средствами.
Для локализации болевого симптома при диффузной мастопатии можно использовать красную свеклу, свежую тыкву или ржаной хлеб. Свеклу натирают на мелкой терке, перекладывают на марлю и прикладывают к больной груди на 30 минут. Вместо свеклы можно применять тыкву.
Ржаной хлеб оборачивают мокрой марлей и кладут в духовку. Подогретый компресс прикладывают к больному месту до полного остывания. Данные средства народной медицины можно использовать несколько раз в день. Но лечебный эффект от такого рода процедур носит временный характер. Поэтому данные средства можно применять в качестве поддерживающего лечения наряду с основным.
Возможные осложнения мастопатии:
Профилактика мастопатии.
В целях профилактики мастопатии необходимо раз в месяц самостоятельно обследовать грудь путем пальпации молочных желез (ощупывания). Делать это следует на 5-7 день менструального цикла в положении лежа и стоя. Ощупывание груди необходимо начинать с подмышечной области по направлению к соску. Затем необходимо мягкими движениями ощупывать грудь вертикально сверху вниз. В случае обнаружения каких-либо уплотнений необходимо срочно обратиться к врачу. Своевременное лечение предотвратит прогрессирование мастопатии и развитие онкологии.
источник