Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Молочная железа представляет собой отличительную особенность целого зоологического класса – класса млекопитающих.
От рождения ребенка до поздних лет жизни молочная железа многократно меняет свой облик – начавшись с маленького бутона, она проходит свой волнующий расцвет и в увядающем спокойствии завершает свой век.
Молочные железы начинают формироваться на 6-ой неделе внутриутробной жизни. С момента рождения и до полового созревания в молочных железах удлиняются протоки, увеличиваются соски. В периоде полового созревания происходит быстрое удлинение и разветвление протоков, образование железистых долек, изменение морфологической структуры молочной железы. Соединительная ткань образует 2 зоны: межклеточная и междолевая (поддерживающая доли), подвергающаяся гормональным воздействиям. После полного полового созревания до второго триместра первой беременности молочная железа прекращает свое развитие. Таким образом, от периода полового созревания и до конца первой беременности эпителий молочных желез является незрелым, он не способен отвечать на собственный циркулирующий прогестерон и это становится фактором риска в развитии рака молочной железы.
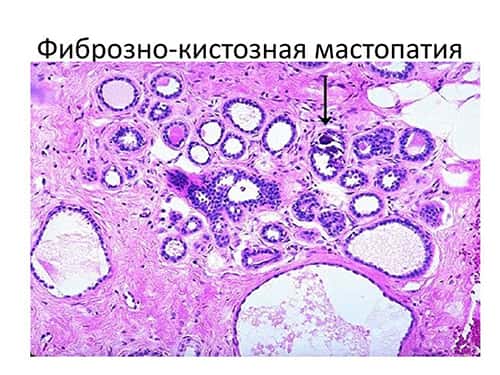
Молочная железа чрезвычайно зависима от циклических физиологических процессов организма. Практически, молочная железа никогда не находится в состоянии покоя, независимо от возраста женщины. Постоянная изменчивость структуры молочной железы, чувствительность к половым гормонам, гормонам щитовидной железы, зависимость от сексуального комфорта и состояния эмоционального статуса женщины, приводят к частому возникновению в этой железе диспластических процессов, которые чаще всего объединяются термином мастопатия или фиброзно-кистозная болезнь.
Мастопатия или фиброзно-кистозная болезнь – это обобщающее название доброкачественных изменений молочных желез, сильно отличающихся между собой по анатомическим признакам, клиническим проявлениям и той опасности малигнизации, которая вынуждает рассматривать мастопатию, как предраковое заболевание.
Причин возникновения данных изменений огромное количество. Основными из них являются:
- Стрессовые ситуации, которые присутствуют в жизни каждой женщины (неудовлетворенность семейным положением, а также своим положением в обществе, бытовые конфликты, конфликтные ситуации на работе) поскольку любой стресс сопровождается различными функциональными нарушениями нейроэндокринной системы.
- Факторы сексуального характера.
- Факторы репродуктивного характера (количество беременностей, родов, абортов, возраст при беременности и родах, длительность лактации, время появления 1-ой менструации и наступления менопаузы и др.).
- Гинекологические заболевания и, в первую очередь, воспалительные процессы в малом тазу.
- Эндокринные нарушения (дисфункция щитовидной железы, метаболический синдром, синдром поликистозных яичников, сахарный диабет 1-го и 20го типов и др.).
- Патологические процессы в печени и желчных путях.
- Наследственная (генетическая) предрасположенность.
Как правило, для возникновения мастопатии необходимо наличие 2-3 факторов.
Для мастопатии наиболее характерными жалобами являются:
- болезненность молочных желез,
- ощущение увеличения их объема,
- нагрубание и отек желез,
- наличие выделений из сосков молочных желез прозрачной или похожей на молозиво жидкости.
Боли могут иррадиировать в подмышечные области, плечо и лопатку. Наиболее частым является сочетание симптомов мастопатии и предменструального синдрома. Основными жалобами при этих состояниях являются: головная боль (нередко по типу мигрени), отеки лица и конечностей, тошнота, реже рвота, нарушение функции кишечника, метеоризм. При нейропсихической форме предменструального синдрома возможно присоединение таких жалоб, как раздражительность, депрессия, слабость, плаксивость и агрессивность. Сложности в определении причины болевого синдрома связаны с тем, что боли могут возникать не только при патологии молочной железы, но и при шейно-грудном остеохондрозе, радикулоневрите, межреберной невралгии и устраняются соответствующей терапией.
Если у вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи: +7 (495) 777-48-49
Чаще всего мастопатия носит диффузный характер и проявляется:
- преобладанием железистого компонента (отек, разрастание железистой ткани) — самая благоприятная форма;
- преобладанием фиброзного компонента (отечность, увеличение междольковых соединительнотканных перегородок, давление их на окружающую ткань, сужение просвета протоков, вплоть до полного их заращения;
- преобладанием кистозного компонента (наличие одной или нескольких эластичных полостей, заполненных жидким содержимым, четко отграниченных от окружающих тканей железы);
- смешанной формой (увеличение числа железистых долек, разрастание соединительнотканных междолевых перегородок).
Менее благоприятной формой мастопатии является узловая. При этой форме, как правило, на фоне изменений, описанных выше, имеется наличие одного или нескольких узлов, чаще всего представляющих собой аденому или фиброаденому.
Фиброаденома — довольно частая доброкачественная опухоль молочных желез. Встречается в любом возрасте, но чаще в 20-40 лет. В некоторых случаях, особенно у подростков, фиброаденомы могут быстро расти и достигать значительных размеров (до 10-15 см). По данным разных авторов перерождение доброкачественной фиброаденомы в злокачественную опухоль молочной железы происходит в 1,5-2%.
Также узловая форма может быть представлена атипической гиперплазией ( разрастанием железистой ткани). Процент перерождения данного узлового образования увеличивается до 20%.
Также стоит напомнить о совершенно особенном проявлении мастопатии — кровянистые выделения из соска молочной железы. Как правило, причиной таких выделений является внутрипротоковое образование (папиллома), которая может изъязвляться и кровоточить. Такие симптомы должны стать серьезным поводом для беспокойства женщины и скорого обращения за медпомощью.
Необходимые методы обследования, которые должна получить женщина, обратившись к врачу-маммологу:
- осмотр и ручное исследование молочных желез, исследование подмышечных, подключичных, шейных лимфоузлов;
- УЗИ молочных желез и лимфоузлов;
- рентгеновская маммография (всем женщинам после 40 лет);
- анализы крови (общий анализ, биохимическое исследование, гормональный статус, онкомаркеры);
- при выявлении кист, их пункция с цитологическим исследованием содержимого;
- при выявлении узлового образования, проведение забора, посредством иглы и шприца, клеток из образования для проведения цитологического исследования.
Схема лечения мастопатии должна подбираться индивидуально, для каждой женщины. При назначении схемы должны учитываться причины развития мастопатии, данные обследований, изменения в анализах крови. При необходимости женщина должна получить консультацию таких специалистов, как невролог, гинеколог, эндокринолог, терапевт. Также по решению доктора, при выявлении узлового образования, может быть выполнено оперативное лечение в условиях онкологического отделения с гистологическим исследованием удаленного участка молочной железы.
В жизни практически каждая женщина хотя бы раз ощущала боли, дискомфорт в молочных железах или же самостоятельно обнаруживала уплотнение в молочной железе. В такой ситуации каждая женщина ведет себя по-разному. Одна идет к маммологу или онкологу, объясняет беспокоящие ее ощущения, проходит обследование и, в дальнейшем, либо получает курс лечения, либо просто получает рекомендации по самообследованию и частоте посещения маммолога. Другая же терпит боли, терзается сомнениями и каждый раз, услышав от подруг или знакомых о раковой опухоли, думает — «ведь у меня тоже не все в порядке», но в силу собственного страха услышать грозный диагноз или просто от вечного «не до себя» продолжает оттягивать визит к доктору.
Узнать подробности и записаться на консультацию специалиста вы можете по телефону +7 (495) 777-48-49
источник
Мастопатия — это доброкачественное заболевание молочной железы, характеризующееся патологическим разрастанием ее тканей, болью, а иногда и патологической секреции.
С греческого языка мастопатия означает болезнь груди. А термин фиброзно-кистозное заболевание означает поражение молочных желез, которое характеризуется разрастанием патологической ткани, что сопровождается болью.
Фиброзно-кистозная мастопатия молочных желез
По статистике данным заболеванием страдают женщины в возрасте от 30 до 55 лет, в соотношении 55-85%.
Главную роль в развитии мастопатии играет дефицит гормона прогестерона и повышение уровня такого гормона как эстрогена. Именно это приводит к повышенному развитию эпителия альвеол, ткани, протоков. Также не маловажную роль играет пролактин, который отвечает за рост и правильное развитие молочных желез.
Различают 2 вида мастопатии.
Диффузная — разрастание соединительной ткани, где образуются небольшие узелки. Может подразделяться на подгруппы
- кистозная;
- фиброзная;
- желизистая;
- смешанная (фиброзно-кистозная болезнь).
Узловая — продолжение развития диффузной формы, при которой узлы становятся твердыми и увеличиваются в размерах до 3-6 см.
Данный вид заболевания характеризуется разрастанием точечных кист, в которых содержится жидкость. Данное заболевание в основном диагностируется у женщин в возрасте 25-45 лет в соотношении 35-65% . У женщин в менопаузе количество случаев варьируется в районе 22% .
Главным показателем данного заболевания является гормон эстроген. При его низком количестве или отсутствии развивается диффузная фиброзно-кистозная мастопатия.
Различают 2 вида данной мастопатии: пролиферативная, непролиферативная.
Причинами возникновения служат:
- резкий гормональный сбой;
- наследственность;
- климакс;
- травмы молочных желез;
- сбой работы щитовидной железы;
- неправильное применение гормональных контрацептивов.
Одна из форм заболевания мастопатии. Как показывает практика, каждая третья женщина сталкивается с данным видом заболевания. Причинами возникновения являются:
- гормональный сбой;
- наследственный фактор;
- нарушение обменного процесса;
- не постоянная половая жизнь;
- нарушение со стороны работы репродуктивной системы;
- заболевания эндокринной системы;
- заболевания мочеполовой системы;
- частое стрессовое состояние;
- влияние внешних факторов;
- алкоголь, наркомания, курение;
- неправильное питание;
- травмы молочной железы;
- аборты более 2-х раз;
- гепатит.
Заболевание характеризуется наличием в молочных железах разных структур, многочисленных узелков. Таким образом, при клиническом исследовании можно одновременно увидеть кистоз, фиброз и аденоз. Данный вид характеризуется как доброкачественная опухоль, которую полностью удаляют во время операции. Этот вид мастопатии хорошо виден на снимках маммографии. Причинами служат следующие факторы:
- травмы молочных желез;
- гормональный сбой в организме;
- заболевание органов малого таза;
- наследственность.
При этой патологии, в основном, преобладает железистый компонент. Заболевание распространяется с двух сторон. Является следствием осложнения мастопатии, которая не отреагировала на медикаменты. Как показывает практика, часто данное заболевание фиксируется у женщин в возрасте до 40 лет. Также эту форму мастопатии можно часто встретить во время беременности (III триместр). Одной из главных причин является большой недостаток гормона прогестерона, или наоборот, большие показатели гормона эстрогена.
Главной причиной считается гормональный сбой. Также выделяют и другие факторы, способствующие развитию заболевания:
- ранняя менструация (до 12 лет), что приводит к раннему половому созреванию;
- климакс после 60 лет;
- отсутствие беременности до 40 лет (или вообще беременности не было);
- количество абортов более 3-х раз;
- если женщина не кормила грудью (или мало кормила);
- возраст (более 40 лет);
- частые стрессовые ситуации;
- неправильный обмен веществ (сахарный диабет, ожирение);
- патология печени;
- патология эндокринной системы;
- нарушение репродуктивной системы;
- длительное постоянное использование гормональных средств (более 5 лет).
Фиброзно-кистозная мастопатия распознается при пальпации на плановом профилактическом осмотре. С развитием заболевания мастопатия дает о себе знать. В основном, данная форма мастопатии проявляется:
- болевыми ощущениям;
- заметным уплотнением молочных желез;
- выделением жидкости из сосков;
- на месте уплотнения изменяется цвет кожи (бордовый).
Боль может быть как при прикосновении к грудной железе, так и носить постоянный характер. Может резко наступить и так же резко отпустить. Характер болевого синдрома строго индивидуален и зависит: от организма женщины и работы её эндокринной системы. Боль может быть как сдавливающего характера, так и тянущего, ноющего, тупой, резкой. Часто боль иррадиирует в область подмышек или плечевой сустав. В основном, у всех женщин с данным заболеванием перед началом менструации боль усиливается.
Как показывает практика, 13% женщин с этим диагнозом могут не испытывать болевого синдрома.
Из сосков обычно выделяется молозиво, также выделения могут быть желтоватого или зеленоватого цвета. Жидкость может выделяться как при нажатии, так и самопроизвольно. Выделения могут содержать специфический запах и примесь крови. По объему выделения могут быть как совсем небольшого количества, так и довольно обильные.
Не стоит забывать, что любое выделение из молочных протоков (кроме периода лактации) является патологией, необходимо срочно обратиться к врачу. Особенно это касается выделений которые имеют хоть немного примеси крови.
Если данное заболевание не лечить, то это может обернуться очень неприятными последствиями. Патологические новообразования в таких случаях продолжают расти, что может привести к образованию злокачественной опухоли. Мастопатию нельзя лечить дома самостоятельно, без врачебной помощи.
Для постановки точного диагноза врач проводит комплексное обследование женщины. Первоначально врач подробно собирает анамнез. Потом проводит тщательный осмотр — пальпацию. При этом доктор оценивает:
- симметрию груди;
- наличие отека;
- положение сосков;
- наличие выделений из сосков;
- смотрит лимфатические узлы.
При малейшем подозрении на заболевание врач может назначить:
- маммографию (назначается всем женщинам после 35 лет раз в два года);
- УЗИ молочных желез (лечение назначается только после прохождения УЗИ);
- МРТ;
- пункцию для биопсии;
- биохимический анализ крови;
- анализ крови на гормоны (определение показателей гормонов: эстрогена, прогестерона, пролактина).
Метод эхографии (УЗИ) является одним из самых безопасных, точных и современных методов исследования молочных желез.
Все признаки строго индивидуальны. Зависят от:
- степени развития заболевания,
- возраста женщины,
- общего состояние организма.
На УЗИ изучают непосредственно кистозную стенку в разрезе, что позволяет определить локализацию, размер, наличие бугорка.
Женщинам после 35 лет рекомендую проводить маммографию.
Для лечения мастопатии применяют комплексную терапию. Для этого используют консервативный или хирургический подход. На ранней стадии развития заболевания обычно назначается комплекс лекарственных веществ, которые содержат: гормоны, антибиотики, гомеопатические средства.
Самолечение любой мастопатии является опасным для вашего здоровья.
- Гормональные препараты: Дюфастон, Жанин, Фарестон, Утрожестан.
- Негормональные препараты, к ним относятся: витамины (используют витамины: Е, А. Алфавит), противовоспалительные средства (Прожестожель, Мастодинон), мочегонные средства.
- Седативные средства: Персен, Новопассит, Афобазол, Дюфолак.
- Препараты, содержащие йод: Йодомарин, Кламин.
- Фитопрепараты: Мамоклам, Фитолон, Мастопол, Циклодинон.
- Гепатопротекторы: Карсил, Эссециале.
- Обезболивающие средства.
- Антибиотики.
- Препараты местного действия: гели, мази, суспензии — Лекарь, Прожестожель.
Также в комплекс терапии включается массаж и диета.
Врачи рекомендуют полностью отказаться от:
- кофе, чая;
- соленого;
- алкоголя;
- жаренного;
- маринованных овощей;
- острой пищи;
- газированных напитков.
Женщине рекомендуют использовать больше в пище таких продуктов как:
- капусту и продукты, содержащие клетчатку;
- фрукты;
- ягоды рябины, шиповника;
- малину, вишню.
Массаж направлен на восстановление функции молочной железы, устранения отека, размягчению уплотнения. Также массаж способен предотвратить развитие мастопатии. Массаж отменяют если через несколько сеансов не наблюдается положительного эффекта. Чем еще полезен массаж:
- нормализует работу сальных желез;
- нормализует гормональный баланс;
- дает подтянутый эффект молочных желез;
- улучшает лимфоток и кровоток;
- улучшает выработку коллагена;
- предотвращает переход заболевания в раковую форму.
При хирургическом методе лечения основной задачей стоит удаление пораженного участка. Операция как правило состоит из двух этапов:
- удаление патологической ткани;
- удаление жировой ткани вокруг вены.
В крайне редких случаях может стоять вопрос об удалении части молочной железы.
В настоящее время используют 3 вида операций:
- Энуклеация — щадящий способ удаления. Происходит удаление небольших участков поражения через небольшой надрез.
- Секторальная резекция молочной железы — происходит при больших участках поражения. При этом удаляется как и пораженная ткань, так и молочная железа.
- Лазерная абляция — выжигает патологические клетки, при этом никак не затрагивая здоровую ткань. Проходит в амбулаторных условиях при этом женщине не назначается курс реабилитации.
Все народные средства — это всего лишь дополнение к основному лечению.
Также не стоит забывать, что многие травы противопоказаны и аллергичные. Перед применением стоит обязательно проконсультироваться со специалистом.
Лечение народными средствами не должно превышать курса более 2 недель. Задачи такого лечения — это:
- нормализировать уровень гормонов,
- уменьшить уплотнение,
- уменьшить болезненность
- повысить иммунитет.
Отвар корня бадана и коры дуба. Для приготовления: 30 гр корней (или коры), 200 мл воды. Кипятить пока не испариться ровно половина воды. Использовать как компрессы на пораженный участок кожи.
Так для компрессов используют:
- 30 гр прополиса, 500 мл водки — настаивать 2 недели.
- Кашеобразную смесь из отваренной тыквы и морковки в равных количествах.
- Желтый воск растопить (не кипятить) и вылить в крышки (например, из-под майонеза), дать застыть. Помещают в бюстгальтер по всему периметру груди на ночь.
Настойки из сабельника, конского каштана — снимают воспаление. Их можно готовыми купить в аптеке.
При лечении мастопатии рекомендуют отвар таких трав как: бессмертник, репешок, полынь, красная щетка кошачий коготь. Заваривать по рецепту.
Травяной чай: календула, тысячелистник, листья крапивы. Каждый вид травы 100гр. Для приготовления берете 12 ст ложек смеси трав, 0,5 литра кипятка. Настоять 30 минут. В течение дня пить 1-1,5 литра.
Данная форма мастопатии как показывает практика при беременности довольно часто диагностируется. Как мы говорила ранее , что мастопатия на прямую зависит от уровня гормонов в крови. В начале беременности происходит резкий скачек эстрогенов, что способствует увеличение симптоматики. При развитии беременности гормональный фон восстанавливается, и именно это может способствовать саморассасыванию мелких очагов поражения и улучшению общего состояния.
Наличие мастопатии никак не влияет на плод и на состояние плаценты.
Основой для профилактики во время беременности является правильное питание. Исключение из рациона: жирного, жаренного, острого, газированной воды. Как можно больше употреблять: фрукты, овощи, ягоды.
Какие осложнения могут возникнуть, если запустить:
- рецидив заболевания — происходит в запущенных случаях при отсутствии лечения, при неточной диагностики;
- рак молочной железы — происходит при наличии фиброаденомы или не выявленных кистозных ФКМ.
Положительный прогноз заболевания происходит в следствие:
- своевременного обращения к специалисту;
- выполнения всех назначенных процедур;
- прохождения 1 раз в два года маммографии женщинам за 35 лет;
- прохождения ежегодного профилактического осмотра специалиста.
Если вы планируете забеременеть, то рекомендуется пройти УЗИ молочных желез. Если у вас выявиться фиброзная иди фибро-кистозная мастопатия, то беременность не противопоказана. Но, если же новообразования носят онкологический характер (опухоль), то беременность противопоказана до конца лечения.
Такое заболевание как мастопатия не является прямым противопоказанием для кормления грудью при наличии грудного молока.
При мастопатии загорать не рекомендовано. Так как под действие ультрафиолета, новообразования могут повести себя агрессивно, в следствии чего могут быстро начать размножаться.
Да, диету соблюдать необходимо. Так как соблюдение диеты помогает как нормализовать гормональный фон, так и предотвратить осложнения.
- Профилактический осмотр у врача 1 раз в год.
- Женщинам за 35 лет необходимо проходить маммографию 1 раз в два года.
- Беременеть в репродуктивном возрасте.
- Средства контрацепции использовать только по согласованию с врачом.
- Следить за работой эндокринной системы (в особенности щитовидной железы).
- Вести здоровый образ жизни.
- Правильное питание.
Автор статьи: медицинский работник Антонова Елена
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дисгормональное заболевание, сопровождающееся избыточным разрастанием тканей с образованием кист – это кистозная мастопатия молочной железы.
Болезнь характерна для женщин 30-50 летнего возраста.

Развитие кистозной мастопатии связано с большим количеством провоцирующих факторов. Это наследственность, экология, питание и прочие причины, в различной степени влияющие на гормональный фон женщины.
Чаще всего развитие мастопатии наблюдается при совокупности таких факторов. Разберем основные из них:
- Расстройства детородной функции. Кистозная мастопатия чаще возникает у пациенток, страдающих невозможностью зачать ребенка, либо после частых абортов, нарушений менструального цикла. Подвержены заболеванию и те женщины, которые не кормили грудью, или кормили, но недолго (до 5 месяцев).
- Отсутствие половых связей, неудовлетворенность в сексуальной сфере, неприятие секса.
- Психологический дискомфорт. Частые стрессы, конфликтные ситуации, психоэмоциональные всплески и истерики способствуют гормональному дисбалансу и, как следствие, развитию мастопатии.
- Нарушения обмена веществ: лишний вес, диабет, гипертиреоз.
- Длительно протекающие заболевания половой системы: сальпингоофорит, эндометрит, кисты придатков и пр.
- Наследственная предрасположенность.
- Неправильный образ жизни: хроническая усталость, мало времени для сна, переедание, недостаточное употребление клетчатки, жесткие диеты.

Главными проявлениями заболевания считаются:
- болезненность грудной железы – тупая, ноющая, сопровождающаяся чувством тяжести и общим дискомфортным состоянием. Может нарастать за несколько дней до менструации, возникать в некоторые моменты, либо беспокоить постоянно. Болезненность может значительно усиливаться при надавливании или даже прикосновении к железе;
- зоны уплотнений в груди – обычно не имеют четких очертаний и могут определяться женщиной самостоятельно при ощупывании груди;
- выделения из млечных протоков – их можно заметить, если надавить на сосковую зону. Выделения могут быть самыми разнообразными (светлыми, темными, гнойными), в зависимости от запущенности состояния и масштаба патологии;
- прощупывание лимфоузлов в подмышечной области – наблюдается не у всех, лишь 1 10% пациенток, однако на этот симптом также следует обратить внимание.
Такие признаки не обязательно присутствуют все и сразу: иногда заболевание ограничивается одним-двумя симптомами.
Помимо вышеперечисленных признаков может наблюдаться увеличение размера одной или двух желез: при этом они чувствительны и болезненны на ощупь. Это связывают с отечностью груди, которая появляется в зависимости от фазы менструального цикла, что обусловлено повышением уровня гормонов в крови.
Наряду с этим могут присутствовать боли в голове, отеки в ногах и теле, диспептические явления, расстройство психоэмоционального состояния (раздражительность, неадекватные реакции по типу предменструальных проявлений). С первых дней месячного цикла такие признаки, как правило, купируются.

Рассмотрим различия между кистозной и фиброзно-кистозной мастопатией.
Кистозная мастопатия сопровождается появлением различного количества своеобразных узлов с жидким содержимым – кист, с четкими контурами и мягкой структурой. Появление кист сопровождается болезненностью, особенно непосредственно перед наступлением критических дней.
При фиброзно-кистозной форме мастопатии наблюдается избыточный рост соединительной ткани, что способствует появлению множественных небольших кистозных опухолей. Такая форма сопровождается хаотичным расположением кист, к тому же они могут появляться на обеих железах одновременно. Кисты содержат прозрачную жидкость, однако не всегда пункция возможна: зачастую образования слишком маленькие, и попасть в них иглой достаточно сложно.
Болезненность молочных желез может распространяться на верхние конечности, плечи, подмышки.

Обследование груди желательно проводить с 4 по 12 день месячного цикла, так как в другие дни, вследствие естественных физиологических процессов, происходящих в молочной железе, присутствует риск ошибочной диагностики.
Начальная диагностика кистозной мастопатии состоит из наружного осмотра груди. Врач обращает внимание на цвет кожных покровов, на форму груди, на различия между здоровой и пораженной грудью. Далее доктор приступает к ощупыванию груди, сначала в вертикальном, а потом и в горизонтальном положении. Кроме груди, ощупываются также подмышечная область, чтобы определить состояние лимфатических узлов.
Ультразвуковое исследование – следующий этап правильной диагностики. Безвредный, но достаточно информативный метод, определяющий состояние эпителиальной ткани и предоставляющий возможность одновременно исследовать и ближайшие лимфатические узлы.
Маммография – также очень распространенная процедура по типу рентгенологического обследования: делается снимок железы, демонстрирующий, есть ли опухоли на данном участке. Правда, такой метод нежелательно проводить женщинам до 40 лет, а также беременным и кормящим пациенткам.
Зачастую при мастопатии назначают диагностическую пункцию, которую могут использовать и в терапевтических целях. При этом тонкой иглой отсасывают кистозное содержимое, после чего стенки полости склеиваются, и киста постепенно рассасывается.
Выделения из млечных каналов также подвергают цитологическому анализу.
После постановки и подтверждения диагноза доктор приступает к разработке схемы лечения мастопатии.

Лечение кистозной мастопатии состоит из нескольких этапов.
- Изменение принципов питания. Многочисленные исследования доказали, что для снижения болевых ощущений и отёчности грудных желез немаловажно исключить из рациона продукты, провоцирующие рост фиброзной ткани и образование жидкого содержимого в кисте. К таким продуктам относятся крепкий чай, кофе, изделия из шоколада, напитки типа колы или пепси. К тому же, многие специалисты связывают появление заболеваний молочных желез с плохим функционированием кишечника: это запоры, нарушение бактериальной флоры. В связи с этим врачи рекомендуют при мастопатии употреблять преимущественно пищу, богатую клетчаткой (фруктовые, овощные блюда, приправленные зеленью), а также пить как минимум 1,5 литра воды в день. Следует ограничить употребление алкоголя и жирной пищи – продуктов, которые негативно воздействуют на гормональный уровень.
- Правильный подбор белья. Тем пациенткам, которые часто болеют мастопатией, специалисты рекомендуют обращать внимание на подбор бюстгальтера, с учетом всех параметров груди. Неправильная форма и размер чашек может сдавливать грудь, деформировать её. Особенно это касается тех, у кого большой размер молочных желез.
- Витаминотерапия. Её назначают для нормализации уровня гормонов, укрепления иммунитета, нормализации функции эндокринной системы. Особенно важен прием витаминов группы B, а также A, E и аскорбиновой кислоты.
- Назначение мочегонных препаратов. Зачастую мастопатия сочетается с отеками, как самой груди, так и конечностей, что требует назначения легких диуретиков. В этой ситуации лучше воспользоваться мочегонными чаями на основе трав, а также исключить либо резко ограничить количество соли в рационе.
- Назначение нестероидных антивоспалительных средств (диклофенак, найз). Они помогают бороться с болевым синдромом, который особенно нарастает перед критическими днями. Длительно применять такие препараты нельзя.
- Назначение седативных препаратов. Такие средства назначают для борьбы со стрессом, который служит одним из факторов, способствующих развитию мастопатии. Используют препараты валерианы или пустырника, успокоительные чаи и настои.
- Гормональное лечение. Безусловно, развитие и функции молочной железы невозможны без действия целого ряда гормонов. В первую очередь, это эстрогены и прогестерон. Однако иногда влияние этих гормонов становится избыточным, что и приводит к ненормальному росту некоторых тканей железы. Для того чтобы уменьшить их воздействие, назначают так называемые антигормоны – препараты, снижающие биоактивность эстрогенов. К таким препаратам относят торемифен и тамоксифен. Для этой же цели могут быть использованы оральные контрацептивные средства (Жанин, Марвелон), которые подавляют выработку стероидов, андрогенов, эстрогенов, стабилизируя значительные перепады гормонального уровня в организме. Однако не во всех случаях кистозной мастопатии контрацептивные средства действуют результативно, поэтому иногда доктору приходится пересматривать такое назначение. Врач может назначить гестагены – препараты прогестерона (утрожестан, дюфастон и пр.), которые удерживают рост кистозного образования с последующим постепенным регрессом. Помимо этого, зачастую назначают антипролактины (парлодел), андрогены (метилтестостерон), антагонисты гонадотропина (золадекс, бусерелин).
- Гомеопатическая терапия. Множество гомеопатических средств заслуженно пользуются успехом при лечении кистозной мастопатии: они эффективно понижают количество пролактина, при этом не оказывая побочных эффектов и практически не имея противопоказаний. К таким препаратам относят ременс, циклодинон, мастодинон.
- Назначение препаратов йода при нарушениях функции щитовидной железы. Конечно, такие препараты эффективны при гипотиреозе, но не могут быть назначены при аутоиммунном тиреоидите или тиреотоксикозе. Среди таких препаратов можно выделить йодомарин и мамоклам.
- Хирургическое лечение кистозной мастопатии назначают при отсутствии результативности от медикаментозного лечения, либо при подозрении на развитие онкологической патологии.
Конечно, выбор лечения может зависеть от многих особенностей, как пациентки, так и течения заболевания. Поэтому не стоит принимать решение о лечении самостоятельно: доверьтесь хорошему специалисту.
В качестве профилактики кистозной мастопатии необходимо придерживаться следующих правил:
- не перенапрягаться как физически, так и психически – достаточно отдыхать, высыпаться, избегать психоэмоциональных конфликтов и ссор;
- пересмотреть питание (употреблять полезную пищу, богатую витаминами и клетчаткой, не употреблять алкоголь, копчености, солености, жирную пищу и фаст-фуд);
- наладить половую жизнь;
- пересмотреть свой гардероб: избавиться от неудобного и синтетического белья, отдавая преимущество мягким и комфортным бюстгальтерам из натуральных тканей;
- периодически посещать гинеколога для исследования состояния молочных желез и половой системы в целом;
- бороться с лишним весом – провоцирующим фактором расстройства обменных процессов в организме.

Прогноз кистозной мастопатии молочной железы чаще благоприятный. Но если заболевание не лечить, то со временем оно прогрессирует, особенно давая о себе знать после 30 лет. Конечно, чем ранее начать лечение, тем положительнее будет прогноз.
Кистозная мастопатия молочной железы может являться предвестником более опасной патологии – рака груди. По этой причине лечение следует начать вовремя и, что немаловажно, довести его до конца, следуя рекомендациям квалифицированного доктора. Только так вы сохраните здоровье своей груди и предотвратите более серьезные заболевания.

источник
Авторы предлагают различные методы консервативного лечения фиброзно-кистозной мастопатии, целесообразность применения которых может определить только лечащий врач. К методам негормональной терапии относят коррекцию диеты, правильный подбор бюстгальтера, использование витаминов, мочегонных, нестероидных противовоспалительных, улучшающих кровообращение средств и др. В качестве средств гормональной терапии используют антиэстрогены (тамоксифен, фарестон), препараты для оральной контрацепции, гестагены, андрогены, ингибиторы секреции пролактина, аналоги освобождающего гормона гонадотропина (LHRH). Применение аналогов LHRH возможно у пациенток с мучительной мастодинией при отсутствии эффекта от лечения другими гормонами. Д. Балтиня, А. Сребный
Латвийский научно-исследовательский институт клинической и экспериментальной медицины, Рига (Латвия).
Фиброзно-кистозная мастопатия является наиболее часто встречающимся доброкачественным заболеванием молочной железы, которым, по данным различных авторов, страдают от 50 до 90% женщин. Цель данной работы — более подробно проанализировать возможности консервативного лечения мастопатии.
Согласно классификации ANDI, фиброзно-кистозные изменения ткани молочной железы у женщин репродуктивного возраста условно могут быть отнесены к вариантам нормы. Однако, если жалобы очень выражены и существенно ухудшают качество жизни, или существует реальная угроза малигнизации (атипичная гиперплазия, рак молочной железы в семейном анамнезе), необходим более тщательный и продуманный подход к выбору тактики лечения.
Женщинам, у которых фиброзно-кистозная мастопатия обнаружена случайно как сопутствующая патология и у которых нет никаких жалоб, специальное лечение обычно не нужно. Таких пациенток необходимо обследовать (ультразвуковое исследование и/или маммография и диагностическая пункция) и дальнейшее наблюдение можно продолжать при контрольных осмотрах у гинеколога или другого специалиста не реже, чем один раз в год. В вышеописанной ситуации, а также в случаях, когда у женщины имеется умеренно выраженная циклическая масталгия без пальпаторно определяемых образований в молочных железах, зачастую достаточно удостовериться, что у больной нет рака (разумеется, если этот диагноз исключен объективно).
Женщинам с умеренной циклической или постоянной формой мастодинии и диффузными фиброзно-кистозными изменениями структуры молочной железы (без явных макроцист) можно пробовать начинать лечение с назначения диеты и коррекции физиологических циклов. Наиболее часто это относится к молодым и в остальном здоровым женщинам.
Если у женщины имеется выраженная мастальгия (постоянная или циклическая), пальпаторно определяемые изменения ткани молочной железы, спонтанные или индуцируемые выделения из сосков, такое состояние уже можно считать болезнью. Но и в таких случаях существует возможность выбора — лечить главные симптомы, или пробовать понять и выяснить патогенеза (гормональный дисбаланс, инфекция, нарушения метаболизма, психосоматические нарушения и.т.д.) в каждом конкретном случае.
Однозначного алгоритма лечения фиброзно-кистозной мастопатии нет. Каждый случай требует индивидуального подхода. Поэтому целесообразность применения предлагаемых методов лечения определяет лечащий врач. Если есть хоть минимальные подозрения на возможность малигнизации, пациентку необходимо отправить в онкологическое учреждение. В такой ситуации гипердиагностика и ложная тревога может и худшем случае стать тактической ошибкой, однако это может позволить избежать стратегической ошибки, что значительно важнее.
Методы негормональной терапии
Коррекция диеты. Многие эксперименты и клинические исследования показали, что существует тесная связь между употреблением метилксантинов (кофеин, теофиллин, теобромин) и развитием фиброзно-кистозной мастопатии. Существует мнение, что эти соединения способствуют развитию фиброзной ткани и образованию жидкости в кистах. Поэтому ограничение содержащих метилксаптины продуктов (кофе, чай, шоколад, какао, кола) или полный отказ от них может существенно уменьшить боли и чувство набухания молочных желез. Многие авторы рекомендуют такую коррекцию диеты как первое условие при лечении мастопатии, хотя индивидуальная чувствительность к метилксантинам может колебаться в очень широком диапазоне и на нее может оказывать влияние как физический, так и психоэмоциональный стресс.
Как фиброзно-кистозная мастопатия, так и рак молочной железы, имеют связь с вялой деятельностью кишечника, хроническими запорами, измененной кишечной микрофлорой и недостаточным количеством клетчатки в ежедневном рационе. Возможно, что при этом происходит реабсорбция из кишечника уже выведенных с желчью астрогенов. Поэтому следующий совет пациенткам с фиброзно-кистозной мастопатией — употребление пищи, богатой клетчаткой и адекватное употребление жидкости (не менее 1,5-2 л в день). Так как утилизация эстрогенов происходит в печени, любые нарушения диеты, затрудняющие или ограничивающие нормальную деятельность печени (холестаз, богатая жиром пища, алкоголь, другие гепатотоксические вещества) со временем могут оказывать влияние на клиренс эстрогенов в организме. В спою очередь, для облегчения и нормализации функции печени желателен дополнительный прием витаминов группы В — как пищевых добавок или даже в терапевтических дозах.
Выбор бюстгальтера. Женщинам с циклической или постоянной формой масталгии обязательно следует обращать внимание на этот предмет женского туалета, так как полное его игнорирование, ношение бюстгальтера несоответствующей формы или размера может стать причиной хронической деформации груди, ее сдавления или перегрузки связочного аппарата, особенно у женщин с большой и опущенной грудью. Нередко при устранении этих причин боли в молочной железе уменьшаются или даже полностью проходят.
Витамины. Для назначения витаминов пациенткам с фиброзно-кистозной мастопатией есть множество оснований, так как они: 1) способствуют нормализацию метаболизма и гормонального дисбаланса; 2) оказывают антиоксидантное действие; 3) стимулируют рост, размножение и созревание эпителиальных клеток; 4) стабилизируют деятельность периферической и центральной нервной системы; 5) способствуют нормализации функции яичников, надпочечников и щитовидной железы: 6) дополнительно укрепляют иммунную систему организма и.т.д.
Для лечения мастопатии наиболее часто применяют витамины А, С и Е и витамины группы В (особенно — В6). Употребление слишком больших доз витаминов связано с повышением риска токсических проявлений, к тому же не всегда подобная терапия приводит к желаемому результату.
Мочегонные средства. Циклическую мастопатию, как одно из проявлений предменструального синдрома, особенно, если она комбинируется с отечностью кистей и стоп незадолго до менструации, можно пробовать купировать легкими мочегонными средствами (например, травяными чаями). Желательно также ограничить употребление поваренной соли в этот период.
Нестероидные противовоспалительные средства. Часть авторов рекомендуют для уменьшения циклической масталгии принимать нестероидные противовоспалительные средства (например, диклофенак) за неделю или несколько дней до очередной менструации, когда появляются наиболее сильные боли в молочных железах, однако это нс может быть рекомендовано в качестве постоянного и длительного метода лечения.
Средства, улучшающие кровообращение. При термографическом исследовании у больных с мастопатией нередко находят локальные нарушения кровообращения, чаще — нарушения венозного оттока. Поэтому часть авторов рекомендуют использовать препараты витамина Р (аскорутин) или содержащие этот витамин продукты (цитрусовые фрукты, плоды шиповника, черную смородину, черноплодную рябину, вишню, малину) для улучшения микроциркуляции и уменьшения локального отека молочной железы. Поскольку повторное термографическое исследование нередко доказывает объективное улучшение локального кровообращения.
Комплексные, природные продукты. В настоящее время предлагается много различных комплексных средств растительного происхождения с витаминами, антиоксидантами и микроэлементами для лечения как мастопатии и предмепструального синдрома (включая циклическую масталгию), так и симптомов, вызванных наступлением менопаузы.
Эти комплексные народные средства содержат активные вещества, например, Oenothera Biennis, Суnаrа C.irdunculus, Vilex Agnus castus, Pueraria labata, Glycyrrhiza glabra, Angelica sinensis, Artemisia vulgais и др.
Успокаивающие средства. Молочные железы у женщин — очень чутко реагирующий па психоэмоциональный стресс орган. Неприятности на работе или дома, хроническая неудовлетворенность, усталость, тревожные состояния, депрессия — все это может вызывать, поддерживать или усиливать боли. В зависимости от психоэмоционального состояния женщины в схему комплексного лечения мастопатии целесообразно включить успокаивающие средства, вначале отдав предпочтение легкими препаратам растительного происхождения (настойка пустырника, валерианы и т.д.), в случае необходимости — более сильнодействующим седативным средствам.
Возможности гормональной терапии
Развитие ткани молочной железы, ее дифференциация, созревание и функционирование обеспечивается координированным взаимодействием эстрогенов, прогестерона, пролактина, гормона роста, андрогенов, тироксина и др. Кроме того, определенное воздействие оказывает также деятельность лимбической системы и ретикулярной формации, а также метаболические процессы в организме. О том, что фиброзно-кистозная мастопатия в большой мере связана с изменениями гормонального фона, свидетельствует тот факт, что это заболевание носит, как правило, двусторонний характер, интенсивность симптомов меняется в зависимости от менструального цикла, явления болезни значительно уменьшаются после наступления менопаузы (особенно это касается циклической масталгии) и, наконец, фиброзно-кистозная мастопатия хорошо поддается гормональной терапии. Нередко изменения в структуре ткани молочной железы и циклическая масталгия сочетаются с гинекологической патологией — миомой матки, бесплодием, поликистозом яичников.
Чаще всего гормонотерапия направлена на уменьшение чрезмерного стимулирующего воздействия эстрогенов на ткань молочной железы, реже — на коррекцию диспролактинэмии или гипотиреоза.
Антиэстрогены. Чтобы обеспечить свое стимулирующее воздействие, эндогенным эстрогенам необходимо вступить в связь со специфическими рецепторами клетки. В случае относительной гиперэстрогении антиэстрогены (тамоксифен, торемифен), блокируя эти эстрогенорецепторы в тканях-мишенях (в т.ч. в молочной железе), не позволяют эстрогенам связываться с рецепторами, уменьшая их биологическую активность.
В литературе указания на применение антиэстрогенов для лечения мастопатии появились уже с конца 70-х годов. По данными разных авторов, терапевтический эффект тамоксифена наблюдается в 65-75% случаев и наступает обычно через 2-3 мес после начала приема 10 мг препарата в день. Другие авторы рекомендуют назначать препарат по 20 мг в сутки за 10 дней до очередной менструации, продолжая это лечение синхронно с 2-3 менструальными циклами или 30-90 дней подряд женщинам в менопаузе. Авторы этой схемы отмечают уменьшение масталгии в 97% случаев, стабилизацию цикла и уменьшение кровопотери при менструации практически у всех женщин. У некоторых пациенток возможно усиление болей и чувства набухания груди в течение первых четырех недель лечения, что можно объяснить частичным эстрогенным действием антиэстрогенов; в редких случаях из-за этого приходится прервать лечение, после чего симптомы со временем сами уменьшаются. Имеется уникальное наблюдение [1] спонтанной регрессии макроцист молочной железы у двух женщин репродуктивного возраста, получавших лечение тамоксифеном по поводу рака второй молочной железы. Тамоксифен с успехом используется также для коррекции предменструального синдрома, особенно для уменьшения болей в молочной железе, в дозе 10 мг с 5-го по 24-й день цикла: по данным рандомизи-рованного исследования с двойным слепым методом [2], мастодиния исчезла в 90% случаев.
Употребление тамоксифена достоверно снижает вероятность развития рака во второй молочной железе. Особенно это распространяется на пациенток с доказанной атипичной пролиферацией, макроцистами или наличием указаний на рак молочной железы в семейном анамнезе. Однако часть авторов уверены, что назначение тамоксифена для лечения мастопатии не является методом выбора и должно быть резервировано только для особых случаев.
К возможным побочным явлениям лечения надо отнести, кроме уже упомянутого, усиление масталгии в начале лечения, приливы, усиленную потливость, тошноту и головокружение. В последнее время в литературе все чаще обращается внимание на канцерогенные свойства тамоксифена, т.е. возможность развития при длительном его применении индуцированной гиперплазии эндометрия и (или) рака эндометрия у женщин, а также гепатоцеллюлярной карциномы у лабораторных животных. Поэтому вполне понятны поиски более безопасных средств, тем более, что они предусмотрены для использования и профилактических целях или при доброкачественных болезнях. Одним из таких препаратов является фарестон (торемифен), выпускаемый фирмой «Орион Корпорэйшн», который в предварительных исследованиях показал себя эффективным и хорошо переносимым средством лечения мастопатии. По собственным данным автора, во время лечения мастодиния полностью исчезла у 12 из 21 пациенток, значительно уменьшилась у 7, практически не изменилась у 4 и у одной пациентки препарат вызвал усиление симптомов болезни. В большинстве случаев эффект проявился уже в течение первого месяца. Для лечения мастопатии рекомендуется принимать фарестон по 20 мг с 5-го но 25-й день после начала менструации женщинам с регулярным циклом или ежедневно женщинам с нерегулярным циклом или в менопаузе. Желательная продолжительность лечения 3-6 мес.
Средства оральной контрацепции. Правильно выбранная и используемая оральная контрацепция обеспечивает постоянное подавление стероидогенеза и овуляции, подавление синтеза овариальных андрогенов, подавление синтеза эстрогено-рецепторов в эндометрии, выравнивание чрезмерных колебаний циклических гормонов, а также длительную защиту от развития рака яичников и эндометрия. Симптомы мастопатии нередко уменьшаются или даже полностью проходят уже в течение первых двух месяцев, однако объективные результаты можно ожидать не ранее, чем через 1-2 года после начала применения оральной контрацепции. В то же время, у части женщин во время применения оральных контрацептивов боли в молочных железах и другие симптомы мастопатии могут даже усиливаться. Тогда приходится переходить на другой вид контрацепции, или менять средства оральной контрацепции.
При выборе контрацептивного средства важное значение имеют свойстна и дозы его составных компонентов. Учитывая потенциальную роль эстрогенов в развитии мастопатии, надо отдать предпочтение препаратам с наиболее низким содержанием эстрогенов и высоким — гестагенов (0,03 мг этинилэстрадиола + 0,075 мг гестагена или 0,02 мг этипилэстрадиола + 0,150 мг дезогестрела и т.д., одним словом, содержание эстрогенов не должно превышать уровня 0,03 мг в течение всего курса). Оральная контрацепция, подобранная с целью лечения мастопатии, должна быть назначена на срок не менее 3 мес.
Не рекомендуется использовать т.н. mini-pilli, считая, что доза гормонов в них слишком ничтожна, чтобы воздействовать на течение мастопатии.
При выборе препарата надо учитывать как возраст женщины, так и выраженность симптомов болезни, сопутствующие заболевания, гормональный дисбаланс, метаболические нарушения. Чем моложе и в остальном здоровее женщина, страдающая умеренной циклической масталгией, тем смелее можно назначать низкодозные оральные контрацептивы. Чем старше женщина и выраженное симптомы болезни, тем серьезнее надо взвесить соотношение эстрогенов/гестагенов в выбираемом оральном контрацептивном препарате.
Не всегда назначение оральных контрацептивов дает желаемый результат — уменьшение мастодинии, поэтому случается, что от этого метода лечения приходится отказаться. Можно пробовать назначить дополнительно 2,5 мг примолута или 5 мг медроксипрогестерона ацетата на все время приема оральных контрацептивов, т.е. 21 день подряд, а не только в лютеиновой фазе.
Гестагены. Терапевтическое действие гестагенов при лечении предменструального синдрома и фиброзно-кистозной мастопатии связывается с угнетением функциональных гипофизарно-яичниковых связей и уменьшением стимулирующего пролиферацию действия эстрогенов на ткани молочной железы. Предохраняют ли в действительности гестагены от заболевания раком молочной железы, пока до конца не выяснено. Предполагается, что этот возможный защитный механизм может отличаться для тканей молочной железы и эндометрия.
Если первоначально для лечения мастопатии преимущественно использовали производные тестостерона (линестринол, норгестрел и даназол), то в последние годы выросло использование дериватов прогестерона — медроксипрогестерона ацетат (МПА), т.к. у них более выраженные гестагенные свойства, умеренная антиэстрогенная активность и минимальное или практически отсутствующее андрогенное действие. Особенно показаны гестагены пациенткам с установленной недостаточностью лютеиновой фазы и вызванной этим относительной гиперэстрогенией, ановуляторными кровотечениями, миомой матки.
В большинстве случаев, если есть основание предполагать функциональную недостаточность лютеиновой фазы, гестагены (например, 5 мг норетистерона или 10 мг МПА) назначают с 15-16-го дня цикла до 25-го дня, синхронизируя курсы лечения по крайней мере с 6-12 циклами. Для обеспечения дополнительного антиэстрогенного действия до овуляции желательно назначение гестагенов уже с 10-го по 25-й день цикла. Для полной же блокады овуляции и более сильного воздействия гестагенов можно назначать эти препараты уже с 4-5-го до 25-го дня цикла.
В менопаузе для лечения мастопатии гестагены назначают в режиме постепенного уменьшения дозы: начинают лечение с 10 мг МПА, в течение 2-4 нед, затем 2 нед принимают по 5 мг в день и затем — по 5 мг 2-3 раза в неделю.
Терапевтический эффект от использования гестагенов можно ожидать примерно в 2 из 3 случаев, однако он наступает немного позже — в течение двух месяцев. Гестагены хорошо помогают в лечении мастодинии, к тому же, после их использования часто можно объективно доказать уменьшение гиперплазии ткани молочной железы.
Даназол. Андрогены как антагонисты эстрогенов используются для лечения мастопатии. В основе действия даназола лежит его способность угнетать синтез гонадотропного гормона (правда, доказанная пока только в экспериментах с лабораторными животными) и некоторых эссенциальных энзимов в овариальном стероидогенезе, ему присуще прогестагенное и слабое андрогеннос действие.
Для лечения мастопатии даназол используют в меньших дозах, чем для лечения эндомстриоза. Стандартной принято считать дозу в 100-400 мг. Терапевтический эффект можно ожидать примерно в 2 из 3 случаев, к тому же его можно объективизировать: после успешного лечения даназолом уменьшается и выравнивается рентгенологическая плотность ткани молочной железы, реже наблюдается повторное образование макроцист. Поэтому многие считают даназол препаратом выбора именно для лечения рецидивирующих макроцист. При лечении даназолом почти в четверти случаев наблюдаются побочные эффекты различной степени выраженности — как чисто андрогенные (себорея, гирсутизм, угри, понижение тембра голоса, увеличение массы тела), так и антиэстрогенные (приливы). Возможны побочные явления и другого рода — сонливость, депрессия, головные боли, судороги. Кроме того, для большой части пациенток психологически неприемлемо наступление аменореи, что со временем при применении препарата в дозе 400 мг почти неизбежно. Так как в терапевтических дозах (200-400 мг) даназол не обеспечивает контрацептивного эффекта, необходимо предупреждать пациенток о необходимости дополнительных контрацептивных мер из-за присущего этому препарату тератогенного действия. Учитывая все вышеупомянутые обстоятельства, многие авторы предлагают назначать даназол в так называемом режиме малых доз: первые два месяца препарат назначают в дозе 200 мг в день, следующие 2 мес. — 100 мг в день и в последующем — по 100 мг в день только с 14-го по 28-й день цикла.
Ингибиторы секреции пролактина. Эти препараты (бромкриптин) оправданно назначать только больным с лабораторно доказанной гиперпролактинемией. К тому же, уровень пролактина в сыворотке желательно определять после внутривенного введения освобождающего фактора тиреотропного гормона (TRH-тест). TRH-тест можно рекомендовать для отбора тех пациенток, у которых можно ожидать каких-либо нарушений секреции пролактина и кому, соответственно, можно назначать бромкриптин. В этих случаях дозу медикамента увеличивают очень медленно, начиная с 2,5 мг и повышая ее до 5,0 или 7,5 мг при регулярном контроле уровня пролактина в сыворотке. Не надо забывать, что при лечении в половине случаев наблюдаются такие побочные эффекты, как алопеция, головокружение, отечность, головные боли, что нередко делает прием этого препарата труднопереносимым.
Аналоги LHRH. В результате использования аналогов освобождающего гормона гопадотропина (LHRH) существенно уменьшается уровень циркулирующих эстрогенов и тестостерона. К тому же наличие рецепторов LHRH в образцах ткани рака молочной железы и фиброцистической мастопатии [3] позволяет думать, что LHRH специфически воздействует (аутокринным или паракринным путем) на рост клеток ткани молочной железы.
Одним из показаний для назначения препаратов этой группы является тяжело протекающая, рефракторная фиброзно-кистозная мастопатия. Это относительно дорогой и не совсем безопасный метод (наиболее частые побочные явления — аменорея, приливы, головокружение, повышение артерильного давления), поэтому показания для его назначения должны быть тщательно взвешены в каждой конкретной ситуации. Наличие позитивных изменений, вызванных применением аналогов LHRH, при фиброзно-кистозной мастопатии можно объективно оценить при маммографии и ультразвуковом исследовании. Тем не менее пока что этот метод лечения следует назначать пациенткам с мучительной мастодинией, выраженными фиброзно-кистозными изменениями в случае, если предшествующая гормональная терапия другими препаратами не дала положительного эффекта.
Мастопатия и заместительная гормонотерапия
Появление масталгии на фоне заместительной гормонотерапии — явление нередкое, поэтому часто возникает трудноразрешимый вопрос: что делать с женщинами с мучительными климактерическими симптомами и выраженной мастодинией в анамнезе в репродуктивном возрасте? Если учесть, что одним из главных вызывающих масталгию факторов является чрезмерная экспозиция эндогенных эстрогенов в ткани молочной железы, то дополнительное введение экзогенных эстрогенов может только ухудшать ситуацию. Нередко именно этим объясняются боли в молочных железах у женщин, начавших заместительную гормонотерапию. Выход может быть в тщательном подборе препаратов заместительной терапии с оптимально сбалансированным сочетанием эстрогенных и гестагенных компонентов или в дополнительном назначении гестагенов.
Мастопатия у женщины при наличии рака молочной железы в анамнезе
У женщины при наличии рака молочной железы в анамнезе фиброзно-кистозные изменения могут развиться или продолжать прогрессировать в обеих (при органосберегающей операции) или в оставшейся молочной железе и выраженную масталгию в таких случаях наблюдают ничуть не реже.
Рекомендации в такой ситуации могут быть самыми различными — назначение антиэстрогенов, гестагенов или аналогов LHRH. В выборе препарата следует исходить из конкретной ситуации — возраста больной, анамнеза болезни, сопутствующей патологии, пожеланий самой пациентки и т. д.
источник
Что такое фиброзно кистозная мастопатия сегодня? Это самый частый «поставщик» рака молочных желез. Другое название патологии – дисгормональная гиперплазия молочных желез. Симптомы этого заболевания проявляются у женщин в возрасте 30 лет и старше. Онкологи и маммологи считают, что ФКМ является облигатным предраковым состоянием, которое неизбежно без должного и адекватного лечения приводит к малигнизации.
Это патологическое состояние молочных (у мужчин – грудных) желез характеризуется появлением всевозможных уплотнений, очаговых образований. Чаще всего диффузно увеличенная кистозная (очаговая) мастопатия наблюдается у пациенток детородного (репродуктивного возраста), которые способны к процессу зачатия ребёнка. На начальных этапах развития, фиброматоз молочной железы удачно лечится, поэтому нужно стараться вовремя диагностировать его, не дожидаясь различных опасных последствий. Чем проявляется и как лечится фиброзно-кистозная форма мастопатия?
| Виды мастопатии | Физиология | Клинические проявления |
|---|---|---|
| Диффузная | Узелки и тяжи в тканях молочной железы; уплотнения. | Боли, увеличение и огрубение груди в менструальный период. |
| Узловая | Развитие новообразований до ощущаемых тактильно размеров — от горошины до грецкого ореха. | Тактильно ощущаемая опухоль; грудь очень болезненна и увеличена независимо от дня цикла; увеличение лимфоузлов в подмышечных впадинах. |
| Фиброзно-кистозная | Смешанная форма мастопатии; разрастание тканей проявляется как в виде мелких новообразований, так и в виде узлов; вместе эти разрастания образуют конгломераты в виде кистозных полостей, заполненных жидкостью. | Острая болезненность даже при незначительном движении рукой, боль иррадиирует в соседние части тела — лопатку, руку и пр. Выделения секрета из груди — молокоподобного, водянистого или даже с примесью крови. |
Для просмотра таблицы — перемещать влево и вправо. ↔
Услышав диагноз фиброзно кистозной мастопатия — что это такое? — задаются вопросом женщины, и каковы факторы, влияющие на ее появление? Причинные факторы развития фиброзно-кистозной болезни молочной железы многообразны.
Самая главная причина диффузно кистозной мастопатии — нарушение гормонального баланса в организме женщины.
Большое значение придается не только половым гормонам (эстрогену и прогестерону), но также гормональным субстанциям, вырабатываемым щитовидной железой. Признаки диффузной фиброзно-измененной молочной железы встречаются при гипотиреозе, диффузно-узловых образованиях в щитовидной железе. Сахарный диабет, болезни надпочечников отражаются на риске развития дисгормональных проблем.

- Эндометриоз;
- Миома матки;
- Частые аборты;
- Позднее наступление менархе (первая менструация);
- Ранее половое созревание;
- Позднее наступление климакса (решающую роль играет длительное воздействие гормонов на состояние тканей молочной железы);
- Воспалительные заболевания яичников;
- Сальпингиты;
- Крупновесный плод при родах.
Симптомы фиброзно-кистозной мастопатии молочной железы нередки при употреблении гормональных препаратов для контрацепции.
Использование стероидных гормональных средств также может отразиться на состоянии пациентов и вызвать диффузную фиброзно-кистозную мастопатию.
Среди эндокринных заболеваний, рассматриваемых в качестве причины описываемой патологии, большое значение имеет гипертиреоз, ожирение, а также различные виды нарушения толерантности к глюкозе. Гипоталамический синдром, например, при мастопатии встречается в последнее время очень часто.
Диффузную кистозную мастопатию могут спровоцировать стрессовые ситуации. Описываемое заболевание может возникнуть и при систематической неудовлетворенности половой жизнью. Симптомы патологии грудной железы прогрессируют при наличии этого фактора в жизни женщины.
Мужчина также может иметь это заболевание. При наличии диффузной кистозной мастопатии процесс обычно односторонний, а не двухсторонний. Она быстро прогрессирует. Болевой синдром бывает редко. Мастопатия мужская очень быстро перерастает в рак.
Предлагаем к просмотру информационное видео на тему статьи:
Рассмотрим характерные симптомы диффузной кистозной мастопатии или ФКМ. Они не всегда беспокоят одновременно, какие-то из них имеют место быть, другие же могут отсутствовать.
- Уплотнение в груди.
- Болезненное ощущение при пальпаторном исследовании.
- Наличие выделений из протоков области соска.
- Ощущение тяжести и дискомфорта в тканях молочной железы.

Боль по своему характеру может быть ноющей или дергающей, по типу спазмов. Иногда имеет место иррадиация в область плеча, надплечья, подмышечной области, что диктует необходимость проведения дифференциальной диагностики с кардиогенными проявлениями.
Насчитывается 15-30% пациентов с отсутствием болевых ощущений. Эквивалентом этого синдрома будет дискомфорт и ощущение распирания органа. Причиной этому становится разное давление увеличенных кистозных структур на болевые рецепторы. Кроме того, для каждого пациента существует свой болевой порог ощущения. Клинически кистозная мастопатия молочной железы напоминает картину предменструального синдрома. Но при нем не бывает узловых образований в железах.
Для диффузной фиброзной кистозной мастопатии типично появление сосковых выделений. Они имеют прозрачно-белый цвет и жидкую консистенцию.

Уплотнение ткани при железистой кистозной мастопатии обусловлено не столько пролиферативными процессами, сколько формирование соединительнотканных очагов. При ультразвуковом исследовании это подтвердит заключение врача функциональной диагностики: локальный фиброз молочной железы. Наличие уплотнения пациентка может выявить сама при самообследовании. Чаще эти признаки выявляет доктор при пальпации. Диффузная фиброзная мастопатия молочных желез означает, что процесс замещения паренхимы соединительной тканью происходит очень интенсивно. Внимательно ознакомьтесь с памяткой самообследования молочных желез и делайте эту процедуру не менее 1 раза в месяц.
Диффузную фиброзно-кистозную мастопатию онкологи и маммологии рассматривают как облигатный предрак*. Чем опасна эта патология? При наличии определённых факторов мастопатия, даже очаговая, может трансформироваться в раковую опухоль.
- продолжительность заболевания;
- аденомиоз;
- большое количество кистозных образований;
- умеренный или незначительный воспалительный процесс;
- наличие сопутствующих дисплатических состояний, включая метаплазию.
Все эти факторы многократно увеличивают вероятность появления злокачественного новообразования на фоне диффузной фиброзно-кистозной мастопатии. В этом и заключается опасность такой патологии, как фиброзная киста молочной железы.
Облигатный предрак — стадия ранней онкологической патологии, которая рано или поздно трансформируется в рак. Эти изменения требуют радикального лечения. Факультативный предрак вовсе не обязательно перейдет в злокачественную опухоль, он требует внимательного наблюдения за собой, но не лечения.
Пальпаторно обнаруживают группу узелков с чёткими границами, которые перед наступлением менструации увеличиваются, отекают, а после окончания менструации опять принимают свои формы.
Узловая форма болезни характеризуется образованиями, которые напоминают узлы или кисты, носящие множественный или единичный характер, такая форма болезни носит название узловая мастопатия.
Смешанная форма мастопатии сочетает признаки диффузной разновидности и очаговой формы. Для диагностики описываемой патологии, а также определения ее разновидности, требуется маммография. Итак, если диагностировано наличие фиброзно-кистозной мастопатии: что это такое с позиций лечения?

Мастодинон при фиброзно-кистозной форме мастопатии помогает снять симптомы боли, распирания и прочих проявлений дискомфорта. Этот медикамент является растительным по своему составу и происхождению. Он очень мягко действует на все системы организма, обладая минимальным влиянием на гормональный статус. Препараты для лечения назначаются осторожно.
Вопросы питания при фиброзной кистозной мастопатии занимают важно место в лечении. Врачи рекомендуют исключить кофеин, алкоголь, крепкие напитки и острые блюда. Диета должна быть калорийной, с достаточным количеством клетчатки и витаминов.

Предлагаем вам пройти тестирование — насколько велики шансы развития у вас мастопатии.
источник