Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Молочная железа представляет собой отличительную особенность целого зоологического класса – класса млекопитающих.
От рождения ребенка до поздних лет жизни молочная железа многократно меняет свой облик – начавшись с маленького бутона, она проходит свой волнующий расцвет и в увядающем спокойствии завершает свой век.
Молочные железы начинают формироваться на 6-ой неделе внутриутробной жизни. С момента рождения и до полового созревания в молочных железах удлиняются протоки, увеличиваются соски. В периоде полового созревания происходит быстрое удлинение и разветвление протоков, образование железистых долек, изменение морфологической структуры молочной железы. Соединительная ткань образует 2 зоны: межклеточная и междолевая (поддерживающая доли), подвергающаяся гормональным воздействиям. После полного полового созревания до второго триместра первой беременности молочная железа прекращает свое развитие. Таким образом, от периода полового созревания и до конца первой беременности эпителий молочных желез является незрелым, он не способен отвечать на собственный циркулирующий прогестерон и это становится фактором риска в развитии рака молочной железы.
Молочная железа чрезвычайно зависима от циклических физиологических процессов организма. Практически, молочная железа никогда не находится в состоянии покоя, независимо от возраста женщины. Постоянная изменчивость структуры молочной железы, чувствительность к половым гормонам, гормонам щитовидной железы, зависимость от сексуального комфорта и состояния эмоционального статуса женщины, приводят к частому возникновению в этой железе диспластических процессов, которые чаще всего объединяются термином мастопатия или фиброзно-кистозная болезнь.
Мастопатия или фиброзно-кистозная болезнь – это обобщающее название доброкачественных изменений молочных желез, сильно отличающихся между собой по анатомическим признакам, клиническим проявлениям и той опасности малигнизации, которая вынуждает рассматривать мастопатию, как предраковое заболевание.
Причин возникновения данных изменений огромное количество. Основными из них являются:
- Стрессовые ситуации, которые присутствуют в жизни каждой женщины (неудовлетворенность семейным положением, а также своим положением в обществе, бытовые конфликты, конфликтные ситуации на работе) поскольку любой стресс сопровождается различными функциональными нарушениями нейроэндокринной системы.
- Факторы сексуального характера.
- Факторы репродуктивного характера (количество беременностей, родов, абортов, возраст при беременности и родах, длительность лактации, время появления 1-ой менструации и наступления менопаузы и др.).
- Гинекологические заболевания и, в первую очередь, воспалительные процессы в малом тазу.
- Эндокринные нарушения (дисфункция щитовидной железы, метаболический синдром, синдром поликистозных яичников, сахарный диабет 1-го и 20го типов и др.).
- Патологические процессы в печени и желчных путях.
- Наследственная (генетическая) предрасположенность.
Как правило, для возникновения мастопатии необходимо наличие 2-3 факторов.
Для мастопатии наиболее характерными жалобами являются:
- болезненность молочных желез,
- ощущение увеличения их объема,
- нагрубание и отек желез,
- наличие выделений из сосков молочных желез прозрачной или похожей на молозиво жидкости.
Боли могут иррадиировать в подмышечные области, плечо и лопатку. Наиболее частым является сочетание симптомов мастопатии и предменструального синдрома. Основными жалобами при этих состояниях являются: головная боль (нередко по типу мигрени), отеки лица и конечностей, тошнота, реже рвота, нарушение функции кишечника, метеоризм. При нейропсихической форме предменструального синдрома возможно присоединение таких жалоб, как раздражительность, депрессия, слабость, плаксивость и агрессивность. Сложности в определении причины болевого синдрома связаны с тем, что боли могут возникать не только при патологии молочной железы, но и при шейно-грудном остеохондрозе, радикулоневрите, межреберной невралгии и устраняются соответствующей терапией.
Если у вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи: +7 (495) 777-48-49
Чаще всего мастопатия носит диффузный характер и проявляется:
- преобладанием железистого компонента (отек, разрастание железистой ткани) — самая благоприятная форма;
- преобладанием фиброзного компонента (отечность, увеличение междольковых соединительнотканных перегородок, давление их на окружающую ткань, сужение просвета протоков, вплоть до полного их заращения;
- преобладанием кистозного компонента (наличие одной или нескольких эластичных полостей, заполненных жидким содержимым, четко отграниченных от окружающих тканей железы);
- смешанной формой (увеличение числа железистых долек, разрастание соединительнотканных междолевых перегородок).
Менее благоприятной формой мастопатии является узловая. При этой форме, как правило, на фоне изменений, описанных выше, имеется наличие одного или нескольких узлов, чаще всего представляющих собой аденому или фиброаденому.
Фиброаденома — довольно частая доброкачественная опухоль молочных желез. Встречается в любом возрасте, но чаще в 20-40 лет. В некоторых случаях, особенно у подростков, фиброаденомы могут быстро расти и достигать значительных размеров (до 10-15 см). По данным разных авторов перерождение доброкачественной фиброаденомы в злокачественную опухоль молочной железы происходит в 1,5-2%.
Также узловая форма может быть представлена атипической гиперплазией ( разрастанием железистой ткани). Процент перерождения данного узлового образования увеличивается до 20%.
Также стоит напомнить о совершенно особенном проявлении мастопатии — кровянистые выделения из соска молочной железы. Как правило, причиной таких выделений является внутрипротоковое образование (папиллома), которая может изъязвляться и кровоточить. Такие симптомы должны стать серьезным поводом для беспокойства женщины и скорого обращения за медпомощью.
Необходимые методы обследования, которые должна получить женщина, обратившись к врачу-маммологу:
- осмотр и ручное исследование молочных желез, исследование подмышечных, подключичных, шейных лимфоузлов;
- УЗИ молочных желез и лимфоузлов;
- рентгеновская маммография (всем женщинам после 40 лет);
- анализы крови (общий анализ, биохимическое исследование, гормональный статус, онкомаркеры);
- при выявлении кист, их пункция с цитологическим исследованием содержимого;
- при выявлении узлового образования, проведение забора, посредством иглы и шприца, клеток из образования для проведения цитологического исследования.
Схема лечения мастопатии должна подбираться индивидуально, для каждой женщины. При назначении схемы должны учитываться причины развития мастопатии, данные обследований, изменения в анализах крови. При необходимости женщина должна получить консультацию таких специалистов, как невролог, гинеколог, эндокринолог, терапевт. Также по решению доктора, при выявлении узлового образования, может быть выполнено оперативное лечение в условиях онкологического отделения с гистологическим исследованием удаленного участка молочной железы.
В жизни практически каждая женщина хотя бы раз ощущала боли, дискомфорт в молочных железах или же самостоятельно обнаруживала уплотнение в молочной железе. В такой ситуации каждая женщина ведет себя по-разному. Одна идет к маммологу или онкологу, объясняет беспокоящие ее ощущения, проходит обследование и, в дальнейшем, либо получает курс лечения, либо просто получает рекомендации по самообследованию и частоте посещения маммолога. Другая же терпит боли, терзается сомнениями и каждый раз, услышав от подруг или знакомых о раковой опухоли, думает — «ведь у меня тоже не все в порядке», но в силу собственного страха услышать грозный диагноз или просто от вечного «не до себя» продолжает оттягивать визит к доктору.
Узнать подробности и записаться на консультацию специалиста вы можете по телефону +7 (495) 777-48-49
источник
Каждая третья женщина страдает от мастопатии – доброкачественной патологии молочных желез, суть которой заключается в перерождении их структуры. Изменения при этом могут затрагивать железистую (функциональную) часть органа или поражать соединительнотканную строму, а могут иметь и сочетанный характер.
Кроме того, различают распространенную форму болезни и локализованную. Когда у женщины в груди обнаруживается одновременно перерождение железистого компонента органа и избыточный рост соединительной ткани без признаков явного преобладания первого или второго, болезнь именуют фиброзно-кистозной мастопатией.
Основная причина, по которой ФКМ подлежит обязательному лечению, – это повышенный риск развития онкопатологии в уже измененных участках железы.
Сравнивая развитие рака молочной железы в группах женщин с мастопатией и без нее, можно говорить о трехкратном повышении риска озлокачествления.
Фиброзно-кистозная мастопатия маскируется под обычный предменструальный синдром, поэтому ее трудно распознать на ранних стадиях. Женщина редко посещает маммолога или гинеколога, не занимается самообследованием – в результате мастопатия приобретает настолько выраженные симптомы, что врачу несложно поставить диагноз на основании одного лишь сбора анамнеза и объективного осмотра. Ультразвуковое исследование (или маммография, если позволяет возраст) необходимы для уточнения размеров пальпируемых образований, а также поиска пока что неощутимых в процессе объективного обследования.
Фиброзно-кистозная мастопатия вызывает следующие симптомы:
- боли в молочных железах;
- отечный синдром, включающий нагрубание груди и отеки конечностей;
- ощутимые при пальпации образования в молочной железе;
- наличие выделений из протоков желез.
Боли носят тянущий, ноющий характер, однако нередки случаи острой боли, которая делает невозможным сон на животе, боку и даже на спине под плотным одеялом. Чаще подобной интенсивности боль достигает в последней фазе менструального цикла, несколько снижаясь после наступления кровотечения. Чем более запущенный процесс, тем более выраженной становится боль, проходя лишь на несколько дней в конце месячных или не проходя вовсе.
Грудь увеличивается в объеме и наливается вплоть до напряжения кожных покровов. Образования, которые можно обнаружить при пальпации, представляют собой плотные подвижные «шарики» с четкими границами, размеры которых варьируются зависимо от стадии болезни. Из-за постоянной боли в груди женщина становится раздражительной, изнуренной физически и морально. Появляются недосыпание и неврозы. Лечиться при наличии симптомов мастопатии – единственно верный выход.
Рынок фармпрепаратов предлагает ряд лекарственных средств, действие которых направлено конкретно на лечение мастопатии. Среди них есть как зарегистрированные препараты, так и БАДы, гомеопатические или просто растительные средства: травяные сборы, фиточаи.
С медицинской точки зрения различают следующие направления терапии:
- Медикаментозное лечение (гормональное, негормональное).
- Хирургическое лечение (при наличии показаний: средние или крупные патологические разрастания).
- Альтернативная, или нетрадиционная медицина.
К хирургическому лечению врачи рекомендуют прибегать в случае некорректируемой терапевтическим путем патологии, значительным размерам разрастаний, а также при фиброаденоме.
Непосредственной причиной возникновения мастопатии считается нарушение соотношений между основными половыми гормонами: эстрогенами, пролактином и прогестероном. Традиционный гормональный курс лечения подбирается исключительно врачом после изучения гормонального фона пациентки. Самостоятельная терапия строго запрещена.
Эстрогены оказывают непосредственное влияние на молочную железу, стимулируя рост эндотелиальной выстилки млечных путей и альвеол, а также вызывая избыточное разрастание стромы. Классическим средством с антиэстрогенным эффектом является Тамоксифен. Лекарство снижает интенсивность болей, восстанавливает нарушенный цикл. Для достижения терапевтического эффекта принимать его придется не менее 2 месяцев, причем лечение может сопровождаться побочными реакциями (диспептические явления, потливость, головокружения). Заменяют лекарство более мягкими – Торемифеном или Фарестоном.
Представитель этой группы, Бромкриптин, не только влияет на пролактин, но и снижает уровень СТГ (соматотропный гормон). Не оказывает воздействия на гормоны гипофиза, уровни которых остаются в пределах физиологических норм. Снижает пролактин-зависимый рост тканей молочных желез, при наличии лактации подавляет ее. Кисты под влиянием Бромкриптина подвергаются обратному развитию, уменьшаясь в размерах или рассасываясь. Препаратами-аналогами являются Лактодель, Парлодел.
Назначение лекарственных средств из этой группы предупреждает циклические изменения уровней гормонов и связанных с этим болевых ощущений. Помимо предохранения от незапланированной беременности оральные контрацептивы профилактируют онкозаболевания женской половой системы. Существуют монофазные и комбинированные контрацептивы, которые назначают индивидуально после исследования уровня гормонов.
Оказывают ингибирующее влияние на гонадотропную функцию гипофиза, а на молочные железы влияют как антиэстрогены. К пероральным лекарственным формам относятся Прегнил, Прегнин, а также препараты норэтистерона. Альтернативой пероральным формам являются мази, гели, кремы, применяемые местно. Чаще всего гинекологи назначают пациенткам Прожестожель в виде мази или геля, являющийся препаратом прогестерона. Пероральная форма прогестерона – Утрожестан.
Назначают при абсолютной гиперэстрогении, а также для лечения фиброзно-кистозной мастопатии у женщин старше 45 лет. К андрогенам относятся препараты даназола – Данол или Дановал. Лекарство выравнивает структуру молочных желез, обладает минимальным противозачаточным эффектом, но не может использоваться как единственное средство контрацепции.
Лечение мастопатии гормональными средствами подразумевает точное соблюдение дозировки и контроль эффективности посредством регулярного исследования уровня гормонов. Для достижения ожидаемого лечения показаны длительные сроки терапии.
Важное место в лечении мастопатии занимают негормональные лекарственные средства, укрепляющие организм, восстанавливающие его защитные силы и устраняющие причинно-следственные связи заболевания.
- Как провокатором, так и следствием мастопатии, выступает стресс. С целью устранения психоэмоциональной напряженности пациенткам назначают седативные препараты: экстракт корня валерианы или пустырник на первых стадиях болезни, а при значительной выраженности болевого синдрома – снотворные.
- Иммуностимуляторы и адаптогены. Назначение спиртовых настоек женьшеня, родиолы или элеутерококка имеет целью повышение реактивности организма, тонуса и устойчивости к неблагоприятным и агрессивным факторам окружающей среды. Немало положительных отзывов имеет растительный адаптоген Кламин. Выполняя функции энтеросорбента, иммуностимулятора и антиоксиданта, Кламин дополняет лечение мастопатии также дополнительным поступлением йода в организм. Лечиться иммуностимуляторами и адаптогенами допустимо до 4 месяцев, после чего необходим двухмесячный перерыв.
- Препараты йода. Некомпенсированная патология щитовидной железы с легкостью становится причиной мастопатии. Поэтому комплексная диагностика мастопатии обязательно включает исследование гормонов щитовидной железы, а также коррекцию их уровней по показаниям. Йод-актив, Йодомарин наиболее часто применяются с этой целью.
- Ферменты, нормализующие деятельность ЖКТ. При хронических запорах и дисбактериозах часть эстрогенов, уже выведенных в кишечник с желчью, подвергается обратной реабсорбции. Этим обусловлено назначение при мастопатии медикаментов, приводящих в норму работу кишечника. Лидером среди средств подобного рода выступает Вобэнзим.
- Противовоспалительные средства. Медикаменты из группы НПВС сочетают противовоспалительное и обезболивающее действия. Диклофенак и подобные лекарства назначают при сильном болевом синдроме, учитывая состояние верхних отделов кишечника (НПВС негативно влияют на желудок, и двенадцатиперстную кишку).
- Диуретики. При наличии выраженного отечного синдрома и отсутствии противопоказаний со стороны почек врач может назначить легкие мягкие калийсберегающие мочегонные. Заменить медикаментозную терапию могут растительные средства.
- Гепатотропные лекарства. Нередко комплексная терапия мастопатии включает средства, нормализующие функцию печени: Эссенциале, Карсил, Тыквеол. Это связано с участием печени в обмене гормонов.
- Витамины. Противоэстрогенным свойством обладает витамин А, ингибируя рост железистого компонента молочной железы и стромы. Потенцируя действие прогестерона, витамин Е способствует рассасыванию кист. В6 выступает ингибитором пролактина, а витамины С и Р уменьшают отечность молочной железы и нормализуют сосудистую проницаемость.
- Гомеопатия. К числу этих средств относится Мастодинон, Циклодинон, Ременс. Гомеопатия поможет избавиться от симптомов болезни, наладить цикл, снизить раздражительность и отечность, а также способствует установлению психоэмоциональной стабильности.
Самостоятельным и серьезно развитым направлением выступает лечение народными средствами. Несмотря на то что такие препараты не имеют столь строгих показаний, как аптечные лекарства, возможность их применения лучше согласовать с лечащим врачом. Сообщите о намерении включить в курс лечения средства нетрадиционной медицины. Практикующий маммолог может посоветовать наиболее приемлемые и действенные именно в вашем случае методы.
Народные методы лечения располагают большим количеством рецептов. Можно применять сразу два или больше, но для этого нужно запастись терпением. Каждый из методов подразумевает регулярность и курсы: по окончании одного придется сделать перерыв, затем начать повторный и т. д. Только такой подход поможет существенно снизить выраженность симптомов болезни или избавиться от нее.
Такой способ подразумевает прикладывание к груди листьев на ночь или в течение дня. Для этого вымойте один или несколько листов растения, равномерно распределите по поверхности груди. Предварительно можно слегка отбить их или помять, чтобы они пустили сок. Меняйте листья по мере высыхания.
Для такого лечения используют следующие растения:
- капуста (твердые части удаляют ножом);
- лопух;
- лебеда;
- мать-и-мачеха.
Существуют модификации рецептов, согласно которым листья перед прикладыванием к груди смазывают медом или накладывают сверху на другие компрессы. Также растения можно использовать не целыми, а измельченными.
- Измельченные листья лопуха смешивают с половиной стакана меда и касторового масла. Полученную массу выкладывают на другой целый лист растения, прикладывают к груди на ночь.
- Лебеду смешивают с перемолотым салом. Накладывают полученную массу на грудь.
- Измельченную капусту смешивают с медом или простоквашей. Прикладывают к груди, накрывая сверху целым листом.
Соки растений активно используются как средство лечения мастопатии.
- Сок лопуха принимают внутрь трижды в сутки по столовой ложке на прием. Принимают без перерыва не дольше 2 месяцев.
- Свекольный сок применяют внутрь и наружно. Пить свежеотжатый сок не рекомендуется: нужно дать отстояться и только после этого пить по столовой ложке на прием трижды в день. Для вкуса можно разбавить с морковным соком в соотношении 1:4. Сроки лечения: месяц приема, месяц отдыха. При наличии сахарного диабета такое лечение противопоказано.
- Сок редьки, свеклы, моркови, лимона и чеснока смешивают с медом поровну. Хранить в холодильнике. Принимать по столовой ложке трижды в день после еды.
- Бузинный сок принимают внутрь натощак по столовой ложке дважды в сутки.
Народная медицина знает множество рецептов отваров и настоев от мастопатии.
- Хвощ, кукурузные рыльца, можжевеловые ягоды, тысячелистник смешать поровну, добавить 200 мл кипятка. Дать настояться. Принимать по трети стакана трижды в день.
- Отвар из корня лопуха готовят в течение получаса: на 1 стакан кипятка берут столовую ложку измельченного корня растения. Пьют, равномерно распределяя стакан в течение дня.
- Молочный отвар из семян укропа. 100 г семян кипятят в половине литра молока. Принимают перед едой по 100 мл трижды в сутки.
- Отвар сухого кошачьего когтя. Чайную ложку травы томить на медленном огне полчаса в 200 мл воды. Принимать по стакану перед едой трижды в день теплым.
- Настой перечного горца применяют наружно, на стакан кипящей воды берут 2 ст. л. сухой травы. Настаивают, а процеженным настоем пропитывают ткань и прикладывают к груди в виде компресса.
- Настой календулы. Столовую ложку цветков настаивать с полулитром кипятка в течение 20 минут, после чего применять для компресса.
- Столовую ложку холодной родиолы залить стаканом кипящей воды. Принимать по стакану в день, равномерно распределяя в течение дня.
Лечение мастопатии должно обязательно дополняться успокаивающими травяными настоями или чаями. Для этого заваривают и настаивают следующие травы:
Травы можно заваривать по отдельности или смешивая. Также народные рецепты советуют смешивать эти травы с равных частях с нижеприведенными, используя некрепкие настои вместо чая:
- шалфей;
- душица;
- кипрей;
- чистотел;
- клевер;
- донник;
- медуница;
- зюзник;
- сабельник;
- боровая матка;
- прострел луговой.
Фибрознокистозную мастопатию лечат компрессами, которые готовят из таких ингредиентов:
- тыква;
- морковь;
- свекла;
- картофель;
- печеный репчатый лук;
- кабачок;
- полынь.
Морковные, тыквенные и свекольные компрессы готовятся из натертого сырья, применяемого отдельно или смешанного друг с другом. Можно смешивать овощную массу с медом. Также эффективны компрессы из запаренных растений. Так готовят компресс из полыни: растение заливают кипятком, настаивают 15 минут, после чего сливают жидкость, а оставшуюся травяную массу оборачивают тонкой тканью и прикладывают к груди. По такому же рецепту готовят компресс из листьев и корней березы.
Для аппликаций готовят смесь из меда и муки: 2:1 частей смешивают, накладывают на грудь. Сверху аппликацию можно накрыть листом лопуха или капусты или приложить пищевую пленку. Укутать грудь шарфом.
По такому же принципу готовят ржаные лепешки: к трем столовым ложкам ржаной муки добавляют яйцо и чайную ложку меда. Полученную массу формируют небольшими лепешками, прикладывают к груди.
Лечить мастопатию можно глиняными аппликациями. С этой целью используют неочищенную глину, которую смешивают с водой и накладывают на грудь слоем не более миллиметра. Сверху грудь укрывают сухим теплом.
Фиброзно-кистозная мастопатия своими симптомами отравляет жизнь женщины, и поиск лечения нередко опирается на отзывы о различных методах терапии. Однако, подбирая препарат или народный рецепт, следует учитывать индивидуальность ситуации.
Опыт показывает, что оптимальным вариантом борьбы с ФКМ является сочетание медикаментозного подхода с нетрадиционным. Фиброзно-кистозную мастопатию нужно лечить длительно, соблюдая режим и распорядок дня. По окончании курса регулярно посещайте маммолога, а также по возможности наладьте ритм жизни, режим питания и сна. Оградите себя от стрессов, чтобы не провоцировать новые проблемы. Будьте здоровы!
источник
Известно, что данной патологией страдает большинство женщин, причем пик заболеваемости отмечается в детородном возрасте (около 30 – 45 лет). Фиброзно-кистозная мастопатия считается одним из самых распространенных заболеваний у женщин, а частота ее встречаемости составляет 30 – 40%, в случае наличия сопутствующих гинекологических заболеваний у представительниц слабого пола данная патология достигает 58%.
Фиброзно-кистозной мастопатией или фиброзно-кистозной болезнью называют такую доброкачественную дисгормональную патологию молочных желез, при которой отмечаются как пролиферативные, так и регрессивные изменения в их тканях, вследствие чего формируется патологическое соотношение эпителиального и соединительнотканного компонентов.
Молочная железа относится к парным органам и представлена тремя видами тканей. Основная – это паренхима или железистая ткань, в которой проходят протоки различного диаметра, железистая ткань разделяется на дольки и доли (их около 15 – 20). Дольки и доли разделяются стромой или соединительной тканью, что составляет каркас молочной железы. И третьим видом ткани является жировая, именно в нее погружены дольки, доли и строма молочной железы. Процентное соотношение паренхимы, стромы и жировой ткани напрямую связано с физиологическим состоянием (возрастом) репродуктивной системы.
Во время вынашивания плода молочные железы достигают морфологической зрелости. Размеры и масса их увеличиваются, возрастает количество долек и протоков, а в альвеолах (морфомолекулярная единица молочной железы) начинается секреция молока. После родов за счет выработки молока молочные железы еще более увеличиваются (в протоках долей формируются млечные синусы, в которых накапливается молоко). А после прекращения лактации в грудных железах происходит инволюция, и строма заменяется жировой тканью. С возрастом (после 40) происходит замена и паренхимы жировой тканью.
Как рост, так и развитие молочных желез регулируются многочисленными гормонами. Главными из них являются эстрогены, прогестерон и пролактин. Также доказана роль в регуляции развития молочных желез и соматотропного гормона. Основным изменениям в молочных железах под действием гормонов подлежит паренхима, а в меньшей степени гормональному воздействию подвергается строма. От соотношения содержания перечисленных гормонов и зависит состояние молочных желез. При нарушении гормонального баланса и развивается мастопатия молочных желез.
В современной медицине существует большое количество классификаций данного заболевания. Наиболее удобной в клинической работе считается следующая:
- при преобладании железистого компонента говорят об аденозе;
- мастопатия, при которой преобладает фиброзный компонент (мастопатия фиброзная);
- мастопатия, при которой преобладает кистозный компонент;
- мастопатия смешанной формы;
- липома;
- фиброаденома;
- киста молочной железы;
- липогранулема;
- внутрипротоковая папиллома (грубо говоря, бородавка в млечном протоке);
- гематрома молочной железы;
- ангиома.
В случае поражения обеих молочных желез говорят о двусторонней фиброзно-кистозной мастопатии, а при развитии процесса в одной железе – об односторонней (например, киста левой молочной железы).
В зависимости от выраженности клинических проявлений заболевание может быть легкой, умеренной и выраженной степени.
Кроме того, как диффузная, так и узловая мастопатия могут быть пролиферирующей и непролиферирующей формы. Прогностически неблагоприятной является фиброзно-кистозная мастопатия (ФКМ) первой формы. В этом случае возникает пролиферация эпителия млечных протоков, что ведет к образованию интрадуктальных папиллом или пролиферативные изменения в эпителии внутренних стенок кист, что приводит к развитию цистаденопапилломы.
Все описанные изменения чреваты злокачественными перерождениями и опасны возникновением рака молочной железы.
Также выделяется особая форма молочной железы в конце второй фазы цикла, что носит название мастодинии или масталгии. Мастодиния обусловлена циклическим нагрубанием железы за счет венозного застоя и отека стромы, что приводит к резкому увеличению и болезненности молочной железы (больше, чем на 15%).
Этиологические факторы и сам механизм развития заболевания обусловлены гормональным дисбалансом. Ведущая роль в формировании мастопатии отводится состояниям, при которых имеется дефицит прогестерона, нарушение функции яичников и/или абсолютная либо относительная гиперэстрогения. Это обусловлено тем, что эстрогены способствуют пролиферации эпителия в альвеолах, млечных ходах, усиливают активность фибробластов, что вызывает пролиферацию и стромы. Также в механизме формирования заболевания имеет значение и гиперпролактинемия и избыток простагландинов (взывают мастодинию, а затем и мастопатию). Для развития гормонального дисбаланса необходимо действие провоцирующих факторов. Но даже при их существовании мастопатия не развивается сразу, так как нужно их длительное влияние (несколько лет) и «наслаивание» одного фактора на другой. К таким провоцирующим факторам относятся:
- раннее менархе (раннее половое созревание, до 12 лет, ведет к быстрой гормональной перестройке, что отражается и на состоянии молочных желез);
- поздняя менопауза (прекращение месячных после 55 лет также неблагоприятно для молочных желез вследствие длительного гормонального воздействия на их ткани);
- прерывание беременности (резкий гормональный спад после аборта или выкидыша ведет к гормональным нарушениям и развитию мастопатии);
- беременности и роды отсутствовали вообще ;
- недолгий период лактации или категорический отказ от кормления грудью;
- наследственность (доброкачественные и злокачественные заболевания груди у женщин по материнской линии);
- возраст (старше 35);
- стрессы как причина эндокринной патологии;
- вредные привычки;
- травмы молочных желез, сдавление груди тесным и неудобным бюстгальтером;
- воспалительные процессы молочных желез;
- гормональнозависимые гинекологические заболевания (нарушения цикла, ановуляция и бесплодие, миома, эндометриоз);
- недостаток йода;
- патология печени, щитовидки;
- ожирение (жировая ткань выполняет функцию депо эстрогенов, а их избыток приводит к гормональным нарушениям);
- опухоли гипоталамуса и/или гипофиза (сбои в выработки ФСГ и ЛГ ведут к гиперэстрогении);
- нерегулярная половая жизнь либо неудовлетворенность в сексе, что способствует застою крови в органах таза и, как результат, вызывает нарушение функции яичников и гормональный дисбаланс.
При мастопатии симптомы и их выраженность зависят не только от формы заболевания, но и от эмоционального состояния и характера женщины и от имеющихся сопутствующих патологий. В клинике мастопатии преобладают следующие признаки:
- Мастодиния или болезненность груди
Болевой синдром может быть различного характера и интенсивности. В начальной стадии заболевания боли в груди появляются накануне менструации, что многие женщины расценивают как предменструальный синдром. Боль может быть тупой, ноющей или острой настолько, что до груди невозможно дотронуться. Болевой синдром обусловлен застоем крови в венах и отеком тканей и описывается пациентками как нагрубание груди. Также женщины отмечают и увеличение в объеме молочных желез (отек). По прошествии менструаций боль исчезает, но по мере прогрессирования патологии боль становится постоянной, меняется лишь ее интенсивность в зависимости от фазы цикла. Выраженные боли отрицательно сказываются и на психоэмоциональном состоянии женщины. Кроме нарушения сна отмечается лабильность психики, появляется раздражительность, агрессивность и плаксивость.
- Выделения из сосков и наличие уплотнений/образований в груди
Выделения из сосков характерный, но не обязательный симптом мастопатии. Выраженность и цвет выделений также варьируются. Отделяемое может быть незначительным и появляться только при сжатии соска или возникает самостоятельно, о чем свидетельствуют пятна на нижнем белье. Цвет выделений может быть беловатым или прозрачным, либо зеленоватым, что говорит о присоединении вторичной инфекции. Появление выделений из груди свидетельствует о вовлечении в процесс млечных протоков. Прогностически неблагоприятным признаком является появление бурых или кровянистых выделений, что присуще злокачественным опухолям.
Она чаще диагностируется у молодых женщин, при этом при пальпации определяются увеличенные и болезненные молочные железы с грубой тяжистостью и выраженной дольчатостью, а также мелкая зернистость.
Узловая -является следующим этапом развития заболевания, который наступает при отсутствии лечения диффузной формы патологии. Пальпация молочных желез позволяет прочувствовать пальцами отдельный или отдельные участки уплотнения либо кисты. Очаги уплотнения прощупываются как плотные узлы без явных границ с выраженной дольчатостью. Узлы могут достигать внушительных размеров (до 6 – 7 см). В случае формирования кисты молочной железы прощупываются эластичные образования округлые либо овальные с явными границами, которые не связаны с окружающими тканями.
Диагностика заболевания начинается со сбора анамнеза и жалоб. После проведенного опроса больной врач производит осмотр и пальпацию грудных желез. При осмотре уточняются контуры груди, наличие/отсутствие асимметричности молочных желез, оттенок кожи и венозный рисунок, положение сосков и есть ли их деформация.
Далее проводится пальпация молочных желез (обязательно в первой фазе цикла) в двух положениях: стоя и лежа, так как некоторые образования могут не прощупываться в одном положении. Кроме того, врач сжимает соски и определяет наличие/отсутствие выделений из них, а также пальпирует регионарные лимфоузлы (подмышечные, под- и надключичные).
К инструментальным методам диагностики мастопатии относятся:
Суть данного метода заключается в рентгенологическом исследовании груди. Маммография показана женщинам из группы значительного риска по раку молочной железы, а также всем женщинам 35 и старше лет при проведении мед. осмотра. Проводится рентгенография молочных желез в первую половину цикла (7 – 10 день) и обязательно в 2 проекциях (прямой и боковой). К достоинствам маммографии можно отнести высокую информативность (до 97%), возможность выявления не прощупываемых образований.
Показано данное обследование женщинам моложе 35 лет, а также у беременных и кормящих грудью. Достоинствами метода являются безвредность и безопасность, высокая разрешающая способность, возможность осмотра имплантантов молочных желез либо при имеющихся травме и/или воспаления груди, возможность осмотра регионарных лимфоузлов. Из недостатков метода: невозможно осмотреть молочную железу в целом, а только «срез», малая информативность при жировом перерождении груди, субъективная оценка снимков (зависит от квалификации и опыта врача).
При выявлении подозрительного участка (уплотнения или полостного образования) проводится тонкоигольная пункция патологического очага с последующим гистологическим исследованием содержимого.
- Исследование гормонального статуса
В первую очередь определяется уровень эстрогенов и прогестерона, при подозрении на гиперпролактинемию уровень пролактина, а при необходимости исследуются гормоны надпочечников и щитовидки.
Проводится для исключения заболеваний яичников и матки.
- Биохимический анализ крови
Исследуется печеночные ферменты, сахар крови и другие показатели для исключения сопутствующих экстрагенитальных заболеваний.
Кроме того, из дополнительных способов исследования молочных желез используются (при необходимости) дуктография (исследование молочных протоков), пневмоцистография (исследование полостного образования), лазерная и цифровая маммография, термография, магнитно-резонансная томография.
При выявлении мастопатии лечение должно проводиться в обязательном порядке и тактика его зависит от ряда факторов: возраста пациентки, формы заболевания, наличия сопутствующей патологии, заинтересованности в беременности либо в контрацепции. Фиброзно-кистозная мастопатия подразумевает лечение как консервативным, так и хирургическим путем.
Консервативному лечению подвергаются пациентки только с диагностированной формой диффузной мастопатии, причем после консультации маммолога-онколога. Консервативная терапия проводится негормональными и гормональными препаратами.
Назначаются витамин А, который оказывает антиэстрогенный эффект, витамин Е, усиливающий действие прогестерона, витамин В6, снижает содержание пролактина, витамины РР, Р и аскорбиновая кислота, укрепляющие сосудистую стенку, нормализующие микроциркуляцию и уменьшающие отек молочных желез. Кроме того, все перечисленные витаминные препараты улучшают работу печени, где инактивируются эстрогены и в целом благоприятно влияют на ткани молочных желез.
Применяются йодомарин, йод-актив, нормализующие работу щитовидной железы и участвующие в образовании ее гормонов (см. симптомы йододефицита, препараты).
- Седативные препараты и биостимуляторы (адаптогены)
Назначение успокоительных препаратов (пустырник, валериана, настойка пиона) нормализуют психоэмоциональное состояние пациентки, улучшают сон и повышают устойчивость к стрессам. Адаптогены (элеутерококк, радиола розовая) стимулируют иммунитет, нормализуют обменные процессы в организме, улучшают работу печени и головного мозга.
Используются мастодинон, циклодинон или ременс, которые благотворно влияют на гормональный баланс, устраняют патологические процессы в молочных железах, снижают концентрацию пролактина.
Назначение таких препаратов, как индометацин, найз или диклофенак не только уменьшают болевой синдром за счет подавления синтеза простагландинов – «возбудителей» болей, но и снимают отек и нагрубание молочных желез.
Мочегонные препараты (лазикс или растительные мочегонные средства: брусничный лист, почечный чай, фитолизин) способствуют спаданию отека в молочных железах и уменьшению болей.
Это основное звено консервативного лечения, оно заключается в назначении следующих групп лекарств:
Прием утрожестана, дюфастона, норколута, прегнина и других препаратов во второй фазе цикла снижает синтез эстрогенов и нормализуют уровень прогестерона, что благоприятно сказывается на течении мастопатии. Длительность приема гестагенных средств составляет не менее 4 месяцев. Возможно и местное применение гестагенов (прожестожель) – нанесение геля на поверхность молочных желез дважды в день не менее 3 – 4 месяцев, что способствует всасыванию 90% прогестерона тканями молочной железы и исключает побочные эффекты.
- Ингибиторы выработки пролактина
Парлодел подавляет секрецию пролактина и назначается при выявленной гиперпролактинемии.
Лечение андрогенами (метилтестостерон, даназол, тестобромлецид) проводится женщинам после 45 лет на протяжении 4 – 6 месяцев в непрерывном режиме. Андрогены ингибируют выделение ФСГ и ЛГ гипофизом, подавляют их действие на яичники и тормозят производство яичниками гомонов.
Тамоксифен и другие препараты данной группы принимаются непрерывно в течение 3 месяцев.
- Комбинированные оральные контрацептивы
Прием Марвелона, Ригевидона и других противозачаточных препаратов показан пациенткам до 35 лет при ановуляции и нарушении второй фазы цикла.
Хирургическое лечение показано при выявлении узловой мастопатии (фиброаденомы или кисты) и заключается либо в проведении секторальной резекции молочной железы (удаление патологического очага вместе с сектором груди) либо в энуклеации (вылущивании) опухоли/кисты. Показаниями к операции служат: подозрение на рак по данным гистологического исследования пунктата, быстрый рост фиброаденомы, рецидив кисты после ранее проведенной пункции.
Беременность благоприятно воздействует на течение мастопатии, так как изменившийся гормональный фон (повышение секреции прогестерона) во время вынашивания плода не только приостанавливает заболевание, но способствует полному излечению.
Не только можно, но и нужно. Лактация является профилактикой заболеваний груди, а в случае мастопатии способствует нормализации процессов в тканях молочных желез (усиливается рост эпителия железистой ткани, что подавляет размножение клеток патологического образования).
Да, использовать методы народного лечения при данном заболевании можно, но только при сочетании с медикаментозным лечением и после консультации врача.
Одним из эффективных способов народной терапии является использование свежей капусты. Можно приложить свежий капустный лист со срезанными прожилками к груди на ночь, обмотав полотенцем, а можно перекрутить капусту и тыкву (1:1) через мясорубку, полученную массу равномерно распределить по молочным железам, обернуть полиэтиленом, а затем марлей и оставить компресс на 2 часа. Подобное лечение снимает боль и воспаление, снижает отек в молочных железах и проводится курсами по 7 – 14 дней.
К осложнениям мастопатии относятся рецидив заболевания после проведенного медикаментозного лечения, что возможно при недиагностированных гормональных нарушениях, нагноение и разрыв кисты молочной железы и перерождение фиброаденомы в рак (составляет менее 1% при непролиферирующей форме и достигает 32% при выраженной пролиферации фиброаденомы). Поэтому узловую мастопатию необходимо лечить в обязательном порядке оперативным путем, не откладывая.
Загорать, как впрочем, и проведение других тепловых процедур (посещение бани или сауны) при данном заболевании запрещается. Следует помнить, что при любой форме мастопатии женщина входит в группу высокого риска по раку молочной железы, а инсоляция и любой другой вид «нагрева» груди способствует переходу диффузной мастопатии в узловую или малигнизации доброкачественной опухоли груди.
Да, при мастопатии следует придерживаться принципов лечебного питания, которое исключает прием шоколада, кофе, чая и какао из-за высокого содержания в них метилксантинов, которые не только усиливают болевой синдром, но и способствуют прогрессированию заболевания. Диета должна быть богата свежими овощами и фруктами (источники витаминов и грубой клетчатки, что улучшает функцию кишечника), зерновыми и отрубяными продуктами, кисломолочными и морепродуктами (источники кальция и йода), растительными маслами (витамин Е).
Для профилактики развития мастопатии необходимо придерживаться нескольких принципов:
- отказаться от вредных привычек;
- ношение удобного, по размеру белья;
- отказ от абортов;
- избегать стрессов (по возможности);
- придерживаться принципов грудного вскармливания;
- регулярно проводить самообследование груди и проверяться у врача;
- избегать травм груди;
- придерживаться регулярной половой жизни.
источник
Мастопатию называют болезнью эмансипации. Стрессы, рождение детей после 25 лет, отказ от кормления грудью, вследствие раннего выхода на работу, неправильное питание, нерегулярная половая жизнь, связанная с поздним вступлением в брак – все эти факторы провоцируют гормональные нарушения, в результате которых развиваются болезни женской груди.
В статье мы поговорим о фиброзно-кистозной мастопатии, симптомах и лечении болезни.
Термином «фиброзно-кистозная мастопатия» обозначают патологическое увеличение клеток тканей молочной железы, которые проявляются такими симптомами, как уплотнения, боль в груди, выделение жидкости из сосков.
Мастопатия является следствием гормонального дисбаланса и проявляется чаще всего у женщин в возрасте от 18 до 45 лет, реже в период климакса.
Существует несколько гипотез о причинах возникновения ФКБ:
- генетическая предрасположенность;
- болезни печени, вследствие которых происходит нарушение обмена веществ;
- нарушения работы гипоталамо-гипофизарной системы.
Стимулами, провоцирующими возникновение фиброзно-кистозной болезни, являются эмоциональные расстройства нервной системы (стресс, депрессивный синдром, невроз), нарушение питания, гиповитаминоз.

Так, у жительниц сельской местности заболеваемость ФКБ в 2.5 раза ниже, чем у женщин, проживающих в городе.
Немаловажную роль играют патологии женской половой системы: воспалительные болезни, прерывание беременности, нерегулярные половые отношение или их отсутствие, которые провоцируют возникновение ФКБ.
Типичные проявления фиброзно-кистозной мастопатии – появление плотных и болезненных на ощупь участков в области груди.
Боль более выражена при активных движениях (прыжках, беге, физических упражнениях), при поднятии рук вверх, может отдавать в область лопатки, подмышечной впадины.
Эти явления начинаются, примерно, за неделю до начала менструации и проходят в начале следующего цикла. Данная симптоматика характерна для первой стадии болезни, которая отмечается у женщин от 18-30 лет и носит название мастодиния (масталгия).
Могут отмечаться прозрачные выделения из соска у нерожавших девушек, а также и у рожавших женщин, закончивших кормление грудью. Такое явления называется галактореей и обусловлено повышенной выработкой пролактина.

У женщин старше 45 лет болевой синдром снижается, но в груди выявляются множественные уплотнения (1-3 см), а из сосков появляются коричневатые выделения.
Доброкачественные болезни молочной железы принято называть термином «фиброзно-кистозная мастопатия». ФКБ принято классифицировать на диффузную и узловую.
Диффузная форма мастопатии проявляется равномерным изменением структуры эпителия без образования единичных опухолей и классифицируется на:
- Железистую. Проявляется масталгией и возникает у женщин до 30 лет. Также может проявляться у девушек в завершающей стадии полового развития, и у женщин в первые недели гестации (беременности).
- Фиброзную. Состояние характеризуется наличием плотных образований в молочной железе. Диагностируется преимущественно у женщин в возрасте пременопаузы.
- Кистозную. Проявляется множеством кистозных образований и проявляется у женщин в период постменопаузы.
Узловая форма фиброзно-кистозной мастопатии имеет выраженные новообразования, которые явно ощущаются при ощупывании груди (киста, липома, атерома, фиброаденома).
Симптоматика узловой формы выражена сильнее и проявляется в виде интенсивной боли, отдающей в плечо и область лопатки. Молочная железа при данном состоянии может увеличиваться до 15% в объеме.

В муниципальных поликлиниках обычно нет ставки врача-маммолога, а диагностику и лечение болезней молочных желез проводит врач-онколог.
Однако во многих частных медицинских центрах ведут прием специалисты маммологи или маммологи-онкологи.
Как лечат фиброзно-кистозную мастопатию? Можно ли вылечить полностью эту болезнь? Об этом поговорим ниже.
Как лечить фиброзно-кистозную мастопатию молочных желез? Лечение кистозно-фиброзной мастопатии молочных желез осуществляется только после полного обследования молочных желез (пальпация, УЗИ, маммография) и окончательной постановки диагноза.
Чем лечат фиброзно-кистозную мастопатию? Методы лечения подразделяют на хирургические и терапевтические.
Лечение фиброзно-кистозной мастопатии — препараты:
Для лечения диффузной фиброзно-кистозной мастопатии молочных желез нужно применять комплексный подход: фитопрепараты, гомеопатические средства, поливитамины, в отдельных случаях назначается гормонотерапия.
А также читайте тут о том, какие продукты можно, а какие противопоказаны при мастопатии.
При железистой фиброзно-кистозной болезни в период полового созревания, при беременности, как правило, специальная терапия не назначается, так как данное состояние является следствием временного изменения гормонального фона.

Как лечить диффузную фиброзно-кистозную мастопатию, можно ли вылечить? Терапия диффузной фиброзно-кистозной мастопатии направлена на снятие симптомов мастодинии (припухлости, болезненности молочных желез).
Это достигается приемом препаратов при мастопатии фиброзно-кистозной. Они должны быть на основе лекарственных трав («Мастодинон», «Циклодинон») и гормональных лекарств (гестагены «Достинекс», «Даназол»; оральные контрацептивы, антиэстрогены «Тамоксифен»), которые назначаются строго по врачебным показаниям.
Так как мастопатия – это заболевание, обусловленное гормональным дисбалансом (избыточной выработкой пролактина или эстрогена, при сниженном прогестероне), гормонотерапия способствует восстановлению баланса в организме.
Препарат на основе трав «Мастодинон» зарекомендовал себя, как эффективное средство от мастопатии фиброзно-кистозной. По данным медицинских исследований, у 96.5 % женщин исчезли симптомы мастодинии после 3 месячного курса приема препарата.
Как принимать «Мастодинон» при фиброзно-кистозной мастопатии? «Мастодинон» при мастопатии необходимо принимать каждый день на протяжении трех месяцев по 2 таблетке ежедневно.
Лекарства от мастопатии фиброзно-кистозной можно дополнять. В комплексе лечения полезно принимать настои и отвары лекарственных трав, которые обладают легкими седативными действиями.
Доказано, что повышенная эмоциональная нагрузка на нервную систему является одним из главных факторов, провоцирующих нарушение гормонального фона.

Успокаивающим эффектом обладают лекарственные отвары зверобоя продырявленного, пустырника, боярышника. Полезно перед сном употреблять ромашково-мятный чай.
Расслабляющее действие на нервную систему оказывает ароматерапия, массаж ступней ног с эвкалиптовым маслом позволит снять напряжение.
Есть и другие способы применения народных средств, подробнее тут.
При узловой фиброзно-кистозной болезни, преимущественно, показано хирургическое лечение, с последующим устранением причины образования опухоли. Так как удаление новообразования не всегда ведет к полному выздоровлению. При отсутствие сопутствующего лечения возможны рецидивы.
Диффузная фиброзно-кистозная мастопатия, как любое гормональное расстройство является следствием нездорового образа жизни. Поэтому в первую очередь специалисты рекомендуют пересмотреть устоявшиеся привычки в образе жизни, питании:
- Необходимо пересмотреть рацион питания. Следует ограничить потребление сахара и соли. Выявлено, что онкологические заболевания молочной железы имеют связь с вялой деятельностью кишечника. При хронических запорах риск развития ФКБ возрастает. Поэтому показана специальная диета для нормализации деятельности кишечника. Также необходимо исключить продукты, увеличивающие нагрузку на печень: шоколад, цитрус, алкоголь, сахар, жирная пища.
- Давно известно, что курение подавляет выработку прогестерона, соответственно, с данной привычкой нужно будет распрощаться.
- Стрессы, нервные расстройства, неврозы, депрессии способствуют не только возникновению мастопатии, но и провоцируют развитие злокачественных опухолей.
Теперь вы знаете чем лечить фиброзно-кистозную мастопатию. Без сомнения, лучшей профилактикой мастопатии являются здоровое питание, наличие регулярной половой жизни, роды и лактация.
Практически у всех женщин детородного возраста симптомы мастопатии бесследно исчезают после родов и полноценного кормления грудью (не менее 1 года).
Вы сможете найти дополнительную информацию по данной теме в разделе Лечение.
источник
Мастопатия грудных желез, довольно распространённое патологическое заболевание. Причиной его возникновения является гормональный дисбаланс, который приводит к увеличению трофических изменений соединительной и фиброзной ткани. Это приводит к появлению узелковых или кистозных уплотнений, в теле молочной железы.
Максимальный рост этого заболевания наблюдается у женщин в возрасте 30-45 лет. Основной причиной мастопатии (дисплазии молочные железы), является избыток эстрогенов и недостаток прогестерона. Гораздо реже мастопатию может вызывать увеличенный синтез пролактина, который вырабатывает гипофиз.
Существует много методик консервативной терапии, которая в согласовании с врачом даёт позитивную динамику лечения этой патологии. Главное при первых признаках изменения в молочной железе обратиться к гинекологу, чем раньше начнётся терапия, тем больше вероятность излечиться от этого заболевания.
Мастопатия объединяет множество патологий, которые развиваются в молочной железе. При этом происходит изменение морфологической структуры тканей. Они могут носить разный характер (пролиферативный, фиброзный, в виде кистозных уплотнений).
Так же данная патология может иметь разные названия:
- Кистозный мастит.
- Кистозная мастопатия.
- Mазоплазия.
- Гиперплазия молочных желез в результате дисгормонального дисбаланса.
- Дисплазия молочной железы.
- Фиброаденоматоз.
Мастопатия молочной железы является доброкачественным новообразованием, но она, имеет тенденцию (на фоне повышенной гиперплазии эпителиальных клеток) к перерастанию в злокачественную форму течения. Особенно часто (в 40 раз) это происходит при появлении кистозных изменений.
Мастопатия представляет опасность не только для женской половины населения, ею часто болеют мужчины, это происходит гораздо реже, а данная патология называется гинекомастия.
Несмотря на то, что эта патология встречается довольно часто, она относится к разряду малоизученных. Ещё до конца не установлено, какие причины приводят к появлению мастопатии молочной железы.
Но в основном, мнение ученых сводится к тому, что это заболевание возникает по причине гормонального сбоя. Преобладание выработки эстрогенов и уменьшенный синтез прогестерона.
Именно прогестерон способствует регенерации и развитию железистой ткани, долек и альвеол грудных желез. Благодаря ему уменьшается отечность соединительной ткани.
Когда происходит увеличение содержания в крови пролактина (запускается цепная реакция), увеличивается количество рецепторов, которые реагируют на эстрадиол. Гормон эстрадиол вызывает усиленную гиперплазиию клеточного эпителия.
Помимо этой причины существуют факторы риска, которые повышают вероятность развитие мастопатии грудных желез.
К ним можно отнести:
-
Преждевременное или позднее наступление менструации. Организм молодой женщины не успевает приспособиться к гормональным изменениям.
- Запоздалое начало близких сексуальных контактов.
- Развитие менопаузы в возрасте до 45 лет.
- Позднее вынашивания ребенка, или бесплодие.
- Частое проведение абортов (6 недель беременности) запускает механизм, который способствует гиперплазии железистой ткани, происходит её перерождение на фоне гормонального нарушения.
- Короткий период грудного вскармливания, или полное его отсутствие.
- Отягощенная наследственность генетическая предрасположенность.
- Хронические, патологические процессы наружных и внутренних половых органов.
- Эндометриоз и миома матки.
- Частые нарушения цикла месячных, опухоли придатков.
- Гормональная дисфункция щитовидной железы, коры надпочечников.
- Поликистоз яичников и метаболический синдром.
- Повышенные психологические нагрузки, частые стрессовые ситуации, которые ведут к развитию депрессивных состояний.
- Несоблюдение правильного приема пищи, повышенное пристрастие к жирным и мясным блюдам, продуктам с большим содержанием углеводов и белков. Недостаточное употребление пищи богатой содержанием грубой клетчатки, аминокислот, микро и макроэлементами.
- Повышенное пристрастие к спиртосодержащим напиткам, табакокурение, чрезмерное употребление крепкого кофе, чая, энергетиков.
- Вредные условия работы (контакт с химическими канцерогенами, радиоактивным излучением).
Из-за того, что мастопатия может развиваться разными способами, изменения морфологических структур клеток, она имеет четкую классификацию.
После гинекологического и гистологического обследования принято выделять следующие формы заболевания:
- Диффузная форма чаще всего развивается при нарушении соотношения количества эстрогена и прогестерона. Заболеванию подвержены девушки и женщины репродуктивного возраста. Реже встречается после наступления климакса. Заболевание сопровождается появлением атрофических долек, гиперплазией видоизмененной соединительной ткани. Появлением мелких кистозных уплотнений. В диффузной форме принято выделять:
-
Аденоз, с преобладанием железистого компонента.
- Фиброаденоз. Увеличивается фиброзный компонент.
- Фиброкистоз. Появляются единичные или множественные кисты.
- Склерозирующий аденоз конфигурация внутреннего и наружного эпителиального слоя остается неизменной, происходит разрастание долек молочной железы.
- Комбинированная форма.
-
- Узловая форма её часто называют кистозной. Усиленная гиперплазия фиброзной ткани приводит к появлению кистозных уплотнений, внутри которых содержится жидкость. При этом виде патологии обнаруживаются атипичные клетки, это является тревожным симптомом, так как повышается риск возникновения злокачественной опухоли. При данной форме мастопатии, во время наступления месячных, появляется чувство болезненности и дискомфорта в области грудных желез. В основном это патология наблюдается у женщин после 45 лет. Узловая форма имеет разновидности:
-
Аденоматозная. Формирование происходит при слиянии близко расположенных некрупных аденом, из-за увеличенного разрастания железистого эпителия.
- Фиброаденоматозная характеризуется быстрым прогрессированием. Появляются выросты соединительнотканной этиологии.
- Кистозная.
- Болезнь Минца (кровоточащая грудная железа). Представляет собой легкоранимый, разросшийся эпителий, который локализуется в области протока, недалеко от соска грудной железы.
- Липома или липогранулема, доброкачественное новообразование, содержащее внутри жировой секрет.
- Гемангиома. Опухоль, которая возникает при аномалии развития сосудов.
- Гамартома. Представляет разрастание из железистой, фиброзной, и жировой ткани.
-
- Фиброзно-кистозная. Кистозные разрастания распространяются по всей поверхности молочной железы. Обычно такой вид патологии поражает обои железы. Кисты имеют небольшой размер и заполненные прозрачной жидкостью. Это самая опасная форма мастопатии, так как она почти в 50% случаев ведет к развитию онкологического процесса.
Клиническая картина мастопатии грудных желез напрямую зависит от формы заболевания, и её степени развития.
В основном при развитии этого патологического состояния у женщины наблюдается:
-
Ощущение болезненности и дискомфорта в районе молочных желез. На раннем этапе развития мастопатии болевые ощущения возникают перед началом или в первые дни менструации. Они могут иметь разный характер проявления (тупые, тянущие, ноющие, спастические, острые). Боль появляется из-за венозного застоя и отечности тканей, так же этому способствует фиброзные разрастания и кистозные уплотнения. Они создают дополнительное давление на соседние ткани, и нервные рецепторы. После полного прекращения менструации болевой синдром исчезает, что заставляет женщину думать, об особенности течения менструального цикла. Обращаться к гинекологу, с подобными жалобами пациентки не считают нужным. Именно поэтому происходит дальнейшее ухудшение состояния, боли в груди усиливаются (порой к ней нельзя прикоснуться), она может иррадиировать (отдавать) в лопатку, ключицу, в область плеча, и верхней конечности. Усиление болевых ощущений приводит:
- К нарушению сна.
- Расстройству психоэмоционального состояния.
- Повышенной раздражительности, а иногда агрессивности.
- Венозный застой приводит к увеличению и нагрубанию грудных желез. Если врач пытается пропальпировать грудную железу, больная женщина очень сильно реагирует на его действия. Так как прикосновение к молочной железе вызывает пронзительную боль.
Также учитывается наличие сопутствующих заболеваний таких как:
- Миома матки.
- Эндометриоз.
- Поликистоз придатков.
- Гиперплазия эндометрия.
Лечение консервативными методами включает в себя применение:
- Фармакологических лекарственных средств не гормонального происхождения.
- Гормонов и их аналогов.
Главным приоритетом в терапии мастопатии грудных желез является достижение физиологической выработки сбалансированного количества эстрогена и прогестерона.
Если выбирается методика лечения не гормональными препаратами,то используются следующие виды лекарственных средств:
- Назначаются нестероидные противовоспалительные препараты способствующие купированию болевых приступов, рассасыванию болезненных уплотнений в грудной железе, снятию отечности и симптома нагрубания. Они подходят только для краткосрочного лечения. В основном происходит назначение:
- Диклофенак.
- Индометацин.
- Найз.
- Ибупрофен.
Терапия с использованием гормональных средств и их аналогов даёт позитивную динамику лечения почти в 80% всех случаев мастопатии молочные железы.
С этой целью используется:
- Антиэстрогены. Этот вид фармакологических препаратов создает препятствие гормона эстрогена осуществлять связь с нейро рецепторами. Это приводит к снижению их влияния на ткань молочной железы. Обычно назначают:
- Тамоксифен. При его применение нередко возникают нежелательные проявления в виде дискомфорта и боли в области груди (обычно они проходят в течение месяца), иногда возникают головные боли и головокружение.
- Фарестон. Относительно новый препарат, который неплохо переносится больными женщинами. Вызывает минимальное количество побочных проявлений, терапевтический эффект наблюдается в первый месяц применение препарата.
Гормональная терапия не всегда приносит позитивную динамику в лечении мастопатии молочной железы. Особенно это наблюдается при терапии фиброзно-кистозной формы мастопатии. Поэтому в случае неэффективности консервативного лечения, прибегают к операбельному устранению этой патологии.
Операбельный вид терапии используется крайне редко. Этот метод лечения назначается, когда вышеперечисленные методы не дают положительных результатов.
Но проведение операции не ведёт к устранению причин развития этого патологического процесса. Поэтому очень часто наблюдается появление рецидивов, что требует повторного оперативного вмешательства.
Обычно операция проводится при появлении кистозных уплотнений молочной железы, в которых отмечается большое содержание геморрагического содержимого.
Для этого пациентку размещают в стационаре онкологической клиники.
Операция может производиться при помощи удаление пораженного участка. Если киста не единичная возникает необходимость расширенной резекции молочные железы. В запущенных формах происходит полная эктомия, с последующей маммопластикой.
Если терапия, по поводу этого заболевания производилась в недостаточном объеме, то возможно повторное развитие этой патологии. Это сопровождается более выраженной симптоматикой, и вызывает затруднение при лечении. Дозировку препаратов необходимо увеличивать, а с ними увеличивается продолжительность лечения.
Самым опасным последствием мастопатии (чаще всего фиброзно кистозной формы) является развитие рака груди. Злокачественные новообразования молочные железы обычно носят локализованный характер, и неплохо поддаются лечению, особенно если женщина обратилась за помощью на ранней стадии онкологического процесса.
Поэтому очень важно, каждой женщине, ежемесячно перед зеркалом, проводить самостоятельное обследование молочных желез. Даже если при пальпации отмечается уплотнение диаметром не больше горошины, это является поводом для срочного визита к гинекологу или маммологу.
Отзывы о том, как лечить мастопатию:
Чтобы предотвратить любую форму мастопатии молочной железы необходимо не только соблюдать профилактические меры, но и вести активный и здоровый образ жизни.
Женщинам любого возраста рекомендуется:
-
Правильно питаться, не допускать излишеств в еде в виде жирной и высокоуглеродистой пищи, не злоупотреблять крепким кофе, спиртными напитками, энергетиками.
- Планировать наступление беременности в благоприятном репродуктивном возрасте.
- Кормить ребенка грудью на протяжении 8 месяцев, и более.
- Следить за психоэмоциональным состоянием, по возможности избегать стрессовых ситуаций, которые приводят к депрессивным состояниям.
- Помимо домашней работы, взять за основу ежедневно выполнять курс лечебной зарядки, постепенно увеличивая физическую нагрузку.
- По возможности ежедневно совершать пешие прогулки на открытом, свежем воздухе.
- Не злоупотреблять процедурами, которые травмируют молочные железы (сауна, баня, солярий, солнечный загар).
- Производить, не реже одного раза в месяц, самостоятельное обследование молочной железы перед зеркалом.
- Показываться на осмотр в женскую консультацию к гинекологу или маммологу не реже одного раза в год.
источник

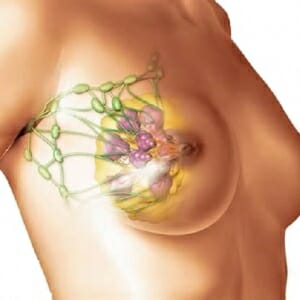 Преждевременное или позднее наступление менструации. Организм молодой женщины не успевает приспособиться к гормональным изменениям.
Преждевременное или позднее наступление менструации. Организм молодой женщины не успевает приспособиться к гормональным изменениям.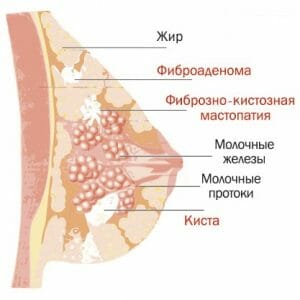 Аденоз, с преобладанием железистого компонента.
Аденоз, с преобладанием железистого компонента.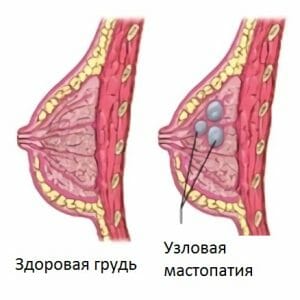 Аденоматозная. Формирование происходит при слиянии близко расположенных некрупных аденом, из-за увеличенного разрастания железистого эпителия.
Аденоматозная. Формирование происходит при слиянии близко расположенных некрупных аденом, из-за увеличенного разрастания железистого эпителия. Ощущение болезненности и дискомфорта в районе молочных желез. На раннем этапе развития мастопатии болевые ощущения возникают перед началом или в первые дни менструации. Они могут иметь разный характер проявления (тупые, тянущие, ноющие, спастические, острые). Боль появляется из-за венозного застоя и отечности тканей, так же этому способствует фиброзные разрастания и кистозные уплотнения. Они создают дополнительное давление на соседние ткани, и нервные рецепторы. После полного прекращения менструации болевой синдром исчезает, что заставляет женщину думать, об особенности течения менструального цикла. Обращаться к гинекологу, с подобными жалобами пациентки не считают нужным. Именно поэтому происходит дальнейшее ухудшение состояния, боли в груди усиливаются (порой к ней нельзя прикоснуться), она может иррадиировать (отдавать) в лопатку, ключицу, в область плеча, и верхней конечности. Усиление болевых ощущений приводит:
Ощущение болезненности и дискомфорта в районе молочных желез. На раннем этапе развития мастопатии болевые ощущения возникают перед началом или в первые дни менструации. Они могут иметь разный характер проявления (тупые, тянущие, ноющие, спастические, острые). Боль появляется из-за венозного застоя и отечности тканей, так же этому способствует фиброзные разрастания и кистозные уплотнения. Они создают дополнительное давление на соседние ткани, и нервные рецепторы. После полного прекращения менструации болевой синдром исчезает, что заставляет женщину думать, об особенности течения менструального цикла. Обращаться к гинекологу, с подобными жалобами пациентки не считают нужным. Именно поэтому происходит дальнейшее ухудшение состояния, боли в груди усиливаются (порой к ней нельзя прикоснуться), она может иррадиировать (отдавать) в лопатку, ключицу, в область плеча, и верхней конечности. Усиление болевых ощущений приводит: 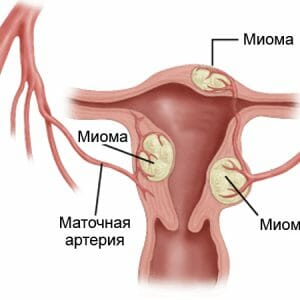 Также учитывается наличие сопутствующих заболеваний таких как:
Также учитывается наличие сопутствующих заболеваний таких как: 
 Операбельный вид терапии используется крайне редко. Этот метод лечения назначается, когда вышеперечисленные методы не дают положительных результатов.
Операбельный вид терапии используется крайне редко. Этот метод лечения назначается, когда вышеперечисленные методы не дают положительных результатов.
 Правильно питаться, не допускать излишеств в еде в виде жирной и высокоуглеродистой пищи, не злоупотреблять крепким кофе, спиртными напитками, энергетиками.
Правильно питаться, не допускать излишеств в еде в виде жирной и высокоуглеродистой пищи, не злоупотреблять крепким кофе, спиртными напитками, энергетиками.