На заметку! Мастопатия не только ведёт к ухудшению женского самочувствия, но и может привести к заболеванию раком молочной железы.
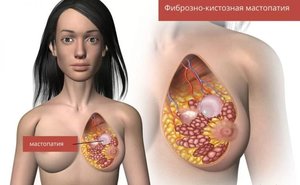
Фиброзно-кистозная мастопатия (ФКМ) – это аномалия молочной железы, которая носит характер доброкачественной. Она представляет собой гормональное нарушение, вследствие которого наблюдается изменение тканей –- пролиферативное и регрессивное.
Пролиферация – это разрастание органических тканей вследствие деления клеток. Регрессия – уменьшение размеров участков ткани.
Эти изменения влекут за собой неправильное соотношение эпителиального и соединительного компонентов ткани.
Эпителиальная ткань (железистая) – защитная, наружный слой кожи. Соединительная ткань (фиброзная) – питательная: жир, хрящ, кровь.
Диффузная ФКМ
Началом заболевания являетсячрезмерное разрастание соединительных тканей с возникновением таких симптомов, как киста — маленькие узелки, похожие на просяные зёрнышки, и тяж — продолговатые упругие образования. Главное проявление этого вида ФМК – мастальгия – болезненные ощущения в груди, возникающие в предменструальный период и сходящие на нет в начале цикла. Затем киста периодически образуется в виде плотных шариков в верхнем отделе молочной железы.
На заметку! Такие проявления нельзя игнорировать и не обращаться к специалистам длительное время. Ведь мастопатия на ранней стадии часто излечивается консервативными методами.
Узловая ФКМ
Дальнейшее течение болезни приводит к тому, что образуются узлы большого размера: от горошины до грецкого ореха. При этом боль в груди усиливается, иногда наблюдается отдача в плечо или в подмышку. Даже лёгкое прикосновение бывает очень болезненным. А также наблюдаются случаи выделения жидкости из сосков.
На заметку! Стадия ФКМ, когда боль становится постоянной, а молочные железы не приходят в норму с началом критических дней, является очень опасной. Она требует немедленного визита к медикам.
- эстрогены, выделяемые до середины цикла;
- гестагены (прогестерон), производимые с середины цикла и достигающие пика перед менструацией.
Ещё на молочную железу влияют гормоны:
- надпочечников;
- щитовидки;
- гипофиза – железы, находящейся у основания головного мозга, воздействующей на рост организма и на обмен веществ в нём.
При нормальном действии этих гормонов грудь грубеет перед месячными и после них. При неблагоприятном изменении гормонального фона одни гормоны вырабатываются в избытке, а других недостаточно. Тогда и начинают разрастаться кисты.
Исследователи связывают эту аномалию с избытком:
- эстрогена;
- пролактина – гормона, вырабатываемого гипофизом.
Мастопатия является заболеванием, которое может возникать из-за большого количества причин. На его развитие влияют следующие факторы:
Генетическая предрасположенность к заболеванию
Проживание в неблагоприятной среде
- Воздействие ионизирующей радиации.
- Загрязнение среды производственными выбросами.
Ведение нездорового образа жизни
- Пристрастие к курению.
- Злоупотребление спиртным.
- Увлечение строгими несбалансированными диетами.
- Нерегулярный секс.
Внутренние факторы
- Аномалии в развитии щитовидной железы, гипофункция которой повышает риск заболевания ФКМ примерно в 4 раза.
- Заболевания жёлчного пузыря, жёлчных протоков, печени.
- Ожирение.
- Диабет.
- Повышенное артериальное давление.
- Недостаток в организме йода.
- Раннее наступление менструального периода и его позднее окончание.
- Нервные заболевания.
На заметку! При сочетании лишнего веса, гипертонии и диабета риск заболевания мастопатией, а также раком груди, увеличивается в 3 раза.
- Отсутствие кормления грудью или короткий его период.
- Прерывание беременности искусственным путём.
- Рождение первого ребёнка в позднем возрасте.
- Отсутствие беременности.
- Травмы молочной железы.
У женщин, которые сделали 3 и более абортов, риск развития кисты увеличивается в 7 раз. При прерывании беременности ткань в молочных железах резко перестаёт развиваться, что может приводить к патологии.
В 9 случаях из 10 изменения в груди находятся самими женщинами, если они освоили методику самообследования.
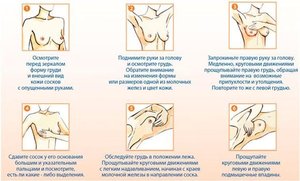
Условия самостоятельного обследования груди
-
Его нужно проводить постоянно.
- Лучше это делать в один и тот же день женского цикла, на 5-й или 6-й день от его начала, при расслабленной молочной железе.
- При наступлении менопаузы осматривать грудь нужно в какой-либо один из дней месяца.
- Освещение должно быть достаточным.
- Проводить процедуру необходимо в спокойном состоянии.
Осмотр состоит из 6 этапов, которые не занимают много времени при правильном подходе.
1-й этап – выделения
Необходимо осмотреть бюстгальтер на предмет нахождения на нём выделений из сосков, бурых или зеленоватых пятен, отслоившихся корочек.
2-й этап – общий вид
Нужно окинуть грудь общим взглядом, встав перед зеркалом и опустив руки, а затем, подняв их –проверить, нет ли изменений:
- в грудных контурах;
- в размерах;
- в симметричности;
- в нахождении на одном уровне;
- в ровном расположении;
- в форме.
3-й этап – кожа
- не покраснела ли кожа;
- является ли она эластичной;
- нет ли сыпи или опрелостей;
- не наблюдается ли корка, напоминающая лимонную.
4-й этап – пальпация стоя
- Ощупывание груди проводится смазанными кремом руками.
- Прикосновения производятся подушечками при сомкнутых пальцах круговыми пружинящими движениями.
- Сначала ощупывание поверхностное – для обнаружения маленькой кисты, находящейся близко к поверхности.
- Далее прикосновения должны быть более глубокими, когда подушечки постепенно приближаются к рёбрам.
- Начинается пальпация от ключицы и заканчивается у нижнего края рёбер, а затем – от грудины до подмышек – с целью обнаружения увеличенных лимфатических узлов.
5-й этап – пальпация лёжа
- Именно в этом положении можно обнаружить симптомы с наибольшей вероятностью.
- Лежать нужно на твёрдой уплощённой поверхности.
- Под грудь желательно положить небольшую жёсткую подушку или валик.
- Руки вытягиваются вдоль корпуса или заносятся за голову.
6-й этап – обследование сосков
Осматривая соски нужно обратить внимание:
-
не произошло ли изменение их цвета или формы;
- не наблюдаются ли на них трещинки;
- не являются ли они мокрыми;
- нет ли под соском опухоли;
- есть ли выделения при надавливании, и какой они носят характер.
Существует два варианта пальпирования.
1-й вариант – «квадраты».
Вся грудная поверхность, начиная от ключицы и заканчивая краем рёбер, и сама молочная железа мысленно разбиваются на квадраты небольших размеров. Прощупывание делается последовательно от одного квадрата к другому, сверху вниз.
2-й вариант – «спираль».
Прощупывание идёт по спирали, путём «прорисовывания» сходящихся концентрических окружностей – от подмышечной впадины до соска.
Если со времени крайнего осмотра замечены существенные перемены, откладывать посещение врача нельзя.
На заметку! Попытки поставить диагноз и лечиться на дому являются бессмысленными. Но самостоятельное обнаружение изменений и своевременное обращение к специалистам в некоторых случаях могут помочь сохранить не только здоровье, но и жизнь.
Разновидности ФКМ
На заметку! С достаточной точностью диагностировать мастопатию могут специалисты-маммологи.
Если диагноз «мастопатия» установлен, врач ещё должен определиться с конкретной разновидностью заболевания, чтобы подобрать правильное лечение.
Например, диффузная форма мастопатии разделяется на 4 вида:
- с преобладающим кистозными изменениями;
- с преобладающими фиброзными изменениями;
- смешанная форма;
- аденоз склерозирующий – с разрастающимися дольками и с сохранением слоёв внешней и внутренней ткани.
На заметку! В качестве критерия при определении разновидности ФКМ выбирается соотношение количества в молочной железе жировой, соединительной, железистой тканей.
Изучаются данные:
-
о прошлых заболеваниях;
- о характере месячных;
- о количестве родов и абортов;
- об имеющейся генетической предрасположенности;
- о наличии других, указанных выше факторах риска.
Уточнение жалоб
- период, в котором они появились;
- их связь с женскими циклами;
- длительность, постоянство, цвет выделений из соска – при их наличии.
Углублённый осмотр молочных желез
- форма;
- размеры;
- состояние кожи и сосков.
Мануальное исследование
- пальпация – поверхностная и глубокая – желез и лимфатических узлов;
- изучение состояния грудных желез на наличие уплотнений и узелков.
На заметку! Чтобы объективно оценить состояние груди, нужно данные пальпации подкрепить другими специальными видами исследований. А также обязательной является оценка таких гормональных составляющих, как эстроген и пролактин.
Маммография – это рентгенологический метод, который является преобладающим в оценке состояния женской груди. Она даёт возможность своевременного распознавания патологических изменений почти в 95% случаев.
На заметку! Среди сообщений в СМИ можно встретить мнения о том, что этот метод может влиять на развитие раковых заболеваний. Однако и зарубежные, и российские исследователи опровергают подобные сведения.
На заметку! Ультразвук и маммография являются методами, которые призваны взаимодополнять друг друга.
Принцип действия этого метода основывается на определении температурной разницы, фиксируемой над болезненными и здоровыми участками тканей.
- относительная доступность;
- отсутствие вредного воздействия;
- простота в использовании.
- низкая разрешающая способность;
- отсутствие мелкой детализации;
- трудности при выявлении небольших узлов.
Термографический метод относится к методам, имеющим вспомогательный характер.
Проводится с использованием контрастного вещества – метиленовой синьки, которая вводится с помощью тонкой иголки в проток молочной железы. После этого делается маммография в двух проекциях и выявляется патологический участок.
Этот метод является очень хорошим. Он представляет собой микроскопическое исследование иссечённой ткани с применением специальных видов игл. Эффективность такого вида диагностики приближается к 100%.
Производится путём откачивания жидкости из полости кисты с последующим введением контраста. Она эффективна (до 75%) при выявлении внутрикистозных образований, имеющих диаметр 1-2 мм.
При мастопатии применяются консервативные и хирургические методы.
Консервативное лечение предполагает два метода: гормональный и негормональный.
3. Комбинированные оральные контрацептивы:
5. Антиэстроген – тамоксифен.
Для замедления выработки пролактина применятся препарат парлодел.
К таким средствам относятся:
Йодовые препараты:
Седативные препараты:
Биостимуляторы:
Фитопрепараты:
Нестероидные противовоспалительные препараты:
Мочегонные лекарства:
- лазикс,
- фитолизин,
- брусничный и почечный чаи.
Хирургическое лечение показано при узловой мастопатии в случае подозрения на рак. Оно состоит в удалении поражённых участков молочной железы или «вылущивании» опухоли.
Можно ли принимать дюфастон при мастопатии? — Да. Это лекарство выпускается в виде таблеток для приёма внутрь. Его можно употреблять беременным. Принимается по 2 раза в день, сообразуясь с менструальным циклом. Но у препарата есть предостережения. Он может вызывать сильное кровотечение, которое предотвращается путём увеличения дозы таблеток. Подробно о том, как принимать дюфастон, можно узнать прочитав инструкцию.
Как лечить кистозную мастопатию с помощью мастодиона? — Этот растительный препарат выпускается как в виде таблеток (употреблять 2 раза вдень), так и в виде капель (пить 2 раза в день по 30 капель). Его нужно принимать с осторожностью, так как в составе имеется алкоголь.
источник
Известно, что данной патологией страдает большинство женщин, причем пик заболеваемости отмечается в детородном возрасте (около 30 – 45 лет). Фиброзно-кистозная мастопатия считается одним из самых распространенных заболеваний у женщин, а частота ее встречаемости составляет 30 – 40%, в случае наличия сопутствующих гинекологических заболеваний у представительниц слабого пола данная патология достигает 58%.
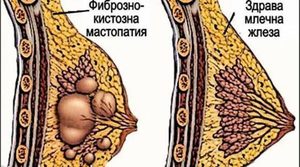
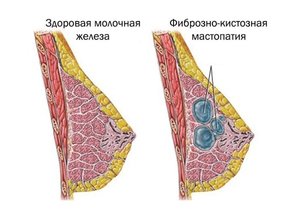
Фиброзно-кистозной мастопатией или фиброзно-кистозной болезнью называют такую доброкачественную дисгормональную патологию молочных желез, при которой отмечаются как пролиферативные, так и регрессивные изменения в их тканях, вследствие чего формируется патологическое соотношение эпителиального и соединительнотканного компонентов.
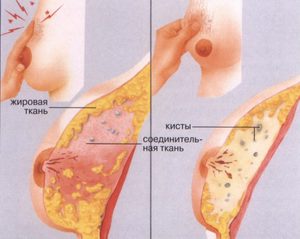
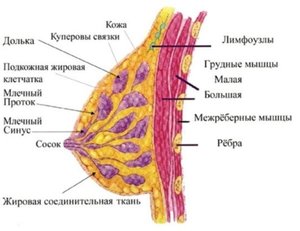
Молочная железа относится к парным органам и представлена тремя видами тканей. Основная – это паренхима или железистая ткань, в которой проходят протоки различного диаметра, железистая ткань разделяется на дольки и доли (их около 15 – 20). Дольки и доли разделяются стромой или соединительной тканью, что составляет каркас молочной железы. И третьим видом ткани является жировая, именно в нее погружены дольки, доли и строма молочной железы. Процентное соотношение паренхимы, стромы и жировой ткани напрямую связано с физиологическим состоянием (возрастом) репродуктивной системы.
Во время вынашивания плода молочные железы достигают морфологической зрелости. Размеры и масса их увеличиваются, возрастает количество долек и протоков, а в альвеолах (морфомолекулярная единица молочной железы) начинается секреция молока. После родов за счет выработки молока молочные железы еще более увеличиваются (в протоках долей формируются млечные синусы, в которых накапливается молоко). А после прекращения лактации в грудных железах происходит инволюция, и строма заменяется жировой тканью. С возрастом (после 40) происходит замена и паренхимы жировой тканью.
Как рост, так и развитие молочных желез регулируются многочисленными гормонами. Главными из них являются эстрогены, прогестерон и пролактин. Также доказана роль в регуляции развития молочных желез и соматотропного гормона. Основным изменениям в молочных железах под действием гормонов подлежит паренхима, а в меньшей степени гормональному воздействию подвергается строма. От соотношения содержания перечисленных гормонов и зависит состояние молочных желез. При нарушении гормонального баланса и развивается мастопатия молочных желез.
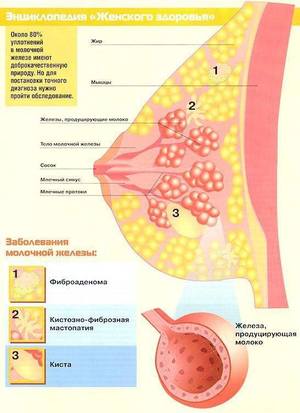
В современной медицине существует большое количество классификаций данного заболевания. Наиболее удобной в клинической работе считается следующая:
- при преобладании железистого компонента говорят об аденозе;
- мастопатия, при которой преобладает фиброзный компонент (мастопатия фиброзная);
- мастопатия, при которой преобладает кистозный компонент;
- мастопатия смешанной формы;
- липома;
- фиброаденома;
- киста молочной железы;
- липогранулема;
- внутрипротоковая папиллома (грубо говоря, бородавка в млечном протоке);
- гематрома молочной железы;
- ангиома.
В случае поражения обеих молочных желез говорят о двусторонней фиброзно-кистозной мастопатии, а при развитии процесса в одной железе – об односторонней (например, киста левой молочной железы).
В зависимости от выраженности клинических проявлений заболевание может быть легкой, умеренной и выраженной степени.
Кроме того, как диффузная, так и узловая мастопатия могут быть пролиферирующей и непролиферирующей формы. Прогностически неблагоприятной является фиброзно-кистозная мастопатия (ФКМ) первой формы. В этом случае возникает пролиферация эпителия млечных протоков, что ведет к образованию интрадуктальных папиллом или пролиферативные изменения в эпителии внутренних стенок кист, что приводит к развитию цистаденопапилломы.
Все описанные изменения чреваты злокачественными перерождениями и опасны возникновением рака молочной железы.
Также выделяется особая форма молочной железы в конце второй фазы цикла, что носит название мастодинии или масталгии. Мастодиния обусловлена циклическим нагрубанием железы за счет венозного застоя и отека стромы, что приводит к резкому увеличению и болезненности молочной железы (больше, чем на 15%).
Этиологические факторы и сам механизм развития заболевания обусловлены гормональным дисбалансом. Ведущая роль в формировании мастопатии отводится состояниям, при которых имеется дефицит прогестерона, нарушение функции яичников и/или абсолютная либо относительная гиперэстрогения. Это обусловлено тем, что эстрогены способствуют пролиферации эпителия в альвеолах, млечных ходах, усиливают активность фибробластов, что вызывает пролиферацию и стромы. Также в механизме формирования заболевания имеет значение и гиперпролактинемия и избыток простагландинов (взывают мастодинию, а затем и мастопатию). Для развития гормонального дисбаланса необходимо действие провоцирующих факторов. Но даже при их существовании мастопатия не развивается сразу, так как нужно их длительное влияние (несколько лет) и «наслаивание» одного фактора на другой. К таким провоцирующим факторам относятся:
- раннее менархе (раннее половое созревание, до 12 лет, ведет к быстрой гормональной перестройке, что отражается и на состоянии молочных желез);
- поздняя менопауза (прекращение месячных после 55 лет также неблагоприятно для молочных желез вследствие длительного гормонального воздействия на их ткани);
- прерывание беременности (резкий гормональный спад после аборта или выкидыша ведет к гормональным нарушениям и развитию мастопатии);
- беременности и роды отсутствовали вообще ;
- недолгий период лактации или категорический отказ от кормления грудью;
- наследственность (доброкачественные и злокачественные заболевания груди у женщин по материнской линии);
- возраст (старше 35);
- стрессы как причина эндокринной патологии;
- вредные привычки;
- травмы молочных желез, сдавление груди тесным и неудобным бюстгальтером;
- воспалительные процессы молочных желез;
- гормональнозависимые гинекологические заболевания (нарушения цикла, ановуляция и бесплодие, миома, эндометриоз);
- недостаток йода;
- патология печени, щитовидки;
- ожирение (жировая ткань выполняет функцию депо эстрогенов, а их избыток приводит к гормональным нарушениям);
- опухоли гипоталамуса и/или гипофиза (сбои в выработки ФСГ и ЛГ ведут к гиперэстрогении);
- нерегулярная половая жизнь либо неудовлетворенность в сексе, что способствует застою крови в органах таза и, как результат, вызывает нарушение функции яичников и гормональный дисбаланс.
При мастопатии симптомы и их выраженность зависят не только от формы заболевания, но и от эмоционального состояния и характера женщины и от имеющихся сопутствующих патологий. В клинике мастопатии преобладают следующие признаки:
- Мастодиния или болезненность груди
Болевой синдром может быть различного характера и интенсивности. В начальной стадии заболевания боли в груди появляются накануне менструации, что многие женщины расценивают как предменструальный синдром. Боль может быть тупой, ноющей или острой настолько, что до груди невозможно дотронуться. Болевой синдром обусловлен застоем крови в венах и отеком тканей и описывается пациентками как нагрубание груди. Также женщины отмечают и увеличение в объеме молочных желез (отек). По прошествии менструаций боль исчезает, но по мере прогрессирования патологии боль становится постоянной, меняется лишь ее интенсивность в зависимости от фазы цикла. Выраженные боли отрицательно сказываются и на психоэмоциональном состоянии женщины. Кроме нарушения сна отмечается лабильность психики, появляется раздражительность, агрессивность и плаксивость.
- Выделения из сосков и наличие уплотнений/образований в груди
Выделения из сосков характерный, но не обязательный симптом мастопатии. Выраженность и цвет выделений также варьируются. Отделяемое может быть незначительным и появляться только при сжатии соска или возникает самостоятельно, о чем свидетельствуют пятна на нижнем белье. Цвет выделений может быть беловатым или прозрачным, либо зеленоватым, что говорит о присоединении вторичной инфекции. Появление выделений из груди свидетельствует о вовлечении в процесс млечных протоков. Прогностически неблагоприятным признаком является появление бурых или кровянистых выделений, что присуще злокачественным опухолям.
Она чаще диагностируется у молодых женщин, при этом при пальпации определяются увеличенные и болезненные молочные железы с грубой тяжистостью и выраженной дольчатостью, а также мелкая зернистость.
Узловая -является следующим этапом развития заболевания, который наступает при отсутствии лечения диффузной формы патологии. Пальпация молочных желез позволяет прочувствовать пальцами отдельный или отдельные участки уплотнения либо кисты. Очаги уплотнения прощупываются как плотные узлы без явных границ с выраженной дольчатостью. Узлы могут достигать внушительных размеров (до 6 – 7 см). В случае формирования кисты молочной железы прощупываются эластичные образования округлые либо овальные с явными границами, которые не связаны с окружающими тканями.
Диагностика заболевания начинается со сбора анамнеза и жалоб. После проведенного опроса больной врач производит осмотр и пальпацию грудных желез. При осмотре уточняются контуры груди, наличие/отсутствие асимметричности молочных желез, оттенок кожи и венозный рисунок, положение сосков и есть ли их деформация.
Далее проводится пальпация молочных желез (обязательно в первой фазе цикла) в двух положениях: стоя и лежа, так как некоторые образования могут не прощупываться в одном положении. Кроме того, врач сжимает соски и определяет наличие/отсутствие выделений из них, а также пальпирует регионарные лимфоузлы (подмышечные, под- и надключичные).
К инструментальным методам диагностики мастопатии относятся:
Суть данного метода заключается в рентгенологическом исследовании груди. Маммография показана женщинам из группы значительного риска по раку молочной железы, а также всем женщинам 35 и старше лет при проведении мед. осмотра. Проводится рентгенография молочных желез в первую половину цикла (7 – 10 день) и обязательно в 2 проекциях (прямой и боковой). К достоинствам маммографии можно отнести высокую информативность (до 97%), возможность выявления не прощупываемых образований.
Показано данное обследование женщинам моложе 35 лет, а также у беременных и кормящих грудью. Достоинствами метода являются безвредность и безопасность, высокая разрешающая способность, возможность осмотра имплантантов молочных желез либо при имеющихся травме и/или воспаления груди, возможность осмотра регионарных лимфоузлов. Из недостатков метода: невозможно осмотреть молочную железу в целом, а только «срез», малая информативность при жировом перерождении груди, субъективная оценка снимков (зависит от квалификации и опыта врача).
При выявлении подозрительного участка (уплотнения или полостного образования) проводится тонкоигольная пункция патологического очага с последующим гистологическим исследованием содержимого.
- Исследование гормонального статуса
В первую очередь определяется уровень эстрогенов и прогестерона, при подозрении на гиперпролактинемию уровень пролактина, а при необходимости исследуются гормоны надпочечников и щитовидки.
Проводится для исключения заболеваний яичников и матки.
- Биохимический анализ крови
Исследуется печеночные ферменты, сахар крови и другие показатели для исключения сопутствующих экстрагенитальных заболеваний.
Кроме того, из дополнительных способов исследования молочных желез используются (при необходимости) дуктография (исследование молочных протоков), пневмоцистография (исследование полостного образования), лазерная и цифровая маммография, термография, магнитно-резонансная томография.
При выявлении мастопатии лечение должно проводиться в обязательном порядке и тактика его зависит от ряда факторов: возраста пациентки, формы заболевания, наличия сопутствующей патологии, заинтересованности в беременности либо в контрацепции. Фиброзно-кистозная мастопатия подразумевает лечение как консервативным, так и хирургическим путем.
Консервативному лечению подвергаются пациентки только с диагностированной формой диффузной мастопатии, причем после консультации маммолога-онколога. Консервативная терапия проводится негормональными и гормональными препаратами.
Назначаются витамин А, который оказывает антиэстрогенный эффект, витамин Е, усиливающий действие прогестерона, витамин В6, снижает содержание пролактина, витамины РР, Р и аскорбиновая кислота, укрепляющие сосудистую стенку, нормализующие микроциркуляцию и уменьшающие отек молочных желез. Кроме того, все перечисленные витаминные препараты улучшают работу печени, где инактивируются эстрогены и в целом благоприятно влияют на ткани молочных желез.
Применяются йодомарин, йод-актив, нормализующие работу щитовидной железы и участвующие в образовании ее гормонов (см. симптомы йододефицита, препараты).
- Седативные препараты и биостимуляторы (адаптогены)
Назначение успокоительных препаратов (пустырник, валериана, настойка пиона) нормализуют психоэмоциональное состояние пациентки, улучшают сон и повышают устойчивость к стрессам. Адаптогены (элеутерококк, радиола розовая) стимулируют иммунитет, нормализуют обменные процессы в организме, улучшают работу печени и головного мозга.
Используются мастодинон, циклодинон или ременс, которые благотворно влияют на гормональный баланс, устраняют патологические процессы в молочных железах, снижают концентрацию пролактина.
Назначение таких препаратов, как индометацин, найз или диклофенак не только уменьшают болевой синдром за счет подавления синтеза простагландинов – «возбудителей» болей, но и снимают отек и нагрубание молочных желез.
Мочегонные препараты (лазикс или растительные мочегонные средства: брусничный лист, почечный чай, фитолизин) способствуют спаданию отека в молочных железах и уменьшению болей.
Это основное звено консервативного лечения, оно заключается в назначении следующих групп лекарств:
Прием утрожестана, дюфастона, норколута, прегнина и других препаратов во второй фазе цикла снижает синтез эстрогенов и нормализуют уровень прогестерона, что благоприятно сказывается на течении мастопатии. Длительность приема гестагенных средств составляет не менее 4 месяцев. Возможно и местное применение гестагенов (прожестожель) – нанесение геля на поверхность молочных желез дважды в день не менее 3 – 4 месяцев, что способствует всасыванию 90% прогестерона тканями молочной железы и исключает побочные эффекты.
- Ингибиторы выработки пролактина
Парлодел подавляет секрецию пролактина и назначается при выявленной гиперпролактинемии.
Лечение андрогенами (метилтестостерон, даназол, тестобромлецид) проводится женщинам после 45 лет на протяжении 4 – 6 месяцев в непрерывном режиме. Андрогены ингибируют выделение ФСГ и ЛГ гипофизом, подавляют их действие на яичники и тормозят производство яичниками гомонов.
Тамоксифен и другие препараты данной группы принимаются непрерывно в течение 3 месяцев.
- Комбинированные оральные контрацептивы
Прием Марвелона, Ригевидона и других противозачаточных препаратов показан пациенткам до 35 лет при ановуляции и нарушении второй фазы цикла.
Хирургическое лечение показано при выявлении узловой мастопатии (фиброаденомы или кисты) и заключается либо в проведении секторальной резекции молочной железы (удаление патологического очага вместе с сектором груди) либо в энуклеации (вылущивании) опухоли/кисты. Показаниями к операции служат: подозрение на рак по данным гистологического исследования пунктата, быстрый рост фиброаденомы, рецидив кисты после ранее проведенной пункции.
Беременность благоприятно воздействует на течение мастопатии, так как изменившийся гормональный фон (повышение секреции прогестерона) во время вынашивания плода не только приостанавливает заболевание, но способствует полному излечению.
Не только можно, но и нужно. Лактация является профилактикой заболеваний груди, а в случае мастопатии способствует нормализации процессов в тканях молочных желез (усиливается рост эпителия железистой ткани, что подавляет размножение клеток патологического образования).
Да, использовать методы народного лечения при данном заболевании можно, но только при сочетании с медикаментозным лечением и после консультации врача.
Одним из эффективных способов народной терапии является использование свежей капусты. Можно приложить свежий капустный лист со срезанными прожилками к груди на ночь, обмотав полотенцем, а можно перекрутить капусту и тыкву (1:1) через мясорубку, полученную массу равномерно распределить по молочным железам, обернуть полиэтиленом, а затем марлей и оставить компресс на 2 часа. Подобное лечение снимает боль и воспаление, снижает отек в молочных железах и проводится курсами по 7 – 14 дней.
К осложнениям мастопатии относятся рецидив заболевания после проведенного медикаментозного лечения, что возможно при недиагностированных гормональных нарушениях, нагноение и разрыв кисты молочной железы и перерождение фиброаденомы в рак (составляет менее 1% при непролиферирующей форме и достигает 32% при выраженной пролиферации фиброаденомы). Поэтому узловую мастопатию необходимо лечить в обязательном порядке оперативным путем, не откладывая.
Загорать, как впрочем, и проведение других тепловых процедур (посещение бани или сауны) при данном заболевании запрещается. Следует помнить, что при любой форме мастопатии женщина входит в группу высокого риска по раку молочной железы, а инсоляция и любой другой вид «нагрева» груди способствует переходу диффузной мастопатии в узловую или малигнизации доброкачественной опухоли груди.
Да, при мастопатии следует придерживаться принципов лечебного питания, которое исключает прием шоколада, кофе, чая и какао из-за высокого содержания в них метилксантинов, которые не только усиливают болевой синдром, но и способствуют прогрессированию заболевания. Диета должна быть богата свежими овощами и фруктами (источники витаминов и грубой клетчатки, что улучшает функцию кишечника), зерновыми и отрубяными продуктами, кисломолочными и морепродуктами (источники кальция и йода), растительными маслами (витамин Е).
Для профилактики развития мастопатии необходимо придерживаться нескольких принципов:
- отказаться от вредных привычек;
- ношение удобного, по размеру белья;
- отказ от абортов;
- избегать стрессов (по возможности);
- придерживаться принципов грудного вскармливания;
- регулярно проводить самообследование груди и проверяться у врача;
- избегать травм груди;
- придерживаться регулярной половой жизни.
источник
Лечение ФКМ предполагает разные методы, начиная с консервативного вида, заканчивая методами народной медицины. В качестве негормонального вида, врачи назначают терапию, подразумевающую ношение правильного бюстгальтера, составление диеты, прием витаминных комплексов, мочегонных и противовоспалительных препаратов.
Гормональная терапия подразумевает лечение с использованием таких медикаментов, как препараты антиэстроген (тамоксифен, фарестон), контрацептивы для перорального применения, гестагены, андрогены, ингибиторы пролактина, а также препараты-аналоги лекарств, способствующие высвобождению гормона гонадотропина (LHRH).
Препараты категории LHRH назначаются только при тяжелой форме мастодинии, когда результат от других медикаментов отсутствует.
Клиническая практика определяет несколько рентгенологических вариантов классификаций ФКМ:
- Диффузная мастопатия, в которой преимущественно находится кистозный компонент.
- Диффузная мастопатия, в которой преимущественно находится фиброзный компонент.
- Диффузная мастопатия, в которой преимущественно находится железистый компонент.
- Смешанная форма диффузного вида мастопатии.
- Аденоз склерозирующего типа.
Отдельно существует узловая форма фиброзно-кистозного компонента в каждой из пяти разных подвидов ФКМ. При этом узловая мастопатия может проявляться в каждой группе болезни, которая приводит к возникновению рака, за исключением аденоза.
Фиброзный и кистозный элементы могут одновременно находиться в подавляющем большинстве по размерам и относительным формам, что позволяет назвать заболевание фиброзно-кистозной болезнью.
Фиброзно-кистозная мастопатия, которая относится к доброкачественным опухолям, встречается среди женщин младше 55 лет. Это заболевание молочных желез, которым страдают 90% женщин от 20 лет до 65 лет. Лечить такой недуг возможно разными способами. Согласно ANDI классификации, все изменения, которые происходят в организме женщины в репродуктивном возрасте, можно отнести к норме. Однако если такие физиологические проявления сопровождаются болями и ухудшением общего состояния здоровья, или же констатирована реальная угроза жизни женщины (малигнизация, дисплазия, гиперплазия, анамнез, рак), то назначается лечение фиброзно-кистозной мастопатии, определяется тактика воздействия на поведенческие факторы молочной железы.
Однозначного и единственного направления, чтобы вылечить недуг, не существует. Устоявшегося алгоритма коррекции фиброкистозной болезни не изобрели, поэтому каждый случай рассматривается в индивидуальном подходе. Если в ходе диагностики выявлено, что есть подозрения на малигнизацию, женщина, которой до 20 лет, или за 50 лет, должна наблюдаться в онкологическом учреждении для подтверждения или опровержения тактической ошибки, если таковая была допущена. Лечить во время диагностики нельзя.
При любых возможных и неточных диагнозах после осмотра, необходимо проходить повторные консультации у других врачей.
К методам негормональной терапии относят рекомендации врачей, а также советы по уходу за кожей груди, пересмотру питания и дополнительными занятиями. Разрешается лечить болезнь нетрадиционными методами, но только с предписания врача.
Коррекция питания благоприятно влияет на содержание в крови метилксантинов (кофеин, теофиллин, теобромин). Чем меньше этих составляющих попадает в организм женщины, тем меньше риск развития фиброкистозной болезни. При подтвержденном диагнозе в тканях кисты образуется жидкость, которая усугубляет ситуацию клинической картины. Метилксаптины содержатся в кофе, шоколаде, какао и коле. Исключая эти продукты, вы исключаете усиление боли во время набухания молочных желез.
Если женщине до 60 лет установили диагноз фиброзно-кистозной болезни, необходимо подобрать также правильное нижнее белье, которое уменьшит приступы масталгической болезни и снизит характер проявления циклической мастопатии, а только потом лечить недуг. При ношении бюстгальтера неправильной формы:
- Развивается неправильно форма груди среди женщин, моложе 55 лет.
- Деформируется форма молочных желез.
- Перегружается связочный аппарат желез.
- Сдавливается ткань вокруг протоков железы.
Лечение фиброзно-кистозной мастопатии невозможно без приема простых витаминов также, как прием антибиотиков не обходится без приема препаратов, содержащих положительные бактерии для сохранения флоры кишечника. Витамины различных групп способствуют:
- улучшению процессов метаболизма;
- улучшению гормонального баланса в крови;
- усилению действия антиоксидантов;
- стимуляции роста и размножения клеток эпителия;
- стабилизации работы ЦНС;
- нормализации функций яичников;
- нормализации работы надпочечников и щитовидных желез.
Витамины назначают из групп А, С и Е. В отдельных случаях прописывают витамин В6, который уменьшает риск возникновения токсичных веществ в организме при назначении биохимических процедур или иной физиотерапии.
Мочегонные и успокоительные средства
Мочегонные средства назначают при циклической мастопатии, успокаивающие препараты – женщинам, у которых диагностировали рак груди или предраковое состояние на фоне развития и прогрессии ФКМ. Из перечня успокоительных средств женщинам назначают препараты растительного происхождения – пустырник, валерьяна и др. Они не способны лечить мастопатию без комплексного подхода.
Все процессы, возникающие в молочных железах, напрямую зависят от эстрогенов, прогестерона, пролактина, гормона роста, андрогена, тироксина и др. Гормональный фон, естественно, тесно связан с изменениями в железах, поэтому баланс имеет прямое отношение к здоровью и развитию опухолей. Как правило, фиброзно-кистозная мастопатия носит двусторонний характер, и проявляется она в разном возрасте.
Причинами к зарождению очагов могут послужить аборт в раннем возрасте, когда прерывание беременности влечет за собой перестройку (повторно) в организме; менструальный цикл ненормированный, когда женщина испытывает боли и тянущие ощущения внизу живота; наступление менопаузы, когда весь репродуктивный фон кардинально меняется совместно с уменьшением уровня гормонов в крови из-за физиологических особенностей женщины.
Практически все перемены молочной железы связаны с работой яичников, щитовидки, гинекологией и патологией – могут появляться ранее неизвестные пациентам болезни матки, бесплодия, кист.
В таких случаях гормональная терапия помогает снизить эффект воздействия того гормона, который находится в большей степени выраженности. Из-за его избытка появляются дефекты в железах, после чего развивается дисплазия, масталгия и др.
Коррекция производится гормонами группы диспролактинэмии или гипотиреоза.
Прием гестагенов влияет на уменьшение функциональных «способностей» гипофизарно-яичниковых связей, вызывая стимуляцию пролиферации воздействия гормонов эстрогенов. Последние влияют на молочные железы, создавая механизм защиты внутри тканей железы для угнетения развития опухолей.
Ранее использовались, чтобы вылечить мастопатию:
- производные тестостерона (линестренол, норгестрел, даназол);
- дериваты прогестерона (медрокси прогестерона ацетат – МПА).
В совокупности такие препараты также можно соединять. Например, при мастопатии ФКМ типа используют 5мл норетистерона и 10 мг МПА. Комплекс гормонов назначают после менструации, начиная с 17-ого дня цикла. Для блокады менструации с целью вызвать сильное действие гормонов за короткое время, препаратный комплекс принимают с 24-ого дня цикла. Это воздействует на лютеиновую фазу 4 периода, возобновляя работу яичников, которые напрямую воздействуют на работу молочных протоков.
Аналоги сильнодействующих гормональных препаратов LHRH способны освобождать организм от гопадотропина (LHRH), подавляя циркуляцию эстрогенов и тестостеронов, не влияя на другие органы. Аналоги LHRH, как и рецепты раковых опухолей (и доброкачественных типов) имеются ген LHRH, который совмещается с геном лекарственного препарата. «Здоровый» гормон входит в клетки опухоли, заставляя думать, как бы, что ген LHRH, введенный искусственно, является «своим» клеточным основанием. Таким образом, имитация LHRH присутствия позволяет узнать о формах опухоли, ее генетическом происхождении, а также уничтожить аутокринно или паракринно раковые клетки, если они имеются.
Точно о них никто не может сказать, пока не доберется до тканей внутри. Такого рода аналоги LHRH назначаются при сложной мастопатии, которая имеет вид ФКМ рефракторной. После проведения первого курса терапии, необходимо провести УЗИ скрининг, маммографию, рентген. При отрицательных результатах, если эффект не выявлен, лечение нецелесообразно. Операции пока не требуется, даже если опухоль растет.
Назначают заместительную гормонотерапию, которая чаще всего прописывается женщинам репродуктивного возраста(!), находящимся в периоде климакса с выраженными симптомами мастопатии в анамнезе.
Биопсия – это своеобразный метод диагностики тканей молочной доли, который проходит в качестве исследования под микроскопом. При помощи биопсии врачи могут получить забор жидкости, которая скоплена в тканях молочных долей, направив ее потом на анализ. При помощи данного метода можно отличить конкретный вид опухоли, различить доброкачественную форму заболевания от рака.
Также биопсия проводится, когда нужно уточнить и удостовериться в поставленном диагнозе. Даже если пациентке сделали УЗИ и все возможные методы обследования, биопсия поможет досконально определить характер заболевания. Она проводится как при мастопатии, так и при любых воспалительных процессах молочной доли. Биопсия различается по форме проведения:
Первую форма биопсии можно провести в обычном кабинете маммолога, где происходит прокалывание области, где при рентгеновском осмотре были выявлены узлы, шарики или скопления жидкости. Такие процедуры можно делать в обычной городской поликлинике.
После того, как вводится шприц, на коже должен образоваться синяк, безболезненный. Сам процесс забора жидкости неприятный, ощущение дискомфорта можно почувствовать сразу. Полученная ткань отправляется в лабораторию на анализ. Проводится покраска и исследование под микроскопом. При использовании такого метода, в отличие от УЗИ или маммографии, ошибиться с долей процента в том, что опухоль не злокачественная, невозможно. Точность диагноза является 100%-ой.
Второй тип исследования – аспираторная биопсия – проводится также, но жидкость берется не из тканей, а из кисты груди. Процедура повторяется 3-5 раз, в зависимости от количества собранного материала. Жидкость, чтоб не вытекла из шприца, остается внутри до тех пор, пока иглой полностью не наберется жидкость в шприце. Готовый материал помещают на стекло, проводит все только хирург. Если есть подозрения, или малейшие клетки атипичных форм, то можно констатировать рак. При их отсутствии, клетки будут чистыми, гладкими, неактивными.
Если рак исключен, но пациентка подозревает его у себя, есть подтверждение о доброкачественной опухоли, разрешается для психологического состояния пациентки сделать операцию по удалению кисты, новообразований.
Последний вид биопсии в тех случаях, когда необходимо подтвердить рак. Исключить злокачественную опухоль при проведении инцизионной биопсии нельзя. Онколог-хирург проводит биопсию, удаляя полученный материал из груди. Проводя исследование, есть вероятность получить данные о наличии атипичных клеток, которые сопровождаются врожденным (в них) патогенетическим синдромом.
Остро выраженные при этом пролиферативные клетки, действующие под атипией, подлежат хирургическому лечению, то есть, операции по удалению злокачественных образований. Дополнительно назначается биопсия под контролем компьютерной томографии, маммографии и УЗИ. Метод объективизации устанавливается врачом-онкологом. Повторная биопсия проводится таким образом:
1. Онколог устанавливает исследования в той прогрессии, в которой их нужно проводить.
2. Берется область на груди, чтобы сделать точный прокол.
3. Вводится шприц, производится забор жидкости.
4. Повторно проводится исследование на УЗИ и томографии.
Такое частое облучение является единственным способом подтвердить правильность действий и последовательность выполнения шагов, предусмотренных для удаления злокачественного образования.
Выделяют два вида операции:
- Секторальная резекция, проводимая в случаях, когда подтверждена дисплазия в железистой ткани, дисплазия в протоках, дисплазия соединительной ткани.
- Энуклеация, которая подразумевает вырез (вылущивание) кисты или опухоли навсегда, не затрагивая молочную железу.
Первый вид операции подходит женщинам до 35 лет и после 50 лет. Показания к проведению операции предусматривают полную диагностику, после которой назначается лучший метод вмешательства. После операции женщина находится в стационаре под наблюдением врача. После 25 лет назначают второй вид операции, чтобы не вырезать, а сохранить молочную железу для дальнейшего периода лактации (если планируется беременность).
После каждого вида операции женщина находится в течение 2-4 часов в больнице. Хирургическое вмешательство длится до 45 минут, и в тот же день разрешается уйти домой. Через 10-12 дней швы снимаются врачом.
источник
Мастопатия очень частое заболевание среди женского населения, встречается она у 30 — 40%, если есть гинекологические проблемы — 58%. Что же представляет собой фиброзно-кистозная мастопатия: симптомы, методы лечения, и какие отзывы оставляют женщины столкнувшиеся с заболеванием?
Заболевание фиброзно-кистозная мастопатия — дисгормональная доброкачественная патология, которая характеризуется ненормальным соотношением соединительнотканного и эпителиального компонентов, широким спектром пролиферативных и регрессивных изменений тканей грудной железы. «По-простому» — это болезнь, сопровождающаяся появлением уплотнений и кист разных размеров и форм. Нередко случается двусторонняя диффузная форма фиброзно-кистозной мастопатии — болит и одна и вторая молочные железы.
Самая главная причина фиброзно-кистозной мастопатии — это гормональный дисбаланс, он наблюдается при:
- дефиците прогестерона;
- чрезмерное количество простагландинов;
- гиперэстрогения (абсолютная, относительная);
- увеличенное содержание пролактина в крови;
- патология функции яичников.
Диффузная фиброзно-кистозная мастопатия молочных желез не возникает одномоментно, необходимо длительное действие провоцирующих факторов.
К факторам, которые провоцируют развития гормонального дисбаланса можно отнести следующие:
- Раннее менархе (половое созревание девочек до 11.5 — 12 лет)
- Менопауза, которая наступила после 55 лет
- Прерывание беременности также влияет на развитие фиброзно-истозной мастопатии
- Отсутствие в анамнезе беременности, родов
- Короткий период лактации, отказ от кормления грудью
- Наследственный анамнез (доброкачественные и злокачественные заболевания грудных желез у женщин по линии матери)
- Возраст после 35 лет
- Вредные привычки
- Стрессы
- Воспалительные заболевания груди
- Заболевания женской половой сферы
- Травмы, застой лимфы в результате сдавления тесным или неудобным бюстгальтером
- Недостаток йода
- Ожирение (жир — депо эстрогенов)
- Дисфункциональные маточные кровотечения
- Доброкачественные и злокачественные образования гипофиза и гипоталамуса
- Нерегулярная половая жизнь, неудовлетворённость в сексе приводят к застою крови в малом тазу, а это к гормональному дисбалансу (из-за нарушения функций яичников).
У женщин, длительно принимавших комбинированные оральные контрацептивы, мастопатия наблюдается реже (оральные контрацептивы препятствуют развитию гиперэстрогении).
Лечение заболевания, в отличии от обычного мастита у кормящих матерей, более затяжное и не всегда приводит к желаемому результату.
Признаки фиброзно-кистозной мастопатии молочных желез:
- Мастодиния — субъективные неприятные ощущения в области грудной железы, ощущение нагрубания, отечности и болезненности, гиперчувствительность. Болезненные ощущения усиливаются во время менстуации и во второй половине цикла
- Наличие образований в грудной железе (возможно, выявлены при самопальпации, при купании в душе)
- Отек молочной железы
- Выделения из соска (при фиброзно-кистозной мастопатии выделения поначалу прозрачные, цвета молока, потом становятся коричневыми, зеленоватыми)
- Повышенная чувствительность соска.
Для подтверждения заболевания используются следующие виды диагностики:
- Ультразвуковая диагностика
- МРТ
- Маммография
- Аспирационная биопсия
- Гистологическое исследование
- Исследование гормонов
- Биохимический анализ крови
Для верной диагностики заболевания необходимо обязательно обратиться к маммологу-онкологу.
Как вылечить фиброзно-кистозную мастопатию молочных желез, должен подсказать только специалист. В зависимости от многих причин врач назначает индивидуальное лечение. Оно может быть консервативным или хирургическим.
Консервативное лечение мастопатии
Для лечения диффузной фиброзно-кистозной мастопатии используются лекарственные препараты следующих видов:
- Негормональные (мочегонные, НПВС, витамины, препараты йода, седативные препараты )
- Гормональные (гестагены, андрогены, ингибиторы выработки пролактина, антиэстрогены, комбинированные оральные контрацептивы)
Также для общего укрепления иммунитета может быть назначен препарат Феокарпин.
Хирургическое лечение проводят по показаниям, и когда средства от фиброзно-кистозной мастопатии не приносят результатов, и болезнь прогрессирует.
Диета при фиброзно-кистозной форме мастопатии
Продукты способствующие стабилизации гормонального фона: злаки, зелень, горох, фасоль, чечевица, нут, капуста, цитрусовые, сухофрукты, рыба (в которой есть омега 3), зеленый чай, капуста белокочанная, брюссельская, цветная (содержат изотиоцианаты и индолы).
Общие рекомендации
Если вы обнаружили у себя симптомы фиброкистозной мастопатии молочной железы, описанные выше, то обязательно нужно обратиться к специалисту. Лечение диетой и народными методами будет эффективно только в том случае, если вы также лечитесь по рекомендациям врача.
При фиброзно-кистозной мастопатии рекомендуется принимать витамины для укрепления иммунитета.
Беременность приводит к выздоровлению, проконсультируйтесь по этому поводу.
Запрещается загорать и другие тепловые процедуры.
Дополнительно к основному лечению фиброзно-кистозной мастопатии молочной железы можно применить лечение народными средствами:
- Эффективным является прилаживание листов свежей капусты, со срезанными прожилками, на ночь, обмотав грудь полотенцем. Курс 7−14 дней.
- Каланхоэ + мед по 1 чайной ложке в день.
- Порошок льняного семени по 3−4 столовые ложки+1 чайная ложка льняного масла.
- При фиброзно-кистозной мастопатии можно применить травы: календула, крапива, тысячелистник всего по 100 г. 6 ст ложек залить стаканом кипятка на 20 минут. В день пить от 1 до 1.5 литра.
- Чай из шалфея 1ч/л залить 500 мл кипятка, можно положить по листочку мяты, мелиссы, зверобоя. Заваривать нужно 10 минут. Пить охлажденным каждый день.
- Чесночное масло: 100 гр чеснока (измельчить) + 200 мл хорошего оливкового масла. Принимать на голодный желудок по 1 ч/л 3 раза в день. Продолжительность такого лечения 30 дней.
- Кошачий коготь: корень 1 ч/л залить 200 мл воды, кипятить 30 минут. Пить за полчаса до еды 3 р/д. Курс 3 месяца пить, 2 перерыв, пить 2 месяца.
При первых незначительных симптомах фиброзно-кистозной мастопатии молочных желез лечение народными средствами будет наиболее эффективным, с развитием болезни не обойтись без консервативного лечения соответствующими препаратами.
Как быть: удалить или лечить без операции полипы в матке?
Постинор для прерывания беременности на ранних сроках: о том как правильно применять далее.
Чтобы избежать болезни, важно проводить профилактические меры:
- Бросить вредные привычки;
- Перестать носить неудобное бельё;
- Стараться избегать стрессов;
- Регулярно проводить пальпацию молочных желез, посещать врача;
- Должна быть регулярная половая жизнь.
Нельзя без точного диагноза и проведения лечения определить прогноз. Он будет индивидуальным. Кому-то будет достаточно просто придерживаться диеты и время от времени посещать врачей. А кого-то придётся лечить, только начиная с хирургических методов. Данное заболевание может пройти бесследно, если к этому прилагать определённые усилия. Помните, болезнь нужно профилактировать, а не лечить. Если она уже развилась, не бойтесь заболевания, бойтесь последствий, которые могут наступить.
Итак, если вы будете правильно питаться, вести здоровый образ жизни, регулярно проводить самопальпацию молочных желез и проходить профилактические осмотры, у вас будет очень большие шансы предупредить заболевание. Если диагноз уже достоверен, обязательно обратитесь к высококвалифицированному врачу.
О чем говорят женщины с подтвержденным диагнозом
В 2006 году поставили этот диагноз. Пила Мастодинон. В этом же году наступила беременность, я родила. Долго кормила малютку, думала поможет совсем избавиться от мастопатии, но нет через три года все симптомы вернулись. Теперь каждые полгода хожу к маммологу на осмотры, пропиваю курсы препаратов и втираю мази.
Мне прописали Тазалок и Прожестожель пропила, помазалась, и все нормализовалось. Надеюсь не вернется. А вот маме не помогло у нее до операции дошло. И сейчас продолжает наблюдаться у маммолога.
Немного подробнее из уст доктора:
источник
 Его нужно проводить постоянно.
Его нужно проводить постоянно.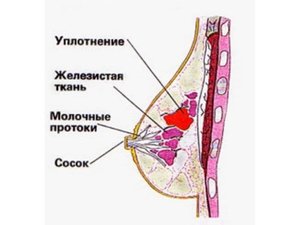 не произошло ли изменение их цвета или формы;
не произошло ли изменение их цвета или формы;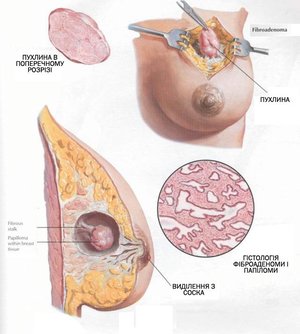 о прошлых заболеваниях;
о прошлых заболеваниях;