Фиброзно-кистозная мастопатия – непростое заболевание, требующее длительного комплексного лечения под контролем специалиста.
Чем раньше пациентка обратиться к врачу, тем быстрее наступит выздоровление.
В схему лечения включаются не только медикаменты, но и изменения образа жизни. Особое внимание нужно уделить диете.
Полезные продукты поддержат организм, вредные способны усугубить проблему и способствовать возникновению более тяжелой формы мастопатии.
Фиброзно-кистозная мастопатия может быть диффузной, объединяющей множество небольших кист и уплотнений в одном молочной железе. Реже встречаются узловые формы, они более характерны для кистозных мастопатий.
При большом количестве новообразований грудь может изменить форму, под кожей четко видны бугры, иногда на молочной железе появляются стрии (растяжки).

Иногда берутся пункции из кист.
Основная задача – подтвердить доброкачественный характер новообразований, уточнить их природу, количество и величину.
На основе полученных результатов назначается лечение мастопатии.
А также читайте тут о том, какие продукты можно, а какие противопоказаны при мастопатии.
Основная задача диеты – корректировать калорийность рациона, не давая развиться ожирению. Избыток жировой ткани провоцирует образование эстрогенов и усиливает гормональный дисбаланс.
Важно исключить из меню блюда, провоцирующие приступы. К ним относятся продукты, задерживающие воду в организме, увеличивающие калорийность рациона, затрудняющие процесс пищеварения.
В стоп-лист попадают:
- консервы;
- жирное мясо, сало;
- промышленные сладости;
- жирные молочные продукты (сливки, цельное молоко, деревенская сметана, сливочное масло);
- гидрогенизированные растительные масла;
- кофе, какао, черный чай;
- газированные напитки и промышленные соки;
- фаст-фуд;
- жареные и приготовленные на гриле блюда;
- майонез и острые соленые соусы.
Диета должна строиться на базе питательных, но не слишком калорийных продуктов. Еда должна содержать минимальное количество соли, красителей, консервантов и других добавок.

Очень полезны томаты, содержащие ценный ликопен, препятствующий перерождениям опухолей.
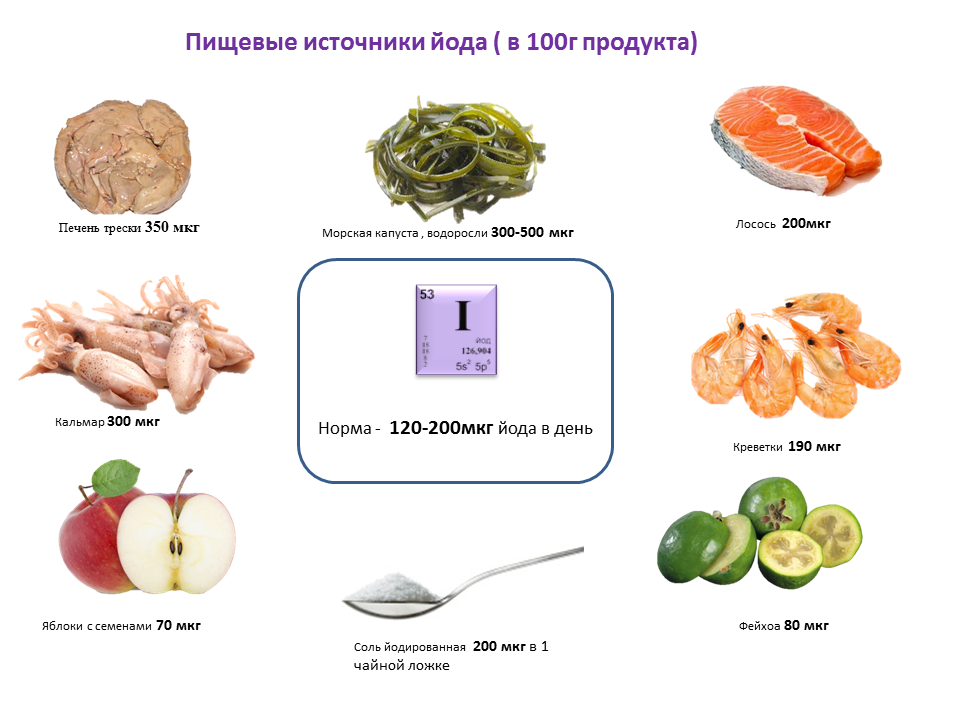
В меню нужно включить продукты, богатые йодом: морскую капусту, морепродукты, нежирную рыбу.
Очень важен витамин С, являющийся природным антиоксидантом. Им особенно богаты цитрусовые, кисло-сладкие яблоки, зеленые овощи (салат, сельдерей, все виды капусты, стручковая фасоль).
Чрезвычайно полезны бобовые, содержащие растительный белок и витамины группы В. В рацион нежно включить сою, чечевицу, зеленый горошек, бобы, красную и белую фасоль.
Чтобы питаться разнообразно и включать в рацион все рекомендованные продукты, стоит составить примерное меню на неделю.
Желательно разбить дневной рацион на 5-6 приемов пищи, перенеся самые плотные трапезы на первую половину дня. Порции должны быть небольшими, желательно не превышать 2000 килокалорий в день.
Диета при мастопатии фиброзно-кистозной — меню:
- Понедельник
Завтрак:
- овсяная каша на воде, приправленная сухофруктами и медом;
- напиток из цикория с молоком.
- несколько кубиков соевого сыра;
-
чай из шиповника.
- салат из помидоров;
- крем-суп из шпината;
- запеченные кальмары;
- молочный десерт с фруктами.
Полдник: стакан свежих ягод (клубники, малины, черники или смородины).
Ужин:
- овощное рагу с куриным филе;
- травяной чай с медом.
Перед сном: стакан нежирного кефира с 1 ч. л. отрубей.
Вторник
Завтрак:
- 2 яйца всмятку, тосты из отрубного хлеба;
- напиток из цикория.
Второй завтрак: половинка помело.
Обед:
- зеленый салат с оливковым маслом;
-
гороховый суп;
- запеканка из баклажанов с помидорами и сыром фета;
- молочный кисель.
Полдник: домашний йогурт с ложкой абрикосового джема.
Ужин:
- печенка индейки с яблоками и макаронами;
- зелены чай, крекеры.
Перед сном: стакан соевого молока.
Среда
Завтрак:
- горячие бутерброды с помидорами и сыром;
- травяной чай с медом.
Второй завтрак: печеное яблоко с корицей.
Обед:
- винегрет;
-
зеленые щи со щавелем;
- тефтели с рисом;
- компот из кураги.
Полдник: козий сыр с инжиром и сотовым медом.
Ужин:
- творожная запеканка со сметаной;
- чай из шиповника.
Перед сном: ромашковый чай.
Завтрак:
- гречневая каша с молоком;
- напиток из цикория.
Второй завтрак: 2 апельсина.
Обед:
- салат из свежих огурцов;
- постный борщ с пампушками;
- паровые котлеты с диким рисом;
- ягодный морс.
Полдник: тост с мягким сыром.
Ужин:
- кальмары, фаршированные овощами;
- травяной чай с крекерами.
Перед сном: стакан варенца.
Завтрак:
- творог с зеленью, тосты из зернового хлеба;
- чай из шиповника с медом.
Второй завтрак: фруктовый салат.
Обед:
- салат из морской капусты;
- куриный бульон с сухариками;
- картофельная запеканка с говяжьим фаршем;
- клюквенный кисель.
Перед сном: стакан ряженки.
Завтрак:
- омлет с овощами;
- тосты из зернового хлеба;
- зеленый чай.
Второй завтрак: 1 банан.
Обед:
- салат из тертой моркови;
- фасолевый суп;
- рыбные котлеты с зеленым горошком;
- яблочный компот.
Полдник: тост с творожным сыром.
Ужин:
- спагетти с креветками с лимонном соусе;
- зеленый чай.
Перед сном: стакан теплого молока с медом.
Завтрак:
- ячневая каша;
- напиток из цикория с молоком.
Второй завтрак: 2 кусочка рассольного сыра, мандарин.
Обед:
- салат из зеленой фасоли;
- морковный крем-суп;
- треска в молочном соусе, картофельное пюре;
- желе из апельсинов.
- грудка индейки с цветной капустой на пару и свежими помидорами;
- груша в малиновом соусе.
Перед сном: домашний йогурт с ложкой меда.
Чтобы при фиброзно-кистозной мастопатии диета не была в тягость, максимально разнообразьте ее. Каждый продукт готовьте 1-2 раза в неделю, добавляйте в еду пряные травы, десерты сдабривайте корицей, медом, домашним вареньем.

В холодное время года активно используйте замороженные продукты: грибы, овощи, ягоды.
Они не менее вкусны, чем свежие, при заморозке полностью сохраняются все полезные микроэлементы.
Правильное питание при фиброзно-кистозной мастопатии поможет в лечении болезни. Чтобы добиться успеха, диету придется соблюдать долго, в идеале она рассчитана на всю жизнь.
Наградой станет не только избавление от мастопатии, но и идеальный вес, снижение риска других неприятных заболеваний и отличное самочувствие.
Вы сможете найти дополнительную информацию по данной теме в разделе Лечение.
Понравилась статья? Подписывайтесь и следите за обновлениями ВКонтакте, Одноклассниках, Twitter, Facebook или Google Plus.
источник
Мастопатия – болезнь молочных желез, вызванная сбоем в гормональном фоне у женщин. Заболевание связано с появлением доброкачественных образований в груди. Симптомами их появления служат боль и выделения из молочной железы. Образования могут измениться в злокачественные. Диагностированием недуга занимается маммолог.
Большое значение при данной патологии играет специальная диета. Правильное питание позволит улучшить и повысить эффективность применяемых лекарств.
Выделяют три вида мастопатии:
- диффузная – появление узелков в молочных железах;
- узловая – размеры новообразований от горошины до грецкого ореха;
- фиброзно-кистозная мастопатия (ФКМ) – заболевание, связанное с излишним разрастанием ткани в смешанной форме (мелкие образования и узлы).
Возникновение последней связано с наследственностью, загрязненной экологией и несбалансированным питанием. Появление ФКМ тесно взаимосвязано с повышенным уровнем эстрогена в организме женщины. Многочисленные исследования доказали, что данный гормон провоцирует появление патологических тканей в организме.
Мастопатия может развиться на фоне следующих причин:
- отсутствие половых контактов;
- бесплодие, связанное с абортом или нарушением менструального цикла;
- сбои в обменных процессах (сахарный диабет, ожирение);
- сильные стрессы и психологические расстройства;
- генетическая предрасположенность;
- заболевания, связанные с половой системой (при отказе от лечения эндометрита возможно развитие мастопатии);
- неправильный уклад жизни, который отрицательно влияет на внутренние органы (недуг может развиться у женщин, которые не предоставляют себе время для отдыха);
- употребление большого количества пищи.
Лечение мастопатии происходит следующим образом:
- корректируется питание;
- используется правильное белье;
- применяются мочегонные и противовоспалительные препараты;
- проводится гормональная терапия;
- проводится операция, если медикаменты не дали результата.
Задачей диеты при мастопатии является нормализация гормонального фона. Это достигается путем соблюдения определенных принципов:
- 1. Употребление продуктов, которые содержат кислоты омега-3 и омега-6. Больше всего их в жирной рыбе, например форели или скумбрии.
- 2. Исключение из рациона питания большого количества животных кислот, которые нарушают работу печени. Печень принимает участие в системе гормонального обмена. Сбои в ее функционировании ведут к увеличению разрастания соединительной ткани, которая является причиной появления новообразований.
- 3. Исключение газрованных напитков и кофе.
- 4. Включение в рацион достаточного количества овощей и фруктов. Данные группы продуктов нормализуют работу кишечника, который выводит излишнее количество гормонов, ведущее к появлению мастопатии.
Рекомендации:
- еда не должна содержать различные красители и консерванты;
- блюда необходимо отваривать, тушить, запекать, готовить на пару;
- увеличить употребление продуктов, богатых йодом: морской капусты и морепродуктов;
- устранить задержку воды в организме, которая провоцирует появление нежелательных тканей в груди (чтобы вода не задерживалась в организме, необходимо ограничить употребления соли и различного рода консервов).
При соблюдении этих несложных правил риск развития болезни резко сокращается.
Особенных различий в диете при разных формах мастопатии нет. При диффузной форме мастопатии калорийность потребляемой за день пищи не должна превышать 2000 ккал. Приемы пищи следует разделить на завтрак, обед, ужин, два перекуса и стакан нежирного кефира перед сном.
источник
Мастопатия – это процесс патологического характера с выраженным спектром разрастаний клеток в тканях молочных желез и нарушенным соотношением соединительнотканного эпителия и его компонентов. Под мастопатией подразумевают группу процессов дисплазии, преимущественно, с доброкачественным течением при патологиях молочной железы, с повышенным ростом клеток в ее тканях. Данной патологии подвержены женщины репродуктивного возраста. В менопаузе мастопатия встречается относительно редко и более чем в половине случаев, можно говорить о возможном наличии злокачественного процесса.
Главной функцией молочных желез считается выработка грудного молока для вскармливания ребенка. В состав желез входят: соединительная, железистая и жировая ткани. Размеры и формы молочных желез определяет соотношение объема всех этих тканей.
Ежемесячно в молочных железах происходят циклические изменения, которые проходят также и в матке. Такой процесс регулируется женскими половыми гормонами. Известно, что молочные железы легко поддаются гормонам, как и органы малого таза. При патологическом соотношении половых гормонов начинает формироваться пролиферация тканей в железах, что и является провоцирующим фактором при мастопатии груди. В первую очередь, влиянию гормонов в молочных железах подвергается паренхима. На нее оказывают прямое влияние: пролактин, эстроген, соматотропный гормон и прогестерон. В период беременности на паренхиму желез оказывают непосредственное влияние плацентарные эстрогены, прогестерон, пролактин и лактоген. В меньшей степени паренхима молочной железы может подвергаться воздействию глюкокортикоидных гормонов и инсулина. Меньше всего подвержена воздействию гормонов строма молочной железы. Но и в ней может развиваться гиперплазия под действием эстрогенов.
Адипоциты и жировая ткань молочной железы представляют собой депо эстрогенов, андрогенов и прогестерона. Адипоциты не участвуют в синтезе гормонов, но имеют свойство захватывать их из плазмы крови. Под воздействием ароматазы андрогены превращаются в эстрон и эстрадиол. Данный процесс усиливается с течением возраста, что считается фактором для развития рака груди. Развитие патологических процессов в молочных железах определяется также участием рецепторного аппарата в них. В период наступления менопаузы рецепторный аппарат со временем утрачивает свои функции.
Причины, приводящие к развитию гормональной функции при мастопатии, могут быть как гормонального характера, так и экстагенитального.
К причинам гормонального характера следует отнести, в первую очередь, нарушение соотношения и функции эстрогенов и прогестеронов. Эстрогены представляют собой такие гормоны, которые вырабатываются в первой фазе цикла (фолликулярной) и отвечают за функционирование фолликулярного аппарата. Внешний вид и настроение женщины также зависят от активности эстрогенов. Известно, что в первой фазе цикла у женщины наблюдается умеренный аппетит или его снижение, улучшение цвета лица и состояния волос, грудные железы мягкие и безболезненные. Во второй половине цикла (лютеиновой) на смену эстрогенам приходит гормон прогестерон, который подготавливает организм женщины к возможному зачатию ребенка. Именно в этот период женщина может отметить повышение аппетита, либидо, небольшую прибавку в весе, повышение температуры тела до 37.2°С, незначительное высыпание угревой сыпи на лице и теле.
Овуляция наступает между фолликулярной и лютеиновой фазами менструального цикла. Желтое тело в яичнике продуцирует прогестерон вплоть до 16 недели беременности, если наступило зачатие, или до конца цикла, если зачатия не было. Эстрогены в этот момент вырабатываются в минимальном количестве. Но если же имеется нарушение со стороны функционирования этих гормонов, то овуляция может не наступить, или может произойти выкидыш. Точно такие процессы приводят к развитию мастопатии груди. Гиперэстрогения является главной причиной не только для мастопатии, но и для гинекологическим проблем (гиперплазия эндометрия (предраковое заболевание)), миома и липома матки, функциональные кисты яичников, синдром поликистозных яичников и т.д.).
Не последнюю роль в развитии патологии молочных желез играют болезни печени. В печени происходит обмен ферментации и клеток в результате их деления. Печень способствует инактивации стероидных гормонов. Заболевания гепатобилиарного комплекса могут представляться инициатором для образования длительно-персистирующей гиперэстрогении. Это происходит по причине замедленного метаболизма эстрогенов в печени. Наследственный фактор также занимает не последнее место, но только в том случае, если мастопатия была у кровных родственников. Нарушения в эндокринной системе тоже оказывают влияние на общий гормональный статус и появляются из-за гипотириоза, диабета, недостатка йода. Это влечет за собой расстройства психики, отсутствие полноценной сексуальной активности, появление неврозов и стрессовых ситуаций.
К другим причинам развития мастопатии груди относят: употребление алкогольных напитков, курение, аборты, привычное невынашивание беременности, повышенная масса тела.
К клиническим проявлениям мастопатии диффузного характера относят нагрубание с тянущими болевыми ощущениями молочных желез и их отечность. По-другому данное состояние называют мастодиния. Подобные симптоматические проявления могут быть длительными или периодически возникающими (во вторую фазу цикла). Но цикличность болей при подобной форме мастопатии может позволить отличить доброкачественное ее течение от злокачественного. Болевые ощущения при такой мастопатии могут быть разной интенсивности: как покалывающие ощущения в груди тянущего характера, так и выраженные боли, которые могут появляться от соприкосновения с одеждой.
Во время ручного осмотра молочных желез при мастопатии диффузной формы можно выявить мелкую зернистость и характерную тяжистость, а также резкую дольчатость. Подобные признаки мастопатии бывают в обеих молочных железах, но, чаще всего, в одной железе болевые ощущения больше выражены. Уплотнения могут носить характер узлов с нечеткими границами.
Мастопатия фиброзно-кистозного характера с преобладанием железистой ткани (аденоз) может проявляться в виде боли в молочной железе и выделениями из сосков. При такой форме мастопатии ноющие боли могут быть единственным симптомом. Выделения из сосков появляются в том случае, если мастопатия подобной формы имеет длительное течение. Накануне менструаций молочные железы могут уплотниться, приобрести характерную твердость и из сосков может при надавливании, а порою, и произвольно выделяться прозрачная жидкость по типу молозива.
В начальной стадии такой мастопатии женщины могут вообще не предъявлять жалоб, считая некую болезненность и нагрубание молочных желез накануне критических дней абсолютной нормой. Между тем, мастопатия продолжает свое развитие.
Очаговая мастопатия является той формой, для которой характерно появление локализованный уплотнений или очагов в молочной железе, которые не поддаются регрессии, несмотря на фазу цикла. При очаговой мастопатии боли могут носить локализованный характер в том квадранте железы, где находится узел. Клинические проявления подобной мастопатии могут менять характер в течение всего менструального цикла. Перед критическими днями боль обычно усиливается с иррадиацией в плечо или руку, а уплотнение увеличивается в размере. Иногда боль может отдавать не только в плечо, руку и шею, но и сразу в несколько областей.
При железистом аденозе, как форме мастопатии, часто наблюдается зернистость молочных желез. Выделения по типу молозива появляются при надавливании на сосок. Их объем изменяется с течением менструального цикла.
Следует отметить, что любая форма мастопатии с наступлением месячных затихает. Уплотнения уменьшаются в размерах, могут вовсе исчезнуть. Сама молочная железа становится мягкой, безболезненной на ощупь. Помимо всего перечисленного выше, может быть лимфаденит в подмышечных впадинах, под ключицами и над ключицами. К общим симптомам мастопатии относят: сухость волос и кожи на лице, повышение массы тела, мигрень, нарушение сна.
Мастопатию делят на несколько форм. Фиброзно-диффузная мастопатия считается более распространенной формой среди других форм мастопатий молочных желез. Главной причиной ее развития служит повышенное количество эстрогенов и пониженное количество прогестерона. Фиброзно-диффузная мастопатия характеризуется морфологическими и гистологическими изменениями в структуре молочной железы, из-за чего появляется нарушение соотношения между эпителиальными и соединительными компонентами. Подобные изменения клеточного состава говорят о начальном развитии фиброзно-диффузной мастопатии. В молочных железах разрастаются соединительнотканные структуры, представляющие собой узелки и тяжи. Лечение подобной формы мастопатии проводится с помощью гормональной терапии, гомеопатии, фитотерапии, диеты и витаминов.
Фиброзно-кистозная мастопатия также является достаточно распространенной формой мастопатии груди. Она начинает представлять опасность в том случае, когда появляются элементы атипичных клеток в тканях. Характеризуется наличием кист в тканях молочной железы, которые могут быть как единичные, так и множественные. Сопровождается не сильно выраженным болевым синдромом. Цикличности, как правило, боль не имеет при такой форме мастопатии. Лечение проводится консервативным и хирургическим путями.
Очаговая мастопатия характеризуется образованием очагов или узлов в молочных железах. Очаговая мастопатия (узловая) может характеризоваться наличием фиброаденомы, кисты, липомы и другого образования в ткани молочной железы. Проявляться в виде уплотнения, которое может быть как подвижным, так и неподвижным при пальпации. При фиброаденоме может наблюдаться цикличность симптоматических признаков, усиливающихся к концу цикла. Лечение мастопатии такого варианта проводится исключительно хирургическим путем, потому как опухоли не подаются самостоятельной регрессии.
Существует также такая форма мастопатии, как аденоз. Его делят на локальную и диффузную формы. При локальной форме аденоза наблюдается появление уплотнений, которые имеют дольчатую структуру. Каждая долька железы может иметь достигать крупных размеров и может обволакиваться фиброзной капсулой. Уплотнения при локальной форме аденоза группируются только лишь на одном участке в молочной железе. При диффузной форме аденоза у уплотнений не имеется четких границ и определенной формы. Хаотичное разрастание таких образований и обуславливает диффузную форму аденоза.
Существует также пять разновидностей аденоза молочных желез. Аденоз склерозирующий характеризуется сосредоточенной на одном участке пролиферацией ацинусов с сохранением всех эпителиальных слоев. Эти слои окружены базальной мембраной. Но стеснение ацинусов, которые окружают дольки тканями фиброза, может быть довольно выраженным. При этом конфигурация долек сохраняется. При маммологическом исследовании подобная конфигурация четко просматривается. При апокринном аденозе речь идет о выраженной метаплазии эпителия. Иногда данное состояние может иметь название апокринной метаплазии, особенно тогда, когда говорят об очаге аденоза с резкой пролиферацией эпителия. Апокринная форма характеризуется выраженным полиморфизмом в ядрах клеток, что делает данную форму похожей на инфильтрирующий рак.
Протоковый аденоз характеризуется расширенными протоками, клетками с цилиндрической эпителиальной метаплазией.
Микрогландулярный аденоз представляет собой редкую форму, которая характеризуется обширной пролиферацией мельчайших протоков, где не происходит их сдавливания и склероза.
Аденомиоэпителиальный аденоз характеризуется появлением аденомиоэпителиомы в ткани молочной железы.
Лечение мастопатии заключается в использовании нескольких методов, потому как вылечить мастопатию достаточно сложно. Перед лечением, необходимо провести комплексное исследование, которое заключается в сборе анамнеза, проведении УЗИ молочных желез, маммографии, термографии и пр. При сборе анамнеза устанавливается наследственность больной (наличие онкологии репродуктивных органов у матери и других кровных близких).
В основном, развитию мастопатии благоприятствуют нарушения функции менструации. Во время осмотра врачом-маммологом молочных желез определяется симметричность их расположения, форма, а также величина. Берется во внимание состояние контуров и форма сосков, внешний вид кожного покрова, цвет и структура ареолы, наличие расширенных подкожных вен.
При физиокальном осмотре молочных желез проводится пальпация кончиками пальцев, начиная от сосков в радиальном направлении. Осмотр осуществляется в вертикальном положении, но может также осуществляться и в горизонтальном положении женщины. При выявлении уплотнения оцениваются его границы, консистенция, размеры и подвижность. Также пальпируют область подмышечных, подключичных и надключичных лимфоузлов.
Широко применяется маммография, как метод диагностики. Ее проводят в фолликулярной фазе цикла. Метод термографии в диагностике мастопатии заключается в измерении температуры кожи, которую фиксируют на фотопленке. Температура кожного покрова над какими-либо образованиями намного выше температуры над здоровыми участками. Причем над образованиями злокачественного генеза она самая высокая. Если есть выделения из сосков, то прибегают к контрастной маммографии с введением уротраста. Это исследование проводится исключительно в стационарных условиях. Кроме вышеперечисленных методов диагностики применяют: ультразвуковую диагностику, радиоизотопную диагностику, лимфографию, биопсию с дальнейшим исследованием биоптата.
Назначение оральных контрацептивов оправдывается при таких условиях, когда имеют место симптоматические проявления мастопатии. Важно соблюдать дозировку при их назначении. Эстрадиол в данных лекарственных препаратах не должен быть больше 0,03 мг. К таким ОК можно отнести Регулон, Жанин, Линдинет 30, Новинет и т.п.
Лечение кистозной формы мастопатии проводится, учитывая: характер заболевания, физиологическую активность яичников, выраженность процессов пролиферации. Качественное лечение мастопатии кистозного характера заключается в сочетании консервативного метода с хирургическим. При проведении хирургического метода в кисту под контролем УЗ — датчика вводят пункционную иглу и аспирируют ее содержимое. Киста склеивается, что не дает ей вновь образоваться. После проведения такой операции кистозное содержимое отправляется на цитологическое исследование.
При наличии многочисленных кистозных полостей проводится исключительно гормональная терапия с выжидательной тактикой. Потому как, при подобной картине кистозной формы мастопатии хирургический метод представляет собой лишь резекцию всей железы, что крайне нежелательно для большинства пациенток, особенно репродуктивного возраста.
В терапии кистозной формы мастопатии применяются производные прогестерона, производные тестостерона, КОК, антипролактиновые препараты и антиэстрогены. К самым распространенным схемам лечения подобной формы мастопатии относится назначение гестагенов и КОК. Гестагены обладают действием замедлять гонадотропную функцию гипофиза. Они к тому же обладают антиэстрогенным действием в молочных железах. Принимаются исключительно в лютеиновую фазу цикла, что существенно понижает симптоматику мастопатии в виде нагрубания желез и масталгии. Прием ОК следует продолжать не менее шести месяцев для определения эффективности их применения.
Лечение мастопатии диффузной формы заключается в назначении антиэстрогенов, гестагенов и некоторых КОК. Тамоксифен, к примеру, способен блокировать рецепторы в тканях молочных желез, из-за чего понижается физиологическая активность эстрогена. К тому же, антиэстрогены уменьшают проявления болевого синдрома в молочных железах, нормализуют менструальный цикл и снижают кровопотерю при менструации. Но длительное их применение может привести к развитию гиперпластических процессов в малом тазу. Грамотно подобранная оральная контрацепция в лечении данной формы мастопатии также положительно влияет на течение заболевания. После начала приема КОК у пациенток наблюдалось угнетение эстрогеновых рецепторов в эндометрии, устранение симптоматических проявлений и нормализация менструального цикла. С недавнего момента при лечении диффузной формы мастопатии стали назначать дериваты прогестерона. Они обладают выраженными гестагеновыми свойствами. Длительность гормональной терапии должна продолжаться 3-6 месяцев. Практически во всех случаях наблюдалось уменьшение гиперплазии молочных желез.
Лечение любой формы мастопатии предполагает прием минеральных и витаминных комплексов.
Витамины при мастопатии способны укрепить иммунную защиту организма и нормализовать гормональный фон. Под действием витаминов улучшается развитие и рост эпителиальных клеток, которые благотворно влияют на работу центральной нервной системы и оказывают противораковую активность. Витаминами при мастопатии в первую очередь выбора являются С, Е, А и витамины группы В.
Чтобы снизить стремительную пролиферацию тканей в молочных железах могут назначить минимальные дозы йода во время всего цикла до наступления менструаций. Курс лечения йодом составляет примерно девять месяцев. У некоторых пациенток мастопатия может проявлять себя в виде отеков ног, особенно в период перед менструациями. В таких случаях необходимо принимать мочегонные препараты для выведения избытка жидкости.
Применение нестероидных противовоспалительных ЛС помогает облегчать симптомы масталгии. Их начинают принимать за три дня до возникновения масталгии в молочной железе. По той причине, что длительное лечение НВЛС может спровоцировать развитие некоторых побочных эффектов, то мастопатию можно корректировать с помощью препаратов, которые улучшают микроциркуляцию венозной крови. Успокоительные лекарственные препараты должны назначаются тем пациенткам, у которых имеются стрессоподобные ситуации.
При узловой и очаговой формах мастопатии применяют хирургический метод лечения. Кистозная форма мастопатии также поддается оперативному лечению в случае объемного единичного образования.
При узловой форме мастопатии применяют резекцию секторального участка молочной железы, потому как вылечить мастопатию данной формы невозможно исключительно консервативным методом. Консервативный метод при такой патологии может быть использован в качестве дополняющего способа терапии. Узлы при мастопатии представляют собой: кисты, фиброаденомы, внутрипротоковые папилломы, липомы, листовидные опухоли, липогранулемы, ангиомы. Большие размеры подобных узлов подразумевают иссечение патологического участка под общим наркозом. Небольшие уплотнения могут иссекаться и под местным обезбаливанием. Необходимо учитывать, что подобные манипуляции проводят в условиях стационара.
Перед проведением операции необходимо провести комплексную диагностику. В нее входит: лабораторное исследование крови, ультразвуковое исследование молочных желез, биопсия молочной железы (при необходимости). Если имеется кистозное образование, то проводят пункционную аспирацию с цитологическим исследованием аспирируемой жидкости. Эта же манипуляция проводится в стационарно-амбулаторных условиях. Пациентка в тот же день отпускается домой. Аспирационная пункция проводится под местным наркозом с использованием Новокаина, Ледокаина, Ультракаина и др. После аспирации рецидивы мастопатии кистозной формы составляют не более десяти процентов.
Секторальная резекция при фиброаденоме, липоме и подобных образованиях производится в условиях стационарного плана под общим наркозом. Иссекается патологический участок в пределах непораженной ткани с последующим исследованием на атипию материала. При подозрении на злокачественное образование в молочной железе, прибегают к эксцизионной биопсии с экстренным гистологическим исследованием.
При мастопатии с множественными кистами и образованиями используют радикальную резекцию молочной железы, потому как подобные формы приносят пациентке значительный дискомфорт, который чаще всего сопровождается выраженным болевым синдромом и носит постоянный характер. Послеоперационный период составляет около десяти дней, включая в себя профилактическую противовоспалительную терапию, физиолечение и соблюдение диеты. Спустя несколько месяцев после радикальной резекции прооперированная железа корректируется при помощи маммопластики.
Лечение мастопатии в основном заключается в назначении определенных лекарственных препаратов. В первую очередь к ним относится гормональная лекарственная терапия. Такая терапия изначально направлена на снижение воздействия эстрогенов на молочные железы, другое ее воздействие заключается в коррекции диспролактинэмии и гипотиреоза.
Гормональные лекарственные препараты разделяют на пять групп.
♦ К первой относятся антиэстрогены. Чтобы оказать стимулирующее действие, эстрогенам необходимо вступить во взаимодействие с рецепторами клеток. При определенной гиперэстрогении эти лекарственные средства препятствуют эстрогенам взаимосвязываться с этими рецепторами, снижая их биологическую активность. К тому же они блокируют эстрогенные рецепторы в этих тканях, которые выступают в роли «мишеней» (матка, яичники, молочные железы). Проведены исследования о том, что антиэстрогенные препараты (Тамоксифен) применяются уже с начала 80-х годов. Положительное клиническое действие Тамоксифена наблюдается в большом количестве случаев (более70%) и объективно обнаруживается уже через 1,5-2 месяца после начала использования. Данный препарат назначается по 10 мг в сутки.
Недавние исследования показывают, что прием Тамоксифена в количестве 20 мг в сутки за 10-12 до менструальных дней, три цикла подряд, способствует устранению практически всех случаев болевого синдрома при мастопатии. Но у некоторых пациенток наблюдалось усиление чувства тяжести в груди и болей в первый месяц после начала лечения. Подобные реакции объяснялись действием эстрогенных компонентов Тамоксифена. В редких случаях приходилось прерывать терапию из-за развития сильных побочных эффектов, после отмены они проходили самостоятельно. Тамоксифен с успехом применяется в лечении мастопатии также в дозе 10мг с 5-24 дней цикла. К побочным действиям Тамоксифена можно отнести: выраженное потоотделение, приливы, масталгию в первые недели лечения. Имеются сведения о канцерогенном свойстве антиэстрогенных препаратов. Минимальная длительность лечения антиэстрогенами составляет 3 месяца.
♦ Ко 2-ой группе лекарственных препаратов, которые применяют при лечении мастопатии, относят оральные контрацептивы. Правильно подобранная контрацепция с приемом ОК подавляет овуляцию и стероидогенез, путем подавления выработки андрогенов и выработки рецепторов эстрогена. Способствует выравниванию чрезмерных колебаний половых гормонов. Также, оральная контрацепция способствует длительной защите от рака репродуктивных органов.
Симптоматические признаки мастопатии существенно снижаются или полностью прекращаются через 45-60 дней после начала их приема, но объективные данные можно увидеть не ранее чем через 9-12 месяцев после начала применения. Несмотря на столь положительные качества приема оральной контрацепции, немногие женщины предъявляют жалобы на усиление клинических признаков мастопатии. В таких случаях речь может идти о замене лекарственного препарата или подборе иного метода лечения мастопатии.
При подборе ОК важную роль имеет доза активных компонентов и свойства, которыми они обладают. Беря во внимание роль эстрогенов в развитии мастопатии, то важно отдавать предпочтение тем ОК, которые имеют повышенное содержание синтетического прогестерона (0,075 мг) и небольшое количество эстрадиола (0,03 мг). Курс приема этой группы препаратов при лечении мастопатии назначается на срок от трех месяцев. Назначение мини-пили не считается целесообразным по причине того, что содержание гормонов в них минимальное. В исключительных случаях применение только лишь оральных контрацептивов может не дать положительного результата. В таких случаях могут дополнительно применяться Медроксипрогестерона ацетат 5мг с 16-25 дней цикла совместно с приемом ОК.
♦ К 3-ей группе лекарственных средств для лечения мастопатии относят синтетический прогестерон или гестагены. Их лечебное действие при лечении мастопатии и ПМС основано на подавлении системы «гипофиз-яичники» физиологического характера и снижении пролиферации эстрогенов в молочных железах.
Сейчас широко используется применение дериватов прогестерона из-за того, что они обладают значительно сильными гестагенными свойствами, средней антиэстрогенной активностью и отсутствующим андрогенным воздействием. К тому же оправдано назначение гестагенов таким пациенткам, у которых есть недостаточность фазы лютеиновой активности с характерными для этого нарушения проявлениями: гиперэстрогения, межменструальные кровотечения, миома матки. Назначают МПА 10 мг, Норетистерон 5 мг с 15-25 дни цикла, синхронизируя курсы применения в течение полугода. Для того, чтобы создать дополнительный антиэстрогенный эффект до овуляции нужно принимать гестагены с 10-25 дней цикла. Для подавления овуляции данные препараты начинают принимать уже с 5-25 дней цикла. Во время менопаузы прогестерон назначают постепенно уменьшая дозировку препарата. Кроме того, что он способен обеспечить хороший эффект в лечении патологий репродуктивной системы, после лечения прогестероном можно обнаружить уменьшение тканей молочной железы.
♦ К следующей группе лекарственных препаратов при лечении мастопатии относят высокоэффективный препарат Даназол. Его основой считается способность подавлять синтез гонадотропных гормонов и некоторых печеночных энзимов в стероидогенезе. К тому же он обладает слабым андрогенным действием и прогестагенной активностью. Даназол применяют в дозе 100-400 мг. Но все же, средней дозировкой считается 200 мг/день в первые 2 месяца, 100 мг/день еще 60 дней, 100 мг/день с 14-28 дней менструального цикла. Подобная схема снизит риск развития побочных эффектов при его приеме.
♦ К последней группе лекарственных препаратов для лечения мастопатии относят ингибиторы синтеза пролактина. К примеру, к ним относят Бромокриптин, назначающийся женщинам с клинически-доказанной гиперпролактинемией. Количество пролактина в сыворотке крови необходимо определять после проведения TRH – теста. Бромокриптин назначают в дозе 5 — 7,5 мг под контролем количества пролактина. К его побочным действиям относят: потливость, мигрени, головокружения.
Диета при мастопатии сосредоточена в соблюдении определенных пищевых правил. Во время соблюдения диеты желательно существенно сократить употребление жиров и повысить количество растительной клетчатки, которая содержится в фасоли и цельнозерновых продуктах.
Потребление растворимой клетчатки нормализует обмен эстрогенов, снижает стимуляцию гормонами молочных желез. Выявлена характерная связь между частотой возникновения мастопатии и употребления пищи с большой энергетической ценностью. Женщины, которые употребляют жирную пищу и фастфуд, рискуют приобрести мастопатию в несколько раз больше, чем женщины, которые потребляют овощи в свежем виде и фрукты.
Кроме этого, жиры, поступающие вместе с приемом пищи в организм, могут способствовать снижению иммунитета, особенно это касается животных жиров. При мастопатии необходимо получать именно растительные жиры, которые способствуют поддержанию нормального количество уровня пролактина. Омега 3 жирные кислоты, как и витамины при мастопатии способствуют снижению риска ожирения, что своего рода является профилактикой данного заболевания. Такие кислоты содержатся в жирной рыбе (селедке, скумбрии, палтусе, масляной), семечках, орехах, оливковом масле. Также очень благотворно влияют на гормональный уровень бобовые и пряности, особенно сельдерей, тмин и петрушка.
Существенно понизить симптоматические проявления мастопатии помогает применение так называемой бессолевой диеты. Лучше ее начинать за неделю до дня предполагаемой менструации, для профилактики задержки жидкости в организме. К тому же, следует полностью отказаться от употребления крепких алкогольных напитков, потому как нагрузка на печень сильно возрастает. Это провоцирует нарушение ее функционирования и, как следствие, способствует замедленному метаболизму стероидных гормонов, что приводит к мастопатии. Кальция и магний также отвечают за сокращение мышц, что играет не последнюю роль в поддержании нормального функционирования органов малого таза. Данные микроэлементы помимо всего способствуют нормализации менструального цикла.
источник
Мастопатия – это дисгормональное доброкачественное онкологическое заболевание молочной железы, которое характеризируется преобладанием фиброзного и/или кистозного компонента в ее структуре.
изменения гормонального фона, нарушение менструального цикла, поликистоз яичников, заболевания щитовидной железы, аднексит, гепатит, панкреатит, стрессы, холецистит, дисбактериоз кишечника, гастрит, прием гормональных препаратов, нарушения в диете, отсутствие родов или поздние роды, гинекологические заболевания, отсутствии регулярной половой жизни, хронические болезни печени, дефицит йода, опухоль гипофиза, частые аборты.
Постоянная или периодическая (предменструальная) боль в молочной железа, СПМН (синдром предменструального напряжения), выделения из сосков (прозрачные, зеленые, молочные, коричневые) уплотнения, увеличение или узловые образования в молочной железе, увеличение подмышечных лимфоузлов.
- черный хлеб, хлеб с отрубями, хлеб из муки второго сорта;
- продукты с витамином Е (соевое, подсолнечное и хлопковое масло, проросшие зерна пшеницы, зерна овса, пшеничная крупа, бобовые, сливочное масло, говядина, треска, палтус, сельдь) облегчают симптомы мастопатии, снижают болезненность в груди, уменьшают число и размеры кист;
- нерафинированное масло (ореховое, оливковое, льняное);
- морепродукты (креветки, морская капуста, мидии, кальмары);
- рыба (скумбрия, лосось, сельдь, сардины) содержит незаменимый йод и жирные кислоты;
- фасоль, зеленые овощи,тушеная и квашеная капуста, бобы, соевые продукты (содержат вещества подавляющие чрезмерную активность эстрогена);
- продукты с большем содержанием клетчатки (грецкие орехи, фундук, семечки, продукты из цельного зерна, тыква, свекла, морковь, яблоки);
- молоко и молочнокислые продукты (кефир, йогурты, ацидофилин);
- продукты с повышенным содержанием кальция (кунжут, твердый сыр, козий сыр, миндаль, сельдерей, творог, курага);
- продукты-антиоксиданты (свекла – обладает желчегонным и желче-образующим действием, способствует работе печени, которая вырабатывает некоторые женские гормоны; брокколи и шпинат с растительным маслом – содержат природный коэнзим Q10, который активирует противоопухолевый механизм в организме);
- продукты с селеном и ликопином (помидоры, пивные дрожжи, бразильские орехи) способствуют усвояемости йода и нормализации гормонального фона, защищают от вредного воздействия ультрафиолета;
- белый и зеленый чай содержит катехины, которые обладают ранозаживляющим и противоопухолевым действием, выводят излишек сахара и токсины из организма;
- гриб шиитаке содержит лентинан, который стимулирует деятельность иммунной системы и предотвращают развития мастапатии;
- соя содержит природные фитоэстрогены, которые подобны женским гормонам и при необходимости понижают или повышают уровеньэстрогена в организме.
- компресс из столовой свеклы (натереть на мелкой терке насыщено красную небольшую свеклу (3 части), мед (1 часть), смесь положить на капустный лист) применять по 40 минут три раза в день;
- смесь соков (по одному стакану сока лимона и черной редьки, морковного, чесночного и свекольного сока, кагора и меда смешать в эмалированной посуде деревянной ложкой, разлить в стеклянные емкости, хранить в холодильнике) принимать по одной ст. ложке 3 раза в день через 30 минут после еды до окончания смеси, сделать перерыв на один месяц и повторить прием, всего провести пять курсов приема в год;
- мед с соком каланхоэ (1:1) принимать дважды в день;
- масло из чеснока (50 граммов раздавленного чеснока на 100 граммам неочищенного подсолнечного масла)принимать утром натощак по одной столовой ложке в течении 20 дней;
- солевые компрессы (вафельное полотенце смочить в девятипроцентном солевом растворе) прикладывать к груди в течении двух недель на ночь;
- свежие листья мать-и-мачехи или лопуха прикладывать на ночь, днем смазывать грудь и соски репейным маслом.
При мастопатии необходимо исключить из рациона такие продукты-провокаторы развития болезни:
макароны, белый хлеб, манную крупу, продукты из муки высшего сорта; кукурузное масло; свежую белокочанную капусту (связывает йод в организме); насыщенные жиры (маргарин, майонез); продукты, которые содержат большое количество углеводов (конфеты, шоколад, торты, печенье, пирожные) и способствуют развитию кист молочной железы увеличивая секрецию женских половых гормонов; кофе, горячий шоколад и черный чай (кофеин и теобромин усиливают деятельность молочных желез); соленую и жирную пищу, газированную сладкую воду.
источник
Диета при мастопатии фиброзно-кистозной имеет очень большое значение. Питание способно оказать существенное влияние на метаболизм стероидов и синтез гормонов. Любые нарушения гормонального баланса негативно отражаются на тканях молочных желез, вызывая в них патологические изменения. Контролируя свой рацион, можно изменить концентрацию гормонов в организме.
Восстановление гормонального баланса позволит остановить развитие заболевания и предотвратить возникновение осложнений. Самым опасным последствием мастопатии является рак груди.
Диета при мастопатии молочной железы должна включать йодосодержащие продукты. Дефицит йода в организме является основной причиной развития различных заболеваний щитовидной железы. Микроэлемент участвует в процессе синтеза гормонов. Если его не хватает, щитовидная железа не может выполнять свои функции.
У большинства женщин с фиброзно-кистозной мастопатией диагностируют патологии щитовидной железы. При недостаточной ее активности (гипотиреоз) или избыточном уровне секреции гормонов (гипертиреоз, тиреотоксикоз) возникают нарушения в работе других желез внутренней секреции, вырабатывающих гормоны (гипофизе, гипоталамусе, яичниках и надпочечниках).
Изменение в молочной железе вызывает дисбаланс между эстрогенами и прогестероном. Из-за патологического увеличения концентрации эстрогенов разрастаются млечные протоки и образуется киста. Одновременное снижение уровня прогестерона провоцирует разрастание фиброзной ткани.
От количества йода в пище зависит состояние нервной системы. Нарушения в нервных структурах негативно влияют на состояние эндокринной системы (нейрогуморальный фактор). Эмоциональные женщины с неустойчивой психикой чаще страдают от мастопатии. Оптимальная концентрация микроэлемента в организме обеспечивает работоспособность центральной и периферической нервной системы и поддерживает психическое здоровье.
Самая богатая йодом пища – это морская капуста. Всего 100-200 г продукта обеспечат суточную потребность организма в йоде.
В большом количестве микроэлемент содержится в мясе морских рыб (хек, сайда, лосось, камбала, морской окунь, треска, сельдь), в печени трески, креветках и устрицах.
Источниками йода являются: шампиньоны, яйца, свинина, цельное молоко, сливочное масло, любая зелень, брокколи, фасоль, горох, говядина, редис, виноград, огурцы, соя, свекла, морковь, говяжья печень, куриное мясо, картофель, гречка, а также мясо сома и судака.
Йодосодержащие продукты нужно обязательно включать в ежедневное меню.
Развитие фиброзно-кистозной мастопатии бывает обусловлено недостатком в организме витамина В6 в лютеиновой фазе менструального цикла. Он участвует в синтезе дофамина и серотонина в качестве кофермента (вещество, необходимое для выполнения ферментом своих функций). С помощью дофамина и серотонина центральная нервная система регулирует синтез пролактина.
Уровень пролактина играет важную роль в развитии кистозно-фиброзной мастопатии. Его повышенная концентрация в сыворотке крови вызывает нагрубание, отек и болезненность молочной железы. Хроническая стимуляция молочных желез приводит к развитию мастопатии.
Чтобы обеспечить организм витамином В6, в рацион нужно всегда включать рис (белый и коричневый), гречку, кукурузу, хлеб (ржаной и пшеничный из муки грубого помола), пшено, семечки подсолнечника, фисташки, лесные и грецкие орехи, кешью, фасоль, чечевицу, петрушку, имбирь, шампиньоны, картофель, перец сладкий, морковь (морковный сок), брокколи, цветную капусту, кабачки, томатный сок, баклажаны, изюм, яблоки, инжир, ананасы, молочные продукты, говяжью печень, яйца, говядину и свинину.
Чтобы витамин В6 лучше усваивался, необходимо добавлять в блюда продукты с магнием. Магний содержится в гречке, орехах (миндаль, кешью, фундук, грецкий орех), кураге, финиках, креветках, черносливе, фасоли, чесноке, изюме, зеленом горошке, бананах, свекле, цветной капусте и моркови.
Питание при мастопатии молочной железы надо разнообразить продуктами с витамином Е. Токоферол поможет поднять уровень прогестерона. Витамином Е богаты растительные масла (подсолнечное, хлопковое, соевое, кукурузное, арахисовое, оливковое), а также орехи (миндаль, фундук, грецкий орех, кешью), горох, фасоль, овсянка, шиповник, морковь, ржаной хлеб, макароны, яйца, чернослив, петрушка, черноплодная рябина, морская рыба (камбала, сельдь), брюссельская капуста, говядина, свинина, сметана, творог, сыр, молоко, помидоры.
Витамин А обладает антиэстрогенным эффектом, что нужно при мастопатии. Употребление продуктов, богатых витамином А, поможет снизить критически высокий уровень эстрогенов. Он содержится в печени трески, рыбьем жире, печени животных (говяжья, свиная, баранья), яичном желтке, сливочном масле, сметане, сыре, сливках, свиных почках, твороге и молоке.
Когда диагностирована фиброзно-кистозная мастопатия, диета должна быть направлена на предупреждение развития рака груди. Чтобы предотвратить перерождение клеток, надо добавлять в блюда продукты, содержащие селен и Омега-3 полиненасыщенные жирные кислоты.
Без селена не могут полноценно выполнять свои функции пищеварительные ферменты, половые гормоны и еще около 200 веществ, вырабатываемых человеческим телом. Регулярное употребление микроэлемента позволит снизить риск развития рака грудной железы на 40%.
Чтобы обеспечить организм селеном, нужно постоянно добавлять в меню блюда с чесноком, грибами (вешенки, белый гриб), свежими помидорами, фисташками, брынзой, говядиной, морской рыбой, гречкой, семечками подсолнечника, говяжьей печенью, яйцами (куриными и перепелиными) и морской солью.
Богатое Омега-3 кислотами питание при фиброзно-кистозной мастопатии поможет избежать онкологическое заболевание. Ценные кислоты снижают выработку веществ, стимулирующих рост опухоли железы. Они также тормозят активность ферментов, от которых зависит перерождение клеток, и поддерживают противоопухолевый иммунитет.
Регулярное употребление продуктов с Омега-3 кислотами позволяет уже через 4 месяца существенно снизить содержание в крови биомаркера риска развития опухоли.
Чтобы обеспечить организм Омега-3 кислотами, нужно хотя бы 2 раза в неделю кушать рыбу (лосось, сельдь, макрель, скумбрия, тунец, сардины). Лучше готовить свежую рыбу или употреблять консервированную (в растительном масле). При солении и копчении часть ценных кислот теряется. В салаты и гарнир нужно добавлять немного измельченных на кофемолке семян льна. В рационе должны быть грецкие орехи, кунжутное и рапсовое масла.
Нужно питаться не менее 5 раз в день и пить 1,5-2 л жидкости ежедневно.
В рацион надо включать больше продуктов, богатых грубой клетчаткой (отруби, каши, мюсли из твердых злаков, кукуруза, коричневый рис). Они обладают антиканцерогенными свойствами.
При мастопатии нельзя употреблять продукты, провоцирующие увеличение массы тела. Лишний вес способствует развитию опухолей молочной железы. Жировые ткани обладают свойством накапливать токсические вещества, поступающие в организм извне. Они провоцируют гормональный перекос в сторону увеличения концентрации эстрогенов.
Следует отказаться от сладкой сдобы, кондитерских изделий, белого хлеба, газированных напитков, полуфабрикатов, уличной еды, алкоголя и колбас. Желательно не принимать продуктов с усилителями вкуса и приправами, повышающими аппетит.
Жирные продукты и мясо нужно употреблять умеренно. Избыток этих продуктов может вызвать снижение уровня прогестерона и увеличение концентрации эстрогенов.
Нельзя употреблять черный чай, какао, мате, газированные напитки и кофе при мастопатии. В этих напитках содержатся кофеин, теофилин и теобромин. Доказана связь между поступлением в организм этих веществ и развитием фиброзно-кистозной мастопатии.
Во время лечения нужно обязательно наблюдаться у маммолога. Нельзя самостоятельно принимать витаминные комплексы. Переизбыток витаминов может нанести серьезный вред здоровью.
В видео вы найдете еще несколько полезных рекомендаций по правильному питанию при фиброзно кистозной мастопатии.
источник
Фиброзно-кистозная мастопатия — распространенное заболевание среди женщин в возрасте от 20 до 60 лет. Характеризуется болями в груди, тяжестью, наличием уплотнений, выделениями из сосков. Наиболее вероятной причиной развития болезни онкологи считают нарушение гормонального фона женщины, при котором выделяется избыток эстрогенов. Нормализовать гормональный фон и помочь пациентке справиться с болезнью может только врач-маммолог, назначив адекватное медикаментозное лечение после осмотра, пальпации желез и проведения УЗИ или маммографии. Помимо приема лекарств, пациентке придется пересмотреть образ жизни и поменять привычный рацион. Продукты питания, участвующие в обмене веществ, напрямую влияют на избыток или недостаток в организме женских половых гормонов.
Диета при мастопатии не отличается повышенной строгостью. Её основные функции — оздоровление организма, нормализация веса, выведение шлаков и токсинов, повышение иммунитета. Разрешается есть любые полезные продукты в отварном, тушеном или запеченном на пару состоянии.
При кистозной мастопатии пациентке придется полностью попрощаться с кофе, черным чаем, горьким и темным шоколадом, какао. Эти продукты содержат вредные для молочных желез метилксантины, способствующие патологическому разрастанию соединительных тканей. В результате провоцируется скопление жидкости в кистах, болезнь прогрессирует и может перерасти в онкологию. Вместо привычных напитков рекомендуется употреблять зеленый чай, отвар шиповника, свежевыжатые фруктовые и овощные соки.
Женщинам, которые любят жирное, жареное мясо, также придется пересмотреть свой рацион. Из меню следует полностью исключить свинину, говядину и баранину, заменив полезными индейкой и курицей без кожи. Мясо предпочтительно готовить на пару, без добавления соли и острых специй. Разрешается варить куриные бульоны.
Отдельно следует поговорить о кисломолочных продуктах. Исключаем всё жирное — деревенскую сметану, творог более 5 % жирности, цельное молоко, мягкие копченые и плавленые сыры. Можно употреблять обезжиренные продукты, кефир, твердые сыры.
Особое внимание в рационе должно уделяться медленным углеводам. Разрешается кушать каши и злаки — овсянку, гречу, бурый рис, пшеницу, просо, ячмень. Полезны отруби, богатые клетчаткой. Макароны должны быть исключительно из муки грубого помола. От картофеля, особенно жареного, лучше отказаться.
Какие продукты можно употреблять женщинам с мастопатией
Употребление алкоголя не принесет пользы как больным, страдающим мастопатией, так и здоровым людям. Полностью следует исключить крепкие напитки и пиво. Не чаще 1 раза в неделю допустимо употребление бокала хорошего красного сухого вина перед едой.
Поскольку цель коррекции питания — общее оздоровление организма, рацион должен быть богат витаминами. Диета при мастопатии молочной железы должна быть богата витаминами Е, А, С и В. Предпочтение следует отдавать свежим овощам и фруктам, нежели аптечным комплексам. Употребляйте свежие огурцы, капусту, салат, сельдерей. Томаты содержат в составе ценный компонент ликопен, препятствующий перерождению фиброзных и кистозных новообразований в опухоли. Цитрусовые фрукты, яблоки, стручковая соль — природные антиоксиданты, богатые витамином С. Чечевица, горошек, фасоль и бобы — настоящая природная кладезь витаминов группы В, препятствующих разрастанию патологических клеток.
Диета при мастопатии фиброзно-кистозного характера подразумевает дробный прием пищи небольшими порциями. Питание 4—5 раз в сутки, каждые 2—3 часа. Особое внимание следует уделить чистой негазированной воде — выпивать не менее 1.5 литра каждый день.
Продукты, которые необходимо исключить из рациона полностью:
- кофе;
- крепкий черный чай;
- шоколад;
- какао;
- консервы, соленья и маринады;
- жирное мясо;
- жареную пищу;
- макароны высшего и первого сорта;
- жареный картофель;
- сметану, молоко, жирный сыр и творог, маргарин;
- алкоголь;
- фаст-фуд;
- сахар;
- белый хлеб;
- хлебобулочные и сладкие кондитерские изделия.
Откажитесь от сладких кондитерских изделий и шоколада при мастопатии
Рекомендуется делать упор на следующие продукты:
- каждые 2—3 дня — морская рыба (горбуша, лосось);
- куриное мясо или мясо индейки в запеченном или отварном виде;
- свежие овощи и фрукты;
- продукты, богатые йодом, например морская капуста;
- злаки и крупы;
- нежирные кисломолочные продукты;
- натуральные растительные масла — оливковое, льняное, тыквенное;
- хлеб из муки грубого помола;
- отруби.
Злаки и крупы обязательно включить в рацион при мастопатии
Корректировки в питании — важная часть на пути к выздоровлению. Правильно составленный рацион поможет свести к минимуму или исключить полностью боли в области молочных желез. Процесс появления новых кист купируется, сводится к минимуму риск перерождения мастопатии в рак. Однако одного питания недостаточно, придется внести некоторые изменения в привычный образ жизни:
- уделяйте внимание полноценному ночному сну — спите не менее 8 часов в сутки;
- откажитесь от ночных перекусов, за 2 часа до сна можно выпить только стакан кефира;
- больше гуляйте на свежем воздухе — полезно для нервной системы и улучшения настроения;
- питайтесь часто и понемногу;
- не забывайте про воду — выпивайте 2 стакана утром натощак и по 1 стакану воды за 40 минут до каждого приема пищи;
- откажитесь от курения.
Поскольку список продуктов, рекомендованных к питанию больным мастопатией, достаточно обширный, можно составить разнообразное и вкусное меню. Примерный рацион питания выглядит следующим образом.
- Завтрак — овсяная каша на воде с добавлением меда, ягод или сухофруктов (на выбор), стакан зеленого чая.
- Перекус — натуральный йогурт, фрукт — банан или яблоко.
- Обед — приготовленные на пару куриные тефтели с рисом или гречей, стакан свежевыжатого сока.
- Полдник — творожная запеканка или постные сырники.
- Ужин — рыба, запеченная в духовке, салат из свежих огурцов, помидоров и капусты.
Для разнообразия рациона можно попробовать питаться по системе «радуга» — каждый день употреблять продукты одного цвета. Примерный вариант такого меню представлен ниже.
Понедельник — белый день. Можно кушать яичные белки, курицу, нежирный творог, рис, брокколи. Никакого сахара, молока, сметаны и картофельного пюре.
Вторник — красный день. Употребляем томаты, болгарский перец, яблоки, фасоль, черешню.
Среда — зеленый день. Подойдут огурцы, салат, капуста, зеленые яблоки и виноград, киви, зеленый лук.
Четверг — оранжевый день. Запекаем в духовке лосося, кушаем перец, апельсины, курагу, тыкву, морковку.
Пятница — желтый день. Запасаемся бананами, ананасами, медом, яичными желтками, пшенной кашей.
Суббота — цветной день. Можно кушать любые продукты из списка разрешенных, не обращая внимания на цвет.
Воскресенье — питьевой день. Разрешается пить воду и зеленый чай в неограниченных количествах. Если мучает голод, можно съесть некалорийный овощ — огурец или помидор.
Подобные принципы питания быстро войдут в привычку женщины и позволят не только улучшить самочувствие и избавиться от болей, но и привести тело в порядок. Лишние килограммы при таком рационе уходят быстро и не возвращаются вновь.
Статья подготовлена при поддержке медицинского центра «Здравица» – https://www.zdravitsa.ru/
источник
 чай из шиповника.
чай из шиповника. гороховый суп;
гороховый суп; зеленые щи со щавелем;
зеленые щи со щавелем;