В нашей клинике вы можете пройти анализ на выявление мутаций в генах BRCA1 и BRCA2 — данная процедура позволяет диагностировать высокую степень риска рака молочной железы .
Мастопатия представляет собой заболевание молочных желез, которое характеризуется различными изменениями в структуре тканей молочной железы, а также нарушениями тех или иных функций. Встречается у женщин в возрасте 35-45 лет, однако может наблюдаться и у молодых женщин репродуктивного возраста.
В настоящее время клиницисты выделяют следующие формы мастопатии:
- Диффузная мастопатия, включающая в себя следующие варианты:
- аденоз молочной железы и мезоплазия молочной железы;
- фиброзная М.;
- кистозная М.;
- фиброзно-кистозная М.
- Узловая мастопатия, включающая в себя два вида морфологических изменений:
- фиброма (фиброаденома);
- аденома молочной железы.
Сергей Михайлович Портной в программе «О самом главном» рассказывает о самых распространенных заболеваниях молочной железы, об их профилактике и лечении: «Что такое мастопатия», «Сколько женщин заболевает раком груди в России», «Причины, профилактика и лечение болезни».
Все точные механизмы развития мастопатии неизвестны, однако считается, что в основе патогенеза и изменения тканей железы лежит нарушение соотношения половых гормонов: эстрогенов и прогестерона. Низкая концентрация прогестерона и высокий уровень эстрогенов, воздействуя на рецепторный аппарат клеток молочных желез, приводит к следующей трансформации:
- эпителиальные клетки альвеол железы разрастаются в с увеличением объема тканей;
- активируется механизм увеличения массы соединительной ткани;
- увеличивается протоковой аппарат молочной желез.
- под действием повышенной концентрации пролактина усиливается функциональная активность молочных желез, увеличивается объем.
В результате этих изменений наблюдается задержка жидкости в тканях железы, усиление секреции и нарушение дренажной функции, что в конечном итоге формирует полостные структуры
Возникновению мастопатии способствуют следующие экзо- и эндогенные факторы:
- Ранее половое созревание.
- Различные органические заболевания репродуктивной системы.
- Заболевания эндокринной системы.
- Нарушения менструального цикла различного генеза.
- Отсутствие периода грудного вскармливания после родов (или же слишком кратковременное грудное вскармливание, сроком менее 3-х месяцев).
- Декомпенсированные заболевания организма.
- Стрессорные ситуации.
- Неблагоприятные условия внешней среды.
- Длительное использование внутриматочной контрацепции.
- Злоупотребление алкоголем.
- Курение.
- Наследственная предрасположенность.
Также стоит отметить, что основные нарушения со стороны баланса половых гормонов и пролактина могут быть при:
- нарушениях со стороны гипоталамо-гипофизарной системы,
- гипотиреозе,
- синдроме поликистозных яичников,
- нарушениях функции надпочечников,
- тяжелых заболеваниях печени и почек,
- вирусных инфекциях,
- раннем климаксе.
Кроме того, отмечено больший риск развития различных форм мастопатий у женщин, не имеющих регулярную половую жизнь, или же в ситуациях, когда половая жизнь не приносит удовлетворения, а также в случаях прерывания беременности, особенно на более поздних сроках, когда молочные железы находятся в состоянии изменения и подготовки к грудному вскармливанию.
Выступление онколога-маммолога С.М.Портного на телеканале «Россия 1» на тему рака груди и атером: лечение и профилактика болезни (маммография, УЗИ и самообследование).
Различные формы заболевания имеют те или иные специфические признаки, однако у большинства женщин, страдающих мастопатией, имеются общие признаки патологического процесса. Это – дискомфортные и болезненные ощущения в области молочных желез. Процесс может быть как односторонним, так и двухсторонним. Эти ощущения обычно усиливаются непосредственно перед менструацией. Пальпаторно можно ощутить физические изменения тканей железы – появление уплотнений диффузного характера или же очагов, имеющих плотную и твердую консистенцию.
Нередко заболевание протекает относительно скрыто, не имея выраженной клинической симптоматики. Поэтому и рекомендуются регулярные осмотры врачом-маммологом, не реже, чем 1 раз в год.
Диагностика различных форм мастопатий проводится следующим образом:
- Осмотр врача и пальпаторное исследование (рекомендуется выполнить сразу после менструации, обычно на 5-8 день цикла).
- Исследования гормонов крови.
- Ультразвуковая диагностика (является весьма информативной и не требует какой-либо подготовки). Также рекомендуется выполнять сразу после менструации.
- Маммография и другие рентгеновские исследования (выполняются только по назначениям врача, в Frau Klinik не проводятся).
- Цитологические исследование отделяемого из сосков молочных желез.
- Аспирационная биопсия патологических тканей молочной железы, выполняемая под УЗ контролем.
И весьма важное значение в раннем выявлении мастопатии, а также и других заболеваний имеет самообследование молочных желез.
источник
Вы много нервничаете? Уже несколько лет хотите завести ребенка, но пока не можете себе это позволить? Забываете полноценно питаться? Все перечисленное непосредственно влияет на здоровье молочных желез и грозит им мастопатией. Опасна ли мастопатия?
В переводе с греческого название этой болезни звучало бы как «грудное страдание». Мастопатия (она же фиброзно-кистозная болезнь) — это термин, объединяющий ряд доброкачественных изменений молочных желез, сильно отличающихся между собой по клиническим проявлениям. Те или иные признаки мастопатии есть у большинства женщин старше 30 лет. Эта болезнь может десятилетиями не причинять беспокойства, но затем все-таки перейти в осложненную форму — в этом случае потребуется операция. Кроме того, при мастопатии существует опасность малигнизации — превращения нормальных клеток в раковые. Поэтому очень важно, чтобы каждая женщина знала симптомы мастопатии и умела их распознать.
Ткани молочной железы реагируют на ежемесячные колебания гормонального фона. При этом на уровень гормонов влияют различные заболевания, да и образ жизни в целом. Получается, что усугубить развитие мастопатии может ряд факторов. Важнейшие из них:
- Эндокринные нарушения — дисфункция щитовидной железы (включая проблемы, вызванные недостатком йода в пище), метаболический синдром, синдром поликистозных яичников, сахарный диабет 1-го и 2-го типов.
- Гинекологические заболевания — в первую очередь воспалительные процессы в малом тазу.
- Наследственная предрасположенность. Если ваши мама и бабушка страдали от мастопатии, вы в зоне риска.
- Стрессы. Проблемы на работе, семейные конфликты, недовольство собой — все это приводит к выбросу гормонов стресса. Если переживаний много, со временем это приводит к функциональным нарушениям эндокринной системы.
- Факторы сексуального характера. Опасны как длительное воздержание, так и беспорядочная половая жизнь.
- Факторы репродуктивного характера — в первую очередь аборты, поздний возраст первых родов.
Для мастопатии характерны такие симптомы, как болезненность молочных желез, ощущение увеличения их объема, нагрубание и отек желез, выделения из сосков. Как правило, они усиливаются в конце цикла, сочетаясь с предменструальным синдромом. Если длительно игнорировать эти проблемы, они со временем будут прогрессировать.
Сегодня всем женщинам репродуктивного возраста рекомендуют посещать врача-маммолога ежегодно. Впрочем, первичный осмотр груди может провести и ваш гинеколог. Если женщина заметила что-то неладное со своей грудью (увеличение объема, уплотнение, боль, набухание или какие-либо выделения), надо идти к врачу надо немедленно, а не сомневаться, опасна ли мастопатия. Диагностика мастопатии включает подробный опрос и осмотр маммолога, а также маммографию или УЗИ молочных желез. В зависимости от результатов исследований могут быть рекомендованы анализы гормонального статуса (врача часто интересует не только уровень эстрогенов и прогестерона, но и активность щитовиднои железы, а также надпочечников), УЗИ органов малого таза, обследование печени.
При подозрении на онкологическое заболевание назначают биопсию — с помощью тонкой иглы берется кусочек ткани из подозрительного участка для гистологического исследования.
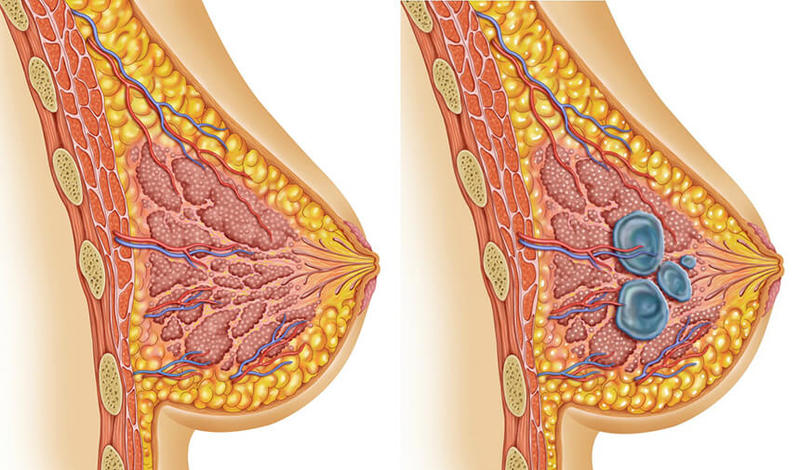
Существуют два основных вида мастопатии — узловая и диффузная. В первом случае в молочной железе имеется единичное уплотнение — фиброаденома или киста. Во втором случае в молочной железе образуются множественные узлы. Диффузную мастопатию в большинстве случаев удается вылечить (или по крайней мере остановить ее развитие) с помощью лекарств. При узловой часто рекомендуется хирургическое лечение. Существует два вида оперативного вмешательства при мастопатии — секторальная резекция (новообразование удаляют вместе с сектором молочной железы) и энуклеация (удаляют только образовавшуюся в железе опухоль или кисту). В обоих случаях операция продолжается меньше часа, причем энуклеация может быть проведена под местной анестезией. Пациентку могут отпустить домой на следующие сутки или даже в день операции. Такое вмешательство сегодня считается безболезненным и малоинвазивным. Поэтому надо бояться не операции, если на ней настаивает врач, а тех тяжелых последствий, которые могут наступить, если не лечить болезнь.
источник
Мастопатия распространенное заболевание: встречается у каждой второй женщины. И количество заболевших возрастает. Опасность состоит в том, что она может стать причиной рака молочной железы. Поэтому, при обнаружении симптомов заболевания, необходимо идти на прием к врачу-маммологу.
Многих интересуют вопросы: «Что такое мастопатия и от чего она появляется?» «Чем вызвана мастопатия?». Об этом мы и поговорим в статье.
Мастопатия – заболевание молочной железы, при котором происходит разрастание соединительных тканей. Обычно оно возникает из-за гормонального дисбаланса.
Мастопатия чаще всего проходит бессимптомно и не вызывает беспокойства у женщин. А симптомы, если они есть (особенно на начальной стадии), воспринимаются, как должное.
Например: ощущение тяжести и боли в груди перед менструацией. Многие женщины думают, что это обычное явление. Но, помните, что грудь не должна болеть никогда.
Симптомы на разных стадиях мастопатии отличаются. Выявление заболевания на ранней стадии упрощает его лечение (на ранних стадиях помогает консервативное лечение).
Ранняя стадия:
- ощущается дискомфорт в груди;
- грудь кажется тяжелой;
-
грудь увеличивается в размере перед менструацией;
- перед менструацией грудь начинает болеть;
- заболевание оказывает влияние и на настроение женщины. Появляется чувство тревоги, раздражение, депрессия.
- грудь тяжелеет и становится значительно больше;
- постоянная боль в груди;
- при прикосновении ощущается сильная боль;
- болевая область разрастается до подмышек и плеч;
- выделения из сосков (прозрачные или кровянистые).
Существует несколько разновидностей заболевания:
- Фиброзная мастопатия – разрастание соединительной ткани с преобладанием фиброзной структуры.
- Кистозная мастопатия – сопровождается появлением кист.
- Протоковая – мастопатия, исходящая из внедольковых мелких молочных протоков.
- Склерозирующий аденоз – характеризуется большим количеством железистого компонента.
- Узловая форма мастопатии.
- Диффузная (фиброзно-кистозная с преобладанием кистозного компонента; с преобладанием железистого компонента (аденоз); фиброзно-кистозная с преобладанием фиброзного компонента; смешанная форма диффузной фиброзно-кистозной мастопатии).

С развитием заболевания узелки разрастаются. И эта стадия уже носит название – узелковой.
Мастопатия — от чего она появляется? Причины болезни связаны как с наследственностью, так и с уровнем гормонов и внешними факторами.
От чего возникает мастопатия? Из-за недостатка прогестерона и избытка эстрогена (гиперэстрогения) и пролактина (отвечает за функционирование молочной железы).
Именно это становится причиной разрастания соединительных тканей, эпителия альвеол и протоков (регулируется эстрогеном). Вот как образуется мастопатия.
От чего бывает мастопатия:
- наследственность;
- воспаления в малом тазу;
- инфекционные заболевания половой системы;
- отказ от кормления грудью или кормление менее 5 месяцев;
- бездетность или только один ребенок;
- поздняя первая беременность;
- прерывание беременности;
-
психологические факторы (стресс, депрессия);
- травмы в области груди (удары, сдавливание);
- использование гормональных средств без назначения врача;
- хронические заболевания печени;
- недостаток йода, нарушения в эндокринной системе;
- вредные привычки.
Заболевание достаточно изучено и выделены группы риска среди женщин:
- Возрастные факторы риска: это заболевание может возникнуть в любом возрасте, но чаще у женщин с рано наступившей менструацией и поздней менопаузой.
В подростковом возрасте возможно появление диффузной мастопатии. - Факторы, связанные с беременностью: у женщин с бесплодием, бездетных или с одним ребенком, беременностью после 30 лет.
У женщин сделавших аборт (во время беременности молочная железа начинает перестраиваться, а после аборта происходит насильственный поворот процесса обратно.
Это сказывается на тканях молочной железы неблагоприятным образом), у женщин, которые не долго кормили грудью (менее 5 мес.) — риск заболеть больше, чем у других. - Факторы, связанные с сексуальной жизнью: отсутствие таковой, сексуальная неудовлетворенность или нерегулярная половая жизнь.
-
Психологические факторы: в эту группу попадают женщины часто находящиеся в стрессовых ситуациях, подверженные депрессиям, неврозам, истерии.
- Гормональный дисбаланс: нарушенный уровень половых гормонов и гормонов щитовидной железы.
- Нарушенный обмен веществ: к болезни приводит лишний вес.
- Гинекологические заболевания: эндометриоз, фибромиома матки, поликистоз яичников и воспаления органов малого таза.
- Генетические факторы: если в семье есть болеющие раком молочной железы или половых органов, то риск заболеть мастопатией увеличивается.
- Хронические заболевания, которые могут вызвать заболевание: увеличенная щитовидная железа, эндемический зоб, узлы в щитовидной железе, гипотиреоз, гепатит, холецистит, артериальная гипертензия.
- Внешние факторы: плохая экология (особенно заболеванию подвержены жительницы крупных городов); употребление алкоголя, курение; нервная работа; недосыпание; неправильное питание.
Причины возникновения мастопатии находятся в тесной взаимосвязи между собой.
Если вы обнаружили у себя симптомы или попали в группу риска развития заболевания, вам необходимо пройти обследование у специалиста. Всем женщинам после 45 рекомендуется обследование у маммолога проходить регулярно.
Своевременная диагностика избавит вас от серьезных проблем со здоровьем.
Вы сможете найти дополнительную информацию по данной теме в разделе Мастопатия.
источник
К сожалению, мастопатия порой не вызывает серьезного беспокойства у женщин. Некоторые не слишком грамотные, равнодушные гинекологи говорят своим пациенткам: «Не волнуйтесь, каждая вторая женщина имеет мастопатию». Между тем, причины для волнения есть.
Мастопатия — доброкачественное заболевание молочной железы, проявляющееся в патологическом разрастании ее тканей — поражает даже не каждую вторую, а восемь женщин из десяти. Эта болезнь оказывает значительное влияние на самочувствие многих женщин, а в ряде случаев приводит к возникновению грозного заболевания — рака груди.
Как правило, мастопатией заболевают женщины детородного возраста — от 25 до 45 лет.
Первое проявление болезни — мастальгия, болезненность молочной железы, которая возникает перед менструацией и стихает при ее начале, а также периодически появляющиеся уплотнения в нижней или верхней части груди.
Нередко женщины игнорируют эти симптомы, годами не обращаясь к врачу. И совершают опасную ошибку, так как именно на ранней стадии мастопатия хорошо поддается консервативному лечению.
При дальнейшем развитии болезни в ткани железы образуются плотные узлы размером от горошины до грецкого ореха. Боль становится интенсивной; порой болезненно малейшее прикосновение к груди, движения рук; а главное — теперь боль уже не исчезает с началом менструации. Из соска может выделяться кровянистая или прозрачная жидкость.
Для того, чтобы ответить на этот вопрос, нужно понять, как устроена молочная железа.
В состав железы входят ее тело, жировая и фиброзная (соединительная) ткани.
Тело состоит из 15-20 долей железистой ткани, собранных в структуру, напоминающую гроздь винограда. Каждая доля имеет выводной млечный проток, который направляется к соску и открывается на его поверхности млечным отверстием.
Молочная железа заключена в фиброзной капсуле, фиксирующей железу к ключице, а доли — между собой и к коже. Каждая доля железы и ее тело в целом окружены жировой тканью, которая придает груди мягкость и полушаровидную форму. Кроме того, жировая ткань груди является депо половых (репродуктивных) гормонов.
В организме женщины ежемесячно происходят циклические изменения: с первого дня до середины цикла яичниками вырабатываются гормоны, называемые эстрогенами, а с середины цикла, когда происходит овуляция, и до первого дня следующей менструации — гестагены (прогестерон). Молочная железа также участвует в этом цикле, что проявляется её нагрубанием перед менструацией и инволюцией (обратным развитием) в постменструальный период.
Если под воздействием неблагоприятных факторов, о которых будет сказано ниже, гормональный баланс нарушается, предменструальное разрастание протоков и тканей груди продолжается и после менструации. Непосредственной причиной может быть избыток гормона пролактина, который стимулирует развитие молочных желез, образование молока и формирует материнский инстинкт.
Часто имеет место не постоянное, а кратковременное повышение уровня пролактина, которое происходит обычно в ночное время. Нерегулярные всплески секреции гормона часто вызывают в молочных железах отек, болезненность, а также вегетативные расстройства, мигренеподобные головные боли, отеки конечностей, боли в животе, метеоризм. Этот комплекс обозначают как предменструальный синдром.
Мастопатия — многопричинное заболевание, связанное как с генетическими факторами, так и с факторами окружающей среды и образа жизни пациенток.
Больше шансов заболеть мастопатией, если женщина:
- не рожала или имеет только одного ребенка;
- имеет отягощенную наследственность по материнской линии;
- не кормила или недолго кормила ребенка грудью;
- сделала много абортов;
- ведет нерегулярную половую жизнь;
- подвержена стрессам, неврозу, депрессии;
- живет в плохой экологической обстановке;
- страдает ожирением, диабетом, заболеваниями придатков, щитовидной железы, печени;
- употребляет алкоголь, курит;
- перенесла даже незначительные травмы груди.
К факторам, оказывающим защитный эффект, относятся ранние роды (20-25 лет), кормление грудью, количество родов (более двух) с полноценной лактацией.
Часто причинные факторы находятся в сложной взаимосвязи, образуя общий неблагоприятный фон. Сложность оценки совокупности причинных факторов диктует практически каждой женщине необходимость регулярного профилактического посещения специалиста-маммолога.
Врачи-сторонники естественных методов оздоровления организма, разработали ряд профилактических рекомендаций для женщин, иногда испытывающих ПМС или боль в молочных железах. Вот некоторые из них:
- Измените диету
Измените диету в сторону снижения жиров и повышения клетчатки, в основном за счет цельных зерен, овощей и фасоли. У женщин, которые придерживаются такой диеты, оптимизируется обмен эстрогена, что означает меньшую гормональную стимуляцию груди. - Оставайтесь стройной
Похудание может облегчить боль в груди и избежать появления уплотнений, так как в женском организме жир действует как дополнительная железа, накапливая эстроген. - Принимайте витамины
Обязательно ешьте много продуктов, богатых витамином С, кальцием, магнием, витаминами группы В. Эти витамины помогают регулировать образование простагландина Е, который в свою очередь оказывает подавляющее влияние на пролактин — гормон, активизирующий ткань груди. - Употребляйте растительные масла, а не животные жиры
Употребление растительных жиров вместо сливочного масла может помочь поддерживать на одинаковом уровне количество активатора тканей груди — гормона пролактина. - Не теряйте спокойствия, избегайте стрессов
Эпинефрин — вещество, производимое надпочечниками во время стресса — также оказывает влияние на процесс превращения гамма-линолевой кислоты (ГЛК), которая участвует в производстве простагландина Е. - Сократите потребление кофеина
Многие женщины с болями и симптомами доброкачественных изменений груди чувствуют себя значительно лучше, воздерживаясь от потребления кофеина. Для этого следует ограничить употребление кофе, газированных напитков типа кока-колы, шоколада, чая и болеутоляющих средств, содержащих кофеин. - Сократите потребление соли
Соль обладает способностью удерживать в тканях воду. Особенно важно помнить об этом за 7-10 дней до начала менструации, когда ткани груди и так увеличиваются по сравнению с обычными размерами. - Подберите себе хороший бюстгальтер
Плотный бюстгальтер, такой, как носят бегуньи, может предохранить волокна груди от болезненного растяжения. Однако бюстгальтеры с косточками и плотными рельефными швами, напротив, травмируют грудь. - Принимайте гормональные противозачаточные средства только по рецепту врача
Эстроген и прогестерон в контрацептивах могут помочь или, напротив, усугубить состояние доброкачественных изменений в груди. Определить, какой контрацептив подходит именно Вам, может только врач. - Избегайте употреблять местные гормональные препараты
Многие лекарства содержат гормоны — например, некоторые противовоспалительные мази или антиастматические ингаляторы. Прием этих препаратов может усилить боль и в целом негативно повлиять на состояние грудных желез. - Попробуйте лекарственные препараты, которые продаются без рецепта
Средства народной медицины нередко оказывают мягкое, но эффективное воздействие при хронических заболеваниях. Травяные сборы и пищевые добавки, содержащие биологически активные вещества, могут помочь усилить иммунитет, сбалансировать нарушенные функции организма, остановить развитие заболевания.
Клиническое обследование включает в себя анализ анамнеза, осмотр и мануальное исследование, при котором изучаются степень формирования желез, форма, размеры, состояние кожных покровов, соска. Оценка состояния желез складывается из данных осмотра и пальпации, а также маммографического, ультразвукового, и других специальных исследований тканей груди.
Маммография является основным методом объективной оценки состояния молочных желез. Эта методика рентгенологического исследования позволяет своевременно распознать патологические изменения в 95-97% случаев.
В настоящее время во всем мире женщины старше 35 лет проходят маммографию каждые 2 года, после 50 лет — каждый год. Исключением являются кормящие и беременные женщины, которым маммография назначается только при острой необходимости.
Ультразвуковая диагностика (УЗИ) дополняет и уточняет картину, полученную при других методах исследования. УЗИ получило широкое применение лишь с 80-х годов. Метод позволяет с высокой точностью распознавать узловатые образования, оценивать диффузные изменения.
Недостатки — низкая информативность при оценке диффузных изменений, трудность распознавания небольших опухолей на фоне жировой ткани.
УЗИ и маммография, таким образом, являются взаимодополняющими методиками.
Самоосмотр молочной железы
Подавляющее большинство жительниц развитых стран ежемесячно проводит самоосмотр молочных желез — самый простой и доступный способ вовремя обнаружить неполадки в груди. Обследование состоит из 6 этапов, но при правильной и последовательной организации занимает немного времени. Эта процедура включает осмотр белья, оценку общего вида желез, состояния кожи, ощупывание в положении стоя и лежа, обследование соска.
Разумеется, женщина никогда не должна пытаться сама себе ставить диагноз, а тем более назначать лечение. Диагностика мастопатии — дело врачей-маммологов, поскольку отличить её от других заболеваний молочных желез, а иногда и от рака, под силу только специалисту.
Если врач поставил диагноз мастопатии, необходимо постоянно находиться под его наблюдением.
Лечение мастопатии основывается на устранении основной причины, вызвавшей расстройство функции гипофиза и яичников. Часто бывает необходимо начать с нормализации работы печени и нервной системы.
При узловой мастопатии применяют главным образом хирургическое лечение, то есть иссечение узлов по мере их обнаружения. Впрочем, последнее время к оперативному лечению мастопатии стали относиться осторожнее, поскольку у многих женщин, перенесших по10-15 операций, после каждого оперативного вмешательства узлы появляются вновь.
В качестве средств гормональной терапии используют антиэстрогены (тамоксифен, фарестон), препараты для оральной контрацепции, гестагены, андрогены, ингибиторы секреции пролактина.
К методам негормональной терапии относят коррекцию диеты, правильный подбор бюстгальтера, использование витаминов, мочегонных, противовоспалительных, улучшающих кровообращение средств.
Мастопатия — предраковое заболевание, поэтому необходим длительный прием натуральных антиоксидантов — витаминов Е, С, бета-каротина, фосфолипидов, селена, цинка. Важен и йод, который способствует нормализации выработки гормонов яичника. Противопоказаны любые онкопровоцирующие факторы: физиопроцедуры, посещение бани, солнечный и искусственный загар.
Многие специалисты предлагают альтернативные методы лечения: гомеопатию , фитотерапию, иммуномодулирующие препараты. В настоящее время для профилактики и в комплексном лечении мастопатии активно используются биологически активные добавки.
В случае успешного лечения организм приходит в состояние стойкой ремиссии, близкое к норме. Женщине остается только регулярно обследоваться и проводить поддерживающую терапию, а кроме того, впредь бережнее относиться к своему организму: исключить алкоголь, курение, правильно питаться и много двигаться, спать не менее восьми-девяти часов и избегать стрессов.
источник
Что такое мастопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Провоторов М. Е., маммолога со стажем в 9 лет.
В структуре заболеваний молочной железы удельный вес имеет такая патология, как фиброзно-кистозная мастопатия (далее ФКМ или просто мастопатия). При данном заболевании происходит нарушение соотношения эпителиальных и соединительнотканных компонентов ткани в структуре молочной железы, а также широкий спектр пролиферативных (связанных с ускоренным образованием новых клеток, приводящих к разрастанию ткани) и регрессивных изменений. Как показывает практика, эта болезнь довольно распространена среди фертильной (плодовитой) половины женского населения. По данным различных авторов до 70% женщин могут иметь патологию ФКМ. [1]
Мастопатия является следствием гормонального дисбаланса: основную роль в развитии данного заболевания играют гормоны эстроген, его метаболиты, а также прогестерон. Изменения уровня тиреотропного гормона, гормонов щитовидной железы, уровня пролактина и многие другие причины могут также способствовать развитию заболевания.
Основные факторы, приводящие к дисбалансу гормонов:
- раннее менархе (раннее начало менструального цикла) — в связи с обновлением гормонального фона организму трудно быстро приспособиться к изменениям; это, в свою очередь, оказывает влияние на тканевую структуру молочных желёз;
- позднее наступление менопаузы — основную роль играет длительное воздействие гормонов (особенно эстрогенов) на ткань железы;
- отсутствие беременностей в анамнезе;
- аборт, провоцирующий резкие перепады гормонального фона;
- отсутствие лактации или крайне непродолжительный период кормления грудью;
- стресс;
- расстройства, связанные с обменными процессами — ожирение, сахарный диабет, нарушения работы печени;
- расстройства эндокринной системы — гипо- или гипертиреоз, тиреотоксикоз;
- заболевания мочеполовой системы, нарушения репродуктивной функции (женское и мужское бесплодие);
- неконтролируемое применение гормональных препаратов, в том числе контрацептивов.
Основными симптомами мастопатии являются:
- боль;
- уплотнение структуры молочной железы;
- выделения из сосков (могут быть прозрачными или напоминать молóзиво — жидкость, которая выделяется перед родами и сразу после них).
При пальпации можно обнаружить крупные и мелкие образования с зернистой поверхностью. [4] Боли могут быть различного характера и интенсивности. Помимо болезненности молочных желёз ощущается нагрубание, отёчность и увеличение объёма груди. Боли могут быть иррадиирующими и распространяться в область подмышки, плеча и лопатки, а также исчезать в первые дни менструации. Однако некоторых женщин болезненность молочных желёз беспокоит постоянно, независимо от фазы менструального цикла. [8]
Болевой синдром может возникать как в ответ на прикосновения к железе, так и в виде постоянного дискомфорта, усиливающегося в период менструаций. С прогрессированием заболевания симптоматика становится более яркой, болезненность более ощутимой, а уплотнения тканей могут определяться уже вне зависимости от периодичности цикла.
В развитии мастопатии важную роль играют дисгормональные расстройства. Особое значение имеют:
- относительная или абсолютная гиперэстрогения (избыток эстрогенов);
- прогестерон-дефицитное состояние (нехватка прогестерона).
Относительная гиперэстрогения сопровождается изменением уровня эстрогена относительно прогестерона, но, в свою очередь, данные гормоны всё же находятся в пределах нормы. Абсолютная гиперэстрогения характеризуется повышением целевого уровня эстрогенов.
Таким образом при повышении эстрогена происходит пролиферация — разрастание протокового альвеолярного эпителия, в то время как прогестерон пытается препятствовать этому процессу благодаря своим способностям: он снижает экспрессию рецепторов эстрогенов и уменьшает локальный уровень активных эстрогенов. Эти свойства прогестерона ограничивают стимуляцию разрастания тканей молочной железы.
При гормональном дисбалансе (избытке эстрогенов и дефиците прогестерона) в тканях молочной железы возникает отёк и гипертрофия внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист. При возникающих прогестерон-дефицитных состояниях избыточная концентрация эстрогенов приводит к разрастанию тканей молочной железы и нарушению рецепторного аппарата.
Стоит отметить, что результаты исследований содержания данных гормонов в плазме крови не всегда могут подтвердить этот патогенетический процесс. Большинству учёных удалось обнаружить недостаток прогестерона при мастопатии, однако в ходе других исследований его уровень был в пределах нормы.
В развитии ФКМ не менее важную роль играет повышение уровня пролактина в крови, которое сопровождается нагрубанием, болезненностью молочных желёз и отёком. Эти симптомы в большей степени проявляются во второй фазе менструального цикла.
Медицинские исследования доказали связь между заболеваниями молочных желез и гениталий. Было выявлено, что при миоме матки и воспалительных заболеваниях гениталий в 90% случаях происходят патологические изменения в молочных железах. А при условии, что миома матки сочетается с аденомиозом, увеличивается риск возникновения узловых форм мастопатии.
Необходимо отметить, что воспалительные заболевания гениталий не выступают в качестве прямой причины развития ФКМ. [3] Однако они могут оказать непосредственное воздействие на её развитие через гормональные нарушения.
У женщин, страдающих аденомиозом и гиперплазией эндометрия, особенно велик риск возникновения заболеваний молочной железы.
В современной медицине существует несколько классификаций ФКМ.
В настоящее время самая распространённая из них — классификация Рожковой Н.И. В ней выделяют те формы мастопатии, которые можно выявить на рентгенограммах и с помощью морфологического исследования. К ним относятся:
- диффузная мастопатия с преобладанием фиброзного компонента (характеризуется отёчностью, увеличением междольковых соединительнотканных перегородок, их давлением на окружающую ткань, сужением или полным зарощением просвета протоков);
- диффузная мастопатия с преобладанием кистозного компонента (возникают одна или несколько эластичных полостей с жидким содержимым, которые чётко отграничены от окружающих тканей железы);
- диффузная мастопатия с преобладанием железистого компонента (характеризуется отёком и разрастанием железистой ткани);
- смешанная мастопатия (при данном виде увеличивается количество железистых долек и разрастаются соединительнтканные междолевые перегородки);
- склерозирующий аденоз (возникают частые тянущие боли, образуется плотное новообразование);
- узловая мастопатия (характеризуется образованием чётко выраженных узлов).
Существует классификация мастопатии, которая основана на степени пролиферации. К I степени относят ФКМ без пролиферации, ко II степени — мастопатию с пролиферацией эпителия без атипии, к III степени — мастопатию с атипической пролиферацией эпителия. I и II степени являются предопухолевыми состояниями.
Важно помнить о рецидиве патологии, который возможен после консервативной терапии или при наличии необнаруженных гормональных сбоях, нагноения кисты и, как следствие, мастита, не позволяющего выполнить операцию с эстетическим подходом. При этом грубые послеоперационные рубцы также могут способствовать дискомфорту в молочной железе. [9]
Также к осложнениям мастопатии можно отнести рак молочной железы, однако он возникает довольно редко.
При обращении к врачу пациентки чаще всего жалуются на боли в груди и нагрубание одной или обеих молочных желёз, которое усиливается за несколько суток до начала менструаций. Практически у всех женщин возникают нерезкие болевые ощущения перед началом менструации. Однако если болезненность груди является следствием патологического состояния молочных желёз, то боли становятся более выраженными и асимметричными. Однако у 15% больных не возникают болевые ощущения в области груди, а причиной их обращения к врачу является уплотнение в железах. [7]
Диагностика ФКМ осуществляется поэтапно:
- осмотр и пальпация молочных желёз (в положениях стоя и лёжа);
- рентгеновская маммография, УЗИ, рентгеновская КТ, МРТ; [10]
- пункция узловых образований и морфологическое исследование пунктатов и выделений из сосков (цитологическое исследование);
- исследование гормонального фона;
- гинекологический осмотр.
При пальпации молочных желёз важно обратить внимание на консистенцию, наличие или отсутствие тяжей, уплотнений, объёмных образований, оценить плотность тяжей, их спаянность с кожей и т. д. Обязательно производится пальпация подмышечных, подключичных и надключичных лимфатических узлов.
В первую очередь, лечение заключается в поиске и устранении причин мастопатии: нервных расстройств, дисфункции яичников, гинекологических заболеваний, болезней печени и др.
Основные задачи лечения мастопатии: снизить болевой синдром, уменьшить кисты и фиброзные ткани в молочной железе, провести профилактику рецидивов опухолей и онкопатологии, а также скорректировать гормональный статус (после обнаружения гормональных расстройств и консультации гинеколога-эндокринолога).
Если в организме пациентки протекают сопутствующие воспалительные заболевания женской половой сферы, эндокринные заболевания (гипотиреоз, узловой зоб, сахарный диабет и др.), то лечение требуется проводить совместно с гинекологом, эндокринологом и терапевтом.
Лечение мастопатии можно условно разделить на два основных вида — консервативное (медикаментозное) и оперативное (хирургическое) лечение. Чаще всего проводится консервативное лечение МФК. В том случае, если имеются кисты больших размеров и значительные уплотнения, не поддающиеся консервативному лечению или при безуспешности терапии, проводится хирургическое лечение.
Обычная тактика ведения женщин, страдающих мастопатией, была разработана ещё в 60-70-е годы, поэтому на данный момент она не является достаточно эффективной. Внедрённые в практику новые лекарственные средства повысили эффективность лечения на начальной стадии. Однако эти препараты оказались малоэффективными для женщин с фиброкистозной мастопатией, в анамнезе которых были близкие родственницы (мама, бабушка, сестра, тётя), страдающие раком молочной железы.
При медикаментозном лечении применяются следующие препараты:
- обезболивающие нестероидные препараты противовоспалительного действия — снимают болевые ощущения и способствуют восстановлению сна;
- витаминные комплексы — укрепляют иммунитет;
- гомеопатические средства — укрепляют защитные силы организма;
- антидепрессанты и снотворные препараты — необходимы при депрессии, раздражительности, бессоннице (симптомах, сопутствующих фиброзно-кистозной мастопатии);
- препараты йода — особенно важно применять их на начальной стадии лечения, так как они улучшают работу щитовидной железы, способствуют нормальному функционированию половой системы и регулированию менструального цикла;
- мочегонные средства [2] — устраняют отёки тканей молочной железы, улучшают отток крови через вены и её циркуляцию в тканях молочной железы. Эти препараты также уменьшают содержание в крови калия и магния, без которых нормальная работа сердечно-сосудистой и нервной систем затрудняется. Поэтому мочегонные средства принимают обычно вместе с препаратами, содержащими калий и магний.
Гормонотерапия
Данный метод лечения назначается в сложных случаях ФКМ. Нормализация гормонального баланса направлена, в первую очередь, на устранение болей. Стабилизация состояния эндокринных желёз, желудочно-кишечного тракта помогает предотвратить появление новых образований, уменьшить размеры существующих, снизить или устранить болевые ощущения. Однако пролиферативные формы фиброаденоматоза и фиброзно-кистозные или фиброматозные мастопатии плохо поддаются данному способу лечения.
Применение гормональных препаратов назначается индивидуально и проводится под контролем лечащего врача. Лекарственные средства применяются в виде таблеток, инъекций или гелей, которые наносятся на молочную железу. Пациенткам репродуктивного возраста может быть назначен приём гормональных контрацептивов. Системная гормонотерапия должна проводиться высококвалифицированным специалистом, который сможет контролировать гормональный статус.
Гормональная терапия предполагает применение антиэстрогенов, оральных контрацептивов, гестагенов, андрогенов, ингибиторов секреции пролактина, аналогов освобождающего гормона гонадотропина (LHRH). Лечение аналогами
LHRH применимо к женщинам с мастодинией (болями в молочной железе) при отсутствии эффективного лечения другими гормонами. Действие гестагенов основано на антиэстрогенном аффекте на уровне ткани молочной железы и торможении гонадотропной функции гипофиза. Их применение в комплексной терапии мастопатии повысило терапевтический эффект до 80%.
Для лечения мастопатии у женщин до 35 лет применимы оральные монофазные комбинированные эстроген-гестагенные контрацептивы. Их контрацептивная надёжность практически близка к 100%. У большинства женщин на фоне применения данных препаратов отмечается значительное снижение болезненных ощущений и нагрубания молочных желёз, а также восстановление менструального цикла.
В настоящее время при лечении мастопатии применяется довольно эффективный препарат наружного применения. В его состав входит микронизированный прогестерон растительного происхождения, идентичный эндогенному. Препарат выпускают в виде геля. Его преимущество заключается именно в наружном применении — так основная масса прогестерона остается в тканях молочной железы, а в кровоток поступает не более 10% гормона. Благодаря такому воздействию побочные эффекты, которые возникали при приёме прогестерона внутрь, отсутствуют. В большинстве случаев рекомендовано непрерывное нанесение препарата по 2,5 г на каждую молочную железу или же его нанесение во второй фазе менструального цикла па протяжении 3-4 месяцев.
Негормональная терапия
Методами негормональной терапии являются: коррекция диеты, правильный подбор бюстгальтера, применение витаминов, мочегонных, нестероидных противовоспалительных средств, улучшающих кровообращение. Последние Нестероидные противовоспалительные препараты уже на протяжении долгого времени применяются в лечении диффузной мастопатии.
Индометацин и бруфен, применяемые во второй фазе менструального цикла в форме таблеток или в свечей, снижают боль, уменьшают отёк, способствуют рассасыванию уплотнений, улучшают результаты ультразвукового и рентгенологического исследований. Особенно показано применение этих препаратов при железистой форме мастопатии. Однако для большинства женщин может быть достаточно гомеопатии или фитотерапии.
Консервативное лечение мастопатии должно заключаться не только в длительном приёме седативных средств, но и витаминов А, В, С, Е, РР, Р, так как они благоприятно воздействуют на ткань молочной железы:
- витамин А уменьшает пролиферацию клеток;
- витамин Е усиливает действие прогестерона;
- витамин В снижает уровень пролактина;
- витамины Р и С улучшают микроциркуляцию и уменьшают локальный отёк молочной железы.
Так как мастопатия рассматривается в качестве предракового заболевания, требуется длительное применение натуральных антиоксидантов: витаминов С, Е, бета-каротина, фосфолипидов, селена, цинка.
Помимо витаминов и седативных средств пациентам показан приём адаптогенов, длительностью от четырёх месяцев и более. После четырёхмесячного курса применение препарата прекращается сроком на два месяца, а затем цикл лечения возобновляется также на четыре месяца. Всего должно проводиться не менее четырех циклов. Таким образом полный курс лечения может занять примерно два года.
Диетическое питание
При лечении мастопатии необходимо наладить работу пищеварительной системы. [1] Поэтому выздоровление можно ускорить при соблюдении специальной диеты. Для этого необходимо снизить калорийность питания за счёт отказа от углеводов. В первую очередь важно полностью избавиться от употребления легкоусвояемых углеводов (сахара, мёда, джема и мучных изделий) и увеличить долю потребляемых овощей, несладких ягод и фруктов.
При мастопатии, развившейся в результате проблем с щитовидной железой, необходимо ограничить употребление мясных блюд, так как белок стимулирует выделение гормонов щитовидной железы, от которых зависит уровень женского полового гормона — эстрогена.
Если мастопатия появилась на фоне гипертонической болезни, то необходимо ограничить употребление жиров, особенно сливочного масла и сала для снижения гормональной стимуляции груди.
Чтобы обеспечить организм необходимым количеством кальция, который регулирует функции гормональных желёз и оказывает противовоспалительное и противоотёчное действие, следует употреблять кефир, йогурт и творог. Помимо прочего, желательно включить в рацион морепродукты, которые содержат йод — рыбу, кальмары, креветки и морскую капусту. Этот микроэлемент в большом количестве также присутствует в грецких орехах и грибах.
Помимо общего курса лечения также можно принимать травяные отвары, которые способствуют улучшению сна и обезболиванию, обладающие мочегонным действием, содержащие йод и другие полезные элементы.
Если консервативное лечение мастопатии не принесло результатов, то патологию необходимо устранить оперативным путём. [6] Хирургическое удаление поражённых тканей назначается в следующих случаях:
- быстрый рост новообразования;
- невозможность медикаментозного лечения в связи с сахарным диабетом;
- злокачественное перерождение мастопатии, обнаруженное с помощью биопсии;
- генетическая предрасположенность к раку молочной железы.
Во время операции осуществляется удаление отдельного сектора молочной железы, в котором обнаружены кисты и уплотнения (секторальная резекция). Операция длится 40 минут под общим наркозом.
После оперативного вмешательства назначается приём антибиотиков и витаминов. При необходимости проводится обезболивание, приём успокоительных препаратов. Может быть применена гормонотерапия для предотвращения рецидивов. При этом пациенткам необходимо заняться лечением основного заболевания, вызвавшего дисбаланс гормонов.
При кистах больших размеров возможно проведение лазерной коагуляции данных образований. Такая методика является довольно молодой и малораспространённой ввиду дорогостоящего оборудования. Для данной процедуры используется современный лазерный аппарат BioLitec, который позволяет без разрезов и наркоза выполнить коагуляцию кистозного образования. Также при данной процедуре отсутствует риск возникновения инфекции, нахождение в условиях стационарного отделения не требуется.
Тепловые процедуры, в том числе и физиотерапия, при лечении ФКМ не рекомендуются, так как они могут усилить воспалительные процессы.
Благоприятный прогноз сводится к своевременному обращению к специалисту-маммологу, периодическому проведению УЗИ молочных желез. Всё это поможет уберечься от неприятных последствий патологии молочных желез. Не нужно бояться симптомов заболевания и его лечения, стоит опасаться последствий. Мастопатия может пройти бесследно, для этого требуется лишь внимание к собственному здоровью. [5]
Стоит помнить, что избыточный вес является предвестником многих гормональных нарушений. Если после 50 лет у женщины изменился размер одежды с 50-го на 56-ой, то это следует расценивать как предупреждение об опасности, исходящее от гормональной системы человека. Это, в свою очередь, говорит о необходимости обследования.
источник
В этой статье врач акушер-гинеколог Елена Березовская подробно рассказывает что такое фиброзно-кистозная болезнь, каковы причины ее развития и как она протекает, а также о том, какие существуют виды лечения и профилактики.
Получаю очень много вопросов от запуганных врачами и не-врачами женщин о мастопатиях, и о том, как этим женщинам грозит рачок, и как их лечат без конца и безуспешно. Дорогие женщины, эта тема на Западе давно уже изучена детально, описана, поэтому хочу, чтобы вы знали.
- Что такое фиброзно-кистозная болезнь?
- Наблюдаются ли фиброзно-кистозные состояния у подростков и молодых девушек?
- Каковы причины развития ФКС?
- Как протекает ФКС?
- Какие виды ФКС существуют?
- Важно ли диагностировать ФКС у женщин, и как диагностировать эти состояния?
- Какие существуют виды лечения фиброзно-кистозных состояний?
- Помогает ли специальная диета или изменение образа жизни устранить симптомы ФКС?
Вот вам выдержка из первого издания моей книги по гинекологии. Второе издание готовится к публикации. Дополнительную информацию по выделениям из сосков и болям молочных желез могу выслать по электронной почте. Всем здоровья.
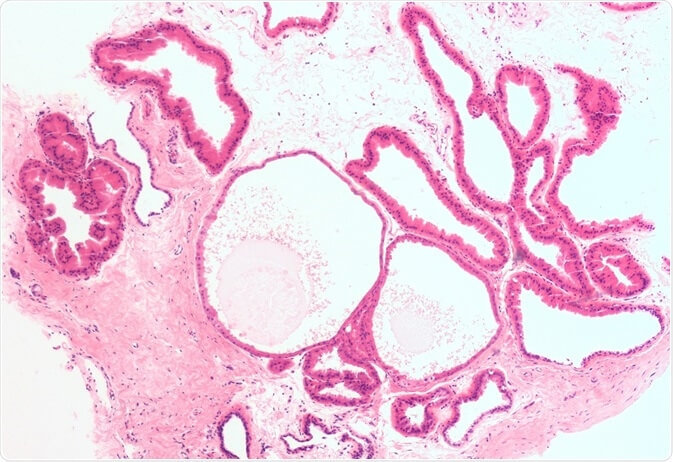
Фиброзно-кистозная болезнь характеризуется неравномерным разрастанием соединительной ткани, формированием мелких кист, расширением протоков в молочных железах. Многие врачи не признают такое состояние грудей как болезнь, а называют фиброзно-кистозными комплексами или фиброзно-кистозным состоянием (ФКС).
У нас популярно название «фиброзно-кистозная диффузная мастопатия». Узловая мастопатия характеризуется развитием в молочной железе узлов, чаще на фоне диффузной мастопатии. Другое название этих состояний – дисгормональные дисплазии молочных желез. Данное состояние является доброкачественным, поэтому не представляет опасности для женщины. Оно встречается в 60% женщин репродуктивного возраста.
У большинства девочек-подростков в период полового созревания наблюдается рост молочных желез (часто асимметричный), который сопровождается пролиферативными изменениями (тяжистостью, уплотнением), что является нормой.
Наиболее часто встречающейся опухолью подростков и девушек является фиброаденома (в 70% случаев опухолей). Фиброаденома имеет округлую форму, гладкую, ровную поверхность, всегда подвижна. Она обычно увеличивается перед менструацией. За ростом фибромиомы необходимо наблюдать каждые 2-3 месяца.
Развитие фиброзно-кистозных состояний связано с железистой тканью, которая включает дольки и протоки молочных желез, и непосредственная функция которой – это выработка молока. Из молочных желез, окутанных жировой и соединительной тканью, сформирована грудь.
Железы имеют две основные группы клеток: вырабатывающих молоко (железистые) и выстилающие протоки, по которым это молоко выделяется наружу (покровные). Эти клетки очень чувствительны к женским половым гормонам.
Под влиянием эстрогена и прогестерона наблюдается усиленный рост этих клеток – пролиферация. Рост и пролиферация молочных долек и протоков наблюдается также под влиянием других гормонов: пролактина, фактора роста, гормонов щитовидной железы, инсулина.
Клетки молочных желез также могут вырабатывать определенные вещества, стимулируя рост соседних клеток молочных долек и протоков. Помимо пролиферации железистых и покровных клеток, идет усиленный рост других тканей (структурных), поддерживающих форму и структуру молочных желез. Ткани молочной железы могут накапливать жидкость, особенно перед менструациями, становясь тяжелыми, болезненными, чувствительными.
Интересно, что под влиянием гормонов изменения наблюдаются и с эндометрием матки. Каждый месяц с наступлением менструации «лишний» эндометрий отторгается и удаляется с выделениями из полости матки, поскольку беременность не произошла, женский организм не нуждается в таком эндометрии.
В молочных железах в период менструации тоже наблюдается усиленная гибель клеток молочных желез, и этот процесс называется апоптозис. В этот процесс вовлечены некоторые ферменты и энзимы. Однако процесс разрушения клеток молочных желез сопровождается небольшими очагами воспаления, что приводит к формированию микрорубцов, состоящих их фиброзной ткани. При наличии выраженной пролиферации железистой ткани организм не справляется с процессом уничтожения этой ткани, усугубляя формирование фиброзных очагов.
Немаловажной причиной, способствующей возникновению мастопатии, являются различные заболевания печени, желчевыводящих протоков и желчного пузыря. Печень играет очень важную роль в разрушении избытка вырабатываемых эстрогенов. Хронический стресс, депрессия, неврозы, гипертония, ожирение, воспаления придатков тоже могут привести к изменениям в молочных железах.
Большинство женщин жалуются на боли и дискомфорт в молочных железах, которые могут усиливаться перед менструациями. Другие жалобы включают ощущение тяжести молочных желез, зуд или боль сосков, болезненность в подмышечной области. При обследовании грудей женщина может находить тяжистость, узловатость, уплотнения, чаще всего в верхней наружной части молочной железы. Иногда при надавливании сосков могут быть молочно-подобные выделения различной окраски (зеленоватые, кремовые, белые, полупрозрачные).
Существует очень много разногласий не только в названиях фиброзно-кистозных состояний, но их классификации. До сих пор врачи не пришли к единой международной классификации.
Фиброзно-кистозные состояния можно разделить на виды в соответствии с гистологическим строением тяжистости и уплотнений. Критерием определения вида ФКС является соотношение соединительно-тканного, железистого компонентов и жировой ткани. При фиброзном состоянии преобладает соединительная (фиброзная ткань). Наличие кист, которые являются закупоренными маленькими дольками и протоками молочных желез, говорит о кистозной форме фиброзно-кистозных состояний.
Чаще всего наблюдается комбинация фиброза и кист. Иногда наблюдается гиперплазия атипических клеток молочной железы, когда клетки теряют свою генетическую функцию. Эти клетки не поддаются влиянию гормонов и контролю их деления, поэтому могут стать предшественниками раковых клеток.
Только у 5% женщин с ФКС находят гиперплазию клеток, и риск возникновения рака груди у таких женщин повышен в 2-6 раза по сравнению с другими женщинами с ФКС. У некоторых женщин могут наблюдаться повреждение на ДНК уровне, когда нарушается выработка специальных ферментов, разрушающих поврежденные клетки, очищающих молочные железы от лишних клеток, возникших в результате пролиферации. В последние годы все большее распространение получает клинико-рентгенологическая классификация фиброзно-кистозных состояний молочных желез.
ФКС являются доброкачественным процессом, не смотря на страх, который испытывают женщины, боясь развития рака молочной железы. Но всегда нужно помнить, что рак молочной железы может возникнуть как на фоне здоровых тканей молочных желез, так и на фоне фиброзно-кистозных состояний. В таком случае важно провести дифференциальную диагностику рака и других состояний молочных желез.
Для выяснения причины ФКС желательно проверить гормональный фон (пролактин, ХГЧ, Т4, ТСГ, инсулин). УЗИ является довольно популярным методом обследования женщин с ФКС.
У некоторых женщин целесообразно провести биопсию уплотнений, узлов для исключения рака молочной железы.
Маммографию желательно проводить ежегодно у женщин после 40 лет, при противоречивых УЗИ результатах, при наличии родственников с раком молочной железы, после перенесенных травмы или острого воспалительного процесса.
Лечение ФКС зависит от выраженности симптомов. В большинстве случаев женщины нуждаются только в наблюдении. Установление причины нарушений в молочных железах позволяет подобрать правильное лечение.
Все виды лечения ФКС можно разделить на симптоматическое (по устранению жалоб) и этиологическое (по устранению причины) лечение. Традиционное лечение (мастодинон, маммолептин, гепатопротекторы, корень валерианы, настойка пустырника, отвары трав, кламин, морская капуста, пищевые добавки, препараты йода) назначаются годами и часто не дают выраженного эффекта, не уменьшают болевых ощущений и не сдерживают пролиферативный процесс в молочной железе.
Ношение специальных бюстгальтеров, противовоспалительная нестероидная терапия, витаминотерапия (С, А, Е, В6), масло вечерней примулы могут устранить боль, тяжистость, отек частично и редко полностью. Однако такое лечение должно быть длительным и постоянным.
При выявлении гормональных нарушений женщины могут воспользоваться специальным лечением (понижение пролактина бромкриптином, КОК для урегулирования менструальных циклов, лечение заболеваний щитовидной железы, и др.).
С древних времен, из поколения в поколение, передается народная мудрость о правильном питании при определенных состояниях и заболеваниях женщин. Пища, содержащая антиоксиданты, к которой относятся ягоды (клюква, черника, ежевика, смородина, виноград), красный сладкий перец, баклажаны и другие овощи и фрукты, помогает нейтрализовать токсические вещества, вырабатываемые в результате воспаления и разрушения клеток.
Полифенолы, содержащиеся в зеленом чае, овощах и фруктах, изотиоцианиды (цветная капуста, брокколи), соевые продукты, цитрусовые, пища, богатая витаминами и минералами, значительно улучшают протекание ФКС.
Продукты, содержащие кофеин (кофе, чай, шоколад, кока-кола), не усугубляют ФКС, что было доказано многими исследованиями. Однако при злоупотреблении кофеином, ограничение пищи, содержащей его, будет полезным для организма во всех отношениях.
Прекращение курения, ограниченный прием алкоголя, занятия физкультурой могут помочь в устранении многих симптомов фиброзно-кистозных состояний.опубликовано econet.ru.
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Тогда поддержи нас, жми:
источник
 грудь увеличивается в размере перед менструацией;
грудь увеличивается в размере перед менструацией; психологические факторы (стресс, депрессия);
психологические факторы (стресс, депрессия); Психологические факторы: в эту группу попадают женщины часто находящиеся в стрессовых ситуациях, подверженные депрессиям, неврозам, истерии.
Психологические факторы: в эту группу попадают женщины часто находящиеся в стрессовых ситуациях, подверженные депрессиям, неврозам, истерии.