Для того чтобы облегчить боль при мастопатии, необходимо скорректировать образ жизни и начать курсовой прием лекарств. Маммологи утверждают, что половина успеха от проводимой терапии зависит от стабилизации самочувствия пациента и положительного настроя на выздоровление. Поэтому своевременное купирование симптомов позволяет скорректировать программу лечения и устранить причины.
Болезненность не всегда сопровождает заболевание. Иногда женщины чувствуют в груди небольшой дискомфорт, который и становится поводом для визита к врачу. Если патология протекала бессимптомно, к маммологу обращаются из-за уплотнений в железе или появления выделений.
При мастопатии в груди могут ощущаться следующие виды болей:
В тяжелых случаях отмечается боль под мышкой, отдающая в лопатку, плечо, иногда и во всю конечность. Самый первый симптом из списка характеризует легкую форму заболевания, при прогрессировании патологии появляется неприятная пульсация, покалывание и прострелы.
Боль – симптом, который отличается в зависимости от типа заболевания. Чем сильнее изменена железистая ткань, тем ярче и мучительней он проявляется. По степени ее выраженности можно предположить разновидность мастопатии.
- Диффузная мастопатия – обычно это тянущие боли, появляющиеся за несколько дней до месячных, с наступлением которых могут немного уменьшаться. Если патология существенно прогрессировала, симптом беспокоит постоянно.
- Фиброзная мастопатия – условия появления симптомов такие же, как и при предыдущей форме. Боли тянущие, могут быть пульсирующие или колющие, усиливаются при прикосновении.
- Кистозная мастопатия – на начальных этапах болезненности не бывает, по мере роста образований могут быть любые из перечисленных симптомов.
- Фиброзно-кистозная мастопатия – это смешанный вариант патологии, обычно протекает тяжело. Если уплотнения и кисты сдавливают нервы, может отмечаться колющая боль и прострелы, отдающие в руку.
Если пациентка обращается к врачу на начальных этапах заболевания, болезненность может усиливаться во время осмотра. Механизм появления объясняется тем, что доктор проводит пальпацию. В ходе нее железистая масса слегка сдавливается, паренхима смещается и раздражает нервные окончания.
Постоянные боли при мастопатии обязательно требуют обращения к маммологу. Доктор проведет осмотр, оценит состояние молочных желез и исключит развитие самого страшного осложнения – онкологии. Врач может назначить:
- сдачу анализов крови;
- прохождение УЗИ или МРТ молочных желез.
Если женщина не кормит грудью и не беременная, может быть назначено КТ молочных желез с контрастом. После прохождения обследования подбирается лечение, которое начинается с диеты.
Убрать боль при мастопатии на начальной стадии можно диетой в сочетании с лекарственными препаратами. Полную программу составит лечащий врач. Отметим ее главные правила:
- Исключение жиров и углеводов. Необходимо составить низкокалорийное меню, которое полезно при мастопатии. Обращайте внимание на состав продуктов, включите в рацион овощи и фрукты. Картофель, макароны, мучное и копчености также под запретом.
- Ограничения, связанные с напитками. Противопоказаны газировка, алкоголь, кофе и крепкий чай. Эти продукты содержат вредные вещества, которые проникают в железистую ткань и усугубляют клинику заболевания.
- Увеличение потребления воды. Если нет отеков, в сутки нужно потреблять не менее 1,5 литров жидкости. Для утоления жажды пить только воду, можно зеленый чай без сахара.
В дополнение к диете следует отказаться от вредных привычек, соблюдать режим дня. Пойдут на пользу прогулки на свежем воздухе, здоровый сон, исключение стрессовых ситуаций.
Лекарства помогут снять боль при мастопатии, правильно подобранная программа устранит и причину заболевания. Такое лечение обязательно контролирует врач: любые ошибки в дозировках могут сильно навредить здоровью.
- Гормональные средства (ингибиторы пролактина, гестагены, контрацептивы) – создают благоприятные условия для оздоровления ткани молочной железы. Курсовое лечение воздействует не только на симптомы, но и на причину заболевания.
- Анальгетики («Ибупрофен», «Найз») – снимают боль, отек и воспаление. Такое лечение устраняет симптомы, приносит временное облегчение.
- Добавки («Мастовит», «Диурес») – применяются с укрепляющей целью к основному лечению. Ускоряют восстановление железистой ткани, повышают иммунитет.
Медикаменты первой группы назначаются строго врачом, остальные препараты можно пить самостоятельно, следуя инструкции.
источник
Один из первых признаков мастопатии это боль. Несмотря на то, что мастопатия поддается лечению, результативность терапии зависит в первую очередь от своевременной диагностики. Не менее важны профилактические мероприятия, которые помогут избежать трансформации воспалительного процесса в онкологическое заболевание.
На первых этапах заболевания, мастопатия склонна к скрытому течению. Болезнь на следующих стадиях сопровождается напряженностью в груди, болезненностью, молочная железа увеличивается в размерах. Кроме этого можно заметить выделения из сосков, повышается их чувствительность.
Болезненность при мастопатии проявляется по-разному. У большинства женщин, боли носят ноющий характер. Иногда болезненность возникает только в одной груди.
Обратите внимание, интенсивность боли может меняться в зависимости от дня менструального цикла (с приближением менструации болезненность, как правило, усиливается).
Судить о мастопатии только по особенностям возникновения болевых ощущений проблематично. Если же девушку беспокоит пульсирующая острая боль асимметричного характера, воспалительный процесс можно исключить.
Судить о мастопатии только по особенностям возникновения болевых ощущений проблематично
Некоторые женщины с мастопатией замечают выделение прозрачного либо белого секрета из соска. Если в выделениях присутствуют примеси крови, можно подозревать развитие рака. При этом нужно в кратчайшие сроки нужно проконсультироваться с маммологом-онкологом.
Несмотря на то, что масталгия (болезненные ощущения в груди) считается частым признаком мастопатии, она наблюдается не у каждой женщины. Довольно большой процент больных (15-20%) с мастопатией вообще не испытывает дискомфорта. В таком случае только во время осмотра у маммолога врачу удается диагностировать прочую симптоматику. Как правило, отсутствие болезненности объясняется высоким болевым порогом либо индивидуальными особенностями женского организма.
Боли при мастопатии молочной железы, как и их интенсивность, напрямую зависят от вида болезни. Для постановки точного диагноза врачу потребуется собрать полный анамнез и оценить клиническую картину.
При данной форме заболевания боль и отечность молочной железы, как правило, не носят выраженного характера, интенсивность нарастает за неделю до менструации.
Механизм возникновения болей связан с тем, что под действием эстрогенов в груди накапливаются ионы натрия, что притягивает молекулы воды. В результате этого молочная железа отекает и становится болезненной.
Мастопатия молочной железы фиброзного типа на ранней стадии сопровождается наиболее яркой симптоматикой за 7 дней до наступления менструации. При этом боль сопровождает женщину в течение всего цикла.
Боли при фиброзной мастопатии ноющие, тупые, способны нарастать даже при легком касании. Это обусловлено не только накоплением натрия, но и тем, что размер соединительных тканей увеличивается, оказывает чрезмерное воздействие на грудь, наблюдается отечность.
Боль в груди при мастопатии кистозного типа, чаще всего возникает в местах, где образовались кисты. Интенсивность болевых ощущений на первых стадиях увеличивается перед менструацией, на следующие этапах развития болезни носит постоянный характер.
При кистозном поражении механизм боли связан именно с увеличением кист в размере, что оказывает давление на ткани, расположенные по соседству. Если же киста имеет небольшой размер, боль может быть слабой либо полностью отсутствовать.
При такой патологии наблюдается симптоматики и кистозной, и фиброзной формы, в результате чего в молочной железе одновременно образуются кисты и уплотнения.
Как выглядит фиброзного-кистозная мастопатия
В зависимости от формы мастопатии, можно наблюдать разную симптоматику. Также оказывает влияние эмоциональное состояние женщины, особенности характера и сопутствующие заболевания.
Главная симптоматика диффузной мастопатии – боли в молочной железе, которые все время нарастают, затрагивают область шеи, спины, подреберья, со временем носят опоясывающий характер.
Грудь увеличивается в размерах, прощупываются болезненные уплотнения. Из сосков при надавливании может выделяться секрет.
Кроме этого симптомы наблюдаются, схожи с гормональным дисбалансом, а именно:
- снижение активности и работоспособности;
- ухудшение общего состояния;
- волосы становятся ломкими, кожа пересыхает;
- менструальные выделения становятся обильными, болезненными, сбивается их регулярность.
В результате фиброзной мастопатии возникает болезненность и дискомфорт в том месте молочной железы, где разрастается фиброзная ткань.
В зависимости от запущенности болезни, грудь увеличивается в размерах, из сосков выделяется серозная жидкость. На поздних этапах возникает риск развития воспалительного процесса, как следствие – повышение температуры, ухудшение самочувствия, в выделениях можно заметить примеси гноя.
Основная симптоматика кистозной мастопатии – боль в месте образования кисты. В связи с увеличением кисты и чрезмерным давлением на окружающие ткани, боль может носить нарастающий характер. В месте поражения грудь увеличивается в размерах.
Так как кисты часто образуются в области подмышечных впадин, высока вероятность поражения лимфатических узлов. В таком случае область подмышек может отекать, повышается болезненность.
Кроме того, для патологического процесса характерны выделения из сосков. Застойные явления в груди приводят к тому, что формируется отек и развивается воспаление, в ходе которого из сосков может выделяться гной.
Обратите внимание, данная форма заболевания очень опасна, ведь кисты могут лопаться. В результате разрывов случаются инфекционные поражения и некроз железистых тканей.
Фиброзно-кистозная мастопатия сопровождается образованием уплотнений, которые со временем наполняются жидкостью и трансформируются в кисты.
Симптомы могут наблюдаться следующие:
- из сосков выделяется молоко или молозиво;
- в груди чувствуется тяжесть и дискомфорт;
- однородность железы теряется, образуются уплотнения и узлы;
- размер груди увеличивается.
Внимание! Если при данной патологии женщина заметила в области узла кожные изменения (появилась «лимонная корка»), увеличения лимфоузлов в области подмышки, стоит незамедлительно проконсультироваться с врачом. Это может быть первым признаком рака молочной железы.
Так как причины, почему болит мастопатия, носят индивидуальный характер и напрямую связаны с гормональным фоном женщины, задача терапевтических мероприятий – нормализовать в крови соотношение гормонов. Кроме этого важно устранить пагубное воздействие стрессов, повысить сопротивляемость организма к их воздействию.
Лечение мастопатии, как и любого другого заболевания, рекомендуется проводить комплексно, чтобы достичь наибольшей эффективности.
Чтобы снять симптоматику мастопатии и усилить эффективность гормональных препаратов, женщинам назначают такие препараты:
- нестероидные противовоспалительные препараты в целях обезболивания (Диклофенак, Нимесил, Ибупрофен, Нурофен);
- гепатопротекторы для нормализации работы печени (Карсил, Эссенциале);
- ферменты для улучшения функциональности пищеварительной системы (Дюфалак);
- успокоительные препараты для снижения нервозности и психического перенапряжения (Персен, Тенотен);
- диуретики для снятия отека (Утрожестан, Дюфастон, Йодомарин);
- комплексы витаминов для повышения иммунитета (Витамины А, В, Е).
Утрожестан – диуретик для снятия отека
Обратите внимание, пациенткам с мастопатией категорически запрещается употреблять алкоголь и курить!
В качестве гормонотерапии женщинам при мастопатии назначают такие препараты:
- антиэстрогены для снижения количества эстрогенов в организме (Фарестон, Тамоксифен);
- гестагены для снижения продукции эстрогена и снижения эффективности выполняемой гипофизом гонадотропной функции (Норколут, Прожестодель);
- оральные контрацептивы для подавления продукции гонадотропинов (Марвилон, Силест);
- ингибиторы секреции пролактина для нормализации лактации (Бромокриптин);
- андрогены для подавления активности эстрогенов (Даназол);
- аналоги освобождающего гормона гонадотропина для лечения фиброзно-кистозной мастопатии, когда другие методы лечения не оказали должного эффекта.
Фитотерапия – метод лечения, в результате которого больной принимает препараты на основе лекарственных растений. На сегодняшний день фитотерапия считается наиболее безопасным методом лечения патологии молочной железы, ведь растительные препараты имеют мало противопоказаний и побочных эффектов, а также хорошо переносятся женским организмом.
Чтобы справиться с болью при мастопатии, рекомендуется принимать средства на основе корня солодки, валерианы, подорожника, ромашки, календулы, крапивы и пр.
Чтобы фитотерапия оказала ожидаемый эффект, нужно придерживаться таких правил:
- перед началом лечения растительными препаратами нужно проконсультироваться с аллергологом;
- для приготовления лекарства использовать достаточное количество сырья;
- придерживаться технологии приготовления;
- соблюдать дозировку и длительность лечения;
- не употреблять во время фитотерапии алкоголь, отказаться от курения.
Для лечения мастопатии народными средствами хорошо себя зарекомендовали следующие растения:
- бузина (замедляет увеличение новообразований, улучшает сопротивляемость организма в борьбе с раковыми клетками);
- льняное масло (нормализует гормональный фон);
- абрикос (притормаживает озлокачествление и разрастание опухолей);
- красная щетка (оказывает противовоспалительный, иммуномодулирующий эффект, обладает противоопухолевыми свойствами).
Для лечения мастопатии народными средствами хорошо себя зарекомендовало льняное масло
Профилактические мероприятия при мастопатии состоят из следующих правил:
- нужно исключить спиртное;
- избегать конфликтов и стрессовых ситуаций;
- отказаться от сигарет;
- вести активный образ жизни, увлечься спортом;
- соблюдать режим работы, отдыха и сна, чтобы сон составлял не менее 8 часов;
- употреблять в пищу много витаминных продуктов;
- не пропускать визиты к маммологу.
Как показывает статистика, если заболевание диагностировано на раннем этапе, шансы на выздоровление составляют 99%. Чтобы лечение при мастопатии проходило качественно, женщина должна наблюдаться в условиях диспансера в течении 3-6 месяцев, в зависимости от тяжести болезни.
Не игнорируйте первые признаки заболевания и не занимайтесь самолечением!
источник
Мастопатия является одним из самых распространенных женских диагнозов. Мастопатия молочной железы представляет собой возникновение образований доброкачественного типа из-за разрастания соединительной, эпителиальной или железистой ткани. Развитие патологии происходит одновременно с гормональными нарушениями в организме. Лечиться от болезни необходимо комплексно и своевременно, иначе не исключено перерастание патологии в рак. Симптомы мастопатии женщины часто путают с нарушениями цикла, усталостью, стрессом и т. д., что затрудняет раннюю диагностику заболевания.
Симптомы и признаки мастопатии чаще всего обнаруживаются у пациенток, в анамнезе жизни и заболевания которых имеются следующие факторы:
- травмы молочной железы;
- стрессы и психологический дискомфорт;
- неправильное питание и образ жизни;
- перенесенные аборты или выкидыши;
- наследственная предрасположенность;
- отклонения в работе эндокринной системы;
- нерегулярная половая жизнь;
- незначительный срок периода лактации или полное его отсутствие;
- зависимость от алкоголя и/или никотина;
- нарушения функционирования яичников;
- гинекологические патологии.
Первый этап развития мастопатии чаще всего диагностируется у женщин в возрасте 30–35 лет.
Проявления симптоматики в начале болезни связаны, прежде всего, с регулярностью менструального цикла.
Второй этап наблюдается с 35 до 40 лет, болезнь проявляется более ярко по сравнению с первой фазой. Наиболее тяжелая по ощущениям стадия – у пациенток старше 40 лет, когда в тканях груди образуются многочисленные кисты различного размера, наполненные жидкостью. Возрастные рамки весьма условны, так как есть факторы, которые значительно «омолаживают» патологию – неблагоприятная окружающая среда, перенесенные аборты.
Первые признаки мастопатии выглядят следующим образом:
- тяжесть в грудной клетке;
- ощущение присутствия в груди инородного тела;
В большинстве случаев эти признаки усиливаются перед началом менструации, поэтому дискомфорт часто связывают с началом месячных. Этот период, если его не заметить вовремя, опасен, так как с течением времени патология прогрессирует.
При мастопатии выделяют и поздние признаки. К ним относятся:
- распространение боли из области груди в подмышечные впадины;
- выделения из сосков;
- зернистость тканей (их неоднородность), которую легко определить при самостоятельном осмотре желез;
- мучительная боль в молочных железах (не только перед менструацией, но и в любое другое время);
- незначительная деформация груди;
- уплотнения, с легкостью определяемые самостоятельно.
Если замечен хотя бы один симптом из вышеперечисленных, требуется незамедлительно обратиться к маммологу или гинекологу.
Деформация груди или явно выраженные уплотнения могут говорить о злокачественной опухоли.
Часто у женщины могут наблюдаться страх и беспокойство, повышенная нервная возбудимость, головные боли. Не исключены нарушения системы пищеварения, к примеру, ощущение переполненности кишечника, метеоризм. Все это чаще всего исчезает после первых дней менструации.
Симптомы мастопатии у женщин различаются в зависимости от вида патологии. Каждое проявление характерно для конкретной формы заболевания.
- При железистой форме обнаруживаются уплотнения разных размеров, причем поражена не вся железа, а только определенная ее часть. Грудь заметно увеличивается в размере. На протяжении всего цикла пациентка страдает от дискомфортных ощущений. Боль в груди перед менструацией – ноющая, а в конце месячных наблюдается отдача в область плеч и шеи.
- При кистозной форме боль локализуется только на тех участках, где образовались кисты. Возможно увеличение подмышечных лимфоузлов, отмечаются отеки и гнойные выделения. Чаще всего кисты образуются в верхних или наружных нижних квадрантах железы.
Симптомы и лечение узловой формы заболевания связаны с обнаружением уплотнений в тканях железы опухолевидного типа, которые имеют четкие ограниченные линии и не связаны ни с какими другими частями. Часто женщины самостоятельно обнаруживают такого рода уплотнения при пальпации, так как выявить их присутствие достаточно просто. В период перед менструацией болезненны не только участки с уплотнениями, но и вся грудь в целом. Из-за отечности железы увеличиваются, становятся напряженными, к ним даже больно прикасаться.
У этого типа болезни есть одна особенность в симптоматике – в положении лежа невозможно выявить образовавшиеся узелки.
Боль может появляться не только в области груди, но в лопатках, плечах. После уменьшения отека (это происходит в начале месячных) женщина чувствует заметное облегчение состояния. Иногда пациентки не ощущают дискомфорта, и болезнь остается необнаруженной.
Кроме того, не увеличиваются в размерах лимфоузлы, которые соответствуют локализации новообразований (регионарные). Если надавить на соски при самостоятельном осмотре в домашних условиях, то можно заметить выделения разной интенсивности и цвета. Они могут быть обильными или представлять собой несколько капель – бесцветных или желтоватого, белесого, зеленоватого или коричневого оттенков.
Эта форма чаще всего диагностируется врачом при профилактических осмотрах, так как у большинства женщин недуг может никак не проявляться.
Боль беспокоит пациенток достаточно редко. Уплотнения небольшого размера могут находиться как в одной груди, так и обеих сразу. Наиболее подверженная изменениям часть молочных желез – верхненаружная область. Это связано с особенностями кровоснабжения участка и его определенной структурой.
При мастопатии в этой форме отмечаются ранние и поздние проявления. К первым чаще всего относят увеличение объема груди в первые дни месячных и в период за несколько дней до их начала. Женщина чувствует тревогу, больше подвержена нервным срывам, не исключено возникновение тянущих болей в молочных железах и их тяжести.
Клиническая картина на запущенной стадии выглядит следующим образом:
- Боль иррадиирует в область подмышек.
- При прикосновении к молочным железам дискомфорт усиливается в несколько раз. Это явление не зависит от периода менструации и активности женщины.
- Из сосков обнаруживаются выделения различной интенсивности, имеющие сероватый оттенок.
- Изменяются контуры железы, визуально становится заметно, что грудь увеличилась.
- Чувство тяжести становится постоянным.
Каждая форма мастопатии имеет свои особенности симптоматики, но какие бы подозрительные признаки ни появились, стоит посетить врача. От своевременности лечения зависят не только здоровье и красота, но иногда и жизнь женщины.
На самом раннем этапе развития патологии, связанной с разрастанием в молочной железе соединительной ткани, женщина чувствует, что становится более нервной, тревожной, а также раздражительно реагирует на обычные жизненные ситуации.
Если не предпринимать никаких мер, то можно впасть в сильную депрессию, а заболевание перейдет в более опасную форму – хроническую или же ведущую к перерастанию доброкачественного новообразования в злокачественное.
Запущенные формы характеризуются обильными выделениями разных цветов (не похожими по цвету на лактационные). Для их обнаружения необязательно сдавливать сосок. Жидкость, похожая на молозиво по своей консистенции, может быть следующих оттенков:
Не все женщины с диагнозом «мастопатия» испытывают мучающие боли, все зависит от индивидуальных особенностей организма и порога чувствительности.
По статистике около 18% пациенток с мастопатией чувствуют себя нормально в любое время менструального цикла.
При климаксе разрастание тканей в железе проявляется несколько другим образом. Самый распространенный симптом – периодическое появление маленьких узелков и значительное огрубение ареолы. Со временем проявления только усиливаются, а болевой синдром не проходит, даже если пациентка находится в состоянии покоя: тяжело встать с кровати по утрам, поднять высоко руки, выполнять любую ручную работу.
Исследование состояния молочных желез в домашних условиях не может точно разъяснить картину возникновения подозрительных явлений, однако обнаруженные отклонения от нормы дают шанс на своевременное обращение к врачу и назначение лечения. Обычно осмотр предполагает визуальное определение состояния груди. Для этого потребуется только зеркало. Рекомендуемое время проведения диагностики – с 6 по 12 день цикла. В этот период можно отчетливо увидеть изменения контуров груди (асимметричность) или цвета сосков.
Обследовать нужно обе груди поочередно. Оптимальный способ – делать это в душе, так как намыленная влажная рука позволяет без труда заметить проявления болезни.
От края железы к соскам необходимо по кругу прощупать всю область, вторая рука при этом должна быть заведена за голову. В таком положении удобно проводить обследование подмышечных участков, так как на разных стадиях и формах недуга могут значительно увеличиваться лимфоузлы.
Врачи советуют ежемесячно осматривать молочные железы, так как боли в груди возникают по ряду причин, не всегда связанных с разрастанием тканей. Не стоит впадать в панику при частом возникновении дискомфорта или обнаружении узелковых новообразований, ведь болезнь перерастает в рак лишь в редких случаях.
Точный диагноз врач ставит только после проведения различных диагностических обследований, т. к. визуальный осмотр не дает точных результатов. Из исследований наиболее часто применяются УЗИ, маммография, пункция кисты.
Самостоятельно определить наличие или отсутствие образований в домашних условиях можно, следуя определенному алгоритму:
- Оценить цвет кожных покровов и форму груди перед зеркалом.
- Поднять обе руки, внимательно посмотреть на правильность контуров.
- В положении стоя прощупать железы. Двигаться необходимо по часовой стрелке от наружной четверти груди сверху. Большинство женщин именно в этой части обнаруживают уплотнение тканей.
- Выполнить то же самое, но в положении лежа. Ощупывать нужно каждую четверть всей области поочередно.
Несмотря на то что многие симптомы опасного недуга молочной железы можно определить без помощи врача, не следует ставить диагноз самостоятельно при обнаружении подозрительного явления. Только врач может с точностью сказать, насколько серьезна ситуация, и определит лечение после полной диагностики, чтобы избежать осложнений и перерастания патологии в онкологическое заболевание.
Из видео вы узнаете почему возникает мастопатия и как ее предупредить:
источник
Мастопатией чаще заболевают женщины детородного возраста — от 25 до 45 лет.
Данная болезнь поражает восемь женщин из десяти.
Эта болезнь влияет на самочувствие многих женщин, а в отдельных случаях приводит к возникновению рака груди — поэтому врачи и называют данное заболевание предраковым.
Мастопатия, или, по-научному более точно, фиброаденоматоз (ФАМ), названия одного и того же процесса. Данная болезнь представляет собой целый комплекс самых разнообразных доброкачественных изменений в молочных железах.
Для обозначения отдельных форм мастопатии применяется около пятидесяти других терминов, что отражает как различные исторические этапы в изучении этой проблемы, так и особенности этих состояний молочных желез.
Установлено, что развитие ФАМ обусловлено нарушениями в регуляторной деятельности центральной нервной системы и в гипофизарногипоталамической зоне головного мозга, а также функции яичников, надпочечников, щитовидной железы и печени.
Специалисты полагают, что различными формами данной болезни страдает до 60% женщин в зрелом репродуктивном и инволютивном возрасте (от 25 до 55 лет). В подростковом и юношеском возрасте это состояние встречается у 35—45% девочек.
По данным некоторых специалистов, фиброаденоматоз имеет место у всех женщин. Это обусловлено нарушением гормональных взаимоотношений в организме в разные периоды жизни женщины. В связи с этим ФАМ начинает активно развиваться уже в период прихода первых месячных, достигает максимальных проявлений после 30 лет и угасает в процессе возрастной инволюции.
При этом следует отметить, что значимость и проявления фиброаденоматоза у каждой женщины разные. В подавляющем, большинстве случаев, а это порядка 75—80% пациенток, ФАМ находится в пределах допустимых значений, в пределах своеобразного варианта нормы. Изменения в молочных железах у женщины в таком случае незначительные, она не испытывает дискомфорта, особенно перед наступлением очередных месячных.
Различают три вида мастопатии:
— фиброзная,
— кистозная,
— фиброзно-кистозная.
При фиброзной мастопатии в тканях молочных желез появляются плотные очаги, как правило, в обеих железах сразу. Они состоят из соединительной ткани. Именно соединительная ткань и получила название фиброзной.
В начале развития болезни эти уплотнения нечеткие, как бы распластанные. Они чаще формируются в верхних отделах железы, ближе к подмышечным областям. Под их воздействием усиливается тяжистость между дольками железы. Такие уплотнения носят характер диффузных изменений.
При прогрессировании процесса, когда изменения преодолевают барьер «допустимых значений» и переходят из категории относительного варианта нормы уже в категорию болезни (истинного, клинически значимого фиброаденоматоза), в молочной железе формируются уплотнения уже иного характера: узловые, разного размера, формы и конфигурации.
При кистозной мастопатии в молочных железах образуется множество мелких полостей — кист. Кисты могут быть единичными и множественными, различных размеров — от мелких — диаметром 1—3 мм, до крупных, которые достигают в диаметре нескольких сантиметров.
Кисты желез, как правило, заполнены жидкостью самого разного характера: прозрачной желтоватой, зеленоватой, мутной, гноеподобной, молозивом, грязно-бурой. Стенки кист на ранних этапах бывают гладкими, тонкими. При прогрессировании процесса они утолщаются и деформируются.
Поверхность полости кист становится шероховатой, кисты сливаются в единый конгломерат по типу «виноградной грозди». Если полость кисты сообщается с млечным протоком, то ее содержимое может выделяться через сосок. Нередко по изменению окраски выделений можно заподозрить и диагностировать развитие злокачественных изменений в молочных железах.
При диффузных (узловых) формах ФАМ очень часто у женщин перед менструациями возникает неприятное чувство набухания молочных желез. Зачастую в этот период появляются боли, достаточно интенсивные, резко усиливающиеся при прикосновении, при ношении бюстгальтера.
При ощупывании желез зоны уплотнения становятся более рельефными, из соска могут появляться выделения, как при кистозной форме. Эти признаки фиброзно-кистозной мастопатии непостоянны. Как правило, улучшение состояния или полное исчезновение всех признаков заболевания наступает через 2—3 дня после окончания месячных.
При узловых формах фиброаденоматоза выраженный болевой синдром не характерен, сформировавшиеся узлы в течение менструального периода практически не меняются в своих характеристиках. Иногда эти узлы становятся бугристыми и в нескольких местах уплотняются. Такие изменения свидетельствуют о прогрессировании узловой формы заболевания.
Следует отметить, что на этом фоне весьма вероятно развитие злокачественных изменений. Больные с такой мастопатией подлежат хирургическому лечению с обязательным срочным гистологическим исследованием удаленных тканей (для определения возможного злокачественного перерождения).
Мастопатия — доброкачественное заболевание молочной железы, но она влияет на самочувствие многих женщин, а порой приводит к возникновению рака груди.
Первые проявления болезни — мастодиния (мастальгия), болезненность молочной железы перед менструацией. При дальнейшем развитии болезни в тканях железы образуются плотные узлы размером от горошины до грецкого ореха. Боль становится интенсивной; порой болезненно малейшее прикосновение к груди, движение рук. Из соска может выделяться кровянистая и прозрачная жидкость.
Мастопатия чаще всего имеет разлитый характер и отличается размытостью границ, переходящих в окружающие здоровые ткани. Характерны для мастопатии циклические изменения уплотненных участков — в предменструальном периоде они увеличиваются, а в ранней стадии менструального цикла размягчаются с ослаблением болезненности.
Причиной возникновения мастопатии является чрезмерная выработка гормона эстрогена, который стимулирует развитие железистых тканей и тем самым способствует образованию доброкачественных опухолей. Мастопатия связана с генетическими факторами, с факторами окружающей среды и образа жизни женщины.
Другими факторами, способными повлиять на возникновение болезни, являются психоэмоциональные и личностные качества женщин.
К факторам, оказывающим защитный эффект в отношении данного заболевания, относятся: ранние роды в оптимальный репродуктивный период (20—25 лет), кормление грудью, количество родов более двух с полноценной лактацией.
В организме женщины ежемесячно происходят циклические изменения. Молочная железа участвует в этом цикле, что проявляется в ее нагрубании перед менструацией. Если гормональный баланс нарушается, предменструальное разрастание протоков и тканей груди продолжается и после менструации.
Причиной такого разрастания, является избыток гормона эстрогена, который стимулирует развитие молочных желез. Нерегулярные всплески секреции гормона часто вызывают в молочных железах отек, болезненность, головные боли, отеки конечностей, боли в животе, что входят в понятие синдрома предменструального напряжения.
Основными причинами возникновения данных нарушений считаются следующие:
— заболевания женских половых органов — особенно воспаление придатков матки,
— нарушение детородной функции — вследствие абортов или отсутствия родов,
— задержки развития и начала полового созревания, вирилизация — в частности, недоразвитие наружных половых органов,
— наследственные причины — когда ближайшие родственники по материнской линии имели опухолевые заболевания.
Наиболее распространенной среди множества причин мастопатии является нарушение детородной функции.
Эти нарушения могут проявляться по-разному. Например, существует связь повышенного риска заболевания мастопатией с ранним или поздним наступлением менструаций, а также с поздним их прекращением (поздней менопаузой). Примерно у 13% больных отмечалось раннее половое созревание (ранее 14—15 лет), до 30% женщин с мастопатией имели в анамнезе запоздалое половое созревание (после 16—17 лет).
Другая форма нарушения детородной функции связана с полным отсутствием или ограничением деторождении. Женщины утратили ощущение своего главного природного предназначения — быть продолжательницей рода. Они рожают мало, одного, максимум двух детей.
Более того, стремясь сохранить сложившийся образ жизни, удержаться на работе, подавляющее большинство женщин (по разным данным, от 60 до 90%) прибегает к такому незамысловатому способу предохранения от беременности, как аборт — все равно, медикаментозный или хирургический.
А ведь детородная функция тесно связана со сложными ритмическими процессами в нервной и эндокринной системах, объединенными работой гипоталамуса. И физиологические изменения в молочной железе находятся в зависимости от этих процессов. Нарушение детородной функции при одновременном снижении общей сопротивляемости организма может привести к развитию в молочных железах процесса чрезмерного размножения клеток. Этот риск возрастает при отсутствии родов и большом числе искусственных абортов.
С другой стороны, первая беременность в возрасте 20—23 лет является прекрасным защищающим средством не только от мастопатии, но и от такой опасной болезни, как рак молочной железы (РМЖ).
Считается, что защитный эффект первой беременности в течение десяти лет обеспечивается перестройкой баланса различных составляющих гормона эстрогена — эстриола, эстрона и эстрадиола. Кроме того, активное размножение клеток эпителия молочной железы во время беременности и кормления ребенка грудью может приводить к выработке в организме женщины антител против как доброкачественных, так и злокачественных опухолевых клеток.
Поэтому чем раньше наступает первая беременность, тем быстрее вступает в действие иммунологический механизм защиты.
Так что женщины, родившие двоих детей до 25 лет, имеют втрое меньший относительный риск заболевания по сравнению с имеющими к этому возрасту только одного ребенка.
Искусственное прерывание беременности означает глубокое нарушение нервной и гормональной регуляции организма. Это приводит к тому, что после аборта у некоторых женщин не восстанавливается регулярный менструальный цикл. Он происходит либо с большими задержками, либо со слишком короткими промежутками между месячными.
Иногда регулярный цикл после аборта и вовсе не восстанавливается, а порой отмечается преждевременное наступление климакса, неожиданное и быстрое ожирение. Часто нарушается сексуальная функция (возникает фригидность), и совсем трагическим результатом оказывается возможное в подобных случаях бесплодие.
Высоко влияние аборта на развитие данного заболевания.
В период беременности желтое тело оплодотворенной яйцеклетки, оставшееся в яичниках, вырабатывает большое количество прогестерона для питания плода и поддержания беременности. После искусственного прерывания беременности желтое тело еще долго продолжает функционировать, угасая постепенно.
Обратная связь между яичниками и гипофизом и гипоталамусом нарушается. Избыточное количество выработанного прогестерона приводит к подавлению выработки лютеинизирующего гормона гипофиза (который-то и призван способствовать выработки прогестерона в нормальном менструальном цикле) и к стимуляции выработки фолликулостимулирующего гормона (способствующего выработке эстрогенов).
В результате возникает дисгармония в гормональном балансе, которая выражается в преобладании процессов размножения клеток над процессами секреции гормонов. Со временем она должна исчезать, но если по какой-либо причине адаптивные способности организма ослаблены, произойдут структурно-функциональные изменения в эндокринной системе, которые будут способствовать развитию многих заболеваний, в том числе и мастопатии. Не случайно, что более 40% заболевших ФАМ женщин делали аборты минимум один раз.
Часто женщины с мастопатией имеют в анамнезе так называемые самопроизвольные прерывания беременности, или, попросту, выкидыши. Их причиной является дефицит гормона желтого тела прогестерона, который играет ведущую роль в сохранении плодного яйца. По данным американских авторов, одна из десяти беременностей заканчивается выкидышем.
У многих больных мастопатией обнаруживаются нарушения функции печени или холецистит.
Эти болезни являются как бы пусковым механизмом, приводящим к гормональному дисбалансу и нарушениям обмена веществ.
Хроническая дисфункция печени усиливает местно-тканевые расстройства в молочных железах, а также ведет к повышению содержания половых гормонов в крови. Это нарушает взаимодействие эндокринных желез, сбивает менструальный цикл. Следует отметить, что если нарушения в работе печени могут привести к возникновению мастопатии, то и сама мастопатия усиливает нарушения обменных процессов в организме. В такой ситуации может начаться буквально цепная реакция.
Заболевания половых органов женщины являются частой причиной мастопатии. Эти заболевания могут выражаться в виде как функциональных, так и органических изменений. Гинекологические заболевания, являясь следствием суммы разных неблагоприятных факторов, сами могут стать причиной многих заболеваний, в том числе и мастопатии.
Здесь следует выделить воспалительные процессы в органах малого таза, и в первую очередь в придатках. У больных мастопатией часто имеет место фибромиома матки (увеличение за счет роста мышечной ткани). Она не является первопричиной, но может осложнять течение патологического процесса.
То же относится к такому распространенному и сложному гинекологическому заболеванию, как эндометриоз — заболевание, при котором клетки слизистой оболочки матки развиваются в несвойственных для них местах — маточных трубах, яичниках, почках, брюшине, легких, который усугубляет картину мастопатии. В целом около 40% больных мастопатией имеют сопутствующие гинекологические заболевания.
При оценке природы возникновения и развития мастопатии обращают внимание только на органические заболевания половых органов. Однако и функциональные заболевания половых органов существенно влияют на течение болезни. Более того, в процессе лечения больных с такими нарушениями у них более длительно сохраняются значительные отклонения показателей гормонального статуса и процессов.
Их обычно связывают либо с поражением гипоталамо-гипофизарной системы, либо с нарушениями в работе надпочечников и щитовидной железы. В таких случаях мастопатия сопровождается эпизодическими маточными кровотечениями или нарушениями менструального цикла по типу аменореи (отсутствие менструаций). И здесь первопричины чаще всего следует искать в перенесенных стрессах и нервно-психических расстройствах.
Неудовлетворенность сексуальной жизнью — еще одна типичная причина данного заболевания. Обращает на себя внимание то, что среди больных мастопатией много женщин, которые были вынуждены по настоянию мужа делать аборт. Следует отметить и такой факт: подавляющее большинство больных мастопатией — это женщины с высшим и средним образованием, имеющие нормальную работу и приемлемые жилищные условия. Это свидетельствует о том, что мастопатия — болезнь современной цивилизованной женщины.
Механизмы эмоциональных реакций довольно сложны, что не позволяет дать однозначный ответ на вопрос о глубинной роли психологических факторов в развитии мастопатии. Ясно лишь, что главную роль здесь играет гипоталамус. С одной стороны, он регулирует работу эндокринной системы, управляя работой гипофиза, осуществляет регуляцию жизнедеятельности всего организма в целом.
С другой стороны, именно гипоталамус регулирует эмоции, обеспечивая адаптацию психики человека к внешним воздействиям. Если эмоциональные факторы среды носят умеренный характер, адаптационных резервов организма достаточно для быстрого восстановления утраченного эмоционального равновесия.
В такой ситуации гипофиз и гипоталамус гармонично взаимодействуют с подчиненными органами эндокринной системы по принципу обратной связи. Если стресс слишком силен или продолжителен, деятельность систем, поддерживающих гомеостаз (внутреннюю среду организма), нарушается.
Процессы возбуждения преобладают над процессами торможения (как это происходит в рассмотренном выше случае с искусственным прерыванием беременности), что напрямую сказывается на состоянии детородной функции и вызывает изменения в молочных железах, приводящие к мастопатии.
В коре головного мозга образуется стойкий очаг возбуждения, патологические импульсы, идущие оттуда, нарушают ритмичность выработки гипоталамусом регулирующих веществ. Вследствие этого нарушается функция гипофиза, а затем последовательно — надпочечников, щитовидной железы и яичников. Дисгармония гипоталамуса и половых органов является мощной предпосылкой для развития мастопатии и других серьезных патологических процессов в молочных железах.
Проведенные обследования больных мастопатией указывают на их нежелание справляться с конфликтными ситуациями. Это выдает эгоцентричность многих больных женщин, которые не ориентированы на поиски путей преодоления возникающих в жизни трудностей.
Социальная адаптация у них намного ниже, чем у здоровых людей. Надо заметить, что по данным показателям больные мастопатией схожи с больными неврозом. Вместо того чтобы разрешать сложные ситуации, такие люди стремятся «закрыться», уйти в себя, защитить существующее положение вещей, полагая, что так они защищают самих себя.
В более зрелом возрасте у больных мастопатией снижается тенденция перекладывать ответственность на других, хотя и сохраняется повышенная чувствительность, нерешительность и общая напряженность. Более трети больных имеют склонность к депрессивным реакциям, почти 40% плохо приспосабливаются к окружающим изменениям, почти столько же сочетают в себе оба предыдущих психологических типа личности. 75% больных эмоционально неустойчивы.
Также у многих женщин с мастопатией развит комплекс неполноценности, то есть устойчивого представления о себе как о физически, психически и морально ущербной. Это влияет на отношения с окружающими, создавая предпосылки конфликта, причем как с другими, так и с самой собой.
Зачастую у такой личности развивается еще и комплекс неудачника, который во всем винит других и испытывает к ним чувство зависти. Чувство неполноценности усложняет личные контакты, что автоматически приводит ко все новым и новым неудачам в личной жизни.
Установлено, что в группе больных с локализованной формой фиброаденоматоза (когда негативные изменения в молочной железе сконцентрированы на небольшом ее участке — это наиболее опасная форма с точки зрения возможности развития РМЖ) степень эмоциональной неустойчивости значительно выше, чем у больных мастопатией, у которых локализованного ФАМ не наблюдалось.
Можно сделать вывод, что эмоциональную нестабильность и замкнутость в себе личности можно рассматривать если не в качестве внутренней причины, то в качестве факторов, прямо связанных с течением патологического процесса.
источник

Рассказать о симптомах мастопатии, причинах ее появления и способах профилактики, мы попросили врача акушера-гинеколога — Синькову Ольгу Николаевну.
Начну с описания того, о чем слышали практически все женщины.
Мастопатия это доброкачественное дисгормональное заболевание молочных желез, которое может возникнуть у любой женщины любого возраста.
Как правило, при мастопатии, женщины часто жалуются врачу на появление уплотнений в молочной железе, а так же болезненные ощущения. Выделяют два вида мастопатии – диффузную и узловую. Одним из признаков диффузной мастопатии является боль в молочной железе (масталгия), ее отек и болезненность, особенно интенсивно все эти проявления бывают перед менструацией. При узловой мастопатии в молочной железе могут прощупываться только один или несколько узлов. Важно отметить, что причин способствующих развитию мастопатии очень много. Это и состояния хронического стресса у женщин, погрешности в диете, наследственный фактор, но особо хотелось выделить гинекологические заболевания, о которых подчас женщинам некогда даже подумать.
Из сказанного выше следует очень важный вывод , мастопатия заболевание «поливалентное», возникновение которого связано с комплексом , а не с одной причиной.
Современная жизнь диктует свои правила: женщины всё время спешат, им вечно некогда — забота о собственном здоровье отодвигается на десятый план. Плохая экология, стрессы, бешеный ритм – всё это пагубно влияет на женское здоровье.
Очень часто многие женщины списывают боли и отечность молочных желез на предменструальные явления, так называемый- ПМС (предменструальный синдром) и считают, что все само пройдет. Но эти симптомы могут быть и проявлениями мастопатии. А между тем, ПМС – это гормональный сбой, который зачастую приводит к серьезным заболеваниям.
Именно мастодиния, для которой характерны боль, напряжение и уплотнения в молочных железах, является основным симптомом мастопатии.
Обращаю ваше внимание: мастопатия не «проходит сама», а требует лечения, а при развитии узловой мастопатии болезненные ощущения могут приносить дискомфорт. Болезненным становится малейшее прикосновение к груди. Реже при мастопатии появляются выделения из соска.
— Ольга Николаевна, вы правы: наша повседневная жизнь полна стрессов и нам действительно «не до себя» — с этим, увы, ничего не поделаешь. Скажите, существует ли какой-то «минимальный набор» правил, которые просто обязана соблюдать каждая женщина, чтобы избежать мастопатии? Какие-то методы профилактики?
— Конечно. Первое правило — всё-таки, по возможности, вести здоровый и активный образ жизни, необходимо регулярно — раз в месяц — проводить самообследования груди, а раз в год посещать специалиста-маммолога и акушера гинеколога, это нужно делать, даже если никаких проблем с грудью вы не испытываете. Запомните — нельзя заниматься самолечением, если Вас что-то беспокоит- обязательно обращайтесь к врачу.
— Если врачом поставлен диагноз мастопатия, какие на Ваш взгляд существуют эффективные препараты для лечения?

В отличие от многочисленных БАДов, эффективность и безопасность, лекарственного препарата «Мастодинон» доказана в качественных европейских исследованиях. Мастодинон действует комплексно: мягко восстанавливает естественный баланс гормонов, снимает болевой синдром, предотвращает развитие патологических процессов в молочных железах и снижает сопутствующую ПМС раздражительность и тревожность, другими словами, возвращает женщине психологический комфорт и нормальное самочувствие.
Кроме того, очень важно: «Мастодинон» не содержит синтетических гормонов. Препарат обычно хорошо переносится, ведущими специалистами накоплен большой опыт по его применению, который свидетельствует о крайне редком возникновении побочных эффектов. Однако, несмотря на то, что препарат продается в аптеках без рецепта, перед его приемом необходимо проконсультироваться с врачом и ознакомиться с инструкцией.
источник
Мастопатия всегда приводит к возникновению неприятной симптоматики. Боль при мастопатии проявляется по-разному, но именно болевой синдром считается одним из основных признаков заболевания.
Характер болевых ощущений может быть практически любым. Боль сильнее всего проявляется перед менструацией, что обусловлено изменением гормонального фона, увеличением количества веществ (медиаторов боли), задержкой жидкости в женском организме и груди. Обычно интенсивность боли нарастает к началу менструации, после чего постепенно утихает.
Сильные боли могут возникать при разных формах мастопатии, поэтому невозможно понять особенности развития патологических процессов и точную причину, почему начинает болеть грудь. К тому же дополнительными факторами, усиливающими жалобу, становится ношение неудобного тесного нижнего белья, поэтому рекомендуется правильно подбирать бюстгальтер.
Для определения точной причины возникновения болевого синдрома рекомендуется учитывать собственное состояние:
- наличие или отсутствие изменений в молочных железах и сосках;
- дополнительные симптомы, свидетельствующие о патологических процессах (например, выделения из груди).
Для правильной постановки диагноза рекомендуется пройти обследование, обратившись к врачу-маммологу. При правильном лечении болевые ощущения в молочных железах устраняются, причем в дальнейшем улучшается общее состояние здоровья и устраняются нежелательные симптомы.
Болевой синдром нельзя считать специфичным признаком мастопатии, но он позволяет заподозрить патологические изменения в молочных железах и начать лечебный курс.
Появление боли при развивающейся мастопатии молочной железы нужно понимать, что прогрессирование патологии ухудшает состояние женщины. Возникновение дискомфорта и болезненных ощущений часто связано с повышенным раздражением волокон нервных окончаний. Травмирующий фактор или развитие воспалительных процессов приводят к тому, что клетки иммунной системе продуцируют биологически активные вещества, именуемые простагландинами и являющиеся медиаторами этого процесса. При клеточных изменениях болевой синдром свидетельствует о постепенном разрушении тканей, сдавливании нервных волокон, отечности. Гормональные нарушения и восприимчивость молочных желез к гормонам также приводят к болевым и дискомфортным ощущениям.
Циклические боли – это масталгия. Их возникновение связано с менструальным циклом. Болевой синдром появляется в лютеиновой фазе, после чего постепенно усиливается. Максимальный дискомфорт проявляется за 2-3 дня до начала менструации. После окончания критических дней боли проходят.
Характер циклических болей бывает следующим:
- ноющий;
- стреляющий;
- колющий;
- чувство тяжести;
- легкий дискомфорт при прикосновении может привести к невыносимой боли.
В большинстве случаев болевые ощущения отдают в верхнюю часть груди, подлопаточную область и лопатку, подмышечные впадины. Циклическая боль обусловлена межтканевым отеком, вследствие которого происходит сдавливание нервных окончаний. Появление отечности обусловлено изменением гормональных показателей в двух фазах менструального цикла. В первой фазе эстрогены приводят к увеличению клеток молочных желез, во вторую фазу прогестерона будет недостаточно для подавления избыточного количества новых клеток. На такие изменения реагируют молочные железы, поэтому происходит сдавливание нервных окончаний, проявляется болевой синдром. Боли бывают тупыми и распирающими, что обусловлено особенностями изменений в женском организме.
Потеря цикличности боли в груди предполагает отсутствие связи с менструальным циклом, вследствие чего мастопатия может развиваться в тяжелой форме. В этом случае повышается риск развития онкологического процесса. Рекомендуется пройти комплексное обследование и провести дифференциальную диагностику для определения причины изменений тканей молочных желез, возникновения неприятной симптоматики.
При появлении мастопатии может проявляться разная боль по характеру, причем нужно понимать, какая болезненность характерна для заболевания с учетом особенностей патологии.
Диффузная мастопатия – начальная стадия заболевания. Женщины отмечают болевые ощущения в груди, которые усиливаются за 1-2 дня до менструации. Боль отличается по интенсивности и характеру:
- колющая;
- тянущая;
- стреляющая.
В большинстве случаев дискомфорт проходит вместе с менструацией. Однако при запущенной форме заболевания боль и чувство тяжести остаются сильными на протяжении всего менструального цикла.
Такая форма заболевания отличается появлением кист в районе груди. Изначально симптоматика проявляется только перед менструацией, но в дальнейшем болевой синдром проявляется практически постоянно.
Обычно грудь болит не сильно, но иногда симптомы становятся ярко выраженными и дискомфорт ощущается даже при малейшем прикосновении. По мере роста кист увеличивается давление на ткани, вследствие чего болевые ощущения проявляются ярче.
Кисты небольших размеров не вызывают дискомфорта, причем болевой синдром отсутствует. Увеличение кист приводит к возникновению неприятной симптоматики.
В этом случае сочетается фиброзная и кистозная форма мастопатии. По этой причине в молочной железе возникают кисты и очаги уплотнения. У женщины могут присутствовать ярко выраженная симптоматика, соответствующая двум формам заболевания.
При мастопатии может проявляться боль молочных желез и подмышечных впадин, что является плохим признаком и свидетельствует о развитии патологии.
Окончательный диагноз может быть поставлен только врачом-маммологом. Он также определит причину появления болевого синдрома. Со временем болевые ощущения становятся все более частыми и сильными, ведь патологические изменения развиваются.
Комплексная диагностика включает в себя следующие процедуры:
- первичный осмотр;
- пальпация;
- маммографическое исследование;
- УЗИ железистой ткани груди.
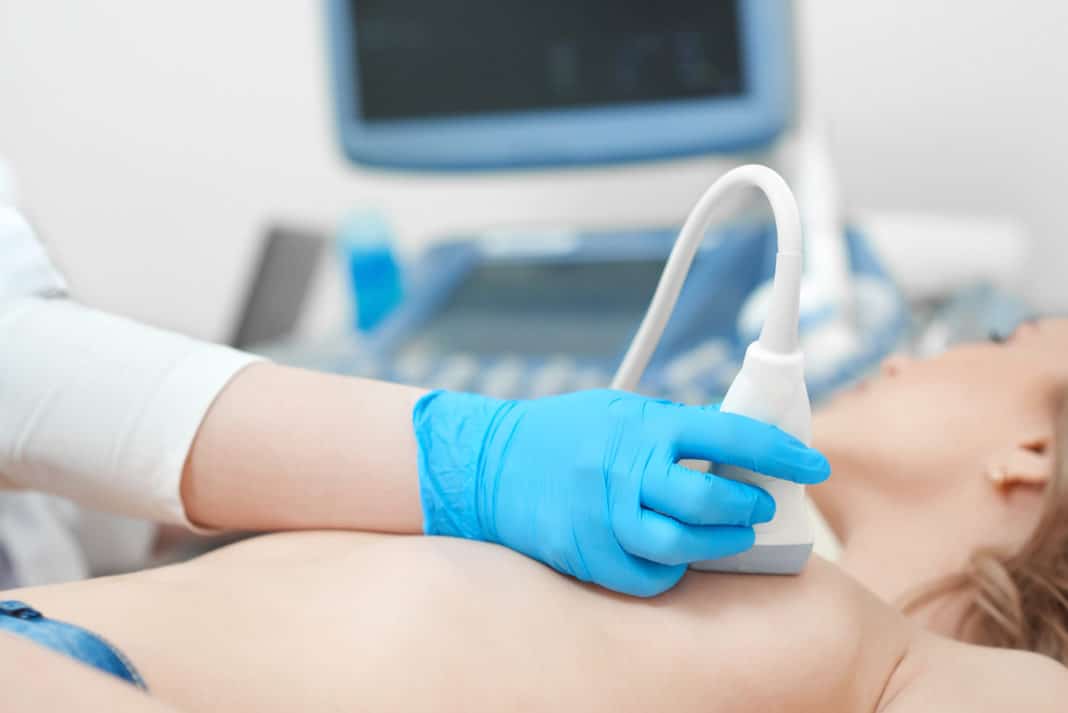
Изначально проводится осмотр груди, причем врач учитывает следующие визуальные отличия:
- асимметричность молочных желез;
- размер груди с каждой стороны;
- расположение и состояние сосков;
- наличие или отсутствие выделений;
- цвет ареолы;
- состояние подмышечных впадин, шеи, ключиц, лимфатических узлов.
После проведения осмотра требуются дополнительные методы обследования. Обычно проводят ультразвуковое исследование, рентгенографию (маммографию), причем последний способ уступает современному УЗИ. Именно ультразвуковая диагностика позволяет разглядеть небольшие образования размером до 1-2 миллиметров и не имеет каких-либо противопоказаний для проведения. Маммографию нельзя проводить женщинам младше 35 лет, кормящим и беременным.
В тех случаях, когда первичное обследование подтверждает предполагаемый диагноз, выполняется пункция образования для дальнейшего изучения цитологии материала. Этот метод позволяет подтвердить или опровергнуть диагноз. Обычно при болях и появлении кист ФКМ при фиброзно-кистозной мастопатии этот метод определяет, насколько опасным и злокачественным является патологический процесс.
Комплексное обследование обязательно проводят для дальнейшего эффективного лечения.
При боли при мастопатии требуется комплексное лечение, причем каждое лечебное мероприятие подбирают при индивидуальном подходе к пациентке с учетом состояния ее здоровья.
Для устранения болевого синдрома используют обычные обезболивающие лекарства (например, Ибупрофен, Парацетамол).
Иногда назначают специальные добавки, но только при соответствующей рекомендации врача. Эффективным считается масло энотеры, причем оно устраняет болевой синдром и воспалительный процесс. Подобным эффектом обладает рыбий жир.
При лечении мастопатии также рекомендуют применять Мастовит, Келп, Диурес. Они содержат полезные элементы, способствующие устранению болевых ощущений и позволяющие улучшить гормональный фон.

Средства фитотерапии также признаны эффективными при регулярном приеме.
Медикаментозная терапия помогает при легких формах мастопатии и в начале патологии.
При приеме гормональных препаратов нормализуется соотношение гормонов в женском организме. Это устраняет болевой синдром в молочных железах. Врач проводит диагностику и затем назначает комбинированные препараты.
Пациенткам часто прописывают контрацептивы с содержанием гестагенных компонентов. Обычно болевой синдром уменьшается в течение первого месяца лечения. Для продолжительного результата проходят полный курс лечения, длительность которого составляет 3-6 месяцев.
Также рекомендуется использование специальных гелей и мазей. Их втирают в пораженную грудь.
Эффективным считается препарат Прожестожель, но его также можно использовать только после консультации с врачом. В составе лекарства присутствует прогестерон. Активное вещество постепенно накапливается в молочной железе и в дальнейшем блокирует действие эстрогенов. Патологическое разрастание тканей сокращается и предотвращается накопление жидкости в молочных железах, поэтому болевой синдром, отечность устраняются.
В начале заболевания народные средства помогают снять боль при мастопатии, но нужно знать, чем лучше воспользоваться.
- Компрессы часто используются в лечении. Эффективным считается капустный лист: его смазывают сливочным маслом или небольшим количеством натурального меда, прикладывают к больной груди. Также часто используют тыквенную мякоть, свеклу.
- Примочки на основе настоек, отваров лекарственных трав будут полезными для молочных желез.
- Домашние мази также рекомендуются для домашнего лечения. Часто готовят мазь из измельченных льняных семян и сливочного или топленого масла.
Профилактика мастопатии обязательна для каждой женщины. Рекомендуется проводить профилактические осмотры у врача-маммолога и вести правильный образ жизни.
- Рекомендуется посещать маммолога, по крайней мере, раз в год. Также женщины должны самостоятельно оценивать состояние груди.
- Рекомендуется принимать витаминные комплексы и йод для получения питательных веществ в достаточном количестве.
- Обязательным является 8-часовой сон. Он важен для восстановления сил и сохранения хорошего иммунитета.
- Желательно предотвращать стрессовые ситуации.
- Важно контролировать потребление кофе, какао, шоколада. В них содержатся вещества, провоцирующие развитие мастопатии.
- Важно правильно выбрать бюстгальтер. Неподходящее белье плохо влияет на ткани молочной железы.
При появлении болей в груди при мастопатии важно правильно поставить диагноз и начать своевременное лечение.
источник

