
Однако когда такие явления исчезают сами по себе, связаны с менструацией, а также сопровождаются явлениями предменструального синдрома, не каждая пациента придает подобным изменениям груди большое значение.
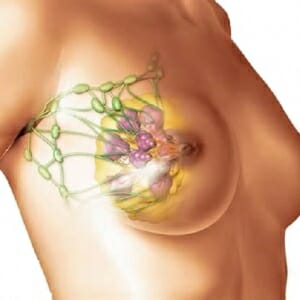
Мастопатия с преобладанием кистозного компонента (кистозная мастопатия) – это доброкачественное заболевание груди, которое ведет к изменению нормальной гистологической структуры органа за счет разрастания соединительной ткани и формированию кист.
Грудь женщины формируется еще внутри утроба матери, однако до периода начала полового созревания молочные железы, как мальчиков, так и девочек не различаются. Основными структурами, из которых состоит этот орган, являются железистый эпителий, соединительная ткань с сосудами и нервами, а также жировые клетки. Эти ткани имеют богатый рецепторный аппарат непосредственно к женским половым гормонам и пролактину. Железистая ткань более чувствительная к прогестеронам, которые обеспечивают ее дифференцировку, а эстрогены – к соединительной ткани, благодаря которой поддерживается структура железы. Женская грудь – это парный орган, расположенный над большой грудной мышцей под покровом кожи на передней грудной стенке.
В пубертатный период у девочек под влиянием регуляторных гормонов гипофиза активируется выработка яичниками эстрогена, начало овуляции, развитие желтого тела и выработка прогестерона, начало первых менструаций. Эти процессы становятся основой для формирования полноценного менструального цикла. Параллельно с этим они способствуют появлению вторичных половых признаков – росту волос по женскому типу, а также увеличение половых органов и молочных желез. Высокие концентрации эстрогена и прогестерона приводят к увеличению груди девочки, формированию полноценной железы, которая могла бы обеспечить лактацию в случае беременности и родов.
В период гестации (время беременности) концентрация женских половых гормонов возрастает очень значительно. Вдобавок, начинает повышаться содержание в крови женщины гормона пролактина, который непосредственно влияет на клетки молочной железы. Эти процессы ведут к тому, что размер груди увеличивается, она становится плотнее и может происходить выделение молозива из сосков. При каждой последующей беременности, родах и кормлении грудью орган претерпевает череду процессов роста и размножения клеток. После родов происходит процесс постепенного уменьшения количества и размеров клеток (инволюция). Поэтому гистологическое строение молочной железы постоянно меняется с течением времени и фазы менструального цикла. Нарушение влияния нормальной концентрации половых гормонов в разные фазы менструального цикла и становится основой для патологического изменения тканей груди и развития процесса мастопатии.
Такое заболевание, как мастопатия с преобладанием кистозного компонента, развивается из-за действия на организм человека следующих факторов, в т.ч. и самостоятельных патологий:
1. Воспалительные заболевания матки и ее придатков, органов малого таза. Эти процессы ведут к снижению функциональной активности половых желез у женщины. Это инициирует менструальные нарушения, в т.ч. затрагивающие овуляцию. Хронические процессы в таком случае и ведут к длительным и стойким гормональным сдвигам.
2. Нейроэндокринные синдромы, которые возникают на фоне патологии гипофиза, эндокринных заболеваний, наследственной предрасположенности, реализуемой на клеточном уровне и т.д.
3. Проведение частых процедур прерывания беременности. Во время имплантации оплодотворенной яйцеклетки в полость матки происходит изменение гормонального фона, что необходимо для поддержания беременности и подавления менструального цикла. Аборт прерывает эти физиологические изменения и заставляет организм заново перестраивать гормональный фон, чтобы снова началась менструация и подготовка к следующей беременности. Не всегда такие процессы проходят гладко. Часто на фоне подобных гормональных нарушений, наблюдающихся в течение длительного времени, и возникает процесс мастопатии.
4. Неправильный бесконтрольный прием препаратов, содержащих эстрогены.
5. Вредные факторы окружающей среды, промышленности, трудовой деятельности. Вредные привычки женщины – курение, злоупотребление алкоголем, прием наркотических средств.
6. Наследственная предрасположенность к развитию данного патологического процесса в молочных железах. Генетические особенности рецепторного аппарата тканей груди могут передаваться по наследству, поэтому риск развития такого заболевания у пациенток, чьи близкие родственницы страдали подобной патологией, существенно выше.
Все приведенные выше факторы являются лишь провоцирующими для развития в организме, по сути, одного состояния – избытка женского полового гормона эстрогена, на фоне снижения уровня прогестерона длительный период времени. К сожалению, в большинстве случаев врачи диагностируют уже выраженную стадию мастопатии с прогрессирующими морфологическими изменениями в груди, а также подтверждают нарушение гормонального фона.
Первопричину таких изменений в органе часто установить уже не удается. Поэтому ранняя диагностика и профилактика развития маммологического заболевания – это основа предупреждения появления мастопатии у женщин.
Заподозрить такое заболевание, как мастопатия с преобладанием кистозного компонента, женщина может самостоятельно, обратив внимание на следующие признаки и симптомы:
1. Появление регулярных болей в обеих молочных железах, которые усиливаются перед менструацией. Если такие ощущения вдруг резко прекратились не стоит думать, что патологический процесс завершился, особенно при сохранении других признаков болезни. Наоборот, это серьезный повод обратиться к врачу, пройти диагностику, в том числе и для исключения онкологического заболевания.
2. Изменение плотности и эластичности тканей груди, появление полостей, заполненных жидкостью. Такие симптомы говорят об изменении соотношения клеток в тканях молочной железы, а также о появлении крупных кистозных образований. В отличие от опухолевых процессов, кисты в молочной железе становятся меньше на ощупь в горизонтальном положении пациентки.
3. Появление отделяемого из сосков, которые невозможно объяснить беременностью, кормлением грудью или воспалением груди. Примеси крови в таких выделениях необходимо трактовать в пользу рака соска и молочной железы и срочно проводить диагностику таких болезней. Они, конечно, могут и не подтвердиться, но онкологическая настороженность должна быть всегда.
Кроме основных симптомов мастопатии может наблюдаться ряд других нарушений патологических признаков – нарушение менструального цикла, бесплодие, ожирение, признаки заболеваний щитовидной железы и т.д.
Задачей врача при диагностике такого заболевания, как мастопатия с преобладанием кистозного компонента, является объективное подтверждение процесса доброкачественного перерождения груди, определение формы протекания болезни, исключения рака груди немаловажной задачей считается установление возможной причины, которая послужила толчком к развитию болезни, нарушению гормонального фона женщины. Для этого проводятся следующие инструментальные и лабораторные обследования пациентки:
1. Визуальный осмотр и пальпация молочных желез. Эта процедура позволяет врачу заподозрить серьезные изменения в структуре груди, выявить новообразования, кисты, что становится поводом для выбора дальнейших методов обследования пациентки.
2. УЗИ молочных желез и лимфатических узлов подмышечных групп. Это информативный метод исследования для определения грубых изменений в органе, таких как кисты при мастопатии. Он позволяет оценить их размеры, стенку, а также в динамике отследить процесс их изменения. Исследование лимфатических структур необходимо для выявления первичных возможных метастазов рака груди.
3. Маммография. Это рентгенологическое исследование молочных желез, которое позволяет быстро и относительно точно обследовать большое число женщин (скрининговый метод). Полученная рентгенологическая картина органа позволяет врачу подтвердить диагноз мастопатии с преобладанием кистозного компонента на основании характерных изменении тканей, визуализации множественных кист в обеих молочных железах.
4. Биопсия. Очень точный метод диагностики любой патологии груди, но инвазивный. Он также требует специальных условий для проведения. Полученный образец ткани молочной железы изучается в гистологической лаборатории. Заключение дает ответ на вопрос о типе патологии, наличии онкологии или других патологических процессов. Применяется в сложных клинических случаях, когда данные других методов обследования непоказательны или сомнительны.
5. Исследование панели женских половых гормонов. Подтверждает нарушение нормального соотношения половых гормонов в разные фазы менструального цикла женщины. Эти анализы следует проводить в определенные дни цикла.
Такое заболевание, как мастопатия безошибочно диагностируется врачами разных специальностей – хирургом, маммологом, гинекологом и даже врачами общего профиля. Однако специализированным лечением занимается либо маммолог, либо гинеколог. Главной сложностью в его выявлении у женщин является его бессимптомность течения на протяжении десятков лет, а также игнорирование пациентками регулярных профилактических осмотров и обследований. Лечение такой болезни крайне не простое, потому что требует применения гормональных препаратов в индивидуальных дозировках. Терапия предполагает врачебный контроль, особенно в начале лечения.
Мастопатия с преобладанием кистозного компонента у большинства пациенток лечится преимущественно консервативным путем. После выявления предположительной причины развития данного патологического процесса назначается специальная, индивидуальная корректирующая терапия. Она исправляет гормональные «ошибки». Терапия включает в себя препараты Мабюстен, которые содержат прогестерон и не содержат «вредные» эстрогены, либо влияют на центральные звенья этой цепочки. В качестве дополнительных средств рассматриваются комбинированные оральные контрацептив. Их используют не только с целью планирования беременности (контрацепция), но и для профилактики развития мастопатии.
Необходимо помнить, что не только гормональные препараты – залог лечения от мастопатии. Женщине необходимо пересмотреть многие аспекты своей жизни. Важно правильно питаться. Пища должна быть сбалансированной и разнообразной, содержать все витамины и микроэлементы. Пациентке необходимо правильно чередовать время труда, физической активности и отдыха, исключить тяжелую физическую работу. Также ей необходимо бросить курить и не злоупотреблять алкоголем. Для предотвращения нежелательной беременности и ее прерывания в последующем нужно подобрать удобный метод контрацепции (внутриматочную спираль, комбинированные оральные контрацептивы, барьерные методы и т.д.).
В редких случаях, когда кисты в молочной железе могу провоцировать нежелательные симптомы, деформировать молочную железу, врачи прибегают к оперативному удалению органа и его тканей. Подобную операцию предлагают при высоком риске развития рака груди (наследственная предрасположенность, повышение онкологических маркеров, неблагоприятные условия труда с канцерогенами и т.д.). Эстетический вид молочных желез компенсируется за счет установки силиконовых имплантатов или протеза груди, если в этом есть необходимость (при больших кистах).
источник
Кистозная мастопатия – заболевание, характеризующееся избыточным разрастанием соединительной ткани молочной железы с последующим образованием кист. Заболевание, возникающее на фоне гормонального дисбаланса, чаще всего диагностируют у женщин в возрасте от 30 до 45 лет. Киста является доброкачественным образованием, однако несвоевременное лечение кистозной мастопатии может привести к развитию опасного заболевания — рака груди.
Рост и развитие грудных желез регулируются гормонами — прогестероном, пролактином и эстрогенами. При избыточной продукции гормонов и нарушении гормонального баланса развивается кистозная мастопатия.
В груди формируется одна или несколько кист — опухолей, наполненных жидким содержимым. Образования имеют четкие границы, отделяются от железистой ткани груди соединительной тканью. В отличие от раковой опухоли, киста подвижна, имеет ровный, четкий контур.
Заболевание проявляется местным или общим поражением тканей груди, в зависимости от этого классифицируется на несколько форм:
- диффузная — мелкие новообразования обнаруживаются во всех отделах груди;
- узловая — с одной стороны прощупывается узел, являющийся кистой;
- смешанная.
Кистозная мастопатия также бывает:
- множественной (двусторонней) — несколько кист поражают обе груди;
- солитарной (односторонней) — единичной доброкачественное образование в одной из желез.
По выраженности симптомов выделяют кистозную мастопатию легкой, умеренной и тяжелой степени тяжести.
Основной причиной заболевания является гормональный дисбаланс, при котором отмечается недостаток прогестерона, избыточная продукция эстрогенов, пролактина и простагландинов. На гормональный фон женщины в свою очередь влияет совокупность различных факторов — наследственность, питание, экологическая обстановка, болезни внутренних органов.
К основным причинам гормонального сбоя и развития кистозной мастопатии относят:
- нарушение детородной функции (нередко кистозная мастопатия диагностируется у женщин, страдающих бесплодием);
- нарушения менструального цикла, раннее половое созревание, поздняя менопауза;
- нарушения работы яичников, обусловленные нерегулярной половой жизнью;
- частые аборты;
- первая беременность в возрасте старше 40 лет;
- отказ от кормления грудью после родов или недолгий период лактации;
- травмы груди, ношение неудобного, тесного белья;
- эндокринные патологии (гипертиреоз, сахарный диабет, опухоли гипоталамуса, гипофиза);
- болезни печени и почек (сопровождаются нарушением выработки гормонов и недостаточным выведением жидкости из организма, что приводит к развитию мастопатии);
- нарушения обмена веществ, ожирение;
- длительно протекающие болезни половой системы (эндометрит, киста придатков, сальпингоофорит, миома);
- генетическая предрасположенность (болезни у женщин по материнской линии).
Также развитию заболевания способствуют:
- нервные расстройства, стрессы;
- хроническая усталость, недосыпание;
- неправильное питание, соблюдение строгой диеты;
- вредные привычки.
Основной признак кистозной мастопатии — наличие одного или нескольких узелковых уплотнений в груди. Новообразование имеет округлую форму и четкие границы, сохраняет подвижность. Но не всегда образование может прощупываться при пальпации — кисту, локализующуюся в глубинных тканях молочной железы можно выявить только инструментальными методами диагностики.
На развитие кистозной мастопатии могут указывать следующие признаки.
- Тупая, ноющая или острая боль (может распространяться на плечи, в область подмышечных впадин), ощущение тяжести и дискомфорта в грудной железе. Боль может возникать за несколько дней до начала месячных, либо беспокоит постоянно. При прикосновении или надавливании болезненность усиливается.
- Отеки — увеличение одной или двух желез.
- Периодический зуд в области сосков.
- Светлые, темные или гнойные выделения из млечных протоков (характер выделений зависит от тяжести патологического процесса, а появление бурых или кровянистых примесей свидетельствует о развитии злокачественной опухоли).
- Увеличение подмышечных лимфатических узлов.
Заболевание может проявляться только 1-2 или всеми симптомами одновременно. Кроме того, у женщины может отмечаться психоэмоциональное расстройство (нервозность, раздражительность, плаксивость), беспокоят головные боли, диспепсические расстройства. Как правило, неприятные явления проходят в первые дни месячного цикла.
Диагностика кистозной мастопатии включает:
- наружный осмотр (форма желез, наличие асимметрии, размер, цвет кожных покровов);
- пальпацию грудных желез, под- и надключичных, подмышечных лимфатических узлов;
- ультразвуковое исследование груди (позволяет изучить состояние эпителиальной ткани груди и близлежащих лимфатических узлов) и органов малого таза (для выявления болезней матки и яичников);
- маммографию — рентгенологическое исследование груди (позволяет выявить опухоль, не проводится женщинам младше 40 лет, беременным и кормящим);
- анализ на содержание прогестерона, эстрогенов, пролактина,а при необходимости — гормонов щитовидной железы и надпочечников;
- пункционную биопсию и последующее гистологическое исследование взятого материала (для выявления злокачественных клеток);
- цитологический анализ выделений из млечных путей;
- биохимический анализ крови (печеночные ферменты, уровень сахара в крови и прочие показатели).
При необходимости проводятся дополнительные методы диагностики:
- пневмоцистография (исследование полостного образования);
- дуктография (исследование молочных протоков);
- термография;
- магнитно-резонансная томография.
Диагностикой и лечением мастопатии занимаются гинеколог и маммолог.
Обследование грудных желез проводится с 4 по 12 день месячного цикла. В другие дни высок риск постановки неправильного диагноза, что связано с особенностями физиологических процессов, протекающих в женском организме.
Лечение мастопатии осуществляется консервативно либо хирургическим путем. Выбор метода терапии проводится с учетом тяжести течения заболевания, возраста и индивидуальных особенностей пациентки.
Обязательным условием успешного лечения являются коррекция рациона питания и питьевого режима. Необходимо выпивать не менее 1,5 л жидкости ежедневно и отказаться от продуктов, провоцирующих рост фиброзной ткани и образование в кисте жидкого содержимого (шоколад, чай и кофе, сладкие газированные напитки, жирная пища, алкоголь).
Медикаментозное лечение кистозной мастопатии направлено на устранение причин, вызвавших патологический процесс и облегчение неприятных симптомов — болезненности и отечности. Терапия проводится комплексно, включает назначение препаратов нескольких групп, в том числе гормональных.
В основе гормональной терапии лежит назначение:
- Торемифена и Тамоксифена — подавляют выработку эстрогенов, предотвращают значительные перепады уровня гормонов, принимаются непрерывно на протяжении 3 месяцев;
- комбинированных оральных контрацептивов (Жанин, Марвелон, Ригевидон) — показаны при нарушениях второй фазы цикла женщинам младше 35 лет;
- препаратов прогестерона, иначе гестагенов (Дюфастон, Утрожестан, Прегнин) — подавляют синтез эстрогенов и нормализуют содержание прогестерона, тем самым замедляют рост кисы, способствуют ее последующему рассасыванию, принимаются на протяжении 4 месяцев;
- Парлодела — подавляет синтез пролактина;
- Бусерелина, Золадекса — угнетают синтез гонадотропного гормона;
- андрогенов (Метилтестостерон, Тестобромлецид, Даназол) — подавляют синтез гормонов гипофиза, соответственно угнетают их действие на яичники, применяются в терапии женщин старше 45 лет, назначаются непрерывным курсом на протяжении 4-6 месяцев.
Гормоны должен подбирать доктор, учитывая результаты анализа на гормональный статус женщины.
Помимо гормональных средств назначаются препараты следующих групп.
- Нестероидные противовоспалительные средства (НПВС). Уменьшают воспалительные процессы в тканях молочной железы, устраняют отечность и болевой синдром. Назначаются короткими курсами, поскольку при длительном приеме могут вызывать серьезные побочные реакции со стороны желудочно-кишечного тракта и других систем.
- Мочегонные средства. Выводят избыточную жидкость, помогают устранить отечность груди, а также отеки рук и ног, которые нередко сопровождают кистозную мастопатию. Обычно назначаются легкие диуретики на растительной основе (брусничный чай, мочегонный или почечный сбор). Также рекомендуется ограничить потребление соли.
- Витаминные комплексы. Для укрепления иммунитета, нормализации гормонального фона и работы печени особенно полезны витамины А, Е, С, группы В. Витамин А подавляет выработку эстрогенов, витамин Е усиливает действие прогестерона, витамин В6 снижает содержание пролактина. Аскорбиновая кислота, витамины Р и РР укрепляют сосудистые стенки, нормализуют микроциркуляцию и уменьшают отек молочных желез.
- Седативные препараты. Успокоительные сборы и чаи, средства на основе валерианы и пустырника назначают в случаях, если психоэмоциональное расстройство является причиной или сопутствующим симптомом кистозной мастопатии. Препараты нормализуют состояние нервной системы, повышают устойчивость к стрессам, нормализуют сон.
- Препараты йода. Йодомарин, Мамокалм и прочие препараты йода назначаются в случае, если кистозная мастопатия обусловлена гипотиреозом (недостаточная выработка гормонов щитовидной железы). Однако при гипертиреозе и тиреоидите эти средства противопоказаны.
- Гомеопатические препараты. Средства на растительной основе (Циклодинон, Мастодинон, Ременс) нормализуют гормональный фон, при этом практически не имеют побочных действий и противопоказаний.
Хирургическое лечение кистозной мастопатии показано при:
- отсутствии положительных результатов консервативной терапии;
- подозрении на онкологию (по результатам гистологического исследования);
- стремительном увеличении размеров кисты;
- рецидиве кисты после проведенной ранее пункции.
Существует три основных метода оперативного вмешательства:
- секторальная резекция молочной железы — удаление кисты с иссечением близлежащих здоровых тканей груди;
- энуклеация — вылущивание патологических тканей кисты через небольшой разрез (проводится для удаления образований маленьких размеров);
- лазерная абляция — выжигание патологических тканей лучами лазера без повреждения близлежащих здоровых тканей.
Для лечения мастопатии используются различные травяные сборы, настои и настойки, которые применяют внутрь или для компрессов.
- Кукурузное масло, сок алоэ и редьки. Смешать ингредиенты в равных количествах, залить 70 % спиртом, настоять на протяжении недели. Принимать по столовой ложке трижды в день за полчаса до еды.
- Мятный чай с мелиссой. Выпивать ежедневно за час до сна.
- Укроп с молоком. 100 г семян укропа заварить в ½ литра молока, настоять 2 часа в теплом месте, процедить. Готовое средство разделить на 3 равные части, выпить на протяжении дня за полчаса до еды. Лечебный курс длится три недели, после недельного перерыва повторяется.
- капустные листья слегка отбить, смазать медом, прикладывать к груди на ночь на протяжении двух недель (после двадцатидневного перерыва курс можно повторить);
- капустные листья и тыкву измельчить в мясорубке, полученную смесь прикладывать к груди, покрыв пищевой пленкой и зафиксировав бинтом, через два часа смесь смывать (курс лечения — неделя);
- измельченные сухие листья лопуха (100 г) залить рафинированным подсолнечным маслом (300 мл), настоять 10 дней, полученным средством смазывать грудь, не смывать.
Важно понимать, что народные средства должны применяться только в качестве вспомогательного метода, дополняющего консервативную терапию.
Для профилактики мастопатии, а также женщинам, у которых диагностировано заболевание, важно придерживаться принципов правильного питания:
- включить в ежедневное меню продукты, богатые клетчаткой — свежие фрукты и овощи, зерновые культуры, сухофрукты;
- обогатить рацион кисломолочными и морепродуктами (источники кальция и йода);
- обеспечить достаточное поступление в организм витамина Е (основным источником являются растительные масла);
- отказаться от жирной, копченой, соленой пищи и фаст-фудов;
- исключить из рациона алкоголь, сладкие газированные напитки, кофе и чай, шоколад, какао.
- откорректировать питьевой режим (выпивать не менее 1,5-2 л жидкости в день);
- соблюдать режим труда и отдыха, высыпаться, избегать физического переутомления;
- избегать стрессов;
- бороться с лишним весом (избыточная масса тела может стать причиной нарушения обменных процессов);
- не находиться под открытым солнцем, отказаться от посещения солярия, саун и бань, других тепловых воздействий;
- отказаться от вредных привычек;
- правильно подбирать нижнее белье (из-за неправильной формы и размера бюстгальтера грудь сдавливается, что способствует развитию заболевания), отдавать предпочтение натуральным тканям;
- регулярно (каждые полгода) проходить профилактические осмотры у гинеколога.
Прогноз заболевания благоприятный — кистозная мастопатия при своевременной диагностике достаточно легко поддается медикаментозному лечению, а правильное питание и здоровый образ жизни помогают предотвратить повторное образование кисты.
Но если мастопатию не лечить, патологические процессы в груди будут усиливаться, что может привести к нагноению и разрыву кисты, перерождению тканей в злокачественные. Именно поэтому важно своевременно начинать лечение и выполнять все врачебные рекомендации.
источник
Мастопатия грудных желез, довольно распространённое патологическое заболевание. Причиной его возникновения является гормональный дисбаланс, который приводит к увеличению трофических изменений соединительной и фиброзной ткани. Это приводит к появлению узелковых или кистозных уплотнений, в теле молочной железы.
Максимальный рост этого заболевания наблюдается у женщин в возрасте 30-45 лет. Основной причиной мастопатии (дисплазии молочные железы), является избыток эстрогенов и недостаток прогестерона. Гораздо реже мастопатию может вызывать увеличенный синтез пролактина, который вырабатывает гипофиз.
Существует много методик консервативной терапии, которая в согласовании с врачом даёт позитивную динамику лечения этой патологии. Главное при первых признаках изменения в молочной железе обратиться к гинекологу, чем раньше начнётся терапия, тем больше вероятность излечиться от этого заболевания.
Мастопатия объединяет множество патологий, которые развиваются в молочной железе. При этом происходит изменение морфологической структуры тканей. Они могут носить разный характер (пролиферативный, фиброзный, в виде кистозных уплотнений).
Так же данная патология может иметь разные названия:
- Кистозный мастит.
- Кистозная мастопатия.
- Mазоплазия.
- Гиперплазия молочных желез в результате дисгормонального дисбаланса.
- Дисплазия молочной железы.
- Фиброаденоматоз.
Мастопатия молочной железы является доброкачественным новообразованием, но она, имеет тенденцию (на фоне повышенной гиперплазии эпителиальных клеток) к перерастанию в злокачественную форму течения. Особенно часто (в 40 раз) это происходит при появлении кистозных изменений.
Мастопатия представляет опасность не только для женской половины населения, ею часто болеют мужчины, это происходит гораздо реже, а данная патология называется гинекомастия.
Несмотря на то, что эта патология встречается довольно часто, она относится к разряду малоизученных. Ещё до конца не установлено, какие причины приводят к появлению мастопатии молочной железы.
Но в основном, мнение ученых сводится к тому, что это заболевание возникает по причине гормонального сбоя. Преобладание выработки эстрогенов и уменьшенный синтез прогестерона.
Именно прогестерон способствует регенерации и развитию железистой ткани, долек и альвеол грудных желез. Благодаря ему уменьшается отечность соединительной ткани.
Когда происходит увеличение содержания в крови пролактина (запускается цепная реакция), увеличивается количество рецепторов, которые реагируют на эстрадиол. Гормон эстрадиол вызывает усиленную гиперплазиию клеточного эпителия.
Помимо этой причины существуют факторы риска, которые повышают вероятность развитие мастопатии грудных желез.
К ним можно отнести:
-
Преждевременное или позднее наступление менструации. Организм молодой женщины не успевает приспособиться к гормональным изменениям.
- Запоздалое начало близких сексуальных контактов.
- Развитие менопаузы в возрасте до 45 лет.
- Позднее вынашивания ребенка, или бесплодие.
- Частое проведение абортов (6 недель беременности) запускает механизм, который способствует гиперплазии железистой ткани, происходит её перерождение на фоне гормонального нарушения.
- Короткий период грудного вскармливания, или полное его отсутствие.
- Отягощенная наследственность генетическая предрасположенность.
- Хронические, патологические процессы наружных и внутренних половых органов.
- Эндометриоз и миома матки.
- Частые нарушения цикла месячных, опухоли придатков.
- Гормональная дисфункция щитовидной железы, коры надпочечников.
- Поликистоз яичников и метаболический синдром.
- Повышенные психологические нагрузки, частые стрессовые ситуации, которые ведут к развитию депрессивных состояний.
- Несоблюдение правильного приема пищи, повышенное пристрастие к жирным и мясным блюдам, продуктам с большим содержанием углеводов и белков. Недостаточное употребление пищи богатой содержанием грубой клетчатки, аминокислот, микро и макроэлементами.
- Повышенное пристрастие к спиртосодержащим напиткам, табакокурение, чрезмерное употребление крепкого кофе, чая, энергетиков.
- Вредные условия работы (контакт с химическими канцерогенами, радиоактивным излучением).
Из-за того, что мастопатия может развиваться разными способами, изменения морфологических структур клеток, она имеет четкую классификацию.
После гинекологического и гистологического обследования принято выделять следующие формы заболевания:
- Диффузная форма чаще всего развивается при нарушении соотношения количества эстрогена и прогестерона. Заболеванию подвержены девушки и женщины репродуктивного возраста. Реже встречается после наступления климакса. Заболевание сопровождается появлением атрофических долек, гиперплазией видоизмененной соединительной ткани. Появлением мелких кистозных уплотнений. В диффузной форме принято выделять:
-
Аденоз, с преобладанием железистого компонента.
- Фиброаденоз. Увеличивается фиброзный компонент.
- Фиброкистоз. Появляются единичные или множественные кисты.
- Склерозирующий аденоз конфигурация внутреннего и наружного эпителиального слоя остается неизменной, происходит разрастание долек молочной железы.
- Комбинированная форма.
-
- Узловая форма её часто называют кистозной. Усиленная гиперплазия фиброзной ткани приводит к появлению кистозных уплотнений, внутри которых содержится жидкость. При этом виде патологии обнаруживаются атипичные клетки, это является тревожным симптомом, так как повышается риск возникновения злокачественной опухоли. При данной форме мастопатии, во время наступления месячных, появляется чувство болезненности и дискомфорта в области грудных желез. В основном это патология наблюдается у женщин после 45 лет. Узловая форма имеет разновидности:
-
Аденоматозная. Формирование происходит при слиянии близко расположенных некрупных аденом, из-за увеличенного разрастания железистого эпителия.
- Фиброаденоматозная характеризуется быстрым прогрессированием. Появляются выросты соединительнотканной этиологии.
- Кистозная.
- Болезнь Минца (кровоточащая грудная железа). Представляет собой легкоранимый, разросшийся эпителий, который локализуется в области протока, недалеко от соска грудной железы.
- Липома или липогранулема, доброкачественное новообразование, содержащее внутри жировой секрет.
- Гемангиома. Опухоль, которая возникает при аномалии развития сосудов.
- Гамартома. Представляет разрастание из железистой, фиброзной, и жировой ткани.
-
- Фиброзно-кистозная. Кистозные разрастания распространяются по всей поверхности молочной железы. Обычно такой вид патологии поражает обои железы. Кисты имеют небольшой размер и заполненные прозрачной жидкостью. Это самая опасная форма мастопатии, так как она почти в 50% случаев ведет к развитию онкологического процесса.
Клиническая картина мастопатии грудных желез напрямую зависит от формы заболевания, и её степени развития.
В основном при развитии этого патологического состояния у женщины наблюдается:
-
Ощущение болезненности и дискомфорта в районе молочных желез. На раннем этапе развития мастопатии болевые ощущения возникают перед началом или в первые дни менструации. Они могут иметь разный характер проявления (тупые, тянущие, ноющие, спастические, острые). Боль появляется из-за венозного застоя и отечности тканей, так же этому способствует фиброзные разрастания и кистозные уплотнения. Они создают дополнительное давление на соседние ткани, и нервные рецепторы. После полного прекращения менструации болевой синдром исчезает, что заставляет женщину думать, об особенности течения менструального цикла. Обращаться к гинекологу, с подобными жалобами пациентки не считают нужным. Именно поэтому происходит дальнейшее ухудшение состояния, боли в груди усиливаются (порой к ней нельзя прикоснуться), она может иррадиировать (отдавать) в лопатку, ключицу, в область плеча, и верхней конечности. Усиление болевых ощущений приводит:
- К нарушению сна.
- Расстройству психоэмоционального состояния.
- Повышенной раздражительности, а иногда агрессивности.
- Венозный застой приводит к увеличению и нагрубанию грудных желез. Если врач пытается пропальпировать грудную железу, больная женщина очень сильно реагирует на его действия. Так как прикосновение к молочной железе вызывает пронзительную боль.
Также учитывается наличие сопутствующих заболеваний таких как:
- Миома матки.
- Эндометриоз.
- Поликистоз придатков.
- Гиперплазия эндометрия.
Лечение консервативными методами включает в себя применение:
- Фармакологических лекарственных средств не гормонального происхождения.
- Гормонов и их аналогов.
Главным приоритетом в терапии мастопатии грудных желез является достижение физиологической выработки сбалансированного количества эстрогена и прогестерона.
Если выбирается методика лечения не гормональными препаратами,то используются следующие виды лекарственных средств:
- Назначаются нестероидные противовоспалительные препараты способствующие купированию болевых приступов, рассасыванию болезненных уплотнений в грудной железе, снятию отечности и симптома нагрубания. Они подходят только для краткосрочного лечения. В основном происходит назначение:
- Диклофенак.
- Индометацин.
- Найз.
- Ибупрофен.
Терапия с использованием гормональных средств и их аналогов даёт позитивную динамику лечения почти в 80% всех случаев мастопатии молочные железы.
С этой целью используется:
- Антиэстрогены. Этот вид фармакологических препаратов создает препятствие гормона эстрогена осуществлять связь с нейро рецепторами. Это приводит к снижению их влияния на ткань молочной железы. Обычно назначают:
- Тамоксифен. При его применение нередко возникают нежелательные проявления в виде дискомфорта и боли в области груди (обычно они проходят в течение месяца), иногда возникают головные боли и головокружение.
- Фарестон. Относительно новый препарат, который неплохо переносится больными женщинами. Вызывает минимальное количество побочных проявлений, терапевтический эффект наблюдается в первый месяц применение препарата.
Гормональная терапия не всегда приносит позитивную динамику в лечении мастопатии молочной железы. Особенно это наблюдается при терапии фиброзно-кистозной формы мастопатии. Поэтому в случае неэффективности консервативного лечения, прибегают к операбельному устранению этой патологии.
Операбельный вид терапии используется крайне редко. Этот метод лечения назначается, когда вышеперечисленные методы не дают положительных результатов.
Но проведение операции не ведёт к устранению причин развития этого патологического процесса. Поэтому очень часто наблюдается появление рецидивов, что требует повторного оперативного вмешательства.
Обычно операция проводится при появлении кистозных уплотнений молочной железы, в которых отмечается большое содержание геморрагического содержимого.
Для этого пациентку размещают в стационаре онкологической клиники.
Операция может производиться при помощи удаление пораженного участка. Если киста не единичная возникает необходимость расширенной резекции молочные железы. В запущенных формах происходит полная эктомия, с последующей маммопластикой.
Если терапия, по поводу этого заболевания производилась в недостаточном объеме, то возможно повторное развитие этой патологии. Это сопровождается более выраженной симптоматикой, и вызывает затруднение при лечении. Дозировку препаратов необходимо увеличивать, а с ними увеличивается продолжительность лечения.
Самым опасным последствием мастопатии (чаще всего фиброзно кистозной формы) является развитие рака груди. Злокачественные новообразования молочные железы обычно носят локализованный характер, и неплохо поддаются лечению, особенно если женщина обратилась за помощью на ранней стадии онкологического процесса.
Поэтому очень важно, каждой женщине, ежемесячно перед зеркалом, проводить самостоятельное обследование молочных желез. Даже если при пальпации отмечается уплотнение диаметром не больше горошины, это является поводом для срочного визита к гинекологу или маммологу.
Отзывы о том, как лечить мастопатию:
Чтобы предотвратить любую форму мастопатии молочной железы необходимо не только соблюдать профилактические меры, но и вести активный и здоровый образ жизни.
Женщинам любого возраста рекомендуется:
-
Правильно питаться, не допускать излишеств в еде в виде жирной и высокоуглеродистой пищи, не злоупотреблять крепким кофе, спиртными напитками, энергетиками.
- Планировать наступление беременности в благоприятном репродуктивном возрасте.
- Кормить ребенка грудью на протяжении 8 месяцев, и более.
- Следить за психоэмоциональным состоянием, по возможности избегать стрессовых ситуаций, которые приводят к депрессивным состояниям.
- Помимо домашней работы, взять за основу ежедневно выполнять курс лечебной зарядки, постепенно увеличивая физическую нагрузку.
- По возможности ежедневно совершать пешие прогулки на открытом, свежем воздухе.
- Не злоупотреблять процедурами, которые травмируют молочные железы (сауна, баня, солярий, солнечный загар).
- Производить, не реже одного раза в месяц, самостоятельное обследование молочной железы перед зеркалом.
- Показываться на осмотр в женскую консультацию к гинекологу или маммологу не реже одного раза в год.
источник
По определению ВОЗ (1984), мастопатия — фиброзно-кистозная болезнь, характеризующаяся спектром пролиферативных и регрессивных изменений ткани железы с ненормальным соотношением эпителиального и соединительнотканного компонентов.
[1], [2], [3], [4], [5], [6], [7], [8]
Мастопатия — одно из самых распространенных заболеваний у женщин: в популяции заболеваемость составляет 30-43%, а среди женщин, страдающих различными гинекологическими заболеваниями, достигает 58%. Частота мастопатии достигает максимума к 45 годам.
[9], [10], [11], [12], [13], [14], [15], [16], [17], [18]
Мастопатия является доброкачественным заболеванием. Однако в ряде случаев данная патология может явиться промежуточной стадией в развитии злокачественного процесса. Поскольку доброкачественные заболевания и рак молочных желез имеют много общего в этиологических факторах и патогенетических механизмах, факторы риска развития мастопатии и рака моточных желез во многом идентичны.
В возникновении и развитии дисгормональных заболеваний молочных желез огромная роль отводится состоянию гипоталамо-гипофизарной системы. Нарушение нейрогуморальной составляющей репродуктивного цикла ведет к активации пролиферативных процессов в гормонально зависимых органах, в том числе и в тканях молочных желез, которые являются мишенью для стероидных гормонов яичников, пролактина, плацентарных гормонов и опосредованно гормонов других эндокринных желез организма. Многочисленными клиническими наблюдениями подтверждается, что доброкачественные заболевания молочных желез в 70% случаев сочетаются с различными нарушениями в нейроэндокринной и репродуктивной системах. Решающая роль в развитии заболеваний молочных желез отводится прогестерондефицитным состояниям, при которых избыток эстрогенов вызывает пролиферацию всех тканей железы.
Вместе с тем мастопатия нередко наблюдается у женщин с овуляторными циклами и ненарушенной репродуктивной функцией. В данном случае решающая роль в возникновении патологии молочных желез отводится не абсолютной величине гормонов в плазме крови, а состоянию рецепторов половых стероидов в ткани железы, поскольку состояние рецепторного аппарата определяет возникновение патологического процесса. В неизмененной ткани молочной железы количество рецепторов минимально. На фоне нарушения гормонального равновесия у одних женщин изменения в молочных железах могут не выходить за рамки физиологической нормы, тогда как у других при условии активации рецепторного аппарата способны перейти в патологический процесс с последующим развитием пролиферативных процессов.
В возникновении дисгормональной патологии молочных желез опосредованную роль играют заболевания печени. Как известно, в печени происходит ферментативная инактивация и конъюгация стероидных гормонов. Поддержание постоянного уровня гормонов в циркулирующей крови обусловлено их энтерогепатическим обменом. Заболевания гепатобилиарного комплекса чаще всего инициируют развитие хронической гиперэстрогении вследствие замедленной утилизации эстрогенов в печени. Эти данные подтверждаются большой частотой гиперпластических процессов в молочных железах при заболеваниях печени.
Гормоны щитовидной железы (тироксин, трийодтиронин) играют важную роль в морфогенезе и функциональной дифференцировке эпителиальных клеток молочной железы. Действие тиреоидных гормонов на молочную железу может реализовываться непосредственно или через действие на рецепторы к другим гормонам, в частности к пролактину. У 64% пациенток с различными формами мастопатии выявлена патология щитовидной железы.
[19], [20], [21], [22], [23], [24]
источник
Диффузная кистозная мастопатия, или болезнь Реклю (в медицинском справочнике помечается №60.1.) – это процесс уплотнения и нарушения гистологической структуры молочной железы за счёт роста фиброзной ткани, вытеснения железистого компонента. Во время этого процесса в молочной железе образуются доброкачественные опухоли – кистозные образования размером от 0,01 мм до 6-8 см и всех возможных плотностей. Из-за обилия кист образуются полости, в которых скапливается и застаивается жидкость – секрет, впоследствии кисты начинают расширяться. Кисты маленького размера могут соединяться, образуя многокамерные. Согласно медицинской статистике, заболеванию подвержены 60% женщин.
- Кистозная – развитие кист в молочной железе.
- Фиброз молочных желёз – увеличение соединительной ткани.
- Диффузная мастопатия с преобладанием фиброзного компонента – смешанная – увеличение соединительной ткани и молочной железы с наличием уплотнений.
- Узловая мастопатия – болезнь Реклю.
Выделяется фиброзно-жировая мастопатия, когда железистая ткань заменяется на жировую и соединительную. Болезнь, развивающаяся в обеих грудях, называется двусторонняя диффузная фиброзная кистозная мастопатия. Риск заболевания ею на 40% высок у представительниц прекрасного пола до 35 лет. Женщина старше 40 лет склонна к развитию узлового типа односторонней мастопатии.
Болезнь относится к классификации МКБ-10 (международная классификация болезней), принятой в январе 2007 года.
Болезнь Реклю изучена неполностью, причины её неясны. Но чаще диагноз ставят женщинам, страдающим продолжительными гормональными расстройствами с избытком эстрогенов.
Факторы, сопутствующие развитию мастопатии:
- венерические болезни;
- нарушения менструального цикла;
- много абортов, выкидышей;
- резкое понижение или повышение интимной активности, её отсутствие;
- бесплодие;
- роды у женщин старше 45 лет;
- наследственный фактор;
- инсоляция грудей (прямое попадание солнечных лучей);
- болезни печени;
- неправильный приём противозачаточных средств.
По наблюдениям, самым значимым фактором возникновения фиброза считается дефицит гормона прогестерона при одновременно большом количестве эстрогенов. Усиленная выработка пролактина также выступает возможным началом развития мастопатии.
Иногда лекарство от диффузной мастопатии – беременность. Забеременев, удаётся стабилизировать гормональный статус и здоровье. Многодетные женщины в единичных случаях подвергаются описанной болезни.
Один из распространённых симптомов – обнаружение уплотнений в молочной железе. А первым тревожным звоночком может стать дискомфорт в груди во время ПМС. Постепенно болевые ощущения распространяются на подмышки и лопатки. Дополнительно отмечается подобная симптоматика:
- Тяжесть, болевые и другие неприятные ощущения в грудях.
- Отёчность, непропорциональное изменение размера груди.
- Рост лимфоузлов в районе подмышек.
- Жидкость, выделяющаяся из сосков (в виде слизи, кровянистой жидкости, лактозы).
Почти все симптомы мастопатии напрямую взаимодействуют с ПМС, обостряются накануне месячных. 13% женщин не ощущают боли и дискомфорта от болезни вообще.
Вдобавок называют симптомы, говорящие о возникновении рака – это изменение состояния кожи в районе узла железы в виде «лимонной корки» и излишнее увеличение лимфоузлов в подмышках.
Единственное серьёзное осложнение, возникающее как последствие мастопатии – онкологические заболевания груди: превращение опухоли доброкачественной в злокачественную. Подобное происходит при игнорировании заболевания.
У рака груди два вида – инвазивный и неинвазивный.
Неинвазивный вид – первая стадия онкологических заболеваний, характеризуется полным отсутствием атипичных клеток в молочной железе и поблизости. На этом этапе цель патологии – поражать ткани локально, чаще в протоке молочной железы. Почти всегда успешно удаляется хирургом без иных осложнений и рецидивов.
Инвазивная форма – случай, когда рак затрагивает близлежащие ткани и проявляется как самая опасная онкологическая патология. Виды:
- Протоковая, или дуктальная – развитие рака в самих стенках молочных потоков. Со временем переходит на близлежащие ткани.
- Воспалительная – развивается схоже с маститом. Встречается крайне редко. Проявляется в болезненных покраснениях на груди и повышенной температурой.
- Болезнь Педжета – онкологическое заболевание, связанное с появлением язв и изменением формы ареолы и сосков.
Наиболее частое решение проблемы рака груди – хирургическое вмешательство, предполагающее два варианта: лампэктомия – удаление конкретных участков груди, и мастэктомия – удаление грудей целиком.
Мастэктомия выполняетс, если:
- у больной маленький размер груди;
- опухоль распространилась на стенку груди;
- опухоль слишком крупная.
Когда опухоли удалены и шанс их появления мал, врачи продолжают оперировать для восстановления форм и объёма груди. Если это не представляется возможным, пациентке предлагают ряд вариантов исправления внешнего вида молочной железы на основе личных предпочтений.
Реконструкция молочных желёз делится на два варианта:
- одномоментная – проводится разом с операцией по удалению опухоли;
- отсроченная – проводится, если нет возможности качественно восстановить грудь или есть вероятность осложнений. Выполняется после всего процесса излечения.
Реконструктивные операции различаются по типу ткани, какой восстанавливают грудь. Для этого пригодна аутоткань (взятая из собственного организма) либо аллоткань (импланты).
Химиотерапия может назначаться до операции, вместо и после неё. В первом случае – это уменьшение первичной опухоли для того, чтобы появилась возможность лампэктомии, в третьем – для рассасывания метастазов и уменьшения шанса их возможного появления в будущем.
Лучевую терапию назначают как предупреждение рецидивов, удаления неудаляемых вручную опухолей, лечения симптоматики.
К начальному осмотру приступают со сбора информации о болезни. Распознание первопричин появления мастопатии зависит от характера протекания ПМС; количества удалений плода родов, выкидышей; наследственной расположенности и других факторов риска, о которых знает только пациентка. После конкретизируют конкретные жалобы, момент их появления, периодичность, взаимосвязь с ПМС. Проводится пальпация двух типов.
Оценка состояния груди складывается из:
- УЗИ (чтобы узнать, есть ли эхопризнаки мастопатии);
- электроимпендансной и биоконтрастной маммографии;
- пневмокистографического исследования;
- анализа крови;
- анализа крови на тироксин, пролактин и тиреотропный гормон;
- пальпации;
- МРТ молочной железы;
- диафаноскопии;
- общего осмотра.
Если обнаружены признаки узловых образований, проводят биопсию железы (иглой изымают из грудей образец ткани).
Существенная и обязательная часть в обследовании – исследование личного гормонального фона женщины, особенно – уровня эстрогена и пролактина. При мастопатии пациентка должна быть под надзором врача постоянно.
Сложность диагностики объяснима. Клинические, рентгенологические, сонографические и порой цитологические обследования выдают информацию о том, что узловая мастопатия одновременно доброкачественная и злокачественная. А это ставит под сомнение, какой курс лечения стоит применять.
Распространять фиброз невозможно, это незаразная болезнь. Шанс её появления зависит от личных факторов женщины.
Самым доступным и простым излечением является исправление гормонального фона всего организма. При выборе способа, которым нужно лечить фиброз, нужно посоветоваться с другими врачами. Для полноценного гормонального лечения необходимы выводы трёх специалистов – маммолога, гинеколога, эндокринолога. Гормональные препараты редко прописываются с подтверждения только одного врача.
При выраженной эстрогении главная цель – снизить уровень влияния эстрогенов на груди. Для исправления этого прописывают тамоксифен и цитрат торемифена. Для коррекции и нормализации ПМС используют противозачаточные таблетки, которые отбирают соответственно гормональному положению. Когда причина в функциональности щитовидной железы, используют средства, которые регулируют выработку тиреогормонов.
Полностью вылечить доброкачественный фиброз тяжело – всегда остаётся процент вероятности появления рецидива. Но многие женщины живут с этой болезнью, даже не замечая дискомфорта. С мастопатией можно прожить и 50 и 5 лет, это чистой воды лотерея с опасностью развития рака.
Главные народные средства по излечению кистозной мастопатии – зверобой и валериана, чай на их основе.
- растёртый сухой корень валерианы (1 ч.л.);
- семена тмина (1.5 ч.л.);
- семена фенхеля (1.5 ч.л.);
- зверобой (3 ч.л.);
- столовая сода (0,5 ч.л.).
Процесс готовки и использования:
- Ингредиенты смешивать в сухом виде и хранить в герметичной упаковке.
- Для приготовления чая смешать с горячей водой в пропорции 1 к 6 и дать настояться 30-40 минут. Важно накрыть крышкой во время настойки.
- Принимать 3 раза перед приёмом пищи.
Подобные средства действуют как гомеопатия, использовать их как основное лечение опасно!
Мастопатия – распространённое заболевание. Шансы избежать его приближены к шансам заболеть. Однако эти шансы возможно повысить.
Стоит обращать усиленное внимание на болезни, связанные с молочной железой и гормональным фоном, а к ним конкретно относятся:
- болезни яичников;
- патологии матки;
- болезни эндокринных желёз;
- печёночная недостаточность;
- венерические проблемы.
Также не стоит пренебрежительно относиться к механическим травмам грудей (порезам, ушибам, уколам).
Внимание стоит обратить на бюстгальтер, а конкретно – размер. Слишком маленький размер лифчика приводит к растяжению связок груди либо деформации. Крайне не рекомендуется долгосрочное попадание солнечных лучей на грудь.
Главный принцип профилактики мастопатии и остальных болезней – здоровый образ жизни.
источник
Каждой женщине необходимо знать о том, что при малейших проблемах со здоровьем надо обязательно обращаться за врачебной помощью. Сейчас хочется рассказать о том, что же такое мастопатия. Лечение данного заболевания, причины его возникновения и способы диагностики – об этом и будет рассказано ниже.
В первую очередь надо разобраться с терминами, которые будут встречаться в статье. Что же такое мастопатия? Это особое заболевание молочных желез. Возникает оно чаще всего в результате сильнейшего дисбаланса гормонального фона дамы. Особенности: при данном заболевании разрастается плотная железистая ткань, которая есть в молочной железе. Это приводит к возникновению пузырьков, наполненных жидкостью (это кисты). Стоит также сказать и о том, что при данной болезни нередко изменяется привычная структура женской груди.
Обязательно надо сказать о том, что разных видов бывает мастопатия (лечение будет варьироваться зависимо от вида заболевания):
- Протоковая.
- Дольковая.
- Фиброзная.
- Кистозная.
- Фиброзно-кистозная мастопатия, где преобладает кистозный компонент. При данном заболевании возникают кисты (пузырьки с жидкостью).
- Фиброзно-кистозная мастопатия, где преобладает фиброзный компонент. Данная форма болезни характеризуется преобладанием в груди железистой ткани.
- Смешанная фиброзно-кистозная мастопатия. В таком случае происходит разрастание железистой ткани вместе с образованием кист.
- Диффузная мастопатия с преобладанием компонента железистого (это аденоз). При данном заболевании происходит избыточное, слишком большое разрастание железистой ткани.
- Мастопатия узловая.
- Склерозирующий аденоз.
Особенности диффузных форм мастопатии: происходят изменения во всех тканях пораженной молочной железы.
Особенности узловой формы мастопатии в том, что молочная железа поражается локально (т. е. частично). Это чаще всего некие уплотнения в груди, которые, впрочем, чаще всего проявляются на фоне диффузной мастопатии.
Также нужно рассказать и о том, почему же может у женщин появляться данное заболевание.
- Генетическая предрасположенность (т. е. наследственный фактор).
- Гормональный дисбаланс, при котором есть существенное преобладание в крови такого гормона, как эстроген.
- Различные гинекологические заболевания.
- Травмы молочных желез.
- Неправильное использование гормональных препаратов, неграмотная контрацепция.
- Нарушения работы эндокринной системы организма.
- Недостаток в организме йода.
- Отсутствие грудного вскармливания в период после родов (или же его краткий период – менее 5 месяцев).
- Различные нарушения, которые касаются репродуктивной системы: поздние роды (после 30 лет), прерывания беременности, отсутствие или малое количество беременностей и родов.
- Психологические факторы, такие как частые стрессы, депрессии, неврозы, переутомление.
Стоит сказать о том, что наиболее часто встречающийся вид данного заболевания сегодня – это фиброзно-кистозная мастопатия. Симптомы, лечение данного вида болезни – об этом и пойдет далее речь. В первую очередь хочется рассказать о симптоматике данной проблемы. Ведь это может быть первым сигналом того, что даме надо в срочном порядке обратиться за врачебной консультацией.
- Болезненные ощущения. В самом начале заболевания боль будет не явно выраженной. Ее можно назвать ноющей, периодической. В основном она будет приходить с началом менструации. Если же заболевание переходит в следующую стадию, болезненные ощущения существенно усиливаются. Они могут не исчезать с наступлением месячных. При этом боль может отдавать в плечо, подмышечные впадины. Неприятные ощущения будут при прикосновении к груди. Также при этом можно наблюдать увеличение молочных желез в объеме.
- Выделения из сосков. При данном заболевании можно наблюдать выделения беловатого или серо-зеленоватого цветов.
- Уплотнения. При пальпации в груди можно нащупать некие уплотнения, которые не исчезают с приходом менструации.
- Трещины на сосках.
- Увеличение лимфоузлов в подмышечных впадинах.
Однако наиболее частый и тревожный симптом, который при этом женщины могут игнорировать – именно болезненные ощущения. Не стоит думать, что это нормально даже в предменструальный период. Если хотя бы один из вышеописанных симптомов появляется у дамы регулярно, это повод обратиться за врачебной консультацией.
Если у женщины мастопатия молочной железы, лечение будет зависеть от того, какой именно у дамы вид заболевания. А чтобы это узнать, надо в первую очередь обратиться за врачебной консультацией. Что же будет делать доктор? Первые его шаги – это пальпация молочных желез дамы, их осмотр, сбор анамнеза (делается маммологом). Однако этого не хватает для постановки правильного диагноза. В таком случае женщине могут назначить следующие формы дообследования:
- УЗИ. Проводится данное исследование на 5-7 день после начала менструации. Осмотру подлежат не только молочные железы, но и ключичные области, а также подмышечные впадины.
- Исследование крови. При этом нужны будут анализы на гормоны щитовидки (ТТГ, Т3 и Т4), гормоны яичников (такие как эстрадиол, ФСГ и прогестерон). Дополнительная рекомендация: онкомаркеры.
- Если есть выделения из сосков, нужно провести их цитологическое исследование.
- Может понадобиться также консультация гинеколога и УЗИ матки или органов малого таза.
- Пункция. Если это узловая мастопатия, нужно взять пробы новообразования.
И только после того как доктор поймет, какая именно у пациентки мастопатия, лечение уже будет назначаться на основе полученных в ходе различных исследований результатов.
Итак, рассматриваем далее тему: «Фиброзно-кистозная мастопатия: симптомы, лечение». Стоит также несколько слов сказать о том, что способы избавления от данной болезни зависят от множественных факторов, в том числе и от:
- возраста пациентки;
- функций яичников;
- особенностей и характера менструального цикла;
- возможных гинекологических заболеваний (к примеру, миомы матки, эндометриоза и т. д.);
- гиповитаминоза;
- психоэмоционального статуса пациентки.
Если у женщины поставлен диагноз «узловая мастопатия», лечение данной патологии может заключаться в оперативном вмешательстве. Однако перед этим дама довольно-таки длительное время находится под наблюдением врача (ей необходимо периодически посещать маммолога). И если нет тенденций к улучшению, то доктор может принять решение о том, что необходимо избавиться от данного новообразования. В медицине это носит название секторальной резекции молочной железы. Однако в таком случае стоит помнить о том, что операция – это лишь устранение последствий заболевания. При этом причины возникновения опухоли остаются. И при неграмотном последующем лечении все может снова повториться.
Если у дамы фиброзно-кистозная мастопатия, лечение может быть основано на следующих принципах:
- Гормональная терапия. Это надо для того, чтобы привести гормональный фон пациентки в норму.
- Это может быть местное лечение тканей молочных желез.
- При необходимости могут быть назначены препараты, которые приведут психоэмоциональный фон больной в порядок.
- Если дама ощущает сильные боли, то ей могут быть назначены болеутоляющие препараты. Однако они не справятся с причиной заболевания, а только лишь помогут избавиться от неприятных симптомов.
Что предстоит женщине, у которой обнаружена мастопатия? Лечение. Препараты при этом доктор может назначить следующие:
- На ранних стадиях заболевания доктор, скорее всего, посоветует принимать гомеопатические гормональные препараты, в основе которых много трав. Это такие лекарства, как «Мастодинон», «Циклодинон» или же «Мамоклам».
- Если же болезнь находится в более серьезной стадии, в таком случае пациентке понадобится адекватная гормональная терапия. Доктор в таком случае может выписать следующие препараты:
- «Урожестан» или «Дюфастон» — это гестагены в таблетках.
- «Золадекс» или «Бусерлин» — агонисты релизинг-гормона.
- «Прожестожель».
Для нормализации менструального цикла женщине могут быть назначены оральные контрацептивы.
Если пациентке был поставлен диагноз «фиброзно-кистозная мастопатия», лечение будет заключаться не только в приеме различных средств фармацевтики. При этом доктор также посоветует соблюдать правильный режим питания. О чем при этом женщина должна знать и помнить?
- Нужно максимально ограничить прием копченостей, а также жирных блюд.
- В рацион надо добавить как можно больше свежих ягод, фруктов и овощей.
- Если больную мучают болевые ощущения в груди, доктор ей порекомендует отказаться от потребления кофе, какао, чая и шоколада.
Что еще нужно знать, если у дамы кистозная мастопатия молочных желез? Лечение также будет заключаться в витаминотерапии (особенно если у женщины гипоавитаминоз). При этом надо предпочтение отдать комплексам, где преобладают витамины А и Е групп. Ведь они улучшают функцию печени, а она принимает активное участие в процессах обмена гормонов.
Обязательно надо сказать о том, что исключительно доктор должен назначать лечение мастопатии. Отзывы врачей говорят о том, что нередко, желая справиться с проблемой самостоятельно, дамы доводят свой организм до крайнего состояния, когда справиться с болезнью очень и очень трудно. И чтобы не навредить себе, при первых симптомах этого заболевания надо обратиться к врачу за консультацией. И только после постановки диагноза нужно начинать обговаривать способы лечения и избавления от проблемы.
Стоит сказать о том, что весьма эффективным является народное лечение фиброзно-кистозной мастопатии. Однако при этом опять же хочется напомнить, что предварительно надо установить диагноз в медицинском учреждении. И только после этого начинать лечение народными средствами.
Если у женщины диффузная мастопатия, лечение народными средствами должно начинаться с увеличения прием жидкости. Это может быть не просто вода, но и соки, компоты, отвары. Также надо увеличить потребление свежих фруктов и ягод. Это нужно для того, чтобы поддерживать идеальный водный баланс организма человека (что очень важно в данном случае).
Если у пациентки фиброзная или кистозная мастопатия, лечение народными средствами – способ, который можно попробовать в сочетании с приемом медикаментов. При этом существенно ускорить избавление от данной болезни помогает отвар, приготовленный из цельных зерен овса и ячменя.
- Летний вариант лекарства. Для его приготовления надо взять примерно 5-6 столовых ложек смеси зерен и залить их литром кипятка. Далее все помещается на малый огонь и кипятиться примерно на протяжении получаса. Затем лекарство должно настояться. Лучше всего его поставить на ночь в темное место при комнатной температуре. «Почему летний вариант лекарства?» — может возникнуть вопрос. Все дело в том, что при потреблении данного средства будет вымываться с мочой и калий. А он летом отлично компенсируется вместе с приемом свежих овощей, фруктов и ягод.
- Приготовление лекарства в зимний период. Тут нужно кипятить данное лекарство примерно на протяжении часа. После этого все отцеживается, а полученной жидкостью заливается ранее подготовленная горсть сухофруктов. Настаивается данное средство также на протяжении ночи.
Принимается этот отвар на протяжении одного дня маленькими глоточками независимо от еды. Также полезно при этом скушать все сухофрукты, что также настаивались.
Если у женщины фиброзная мастопатия молочной железы, лечение заболевания на ранних стадиях его проявления можно начинать со следующего народного лекарства. Для его приготовления надо взять масло семян тыквы и масло ягод облепихи в соотношении 10:1 (краткое разъяснение: на 100 мл масла семян 2 чайные ложки масла облепихи). Через полтора месяца приема данного средства масло тыквенных семян надо заменить маслом расторопши, а позже и вовсе маслом семян льна.
Каким еще может быть лечение фиброзной мастопатии народными средствами? Так, почему бы при этом не делать компрессы, которые также отлично помогают избавиться от данной проблемы?
- Для приготовления местного компресса надо взять одну тертую морковь, к ней добавить 0.5 стакана свекольного сока, примерно 4 столовые ложки масла облепихи и одну ст. ложку золотого корня. Все ингредиенты смешиваются. Компрессы прикладываются к груди на 5 часов. Срок лечения: 15 дней.
- Помочь справиться с мастопатией могут и медовые компрессы. Для приготовления лекарства надо взять две столовые ложки меда, смешать их с четырьмя столовыми ложками муки. Данную массу надо прикладывать на ночь к груди на протяжении пяти дней. Далее нужно сделать пятидневный перерыв и опять повторить лечение.
- Компресс для ленивых, который, однако, также отлично справляется с мастопатией: капустный лист надо намазать медом и прикладывать на ночь к груди. Делать так необходимо на протяжении одной недели. Далее сделать перерыв и опять повторить курс.
Если женщине поставлен диагноз «фиброзная мастопатия», лечение может также заключаться в приеме следующих народных средств:
- Нужно взять две столовых ложки травяной смеси из череды, тысячелистника и пустырника, залить их литром кипятка. Все настаивается в термосе несколько часов. Средство принимается на протяжении суток три раза в день перед едой.
- Также отлично помогает настой из манжетки. Для его приготовления надо взять 2-3 столовые ложки растения и залить их 0.5 л кипятка. Все настаивается не менее 4 часов, а лучше – на протяжении ночи. Принимается это лекарство по трети стакана до еды.
Если у больной кистозная мастопатия, лечение можно проводить следующими средствами:
- Надо принимать внутрь три раза в день по 150 мл настой корня лопуха. Способ его приготовления: 20 грамм измельченного корня необходимо залить 2 стаканами кипятка, после чего оставить на пару часов.
- Также можно приготовить настой на цветках картофеля. Для его противления надо одну чайную ложку цветков залить одним стаканом кипятка, прокипятить 15 минут. Пить лекарство надо три раза в день по одной столовой ложке.
Есть еще одно довольно-таки эффективное лечение мастопатии. Отзывы пациенток говорят о том, что если все сделать правильно и строго придерживаться дневного режима процедур, можно в относительно краткие сроки справиться с данным заболеванием. В таком случае день надо распланировать следующим образом.
Утро. День надо начинать с растирания больной груди поваренной солью. Для этого необходимо взять махровую тряпочку, насыпать туда горсть соли и аккуратно растирать сначала одну грудь (примерно 2-3 минуты), потом столько же по времени вторую. При этом нужно проделывать круговые движения по всей молочной железе. После процедуры грудь промывается сначала теплой водой, потом – прохладной. После процедуры надо смазать грудь питательным кремом.
Обед. В это время дня очень полезными будут контрастные примочки.
- Один таз с довольно горячей водой (температура примерно 50-60 градусов). На 1 литр воды надо добавить 1 ст. ложку уксуса.
- Второй таз с предельно холодной, однако, ни в коем случае не с ледяной водой. Тут на один литр воды надо вкинуть одну столовую ложку соли (растворив ее).
Нужно взять два полотенца, попеременно окунать их в разные тазы и прикладывать к груди в зону декольте. Делать так по пять раз с каждым тазом. Закончить процедуру надо холодной водой. После этого грудь промокается полотенцем.
Послеобеденное время (диапазон от 15.00 до 18.00). Тут пригодится лимон. Для процедуры надо порезать его дольками. Женщина ложится на твердую поверхность (не на кровать), на грудь выкладывает тонко нарезанные дольки лимона так, чтобы молочная железа ими была покрыта. Полежать так надо примерно 10 минут. После этого грудь надо промыть сначала теплой, потом прохладной водой и смазать питательным кремом.
Вечер. Перед сном для груди надо сделать питательную и вместе с тем лечебную маску. Удобно, что она готовится один раз на три дня и может храниться в холодильнике. Итак, рецепт ее приготовления: надо сварить овсяные хлопья мелкого помола в очень малом количестве воды. Все процеживается через марлю, густая смесь остужается. Две столовых ложки овсянки надо смешать с одним желтком, одной столовой ложкой меда и двумя столовыми ложками натертых грецких орехов. Далее женщина опять же ложится на твердую поверхность, максу накладывает на грудь и область декольте и так отдыхает 20 минут. Стоит сказать о том, что за час перед нанесением маски ее надо вынуть из холодильника и оставить нагреваться при комнатной температуре. Греть на огне или в микроволновке данное средство нельзя, так оно теряет свои лечебные свойства.
Такого режима дама должна придерживаться две недели. Женщины говорят о том, что по истечении данного срока заболевание исчезает. Если же нет, через определенное время надо опять повторить курс. Также хорошо делать подобные процедуры в качестве профилактики два раза в год. Так грудь станет красивой и упругой. И при этом сохранит свое здоровье.
источник



 Преждевременное или позднее наступление менструации. Организм молодой женщины не успевает приспособиться к гормональным изменениям.
Преждевременное или позднее наступление менструации. Организм молодой женщины не успевает приспособиться к гормональным изменениям.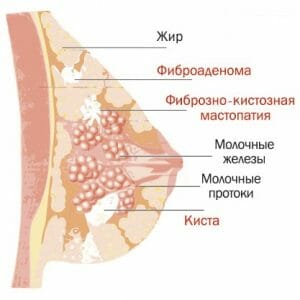 Аденоз, с преобладанием железистого компонента.
Аденоз, с преобладанием железистого компонента.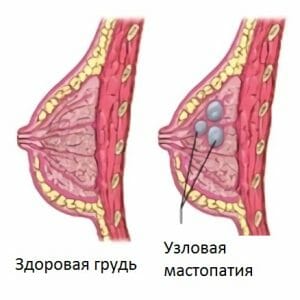 Аденоматозная. Формирование происходит при слиянии близко расположенных некрупных аденом, из-за увеличенного разрастания железистого эпителия.
Аденоматозная. Формирование происходит при слиянии близко расположенных некрупных аденом, из-за увеличенного разрастания железистого эпителия. Ощущение болезненности и дискомфорта в районе молочных желез. На раннем этапе развития мастопатии болевые ощущения возникают перед началом или в первые дни менструации. Они могут иметь разный характер проявления (тупые, тянущие, ноющие, спастические, острые). Боль появляется из-за венозного застоя и отечности тканей, так же этому способствует фиброзные разрастания и кистозные уплотнения. Они создают дополнительное давление на соседние ткани, и нервные рецепторы. После полного прекращения менструации болевой синдром исчезает, что заставляет женщину думать, об особенности течения менструального цикла. Обращаться к гинекологу, с подобными жалобами пациентки не считают нужным. Именно поэтому происходит дальнейшее ухудшение состояния, боли в груди усиливаются (порой к ней нельзя прикоснуться), она может иррадиировать (отдавать) в лопатку, ключицу, в область плеча, и верхней конечности. Усиление болевых ощущений приводит:
Ощущение болезненности и дискомфорта в районе молочных желез. На раннем этапе развития мастопатии болевые ощущения возникают перед началом или в первые дни менструации. Они могут иметь разный характер проявления (тупые, тянущие, ноющие, спастические, острые). Боль появляется из-за венозного застоя и отечности тканей, так же этому способствует фиброзные разрастания и кистозные уплотнения. Они создают дополнительное давление на соседние ткани, и нервные рецепторы. После полного прекращения менструации болевой синдром исчезает, что заставляет женщину думать, об особенности течения менструального цикла. Обращаться к гинекологу, с подобными жалобами пациентки не считают нужным. Именно поэтому происходит дальнейшее ухудшение состояния, боли в груди усиливаются (порой к ней нельзя прикоснуться), она может иррадиировать (отдавать) в лопатку, ключицу, в область плеча, и верхней конечности. Усиление болевых ощущений приводит:  Также учитывается наличие сопутствующих заболеваний таких как:
Также учитывается наличие сопутствующих заболеваний таких как: 
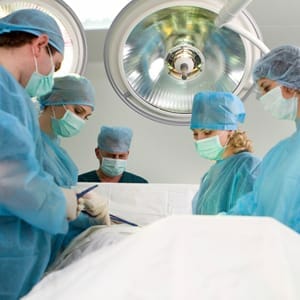 Операбельный вид терапии используется крайне редко. Этот метод лечения назначается, когда вышеперечисленные методы не дают положительных результатов.
Операбельный вид терапии используется крайне редко. Этот метод лечения назначается, когда вышеперечисленные методы не дают положительных результатов.
 Правильно питаться, не допускать излишеств в еде в виде жирной и высокоуглеродистой пищи, не злоупотреблять крепким кофе, спиртными напитками, энергетиками.
Правильно питаться, не допускать излишеств в еде в виде жирной и высокоуглеродистой пищи, не злоупотреблять крепким кофе, спиртными напитками, энергетиками. [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]