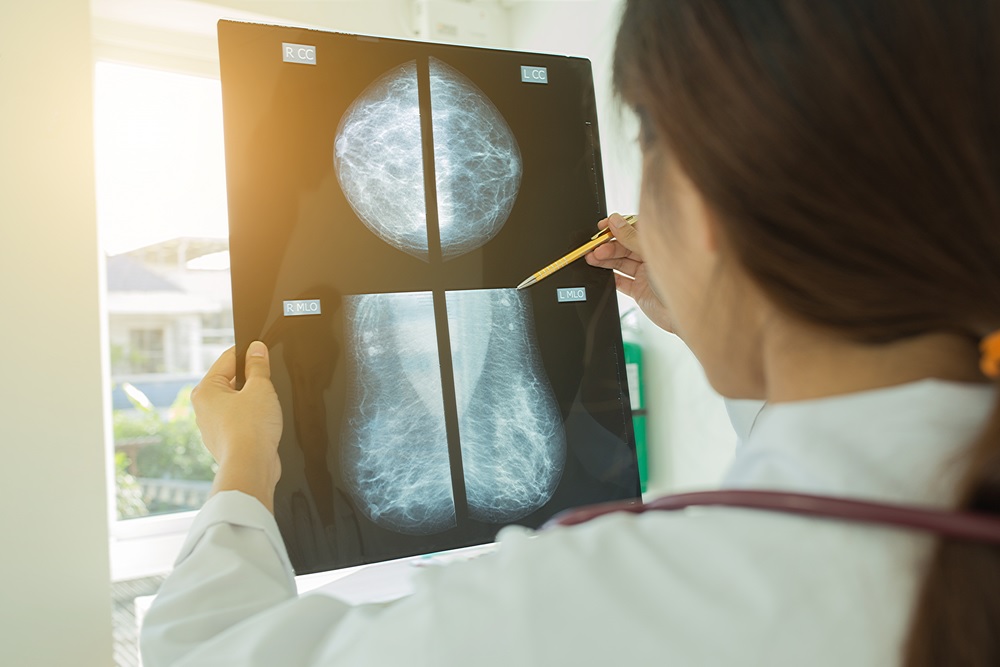
Мастопатия проявляется образованием в молочной железе уплотнений различной величины ― как болезненных, так и не вызывающих болевых ощущений до определенного периода.
По статистике проявления мастопатии эпизодически или постоянно отмечает у себя каждая третья женщина. А в возрасте 40-45 лет эта патология выявляется у каждой второй женщины, затем происходит постепенный спад числа случаев обнаружения, что связано с наступающим климактерическим периодом.
Грудные железы имеют дольчатое строение. Каждая её долька состоит из:
· железистой ткани, выполняющей функцию секреции молока;
· жировой ткани, окружающей железистые дольки;
· соединительной плотной ткани, разграничивающей дольки.

Любая из тканей, образующих молочную железу, начинает усиленно разрастаться при мастопатии. Это главная морфологическая особенность данного заболевания.
Молочная железа очень чутко реагирует на эндокринные колебания, «подстраиваясь» под происходящие изменения в организме. При созревании яйцеклетки в яичнике наступает время, благоприятное для её оплодотворения ― молочная железа «наливается», готовясь к выполнению своей функции (образованию и выделению молока). Если зарождения новой жизни не произошло, то ткани железы возвращаются к прежнему объёму.
Чем больше рожает женщина, тем лучше протекают естественные процессы в молочной железе. Этим объясняется низкий процент случаев мастопатии у многорожавших женщин и тех, кто длительно кормил грудью своих детей.
Рост мастопатии в структуре маммологических заболеваний объясняется несколькими причинами:
1. Наследственная предрасположенность.
2. Большинство современных женщин ограничивается 1-2 детьми, поэтому ежемесячные сложные гормональные процессы, ведущие к зачатию, остаются нереализованными, способствуя возникновению данной патологии.
3. Возраст первородящих женщин повышается. Женщины, занятые учёбой, карьерой, осуществлением других жизненных планов, всё позже решаются на рождение ребёнка.
4. Период кормления грудью сокращается до 1-2 месяцев ―часто из-за желания сохранить красивую форму груди. При этом большой выбор питательных смесей для ребёнка в продаже потворствует этому.
5. Аборты резко прерывают естественное течение гормональных процессов, вызывая их нарушения. Если это происходит неоднократно и часто, то в организме формируется различная патология, в том числе и мастопатия.
6. Маститы создают почву для развития структурных изменений в тканях железы.
7. Гинекологические заболевания обычно протекают с изменениями гормонального фона.
Любой гормональный сбой, происходящий в яичниках, щитовидной железе, гипофизе и в надпочечниках, может стать причиной поступления неправильных сигналов к тканям грудной железы. Они начинают разрастаться, т.е. формируется мастопатия после 40 лет и ранее.
К 40 годам происходит заметное снижение детородной функции, организм готовится к климактерическому периоду, идёт гормональная перестройка. Молочные железы тоже претерпевают возрастные изменения: железистая ткань замещается на соединительную (фиброзную) и жировую. Не всегда эти процессы идут равномерно, нарушение баланса гормонов вызывает разрастание тканей молочной железы. Этому способствуют:
поздние первые роды в 30-35 лет;
· прерывание беременности после 40 лет;
· позднее наступление менопаузы;
· ожирение, которое часто выявляется у женщин к этому возрасту;
Разрастание тканей может происходить равномерно во всём объёме молочной железы или локализоваться в отдельных её участках. Соответственно различают такие формы мастопатии после 40 лет:
· смешанную (увеличение объёма тканей может быть за счёт роста всех её тканей или с преобладанием какой-то одной, чаще железистой или соединительной).
Диффузная форма в свою очередь подразделяется на виды с преимущественным ростом:
· фиброзной ткани (соединительной),
· кистозных образований, кистозная мастопатия (формирование полостей внутри органа).
Диффузная железистая мастопатия часто развивается как преходящее явление у девушек при становлении менструального цикла и у женщин в первой трети беременности. Лечения в этом случае не требуется.
Смешанная форма встречается чаще в репродуктивном возрасте. Мастопатия после 40 лет чаще носит фиброзный или кистозный характер.
Первые признаки мастопатии после 40 лет обычно замечает сама женщина. Реагируя на болевые или другие неприятные ощущения (тяжесть, нагрубание), она непроизвольно начинает прощупывать молочную железу, обнаруживая в ней или общее уплотнение, или отдельные твёрдые комочки.
Перед наступлением менструации уплотнение обычно увеличивается в размерах, возрастает степень его плотности. В это же время появляются или усиливаются боли. Боли могут иррадиировать в лопатку, руку или шею. Могут появиться бесцветные выделения из сосков.
Мастопатия способна вызывать злокачественное перерождение, поэтому при появлении первых её симптомов надо обращаться к врачу.
Проблемами, связанными с грудной железой, занимаются:
При обнаружении патологии может потребоваться консультация и лечение у всех этих специалистов.
Обследование начинается со сбора анамнеза (данных о развитии болезни со слов больной). При этом важно сообщить врачу все наблюдения за развитием патологии:
· когда была впервые замечена;
· с какой скоростью развивается;
· периодичность изменений, связанная с менструальным циклом;
· в чём выражаются неприятные ощущения.
При осмотре врач путём пальпации (прощупывания) определяет:
· консистенцию молочной железы,
· их связь с кожным покровом и между собой,
Для объективности такого обследования его надо проводить на седьмой день от начала месячных, когда восстанавливается обычный гормональный фон .
Окончательное установление диагноза возможно только после проведения дополнительного обследования, к которому относится:
7. Пневмоцистография (изучение кистозных полостей).
8. Лабораторное исследование уровня гормонов.
Рентгенография молочных желёз называется маммография. Обычно именно с её помощью выявляется мастопатия после 40 лет. Она способна выявить 96% нарушений в структуре грудной железы.
1. Обладает высокой информативностью.
2. Даёт чёткую картину протоков.
3. Выявляет как узловую, так и диффузную формы мастопатии .
4. Изучает молочную железу в нескольких проекциях.
5. Применяется в процессе проведения пункции для точного подхода инструмента к патологическому образованию для взятия образца.
Метод УЗИ применяется во всех случаях обнаружения мастопатии для уточнения вида и точного места залегания патологических образований.
Метод безвреден, не требует предварительной подготовки.
Его результативность в возрасте после 40 лет ниже, чем у маммографии, процент выявляемости патологии приближается к 80. Однако в сочетании с рентгенологическим обследованием диагностическая ценность обоих методов заметно возрастает.
Это разновидность ультразвукового обследования (УЗДГ), с помощью которой удаётся изучить кровоток в органе, замерить его скорость и объём. Метод безопасен и достаточно информативен.
Проводится для определения природы уплотнения и уточнения диагноза. Это исследование помогает заподозрить злокачественные формы мастопатии, для которых характерен усиленный и хаотичный кровоток.
Пункционная биопсия – это метод, заключающийся во взятии материала (плотных тканей или кистозной жидкости) с помощью шприца, имеющего иглу с большим диаметром. Его информативность достигает 100%. Биопсия обязательно применяется при фиброзно-кистозной мастопатии, характерной для женщин после 40 лет.
Выбор способа лечения мастопатии зависит от её формы.
Узловую форму обычно удаляют хирургическим путём.
В остальных случаях применяется консервативное лечение при постоянном врачебном наблюдении:
1. Основная роль в терапии отводится приёму гормональных препаратов. Назначать их может только врач. Никакого самолечения быть не может, потому что выбор препаратов зависит от возраста женщины, формы мастопатии и сопутствующих заболеваний.
2. Мочегонные препараты могут блокировать развитие болезни на начальном этапе и купировать болезненность, связанную с нагрубанием железы.
3. Витаминотерапия нормализует обмен веществ.
4. При выраженных болевых ощущениях назначают анальгетики.
5. Если причиной возникновения мастопатии стали частые стрессовые ситуации, то врач назначает успокоительные средства.
Для того, чтобы избежать появления мастопатии после 40 лет, надо соблюдать здоровый образ жизни, а именно:
1. Вести упорядоченную половую жизнь.
3. Планировать рождение детей в лучшие сроки репродуктивного периода (20-30 лет).

5. Проводить борьбу с излишним весом.
6. Организовать правильное питание с преобладанием растительной пищи и уменьшением в рационе жирных и острых блюд. Углеводистая калорийная пища способствует развитию мастопатии.
7. Нижнее бельё (бюстгалтер) должно быть мягким, удобным, не стесняющим движения.
8. Гинеколога надо посещать регулярно для выявления ранних форм патологии, которые легко поддаются коррекции Мабюстен .
9. Для профилактики мастопатии после 40 лет женщинам необходимо 2 раза в год проходить маммографию, а не УЗИ.
10. Проверять у врача состояние щитовидной железы и выполнять все назначения по насыщению организма йодом.
11. Регулярно проводить самообследование молочных желёз путём прощупывания их одной или двумя руками.
12. При обнаружении уплотнения в груди не надо откладывать визит к врачу.
Мастопатия после 40 лет ― явление распространённое, но надо помнить, что без лечения это состояние может принять злокачественную форму.
источник
Из всех заболеваний молочной железы фиброзно-кистозная болезнь, или фиброзно-кистозная мастопатия, является наиболее распространенной. Она встречается почти у 30% всех женщин, причем у женщин до 30 лет — в каждом четвертом случае обращения в женскую консультацию. Среди женщин, страдающих хроническими гинекологическими заболеваниями, мастопатия обнаружена у 30-70%.
Под термином «мастопатия» объединено около 30 терминов-синонимов — дисплазия молочной железы, дисгормональная гиперплазия молочных желез, фиброаденоматоз, болезнь Шиммельбуша, хронический кистозный мастит, мазоплазия, кистозная мастопатия, мастодиния и т. д.
Все эти и многие другие термины применяются в целях обозначения тех многочисленных изменений морфологического характера (пролиферативных, кистозных, фиброзных), которые нередко, но не обязательно, присутствуют одновременно и объединены одним общим названием.
В практической медицине термин «мастопатия» употребляется в отношении многих доброкачественных заболеваний молочных желез, различающихся многообразием клинических проявлений и, главное, гистоморфологической структурой, и объединенных основной причиной своего возникновения — нарушениями гормонального баланса в организме.
Таким образом, мастопатия — это группа доброкачественных заболеваний, морфологически характеризующихся широким спектром как регрессивных, так и пролиферативных процессов, при которых возникает патологическое соотношение соединительно-тканного и эпителиального компонентов молочных желез с возникновением изменений кистозного, фиброзного и пролиферативного характера.
Чем опасна мастопатия? Несмотря на то, что это заболевание доброкачественное и не считается непосредственно предраком, в то же время рак молочных желез развивается в среднем в 4 раза чаще на фоне диффузных заболеваний последних и в 40 раз чаще — на фоне кистозных форм с признаками разрастания (пролиферации) эпителиальных клеток. Риск озлокачествления при непролиферативных формах мастопатии составляет не более 1%, при умеренно выраженной пролиферации эпителия — около 2,5%, а в случае значительной пролиферации риски рака молочных желез возрастают до 31,5%.
С этой точки зрения профилактика и лечение мастопатии являются одновременно и реальной профилактикой злокачественных новообразований. К большому сожалению, 90% образований патологического характера женщины выявляют у себя самостоятельно и лишь в остальных случаях они обнаруживаются медицинскими работниками случайно в результате профилактического осмотра.
Сочетание дисгормональных гиперплазий со злокачественными новообразованиями, выявленное в большинстве исследований, объясняется общностью причин и факторов риска, идентичностью определенных вариантов мастопатии и злокачественных опухолей, сходными гормональными и метаболическими нарушениями в организме.
В связи с большим разнообразием морфологических форм заболевания, существуют различные классификации. В практической деятельности, в зависимости от преобладания тех или иных изменений, выявленных при пальпации (прощупывании) или/и маммографии, а также с учетом результатов гистологического исследования выделяют три основных формы болезни, которые часть авторов считает различными стадиями развития одного и того же патологического процесса:
p, blockquote 13,0,1,0,0 —>
- Диффузная крупно- или мелкоочаговая, представляющая собой раннюю стадию развития болезни. Гистологическая картина определяется участками органа с нормальным строением, гиперплазированными (увеличенными) и атрофичными дольками, расширенными протоками и мелкими кистами, огрубением и разрастанием соединительнотканных структур и коллагеновых волокон.
- Узловая, характеризующаяся преобладанием кистозных элементов и фиброзных тканей, разрастанием долек железы и эпителиальных клеток, которые выстилают внутреннюю поверхность кист и молочных протоков. Обнаружение отдельных атипичных клеток является поводом для характеристики этой формы как предракового состояния.
- Смешанная, или диффузно-узловая — более или менее выраженные по размерам узловые образования определяются на фоне диффузных изменений молочных желез.
В свою очередь, диффузная и узловая формы классифицируются на виды. Диффузную форму подразделяют на:
p, blockquote 14,0,0,0,0 —>
- аденоз, в котором преобладает железистый компонент;
- фиброаденоз — фиброзный компонент;
- фиброкистоз — кистозный компонент;
- склерозирующий аденоз — компактное разрастание долек железы с сохранением внутреннего и наружного эпителиальных слоев и конфигурации долек, несмотря на сдавление последних фиброзными тканями;
- смешанную форму.
В узловой форме различают следующие виды:
p, blockquote 15,0,0,0,0 —>
- аденоматозный, представляющий собой избыточно разросшиеся ходы желез с формированием мелких аденом, состоящих из близко расположенных друг к другу увеличенных элементов железистого строения;
- фиброаденоматозный, в том числе листовидный — быстрорастущее соединительнотканное образование слоистого строения, содержащее клеточные элементы, кисты и железистые ходы, которые выстланы разрастающимися эпителиальными клетками;
- кистозный;
- внутрипротоковая папиллома, болезнь Минца, или кровоточащая молочная железа; представляет собой легко травмируемый разросшийся эпителий в расширенном выводном протоке за ареолой или близко от соска;
- липогранулема, или липома;
- гемангиома (сосудистая опухоль);
- гамартома, состоящая из железистой, жировой и фиброзной тканей.
Несмотря на то, что злокачественные опухоли молочных желез — это не обязательно последствия фиброзно-кистозных изменений. Однако наличие их во много раз повышает риск развития рака, который в значительной степени зависит от выраженности эпителиальной пролиферации внутри протоков и железистых долек. В соответствии с гистологическими исследованиями материала, полученного при операциях, в 46% злокачественные опухоли сочетаются с диффузной фиброзно-кистозной мастопатией. Этот факт дополнительно свидетельствует в пользу предположения о том, что профилактика мастопатии является также и профилактикой рака молочной железы.
Этиология и механизмы развития мастопатии полностью не выяснены, но установлена непосредственная связь преимущественно между развитием этой патологии и состоянием баланса гормонов в организме. Поэтому гормональная теория формирования диффузной фиброзно-кистозной болезни явилась основанием для названия заболевания дисгормональной гиперплазией молочных желез.
Последние являются органом, высокочувствительным к любым изменениям уровня гормонов, особенно половых, и в любые периоды жизни женщины. Молочные железы никогда не находятся в состояниях, характеризующихся функциональным покоем. Их развитие и состояние, физиологические изменения во время менструальных циклов после полового созревания, активация функции во время беременности и лактации осуществляются и регулируются посредством целого гормонального комплекса.
К таким гормонам относятся ГнРГ (гонадотропинрилизинг-гормон) гипоталамической области головного мозга, пролактин, лютеинизирующий и фолликулостимулирующий гормоны гипофиза, тиреотропный и хорионический гормоны, глюкокортикостероиды и инсулин, и, главное, половые гормоны (андрогены, эстрогены, прогестерон).
Поэтому любой гормональный дисбаланс, особенно между прогестероном и эстрогенами, в числе которых максимальное влияние на молочную железу имеет эстрадиол, сопровождается изменениями структуры ее тканей и, как следствие, развитием мастопатии. От эстрадиола зависит дифференцировка (специализация) клеток, их деление, развитие и пролиферация эпителиальных клеток протоков органа. Этот гормон также индуцирует развитие структурно-функциональной единицы железы (дольки), развитие сосудистой сети и наполненность жидкостью соединительной ткани.
Прогестерон же предотвращает деление и разрастание эпителия молочных протоков, снижает проницаемость мелких сосудов, обусловленную действием эстрогенов. Уменьшая отек соединительной ткани, прогестерон обеспечивает дольчато-альвеолярное разделение, способствует развитию железистых тканей, долек и альвеол.
Наибольшее значение имеет относительный (по отношению к эстрогенам) или абсолютный дефицит прогестерона. Его недостаток является причиной не только отека, но и увеличения массы и объема соединительных тканей внутри долек, а также роста эпителия протоков, приводящего к уменьшению их диаметра, закупорке и формированию кист. Гормон способен снижать степень активности эстрогенных рецепторов, уменьшать локальную концентрацию активных эстрогенов, чем способствует ограничению стимуляции разрастания тканей желез.
Некоторую роль в развитии мастопатии играет также повышенная концентрация содержания в крови гормона пролактина, которая приводит к увеличению в тканях желез числа рецепторов, воспринимающих эстрадиол. Это способствует повышению чувствительности к последнему клеток железы и ускорению роста в ней эпителия. Кроме того, повышение уровня содержания пролактина служит одной из причин нарушения соотношения эстрогенов и прогестерона, что сопровождается соответствующими симптомами во второй фазе менструального цикла — отеком, нагрубанием и болезненностью молочных желез.
Существует достаточно много причинных факторов риска, но главные из них — это:
p, blockquote 27,1,0,0,0 —>
- Позднее (после 16 лет) или преждевременное, не соответствующее возрасту, начало менструальных циклов (до 12 лет), в результате чего организм девушки не успевает адаптироваться к изменениям гормонального состояния, на что соответственно реагирует ткань молочных желез.
- Позднее (после 30 лет) начало половой жизни.
- Ранняя (до 45 лет) или поздняя (после 55 лет) менопауза, что связано с ранним дисбалансом половых гормонов или более длительным влиянием эстрогенов.
- Бесплодие, отсутствие беременностей, завершившихся родами или поздняя (после 30 лет) первая беременность.
- Частые аборты в подростковом возрасте или после 35 лет. Три искусственных прерывания после 6 недель беременности, когда значительно разрастается железистая ткань, являются пусковым фактором трансформации физиологической пролиферации в патологическую. Аборты на этих сроках в 7 раз увеличивают риск развития мастопатии из-за прерывания гормональной перестройки, происходящей во время беременности.
- Отсутствие, чрезмерно короткое (менее 5 месяцев) или слишком длительное грудное кормление.
- Наследственная предрасположенность и возраст после 45 лет.
- Хронические воспалительные заболевания женской половой сферы(около 40-70%), которые являются не столько провоцирующим, сколько фактором, способствующим или сопутствующим эндокринным расстройствам;
- Генитальный эндометриоз (80%), миомы матки (85%), гормоны которой влияют на молочные железы непосредственно или посредством влияния на рецепторы, воспринимающие другие гормоны.
- Опухоли яичников и нарушения менструальных циклов (54%).
- Гормональные расстройства гипоталамо-гипофизарной системы, заболевания щитовидной железы (обнаруживаются у 40-80% женщин с мастопатией), дисфункции коркового слоя надпочечников, гормональный дисбаланс при поликистозных яичниках и метаболическом синдроме.
- Нарушение утилизации стероидных гормонов, в частности эстрогенов, и их выведения в результате патологических изменений или нарушений функции печени, желчевыводящих путей и кишечника.
- Длительные психологические нагрузки и хронические стрессовые состояния, длительное депрессивное состояние и расстройства сна, приводящие к расстройству обратных связей между корой головного мозга, гипоталамусом и остальной эндокринной и вегетативной системами. Такие нарушения присутствуют почти у 80% женщин с мастопатией.
- Нерациональное питание — избыточное употребление пищи, богатой жирами, углеводами, животными белками, и недостаточное употребление фруктов и овощей, а также продуктов с пищевыми волокнами.
- Никотиновая интоксикация и злоупотребление алкогольными и содержащими кофеин напитками и продуктами — крепкий кофе и чай, кола, энергетические напитки, шоколад.
- Негативное влияние внешней среды (химические канцерогены и ионизирующее излучение) нередко является толчком к возникновению мастопатии.
Мастопатия и беременность в определенной степени связаны между собой. Если поздняя или прерванная беременность, а также бесплодие являются факторами риска развития мастопатии, о чем упоминалось выше, то, соответственно, ее наличие, а тем более повторные беременности и роды можно считать профилактикой заболевания. Кроме того, отдельные авторы считают, что при беременности может происходить задержка развития мастопатии и снижение степени ее проявлений. Это объясняется большим содержанием прогестерона в организме женщины в период беременности и кормления грудью.
Диагностика любой патологии базируется на выяснении истории заболевания при беседе с пациентом, его субъективных ощущениях и внешнем визуальном и пальпаторном осмотрах. Все это дает возможность клиницисту избрать дальнейшие методы инструментальной и лабораторной диагностики с целью установления диагноза, провоцирующих факторов и сопутствующих заболеваний, влияющих на развитие конкретной патологии.
Основные и наиболее характерные первоначальные признаки мастопатии:
p, blockquote 31,0,0,0,0 —>
- Масталгия, или боли в молочных железах (у 85%) различной интенсивности, вынуждающие женщин обращаться к врачам. Они возникают в результате повышенного содержания эстрогенов и сдавления окончаний нервов отечной соединительной тканью или кистозными образованиями. Еще одна причина — вовлечение нервных окончаний в ткани, подвергшиеся склерозированию.
Боли локальные ноющие или тупые, но иногда усиливаются при движениях и иррадиируют (отдают) в лопаточную и подмышечную области, плечевой пояс, руку. Они возникают во второй половине менструального цикла — как правило, за неделю, а иногда и больше до наступления менструации. После начала менструации или через несколько дней боли проходят или их интенсивность значительно снижается. Выраженная болезненность приводит к канцерофобии (чувство страха по поводу злокачественной опухоли), к тревожному или депрессивному состоянию, эмоциональной неуравновешенности. - Чаще беспокоят ощущения дискомфорта, распирания, тяжести, нагрубания (мастодиния) молочных желез и повышение их чувствительности. Иногда эти явления сопровождаются тревогой, раздражительностью, головной болью, тошнотой и рвотой, дискомфортом и схваткообразными болями в животе (предменструальный синдром). Они так же, как и в случаях масталгии, связаны с менструальным циклом и возникают в результате увеличенного кровенаполнения и отечности соединительнотканной структуры желез, образующих строму.
- Выделения при надавливании на соски — прозрачные, белесоватой, коричневатой, зеленоватой окраски или даже с примесью крови. Если их много, они могут появляться самостоятельно (без надавливания). Особо должны настораживать кровянистые выделения, встречающиеся и при злокачественном новообразовании.
- Наличие одного или нескольких узловых образований различных размеров, выявляемых пальпаторно, а иногда и визуально. Чаще они определяются в верхних наружных квадрантах желез, которые в функциональном отношении являются наиболее активными. Наружный осмотр и пальпаторное исследование в горизонтальном и вертикальном (с опущенными и поднятыми кверху руками) являются основными объективными и легко доступными методами исследования, требующими, в то же время, наличия достаточных практических навыков. Они позволяют определить выраженность кожной венозной сети, консистенцию и границы уплотнений, фиброзные тяжи и тяжистость долек, их болезненность.
Следует отметить, что увеличение регионарных лимфатических узлов, их болезненность и температура при мастопатии не являются признаками последней. Повышение локальной и/или общей температуры тела, увеличение над- и подключичных, подмышечных лимфоузлов обычно возникают при наличии воспалительных процессов в молочной железе (мастит). Кроме того, врач, исследуя молочные железы, всегда тщательно проверяет регионарные лимфоузлы, которые являются первым местом метастазирования злокачественной опухоли.
Легкая доступность молочных желез для визуального осмотра и мануального исследования, большое сходство в разные периоды их функционирования физиологических изменений со многими формами патологии нередко приводят к ошибочной интерпретации полученных результатов осмотра и являются причиной как гипер-, так и гиподиагностики.
Поэтому данные клинического осмотра должны быть дополнены такими основными методами исследования, как рентгенологическая маммография и ультразвуковая диагностика, позволяющими подтвердить, уточнить или отвергнуть предварительный диагноз.
Рентгенологический метод является наиболее информативным, позволяющим своевременно обнаружить патологию желез в 85 — 95% случаев. Всемирной организацией здравоохранения рекомендовано проведение маммографии каждые 2 года любой здоровой женщине после 40 лет, а после 50 лет — ежегодно. Исследование проводится с 5-го по 10-й день менструального цикла в двух проекциях (прямой и боковой). В случае необходимости, осуществляется прицельная (определенного ограниченного участка) рентгенография.
Для женщин 35-40-летнего возраста, беременных, кормящих матерей рекомендуется каждые полгода осуществлять эхографическое исследование. Его достоинства — это безопасность и высокая разрешающая способность. На УЗИ можно точно отличить полостные образования от солидных, обследовать железы с высокой плотностью (у молодых женщин, при отеке тканей в результате травмы или острого воспаления), проводить прицельную пункционную биопсию. Кроме того, УЗИ позволяет визуализировать рентгенонегативные опухолевидные образования, размещенные близко к грудной стенке, и регионарные лимфатические узлы, осуществлять динамический контроль результатов лечения.
Женщинам с патологией молочных желез нередко необходимо исследование гормонального фона. Эти лабораторные анализы в некоторых случаях позволяют установить причину болезни, факторы риска, откорректировать лечение в плане применения определенных гормональных средств.
Общепринятых стандартных принципов терапии не существует, несмотря на распространенность заболевания и важность его раннего выявления и лечения в целях профилактики рака.
Лечение женщин с узловыми формами начинается с проведения пункционной (с помощью тонкой иглы) аспирационной биопсии. При выявлении в узле признаков дисплазии (неправильное развитие соединительнотканных структур) рекомендуется хирургическое лечение — секторальная резекция или полное удаление органа (мастэктомия) с обязательным экстренным гистологическим исследованием удаленных тканей.
Профилактическое и лечебное значение имеет диета при мастопатии, поскольку питание во многом влияет на метаболические процессы половых гормонов, особенно эстрогенов. Рекомендуется ограниченное употребление углеводов и жиров, мясных продуктов, что способствует снижению содержания эстрогенов в крови и нормализации соотношения андрогенов и эстрогенов. Кроме того, доказаны и противораковые свойства грубоволокнистых видов клетчатки, содержащейся в овощах и фруктах, особенно в некоторых зерновых продуктах.
Немаловажно употребление пищи, которая содержит в большом количестве витамины и микроэлементы, особенно йод, цинк, селен, магний, титан, кремний. Для их восполнения желателен дополнительный прием специальных пищевых добавок и витаминно-минеральных комплексов в драже. Одним из таких препаратов является Триовит в горошках, заключенных в капсулы.
Прием гормональных препаратов
Поскольку главная причина мастопатии — это гормональные расстройства, основной целью терапии является их коррекция. Для этого чаще всего используются гестагенные гормональные препараты, механизм эффекта которых базируется на подавлении активности гипофизарно-яичниковой системы, уменьшении степени стимулирующего влияния эстрогенов на ткани молочной железы.
В этих целях применяют Утрожестан, Дюфастон и особенно Гель прожестожель. Последний содержит микронизированный растительный прогестерон, идентичный эндогенному и действующий на уровне клеток. В то же время, он не увеличивает содержание гормона в сыворотке крови. Его наносят на кожу в течение 3-х месяцев с 16 по 25 день менструального цикла или ежедневно.
В последние годы определенное место в профилактике и лечении диффузных форм мастопатии заняла гомеопатия, основанная на применении малых доз активных компонентов, содержащихся в растениях, минералах, веществах животного происхождения и т. д. Они не вызывают негативных побочных эффектов. Их действие направлено на стимулирование и поддержание защитных способностей самого организма. К гомеопатическим средствам относятся такие таблетки от мастопатии, как:
p, blockquote 51,0,0,0,0 —>
- Мастопол, назначаемый на протяжении 2-х месяцев по 1 таблетке трижды в день за полчаса до еды или через 1 час после приема пищи; он содержит алколоиды болиголова пятнистого, туи, желтокореня канадского и оказывает седативный эффект, значительно уменьшает степень выраженности масталгии;
- Мастодинон, выпускаемый в таблетках и каплях — назначается для приема в течение трех месяцев дважды в день по 1 таблетке или 30 капель; он представляет собой комплекс средств, основным ингредиентом которых является экстракт из прутняка обыкновенного (Авраамово дерево, Витекс священный).
Активные вещества способствуют снижению синтеза пролактина путем воздействия на гипофиз, за счет чего улучшается функция желтого тела яичников и нормализуется соотношение эстрогенов с прогестероном; это лекарство приводит к ликвидации признаков предменструального синдрома, уменьшению или устранению выделений из сосков, к нормализации менструального цикла, способствует снижению интенсивности процессов пролиферации в молочных железах и регрессу патологических процессов при мастопатии; - Циклодинон, содержащий только экстракт того же растения, к тому же в более высокой концентрации;
- Климадинон, главным компонентом которого является вытяжка из корневища клопогона вонючего, или цимицифуги; лечение мастопатии при климаксе часто оказывается высокоэффективным, поскольку цимицифуга хорошо устраняет сосудисто-вегетативные расстройства, незначительно уступая лишь гормональным средствам; механизм ее действия основан на модуляции функции эстрогеновых рецепторов в центральной нервной системе, подавлении избыточной секреции лютеинизирующего гормона, участвующих в механизме климактерических расстройств и ухудшении течения мастопатии среди женщин 45 – 50-летнего возраста.
- Гелариум в драже, содержащий экстракт зверобоя; он способствует устранению незначительно выраженной депрессии, которая сопутствует предменструальному синдрому, нормализует сон и аппетит, повышает психоэмоциональную устойчивость;
- Фемигландин, который получен из масла примулы вечерней — содержит витамин “E” и полиненасыщенные жирные кислоты;
- Фемивелл — состоит из изофлавоноидов сои, экстракта красного дерева и витамина “E”
После согласования с врачом лечение мастопатии в домашних условиях можно осуществлять с помощью настоев, приготовленных самостоятельно из перечисленных выше или других отдельных лекарственных растений или сбора трав, которые предлагаются аптечной сетью.
Нередко пациентками задается вопрос, можно ли делать массаж при мастопатии? Физиопроцедуры, мази, массаж, компрессы не только в области молочных желез, но и мягких тканей в зоне грудного отдела позвоночника приводят к расширению мелких и средних сосудов, увеличению объема крови, поступающей к тканям органа. Это способствует повышению питания тканей, ускорению обменных процессов, что стимулирует рост уже имеющихся опухолевидных образований. Поэтому мастопатия является противопоказанием для использования подобных средств лечения названных зон и областей.
При нагрубании и отечности молочных желез, сопровождающихся болями, из наружных средств можно использовать Димексид, но только не компрессы или мазь, а в виде 25 или 50% геля, выпускаемого в тубах. Препарат обладает противовоспалительным и умеренным обезболивающим эффектами при нанесении на кожу молочных желез.
p, blockquote 54,0,0,0,0 —> p, blockquote 55,0,0,0,1 —>
Проведенные исследования женщин, находящихся в репродуктивном возрасте и страдающих различной гинекологической патологией, выявили диффузную форму мастопатии в среднем у 30%, смешанную (диффузно-узловую) — у такого же числа пациентов, узловые формы мастопатии сочетались обычно с миоматозом матки, гиперплазией эндометрия и генитальным эндометриозом. Таким образом, выбор способов лечения зависит от формы патологии, наличия гормонального дисбаланса и сопутствующих заболеваний.
источник
Женская грудь – это не только одно из главных достоинств и украшений женщины, но и индикатор её здоровья, молочные железы способны рассказать о состоянии организма очень многое. Довольно часто именно женская грудь страдает от различных заболеваний, так как напрямую подвержена влиянию гормонов. Одним из таких недугов является мастопатия.
В статье мы поговорим о симптомах и признаках мастопатии молочной железы. Также Вы узнаете что такое мастопатия и как она проявляется, фото.
Что такое мастопатия и как она проявляется? Под мастопатией подразумевают доброкачественные образования в груди, вызванные дисбалансом гормонального фона, которые сопровождаются разрастаниями тканей внутри молочной железы.
Традиционно болезнь подразделяется на два основных подвида: узловую и диффузную мастопатии, однако специалисты выделяют гораздо большее количество разновидностей:
-
инволютивная;
- железистые формы заболевания;
- диффузная;
- кистозная;
- узловая;
- фиброзно-кистозная.
Каждая разновидность мастопатии сопровождается определенной симптоматикой. Далее мы рассмотрим признаки, симптомы мастопатии у женщин.
Первичные этапы мастопатии могут протекать практически бессимптомно. Иногда проявляется несильная болезненность груди перед критическими днями.
В дальнейшем боль может усиливаться, молочные железы огрубеть и немного увеличиться, а при их пальпации можно нащупать уплотнения.
Симптомы и признаки мастопатия молочной железы — фото:
А вот схема-фото самодиагностики признаки мастопатии у женщин:
Как проявляется мастопатия у женщин? Так бывает, что женщины нарочно не идут к врачу или просто стараются не замечать признаков, симптомов мастопатии молочной железы. Чаще всего просто нет времени или боль не настолько сильная, а сама женщина даже не знает, что такое заболевание имеет место быть.
В таком случае мастопатия начинает прогрессировать. К одному из признаков мастопатии у женщин относят выделения из груди. Также под мышками могут увеличиться лимфатические узлы, изменяется форма сосков и самого бюста.
А также как диагностировать мастопатию с помощью УЗИ читайте тут.
Не следует затягивать дальше, поскольку мастопатия считается предраковым заболеванием, и хотя редко она доходит до стадии онкологии, всё равно рекомендуется при первых же недомоганиях обратиться к врачу, поскольку некоторые симптомы могут свидетельствовать о других, гораздо более опасных, недугах.
Как могут прогрессировать проявления и какие ещё симптомы при мастопатии появляются узнаем далее.
Говоря о симптомах мастопатии груди, следует обратиться к ее разновидностям. Каждой разновидности присущи свои признаки и проявления мастопатии.
- Инволютивная. Увеличение подкожных жировых масс внутри молочной железы у нерожавших женщин после 35 лет. Визуально не идентифицируются, требуется маммография.
-
Железистая. Различные уплотнения внутри молочных желез. Страдает не вся грудь, а лишь отдельные части.
Для данного вида мастопатии характерны боли на протяжении всего менструального цикла. Для начальной стадии они определяются как ноющие, на поздней стадии начинают отдавать в шею и плечи. Увеличивается размер груди.
Для железисто-кистозной мастопатии характерны также небольшие мешочки внутри груди, наполненные жидкостью – кисты. В четверти случаев они начинают затвердевать и переформировываться в злокачественные опухоли. - Диффузная. Основной симптом при мастопатии – наличие болевых ощущений, со временем она становится более сильной и отдает в другие части тела, например, в спину или плечо, принимает опоясывающий характер. В начале месячных боль стихает. Наблюдается общее недомогание и упадок сил, кожа становится сухой, волосы ломаются, происходят нарушения менструального цикла.
- Кистозная. Болезненные ощущения наблюдаются исключительно в области образования кисты. Так как при таком виде мастопатии опасности подвергаются боковые и верхние доли груди, при осмотре возможно выявление увеличенных подмышечных лимфоузлов с отеками вокруг. Наблюдаются выделения гнойного характера из сосков. Присутствует риск разрыва кисты и последующего отмирания железистой ткани.
- Узловая. Уплотнения внутри груди обособлены и не связаны с другими частями. Очень часто их можно идентифицировать при самостоятельной пальпации груди. Симптомы узловой мастопатии следующие — боль в области уплотнения проявляется перед критическими днями, при этом грудь увеличивается, а при надавливании можно увидеть выделения.
- Фиброзно-кистозная. Может практически никак не проявляется. Диагностируется при осмотре груди специалистом. Представляет собой множество небольших уплотнений в молочной железе. Болезненности может и не быть, однако в противоположных случаях она может наблюдаться даже в состоянии покоя. Заболевание может одновременно охватить обе груди. Вы можете прочитать подробнее о симптомах фиброзно-кистозной мастопатии в этом статье.
Есть и другие способы применения народных средств, подробнее тут.
Как только вы почувствуете, что в груди происходит что-то неладное, следует незамедлительно обратиться к врачу-маммологу.
Для предотвращения запущенности заболевания рекомендуется посещать маммолога в качестве профилактики особенно тем, кто находится в группе риска. Считается, что туда можно отнести женщин старше 35 лет.
Первичный прием заключается в осмотре и пальпации каждой груди. При возникновении подозрений на мастопатию назначается ультразвуковое исследование и маммограмма. В особо запущенных случаях делается пункция.
Теперь вы знаете что такое мастопатия молочных желез, симптомы у женщин. Мастопатия известна человечеству уже более 100 лет, она является самым распространенным заболеванием молочных желез среди женского пола.
При своевременном обращении недуг прекрасно поддается лечению, поэтому при первых подозрениях рекомендуется обратиться к маммологу за консультацией.
Смотрите видео ниже о симптомах и признаках мастопатии молочной железы.
Вы сможете найти дополнительную информацию по данной теме в разделе Диагностика и симптоматика.
Понравилась статья? Подписывайтесь и следите за обновлениями ВКонтакте, Одноклассниках, Twitter, Facebook или Google Plus.
Здравствуйте вот у меня болит в области молочной железы и температура держится 37.что это может быть?
источник
Приветствуем на сайте всех читателей, интересующихся темой мастопатии и способами ее лечения. Женщины в возрасте 40-50 лет, то есть в преклимактерическом периоде и на момент климакса, считаются одной из групп риска по возникновению этого недуга.
Сегодняшнюю статью мы посвящаем именно этой группе представительниц прекрасного пола, рассказывая о том, как проходит лечение мастопатии у женщин после 40 лет.

Если вы прощупываете у себя в молочной железе уплотнения, чаще безболезненные, обратите внимание на возможные дополнительные симптомы:
- нагрубание сосков в период менструации;
- отек тканей груди;
- болезненность бюста, ранее несвойственная вам;
- выделение из соска секрета в небольшом количестве.
Вероятно, именно фиброзно-кистозная болезнь или мастопатия проявляет себя, беспокоя вас. Новообразования в вашей груди не злокачественные. Само заболевание отнесено к доброкачественным дисплазиям код по МКБ-10 №60. Те не менее, поторопитесь к врачу. Чем раньше вы начнете лечение, тем лучше. Посетить стоит маммолога, гинеколога, эндокринолога и хирурга.
Данное заболевание врач может порекомендовать лечить консервативно или прооперироваться.
Если мастопатия приняла узелковую форму и у вас диагностируется единичное новообразование, его рекомендуют удалить. При подозрении на возможное озлакачествление опухоли, ее тоже рекомендуется оперировать.
Сегодня существует инновационный метод удаления фиброзных узелков небольшого диаметра — лазерная абляция. Удаление опухоли лазером предполагает разрушение узконаправленным световым пучком тканей новообразования без повреждения здоровой плоти. Метод дорогой, малораспространенный, но по сравнению с рассечением тканей, гораздо более щадящий.
Если мастодиния протекает в диффузной форме, с выраженным преобладанием кистозной составляющей, хирургические методы не считаются перспективными и рекомендуется консервативное лечение.
Выбор методов индивидуален и зависит от патогенеза болезни. В патологическом процессе могут быть задействованы разные механизмы и факторы:
- инфекции;
- психосоматические расстройства;
- нарушения гормонального баланса;
- метаболические негативные изменения.
Для лечения пострадавшей молочной железы могут использоваться:
- немедикаментозные методы;
- медикаментозная терапия.
- диетотерапия с оптимизацией весовых показателей;
- подбор комплекса физических упражнений;
- психотерапия и психокоррекция;
- гирудотерапия;
- нормализация режима труда и отдыха.
К медикаментозным средствам относят:
- Гормональные препараты: гестагены, ИПС (вещества угнетающие секрецию пролактина), антиэстрогены, комбинированные ОК (чаще требуются в молодом возрасте) и прочие вещества этого класса.
- Негормональные средства: витамины (в основном группа В, витамины А, Е и С), противовоспалительные, адаптогены (биологические стимуляторы), мочегонные препараты, БАДы, успокаивающие лекарства и фитосредства, препараты йода (при нарушении работы щитовидной железы), гомеопатия.
Гормональные и противовоспалительные средства могут назначаться местно в виде крема/мази (Прожестожель), и как пероральные препараты.
Многие авторы рекомендуют отказаться от вредных привычек, ограничить употребления чая и кофе, особенно крепкого. И выбрать себе хорошее белье: не давящее, из натуральных тканей, хорошо поддерживающее бюст. Некоторые полагают, что при любом виде новообразований, в том числе мастопатии, не следует посещать бани и сауны, загорать в соляриях и принимать солнечные ванны.
Мастопатия — одно из редких новообразований, которое поддается лечению фармацевтическими препаратами, гомеопатическими и растительными средствами. Причем последняя пара настолько эффективна, что официальная медицина взяла на вооружение препараты из этой серии. К таким средствам относят:
- Мастодинон;
- Циклоденон;
- Тазалок (последний трудно достать на отечественном рынки, но препарат не плохо себя зарекомендовал)

Зато возрастает доля препаратов в комплексном лечении 40-летних пациенток для регулирования выработки тиреогормонов. Это нужно при функциональных расстройствах работы щитовидной железы, встречающихся нередко в этом возрасте.
Для уменьшения отека и снижения болевого синдрома могут быть назначены НПВС (не гормональные противовоспалительные). В некоторых случаях применяются мочегонные препараты.

- аппликациями с капустными листьями и сметаной, березовыми листьями, лопухом;
- медово-восковыми лепешками;
- мазью льнянки с эвкалиптом.
Некоторым пациенткам рекомендуют нетрадиционную терапию — лечение пиявками, и апитерапию. Если основным толчком к развитию болезни послужили стрессоры, врач обязательно порекомендует седативное средство.
На этом мы прощаемся с вами. Делитесь полезной информацией с друзьями и знакомыми через соцсети. Мы же всегда ждем вас на нашем сайте.
источник
Лечение мастопатии у женщин после 40 лет подразумевает использование методов, отличающихся от способов лечения заболевания у более молодых пациенток. Вероятность возникновения доброкачественных новообразований в груди на фоне угасания репродуктивной функции повышается, поэтому в зрелом возрасте нужно особенно тщательно следить за здоровьем.
Мастопатия у женщин — хроническое заболевание, сопровождающееся разрастанием железистых тканей груди. При отсутствии лечения и несоблюдении предписаний врача доброкачественное новообразование может подвергнуться злокачественному перерождению. Возникновению мастопатии способствуют следующие причины:
- гормональные нарушения, связанные с менопаузой (снижается количество половых гормонов, поддерживающих нормальное состояние грудных желез);
- длительные стрессы и психоэмоциональные перегрузки;
- нарушение функций гипофиза и гипоталамуса;
- изменение активности щитовидной железы или надпочечников;
- нарушение кровоснабжения головного мозга;
- отравление организма продуктами жизнедеятельности бактерий и вирусов;
- нарушение функций печени;
- травмы грудной области.
Существуют провоцирующие факторы, под воздействием которых риск возникновения мастопатии у женщин зрелого и пожилого возраста многократно повышается. К таким причинам относятся:
- искусственное или самопроизвольное прерывание беременности;
- наличие хронических заболеваний (сахарного диабета, панкреатита, метаболических нарушений);
- ожирение;
- отказ от грудного вскармливания ребенка;
- генетическая предрасположенность (некоторые формы мастопатии передаются по женской линии);
- позднее наступление первой беременности (после 35 лет);
- эндокринные нарушения;
- раннее половое созревание (начало менструаций до 12 лет);
- курение и употребление алкогольных напитков;
- перенесенные ранее хирургические вмешательства в грудную область;
- проживание в неблагоприятной экологической обстановке;
- отравление организма токсичными веществами;
- диагностированные случаи мастита;
- длительное воздействие ультрафиолетовых лучей, частое посещение солярия;
- нерегулярная интимная жизнь.
Выраженность симптомов мастопатии, возникающей в период менопаузы, не отличается от характера проявлений болезней молочной железы у молодых пациенток. Однако под воздействием некоторых факторов признаки у пожилых женщин усиливаются или, наоборот, исчезают. Согласно результатам исследований, у женщин старше 50 лет чаще всего обнаруживается фиброзно-кистозная мастопатия, вызванная повышением уровня эстрогенов.
Существует 2 формы заболевания молочных желез:
- Диффузная. Сопровождается равномерным разрастанием соединительных тканей, приводящим к образованию мелких узелков. Они имеют небольшие размеры и не прощупываются при самостоятельном исследовании груди. Диффузная мастопатия бывает фиброзной, фиброзно-кистозной и смешанной.
- Узловая. При этой форме заболевания в тканях образуются крупные узлы, некоторые из которых достигают размеров грецкого ореха. Узловая мастопатия характеризуется высоким риском развития рака груди.
Клиническая картина заболевания включает следующие симптомы:
- слабо выраженные боли в молочных железах, усиливающиеся по мере увеличения доброкачественных новообразований;
- отечность грудных желез (при пальпации обнаруживается наличие уплотнений в тканях);
- асимметрия молочных желез, вызванная диффузным разрастанием тканей одной груди;
- бугристость кожных покровов, связанная с неравномерным разрастанием жировой клетчатки;
- втягивание или воспаление сосков.
Общее самочувствие пациентки нарушается редко. Сопутствующие признаки появляются при распространении патологических изменений на обширные участки здоровых тканей. В таком случае наблюдается повышение температуры тела, озноб и боли, распространяющиеся на верхние конечности.
Для выявления заболевания у женщин старше 40 лет применяются следующие процедуры:
- Осмотр молочных желез. Рекомендуется посещать маммолога на 5-7 день менструального цикла. При пальпации выявляются уплотнения, оцениваются их размеры и локализации.
- УЗИ грудных желез. Метод основывается на способности тканей к отражению ультразвуковых волн. Передаваемое на экран изображение помогает определить структуру образований и поставить предварительный диагноз.
- Маммография. Рентгенологическое исследование позволяет определить характер изменений в тканях и обнаружить признаки злокачественного перерождения.
- Цитологическое исследование отделяемого из сосков. Направлено на выявление видоизмененных клеток.
- Биопсия с гистологическим анализом тканей. Процедура направлена на оценку состава образца. Она с высокой точностью помогает исключить или подтвердить наличие злокачественных новообразований.
- Гинекологический осмотр. Направлен на выявление сопутствующих гинекологических патологий — миомы, эрозии шейки матки, эндометриоза.
- Дополнительные методы исследования. Для выявления сопутствующих мастопатии заболеваний используют анализ крови на гормоны, иммунограмму, КТ и МРТ головного мозга, УЗИ печени, щитовидной железы и надпочечников.
Выбор способа лечения мастопатии у женщин после 50 лет зависит от формы патологии. Медикаментозная терапия применяется при диффузном и фиброзно-кистозном поражении молочных желез. При узловой форме применяется хирургическое вмешательство.
Для лечения заболевания используются следующие средства:
- Гормональные препараты. Назначаются после проведения анализов крови на гормоны. При наличии менструаций применяются комбинированные оральные контрацептивы (Новинет, Регулон). При начинающейся менопаузе применяются препараты прогестерона (Дюфастон).
- Негормональные средства (Мастодинон). Лекарства благотворно влияют на состояние молочных желез, не вызывая изменения в гормональном фоне. Они нормализуют функции иммунной системы, устраняют боли и отечность, головную боль и другие признаки климакса.
- Витаминные комплексы. Зрелым женщинам необходимы витамины А, Е и С. Они поддерживают нормальную работу иммунитета, восстанавливают обмен веществ, улучшают функции пищеварительной системы.
- Гепатопротекторы (Карсил). Нормализуют работу печени и желчного пузыря, восстанавливая гормональный фон.
- Противовоспалительные средства (Диклофенак). Подавляют выработку простагландинов, устраняя боль и отечность.
- Седативные препараты (экстракт валерианы). Нормализуют функции нервной системы, снижая чувствительность организма к стрессам.
Для лечения мастопатии в домашних условиях применяются:
- Семена льна. Содержат вещества, восстанавливающие гормональный фон. Семена перетирают в порошок и принимают по 1-2 ч. л. по утрам натощак, запивая достаточным количеством воды. Курс лечения длится месяц.
- Сок бузины. Употребление этого средства в течение 2 месяцев помогает избавиться от признаков мастопатии. Сок пьют по 1 ст. л. 1 раз в сутки. Бузина содержит антиоксиданты, препятствующие разрастанию железистых тканей.
- Родиола холодная. Эта трава часто используется для лечения гинекологических заболеваний. Она устраняет признаки воспаления и боли, препятствует развитию злокачественных опухолей. 1 ч. л. травы заливают стаканом кипятка, оставляют на полчаса и принимают по 50 мл 3 раза в день.
Лечить народными средствами мастопатию нужно с осторожностью, нельзя отказываться от традиционных средств.
источник
Мастопатия — состояние молочной железы, при котором происходит бесконтрольное разрастание железистой и/или соединительной ткани из-за эндокринных нарушений в организме. При данном заболевании в груди образовываются уплотнения разной величины. При своевременной терапии процесс обратимый, но в запущенных случаях возможна малигнизация (озлокачествление) патологического очага и переход в рак груди.
- рождение первенца после 35-ти лет;
- кратковременное грудное вскармливание или отсутствие его;
- частые искусственные прерывания беременности;
- раннее менархе (первая менструация) — до 12-ти лет;
- нездоровый образ жизни — табакокурение, злоупотребление алкоголем, нерациональное питание;
- другие эндокринные дисфункции;
- мастит, травмы и операции на груди в анамнезе;
- отрицательное влияние УФ-лучей, как естественных, так и искусственных.
Мастопатия — самое частое заболевание молочных желез. В основе структурных изменений лежат гормональные процессы. Ткань молочной железы зависима от любых изменений в матке, яичниках. Дефицит прогестерона на фоне гиперпродукции эстрогенов стимулирует избыточное размножение клеток железистой ткани.
Настороженность в отношении заболеваний молочных желез должна формироваться у каждой девушки с юности. Особо пристальное внимание стоит уделить вопросу после 40 лет. Именно к этому возрасту в женском организме происходит очередная перестройка гормонального фона — предклимакс. Так как грудь теряет свою физиологическую функцию — секреция молока, дольки постепенно замещаются жировой и соединительной тканью. Сейчас орган является наиболее уязвимым к формированию очагов дисплазии.
Как показывает статистика последнего времени, в период 40 — 60 лет на 70% повышается уровень заболеваемости раком груди. Пик такого скачка приходится на пятое десятилетие жизни. Эксперты Всемирной организации здравоохранения приняли возраст 40 лет за старт ежегодного обязательного обследования молочных желез.
Методы исследования груди:
1. Самодиагностика. Наиболее оптимальными днями для самоисследования груди являются 5 — 12 день цикла. В это время железа теряет лишнюю жидкость, становится мягкой, наиболее податливой для пальпации. При наступлении климакса подойдет любой удобный день для диагностики.
Женщина проводит осмотр перед зеркалом при хорошем освещении, обращая внимание на асимметрию желез, цвет ареолы, набухание венозной сетки. Затем одна рука запрокидывается за спину. Свободной рукой нужно прощупать толщу ткани груди от периферии к соску, двигаясь по часовой стрелке. Обязательно придавить в складку околососковый кружок, убедиться в отсутствии выделений из соска.
2. Маммография. Это современный, высокоинформативный метод рентгеновского исследования груди. Даже самые мелкие узелки, диаметром от 2-х мм доступны к выявлению. Процедура безопасная и кратковременная. Проводить ее следует всем женщинам старше 40 лет ежегодно, несмотря на отсутствие жалоб.
3. Осмотр врача-маммолога назначается в индивидуальном порядке, при необходимости.
В зависимости от характера изменений тканей железы, выделяют несколько видов мастопатии. Все они обладают характерными клиническими симптомами и диагностическими признаками.
Из соединительной ткани формируются мелкие узелки, тяжи, уплотнения. Проявляется периодическим дискомфортом, очаговыми болями. Женщины отмечают более активное нагрубание груди в середине менструального цикла.
Патологические разрастания формируют крупные уплотнения. Объем их может достигать размера грецкого ореха. Такое образование ощущается пальпаторно, а иногда заметно визуально. Клинически отмечаются постоянные боли в месте «опухоли», тяжесть в железе, подмышечный лимфаденит.
Сочетает в себе как мелкие образования, так и крупные узлы. Местами уплотнения сливаются, формируя кисты. Данный тип течения отличается наиболее яркой клинической картиной: острая болезненность с «прострелами» в соседние зоны. Из соска выделяется патологическая жидкость разного характера: молокоподобная, прозрачная или кровянистая.
Иногда женщины детородного возраста списывают подобные симптомы на циклические особенности организма. Когда же они входят в период климакса с этими ощущениями, то начинают бить тревогу. В течение нескольких лет начальная диффузная форма переходит в узловую или смешанную. Поэтому лечение мастопатии у женщин после 50 лет более длительное, что связано с запоздалым выявлением.
Лечение мастопатии у женщин в этом возрасте проходит по индивидуальному плану. Комплекс мероприятий должен решать следующие задачи:
- коррекция уровня гормонов в плазме;
- ликвидация кист и фиброзных разрастаний в ткани железы;
- параллельное лечение эндокринных заболеваний;
- терапия сопутствующих гинекологических проблем (воспаления, инфекции);
- нормализация функционирования печени, ЦНС.
Методы терапии делят на гормональные и негормональные. Универсальной схемы не существует. Выбор программы зависит от вида, стадии патологии и сопутствующих заболеваний. Разберем подробно все направления помощи.
- Психоэмоциональный покой, полноценный сон.
- Отказ от никотина, кофеина, алкоголя.
- Питание, обогащенное витаминами, клетчаткой. Правильный водный баланс.
- Ограничение посещения сауны, солярия, физиопроцедур, массажа.
Применение гормональных средств должно быть обоснованным. Накануне выбора лекарства обязательно определение гормональной панели.
Как правило, направлена на коррекцию дефицита витаминов, микроэлементов (магний, железо, кальций), лечение сопутствующих заболеваний. Особое внимание уделяют работе печени, так как она участвует в инактивации гормонов. Поэтому при эндокринном дисбалансе назначается детоксикационная и гепатопротекторная терапия.
Половая и фертильная функции данной группы пациенток находятся на стадии инволюции. Часто женщина после 50 проходит курс заместительной гормональной терапии (ЗГТ) по климактерическим расстройствам. Такие препараты сами по себе способствуют развитию дисплазий. Задача врача — грамотная коррекция терапии для одномоментного лечения мастопатии и ликвидации неприятных проявлений климакса.
Важно помнить, что пожилые пациентки наиболее подвержены развитию рака молочной железы. Лечение мастопатии после 60 лет должно обладать высокой онконастороженностью. Применение ЗГТ у данного контингента требует постоянного ультразвукового и лабораторного контроля. В остальном, принципы терапии соответствуют общим стандартам.
- Предупреждение нежелательной беременности, абортов. Только врач-гинеколог после обследования репродуктивной системы может квалифицированно рекомендовать метод контрацепции паре.
- Регулярная половая жизнь. Своевременное рождение детей. Грудное вскармливание не менее года.
- Ежегодные профилактические осмотры у гинеколога.
- Маммография раз в год, начиная с сорокалетнего возраста.
В целом, заболевание хорошо поддается лечению и имеет благоприятный прогноз.
источник


 инволютивная;
инволютивная;

 Железистая. Различные уплотнения внутри молочных желез. Страдает не вся грудь, а лишь отдельные части.
Железистая. Различные уплотнения внутри молочных желез. Страдает не вся грудь, а лишь отдельные части.