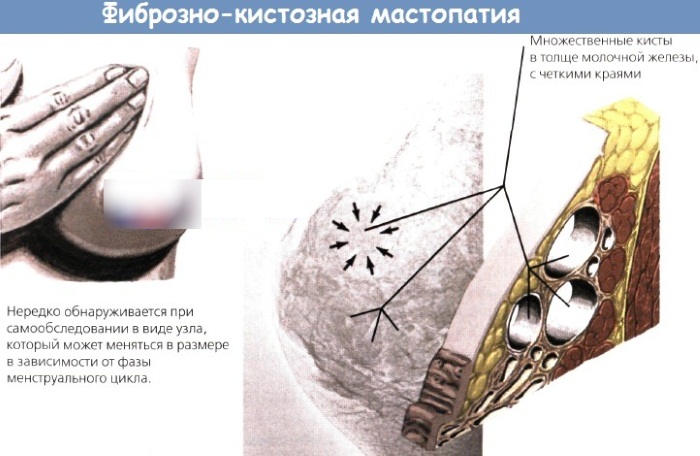
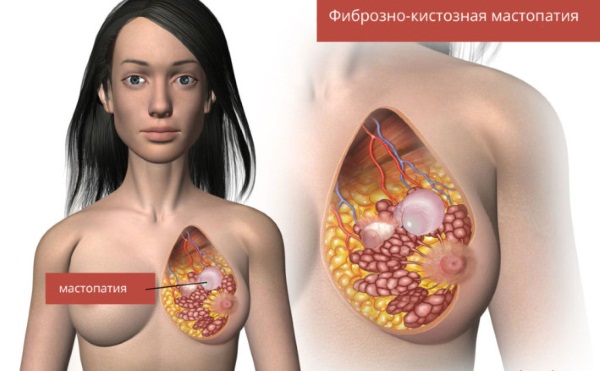
Мастопатия – это понятие, которое объединяет сразу несколько заболеваний молочных желез, течение которых характеризуется развитием патологических изменений в тканях груди, связанных с нарушением соотношения соединительной и эпителиальной ткани.
Согласно классификации ВОЗ мастопатией называют фиброзно-кистозную болезнь молочных желез. Чаще всего развитие мастопатии наблюдается у женщин старше 40 лет.
Выделяют три основные формы мастопатии:
1. Диффузная мастопатия. Характеризуется появлением уплотнений, которые локализуются по всей груди.
Ее основными видами являются:
- фиброзная мастопатия;
- железистая мастопатия;
- кистозная мастопатия;
- смешанная форма (фиброзно-кистозная мастопатия).
2. Узловая мастопатия. Проявляется образованием одного или нескольких узелковых уплотнений в тканях молочной железы.
3. Пролиферативная мастопатия. Это опухолевидные процессы и доброкачественные опухоли молочных желез:
- аденома – доброкачественная опухоль из железистой ткани;
- киста – опухолевидное образование, которое представляет собой полость, заполненную жидкостью;
- папиллома – разрастание эпителиальной ткани протоков молочных желез, имеющее вид небольшого выроста;
- фиброма – доброкачественное новообразование из соединительной ткани.
С точки зрения физиологии возникновение мастопатии можно объяснить следующим образом. Ежемесячно в организме каждой здоровой женщины детородного возраста происходят гормональные циклические изменения, вызванные влиянием прогестерона и эстрогенов. Эти гормоны являются не только регуляторами менструального цикла, но и оказывают большое влияние на состояние грудных желез.
В норме под влиянием эстрогенов, которые усиленно синтезируются организмом в первой фазе цикла, в молочной железе начинается процесс размножения клеток. Во второй фазе, когда преобладает прогестерон, этот синтез приостанавливается.
Под влиянием провоцирующих факторов баланс гормонов нарушается, эстрогенов вырабатывается слишком много, а прогестерона мало, что приводит к чрезмерному разрастанию тканей грудных желез и развитию мастопатии.
В ряде случаев фиброзно-кистозная мастопатия возникает вследствие повышенного синтеза гормона пролактина. Этот гормон играет огромную роль в процессе выработки грудного молока во время периода лактации, но если он начинает вырабатываться вне беременности, то это может привести к развитию мастопатии.
Помимо гормонального сбоя причинами развития мастопатии могут быть:
- воспалительные и опухолевые заболевания яичников;
- йододефицит;
- патологии надпочечников и ЩЖ;
- вредные привычки (табакокурение, злоупотребление алкоголем);
- заболевания печени;
- механические травмы груди;
- психологические проблемы (неврозы, депрессии, стрессы);
- наследственная предрасположенность;
- частые аборты;
- отсутствие беременности до 30 лет;
- нерегулярная половая жизнь.
Основной симптом мастопатии — появление уплотнения в груди, которое можно прощупать при пальпации. Это уплотнение часто бывает болезненным, причем болевые ощущения усиливаются перед наступлением менструации и исчезают во время нее.
Уплотнение может быть единичным или множественным, чаще всего при мастопатии поражаются обе железы.
Фиброзная мастопатия при пальпации ощущается как округлое уплотнение, кистозная мастопатия на начальных этапах своего развития может вообще не прощупываться при пальпации.
Боль при мастопатии обычно тянущая, ноющая или тупая. Она появляется из-за передавливания уплотнением нервных окончаний железистой ткани железы. Иногда боль может отдавать в лопатку или руку.
Примерно у 15% женщин с диагнозом мастопатия боли в груди нет. Это связывают с индивидуальными особенностями организма и пониженным болевым порогом у этих женщин. В 10% случаев течение заболевания сопровождается увеличением подмышечных лимфоузлов.
Помимо вышеперечисленных симптомов при мастопатии наблюдается увеличение молочных желез в объеме и их нагрубание. Это связано с отеком соединительной ткани и венозным застоем в груди.
В ряде случаев наблюдаются выделения из сосков, имеющие различный характер и степень интенсивности. Они могут быть самопроизвольными или появляться только при сдавливании соска. Цвет и консистенция выделений могут быть разными. Самыми опасными считаются кровянистые выделения, так как они могут быть симптомом рака груди.
При появлении любых патологических выделений из сосков необходимо немедленно обратиться к врачу и пройти комплексное обследование. Также довольно тревожным симптомом является обнаружение в груди узелкового уплотнения, так как это может быть симптомом не только узловой мастопатии, но и злокачественной опухоли молочной железы.
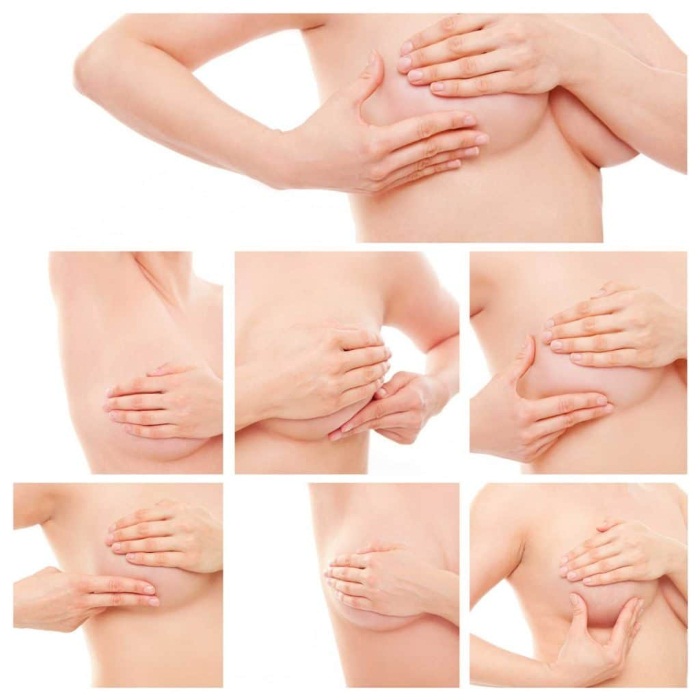
Самым доступным и довольно эффективным способом диагностики мастопатии является самостоятельный осмотр и пальпация груди. Правильно делать самодиагностику Вас научат в любой поликлинике или женской консультации.
Исследование не занимает много времени и включает в себя осмотр груди в зеркале и пальпацию в двух положениях, лежа и стоя.
Для точной диагностики состояния молочных желез применяют такие инструментальные методы исследования, как УЗИ и маммография. УЗИ является более безопасной процедурой, его можно проводить в динамике, при помощи ультразвука можно обследовать грудь беременных и кормящих женщин. Однако если опухоль небольшая (до 1 сантиметра), то УЗИ ее не обнаружит.
Маммография – это исследование груди при помощи рентгеновского аппарата. Это довольно простой, но крайне эффективный метод диагностики заболеваний молочных желез.
На сегодняшний день маммографию рекомендуют делать всем женщинам старше 35 лет не реже одного раза в два года. Женщинам старше 50 лет необходимо проводить данное исследование ежегодно. Маммографию и УЗИ проводят на 6-12 день цикла (после наступления климакса эти исследования можно проводить в любой день).
При выявлении узелковых опухолевидных образований показано проведение биопсии пораженных участков ткани с последующим исследованием взятого материала под микроскопом. Это необходимо для подтверждения или исключения рака груди.
Мастопатия молочной железы лечится комплексно. Ниже перечислены основные этапы терапии данного заболевания:
1. Диета. Необходимо включить в рацион больше растительной пищи, богатой витаминами и ограничить употребление энергетических напитков, шоколада, крепких кофе и чая.
2. Отказ от вредных привычек.
3. Лечение хронических заболеваний и других патологий, которые стали причиной того, что развилась мастопатия молочной железы.
4. Гормональная терапия. Проводится с целью восстановления гормонального обмена в организме.
5. Общеукрепляющая терапия. Включает в себя прием адаптогенов, поливитаминных комплексов.
6. НПВС. Назначают для снятия болей, нагрубания и отеков молочных желез.
7. Оперативное лечение. В зависимости от тяжести патологического процесса может быть проведено удаление уплотнения, секторальная резекция (удаление части груди) или мастэктомия (удаление всей молочной железы).
В нашем интернет магазине Вашему вниманию предлагаются следующие средства для лечения мастопатии, которые можно использовать в составе комплексной терапии данного заболевания:
- Ацидофилус;
- Бета 1,3-1,6;
- Борадж Оил;
- IGF-1;
- Омега-3;
- Биофлавин С;
- МультиВита;
- Спешиал Ту;
- МВ Формула;
- Мультиферментный Комплекс;
- ТироВит и ряд других.
Перед применением того или иного препарата необходимо проконсультироваться с лечащим врачом.
Мастопатия, симптомы и способы лечения которой описаны выше, может быть предотвращена. Для того чтобы свести вероятность развития заболевания к минимуму необходимо соблюдать следующие рекомендации:
- по возможности избегать попадания в стрессовые ситуации;
- вести активный образ жизни, больше двигаться, заниматься спортом;
- носить удобный бюстгальтер, подобранный точно по размеру груди;
- не допускать переохлаждения или сильного перегрева организма;
- не заниматься самолечением;
- правильно питаться;
- отказаться от вредных привычек;
- следить за своим весом;
- проводить самоосмотр груди для раннего выявления возможных патологических изменений;
- своевременно лечить воспалительные и инфекционные заболевания;
- периодически посещать гинеколога или маммолога для проведения профилактических осмотров.
источник
ТОПовая продукция от корпорации «Сибирское Здоровье (видео)
Внизу статьи находится подборка препаратов для профилактики заболевания
Мастопатия – это дисгормональное доброкачественное онкологическое заболевание молочной железы, которое характеризируется преобладанием фиброзного и/или кистозного компонента в ее структуре.
изменения гормонального фона, нарушение менструального цикла, поликистоз яичников, заболевания щитовидной железы, аднексит, гепатит, панкреатит, стрессы, холецистит, дисбактериоз кишечника, гастрит, прием гормональных препаратов, нарушения в диете, отсутствие родов или поздние роды, гинекологические заболевания, отсутствии регулярной половой жизни, хронические болезни печени, дефицит йода, опухоль гипофиза, частые аборты.
Постоянная или периодическая (предменструальная) боль в молочной железа, СПМН (синдром предменструального напряжения), выделения из сосков (прозрачные, зеленые, молочные, коричневые) уплотнения, увеличение или узловые образования в молочной железе, увеличение подмышечных лимфоузлов.
- черный хлеб, хлеб с отрубями, хлеб из муки второго сорта;
- продукты с витамином Е (соевое, подсолнечное и хлопковое масло, проросшие зерна пшеницы, зерна овса, пшеничная крупа, бобовые, сливочное масло, говядина, треска, палтус, сельдь) облегчают симптомы мастопатии, снижают болезненность в груди, уменьшают число и размеры кист;
- нерафинированное масло (ореховое, оливковое, льняное);
- морепродукты (креветки, морская капуста, мидии, кальмары);
- рыба (скумбрия, лосось, сельдь, сардины) содержит незаменимый йод и жирные кислоты;
- фасоль, зеленые овощи,тушеная и квашеная капуста, бобы, соевые продукты (содержат вещества подавляющие чрезмерную активность эстрогена);
- продукты с большем содержанием клетчатки (грецкие орехи, фундук, семечки, продукты из цельного зерна, тыква, свекла, морковь, яблоки);
- молоко и молочнокислые продукты (кефир, йогурты, ацидофилин);
- продукты с повышенным содержанием кальция (кунжут, твердый сыр, козий сыр, миндаль, сельдерей, творог, курага);
- продукты-антиоксиданты (свекла – обладает желчегонным и желче-образующим действием, способствует работе печени, которая вырабатывает некоторые женские гормоны; брокколи и шпинат с растительным маслом – содержат природный коэнзим Q10, который активирует противоопухолевый механизм в организме);
- продукты с селеном и ликопином (помидоры, пивные дрожжи, бразильские орехи) способствуют усвояемости йода и нормализации гормонального фона, защищают от вредного воздействия ультрафиолета;
- белый и зеленый чай содержит катехины, которые обладают ранозаживляющим и противоопухолевым действием, выводят излишек сахара и токсины из организма;
- гриб шиитаке содержит лентинан, который стимулирует деятельность иммунной системы и предотвращают развития мастапатии;
- соя содержит природные фитоэстрогены, которые подобны женским гормонам и при необходимости понижают или повышают уровеньэстрогена в организме.
- компресс из столовой свеклы (натереть на мелкой терке насыщено красную небольшую свеклу (3 части), мед (1 часть), смесь положить на капустный лист) применять по 40 минут три раза в день;
- смесь соков (по одному стакану сока лимона и черной редьки, морковного, чесночного и свекольного сока, кагора и меда смешать в эмалированной посуде деревянной ложкой, разлить в стеклянные емкости, хранить в холодильнике) принимать по одной ст. ложке 3 раза в день через 30 минут после еды до окончания смеси, сделать перерыв на один месяц и повторить прием, всего провести пять курсов приема в год;
- мед с соком каланхоэ (1:1) принимать дважды в день;
- масло из чеснока (50 граммов раздавленного чеснока на 100 граммам неочищенного подсолнечного масла)принимать утром натощак по одной столовой ложке в течении 20 дней;
- солевые компрессы (вафельное полотенце смочить в девятипроцентном солевом растворе) прикладывать к груди в течении двух недель на ночь;
- свежие листья мать-и-мачехи или лопуха прикладывать на ночь, днем смазывать грудь и соски репейным маслом.
При мастопатии необходимо исключить из рациона такие продукты-провокаторы развития болезни:
макароны, белый хлеб, манную крупу, продукты из муки высшего сорта; кукурузное масло; свежую белокочанную капусту(связывает йод в организме); насыщенные жиры (маргарин, майонез); продукты, которые содержат большое количество углеводов (конфеты, шоколад, торты, печенье, пирожные) и способствуют развитию кист молочной железы увеличивая секрецию женских половых гормонов; кофе, горячий шоколад и черный чай (кофеин и теобромин усиливают деятельность молочных желез); соленую и жирную пищу, газированную сладкую воду.
МАСТОПАТИЯ | ЛЕЧЕНИЕ ФИБРОЗНАЯ, МОЛОЧНАЯ, КИСТОЗНАЯ. СИМПТОМЫ, ОТЗЫВЫ
Оставить комментарий внизу страницы » Перейти «
источник
«ЧИСТОТА-ЭНЕРГИЯ-ГАРМОНИЯ» программа оздоровления
Подготовительный курс.
Новомин – 7-10 дней по 10 капсул однократно после завтрака, запить кисломолочным продуктом. Препарат подготавливает организм и увеличивает эффективность программы.
Мастопатия по сути своей достаточно сборное понятие, в переводе означающее «патология молочной железы». Мастопатии подразделяются на разные виды, степени развития, которые предполагают и разный подход к лечению. Почему практически каждая женщина знает — что такое мастопатия? Почему это заболевание имеет такую распространенность? Дело в том, что баланс женских половых гормонов — одно из самых нестабильных состояний, равновесие которого может серьезно нарушить любая «мелочь» — эмоциональные перегрузки, недосыпание, нарушение питания, инфекционные заболевания, отсутствие грудного вскармливания, использование большого числа лекарственных средств (в том числе и гормональных), увлечение загаром (особенно топлес) и т.д. и т.п. Практически все, что только может прийти в голову, может повлиять на гормональный фон. Изменение же гормонального фона влечет за собой изменения в ткани молочной железы — ее дополнительное разрастание, формирование кист и иные более серьезные процессы.
Поэтому при лечении мастопатии, а тем более для профилактики ее развития необходимо особое внимание уделять факторам, влияющим на поддержание нормального гормонального баланса — это основа, на которой строится здоровье каждой женщины. Наряду с полноценным питанием и полноценным отдыхом, необходимо обратить внимание на следующие моменты:
Важно поддерживать нормальную работу печени, поскольку именно в ней метаболизируются все стероидные гормоны, и при нарушении ее работы, процесс их «переработки» может нарушаться, что соответственно будет способствовать гормональному дисбалансу и развитию дисгормональных заболеваний – фибромиом, мастопатии, эндометриоза и т.п. Соответственно, периодически желательно проводить очистительные процедуры для печени (хотя бы 1 раз в 1,5-2 месяца при текущем процессе, и 1 раз в 3 месяца — для профилактики его возникновения).
Кроме этого нужны оптимистичный настрой и активная жизненная позиция, желательно также уделить внимание гармонизации душевно-физического состояния – это очень важно при любых заболеваниях женской половой сферы, возможно в некоторых случаях, это даже один из основных методов лечения.
Безусловно, необходимо наблюдаться у маммолога и при необходимости проводить назначенное им лечение.
Использование биологически активных добавок к пище в качестве одного из компонентов питания позволит обеспечить более высокую эффективность основного лечения, а также будет служить важным моментом профилактики этого вида патологии. При этом нежелательно относиться к биологически активным добавкам к пище, как к лекарственным препаратам, это лишь необходимые компоненты пищи (иногда совершенно ничем незаменимые) которые мы недополучаем в настоящее время в связи с изменившимся рационом питания. При более регулярном их поступлении в организм, создается фон, на котором организм самостоятельно начинает действовать в заданном направлении, исправляя сложившуюся ситуацию естественным путем.
Из ассортимента корпорации можно использовать в качестве вспомогательного компонента питания могут использоваться следующие продукты (учитывая индивидуальные предпочтения, возможности, непереносимость компонентов состава):
- Истоки чистоты в рекомендуемых дозах, длительность применения желательна не менее 2-3 месяцев (при первичном приеме);
- Лимфосан Г (обогащенный) по 1 д.л. – 1ст.л. 1 раз в день за 30 минут до первого приема пищи, заливая небольшим количеством горячей воды и выпивая настой вместе с осадком (желательно запивать дополнительным количеством жидкости, общим объемом не менее 1 стакана), в течение 3-4 недель. Можно чередовать прием Лимфосана Г и Лимфосана П, поскольку они поддерживают нормальную работу печени и желчевыводящих путей, что важно в данной ситуации. При выраженных психо-эмоциональных нагрузках можно использовать Лимфосан С (обогащенный).
- ЭПАМ 24, 4, 1000 по 10-12 капель 3 раза в день, чередуя прием, курсами по 20-25 дней, общий курс длительный – до нескольких месяцев;
- Адаптовит по 2 капли 1 раз в день утром в течение 1 месяца, затем 1 месяц перерыв и вновь повторить прием;
- Новомин по 8-10 капсул ежедневно во время еды в течение 10 дней, начиная с 11-12 дня менструального цикла, повторить прием в течение 4-6 циклов подряд. Возможен и иной режим применения — по 8-10 капсул 1 раз в день в первую половину дня во время приема пищи в течение 10-14 дней, затем по 4 капсулы ежедневно до 2-3 месяцев;
- Живая клетка IV в рекомендуемых дозах, курсами по 1-2 месяца;
- Для женщин до 40 лет (при отсутствии патологии щитовидной железы, при которой противопоказана дотация йода) — ВитаЙод по 2 капсулы 1 раз в день утром в течение 4-6 месяцев; В зрелом возрасте предпочтение стоит отдавать ВитаМагнию — по 2 капсулы в день, длительность приема — 1-2 месяца;
- Желательно использовать ВитаФеррум по 1-2 капсулы ежедневно в периоды менструаций для профилактики железодефицитной анемии, которая также может косвенно способствовать развитию мастопатии;
- Можно использовать фиточаи «Аминай Эм», «Саган Дайля», «Сагаан Хараасгай» + Агатовый, Малахитовый бальзам из серии «Сибирский прополис» — по 1 ч.л. 2-3 раза в день, чередуя прием, курсами по 1 месяцу, общий курс – 3-4 месяца;
источник
Авторы предлагают различные методы консервативного лечения фиброзно-кистозной мастопатии, целесообразность применения которых может определить только лечащий врач. К методам негормональной терапии относят коррекцию диеты, правильный подбор бюстгальтера, использование витаминов, мочегонных, нестероидных противовоспалительных, улучшающих кровообращение средств и др. В качестве средств гормональной терапии используют антиэстрогены (тамоксифен, фарестон), препараты для оральной контрацепции, гестагены, андрогены, ингибиторы секреции пролактина, аналоги освобождающего гормона гонадотропина (LHRH). Применение аналогов LHRH возможно у пациенток с мучительной мастодинией при отсутствии эффекта от лечения другими гормонами. Д. Балтиня, А. Сребный
Латвийский научно-исследовательский институт клинической и экспериментальной медицины, Рига (Латвия).
Фиброзно-кистозная мастопатия является наиболее часто встречающимся доброкачественным заболеванием молочной железы, которым, по данным различных авторов, страдают от 50 до 90% женщин. Цель данной работы — более подробно проанализировать возможности консервативного лечения мастопатии.
Согласно классификации ANDI, фиброзно-кистозные изменения ткани молочной железы у женщин репродуктивного возраста условно могут быть отнесены к вариантам нормы. Однако, если жалобы очень выражены и существенно ухудшают качество жизни, или существует реальная угроза малигнизации (атипичная гиперплазия, рак молочной железы в семейном анамнезе), необходим более тщательный и продуманный подход к выбору тактики лечения.
Женщинам, у которых фиброзно-кистозная мастопатия обнаружена случайно как сопутствующая патология и у которых нет никаких жалоб, специальное лечение обычно не нужно. Таких пациенток необходимо обследовать (ультразвуковое исследование и/или маммография и диагностическая пункция) и дальнейшее наблюдение можно продолжать при контрольных осмотрах у гинеколога или другого специалиста не реже, чем один раз в год. В вышеописанной ситуации, а также в случаях, когда у женщины имеется умеренно выраженная циклическая масталгия без пальпаторно определяемых образований в молочных железах, зачастую достаточно удостовериться, что у больной нет рака (разумеется, если этот диагноз исключен объективно).
Женщинам с умеренной циклической или постоянной формой мастодинии и диффузными фиброзно-кистозными изменениями структуры молочной железы (без явных макроцист) можно пробовать начинать лечение с назначения диеты и коррекции физиологических циклов. Наиболее часто это относится к молодым и в остальном здоровым женщинам.
Если у женщины имеется выраженная мастальгия (постоянная или циклическая), пальпаторно определяемые изменения ткани молочной железы, спонтанные или индуцируемые выделения из сосков, такое состояние уже можно считать болезнью. Но и в таких случаях существует возможность выбора — лечить главные симптомы, или пробовать понять и выяснить патогенеза (гормональный дисбаланс, инфекция, нарушения метаболизма, психосоматические нарушения и.т.д.) в каждом конкретном случае.
Однозначного алгоритма лечения фиброзно-кистозной мастопатии нет. Каждый случай требует индивидуального подхода. Поэтому целесообразность применения предлагаемых методов лечения определяет лечащий врач. Если есть хоть минимальные подозрения на возможность малигнизации, пациентку необходимо отправить в онкологическое учреждение. В такой ситуации гипердиагностика и ложная тревога может и худшем случае стать тактической ошибкой, однако это может позволить избежать стратегической ошибки, что значительно важнее.
Методы негормональной терапии
Коррекция диеты. Многие эксперименты и клинические исследования показали, что существует тесная связь между употреблением метилксантинов (кофеин, теофиллин, теобромин) и развитием фиброзно-кистозной мастопатии. Существует мнение, что эти соединения способствуют развитию фиброзной ткани и образованию жидкости в кистах. Поэтому ограничение содержащих метилксаптины продуктов (кофе, чай, шоколад, какао, кола) или полный отказ от них может существенно уменьшить боли и чувство набухания молочных желез. Многие авторы рекомендуют такую коррекцию диеты как первое условие при лечении мастопатии, хотя индивидуальная чувствительность к метилксантинам может колебаться в очень широком диапазоне и на нее может оказывать влияние как физический, так и психоэмоциональный стресс.
Как фиброзно-кистозная мастопатия, так и рак молочной железы, имеют связь с вялой деятельностью кишечника, хроническими запорами, измененной кишечной микрофлорой и недостаточным количеством клетчатки в ежедневном рационе. Возможно, что при этом происходит реабсорбция из кишечника уже выведенных с желчью астрогенов. Поэтому следующий совет пациенткам с фиброзно-кистозной мастопатией — употребление пищи, богатой клетчаткой и адекватное употребление жидкости (не менее 1,5-2 л в день). Так как утилизация эстрогенов происходит в печени, любые нарушения диеты, затрудняющие или ограничивающие нормальную деятельность печени (холестаз, богатая жиром пища, алкоголь, другие гепатотоксические вещества) со временем могут оказывать влияние на клиренс эстрогенов в организме. В спою очередь, для облегчения и нормализации функции печени желателен дополнительный прием витаминов группы В — как пищевых добавок или даже в терапевтических дозах.
Выбор бюстгальтера. Женщинам с циклической или постоянной формой масталгии обязательно следует обращать внимание на этот предмет женского туалета, так как полное его игнорирование, ношение бюстгальтера несоответствующей формы или размера может стать причиной хронической деформации груди, ее сдавления или перегрузки связочного аппарата, особенно у женщин с большой и опущенной грудью. Нередко при устранении этих причин боли в молочной железе уменьшаются или даже полностью проходят.
Витамины. Для назначения витаминов пациенткам с фиброзно-кистозной мастопатией есть множество оснований, так как они: 1) способствуют нормализацию метаболизма и гормонального дисбаланса; 2) оказывают антиоксидантное действие; 3) стимулируют рост, размножение и созревание эпителиальных клеток; 4) стабилизируют деятельность периферической и центральной нервной системы; 5) способствуют нормализации функции яичников, надпочечников и щитовидной железы: 6) дополнительно укрепляют иммунную систему организма и.т.д.
Для лечения мастопатии наиболее часто применяют витамины А, С и Е и витамины группы В (особенно — В6). Употребление слишком больших доз витаминов связано с повышением риска токсических проявлений, к тому же не всегда подобная терапия приводит к желаемому результату.
Мочегонные средства. Циклическую мастопатию, как одно из проявлений предменструального синдрома, особенно, если она комбинируется с отечностью кистей и стоп незадолго до менструации, можно пробовать купировать легкими мочегонными средствами (например, травяными чаями). Желательно также ограничить употребление поваренной соли в этот период.
Нестероидные противовоспалительные средства. Часть авторов рекомендуют для уменьшения циклической масталгии принимать нестероидные противовоспалительные средства (например, диклофенак) за неделю или несколько дней до очередной менструации, когда появляются наиболее сильные боли в молочных железах, однако это нс может быть рекомендовано в качестве постоянного и длительного метода лечения.
Средства, улучшающие кровообращение. При термографическом исследовании у больных с мастопатией нередко находят локальные нарушения кровообращения, чаще — нарушения венозного оттока. Поэтому часть авторов рекомендуют использовать препараты витамина Р (аскорутин) или содержащие этот витамин продукты (цитрусовые фрукты, плоды шиповника, черную смородину, черноплодную рябину, вишню, малину) для улучшения микроциркуляции и уменьшения локального отека молочной железы. Поскольку повторное термографическое исследование нередко доказывает объективное улучшение локального кровообращения.
Комплексные, природные продукты. В настоящее время предлагается много различных комплексных средств растительного происхождения с витаминами, антиоксидантами и микроэлементами для лечения как мастопатии и предмепструального синдрома (включая циклическую масталгию), так и симптомов, вызванных наступлением менопаузы.
Эти комплексные народные средства содержат активные вещества, например, Oenothera Biennis, Суnаrа C.irdunculus, Vilex Agnus castus, Pueraria labata, Glycyrrhiza glabra, Angelica sinensis, Artemisia vulgais и др.
Успокаивающие средства. Молочные железы у женщин — очень чутко реагирующий па психоэмоциональный стресс орган. Неприятности на работе или дома, хроническая неудовлетворенность, усталость, тревожные состояния, депрессия — все это может вызывать, поддерживать или усиливать боли. В зависимости от психоэмоционального состояния женщины в схему комплексного лечения мастопатии целесообразно включить успокаивающие средства, вначале отдав предпочтение легкими препаратам растительного происхождения (настойка пустырника, валерианы и т.д.), в случае необходимости — более сильнодействующим седативным средствам.
Возможности гормональной терапии
Развитие ткани молочной железы, ее дифференциация, созревание и функционирование обеспечивается координированным взаимодействием эстрогенов, прогестерона, пролактина, гормона роста, андрогенов, тироксина и др. Кроме того, определенное воздействие оказывает также деятельность лимбической системы и ретикулярной формации, а также метаболические процессы в организме. О том, что фиброзно-кистозная мастопатия в большой мере связана с изменениями гормонального фона, свидетельствует тот факт, что это заболевание носит, как правило, двусторонний характер, интенсивность симптомов меняется в зависимости от менструального цикла, явления болезни значительно уменьшаются после наступления менопаузы (особенно это касается циклической масталгии) и, наконец, фиброзно-кистозная мастопатия хорошо поддается гормональной терапии. Нередко изменения в структуре ткани молочной железы и циклическая масталгия сочетаются с гинекологической патологией — миомой матки, бесплодием, поликистозом яичников.
Чаще всего гормонотерапия направлена на уменьшение чрезмерного стимулирующего воздействия эстрогенов на ткань молочной железы, реже — на коррекцию диспролактинэмии или гипотиреоза.
Антиэстрогены. Чтобы обеспечить свое стимулирующее воздействие, эндогенным эстрогенам необходимо вступить в связь со специфическими рецепторами клетки. В случае относительной гиперэстрогении антиэстрогены (тамоксифен, торемифен), блокируя эти эстрогенорецепторы в тканях-мишенях (в т.ч. в молочной железе), не позволяют эстрогенам связываться с рецепторами, уменьшая их биологическую активность.
В литературе указания на применение антиэстрогенов для лечения мастопатии появились уже с конца 70-х годов. По данными разных авторов, терапевтический эффект тамоксифена наблюдается в 65-75% случаев и наступает обычно через 2-3 мес после начала приема 10 мг препарата в день. Другие авторы рекомендуют назначать препарат по 20 мг в сутки за 10 дней до очередной менструации, продолжая это лечение синхронно с 2-3 менструальными циклами или 30-90 дней подряд женщинам в менопаузе. Авторы этой схемы отмечают уменьшение масталгии в 97% случаев, стабилизацию цикла и уменьшение кровопотери при менструации практически у всех женщин. У некоторых пациенток возможно усиление болей и чувства набухания груди в течение первых четырех недель лечения, что можно объяснить частичным эстрогенным действием антиэстрогенов; в редких случаях из-за этого приходится прервать лечение, после чего симптомы со временем сами уменьшаются. Имеется уникальное наблюдение [1] спонтанной регрессии макроцист молочной железы у двух женщин репродуктивного возраста, получавших лечение тамоксифеном по поводу рака второй молочной железы. Тамоксифен с успехом используется также для коррекции предменструального синдрома, особенно для уменьшения болей в молочной железе, в дозе 10 мг с 5-го по 24-й день цикла: по данным рандомизи-рованного исследования с двойным слепым методом [2], мастодиния исчезла в 90% случаев.
Употребление тамоксифена достоверно снижает вероятность развития рака во второй молочной железе. Особенно это распространяется на пациенток с доказанной атипичной пролиферацией, макроцистами или наличием указаний на рак молочной железы в семейном анамнезе. Однако часть авторов уверены, что назначение тамоксифена для лечения мастопатии не является методом выбора и должно быть резервировано только для особых случаев.
К возможным побочным явлениям лечения надо отнести, кроме уже упомянутого, усиление масталгии в начале лечения, приливы, усиленную потливость, тошноту и головокружение. В последнее время в литературе все чаще обращается внимание на канцерогенные свойства тамоксифена, т.е. возможность развития при длительном его применении индуцированной гиперплазии эндометрия и (или) рака эндометрия у женщин, а также гепатоцеллюлярной карциномы у лабораторных животных. Поэтому вполне понятны поиски более безопасных средств, тем более, что они предусмотрены для использования и профилактических целях или при доброкачественных болезнях. Одним из таких препаратов является фарестон (торемифен), выпускаемый фирмой «Орион Корпорэйшн», который в предварительных исследованиях показал себя эффективным и хорошо переносимым средством лечения мастопатии. По собственным данным автора, во время лечения мастодиния полностью исчезла у 12 из 21 пациенток, значительно уменьшилась у 7, практически не изменилась у 4 и у одной пациентки препарат вызвал усиление симптомов болезни. В большинстве случаев эффект проявился уже в течение первого месяца. Для лечения мастопатии рекомендуется принимать фарестон по 20 мг с 5-го но 25-й день после начала менструации женщинам с регулярным циклом или ежедневно женщинам с нерегулярным циклом или в менопаузе. Желательная продолжительность лечения 3-6 мес.
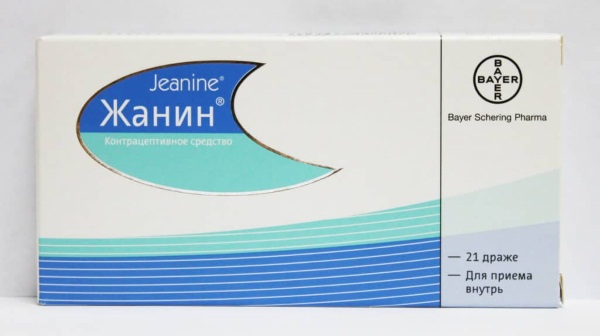
Средства оральной контрацепции. Правильно выбранная и используемая оральная контрацепция обеспечивает постоянное подавление стероидогенеза и овуляции, подавление синтеза овариальных андрогенов, подавление синтеза эстрогено-рецепторов в эндометрии, выравнивание чрезмерных колебаний циклических гормонов, а также длительную защиту от развития рака яичников и эндометрия. Симптомы мастопатии нередко уменьшаются или даже полностью проходят уже в течение первых двух месяцев, однако объективные результаты можно ожидать не ранее, чем через 1-2 года после начала применения оральной контрацепции. В то же время, у части женщин во время применения оральных контрацептивов боли в молочных железах и другие симптомы мастопатии могут даже усиливаться. Тогда приходится переходить на другой вид контрацепции, или менять средства оральной контрацепции.
При выборе контрацептивного средства важное значение имеют свойстна и дозы его составных компонентов. Учитывая потенциальную роль эстрогенов в развитии мастопатии, надо отдать предпочтение препаратам с наиболее низким содержанием эстрогенов и высоким — гестагенов (0,03 мг этинилэстрадиола + 0,075 мг гестагена или 0,02 мг этипилэстрадиола + 0,150 мг дезогестрела и т.д., одним словом, содержание эстрогенов не должно превышать уровня 0,03 мг в течение всего курса). Оральная контрацепция, подобранная с целью лечения мастопатии, должна быть назначена на срок не менее 3 мес.
Не рекомендуется использовать т.н. mini-pilli, считая, что доза гормонов в них слишком ничтожна, чтобы воздействовать на течение мастопатии.
При выборе препарата надо учитывать как возраст женщины, так и выраженность симптомов болезни, сопутствующие заболевания, гормональный дисбаланс, метаболические нарушения. Чем моложе и в остальном здоровее женщина, страдающая умеренной циклической масталгией, тем смелее можно назначать низкодозные оральные контрацептивы. Чем старше женщина и выраженное симптомы болезни, тем серьезнее надо взвесить соотношение эстрогенов/гестагенов в выбираемом оральном контрацептивном препарате.
Не всегда назначение оральных контрацептивов дает желаемый результат — уменьшение мастодинии, поэтому случается, что от этого метода лечения приходится отказаться. Можно пробовать назначить дополнительно 2,5 мг примолута или 5 мг медроксипрогестерона ацетата на все время приема оральных контрацептивов, т.е. 21 день подряд, а не только в лютеиновой фазе.
Гестагены. Терапевтическое действие гестагенов при лечении предменструального синдрома и фиброзно-кистозной мастопатии связывается с угнетением функциональных гипофизарно-яичниковых связей и уменьшением стимулирующего пролиферацию действия эстрогенов на ткани молочной железы. Предохраняют ли в действительности гестагены от заболевания раком молочной железы, пока до конца не выяснено. Предполагается, что этот возможный защитный механизм может отличаться для тканей молочной железы и эндометрия.
Если первоначально для лечения мастопатии преимущественно использовали производные тестостерона (линестринол, норгестрел и даназол), то в последние годы выросло использование дериватов прогестерона — медроксипрогестерона ацетат (МПА), т.к. у них более выраженные гестагенные свойства, умеренная антиэстрогенная активность и минимальное или практически отсутствующее андрогенное действие. Особенно показаны гестагены пациенткам с установленной недостаточностью лютеиновой фазы и вызванной этим относительной гиперэстрогенией, ановуляторными кровотечениями, миомой матки.
В большинстве случаев, если есть основание предполагать функциональную недостаточность лютеиновой фазы, гестагены (например, 5 мг норетистерона или 10 мг МПА) назначают с 15-16-го дня цикла до 25-го дня, синхронизируя курсы лечения по крайней мере с 6-12 циклами. Для обеспечения дополнительного антиэстрогенного действия до овуляции желательно назначение гестагенов уже с 10-го по 25-й день цикла. Для полной же блокады овуляции и более сильного воздействия гестагенов можно назначать эти препараты уже с 4-5-го до 25-го дня цикла.
В менопаузе для лечения мастопатии гестагены назначают в режиме постепенного уменьшения дозы: начинают лечение с 10 мг МПА, в течение 2-4 нед, затем 2 нед принимают по 5 мг в день и затем — по 5 мг 2-3 раза в неделю.
Терапевтический эффект от использования гестагенов можно ожидать примерно в 2 из 3 случаев, однако он наступает немного позже — в течение двух месяцев. Гестагены хорошо помогают в лечении мастодинии, к тому же, после их использования часто можно объективно доказать уменьшение гиперплазии ткани молочной железы.
Даназол. Андрогены как антагонисты эстрогенов используются для лечения мастопатии. В основе действия даназола лежит его способность угнетать синтез гонадотропного гормона (правда, доказанная пока только в экспериментах с лабораторными животными) и некоторых эссенциальных энзимов в овариальном стероидогенезе, ему присуще прогестагенное и слабое андрогеннос действие.
Для лечения мастопатии даназол используют в меньших дозах, чем для лечения эндомстриоза. Стандартной принято считать дозу в 100-400 мг. Терапевтический эффект можно ожидать примерно в 2 из 3 случаев, к тому же его можно объективизировать: после успешного лечения даназолом уменьшается и выравнивается рентгенологическая плотность ткани молочной железы, реже наблюдается повторное образование макроцист. Поэтому многие считают даназол препаратом выбора именно для лечения рецидивирующих макроцист. При лечении даназолом почти в четверти случаев наблюдаются побочные эффекты различной степени выраженности — как чисто андрогенные (себорея, гирсутизм, угри, понижение тембра голоса, увеличение массы тела), так и антиэстрогенные (приливы). Возможны побочные явления и другого рода — сонливость, депрессия, головные боли, судороги. Кроме того, для большой части пациенток психологически неприемлемо наступление аменореи, что со временем при применении препарата в дозе 400 мг почти неизбежно. Так как в терапевтических дозах (200-400 мг) даназол не обеспечивает контрацептивного эффекта, необходимо предупреждать пациенток о необходимости дополнительных контрацептивных мер из-за присущего этому препарату тератогенного действия. Учитывая все вышеупомянутые обстоятельства, многие авторы предлагают назначать даназол в так называемом режиме малых доз: первые два месяца препарат назначают в дозе 200 мг в день, следующие 2 мес. — 100 мг в день и в последующем — по 100 мг в день только с 14-го по 28-й день цикла.
Ингибиторы секреции пролактина. Эти препараты (бромкриптин) оправданно назначать только больным с лабораторно доказанной гиперпролактинемией. К тому же, уровень пролактина в сыворотке желательно определять после внутривенного введения освобождающего фактора тиреотропного гормона (TRH-тест). TRH-тест можно рекомендовать для отбора тех пациенток, у которых можно ожидать каких-либо нарушений секреции пролактина и кому, соответственно, можно назначать бромкриптин. В этих случаях дозу медикамента увеличивают очень медленно, начиная с 2,5 мг и повышая ее до 5,0 или 7,5 мг при регулярном контроле уровня пролактина в сыворотке. Не надо забывать, что при лечении в половине случаев наблюдаются такие побочные эффекты, как алопеция, головокружение, отечность, головные боли, что нередко делает прием этого препарата труднопереносимым.
Аналоги LHRH. В результате использования аналогов освобождающего гормона гопадотропина (LHRH) существенно уменьшается уровень циркулирующих эстрогенов и тестостерона. К тому же наличие рецепторов LHRH в образцах ткани рака молочной железы и фиброцистической мастопатии [3] позволяет думать, что LHRH специфически воздействует (аутокринным или паракринным путем) на рост клеток ткани молочной железы.
Одним из показаний для назначения препаратов этой группы является тяжело протекающая, рефракторная фиброзно-кистозная мастопатия. Это относительно дорогой и не совсем безопасный метод (наиболее частые побочные явления — аменорея, приливы, головокружение, повышение артерильного давления), поэтому показания для его назначения должны быть тщательно взвешены в каждой конкретной ситуации. Наличие позитивных изменений, вызванных применением аналогов LHRH, при фиброзно-кистозной мастопатии можно объективно оценить при маммографии и ультразвуковом исследовании. Тем не менее пока что этот метод лечения следует назначать пациенткам с мучительной мастодинией, выраженными фиброзно-кистозными изменениями в случае, если предшествующая гормональная терапия другими препаратами не дала положительного эффекта.
Мастопатия и заместительная гормонотерапия
Появление масталгии на фоне заместительной гормонотерапии — явление нередкое, поэтому часто возникает трудноразрешимый вопрос: что делать с женщинами с мучительными климактерическими симптомами и выраженной мастодинией в анамнезе в репродуктивном возрасте? Если учесть, что одним из главных вызывающих масталгию факторов является чрезмерная экспозиция эндогенных эстрогенов в ткани молочной железы, то дополнительное введение экзогенных эстрогенов может только ухудшать ситуацию. Нередко именно этим объясняются боли в молочных железах у женщин, начавших заместительную гормонотерапию. Выход может быть в тщательном подборе препаратов заместительной терапии с оптимально сбалансированным сочетанием эстрогенных и гестагенных компонентов или в дополнительном назначении гестагенов.
Мастопатия у женщины при наличии рака молочной железы в анамнезе
У женщины при наличии рака молочной железы в анамнезе фиброзно-кистозные изменения могут развиться или продолжать прогрессировать в обеих (при органосберегающей операции) или в оставшейся молочной железе и выраженную масталгию в таких случаях наблюдают ничуть не реже.
Рекомендации в такой ситуации могут быть самыми различными — назначение антиэстрогенов, гестагенов или аналогов LHRH. В выборе препарата следует исходить из конкретной ситуации — возраста больной, анамнеза болезни, сопутствующей патологии, пожеланий самой пациентки и т. д.
источник
Кистозно-фиброзная мастопатия. Что это, чем опасна, причины, симптомы, лечение. Народные средства, препараты
Заболевание, при котором в молочной железе происходят доброкачественные изменения тканей с возникновением новообразований, называется кистозно-фиброзной мастопатией. Такая патология имеет различные анатомические характеристики и проявления. В зависимости от формы течения этой болезни меняются методы лечения.
Выделяют несколько форм течения болезни:
- Диффузная фиброзно-кистозная мастопатия – происходит одновременное разрастание и железистой и соединительной ткани в железе. При пальпации определяется большое количество уплотнений, которые четко отделяются от остальных тканей. Эта форма течения является более благоприятной.
- Узловая фиброзно-кистозная мастопатия – железистая и соединительная ткань разрастаются не во всей железе, а в определенных ее участках, так формируются узлы. По количеству их меньше – определяются единичные уплотнения, которые более плотные при пальпации. Часто при диагностике узлов, выясняется, что они представляют собой уже сформировавшуюся аденому – доброкачественное образование.
- Смешанная фиброзно-кистозная мастопатия – состояние, при котором наблюдаются признаки и диффузной и узловой формы мастопатии.
- Двусторонняя фиброзно-кистозная мастопатия – в данном случае патологическое состояние развивается в обеих молочных железах.
Кистозно-фиброзная мастопатия – это такое патологическое состояние, которое при отсутствии лечения, прогрессируя может спровоцировать возникновение осложнений:
- Очаги изменений в железе могут провоцировать обширный воспалительный процесс. Так может возникать повышение температуры тела, изменение общего анализа крови и ухудшение состояния человека.
- Самое тяжелое осложнение – развитие злокачественной опухоли. Любое доброкачественное образование может при совокупности условий переродиться в рак.
Мастопатия возникает не только у женщин, она может формироваться и у мужчин.
Сформулированы основные причины возникновения состояния:
- длительный стресс – это любая ситуация, которая вызывает длительное эмоциональное переживание у конкретного человека, стресс продолжительное время воздействует на организм и провоцирует развитие нарушений гормонального фона и нервной системы;
- вредный и интенсивный труд, отсутствие полноценного отдыха от работы;
- нарушение регулярной половой жизни у взрослого человека, либо не удовлетворенность имеющимися отношениями с партнером;
- если у женщины нет детей, отсутствие, либо слишком короткий период грудного вскармливания – менее 12 месяцев, поздние первые роды – после 35 лет;
- длительное пребывание на открытом солнце;
- гинекологические проблемы – воспалительные заболевания малого таза;
- гормональные нарушения – проблемы в работе щитовидной железы, поликистоз яичников, сахарный диабет обоих типов;
- заболевание печени и желчевыводящих путей;
- наследственность – постановка диагноза мастопатии у ближайших кровных родственников.
Риск возникновения заболевания возникает при наличии более 2 факторов.
На ранних сроках болезнь не дает о себе знать.
Через некоторое время после начала патологического процесса возникают первые симптомы беспокойства:
- неприятные ощущения или болезненность в молочных железах;
- боль может отдавать в подмышку, лопатку и плечо;
- чувство распирания в груди;
- железа увеличивается в размере, это заметно невооруженным глазом;
- возникают области уплотнения или отек тканей;
- возможно появление из сосков жидкости светло-молочного цвета.
Если мастопатия является спутником предменструального синдрома, то состояние будет сопровождаться следующими дополнительными симптомами:
- головная боль, в некоторых случаях может доходить до мигрени;
- раздражительность, склонность к плачу;
- агрессивные реакции на раздражитель;
- отечность конечностей и лица;
- ощущение тошноты;
- проблемы со стулом;
- метеоризм.
Существуют серьезные симптомы, при которых стоит незамедлительно обращаться к врачу:
- Сочетание болезненности в груди и воспаления подмышечных лимфатических узлов.
- Выделение из сосков жидкости с примесью крови. Если выделения имеют резкий запах, похожий на запах гноя.
Мастопатия в зависимости от формы течения и состояния больного лечится различными способами.
| Методы лечения | Когда назначается данный метод |
| Оперативное вмешательство |
|
| Медикаментозная терапия |
|
| Народные методы лечения и массаж | Применяются совместно с медикаментозной терапией при отсутствии противопоказаний после согласования с лечащим врачом |
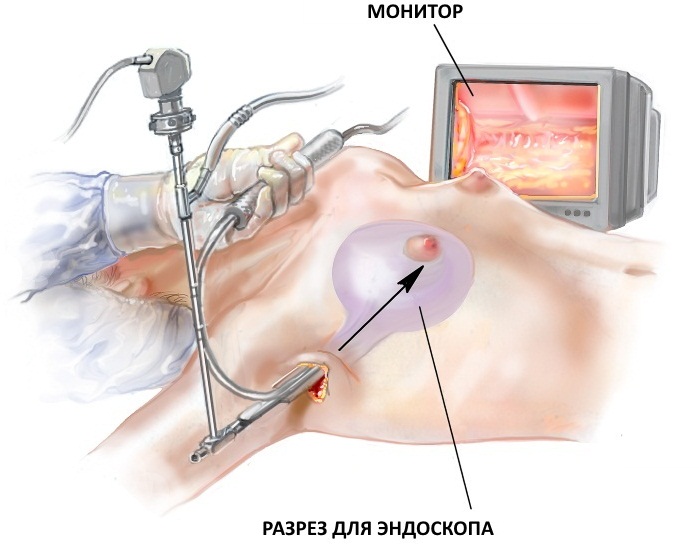
Кистозно-фиброзная мастопатия – это такое патологическое состояние, которое требует многостороннего подхода к лечению. Для этого назначаются препараты из различных фармакологических групп.
| Класс препаратов и его назначение в лечении | Названия препаратов | Применение |
| Нестероидные противовоспалительные и обезболивающие – для снижения боли |
| Применяются непродолжительное время, для снижения нагрузки на печень, средний курс – 7 дней |
| Гормональные для коррекции баланса и ликвидации нарушений |
| Эти серьезные препараты назначаются только врачом, дозировка и частота приема устанавливается исходя из состояния больного |
| Гормональные контрацептивы применяются и при сочетании с гинекологическими нарушениями |
| Контрацептивы применяются длительное время, часто на протяжении года, далее возможен перерыв по рекомендации врача |
| Препараты для подавления излишнего выделения пролактина в кровь |
| Препараты назначаются строго по показателям, доза определяется исходя из уровня пролактина. При незначительном повышении назначается четвертинка таблетки раз в 2 недели, при серьезных цифрах доза возрастает |
| Мочегонные препараты для устранения отеков, выведения лишней жидкости и уменьшения нагрузок на почки | Канефрон | Этот растительный препарат можно принимать длительное время. Часто назначается курс в один месяц, потом делается перерыв и прием возобновляется еще на 1 курс |
| Гомеопатические препараты для уменьшения объема кист и устранения болей |
| Минимальный курс приема гомеопатических препаратов – 6 недель. Дальше лечащий врач проводит оценку самочувствия человека и делает вывод о дальнейшей терапии |
| Снижение тревожности и эмоционального напряжения |
| Препараты для снижения эмоционального напряжения нужно принимать каждый день длительное время. Показанием к окончании терапии будет стабильное улучшение самочувствие пациента |
Витамины назначаются совместно с медикаментозной терапией. Они помогают снизить побочные эффекты и возместить потерю микроэлементов, которая может возникать при приеме серьезных препаратов. Основная задача витаминов – устранение гиповитаминоза, который мог стать причиной развития болезненного состояния.
Кистозно-фиброзная мастопатия – это такое заболевание, при котором рекомендуется прием следующих препаратов:
- Витамин А – снижает склонность тканей к разрастанию.
- Витамин Е – повышает эффективность прогестерона, усиливает его влияние на ткани всего организма.
- Витамин В6 – снижает повышенный уровень пролактина. Поддерживает стабильность нервной системы, помогает бороться со стрессом и тревогой.
- Витамин С – снижает отечность тканей, способствует выведению лишней жидкости из организма.
Витамины удобно принимать в виде поливитаминных комплексов, в которые уже включены все самые необходимые микроэлементы. Можно подобрать препарат, который предназначен специально для женского здоровья.
Витамины принимаются по схеме, указанной в инструкции, часто это 1 или 2 таблетки в сутки. Рекомендованная длительность курса – 1 месяц, далее делается перерыв в 1 месяц и курс начинается заново. Длительность подобных чередований определяет врач.
Отвары при мастопатии
Кистозно-фиброзная мастопатия – это такое состояние, при котором народные методы лечения оказывают положительное действие только при совмещении их с классической медикаментозной терапией.
| Название отвара | Приготовление | Употребление |
| Отвар из шиповника |
| От 1 до 2 стаканов в день |
| Укропное молочко |
| Принимать 2 дес. л. 6 раз в сутки |
Кистозно-фиброзная мастопатия лечится отварами из трав. Их лучше готовить из нескольких лекарственных растений. Такие сборы – это универсальный метод борьбы сразу с несколькими симптомами болезни.
| № сбора | Состав | Приготовление | Употребление |
| 1 | 1 дес. л. растений:
|
| Пить по трети стакана 3 раза в сутки после принятия пищи |
| 2 | 1 дес. л. растений:
| ||
| 3 | 1 дес. л. растений:
|
|
Готовые чаи при мастопатии выгодно отличаются простотой приготовления. Они продаются уже в готовом виде. Их достаточно заваривать в чайник и пить, как обычный чай.
При проблемах с грудью можно использовать следующие чаи:
- Монастырский чай – состоит из чистотела, календулы, одуванчика, душицы, подорожника. Оказывает успокаивающее действие на железистую часть груди, тормозит процесс разрастания. Нормализует гормональный баланс, в том числе количество пролактина.
- Копорский чай из кипрея, то есть из иван-чая. Данная трава хорошо влияет на состояние женского здоровья – снижает риск возникновения опухоли, снижает болезненные ощущения, снимает воспаления, помогает успокоиться при нестабильном эмоциональном состоянии.
- Крупнолистовой зеленый чай – помогает очистить тело от болезнетворных бактерий, повысить сопротивляемость организма.
Компресс при заболеваниях груди – лучший способ доставить лекарственное вещество прямо к очагу проблемы. Прикладывания различаются по тому, в каком виде прикладываются ингредиенты – в сухом или влажном.
Если делается сухой компресс, то используются сырые листья растений. Его лучше делать перед сном, утеплить шалью или шерстяным платком и оставлять на всю ночь.
Для сухого прикладывания можно использовать:
- Иван-чай. Листья нужно немного потолочь
- Белокочанная капуста. Также можно немного растолочь или надрезать.
- Листья березы. Собирать зелень нужно в лесу, подальше от автомобильных трасс. Чем моложе дерево, тем лучше.
- Рябиновые листья.
- Лопух.
- Смородиновые листья.
Влажные компрессы делаются на срок до 6 ч. Для приготовления используются свежие или засушенные на зиму растения. Зимой их нужно залить водой, а затем измельчить – натереть на терке или использовать мясорубку с функцией измельчения овощей. Свежие растения можно сразу измельчат и использовать.
Лекарственная масса выкладывается на болезненную грудь и фиксируется теплой тканью.
Для приготовления используются следующие ингредиенты:
- мед и прополис;
- сок алое собственного приготовления;
- масса из чистотела;
- свекла, ее нужно натереть на терке и смешать с дес. л. меда;
- корень лопуха – на зиму его можно засушить;
- косметическая глина, ее нужно развести до состояния густой сметаны.
Лекарственные масла ускоряют обменные процессы и позволяют скорее справиться с заболеванием. Перед применением масло нужно приготовить.
| Какое масло применяется | Рецепт | Применение |
| Репейное |
| Наносить на проблемную грудь до 2 раз в сутки |
| Камфорное |
| Ткань вкладывают в бюстгальтер и оставляют на всю ночь |
| Касторовое | Маслом нужно пропитать марлевую или ватную повязку | Держать на груди от 2 до 2,5 ч |
| Масло черного тмина | Примочка держится около 1 ч |
Массаж – хороший способ нормализовать кровоснабжение, снять отечность и уменьшить боль. Выполнять массаж самостоятельно можно только по рекомендации врача.
Противопоказанием для массажа будет:
- повышение температуры тела выше 36,9;
- установленный диагноз – злокачественная опухоль груди;
- наличие повреждений кожного покрова;
- аллергическая реакция в области груди;
- наличие в теле любого воспалительного процесса.
Массаж можно делать только на начальной стадии развития заболевания. Движения должны быть мягкие, без нажатий. Все движения выполняются по пути движения лимфы – от соска к периферии грудной железы.
Активные движения могут усугубить развитие болезни. Необходимо избегать воздействия на подмышки и соски.
При мастопатии допустимы следующие техники:
- Сначала грудь аккуратно массируется во время приема душа. Далее можно массировать непосредственно уплотнения кончиками пальцев, круговыми движениями, двигаясь по кругу.
- Подготовка – мягкие поглаживания. Далее приступают к зигзагообразным движениям. Заканчивается массаж методом вибрации или палсинга – создаются мелкие колебательные движения.
- Для нормализации кровообращения эффективен массаж спины, верхней и нижней части. Такой вид воздействия стоит доверить массажисту.
При своевременной диагностике и полном комплексе терапии кистозно-фиброзная мастопатия имеет хороший прогноз. Это заболевание может длительное время развиваться без явных симптомов. Такое невыраженное состояние может выявить только профилактический осмотр, который необходимо проходить регулярно.
Оформление статьи: Мила Фридан
Елена Малышева расскажет про мастопатию:
источник