Зачастую рост лимфоузлов говорит о патологических изменениях в организме, причем данные процессы вероятнее всего протекают по соседству с лимфоузлами.
При мастопатии поражению подвергаются органы лимфатической системы, расположенные в области подмышек, так как лимфа из груди течет в данном направлении. В некоторых ситуациях вырасти могут лимфоузлы рядом с ключицей.
Большинство женщин обнаруживают уплотнения в зоне подмышечных впадин в период, предшествующий менструации. Если данное состояние вызвано колебаниями гормонального фона, оно пройдет через несколько дней.
В остальных случаях гиперплазия развивается в течение нескольких стадий:
- На первых порах симптоматика отсутствует. Отмечается лишь нагрубание молочных желез примерно за одну неделю до начала месячных. Так как данный период обычно сопровождается физическим дискомфортом, женщины редко обращают внимание на перемены. Цикл остается нормальным или чуть сокращается. Начальная стадия в большинстве случаев обнаруживается при пальпации груди у специалиста в возрасте 20-25 лет.
- Вторая стадия гиперплазии характеризуется нагрубанием желез за две недели до менструации. Лимфоузлы в области подмышек набухают, а во время прикосновения к ним чувствуется ноющая или колющая боль. Такая патология распространена среди женщин, перешагнувших порог 40 лет.
- При наступлении третьей стадии болезненность усиливается. Пациентки отмечают острые, простреливающие боли в шейной зоне, около ключиц. В грудных железах образуются кистозные опухоли, ткани грубеют и отекают, из сосков начинаются коричневатые выделения. Этот этап встречается у женщин после 45 лет.
Увеличение лимфоузлов в подмышках – довольно распространенное явление при мастопатии. Тем не менее есть и другие причины, которые могут вызвать подобную патологию:
- Несоблюдение гигиенических норм или использование некачественного дезодоранта. Во втором случае продукт может закупоривать потовые железы, что в результате приводит к воспалениям лимфоидной ткани.
- Увеличение органов лимфосистемы наблюдается у некоторых беременных. В данном случае такое состояние не выходит за рамки нормы и не требует лечения, поскольку проходит само по себе после родоразрешения.
- Лактация – еще одна возможная причина. К увеличению лимфоузлов может привести лактостаз или воспалительные процессы в области молочных протоков. Медикаментозная терапия и массаж помогают устранить нагрубание и болезненность грудных желез.
- Еще один возможный повод – наличие фурункулов. Нарывов или нагноений в плечевой зоне, на руках или на груди.
- Гиперплазия иногда диагностируется у детей, переболевших корью или ветрянкой.
- Лимфатические ткани могут изменить размеры при таких заболеваниях, как сифилис, туберкулез, ревматизм, а также при злокачественных опухолях.
- Подмышечный лимфаденит, который характеризуется ознобом, слабостью и гипертермией, также может привести к опуханию узлов.
Если вы обнаружили, что лимфоузлы увеличились в размерах и доставляют вам дискомфорт, следует записаться на прием к маммологу. Консультация специалиста в сочетании с аппаратным обследованием позволит выявить точную причину дискомфорта.
При постановке диагноза «мастопатия» и наличии увеличенных лимфоузлов врач выберет способ лечения в зависимости от типа патологии. Определить его помогут дополнительные исследования, такие как УЗИ, маммография и анализы.
Если при соблюдении предписанного режима узелок продолжает болеть и сохранять тот же размер, следует пройти повторное обследование, после которого специалист может назначить пункцию или биопсию для исключения вероятности наличия злокачественного образования. Терапия назначается по результатам анализов.
В определенных ситуациях с воспалением в лимфоузлах можно бороться лишь при помощи хирургического вмешательства.
Согласно рекомендациям врачей, женщины должны обследовать грудные железы путем пальпации каждый месяц, начиная с 25 лет. По достижению 35 лет следует один раз в год проходить осмотр маммолога.
Когда именно нужно проводить самообследование? Если вы находитесь в периоде менопаузы, делать это можно в любой удобный момент. В остальных случаях оптимально уделить время пальпации на 6-10 день после окончания менструации.
В норме молочные железы должны быть мягкими, достаточно симметричными, без ощутимых уплотнений. В области подмышек и рядом с ключицами не должно быть шариков или узелков.
источник
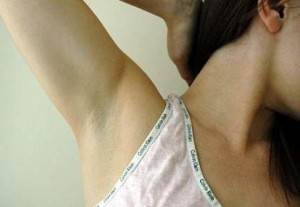
Подмышка или подмышечная область получила свое название от старославянского «под мышцей», анатомически она ограничена плечевым суставом и грудной клеткой. В этой области сосредоточено множество потовых и сальных желез, а также волосяных фолликул. Там же находятся крупнейшие скопления лимфатические тканей – лимфатические подмышечные узлы.
Если болит под мышкой, чаще всего, причиной недомогания становится закупорка выводных протоков желез, воспаление волосяных фолликул, лимфоузлов или патология органов грудной клетки.
Болеть подмышечной области справа и слева может по самым разным причинам и характер боли, соответственно, может тоже быть разным: острые или тупые боли, постоянные или периодические, сильные, тянущие, режущие, возникающие в покое или при движениях рукой, сопровождающиеся зудом или покраснением кожи.
Все эти характеристики помогают заподозрить причину патологии и установить диагноз.
Иногда боль в подмышках может возникнуть и без патологии:
- масталгия – это состояние характерно только для женщин репродуктивного возраста. Боли в подмышечной области возникают из-за гормональных изменений в организме, они являются вторичными и появляются из-за уплотнений в молочных железах. Неприятные ощущения дают о себе знать за несколько дней до менструации и исчезают во время или после критических дней. Интенсивность болевых ощущений может колебаться от легкого дискомфорта до резкой боли при любом движении. Вылечить такие боли достаточно сложно, так как их основная причина – гормональный дисбаланс;
- послеоперационные боли – боли в подмышечной области после операций на грудной клетке могут беспокоить еще в течение 1-4 месяцев, в зависимости от сложности оперативного вмешательства. Чаще всего такие боли возникают у женщин, перенесших мастэктамию или резекцию части молочной железы. При этом повреждаются нервные окончания, иннервирующие подмышечную область и на их восстановление необходимо от нескольких недель до 2-4 месяцев, во время которых и беспокоят боли.
Самые частые причины боли в подмышечной впадине – это патологии непосредственно этой области.
- Травмы подмышечной области – достаточно резко поднять руку, неудачно наклониться или поднять что-то тяжелое и можно растянуть мышцы или связки плечевого сустава и груди. А удар по плечу или падение на руку может вызвать не только гематому мягких тканей, но и сильное растяжение мышц или связок. Боли в этом случае неинтенсивные, тянущие, постоянные, усиливающиеся при движении, особенно при отведении руки или попытках поднять что-то тяжелое.
- Аллергия – аллергические реакции могут возникнуть на вещества, содержащиеся в антиперспиранте или любом другом косметическом средстве, используемом для обработки кожи подмышек. При аллергии кожа краснеет, отекает, появляется зуд и шелушение, могут увеличиться лимфатические узлы и возникнуть общие аллергические реакции – заложенность носа, кашель или высыпания на лице и теле.
- Лимфаденит – еще одна из самых распространенных причин боли в подмышечной области. Воспаление лимфатических узлов может быть неспецифическим: вызывается любыми болезнетворными микроорганизмами или специфическим: туберкулезным, сифилитическим. Обычно болит под мышкой из-за острого воспалительного неспецифического процесса в лимфоузлах. У больного поднимается температура тела, возникает озноб, слабость, головная боль и другие симптомы недомогания. Затем появляется припухлость и болезненность в подмышечной области, где легко можно прощупать плотные, болезненные лимфоузлы. Если лимфаденит не лечить, воспалительный процесс может локализоваться, вокруг образуется плотная капсула из соединительной ткани, а внутри – лимфоузел будет постепенно расплавляться. Такое течение болезни характерно для специфического туберкулезного или сифилитического воспаления. При заражении стафилококками, стрептококками или другими патогенными микробами, инфекция чаще распространяется по всему телу, вызывая общую интоксикация организма и поражение соседних лимфатических узлов и органов.
- Гидраденит или сучье вымя – инфекционное заболевание, в большинстве случаев вызываемое стафилококком. Развивается воспаление из-за повреждения кожных покровов, несоблюдения правил личной гигиены и резкого снижения иммунитета. Стафилококки, кишечная палочка, стрептококки и другие микроорганизмы, находящиеся на коже человека, проникают в потовые железы и вызывают их воспаление. При этом закупориваются выводные протоки желез, их содержимое скапливается внутри и под кожей развивается воспалительный процесс. В начале заболевания появляется зуд и жжение в подмышечных областях, затем кожа краснеет, появляется припухлость, узлы увеличиваются, становясь похожими на вымя собаки. С развитием процесса болезненность усиливается, гнойники увеличиваются в размерах, становятся отечными и горячими на ощупь, мешают отводить руку или вообще двигать ей. Ухудшается и общее состояние больного – повышается температура тела, появляется слабость, головная боль, тошнота и рвота. Если вовремя не начато лечение, гнойник может сам вскрыться, образуя полость, полную гноя или воспаление распространиться на соседние потовые и сальные железы, волосяные фолликулы и подкожно жировую клетчатку.
- Фолликулит – воспаление волосяного фолликула может возникнуть из-за повреждения кожных покровов при депиляции, бритье или травме подмышечной области. Воспаляться могут один или несколько фолликул, вызывая сильное покраснение кожи, отечность и болезненность под мышкой. В устье фолликула образуется полость, заполненная гноем, которая может самостоятельно вскрыться. Одна из разновидностей заболевания – стафилококковый сикоз, который часто встречается у больных, страдающих от эндокринных заболеваний, нарушения обмена веществ или патологии нервной системы. Характерная особенность стафилококкового сикоза – хроническое рецидивирующее течение и большая зона поражения.
- Фурункул – это воспаление волосяного фолликула, сальной железы и окружающей их соединительной ткани. Причиной развития фурункула под мышкой может быть травматическое повреждение кожи, трение одеждой, несоблюдение правил личной гигиены, снижение иммунитета и заболевания эндокринной системы. При попадании бактерий в волосяной фолликул развивается воспалительный процесс, распространяющийся на сальные железы и соединительную ткань. Начавший развиваться фолликул представляет собой небольшое, болезненное уплотнение в подмышечной области. При распространении процесса у больного проявляются признаки интоксикации – повышение температуры тела, озноб, слабость, головная боль и так далее, а на месте воспалительного инфильтрата может возникнуть карбункул или оно распространиться на соседние волосяные луковицы и у больного разовьется фурункулез.
- Карбункул – воспалительный процесс, затрагивающий более глубоколежащие слои – подкожно-жировую клетчатку. Чаще всего при карбункуле возникает некроз тканей, образуется полость, наполненная гноем. Если в подмышечной области образуется карбункул, состояние больного сильного ухудшается, болезненное образование мешает поднимать и двигать рукой, больной ощущает сильную боль, слабость и озноб.
Кроме вышеперечисленных причин, боль под мышкой может быть связана с заболеваниями органов грудной клетки:
- Мастопатия – боли под мышкой у женщин могут быть вызваны патологией молочных желез. Беременность, кормление грудью, операции становятся причиной изменений в молочных железах и вызывают тянущие и ноющие боли в подмышечной впадине, которые исчезают со временем.
- Заболевания сердечно-сосудистой системы – колющие или тянущие боли подмышкой иногда возникают при ишемической болезни сердца, инфаркте миокарда. Патология сердечно-сосудистой системы сопровождаются одышкой, болью в груди, учащением сердцебиения или затруднением дыхания.
- Заболевания нервной системы – невралгии, невроз или вегетососудистая дистония также могут вызывать боли в подмышечной области.
- Остеохондроз – шейный или грудной остеохондроз может стать причиной сильных болей в подмышечной области. При остеохондрозе из-за дегенеративных процессов в межпозвоночных дисках, позвоночные столбы смещаются, нарушая иннервацию подмышечной области и вызывая сильные боли при повороте головы, наклонах или движении рукой.
- Новообразования – в редких случаях регулярно возникающие или постоянно присутствующие боли в подмышечной области связаны с доброкачественными и злокачественными опухолями мягких тканей. Самостоятельно диагностировать такие новообразования очень сложно, поэтому при появлении тупых, тянущих или ноющих болей, уплотнения в области подмышки и общего ухудшения состояния, нужно срочно обратиться за медицинской помощью.
Если боль под мышкой слева не связана с воспалительными заболеваниями кожи и подкожно жировой клетчатки или лимфаденитом, необходимо исключить заболевания сердечно-сосудистой системы. Болеть под мышкой слева может при ишемической болезни сердца, стенокардии или инфаркте миокарда. Чаще всего такие боли являются отраженными и кроме них больного беспокоят и другие симптомы, позволяющие диагностировать патологию органов сердечно-сосудистой системы. Но иногда слабость и ноющая боль в подмышечной области слева становятся первыми симптомами инфаркта миокарда – смертельно опасного заболевания.
Справа под мышкой может болеть по всем вышеперечисленным причинам, кроме инфаркта миокарда, за очень редким исключением. Боль в правой подмышке, если нет никаких воспалительных изменений и увеличения лимфатических узлов, чаще всего возникает из-за остеохондроза шейного отдела или невралгии. Для этих заболеваний характерно резкое усиление боли при движении, а также уменьшение объема движений – шевелить рукой становится все труднее и больной инстинктивно старается ею не двигать.
Если болит под мышкой, прежде чем начинать лечение, нужно определить причину патологии. Своевременное обращение к врачу поможет не только избежать осложнений, но и упростить процесс лечения.
А до обращения к врачу нужно:
- внимательно осмотреть подмышечную область – воспалительные изменения, покраснение или отек легко заметить даже при самом поверхностном осмотре;
- провести пальпацию пораженной области – при лимфадените в подмышечной впадине можно нащупать плотные, болезненные увеличенные лимфоузлы с одной или, чаще, двух сторон. А вот если нащупывается плотное, безболезненное и не смещающее образование под мышкой, необходимо как можно скорее провести обследование и исключить новообразования, туберкулез или сифилис;
- тщательно соблюдать гигиену подмышечной области – если на коже подмышечной впадины появилось раздражение, покраснение или гнойник, нужно не реже 3-4 раз в день обрабатывать подмышки теплой водой с мылом, слабым раствором марганцовки, перекисью водорода или другими антисептическими средствами;
- исключить раздражающие и травмирующие факторы – чем бы не была вызвана боль под мышкой, нужно постараться как можно меньше травмировать эту область: не пользоваться роликовыми антиперсперантами, не проводить эпиляцию и не брить подмышечную впадину. Также нужно избегать облегающей эту область одежды, грубых, раздражающих кожу тканей и стараться меньше двигать рукой.
Если боль в подмышечной области не проходит, нужно срочно обращаться за медицинской помощью:
- посетить терапевта и исключить лимфаденит, мастопатию или остеохондроз. Обычно для этого бывает достаточно осмотра и консультации врача. Также такое обследование очень важно для обследования сердечно-сосудистой системы, патологии нервной системы и эндокринных органов;
- сдать анализы крови и провести дифференциальный диагноз на сифилис, туберкулез и некоторые другие заболевания, проверить уровень гормонов в крови;
- посетить хирурга – при наличие любых образований в подмышечной области необходима консультация хирурга, который сможет определить вида заболевания и назначить соответствующее обследование и лечение – антибиотикотерапию, физиолечение, мази и компрессы или хирургическое вскрытие и удаление образования;
- компьютерная томография, рентген и УЗИ помогают определить почему болит в подмышечной области, если видимых причин для возникновения патологии нет. К сожалению, сегодня рак молочных желез, легких и других внутренних органов встречается очень часто, поэтому не стоит пренебрегать подобными методами обследования.
Если у вас болит в области подмышки справа или слева и вы точно не знаете причину недомогания, ни в коем случае нельзя:
- греть больное место – при гнойном воспалении это может ускорить процесс и стать причиной распространения инфекции по организму и даже вызывать септический шок, также очень опасно греть новообразования;
- использовать любые мази, компрессы или растирания – это может не только сильно ухудшить состояние, но и стать причиной вторичного инфицирования;
- массировать пораженную область или растирать ее;
- принимать антибиотики или болеутоляющие – прием антибактериальных препаратов может сильно изменить клиническую картину болезни и затруднить постановку правильного диагноза, а из-за обезболивающих или снотворных препаратов есть риск «проспать» инфаркт миокарда, приступ стенокардии или «прорыв» фурункула.
При любой болезненности в подмышечной области нужно обращаться за медицинской помощью, это поможет избежать развития осложнений и даже может спасти вашу жизнь!
источник
Заболевание мастопатия характеризуется как доброкачественное образование в молочных железах, разрастанием соединительных структур и тканей желёз, что приводит к возникновению уплотнений и кистообразных выростов. Достаточно частое заболевание у женщин, которые находятся в репродуктивном возрасте.
Могут ли при мастопатии увеличиваться лимфоузлы? Когда у женщины обнаруживается мастопатия диффузного типа. то увеличением лимфатических узлов она сопровождаться не будет.
То есть, она может дать осложнения в виде лимфоденопатии.
Потому как в это время гормональное состояние женщины меняется, что оказывает воздействие и на болезнь.
После того, как менструальный цикл заканчивается, проходят и симптомы заболевания в острой форме.
Существует несколько стадий, по которым развивается болезнь. При мастопатии гиперплазия лимфоузлов наблюдается, при этом заболевание сопровождается болевыми ощущениями разной степени или без них:
Эти проявления начинают быть заметными при самообследовании.
Воспаление лимфоузлов при мастопатии можно и не наблюдать, либо они не будут иметь болевых проявлений. Возраст, в котором обычно проявляется данная фаза болезни от 20 до 30 лет.
Цикл менструации никак не изменяется по регулярности, но становиться коротким до 21 дня.
При этом, увеличен лимфоузел при мастопатии. Также присутствует острая боль, стреляющего характера, которая может проявлять себя в шейном отделе, ключице или желудке.
Не всегда увеличением лимфоузлов может сопровождаться такое заболевание как мастопатия, какой разновидности она бы ни была.
Если рассматривать воспаление и увеличение лимфоузлов, отталкиваясь от того, что поставлен диагноз мастопатия, то следующие узлы более подвержены этому:
аксипилярные (те, которые расположены подмышкой);
При обнаружении набухших лимфоузлов, следует незамедлительно обратиться к специалисту, потому как самолечение в таком случае неприемлемо, ведь лимфоузлы могут быть увеличены и по более серьёзным причинам.
Причины, из-за которых могут быть увеличены лимфоузлы :
- Иногда беременность и лактация вызывают увеличение лимфоузлов, но в лечении такое проявление не нуждается, потому как по сути не является заболеванием.
- Причиной могут стать образовавшиеся фурункулы или нагноения на плечах, руках или груди.
Рассматривая припухлость лимфоузлов, можно назвать следующие заболевания, которые провоцируют этот процесс:
Распознать её можно по симптомам повышения температуры тела, ознобу и недомоганию. Воспаленными могут быть несколько узлов сразу, которые либо сохраняют свою подвижность, либо спаиваются с близлежащими тканями.
При мастопатии болит под мышкой, что делать? Когда боль от того, что лимфоузел воспален становиться очень сильной, то изначально стоит устранить боль любым медикаментозным препаратом с обезболивающими и противовоспалительным эффектом.
Самодиагностика и самолечение не приведут к нужным результатам, потому как самостоятельно понять причину не представляется возможным.
Если были обнаружены припухлости лимфоузлов, которые не сопровождаются сильными болями, то следует обратиться к лечащему врачу, который даст направление к нужному специалисту.
В случае, если в поликлинике или больнице такой специалист по каким-то причинам отсутствует, то можно обратиться к гинекологу, а лучше к онкологу.
У нас на сайте вы можете прочитать и о других симптомах мастопатии :
Следует также регулярно проходить обследования, чтобы быть уверенной в том, что состояние груди сохраняет стабильное нормальное функционирование и здоровое состояние.
При осуществлении профилактических мероприятиях есть шанс обнаружить заболевание и избавиться от него на ранних стадиях, что гораздо легче и менее болезненно.
Вы сможете найти дополнительную информацию по данной теме в разделе Диагностика и симптоматика .
Различные формы мастопатии имеют множество различных клинических признаков. Выраженность этих симптомов зависит от стадии заболевания, степени выраженности, а также от тех или иных морфологических изменений в молочных железах. Начальные формы мастопатии протекают скрыто, без явной клинической симптоматики. Выраженная мастопатия, наряду с такими проявлениями, как чувство дискомфорта в молочных железах, нагрубание, увеличение объема, напряженность в молочных железах, выделения из сосков, может протекать с болями в молочной железе .
Если же диагноз поставлен фиброзно-кистозная дисплазия, то в этом случае мастопатия и лимфоузлы под мышкой взаимосвязаны.
Особенно наблюдается увеличение подмышечных лимфоузлов при мастопатии незадолго до начала менструального цикла.
Стадия первая характеризуется тем, то перед менструальным циклом за 7-9 дней начинают грубеть внутренние структуры молочных желёз.
Лимфатическая система воспаляется чаще и сопровождается ноющими болями, иногда боли могут быть колющего характера и проявлять себя в области диафрагмы и сердца.
Дополнительно присутствуют коричнево-зеленые выделения, которые можно наблюдать, надавливая на соски.
Выделяют несколько разновидностей заболевания :
Если лимфоузлы меняют своё обычное состояние и увеличиваются, то это сигнал к тому, что в организме начинают происходить изменения патологического характера.
- наключичные и подключичные.
Происходит воспаление именно этих лимфоузлов по причине того, что закупорка (образование кист и узлов) в области груди и молочных желёз влияет на нормальное продвижение лимфы по системе организма женщины.
Лимфатическая система в этой области устроена таким образом, что отток лимфы идёт напрямую в зону подмышек и надключичную область.
Где именно проявит себя воспалительный процесс на лимфоузлах сказать однозначно нельзя.
При мастопатии надключичные лимфоузлы также могут увеличиться.
Если вы наблюдаете при мастопатии увеличение лимфоузлов под мышками, то болевые ощущения могут проявляться лишь во время менструации или незадолго до её начала. В некоторых случаях боли при мастопатии подмышкой присутствуют постоянно, но они не так сильны как в период обострения.
Увеличение и припухлость лимфоузла говорит о том, что организм борется с какой-то инфекцией, которая попала в организм. При помощи лимфосистемы организм избавляется от чужеродных объектов.
Еще опухлость может возникнуть на лимфоузлах в случае проявления такой болезни как подмышечный лимфаденит.
Болевым синдромом сопровождаются такие заболевания не всегда. Если острый лимфаденит вызван туберкулезной инфекцией или сифилисом, то болей может не наблюдаться. Также боль отсутствует при онкологических образованиях или заболеваниях крови.
Но сделать это нужно лишь для того, чтобы смочь добраться к врачу и пройти обследование.
Следующие мероприятия могут быть назначены врачом при увеличении лимфоузлов:
В случае, когда болевой синдром настолько сильный, что нет возможности добраться до больницы самостоятельно, то следует вызвать неотложку, которая после поверхностного обследования направит в нужное отделение в больнице к специалисту.
Поступать таким образом следует, когда нет предположений у пациента, по какой причине воспалился лимфоузел.
Если же был поставлен ранее диагноз одной из разновидности мастопатии или таковые симптомы были обнаружены при самообследовании груди, то нужно обратиться к маммологу.
А также как диагностировать мастопатию с помощью УЗИ читайте тут .
Чтобы избежать подобного заболевания лучше проводить профилактические мероприятия и следить за своим здоровьем.
Характер боли при мастопатии может быть весьма вариабелен. Однако чаще всего наблюдается ноющая боль, не имеющая сильной выраженности. В течение менструального цикла может наблюдаться усиление боли перед менструацией. Это обусловлено изменением гормонального фона, увеличением количества специфических веществ – медиаторов боли, а также задержкой жидкости в организме и молочных железах в частности. Интенсивность боли постепенно нарастает к первому дню менструации и затем постепенно стихает. Боли могут иррадиировать в лопатку, руку или в область живота, и тем самым имитировать наличие заболеваний сердца или органов брюшной полости.
Оценить характер мастопатии (диффузная или узловая ) по проявлениям боли невозможно, однако если имеется острая или пульсирующая боль в молочной железе, часто асимметричная, то следует исключить наличие воспалительных заболеваний молочной железы.
Боли при мастопатии могут купироваться приемом нестероидных противовоспалительных препаратов, однако полностью ликвидироваться могут только в процессе комплексного лечения мастопатии. Стоит также сказать о том, что не рекомендуется применять указанные препараты в течение длительного времени и без врачебного осмотра, поскольку это чревато развитием нежелательных побочных эффектов.
Во всех случаях возникновения болей в молочных железах рекомендуется провести самообследование молочных желез, а также оценить состояние соска (изменение формы соска, его характеристики) и наличие или отсутствие выделений из молочной железы. Визит к врачу маммологу не следует откладывать. После проведения обследования и осмотра будет поставлен диагноз, определены форма и степень развития мастопатии, назначено лечение.
В процессе лечения мастопатии боли в молочной железы достаточно быстро ликвидируются. Также наступает регресс и других признаков и симптомов мастопатии.
В нашей клинике вы можете пройти анализ на выявление мутаций в генах BRCA1 и BRCA2 — данная процедура позволяет диагностировать высокую степень риска рака молочной железы. Подробнее
Боль подмышкой (боли в подмышечной впадине) являются субъективным признаком различных заболеваний, при которых одним из признаков является появление болевого синдрома в подмышечной впадине. Подмышечная область является анатомической зоной, которая располагается между нижним краем большой грудной мышцы, нижним краем широкой мышцы спины и большой круглой мышцы, а также между линией, проведенной между указанными мышцами в месте отхождения их от груди и линией, которая соединяет указанные мышцы на медиальной поверхности плеча. Поверхность подмышечной области покрыта кожей и подкожно-жировой клетчаткой. Характерной особенностью данной зоны является наличие большого числа потовых желез. Кроме того, в подмышечной впадине расположены лимфатические узлы, поверхностные и глубокие.
Кроме того, не исключается, что боли подмышкой могут быть вызваны аллергическими реакциями кожи, а также быть связаны с проведенными ранее оперативными вмешательствами на молочных железах.
В случаях появления болей подмышкой у женщин, требуется провести дифференциальную диагностику с целью исключения иной патологии, не связанной с заболеваниями молочных желез. В большинстве случаев это возможно сделать уже во время очного осмотра. Диагностика подкожных новообразований, гнойничковых заболеваний кожи, аллергических процессов – сложностей не вызывает. Наличие рубцовых деформаций близлежащих отделов и оперативные вмешательства в анамнезе, скорее говорят о том, что причиной болей является пересечение нервно-сосудистых путей во время ранее проведенных операциях. В этих ситуациях часто наблюдается онемение кожи, а также повышенная ее чувствительность.
Мастопатия — это доброкачественное дисгормональное заболевание молочных желез, характеризующееся патологическими пролиферативными процессами (разрастаниями) в тканях железы.
Мастопатии подвержены женщины репродуктивного возраста от 18 до 45 лет, пик заболеваемости мастопатией приходится на возраст 30-45 лет. С точки зрения женской физиологии возникновение мастопатии легко объяснимо. Каждый месяц в организме здоровой женщины репродуктивного возраста происходят циклические изменения под влиянием гормонов — эстрогена и прогестерона. Эти два гормона не только регулируют двухфазный менструальный цикл, но и имеют прямое влияние на ткани молочных желез.
В норме под воздействием эстрогенов, которые образуются в первую фазу менструального цикла происходят пролиферативные процессы в молочных железах, т.е размножение клеток. Прогестерон, который образуется во вторую фазу менструального цикла, ограничивает действие эстрогенов, тормозя процессы пролиферации.
Под влиянием неблагоприятных факторов формируется дисбаланс гормонов — недостаток прогестерона и избыток эстрогенов, что приводит к чрезмерной пролиферации тканей молочной железы, возникает мастопатия.
Иногда мастопатия развивается из-за избыточной выработки гипофизом гормона пролактина. В норме пролактин вырабатывается в больших количествах при беременности и в период лактации для формирования материнского молока. Но бывает так, что пролактин избыточно секретируется и вне беременности, что является патологией и способствует появлению мастопатии.
— опухоли и воспаления яичников;
— заболевания щитовидной железы и надпочечников;
— психологические проблемы-стрессы, депрессии, неврозы;
— нерегулярная половая жизнь, отсутствие беременностей и родов до 30 лет;
— травмы молочных желез, в том числе и ношение тесного бюстгальтера на металлических косточках,что приводит к микротравмам груди;
— вредные привычки-курение и алкоголь;
1. Узловая (или узловатая) мастопатия с единичным уплотнением — узлом в железе. Узловая (или узловатая) мастопатия бывает 2-х видов — в виде фиброаденомы (доброкачественная опухоль) или кисты (жидкостное образование); При этой форме мастопатии лечение хирургическое.
2. Диффузная мастопатия с множествеными узлами в молочной железе. В зависимости от структуры узлов, диффузная мастопатия может быть:
— мастопатия с преобладанием фиброзного компонента;
— мастопатия с преобладанием железистого компонента;
— мастопатия с преобладанием кистозного компонента (когда в железе обнаруживают множество кист);
— мастопатия смешанной формы.
Выраженность симптомов мастопатии зависит от вида мастопатии, от психологических особенностей женщины и от сопутствующих мастопатии заболеваний. Чаще всего мастопатия выражается в виде тупых ноющих болей в молочной железе накануне менструации (“масталгия” или “мастодиния”). Характерно нагрубание и увеличение объема груди, что связано с отечностью соединительной ткани молочной железы. Данные симптомы наиболее часто беспокоят пациенток с мастопатией (около 90%), особенно при диффузной форме мастопатии, когда боли в груди могут носить нестерпимый характер.
Реже при мастопатии могут быть выделения из сосков. Отделяемое может быть белого, прозрачного или зеленоватого цвета. В исключительных случаях возможно появление кровяных выделений, что является тревожным сигналом.
При самообследовании в домашних условиях при диффузной форме мастопатии можно выявить маленькие узелковые уплотнения в груди; при узловой форме определяется единичное образование в груди. В 10 % случаев при мастопатии увеличиваются лимфатические узлы в подмышечной области, что также можно прощупать при самообследовании.
Самообследование молочной железы
Мастопатию многие женщины путают с признаками ПМС (предменструального синдрома) и зачастую подобные симптомы воспринимают как данность от природы. Однако это далеко не так. При наличии вышеописанных симптомов мастопатии или при обнаружении какого-либо образования в молочной железе срочно необходима очная консультация врача — маммолога!
Диагностика мастопатии включает:
— подробный опрос и осмотр маммолога. Врач проводит поверхностную и глубокую пальпацию (ощупывание) молочных желез как в положения стоя, так и лежа, поскольку некоторые образования в груди могут смещаться при смене положения. Осматривает соски, проверяет нет ли каких-либо патологических выделений из сосков. Помимо осмотра груди, маммолог пальпирует лимфатические узлы в подмышечной области, в под- и надключичных областях. Также проводится пальпация щитовидной железы для исключения ее патологии;
— маммография — рентген молочных желез — проводят на 7-10 день менструльного цикла. Снимок делают в 2-проекциях — прямой и косой. Маммография позволяет определить вид мастопатии и степень выраженности изменений в железе;
— УЗИ молочных желез — более безопасный и простой метод диагностики, чем маммография. УЗИ молочной железы позволяет четко определить структуру образования в груди (киста, фиброаденома и т.д). УЗИ при подзрении на мастопатию проводят на 5-10 день менструального цикла для большей информативности;
— при подозрении на онкологию показана биопсия (при помощи тонкой иглы берут кусочек ткани из подозрительного участка для гистологического исследования);
— гормональные исследования — проверяют уровень эстрогенов и прогестерона, при необходимости исследуют гормоны щитовидной железы и надпочечников;
— УЗИ органов малого таза. При выялении патологии яичников показана консультация гинеколога ;
— при выявлении фиброаденомы — показана консультация онколога-маммолога .
— Желательно обследование печени и исключение ее патологии.
Лечение мастопатии подбирается индивидуально, зависит от вида и причины мастопатии. Лечение мастопатии может быть консервативным или хирургическим, но начать следует с изменения образа жизни и питания.
Консервативное лечение показано при диффузных формах мастопатий и подразумевает применение гормональных и негормональных препаратов. Лечение начинают только после консультации онколога, чтобы исключить необходимость срочного хирургического вмешательства.
Лечение мастопатии негормональными препаратами назначают в сочетании с гормонотерапией или отдельно. Препараты помогают быстро купировать симптомы мастопатии при легких проявлениях заболевания, а при соблюдении здорового образа жизни можно достичь полного излечения.
Для негормонального лечения мастопатии используют:
Замечено положительное действие на мастопатию препаратов с содержанием индолкарбинола.
Гормональное лечение назначается для регулирования циклических изменений в системе гипоталамус-гипофиз-яичники. Тем самым нормализуется гормональный фон, эффективно воздействуя на тканевые элементы молочной железы. С этой целью могут быть использованы препараты:
Значительно реже при мастопатии возникает необходимость в использовании препаратов:
В любом возрасте гормональное лечение любого заболевания должно проводиться только после предварительного исследования гормонального статуса. После 40 лет, из-за наличия сопутствующих заболеваний, у многих женщин имеются противопоказания к гормонотерапии.
Хирургическое лечение применяют при узловых формах мастопатии, преимущественно при фиброаденомах, крайне редко при наличии кисты. При небольших размерах фиброаденомы (до 2 см) от хирургического лечения также можно воздержаться – показано динамическое наблюдение у маммолога.
Существует 2 вида оперативного вмешательства при мастопатии — секторальная резекция (вместе с сектором молочной железы удалениют опухоль) и энуклеация (вылущивание) опухоли или кисты (удаляют только опухоль/кисту).
— при подозрении на рак молочной железы по данным биопсии (только в этом случае выполняют секторальную резекцию);
— при быстром росте фиброаденомы (увеличение опухоли в 2 раза в течение 3-х месяцев);
— если киста единичная – показано удаление жидкости путем пункции (прокола образования), но при рецидиве узловой кисты показано ее вылущивание.
Операция по поводу узловой мастопатии проводится под общим или местным наркозом и длится в среднем 30-40 минут. Пациентку выписывают домой на следующие сутки или в день операции. Послеоперационные швы снимают на 7-10 сутки после операции.
Лечение мастопатии ведется средствами, регулирующими менструальный цикл и при необходимости деятельность щитовидной железы — гормональными средствами, витаминами и гомеопатическими препаратами.
Для быстрого выздоровления принципиальное значение имеет образ жизни во время лечения.
Больным рекомендуется усиленное потребление растительной пищи. Обогащение рациона овощами, фруктами, морепродуктами при отказе от больших количеств чая, кофе, какао и шоколада может являться при мастопатии и профилактикой рецидивов.
При диффузной мастопатии широко применяют средства из народной медицины в виде различных компрессов для купирования болевого симптома. С этой целью прикладывают к груди тертую красную свеклу, свежую тыкву или теплый ржаной хлеб в виде компрессов.
Однако необходимо помнить, что мастопатию эти средства никак не лечат, эффект обезболивания от них лишь временный и часто основан на самовнушении.
— рецидив мастопатии после лечения. Как правило, это связано с невыявленными гормональными нарушениями;
— рак молочной железы. Риск перерождения в рак более высок у пациенток с фиброаденомами. При диффузной мастопатии такое грозное осложнение маловероятно.
— самообследование груди — главный метод профилактики мастопатии и рака молочной железы, направленный на раннее обнаружение изменений в груди, а значит, вы можете своевременно обратиться к врачу и не запустить заболевание. После менструации приблизительно на 5-7 день цикла женщине рекомендуется проводить пальпацию обоих молочных желез в положении лежа и стоя. Пальпацию начинают с подмышечной области по направлению к соску. Далее-грудь исследуют вертикально-сверху вниз- мягкими движениями. При обнаружении подозрительных образований — срочно к врачу. Чем раньше будет начато лечение, тем легче будет предотвратить развитие мастопатии и онкологии;
— беременность и лактация, отказ от абортов;
— прием препаратов йода осенью и весной, потребление йодированной соли (при отсутствии противопоказаний со стороны щитовидной железы);
1.У меня боли в груди. Что лучше сделать УЗИ или маммографию?
До 35-40 лет предпочтительнее УЗИ молочных желез, если Вам уже есть 40 -лучше сделать маммографию.
2. Я принимаю противозачаточные таблетки. Постоянно ощущаю боль в правой молочной железе. Может ли это быть из-за таблеток?
Да, возможно контрацептивы не подходят Вам, но нельзя исключить и образования в молочной железе. Обратитесь к специалисту.
3. У меня обнаружили фиброаденому во время беременности. Что делать, лечиться сейчас или подождать до родов?
4. У меня большая грудь, я не ношу дома бюстгальтер-надеваю его только при выходе. Может ли это спровоцировать мастопатию?
Да, может. Создается большая нагрузка на связочный аппарат.
5. Болит ли грудь, когда растет?
Нет, скорее всего, это мастопатия.
6. Надо ли лечить фиброаденому если ничего не беспокоит?
7. Я беременна и у меня мастопатия. Можно ли будет кормить ребенка грудью?
8. Может ли фиброаденома возникнуть снова, после удаления?
Провоцировать боли в молочной железе при мастопатии может также и ношение неудобного, тесного белья. Поэтому во всех случаях, когда имеются боли, следует подобрать правильный бюстгальтер: не имеющий чашечек, удобный, с широкими бретельками и участком ткани под чашечками.
Таким образом, боли в молочной железе при мастопатии не являются абсолютно специфичным признаком для этого заболевания, но наряду с другими симптомами позволяют заподозрить наличие патологического процесса в молочных железах. Возникновение болей в молочных железах является сигналом для обязательного посещения врача маммолога и проведения обследования.
Боли подмышкой являются признаком различных заболеваний, причем различных систем организма. Это:
Боли в подмышечной зоне могут быть острыми и хроническими, одно- и двухсторонними. Характер болей также может быть различным. Боли подмышкой могут быть циклическими и ациклическими. Циклические боли подмышкой у женщин указывают на тут или иную патологию со стороны молочных желез. При этом весьма часто боли в подмышечной впадине сочетаются с болями в самих молочных железах. Наряду с болевым синдромом определяются и иные признаки, указывающие на патологию со стороны молочных желез: наличие уплотнений в груди , узлов в молочной железе , выделений из сосков. а также диффузных изменений и изменениям со стороны кожного покрова.
В то же время, боли подмышкой могут быть единственным признаком, особенно в случаях опухолевого процесса в молочной желез. Механизм таких болей связан с поражением лимфатических узлов.
Затруднения могут быть вызваны в случаях заболеваний сердца и сосудов. В данной ситуации на помощь приходят методы инструментальной диагностики: ЭКГ, УЗИ сердца, УЗИ молочных желез. рентгеновские методы исследования.
В случае появления болей в подмышечной впадине у женщин и при отсутствии внешних изменений кожи, а также нормальных показателях в работе сердца рекомендуется начать обследование с визита к врачу-маммологу, который и определит план дальнейшего изучения причины болей.
источник
Заболевание мастопатия характеризуется как доброкачественное образование в молочных железах, разрастанием соединительных структур и тканей желёз, что приводит к возникновению уплотнений и кистообразных выростов. Достаточно частое заболевание у женщин, которые находятся в репродуктивном возрасте.
Может ли при мастопатии увеличиться лимфоузел? Об этом мы поговорим в статье.
Могут ли при мастопатии увеличиваться лимфоузлы? Когда у женщины обнаруживается мастопатия диффузного типа, то увеличением лимфатических узлов она сопровождаться не будет.
Если же диагноз поставлен фиброзно-кистозная дисплазия, то в этом случае мастопатия и лимфоузлы под мышкой взаимосвязаны.

Особенно наблюдается увеличение подмышечных лимфоузлов при мастопатии незадолго до начала менструального цикла.
Потому как в это время гормональное состояние женщины меняется, что оказывает воздействие и на болезнь.
После того, как менструальный цикл заканчивается, проходят и симптомы заболевания в острой форме.
Существует несколько стадий, по которым развивается болезнь. При мастопатии гиперплазия лимфоузлов наблюдается, при этом заболевание сопровождается болевыми ощущениями разной степени или без них:
- Стадия первая характеризуется тем, то перед менструальным циклом за 7-9 дней начинают грубеть внутренние структуры молочных желёз.
Эти проявления начинают быть заметными при самообследовании.
Воспаление лимфоузлов при мастопатии можно и не наблюдать, либо они не будут иметь болевых проявлений. Возраст, в котором обычно проявляется данная фаза болезни от 20 до 30 лет.
Цикл менструации никак не изменяется по регулярности, но становиться коротким до 21 дня. -
Во второй стадии можно отметить наличие кист и начало проявления симптомов за 2-3 недели до начала менструального цикла. Возрастной контингент, у которого встречается эта фаза мастопатии от 30 до 40 лет.
Лимфатическая система воспаляется чаще и сопровождается ноющими болями, иногда боли могут быть колющего характера и проявлять себя в области диафрагмы и сердца. - На третьей стадии развития, которая в большинстве затрагивает возраст после 40 лет, боли самих молочных желёз обладают небольшой интенсивностью, однако имеют большое скопление кист.
Дополнительно присутствуют коричнево-зеленые выделения, которые можно наблюдать, надавливая на соски.
При этом, увеличен лимфоузел при мастопатии. Также присутствует острая боль, стреляющего характера, которая может проявлять себя в шейном отделе, ключице или желудке.
Не всегда увеличением лимфоузлов может сопровождаться такое заболевание как мастопатия, какой разновидности она бы ни была.
Если лимфоузлы меняют своё обычное состояние и увеличиваются, то это сигнал к тому, что в организме начинают происходить изменения патологического характера.
Если рассматривать воспаление и увеличение лимфоузлов, отталкиваясь от того, что поставлен диагноз мастопатия, то следующие узлы более подвержены этому:
- аксипилярные (те, которые расположены подмышкой);
- наключичные и подключичные.
Происходит воспаление именно этих лимфоузлов по причине того, что закупорка (образование кист и узлов) в области груди и молочных желёз влияет на нормальное продвижение лимфы по системе организма женщины.

Где именно проявит себя воспалительный процесс на лимфоузлах сказать однозначно нельзя.
При мастопатии надключичные лимфоузлы также могут увеличиться.
Если вы наблюдаете при мастопатии увеличение лимфоузлов под мышками, то болевые ощущения могут проявляться лишь во время менструации или незадолго до её начала. В некоторых случаях боли при мастопатии подмышкой присутствуют постоянно, но они не так сильны как в период обострения.
Увеличение и припухлость лимфоузла говорит о том, что организм борется с какой-то инфекцией, которая попала в организм. При помощи лимфосистемы организм избавляется от чужеродных объектов.
Причины, из-за которых могут быть увеличены лимфоузлы:
- Самая простая причина кроется в несоблюдении правил гигиены или неправильного подбора косметических средств по уходу. Например, дезодорант закупоривает потовые железы или отсутствие ухода за собой при повышенной потливости.
- Иногда беременность и лактация вызывают увеличение лимфоузлов, но в лечении такое проявление не нуждается, потому как по сути не является заболеванием.
- Причиной могут стать образовавшиеся фурункулы или нагноения на плечах, руках или груди.
- В детском возрасте может наблюдаться воспалительный лимфоузлов, если присутствует заболевание ветрянки, кори или монокулёза. В таком случае следует заняться лечением основной болезни.
Рассматривая припухлость лимфоузлов, можно назвать следующие заболевания, которые провоцируют этот процесс:
-
туберкулёз;
- бруцеллез;
- туляремия;
- сифилис;
- чума;
- некоторые системные заболевания, например, ревматизм;
- онкологические заболевания: рак молочной железы, лимфогранулематоз, лимфома.
Еще опухлость может возникнуть на лимфоузлах в случае проявления такой болезни как подмышечный лимфаденит.
Распознать её можно по симптомам повышения температуры тела, ознобу и недомоганию. Воспаленными могут быть несколько узлов сразу, которые либо сохраняют свою подвижность, либо спаиваются с близлежащими тканями.
Болевым синдромом сопровождаются такие заболевания не всегда. Если острый лимфаденит вызван туберкулезной инфекцией или сифилисом, то болей может не наблюдаться. Также боль отсутствует при онкологических образованиях или заболеваниях крови.
При мастопатии болит под мышкой, что делать? Когда боль от того, что лимфоузел воспален становиться очень сильной, то изначально стоит устранить боль любым медикаментозным препаратом с обезболивающими и противовоспалительным эффектом.

Самодиагностика и самолечение не приведут к нужным результатам, потому как самостоятельно понять причину не представляется возможным.
Следующие мероприятия могут быть назначены врачом при увеличении лимфоузлов:
- В случае, когда лимфоузел не прекращает проявления болевого синдрома на протяжении 21 дня и причины выявлены не были, то назначают пункцию и даже биопсию.
- При обнаружении причины все силы направляют на лечение того заболевания, которое вызвало воспалительный процесс в лимфатической системе.
- Если причина в мастопатии, то способы лечения будут зависеть от вида такого заболевания. В основном обследование проходят, делая маммографию, УЗИ, пропивая курс медикаментозных препаратов и контрацептивов, содержащих гормоны для того, чтобы выровнять гормональный уровень в крови женщины.
- В некоторых случаях устранить воспаление можно лишь при помощи хирургической операции.
В случае, когда болевой синдром настолько сильный, что нет возможности добраться до больницы самостоятельно, то следует вызвать неотложку, которая после поверхностного обследования направит в нужное отделение в больнице к специалисту.
Если были обнаружены припухлости лимфоузлов, которые не сопровождаются сильными болями, то следует обратиться к лечащему врачу, который даст направление к нужному специалисту.

Если же был поставлен ранее диагноз одной из разновидности мастопатии или таковые симптомы были обнаружены при самообследовании груди, то нужно обратиться к маммологу.
В случае, если в поликлинике или больнице такой специалист по каким-то причинам отсутствует, то можно обратиться к гинекологу, а лучше к онкологу.
А также как диагностировать мастопатию с помощью УЗИ читайте тут.
Чтобы избежать подобного заболевания лучше проводить профилактические мероприятия и следить за своим здоровьем.
Следует также регулярно проходить обследования, чтобы быть уверенной в том, что состояние груди сохраняет стабильное нормальное функционирование и здоровое состояние.
При осуществлении профилактических мероприятиях есть шанс обнаружить заболевание и избавиться от него на ранних стадиях, что гораздо легче и менее болезненно.
Вы сможете найти дополнительную информацию по данной теме в разделе Диагностика и симптоматика.
Понравилась статья? Подписывайтесь и следите за обновлениями ВКонтакте, Одноклассниках, Twitter, Facebook или Google Plus.
источник
Боль в молочной железе — распространенное явление среди женщин всех возрастов. Причины неприятных ощущений в груди могут быть самыми разными. Почему же болит грудь? И всегда ли это говорит о серьезных заболеваниях?
Так получилось, что многие женщины рано или поздно сталкивается с неприятными ощущениями или даже болью в груди. Сразу стоит отметить, что впадать в панику из-за проявления боли не стоит, но и оставлять проблему без решения нельзя. Чтобы вы были спокойны за состояние своего здоровья и знали, в каких случаях нужно, не откладывая, нанести визит маммологу, — нужно знать, каких видов бывает боль в груди и о чем она может говорить.
Болезненные ощущения в молочных железах называются масталгией, или же мастодинией. Она бывает двух видов: циклическая и нециклическая.
Циклическая масталгия знакома многим женщинам: это неприятные ощущения при прикосновениях к груди во время предменструального синдрома и в первые дни самой менструации. Это даже не совсем можно назвать болью: грудь просто становится гораздо чувствительнее и словно тяжелее; у некоторых женщин возникает небольшое чувство жжения. Но с приходом месячных эти ощущения проходят бесследно, не доставляя женщинам особого дискомфорта.
Грудь женщины меняется всю ее жизнь. Количество вырабатываемых в организме женщины гормонов может быть разным в разные менструальные циклы, но в целом тенденция сохраняется: примерно за 5 (возможно больше или меньше) дней до менструации молочные железы накапливают очень много секрета, а также — эпителиальных клеток. Это приводит к отечности груди, из-за чего к ней бывает больно прикасаться; грудь может незначительно увеличиться в объеме и быть плотной на ощупь. Характерно, что циклическая масталгия проявляется в обоих молочных железах одновременно, и так же проходит.
Правда, в некоторых случаях такая боль в груди бывает патологически сильной. Если у большинства женщин эти ощущения не вызывают большого дискомфорта и никак не мешают, то у некоторых дам боль настолько сильна, что они не могут в эти дни вести свой привычный образ жизни. Слишком сильная боль в груди свидетельствует о том, что в организме что-то идет не так, и женщине нужно обратиться к врачу. В зависимости от ситуации и поставленного диагноза, вам, возможно, понадобится пройти лечение.
Нециклическая масталгия, вопреки распространенному мнению, совсем не связана с менструальным циклом: она обычно сигнализирует о начале каких-то воспалительных процессов в организме.
Если у женщины наступает беременность, то в груди изменения происходят практически сразу. Гормональный фон изменяется и подстраивается под вынашивание плода. Количество женских половых гормонов (эстрогена и хорионического гонадотропина) растет, и под их действием грудь набухает и готовится к вскармливанию ребенка. Практически с первых дней беременности молочные железы становятся очень чувствительными, могут появиться болезненные ощущения.
В конце беременности у женщины появляется молозиво. Обычно такие изменения в груди вместе с задержкой месячных являются первым сигналом о том, что женщина беременна. Характер болевых ощущений также может быть разным: это как несильное жжение в железах и пощипывание в сосках, так и сильное напряжение молочных желез и тупая боль, иногда отдающая в зону лопаток, поясницы или рук. Такая боль в груди обычно исчезает к окончанию первого тримества беременности (примерно 10-12 недель).
Новые ощущения в груди могут появиться на двадцатой неделе беременности и немного позже, когда организм начинает усиленную подготовку к вскармливанию. В это время грудь женщины сильно увеличивается в размерах, чувствуется нагрубание и напряжение, покалывание, но особой боли в груди нет.
Неудачные прыжки, падения и любые удары могут вызвать внутренние кровоподтеки в области молочной железы. Боль может не проходить несколько недель, при этом страдают не только поверхностные ткани, но и более глубокие слои железы.
Если вы ушибли грудь, необходимо внимательно следить за спадением отека и восстановлением. Иногда сильные ушибы могут спровоцировать рак молочной железы в будущем.
Пластическая операция на молочной железе не проходит безболезненно. После маммопластики всегда происходит отек оперируемых тканей. Спадает он постепенно в течение месяца. После пластики груди вы можете заметить появление синяков на месте операции: это совершенно нормальное явление. После периода заживления и правильного ухода за грудью, боль и неудобство полностью исчезают.
Совершенно разные причины неприятных ощущений могут иметь одни и те же симптомы: острая, часто — стреляющая боль в подмышечных впадинах. Возле молочных желез расположены лимфатические узлы, которые всегда «реагируют» на любые воспаления. Часто при любой простуде и вирусной инфекции лимфоузлы увеличиваются.
Нередко неприятные ощущения в лимфатических узлах можно принять за боль в груди. На самом же деле воспаленная лимфа часто становится причиной неудобств и болезненного ощущения в молочных железах, при этом, ни с каким-либо опасным заболеванием это не связано.
Однако очень важно следить за подобными симптомами, чтобы не упустить серьезную патологию. В некоторых случаях увеличенные и болезненные лимфатические узелки в подмышках свидетельствуют о бактериальной инфекции в молочной железе, или еще более грозном заболевании — онкологии.
Часто подобные ощущения являются следствием механических травм. Например, если вы привыкли носить бюстгальтер с косточками. Если размер подобран неверно, твердые части такого лифчика могут врезаться в нежную кожу под грудью. При этом молочные железы под действием гравитации создают дополнительную нагрузку и давление на косточки лифчика.
Бюстгальтеры с эффектом push-up, а также — различные поддерживающие лифчики с плотной текстурой нежелательны для ношения каждый день. Кроме того, размер подобного белья должен быть подобран правильно, так как чрезмерное сдавление груди вредно для вашего здоровья.
Если же женщина начинает чувствовать сильную боль, особенно, если она проявляется только в одной, а не обеих молочных железах, — нужно обязательно проконсультироваться с врачом. Эти симптомы могут свидетельствовать о наличии патологических процессов, не связанных с вынашиванием ребенка.
Какие признаки говорят о том, что женщине нужно срочно обратиться к гинекологу?
- Боль только в одной груди, особенно – в конкретном ее участке.
- Болезненные ощущения в молочных железах, не связанные с месячными.
- Сильное жжение, давление в груди.
- Боль в груди со временем не проходит, а только усиливается.
- Кроме болей в молочных железах, отмечается повышенная температура, изменение формы груди, покраснение молочных желез, признак осложнения — из сосков выделяется мутная жидкость, похожая на молоко, иногда — с примесями крови (жидкость без примесей крови – нормальное явление только в последние месяцы беременности).
- Боль проявляется ежедневно в течение 10 дней или двух недель.
- Из-за болезненных ощущений в груди становится невозможно вести привычный образ жизни, носить обычную одежду.
- Вместе с болью в молочных железах появились бессонница, и неприятные ощущения в поясничной части.
О каких болезнях может говорить боль в груди?
Одно из самых частых заболеваний молочных желез носит название — мастопатия. Оно характеризируется нарушением баланса эпителиальной и соединительной тканей, из-за чего в груди появляются фиброзно-кистозные разрастания. Боль в таком случае не носит циклический характер; у женщин отмечается чувство давления в груди, иногда – жжения и распирания. К этим симптомам могут прибавиться еще боли в животе, головокружение, тошнота и снижение (отсутствие) аппетита.
Мастопатия может возникнуть из-за неусточивого (сбитого) гормонального фона женщины. А на гормоны, в свою очередь, влияет стресс, невроз, аборт, болезни печени и щитовидной железы, некоторые лекарства (уколы), нерегулярная половая жизнь, сопутствующие болезни женской половой системы, а также прекращение грудного вскармливания при сильной лактации. Стоит отметить, что мастопатия – не внезапный недуг, он формируется на протяжении месяцев, а то и лет. Поэтому не стоит бояться, что внезапный стресс, случившийся лишь раз, при полном здоровье организма вызовет мастопатию.
В молочных железах из-за нарушения здоровых физиологических процессов начинают разрастаться очаги тканей эпителия; по мере своего увеличения они начинают сдавливать протоки, нервные окончания (из-за чего нарушается отток секреции в протоках), и, как следствие, деформируют сами молочные железы.
Статистика гласит, что в наше время мастопатией болеют в основном женщины в возрасте от 30-ти до 50-ти лет. Она считается самой распространенной доброкачественной болезнью женской груди. Важно, что появившись однажды, мастопатия не исчезает навсегда; это патологический процесс, при котором требуется регулярное посещения врача и часто – постоянное лечение.
Боль в левой или правой груди в начале лактации может говорить о таком явлении, как лактостаз. Причина этого заболевания — застой молока в молочных железах, который может вызвать воспаление. Вот основные симптомы лактостаза:
- переполненная молоком, «тугая» грудь — очень сложно сцедить молоко;
- грудь немного деформирована из-за того, что одна или несколько «долек» заполнены молоком;
- острые, стреляющие боли в области застоя;
- по бокам молочной железы около подмышечной области можно нащупать твердые комочки и уплотнения;
- тошнота и лихорадка, чаще всего — без температуры.
При лактостазе может болеть только определенный участок одной молочной железы, а может – не только грудь, но и спина в зоне лопаток, рука, подмышки (если боль отдает в сторону). Очень часто такие заболевания встречаются у женщин в период лактации. В таких случаях визит к врачу откладывать противопоказано, иначе можно навредить не только себе, но и новорожденному малышу.
Профилактика лактостаза проста: необходимо регулярно сцеживать переполненную грудь, аккуратно массировать молочные железы в направлении от подмышек с соскам. Обязательно купите молокоотсос, чтобы контролировать приток молока. Нельзя с силой давить на грудь при сцеживании во избежание ее травмирования: вам поможет только легкий массаж.
Многие ошибочно считают, что мастит появляется от застоя молока. На самом же деле причиной этой болезни являются болезнетворные бактерии, часто — стафиллококки и стрептококки, проникающие внутрь молочной железы через микротрещины на сосках, которые появляются как раз во время кормления новорожденного.
- тошнота, голвокружение;
- потеря аппетита;
- холодный пот, лихорадка;
- подъем температуры до 39-40 градусов;
- очень сильная боль в груди — чаще всего, в каком либо участке. Это может быть околососковая область, может быть под соском, или в по сторонам молочной железы;
- покраснение молочной железы и ее отек.
Если не лечить мастит, то воспаление в молочной железы переходит в некроз.
Чрезвычайно важно при подозрении на мастит перестать кормить ребенка собственным молоком, так как оно в этом случае уже заражено патогенными микроорганизмами, и немедленно пойти на прием к врачу.
Существуют также различные инфекционные и воспалительные заболевания молочных желез. Они сопровождаются не только болью и дискомфортом в груди, но и повышением температуры, плохим самочувствием и прочими симптомами. Боль в этих случаях может быть совершенно разной – резкой и стреляющей или наоборот, тупой и ноющей.
Доброкачественные уплотнения в молочных железах, которые имеют свойство разрастаться. Если вы заметили подобные уплотнения, то необходимо пройти исследование у маммолога, чтобы исключить онкологические заболевания молочных желез.
Ода из самых опасных, быстрорастущих злокачественных форм рака. Саркома — это опухоль, которая может расти в любых типах тканей, в том числе — мышечной и костной. Особенностями саркомы является ее стремительный рост, а также — выдающася опухоль, постепенно увеличивающаяся в размерах.
Самостоятельно диагноз рака молочной железы поставить очень сложно, но на начальном этапе вас должны насторожить следующие симптомы:
- увеличение лимфатических узлов в подмышечной области и их болезненность;
- болезненные ощущения в молочных железах;
- белесоватые выделения из груди;
- уплотнение в молочной железе;
- рост уплотнений (со временем) и прогрессирующая деформация молочной железы.
Саркома молочной железы лечится только хирургическим путем с помощью удаления самой опухоли и близоежащих тканей. При саркоме 3-й и 4-й степени необходиа химиотерапия до операции и после нее.
Почувствовав болезненные ощущения в груди, женщина начинает сильно волноваться и обычно первое, о чем она думает, — рак молочной железы. Это онкологическое заболевание являет собой злокачественную опухоль (на первый стадиях заболевания опухоли еще можно избежать), состоящую из большого скопления атипичных клеток.
Очень часто заболевание долгое время протекает совершенно бессимптомно, из-за чего становится еще опаснее. Чаще всего женщинам намекают на онкологию образование «апельсиновой корки» на конкретном участке груди, шелушение кожи груди и соска, изменение внешнего вида груди и формы молочной железы, выделения из соска с примесью крови, ямки (втягивания) в груди. Если вдруг боль возникает в какой-то одной груди и она никак не связана с менструацией или возможной беременностью – срочно обратитесь к гинекологу или маммологу, чтобы вовремя определить недуг и начать лечение.
- Бюстгальтер, не соответствующий размеру груди (слишком малый размер);
- Курс лечения гормональными препаратами, и, как следствие — набухание желез и боль при прикосновении;
- Гормональный сбой или менопауза;
- Некоторые оральные контрацептивы;
- Сопутствующие заболевания, боль от которых может отдавать в грудь – например, опоясывающий лишай, сердечные заболевания, межреберная невралгия, воспаления лимфоузлов, фурункулез, остеохондроз и другие.
Если вы заметили у себя боль в груди, которой не было раньше, и она сопровождается повышенной температурой, изменением формы бюста, тошнотой и другими неприятными симптомами, — не откладывайте визит к врачу.
Чем раньше вы обнаружите причину недуга, тем меньшими будут последствия, и тем быстрее сможете избавиться от болезни.
Если вы не знаете наверняка, к какому врачу идти, посетите гинеколога, который сначала обследует вас сам и при необходимости отправит к другим профильным врачам.
Какие обследования нужно пройти, чтобы определить причину боли в груди (если женщина не беременна):
- Ультразвуковая диагностика органов малого таза (спустя 7 дней от начала месячных)¤
- Обследование гормонального фона женщины;
- Диагностика степени риска развития рака молочной железы;
- Ультразвуковая диагностика (УЗИ) молочной железы (следует проводить после овуляции).
Пару лет назад я обратилась к врачу, почувствовав не очень сильную, но надоедающую боль в области груди. При чем эта боль чувствовалась больше в области лопаток и подмышек, чем в самой груди. Гинеколог во время осмотра обнаружил в молочных железах узлы и я пошла на маммографию. В итоге, мне поставили диагноз – фиброзная мастопатия. В самом начале я лечила не только ее, но и сальпингит и оофорит, так что кроме регулярных УЗИ молочной железы и пункции узлов я прошла еще и курс противовоспалительного лечения. После этого лечение продолжилось гормональными средствами с применением КОК. Что же касается причины развития мастопатии, то гинеколог сказал, что спровоцировать е могли противозачаточные таблетки старого поколения, в которых очень много гормонов.
Мне было 33, когда у меня обнаружили мастопатию. После этого мне нужно постоянно находиться под наблюдением врача, так как за процессом теперь нужно следить регулярно. Каждый год я делала ультразвуковую диагностику молочных желез, а около года назад мне назначили маммографию. На самом деле все это время меня мучили сильные боли в груди, усиливающиеся перед наступлением месячных – поэтому вначале я думала, что боль связана именно с менструацией. Но после маммографии мне поставили диагноз и назначили лечение, после которого мне сразу стало гораздо легче. Сейчас я уже и не помню, что такое боли в груди, все прошло, — только теперь каждые полгода нужно обследоваться у гинеколога.
Сколько себя помню, грудь у меня не болела никогда. Бывало только ощущение дискомфорта и незначительное покалывание перед месячными. Но в прошлом году появилась боль в левой молочной железе: сначала несильная, а затем все возрастающая. Сначала показалось, что это боль в сердце, но после посещения кардиолога выяснилось, что там все в порядке. Тогда меня направили к гинекологу и маммологу – в итоге, после многочисленных обследований и диагностик оказалось, что в левой груди у меня раковая опухоль. Размер ее был 3 см в диаметре, границы нечеткие. Что тут говорить…молочную железу удалили, поскольку она уже была полностью поражена раковыми клетками. Но к счастью, после курсов лучевой и химиотерапии, обследование показало отсутствие новых раковых клеток. Сейчас я еще прохожу лечение, но рак уже побежден!
Я замужем уже больше двух лет, детей пока нет. Абортов также не было. Год назад лечила в стационаре сальпингит и пиосальпинкс (заболевания женских половых органов). Уже по окончанию лечения, спустя месяц, меня стали беспокоить болезненные ощущения в левой груди. Грудь ныла, боль была тупой и часто отдавала в подмышку. Я, конечно же, пошла к врачу, но ни гинеколог, ни маммолог ничего не обнаружили. УЗИ молочной железы тоже ничего страшного не показало, но боль не проходила. Оказалось, что у меня – межреберная невралгия. Назначили курс лечения – принимала Нимесил, Гордиус, Милгаму и Мастодинон. Боль стала гораздо слабее и практически не беспокоит меня (грудь становится напряженной за несколько дней до менструации, но с наступлением месячных это сразу проходит). Теперь, по рекомендации врача, занимаюсь лечебной физкультурой.
источник

 Во второй стадии можно отметить наличие кист и начало проявления симптомов за 2-3 недели до начала менструального цикла. Возрастной контингент, у которого встречается эта фаза мастопатии от 30 до 40 лет.
Во второй стадии можно отметить наличие кист и начало проявления симптомов за 2-3 недели до начала менструального цикла. Возрастной контингент, у которого встречается эта фаза мастопатии от 30 до 40 лет. туберкулёз;
туберкулёз;