Эстроген-блокаторы являются химическими соединениями, которые блокируют действия эстрогена. Антиэстрогенные препараты применяются при лечении различных заболеваний. Они широко используются для терапии онкологических процессов молочной железы с целью замедления роста опухоли или предотвращения рецидивов. Как и в случае с другими лекарствами, которые взаимодействуют с гормонами в организме, эти препараты следует применять под наблюдением врача.
Эстроген, или стероидный гормон, синтезируется в основном яичниками. Он влияет на ряд процессов организма. Женщины детородного возраста имеют самый высокий уровень этого естественного гормона. Чрезмерный объем, однако, может вызвать синдром, известный как гиперэстрогения. Это заболевание может привести к онкологическим процессам в груди и раку эндометрия. Антиэстрогенные препараты и блокаторы эстрогена или ингибиторы ароматазы могут это все поправить. Такие препараты, однако, имеют положительное и отрицательное воздействие на женщин и мужчин.
Есть целый ряд различных видов эстроген-блокаторов. Ингибиторы ароматазы фактически блокируют выработку эстрогена. Селективные модуляторы эстрогеновых рецепторов, такие как «Тамоксифен», «Кломифен», предназначены для блокирования эстрогеновых рецепторов, и ведут себя по-разному для разных видов ткани. Антиэстрогены также блокируют рецепторы эстрогенов.
Антиэстрогены предотвращают преобразование тестостерона в эстрадиол, а эстрогенные гормоны перестают действовать или блокируются.
В лечении раковых заболеваний эти препараты используются для замедления развития опухоли. В этом случае селективные модуляторы рецепторов эстрогена могут быть нацелены на специфические рецепторы эстрогенов. Блокаторы, включая «Кломифен», также иногда используется в лечении бесплодия, они могут помочь некоторым женщинам, которым трудно забеременеть. Эти препараты также используются некоторыми клиницистами при лечении детей, у которых замедлено половое созревание, пока они не станут достаточно взрослыми.
Среди культуристов принято применять эстроген-блокаторы из-за эстрогенного эффекта высоких уровней тестостерона в организме. Тестостерон является предшественником эстрогенов, ингибиторы ароматазы могут быть использованы, чтобы остановить формирование мышечной массы избытком эстрогена, сохраняя низкий уровень в организме. Эта практика привлекла многих, особенно когда антиэстрогенные препараты используются главным образом в косметических целях. В этом случае люди используют таблетки и пищевые добавки без медицинского наблюдения.
Имеются побочные эффекты антиэстрогенных препаратов. Они могут вызывать головокружение, головные боли, потливость, приливы и растерянность. Только эндокринолог может определить для пациента соответствующую дозировку в зависимости от ситуации, и приемлемый порог побочных эффектов. Эндокринолог может также назначить регулярные пробы крови на содержание гормонов при оценке общего состояния здоровья пациента, чтобы подтвердить, что применение антиэстрогенов является безопасным и функциональным для пациента.
С возрастом у мужчины уровень тестостерона падает. Однако если тестостерон быстро или значительно уменьшается, то это может привести к развитию гипогонадизма. Данное состояние, характеризующееся неспособностью организма вырабатывать этот важный гормон, может вызвать множество симптомов, включая:
- потерю либидо;
- снижение продукции и качества спермы;
- эректильную дисфункцию;
- усталость.
Если говорят об эстрогене, то в первую очередь думают, что это женский гормон, но присутствие его гарантирует, что мужской организм функционирует должным образом. Существует три типа эстрогенов: эстриол, эстрон и эстрадиол. Эстрадиол — это основной вид активных эстрогенов у мужчин. Он играет жизненно важную роль в поддержании функции мужских суставов и мозговой ткани. Антиэстрогенные препараты также позволяет правильно развиваться сперматозоидам.
Гормональный дисбаланс — повышение уровня эстрогенов и снижение тестостерона — создает проблемы. Слишком много эстрогена в мужском организме может привести к:
- гинекомастии (избыточного развития ткани молочной железы);
- сердечно-сосудистым проблемам;
- повышенному риску инсульта;
- увеличению веса;
- проблемам с простатой.
Можно предпринять ряд шагов, чтобы восстановить равновесие в уровне эстрогена. Например, если ваш избыток эстрогена связан с низким уровнем тестостерона, то может пригодиться заместительная терапия тестостероном как блокатора эстрогена.
Некоторые фармацевтические продукты могут произвести эстроген-блокирующий эффект у мужчин. Как правило, чаще всего они предназначены для использования женщинами, но набирают популярность среди мужчин, особенно тех, кто желает иметь детей. Добавки с тестостероном могут привести к бесплодию. Но эстроген-блокаторы, такие как «Кломид», могут восстановить гормональный баланс без ущерба для фертильности.
Некоторые препараты, известные как селективные модуляторы рецепторов эстрогена, обычно продаются как препараты для терапии рака молочной железы. Но они также могут быть использованы для блокирования эстрогена у мужчин. Эти препараты используются для различных условий, связанных с низким уровнем тестостерона, в том числе:
- бесплодие;
- низкое количество сперматозоидов;
- гинекомастия;
- остеопороз.
Эти лекарства должны быть использованы выборочно, в зависимости от состояния больного. Используются такие антиэстрогенные препараты. В аптеке можно приобрести:
По данным клиницистов, длительное воздействие эстрогенных препаратов может вызвать рак эндометрия у женщин. «Ралоксифен» — селективный модулятор эстрогеновых рецепторов — может предотвратить развитие рака, избирательно блокирует усвоение эстрогена. Этот препарат, однако, способен также ингибировать положительные эффекты эстрогенов на плотность костей. Новый препарат — «Лазофоксифен» — может исправить эту проблему. Он препятствует потере костной плотности у женщин в постменопаузе и уменьшает ломкость костной ткани. Использование этого препарата в целом безопасно, но может увеличить сгущение крови.
Эстроген-блокатор «Тамоксифен» может помочь предотвратить рак. Онкологические больные часто испытывают депрессию, и препараты этой группы могут негативно взаимодействовать с медикаментами-антидепрессантами. Применять следует «Пароксетин», из-за того что женщины, принимающие «Тамоксифен» и «Пароксетин», менее подвержены риску смертности, чем женщины, принимающие «Тамоксифен» и любой другой антидепрессант. Это потому что «Пароксетин» действует избирательно.
Описания всех этих средств указывают, что каждый препарат применяется индивидуально в конкретном случае.
«Кломид», или «Кломифена цитрат» был одним из оригинальных препаратов, используемых в терапии гинекомастии, поскольку он поднимает в организме уровень выработки собственного тестостерона. Есть некоторые побочные эффекты от длительного его использования, такие как проблемы со зрением. Имеются и более эффективные вещества на рынке, которые действуют так же, но «Кломид» по-прежнему эффективная и недорогая смесь для любого спортсмена.
Это не анаболический стероид, лекарство обычно назначают женщинам в качестве помощи при бесплодии, так как оно имеет выраженную способность к стимуляции овуляции, что достигается путем блокирования/минимизации влияния эстрогена в организме. Чтобы быть более конкретными, «Кломид» — химический синтетический эстроген со свойствами агониста/антагониста. В некоторых тканях-мишенях он может блокировать способность эстрогена для связывания с соответствующим рецептором. Его клиническая польза состоит в том, чтобы противостоять отрицательной обратной связи эстрогенов в гипоталамо-гипофизарно-яичниковой системе, которые усиливают высвобождение ЛГ и ФСГ. Все это приводит к овуляции.
Для спортивных целей «Кломифен цитрат» у женщин не дает эффекта. У мужчин, однако, происходит увеличение выработки фолликулостимулирующего и (в первую очередь) лютеинизирующего гормона, что стимулирует естественную выработку тестостерона. Этот эффект является особенно полезным для спортсмена в конце стероидного цикла, когда уровень эндогенного тестостерона находится в депрессии. Без тестостерона (или других андрогенов), «Кортизол» преобладает и влияет на синтез белка в мышцах. Но он быстро «съедает» большую часть вновь приобретенных мышц после отмены. Кломид может играть существенную роль в предотвращении этой аварии для достижения спортивных результатов. Для женщин же польза от действия кломида — возможное управление эндогенным уровнем эстрогена. Это увеличит потери жира и мускулатуры, особенно в таких областях, как бедра и ягодицы. «Кломифен цитрат», однако, часто производит побочные эффекты у женщин, но, тем не менее, востребован среди этой группы спортсменов.
«Тамоксифен» блокирует рецепторы эстрогена в клетках рака молочной железы. Это останавливает эстроген от взаимодействия с ними и препятствует росту и делению клеток. В то время как «Тамоксифен» действует как антиэстроген в клетках молочной железы, он действует как эстроген в других тканях: матке и костях.
Женщинами с зависимым инвазивным раком молочной железы «Тамоксифен» может употребляться в течение 5-10 лет после операции, чтобы снизить вероятность распространения метастазов. Он также снижает риск развития рака в другой груди. Для ранней стадии этот препарат используется в основном для пациентов, у которых не наступила менопауза. Ингибиторы ароматазы являются предпочтительным методом лечения женщин с менопаузой.
«Тамоксифен» может также остановить рост и даже сократить опухоли у пациенток с метастатическим раком. Это может также использоваться, чтобы уменьшить риск развития онкологическихз процессов молочной железы.
Данный препарат принимается перорально, чаще всего в виде таблеток.
Побочные эффекты антиэстрогенных препаратов включают усталость, приливы, сухость во влагалище или обильные выделения и перепады настроения.
У некоторых женщин с метастазами в костной ткани могут иметь место боли и отечность в мышцах и костях. Это обычно длится недолго, но в некоторых редких случаях у женщин может также развиться высокий уровень кальция в крови, который не проконтролируешь. Если это происходит, то лечение может быть приостановлено на некоторое время.
Редкие, но более серьезные побочные эффекты также возможны. Эти препараты способны увеличить риск развития рака миометрия у женщин с менопаузой. Повышенная свертываемость крови является еще одним возможным серьезным побочным эффектом. Возникает тромбоз глубоких вен, но иногда кусочек тромба может оторваться, и в конечном итоге блокировать артерию в легких (тромбоэмболия легочной артерии ).
Редко «Тамоксифен» был причиной инсультов и инфарктов у женщин постклимактерического возраста.
В зависимости от менопаузального статуса женщины «Тамоксифен» может оказывать различное воздействие на кости. В пременопаузе «Тамоксифен» может вызвать истончение костей, но в пост-менопаузе у женщин повышается уровень кальция, что необходимо для прочности костей.
Преимущества этого лекарства перевешивают риски почти для всех женщин с гормонзависимым инвазивным раком молочной железы.
Похожим препаратом является «Торемифен», который одобрен для лечения метастатического рака молочной железы. Но это лекарство не будет работать, если использовался «Тамоксифен», однако без эффекта.
«Фулвестрант» является препаратом, который сначала блокирует эстрогеновые рецепторы, а затем также устраняет способность рецепторов к связыванию. Он действует как антиэстроген по всему организму.
«Фульвестрант» используется, чтобы лечить запущенный метастатический рак молочной железы, и чаще всего применяется после других гормональных препаратов («Тамоксифен» и ингибиторы ароматазы), которые перестали работать.
Общие побочные эффекты могут включать в себя приливы, ночную потливость, легкую тошноту и усталость. Теоретически он может ослабить кости (остеопороз), если принимать его длительное время.
Этот препарат завоевал признание для использования у женщин в постменопаузе, не реагирующих на «Тамоксифен» или «Торемифен». Его иногда используют по прямому назначению в пременопаузе, часто в сочетании с лютеинизирующим гормон-рилизинг агонистом, чтобы выключить яичники.
«Ралоксифен» используется женщинами для профилактики и лечения потери костной массы или остеопороза после наступления менопаузы. Он помогает сохранить кости сильными, снижая вероятность переломов.
«Ралоксифен» может также предотвратить возникновение инвазивных форм рака молочной железы после менопаузы. Он не является эстроген-гормоном, но действует как эстроген в некоторых частях тела, таких как кости. В других частях тела (матка и грудь), «Ралоксифен» действует как блокатор эстрогена. Он не снимает различные климактерические синдромы. Ралоксифен относится к классу препаратов, известных как селективные модуляторы рецепторов эстрогена-SERMs (эстрогенные и антиэстрогенные препараты).
Некоторые препараты широко применяются у бодибилдеров для наращивания мышечной массы.
«Циклофенил» — это неанаболический/андрогенный стероид. Он работает как антиэстроген и как стимулятор выработки тестостерона. «Циклофенил» является очень слабым и мягким эстрогеном, но он связывает рецепторы эстрогенов и предотвращает связывание естественных эстрогенов рецепторами. Собственно говоря, это работает так хорошо, что некоторые спортсмены принимают препарат во время стероидного лечения с целью поддержания низкого уровня эстрогена. Результат — снижение количества жидкости в организме, которое создано стероидами и снижение гинекомастии. Спортсмен имеет более жесткую внешность, используя такие препараты, которые потенциально могут быть приняты в ходе подготовки к соревнованиям. Культуристы, однако, используют его реже, поскольку они предпочитают более доступные «Нолвадекс» и «Провирон».
Как и «Кломид», «Циклофенил» неэффективен у женщин, так как он оказывает положительное влияние только на выработку гормонов у мужчин. Повышение уровня тестостерона, вызванное этим препаратом, недостаточно, чтобы говорить о кардинальных улучшениях, однако он обеспечит прирост силы, даже небольшое увеличение массы тела, заметное увеличение энергии и увеличение регенерации возможны. Эти результаты заметны особенно у продвинутых атлетов, у кого мало или нет опыта приема стероидов. Результаты использования становятся заметны только через неделю.
В некоторых случаях спортсмены наблюдают высыпания типа акне, повышенное сексуальное влечение и приливы. Эти симптомы особенно показательны для доказательства того, что соединение является на самом деле эффективным. После прекращения приема некоторые сообщают о подавленном настроении и незначительном снижении физической силы. Те, кто принимает препарат в качестве антиэстрогена во время стероидного курса лечения, могут наблюдать обратный эффект, когда действие средства прекращается.
«Провирон» представляет собой один из самых старых анаболических андрогенных стероидов на рынке. Официально известный как «Местеролон», он остается одним из самых невостребованных анаболических стероидов среди пользователей.
На функциональной основе провирон выполняет четыре основные функции, которые во многом определяют его способ действия. В первую очередь он оказывается одним из самых сильных анаболических стероидов, поскольку повышает объем циркулирующего свободного тестостерона, что более важно для анаболических процессов у культуристов. Простой способ взглянуть на это: если вы принимаете анаболические стероиды, то мышечная масса становится все больше.
«Провирон» также имеет возможность взаимодействовать с ферментом ароматазой, который ответственен за преобразование тестостерона в эстроген. Связываясь с ароматазой, «Провирон» действительно может ингибировать ее активность, тем самым обеспечивая защиту от эстрогенных побочных эффектов.
На «Местеролон» также имеет сильное сродство к андрогенным рецептором. Этот анаболический стероид, который не подавляет гонадотропины аналогично для других анаболических стероидов. Это позволяет повысить производство спермы, так как андрогены необходимы для стимуляции сперматогенеза. Это не только повышает количество спермы, но и повышает ее качество.
Побочные эффекты «Провирона» не включают гинекомастию или избыток жидкости. Это позволит также значительно снизить риск высокого кровяного давления, связанный с приемом анаболических стероидов. На самом деле «Провирон» обладает антиэстрогенным эффектом путем остановки превращения тестостерона в эстроген или как минимум замедления этого процесса.
Перечисленные выше препараты уровень эстрогенов не снижают, но влияют на метаболизм в целом.
В группу антиэстрогенных препаратов также входят агонисты рилизинг-факторов гонадотропных гормонов («Бусерелин» и его аналоги), мегестрола ацетат («Мегейс»), «Парлодел» и «Достинекс» используются как препараты, приостанавливающие секрецию пролактина. Самостоятельно использовать их в лечении нерационально.
Помимо «Тамоксифена» используются следующие блокаторы эстрогеновых рецепторов.
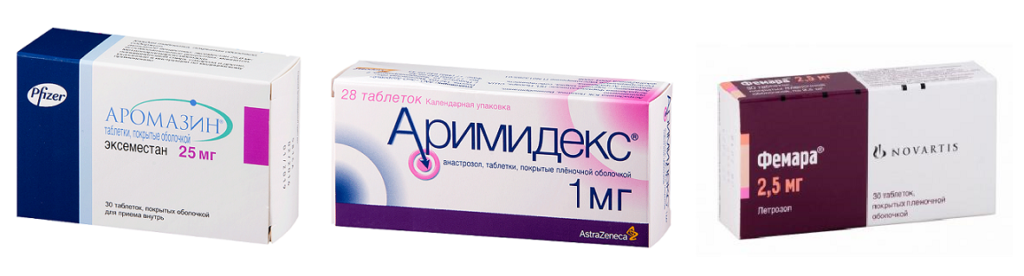
Три препарата, которые останавливают выработку эстрогена у женщин в постменопаузе, были одобрены для лечения как раннего и распространенного рака молочной железы: «Летрозол» («Фемара»), «Анастрозол» («Аримидекс») и «Эксеместан» («Аромазин»).
Механизм действия антиэстрогенных препаратов этой группы — блокирование фермента (ароматазы) в жировой ткани, которая отвечает за небольшие количества эстрогенов у женщин постклимактерического возраста. Они не воздействуют на яичники, поэтому эффективны только для тех женщин, чьи яичники не работают, либо из-за менопаузы или из-за воздействия лютеинизирующего гормона-аналога. Эти препараты принимаются ежедневно в виде таблеток. Они работают одинаково хорошо при терапии онкологических процессов в молочной железе и простате.
Иногда лечение рака молочной железы требует медикаментозного выключения яичников. Это можно произвести с помощью препаратов-аналогов лютеинизирующего рилизинг-гормона (ЛГРГ), например, «Гозерелина» («Золадекс») или «Лейпролида» («Люпрон»). Эти препараты блокируют сигнал, который организм посылает в яичники, чтобы они вырабатывали эстроген. Они могут быть использованы самостоятельно или с «Тамоксифеном», ингибиторами ароматазы, «Фулвестрантом» для гормональной терапии в пременопаузе.
источник
Гормональная терапия является эффективным методом лечения гормональнозависимых опухолей молочной железы. Иногда ее называют антиэстрогеновой терапией, так как она направлена на предотвращение воздействия эстрогена на онкологические клетки.
В Москве на онкологических болезнях (в том числе и на раке молочной железы) специализируются врачи Юсуповской больницы. Это одно из лучших учреждений по оснащенности, высококвалифицированным врачам, ценовой политике, качеству оказываемых услуг и сервису, в котором процент положительного исхода лечения один из самых высоких в стране.
В большинстве случаев гормональная терапия оказывает эффективное действие, так как 75% всех опухолей, расположенных в молочных железах, имеют гормонзависимую природу. В зависимости от общего состояния пациентки, стадии заболевания, характера течения, распространенности, менопаузального статуса доктор подбирает оптимальную схему лечения. Ее нужно строго придерживаться, ведь только так можно достичь положительного результата.
Показаниями к назначению гормональной терапии являются:
- снижение вероятности возникновения рака у женщин, которые не страдают этим заболеванием, но находятся в зоне высокого риска;
- снижение риска рецидивов при неинвазивном раке;
- снижение вероятности рецидива или появления новых опухолей после оперативного вмешательства, химиотерапии и лучевой терапии;
- уменьшение размеров опухоли при инвазивном раке;
- метастатический рак.
Гормонотерапию часто называют «страховкой» после применения других методов лечения рака, так как операция, лучевая терапия и химиотерапия не могут дать 100% гарантию, что пациентка не заболеет вновь. Препараты гормонотерапии оказывают влияние на весь организм, подавляя действие эстрогена, и назначаются только в случаях гормонозависимых опухолей.
В Юсуповской больнице применяется только лучшее диагностическое оборудование от производителей с мировым именем, полный перечень лекарственных препаратов (антибиотики, химиопрепараты, гормональные таблетки и инъекции).
- адъювантная (профилактическая);
- неоадъювантная;
- лечебная.
Применяется как дополнительная терапия после оперативного вмешательства, химического облучения и лучевой терапии с целью профилактики рецидивов. Обычно такая терапия длится от 5 до 10 лет, при этом доктор назначает препараты ингибиторов ароматазы или тамоксифен.
Неоадъювантная терапия представляет собой комплексное лечение перед проведением оперативного вмешательства или лучевой терапией. Она применяется в следующих случаях:
- для уменьшения размеров опухоли и ее метастазов;
- для уменьшения объема хирургического вмешательства;
- для увеличения безрецидивной и общей выживаемости;
- для определения чувствительности опухоли к цитостатикам;
- для оценки новых способов лечения.
Такая терапия длится от 3 до 6 месяцев, хотя при положительном результате лечение продлевается.
Назначается пациенткам с неоперабельным раком и при генерализации. Также лечебную терапию назначают молодым женщинам с метастазами в печень или легкие, а также в период ремиссии.
Выбор лечения рака молочной железы зависит от многих факторов, среди которых:
- гормональный статус обнаруженной опухоли;
- менопаузальный статус женщины;
- стадия заболевания;
- применяемые ранее способы лечения;
- наличие сопутствующих соматических болезней;
- риск развития рецидива.
После применения неоадъювантной терапии у 80% пациенток опухоль уменьшается в размерах, а у 15% — отмечена полная морфологическая ремиссия.
Все виды терапии применяются в Юсуповской больнице. Врач, учитывая состояние пациентки, природу опухоли и стадию заболевания, подберет оптимальную схему лечения, которая поможет в эффективном лечении.
Гормонотерапию при раке молочной железы подбирают в зависимости от того, сохранен ли у женщины менструальный цикл. Так, пациенткам в пременопаузе (менструальный цикл постоянный) назначают:
- тамоксифен сроком на 5 лет (на ранних стадиях заболевания);
- операцию по удалению яичников;
- после удаления яичников или подавления их функции с помощью медикаментов назначают ингибиторы ароматазы.
Женщинам в период менопаузы (пациентка находится в климактерическом или постклимактерическом состоянии):
- назначают ингибиторы ароматазы после хирургического вмешательства, химической и лучевой терапии;
- если пациентка до менопаузы принимала тамоксифен, то его заменяют ингибиторами ароматазы;
- если женщина принимала тамоксифен на протяжении последних 5 лет, то его заменяют фемарой;
- если при лечении тамоксифеном была выявлена новая опухоль или рецидив, то вместо него назначают ингибиторы ароматазы;
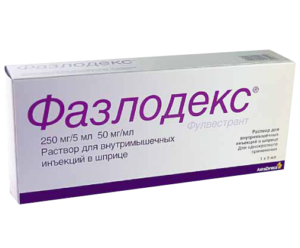
- если в период приема ингибитора ароматазы выявлен рецидив, то его заменяют на тамоксифен, фаслодекс или назначают другой ингибитор ароматазы.
Опухоли по своей природе могут быть доброкачественными и злокачественными. Если опухоль доброкачественная, при этом существует риск ее перехода в рак, то единственным препаратом, который назначается таким пациенткам, является тамоксифен. Также он применяется при обнаружении протоковой карциномы in situ.
Женщинам с HER2-позитивным раком предпочтительнее назначать ингибиторы ароматазы. Также они назначаются, если тамоксифен оказался нерезультативным.
Относится к группе антиэстрогенов и препятствует соединению эстрогенов с раковыми клетками, что, соответственно, не дает последним увеличиваться. Его назначают женщинам на ранних стадиях заболевания и в период предменопаузы.
Одно из торговых названий этого препарата – Тамоксифен-Нолвадекс (в таблетках). У некоторых пациенток при их приеме отмечается сухость влагалища или, наоборот, чрезмерные выделения, усиленное потоотделение, покраснение кожи, увеличение веса.
Эти препараты блокируют выработку эстрогенов в организме женщины и назначаются пациенткам уже после наступления менопаузы. Как показывает практика, многим женщинам удалось преодолеть рак молочной железы благодаря приему одного из этой группы препаратов (аримидекс, фемара, аромазин). Каждый препарат назначается в определенных случаях:
- аримидекс – на ранних стадиях заболевания сразу после удаления опухоли;
- аромазин – на ранних стадиях рака тем женщинам, которые ранее несколько лет принимали тамоксифен;
- фемара – на ранних стадиях болезни после оперативного вмешательства пациенткам, которые принимали тамоксифен 5 и более лет.
У большинства женщин прием этих препаратов не вызывает никаких негативных симптомов, но некоторые отмечают тошноту, сухость во влагалище и боль в суставах. Также длительный прием ингибиторов ароматазы может стать причиной хрупкости костей, поэтому вместе с данными препаратами параллельно назначают кальций и витамин Д.
Этот препарат является аналогом природного ЛГРГ и применяется для подавления работы гипофиза. Он снижает количество гормонов, которые вырабатывают эстрогены, но при прекращении его приема гипофиз начинает работать в усиленном режиме. Поэтому врачи после нескольких месяцев приема золадекса рекомендуют операцию по удалению яичников (овариоэктомию) хирургическим способом или путем облучения.
Побочное действие препарата заключается в снижении полового влечения, покраснении, сильном потоотделении, головных болях, перепадах настроения. Золадекс вводят внутримышечно в нижнюю часть брюшной стенки 1 раз в месяц.
Несмотря не огромную пользу, гормонотерапия имеет ряд негативных последствий. Примерно половина женщин, которым назначается гормонотерапия при раке молочной железы, отмечают:
- увеличение массы тела;
- потливость;
- отечность;
- сухость влагалища;
- преждевременное наступление менопаузы;
- перепады настроения, депрессия.
Широко используемый препарат тамоксифен может стать причиной образования тромбов, рака матки и бесплодия. Препараты, которые направлены на снижение уровня эстрогенов (ингибиторы ароматазы), в некоторых случаях приводят к остеопорозу, повышению холестерина, заболеваниям ЖКТ. При появлении вышеперечисленных симптомов следует немедленно обратиться к доктору. Он сможет подобрать другие оптимальные лекарства.
С момента обнаружения опухоли в молочной железе женщине нужно пересмотреть свой рацион. Правильно подобранная диета позволит значительно улучшить общее самочувствие и снизить риск дальнейшего развития заболевания.
Питание при раке должно быть максимально сбалансированным, с большим количеством витаминов и микроэлементов. Кушать необходимо часто, но маленькими порциями, при этом придерживаться принципа раздельного питания.
Врачи Юсуповской больницы считают, что питание при гормонотерапии рака молочной железы должно быть именно таким:
- употреблять много ярко окрашенных овощей и фруктов (морковь, тыква, томаты, капуста, клюква, чеснок) и злаков (коричневый рис, пророщенная пшеница, отруби);
- калорийность рациона должна зависеть от веса пациентки: женщинам с лишним весом с помощью диеты нужно попытаться избавиться от лишних килограммов;
- уменьшить количество животных жиров в рационе и увеличить количество растительных;
- употреблять пищу, богатую кальцием и витамином Д;
- отказаться от продуктов, в состав которых входят фитоэстрогены;
- полностью исключить копченую, жареную, соленую, острую пищу и продукты с консервантами;
- ограничить количество сахара (в том числе и напитков с его содержанием);
- полностью отказаться от алкоголя, курения и наркотических средств;
- как можно меньше кушать красное мясо;
- обязательно добавить в рацион морскую рыбу, морепродукты, морскую капусту;
- ежедневно употреблять 1-2 порции молочных продуктов;
- пить как можно больше сырой воды (не менее 2-2,5 л в день), зеленого чая и отваров из травяных сборов.
В Юсуповской больнице есть все необходимое оборудование для диагностики и лечения заболевания, а при выявлении образования в молочной железе в лаборатории можно сделать анализ на определение его природы.
Важно заметить, что каждая женщина в возрасте после 35 лет должна раз в год посещать маммолога чтобы исключить вероятность патологических образований в груди. Это можно сделать в Юсуповской больнице, которая находится по адресу: 117186, г. Москва, ул. Нагорная, д.17, корп.6, предварительно записавшись на прием.
источник
Рак молочной железы относят к гормонозависимым опухолям, поэтому очень действенным считается проведение гормонотерапии при раке молочной железы.
Гормонотерапия это один из способов терапии онкологии молочной железы, среди которых химиотерапия, радиотерапия и хирургический способ лечения. Гормонотерапия преследует своей целью уменьшить воздействие гормона эстрогена на раковое новообразование.
Метод лечения гормонами составляет специалист, он учитывает стадию заболевания, статус менопаузы женщины, риск рецидивного возникновения раковой опухоли. Очень важно сочетать лечение онкологии груди с другими заболеваниями, так их присутствие может усилить побочные эффекты.
При лечении такого вида рака применяются различные виды лечения, в постменопаузе отличный результат выдают лекарственные препараты, которые понижают выработку гормона эстрогена, а в репродуктивном возрасте применяют релизинг-гормоны.
Назначение гормональной терапии показано, если биопсия показала, что рак является гормонозависимым и это делает лечение в 70% случаев успешным.
Гормонозависимая опухоль груди появляется, если повышается гормон эстроген, а его повышение возможно при использовании его при лечении:
- поликистоза яичников;
- нарушений месячных;
- миомы матки.
К группе риска можно отнести женщин, которые:
- имеют сбои в работе яичников;
- сделали аборт;
- имели угрозу выкидыша;
- перенесли замершую беременность.
Симптомами гормонозависимой опухоли груди считаются:
- увеличение лимфоузлов;
- боли в месте новообразований;
- появление уплотнений.
Показателями для рекомендации лечения гормонотерапией при гормонозависимых опухолях являются:
- наследственный фактор;
- внушительные размеры опухоли;
- рак на последней стадии;
- метастатический рак;
- для предотвращения рецидива после лечения карциномы;
- возникновение метастаз.
Уменьшение уровня эстрогенов и прогестерона в крови проявляет, в общем, положительное воздействие на здоровье женщины, это снижает вероятность рецидива гормонозависимого заболевания.
Гормонотерапию целесообразнее проводить в сочетании с прочими способами лечения. Назначение лечения гормональными препаратами проводят при:
- Вероятности появления метастазов;
- Различных уплотнениях после проведения операции;
- Раке, не поддающегося химиотерапии;
- Росте новообразования в отсутствии роста онкоклеток.
Запомните! Терапия рака молочной железы при помощи гормонотерапии разрешает одновременно несколько проблем, каждая из которых требует использование определенного препарата.
Выбор метода воздействия зависит от некоторых факторов:
- Предыдущих способов лечения;
- Гормонального статуса раковой опухоли;
- Стадии онкологического заболевания;
- Непереносимости препаратов;
- Сопутствующих диагнозов (некоторые болезни ухудшают прогнозы основного заболевания);
- Периода жизни пациента – пре- и постменопауза.
Так же при назначении лечения требуется знать, присутствуют ли в опухоли рецепторы к гормонам, и к которым именно. От гормонального статуса заболевания зависит и назначение лечения. Наиболее благоприятный прогноз, когда есть рецепторы одновременно к прогестерону и эстрогену, также бывают случаи:
- Негативности ко всем гормонам;
- Неизвестного гормонального статуса;
- Чувствительности только к эстрогену (прогестерону), когда рецептор эстрогена (прогестерона) позитивный.
Гормонотерапия рака молочной железы (РМЖ) подразделяется на три вида:
- Адъювантная гормонотерапия может длиться около 5-10 лет, она выполняется для уменьшения риска рецидива карциномы;
- Неоадъювантная гормонотерапия проводится в промежутке 3-6 месяцев, ее назначают перед операцией, когда опухоль более 2 см и в процесс втянуты лимфоузлы;
- Лечебная гормонотерапия применяется при неоперабельных опухолях или для уменьшения и устранения раковых очагов (больше 2 стадии (2а)).
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Можно выделить несколько ведущих видов гормонального лечения, любой из которых имеет отдельный механизм воздействия: понижение уровня эстрогена в крови, прекращение его выработки или ее уменьшение:
- Ингибиторы ароматазы. Они оказывают влияние на концентрацию эстрогенов, блокируя рецепторы и не давая клеткам размножаться и делиться. Такие ингибиторы прописываются больным после наступления менопаузы. Можно выделить 3 вида ингибиторов ароматазы при онкологии груди: Фемара, Аримидекс, Аромазин. Но эти препараты могут привести к повышению хрупкости костей. При приеме подобных препаратов назначается кальций с витамином D, для предотвращения остеопороза;
- Блокираторы эстрогеновых рецепторов, при эстрогенозависимых опухолях. Эти препараты предотвращают воздействие на клетки раковой опухоли. К таким препаратам можно отнести: Фулвестрант, Фазлодекс;
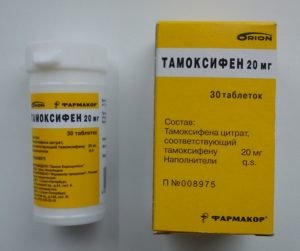
- Модуляторы рецепторов к эстрогенам, которые останавливают выработку эстрогенов. Это антиэстрогенные препараты в таблетках: Кломифен, Тамоксифен;
- Прогестины, которые уменьшают выработку определенных гормонов гипофиза, которые ответственны за появление андрогенов и эстрогенов;
- Воздействие на яичники — еще один способ гормонотерапии. Таких способов три: медикаментозный (инъекции Золадексом или Люпроном), хирургический (удаление яичников — овариэктомия), радиационное облучение.
При лечении возможны побочные эффекты, появление которых зависит от множества факторов: стадии онкологического заболевания молочной железы, когда было получено лечение, возрастной категории пациентки, общего состояния здоровья, схемы назначенного лечения. Самыми частыми побочными эффектами являются:
- Преждевременный климакс и сопутствующие ему симптомы – приливы, увеличение веса и т.д.;
- Отечность ног;
- Проблемы со сном;
- Нарушение пищеварения (запоры или поносы);
- Боли в деснах;
- Сухость влагалища;
- Тошнота или рвота;
- Алопеция;
- Усиленная потливость;
- Депрессия;
- Ухудшение памяти.
В основном, эти симптомы через непродолжительное время проходят (спустя несколько недель по завершению лечения гормонами), иногда может продолжаться до 2 месяцев.
Ингибиторы ароматазы могут спровоцировать возникновения остеопороза, повышают холестерин в крови, могут вызвать проблемы с ЖКТ и приводят к алопеции.
Тамоксифен повышает риск тромбообразования, гепатита, является фактором риска для возникновения рака матки и проблем бесплодия.
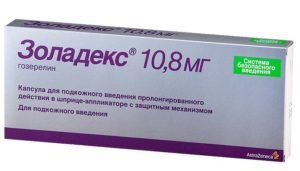
Золадекс и Люпрон вызывают скачки давления, артралгию, депрессию.
После хирургического удаления яичников может нарушаться водно-солевой обмен, может развиться алкалоз, поднятие уровня сахара в крови, также может диагностироваться синдром Кушинга и язвенные поражения органов ЖКТ.
При приеме прогестинов возможно прибавление веса, выпадение волос, тромбоэмболические осложнения.
Диета при лечении гормонотерапией может понизить вероятность появления рецидива заболевания. В питании предпочтение надо отдавать отварным или тушеным блюдам, исключив полностью жареное. Также ограничения касаются употребления сахара, солений, жиров животного происхождения. Полностью исключить требуется:
- Консерванты;
- Кофе;
- Сою;
- Фастфуд;
- Продукты с пищевыми добавками;
- Алкоголь.
Из мясных блюд желательно употреблять нежирные сорта мяса, рекомендуется добавлять в пищу лук и чеснок. Пить побольше жидкости, простой воды. В рационе должны присутствовать следующие продукты:
- Морепродукты;
- Крупы;
- Фрукты;
- Растительные жиры;
- Жирная морская рыба;
- Морская капуста;
- Яйца;
- Овощи;
- Молочные продукты.
Эффективность гормонотерапии при онкологии молочной железы зависит от размера опухоли, также играет немаловажную роль наличие сопутствующих заболеваний и иммунитет пациентки.
Эффективность лечения гормонотерапией довольно высока, но требуется соблюдение всех рекомендаций врача, в том числе относительно питания.
Прогнозы гормонотерапии довольно оптимистичны, особенно, если гормонозависимая опухоль имеет рецепторы, и прогестерона, и эстрогена, тогда эффективность лечения составляет – 70 % случаев, при нахождении в опухоли, хотя бы одного из гормонов – эффективность составляет 30%. При прочих видах карциномы груди эффективность терапии составляет всего лишь 10%. При опухоли, которая считается негормонозависимой, такой тип лечения применять нецелесообразно.
Нужна ли гормонотерапия после мастэктомии?
Для предотвращения появления метастаз гормонотерапию могут назначить после хирургического вмешательства.
источник
Женщины, у которых диагностирован рак молочной железы (РМЖ), сталкиваются с большим количеством противоречивых рекомендаций, особенно если они находятся в пременопаузе. Их просят детально описать семейный анамнез для выяснения возможного характера генетической предрасположенности к РМЖ, обусловленного экспрессией гена BRCA1 или BRCA2, определяющих риск семейного РМЖ и рака яичников (РЯ).
Затем может быть рекомендовано генетическое консультирование и тестирование с целью более тщательного обследования пациентки и членов ее семьи на предмет возможных положительных эффектов и рисков профилактической мастэктомии и двусторонней аднексэктомии. Это ставит пациенток с выявленным в пременопаузе РМЖ в щепетильное положение, когда им предлагают выполнить двустороннюю овариэктомию с целью предотвращения РЯ, а затем сообщают, что им противопоказана ЗГТ эстрогенами или тестостероном по поводу симптомов постменопаузы, которые у них закономерно возникнут после этой операции. Это мнение высказывают онкологи.
Но его перевешивают личные пожелания пациентки об эмоциональном благополучии в тот момент, когда она сталкивается с угрожающим ее жизни заболеванием, новыми симптомами постменопаузы, нарушением половых функций и потенциальными проблемами с замужеством. Преимущества двусторонней аднексэктомии у носительниц мутаций гена BRCA1 или BRCA2 заключаются в возможности уменьшения риска рецидива РМЖ, а также снижении риска РЯ на 90 %. Если бы после операции возможен был контроль за симптомами постменопаузы, это было бы большим ее преимуществом. Однако недостаточность эстрогенов и андрогенов ведет к снижению либидо, увеличению сухости во влагалище, появлению приливов жара, бессонницы, депрессии.
Поэтому некоторые женщины считают, что положительные эффекты операции не оправдывают ее возможных рисков. Поэтому возраст, в котором следует планировать выполнение профилактической овариэктомии у носительниц генетических мутаций, не установлен и должен определяться индивидуально. Некоторые врачи на ограниченный период времени назначают инъекционный Depo-Lupron® (ТАР Pharmaceuticals Inc.), который вызывает обратимую менопаузу, что помогает пациентке принять решение.
Лечение рака молочной железы (РМЖ) включает тамоксифен, ингибиторы ароматазы, местную лучевую и химиотерапию (XT). Некоторые утверждают, что цель XT заключается в подавлении функции яичников. Овариэктомия могла бы заменить этот положительный эффект XT, но к настоящему времени не проведено адекватного научного сравнения этих двух методов. Кроме того, женщинам в постменопаузе можно назначать терапию ингибиторами ароматазы, о чем свидетельствует снижение частоты рецидивов РМЖ на 43 % через 5 лет применения тамоксифена.
Растет беспокойство в отношении показателей смертности в отдаленный период после проведения стандартной терапии рака молочной железы (РМЖ), которые недостаточно учитываются в клинических исследованиях. После XT у женщин снижаются когнитивные функции, повышается утомляемость, развивается остеопороз, увеличивается масса тела и нарушается половая функция. Требуются дальнейшие исследования для внедрения более эффективной симптоматической терапии, включающей препараты кальция и витаминные добавки, бисфосфонаты; необходимы также мониторинг плотности костной ткани и профилактика когнитивной и половой дисфункций.
Применение тамоксифена с целью профилактики рака молочной железы (РМЖ) сопровождается определенными осложнениями, включая тромбоэмболии, инсульты и рак эндометрия (РЭ). Прогнозируемый ежегодный показатель заболеваемости РЭ среди больных РМЖ составляет 1 случай на 1000 женщин. Для пациенток, принимающих тамоксифен, повышение риска составляет 2 случая на 1000 женщин, или общий риск 3 на 1000 в год. Исследования, целью которых было изучить целесообразность тщательного наблюдения за женщинами, принимающими тамоксифен, показали, что ежегодные трансвагинальное УЗИ и обязательная биопсия эндометрия сами по себе увеличивают риск РЭ.
Если перефразировать известную фразу, можно сказать «не навреди» этим пациенткам проведением ежегодных гинекологических обследований с цитологическими исследованиями и постоянными расспросами о наличии таких симптомов, как кровотечение или выделения из половых путей.
Исторически укрепилось авторитетное мнение, что женщины с раком молочной железы (РМЖ) в анамнезе ни при каких условиях не должны получать заместительную терапию эстрогенами. Учитывая, что не существует источников литературы, подтверждающих это предостережение, а также положительные эффекты эстрогенов, некоторые специалисты убеждены в необходимости отмены этого запрета. Принимая во внимание отсутствие проспективного исследования влияния ЗГТ на пациенток после лечения РМЖ, Wile и DiSaia в 1989 г. предложили проанализировать ситуации, при которых эти женщины, возможно уже имевшие раковые клетки в молочных железах, подвергались воздействию эстрогенов в крови в высоких концентрациях. К таким ситуациям отнесли беременность в сочетании с РМЖ, беременность, наступившую после лечения РМЖ, случаи заболевания у женщин, получавших пероральные контрацептивы ранее или применяющих их в настоящее время, а также случаи развития РМЖ на фоне ЗГТ.
После тщательного анализа подобных ситуаций выяснилось, что исследуемая взаимосвязь незначительна, если вообще имеет место. В настоящее время в США ежегодно диагностируют 185 000 новых случаев РМЖ. Долгосрочная выживаемость у женщин, завершивших лечение РМЖ, все время растет; по некоторым прогнозам, она может превысить 90 %. В связи с этим увеличится количество женщин, перенесших РМЖ, которые доживут до пожилого возраста. Вот почему нам необходимо обратить внимание на целесообразность ЗГТ у данной категории пациенток.
По данным некоторых авторов, заместительная терапия эстрогенами у больных РМЖ безвредна. Мы должны помнить, что в прошлые времена, до применения цитостатиков, женщины в постменопаузе, страдающие метастатическим или рецидивным РМЖ, получали эстрогены в качестве терапии первой линии. Сейчас мы понимаем, что эффективность гормональной терапии в известной мере зависит от рецепторного статуса опухоли. По крайней мере в 7 проспективных рандомизированных двойных слепых исследованиях сравнивали эффективность эстрогенов и тамоксифена у пациенток с рецидивирующим или метастатическим РМЖ. Частота ответов на эстрогены и тамоксифен оказалась одинаковой. В проспективных рандомизированных исследованиях, сравнивавших эстрогены и тамоксифен в качестве адъювантной терапии, процент рецидивирования заболевания в обеих терапевтических группах не отличался. Однако мы обладаем весьма небольшим объемом клинических данных, посвященных этому вопросу.
Оценка эффективности заместительной гормональной терапии (ЗГТ) у женщин с раком молочной железы (РМЖ) проводилась как минимум в 6 ретроспективных исследованиях. Перед приемом эстрогенов у пациенток не было признаков рецидива заболевания. ЗГТ была назначена с целью уменьшить вазомоторные симптомы или для профилактики хронических заболеваний сердечно-сосудистой системы, остеопороза и рака ободочной кишки. В данной группе, насчитывающей более 500 пациенток, было выявлено 30 (6 %) случаев рецидива опухоли и всего 7(1%) летальных исходов.
В проведенном авторами этой главы исследовании, включавшем 145 пациенток с раком in situ и I—IV стадии, рецидив заболевания выявлен у 13 (9 %) больных. Терапию эстрогенами получали пациентки и с метастатическими, и интактными лимфоузлами. Из 96 больных с интактными лимфоузлами рецидивы развились у 11, а в группе с пораженными лимфоузлами к настоящему времени рецидив опухоли выявлен только у 1 из 34. В группе пациенток, которым гистологическая оценка лимфоузлов не проводилась, рецидив выявлен у 1 из 15.
Кроме этого обнаружено, что рецепторный статус опухоли у больных, которым его определяли, никаким образом не влиял на частоту возникновения рецидивов в зависимости от приема эстрогенов. Данные о показателях рецидивирования у больных РМЖ, получавших ЗГТ, и летальных исходах представлены в таблице.
На сегодня в 3 исследованиях типа «случай-контроль» и 3 когортных исследованиях количество рецидивов и летальных исходов в группе женщин, получавших ЗГТ эстрогенами, и в группе контроля было одинаковым. В одном из когортных исследований 125 пациенткам после лечения РМЖ назначили ЗГТ, группу контроля составили 362 женщины. Пациенток обеих групп отбирали в соответствии со стадией заболевания, возрастом и годом постановки диагноза. В исследование включили больных со всеми стадиями, но у 78 % были I и II стадии и рак in situ (14 %).
В группе получавших заместительную гормональную терапию (ЗГТ) наблюдалось преимущество по выживаемости, отношение шансов составило 0,28 (ДИ 0,11-0,71), однако впоследствии диагностировано 6 случаев рака эндометрия (РЭ). В 1994 г. эксперты ACOG сделали заключение: «Таким образом, данные об увеличении риска рецидива РМЖ у женщин в постменопаузе, получающих заместительную терапию эстрогенами, отсутствуют. Ни одной женщине нельзя гарантировать защиту от рецидива. ЗГТ эстрогенами можно рекомендовать женщинам в постменопаузе, которые ранее получили лечение по поводу РМЖ, но назначать ее следует с особой осторожностью». Другими словами, женщина должна подписать информированное согласие. Ей необходимо предоставить информацию, на основании которой она сможет принять осмысленное решение.
Уклонение от обсуждения с больной возможности заместительной терапии можно рассматривать как прямое нарушение ее интересов. В ближайшем будущем в США РМЖ заболеет более 36 000 женщин в возрасте моложе 50 лет. Большинство, если не все, получат цитотоксическую XT, у многих наступит аменорея, несмотря на возраст моложе 35 лет. К сожалению, при возникновении аменореи, обусловленной XT, в подавляющем большинстве случаев разовьется яичниковая недостаточность. Частота последней даже среди очень молодых женщин (моложе 40 лет) составит 86 %. Поэтому мы будем наблюдать увеличение количества молодых женщин с индуцированной XT преждевременной менопаузой.
У многих больных раком молочной железы (РМЖ) наступит выздоровление, но преждевременная менопауза станет причиной вазомоторных нарушений, по интенсивности превышающихтаковые при естественной менопаузе. Поэтому положительные эффекты ЗГТ при преждевременной менопаузе могут быть более выраженными. Для того чтобы принять грамотное решение, женщины должны осознавать смысл этой терапии, т. е. взвесить пользу от лечения и риск. Больные РМЖ — идеальные кандидаты для применения влагалищных колец с медленным высвобождением эстрадиола. Estring® содержит небольшую дозу эстрадиола, но достаточную и эффективную для лечения атрофии слизистой оболочки влагалища. При использовании этого кольца содержание эстрадиола в плазме повышается только на 10 % от той дозы, которая возникает при применении пластыря 0,05 Estraderm®. Если же симптомы, связанные с менопаузой, сохраняются, используют Eemring® с более высокой дозой эстрадиола (0,05 мг/сут), что также позволяет облегчить выраженность вазомоторных проявлений.
— Вернуться в оглавление раздела «Онкология»
источник
Эндогенная терапия за последние два десятилетия позволила добиться определенного прогресса в лечении рака молочной железы (РМЖ), который достаточно чувствителен к гормональному воздействию. В первую очередь, прогресс достигнут благодаря внедрению в клиническую практику современных эффективных препаратов с низким токсическим профилем – антиэстрогенов нового поколения и ингибиторов ароматазы, значительно улучшивших отдаленные результаты лечения и повысивших качество жизни больных РМЖ.
Новым возможностям антиэстрогенной терапии новообразований молочной железы был посвящен симпозиум фармацевтической компании «Орион Фарма» при содействии кафедры онкологии Львовского национального медицинского университета им. Д. Галицкого и Львовского межрегионального онкологического центра. Симпозиум проходил 24 сентября этого года в Олеськом замке, расположенном под Львовом.
Идея разработки нового антиэстрогена возникла в 1973 году, когда уже существовал тамоксифен – стандартный препарат для лечения РМЖ. Химические формулы тамоксифена и торемифена отличаются лишь наличием атома хлора в последнем, но это, на первый взгляд, незначительное отличие обусловливает стабилизацию молекулы торемифена и препятствует образованию агрессивных метаболитов. Таким образом, было получено новое лекарственное средство, обладающее меньшей эстрогенностью с улучшенным эстрогенно-антиэстрогенным соотношением.
Клинические исследования Фарестона начались в 1982 году, в них принимали участие многие страны мира. В 1988 году препарат был зарегистрирован в Финляндии, в 1994 году – в Японии, Швеции, в 1997 году – в США.
За последние несколько лет проведены многочисленные сравнительные исследования тамоксифена и торемифена.
Доктор Алайос Хайба из научно-исследовательского центра Орион в Турку (Финляндия) остановился на результатах двух исследований, в которые были включены пациентки в постменопаузе с инвазивным РМЖ. В обоих исследованиях статистически достоверную разницу в отношении 5-летней выживаемости регистрировали только в группе эстрогенположительных пациенток: 135 из них принимали Фарестон (торемифен), 153 – тамоксифен. Показатели общей смертности, развитие таких грозных осложнений, как рак эндометрия, тромбозов и тромбоэмболий легочной артерии (ТЭЛА), инсультов у пациенток с РМЖ были значительно ниже на фоне приема Фарестона (торемифена).
Говоря о Фарестоне (торемифене), докладчик отметил, что противоопухолевая активность имеет дозозависимый характер. В низких дозах препарат высокоэффективен в отношении гормонозависимых опухолей, значительное увеличение дозы повышает его активность и в отношении гормононезависимых опухолей, в частности саркомы матки.
Доктор медицинских наук, профессор В.И. Тарутинов (Институт экспериментальной патологии, онкологии и радиологии им. Р.Е. Кавецкого НАН Украины) сконцентрировал внимание на распространенных ошибках, которые встречаются в гормонотерапии, сделав акцент на ее перспективных направлениях.
В настоящее время во многих клиниках все еще используется тамоксифен. Каковы его положительные и отрицательные стороны? Наряду с тем, что этот препарат уменьшает частоту развития рака второй молочной железы, продлевает жизнь пациенткам, он способствует увеличению развития рака эндометрия. Кроме того, в 20% случаев положительный эффект тамоксифена проявляется при эстрогенотрицательном статусе, в 30% случаев при эстрогенположительном статусе такой эффект отсутствует. Это заставляет задуматься, потому что, ориентируясь только на данный критерий, в 50% случаев женщина лишается нормального патогенетического лечения.
В первую очередь это связано с тем, что препарат работает как при эстрогенположительных, так и при эстрогенотрицательных опухолях, в чем заключается его важное преимущество перед тамоксифеном.
В заключение профессор В.И. Тарутинов сделал вывод о том, что нет смысла рисковать жизнью женщин, лишать их эффективной патогенетической помощи, когда в руках специалистов имеется более эффективный и безопасный препарат – Фарестон.
В продолжение разговора об антиэстрогенной терапии больных РМЖ онколог В.И. Смирнов (Донецкий областной противоопухолевый центр) представил вниманию присутствующих данные исследования, проведенного на базе центра.
В исследование были включены 19 больных РМЖ I-IV стадий, из которых 16 получали Фарестон в качестве гормонотерапии первой линии в адъювантном и неоадъювантном режимах комплексного лечения, 3 пациентки с диагнозом прогрессирующего РМЖ и развившейся в период лечения резистентностью к тамоксифену – в качестве гормонотерапии второй линии. Возраст пациенток – 50-59 лет. Для достижения полной антиэстрогенной блокады наряду с назначением торемифена у всех пациенток с сохраненной менструальной функцией выполнена двухсторонняя тубовариэктомия, сочетающаяся с радикальным хирургическим вмешательством на молочной железе. Рекомендуемая доза препарата составила 60 мг ежедневно в течение длительного срока.
Результаты лечения, как отметил докладчик, позволили сделать вывод о том, что использование Фарестона может быть рекомендовано в адъювантном, неоадъювантном и паллиативном режимах в комплексном лечении больных РМЖ.. Применение торемифена в сочетании с внутриартериальной селективной полихимиотерапией и лучевой терапией позволило достичь полной и частичной регрессии у больных с местнораспространенным РМЖ.
Академик АМН Высшей школы Украины, доктор медицинских наук, профессор кафедры онкологии и медицинской радиологии Львовского национального медицинского университета им. Д. Галицкого Б.Т. Билынский дополнил коллегу, сказав, что антиэстрогенная терапия, несомненно, имеет целый ряд преимуществ. Надо ли останавливаться на достигнутом? Фарестон не имеет негативных факторов, что имеются у его предшественников, лечение им следует считать оправданным. «Сегодня мы говорим, что будущее за Фарестоном, – сказал профессор Б.Т. Билынский. – Но пройдет какое-то время и, возможно, появится еще более эффективный, более безопасный препарат. Это значит, что антиэстрогенная терапия имеет большое будущее, в которое мы смотрим с надеждой».
В выступлениях специалистов, участников симпозиума постоянно звучало, что антиэстрогенная терапия требует определенных перемен. Об этом, например, говорил доктор медицинских наук, профессор Азербайджанского национального онкологического центра Р.С. Зейналов.
Несмотря на все плюсы тамоксифена, существует крайняя необходимость внедрения в клиническую практику более эффективных антиэстрогенов, а также создания новых препаратов с принципиально новым механизмом действия, которые превосходили бы антиэстрогены по эффективности и позволяли избегать нежелательных побочных явлений.
Международное агентство по изучению рака (МАИР) недавно пришло к заключению о том, что имеется достаточно оснований считать тамоксифен канцерогеном, повышающим риск возникновения рака эндометрия у человека. При более высокой эффективности, по сравнению с тамоксифеном, и безопасности в отношении непосредственных побочных эффектов это обстоятельство позволяет считать торемифен, ввиду установленного экспериментами отсутствия его генотоксичности, заслуживающей внимания альтернативой в лечении распространенного рака молочной железы.
С результатами еще одного исследования ознакомила собравшихся онколог Н.А. Зализняк (Днепропетровский городской онкологический центр). Она выступила с докладом на тему «Индукционная гормонотерапия торемифеном при РМЖ».
Как отметила докладчик, исследований по изучению эффективности торемифена у больных РМЖ перед оперативным вмешательством немного. В исследование, проводимое на базе Днепропетровской государственной медицинской академии, были включены 54 женщины в возрасте от 44 до 65 лет с эстрогенположительным статусом РМЖ. Пациентки принимали торемифен по 120 мг в сутки в течение месяца. У них непосредственно перед операцией оценивали эффективность терапии, а именно: клинически и по данным ультразвукового исследования определяли объем опухоли и лимфоузлов, учитывали побочные эффекты, проводили стандартные клинические биохимические исследования крови. Данные, полученные в исследовании, позволили говорить о том, что применение Фарестона в дозе 120 мг/сут в индукционном режиме на протяжении месяца приводит к достаточно выраженному противоопухолевому эффекту у женщин, что позволяет увеличить число органосохраняющих операций. Отмечена также хорошая переносимость препарата. В результате исследования сделан вывод о том, что после определения степени эффективности месячного курса применения торемифена при необходимости следует продлить прием препарата до двух месяцев.
«Опыт применения препарата Фарестон в комплексном лечении дисгормональных гиперплазий молочных желез у женщин с сохраненной менструально-овариальной функцией» – тема выступления заведующей областным маммологическим центром Днепропетровского областного клинического онкологического диспансера, доктора Я.В. Антоновской.
Прослеживается четкая корреляционная зависимость формирования патологии молочных желез от уровня и характера гормональных нарушений. В связи с этим понятна первостепенная важность гормональной терапии в лечении этой патологии. Докладчик представила результаты исследования, в котором женщинам с локализованными формами мастопатии и наличием пролиферативного компонента при сохраненной менструально-овариальной функции проводили лечение препаратом Фарестон. В результате такой терапии уменьшались болевой и предменструальный синдромы, плотность молочных желез и размеры пальпируемых уплотнений, что подтверждено данными МГ и УЗИ. В целом, отмечалась положительная динамика со стороны гиперпластических заболеваний гинекологической сферы.
Доктор медицинских наук, профессор А.С. Дудниченко (Харьковский областной клинический онкодиспансер) детально остановился на роли профилактики и применения антиэстрогенных препаратов у здоровых женщин. Докладчик акцентировал внимание на том, что фактически нет ни одного фактора, который не оказывал бы влияния на женщину, на изменения ее гормонального обмена, ведущего к возникновению доброкачественной и злокачественной опухолей. Профилактические мероприятия по отношению к опухолевым заболеваниям молочной железы – это довольно перспективное направление и, безусловно, специалистам надо уделять ему больше внимания.
А.С. Дудниченко рассказал о проведенном на базе харьковской клиники сравнительном исследовании, результаты которого показали, что наиболее эффективно и патогенетически обоснованно лечение доброкачественных опухолей препаратами группы антиэстрогенов. При сравнении тамоксифена и Фарестона получены данные, что на фоне приема последнего препарата отмечено достоверное повышение липопротеидов высокой плотности, тогда как тамоксифен оказывал противоположный эффект.
Кроме того, торемифен применяли у женщин сравнительно молодого возраста с доброкачественными опухолями более длительный срок, поскольку токсических эффектов не наблюдали.
По итогам симпозиума специалисты еще раз подчеркнули необходимость широкого применения Фарестона (торемифена), отдавая предпочтение этому препарату в контексте его характеристик, особенно в части безопасности, переносимости и высокой эффективности.
источник