В нашей клинике вы можете пройти анализ на выявление мутаций в генах BRCA1 и BRCA2 — данная процедура позволяет диагностировать высокую степень риска рака молочной железы .
Лечение РМЖ на различных стадиях
- У пациенток с операбельной опухолью (I-II стадий) лечение обычно начинается с операции.
- Пациенткам с первично иноперабельной опухолью (III стадии) необходимо проведение на первом этапе химиотерапии или сочетания химиотерапии с лучевой терапией или гормонотерапии. Операция становится возможной при успешном лечении.
- Пациенткам с диссеминированной опухолью (при наличии метастазов в других органах, IV стадии) предлагается проведение лекарственного лечения или сочетания лекарственного лечения с лучевой терапией, а в некоторых случаях – с операцией.
Сергей Михайлович Портной «Методы лечения рака молочной железы».
Рассмотрим основные положения местного и общего лечения не диссеминированного рака. Кратко анализируя эволюцию методов хирургического лечения рака молочной железы на протяжении ХХ века, можно выделить две противоположные тенденции:
- тенденцию к расширению объема операции,
- тенденцию к сокращению объема оперативного вмешательства.
Первая связана со стремлением к повышению радикализма за счет широкого удаления пораженных опухолью тканей и тканей, где такое поражение может быть. Для рака молочной железы характерно распространение по протокам и по лимфатическим сосудам, как в пределах молочной железы, так и за ее пределы в лимфатические узлы. Такое распространение при небольших, казалось бы, ограниченных опухолях, может быть выявлено только при микроскопии удаленной ткани, ни рентгенологически, ни при пальпации оно не выявляется. После лечения, ограниченного только удалением опухоли, закономерно возникали рецидивы рака в молочной железе или в ближайших лимфатических узлах. Именно с этим связано широкое применение операций, при которых полностью удаляется молочная железа и жировая клетчатка, в которой находятся ближайшие лимфатические узлы (радикальная мастэктомия).
Потеря молочной железы после радикального лечения по поводу рака представляет не только физический недостаток, но и является, прежде всего, серьезной психической травмой. Желание удалить опухоль и сохранить молочную железу выразилось в исторически более ранних операциях, так как радикальная мастэктомия была альтернативой таким операциям. Вместе с тем, органосохраняющее лечение, не худшее по результатам, чем радикальная мастэктомия, было разработано сравнительно недавно.
Современное представление о возможности сохранения молочной железы основано на представлении о том, что РМЖ даже 1 стадии к моменту его выявления уже имеет существенную вероятность наличия отдаленных гематогенных микрометастазов и проведение операции самого максимального объема не снижает риска реализации микрометастазов в клинически проявляемые метастазы (B.Fisher). К настоящему времени проведено большое количество рандомизированных исследований, сравнивающих, с одной стороны органосохраняющие операции в сочетании с лучевой терапией и радикальную мастэктомию с другой стороны.
Многолетние наблюдения за тысячами больных показали равноценность выживаемости и, следовательно, — адекватность органосохраняющего лечения. В то же время, органосохраняющие операции не могут применяться при всех формах роста и на всех этапах развития рака молочной железы.
Показаниями к органосохраняющим операциям являются:
- небольшой размер опухоли (не более 3-4 см),
- один очаг опухоли,
- отсутствие распространения опухоли на кожу.
Предположительно существующее микроскопическое распространение опухоли по лимфатическим сосудам и протокам в пределах молочной железы подавляется обязательным последующим облучением.
Объединение современных возможностей онкологии и пластической хирургии позволило разработать целую серию новых одномоментных операций, при которых онкологический этап операции (радикальная мастэктомия, органосохраняющая операция) дополняется реконструкцией молочной железы.
Облучение молочной железы после органосохраняющих операций позволяет добиться такой же низкой частоты развития местных рецидивов, как и после радикальной мастэктомии. Важно отметить, что проведение правильного органосохраняющего лечения не повышает риск развития отдаленных метастазов, вероятность и скорость их появления остается такой же, как и после радикальной мастэктомии. Пресечь или затормозить этот процесс может только системное профилактическое лечение.
Предполагается, что у значительной части больных на раннем этапе развития рака происходит рассеивание опухолевых клеток током крови по тканям организма. Здесь они могут погибнуть, но, если первичная опухоль не удалена, им на смену придут следующие партии клеток, которые могут сформировать микроскопические колонии.
Современные методы выявления метастазов рака молочной железы не идеальны, с их помощью можно выявить очаг поражения тогда, когда он достиг, по крайней мере, 0,5 см в диаметре. После удаления первичной опухоли дальнейшее поведение микрометастазов определяет судьбу больной:
- Если микрометастазов вообще нет или они настолько малы, что их развитие блокируется естественными силами организма, наступает длительное излечение.
- Если микрометастазы малы и растут медленно, рецидив болезни может развиться через десятки лет.
- Наконец, если микрометастазы относительно крупные и быстро растут, они быстро проявят себя.
При раке молочной железы наибольшую опасность представляют микрометастазы опухоли, вероятно, рассеянные по всему организму уже к моменту первого обращения к врачу. Естественно, что чем больше местное распространение опухоли (ее размер, вовлечение в опухолевый процесс регионарных лимфатических узлов, кожи молочной железы, грудной стенки), тем больше вероятность существования микрометастазов. Именно поэтому при местно-распространенном РМЖ (III стадии) часто лечение начинается не с местных воздействий на первичную опухоль, а с общего воздействия, чаще всего — с химиотерапии. Значение лекарственного лечения, предпринимаемого после радикальных операций, также чрезвычайно велико для уничтожения микрометастазов и повышения вероятности длительного выздоровления больных. Причем, чем больше стадия болезни, тем хуже прогноз и тем больше оснований к проведению профилактического системного лечения.
Химиотерапия и эндокринная терапия
Под химиопрепаратами понимаются вещества природного или синтетического происхождения, обладающие способностями убивать опухолевые клетки. Обычно они вводятся в определенных сочетаниях, позволяющих рассчитывать на успех в 50 — 70% случаев. Химиотерапия обычно проводится за несколько (от 4 до 16) курсов, с интервалами отдыха.
Из средств эндокринного лечения наибольшее применение нашли хирургическое удаление яичников, лекарственное выключение функции яичников, а также препараты, являющиеся гормонами, антигормонами, или ингибиторами образования гормонов. Эти лекарства обычно принимаются длительно и непрерывно, цель их применения — препятствовать стимуляции опухолевого роста собственными гормонами организма. Рецепторы эстрогенов (РЭ) и рецепторы прогестерона (РП) – белковые молекулы в клетках опухоли, воспринимающие воздействие соответствующих женских половых гормонов. Наличие этих молекул говорит о гормональной зависимости опухоли и о возможности снижения вероятности рецидива болезни при проведении гормонотерапии.
Рецептор эпидермального фактора роста 2 типа (HER2) – белковая молекула в опухолевой клетке, воспринимающая стимулирующее действие соответствующего фактора роста. Присутствие этого рецептора, с одной стороны, говорит об очень высокой агрессивности опухоли. С другой стороны, это позволяет применять высокоэффективные средства, по своему механизму действия являющиеся антителами к HER2.
Каким образом планировать компоненты профилактического лечения у каждой конкретной больной?
Хорошо аргументированные ответы содержатся в рекомендациях Международной конференции по адъювантной терапии рака молочной железы в Сан-Галлене (2015-2017 гг.). По современным рекомендациям, практически все больные инвазивным раком молочной железы после операции нуждаются в проведении профилактического лекарственного лечения.
Для составления индивидуального прогноза и выбора лечения больной принимаются во внимание:
- возраст,
- размер опухоли,
- степень злокачественности опухоли,
- наличие опухолевых клеток в перитуморальных сосудах,
- экспрессия РЭ, РП, HER2 и Ki67,
- наличие метастазов в лимфатических узлах.
Решение вопроса о предоперационной и послеоперационной лекарственной терапии решается консультантами-химиотерапевтами так же, как и вопрос о лучевой терапии решается консультантами лучевыми терапевтами.
Особенности лечения наследственного РМЖ
Органосохраняющие операции у больных наследственным раком молочной железы имеют значение для лечения существующей на данный момент болезни, но они не защищают от развития последующих опухолей.
В одном из наблюдений сообщается, что частота вторых раков молочной железы у таких больных составила:
- в оперированной молочной железе – 49%,
- в противоположной молочной железе – 42%.
Эти результаты резко отличаются от результатов таких операций в общей популяции, где частота местных рецидивов может составлять 5-10%.
Выполнение двусторонней мастэктомии у женщин носителей мутаций BRCA1 или BRCA2 при раке одной молочной железы более оправдано, такая операция уносит ткань-мишень, в которой могут формироваться новые опухоли; то есть операция имеет и лечебный, и профилактический смысл.
Тактика лечения наследственного РМЖ основывается на анализе общепринятых для РМЖ характеристик:
- возраста,
- соматического состояния,
- репродуктивного статуса,
- распространённости опухоли, её молекулярно-биологического портрета,
- пожеланий пациентки.
Особенностью тактики является возможность проведения одновременных мер по профилактике второго рака. В частности, при планировании хирургического лечения следует иметь ввиду, что, чем больше оставляется железистой ткани, тем больше вероятность развития второй опухоли как в ипсилатеральной, так и в контралатеральной молочной железе.
Отказ от органосохраняющей операции в пользу мастэктомии на стороне болезни и выполнение контралатеральной профилактической мастэктомии снижает вероятность развития второго РМЖ на 90-100%!
Лечение больных наследственным РМЖ направлено на решение следующих задач:
- непосредственное лечение имеющегося заболевания (РМЖ),
- профилактика второго РМЖ,
- профилактика рака яичников (при мутациях генов BRCA1 и BRCA2).
Обширные профилактические операции могут быть непереносимы по соматическому состоянию или по психологической неготовности пациентки. Решение второй и третьей задач может осуществляться одновременно с проведением лечения первичного заболевания или быть отсрочено.
источник
Способы лечения рака молочной железы зависят от стадии онкопроцесса и наличия вторичных образований.
Лечение рака молочной железы опирается на результаты генетического, иммунологического исследования, изменений в общеклинических и биохимических анализах, а также от наличия сопутствующих заболеваний.
Новые технологии приходят в Россию.
Приглашаем пациентов принять участие в новых методах лечения онкологических заболеваний, а также в клинических испытаниях препаратов на основе Т-клеток (LAK-терапия). Терапия проводится в различных научно-исследовательских онкологических центрах, в зависимости от вида опухоли.
Отзыв о методе министра здравоохранения РФ Скворцовой В.И.
Комментарий о клеточных технологиях главного онколога России, академика Давыдова М.И.
1. Первый этап болезни – удаление опухоли.
2. Вторая стадия – радикальное удаление, зачастую проводится расширенная мастэктомия. Лечение рака молочной железы дополняется лучевой и химиотерапией, возможны к назначению иммунологические и гормональные средства.
В настоящее время основная тенденция на начальных этапах – максимально сохранить нетронутые опухолью ткани. Зачастую лечение рака молочной железы сочетается с проведением радиотерапии, чтобы минимизировать размеры злокачественности во время хирургического лечения.
Их можно разделить на 2 большие группы:
• местного воздействия – облучение, операция,
• системного влияния – химио-, гормоно- и иммунотерапия.
При этом врачи руководствуются преимущественно следующими критериями:
• Маленькие онкоочаги и отсутствие отдаленных метастаз – секторальная резекция железы или мастэктомия с иссечением лимфоузлов, проведение инраоперационной биопсии, по результатам которой обычное удаление заменяют расширенной мастэктомией.
• В случае крупного онкообразования и наличия отдаленных патологий – химиотерапия и другое консервативное лечение рака молочной железы.
РМЖ часто является гормонозависимой опухолью, на рост которой влияют различные железы внутренней секреции. В ходе клинических наблюдений выявилось, что некоторые гормоны, в первую очередь эстрогены, прямо или опосредованно влияют на появление и дальнейшую скорость роста. Поэтому еще недавно самым популярным лечением рака молочной железы была овариоэктомия (удаление яичников), хотя полное излечение при этом наступало лишь у трети женщин.
Впоследствии были более досконально изучены механизмы воздействия гормонов на опухолевую ткань, включая действие по принципу положительной и обратной отрицательной связи. И с начала семидесятых годов прошлого столетия наступил прорыв в лечении рака молочной железы: были созданы и протестированы различные новые лекарственные препараты, обеспечивающие блокирование рецепторов гормонозависимых опухолей (тамоксифен, торемифен) или подавляющие производство эстрогенов (аримидекс, фемара).
Достаточно успешной альтернативой удалению яичников стал препарат госерилин (золадекс), который успешно подавляет образование эстрогенов на строго определенное время. Создавая таким образом состояние медикаментозного климакса и применяя комплексную терапию можно добиться успеха в лечении рака молочной железы. А после завершения терапевтического курса и при прекращении приема золадекса, яичники начинают функционировать снова.
Лечение рака молочной железы препаратом Тамоксифен является наиболее часто используемым лекарством при гормонозависимых раках. Однако у него имеются серьезные побочные эффекты, включая малигнизацию эндометрия и повышение риска возникновения тромбоэмболии.Поэтому в последние годы был предложен целый ряд лекарств, ингибирующих ароматазу, например:
Другие средства – аромазин, фемара. Они особенно показаны после приема тамоксифена в течение 5 последних лет.
Разработки ученых увенчались успехом, найден способ воздействовать на опухоль – это таргетные препараты. Сегодня таргетная терапия является серьезным продвижением в современной онкологии.
Органосохраняющую операцию выполняют в случае размера онкоочага до 2,5 см. Однако в качестве профилактики рецидива возможно иссечение регионарных лимфоузлов. При классической мастэктомии происходит полное удаление всех тканей железы. Установка протеза и пластика груди выполняются или непосредственно во время хирургического вмешательства, или спустя шесть месяцев. Это зависит от общего состояния пациентки и характера операции.
Онкохирурги рекомендуют следующие виды удаления молочной железы:
• иссечение лишь ее сектора – лампэктомия,
• полностью, но без резекции лимфоузлов подмышечной группы,
• с удалением лимфоузлов регионарных – модифицированная радикальная мастэктомия,
• единым блоком с прилежащими к ней мышцами – радикальная мастэктомия (расширенная),
• удаляются все ткани железы за исключением кожи и соска (важно для последующей реконструкции груди).
В лечебных дозах ионизирующее излучение угнетает развитие онкоклеток и вызывает их разрушение. Таким способом можно воздействовать на первичную патологию, и метастазы. Радиооблучение может стать единственным вариантом в качестве самостоятельного метода при неоперабельности новообразования или использоваться с целью минимизации размеров злокачественного процесса перед проведением хирургии.
После мастэктомии облучение ложа опухоли существенно уменьшает вероятность рецидива. В качестве основного метода радиотерапии обычно используется дистанционное облучение. Современные аппараты позволяют минимизировать поражение здоровых тканей, концентрируя свое пагубное воздействие именно в пределах опухолевого очага. Поэтому сегодня крайне редко наблюдаются типичные осложнения, возникающие после завершения курса радиотерапии, включая радиационные ожоги.
Обычно молочный рак имеет свойство метастазировать практически во все органы, включая легкие, кости, печень, брюшную полость и кожные покровы. Лечение отдаленных от материнского новообразования опухолей зависит от следующих факторов:
• размеры метастаз, их количество, локализация,
• степень чувствительности онкоклеток к эстрогенам, прогестерону,
• особенности функционирования яичников (состояние фертильности или климакс).
Наиболее успешно в лечении метастаз РМЖ считаются следующие средства:
Они часто сочетаются с медикаментами, уменьшающими токсичность первых и снижающими вероятность возникновения или выраженность уже существующих побочных эффектов. Например, при добавлении преднизона снижается токсическое воздействие на кроветворную систему и органы пищеварения, однако повышается вероятность появления тромбозов и вторичной инфекции. С целью повышения терапии цитостатиками также могут назначаться предварительные курсы иммуномодуляторами, включая интерфероны, интерлейкины и различные моноклональные антитела.
В случае рецидива показаны гормональные препараты и цитостатики. Если же положительного эффекта не наблюдается, то рекомендуют клеточную биоиммунотерапию или использование препаратов, проходящих клинические испытания.
После хирургического иссечения необходимо встать на учет у онколога и регулярно являться на контрольные осмотры. Они нужны для того, чтобы своевременно заметить возобновление злокачественного роста и предпринять соответствующие меры. Сначала визиты к доктору необходимы каждые 5 месяцев, а по прошествии 5 лет – ежегодно. На фоне лечения тамоксифеном важно ежегодно проходить ПЭТ или МРТ органов малого таза, чтобы своевременно обнаружить раковое перерождение клеток эндометрия. А при употреблении ингибиторов ароматазы – остеоденситометрию (проверку минеральной плотности костей). В случае рецидива или обнаружения МТС назначается курс химио- и лучевой терапии.
Когда дело касается онкобольных, то основным критерием эффективности проводимого лечения является показатель пятилетней выживаемости. Молочный рак имеет показатель чуть более 50%. Однако, перешагнув эту черту, рецидивов в ближайшие годы уже практически дальше не наблюдается.
Продолжительность жизни зависит от таких факторов, как:
• характер и скорость ее роста,
Наиболее неблагоприятным считается прогноз при диффузном типе роста клеток и запущенной форме болезни при наличии отдаленных МТС. В этом случае показатель пятилетней выживаемости практически равен нулю.
Однако при ранней диагностике заболевания и начале своевременного лечения шансы увеличить порог выживаемости значительно возрастают. Так при второй стадии 80% женщин живут более 5, а чаще и 10 лет, а свыше половины из них перешагнут и двадцатилетний рубеж. Вероятность успешного излечения значительно повышается при использовании сразу нескольких видов терапии.
В случае третьей стадии рака 5 и более лет живут 40-60% женщин (зависит от того, подстадия 3А или 3В). Однако и здесь адекватная медицинская помощь способна повысить продолжительность жизни и сделать ее более комфортной.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
источник
Злокачественная опухоль молочной железы возникает за счет мутации и аномально быстрого деления клеток железистой ткани. В отличие от доброкачественного новообразования, раковая опухоль быстро растет и захватывает соседние ткани и органы. Факторами риска возникновения рака груди у женщин являются особенности физиологии (раннее половое созревание, поздняя менопауза), гормональные отклонения, связанные с вмешательством в естественные биологические процессы организма, пожилой возраст. На ранней стадии рака молочной железы лечение в 85-95% случаев оказывается успешным.
Содержание:
- Типы рака груди
- Диагностика рака
- Лечение рака груди
- Хирургическое лечение
- Химиотерапия
- Гормонотерапия
- Таргетная терапия
- Лучевая терапия
Лечение рака молочной железы во многом зависит от его типа и стадии. По месту расположения различают протоковый рак (в млечных протоках) и дольковый (в дольках железы). По направлению развития — инвазивный (прорастает в ткани) и неинвазивный (прорастает в полость протока или дольки). По количеству раковых образований — узловой (единичный) и диффузный (из нескольких узлов).
Разновидностями рака молочной железы являются:
- папиллярный — неинвазивная форма, когда опухоль не выходит за пределы млечного протока;
- медуллярный рак — опухоль большого размера, не выходящая за пределы грудной железы;
- воспалительный рак имеет те же симптомы, что и мастит (повышение температуры, покраснение кожи груди, появление комков в груди);
- при инвазивном протоковом раке (возникает в 70% случаев заболевания раком груди) протоковая опухоль образует метастазы, прорастающие в здоровую жировую и соединительную ткани железы, и распространяется на другие органы (кости, легкие, например);
- рак соска и околососковой области (прорастает в соседние ткани).
Успех лечения рака молочной железы во многом зависит от его инвазивности. С током крови и лимфы раковые клетки разносятся по организму и вызывают появление матастатических опухолей в печени и других органах. На ранних стадиях (предраковые доброкачественные образования, рак 1-2 степени) размеры опухоли невелики, лимфатические узлы она не затрагивает и за пределы железы не выходит.
На 3-5 стадии опухоль достигает 5 см и больше, поражает не только лимфатическую систему, но и другие органы тела.
Выявить уплотнение позволяет осмотр молочных желез и пальпация. Каждая женщина должна минимум 1 раз в месяц проводить самообследование груди для обнаружения изменения формы молочных желез, их асимметричного увеличения, расположения сосков. При появлении выделений из сосков, болезненных ощущений в одной или обеих молочных железах женщина должна обязательно пройти обследование у маммолога. Риск образования раковых опухолей груди повышен у женщин, имеющих заболевания эндокринной системы. Любые гормональные нарушения, связанные с заболеваниями половых органов, использованием гормональных препаратов являются провоцирующими факторами.
После обнаружения уплотнений могут быть назначены следующие виды обследования:
- УЗИ;
- дуктография;
- маммография (рентген молочной железы), в том числе и с внутривенным введением радиоактивного препарата;
- МРТ молочной железы;
- биопсия опухолевой ткани с последующим цитологическим исследованием.
С помощью этих методов устанавливается характер и размеры опухоли, стадия и степень распространения, наличие метастаз.
Основными методами лечения рака молочной железы являются:
- хирургическое удаление опухоли;
- гормонотерапия;
- лучевая терапия;
- химиотерапия;
- таргетная терапия;
- восстановительная пластическая хирургия;
- комбинированное лечение.
Радиоактивное облучение и хирургическое удаление являются способами местного лечения. Химиотерапия и другие методы лекарственной терапии — это способы системного действия, они убивают или останавливают развитие раковых клеток во всем организме.
Этот метод является основным и наиболее эффективным. Проводится частичное или полное удаление молочной железы.
Лампэктомия применяется для удаления пораженного небольшой опухолью (не более 4 см) участка молочной железы. При этом вместе с опухолью удаляются здоровые участки близлежащих тканей. После удаления проводится курс облучения или химиотерапии для уничтожения оставшихся раковых клеток и предотвращения повторного образования опухоли.
Если поражены лимфатические узлы, то производят их удаление. При неинвазивных формах рака узлы стараются сохранить, так как после их удаления у женщины развивается отек рук, ограничение движения в плечевом суставе, боли в груди.
Чтобы определить точно, поражены раком лимфоузлы или нет, во время операции обязательно проводится так называемая «биопсия сторожевого узла«. Для этого вырезается один из подмышечных лимфатических узлов, обследуется на наличие в нем раковых клеток. Если они не обнаружены, остальные лимфоузлы сохраняются. Если же раковые клетки в лимфоузле обнаруживаются, это является свидетельством высокого риска распространения заболевания в другие органы и участки тела.
Обязательно проводится исследование удаленной ткани гистологическим методом для подтверждения раковой природы новообразования.
Секторальная резекция проводится в том случае, когда уплотнение небольшое (размер опухоли обычно 1-2 см) и не распространяется за пределы молочной железы. Делается надрез, пораженный участок удаляется, накладывается внутрикожный шов.
Центральная резекция применяется при множественных внутрипротоковых папилломах. Разрез проходит через все млечные протоки, вырезается здоровая ткань на 2-3 см вокруг опухоли. После такой операции впоследствии женщина не сможет кормить ребенка грудью.
Резекция соска проводится для диагностики рака соска и ареолы вокруг него. При этом затрагивается часть млечных протоков. После заживления в будущем могут возникнуть осложнения с лактацией.
Онкопластическая резекция — это операция частичного удаления пораженной ткани и ближайших к ней здоровых участков с одновременной пластической операцией по восстановлению формы груди. Используется пересадка здоровых тканей, причем, нередко приходится оперировать и вторую грудь для восстановления симметрии сосков и идентичной формы молочных желез. После такой операции обязательно проводится лучевая терапия.
Мастэктомия. Удаляется молочная железа полностью, но лимфатические узлы не затрагиваются. Такая операция проводится при неинвазивных опухолях большого размера, наличии наследственной предрасположенности к раку груди, а также в профилактических целях. С помощью пластической операции можно восстановить железу.
Радикальная мастэктомия. Оперативное лечение рака молочной железы заключается в удалении не только ее самой, но и полном или частичном удалении соседних мышц и жировой ткани. Метод применяется при запущенных стадиях, когда множественные метастазы находятся в лимфатических узлах, пронизывающих эти ткани и мышцы. «Радикальное» удаление подразумевает полное избавление организма от раковых клеток и защиту от возникновения метастаз. Хирургическое удаление обязательно дополняется последующим радиолучевым и химиотерапевтическим лечением рака молочной железы.
Паллиативная мастэктомия. В том случае, когда метастазы уже появились или опухоль настолько обширна, что метастазы неизбежно должны появиться, проводятся операции, назначением которых является облегчение состояния пациентки. Опухоль устраняется частично для уменьшения площади поражения. При этом удаляются наиболее разрушенные или кровоточащие участки тканей. После этого применяется лекарственное лечение, помогающее снять боль, продлить жизнь.
Реконструкция молочной железы. В некоторых случаях после радикальной мастэктомии проводится восстановительная операция по косметической реконструкции молочной железы. Для этого производится пересадка мышц и жировой ткани из области спины на место удаленных грудных мышц.
В большинстве случаев рецидивов рака и появления метастаз после радикального удаления пораженных опухолью молочных желез не наблюдается (рецидив возникает примерно у 18% больных). Причем восстановительные операции не увеличивают вероятность возникновения метастаз.
На продолжительность и качество жизни после таких операций оказывают влияние стадия развития злокачественной опухоли, возраст пациентки и эффективность последующей химиотерапии. Чем больше участок поражения, тем труднее проходит заживление раны после операции. Оно осложняется у больных сахарным диабетом, у страдающих ожирением, а также у курящих женщин.
Для таких больных операции по одновременному удалению и реконструкции молочной железы не проводятся, так как восстановительная пересадка тканей удлиняет и усложняет процесс заживления. Тем самым откладывается последующее лечение методами лучевой и химиотерапии (их проводят только после полного заживления ран).
Лечение рака молочной железы с помощью лекарственных препаратов, убивающих раковые клетки. Лекарства назначаются строго индивидуально, так как выбор препарата зависит от многих факторов, среди которых тип опухоли, степень поражения, характер проведенной операции, орган, где была проведена операция.
Препараты химиотерапии являются сильнейшими аллергенами, вызывают тошноту и сильную рвоту. Они токсичны, влияют на работу сердца, печени, почек и других органов. Поэтому при выборе препаратов учитываются возраст и сопутствующие заболевания. Одновременно с приемом таких препаратов назначаются противоаллергические средства, которые должны приниматься заблаговременно.
Лечение можно проводить амбулаторно или в стационаре. Предпочтительнее проводить его в больнице под постоянным наблюдением врача. Здесь в случае появления рвоты больная может получить квалифицированную помощь, тогда как в домашних условиях ввести противорвотные средства, провести обезболивание в ночное время, как правило, труднее.
Дополнение: Для того чтобы подобрать наиболее подходящий лекарственный препарат, врач может порекомендовать больным провести исследование для определения генотипа опухоли (анализ на биомаркеры). Это позволит определить, к какому типу препаратов наиболее чувствительны клетки опухоли, уточнить индивидуальные противопоказания.
Обычно для излечения требуется 5-7 курсов химиотерапии. С учетом побочных действий и индивидуальной реакции организма проводится также лечение сопутствующих болезней, иначе провести курс полностью не удастся.
Большая часть (около 75%) всех видов злокачественных опухолей молочных желез являются гормонозависимыми. В их клетках имеются рецепторы, чувствительные к действию женских половых гормонов. Воздействуя на эти рецепторы, эстрогены и прогестероны ускоряют рост опухоли. Причем 10% из них чувствительны только к прогестерону, остальные зависят от гормонов обоих видов. Гормонозависимостью объясняется ускорение роста опухоли во время беременности или в разные фазы менструального цикла.
С помощью гормональных препаратов снижается уровень соответствующих гормонов, что приводит к уменьшению размеров опухоли или ее уничтожению. Эффективность гормонотерапии составляет от 10 до 70%.
Гормональная терапия назначается в тех случаях, когда у женщин имеется генетическая предрасположенность к раку молочной железы. Лечение проводится, если биопсия показала аномальный рост клеток какой-либо ткани при мастопатии. Это позволяет предотвратить их злокачественное перерождение.
Гормонотерапия применяется для уменьшения размеров большой опухоли перед проведением операции по ее удалению. Этот метод позволяет снизить риск повторного возникновения опухоли после операции, а также переход неинвазивной формы рака (карциномы) в инвазивную. Гормонотерапия, проведенная после комплексного оперативного, химиотерапевтического, радиолучевого лечения, позволяет защитить организм от распространения метастаз.
Этот метод отличается от химиотерапии и оперативного вмешательства тем, что применяются препараты направленного действия. Они разрушают клетки опухоли, не затрагивая здоровые. Рост опухоли обусловлен изменениями в строении молекул пораженных тканей. Таргетные препараты предотвращают подобные изменения. Этот метод еще называют молекулярной терапией. Его преимуществом является отсутствие побочных эффектов. Он применяется как для профилактики перерождения новообразований в злокачественную форму, так и для лечения метастатического рака молочной железы. Иногда его применяют в комплексе с химиотерапией или радиотерапией.
В отличие от гормонотерапии, этот метод направлен не на регулирование гормонального фона организма, а на подавление рецепторов опухоли, чувствительных к действию гормонов. Существуют препараты, подавляющие выработку ферментов, катализаторов образования эстрогенов в организме, а также стимулирующих иммунные процессы сопротивления самого организма образованию и росту раковых клеток.
Препараты выпускаются в виде таблеток. Они удобны в использовании. Лечение не требует госпитализации, эффективно даже при тяжелых формах рака. Таргетная терапия рассматривается как наиболее перспективный способ лечения рака молочной железы и других органов.
Метод радиоактивного облучения раковых опухолей позволяет на ранней стадии избавиться от них полностью, а на более поздних — существенно увеличить срок жизни пациенток. Особенно важную роль играет такое лечение при неполном удалении железы (органосохраняющих операциях).
Проводится облучение либо самой молочной железы со стороны опухоли, либо лимфатических узлов и мышц в области поражения. В зависимости от характера опухоли проводится наружное облучение или введение радиоактивного препарата в опухоль с помощью катетера.
Такое лечение рака груди не применяется при ряде заболеваний (сердечно-сосудистой недостаточности, анемии, сахарном диабете), а также не используется для лечения повторных опухолей из-за риска возникновения лучевой болезни. Использование современных методик позволяет избежать таких побочных действий, как тошнота и облысение, однако после лечения возможно появление лучевого дерматита, изъязвления кожи, а также болевых ощущений в груди, появления отека руки со стороны облучения, воспаления легкого.
Для наблюдения за ходом лечения рака молочной железы используются сцинтиграфия (рентген) костей грудной клетки и МРТ обследование. Курс облучения длится от 3-4 дней до 3-4 недель в зависимости от вида и стадии опухоли.
источник
Система иммунитета является универсальным способом реагирования организма на чужеродные вещества и микроорганизмы. Они могут попасть к человеку извне, а могут быть своими собственными клетками, которые в результате неправильного деления приобрели новые свойства, способность оставаться в недифференцированном состоянии и защиту от естественного апоптоза.
Но иногда эта система не срабатывает, и в организме развивается опухоль. Если найти способ подстегнуть иммунитет, то можно победить рак. Иммунотерапия при раке груди является одним из прогрессивных направлений медицины, которое уже дает положительные результаты.
Первые попытки использования стимулирования иммунитета для лечения рака были предприняты в 19 веке. В 1891 году американский врач Уильям Коли, еще не имея точных сведений о работе иммунной системы, заметил, что у больных саркомой, которые перенесли стрептококковую инфекцию, появляется одна закономерность: постепенно размер опухоли уменьшается, а их состояние улучшается. Тогда он попробовал создать первую противораковую вакцину на основе ослабленных возбудителей скарлатины и рожи. Они были не способны вызвать воспаление, но стимулировали иммунитет. Метод оказался эффективен, но был подвергнут критике как опасный.
Лишь развитие иммунологии в середине 20 века позволило вновь вернуться к поиску противораковой вакцины. Открытие интерлейкинов, факторов роста, интерферона позволило целенаправленно искать способ победить рак. Но тогда вакцины создавались путем иммунизации животных.
Развитие генетики к концу 20 века привело к открытию генов, которые кодируют злокачественный рост опухоли. Это открыло новые способы лечения онкологии, а также позволило создавать вакцины не при помощи лабораторных животных, а методом генной инженерии.
В настоящее время основу лечения рака составляет комбинированная терапия. Это значит, что проводится многоэтапное лечение, которое включает:
p, blockquote 8,0,0,0,0 —>
- хирургическое удаление опухоли;
- химиотерапию;
- лучевую терапию.
Последние два способа используются для уничтожения возможных оставшихся раковых клеток и метастазов и профилактики рецидива.
Но такое лечение очень тяжело переносится. Химиотерапевтические препараты и облучение действуют не избирательно. Наравне с раковыми клетками, уничтожаются наиболее чувствительные клетки крови, эпителия, которые обеспечивают защиту организма. Поэтому после химиотерапии легко возникает кандидоз, любые инфекционные патологии, а сам пациент становится истощенным, теряет волосы, получает анемию и проблемы с пищеварением.
Иммунотерапия лишена таких недостатков. С ее помощью происходит точное воздействие только на раковые клетки, которые отличаются по антигенной структуре от здоровых. Поэтому нет таких выраженных побочных эффектов.
При раке молочной железы иммунотерапия основывается на общих принципах лечения онкологических заболеваний этим способом. Препараты, которые при этом используются, можно отнести к трем группам:
p, blockquote 12,0,0,0,0 —>
- Специфические противораковые вакцины. Их действие направлено на определенные раковые клетки, к антигенам которых формируется специфический иммунитет. Защита может быть создана и против онкогенных вирусов, которые способны проникнуть в организм.
- Неспецифические иммуностимуляторы приводят к усилению выработки клеток миелоидного ряда. Они не действуют против конкретной опухоли или возбудителя, а помогают иммунитету настроиться на борьбу. Это такие препараты, как Тимоген, Декарис, Реаферон, Пролейкин, настойка элеутерококка.
- Моноклональные антитела – это группа белков, которые вырабатываются одной плазматической клеткой-клоном, особой разновидностью В-лимфоцита. Это способ точечно воздействовать на конкретный тип опухоли.
Для лечения онкозаболеваний молочной железы могут использоваться все перечисленные типы препаратов. Но эффективность достоверно подтверждена только у трех препаратов моноклональных антител. Остальные варианты проходят клинические испытания.
Тип вакцины определяется способом ее получения и механизмом действия. На данный момент существует два вида вакцин:
p, blockquote 15,0,0,0,0 —>
- Клеточные – в их состав входят сами раковые клетки. Они могут быть от самого пациента – это аутологичная вакцина. Если берутся клетки от такого же вида раковой опухоли, но у другого больного – это аллогенные препараты.
- Антигенные – в состав входят только белки-антигены конкретного вида рака.
Клеточные вакцины не могут «заразить» раком. Клетки, которые входят в их состав, обработаны специальным образом и ослаблены. К ним организм заболевшего начинает вырабатывать собственные антитела, которые подавляют одновременно рост имеющейся опухоли.
Антигеном для соответствующего типа вакцины могут выступать частицы раковых клеток, их белки, генетический материал. Для доставки в организм больного могут применяться вирусы-переносчики, которые также сами не вызывают болезнь, а лишь транспортируют антигены к месту назначения.
Также вакцина может быть моновалентной и действовать против одного вида рака, или поливалентной, которая помогает побеждать несколько видов опухоли.
Наиболее известными являются следующие виды вакцин:
p, blockquote 19,0,0,0,0 —>
- Oncophage (Витеспен);
- Onyvax;
- Cancer-Vax;
- NY-ESO-1;
- ALVAC-CEA;
- VG-1000;
- TRICOM;
- Prostvac.
Это не полный список, ученые постоянно разрабатывают новые виды вакцин, некоторые из которых в данный момент проходят клинические испытания.
Неспецифическая иммунотерапия при любом виде рака, в том числе и молочной железы, может проводиться адьювантами. Ее не используют в качестве монотерапии, а лишь как дополнение к основному лечению. Адьюванты оказывают общее стимулирующее действие на всю иммунную систему. Врачи назначают следующие типы препаратов:
p, blockquote 21,0,0,0,0 —>
- Иммуномодуляторы – Талидомид, Ревлимид, Ромалист.
- Цитокины – Интерлейкин-2, Интерферон-альфа, Колониестимулирующий фактор, Сарграмостин.
Какой препарат лучше в конкретной ситуации решает врач. Единого рецепта для всех не существует.
Открытие, а также возможность получить такие вещества позволило совершить революцию в лечении онкозаболеваний. Моноклональные антитела представляют собой иммунные белки, которые синтезируются клеткой-клоном лейкоцита. Они обладают строго направленным действием и не могут поражать здоровые клетки.
Антитела могут быть двух типов:
p, blockquote 25,0,0,0,0 —>
- Неконъюгированные – способны самостоятельно воздействовать на раковые клетки и помечать их для иммунной системы.
- Конъюгированные, или таргетного действия. Они помечены химиопрепаратом или радиационным изотопом. Поэтому сочетают в себе радио + иммунотерапию или химио + иммунотерапию.
Моноклональные антитела не только помечают опухолевые клетки, но и сами нарушают в них работу ферментов, блокируют факторы роста и не позволяют образовываться сосудам, питающим ткани опухоли.
Исследования в области моноклональных антител ведутся наиболее активно. Есть попытки создания поливалентных антител, а также с селеном, которые повышают эффективность лечения.
Среди женской онкологии рак груди занимает лидирующее место. На его долю приходится до 12% от всех случаев опухолей. По данным ВОЗ, в последние несколько лет наметилась тенденция уменьшения заболеваемости и смертности от РМЖ в наиболее развитых европейских странах: Великобритании, Швеции, Германии, Финляндии, Франции. В Восточной Европе такая тенденция отсутствует: здесь по-прежнему рак часто выявляется на последней стадии, когда лечение не способно привести к длительной ремиссии или полному излечению.
Долгое время основу лечения составляло хирургическое удаление молочной железы с окружающими лимфоузлами, в объеме, зависящем от распространенности и стадии процесса. Операция обязательно дополнялась радиотерапией, химией и антигормональными средствами. Но использование иммунотерапии позволило улучшить показатели излечения.
Раковые клетки при РМЖ происходят из здоровых собственных клеток, но более молодых. Они по антигенной структуре мало отличаются от нормальной ткани, поэтому иммунная система не получает сигнала к реагированию. Однако некоторые отличия есть. Патологические клетки вырабатываю белки, которые нетипичны для организма. Иммунная система способна на них реагировать, но у каждого человека это происходит с разной скорость. Поэтому у некоторых женщин рак быстро прогрессирует, а у других долго находится в начальной стадии.
Особенностью онкопатологий молочной железы является способность атипичных клеток уходить от иммунного ответа. Это происходит несколькими путями. Опухолевые ткани способны синтезировать разные типы белков, часто менять антигенную структуру. Это не позволяет системе иммунитета быстро распознать заболевание. Другой способ ускользания – это быстрое размножение. Деление в опухолях происходит значительно быстрее за счет того, что клетки не дозревают до полноценного состояния, а начинают делиться в еще не полностью дифференцированном виде.
Долгое время считалось, что рак молочной железы иммунно неактивен. Но позже были найдены способы повлиять на него через иммунотерапию. Существует два ее вида:
p, blockquote 32,0,0,0,0 —>
- Активная – из раковых тканей выделяются антигены, которые являются характерными только для них и могут стать мишенью для атаки иммунитета. Затем разрабатывается препарат для этих структур. Примерами такого лечения могут быть противораковые вакцины и Т-клеточная терапия.
- Пассивная – введение в организм веществ, которые помогают обнаружить и уничтожить опухоль. К этому типу терапии РМЖ относятся моноклональные антитела, цитокины.
Наиболее авторитетным в сфере фармацевтики является мнение американского Управления по санитарному надзору за качеством продуктов и медикаментов (FDA) и международной некоммерческой организации Кокрейн (Cochrein), а также рекомендации ВОЗ. Признанные препараты для проведения иммунотерапии при раке молочной железы следующие:
p, blockquote 33,0,0,0,0 —>
- Трастузумаб (Герцептин);
- Пертузумаб (Перьета);
- Трастузумаб эмтаназин (Кадсила).
Все они относятся к группе моноклональных антител.
Такое лечение возможно только при HER2-позитивном раке. При таком варианте на поверхности опухолевых клеток присутствуют специфичные белки-рецепторы HER2. Их активация заставляет раковые клетки делиться. Эти рецепторы наличествуют в 20% случаев заболевания, поэтому применение иммунотерапии ограничено. Положительный молекулярно-генетический анализ открывает ряд преимуществ перед химиотерапией:
p, blockquote 35,0,0,0,0 —>
- Воздействие прицельное, только на опухоль, поэтому нет повреждения здоровых тканей.
- Иммунопрепараты можно применять длительно, не боясь наращивания токсичности и в комбинации с другими препаратами.
- Редкое развитие резистентности к лечению.
У каждого из используемых препаратов есть свои особенности.
Используется при раке молочной железы с метастазами:
p, blockquote 38,0,0,0,0 —>
- в качестве монотерапии после проведения курса химиолечения;
- в качестве первой линии лечения, если не было до этого химии, при этом используется в комбинации с Паклитакселом;
- в постменопаузе при наличии гормональных рецепторов в комбинации с ингибиторами ароматазы.
Побочными действиями препарата являются кардиотоксичность, нейтропения, нарушения со стороны легких. Также побочный эффект может проявиться в виде нарушений психики: тревожности, бессонницы, депрессии.
Герцептин обладает тератогенным и эмбриотоксичным действием. Поэтому лечение препаратом запрещено во время беременности и кормления грудью. Также после окончания курса терапии в течение 6 месяцев необходимо тщательно использовать средства контрацепции и избегать беременности. Кормить грудью также запрещено в течение полугода после лечения. Это связано с тем, что период полно выведения препарата занимает до 25 недель.
При метастатическом раке комбинируется с Доцетакселом, при неметастатическом – с Трастузумабом или химиотерапией.
Противопоказан в следующих случаях:
p, blockquote 43,0,0,0,0 —>
- период беременности и лактации;
- при застойной сердечной недостаточности, в том числе и в анамнезе;
- артериальной гипертензии, которая плохо поддается лечению;
- нарушения сердечного ритма;
- печеночная недостаточность;
- перенесенный инфаркт миокарда.
Период, в течение которого нельзя беременеть, также составляет 6 месяцев, что связано с длительным временем выведения.
Случаи передозировки препарата не зафиксированы. Перьета нельзя смешивать с другими лекарствами в одном растворе.
Как и остальные препараты, представляет собой лиофилизат для приготовления раствора для внутривенного капельного введения. Струйно и болюсно его вводить нельзя.
Он обладает мутагенными и тератогенными свойствами. Во время его применения существует риск нарушения фертильности. Противопоказания к использованию препарата следующие:
p, blockquote 48,0,0,0,0 —>
- индивидуальная непереносимость;
- беременность и кормление грудью;
- интерстициальная болезнь легких, пневмонит;
- узловая генерализованная гиперплазия печени;
- застойная сердечная недостаточность;
- тяжелая степень почечной недостаточности.
Кадсила выводится из организма более длительно, поэтому после прохождения курса терапии от беременности предохраняются в течение 7 месяцев. О проникновении в грудное молоко сведений не имеется, но для снижения риска, не рекомендуется вскармливание в течение 7 месяцев.
Побочные реакции в большинстве случаев применения иммунотерапии протекают мягко. Тяжесть проявления увеличивается при наличии сопутствующей патологии, особенно со стороны сердца, печени, почек и легких.
В клинических лабораториях проходят испытания другие варианты терапии моноклональными антителами. Это такие препараты, как:
p, blockquote 51,0,0,0,0 —>
- Бевацизумаб (Авастатин);
- Рамицирумаб (Цирамза);
- Вантикумаб;
- Препарат LJM716;
- CDX-011;
- IMMU-132.
Они действуют на другие рецепторы, которые могут отвечать за стимуляцию роста сосудов в опухоли, рост самого новообразования, белка, помогающего приобретению устойчивости к иммунитету и помощников в метастазировании.
Отдельно исследуются онколитические вирусы, которые способны заражать и уничтожать рак, интерлейкин-2 и 7, стимулирующие иммунную систему.
Клиник, где проводят иммунотерапию, в настоящее время достаточно много. Это могут быть российские клиники, а также находящиеся в Израиле, Германии и других странах. Но главным этапом является своевременное выявлении рака. Для этого женщине любого возраста необходимо регулярно посещать гинеколога. При невозможности это сделать, можно самостоятельно пальпаторно обследовать грудь на 3-5 день после менструации. При появлении подозрительных выделений из соска, пятен, выпуклостей, узлов или западания и стянутости ткани на груди, обязательно необходимо показаться врачу. Рак молочной железы – это то заболевание, которое можно выявить своевременно, что улучшит показатели лечения и продолжительность жизни после него.
p, blockquote 55,0,0,0,0 —> p, blockquote 56,0,0,0,1 —>
О других способах лечения рака молочной железы можно узнать из отдельных статей:
источник
По данным Всемирной организации здравоохранения, каждый год диагноз «рак молочной железы» слышат полтора миллиона женщин. Как и многие другие заболевания, рак груди «молодеет» — в последние десятилетия он поражает всё более молодых женщин. Диагностика рака молочной железы на ранних стадиях — залог успешного лечения. Это очень опасная болезнь, но она излечима, и методы лечения с каждым годом становятся все совершеннее.
Статистика заболеваемости раком молочной железы в нашей стране тревожная — маммологи выявляют около 50 000 новых случаев ежегодно. Средний возраст пациенток — 59 лет, но это не означает, что более молодые женщины не рискуют. Наоборот, как уже было сказано, эта болезнь все чаще поражает женщин в самом расцвете сил.
Причины развития рака молочной железы врачам пока точно неизвестны, однако очевидно, что ключевую роль здесь играют генетика и экология. Жительницы сельской местности болеют раком груди на 30% реже, чем горожанки.
Однако при диагностике рака груди на ранних стадиях прогноз благоприятный — если рак был обнаружен на первой стадии, выживаемость в течение 5 лет составляет 94%, на второй стадии — 79%.
Онкологи выделяют 4 стадии рака молочной железы:
- На первой — опухоль невелика, не превышает 2 см в диаметре, метастазы отсутствуют.
- На второй стадии рака молочной железы размеры опухоли — от 2 до 5 см в диаметре. На этой стадии раковые клетки присутствуют в 4-5 лимфатических узлах.
- Третья стадия рака характеризуется большими размерами опухоли, от 5 см, при этом рак распространяется к основанию органа.
- Четвертая — опасна тем, что опухоль дает метастазы в разные органы, чаще всего — в печень, легкие, кости и головной мозг.
Рак молочной железы составляет 20-25% всех случаев онкологических заболеваний у женщин.
На сегодняшний день существует несколько методов лечения рака груди. Выбор подходящего зависит от многих факторов: размера первичной опухоли, состояния регионарных лимфатических узлов, наличия отдаленных метастазов и рецепторного статуса, то есть чувствительности к гормонам.
При хирургическом вмешательстве главная задача врача — сохранение жизни и здоровья пациентки, даже если это означает утрату молочной железы. Однако сейчас доктора стараются не только удалить опухоль, но и сохранить железу. В тех случаях, когда это невозможно, проводится протезирование груди — обычно пластику проводят через полгода после мастэктомии. Хотя, например, в Израиле реконструкцию молочной железы осуществляют в рамках одной операции: сразу после удаления.
Если размеры опухоли не превышают 25 мм, прибегают к органосохраняющей операции. Нередко удаляют несколько ближайших лимфоузлов, даже если метастазов не найдено — это позволяет предупредить рецидив болезни.
Отметим, что на вооружении у хирургов передовых в лечении онкологии стран уникальные хирургические инструменты. Например, в израильских клиниках с успехом применяется прибор Margin Probe, который, по утверждениям медиков, дает возможность удалить абсолютно все раковые клетки.
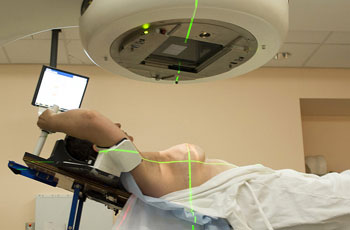
Радиотерапия, или лучевая терапия, является частью поддерживающего лечения рака молочной железы, ее назначают женщинам до или после удаления опухоли. Радиотерапия снижает вероятность рецидива рака, убивая клетки опухоли. При лучевой терапии опухоль облучается при помощи мощного рентгеновского или гамма-излучения.
Инновационная методика внутриоперационного облучения. Позволяет избежать послеоперационной радиотерапии и снизить риск рецидивов. Данная процедура проводится во время операции и избавляет женщину от послеоперационного лечения. В отличие от традиционной лучевой терапии, излучение направлено лишь на те области, в которых предположительно находятся раковые клетки. Применение метода позволяет сократить продолжительности лечения на 6 недель, уменьшив при этом риск рецидивов и нанося минимальный вред здоровым тканям.
Химиотерапия, или медикаментозное лечение рака молочной железы, применяется до, после и даже вместо хирургического лечения в тех случаях, когда оно невозможно. Химиотерапия — это введение особых токсинов, воздействующих на клетки опухоли. Курс химиотерапии может продолжаться от 3 до 6 месяцев и обычно начинается сразу же после хирургического вмешательства. Для химиотерапии применяются различные препараты — одни разрушают белки, которые контролируют развитие опухолевых клеток, другие встраиваются в генетический аппарат раковой клетки и вызывают ее гибель, третьи замедляют деление пораженных клеток.
Гормонотерапия бывает эффективна, но лишь в половине случаев, поскольку не все виды рака молочной железы чувствительны к данному лечению.
Или целевая терапия — наиболее щадящий вид лечения рака молочной железы. Препараты для таргетной терапии воздействуют только на пораженные клетки, не затрагивая здоровые, поэтому такая терапия переносится намного лучше.
- Нулевая стадия
Если диагностировать болезнь именно на этом этапе, то шансы выздороветь стремятся к 100%. Для излечения проводят лампэктомию — щадящую операцию, при которой удаляется только само новообразование и небольшая часть прилегающих тканей, хотя в некоторых случаях показано удаление всей железы с последующей пластикой. Однако такой способ лечения применяется реже. После операции показан курс химио-, таргетинговой и гормональной терапии. - Первая стадия
Прогноз также благоприятен: примерно 94–98% пациенток полностью выздоравливают после лампэктомии с последующей химио-, таргетинговой и гормональной терапией. Иногда показан курс радиотерапии. - Вторая стадия
На этой стадии опухоль уже слишком велика, и обойтись лампэктомией, скорее всего, не получится — показано полное удаление молочной железы — мастэктомия с удалением подмышечных лимфоузлов и обязательной последующей лучевой терапией. Стоит сказать, что в зарубежных клиниках, например израильских, к данному методу прибегают лишь в крайних случаях, прилагая все усилия для сохранения груди. - Третья стадия
На этой стадии образуются многочисленные метастазы. Для выздоровления необходимо удалить не только саму опухоль, но и метастазы. Обязательно проводится мастэктомия с удалением лимфоузлов и радиотерапией, а также гормонотерапия, химио- и таргетинговая терапия для уничтожения всех раковых клеток. - Четвертая стадия
Это запущенный рак груди с большим количеством метастазов. Показаны лучевая и химиотерапия, а также оперативное вмешательство, целью которого является не удаление опухоли, а ликвидация опасных для жизни осложнений, а также — в некоторых случаях — гормональная терапия. Вылечить рак полностью на этой стадии практически невозможно, но можно продлить жизнь и улучшить ее качество.
Ранняя диагностика рака груди — залог результативного лечения. В последнее время эта тема часто поднимается в СМИ, что заставляет многих женщин чаще задумываться о своем здоровье и регулярно посещать маммолога.
Конечно, для лечения рака молочной железы можно выбрать и отечественную клинику. Но, к сожалению, далеко не каждая больница располагает современным оборудованием и технологиями. Стоит признать тот факт, что оснащенность отечественных медучреждений далека от идеала, а драгоценное время отнимают огромные очереди.
Но альтернатива есть. Например, в Израиле специалисты в области онкологии добились впечатляющих успехов в борьбе с раком груди. Высококвалифицированные опытные врачи, передовое оборудование и умеренные цены делают Израиль оптимальным направлением для лечения рака.
Конечно, отмена визового режима значительно упрощает выезд в Израиль, однако самостоятельно организовать лечение все же непросто. Зачастую люди приходят в замешательство и не знают, как выбирать клинику, какие документы необходимы и как связаться с нужным специалистом. А потому некоторые клиники, например «Топ Ихилов», готовы сами заняться организацией лечения. Представители медицинского центра «Топ Ихилов» будут сопровождать пациента на всех этапах поездки: помогут с покупкой билетов, займутся решением вопросов проживания, еще до приезда пациента назначат очередь на диагностику и консультации, при необходимости забронируют операционную, организуют операцию и послеоперационное сопровождение. Это, безусловно, помогает сэкономить как время, так и средства. Также до приезда пациента представители «Топ Ихилов» составят программу с описанием и ценами всех диагностических и лечебных процедур, которые могут потребоваться. Помимо этого, сотрудники клиники окажут помощь в приобретении медикаментов, предоставят переводчика, организуют экскурсии и сделают все возможное, чтобы поездка была комфортной.
При повторных визитах будет оказана помощь в организации последующих консультаций, но также возможны скайп-консультации лечащего врача.
источник