По данным Всемирной организации здравоохранения, каждый год диагноз «рак молочной железы» слышат полтора миллиона женщин. Как и многие другие заболевания, рак груди «молодеет» — в последние десятилетия он поражает всё более молодых женщин. Диагностика рака молочной железы на ранних стадиях — залог успешного лечения. Это очень опасная болезнь, но она излечима, и методы лечения с каждым годом становятся все совершеннее.
Статистика заболеваемости раком молочной железы в нашей стране тревожная — маммологи выявляют около 50 000 новых случаев ежегодно. Средний возраст пациенток — 59 лет, но это не означает, что более молодые женщины не рискуют. Наоборот, как уже было сказано, эта болезнь все чаще поражает женщин в самом расцвете сил.
Причины развития рака молочной железы врачам пока точно неизвестны, однако очевидно, что ключевую роль здесь играют генетика и экология. Жительницы сельской местности болеют раком груди на 30% реже, чем горожанки.
Однако при диагностике рака груди на ранних стадиях прогноз благоприятный — если рак был обнаружен на первой стадии, выживаемость в течение 5 лет составляет 94%, на второй стадии — 79%.
Онкологи выделяют 4 стадии рака молочной железы:
- На первой — опухоль невелика, не превышает 2 см в диаметре, метастазы отсутствуют.
- На второй стадии рака молочной железы размеры опухоли — от 2 до 5 см в диаметре. На этой стадии раковые клетки присутствуют в 4-5 лимфатических узлах.
- Третья стадия рака характеризуется большими размерами опухоли, от 5 см, при этом рак распространяется к основанию органа.
- Четвертая — опасна тем, что опухоль дает метастазы в разные органы, чаще всего — в печень, легкие, кости и головной мозг.
Рак молочной железы составляет 20-25% всех случаев онкологических заболеваний у женщин.
На сегодняшний день существует несколько методов лечения рака груди. Выбор подходящего зависит от многих факторов: размера первичной опухоли, состояния регионарных лимфатических узлов, наличия отдаленных метастазов и рецепторного статуса, то есть чувствительности к гормонам.
При хирургическом вмешательстве главная задача врача — сохранение жизни и здоровья пациентки, даже если это означает утрату молочной железы. Однако сейчас доктора стараются не только удалить опухоль, но и сохранить железу. В тех случаях, когда это невозможно, проводится протезирование груди — обычно пластику проводят через полгода после мастэктомии. Хотя, например, в Израиле реконструкцию молочной железы осуществляют в рамках одной операции: сразу после удаления.
Если размеры опухоли не превышают 25 мм, прибегают к органосохраняющей операции. Нередко удаляют несколько ближайших лимфоузлов, даже если метастазов не найдено — это позволяет предупредить рецидив болезни.
Отметим, что на вооружении у хирургов передовых в лечении онкологии стран уникальные хирургические инструменты. Например, в израильских клиниках с успехом применяется прибор Margin Probe, который, по утверждениям медиков, дает возможность удалить абсолютно все раковые клетки.
Радиотерапия, или лучевая терапия, является частью поддерживающего лечения рака молочной железы, ее назначают женщинам до или после удаления опухоли. Радиотерапия снижает вероятность рецидива рака, убивая клетки опухоли. При лучевой терапии опухоль облучается при помощи мощного рентгеновского или гамма-излучения.
Инновационная методика внутриоперационного облучения. Позволяет избежать послеоперационной радиотерапии и снизить риск рецидивов. Данная процедура проводится во время операции и избавляет женщину от послеоперационного лечения. В отличие от традиционной лучевой терапии, излучение направлено лишь на те области, в которых предположительно находятся раковые клетки. Применение метода позволяет сократить продолжительности лечения на 6 недель, уменьшив при этом риск рецидивов и нанося минимальный вред здоровым тканям.
Химиотерапия, или медикаментозное лечение рака молочной железы, применяется до, после и даже вместо хирургического лечения в тех случаях, когда оно невозможно. Химиотерапия — это введение особых токсинов, воздействующих на клетки опухоли. Курс химиотерапии может продолжаться от 3 до 6 месяцев и обычно начинается сразу же после хирургического вмешательства. Для химиотерапии применяются различные препараты — одни разрушают белки, которые контролируют развитие опухолевых клеток, другие встраиваются в генетический аппарат раковой клетки и вызывают ее гибель, третьи замедляют деление пораженных клеток.
Гормонотерапия бывает эффективна, но лишь в половине случаев, поскольку не все виды рака молочной железы чувствительны к данному лечению.
Или целевая терапия — наиболее щадящий вид лечения рака молочной железы. Препараты для таргетной терапии воздействуют только на пораженные клетки, не затрагивая здоровые, поэтому такая терапия переносится намного лучше.
- Нулевая стадия
Если диагностировать болезнь именно на этом этапе, то шансы выздороветь стремятся к 100%. Для излечения проводят лампэктомию — щадящую операцию, при которой удаляется только само новообразование и небольшая часть прилегающих тканей, хотя в некоторых случаях показано удаление всей железы с последующей пластикой. Однако такой способ лечения применяется реже. После операции показан курс химио-, таргетинговой и гормональной терапии. - Первая стадия
Прогноз также благоприятен: примерно 94–98% пациенток полностью выздоравливают после лампэктомии с последующей химио-, таргетинговой и гормональной терапией. Иногда показан курс радиотерапии. - Вторая стадия
На этой стадии опухоль уже слишком велика, и обойтись лампэктомией, скорее всего, не получится — показано полное удаление молочной железы — мастэктомия с удалением подмышечных лимфоузлов и обязательной последующей лучевой терапией. Стоит сказать, что в зарубежных клиниках, например израильских, к данному методу прибегают лишь в крайних случаях, прилагая все усилия для сохранения груди. - Третья стадия
На этой стадии образуются многочисленные метастазы. Для выздоровления необходимо удалить не только саму опухоль, но и метастазы. Обязательно проводится мастэктомия с удалением лимфоузлов и радиотерапией, а также гормонотерапия, химио- и таргетинговая терапия для уничтожения всех раковых клеток. - Четвертая стадия
Это запущенный рак груди с большим количеством метастазов. Показаны лучевая и химиотерапия, а также оперативное вмешательство, целью которого является не удаление опухоли, а ликвидация опасных для жизни осложнений, а также — в некоторых случаях — гормональная терапия. Вылечить рак полностью на этой стадии практически невозможно, но можно продлить жизнь и улучшить ее качество.
Ранняя диагностика рака груди — залог результативного лечения. В последнее время эта тема часто поднимается в СМИ, что заставляет многих женщин чаще задумываться о своем здоровье и регулярно посещать маммолога.
Конечно, для лечения рака молочной железы можно выбрать и отечественную клинику. Но, к сожалению, далеко не каждая больница располагает современным оборудованием и технологиями. Стоит признать тот факт, что оснащенность отечественных медучреждений далека от идеала, а драгоценное время отнимают огромные очереди.
Но альтернатива есть. Например, в Израиле специалисты в области онкологии добились впечатляющих успехов в борьбе с раком груди. Высококвалифицированные опытные врачи, передовое оборудование и умеренные цены делают Израиль оптимальным направлением для лечения рака.
Конечно, отмена визового режима значительно упрощает выезд в Израиль, однако самостоятельно организовать лечение все же непросто. Зачастую люди приходят в замешательство и не знают, как выбирать клинику, какие документы необходимы и как связаться с нужным специалистом. А потому некоторые клиники, например «Топ Ихилов», готовы сами заняться организацией лечения. Представители медицинского центра «Топ Ихилов» будут сопровождать пациента на всех этапах поездки: помогут с покупкой билетов, займутся решением вопросов проживания, еще до приезда пациента назначат очередь на диагностику и консультации, при необходимости забронируют операционную, организуют операцию и послеоперационное сопровождение. Это, безусловно, помогает сэкономить как время, так и средства. Также до приезда пациента представители «Топ Ихилов» составят программу с описанием и ценами всех диагностических и лечебных процедур, которые могут потребоваться. Помимо этого, сотрудники клиники окажут помощь в приобретении медикаментов, предоставят переводчика, организуют экскурсии и сделают все возможное, чтобы поездка была комфортной.
При повторных визитах будет оказана помощь в организации последующих консультаций, но также возможны скайп-консультации лечащего врача.
источник
Гормональная терапия является эффективным методом лечения гормональнозависимых опухолей молочной железы. Иногда ее называют антиэстрогеновой терапией, так как она направлена на предотвращение воздействия эстрогена на онкологические клетки.
В Москве на онкологических болезнях (в том числе и на раке молочной железы) специализируются врачи Юсуповской больницы. Это одно из лучших учреждений по оснащенности, высококвалифицированным врачам, ценовой политике, качеству оказываемых услуг и сервису, в котором процент положительного исхода лечения один из самых высоких в стране.
В большинстве случаев гормональная терапия оказывает эффективное действие, так как 75% всех опухолей, расположенных в молочных железах, имеют гормонзависимую природу. В зависимости от общего состояния пациентки, стадии заболевания, характера течения, распространенности, менопаузального статуса доктор подбирает оптимальную схему лечения. Ее нужно строго придерживаться, ведь только так можно достичь положительного результата.
Показаниями к назначению гормональной терапии являются:
- снижение вероятности возникновения рака у женщин, которые не страдают этим заболеванием, но находятся в зоне высокого риска;
- снижение риска рецидивов при неинвазивном раке;
- снижение вероятности рецидива или появления новых опухолей после оперативного вмешательства, химиотерапии и лучевой терапии;
- уменьшение размеров опухоли при инвазивном раке;
- метастатический рак.
Гормонотерапию часто называют «страховкой» после применения других методов лечения рака, так как операция, лучевая терапия и химиотерапия не могут дать 100% гарантию, что пациентка не заболеет вновь. Препараты гормонотерапии оказывают влияние на весь организм, подавляя действие эстрогена, и назначаются только в случаях гормонозависимых опухолей.
В Юсуповской больнице применяется только лучшее диагностическое оборудование от производителей с мировым именем, полный перечень лекарственных препаратов (антибиотики, химиопрепараты, гормональные таблетки и инъекции).
- адъювантная (профилактическая);
- неоадъювантная;
- лечебная.
Применяется как дополнительная терапия после оперативного вмешательства, химического облучения и лучевой терапии с целью профилактики рецидивов. Обычно такая терапия длится от 5 до 10 лет, при этом доктор назначает препараты ингибиторов ароматазы или тамоксифен.
Неоадъювантная терапия представляет собой комплексное лечение перед проведением оперативного вмешательства или лучевой терапией. Она применяется в следующих случаях:
- для уменьшения размеров опухоли и ее метастазов;
- для уменьшения объема хирургического вмешательства;
- для увеличения безрецидивной и общей выживаемости;
- для определения чувствительности опухоли к цитостатикам;
- для оценки новых способов лечения.
Такая терапия длится от 3 до 6 месяцев, хотя при положительном результате лечение продлевается.
Назначается пациенткам с неоперабельным раком и при генерализации. Также лечебную терапию назначают молодым женщинам с метастазами в печень или легкие, а также в период ремиссии.
Выбор лечения рака молочной железы зависит от многих факторов, среди которых:
- гормональный статус обнаруженной опухоли;
- менопаузальный статус женщины;
- стадия заболевания;
- применяемые ранее способы лечения;
- наличие сопутствующих соматических болезней;
- риск развития рецидива.
После применения неоадъювантной терапии у 80% пациенток опухоль уменьшается в размерах, а у 15% — отмечена полная морфологическая ремиссия.
Все виды терапии применяются в Юсуповской больнице. Врач, учитывая состояние пациентки, природу опухоли и стадию заболевания, подберет оптимальную схему лечения, которая поможет в эффективном лечении.
Гормонотерапию при раке молочной железы подбирают в зависимости от того, сохранен ли у женщины менструальный цикл. Так, пациенткам в пременопаузе (менструальный цикл постоянный) назначают:
- тамоксифен сроком на 5 лет (на ранних стадиях заболевания);
- операцию по удалению яичников;
- после удаления яичников или подавления их функции с помощью медикаментов назначают ингибиторы ароматазы.
Женщинам в период менопаузы (пациентка находится в климактерическом или постклимактерическом состоянии):
- назначают ингибиторы ароматазы после хирургического вмешательства, химической и лучевой терапии;
- если пациентка до менопаузы принимала тамоксифен, то его заменяют ингибиторами ароматазы;
- если женщина принимала тамоксифен на протяжении последних 5 лет, то его заменяют фемарой;
- если при лечении тамоксифеном была выявлена новая опухоль или рецидив, то вместо него назначают ингибиторы ароматазы;
- если в период приема ингибитора ароматазы выявлен рецидив, то его заменяют на тамоксифен, фаслодекс или назначают другой ингибитор ароматазы.
Опухоли по своей природе могут быть доброкачественными и злокачественными. Если опухоль доброкачественная, при этом существует риск ее перехода в рак, то единственным препаратом, который назначается таким пациенткам, является тамоксифен. Также он применяется при обнаружении протоковой карциномы in situ.
Женщинам с HER2-позитивным раком предпочтительнее назначать ингибиторы ароматазы. Также они назначаются, если тамоксифен оказался нерезультативным.
Относится к группе антиэстрогенов и препятствует соединению эстрогенов с раковыми клетками, что, соответственно, не дает последним увеличиваться. Его назначают женщинам на ранних стадиях заболевания и в период предменопаузы.
Одно из торговых названий этого препарата – Тамоксифен-Нолвадекс (в таблетках). У некоторых пациенток при их приеме отмечается сухость влагалища или, наоборот, чрезмерные выделения, усиленное потоотделение, покраснение кожи, увеличение веса.
Эти препараты блокируют выработку эстрогенов в организме женщины и назначаются пациенткам уже после наступления менопаузы. Как показывает практика, многим женщинам удалось преодолеть рак молочной железы благодаря приему одного из этой группы препаратов (аримидекс, фемара, аромазин). Каждый препарат назначается в определенных случаях:
- аримидекс – на ранних стадиях заболевания сразу после удаления опухоли;
- аромазин – на ранних стадиях рака тем женщинам, которые ранее несколько лет принимали тамоксифен;
- фемара – на ранних стадиях болезни после оперативного вмешательства пациенткам, которые принимали тамоксифен 5 и более лет.
У большинства женщин прием этих препаратов не вызывает никаких негативных симптомов, но некоторые отмечают тошноту, сухость во влагалище и боль в суставах. Также длительный прием ингибиторов ароматазы может стать причиной хрупкости костей, поэтому вместе с данными препаратами параллельно назначают кальций и витамин Д.
Этот препарат является аналогом природного ЛГРГ и применяется для подавления работы гипофиза. Он снижает количество гормонов, которые вырабатывают эстрогены, но при прекращении его приема гипофиз начинает работать в усиленном режиме. Поэтому врачи после нескольких месяцев приема золадекса рекомендуют операцию по удалению яичников (овариоэктомию) хирургическим способом или путем облучения.
Побочное действие препарата заключается в снижении полового влечения, покраснении, сильном потоотделении, головных болях, перепадах настроения. Золадекс вводят внутримышечно в нижнюю часть брюшной стенки 1 раз в месяц.
Несмотря не огромную пользу, гормонотерапия имеет ряд негативных последствий. Примерно половина женщин, которым назначается гормонотерапия при раке молочной железы, отмечают:
- увеличение массы тела;
- потливость;
- отечность;
- сухость влагалища;
- преждевременное наступление менопаузы;
- перепады настроения, депрессия.
Широко используемый препарат тамоксифен может стать причиной образования тромбов, рака матки и бесплодия. Препараты, которые направлены на снижение уровня эстрогенов (ингибиторы ароматазы), в некоторых случаях приводят к остеопорозу, повышению холестерина, заболеваниям ЖКТ. При появлении вышеперечисленных симптомов следует немедленно обратиться к доктору. Он сможет подобрать другие оптимальные лекарства.
С момента обнаружения опухоли в молочной железе женщине нужно пересмотреть свой рацион. Правильно подобранная диета позволит значительно улучшить общее самочувствие и снизить риск дальнейшего развития заболевания.
Питание при раке должно быть максимально сбалансированным, с большим количеством витаминов и микроэлементов. Кушать необходимо часто, но маленькими порциями, при этом придерживаться принципа раздельного питания.
Врачи Юсуповской больницы считают, что питание при гормонотерапии рака молочной железы должно быть именно таким:
- употреблять много ярко окрашенных овощей и фруктов (морковь, тыква, томаты, капуста, клюква, чеснок) и злаков (коричневый рис, пророщенная пшеница, отруби);
- калорийность рациона должна зависеть от веса пациентки: женщинам с лишним весом с помощью диеты нужно попытаться избавиться от лишних килограммов;
- уменьшить количество животных жиров в рационе и увеличить количество растительных;
- употреблять пищу, богатую кальцием и витамином Д;
- отказаться от продуктов, в состав которых входят фитоэстрогены;
- полностью исключить копченую, жареную, соленую, острую пищу и продукты с консервантами;
- ограничить количество сахара (в том числе и напитков с его содержанием);
- полностью отказаться от алкоголя, курения и наркотических средств;
- как можно меньше кушать красное мясо;
- обязательно добавить в рацион морскую рыбу, морепродукты, морскую капусту;
- ежедневно употреблять 1-2 порции молочных продуктов;
- пить как можно больше сырой воды (не менее 2-2,5 л в день), зеленого чая и отваров из травяных сборов.
В Юсуповской больнице есть все необходимое оборудование для диагностики и лечения заболевания, а при выявлении образования в молочной железе в лаборатории можно сделать анализ на определение его природы.
Важно заметить, что каждая женщина в возрасте после 35 лет должна раз в год посещать маммолога чтобы исключить вероятность патологических образований в груди. Это можно сделать в Юсуповской больнице, которая находится по адресу: 117186, г. Москва, ул. Нагорная, д.17, корп.6, предварительно записавшись на прием.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Опухоль молочной железы с признаками злокачественности, указывает на раковое заболевание. Данная проблема актуальна для женщин всех возрастов, так как около 20% раковых опухолей приходится на молочные железы. С каждым годом данная патология молодеет и распространяется. Раньше болезнь выявляли у женщин старше 40 лет, сейчас есть случаи больных младше 30 лет. Исходят из этого, спрос на таблетки от рака молочной железы растет.
Тактика лечения и выбор препаратов зависит от стадии заболевания и общего состояния здоровья пациентки. Онкологи выделяют такие виды опухолей:
- ЭРц-позитивная, то есть в новообразовании есть рецепторы эстрогена. Опухоль быстро увеличивается, так как получает регулярную подпитку от гормона. Эстроген способствует быстрому росту и размножению раковых клеток.
- ЭРц-негативные. При втором виде рака, применяют антиэстрогеновые препараты, которые блокируют рецепторы опухоли. Благодаря этому рак замедляет свой рост. В фармакологии такие лекарства называют селективными модуляторами эстрогеновых рецепторов.
На сегодняшний день существует несколько методов лечения рака груди: лучевая терапия, оперативное вмешательство, гормонотерапия, химиотерапия и медикаментозная терапия. В большинстве случаев данные методы комбинируют друг с другом для достижения лучшего результата.
Рассмотрим два лечебных метода, применение которых подразумевает использование таблеток от рака:
Препараты из данной группы повреждают злокачественные клетки, нарушая ее ДНК. Благодаря этому клетки не делятся и погибают. Данный метод имеет два вида:
- Адъювантная химиотерапия – используется при отсутствии выраженного ракового процесса, то есть для уничтожения метастазов.
- Неадъювантная химиотерапия – применяется перед основной терапией, к примеру, перед операцией. Она направлена на уменьшение размеров опухоли. Действие препаратов дает возможность провести органосохраняющую операцию и определить уровень чувствительности раковых клеток к химиотерапии.
Методику проводят циклично, назначая пациентам таблетированные и инъекционные препараты. Основной недостаток такого лечения, это ряд побочных эффектов: тошнота, рвота, диарея, патологическое воздействие на ЦНС.
Используется при гормонозависимых опухолях, для устранения метастазов и предупреждения вторичного онкологического заболевания после проведенной терапии. Чаще всего пациентам назначают такие препараты: блокаторы гормональных рецепторов злокачественных клеток (Торемифен, Тамоксифен) и блокаторы синтеза эстрогенов (Фемара, Аримидекс, Летрозол). Гормонотерапия может вызывать осложнения, к примеру, препарат Тамоксифен провоцирует гиперплазию эндометрия, обострение варикоза и другие побочные реакции.
Химиотерапия и гормонотерапия – это два разных по своей эффективности метода. Врач выбирает тот, который максимально эффективен при имеющейся стадии рака, распространенности метастазов и других особенностях женского организма. Так, гормонотерапия эффективна при метастазировании в мягкие ткани и кости, а химиотерапия при метастазах в печени, легких и агрессивности патологического процесса.
Самостоятельно подобрать таблетки от рака молочной железы просто невозможно. Только после комплексной диагностики, определения стадии болезни, места локализации опухоли и ее размеров, можно назначать препараты. При этом таблетки будут не единственным методом лечения, скорее они выступят в качестве дополнительной терапии.
Антиэстрогенное лекарственное средство с противоопухолевыми свойствами. Тамоксифен имеет таблетированную форму выпуска с действующим веществом – тамоксифена цитрат. Вспомогательными компонентами выступают: кальций дигидрофосфат, лактоза, кремния диоксид коллоидный, магния стеарат, повидон и другие.
Препарат обладает эстрогенными свойствами. Его эффективность основана на блокировании эстрогенов, а метаболиты связываются с цитоплазматическими рецепторами гормона в тканях молочных желез, влагалища, матки, опухолях с повышенным содержанием эстрогена и передней доли гипофиза. Таблетки не стимулируют синтез ДНК в ядре злокачественных клеток, а угнетают их деление, вызывая регрессию и гибель.
После приема внутрь быстро всасывается, максимальная концентрация в плазме крови наблюдается в течение 4-7 часов (при применении однократной дозы). Уровень связывания с белками плазмы крови – 99%. Метаболизируется в печени, выделяется с каловыми массами и мочой.
- Показания к применению: рак молочной железы у женщин (эстрогенозависимый, особенно в период менопаузы) и грудных желез у мужчин. Подходит для лечения раковых поражений яичников, эндометрия, предстательной железы, почек, а также при меланоме, саркоме мягких тканей, при наличии в новообразованиях эстрогена. Назначается при резистентности к другим медикаментам.
- Способ применения и дозировка индивидуальны для каждого пациента и зависят от врачебных показаний. Суточная доза 20-40 мг, стандартная схема лечения предполагает применение 20 мг ежедневно, в течение длительного времени. Если во время терапии появляются признаки прогрессирования болезни, то препарат отменяют.
- Противопоказания: индивидуальная непереносимость компонентов, беременность и грудное вскармливание. С особой осторожностью назначается для больных с сахарным диабетом, офтальмологическими заболеваниями, почечной недостаточностью, тромбозом. А также при лейкопении и применении непрямых антикоагулянтов.
- Побочные реакции связаны с антиэстрогенным действием и проявляются как приступообразные ощущения дара, зуд в области гениталий, увеличение массы тела и влагалищные кровотечения. В редких случаях появляется отечность, тошнота, рвота, повышенная утомляемость и депрессия, головные боли и спутанность сознания, кожные аллергические реакции. Передозировка имеет схожую симптоматику.
При применении препарата необходимо учитывать тот факт, что таблетки повышают риск беременности, которая противопоказана во время лечения. Поэтому во время терапии очень важно использовать негормональные или механические противозачаточные средства. Во время лечения рака, женщины должны проходить регулярные гинекологические обследования. Если появляются кровянистые выделения из влагалища или кровотечения, то прием таблеток прекращают.
Нестероидный ингибитор ароматазы (фермент, синтезирующий эстрогены в постменопаузальный период). Летромара превращает андрогены, которые синтезируются надпочечниками в эстрадиол и эстрон. Препарат понижает концентрацию эстрогенов на 75-95%. После приема, таблетки быстро и полностью всасываются из пищеварительного тракта. Прием пищи замедляет скорость всасывания, но не изменяет степень абсорбции. Биодоступность – 99%, при этом 60% лекарства связывается с белками плазмы крови. Длительное лечение не вызывает кумуляцию. Метаболизм происходит с изоферментами цитохрома Р450 — CYP 3А4. Выводится в виде метаболитов с мочой и калом.
- Показания к применению: рак молочной железы (распространенный) в постменопаузе или после длительного использования антиэстрогенов. Назначается при локализированном гормонозависимом раке после хирургического лечения и в профилактических целях.
- Способ применения и дозы: по 2,5 мг в сутки ежедневно. Терапия длительная, до наступления рецидива заболевания. Медикамент не требует коррекции дозы для пациентов пожилого возраста или больным с нарушениями функции почек и печени.
- Побочное действие: головокружение и головные боли, мышечная слабость, приступы тошноты и рвоты, диарея, отечность, вагинальные кровянистые выделения и кровотечения. Также возможны дерматологические реакции – зуд, сыпь, алопеция и нарушения со стороны эндокринной системы – повышенное потоотделение, снижение или повышение массы тела.
- Противопоказания: непереносимость компонентов средства, передменопаузальный период, заболевания почек и печени, беременность и лактация, возраст пациентов младше 18 лет. Во время лечения необходимо соблюдать осторожность при управлении механизмами и транспортными средствами, так как могут быть приступы головокружения и головные боли.
Противоопухолевое средство, ингибирующее синтез эстрогенов. Анастрозол подавляет ароматазу и препятствует трансформации андростендиона в эстрадиол. Терапевтические дозы снижают эстрадиол на 80%, что эффективно при эстрогензависимых опухолях в период постменопаузы. Не обладает эстрогенными, прогестагенными или адрогенными свойствами. Имеет таблетированную форму выпуска. Действующее вещество – анастрозол, вспомогательными компонентами выступают: гипромеллоза, магния стеарат, титана диоксид, повидон-К30 и другие.
- Показания к применению: гормонозависимый рак молочной железы на ранних стадиях и в постменопаузальный период, распространенный рак, опухоли, устойчивые к тамоксифену. Дозировка рассчитывается для каждого пациента индивидуально. При стандартной схеме назначают по 1 мг в день, курс лечения продолжительный.
- Побочные действия: астенический синдром, сонливость, повышенная усталость и тревожность, бессонница, сухость во рту, боли в животе, тошнота и рвота, головокружение и головные боли, парестезии, ринит, миалгия, алопеция, боли в спине и другие негативные реакции. Передозировка сопровождается схожими симптомами. Для устранения данных реакций показана симптоматическая терапия, прием абсорбентов и промывание желудка.
- Противопоказания: непереносимость анастрозола и других компонентов препарата, применение тамоксифена, беременность и лактация, печеночная и почечная недостаточность, лечение эстрогенсодержащими медикаментами, показания в период предменопаузы. При взаимодействии с другими препаратами необходимо обращать внимание на то, что эстрогены и Тамоксифен снижают эффективность Анастрозола.

Фармакологическое средство из группы ингибиторов синтеза гормонов, влияющих на синтез гонадотропинов. Золадекс – это синтетически синтезированный гормональный препарат. Его действующий компонент – гозерелин. Лекарство ингибирует гипофизарный синтез лютеинизирующего и фолликулинстимулирующего гормонов. Это вызывает снижение уровня тестостерона и эстрадиола в крови. Выпускается в капсулах по 3,6 и 10,8 мг, каждая капсула находится в шприце-аппликаторе с алюминиевым конвертом.
- Показания к применению: гормонозависимый рак молочной железы у женщин репродуктивного возраста и при пременопаузе. Назначается для истончения эндометрия перед операционным вмешательством, при эндометриозе, злокачественных поражениях предстательной железы, фиброме матки. Капсулы предназначены для подкожного введения в переднюю брюшную стенку. Инъекцию делают каждые 28 дней, стандартный курс терапии – 6 капсул.
- Побочные действия: вагинальные кровотечения, кожные аллергические реакции, аменорея, снижение либидо, головокружение и головные боли, снижение настроения, психические расстройства, парестезии, приливы, сердечная недостаточность, скачки артериального давления и многое другое. Признаки передозировки имеют схожую симптоматику. Для их устранения показана симптоматическая терапия.
- Противопоказания: гиперчувствительность к компонентам препарата, гозерелину и его структурным аналогам. Не используется при беременности и лактации, для лечения пациентов детского возраста. С особой осторожностью назначается при склонности к непроходимости мочеточников, ЭКО на фоне поликистоза яичников и компрессионных поражениях позвоночника.
Противораковое средство, действие которого основано на повреждении молекулы ДНК раковой клетки и образовании дефектных форм РНК и ДНК, останавливающих синтез белка. Мелфалан активен в отношении пассивных опухолевых клеток. Стимулирует пролиферативные процессы в тканях, окружающих новообразования. Выпускается в двух формах: таблетки для приема внутрь и инъекции.
- Показания к применению: рак молочной железы, множественная миелома, полицитемия, прогрессирующая нейробластома, саркома мягких тканей конечностей, рак прямой и толстой кишки, злокачественные поражения крови.
- Препарат принимают перорально, внутрибрюшинно, с помощью гипертермической регионарной перфузии и внутриплеврально. Дозировка индивидуальна для каждого пациента и зависит от общих показаний. Средняя продолжительность лечения – от 1 года.
- Побочные действия: желудочно-кишечные кровотечения, стоматит, приступы тошноты и рвоты, диарея, кашель и бронхоспазмы, кровотечения вагинальные, болезненное мочеиспускание, отечность, кожные аллергические реакции, развитие инфекций, повышение температуры тела.
- Противопоказания: гиперчувствительность к компонентам, угнетение функции костного мозга. С особой осторожностью используется при артрите, ветряной оспе, мочекаменной болезни. А также при лучевой или цитотоксической терапии.
- Передозировка: приступы тошноты и рвоты, нарушение сознания, мышечный паралич и судороги, стоматит, диарея. Для устранения данных реакций показана симптоматическая терапия. Если передозировка имеет выраженный характер, то требуется госпитализация и мониторинг жизненно важных функций. Гемодиализ неэффективен.
Противоопухолевый препарат с алкилирующими свойствами из группы производных нитрозомочевины. Стрептозоцин оказывает разрушительное действие на раковые клетки, предупреждает их деление и вызывает гибель.
- Показания к применению: карционоидные опухолевые новообразования, злокачественные поражения поджелудочной железы (прогрессирующий метастазирующий или клинически выраженный рак). Дозировка индивидуальна для каждого пациенты и зависит от показаний, используемой схемы лечения и степени выраженности побочных эффектов.
- Противопоказания: ветряная оспа, опоясывающий герпес, гиперчувствительность к стрептозоцину, беременность и лактация, нарушение функции почек и печени. С особой осторожностью назначают пациентам с сахарным диабетом, острыми инфекционными заболеваниями и при ранее проведенном лечении цитотоксическими средствами или лучевой терапии.
- Побочные действия: тошнота, рвота и диарея, гликозурия, почечный ацидоз, в редких случаях лейкопения и тромбоцитопения, диабетогонные реакции, инфекции. Для их устранения показана симптоматическая терапия и отмена препарата.
Иммунодепрессивное, противоопухолевое средство из фармакологической группы цитостатиков. Тиотепа это трифункциональное алкилирующие соединение из группы азотистого иприта. Его активность связана с изменением функций ДНК и воздействием на РНК. Это приводит к нарушению обмена нуклеиновых кислот, блокирует биосинтез белка и процессы деления раковых клеток.
Обладает канцерогенным и мутагенным действием. Длительное применение препарата может стать причиной развития вторичных злокачественных опухолей и дегенеративных изменений половых желез. Это влечет за собой аменорею или азооспермию и другие патологии. Таблетки подвергаются системному всасыванию, уровень абсорбции зависит от дозировки. Метаболизирует в печени, образуя метаболиты. Выводится почками с мочой.
- Показания к применению: рак молочной железы, легких, мочевого пузыря. Эффективен в лечении мезотелиомы плевры, при экссудативном перикардите, перитоните, злокачественных поражениях мозговых оболочек, при лимфогранулематозе, лимфосаркоме, ретикулосаркоме.
- Способ применения и дозы индивидуальны для каждого больного. При раке молочной железы принимают по 15-30 мг 3 раза в неделю, лечение составляет 14 дней. Между каждым курсом должен быть перерыв в 6-8 недель.
- Противопоказания: гиперчувствительность к компонентам, лейкопения, тромбоцитопения, кахексия и выраженная анемия, беременность и лактация. С особой осторожностью используется при ветряной оспе, системных инфекциях, подагре, мочекаменной болезни, для лечения пациентов детского и пожилого возраста.
- Побочные действия вещества: желудочно-кишечные кровотечения, тошнота и рвота, стоматит, головные боли и головокружение, отеки нижних конечностей, кашель и отек гортани, цистит, боли в спине и суставах, кожные и местные аллергические реакции.
- Передозировка: тошнота, рвота, кровотечения, лихорадка. Для устранения данных реакций показана симптоматическая терапия, в особо тяжелых случаях – госпитализация и переливание компонентов крови.
Эффективное лекарственное средство, назначаемое для лечения рака молочной железы. Хлорамбуцил обладает противоопухолевыми и иммунодепрессивными свойствами. После попадания в организм связывается с нуклеопротеидами клеточных ядер, воздействуя на цепи ДНК опухолевых клеток. Оказывает токсическое влияние на делящиеся и неделящиеся клетки, угнетает опухолевую и кроветворную ткань. При пероральном применении быстро и полностью абсорбируется из ЖКТ, связываемость с белками плазмы 99%. Распадается на метаболиты, выводится почками с мочой.
- Показания к применению: злокачественные опухоли молочных желез, яичников, хорионэпителиома матки, миеломная болезнь, нефротический синдром, лимфогранулематоз, лимфолейкоз хронический. Дозировка подбирается индивидуально для каждого пациента и корректируется в течение терапии на основании клинического эффекта.
- Побочные действия: кровотечения ЖКТ, тошнота и рвота, нарушение функций печени, стоматит, лейкопения, анемия, острый лейкоз, кровоизлияния, кашель и отдышка, затрудненное мочеиспускание, тремор конечностей и мышечные боли, кожные аллергические реакции, развитие инфекций и повышение температуры тела.
- Противопоказания: непереносимость компонентов средства и других алкилирующих медикаментов, эпилепсия, тяжелые нарушения функций печени, лейкопении. С особой осторожностью назначается для онкобольных с ветряной оспой, опоясывающим лишаем, при угнетении функции костного мозга, при подагре, мочекаменной болезни и травмах головы и судорожных расстройствах.
- Передозировка: нарушения функций ЦНС, эпиприпадки, усиление побочных реакций. Для лечения используется симптоматическая терапия и применение антибиотиков широкого спектра действия. Гемодиализ неэффективен.

Цитостатическое средство, действие которого направлено на уничтожение раковых клеток. Циклофосфамид биотрансформируется в печени, образуя активные метаболиты с алкилирующими свойствами. Данные вещества атакуют нуклеофильные центры белковых молекул патологических клеток, образуя сшивки между аллелями ДНК и блокируя рост и размножение раковых клеток. Препарат обладает широким спектром противоопухолевой активности. Его длительное применение может стать причиной развития вторичных злокачественных опухолей.
После приема внутрь быстро всасывается, биодоступность составляет 75%. Связываемость с белками плазмы крови низкая 12-14%. Биотрансформируется в печени, образуя активные метаболиты. Проходит через плацентарный барьер и попадает в грудное молоко. Выводится с мочой в виде метаболитов и 10-25% в неизменном виде.
- Показания к применению: рак молочной железы, легкого, яичников, шейки и тела матки, мочевого пузыря, яичка, предстательной железы. Назначается при нейробластоме, ангиосаркоме, лимфосаркоме, лейкозе и лимфогранулематозе, остеогенной саркоме, саркоме Юинга, а также при аутоиммунных заболеваниях (системные поражения соединительной ткани, нефротический синдром).
- Препарат применяют внутрибрюшинно и внутриплеврально. Выбор метода введения и дозировки зависит от схемы химиотерапии и общих показаний. Дозировка подбирается для каждого пациента индивидуально. Курсовая доза 80-140 мг с последующим переходом на поддерживающую 10-20 мг два раза в неделю.
- Противопоказания: непереносимость компонентов препарата, тяжелые нарушения функции почек, лейкопения, тромбоцитопения, выраженная анемия, гипоплазия костного мозга, беременность и грудное вскармливание, термальные стадии рака. С особой осторожностью используется для лечения пациентов младше 18 лет и старческого возраста.
- Побочные действия: стоматит, тошнота и рвота, боли в ЖКТ и кровотечения, желтуха, сухость во рту. Но чаще всего пациенты жалуются на головокружение и головные боли, кровотечения и кровоизлияния, отдышку, различные нарушения со стороны сердечно-сосудистой системы, кожные аллергические реакции.
- Передозировка: тошнота и рвота, лихорадка, геморрагический цистит, синдром дилатационной кардиомиопатии. Для лечения проводится симптоматическая терапия. В тяжелых случаях показана госпитализация и мониторинг жизненно важных функций. При необходимости проводится переливание компонентов крови, введение стимуляторов кроветворения и антибиотиков.

Лекарственное средство, используемое при злокачественных поражениях молочной железы и других органов. Гемцитабин содержит действующие вещество – гемцитабина гидрохлорид. Имеет выраженное цитотоксическое действие, убивает раковые клетки на стадии синтеза ДНК.
При инъекционном введении быстро распространяется по организму. Максимальная плазменная концентрация достигается в течение 5 минут после инфузии. Период полувыведения зависит от возраста и пола пациента, а также от используемой дозировки. Как правило, это занимает от 40-90 минут до 5-11 часов с момента введения. Метаболизирует в печени, почках, других органах и тканях, образуя метаболические соединения. Выводится с мочой.
- Показания к применению: комплексное лечение метастатического или локально распространенного рака молочной железы (может назначаться в комбинации с Паклитакселом и Антрациклином). Опухолевые поражения мочевого пузыря, метастатическая аденокарцинома поджелудочной железы, метастатический немелкоклеточный рак легкого, эпителиальный рак яичника.
- Гемцитабин используется только по врачебному назначению. При раке молочной железы проводится комбинированная терапия. Рекомендуемая дозировка – 1250 мг на м2 тела больного в 1 и 8 день лечения при цикле из 21 дня. Лекарство сочетают с Паклитакселом 175 мг на м2 в первый день 21 цикла. Препарат вводят внутривенно капель в течение 180 минут. При каждом следующем цикле дозировку уменьшают.
- Побочные действия: тошнота и рвота, увеличение печеночных трансаминаз и щелочной фосфатазы, отдышка, аллергические высыпания на коже, зуд, гематурия. При комбинированной терапии возможна нейтропения и анемия. При передозировке появляются схожие симптомы. Антидота нет, для лечения используется переливание крови и другие методы симптоматической терапии.
- Противопоказания: повышенная чувствительность к компонентам препарата, беременность и грудное вскармливание.
Цитостатическое средство, блокирует синтез ДНК и тимидилатсинтетазу, делает раковые клетки дефектными, уничтожая их. Тегафур оказывает противоопухолевое, анальгезирующее и противовоспалительное действие. Большие дозы препарата угнетают кроветворение. При пероральном применении быстро всасывается из ЖКТ, абсорбция неполная из-за первого прохождения через печень. Выводится с мочой и калом.
- Показания к применению: злокачественные опухоли молочной железы, печени, желудка, мочевого пузыря, предстательной железы, головы и кожи, матки, яичников. Эффективен при лимфоме кожи, фонофорезе и диффузном нейродермите.
- Дозировка и способ применения: внутрь по 20-30 мг/кг 2 раза в день с интервалом в 12 часов. Курс терапии длится 14 дней, повторный проводят через 1,5-2 месяца. Во время лечения требуется тщательный уход за ротовой полостью и витаминотерапия.
- Противопоказания: индивидуальная непереносимость компонентов средства, терминальные стадии рака, выраженные изменения состава крови, анемия, угнетение костномозгового кроветворения, язвенные заболевания желудка и двенадцатиперстной кишки. Не используется в период беременности и лактации.
- Побочные действия: спутанность сознания, повышенное слезотечение, тромбоцитопения и лейкопения, инфаркт миокарда, боли в горле, сухость, зуд и шелушение кожи, кровотечения в ЖКТ. Для их устранения показана симптоматическая терапия или отмена лекарства.
Химиотерапевтический противоопухолевый медикамент. Винбластин содержит алкалоиды растительного происхождения. Блокирует метафазы клеточного митоза с помощью связывания с микротрубочками. Активные компоненты препарата избирательно ингибируют синтез ДНК и РНК, угнетая фермент РНК-полимеразу.
Выпускается в форме лиофилизированного порошка для приготовления инъекционного раствора по 5 и 10 г. В комплекте с препаратом идут ампулы растворителя по 5 и 10 мл соответственно. После внутривенного введения быстро распространяется по организму, не проникает через гематоэнцефалический барьер. Биотрансформируется в печени, образуя активные метаболиты, выводится кишечником. Период полувыведения 25 часов.
- Показания к применению: злокачественные новообразования различной этиологии и локализации, в том числе неходжинские лимфомы, рак яичка, хронический лейкоз и болезнь Ходжкина. Стандартная доза препарата 0,1 мг/кг, инъекции проводят один раз в неделю. При необходимости дозировка может быть увеличена до 0,5 мг/кг. В период лечения необходимо контролировать уровень лейкоцитов в крови и уровень мочевой кислоты.
- Противопоказания: непереносимость компонентов средства, вирусные и бактериальные инфекции. С особой осторожностью назначается пациентам с недавней лучевой или химиотерапией, а также при лейкопении, тяжелых поражениях печения и тромбоцитопении. Использование Винбластин для беременных возможно в том случае, когда потенциальная польза для матери выше рисков для плода.
- Побочные действия: алопеция, лейкопения, мышечная слабость и боли, приступы тошноты и рвоты, стоматит, тромбоцитопения. Также возможно развитие желудочных кровотечений и геморрагического колита. Лекарство может оказывать нейротоксический эффект, вызывая двоение в глазах, депрессивные расстройства, головные боли.
- Признаки передозировки схожи с побочными действиями. Их выраженность и интенсивность зависит от принятой дозы. Специфического антидота нет, поэтому проводится симптоматическая терапия. При этом необходимо контролировать состояние крови и в тяжелых случаях провести ее переливание.
Фармакологическое средство, применяемое для лечения злокачественных новообразований. Винкристин выпускается в ампулах по 0,5 мг с растворителем. Применяется при комплексной терапии острого лейкоза, лимфосаркоме, саркоме Юинга и других злокачественных патологиях. Препарат вводят внутривенно с интервалом в 7 дней. Дозировка индивидуальна для каждого пациента. Стандартная доза 0,4-1,4 мг/м2 от поверхности тела больного. Во время процедуры необходимо избегать попадания лекарства в глаза и на окружающие ткани, так как это может спровоцировать сильное раздражающее действие и омертвление тканей.
Противопоказано растворять в одном объеме с раствором Фуросемида, так как образуется осадок. Повышенные дозы могут спровоцировать такие побочные эффекты: онемение конечностей и мышечные боли, выпадение волос, головокружение, потерю веса, повышение температуры тела, лейкопению, тошноту и рвоту. Частота побочных эффектов зависит от суммарной дозы и длительности лечения.
Противоопухолевое инъекционное средство, выпускаемое во флаконах по 1 и 5 мл. Винорельбин содержит действующее вещество – винорельбина дитартрат. После введения подавляет деление раковых клеток, блокирует их дальнейшее размножение, вызывая гибель. Применяется при различных злокачественных заболеваниях, в том числе и при раке легких. Препарат вводят только внутривенно. Если во время процедуры вещество попала в окружающие ткани, то это вызывает их некроз. Дозировка индивидуальна для каждого пациента.
Противопоказано использовать при выраженных нарушениях функции печени, для беременных и при лактации. Не применяется одновременно с рентгенотерапией, захватывающей зону плеч. Основные побочные действия: анемия, мышечные спазмы, парестезии, непроходимость кишечника, приступы тошноты и рвоты, затрудненное дыхание бронхоспазмы.
Противоопухолевый препарат из фармакологической группы антрациклиновых антибиотиков. Карубицин имеет механизм действия, связанный с повреждением ДНК в S-фазе митоза. Применяется при саркоме мягких тканей, нейробластоме, саркоме Юинга, хорионэпителиоме. Дозировка зависит от стадии болезни, состояния системы кроветворения пациента и составленной схемы терапии.
Противопоказано использовать при тяжелых заболеваниях сердечно-сосудистой системы, нарушениях функций печени и почек, в период беременности и лактации, при гиперчувствительности к компонентам препарата и при количестве лейкоцитов ниже 4000/мкл, а тромбоцитов ниже 100000/мкл. Частые побочные реакции: лейкопения, боли в области сердца, сердечная недостаточность, тошнота и рвота, нефропатия, снижение артериального давления, алопеция, подагрический артрит.
Алкалоид, производное этиленимина. Фотретамин угнетает гранулоцитопоэз, тромоцитопоэз и эритроцитопоэз. Уменьшает размеры лимфатических и периферических узлов печени, селезенки. Не оказывает противоопухолевого действия на внутригрудные лимфоузлы. Восстанавливает нормальный уровень лейкоцитов в периферической крови в течение месяца.
- Показания к применению: эритремия, лимфолейкоз, рак яичников, ретикулосаркома, грибной микоз, ангиоретикулез Капоши. Средство вводят внутривенно, внутрибрюшинно и внутримышечно, растворяя в изотоническом растворе натрия хлорида 10 мл. Дозировку и длительность лечения определяет врач.
- Противопоказания: гиперчувствительность к компонентам препарата, лейкопения, терминальная стадия рака, заболевания почек и печени.
- Побочные действия: анемия, снижение аппетита, головные боли, тошнота, лейкопения, тромбопения. При развитии данных реакций проводят переливание крови, назначают витамины группы В и стимуляторы лейкопоэза.
Эффективное лекарственное средство, применяемое при раковых поражениях организма. Пертузумаб производят по технологии рекомбинантной ДНК. Он взаимодействует с внеклеточным субдоменом, блокируя рецепторы фактора роста и с лигандзависимой гетеродимеризации HER2 с другими белками семейства HER. Моноагент ингибирует размножение раковых клеток.
- Показания к применению: рак молочной железы (метастатический, местнорецидивирующий) с опухолевой гиперэкспрессией HER2. В большинстве случаев применяется в комбинации с Доцетакселом и Трастузумабом, при условии, что ранее не проводилась такая терапия и не наблюдается прогрессирование болезни после адъювантного лечения.
- Пертузумаб вводят внутривенно капельно или струйно. Перед началом лечения проводится тестирование на опухолевую экспрессию HER2. Стандартная доза 840 мг в виде часовой капельной инфузии. Процедуру проводят каждые три недели.
- Противопоказания: беременность и лактация, возраст пациентов младше 18 лет, нарушения сердечно-сосудистой системы, нарушение функции печени. С особой осторожностью используется при ранее проводимой терапии Трастузумабом, Антрациклинами или при лучевой терапии.
- Побочные действия: реакции гиперчувствительности, нейтропения, лейкопения, снижение аппетита, бессонница, повышенное слезоотделение, застойная сердечная недостаточность, отдышка, тошнота, рвота и запор, стоматит, мышечные боли, миалгия, повышенная утомляемость, отечность, присоединение вторичных инфекций.
- Передозировка по своей симптоматике схожа с побочными действиями. Для ее устранения показана симптоматическая терапия. В особо тяжелых случаях требуется госпитализация и переливание крови.
Лекарственное средство гуманизированных рекомбинантных ДНК (производные моноклонеальных тел). Герцептин содержит действующее вещество, угнетающее пролиферацию клеток новообразования с гиперэкспрессией HER2. Гиперэкспрессия HER2 связана с высоким процентом развития первичного рака молочных желез и распространенных опухолей желудка. Выпускается в виде лиофилизата 150 и 440 мг, с каждым флаконом идет 20 мл растворителя.
- Показания к применению: метастатический рак молочной железы с гиперэкспрессией HER2 опухолевыми клетками и его ранние стадии, распространенная аденокарцинома желудка и пищеводно-желудочного перехода. Лекарство может использоваться как монотерапия, так и в комбинации с Паклитакселом, Доцетакселом и другими противоопухолевыми средствами.
- Перед началом лечения необходима проверка на экспрессию HER2 опухолью. Препарат предусматривает внутривенное капельное введение. При онкологии груди применяют по 4 мг/кг в качестве нагрузочной дозировки и по 2 мг/кг в качестве поддерживающей. Инфузии проводят раз в неделю. При комбинированной терапии, процедуру проводят раз в 21 день. Количество циклов и длительность лечения определяет лечащий врач, индивидуально для каждого пациента.
- Противопоказания: беременность и грудное вскармливание, пациенты детского возраста, гиперчувствительность к трастузумабу и другим ингредиентам препарата, тяжелая отдышка (вызванная метастазами в легких или требующая терапии кислородом). С осторожностью лекарство назначают при стенокардии, артериальной гипертензии, миокардиальной недостаточности.
- Побочные действия: пневмония, цистит, синусит, тромбоцитопения, нейтропенический сепсис, сухость во рту, тошнота, рвота и запоры, ангионевротический отек, инфекции мочевыводящих путей, резкое снижение массы тела, тремор конечностей, мышечные боли, кожные реакции гиперчувствительности, головокружение и головные боли, бессонница, потеря чувствительности.
- Препарат не вызывает симптомов передозировки. Противопоказано смешивать Герцептин с другими лекарствами. Имеет химическую несовместимость с раствором декстрозы, а при применении с антрациклинами увеличивает риск кардиотоксичности.
источник
Злокачественная опухоль молочной железы возникает за счет мутации и аномально быстрого деления клеток железистой ткани. В отличие от доброкачественного новообразования, раковая опухоль быстро растет и захватывает соседние ткани и органы. Факторами риска возникновения рака груди у женщин являются особенности физиологии (раннее половое созревание, поздняя менопауза), гормональные отклонения, связанные с вмешательством в естественные биологические процессы организма, пожилой возраст. На ранней стадии рака молочной железы лечение в 85-95% случаев оказывается успешным.
Содержание:
- Типы рака груди
- Диагностика рака
- Лечение рака груди
- Хирургическое лечение
- Химиотерапия
- Гормонотерапия
- Таргетная терапия
- Лучевая терапия
Лечение рака молочной железы во многом зависит от его типа и стадии. По месту расположения различают протоковый рак (в млечных протоках) и дольковый (в дольках железы). По направлению развития — инвазивный (прорастает в ткани) и неинвазивный (прорастает в полость протока или дольки). По количеству раковых образований — узловой (единичный) и диффузный (из нескольких узлов).
Разновидностями рака молочной железы являются:
- папиллярный — неинвазивная форма, когда опухоль не выходит за пределы млечного протока;
- медуллярный рак — опухоль большого размера, не выходящая за пределы грудной железы;
- воспалительный рак имеет те же симптомы, что и мастит (повышение температуры, покраснение кожи груди, появление комков в груди);
- при инвазивном протоковом раке (возникает в 70% случаев заболевания раком груди) протоковая опухоль образует метастазы, прорастающие в здоровую жировую и соединительную ткани железы, и распространяется на другие органы (кости, легкие, например);
- рак соска и околососковой области (прорастает в соседние ткани).
Успех лечения рака молочной железы во многом зависит от его инвазивности. С током крови и лимфы раковые клетки разносятся по организму и вызывают появление матастатических опухолей в печени и других органах. На ранних стадиях (предраковые доброкачественные образования, рак 1-2 степени) размеры опухоли невелики, лимфатические узлы она не затрагивает и за пределы железы не выходит.
На 3-5 стадии опухоль достигает 5 см и больше, поражает не только лимфатическую систему, но и другие органы тела.
Выявить уплотнение позволяет осмотр молочных желез и пальпация. Каждая женщина должна минимум 1 раз в месяц проводить самообследование груди для обнаружения изменения формы молочных желез, их асимметричного увеличения, расположения сосков. При появлении выделений из сосков, болезненных ощущений в одной или обеих молочных железах женщина должна обязательно пройти обследование у маммолога. Риск образования раковых опухолей груди повышен у женщин, имеющих заболевания эндокринной системы. Любые гормональные нарушения, связанные с заболеваниями половых органов, использованием гормональных препаратов являются провоцирующими факторами.
После обнаружения уплотнений могут быть назначены следующие виды обследования:
- УЗИ;
- дуктография;
- маммография (рентген молочной железы), в том числе и с внутривенным введением радиоактивного препарата;
- МРТ молочной железы;
- биопсия опухолевой ткани с последующим цитологическим исследованием.
С помощью этих методов устанавливается характер и размеры опухоли, стадия и степень распространения, наличие метастаз.
Основными методами лечения рака молочной железы являются:
- хирургическое удаление опухоли;
- гормонотерапия;
- лучевая терапия;
- химиотерапия;
- таргетная терапия;
- восстановительная пластическая хирургия;
- комбинированное лечение.
Радиоактивное облучение и хирургическое удаление являются способами местного лечения. Химиотерапия и другие методы лекарственной терапии — это способы системного действия, они убивают или останавливают развитие раковых клеток во всем организме.
Этот метод является основным и наиболее эффективным. Проводится частичное или полное удаление молочной железы.
Лампэктомия применяется для удаления пораженного небольшой опухолью (не более 4 см) участка молочной железы. При этом вместе с опухолью удаляются здоровые участки близлежащих тканей. После удаления проводится курс облучения или химиотерапии для уничтожения оставшихся раковых клеток и предотвращения повторного образования опухоли.
Если поражены лимфатические узлы, то производят их удаление. При неинвазивных формах рака узлы стараются сохранить, так как после их удаления у женщины развивается отек рук, ограничение движения в плечевом суставе, боли в груди.
Чтобы определить точно, поражены раком лимфоузлы или нет, во время операции обязательно проводится так называемая «биопсия сторожевого узла«. Для этого вырезается один из подмышечных лимфатических узлов, обследуется на наличие в нем раковых клеток. Если они не обнаружены, остальные лимфоузлы сохраняются. Если же раковые клетки в лимфоузле обнаруживаются, это является свидетельством высокого риска распространения заболевания в другие органы и участки тела.
Обязательно проводится исследование удаленной ткани гистологическим методом для подтверждения раковой природы новообразования.
Секторальная резекция проводится в том случае, когда уплотнение небольшое (размер опухоли обычно 1-2 см) и не распространяется за пределы молочной железы. Делается надрез, пораженный участок удаляется, накладывается внутрикожный шов.
Центральная резекция применяется при множественных внутрипротоковых папилломах. Разрез проходит через все млечные протоки, вырезается здоровая ткань на 2-3 см вокруг опухоли. После такой операции впоследствии женщина не сможет кормить ребенка грудью.
Резекция соска проводится для диагностики рака соска и ареолы вокруг него. При этом затрагивается часть млечных протоков. После заживления в будущем могут возникнуть осложнения с лактацией.
Онкопластическая резекция — это операция частичного удаления пораженной ткани и ближайших к ней здоровых участков с одновременной пластической операцией по восстановлению формы груди. Используется пересадка здоровых тканей, причем, нередко приходится оперировать и вторую грудь для восстановления симметрии сосков и идентичной формы молочных желез. После такой операции обязательно проводится лучевая терапия.
Мастэктомия. Удаляется молочная железа полностью, но лимфатические узлы не затрагиваются. Такая операция проводится при неинвазивных опухолях большого размера, наличии наследственной предрасположенности к раку груди, а также в профилактических целях. С помощью пластической операции можно восстановить железу.
Радикальная мастэктомия. Оперативное лечение рака молочной железы заключается в удалении не только ее самой, но и полном или частичном удалении соседних мышц и жировой ткани. Метод применяется при запущенных стадиях, когда множественные метастазы находятся в лимфатических узлах, пронизывающих эти ткани и мышцы. «Радикальное» удаление подразумевает полное избавление организма от раковых клеток и защиту от возникновения метастаз. Хирургическое удаление обязательно дополняется последующим радиолучевым и химиотерапевтическим лечением рака молочной железы.
Паллиативная мастэктомия. В том случае, когда метастазы уже появились или опухоль настолько обширна, что метастазы неизбежно должны появиться, проводятся операции, назначением которых является облегчение состояния пациентки. Опухоль устраняется частично для уменьшения площади поражения. При этом удаляются наиболее разрушенные или кровоточащие участки тканей. После этого применяется лекарственное лечение, помогающее снять боль, продлить жизнь.
Реконструкция молочной железы. В некоторых случаях после радикальной мастэктомии проводится восстановительная операция по косметической реконструкции молочной железы. Для этого производится пересадка мышц и жировой ткани из области спины на место удаленных грудных мышц.
В большинстве случаев рецидивов рака и появления метастаз после радикального удаления пораженных опухолью молочных желез не наблюдается (рецидив возникает примерно у 18% больных). Причем восстановительные операции не увеличивают вероятность возникновения метастаз.
На продолжительность и качество жизни после таких операций оказывают влияние стадия развития злокачественной опухоли, возраст пациентки и эффективность последующей химиотерапии. Чем больше участок поражения, тем труднее проходит заживление раны после операции. Оно осложняется у больных сахарным диабетом, у страдающих ожирением, а также у курящих женщин.
Для таких больных операции по одновременному удалению и реконструкции молочной железы не проводятся, так как восстановительная пересадка тканей удлиняет и усложняет процесс заживления. Тем самым откладывается последующее лечение методами лучевой и химиотерапии (их проводят только после полного заживления ран).
Лечение рака молочной железы с помощью лекарственных препаратов, убивающих раковые клетки. Лекарства назначаются строго индивидуально, так как выбор препарата зависит от многих факторов, среди которых тип опухоли, степень поражения, характер проведенной операции, орган, где была проведена операция.
Препараты химиотерапии являются сильнейшими аллергенами, вызывают тошноту и сильную рвоту. Они токсичны, влияют на работу сердца, печени, почек и других органов. Поэтому при выборе препаратов учитываются возраст и сопутствующие заболевания. Одновременно с приемом таких препаратов назначаются противоаллергические средства, которые должны приниматься заблаговременно.
Лечение можно проводить амбулаторно или в стационаре. Предпочтительнее проводить его в больнице под постоянным наблюдением врача. Здесь в случае появления рвоты больная может получить квалифицированную помощь, тогда как в домашних условиях ввести противорвотные средства, провести обезболивание в ночное время, как правило, труднее.
Дополнение: Для того чтобы подобрать наиболее подходящий лекарственный препарат, врач может порекомендовать больным провести исследование для определения генотипа опухоли (анализ на биомаркеры). Это позволит определить, к какому типу препаратов наиболее чувствительны клетки опухоли, уточнить индивидуальные противопоказания.
Обычно для излечения требуется 5-7 курсов химиотерапии. С учетом побочных действий и индивидуальной реакции организма проводится также лечение сопутствующих болезней, иначе провести курс полностью не удастся.
Большая часть (около 75%) всех видов злокачественных опухолей молочных желез являются гормонозависимыми. В их клетках имеются рецепторы, чувствительные к действию женских половых гормонов. Воздействуя на эти рецепторы, эстрогены и прогестероны ускоряют рост опухоли. Причем 10% из них чувствительны только к прогестерону, остальные зависят от гормонов обоих видов. Гормонозависимостью объясняется ускорение роста опухоли во время беременности или в разные фазы менструального цикла.
С помощью гормональных препаратов снижается уровень соответствующих гормонов, что приводит к уменьшению размеров опухоли или ее уничтожению. Эффективность гормонотерапии составляет от 10 до 70%.
Гормональная терапия назначается в тех случаях, когда у женщин имеется генетическая предрасположенность к раку молочной железы. Лечение проводится, если биопсия показала аномальный рост клеток какой-либо ткани при мастопатии. Это позволяет предотвратить их злокачественное перерождение.
Гормонотерапия применяется для уменьшения размеров большой опухоли перед проведением операции по ее удалению. Этот метод позволяет снизить риск повторного возникновения опухоли после операции, а также переход неинвазивной формы рака (карциномы) в инвазивную. Гормонотерапия, проведенная после комплексного оперативного, химиотерапевтического, радиолучевого лечения, позволяет защитить организм от распространения метастаз.
Этот метод отличается от химиотерапии и оперативного вмешательства тем, что применяются препараты направленного действия. Они разрушают клетки опухоли, не затрагивая здоровые. Рост опухоли обусловлен изменениями в строении молекул пораженных тканей. Таргетные препараты предотвращают подобные изменения. Этот метод еще называют молекулярной терапией. Его преимуществом является отсутствие побочных эффектов. Он применяется как для профилактики перерождения новообразований в злокачественную форму, так и для лечения метастатического рака молочной железы. Иногда его применяют в комплексе с химиотерапией или радиотерапией.
В отличие от гормонотерапии, этот метод направлен не на регулирование гормонального фона организма, а на подавление рецепторов опухоли, чувствительных к действию гормонов. Существуют препараты, подавляющие выработку ферментов, катализаторов образования эстрогенов в организме, а также стимулирующих иммунные процессы сопротивления самого организма образованию и росту раковых клеток.
Препараты выпускаются в виде таблеток. Они удобны в использовании. Лечение не требует госпитализации, эффективно даже при тяжелых формах рака. Таргетная терапия рассматривается как наиболее перспективный способ лечения рака молочной железы и других органов.
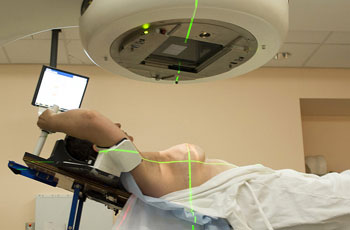
Метод радиоактивного облучения раковых опухолей позволяет на ранней стадии избавиться от них полностью, а на более поздних — существенно увеличить срок жизни пациенток. Особенно важную роль играет такое лечение при неполном удалении железы (органосохраняющих операциях).
Проводится облучение либо самой молочной железы со стороны опухоли, либо лимфатических узлов и мышц в области поражения. В зависимости от характера опухоли проводится наружное облучение или введение радиоактивного препарата в опухоль с помощью катетера.
Такое лечение рака груди не применяется при ряде заболеваний (сердечно-сосудистой недостаточности, анемии, сахарном диабете), а также не используется для лечения повторных опухолей из-за риска возникновения лучевой болезни. Использование современных методик позволяет избежать таких побочных действий, как тошнота и облысение, однако после лечения возможно появление лучевого дерматита, изъязвления кожи, а также болевых ощущений в груди, появления отека руки со стороны облучения, воспаления легкого.
Для наблюдения за ходом лечения рака молочной железы используются сцинтиграфия (рентген) костей грудной клетки и МРТ обследование. Курс облучения длится от 3-4 дней до 3-4 недель в зависимости от вида и стадии опухоли.
источник