Гормональная терапия является эффективным методом лечения гормональнозависимых опухолей молочной железы. Иногда ее называют антиэстрогеновой терапией, так как она направлена на предотвращение воздействия эстрогена на онкологические клетки.
В Москве на онкологических болезнях (в том числе и на раке молочной железы) специализируются врачи Юсуповской больницы. Это одно из лучших учреждений по оснащенности, высококвалифицированным врачам, ценовой политике, качеству оказываемых услуг и сервису, в котором процент положительного исхода лечения один из самых высоких в стране.
В большинстве случаев гормональная терапия оказывает эффективное действие, так как 75% всех опухолей, расположенных в молочных железах, имеют гормонзависимую природу. В зависимости от общего состояния пациентки, стадии заболевания, характера течения, распространенности, менопаузального статуса доктор подбирает оптимальную схему лечения. Ее нужно строго придерживаться, ведь только так можно достичь положительного результата.
Показаниями к назначению гормональной терапии являются:
- снижение вероятности возникновения рака у женщин, которые не страдают этим заболеванием, но находятся в зоне высокого риска;
- снижение риска рецидивов при неинвазивном раке;
- снижение вероятности рецидива или появления новых опухолей после оперативного вмешательства, химиотерапии и лучевой терапии;
- уменьшение размеров опухоли при инвазивном раке;
- метастатический рак.
Гормонотерапию часто называют «страховкой» после применения других методов лечения рака, так как операция, лучевая терапия и химиотерапия не могут дать 100% гарантию, что пациентка не заболеет вновь. Препараты гормонотерапии оказывают влияние на весь организм, подавляя действие эстрогена, и назначаются только в случаях гормонозависимых опухолей.
В Юсуповской больнице применяется только лучшее диагностическое оборудование от производителей с мировым именем, полный перечень лекарственных препаратов (антибиотики, химиопрепараты, гормональные таблетки и инъекции).
- адъювантная (профилактическая);
- неоадъювантная;
- лечебная.
Применяется как дополнительная терапия после оперативного вмешательства, химического облучения и лучевой терапии с целью профилактики рецидивов. Обычно такая терапия длится от 5 до 10 лет, при этом доктор назначает препараты ингибиторов ароматазы или тамоксифен.
Неоадъювантная терапия представляет собой комплексное лечение перед проведением оперативного вмешательства или лучевой терапией. Она применяется в следующих случаях:
- для уменьшения размеров опухоли и ее метастазов;
- для уменьшения объема хирургического вмешательства;
- для увеличения безрецидивной и общей выживаемости;
- для определения чувствительности опухоли к цитостатикам;
- для оценки новых способов лечения.
Такая терапия длится от 3 до 6 месяцев, хотя при положительном результате лечение продлевается.
Назначается пациенткам с неоперабельным раком и при генерализации. Также лечебную терапию назначают молодым женщинам с метастазами в печень или легкие, а также в период ремиссии.
Выбор лечения рака молочной железы зависит от многих факторов, среди которых:
- гормональный статус обнаруженной опухоли;
- менопаузальный статус женщины;
- стадия заболевания;
- применяемые ранее способы лечения;
- наличие сопутствующих соматических болезней;
- риск развития рецидива.
После применения неоадъювантной терапии у 80% пациенток опухоль уменьшается в размерах, а у 15% — отмечена полная морфологическая ремиссия.
Все виды терапии применяются в Юсуповской больнице. Врач, учитывая состояние пациентки, природу опухоли и стадию заболевания, подберет оптимальную схему лечения, которая поможет в эффективном лечении.
Гормонотерапию при раке молочной железы подбирают в зависимости от того, сохранен ли у женщины менструальный цикл. Так, пациенткам в пременопаузе (менструальный цикл постоянный) назначают:
- тамоксифен сроком на 5 лет (на ранних стадиях заболевания);
- операцию по удалению яичников;
- после удаления яичников или подавления их функции с помощью медикаментов назначают ингибиторы ароматазы.
Женщинам в период менопаузы (пациентка находится в климактерическом или постклимактерическом состоянии):
- назначают ингибиторы ароматазы после хирургического вмешательства, химической и лучевой терапии;
- если пациентка до менопаузы принимала тамоксифен, то его заменяют ингибиторами ароматазы;
- если женщина принимала тамоксифен на протяжении последних 5 лет, то его заменяют фемарой;
- если при лечении тамоксифеном была выявлена новая опухоль или рецидив, то вместо него назначают ингибиторы ароматазы;
- если в период приема ингибитора ароматазы выявлен рецидив, то его заменяют на тамоксифен, фаслодекс или назначают другой ингибитор ароматазы.
Опухоли по своей природе могут быть доброкачественными и злокачественными. Если опухоль доброкачественная, при этом существует риск ее перехода в рак, то единственным препаратом, который назначается таким пациенткам, является тамоксифен. Также он применяется при обнаружении протоковой карциномы in situ.
Женщинам с HER2-позитивным раком предпочтительнее назначать ингибиторы ароматазы. Также они назначаются, если тамоксифен оказался нерезультативным.
Относится к группе антиэстрогенов и препятствует соединению эстрогенов с раковыми клетками, что, соответственно, не дает последним увеличиваться. Его назначают женщинам на ранних стадиях заболевания и в период предменопаузы.
Одно из торговых названий этого препарата – Тамоксифен-Нолвадекс (в таблетках). У некоторых пациенток при их приеме отмечается сухость влагалища или, наоборот, чрезмерные выделения, усиленное потоотделение, покраснение кожи, увеличение веса.
Эти препараты блокируют выработку эстрогенов в организме женщины и назначаются пациенткам уже после наступления менопаузы. Как показывает практика, многим женщинам удалось преодолеть рак молочной железы благодаря приему одного из этой группы препаратов (аримидекс, фемара, аромазин). Каждый препарат назначается в определенных случаях:
- аримидекс – на ранних стадиях заболевания сразу после удаления опухоли;
- аромазин – на ранних стадиях рака тем женщинам, которые ранее несколько лет принимали тамоксифен;
- фемара – на ранних стадиях болезни после оперативного вмешательства пациенткам, которые принимали тамоксифен 5 и более лет.
У большинства женщин прием этих препаратов не вызывает никаких негативных симптомов, но некоторые отмечают тошноту, сухость во влагалище и боль в суставах. Также длительный прием ингибиторов ароматазы может стать причиной хрупкости костей, поэтому вместе с данными препаратами параллельно назначают кальций и витамин Д.
Этот препарат является аналогом природного ЛГРГ и применяется для подавления работы гипофиза. Он снижает количество гормонов, которые вырабатывают эстрогены, но при прекращении его приема гипофиз начинает работать в усиленном режиме. Поэтому врачи после нескольких месяцев приема золадекса рекомендуют операцию по удалению яичников (овариоэктомию) хирургическим способом или путем облучения.
Побочное действие препарата заключается в снижении полового влечения, покраснении, сильном потоотделении, головных болях, перепадах настроения. Золадекс вводят внутримышечно в нижнюю часть брюшной стенки 1 раз в месяц.
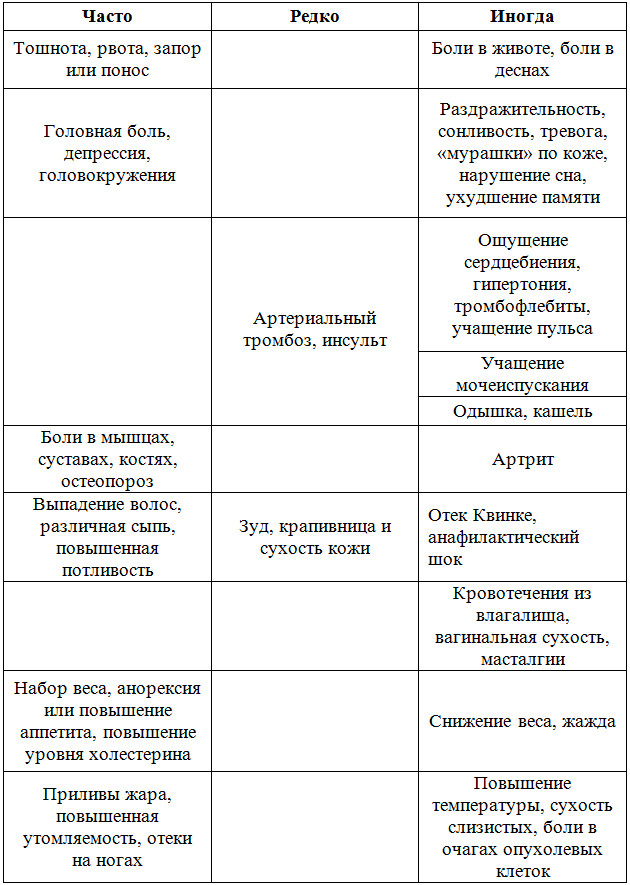
Несмотря не огромную пользу, гормонотерапия имеет ряд негативных последствий. Примерно половина женщин, которым назначается гормонотерапия при раке молочной железы, отмечают:
- увеличение массы тела;
- потливость;
- отечность;
- сухость влагалища;
- преждевременное наступление менопаузы;
- перепады настроения, депрессия.
Широко используемый препарат тамоксифен может стать причиной образования тромбов, рака матки и бесплодия. Препараты, которые направлены на снижение уровня эстрогенов (ингибиторы ароматазы), в некоторых случаях приводят к остеопорозу, повышению холестерина, заболеваниям ЖКТ. При появлении вышеперечисленных симптомов следует немедленно обратиться к доктору. Он сможет подобрать другие оптимальные лекарства.
С момента обнаружения опухоли в молочной железе женщине нужно пересмотреть свой рацион. Правильно подобранная диета позволит значительно улучшить общее самочувствие и снизить риск дальнейшего развития заболевания.
Питание при раке должно быть максимально сбалансированным, с большим количеством витаминов и микроэлементов. Кушать необходимо часто, но маленькими порциями, при этом придерживаться принципа раздельного питания.
Врачи Юсуповской больницы считают, что питание при гормонотерапии рака молочной железы должно быть именно таким:
- употреблять много ярко окрашенных овощей и фруктов (морковь, тыква, томаты, капуста, клюква, чеснок) и злаков (коричневый рис, пророщенная пшеница, отруби);
- калорийность рациона должна зависеть от веса пациентки: женщинам с лишним весом с помощью диеты нужно попытаться избавиться от лишних килограммов;
- уменьшить количество животных жиров в рационе и увеличить количество растительных;
- употреблять пищу, богатую кальцием и витамином Д;
- отказаться от продуктов, в состав которых входят фитоэстрогены;
- полностью исключить копченую, жареную, соленую, острую пищу и продукты с консервантами;
- ограничить количество сахара (в том числе и напитков с его содержанием);
- полностью отказаться от алкоголя, курения и наркотических средств;
- как можно меньше кушать красное мясо;
- обязательно добавить в рацион морскую рыбу, морепродукты, морскую капусту;
- ежедневно употреблять 1-2 порции молочных продуктов;
- пить как можно больше сырой воды (не менее 2-2,5 л в день), зеленого чая и отваров из травяных сборов.
В Юсуповской больнице есть все необходимое оборудование для диагностики и лечения заболевания, а при выявлении образования в молочной железе в лаборатории можно сделать анализ на определение его природы.
Важно заметить, что каждая женщина в возрасте после 35 лет должна раз в год посещать маммолога чтобы исключить вероятность патологических образований в груди. Это можно сделать в Юсуповской больнице, которая находится по адресу: 117186, г. Москва, ул. Нагорная, д.17, корп.6, предварительно записавшись на прием.
источник
Гормонотерапию при раке молочной железы должен подбирать врач-онколог. Ее вид и продолжительность полностью зависят от стадии и формы заболевания, скорости его прогрессирования и от множества других факторов, которые учитываются индивидуально.
Злокачественные новообразования в молочной железе относятся к гормонозависимым, поэтому при этом заболевании практически всегда назначают медикаментозное лечение.
Гормональная терапия не может полностью заменить хирургическое вмешательство, но является его эффективным дополнением и обычно применяется после операции. Это метод лечения, при котором применяют гормональные и антигормональные препараты.
Гормонотерапия при раке молочной железы используется при неинвазивных его формах для перехода заболевания в инвазивную форму. Она также помогает предупредить вторичное развитие болезни. Перед операцией терапия применяется для уменьшения новообразования и остановки распространения метастазов. Она помогает врачу обнаружить пораженные ткани.
Показаниями к применению гормональных препаратов являются:
- ранее проведенное удаление раковой опухоли;
- необходимость остановить рост инвазивной опухоли;
- предупреждение рецидивов заболевания;
- необходимость остановить метастазирование;
- опухоль слишком большая, и нужно уменьшить ее размеры.
Без гормонотерапии не могут обойтись также те, кто находится в группе риска из-за наследственной предрасположенности к раку груди.
Препараты, применяемые для лечения рака, делятся на две основные группы:
- снижающие уровень эстрогена;
- останавливающие процесс слияния гормонов и рецепторов клеток опухоли.
Выделяют несколько видов гормонотерапии в зависимости от того, когда и зачем она проводится, наличия или отсутствия менопаузы и сопутствующих заболеваний, таких как остеопороз, тромбоз и артрит:
- Адъювантная — это профилактическая терапия, предназначение которой состоит в том, чтобы не дать развиться рецидиву. Обычно ее проводят после основной.
- Неоадъювантная — терапия, проводимая перед хирургическим вмешательством, в частности при обнаружении опухоли 3 стадии с метастазами, достигшими лимфоузлов.
- Лечебная — этот вид гормональной терапии проводится в том случае, если имеются противопоказания к операции.
Для того чтобы остановить рост гормонозависимой опухоли, иногда наряду с приемом химических препаратов требуется удалить яичники, которые ответственны за выработку эстрогена.
Гормональное лечение при раке груди осуществляется по двум основным направлениям:
- терапия, учитывающая менструальный цикл;
- терапия, не учитывающая цикл.
Онколог выбирает схему лечения в зависимости от того, какого эффекта нужно достичь:
- снижение эстрогена в крови;
- уменьшение выработки гормона эстрогена;
- блокирование рецепторов опухоли.
После проведенного обследования назначают одну из следующих лечебных схем:
- Терапия при помощи избирательных модуляторов эстрогеновых рецепторов, которая попросту отключает их. Вещества, содержащиеся в таких препаратах, выборочно воздействуют на клетки. Они действуют примерно так же, как и эстрогены. К таким препаратам относится тамоксифен.
- Препараты, замедляющие производство ароматазы. Они уменьшают производство эстрогена, применяются после наступления менопаузы. К ним относятся анасторозол, летрозол, экземестан.
- Блокирование и уничтожение рецепторов эстрогена проводят при помощи фулвестранта и фазлодекса.
Эстрогеновые рецепторы локализуются на клетках опухоли. Они притягивают эстрогены, провоцируя дальнейшее развитие опухоли. На основе заключения врача об их уровне определяется схема лечения.
Универсальные методы лечения предполагают применение прогестинов и антиэстрогенов. К последним относится такой популярный препарат, как тамоксифен. Обычно назначают прием по 10 мг 1-2 раза в сутки. При необходимости дозу повышают до 40 мг. Длительность курса лечения составляет от пары месяцев до нескольких лет. Прием прекращают через 30–60 дней после достижения стойкого улучшения. Далее необходим перерыв. Повторный курс обычно прописывают спустя 2 месяца.
Если было вмешательство с целью удаления молочной железы, то для нормализации гормонального фона прописывают 20 мг тамоксифена в сутки.
Побочное действие препарата сводится к таким явлениям:
- со стороны ЖКТ — тошнота, расстройство желудка, рвота, отказ от еды;
- реже возникают жировые отложения в печени и даже гепатит;
- головные боли;
- депрессивное состояние;
При продолжительном применении может повыситься уровень эстрогена в организме. Это увеличивает риск распространения опухолевого образования в другие органы. Возможно развитие осложнения в виде тромбоэмболии. Препарат токсичен и часто ухудшает состояние печени, может спровоцировать развитие катаракты. Поэтому длительное лечение им не применяют.
Принцип его действия схож с тамоксифеном. Торемифен тормозит производство эстрогена и обычно прописывается после наступления менопаузы. Ежедневная доза составляет 60–240 мг. Лечебный курс длится несколько лет.
Среди побочных эффектов можно выделить:
- головокружение;
- увеличение внутриглазного давления и, как следствие, появление катаракты;
- уменьшение количества тромбоцитов;
- инфаркт миокарда;
Торемифен выделяет токсины, воздействующие на печень. А при одновременном его употреблении с препаратами, ухудшающими вывод кальция, возможно развитие гиперкальцемии.
Препарат относится к группе избирательных модуляторов эстрогеновых рецепторов. Его часто назначают при раке в период менопаузы, чтобы не допустить развития остеопороза. Он регулирует уровень кальция, уменьшая его выведение с мочой.
Ралоксифен принимают на протяжении длительного времени по 60 мг в день. Параллельно рекомендуется употреблять препараты кальция.
Побочными эффектами приема Ралоксифена являются:
- судороги в области икр;
- отечность;
- тромбоэмболия;
- жар.
При появлении кровотечения нужно срочно обратиться за помощью и обследоваться.
Действие Фулвестранта основано на принципе подавления эстрогеновых рецепторов. Лечение им проводится раз в месяц, вводится по 250 мг препарата.
В период терапии могут наблюдаться:
- тошнота,
- ухудшение аппетита;
- расстройство пищеварения;
- увеличивается вероятность развития инфекций мочеполовой системы;
- выделения из грудных желез;
Действие препарата Фазлодекс основывается на том же активном веществе, что и у Фулвестранта. Наблюдается выраженный антиэстрогеновый эффект. Препарат прописывают внутримышечно по 250 мг 1 раз в месяц.
Летрозол подавляет выработку эстрогенов, выборочно тормозит производство ароматазы. Применяется по 2,5 мг 1 раз в день на протяжении примерно 5 лет.
Прием лекарственного средства прекращают, если возникли признаки рецидива заболевания. Если же болезнь находится на последней стадии и наблюдается метастазирование, то препарат принимают в течение всего периода роста опухоли.
Анастрозол — это антагонист эстрогенов, который так же, как и Летрозол, выборочно подавляет выработку фермента надпочечников ароматазы. Он применяется в терапии начальных стадий гормонозависимых опухолей в период постменопаузы.
Показан прием 1 мг вещества в сутки за 1 час до еды либо через пару часов после. Длительность курса полностью зависит от тяжести заболевания. Прием средства нельзя сочетать с одновременным употреблением других гормональных препаратов.
Список побочных эффектов анастрозола довольно внушительный:
- уменьшение плотности костной ткани;
- сильные головокружения;
- депрессии;
- продолжительные головные боли;
- сонливость;
- аллергические реакции;
- отказ от еды;
- рвота;
Анастрозол запрещено принимать в одно время с тамоксифеном.
Средство, относящееся к антагонистам эстрогенов, применяют с целью лечения и профилактики. Препарат принимают по 25 мг в день после еды. Длительность курса рассчитывается индивидуально и зависит от того, когда заболевание вновь начнет прогрессировать.
Побочные действия препарата выражаются в повышенной утомляемости, бессоннице, ухудшении аппетита, головокружениях, усиленном выпадении волос, головных болях, депрессивных состояниях. Возможны рвота, нарушение стула, аллергии, появление отеков, усиленное потоотделение.
Как и у любого вида лечения, у гормонотерапии есть свои последствия. Самыми распространенными являются:
- увеличение массы тела;
- повышенная потливость, жар;
- отеки;
- раннее наступление менопаузы;
- сухость слизистых влагалища;
- депрессия, угнетенное состояние.
Побочные действия у гормонотерапии менее выражены, чем у химиотерапии, но все же они есть. Так, часто используемый препарат Тамоксифен увеличивает риск тромбообразования, инсульта, провоцирует рак матки и бесплодие.
Прием некоторых лекарств, уменьшающих производство эстрогенов, может привести к развитию заболеваний ЖКТ, остеопорозу, повышению уровня холестерина и тромбозу. К таковым относят ингибиторы ароматазы, назначаемые после наступления менопаузы.
Эффективность лечения гормонозависимого рака достаточно высока. Если в клетках опухоли найдены и эстрогеновые, и прогестероновые рецепторы, то эффект от лечения будет достигать 70%. Если же выявлены рецепторы только одного типа, то эффективность такой терапии составит лишь 33%. При прочих видах опухолей результативность может быть около 10%.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гормонотерапию для лечения раковых опухолей молочной железы применяют уже более века. Еще в конце XIX века были опубликованы первые результаты лечения пациентов с раком молочной железы методом овариэктомии (удаление яичников), которые показали хорошую эффективность.
После онкологи предложили различные методы гормонотерапии: лучевую кастрацию, прием андрогенов, удаление надпочечников, хирургическое разрушение гипофиза, прием антиэстрогенов, антипрогестинов, ингибиторов ароматазы.
Со временем были разработаны эффективные методы гормонотерапии – лучевой, хирургической, лекарственной.
На сегодняшний день гормонотерапия является неотъемлемой частью комплексной терапии на любой стадии рака груди.
Выделяют два направления данного вида лечения рака груди: прекращение (торможение) выработки эстрогенов и прием антиэстрогенных препаратов.
Лечение выбирает специалист, с учетом различных факторов – возраст и состояние пациентки, стадия заболевания, сопутствующие болезни. Операция по удалению яичников назначается только женщинам с сохраненной менструальной функцией или при ранней менопаузе, в постменопаузе эффективны препараты снижающие уровень эстрогена, в репродуктивном возрасте используют релизинг-гормоны
Опухоли молочной железы относят к гормонозависимым, но только у примерно 40% пациентов наблюдается положительный эффект от гормонотерапии,.
Стоит отметить, что некоторые препараты могут заменить оперативное лечение, к примеру, прием ингибиторов ароматазы позволяет избежать удаления надпочечников, релизинг-гормоны – удаление яичников.

Как и любое другое лечение, гормонотерапия рака молочной железы имеет последствия, среди которых можно выделить увеличение веса, отечности, ранняя менопауза, повышенная потливость, сухость влагалища.
Кроме того, некоторые пациентки отмечают на фоне лечения угнетение настроения, развитие депрессии.
Некоторые препараты, обладают тяжелыми побочными эффектами, например, широко используемый тамоксифен увеличивает риск образования тромбов, может привести к раку матки, бесплодию.
Препараты, снижающие выработку эстрогенов (ингибиторы ароматазы), которые назначаются в период постменопаузы, провоцируют остеопороз, увеличивают риск образования тромбов, болезней ЖКТ, повышают уровень холестерина.
Эффективность лечения при гормонозависимых опухолях довольно высокая. Если в раковых клетках выявлены и прогестероновые и эстрогеновые рецепторы, то гормонотерапия будет эффективна на 70%, если выявлен только один тип рецепторов – на 33%.
При других типах опухоли эффективность гормонотерапии при раке груди достигает всего 10%.
Гормонотерапия рака молочной железы достаточно эффективный метод терапии гормонозависимых опухолей груди. Такой метод также называют антиэстрогеновым и основной целью такого лечения является предотвращение воздействия женского гормона на раковые клетки.
Гормонотерапия при раке молочной железы показана женщинам при неинвазивных формах рака (для предупреждения повторного развития заболевания либо перехода в инвазивный раковый процесс), после операции, лучевой или химиотерапии для уменьшения вероятности рецидива, при больших опухолях (перед оперативным лечением терапия позволяет уменьшить новообразование и помогает хирургу выявить патологические ткани), при метастазах (гормонотерапия позволяет остановить дальнейшее метастазирование), а также при генетической предрасположенности.
Гормонотерапия при раке молочной железы сегодня происходит по двум направлениям: лечение с учетом менструального цикла и вне зависимости от него.
При универсальных методах гормонотерапии не зависящих от менструального цикла используют антиэстрогены и прогестины.
Самым распространенным и исследованным, уже длительное время применяемом онкологами, является антиэстрогеновое средство – тамоксифен. При длительном приеме препарат может увеличить уровень эстрогена в крови, повышает риск развития гормонозависимой опухоли в других органах, также клинически доказана вероятность развития тромбоэмболических осложнений и токсическое действие на печень.
Сегодня в большинстве случаев тамоксифен назначается не дольше, чем на 5 лет.
Не менее популярными препаратами из этой группы являются торемифен, ралоксифен.
Отдельно сказать стоит о фулвестранте, которому современная гормонотерапия рака груди отводит особое место. Препарат разрушает эстрогеновые рецепторы опухоли, поэтому ряд специалистов относят его к «истинным антагонистам».
Стандартно онкологи назначают гормонотерапию по одной из трех основных схем, которые отличаются принципом действия – уменьшение в крови уровня эстрогена, блокировка эстрогеновых рецепторов, снижение синтеза эстрогена.
После обследования может быть назначено следующее лечение:
- избирательные модуляторы эстрогеновых рецепторов – терапия направлена на отключение эстрогеновых рецепторов (химические вещества оказывают избирательное действие на клетки, оказывая подобное эстрогенам действие), основным препаратом этого направления является тамоксифен.
- препараты, ингибирующие аромотазу – используют в период постменопаузы, снижают производство эстрогена. В практике онкологов используется летрозол, анасторозол, экземестан.
- блокировка и разрушение эстрогеновых рецепторов (Фулвестрант, Фаслодекс).
Эстрогеновые рецепторы находятся на раковых клетках и притягивают эстрогены, которые способствуют дальнейшему росту опухоли. В зависимости от их уровня лаборатория делает заключение о гормонозависимости опухоли, после этого, врач определяет схему лечения выбрать.
Противоопухолевый препарат Тамоксифен оказывает антиэстрогеновое действие. После приема тамоксифен связывается с эстрогенными рецепторами в органах, подверженных развитию гормонозависимых опухолей и тормозит рост раковых клеток (в случае если развитие опухоли вызвано ß- 17- эстрогенами).
Назначается мужчинам и женщинам (преимущественно в период менопаузы) с раком груди, при раке яичников, эндометрия, почек, предстательной железы, после операций для корректировки гормонального фона.
Дозировка устанавливается индивидуально, с учетом состояния пациента.
При раковой опухоли молочной железы обычно назначается по 10мг 1-2 раза в сутки. При необходимости специалист может повысить дозировку до 30 – 40 мг в сутки.
Тамоксифен необходимо принимать длительно (от 2 месяцев до 3 лет) под наблюдением врача. Курс лечения определяется индивидуально (обычно препарат прекращают принимать через 1-2 месяца после регрессии).
Повторный курс проводят после 2-х месячного перерыва.
После удаления молочной железы для коррекции уровня гормонов назначают 20мг в сутки.
Прием препарата может вызвать тошноту, рвоту, расстройство пищеварения, отсутствие аппетита, в отдельных случаях приводит к чрезмерному накоплению жира в печени, гепатиту. Возможны депрессии, головные боли, отечность, аллергические реакции, боли в костях, повышение температуры. Длительный прием может спровоцировать поражение сетчатки, катаракту, патологии роговицы.
У женщин может вызвать разрастание эндометрия, кровотечения, подавление менструаций, у мужчин – импотенцию.
Торемифен по принципу действия близок к тамоксифену, препарат препятствует выработке эстрогена в организме. Назначается в период постменопаузы, от 60 до 240 мг каждый день в течение нескольких лет.
На фоне лечения могут возникнуть негативные реакции организма, в частности, головокружение, повышение внутриглазного давления и развитие катаракты, инфаркт миокарда, острую закупорку кровеносных сосудов, снижение уровня тромбоцитов, аллергические реакции, увеличение ткани эндометрия, тромбоз, чувство жара, повышенная потливость.
Торемифен оказывает токсическое действие на печень.
Одновременный прием с препаратами, снижающими выведение кальция с мочой, повышает риск гиперкальцемии.
Нельзя одновременно принимать Торемифен с препаратами, удлиняющими интервал QT.
Во время приема рифампицина, фенобарбитала, дексаметазона, фенитоина и других индукторов CYP3A4 может потребоваться увеличение дозировки Торемифена.
Лечение должно проводиться под контролем врача.
Ралоксифен избирательный модулятор эстрогеновых рецепторов. Назначается при раковых опухолях молочной железы в период менопаузы для предупреждения развития остеопороза (снижение плотности и нарушение структуры костей).
Препарат нормализует уровень кальция, снижая его выведение из организма почками.
Ралоксифен необходимо принимать длительное время (по 60мг в сутки), обычно в пожилом возрасте дозировка не корректируется.
На фоне лечения могут появиться судороги икроножных мышц, тромбоэмболия, отеки, ощущение жара в теле. При возникновении маточного кровотечения необходимо обратиться к лечащему врачу и пройти дополнительное обследование.
Во время лечения необходимо принимать кальций.
Противораковый препарат Фулвестрант также подавляет эстрогенные рецепторы. Препарат блокирует действие эстрогенов, при этом эстрогеноподобная активность не наблюдается.
Данных о возможном влиянии на эндометрий, эндотелий в период постменопаузы, костную ткань нет.
В онкологии используется для лечения раковых опухолей груди в виде инъекций, рекомендуемая доза 250мг 1р в месяц.
Во время лечения могут появиться тошнота, расстройство стула, потеря аппетита, тромбоэмболия, аллергические реакции, отечность, боли в спине, выделения из сосков, повышается риск развития инфекций мочевыводящих путей, кровотечений.
Фаслодекс включает то же действующее вещество, что Фулвестрант, обладает антиэстрогеновым действием.
Назначается при распространенном раке груди в период постменопаузы.
Используют препарат в виде инъекций (внутримышечно) раз в месяц по 250мг.
При средневыраженных нарушениях функции печени корректировки дозы не требуется.
Безопасность препарата при нарушении работы почек не проверялась.
Летрозол подавляет синтез эстрогенов, обладает антиэстрогеновым действием, избирательно ингибирует аромотазу.
Стандартно назначается 2,5мг в сутки в течение 5 лет. Препарат нужно принимать ежедневно, независимо от приема пищи.
Летрозол нужно прекратить в случае, если проявляются первые симптомы прогрессирования заболевания.
На последних стадиях, при метастазировании прием препарат показан пока наблюдается рост опухоли.
При печеночной недостаточности и пожилым пациентам корректировка дозы не требуется.
Данные об одновременном приеме с другими противораковыми препаратами отсутствуют.
Следует с осторожностью назначать Летрозол с препаратами, которые метаболизируются изоферментами CYP2A6 и CYP2C19.
Анастрозол относится к антагонистам эстрогенов, избирательно подавляет ароматазу.
Показан для лечения начальных стадий гормонозависимых опухолей молочной железы в постменопаузе, а также после лечения тамоксифеном.
Препарат нужно принимать за 1ч до приема пищи (или через 2-3 часа после).
Обычна назначается по 1 мг в сутки, длительность лечения определяется индивидуально с учетом тяжести и формы заболевания.
Нельзя принимать одновременно с Анастрозолом препараты, содержащие гормоны.
На фоне лечения снижается плотность костей.
Данных об эффективности комплексного лечения (Анастрозол + химиотерапия) нет.
Прием препарата может спровоцировать сильные головокружения, продолжающиеся головные боли, сонливость, депрессии, отсутствие аппетита, рвоту, сухость во рту, аллергию, бронхит, ринит, фарингит, боли в груди, спине, повышенное потоотделение, снижение подвижности суставов, отечность, облысение, увеличение веса.
Одновременный прием томоксифена и анастрозола противопоказан.
Экзместан показан для лечения и профилактики рака или злокачественных образований в молочной железе, относится к антагонистам эстрогенов.
Принимают Экзместан после еды по 25мг в день, длительность приема – до повторного прогрессирования опухоли.
Не рекомендуется назначать препарат женщинам в пременопаузным эндокринным статусом, поскольку нет данных об эффективности и безопасности лечения у этой группы пациентов. При нарушениях работы печени корректировка дозы не требуется.
Назначают Экзместан после определения постменопаузного статуса пациентки.
На фоне лечения может появиться быстрая утомляемость, головокружения, головные боли, нарушение сна, депрессии, рвота, отсутствие аппетита, расстройства стула, аллергии, повышенная потливость, облысение, отечность.
Препараты, содержащие эстрогены подавляют терапевтическое действие Экзместана.
У мужчин также имеются молочные железы, которые в некоторой степени отличаются от женских, но в них также может развиться злокачественная опухоль.
источник
Молочная железа – гормонально-зависимый орган: на рост и деление ее клеток оказывают влияние эстрогены, прогестерон и пролактин, причем каждый это делает по-разному. Рак груди – это участок, в котором клетки мутировали, то есть видоизменились (и чем сильнее, тем более злокачественна опухоль), приобрели способность быстро делиться, вытесняя нормальные клетки.
Причины такого явления до сих пор до конца не изучены. Одни ученые считают «виновниками» вирусы, другие – наличием определенных генов, третьи – продуктами жизнедеятельности живущих в организме паразитов. Тем не менее, если в таких мутировавших клетках сохранились рецепторы к половым гормонам, воздействие на них гормональными средствами будет уничтожать раковую опухоль. Такое воздействие является гормонотерапией при раке молочной железы.
Лекарства, используемые с терапевтической целью – это не гормоны, но вещества, блокирующие их действие на опухоль, таким образом не дающие ей расти. Они не используются сами по себе, но эффективны в сочетании с хирургическим удалением ракового новообразования, лучевой терапией и химиотерапией.
Лекарства, блокирующие гормональные рецепторы, дают хорошие результаты не исключительно в терапии маммарной карциномы, но и эффективно предупреждают развитие рецидивов и метастазов данной злокачественного образования.
Гормонотерапия, в случае рака груди, и заместительная гормонотерапия после лечения рака молочной железы – абсолютно разные понятия. В первом случае опухолевые клетки уничтожаются препаратами, включающимися в процесс синтеза половых гормонов, в результате чего выключается стимулирующее действие эстрогенов на рост опухоли. Заместительная же гормонотерапия после лечения патологии – это введение в организм женщины синтетических гормонов, которые будут замещать те, которые исчезли в результате лечения раковой опухоли (особенно если для подавления роста образования было применено хирургическое удаление яичников).
У женщины в крови постоянно имеются гормоны:
p, blockquote 9,0,0,0,0 —>
- 5 видов эстрогенов;
- 3 вида прогестеронов.
Их уровень различен в разные дни цикла, а при климаксе объем данных гормонов значительно снижается, так как яичники – основной «производитель» этих веществ – «отключается» по физиологическим причинам, остаются только эстрогены, синтезируемые надпочечниками и жировой тканью.
Женские гормоны связываются как «ключ с замком» со специальными структурами, рецепторами, на поверхности нужных клеток. «Замок» отворяется, пуская гормон внутрь, а дальше он вступает в реакцию с ядром клетки, и так регулирует ее размножение, рост и гибель. Максимальное число рецепторов находится в жировой ткани, яичниках и молочной железе.
Раковая опухоль, появляясь в молочной железе, строится из клеток, которые должны были быть нормальными, но видоизменились в процессе деления и не были уничтожены иммунной системой. Многие из них трансформировались не полностью, и рецепторы к эстрогенам и прогестеронам в них сохранились. Попадая к таким клеткам, обычные женские гормоны вызывают их усиленное деление с последующим попаданием в лимфу и кровь (метастазирование).
Таким образом, если у женщины обнаружен рак груди, и эта опухоль имеет рецепторы к половым гормонам (что чаще всего наблюдается после менопаузы), у врачей появляется дополнительный путь воздействия на нее: отключив механизм доставки гормона к опухолевым клеткам, подавить ее рост. Это не химиотерапия и не облучение злокачественного новообразования, которое может воздействовать только на делящуюся клетку. Здесь – другой путь: отключить возможность делиться у всех раковых клеток.
Гормональная терапия при раке молочной железы показана в том случае, если патологическое образование будет чувствительно к гормонам. Для определения чувствительности проводится иммуногистохимическое исследование клеток биопсийного материала, взятого у пациентки при биопсии. По результатам исследования в 65-75% паталогические клетки чувствительны как к эстрогенам, так и к прогестеронам, в 10% — только к прогестеронам.
Понять, что здесь нужна гормональная терапия, можно по заключению, выданному иммуногистохимической лабораторией:
p, blockquote 17,0,0,0,0 —>
- если написано «ER+/ PR +», это значит, что есть и эстрогеновые, и прогестероновые рецепторы, и назначенное гормональное лечение рака молочной железы располагает 70% шансом победить опухоль;
- «ER+/ PR -» или «ER-/ PR+», то есть наличие только одного типа рецепторов прогнозирует успех только в 33% случаев;
- когда написано, что «гормональный статус не известен», это означает, что на пути от забора клеточного материала из опухоли до лаборатории произошло его повреждение, нарушение правил транспортировки или хранения. Такие же слова лаборант напишет, если клеток слишком мало для проведения с ними иммуногистохимических реакций;
- заключение «гормоно-негативная» (оно обычно бывает в 25% случаев) означает, что в раковой опухоли рецепторов слишком мало.
В последних двух случаях гормонотерапия не проводится, так как ее прогнозируемая эффективность крайне низкая.
Обнаружение эстроген- или прогестин-позитивности в раковой опухоли – означает, что после ее хирургического удаления, чтобы возможно оставшиеся раковые клетки перестали делиться и через время отмерли, нужно применить гормонотерапию. Также подобное лечение можно применить и до вмешательства – чтобы снизить размер патологии и профилактировать ее метастазирования. Если злокачественное новообразование груди обнаружено на той стадии, когда операцию провести уже нельзя, гормонотерапия нужна для продления жизни пациентам.
Данный вид лечения используется при эстроген-положительных раках молочной железы в случаях:
p, blockquote 21,0,0,0,0 —>
- если у близких родственников отмечались злокачественные образования груди, а теперь и у женщины самой выявлен дефектный рост клеток органа;
- большие размеры опухоли;
- 0 стадия рака;
- рак имеет тенденцию к прорастанию в соседние ткани, нервы и сосуды;
- имеются метастазы;
- после лечения химио или лучевой терапией, а также после оперативного вмешательства – для профилактики рецидива.
Узнайте больше о раке молочной железы, его видах и методах лечения, перейдя по ссылке.
В зависимости от целей назначения, гормонотерапия может быть:
p, blockquote 25,0,0,0,0 —>
- Адъювантной. Она применяется по окончании операции, для профилактирования рецидива и метастазирования.
- Неоадъювантной. Проводится перед операцией, в основном, при 3 фазе рака и когда есть метастазы в лимфоузлы. Большинство пациенток, которым проводят такую терапию, находится в постменопаузе.
- Лечебной. Она применяется у неоперабельных пациенток, чтобы, остановив рост новообразования, продлить жизнь.
Препараты подбираются в зависимости от нескольких факторов:
p, blockquote 26,0,0,0,0 —>
- стадии раковой опухоли;
- того, находится женщина в менопаузе или нет;
- есть ли сопутствующие заболевания, которые усугубятся при снижении уровня (или блокаде) эстрогенов: остеопороз, артрит, тромбоз.
Сколько будет длиться гормонотерапия, зависит от вида выбранного препарата, его эффективности и переносимости.
Если блокаторы действия эстрогенов и прогестинов вызывают значительные побочные эффекты, в некоторых случаях может проводиться удаление яичников – хирургическое или лучевое. Это останавливает рост ракового новообразования за счет уменьшения выработки половых гормонов. После резекции яичников – для предупреждения рецидива рака молочной железы – назначаются уже не блокаторы эстрогенов или прогестеронов, а гормоны:
p, blockquote 28,0,0,0,0 —>
- андрогены (мужские гормоны) – чтобы гипофиз не стимулировал появление новых фолликулов в несуществующих уже яичниках;
- кортикостероиды (дексаметазон, преднизолон) – для выключения выработки эстрогенов надпочечниками;
- эстрогены – чтобы выключить функцию яичников и подавить выделение гипофизом тех веществ, которые направлены на стимуляцию яичников;
- эстрогены совместно с кортикостероидами нужны для угнетения надпочечниковой и гипофизарной стимуляции яичников, которые уже удалены.
По механизму действия, лекарства подразделяются на:
p, blockquote 31,0,0,0,0 —>
- Снижающие уровень в организме эстрогена.
- Останавливающие соединение женских гормонов с рецепторами клеток опухоли.
Модуляторы рецепторов к эстрогенам
До 2005 года гормонотерапию проводили только модулятором эстрогеновых рецепторов – Тамоксифеном. Этот препарат прочно связывается с рецепторами к эстрогену, не давая гормону попасть к ним. Он очень хорошо изучен, и именно этим объясняются описанные побочные эффекты гормонотерапии при раке молочной железы. Получается, другие антиэстрогеновые средства могут переноситься не лучше, просто они еще не так глубоко исследованы.
Другие препараты этой группы – Ралоксифен и Торемифен. Они также широко используются, к тому же не повышают риска формирования рака печени или карциномы эндометрия, как Тамоксифен.
Блокаторы эстрогеновых рецепторов
Препараты данной группы, например, Фаслодекс, разрушает эстррогеновые рецепторы опухоли.
Ингибиторы ароматазы
В основном, в постменопаузе, эстрогены образуются в жировой, мышечной, печеночной и надпочечниковой тканях из мужских гормонов. Происходят эти реакции под действием фермента ароматазы. Соответственно, если этот фермент «отключить», андрогены прекратят трансформироваться в эстрогены, а рак груди перестанет получать стимуляцию расти и делиться.
Эти средства сейчас признаны наиболее эффективными для лечения рака молочной железы на любых стадиях. К тому же, у них меньше побочных симптомов, чем у блокаторов эстрогенов.
Препаратом этой группы последнего поколения является Летрозол. Он связывается с геном одной из субъединиц ароматазы, которая превращает андрогенов в эстрогены, также ингибируя синтез эстрогенов в тканях.
Если препараты первых трех групп неэффективны, для проведения гормонотерапии назначаются прогестины. Они уменьшают секрецию тех гормонов гипофиза, которые «командуют» выработкой андрогенов и эстрогенов. Также прогестагены блокируют превращение эстрогенов из андрогенов внутри печеночной ткани.
Данные препараты обладают побочными эффектами: повышение давления, синдром Кушинга, кровотечения из влагалища.
Можно отметить такие основные последствия гормонотерапии при раке молочной железы:
p, blockquote 46,0,0,0,0 —> p, blockquote 47,0,0,0,1 —>
Несмотря на возможные осложнения, назначенное лечение принимать обязательно – оно продлевает жизнь.
источник
Гормонотерапия при раке молочной железыотносится к одним из вариантов лечения этой патологии. Ее целью является уменьшение стимулирующего воздействия женских половых гормонов (эстрогенов) на рост опухоли.
Новообразование в молочной железе состоит из перерожденных атипичных клеток. Многие из них сохранили рецепторы к эстрогенам и прогестерону. Это половые гормоны, вырабатываемые в норме в организме женщины. Они способствуют усиленному делению патологических клеток, проникновению их в кровь и попаданию в другие органы и ткани (метастазирование).
Показаниями для проведения гормонотерапии при раке молочной железыявляются:
- Наследственность. Если у близких родственников были подобные случаи заболевания, то применение гормонов будет достаточно эффективно.
- Большие размеры новообразования.
- 4-я стадия онкологического процесса и наличие метастазов. В этом случае гормональная терапия проводится в качестве паллиативного лечения.
- Для предупреждения повторного развития опухоли после проведенной операции.
- Противопоказания для проведения химиотерапии или облучения.
Таким образом, применяя гормоны, которые уменьшают образование эстрогена и прогестерона, можно уменьшить рост опухоли. Гормональная терапия показана только в том случае, если злокачественное образование чувствительно к гормонам. Для определения этого проводится биопсия с последующим иммуногистохимическим исследованием клеток.
Лаборатория выдает заключение, в котором может быть указано несколько вариантов:
- ER+/ PR +. Такой показатель значит, что опухоль содержит рецепторы к эстрогену и прогестерону. В этом случае гормонотерапия помогает уменьшить опухоль у 80 % больных.
- ER+/ PR -» или «ER-/ PR+». Это обозначает, что имеются только эстрогеновые или только прогестероновые рецепторы.
- Гормононегативная опухоль. Такое заключение выносится, когда рецепторы отсутствуют или их крайне мало. В этом случае гормонотерапия не эффективна.
- Неизвестный гормональный статус. Бывает при неправильном заборе биопсии, когда в биоптат не попадают атипичные клетки.
После хирургического вмешательства гормонотерапия необходима для того, чтобы оставшиеся раковые клетки потеряли способность к размножению.
Выделяют три вида гормонотерапии:
- Адъювантная.
- Неоадъювантная.
- Лечебная. Применяется при неоперабельных состояниях.
В зависимости от возраста женщины, пред или постменопаузы, гормонального статуса опухоли выбирают необходимый вариант терапии.
Адъювантная (дополнительная) гормонотерапия при раке молочной железы проводится после других способов лечения (хирургическое вмешательство, лучевая или химиотерапия). Она направлена на уменьшение риска повторных рецидивов онкологии грудии уничтожение метастазов опухоли за пределами первичного очага.
У молодых женщин в период перед менопаузой, при опухолях, содержащих большое количество эстрогеновых рецепторов, адъювантная системная терапия может быть ограничена только применением гормонов. Таким пациенткам назначаются препараты, которые приводят к подавлению функции яичников. Лечение длится в течение 5 – 10 дней.
У больных, находящихся в периоде менопаузы, в первую очередь назначаются ингибиторы ароматазы в качестве начальной терапии. Их прием снижает риск развития рака эндометрия и тромбоэмболических осложнений. Однако повышается вероятность возникновения остеопороза, суставных болей и переломов.
Такое лечение назначается перед хирургическим лечением, обычно длится от 3-х месяцев до полугода.
Целью метода является уменьшение размеров новообразования для снижения объема оперативного вмешательства. В этом случае возможно выполнение органосохраняющей операции.
Этот вид гормонотерапии является методом выбора для лечения первичного операбельного рака молочной железы и позволяет увеличить период безрецидивной ремиссии.

Благоприятными отдаленными результатами такого лечения является исчезновение атипично измененной ткани молочной железы и подмышечных групп лимфоузлов.
До начала проведения неоадъюватной терапии проводят обследование, при котором определяют биологическую характеристику опухоли, наличие рецепторов к прогестерону и эстрогену.
Этот метод лечения эффективен у пожилых женщин в постменопаузе. Такая методика позволяет не прибегать к проведению системной полихимиотерапии.
Применяется при неоперабельной опухоли для уменьшения новообразований, которые имеют размеры больше 5 см. Используется для того, чтобы замедлить рост опухоли и облегчить общее состояние больной.
Таким образом удается несколько улучшить качество жизни и ее продолжительность.
В некоторых случаях дополнительно применяют облучение яичников (лучевую кастрацию) или их удаление. Это также позволяет уменьшить выработку эстрогенов и прогестерона.
Для проведения гормонотерапии используются несколько групп препаратов.
Антиэстрогены.«Золотым стандартом» лечения новообразований молочных желез считается применение тамоксифена (фарестон, фазлодекс, нольвадекс).
При гормональных опухолях ржмв качестве первой линии гормонотерапии при ракеназначают именно этот препарат.
Его терапевтическое действие основано на селективной способности блокировать рецепторы эстрогенов. Он избирательно действует только на те рецепторы, которые находятся в клетках опухоли. Тамоксифен подавляет стимулирующие эффекты эстрогенов и уменьшает размеры новообразования.
Также он может блокировать эстрогеновые рецепторы в здоровых тканях молочной железы. Это позволяет предупредить дальнейшее распространение атипичных клеток.
Препарат назначают внутрь от 20 до 30 мг в сутки. Длительность курса лечения может составлять несколько лет. Его применяют женщинам при нормальном менструальном цикле, при менопаузе и в постменопаузальный период.
Ингибиторы ароматазы. В основном эстрогены синтезируются в организме женщины яичниками. Однако жировая и мышечная ткани, печень, надпочечники содержат особый фермент (ароматазу), которая способствует превращению андрогенов в эстрогены.
Такие препараты нельзя назначать женщинам в период менструации, потому что снижение эстрогенов в тканях и внутренних органах приведет к повышению их образования в работающих яичниках.
Ингибиторы ароматазы делятся на стероидные и нестероидные лекарственные средства.
К стероидным относится аминоглютетимид (ориметен, мамомит). Он вызывает обратимую блокировку ароматазы.

К нестероидными ингибиторам относятся фадразол, фемара, аримидекс. Эти препараты хорошо переносятся больными, имеют большой период полувыведения, редко приводят к развитию побочных эффектов.
Прогестины. Промегестон, дроспиренон, мегестрол уменьшают количество эстрогеновых рецепторов, снижают внутрипеченочное образование эстрогенов из андрогенов.
Эти препараты применяют парентерально или перорально. Прием лекарственного средства прекращают, если возникают побочные действия (рвота, головокружения, головные боли) или при отсутствии эффекта на онкологический процесс. Применение прогестинов не рекомендуется сочетать с одновременным употреблением других гормональных средств.
Андрогены. Угнетают фолликулостимулирующую функцию гипофиза, тем самым создавая неблагоприятные условия для роста опухоли.
Их рекомендуется назначать женщинам фертильного возраста и пациенткам, находящимся в менопаузе менее 10 лет. Наибольший эффект применения этих препаратов достигается после удаления яичников.
У женщин при сохранении менструального цикла используется следующая схема лечения:
- Длительное применение тамоксифена.
- Удаление или облучение яичников и наступление медикаментозной или лучевой менопаузы.
- Применение стероидных или нестероидных ингибиторов ароматазы.
У больных в период климакса (менопаузе) применяют:
- Проведение операции с последующей химио или лучевой терапией.
- Прием фемары или фазлодекса сроком не менее 5 лет.
Гормонотерапия является более щадящим методом, чем химиотерапевтическое лечение. Она легче переносится, у нее нет выраженного токсического эффекта. В этот период всем пациенткам рекомендуется длительный прием препаратов кальция.
Длительное применение андрогенов в качестве гормонотерапии при раке молочной железы может привести к неприятным последствиям.Наблюдается маскулинизация женщины: развивается облысение по мужскому типу, появляется увеличение клитора, грубеет голос, возникают прыщи на лице.
Ингибиторы ароматазы также имеют множество побочных эффектов: синдром Иценко -Кушинга, увеличение массы тела, судороги, головокружение, сонливость, отеки.
Прием антиэстрогенов может способствовать развитию гиперплазии эндометрия и частым маточным кровотечениям. Со стороны органов зрения часто наблюдается ретинопатия, катаракта.
К общим побочным эффектам гормонотерапии при раке молочной железы относятся:
- Депрессия и раздражительность.
- Ощущение «приливов».
- Сухость во влагалище.
- Бессонница.
- Алопеция.
- Повышенное тромбообразование.
- Высокий риск развития язвенных поражений желудочно – кишечного тракта.
- Бесплодие и злокачественные образования матки.
- Увеличение холестерина, образование атеросклеротических бляшек в сосудах.

Все эти симптомы носят кратковременный характер и проходят через несколько недель после завершения лечения.
Эффективность гормонотерапии при раке молочной железы зависит от размеров опухоли, стадии онкологического процесса, возраста женщины и наличия сопутствующих заболеваний. При гормонально – позитивной опухоли положительный эффект в лечении развивается у 70 – 80% больных.
При гормонально – неактивных опухолях такой вид лечения применять нецелесообразно.
источник
Рак молочных желез — болезнь, относящаяся к гормонозависимым опухолям, поэтому для борьбы с ней назначается одно из действенных лечений — гормонотерапия. Большое количество женщин впадает в отчаянье, когда врач озвучивает самый страшный из диагнозов — рак груди. Но не стоит так реагировать, медицина развивается и появляются новые виды лечения данного заболевания.
Гормонотерапия при раке молочной железы — очень эффективный способ излечения от этого недуга. Стремительное уменьшение опухоли и даже полное исчезновение наблюдается у большинства больных, пройдя курс лечения гормонами.
После оперативных (особенно экстренных) вмешательств гормоны назначают пациенткам для уменьшения степени новых образований и блокируют возникновение метастаз на остальных органах.
Часть опухоли берут на биопсию, если рак гормонозависим, то лечение рака молочной железы проводят гормональными средствами.
Распространённые показания для данной терапии:
- Присутствие наследственности.
- Увеличенные размеры опухоли груди.
- Ранняя стадия онкозаболевания.
- Проявление метастазы.
- Наличие рака 4-ой стадии.
- Метастатический рак груди.
- Метастазы в суставах и других органах.
- Профилактика после проведенного раннего лечения медикаментозного у дам рака груди.
- Опухоль если была удалена на нулевой стадии онкологии.
Как правило, гормонотерапия назначается врачом после операции. Может она быть назначена вместе с химиотерапией.
Существует три вида лечения гормонотерапией:
- Адъювантная-может проходить на протяжении 10 лет для уменьшения риска карциномы. В тело женщины вводят лекарства — анти неопластические агенты обладают противоопухолевым действием. Губительно влияет на зараженные клетки, практически не задевает здоровую ткань. Назначается пациенткам имеющим возможность бороться с опухолью, без хирургических вмешательств или после проведения операции во избежание повторного образования. Адъювантная терапия, либо ее еще называют профилактической терапией, затормаживает процесс увеличения раковой опухоли, во многих случаях полностью убивает раковые клетки.
- Неоадъювантная гормонотерапия проводится от 3 до 6 месяцев, назначается при опухоли третьей стадии, может быть приписана перед операцией либо метастазы достигли лимфоузлы. Ведет к значительному уменьшению первичной опухоли. Активно воздействует на метастазы, в следствии, уменьшается вес и размер опухоли.
- Лечебная гормонотерапия применяют при отсутствии возможности для операции, для уменьшения и устранения раковых органов.
Возможные побочные действия терапии:
- Тошнота.
- Атеросклероз — поражение артерии, приводит к расстройству гемодинамики.
- Анемия.
- У мужчин возможна импотенция, у женщин — вагинальное кровотечение.
- Увеличение объемности тела.
- Нарушение в работе яичников.
- Кожная сыпь с присутствием зуда.
- Чувствительность к компонентам лекарства.
- Карцинома — рак кожи, клеток внутренних органов.
- Цирроз печени.
- Тромбоз глубоких вен.
- Беременность, а также, и кормление грудью.
Имеется перечень препаратов, которые способствуют замедлению производства ароматазы даже на поздних стадиях развития болезни. Относятся к таким: летрозол, экземе стан, анастрозол.
Для того, чтобы приостановить или хотя бы замедлить рост гормонозависимой опухоли, помимо приема препаратов с химическим составом, необходимо бывает удаление яичников. Они максимально вырабатывают эстроген.
Лечение гормонами при раке груди осуществляют по направлениям (их два):
- Терапия, используя в лечении учет по менструальному циклу.
- Лечение без учета МЦ.
Все зависит от желаемого результата:
- Значительное снижение эстрогена в кровяной системе
- Понижение уровня образование гормона эстрогена.
- Блокирование опухоли.
По окончанию проведенного обследования назначаются схему лечения на выбор:
- Терапия при помощи тамоксифена – препарат, обладающий антиэстрогенными, а также, и противоопухолевыми действиями.
- Нестероид – препарат-блокатор, который подавляет эстроген в органах. Блокирует развитие гипертрофии. Отзывы врачей об этом лекарстве сложились, весьма, положительные, поэтому его применяют уже достаточно длительное время.
- Онкология эндометрия.
- Злокачественная опухоль тканей груди(чаще всего в период климакса).
- Потоковый рак тканей женской груди.
- Для лечения гинекомастии у мужчин.
Список последствий гормонального лечения рака груди
- Резкое набирание веса до неимоверных показателей.
- Ранее наступление пременопаузы и климакса.
- Возникновение отеков на теле.
- Повышенное потоотделение.
- Возникновение сухости и зуда в половых органах.
- Депрессивность и повышенная раздражительность у дам.
В любом случае лечение гормонами при рмж самое щадящее из всех методов борьбы с заболеванием. Для более качественных результатов лучше сочетать с другими способами лечения.
Анастрозол – нестероидный, по сути, ингибитор фермента ароматазы, в период постменопаузы андостендион превращает в эстрадиол. Может также вызвать в костной ткани снижение плотности.
- Адъюватная терапия раннего рака груди.
- Почечная недостаточность.
- Остеопороз, ишемический недуг сердца.
- Цирроз печени.
- Беременность и период лактации.
Блокирование и полное уничтожение эстрогена с помощью Фазлодекса: раствор для внутримышечных инъекций.
- Беременность и грудное вскармливание.
- Возраст младше 18 лет.
- Отклонение в функционировании печени.
- Анорексия при длительном приеме.
- Тошнота, диарея.
- Кожная сыпь.
- Возможны признаки головной боли.
- Женщины репродуктивного возраста во время лечения, должны предохраняться от нежелательной беременности.
- В период пременопаузы, необходимо медицинское обследование. После восьми недельного курса, можно отменить контрацепцию.
- Если во время приема препарата возникли обильные месячные, необходимо без промедления обратиться к гинекологу.
- Во время приема таблеток необходимо отказаться от вождения автомобиля.
- Лекарственный препарат, не совместим с приемом алкоголя. Могут возникать побочные действия, за счет этилового спирта. Сокращается действие и эффект от медикамента. Во время приема клинического препарата, необходимо принимать противозачаточные. Это требуется во избежание беременности.
- Наличие заболевания у кровных родственников по женской линии.
- Раннее начало месячных у девушек моложе 12 лет или наступление климакса после 55. Наличие цикла больше 40 лет, что свидетельствует о наличии активного эстрогена.
- Отсутствие рождения ребенка в возрасте после 35 лет.
- Раковые образования в матке либо яичниках.
- Если есть наличие мутации генов.
- Повышенное радиционное облучение.
- Заболевания груди в виде мастопатических узловых формообразований.
- Может развиться у женщин с высоким ростом.
- Пониженная физическая активность.
- Злоупотребление сигаретами и алкогольными напитками.
- Наличие ожирения после менопаузы.
Все это пагубно влияет на здоровье женщины, ее внешний вид и, естественно, повышает вероятность возникновения такой болезни, как онкология молочных желез.
Первые признаки рмж: в ранние стадии очень тяжело выявить, проходит практически без симптомов. Обнаружение чаще всего происходит случайно.
- Присутствие боли и болезненность на протяжении долгого времени.
- Неприятные ощущения и дискомфорт в области груди.
- Возникновение уплотнений в любой из частей молочной железы.
- При отечности и деформации груди.
- Если сосок впадает во внутрь.
- Изменение в цвете кожи или шелушение некоторых участков.
- Припухлость в зоне плеча, а также в части груди.
Это те признаки, которые могут быть подозрением рака молочной железы, не стоит оттягивать поход к гинекологу или маммологу. Каждая женщина должна уметь обследовать свою грудь. Регулярно посещать врачей не реже двух раз в год. Женщинам в возрасте от 40 лет, регулярно проходить маммографию.
В интернете много видео, как правильно проверять грудь в домашних условиях.
Осмотр груди необходимо проводить на 5 день месячных.
Ниже обязательные мероприятия, для своевременного обнаружения «звоночков».
- Женщине необходимо снять одежду и подойти к зеркалу.
- Симметрия груди должна быть одинаковой.
- Размер молочной железы должен быть практически одинаковым (минимально могут быть отличия). Если зрительно одна больше другой, это может быть первым признаком.
- Кожа должна быть одинакового цвета по всей груди.
- Не должно, быть выпуклостей или бугорков.
Рекомендация по самостоятельной диагностике груди: она может проводиться как в положении стоя, так и лежа, кому как удобнее. Медленно пальцами необходимо прощупать одну грудь, затем другую. Начиная от соска круговыми движениями.
Если есть какие-либо отклонения или патология можно сходить не только к гинекологу или маммологу, но так же онкологу, сдав необходимые анализы. Если все же обнаружено заболевание гормональное лечение рака молочных желез позволит восстановить здоровье и сохранить женскую красоту, не вызвав опасных осложнений.
источник