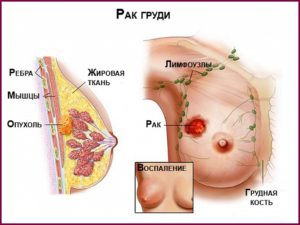
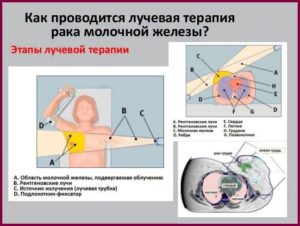
Здравствуйте дорогие читатели. Сегодня наша статья посвящена одному из методов, нацеленных на «добитие» раковых клеток после оперативного удаления основного их ядра. Итак, что такое лучевая терапия (ЛТ), и к каким результатам она приводит.
Лучевая терапия при раке молочной железы после операции используется для повышения выживаемости пациента, так как оставшиеся после «грубого» вмешательства скальпеля «отломки» опухоли подвергаются губительному воздействию корпускулярного или волнового излучения.
К корпускулярным типам относят:
- α и β — частицы;
- нейтронное;
- ионы углерода;
- протонное,
К волновому относят γ и рентген-излучение.
Метод предусматривает не разрушение опухолевых клеток, как думают многие, то есть некроз, что было бы очень печально для организма и привело бы его неминуемому отравлению, а инактивацию раковых клеток.
Инактивация в данном случае — это прекращение деления атипичной клетки, разрушение связей на уровне молекулы из-за:
- ионизации атомарной структуры ДНК;
- радиолиза воды в жидкой части патологической клетки.
Радиолиз означает, что вода в цитоплазме клетки формирует перекись и свободные радикалы, воздействующие на структуру ДНК.
Повреждает ли здоровые клетки такая терапия? Конечно. Облучение можно использовать потому, что оно наиболее действенно в отношении быстро делящихся и стремительно растущих клеток. Такими качествами обладают:
- раковые клетки;
- нормальные клетки красного костного мозга.
Направленное излучение сильнее повреждает раковые клетки, как активно растущие. Окружающие здоровые ткани тоже пострадают, но меньше. Во-первых, благодаря «прицельности» облучения здоровые ткани страдают в небольшом объеме. Во-вторых, даже подвергаясь той же дозе излучения, здоровые ткани (если это не костный мозг) повреждаются меньше, чем раковые клетки. Тем не менее им понадобиться некоторый период на восстановление.
Лучевая терапия в зависимости от времени ее проведения делится:
- на адъювальную (постоперационную);
- неадъювадьную (предоперационную) или индукционную.
Адъювадьное лечение нацелено на предотвращение рецидива болезни. Женщинам после органосохраняющей операции на молочных железах часто назначается ЛТ для предотвращения рецидива.
Неадъювальная терапия проводится до операции. Ее цель облегчить проведение процедуры для врача, снизить скорость роста опухоли на период подготовки к операции и повысить выживаемость пациента.
В лечении онкобольных применяют терапию:
- контактную (брахивальную);
- дистанционную;
- радионулкидную.
В первом случае облучается непосредственно опухоль. То есть источник излучения прикладывается к опухолевым тканям:
- интраоперативно;
- на поверхностную опухоль;
- в интерстициальную (закрытую тканями) опухоль в виде игл, шариков и т.п.
Метод щадящий, но на практике применяется редко. Дистанционное воздействие имеет больше побочных эффектов. Проводится сквозь здоровые ткани ради разрушения глубоко лежащих опухолей. Этот метод самый распространенный. Он универсальный и его можно использовать при разных новообразованиях.
В его рамках разрабатывается перспективная протонная терапия, позволяющая целенаправленно уничтожать именно рак на любой глубине. Вся доза выделяется в «теле» опухоли на последнем миллиметровом «рывке» пробега частиц. Окружающие ткани страдают минимально. Недостатком метода является его дороговизна (нужен дорогой циклотрон).
Последний метод предполагает введение радионудлида или составного фармпрепарата в сосуд или через рот. Радионуклид накапливается в опухолевых тканях и разрушает его.
ЛТ может быть элементом комплексного лечения и использоваться после химиотерапии или совместно с ней. Иногда такого курса достаточно, и можно избежать оперативного вмешательства.
Для лечения опухолей локализующихся вне молочной железы могут использоваться и другие методы ЛТ (РТМИ, РТВК, стереотаксическая радиохирургия).
В ЛТ входит предлучевой этап (выбор дозы, подготовка к облучению), лучевой и постлучевой. Лучевой этап после операции длится 14-21 день, при самостоятельном лучевом лечении курс пролонгируется до 4-6 недель.
Обычно сеансы проводят ежедневно пять дней подряд с интервалом в два дня ради восстановления тканей. Постлучевой этап начинается сразу после окончания процедур. Этот период требует щадящего режима, правильного питания и позитивного эмоционального настроя.
Лечение рака молочной железы обычно предполагает постоперационную ЛТ. Такое лечение должно уничтожить очажки неоплазии, оставшиеся после операции. Если у вас есть метастазы, цель ЛТ — уменьшение размера опухолевого очага и уменьшения боли при развитии рака.
Питание при ЛТ своеобразное:
- дробное;
- полноценное;
- высококалорийное;
- витаминизированное;
- с достаточным количеством минералов.
Пить нужно при лучевом лечении много, порядка 3 литров, включая соки, витаминные чаи, минеральную воду.
При ЛТ нельзя курить или принимать алкоголь. Вредные привычки при раке вообще противопоказаны. Также стоит убрать из своего рациона всевозможные сласти. Косметика и парфюмерия в период лечения могут полежать на полочке. Когда принимаете душ, не заливайте водой места облучения и не используйте мыло. Оно сушит кожу.
Если ткани в месте облучения зудят и краснеют, обратитесь к врачу. Не нужно самостоятельных мер (приложения холодных примочек или смазывания мазями). Носите одежду из натуральных тканей, свободного покроя, избегая трения облучаемых мест. Участки, подверженные облучению, нужно защищать от прямого солнечного света.
В процессе лечения, не пренебрегайте обычными рекомендациями для выздоравливающих: гуляйте, полноценно спите. Умеренная физическая активность вам только на пользу.
Последствия обработки ракового очага при ЛТ в основном связаны с одновременным повреждением здоровых тканей. Побочные эффекты могут быть:
К местным осложнениям относят явления, связанные с тем, что под «удар» попадает не только рак, но и здоровая ткань. К основным проявлениям относят:
- зуд;
- шелушение;
- гиперемию кожи;
- появление волдырей в зоне облучения, затем их изъязвления;
- усиление ломкости сосудов, кровоизлияния.
Системные осложнения развиваются, потому что опухолевые клетки погибают под воздействием излучения, продукты их распада попадают в системный кровоток, развиваются лучевые реакции:
- повышенная утомляемость и слабость;
- ЖКТ-расстройство (тошнота, рвота);
- ухудшение качества кожи и ее придатков (ломкость ногтей и выпадение волос);
- угнетается кроветворение и нарушение системы крови.
Кроме описанного разделения, специалисты делят последствия от ЛМ на лучевые:
Первые развиваются в течение первых 3 месяцев после лечения, вторые — после трехмесячного рубежа.
Реабилитация начинается сразу после окончания терапии. Первая консультация онколога проводится в промежутке с 1 по 3 месяц. Все последующие консультации проводятся раз в полугодие. Сроки реабилитации и специфические меры зависят от степени развития осложнений и интоксикации здоровых тканей.
В этот период важна диета (витамины, минералы и белки), здоровый сон и умеренная физическая активность. Обязателен контроль за состоянием тканей с помощью УЗИ и МРТ методов. Некоторые пациенты не ощущают серьезных последствий после ЛТ. Их беспокоит легкая слабость, которая быстро проходит при правильной диете и полноценном отдыхе. Реже развивается полноценная лучевая реакция.
На этом мы прощаемся с вами. Надеемся, наша статья помогла вам понять суть лучевого лечения при раке молочной железы. Читайте наши новые тексты и приглашайте друзей через социальные сети.
источник
Радиотерапия при раке молочной железы — это воздействие на злокачественные клетки ионизирующим излучением. Применяется в борьбе с онкологическими опухолями комплексом с другими методами (химиотерапией, оперативным вмешательством, гормональной терапией). Рак молочной железы является сложным заболеванием, поэтому при выборе схемы лечения необходимо принимать во внимание множество факторов.
Радиационное облучение подразделяют на несколько вариантов:
- предоперационное – для уничтожения недоброкачественных участков, находящихся по краям карциномы;
- послеоперационное – для нейтрализации патологических клеток, которые могли быть упущены при удалении опухоли;
- интраоперационное – при органосохраняющих операциях;
- самостоятельное облучение – если противопоказано лечение хирургическим способом;
- внутритканевое – при узловых формах рака.
Предоперационная лучевая терапия рака молочной железы назначается с учётом некоторых особенностей злокачественного процесса:
- Его формы.
- болезнь Педжета – если имеются удалённые (в органы и кости) или региональные (в лимфатические узлы) метастазы;
- изъязвлённая форма ракового процесса – способствует очищению и затягиванию язвы;
- инфильтративно-отёчная опухоль – увеличивается вероятность образования чётких границ у патологии перед хирургическое вмешательство;
- маститоподобная карцинома;
- инфильтративная форма злокачественного образования.
- Если образовалось несколько опухолей в молочной железе.
- При поражении метастазами четырёх и более лимфоузлов.
Лучевая терапия при раке молочной железы, проведённая после операции, способна угнетать рост возможно оставшихся патологических клеток. Чаще всего радиотерапия применяется при:
- 3 стадии любого рака;
- Педжетовой болезни без метастазирования;
- узловом рмж;
- часто рецидивирующим формах рака.
В зависимости от области поражения облучению могут подвергаться разные зоны:
- участок груди, на котором расположена опухоль;
- ключичные или подмышечные лимфоузлы, а также области кивательной мышцы;
- региональные лимфатические узлы (со стороны образования опухоли).
Схема терапии патологических образований определяется :
- распространением недоброкачественных клеток на соседние органы и ткани, а также стадией заболевания;
- гистологическим строением карциномы;
- скоростью роста онкологического образования.
Показания в онкологии рмж, при которых назначается лучевая терапия:
- наличие нескольких опухолей в молочных железах;
- поражение более четырёх лимфоузлов;
- перед операцией по хирургическому удалению образования;
- при отёчной форме рака;
- когда происходит поражение костей метастазами;
- при органосохраняющем хирургическом вмешательстве;
- после операции по удалению опухоли;
- если существует высокая вероятность рецидива;
- при 3 стадии рмж.
Радиотерапия имеет некоторые противопоказания к проведению:
- патологические процессы системного характера (склеродермия, красная волчанка, болезнь Вагнера);
- декомпенсированный сахарный диабет;
- беременность;
- анемия;
- полученный раньше курс радиотерапии;
- сердечно-сосудистые патологии;
- кахексия;
- аллергический дерматит;
- состояния, отмечающиеся высокой температурой;
- туберкулёз лёгких;
- почечная недостаточность.
Облучение назначается радиотерапевтом. Изучив историю заболевания (данные о стадии, гистологическое заключение), а также совершив осмотр пациентки, он делает вывод, есть ли необходимость в облучении опухоли, а также выбирает подходящую дозу и количество сеансов.
За неделю до проведения радиотерапии необходимо придерживаться высокобелковой диеты с запретом употребления жирной, острой пищи, а также алкоголя. Это поможет позднее иметь меньше проблем с кишечником. Ещё рекомендуется совершить санацию полости рта (пломбирование и удаление зубов, установка коронок). При проведении облучения кожные покровы становятся очень чувствительными, поэтому чтобы как можно меньше их травмировать, желательно носить удобную, не стесняющую движений, одежду из натуральных материалов.
Перед оперативным вмешательством может совершается недолгий интенсивный курс облучения продолжительностью в месяц. Спустя 3 недели, происходит удаление опухоли.
Послеоперационное облучение проводится через 3-4 недели после хирургической операции. Схема применения включает воздействие лучами на оперированный участок 5 дней в неделю примерно 2 месяцев.
Врачами используется два варианта облучения:
- внешняя радиотерапия – используется чаще всего. Курс проходит в условиях стационара с применением рентген-аппарата. Обычно совершается 30-40 сеансов ежедневно (за исключением выходных дней) примерно 1-1,5 месяца;
- внутреннее облучение (брахитерапия) – выполняется с помощью специальных имплантатов c радиоактивным содержимым. В грудь сквозь небольшие разрезы аккуратно вводятся маленькие катетеры с препаратом. Сеанс продолжается приблизительно 5 минут, каждый день в течение недели.
Существует три вида брахитотерапии с разной дозировкой лучей и временем воздействия имплантатов:
- С низкой дозой излучения. Их оставляют в железе от нескольких часов до недели. Больной размещается в отдельной палате. Во время работы имплантата значительно ограничиваются визиты родственников и контакты с людьми.
- С высокой дозой излучения. Импланты с радиоактивным содержимым выдерживаются возле карциномы несколько минут, и потом убираются.
- Постоянные имплантаты. Они фиксируются в железе потом уже не извлекаются. С течением времени излучение слабеет. После закрепления имплантата временно нужно ограничить общение с детьми и беременными женщинами, максимально улучшить питание, добавить приём минералов и витаминов (особенно С и Е, селена).
Наружная лучевая терапия применяется чаще остальных способов облучения. Она проходит в отдельном изолированном кабинете. На кожу наносят маркером точки для обозначения направления луча. Эти отметки должны присутствовать в течение всего курса радиотерапии. Во время сеанса больной рекомендуется лежать, стараясь не двигаться. Дышать необходимо спокойно и ровно. При облучении отсутствуют болевые ощущения, возможен лишь лёгкий дискомфорт. Сеанс занимает несколько минут. Перед началом процедуры необходимо снять украшения, а область облучения нельзя обрабатывать пудрой или дезодорантом, а также спиртовыми растворами.
Существует также инновационная методика – интраоперационная радиотерапия. Сеансы проводятся во время оперативного лечения рака груди. При удалении опухоли производится точечное облучение поражённого участка. Применение этой методики значительно уменьшило случаи рецидива рака. Актуальней всего она для пожилых пациенток. Иногда применение интраоперационной терапии заменяет послеоперационный курс обучения. Если же он необходим в обязательном порядке, то при применении этого варианта, длительность курса радиотерапии значительно сокращается.
Иногда улучшить состояние здоровья пациента возможно, если вместе с основной схемой лечения, назначенной специалистом, проводить терапию народными средствами. Однако растительные сборы в виде отваров, мазей или компрессов должны применяться исключительно с разрешения и под контролем доктора.
Радиотерапия вызывает нарушения пищеварительной системы, которые могут проявляться запором, поносом, проблемами с аппетитом, тошнотой и рвотой.
Правильное питание при лучевой терапии молочной железы помогает значительно ослабить последствия лечения. Поэтому так важно правильно продумать схему и режим питания. Ограничения в еде рекомендуется начинать за 1-2 недели до проведения курса облучения.
Основные советы при организации питания:
- увеличить потребление жидкости до 2 л в сутки (вода, свежевыжатые соки, кисели, зелёный чай и компоты);
- питаться около 5 раз и небольшими порциями (приготовленные на пару овощи, каши, запечённое или отваренное мясо и рыба);
- под запретом находятся молочные продукты, алкоголь, жирные, острые и копчёные блюда, бобовые, грибы, свежая капуста, консервы;
- в ежедневный рацион желательно включить грецкие орехи, зелень, гранаты, мёд, кабачки, сухарики, яблоки, бананы, тыкву.
Побочные эффекты у пациентов наблюдаются с индивидуальной частотой и интенсивностью. Обычно отмечаются такие жалобы:
- повышенная утомляемость, которая проходит в течение 2 месяцев после завершения лечения;
- периодические боли ноющего или острого характера в поражённой области;
- лучевой дерматит, проявляющийся раздражением, зудом, покраснением, повышенной сухостью и отёчностью кожи;
- отслоение эпидермиса (в области подмышечных впадин, под грудью);
- мышечная боль;
- отёк и болезненность горла;
- нарушение показателей анализов крови (анемия, лейкопения и тромбоцитопения);
- появление кашля, тошноты;
- диарея;
- кратковременное потемнение кожных покровов cо стороны облучения.
Эти последствия у многих женщин безвозвратно уходят после завершения действия радиоисточника, примерно за 2 недели. Мышечные боли могут напоминать о себе до года.
При проведении облучения возможны осложнения, к которым относятся:
- Лимфодема (отёчность руки с пострадавшей стороны).
- Радиационная пневмония (вследствие воздействия рентгеновских лучей на грудную клетку).
- Утеря силы мышц руки с поражённой стороны.
- Повреждение миокарда.
- Появление язв на коже (требуют оперативного вмешательства).
Чаще всего осложнения радиотерапии не нуждаются в лечении. Но о появившихся и беспокоящих симптомах нужно обязательно сообщить врачу. При необходимости доктор сможет вовремя принять меры по купированию проблемы. Снизить тяжесть осложнения возможно только аккуратным подбором дозы обработки радиоисточником и точным облучением помеченного участка.
Главное негативное последствие в лечении рака молочной железы с помощью радиотерапии состоит в том, что облучается не только злокачественное образование, но и соседние ткани и органы. Поэтому проявляются лучевые повреждения. Такие осложнения могут наблюдаться ещё во время лечебного курса, однако часто проявляются через 6 месяцев после проведения радиотерапии. Чтобы процесс выздоровления проходил как можно легче, рекомендуется пройти восстановительный курс после лучевой терапии. При выполнении всех необходимых процедур, период реабилитации продолжается от 2 недель до 1 месяца.
Так, возобновлению жизнестойкости получивших дозу радиации здоровых клеток, а также уменьшению негативной реакции организма на терапию, помогает кислород. Во время лечения и по его завершению необходимы частые и продолжительные прогулки на свежем воздухе. Желательно полностью исключить употребление специй, сахара и соли. Рацион должен быть разнообразным, по максимуму обогащённым минералами и витаминами (А, С, группы В, так как именно они, в основном, разрушаются в организме).
Организм нуждается в белке и в большом количестве калорий для восстановления. Вредные привычки (курение, употребление алкоголя) под запретом. Важно, чтобы в организм поступало как можно меньше токсинов. Некоторым сильно похудевшим пациентам всё ж, для улучшения аппетита, назначают выпивать стакан пива или 100 мл красного вина в день – после консультации с лечащим врачом. Необходимо достаточное количество сна. А для выведения токсических продуктов разрушения злокачественных клеток важно обильное употребление жидкости (около 3 л в сутки).
После окончания курса лечения потребуется проведение некоторых обследований:
- Если была назначена симптоматическая радиотерапия, особенно костей скелета, то потребуется сцинтиграфия – для обнаружения метастаз.
- После выполнения курса паллиативного облучения (назначается для уменьшения отёчности карциномы, а также для отграничения образования), нужно повторно провести осмотр груди и шеи с помощью МРТ для уточнения объёмов предстоящего оперативного вмешательства. Во время такого обследования уточняется объем груди, который попытаются сохранить.
- После радикального хирургического вмешательства и последовавшего за ним облучения, женщина должна наблюдаться у доктора не менее 5 лет. Рекомендуется ежегодная маммография в обязательном порядке и регулярные осмотры раз в 3 месяца первые 2 года. В дальнейшем на приём к врачу достаточно приходить раз в 6 месяцев. Если будет обнаружен рецидив опухоли, то потребуется повторить лечение.
Количество мероприятий для восстановления здоровья зависит от степени интоксикации получивших облучение здоровых клеток. Лечебная терапия нужна не всегда. Многие женщины не чувствуют особых последствий и осложнений (кроме сильной усталости), после полученного облучения.
Важное значение в успешности проведения радиотерапии и эффективности восстановлении имеет своевременность обращения за медицинской помощью, а также точное соблюдение врачебных рекомендаций.
источник
Рак молочной железы характеризуется образованием опухоли злокачественного характера, которая образовалась в тканях молочной железы. К огромному сожалению в настоящее время довольно часто встречаемая патология. Как показывает статистика, рак молочной железы встречается у каждой 12-ой женщины. При чем, возраст абсолютно разнообразный. Рак регистрируется у женщин в возрасте от 16 до 90 лет.
На сегодняшний день медицина не стоит на месте. Доктора могут диагностировать рак на ранних стадиях, когда новообразование довольно маленького размера. После диагностирования рака молочной железы, врач назначает лечение. Одним из видов лечения является лучевая терапия.
Лучевая терапия, иначе можно увидеть такое название как радиотерапия или радиационная терапия. Лечение данным способом основывается на воздействие рентгеновским бета-излучением, нейтроным излучением, гамма-излучением, которые воздействуют на злокачественные новообразования. Благодаря облучению прекращается активное размножение патологических клеток. Терапия довольно распространена и модернизирована. Это помогло снизить риски появления побочных эффектов. Так, например, для избежания уничтожения здоровых клеток, начали применять внутритканевое излучение. При постановки диагноза рака молочной железы лучевая терапия способствует:
- восстановлению дыхательной функции;
- уменьшению болевого синдрома;
- снижению риска возникновения перелома (в случае метастазирования в костные структуры);
- снижению риска появления кровотечений.
После курса лучевой терапии риск появления матировавших клеток снижается на 55-70%, что позволяет женщине жить полноценной жизнью. Но также не стоит забывать, что после такой терапии имеется ряд побочных эффектов.
Лучевая терапия подразделяется и зависит от цели и области воздействия. Так терапия делится на:
- Радикальную — применяется совместно с сопутствующим лечением. Целью является полное очищение организма от новообразований.
- Паллиативную — данный вид терапии применяется, если существуют метастазы или, если опухоль достигла больших размеров. Целью является остановить или затормозить рост и развития опухоли.
- Симптоматическую — применяется в случае, если опухоль неоперабельная. Цель: уменьшение болевого синдрома, продление жизни пациента.
Также лучевая терапия делится в зависимости от расположение злокачественной опухоли:
- Наружная — источник облучения расположен в специальном приборе.
- Внутренняя — источник облучения с помощью специального катетера вводят непосредственно в опухоль.
Лучевая терапия при раке молочной железы
По многим критериям лучевая терапия абсолютно противопоказана, при таких состояниях, как:
- беременность;
- любой вид сахарного диабета;
- анемия;
- дефицит массы тела;
- заболевание сердечно-сосудистой системы (сердечно-сосудистая недостаточность);
- туберкулез (активная фаза);
- перенесенный ранее инфаркт;
- почечная недостаточность;
- дыхательная недостаточность;
- лихорадка;
- тяжелое состояние женщины;
- системная волчанка (склеродермия).
Перед назначением проводится тщательный осмотр пациентки, который происходит строго на базе стационара. Непосредственно, на этом этапе подготовке, пациентку предупреждают о рисках возникновения осложнений, побочных эффектов. Доктор расспрашивает женщину подробно, чтобы она все ему рассказывала о всех изменениях после курса и во время курса лучевой терапии.
Во время проведения курса женщина лежит на твердой поверхности, тело фиксируется. При этом пациентка лежит на спине, а её рука отведена. Все это необходимо для точного попадания лучей в необходимую зону.
Когда начинается сеанс из комнаты все выходят и женщина остается одна, но связь с доктором не теряется. Общение происходит с помощью специального прибора.
Сама процедура абсолютна безболезненна и довольно короткая по времени.
При назначении операции и сохранении органа назначаются:
- Облучение молочной железы (или фрагмента молочной железы) по методу MammoSite.
- Облучение молочной железы + подключичная область + надключичная область + подмышечная область. Может также назначаться в различных комбинациях.
Так, например, после полного удаление пораженного органа (мастэктомии), лучевое облучение назначается подмышечной области, подключичной области, грудной стенке, надключичной области. Все это определяется по показаниям.
Курс лучевой терапии длиться от трех дней до трех недель.
Для того, чтобы лучевая терапия прошла успешной, врачи рекомендуют придерживаться несложной диеты. Так как правильное питание снижает риск появлений осложнений. Также радиотерапия способна нарушить работу пищеварительной системы, что может спровоцировать запор, рвоту, понос, тошноту.
Врачи рекомендуют начинать диету за две недели до начала курса лучевой терапии.
Диета заключается в полном отказе от:
- жирной пищи;
- жаренной пищи;
- консервации;
- острых специй;
- молочной продукции;
- алкоголя;
- копченостей;
- грибов;
- свежей капусты;
- газированных напитков;
- соленных продуктов.
Рекомендуется в свой рацион включить:
- не менее 2 л воды в день;
- сок яблочный;
- суп на втором бульоне;
- каши;
- зеленый чай, компот, отвар шиповника;
- творог нежирный;
- запеченное мясо, рыбу;
- грецкие орехи;
- зелень;
- мёд;
- яблоки;
- тыкву;
- гранат.
Питание должно быть дробное.
Лучевая терапия ведет за собой огромное количество последствий. Терапия способна воздействовать на:
- мягкие ткани кожи;
- мягкие ткани молочной железы;
- ткани подмышечной области (также грудной стенки);
- на кости части скелета грудной области;
- на легкие;
- на сердечно-сосудистую систему.
Также во время и после лучевой терапии, возможно у женщины могут наблюдаться такие последствия, как:
- отечность одной из рук или подмышечной области;
- может появиться небольшое уплотнение на молочной железе;
- отечность молочной железы;
- небольшое местное раздражение кожи в области облучения;
- высокий риск переломов;
- снижается мышечная сила руки.
Зачастую последствия терапии начинают проявляться через 2-3 недели после курса. Это проявляется в следующих моментах:
- в проявлении ноющей боли в области грудной клетки;
- повышенном чувстве утомляемости;
- изменении цвета кожи на груди (кожные покровы могут: покраснеть, появиться отёк, сухость, волдырь, потемнеть);
- кашле;
- расстройстве стула;
- болевых ощущениях в мышцах;
- нарушениях со стороны ЖКТ;
- алопеции;
- снижении иммунитета;
- нарушении сна.
Обычно данные недомогания начинают пропадать после полного выведения из организма радиоисточников. Это происходит через 6-7 недель после курса лучевой терапии. Но надо помнить, что боль в мышцах может остаться на более длительный срок. Так, например, болевой синдром женщина может ощущать в течении одного года.
Одними из самых распространенных реакций со стороны дыхательной системы являются: кашель, одышка, затрудненное дыхание. Часты инфекционные заболевания, сильная утомляемость. Появление этих признаков и симптомов возможно по истечении двух-трех месяцев после курса лучевой терапии.
Профилактика лучевых поражений легочной области заключается:
- в ингаляции;
- лечебной гимнастике;
- магнитотерапии;
- электрофорезе;
- специальном массаже.
Обычно, как показывает практика, кожные реакции проявляются в виде:
- сильного раздражения;
- зуда;
- жжения;
- сухости кожи;
- изменения цвета;
- появления волдырей.
При появлении кожных реакций необходимо незамедлительно сказать своему лечащему врачу. Так как, если вовремя не начать правильный уход, то заживление может проходить довольно долгое время, что приносит большой дискомфорт.
Женщина во время прохождения курса лучевой терапии, а также после окончании курса, ощущает болевой синдром. При этом болевой синдром проявляется резкими стреляющими точками. Это все происходит в следствии раздражения нервных волокон непосредственно в тканях молочной железы.
При этом врач обычно назначает противовоспалительные средства, которые приносят облегчение. После окончании курса лучевой терапии боли постепенно пропадают.
Иногда в области новообразования наблюдается уплотнение молочной железы. Так, например, мышцы становятся плотными и тугоподвижными. В основном, данное осложнение характерно для мышц, которые соединяют плечо и грудную стенку. Все это происходит в следствие образования рубцов.
Врач для облегчения данной патологии назначает обезболивающие препараты.
Лучевая терапия приводят к большому риску переломов. Это является следствием прямого удара в грудную клетку. При этом переломы заживают сами по себе, но, как показывает практика, данное осложнение встречается довольно редко.
Для того, чтобы уменьшить последствия после лучевой терапии надо:
- исполнять все рекомендации лечащего врача;
- пациент должен вести здоровый образ жизни;
- прогулки на свежем воздухе;
- правильное питание;
- употребление воды не менее 2-х литров;
- не пользоваться крема, дезодоранты, лосьоны;
- полностью исключить посещение саун;
- не делать компрессов, не применять грелок;
- избегать воздействие солнечных лучей в течении года.
Все стандартные последствия после курса лучевой терапии мы описали ранее, но также существуют осложнения, которые необходимо наблюдать у специалиста, а также их лечить. Так как многие осложнения могут нанести огромный вред здоровью, если их не лечить. К ним относятся:
- Лимфодерма — отек одной из верхней конечности. Является следствием терапии, которая непосредственно была направлена на подмышечные лимфоузлы. Также может образоваться после операбельного удаление подмышечных лимфоузлов.
- Хронические боли с парестезиями — при этом наблюдается сильное снижение мышечной силы, практически потеря чувствительности. Все это — следствие дегенерации нервного волокна.
- Пневмонит радиационной природы — следствие сильного облучения, которое возникает в легких. Начинает развиваться после курса облучения через 5-6 месяцев.
- Лучевые незаживающие раны — в основном не несут угрозы для жизни, но являются открытыми воротами для проникновения инфекции, так как считается открытой раной, к тому же доставляют дискомфорт.
После окончании курса лучевой терапии, если не произошло никаких побочных реакций и осложнений, то восстановление организма происходит довольно быстро. Через две недели женщина уже возвращается в свое привычное русло.
Для того, чтобы организм быстрее пришел в строй, необходимо строго придерживаться всех рекомендаций лечащего врача во время терапии.
- контроль динамики метастаз для пациентов со 2, 3, 4- ой стадии заболевания;
- сцинтиграфия скелета для пациентов с метастазами в кость;
- МРТ для контроля динамики опухоли;
- раз в год маммография;
- посещение врача маммолога не реже чем раз в 3 месяца первый год, в последующим — не реже двух раз в год.
источник
Лучевая терапия — важный компонент комплексного лечения локальных рецидивов (ЛР) рака молочной железы (РМЖ), включающего, как правило, хирургический этап, химио-, гормоно-, таргетную терапию.
Вопрос о необходимости и месте лучевого лечения при возникновении ЛР решается индивидуально в зависимости от клинических проявлений рецидивной опухоли (одиночный или множественные очаги, наличие или отсутствие инфильтративного роста и др.) и проведенного ранее лечения.
Для принятия решения об облучении рецидивной опухоли обязательно цитологическое или гистологическое подтверждение диагноза — рецидив РМЖ.
По данным ряда авторов, локальные рецидивы в 80-85% случаев располагаются в зоне первичной опухоли (табл. 18).
Мягкие ткани передней грудной стенки после радикальная мастэктомия (РМЭ) и оставшаяся часть молочной железы после органосохраняющих операций — зоны наибольшего риска рецидива болезни.
Таблица 18. Частота и локализация ЛР рака молочной железы
| Наблюдение, мес | Число больных | Частота рецидивов после органосохраняющих операций, % | ||
| без лучевой терапии | с лучевой терапией | |||
| NSABP B-06, 1984 | 248 | 1137 | 35 | 14 |
| Scotland, 1991 | 68 | 585 | 24 | 6 |
| Ontario, 1989 | 91 | 837 | 35 | 11 |
| Milan III, 1989 | 109 | 567 | 15 | 3 |
| M. Clarke и соавт., 2005 | 60 | 25 000 | 26 | 7 |
| J. Fodor и соавт., 2005 | 120 | 148 (моложе 40 лет) | 23 | 45 |
| РОНЦ им Н.Н. Блохина, 2007 | 69 | 387 | 21,6 | 5,4 |
Проведение послеоперационной терапии не только снижает частоту ЛР, но и улучшает показатели выживаемости.
По данным M.Clarke и соавт., адъювантная лучевая терапия после органосохраняющих операций снизила риск смерти от РМЖ в течение 15 лет на 5,4% (р=0,0002) и повысила показатели общей выживаемости на 5,3% (р=0,005).
Метаанализ 36 рандомизированных исследований (EBCTCG в 2002 и 2005 г.) показал, что у больных ранним раком молочной железы адъювантная лучевая терапия уменьшает частоту локальных рецидивов, улучшает показатели общей 15-летней выживаемости на 20% за счет уменьшения числа умерших больных от прогрессирования заболевания.
При возникновении ЛР в оставшейся части молочной железы после первичного лечения, включающего только органосохраняющую операцию, вариантами лечения могут быть РМЭ или иссечение местного рецидива опухоли с последующим облучением оставшейся части молочной железы и зон лимфооттока с профилактической целью.
По данным различных авторов, показатели 5-летней безрецидивной выживаемости у больных с изолированным ЛР после проведения радикальной мастэктомии колеблются от 60 до 75%, показатели общей выживаемости — от 80 до 85%.
Показаниями к щадящему методу лечения локальных рецидивов (ЛР) рака молочной железы (РМЖ) являются:
• отсутствие поражения регионарных лимфатических узлов,
• неинвазивный характер рецидивной опухоли,
• длительный срок между проведением первичного лечения и возникновением рецидива (более 2 лет),
• размер рецидивной опухоли не более 2 см и возможность ее иссечения с достижением хорошего косметического эффекта.
В исследовании D. McCready и соавт. из Women’s College Hospital (Канада) показано, что в случае только иссечения локальных рецидивов в оставшейся части молочной железы повторные локальные рецидивы возникли у 69% больных, а в случае дополнения операции лучевой терапией — у 11%.
Облучение оставшейся части молочной железы и зон лимфооттока проводится на гамма-терапевтических аппаратах или на низкоэнергетических линейных ускорителях электронов с использованием фотонного пучка энергией 6 МэВ методом классического фракционирования (разовая очаговая доза (РОД) 2 Гр 5 раз в неделю) в суммарной очаговой дозе (СОД) 50 Гр — на оставшуюся часть молочной железы, СОД на зоны регионарного метастазирования обычно составляет 46 Гр. При больших размерах молочных желез более выгодное дозное распределение достигается при использовании энергии 18 МэВ (рис. 20).
Рис. 20. Дозное распределение при облучении молочной железы с тангенциальных полей фотонами 6 МэВ.
Лечение локального рецидива в оставшейся части молочной железы после органосохраняющей операции и последующей лучевой терапии
Стандартом лечения рецидива в данном случае является выполнение мастэктомии.
Некоторые авторы при возникновении ЛР после проведенного ранее органосохраняющего лечения (органосохраняющая операция + лучевая терапия) в некоторых случаях (например, категорический отказ пациентки от выполнения мастэктомии) считают возможным выполнить только иссечение рецидивной опухоли, частота повторного локального рецидивав таких случаях достигает 20-30%.
B.Salvadori и соавт. приводят данные о лечении 191 больной с рецидивным рак молочной железы. РМЭ была выполнена 134 больным, различного объема иссечение опухоли — 57 больным, медиана прослеженности — 73 мес. Показатели актуриальной 5-летней общей и безрецидивной выживаемости достоверно не разичались. Повторные рецидивы возникли у 4% больных после радикальной мастэктомии и у 19% после реэксцизий.
Некоторые авторы дополняют иссечение рецидивной опухоли облучением даже в случаях проведенной ранее лучевой терапии. Но частота возникновения вторых рецидивов у этих больных сопоставима с показателями в группах больных после только иссечения рецидивной опухоли, а вероятность развития серьезных лучевых повреждений очень высока.
M.Deutsch и соавт. приводят результаты лечения 39 больных с ЛР, развившимися после проведенного ранее органосохраняющего лечения (органосохраняющая операция + лучевая терапия) в среднем через 63 мес (16-291 мес).
Лечение заключалось в иссечении рецидива и повторном облучении ложа удаленной опухоли электронным пучком различных энергий в суммарной очаговой дозе 50 Гр за 25 фракций. Авторы отмечают хорошую переносимость повторного курса облучения и отсутствие выраженных лучевых повреждений кожи при медиане наблюдения 51,5 мес. Повторные ЛР были зарегистрированы у 20,6% больных.
Необходимо помнить, что повторное облучение всегда необходимо проводить с большой осторожностью, при отсутствии признаков лучевых повреждений нормальных тканей, с точным учетом величины подведенных ранее доз, не превышая уровень толерантности нормальных тканей (сердце, легкое), с использованием объемного планирования (рис. 21).
Рис. 21. Локальное облучение ложа удаленной опухоли с 4 полей фотонами энергией 6 МэВ.
Частота возникновения локальных рецидивов на передней грудной стенке после радикальной мастэктомии менее 10%. Терапевтическая тактика в таких случаях должна состоять из хирургического удаления рецидивной опухоли с последующим облучением мягких тканей передней грудной стенки (электронами различных энергий, гамма-лучами, фотонным излучением РОД 2 Гр, СОД 50 Гр) и лимфатических коллекторов в суммарной очаговой дозе 44-46 Гр с профилактической целью.
По данным голландских онкологов L. Diepenmaat и соавт., при медиане наблюдения 7,2 года ЛР у больных инвазивным дольковым раком после проведенной РМЭ возникли в 8,7% случаев, при дополнении операции лучевой терапией — в 2,1% (р=0,002).
Как правило, лечение рецидивов в области передней грудной стенки является комплексным, включающим хирургический, лучевой и лекарственный методы. Обнадеживающие результаты лечения 145 больных с ЛР после проведенной ранее радикальной мастэктомии были показаны в исследовании немецких коллег J. Willner и соавт.
Лечение включало хирургическое удаление опухоли у 74%, мегавольтное облучение у 83%, гормональной терапии у 41% и химиотерапии у 12% пациентов, использовались различные комбинации. Местный контроль был достигнут у 86% больных (медиана наблюдения составила 8,9 года).
При возникновении рецидива на грудной стенке в случае проведения ранее лучевой терапии целесообразно хирургическое иссечение рецидива с последующим системным лечением. Облучение послеоперационного рубца нецелесообразно.
Лечение множественных рецидивных очагов в области передней грудной стенки с инфильтративным ростом при невозможности выполнения хирургического этапа лечения
Наиболее рациональным является широкое облучение грудной стенки с использованием классического фракционирования дозы. Суммарная доза определяется предшествующим лечением и остаточной толерантностью нормальных тканей.
Если ранее лучевая терапия не проводилась, то помимо послеоперационного рубца в зону облучения целесообразно включать и зоны регионарного метастазирования (шейно-надподключичную, подмышечную, парастернальную) на стороне поражения с профилактической целью в СОД 46 Гр. Для выравнивания поверхности тела, достижения равномерного дозного распределения используется тканеэквивалентный «болюс».
Одним из вариантов лечения является проведение облучения на фоне использования специальных салфеток с трансдермальным химиопрепаратом 5-фторурацил «Колетекс-5-фтур».
При развитии рецидива в регионарных лимфатических узлах целесообразно проведение комбинированного лечения, которое начинается с лекарственного этапа с последующим обсуждением использования лучевой терапии.
Перед началом любого вида терапии обязательна верификация диагноза, что особенно сложно при локализации процесса в подключичной зоне, в верхнеаксиллярных лимфатических узлах. В таких случаях большую помощь в диагностике оказывает проведение компьютерной томографии (КТ) с внутривенным введением контрастного вещества, магниторезонансная томография (МРТ).
При полной регрессии рецидивной опухоли после завершения лекарственного воздействия возможна тактика «наблюдай и жди», но чаще во втором этапе лечения используется лучевой метод.
Если область рецидива ранее не облучалась, то целесообразно на всю анатомическую область расположения рецидива (например, шейно-надподключичная; подмышечная с включением всех трех уровней аксиллярных лимфатических узлов) подвести методом классического фракционирования (разовая очаговая доза 2 Гр) суммарная очаговая доза 46-50 Гр, затем локально на определяемый рецидив подвести дополнительно 12-16 Гр.
Для точного определения зоны локального облучения целесообразно до начала комбинированного лечения провести «разметку» рецидива под контролем КТ или ультразвуковое исследование (УЗИ) с отметкой проекции пораженных лимфатических узлов на коже и определением глубины их залегания.
Если ранее лучевая терапия не проводилась, то в зону облучения целесообразно включать и переднюю грудную стенку на стороне поражения, РОД 2 Гр, СОД 46-50 Гр, и все лимфоколлекторы с профилактической целью, суммарной очаговой дозе 46 Гр.
Для снижения вероятности возникновения выраженных химиолучевых повреждений кожи, слизистых, сердечной и легочной ткани целесообразно лекарственный и лучевой этапы лечения проводить последовательно, а не одновременно.
Как правило, в объем облучения включаются вся молочная железа и передняя грудная стенка (при этом неизбежно в зону облучения попадает и небольшая часть прилежащего легкого).
Верхняя граница тангенциальных полей при облучении молочной железы должна отступать от пальпируемой ткани молочной железы на 2 см, обычно это уровень второго межреберья, в случае проведения лучевой терапии и на зоны лимфооттока верхней границей является нижний край ключицы; внутренняя — на 1 см кнаружи от срединной линии тела (по латеральному краю парастернального поля, если оно входит в зону облучения); наружная — по средней подмышечной линии или на 2 см кнаружи от пальпируемой ткани молочной железы; нижняя граница — на 2 см ниже маммарной складки; при локализации рецидивной опухоли в нижних квадрантах молочной железы эту границу опускают до 3 см, а при поражении маммарной складки — до 5 см.
Для адекватного включения в зону облучения всей ткани молочной железы и передней грудной стенки следует обращать внимание на положение коллиматора при лечении с тангенциальных полей. Особое внимание уделяется снижению дозы на легкое и сердце при равномерном облучении ткани молочной железы.
При облучении перелней грулной стенки верхней границей является нижний край ключицы, нижняя граница расположена на уровне переходной складки другой молочной железы.
При выборе парастернального поля исходят из того, что одноименные лимфатические узлы находятся вдоль a.mammaria interna, расположенной на 1 см кнаружи от края грудины. Кроме того, известно, что более чем в 80% случаев специфическое поражение выявляется в первых четырех межреберьях.
Вследствие этого парастернальная зона облучения должна охватывать верхние 6 межреберных промежутков; верхней ее границей является нижний край надключичного поля, нижней — мечевидный отросток, медиальной границей поля служит средняя линия тела; ширина парастернального поля составляет, как правило, 5-6 см. При определении СОД на парастернальные лимфатические узлы необходимо учитывать дозу, доставленную от облучения молочной железы или передней грудной стенки.
Границами надподключично-подмышечной зоны облучения являются: верхняя — граница средней и нижней трети сосудистого пучка шеи, нижняя — второе межреберье, медиальная — срединная линия тела, наружная — латеральнее всей аксиллярной области с включением части сосудистого пучка на плече.
В случае необходимости облучения только надподключичной зоны наружная граница поля находится у головки плечевой кости. На рис. 22 представлены границы полей при облучении молочной железы, зон лимфооттока.
Рис. 22. Границы полей при облучении молочной железы, зон лимфооттока.
Перед началом лучевого лечения проводится топометрическая подготовка на рентгеновских симуляторах для уточнения центров и границ облучения и объемов тканей, подлежащих блокированию защитными свинцовыми блоками. Для уточнения размеров и распространения первичной опухоли и регионарных метастазов, а также для изготовления топографо-анатомических срезов с отражением границ легочной ткани, органов средостения выполняется компьютерная томография.
Программа облучения должна выбираться индивидуально для каждой больной с учетом локализации, границ распространения опухолевого процесса и конституциональных особенностей женщины с помощью современных планирующих систем («ROCS», «СADPLAN», «HELAX», «Тонкий луч», «XIO» и др.).
Использование 3D-конформной лучевой терапии оптимизирует лучевое воздействие на грудную стенку и лимфоколлекторы, значительно сокращает лучевую нагрузку на сердце и легочную ткань. Для проведения 3D-конформной лучевой терапии больной выполняется 3D-планирование, на каждом КТ-срезе обозначаются органы риска, лечебные объемы (GTV, CTV, PTV), производятся 3D-реконструкция, расчет лечебных программ с выполнением дозно-объемных гистограмм (рис. 23).
Рис. 23. Пример ЗР-планирования
Проверку правильности размеров, конфигурации и взаимного расположения полей облучения в процессе проведения курса лучевого лечения следует проводить не менее двух-трех раз, используя рентгеновские симуляторы, гаммаграммы на дистанционном лучевом аппарате.
Лучевая терапия рецидивов рака молочной железы требует соблюдения дополнительных условий:
1. Адекватность кожной дозы (в отличие от раннего рака при распространенных и рецидивных опухолях часто имеется вовлечение в опухолевый процесс кожи и подкожной клетчатки). Для выравнивания поверхности тела, достижения равномерного дозного распределения используется тканеэквивалентный болюс.
Он помещается непосредственно на поверхность тела, результатом чего является увеличение дозы в коже и других поверхностных структурах непосредственно под ним. Для изготовления болюса используют парафин, влажную марлю, пластины из пластических полимеров. Клинические наблюдения показывают, что, исходя из толерантности кожи, использование болюса возможно на протяжении 40-60% курса облучения (или ежедневно, или через день).
2. Минимальное подведение дозы на легкое, на ткань другой молочной железы.
3. Точное соблюдение стыковки между нижней границей надподключичной области и верхней границей тангенциальных полей.
4. Предлучевая подготовка, симуляция и облучение проводятся на специальной подставке, позволяющей фиксировать положение тела пациентки (рис. 24).
Рис. 24. Специальное фиксирующее приспособление для проведения лечения больных с заболеванием молочной железы.
Таким образом, рациональное применение лучевой терапии не только способствует улучшению результатов лечения первичных проявлений рака молочной железы, но играет также важную роль в терапии различных клинических вариантов рецидивов заболевания.
И.В. Поддубная, Д.В. Комов, И.В. Колядина, О.П. Трофимова
источник
Женское здоровье на протяжении жизни подвергается массе воздействий и некоторые из них приводят к негативным последствиям. Организм женщины за свою жизнь переносит ряд изменений (взросление, развитие, беременность, роды, старение). Очень часто при незначительных негативных воздействиях появляются сложнейшие заболевания, лечение которых длится долгое время, особенно при несвоевременной диагностике.
Одно из таких – онкология грудных желез. Лучевая терапия при раке молочной железы или радиотерапия – один из способов приостановить развитие болезни, а, возможно, и добиться полного излечения. Для последнего, как правило, необходим комплексный подход.
Лучевая терапия после самого же оперирования в значительной степени понижает риск проявления рецидива опухоли в груди, а также убивает остатки новых образований после удаления всех возможных очагов в процессе хирургического вмешательства. Иногда этот вид лечения применяют для повышения чувствительности самих же раковых клеток перед курсом химиотерапии.
Случаи, когда требуется именно лучевая терапия рака груди:
- Если выявлено несколько очагов рака.
- Когда болезнь поразила 5 лимфатических узлов.
- При обнаружении остатков онкологии.
- Если началось значительное уменьшение опухоли.
- Для снижения скорости роста и развития образований.
- В случае отека груди, появления нагнаивания, при зуде и когда начинает сильно болеть в молочных железах.
- После операции по сохранению органов — а именно груди.
Противопоказания к облучению при раке молочной железы:
- Почечная недостаточность.
- Склеродермия — представляет собой аутоиммунное поражение соединительной ткани.
- Проблемы с легкими.
- Наличие системной волчанки.
- Беременность или грудное вскармливание.
- Перенесенный недавно инфаркт.
- Обнаружение туберкулеза в активной фазе.
- Проблемы с сердечно-сосудистой системой.
Медицинские исследования доказали, лучевая терапия рака приносит свои плюсы. Уменьшается боль, которая стала последствием сдавленного нерва. Вследствие этого снижаются кровоточивости из самих сосудов, что не дает подпитки раку. Также наблюдается значительное уменьшение риска возникновения различного рода переломов, если метастазы дошли до кости. Наблюдается также облегчение дыхания. При метастазах, появляющихся в позвоночнике, облучение способствует устранению сдавливания самого спинного мозга и нервов.
Существует три вида облучения. Сейчас более подробно о каждом:
- Симптоматическое облучение. Оно используется на последних стадиях при сильнейшей боли в груди. Если есть противопоказание к наркотическим препаратам.
- Радикальное облучение. Эффективнейший метод.
- Паллиативное облучение. Облучение расширенного действия по каждому органу больной во избежание отдельного метастазирования в организме. Применяют облучение в том случае, когда нет никакой иной возможности для проведения операции, особенно на последних стадиях прогрессирования патологии.
Этапы проведения лучевой терапии при рмж:
- Предоперационный – непосредственное уничтожение самих очагов опухоли, исключается образование метастаз. Это делается для выявления и уменьшения возможных новообразований операбельной величины.
- Послеоперационный – проводится полное уничтожение всех остатков злокачественных опухолевых клеток с помощью облучения.
- Интраоперационный — проводится только при удалении зараженных клеток в процессе операции, которая направлена на сохранение молочных желез. В ходе удаления самой опухоли (в процессе операции) захватывается небольшая зона хороших клеток для уменьшения риска по проявлению метастаз. Остатки больных клеток под воздействием облучения полностью выгорают. По этой причине врачи пришли к выводу, что на много эффективнее послеоперационное облучения.
- Самостоятельный – данная лучевая терапия применяется в качестве одного из основных видов лечения рака молочной железы. В случае запрета хирургического оперирования проводят именно облучение.
- Внутритканевый — в большей степени такое лечение облучением назначают при появлении узловых в молочной железе новообразований.
Результат достигается с помощью применения нейтрального или же рентгеновского гамма-излучения, а также бета-лучей. Элементарные фрагменты попадают в онкологическую зону с помощью медицинских ускорителей. В процессе происходит непосредственно распад тканей до самого молекулярного уровня. Деление клеток полностью останавливается. Сила излучения направляется на разрывание молекулярной решетки с помощью водного радиолиза, что не приводит к нарушению работы здоровых клеток.
- Полная нейтрализация раковых клеток. Актуально при начальной стадии формирования опухоли, полное отсутствие образований в глубине тканей.
- Уменьшение очагов в размерах, когда перед операцией есть возможность сократить фрагмент для ампутации.
- Закрепление положительной динамики.
- Облегчение состояния при невозможном проведении операции.
Контрольные осмотры пациентки врачом-радиологом проводятся в стенах больницы, начиная с проведения обширного обследования. После этого разрабатывают схему самого лечения онкологии.
Процедуру радиотерапии рака молочных желез проводят в отдельном кабинете.
Интраоперационный период — это подготовка к процедуре.
Пациентку кладут на стол (аппарат Рокус), в том положении, когда потоки попадают именно на нужный участок тела.
В момент проведения процедуры больная находится одна. Никаких болевых ощущений нет, процедура занимает несколько минут. Могут применяться нагрудные корсеты для фиксации органа в требуемом положении, при этом здоровые клетки в меньшей степени попадают под воздействие лучами. По окончании сеанса женщина может встать и одеться, задать возникшие вопросы врачу.
Иногда из-за риска осложнений женщины отказываются от облучения. Но эти опасения в большинстве беспочвенны. Учитывая, что доза иронизирования минимальна, не может быть и речи о нанесении серьезного вреда непосредственно от облучения.
Самые распространённые осложнения при лучевой терапии груди:
- Частая утомляемость. Женщина избавляется от нее во время реабилитации.
- Болевые ощущения в груди — реакция на лечение. Они проходят быстро, не наносят ущерб состоянию организма.
- Дерматит. В том числе сыпь, отечность, сухость кожи. Внешне напоминает солнечный ожог. Могут быть небольшие волдыри, которые со временем исчезают без следов.
- Изменения в анализе крови — может быть уменьшен показатель лейкоцитов и тромбоцитов. Постепенно показатели приходят в норму.
- Отмечаются изменения кожного покрова – возможны проявления пигментации. Она проходит самостоятельно за короткий период.
- Язва. Удаление осуществляется только хирургическим путем.
- Одним из наиболее частых осложнений после лучевой терапии рака груди является постлучевой пневмонит.
- В редких случаях прохождения такого типа лечения рака отмечается летальный исход.
- Среди клинических отклонений в лечебной практике радиоционный пульмонит чаще все всего наблюдается у тех, кому назначался смешанный курс, то есть химиотерапия и радиооблучение.
Срок реабилитации после терапии составляет от 2 недель до 1 месяца.
Лучевая терапия, дает большие шансы на полное выздоровление женщины. При начальной стадии обходятся без дополнительных способов борьбы с болезнью. На последней стадии, необходимы дополнительные виды терапии. По отзывам медицинских работников, это самый распространённый и действенный метод борьбы с раком груди.
Во время облучения необходимо соблюдать определенные рекомендации. Больше отдыхать, прогуливаться по улице (исключением является зимний период), во избежание воспаления или застужения. Максимально уделять время гигиене груди. Исключить купание в горячей воде, не использовать парфюмерию.
Питание должно быть обогащено витаминами. Рекомендуются: супы на мясном и рыбном бульоне, отварные или паровые овощи, любые виды круп, запечённое или отварное мясо, рыба, курица.
В рационе должно присутствовать обильное питье в виде отваров шиповника, киселей, морсов черничных. Рекомендуется употреблять: слегка подсушенный белый хлеб, творог (с минимальным содержанием жира). Прием пищи требуется разделять, между приемами должно проходить не больше 2 часов. Последнее употребление продуктов не позднее 7 часов вечера.
Полный запрет на: алкоголь, консервированные продукты, газированные напитки. Важно убрать из рациона или стараться уменьшать количество кислого и соленого.
Побочные эффекты лучевой терапии при раке молочных желез присутствуют, но их можно облегчить, соблюдая медицинские рекомендации. Также как и другие методы лучевая терапия может показывать отрицательные тенденции.
источник