Автореферат и диссертация по медицине (14.00.14) на тему: Метастическое поражение органа зрения при раке молочной железы
Автореферат диссертации по медицине на тему Метастическое поражение органа зрения при раке молочной железы
Сагындыкова Чолпон Жумабаевна
МЕТАСТАТИЧЕСКОЕ ПОРАЖЕНИЕ ОРГАНА ЗРЕНИЯ ПРИ РАКЕ МОЛОЧНОЙ ЖЕЛЕЗЫ
диссертации на соискание ученой степени кандидата медицинских наук
Работа выполнена на базе кафедры онкологии, офтальмологии и оториноларингологии медицинского факультета Ошского государственного университета, г. Ош
Научный руководитель: доктор медицинских наук,
Научный консультант: доктор медицинских наук
Официальные оппоненты: доктор медицинских наук,
профессор Э.К. МАКИМБЕТОВ доктор медицинских наук, профессор Р.Т. АРАЛБАЕВ
Ведущее учреждение: Московский научно-исследовательский
онкологический институт им. П.А. Герцена
Зашита состоится «¿¿¿у> 2009 г. в/7г «-часов
на заседании Диссертационного совета Д — 730.001.03 в Кыргызско-Российском Славянском университете (720040, Кыргызстан, г. Бишкек, ул. Киевская, 44). E-mail: dissovetkrsu@mail.ru
С диссертацией можно ознакомиться в библиотеке Кыргызско-Российского Славянского университета.
Диссертационного совета ^ ¿,0 »у
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы исследования. В последние годы отмечается рост метастатических опухолей органа зрения, что, по всей вероятности, обусловлено увеличением продолжительности жизни больных злокачественными новообразованиями в связи с успехами их лечения. Среди всех метастатических опухолей глаза и орбиты, метастазы рака молочной железы составляют 67,5% (Гришина Е.Е., 2000).
Рак молочной железы является одной из актуальных проблем современной медицины. По данным ВОЗ, ежегодно во всем мире регистрируется более миллиона новых случаев рака молочной железы и умирает более 500 тысяч женщин. Абсолютное число больных со злокачественной опухолью за последние 10 лет возрастает ежегодно, в среднем на 4% (Белялова Н.С., 2005; Демидов С.М., 2000).
Процент прижизненной диагностики внутриглазных метастазов в несколько раз ниже, чем при аутопсийных исследованиях (ЕНа51-Яас1, 1996). Очевидно, это связано с тем, что далеко не каждый больной, умерший от злокачественной опухоли, подвергается вскрытию, а если вскрытие и производится, то глазное яблоко часто исключается из гистологического исследования, то есть истинная частота метастазов в глаз и орбиту может быть значительно выше.
Клиническая картина метастазов рака молочной железы в орган зрения обусловлена гистогенезом первичной опухоли. Знание клинических особенностей метастатических опухолей органа зрения в зависимости от гистологической структуры первичной опухоли имеет большое значение в выборе тактики обследования и лечения больных.
Прогрессирующая метастатическая опухоль хориоидеи приводит к быстрому снижению зрительных функций. Более того, для внутриглазных метастазов рака молочной железы характерна бино-кулярность и многофокусность поражений (Лернер М.Ю., 2004). Возможность поражения обоих глаз проявляется риском двусторонней слепоты. Следовательно, своевременная диагностика и адекват-
ное лечение метастатических опухолей органа зрения позволяют предупредить слепоту и улучшить качество жизни больных раком молочной железы.
Цель исследования: Улучшить раннюю и своевременную диагностику метастатического поражения органа зрения при раке молочной железы. Задачи:
1. Провести анализ частоты метастатического поражения органа зрения при раке молочной железы.
2. Изучить особенности метастатического поражения органа зрения в зависимости от морфологических форм рака молочной железы.
3. Определить оптимальные диагностические методы обследования пациентов раком молочной железы для раннего и своевременного выявления метастатического поражения органа зрения.
4. Разработать критерии дифференциальной диагностики метастатического поражения органа зрения при раке молочной железы с другими опухолевыми и неопухолевыми заболеваниями. Научная новизна исследования.
1. Изучена частота метастатического поражения органа зрения при различных гистологических формах рака молочной железы.
2. Описана особенность клинического течения метастатических опухолей органа зрения в зависимости от морфологического строения рака молочной железы.
3. Определены оптимальные методы обследования больных и критерии дифференциальной диагностики метастатического поражения органа зрения при раке молочной железы с другими опухолевыми и неопухолевыми заболеваниями. Научно-практическая значимость.
1. Проведенный анализ позволит определить показания к различным методам диагностики для раннего выявления метастатического поражения органа зрения при раке молочной железы, разработать практические рекомендации по их применению с целью предупреждения слепоты и развития болевого синдрома.
2. Владея данными об особенностях клинического течения метастатических опухолей органа зрения при раке молочной железы, практические врачи имеют возможность предпринять меры по
своевременному выявлению метастатического поражения органа зрения при раке молочной железы.
Основные положения диссертации, выносимые на защиту:
1. Частота метастатического поражения органа зрения при раке молочной железы в Ошской области Кыргызской Республики составляет 4,6%, что ниже данных мировой литературы и свидетельствует о недостаточном знании этой патологии.
2. Клинические особенности течения метастатического поражения органа зрения зависят от морфологической структуры рака молочной железы.
3. Дифференциальную диагностику метастатического поражения органа зрения при раке молочной железы необходимо проводить с опухолевыми и неопухолевыми заболеваниями.
Личный вклад автора. Автор принимал непосредственное участие в разработке цели и постановке задач исследования. Все материалы, необходимые для проведения данного исследования, были проработаны лично автором. Полученные данные проанализированы с применением современных методов статистической обработки, сделаны соответствующие выводы и разработаны практические рекомендации.
Апробация результатов диссертации. Основные положения и результаты исследования доложены на 2-ой научно-практической конференции молодых ученых «Актуальные проблемы клинической медицины» Кыргызского государственного медицинского института переподготовки и повышения квалификации (2006, Бишкек); II Региональной конференции молодых ученых «Актуальные вопросы экспериментальной и клинической онкологии» (2007, Томск, Российская Федерация); Ежегодной научной конференции студентов и преподавателей Кыргызско-Российского Славянского Университета (2007, Бишкек); научно-практической конференции «Развитие науки и образования в современном обществе» (2007, Ошский государственный университет, г. Ош); I международной научно-практической конференции молодых ученых Центра последипломного медицинского образования (ЦПМО) г. Ош и медицинского института Ошского государственного университета «Актуальные проблемы клинической и экспериментальной медицины» (2008, г. Ош,
Кыргызская Республика); VIII Всероссийской школе офтальмологов (2009, г.Москва) межкафедральной конференции кафедры онкологии, офтальмологии и оториноларингологии, кафедры хирургических болезней, кафедры внутренних болезней, кафедры нервных болезней и кафедры анатомии человека и ОХТА медицинского факультета Ошского государственного университета (2009, г.Ош, Кыргызская Республика).
Публикации. По материалам диссертации опубликовано 9 научных работ.
Структура и объем диссертации. Работа состоит из введения, 4-х глав, заключения, выводов и практических рекомендаций, списка литературы. Указатель литературы содержит 112 источников, из них 89 — дальнего зарубежья. Диссертация изложена на 97 страницах электронного набора шрифтом Times New Roman, кириллица (размер 14, интервал 1,5), иллюстрирована 11 таблицами и 21 рисунками.
Материал и методы исследования.
Для выполнения поставленных задач использованы сведения о 68 больных с метастатическими опухолями органа зрения при раке молочной железы, находившихся на лечении в Ошском межобластном центре онкологии при Министерстве Здравоохранения Кыргызской Республики (22 больных) и в офтальмоонко-логическом отделении Офтальмологической клинической больницы Департамента Здравоохранения г. Москвы (46 больных).
Офтальмологическое обследование у 68 больных с метастазами в орган зрения при раке молочной железы проводилось в полном объеме с использованием традиционных методов офтальмологического обследования: визометрии, офтальмоскопии, биомикроскопии, периметрии и тонометрии. Алгоритм применения специальных инструментальных методов исследования составляли индивидуально с учетом локализации опухолевого процесса (глазное яблоко, орбита, придатки глаза). В комплексное обследование включали ультразвуковое исследование глаза и орбиты для определения размеров опухоли, по показаниям проводили флюоресцентную ангиографию глазного дна с целью уточнения диагноза. При поражении орбиты проводили экзофтальмометрию и компьютерную томографию орбит и/или головного мозга.
РЕЗУЛЬТАТЫ СОБСТВЕННЫХ ИССЛЕДОВАНИЙ
Изучение частоты метастазов рака молочной железы (РМЖ) в орган зрения у больных разных возрастных групп показало, что большинство больных было в возрасте 41-50 лет (36,7%), у пациентов до 40 лет метастатические опухоли органа зрения встречались редко (14,6%).
При анализе частоты метастазирования рака молочной железы в орган зрения были изучены результаты целенаправленного обследования 478 женщин, находившихся на лечении в Ош-ском межобластном центре онкологии. Среди них у 22 больных выявлено метастатическое поражение органа зрения (4,6%), что существенно ниже данных литературы и связано с одной стороны тем, что метастатические очаги обычно безболезненные, единичные или множественные и часто располагаются в сосудистой оболочке глаза. С другой стороны, это обусловлено еще и низкой онкологической настороженностью офтальмологов, так как прежде офтальмологи за всю свою практику наблюдали единичные случаи метастатического поражения органа зрения.
При изучении частоты метастазирования РМЖ в орган зрения при различных стадиях злокачественного процесса были проанализированы результаты обследования 68 женщин (таб. 1.).
Из данной таблицы 1. видно, что наиболее часто метастаз возникал при выявлении первичной опухоли в VI стадии (70,5%).
При генерализации злокачественного процесса, увеличивается и частота метастазов в орган зрения. Из таблицы 2. следует, что метастатическое поражение органа зрения при РМЖ в 72,0% случаев развивается на фоне уже имеющихся отдаленных метастазов в другие органы и системы. Возможность выявления метастаза в орган зрения раньше первичной опухоли (2,9%) свидетельствует о диагностической ценности офтальмологического обследования и необходимости его проведения у всех больных РМЖ.
Частота метастатических опухолей органа зрения при различных стадиях и ТКМ рака молочной железы
Стадии там Число выявленных метастазов в орган зрения по локализациям Число осмотренных больных
В глаз В орбиту В придатки глаза Абс %
Всего 48 18 2 68 68 100,0 100,0
Соотношение числа больных раком молочной железы с наличием отдаленных метастазов в различных органах и в органе зрения
Локализация Больные с на- Больные без вы- Больные с на- Всего
метастатиче- личием мета- явленных мета- личием мета- больных
ской опухоли стазов в других органах и системах стазов в другие органы и системы стаза в органе зрения без выявленной пер-
Глазное яблоко 37 75,5 11 64,7 — 0,0 48
Орбита 11 22,4 6 35,2 1 50,0 18
Придатки глаза 1 2,0 — 0,0 I 50,0 2
Всего 49 72,0 17 25,0 2 2,9 68
Метастатическое поражение разных отделов органа зрения при РМЖ наблюдалось с разной частотой. Среди метастазов рака молочной железы в орган зрения преобладают внутриглазные метастазы — у 48 больных, что составляет 70,6%, и это подтверждает данные литературы о более частом поражении внутриглазных структур. Поражение орбиты наблюдали у 18 больных или 26,5% случаев и придатков глаза только у 2 больных — 2,9%. Соотношение внутриглазных метастазов к орбитальным метастазам составило соответственно 2,5:1.
У большинства больных (61,7%) развитие метастаза в орган зрения возникло в сроки от 1 года до 3 лет после выявления первичной опухоли. Интересно, что у одной больной РМЖ метастатическое поражение хориоидеи развилось спустя 17 лет после лечения первичной опухоли. У 51 больных наблюдали односторонние и у 17 больных (25,0%)двусторонние метастатические опухоли органа зрения. Распределение больных раком молочной железы с метастазами в орган зрения по гистологическим формам приведено в таблице 3. Источником метаста-зирования в большинстве случаев представлен дольковый (39,7%) и протоковый РМЖ (35,2%). Реже гистологическая структура опухоли была представлена скиррозной формой (7,3%) и малодифференцирован-ной аденокарциномой (5,8%).
Распределение больных раком молочной железы с метастазами в орган зрения по гистологическим формам
Гистологические формы Абс. %
Маподифференцированная аденокарцинома 4 5,8
Железисто-солидный рак 2 2,9
Недифференцированный с лечебным патоморфо-зом 2 2,9
Недифференцированный 2 2,9
Особенности клинического течения метастазов рака молочной железы в орган зрения
Особенности клинического течения внутриглазных метастазов проанализированы у 48 больных. Во всех случаях внутриглазных метастазов, мы наблюдали поражение хориоидеи у 47 женщин, что совпадает с данными литературы о более частом ее вовлечении из-за большого количества сосудов в этой зоне и замедленным кровотоком в них. Метастатическое поражение радужки наблюдали у одной и хориоидеи с вовлечением цшшарного тела еще у одной больной РМЖ. Метастаз в радужку выглядел как белесовато-розоватый узел, локализовался в нижне-наружном сегменте.
Диагноз хориоидального метастаза был установлен у 43 больных на основании типичной клинической картины, данных анамнеза и информации о поражении других органов. Для уточнения характера опухоли у 4 из 47 больных использована тонкоигольная аспирационная биопсия. Пункция внутриглазной опухоли нередко сопровождается отслойкой сетчатки или кровоизлиянием в стекловидное тело, что отражается в остроте зрения, поэтому пункция произведена нами в исключительных случаях.
Для хориоидальных метастазов рака молочной железы было характерно наличие желтовато-беловатого рыхлого очага с нечеткими границами, большой диаметр опухоли при незначительной ее проми-ненции. По мере роста опухоли развивалась вторичная отслойка сетчатки с выраженным транссудатом. Больные чаще всего жаловались на ухудшение остроты зрения и появление пелены перед глазом, что связано с расположением опухоли в макулярной и парамакулярной зоне (34 больных) и наличием вторичной отслойки сетчатки (29 больных). Отсутствие жалоб у 4 больных объясняется расположением опухоли в периферических отделах сетчатки — оптически «немой» зоне, а также маленькими размерами очагов в центральной зоне в начальной стадии заболевания, которые явились находкой при офтальмоскопии.
Повышения внутриглазного давления мы ни в одном случае не наблюдали, так как закрытие угла передней камеры опухолью и продуктами ее распада более характерно для метастатического поражения радужки и цилиарного тела.
Наиболее частыми симптомами хориоидальных метастазов были: снижение остроты зрения и дефекты или выпадения поля зрения
(91,4% и 82,9% соответственно). Кровоизлияния на поверхности опухоли и гемофтальм мы наблюдали лишь у одной больной с метастазами в хориоидею, развившейся через 3 месяца после установления диагноза метастатической опухоли на фоне ее лечения. Двустороннее поражение хориоидеи выявлено у 13 (27,6%), многофокусность поражения было характерно у 11 (23,4%) из 47 больных. Многофокусность метастатического поражения хориоидеи явилась отличительной чертой инфильтративно — протокового РМЖ. Напротив, бинокуляр-ность поражения не зависела от морфологической структуры первичной опухоли.
Частота симптомов хориоидальных метастазов.
Симптомы хориоидальных метастазов Число наблюдений
Снижение остроты зрения 43 91,4
Выпадение или дефект поля зрения 39 82,9
Кровоизлияние на поверхности опухоли 1 2,1
Всего больных с метастазом в хориоидею 47 100
Ультразвуковое исследование приобрело большое значение для диагностики внутриглазных опухолей и использовано во всех случаях хориоидальных метастазов (47 больных). Преобладали опухоли с диффузным типом роста, при этом диаметр опухоли (до 20 мм) превышал ее проминенцию (до 9 мм). Отслойка сетчатки над опухолью и на протяжении имела место у 29 больных. Ангиографическая картина хориоидальных метастазов представлена гнпофлюоресценцией в раннюю фазу с постепенным усилением гиперфлюоресценции. Данный метод исследования использован нами только в девяти случаях для уточнения диагноза метастатической опухоли. В остальных случаях мы не смогли применить этот метод в связи с высокой отслойкой сетчатки, недостаточной прозрачностью оптических сред глаза (гемофтальм, катаракта), а также тяжелым соматическим состоянием больных, находившихся в терминальной стадии заболевания.
Мы наблюдали 18 случаев метастатического поражения орбиты и 2 случая поражения век.
Метастатические опухоли орбиты в 13 случаях возникли через 1-3 года, в 4 случаях промежуток времени с момента диагностики рака молочной железы до выявления метастатической опухоли орбиты составил менее одного года, и у одной больной — через 16 лет с момента диагностики рака молочной железы.
Особенности клинических проявлений орбитальных метастазов были определены гистологической структурой первичной опухоли и локализацией опухоли в полости орбиты. Локализация метастатических опухолей наиболее часто наблюдалось в верхне — наружном отделе орбиты под верхней стенкой орбиты (11 больных). В нижне -наружном отделе орбиты опухоль локализовалась у пяти, у вершины орбиты — у двух больных.
Знание клинических особенностей метастазов в органе зрения в зависимости от гистологической структуры первичной опухоли имеет важное значение в выборе тактики обследования и лечения больных. Клиническая картина метастазов РМЖ в орган зрения была обусловлена гистогенезом первичной опухоли. Гистологическая форма метастатической опухоли установлена при метастазах в орбиту и придатки глаза, пункция внутриглазной опухоли проводилась в исключительных случаях (4), в связи с риском осложнений (кровоизлияния в стекловидное тело, отслойка сетчатки).
Наиболее частыми гистологическими формами были дольковый (39,7%) и протоковый (35,2%) типы рака. Для больных с метастазом в орбиту дольковой и протоковой формы РМЖ было характерно медленное течение. Опухоль имела мягкую консистенцию, при пальпации была безболезненной, пристеночное расположение опухоли под одной из стенок орбиты приводило к развитию ограничению подвижности преимущественно верхней и наружной прямых мышц глаза.
Реже гистологическая структура опухоли была представлена скир-розной формой РМЖ (7,3%). Такая опухоль отличалась агрессивным и злокачественным ростом по сравнению с остальными формами рака. При этом опухоль была более плотной, с инфильтрацией подлежащих тканей вплоть до разрушения костных стенок орбиты. Был характерен быстрый рост опухоли и более частое вовлечение в опухолевый процесс прямых мышц глазного яблока с развитием ранней офтальмоплегии.
Метастазы малодифференцированной аденокарциномы (5,8%) локализовались в переднем отделе орбиты, ее верхненаружном квадранте, опухоль была доступна пальпации, безболезненна, имела тесто-ватую консистенцию, была спаяна с подлежащими тканями. Такое новообразование нередко ассоциировали с опухолью слезной железы.
Компьютерная томография и магнитно-резонансная томография использованы нами при наличии поражения орбиты (12 случаев) и синхронного метастазирования в головной мозг и орбиту (5 случая). Особенно метод информативен при инфильтрации глазодвигательных мышц опухолью, позволяет визуализировать вовлечение зрительного нерва в патологический процесс и изменение костных стенок орбиты.
Таким образом, диагноз внутриглазного метастаза устанавливается на основании типичной клинической картины, ультразвукового исследования глаза, наличия РМЖ в анамнезе и информации о поражении других органов. В случаях нетипичной клинической картины и при отсутствии данных о поражении других органов для уточнения диагноза необходимо проводить флюоресцентную ангиографию глазного дна.
Диагноз метастатической опухоли орбиты устанавливается на основании данных анамнеза, офтальмологического исследования, компьютерной томографии, цитологического исследования пунктата или морфологического исследования биоптата опухоли, также в спорных случаях — гистоиммунохимического исследования.
Дифференциальная диагностика метастатических опухолей органа зрения при раке молочной железы с опухолевыми и неопухолевыми заболеваниями.
Дифференциальная диагностика метастатических опухолей с опухолевыми и опухолеподобными заболеваниями вызывает определенные трудности, что обусловлено схожестью клинической картины, связанные с отсутствием четких клинических признаков новообразований, особенно на ранних стадиях развития внутриглазных метастазов, разнообразием локализаций и клинических проявлений, низкой онкологической настороженностью, неосведомленностью врачей о данной патологии из-за редкости наблюдений. Своевременная и правильная постановка диагноза важна для выбора адекватного метода лечения, что позволяет избавить больного от энуклеации и улучшить качество жизни этой категории больных.
При выявлении патологического очага на глазном дне у больных РМЖ нередко клиницисты сталкиваются с трудностями правильной диагностики характера поражения. Трудность диагностики связана с центральным расположением очага, как в случаях метастатических опухолей, так и при дистрофических заболеваниях, схожестью размеров и формы.
Метастатическую опухоль радужки следует дифференцировать от лейомиомы, беспигментной меланомы и гранулемы. Метастатическая опухоль радужки при РМЖ — рыхлая опухоль, в отличие от лейомиомы растет быстро, опухоль без сосудов, часто представлена несколькими узлами. На поверхности лейомиомы новообразованные сосуды могут быть источником гифемы, что не характерно для метастатической опухоли. Развитие лридоциклита и вторичной глаукомы явилось признаком метастатической опухоли, при беспигментной мелано-ме иридоциклита не наблюдали и вторичная глаукома развивалась только при анулярном росте. Гранулема радужки также была представлена рыхлой, белесоватой тканью, но при этом обязательно сопровождалось выпотом в стекловидное тело.
При установлении диагноза метастатической опухоли требуется исключить в первую очередь беспигментную меланому, гемангиому и внутриглазную лимфому хориоидеи. Среди дистрофических заболеваний дифференциальную диагностику необходимо проводить с центральной хориоретинальной дегенерацией. В связи с этим нами произведен сравнительный анализ клинической картины метастатической опухоли хориоидеи при раке молочной железы с другими опухолевыми и неопухолевыми заболеваниями (табл. 5).
Многообразие симптомов орбитальных метастазов РМЖ в орган зрения резко затрудняет диагностику. Дифференциальный диагноз метастатической опухоли с другими опухолевыми и неопухолевыми заболеваниями особенно необходим, когда в анамнезе отсутствуют сведения об онкологической болезни. Проведен сравнительный анализ клинической картины метастатической опухоли орбиты при РМЖ с первичным идиопатическим миозитом орбиты, раком слезной железы, с лимфомой орбиты, а также метастатическим поражением головного мозга, так как в ряде случаев метастаз в орбиту не сопровождался развитием экзофтальма (табл. 6).
Сравнительная клиническая характеристика метастатической опухоли хориоидеи при раке молочной железы с другими опухолевыми и неопухолевыми заболеваниями.
Клиническая | характеристика Метастатическая опухоль хориоидеи (47 больных) Беспигментная меланома (11 больных) Отграниченная геман-гиома (3 больных) Внутриглазная лгьмфома (4 больных) ! Центральная хориорети-нальная дегенерация (14 больных)
1.Возраст больных 31—69 лет 38 -75 лет 26 — 50 лет 52-66 лет Старше 65 лет
2. Клиника Типичен рыхлый очаг с нечеткими границами Типичен плотный узел с четкими контурами Растет в виде одиночного узла с четкими границами Полиморфна, типичны признаки вялотекущего увеи-та Наличие твердых или мягких друз
3.Наличие отслойки сетчатки Отслойка сетчатки на протяжении Серозная отслойка сетчатки Пузыревидная отслойка сетчатки Не отмечалось Возможна отслойка пигментного эпителия сетчатки
повышение вгд Не отмечалось Наблюдалось в поздней стадии Не отмечалось характерно Не отмечалось
5.Кровои злияние на поверхности опухоли, гемо-фтальм Редко Гемо-фтальм может быть первым признаком опухоли Могут быть единичные кровоизлияния редко Возможны субретиналь-ные кровоизлияния
чие бинокулярного по- 27,6% ±4,9 Не встречалось Не встречалось редко 35,7 % ±5,8
чие многофокусного по- 23,4% ±4,6 Не встречалось Не встречалось Не встречалось 21,4% ±4,6
нарастания сим- быстрый медленный медленный быстрый медленный
9.Ангиог рафиче-ские признаки Характерна гипофлюо-ресценция, по периферии зона гиперфлюоресценции перфлюоресценция уже в ранних фазах с переходом в сливную гипоф-люорес-ценцию в позднюю венозную фазу Характерен эффект раннего вымывания флюорес-цеина Характерна ранняя гиперфлюоресценция . Поздняя сливная флюорецен-ция не характера
1 (».Ультразвуковые признаки Характерно преобладание диаметра опухоли над ее высотой Типичен узловой рост, грибовидная форма опухоли Характерно наличие сосудистых лакун Типично распространенное утолщение оболочек глаза Характерных изменений нет
Сравнительная клиническая характеристика метастатической опухоли орбиты при раке молочной железы с другими опухолевыми и неопухолевыми заболеваниями.
Клиническая характеристика Метастатическая опухоль орбиты (18 больных) Первичный идиоматический миозит орбиты (16 больных) Рак слезной железы (3 случая) Лимфома орбиты (19 больных) Метастаз в головной мозг (28 больных)
1.Возраст больных 31—69 лет 37-53 года 32 -44 года 33-49 лет 47-72 года
2. Птоз Характерен-38,8 % ± 6,0 Не характерен Опущение верхнего века неравномерное Не характерен Характерен-57,1 %± 6,9
3. Диплопия 27,7 % ±5,1 56,2% ±7,2 Не характерна 68,4 % ±7,7 71,4% ±7,6
4.0фтальм оплегия 77,7% ±8,2 81,2% ±8,4 Ограничение в сторону локализации опухоли 15,7% ±3,9 39,2% ±5,9
5.Экзоф-тальм 27,7% ±5,1 Наблюдалось у всех больных Наблюдалось у всех больных 89,4% ±8,6 Не характерен
б.Эноф-тальм 38,8% ±6,0 Не характерен Не характерен Не характерен Не характерен
7.Боль в орбите Не наблюдалось Часто -68,7% ±7,8 Во всех случаях Редко -15,7% ±3,9 Не наблюдалось
8.Снижен ие остроты зрения В пределах 0,4 -0,7 (72,2% ±7,9) Постепенное снижение зрения при локализации процесса у вершины орбиты Не наблюдалось Ниже 0,3 -31,5% ± 5,4 Редко (14,2% ±3,7)
9.Повыше ние ВГД Не наблюдалось Часто — 62,5% ±7,5 Не наблюдалось Редко -10,5% ±3,2 Не наблюдалось
Ю.Измене ние поля зрения Концентрическое сужение поля зрения Редко (18,7% ±4,3), при развитии оптической нейропатии Изменений нет При застойных явлениях ДЗН По типу гемианоп-сии
11 .Застой ДЗН Редко -11,1%±3,3 Характерно -31,2% ±5,4 Не характерно 26,3% ±5,0 Часто -64,2% ±7,3
12.Темп нарастания симптомов быстрый быстрый быстрый медленный медленный
Лечение метастатических поражений органа зрения при РМЖ вызывает определенные трудности в связи с наиболее частым проявлением метастаза на фоне генерализации злокачественного процесса, поражения других органов и тяжелым соматическим состоянием больного.
Лечение больных РМЖ с метастазами в орган зрения.
Химиотерапевтическое 16 23,5
Подавляющее число больных (61 из 68) получили различные методы противоопухолевого лечения. Остальным больным специальное лечение не проводилось в связи с тяжестью соматического состояния больных (5 случаев) и категорического отказа от лечения (2 случая).
Большинству пациентов проведена дистанционная лучевая терапия (42,6%). Дистанционную лучевую терапию метастатических поражений органа зрения проводили ежедневно 5 раз в неделю на гамма-аппаратах. Разовая доза колебалась от 2 до 2,6 Гр. Суммарная очаговая доза (СОД) от 26 до 60 Гр.
Полихнмиотерапия проводилась (16 больных) с использованием стандартных схем по различным методикам. Лечение проводилось циклами, из них 4-6 цикла (9 больных), 7-10 цикла (4 больных) и 1-3 циклов химиотерапии (3 больных) проведено в разное время и под контролем общего состояния больных.
1. Частота метастатического поражения органа зрения при раке молочной железы в Ошской области Кыргызской Республики ниже данных мировой литературы — 4,6%, что свидетельствует о недостаточном знании этой патологии онкологами и офтальмологами данного региона.
2. При клинико-морфологическом сопоставлении установлена зависимость клинического течения метастатического поражения органа зрения от варианта гистологического строения рака молочной железы: дольковая и протоковая формы характеризуются медленным ростом и безболезненным течением, мягкой консистенцией опухоли; скиррозная — плотной консистенцией, агрессивным и инфильтративным ростом с разрушением костных стенок орбиты; малодифференцированная аденокарцинома — безболезненной, тестоватой консистенцией, спаянной с подлежащими тканями.
3. Для ранней и своевременной диагностики внутриглазного метастатического поражения при раке молочной железы необходимо обязательно проводить ультразвуковое исследование и флюоресцентную ангиографию глазного дна; при метастазах в орбиту — компьютерную томографию и иммуногистохимическое исследование.
4. Дифференциальную диагностику метастаза в орбиту при раке молочной железы проводят с первичным идиопатическим миозитом орбиты, раком слезной железы, лимфомой орбиты и метастатическим поражением головного мозга, метастатической опухоли хориоидеи — с беспигментной меланомой, гемангиомой, лимфомой хориоидеи и центральной хориоретинальной дегенерацией сетчатки.
1. Низкая частота выявления метастатического поражения органа зрения при раке молочной железы обязывает обратить внимание офтальмологов данного региона на необходимость раннего выявления с целью улучшения качества жизни этой категории больных.
2. Сравнительно большой процент развития метастатического поражения органа зрения в сроки от одного года до трех лет после возникновения первичной опухоли обязывает проводить офтальмологический осмотр в этот временной промежуток.
3. Возможность выявления метастаза в орган зрения раньше первичной опухоли свидетельствует о диагностической ценности офтальмологического обследования и необходимости его проведения у всех больных раком молочной железы.
4. Бинокулярность поражения обязывает офтальмологов тщательно осмотреть оба глаза, даже при отсутствии жалоб больной. Для диагностики метастаза в орбиту после тщательного обследования и компьютерной томографии орбиты проводить тонкоигольную аспирационную биопсию, при ее недостаточной эффективности — биопсию с последующим морфологическим исследованием.
5. При внутриглазных метастатических опухолях после офтальмологического исследования проводить ультразвуковое исследование, при прозрачных оптических средах флюоресцентную ангиографию для подтверждения диагноза.
6. При проведении дифференциальной диагностики с другими опухолевыми и неопухолевыми заболеваниями использовать данные анамнеза о наличии первичной опухоли, о наличии метастазов в другие органы, анализировать темп роста или увеличения патологического очага по данным офтальмоскопии, ультразвукового исследования. В сомнительных случаях использовать тонкоигольную аспирационную биопсию.
Список опубликованных работ по теме диссертации
1.Сагындыкова Ч.Ж. Случай метастатического поражения органа зрения / Ч.Ж. Сагындыкова, А.Р. Жумабаев, М.А. Джемуратов // Медицинские кадры XXI века. — Бишкек, 2006. — С. 30-32.
2. Сагындыкова Ч.Ж. Метастатические опухоли орбиты / Ч.Ж . Сагындыкова, А.Р. Жумабаев// Вестник Ошского Государственного университета. — Ош, 2007. — С. 28-29.
3. Сагындыкова Ч.Ж Метастатические опухоли органа зрения / Ч.Ж. Сагындыкова, А.Р. Жумабаев // Вестник Ошского Государственного университета. — Ош, 2006. — С. 99-101.
4. Сагындыкова Ч.Ж., Жумабаев А.Р. Особенности распространения и клинического течения метастатических поражений органа зрения // Сборник материалов научных статей мед. факультета КРСУ «Физиология, морфология и патология человека и животных в условиях Кыргызстана». — Вып.7 — Бишкек, 2007. — С. 319-323.
5. Сагындыкова Ч.Ж., Жумабаев А.Р., Джемуратов М.А. Метастатическое поражение органа зрения при раке молочной железы // Сборник «Опухоли и опухолеподобные заболевания органа зрения»,-Москва, 2007 — С.158-161.
6. Сагындыкова Ч.Ж. Метастазы рака молочной железы в орган зрения / Ч.Ж. Сагындыкова, А.Р. Жумабаев // Вестник Кыргызско-Российского Славянского университета — Бишкек, 2008.-Т. 8, № 11 .-С.167-169.
7. Сагындыкова Ч.Ж. Юн ш и ко-э пидем и ол о гич ее кие особенности метастатических опухолей органа зрения при раке молочной железы // Вестник Ошского Государственного университета — Ош, 2008. — С. 88-90.
8. Сагындыкова Ч.Ж. Метастатическое поражение органа зрения / Ч.Ж. Сагындыкова, А.Р. Жумабаев, М.А. Джемуратов // Материалы
II Региональной конференции молодых ученых им. академика РАМН Н.В. Васильева. — Томск, 2007. — С. 90.
9. Сагындыкова Ч.Ж. Клинические особенности метастатического поражения органа зрения при раке молочной железы в зависимости от гистологической структуры первичной опухоли / Ч.Ж. Сагындыкова, Е.Е. Гришина// В сборн. научных трудов VIII Всероссийской школы офтальмологов. — Москва, 2009. — С. 375-378.
Подписано в печать 11.03.2009. Формат 60х84’/16 Офсетная печать. Объем 1,5 пл. Тираж 100 экз. Заказ 269.
Отпечатано в типографии КРСУ 720048, г. Бишкек, ул. Горького, 2
источник
Во время операции (забор биоптата) при скиррозном раке и энофтальме в орбите определялась белесовато-серая плотная ткань, прорастающая окружающие структуры настолько, что было невозможно дифференцировать отдельные мягкотканые структуры.
Метастазы аденокарциномы напротив, чаще начинают свой рост в переднем отделе орбиты (ее пижпепаружный квадрант), доступны пальпации, имеют мягковатую консистенцию. В отечественной (И. И. Меркулов) и зарубежной (М. Benson, M. Parsons, I. Rennic) литературе описаны случаи метастаза только в одну из экстраокулярных мышц. При этом кроме диплопии и легкого покраснения конъюнктивы глаза не удается отметить никаких дополнительных симптомов. УЗИ и КТ позволяют визуализировать увеличение одной мышцы, чаще наружной прямой. Следует отметить, что метастазирование в мышцу глаза характерно не только для рака молочной железы.
Так, С. Shields и соавт. наблюдали инкапсулированный метастаз рака тонкой кишки в верхнюю прямую мышцу. Длительность роста метастаза рака молочной железы в орбите несколько продолжительнее, чем метастазов из других органов.
Как и при раке молочной железы, прогноз плохой, поскольку возникновение метастаза служит признаком генерализации опухолевого процесса.
Рак предстательной железы занимает 3-е место по частоте метастазирования в орбиту у мужчин и составляет до 3,6% всех метастатических опухолей орбиты. Встречается после 65-70 лет. В отличие от описанных выше опухолей характеризуется более торпидным течением, локализуется преимущественно пристеночно. Манифестация поражения орбиты начинается с экзофтальма, боли в глубине орбиты, усиливающейся при движении глаза, диплопии, птоза, ухудшения зрительных функций, в эписклеральных сосудах появляется застойная инъекция. Отмечена способность этой опухоли прорастать и разрушать прилежащую костную стенку орбиты.
Метастаз рака почки в орбиту (гипернефрома) чаще встречается у мужчин. В орбите узел опухоли растет медленно, покрыт капсулой, формирует экзофтальм. При хорошо развитой собственной сосудистой сети экзофтальм может пульсировать. Мы наблюдали 4 больных с гипернефромой, все — мужчины. Длительность орбитального анамнеза колебалась в пределах 10-12 мес. — 2 лет. В наших наблюдениях этот период колебался в пределах 4-15 лет. W. Kindermann в 1981 г. описал случай возникновения орбитального метастаза спустя 25 лет после нефрэк-томии по поводу гипернефромы. Наличие капсулы позволяет локально удалять метастаз. Продолжительность жизни зависит от количества метастазов. После удаления орбитального метастаза один из наших больных жил 5,5 года.
Метастатический рак из щитовидной железы в орбите встречается нечасто. Судя по описанным в литературе случаям, это характерно для более молодого возраста. По наблюдениям J. Henderson и Л. Hornblass, страдают преимущественно женщины.
Рак печени метастазирует в орбиту редко, по имеет некоторые особенности клинической картины. Характерна боль в орбите, быстро нарастает экзофтальм. У 56% больных метастаз в орбите возникает раньше выявления первичного очага.
Другие метастатические опухоли орбиты (кожная меланома, семинома яичка, рак яичника и матки, желудочно-кишечного тракта, саркома Юинга) настолько редки, что сформулировать типичные для них признаки затруднительно. Считают, что и для кожной меланомы, и для рака кишечника типична локализация метастаза в экстраокулярных мышцах. При кожной меланоме, как правило, признаки опухолевого роста в орбите появляются на фоне уже имеющихся гематогенных метастазов.
Лечение метастазов рака в глаз-орбиту. При одиночном метастазе в орбите неплохие результаты дает наружное облучение в комбинации с химио- и (или) гормонотерапией. Исчезновение боли, экзофтальма, мучительной диплопии улучшает качество жизни одной из самых тяжелых категорий больных. Продолжительность жизни больных с метастазом в орбиту зависит от гистологической структуры первичного очага. Считается, что при метастазе рака молочной железы продолжительность жизни составляет в среднем 42 мес, а при раке легкого — 4-9 мес..
источник
Злокачественные опухоли сосудистого тракта глаза некоторое время остаются внутри глаза (I стадия). Затем опухоль прорастает в склеру, особенно в тех местах, где в нее проникают сосуды и нервы, и распространяется вдоль них и между волокнами склеры (II стадия), в это время часто давление в глазy повышается. При прохождении опухоли в заднем отделе около зрительного нерва опухоль в одних случаях окружает сосок и переходит на другую сторону, не прорастая в зрительный нерв. При прорастании склеры и появлении опухоли в орбите она растет значительно быстрее, часто выпячивая глаз (III сталия). После удаления опухоли нередко бывают рецидивы, и опухоль распространяется в полость черепа и мозг. Смертность в зависимости от стадии увеличивается.
Опухоли сосудистого тракта глаза обычно не дают ближайших метастазов, однако наблюдаются отдаленные метастазы но внутренние органы. Опухолевые клетки распространяются на глаза главным образом по кровеносным путям, реже — по лимфатическим, причем в некоторых случаях метастазы развиваются очень рано, в других же при долгом существовании опухоли метастазы не наблюдаются.
В начале заболевания метастазы бывают в одном органе, в поздних стадиях бывают множественные метастазы. Чаще всего метастазы обнаруживались в печени, реже — в других органах. Наиболее частые метастазы бывают в первые два года, метастазы наиболее часты при опухолях сосудистой оболочки, затем при опухолях цилиарного тела и очень редко — при опухолях радужной оболочки.
Чаще всего дают метастазы меланомы (наиболее злокачественные), более доброкачественные неврогенные опухоли реже дают метастазы. Первые дают до 60% смертности, вторые — до 20%, и метастазы у этого вида опухолей наступают позднее.
Рецидивы опухоли в орбите большей частью повторяют с троение основного узла опухоли, только имеют еще и более злокачественный вид: резче выражена атипия клеток, имеются обширные некрозы.
Строение метастазов опухолей сосудистой оболочки глаза во внутренних органах не отличается от строения первичной опухоли.
Метастазируют опухоли из внутренних органов в глаз сравнительно редко. Клинически при этом чаще наблюдают плоскорастущую опухоль и незначительную отслойку сетчатки, тогда как первичные опухоли растут, как правило, в виде узлов. Располагаются метастазы главным образом в задних отделах сосудистой оболочки глаза, реже — в передних, в радужной оболочке и цилиарном теле.
При гистологическом исследовании находят опухоль того или иного строения в зависимости от того, из какого органа исходит первичная опухоль.
Метастазы в глаз часто сочетаются с метастазами в мозг или в другие органы. Иногда больные сначала обращаются в окулисту вследствие ухудшения зрения, когда первичная опухоль еще не диагностируется. Часто метастатическую опухоль в глазу принимают за первичную и только при гистологическом исследовании по строению опухоли определяют, что это метастаз.
Метастазы в глаз чаще всего бывают при раках молочной железы (до 65%), легких и желудочно-кишечного факта (до 10%), реже при опухолях почек, печени и других органов. Двусторонние метастазы бывают редко, чаще бывают в левом глазу, чем в правом. В сосудистой оболочке метастазы опухоли чаще располагаются у заднего полюса глаза, где входят более широкие и более многочисленные задние цилиарные артерии прогноз при метастазах в глаза плохой, особенно при двусторонних — больные живут в среднем до 8 месяцев.
Энуклеация не всегда показана, так как редко спасает больного от других метастазов. Необходимо проводить тщательное обследование больного для нахождения у него других метастазов и первичной опухоли; иногда первичную опухоль помогает найти метастаз в глаз.
источник
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Чаще всего опухоли молочных желёз развиваются из клеток молочных протоков — в этом случае врачи говорят о протоковом раке молочной железы или протоковой карциноме. Довольно часто злокачественные опухоли вырастают из клеток долек молочной железы, этот тип рака называют инвазивной лобулярной карциномой (инвазивный рак молочной железы). Стоит отметить, что рост опухоли возможен и из других клеток железистой ткани.
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Довольно часто на ранних стадиях рак молочной железы протекает бессимптомно. Но в ряде случаев признаки, указывающие на наличие заболевания, все же есть, и их можно заметить.
В первую очередь, к симптомам, которые должны насторожить, относят уплотнения в молочных железах, рядом с ними или в подмышечной впадине. В 9 случаях из 10 уплотнения бывают доброкачественными, однако установить это наверняка можно только на осмотре у маммолога.
К симптомам рака молочной железы относят:
- Отвердение кожи
- Участок втяжения кожи
- Эрозия кожи
- Покраснение кожи
- Выделения из соска
- Деформация молочной железы по типу ряби
- Припухлость кожи
- Увеличенные в размерах вены
- Втяжение соска
- Нарушение симметрии молочных желез
- Симптом лимонной корки
- Пальпируемый узел внутри молочной железы.
При появлении указанных симптомов, а также любых других изменений в молочных железах (например, необычных или болезненных ощущений) нужно немедленно проконсультироваться с маммологом.
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц, по окончании менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:
Для подтверждения или исключения диагноза в первую очередь проводится мануальное обследование груди. Затем, при наличии подозрений или в качестве скрининговой процедуры, может быть назначена маммография, рентгенологическое исследование молочных желез. Как правило, женщинам до 35 лет ее выполнение не рекомендуется, в молодости ткань молочных желез особенно чувствительна к радиоактивному облучению.
Ультразвуковое исследование (УЗИ) молочных желез позволяет оценить структуру их ткани и отличить, например, опухоль от кисты, наполненной жидкостью.
Если результаты маммографии или УЗИ указывают на наличие новообразований в молочной железе, врач, как правило, назначает биопсию, лабораторное исследование образца тканей из молочной железы. Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
При необходимости могут использоваться и другие диагностические методы, например, магнитно-резонансная томография (МРТ).
После постановки диагноза основной задачей лечащего врача является определение стадии онкологического заболевания, то есть размера опухоли, ее расположения, наличия метастазов и агрессивности. От этих факторов зависит прогноз лечения и подбор оптимальных методов терапии. Как правило, для уточнения стадии проводятся анализы крови, маммография другой молочной железы, сканирование костей, а также компьютерная или позитронно-эмиссионная томография. В некоторых случаях определить стадию опухоли можно только при проведении операции.
Стратегия лечения рака молочной железы зависит от многих факторов — типа рака, стадии, чувствительности клеток опухоли к гормонам, а также общего состояния здоровья пациентки.
Основной метод лечения рака груди — хирургическая операция. Если болезнь удалось диагностировать на ранней стадии, хирург может выполнить лампэктомию, удаление тканей опухоли и небольшой части окружающей ее здоровой ткани. При более крупных опухолях молочная железа удаляется целиком (такая операция называется мастэктомией), равно как и ближайшие к ней лимфатические узлы. Если по оценке врача риск развития рака во второй молочной железе достаточно высок, пациентке может быть рекомендовано удаление обеих молочных желез сразу.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевую терапию (то есть воздействие на опухоль ионизирующим излучением) при раке молочной железы, как правило, используют после проведения хирургической операции. Терапия проводится с целью уничтожения раковых клеток, которые могли остаться в организме.
Химиотерапия, то есть использование препаратов, убивающих раковые клетки, может проводиться после операции по удалению опухоли, как и лучевая терапия. В некоторых случаях химиотерапию проводят до оперативного лечения для того, чтобы уменьшить размер слишком крупной для удаления опухоли.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Для лечения рака молочной железы, чувствительного к гормонам, используют гормональную терапию — к ней относится несколько разных методов, останавливающих выработку гормонов в организме или блокирующих их поступление к опухоли. Гормональная терапия позволяет снизить вероятность рецидива опухоли, а также, в случае выявления неоперабельной опухоли, помогает контролировать ее рост.
Для лечения рака молочной железы применяют также таргетную терапию — препараты, поступающие непосредственно к тканям опухоли и минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения — в зависимости от того, какая схема лучше всего подойдет пациенту.
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно, то есть на ранних стадиях заболевания.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами, при этом учитываются индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
источник
Распространенной онкологической болезнью среди женщин является рак молочной железы. Успех лечения и продолжительность жизни пациентки зависит от своевременного выявления заболевания. О симптомах, стадиях развития, методах диагностики и терапии рака груди рассказано далее.
Грудные железы состоят из долек, или желез, каналов для перенесения молока к соскам, жировой, соединительной ткани, кровеносных и лимфатических сосудов.
Рак молочной железы – это поражение груди злокачественными новообразованиями, которые замещают железистую ткань. Чаще всего выявляется карцинома, развивающаяся в дольках или протоках, но кроме нее существует около 20 других разновидностей злокачественных образований молочной железы.
Частота заболевания высока среди женщин в возрасте от 40 лет, а максимальное число случаев рака наблюдается в период 60-65 лет.
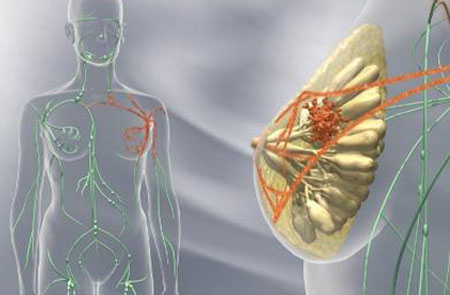
Раковые клетки имеют аномальное строение и высокую скорость деления за счет быстрого обмена веществ в них. Появляясь в тканях груди, они по мере развития болезни, проникают в близлежащие лимфоузлы, а на поздних стадиях поражают и отдаленные ткани, включая кости и внутренние органы.
Кроме того, жизненный цикл злокачественных клеток короче, чем здоровых, и их распад вызывает общую интоксикацию организма.
Основную причину рака молочной железы медики усматривают в гормональных изменениях. Чаще заболевание развивается у женщин в климактерическом периоде, когда выработка гормонов резко изменяется. Прогестерона и эстрогенов при этом производится меньше, что отражается на состоянии молочных желез.
Неблагоприятным считается не только недостаток, но и избыток женских половых гормонов, например, риск развития рака груди повышен у нерожавших женщин после 30 лет и в результате абортов. Беременность, роды и грудное вскармливание, напротив, заметно снижают вероятность появления злокачественных клеток в молочной железе.
Международная классификация стадий рака молочной железы выделяет четыре этапа развития болезни.
Патологический очаг не превышает 2 см в диаметре, и рак еще не затронул соседние ткани и лимфоузлы. Метастазы отсутствуют, жировая клетчатка груди и кожа не поражены.
При пальпации нащупывается безболезненное небольшого размера уплотнение – это единственный признак рака молочной железы на ранней стадии.
Опухоль достигает от 2 до 5 см, в прилегающие ткани не прорастает. Вторая стадия разделяется на две категории:
- IIb – новообразование увеличивается в размерах;
- IIa – проникновение раковых клеток в подмышечные лимфоузлы.
Симптомами рака молочной железы в стадии 2а являются морщинистость участков груди и снижение эластичности кожного покрова над опухолью. После сжатия кожи в этом месте морщины долго не расправляются.
Может быть выявлено не более двух метастазов в пораженной железе, нередко появляется симптом умбиликации – втяжение соска или кожи в месте расположения опухоли.
Диаметр новообразования превышает 5 см, оно может затрагивать подкожный жировой слой и дерму. Симптомы 3 стадии рака молочной железы: кожа напоминает лимонную корку, она втянута над опухолью, часто отечна, если есть метастазы, то не более двух.
Патология поражает молочную железу целиком, на коже груди появляются язвы. Метастазы множественные и распространяются в другие органы и ткани, в первую очередь поражая лимфатические узлы, расположенные под лопатками, в области подмышек и ключиц.
Отдаленное распространение метастазов затрагивает кожу и мягкие ткани, из внутренних органов – легкие, яичники, печень, из костей – бедренные и тазовые.
При раке молочной железы симптомы и признаки можно разделить на четыре группы:
- Появление уплотнений;
- Изменения кожи груди;
- Выделения из соков;
- Увеличение лимфатических узлов.
На первой стадии при маленьких размерах рак не проявляет себя активно. Обнаруживаться он может случайно, при нащупывании в молочной железе плотного узелка. Если опухоль злокачественная — она в большинстве случаев безболезненная на ощупь, а наличие болевых ощущений при пальпации чаще всего указывает на доброкачественность образования (мастит, мастопатию).
Раковый узел очень плотный, с неровной поверхностью (бугристый), неподвижен или смещается незначительно при воздействии, часто прикреплен к коже или окружающим тканям, фиксирован. Уплотнения больших размеров появляются на 2-4 стадии рака молочной железы (от 3 до 10 см).
Внимание! Существуют формы рака груди, при которых молочная железа болезненна на ощупь – это рожистоподобная и псевдовоспалительная формы диффузной опухоли. Им свойственен быстрый рост, отсутствие отдельных плотных узлов, покраснение кожи груди, повышение температуры тела.
При злокачественном образовании на груди появляется втягивание кожи, складки, морщины, локализованная отечность в месте над опухолью. При дальнейшем развитии рака на коже, соске или в области ареолы возникают маленькие незаживающие язвочки, которые затем сливаются, кровоточат, развивается нагноение (последняя стадия).
Следующий симптом рака груди у женщин – выделения из сосков. В зависимости от формы и стадии заболевания они могут быть мутными или прозрачными, белесыми или желтоватыми, содержать примеси гноя или крови.
Сосок при этом уплотнен и выглядит припухлым. Любые выделения из молочной железы, особенно вне беременности и периода грудного вскармливания, должны расцениваться как настораживающий сигнал и повод пройти обследование у маммолога.
Начиная со 2 стадии раковые клетки проникают в ближайшие лимфоузлы, что приводит к увеличению последних. Если опухоль поражает только одну молочную железу, то данный симптом наблюдается с одной стороны.
Явным признаком метастатического поражения лимфатических узлов является их большой размер, плотность, сливание, чаще они безболезненны. При этом может опухать область подмышки, а на поздних стадиях отекает и рука – из-за плохого оттока лимфы и крови (лимфостаз).
Основные методы диагностики рака молочной железы:
- снятие маммограммы;
- анализ крови на наличие онкомаркеров (у женщин до 30-летнего возраста);
- УЗИ молочных желез;
- биопсия (взятие кусочка ткани для исследования).
Оценить общее состояние пациентки и уровень распространенности раковых клеток в организме позволяют следующие методы:
- анализы крови – общий и биохимический (для определения уровня форменных элементов, СОЭ, холестерина, амилазы, печеночных проб, глюкозы, общего белка, креатинина);
- компьютерная томография;
- исследование мочи, чтобы исключить патологию со стороны мочеполовой сферы;
- УЗИ внутренних органов;
- рентгенография костей, грудной клетки.
Определяя течение болезни, врачи используют систему TNM, в заключении рядом с каждой буквой ставят цифру:
- T обозначает размер опухоли (от 0 до 4);
- N – степень поражения лимфоузлов (от 0 до 3);
- M – наличие или отсутствие отдаленного метастазирования (0 или 1).
Молочные железы нужно осматривать при поднятых и при опущенных руках, обращая внимание на их размер, состояние кожи, цвет, симметричность. После этого нужно тщательно ощупать грудь – насторожить должны любые уплотнения ткани (как узловые, очаговые, так и диффузные, затрагивающие равномерно всю железу).
В ходе самообследования также проверяется, есть ли выделения из сосков, путем нажатия на них. В конце осмотра проводится пальпация подмышечных, над- и подключичных лимфоузлов – при раке они ровные, плотные, увеличенные, чаще безболезненны.
Лечение рака молочной железы направлено на полное уничтожение злокачественных клеток. На поздней стадии, при невозможности полного выздоровления назначается симптоматическая терапия, например, прием мощных обезболивающих средств для облегчения состояния. Лечение включает несколько направлений, которые чаще всего сочетаются друг с другом.
Лучевая терапия
Задача этого метода – остановить агрессивное развитие опухоли, ее рост для проведения хирургического вмешательства. Он рассматривается как подготовительный этап перед операцией и проводится после удаления новообразования.
Лучевая терапия также показана, если оперировать невозможно, например, при наличии метастазов в головном мозге.
Гормонотерапия
Она используется, если в раковых клетках лабораторным путем обнаружены рецепторы, чувствительные к прогестерону и эстрогену. Для лечения рака груди применяют аналоги или антагонисты половых стероидов.
В некоторых случаях дополнительно к гормонотерапии проводят удаление яичников, поскольку они производят гормоны, провоцирующие рост опухоли.
Таргетная терапия
Она также называется прицельной. Раковые клетки способны защищать себя от воздействия облучения, средств химио- и гормонотерапии, выделяя специальные вещества (фактор EGFR). Это является определенной преградой на пути быстрого излечения.
Для иммунокоррекции, то есть снижения реагирования злокачественных клеток на лечебные средства применяют препарат Герцептин (Трастузумаб). Это очищенные моноклональные антитела, специфичные по отношению к защитному фактору раковых клеток.
Использование прицельной терапии требует наличия в клинике специального оборудования и высококвалифицированного персонала.
Химиотерапия
Этот метод предусматривает введение лекарственных препаратов, назначается с учетом особенностей пациентки и показан, если:
- Диаметр новообразования более 2 см;
- Клетки опухоли низкоцифференциированы;
- Женщина находится в детородном возрасте;
- Клетки рака не имеют рецепторов, чувствительных к прогестерону и эстрогену.
Для химиотерапии при раке молочной железы применяют цитостатики – противоопухолевые средства, губительно воздействующие на раковые клетки. Примеры препаратов – Циклофосфамид, Адриабластин, Митоксантрон, Доксорубицин, Фторурацил.
В онкологии выделяют три типа такого лечения:
- Адъювантная (профилактическая, дополнительная) терапия показана, если опухоль операбельна, и применяется до и/или после операции. Она подготавливает новообразование к хирургическому удалению.
- Лечебная назначается при генерализованной форме рака, то есть при метастатических поражениях других тканей и органов. Этот метод направлен на уничтожение или уменьшение метастазов до минимума.
- Индукционный тип химиотерапии показан, если опухоль неоперабельна, и ее размеры нужно уменьшить до возможных для проведения операции.
Цитостатики имеют ряд побочных эффектов, которые выступают негативной стороной их применения. При химиотерапии вместе с раковыми неизбежно погибает и часть здоровых клеток.
Из побочных симптомов при этом могут ощущаться:
- одышка;
- тошнота и рвота, понос;
- окраска слизистых в желтоватый оттенок, пигментация кожи;
- головокружение, затуманенность сознания;
- снижение остроты зрения;
- отечность ног;
- гематурия (моча с примесью крови);
- аритмия, выраженное сердцебиение;
- выпадение волос;
- зуд, аллергические высыпания на коже.
Данные проблемы временны, они проходят после восстановительного лечения. Перед проведением химиотерапии проводится подробная консультация и тщательная подготовка женщины к процедурам.
Хирургическое лечение рака груди
Операция по полному удалению молочной железы называется мастэктомией, она показана, начиная с 3 стадии. Вместе с грудью также удаляют регионарные лимфоузлы. После операции при раке молочной железы назначается лучевая терапия, а также дополнительное обследование сохраненных лимфатических узлов и близлежащих тканей.
При отсутствии противопоказаний одновременно с удалением груди возможно провести пластическую операцию по ее реконструкции.
Осложнения после мастэктомии:
- кровотечение из раны;
- временное ограничение подвижности плечевого сустава;
- отечность руки и груди.
На 1 и 2 стадиях рака груди операция чаще ограничивается органосохраняющим вмешательством, то есть удалением лишь очага опухоли с сохранением молочной железы. В любом случае для женщины важна психологическая поддержка со стороны близких людей и специалистов.
В онкологии показателем успешности лечения является 5-летняя выживаемость. После терапии рака груди этот порог переступают чуть более половины всех пациенток. Это условная граница, поскольку преодолев ее, многие женщины живут еще долгие годы.
На продолжительность жизни влияют форма раковой опухоли, степень ее агрессивности (быстроты роста), а также стадия, на которой началось лечение.
Самый плохой прогноз для жизни имеют диффузный тип новообразования и 4 стадия рака груди – из всех заболевших 5 лет не проживает никто.
При раке молочной железы 2 степени продолжительность жизни, а вернее достижение пятилетней, а чаще десятилетней выживаемости, составляет около 80%. При этом более половины из этого числа женщин проживут 20 и более лет.
Шансы выше при эффективном подборе и сочетании нескольких методов терапии. Если обнаружен рак 3 степени, то продолжительность жизни в 5 и более лет достигают от 40 до 60% женщин в зависимости от подстадии (3А, 3B).
Рак молочной железы имеет склонность к повторному появлению, в большинстве случаев это происходит в первые два года после проведенного лечения.
Эффективная профилактика рака молочной железы включает такие меры:
- Внимательное отношение к состоянию эндокринной системы – коррекция гормонального фона при климаксе, прием оральных контрацептивов;
- Беременность и роды;
- Отсутствие абортов, а соответственно – эффективная контрацепция;
- Предупреждение и своевременное лечение доброкачественных опухолей груди – мастопатии, кистозной болезни, фиброаденомы;
- Регулярное прохождение маммографического обследования – 1-2 раза в год;
- Отказ от вредных привычек, здоровое питание, активный образ жизни, полноценный сон.
источник