Когда происходит гормональный сбой, женщина подвержена различным заболеваниям, среди которых выделяется гормональный рак молочной железы. Поэтому следует, прежде всего, понять взаимосвязь между повышением гормонов в организме и возможным развитием подобного типа рака.
Гормональный рак молочной железы
Это обусловлено тем, что клетка опухоли имеет на своей поверхности специальные рецепторы, которые способны улавливать определенные сигналы, исходящие от женских гормонов, эстрогенов и прогестерона
Гормонозависимый рак молочной железы, точнее, его признак, возможен в том случае, когда в опухоли обнаруживаются рецепторы, улавливающие сигналы от эстрогенов и прогестерона. При таком развитии, эти гормоны становятся строительным материалом для будущего роста опухоли.
Эти же эстрогены обычно доставляют некоторый дискомфорт в груди женщины, особенно в конце менструального цикла, вызывая боли.
Определение рецепторов, работающих на поиск и захват сигналов от эстрогенов, является важной составляющей при диагностических мерах. Для выявления подобных рецепторов используют специальную иммуногистохимическую диагностику, что подразумевает под собой взятие образцов самой опухоли, проведение биопсии. Это дает возможность определить, насколько чувствительна опухоль на гормонотерапию. Кроме того, дает понимание, каков риск дальнейших рецидивов гормонального рака молочного железы.
Стоит заметить, что такие опухоли в большинстве своем являются доброкачественными. Считается, что, если такая опухоль имеет как минимум 10% рецепторы к эстрогену, тогда женщине можно назначить гормонотерапию.
Чтобы предотвратить возможный контакт между рецепторами опухоли и женскими гормонами, останавливая ее рост, используют специальные лекарства от рака молочной железы (препараты). Также можно использовать препараты, снижающие уровень эстрогенов в организме, тем самым, увеличивая срок роста опухоли.
Среди методов лечения гормонального рака молочной железы выделяют:
- Лучевая терапия.
- Хирургическое вмешательство вплоть до удаления яичников, вырабатывающих гормоны.
- Химиотерапия.
Гормональные препараты обычно используют перед физическим вмешательством (операция рака молочной железы, терапии), чтобы замедлить рост опухоли или вообще его остановить.
Назначение гормональной терапии
Среди доброкачественных опухолей, объединяемых в одну группу — дисгормональные гиперплазии молочной железы – отдельно выделяют мастопатии и маститы. В случае обнаружения какого-либо подобного заболевания у женщин повышается фактор риска развития в будущем рака груди. Поэтому следует ей постараться избегать возможных ударов в район груди, и тем более, абортов. В последнем случае причиной развития рака служит то, что беременный организм начинает готовиться к будущему кормлению и начинает свою перестройку. Резкая перемена ведет к гормональному сбою, соответственно, повышая риски заболевания раком.
Следующие изменения должны насторожить женщину и сподвигнуть ее немедленный осмотр у мамолога:
- выбухание определенной части груди;
- втяжение соска;
- появление на сосках корочек и язв;
- странные выделения из сосков.
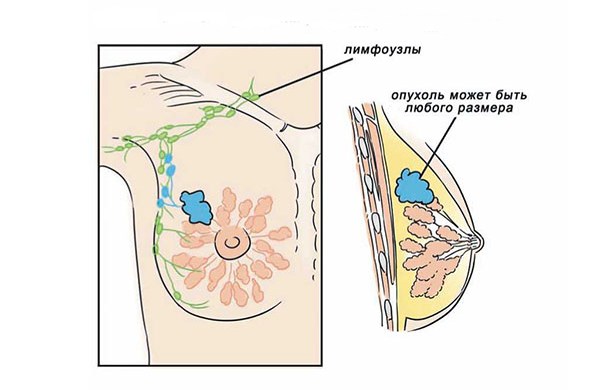
Риск рецидива достаточно высок. Нередко после удаления опухоли на ее месте появляется очередное новообразование, способное в дальнейшем привести к злокачественной опухоли. Так же бывают случаи, называемыми отдаленным рецидивов, когда новая опухоль образуется немного в стороне от старой. В случае, когда врач или пациентка находит различные опухоли в лимфатических узлах, костях и так далее, то это говорит, как раз об отдаленном случае рецидива рака молочной железы.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Спасибо за ваше сообщение. В ближайшее время мы исправим ошибку
источник
В числе онкозаболеваний у женщин рак молочных желез считается одним из наиболее распространенных. На сегодняшний день учеными выявлена тесная связь гормональных особенностей женского организма с развитием злокачественных новообразований молочной железы. Примерно у 1/5 пациенток с раком груди подтверждается HER-2 положительный рак груди. HER-2 позитивный рак груди (не гормональный) является агрессивным заболеванием, т.к. повышенное количество рецепторов HER-2 в клетках опухоли провоцирует рост раковых клеток. Поэтому всем женщинам с раком груди проводится иммуногистохимическое обследование опухоли на предмет наличия гормональной и HER-2 зависимости.
Весь процесс лечения пациентки с раком груди начинается с приема онколога и первичной диагностики: УЗИ, маммография, МРТ. По результатам первичной диагностики устанавливается наличие опухоли, ее локализация и злокачественность. В случае, если специалисты видят, что образование с высокой вероятностью является злокачественным, пациентке проводится забор ткани из опухоли, т.е. биопсия. Полученный биологический материал отправляется на гистологическое исследование. После того, как пациентка проходит этап оперативного лечения, фрагмент удаленной ткани также отправляется для лабораторного исследования. Здесь уже проводится более широкий анализ – иммуногистохимия. Данные исследования показывают специалистам степень рака, стадию, гормональный статус рака и наличие рецепторов HER-2. В ряде случаев HER-2 статус может быть выявлен при первичной биопсии.
Лечение HER-2 позитивного рака груди (вопреки распространенному мнению, HER-2 не является гормональным) требует особого подхода в назначении и проведении комплекса терапии, ведь это одна из агрессивных форм рака молочной железы. Еще несколько лет назад данный вид онкологии плохо поддавался лечению. Сегодня же благодаря наличию новейших биологических препаратов данное заболевание возможно лечить с весьма положительным результатом.
– Люминальный А (ER+/PP+/HER2-)
– Люминальный В (ER+/PR+/HER2+)
– Трижды негативный рак молочной железы
– HER-2 положительный рак молочной железы
При лечении HER-2 положительного рака молочной железы проводится оперативное лечение, химиотерапия, лучевая терапия, биологическое лечение (таргетная терапия) и гормонотерапия. В зависимости от степени распространенности заболеваний при таргетной терапии возможно сочетание нескольких препаратов, направленное на повышение эффективности лечения. Специалисты клиники Дократес имеют уникальный опыт лечения гормонального позитивного и HER-2 позитивного рака молочной железы. В Дократес проводятся клинические исследования по применению новых препаратов, к примеру, сейчас в клинике проходит международное клиническое исследование медикаментозного лечения распространенного HER-2 позитивного рака груди.
Узкопрофильная финская клиника Дократес специализируется на исследовании и лечении онкологических заболеваний. Богатый опыт и использование передовых технологий в области лечения рака позволяют клинике занимать лидирующее положение в Европе. В числе преимуществ клиники:
- Узкая специализация;
- Оснащение современным диагностическим оборудованием Штат высококвалифицированных специалистов по всем направлениям;
- Оснащение клиники современным оборудованием для лечения онкозаболеваний;
- Исследовательская деятельность в т.ч. по лечениюHER-2 позитивного рака молочной железы;
- Проведение полного цикла диагностирования и лечения рака груди на базе одного клинического комплекса;
- Обслуживание на русском языке;
- Лояльная ценовая политика клиники;
- Оперативное обслуживание и прием пациентов, в том числе без направления;
- Чуткое отношение к пациентам.
Передовой опыт, использование современного оборудования и применение прогрессивных методов лечения позволяют клинике Дократес оказывать эффективную и своевременную помощь пациенткам с гормональным раком молочной железы из разных уголков мира.
источник
Часть опухолей молочной железы состоит из клеток, для которых характерно присутствие рецепторов эстрогенов и других стероидных гормонов, включая прогестоген. Эти рецепторы находятся как в ядре, так и в цитоплазме клеток. Они обнаружены в 65% опухолей, возникающих в период постменопаузы. В то же время лишь 30% опухолей, развивающихся в пременопаузе и связанных с геном BRCA1, обычно не содержат рецепторов эстрогенов и прогестерона (PR).
Однако эти рецепторы присутствуют в опухолях, связанных с геном BRCA2. Гормональная зависимость некоторых опухолей подтверждается клиническими наблюдениями при изменении в организме гормонального фона. В настоящее время показано, что наличие рецепторов эстрогенов (ER) в опухолевых клетках коррелирует с чувствительностью индивидуальной опухоли к гормонам. Это позволяет прогнозировать ее чувствительность к гормональным препаратам, что имеет важное клиническое значение.
Например, пациенткам, у которых обнаружена ER-отрицательная опухоль, можно не удалять яичники. Не совсем ясно, отражает ли статус ER фундаментальные различия между «отрицательным» и «положительным» раком молочной железы, или существует непрерывный переход от опухолей с резко положительной характеристикой ER к опухолям, в которых уровень ER практически не определяется. Современные данные свидетельствуют в пользу второго предположения.
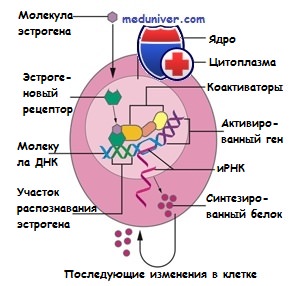
При этом к положительным обычно относят опухоли, значение ER для которых находится выше определенного уровня, обычно составляющего 5 фмоль/мг цитоплазматического белка, или 25 фмоль/мг ядерной ДНК.
Наличие эстрогеновых рецепторов характерно для хорошо дифференцированных опухолей (особенно трубчатого, дольчатого, лобулярного или сосочкового типа), а также для опухолей с микроскопическими признаками эластоза. Согласно клиническим наблюдениям, медленно растущие опухоли в основном являются ER-положительными. Первичная опухоль и ее метастазы обладают близкими значениями ER, хотя от положительных опухолей иногда наблюдаются ER-отрицательные метастазы. Обратная картина встречается редко.
Насколько успешно измерения ER позволяют прогнозировать чувствительность опухолей к гормонам? Лишь 5-7% ER-отрицательных опухолей проявляют чувствительность к гормонам. Напротив, гормональной чувствительностью характеризуются 55% ER-положительных опухолей. Хотя больных с такими опухолями можно лечить гормональными препаратами, уровень ER нельзя считать достаточно надежным показателем.
Однако существует клиническая закономерность, выявленная эмпирически: опухоли с высоким значением ER в 90% случаев являются гормонально зависимыми. Наряду с этим показано, что опухоли с высокими значениями PR, более чем в 80% случаев также чувствительны к гормонам.
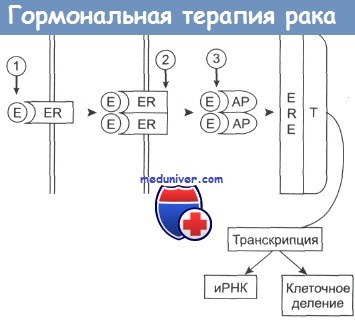
Комплекс приобретает активность (АР) и присоединяется к эстроген-зависимым структурам (ERE) клеточного ядра.
Происходит активация таких белков, участвующих в транскрипции (Т), как РНК-полимераза II, что приводит к синтезу белка и делению клетки.
Гозерелин вызывает снижение уровня эстрогенов в плазме крови (1); фульвестран (2) предотвращает процесс димеризации рецептора и его активацию; тамоксифен (3) связывается с активным комплексом, подавляя его способность инициировать транскрипцию.
источник
Диагноз «гормонозависимый рак молочной железы» свидетельствует, что в ткани груди образовалась злокачественная опухоль, и более 10% ее клеток, не отличаясь в этом от нормальных клеток груди, имеют рецепторы к эстрогенам. Такое строение новообразования дает врачам-онкологам возможность назначить препараты, которые станут блокировать соединение женских гормонов с клетками опухоли, в результате чего последняя не будет расти и метастазировать.
Гормонотерапия в сочетании с обычными видами терапии маммарного рака позволяет улучшить прогноз патологии в значительной мере. Это возможно при условии, когда онкопатология была обнаружена не слишком поздно. Для этого женщины должны каждый год проходить плановое обследование груди, а обнаружив у себя уплотнение или другие симптомы, срочно посетить маммолога. В странах, где скрининг молочных желез обязателен, смертность от рака этого органа значительно ниже.
Рак грудной железы – очень распространенное онкозаболевание, диагностируемое ежегодно у полутора миллионов женщин в мире. Для удобства с определением терапии его делят примерно на 30 видов, одним из этих видов и является гормонозависимая карцинома. Она встречается в 30-60% случаев. Что это такое?
Нормальные клетки, из которых состоит грудная железа, подчиняются воздействию женских гормонов. Выполняется это через белки – рецепторы: гормон подходит к одному из них, соединяется с ним (как ключ с замком). В результате происходит трансформация гормона, и его пропускают внутрь клетки, чтоб он донес нужную информацию в ее ядро. Протекающие при этом реакции дают возможность органу подготавливаться к возможной беременности и кормлению.
Когда клетки любого органа, в том числе молочной железы, делятся, периодически вместо нормальных структур образуются «неправильные», с измененной генетической информацией. У здоровой женщины такие клетки уничтожает иммунная система. При некоторых же гормональных нарушениях, о которых пациентка может и не знать, мутировавшие клетки, частично «прикрывшиеся» обычными эстрогеновыми или прогестиновыми рецепторами, не только не убиваются, но и размножаются. Так появляется гормонозависимый маммарный рак.
Здесь более 10% клеток новообразования (это выясняется с помощью биопсии и последующего иммуногистохимического исследования) имеют рецепторы к эстрогену и прогестинам. Это говорит о том, что такой рак будет прогрессировать медленнее, редко дает метастазы.
Больше всех рискуют заполучить рак женщины 30-70 лет, с хотя бы одной из следующих особенностей в анамнезе:
p, blockquote 10,0,0,0,0 —>
- страдающие от болей в груди во второй половине цикла;
- у которых близкие родственницы болели карциномой молочной железы;
- с миомой матки;
- у которых был эпизод приостановки половой жизни на несколько лет;
- если менструальный цикл начался ранее 13 лет;
- при обнаружении мастопатии;
- у которых отмечаются колебания цикла (даже периодические);
- первая беременность наступила после 25;
- месячные прекратились после 55 лет;
- страдающих хроническими гинекологическими заболеваниями;
- если до рождения первого ребенка был хотя бы 1 аборт.
Все вышеперечисленные состояния свидетельствуют о повышенном содержании в крови эстрогенов.
Чтобы назначить правильное лечение гормонозависимого рака молочной железы, необходимо определить стадию патологии:
p, blockquote 13,0,0,0,0 —>
- стадия 0: новообразование не выступает за границы соединительной ткани, которая служит границами какой-то структуры: протока или дольки;
- стадия I: раковые клетки находятся сугубо внутри железы;
- стадия II делится на 2 подгруппы:
— 2 A: карцинома размерами 2-5 см, подмышечные лимфоузлы чисты;
— 2 B: диаметр первичного узла до 5 см, но карциноматозные клетки уже разнеслись по лимфоузлам, или есть узел, превышающий в диаметре 5 см, а лимфоузлы интактны;
p, blockquote 14,0,0,0,0 —>
- стадия III разделяется на 3 подгруппы:
— 3 A: узел более 5 см, метастазы – в 4-9 лимфоузлах с этой стороны или хотя бы 1 лимфоузел с другой стороны;
— 3 B: рак пророс в кожу груди или в мышцу/фасцию, лежащие под молочной железой;
— 3 C: метастазы обнаруживаются в подмышечных и окологрудинных лимфоузлах;
p, blockquote 15,0,0,0,0 —>
- стадия IV: клетки гормонозависимого рака обнаруживаются уже не только в лимфоузлах или железе, но и в полостных органах: легких, печени, мозге или костях.
Также имеется классификация гормонозависимой маммарной карциномы согласно ее расположению в железе (например, наружный нижний/верхний или внутренний верхний/нижний квадрант). Это влияет на характер течения и прогноз онкопатологии.
Гормонозависимую маммарную карциному выявляют с помощью УЗИ молочной железы или рентгенологической маммографии. Характер злокачественности определяется после биопсии, когда раковые клетки изучаются под микроскопом. Эти же клетки исследуются и особым, иммуногистохимическим методом. Он позволяет определить на их поверхности рецепторы к женским гормонам.
Стадия заболевания устанавливается на основании компьютерной томографии, которая позволяет обнаружить увеличенные лимфатические узлы и органные метастазы. Чтобы точно сказать, это рак или, возможно, другая опухоль, нужна биопсия лимфоузлов или подозрительного на опухоль внутреннего органа.
Больше информации о раке молочной железы, его диагностике и методах лечения читайте в нашей предыдущей статье.
В терапии гормонозависимого маммарного рака используются следующие виды лечения:
1. Хирургическое. Удаляется опухоль с частью (лампэктомия), квадрантом (квадрантэктомия), сектором (секторальная мастэктомия) или целой (мастэктомия) молочной железой. Резекция может выполняться как скальпелем, так и Кибер-ножом, который дополнительно облучит ткани гамма-лучами с целью профилактики рецидивирования рака.
2. Лучевая терапия. Опухоль может облучаться до операции. Так уменьшается ее площадь, уменьшается отек, что позволяет более точно резецировать карциному, не удаляя лишние здоровые ткани. Может проводиться и послеоперационная радиотерапия, профилактирующая рецидив гормонозависимой маммарной опухоли. Если обнаруженное новообразование неоперабельно, лучевая терапия значительно замедляет его рост и, несколько продлевая женщине жизнь.
3. Химиотерапия. Это введение препаратов, уничтожающих особо активно размножающиеся клетки (это и клетки рака, и костного мозга, и некоторых других органов). Применяется как до оперативного вмешательства, так и после него. Цель: уменьшить площадь раковой опухоли и профилактировать ее рецидив.
p, blockquote 27,0,0,0,0 —>
- если период пре- или постменопаузы, при этом низкий или промежуточный риск метастазирования, лимфоузлы не вовлечены, нет рецепторов к эстрогену или прогестерону;
- если в постменопаузе низкий риск метастазирования и не вовлечены лимфоузлы;
- женщинам старше 70 лет при отсутствии вовлечения лимфоузлов и низком риске метастазирования.
4. Гормонотерапия. Это введение особых лекарств, действующих на гормональные рецепторы карциноматозных клеток. Ее основная задача – предупредить развитие метастазов, уничтожить те раковые клетки, которые попали в лимфу или кровь и могут стать основой метастатического новообразования.
Выбор терапии зависит от простирания процесса. Так, лечение гормонозависимого рака молочной железы 2-3 стадии включает в себя:
p, blockquote 30,0,0,0,0 —>
- оперативная резекция узла и ближайших лимфоузлов;
- при обнаружении в лимфоузлах раковых клеток, будет назначена послеоперационная радиотерапия;
- пред- и послеоперационная химиотерапия применяется, если диаметр карциномы превосходит 5 см. Когда рак – меньшего диаметра, выполняется только послеоперационное введение цитотоксических препаратов;
- гормонотерапия.
Поскольку гормональная терапия – особый вид лечения, доступный только при описываемом типе рака, разберем его подробнее.
Данный вид лечения, открытый уже почти век назад, на современном этапе увеличивает прогноз выживаемости больных на 25%. Он назначается не всем, а только по показаниям, к которым относятся:
p, blockquote 32,0,0,0,0 —>
- при высоком риске появления метастазов или при их обнаружении;
- если опухоль обнаружена на той стадии, когда уже проросла через отграничивающую ее от здоровых клеток мембрану из соединительной ткани;
- перед удалением очень большого по диаметру новообразования;
- если гормонозависимая опухоль растет в размерах, но увеличения количества клеток нет;
- когда после операции обнаружено уплотнение в месте удаления.
Выделяют такие виды гормонотерапии:
p, blockquote 33,0,0,0,0 —>
- Направленная на подавление синтезирования половых гормонов. Здесь может быть применен как медикаментозный способ, так и удаление яичников.
- Терапия, блокирующая функцию эстрогенов.
Выбор основывается на наличии или отсутствии менопаузы, сопутствующих заболеваний, таких как тромбоз, остеопороз, артрит, патологии сердца. Например, гормонозависимый рак молочной железы в менопаузе лечится препаратами, снижающими уровень выработки эстрогена. Если карцинома была обнаружена в детородном периоде или в ранней менопаузе, может быть проведена или операция по удалению яичников, или терапия релизинг-гормонами.
Читайте больше о данном методе лечения в статье «Гормонотерапия при раке молочной железы»
Питание при гормонозависимом раке молочной железы должно включать:
p, blockquote 36,0,0,0,0 —>
- каши, особенно из коричневого риса;
- мясо, яйца;
- овощи и фрукты, особенно яблоки, морковь, помидоры, тыкву;
- бобовые;
- красную морскую рыбу, морепродукты и морскую капусту;
- молочные продукты;
- растительные жиры;
- цельнозерновой хлеб.
Нельзя включать в диету фастфуд, соевые продукты, алкоголь, кофе, красное мясо, припасы с консервантами, соленые и с пищевыми добавками.
Только при условии адекватной терапии прогноз при гормонозависимом раке следующий:
p, blockquote 40,0,0,0,0 —>
- Выживаемость до 5 лет на I стадии составляет 85%.
- На II стадии живут 5 лет 76% пациентов.
- При стадии 3 A: 65-70%, стадии 3 B: 10-40%, 3 С: 10%.
- На 4 стадии – 10-18% доживают до 5 лет.
Наиболее распространенные вопросы и ответы на них:
Если после лампэктомии через 6 лет была снова обнаружена опухоль?
По прошествии 5 лет это новообразование, скорее всего, является новой опухолью, нежели рецидивированием прежней.
Как максимально обезопасить себя от рака?
Следует: не допускать увеличения массы тела, избегать приема жирной пищи, вызывающий выброс эстрогенов, не принимать противозачаточные средства без необходимости. Обязательно ежегодно проходите УЗИ, а после 45 лет – маммографию.
p, blockquote 46,0,0,0,0 —> p, blockquote 47,0,0,0,1 —>
источник
Герцептин — первый таргетный препарат, разработанный для лечения больных раком молочной железы (РМЖ) более 10 лет назад.
Процесс производства герцептина начинается с иммунизации мышей фрагментом HER-2-белка, отбора антителопродуцирующих В-лимфоцитов мышей и слияния последних с бессмертными клетками миеломы.
В результате образуются клеточные гибриды, которые могут бесконечно пассироваться в условиях лаборатории и служить неограниченным, хорошо воспроизводимым источником выработки антител.
При введении человеку такие моноклональные антитела (МКАт) вызывают реакцию иммунного отторжения. Для предотвращения иммунологической реакции методом генной инженерии наиболее активную часть мышиного антитела «вырезают» и встраивают в каркас человеческого антитела, в результате получается химерный гибрид с содержанием специфического мышиного фрагмента не более 5%, что позволяет исключить реакцию отторжения (рис. 5).
Рис. 5. Строение гуманизированного МКАт к HER-2 — герцептина.
В результате введения герцептина блокируется путь HER-зависимого сигнального каскада, приводящего к инициации клеточного деления, поддержанию жизнеспособности клеток, инвазии, метастазированию и клеточному делению. Кроме того, препарат обладает антиангиогенной активностью, ингибирует синтез TGF-p, ангиопоэтина-1, ингибитора активатора плазминогена-1 (PAI-1) и, возможно, VEGF. Кроме того, описана индукция герцептином синтеза тромбоспондина-1 (ингибитор ангиогенеза).
В 1998 г. герцептин был зарегистрирован в качестве противоопухолевого препарата для лечения HER-позитивного метастатического РМЖ, сначала во 2-3-й линии лечения метастатического рака молочной железы, затем как компонент 1-й линии терапии в комбинации с паклитакселом (исследования HO648g и HO649g).
Следующим важным этапом стала регистрация в 2006 г. герцептина в качестве первого таргетного прапарата, одобренного для использования в адъювантном режиме у больных РМЖ. В основу регистрации препарата легли результаты исследования HERA (с включением 5081 больного) и исследований NSABP B-31 и NCCTG N9831 (3500 пациенток).
В исследование HERA, проводившееся c декабря 2001 по март 2005 г. в различных центрах мира, была включена 5081 пациентка с ранними стадиями рака молочной железы и гиперэкспрессией HER-2; все пациентки до начала исследования полностью завершили стандартное неоадъювантное или адъювантное лечение: операция ± лучевая терапия; как минимум 4 курса химиотерапии: антрациклины (максимальная кумулятивная доза не более 360 мг/м2 для доксорубицина или не более 720 мг/м2 для эпирубицина) и/или таксаны или CMF.
При наличии положительного рецепторного статуса больным назначали эндокринотерапию в течение 5 лет. Больные были рандомизированы на 3 группы: 1694 пациентки получали герцептин в течение 1 года, 1694 — герцептин в течение 2 лет и 1693 пациентки составили группу контроля (рис. 6).
Рис. 6. Дизайн исследования HERA.
Средний возраст пациенток 49 лет, 2/3 больных имели метастазы в подмышечных лимфатических узлах, у 48% женщин обнаружены негативные в отношении гормональных рецепторов опухоли. Обязательным условием включения больных в исследование HERA было сохранение фракции выброса левого желудочка на уровне 45% и более (по данным эхокардиографии или MUGA).
В группе терапии герцептином было зафиксировано 127 неблагоприятных исходов против 220 в группе наблюдения (табл. 7).
Таблица 7. Исследование HERA: частота неблагоприятных исходов
| Первый рецидив РМЖ, число больных (%) | Конкурирующие события, число больных (%) | |||||
| локальный | регионарный | отдаленный | летальный исход не вследствие прогрессирования | |||
| Л (1546 больных) | 12 (0,77) | 7 (0,45) | 112 (7,2) | 18 (1,6) | 64 (4,1) | 35 (2,3) |
| Т->Л (1548 больных) | 14 (0,9) | 2 (0,12) | 130 (8,4) | 19 (1,2) | 65 (4,2) | 25 (1,6) |
| Л->Т (1540 больных) | 17 (1,1) | 6 (0,39) | 105 (6,8) | 16 (1,0) | 59 (3,8) | 33 (2,1) |
Примечание: Л — летрозол, Т — тамоксифен.
В рамках проведенного анализа было выявлено преимущество летрозола по сравнению с терапией тамоксифеном в снижении доли ранних рецидивов (в течение 2 лет после рандомизации): 2,5% против 4,1%, причем разница в доле ранних рецидивов более выражена у больных с N(+)-статусом лимфатических узлов.
Преимущества в терапии летрозолом имеют пациентки с крупными опухолями и наличием сосудистой инвазии. Согласно данным BIG 1-98, результаты последовательного режима летрозол — тамоксифен соответствовали результатам монотерапии летрозолом, что может быть объяснено переносимой пользой первоначальной терапии препаратом.
Этот факт указывает на возможность переключения на тамоксифен после 2 лет адъювантной терапии летрозолом в случае необходимости с целью завершения 5-летней эндокринной терапии.
Исследование BIG 1-98 показало, что профиль токсичности тамоксифена, летрозола и их комбинированных режимов различен: при приеме тамоксифена чаще отмечены тромбоэмболические осложнения, вагинальные кровотечения, приливы и ночное потоотделение, в то время как при применении летрозола преобладали гиперхолестеринемия, артралгия, миалгия и переломы костей.
В целом во всех группах лечения отсутствовали какие-либо непредвиденные угрожающие жизни нежелательные явления, что делает проведение эндокринной терапии у больных РМЖ в постменопаузе многообещающим.
Таким образом, многочисленные исследования по адъювантной эндокринной терапии гормоночувствительного рака молочной железы показали, что тамоксифен остается эффективным препаратом, снижающим риск рецидива болезни и риск смерти от ее прогрессирования. Применение ИА существенно расширяет возможности адъювантной эндокринотерапии.
Оптимальной стратегией является переход на прием ингибиторов ароматазы после 2-3 лет приема тамоксифена. В качестве ранней адъювантной гормонотерапии ИА могут иметь преимущество перед тамоксифеном у пациенток с высоким риском рецидива, а также при противопоказаниях к приему тамоксифена (гиперпластические процессы в эндометрии, гиперкоагуляция, тромбоэмболии и тромбофлебит в анамнезе и др.).
Необходимо отметить, что даже через 5 лет после адъювантной эндокринной терапии у женщин с ранними стадиями РЭ- и ПЭ-положительного рака молочной железы продолжают развиваться рецидивы болезни. Очевидно, дальнейшие исследования (SOLE; NCT00553410) определят оптимальный срок эндокринной терапии, обеспечивающий максимальный срок жизни больных без признаков заболевания.
И.В. Поддубная, Д.В. Комов, И.В. Колядина
источник
Для лечения любой разновидности рака молочной железы могут применяться хирургические методы лечения (при операбельном процессе), химиотерапия и лучевая терапия, показания к применению каждого из этих методов определяет лечащий врач в зависимости от стадии опухолевого процесса, его разновидности и агрессивности, а также ряда индивидуальных особенностей каждой пациентки. Тем не менее, помимо указанных методов лечения, в зависимости от индивидуальных особенностей опухоли, применяются и другие методы лечения, позволяющие оказывать избирательное воздействие на злокачественные клетки [1, 2].
Прогресс в области лечения рака молочной железы продемонстрировал, что данное заболевание является крайне разнородным (гетерогенным), и в настоящее время было убедительно доказано, что под термином «рак молочной железы» объединено множество разных по своей природе и естественному течению заболеваний. Различные виды рака молочной железы по-разному реагируют на лечение и, соответственно, требуют различных подходов к терапии. На данный момент выделено несколько основных вариантов этой злокачественной опухоли и на сегодняшний день при выявлении рака молочной железы в обязательном порядке определяют и «молекулярный подтип» опухоли.
Для того, чтобы определить какой именно подтип рака молочной железы имеется у пациентки проводят биопсию опухоли, которая подразумевает забор при помощи специальной иглы небольшого количества опухолевой ткани. Сама процедура наиболее часто проводится под местной анестезией (обезболиванием), подобной той, которую используют стоматологи. После получение материала, опухолевую ткань отправляют на исследование в патоморфологическую лабораторию, где проводится иммуногистохимическое исследование, а также, при необходимости – дополнительные методы исследований.
Врач-патоморфолог, который является специалистом по изучению образцов опухолей, проводит процедуры выявления в опухоли потенциальных мишеней, которые могут быть использованы для наиболее эффективного лечения рака молочной железы. В ходе изучения образца опухолевой ткани в ней определяется наличие выработки (экспрессии) рецепторов женских половых гормонов, эстрогена и прогестерона, а также гиперэкспрессии белка HER2 и скорости, с которой делятся опухолевые клетки.
Эстроген и прогестерон – гормоны, которые регулируют многие процессы в женском организме, они выполняют важную роль в формировании женского организма в процессе полового созревания, а также в регуляции менструального цикла, беременности и процессе деторождении. Если по результатам анализа в опухолевых клетках выявляется выработка (экспрессия) рецепторов этих гормонов, говорят о гормонопозитивном раке молочной железы, если не выявляется – о гормононегативном раке. Рост опухолевых клеток при раке молочной железы может быть зависим от наличия этих гормонов в организме (подробнее про рецепторы эстрогена и прогестерона, а также их роль в лечении рака молочной железы).
HER2 – особый белок, играющий важную роль в процессах регуляции процессов деления клеток. Если опухолевые клетки вырабатывают этот белок в очень больших количествах (т.е. отмечается его гиперэкспрессия(, это приводит к резкому повышению скорости их роста и размножения. Примерно в 25% случаев развития рака молочной железы в опухолевых клетках обнаруживается гиперэкспрессия этого белка. Изначально HER2-позитивный рак молочной железы был одним из наиболее агрессивных разновидностей этого заболевания, к счастью, в настоящее время разработано множество препаратов, подавляющих его активность и позволяющих эффективно лечить данный вариант рака молочной железы (подробнее про HER2 и препараты на него воздействующие).
Кроме того, для того, чтобы понять насколько агрессивными и быстрорастущими являются клетки выявленной опухоли, проводится определение скорости их деления. Для её оценки применяется определение так называемого индекса Ki-67. Ki-67 – белок, который вырабатывают клетки в процессе деления, соответственно определив в каком количестве клеток в образце присутствует этот белок, можно понять, сколько клеток находится в состоянии активного деления.
Индекс Ki-67 измеряется в процентах (%), например, если он равен 0%, то ни одна из клеток опухоли в образце не находится в состоянии деления и опухоль растет очень медленно, если Ki-67 равен 100%, это означает, что все клетки опухоли находятся в состоянии активного деления, что является свидетельством быстрого роста опухоли. Опухоли с Ki-67 20% — как быстрорастущие. Индекс Ki-67 может снижаться в процессе лечения, что иногда используются для оценки эффективности лечения.
В зависимости от сочетания наличия выработки в опухоли рецепторов эстрогена, прогестерона, белка HER2, а также скорости деления клеток выделяют несколько подтипов рака молочной железы [3]:
- люминальный А;
- люминальный В;
- HER-2-положительный подтип;
- тройной негативный подтип.
К люминальным подтипам (люминальный А или люминальный В) относят опухоли, которые вырабатывают рецепторы эстрогена и/или прогестерона. Опухоли этой группы развиваются из клеток, которые в норме покрывают внутренние слои протоков и долек молочной железы. Так как рост клеток этих опухолей зависит от эстрогена и/или прогестерона, для лечения этих разновидностей рака молочной железы, помимо химиотерапии, активно применяется гормонотерапия, направленная на лишение опухолевых клеток доступа к гормонам, способствующих их росту. К люминальному А подтипу относятся медленно делящиеся опухоли, вырабатывающие рецепторы эстрогена и прогестерона (или только эстрогена), не вырабатывающие HER2 и имеющие индекс Ki-67 20%), но сохраняющие зависимость от влияния женских половых гормонов, эстрогена или прогестерона относятся к люминальному B подтипу. Такие опухоли так же могут быть HER2-положительными. Для лечения злокачественных опухолей молочной железы, относящихся к люминальному В подтипу, используется эндокринотерапия, химиотерапия, а также, в случае HER2-положительных опухолей – так называемая «таргетная» терапия с использование анти-HER2-препаратов, например трастузумаба.
С клинической точки зрения, опухоли, относящиеся к люминальным подтипам, являются наиболее благоприятными в плане прогноза, их своевременное лечение позволяет свести к минимуму риск развития рецидива заболевания, в случае лечения поздних стадий заболевания современные методы терапии позволяют достичь длительного контроля над болезнью.
К HER2-обогащенному подтипу относятся опухоли, которые не экспрессируют рецепторы эстрогена и прогестерона, но в большом количестве вырабатывают белок HER2. Для лечения этого подтипа рака молочной железы используется химиотерапия в сочетании с анти-HER2 препаратами.
Опухоли, в которых отсутствует экспрессия рецепторов эстрогена и прогестерона, а также не выявляется гиперэкспрессия белка HER2, относятся к так называемому тройному негативному раку молочной железы. Соответственно, рост клеток опухолей, которые относятся к этому подтипу, не зависит от стимулирующего влияния женских половых гормонов и белка HER2, по этой причине для их лечения не применяется ни гормонотерапия, ни анти-HER2 препараты. Они характеризуются агрессивным течением и, как правило, высоким значением индекса Ki-67. Тем не менее, этот вариант опухоли наиболее чувствителен к химиотерапии, во многих случаях на фоне её проведения можно достичь полной гибели всех злокачественных клеток. На долю этой разновидности рака молочной железы приходится 10-20% случаев. Подробнее про эту разновидность опухоли — в нашем материале.
источник
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Чаще всего опухоли молочных желёз развиваются из клеток молочных протоков — в этом случае врачи говорят о протоковом раке молочной железы или протоковой карциноме. Довольно часто злокачественные опухоли вырастают из клеток долек молочной железы, этот тип рака называют инвазивной лобулярной карциномой (инвазивный рак молочной железы). Стоит отметить, что рост опухоли возможен и из других клеток железистой ткани.
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Довольно часто на ранних стадиях рак молочной железы протекает бессимптомно. Но в ряде случаев признаки, указывающие на наличие заболевания, все же есть, и их можно заметить.
В первую очередь, к симптомам, которые должны насторожить, относят уплотнения в молочных железах, рядом с ними или в подмышечной впадине. В 9 случаях из 10 уплотнения бывают доброкачественными, однако установить это наверняка можно только на осмотре у маммолога.
К симптомам рака молочной железы относят:
- Отвердение кожи
- Участок втяжения кожи
- Эрозия кожи
- Покраснение кожи
- Выделения из соска
- Деформация молочной железы по типу ряби
- Припухлость кожи
- Увеличенные в размерах вены
- Втяжение соска
- Нарушение симметрии молочных желез
- Симптом лимонной корки
- Пальпируемый узел внутри молочной железы.
При появлении указанных симптомов, а также любых других изменений в молочных железах (например, необычных или болезненных ощущений) нужно немедленно проконсультироваться с маммологом.
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц, по окончании менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:
Для подтверждения или исключения диагноза в первую очередь проводится мануальное обследование груди. Затем, при наличии подозрений или в качестве скрининговой процедуры, может быть назначена маммография, рентгенологическое исследование молочных желез. Как правило, женщинам до 35 лет ее выполнение не рекомендуется, в молодости ткань молочных желез особенно чувствительна к радиоактивному облучению.
Ультразвуковое исследование (УЗИ) молочных желез позволяет оценить структуру их ткани и отличить, например, опухоль от кисты, наполненной жидкостью.
Если результаты маммографии или УЗИ указывают на наличие новообразований в молочной железе, врач, как правило, назначает биопсию, лабораторное исследование образца тканей из молочной железы. Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
При необходимости могут использоваться и другие диагностические методы, например, магнитно-резонансная томография (МРТ).
После постановки диагноза основной задачей лечащего врача является определение стадии онкологического заболевания, то есть размера опухоли, ее расположения, наличия метастазов и агрессивности. От этих факторов зависит прогноз лечения и подбор оптимальных методов терапии. Как правило, для уточнения стадии проводятся анализы крови, маммография другой молочной железы, сканирование костей, а также компьютерная или позитронно-эмиссионная томография. В некоторых случаях определить стадию опухоли можно только при проведении операции.
Стратегия лечения рака молочной железы зависит от многих факторов — типа рака, стадии, чувствительности клеток опухоли к гормонам, а также общего состояния здоровья пациентки.
Основной метод лечения рака груди — хирургическая операция. Если болезнь удалось диагностировать на ранней стадии, хирург может выполнить лампэктомию, удаление тканей опухоли и небольшой части окружающей ее здоровой ткани. При более крупных опухолях молочная железа удаляется целиком (такая операция называется мастэктомией), равно как и ближайшие к ней лимфатические узлы. Если по оценке врача риск развития рака во второй молочной железе достаточно высок, пациентке может быть рекомендовано удаление обеих молочных желез сразу.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевую терапию (то есть воздействие на опухоль ионизирующим излучением) при раке молочной железы, как правило, используют после проведения хирургической операции. Терапия проводится с целью уничтожения раковых клеток, которые могли остаться в организме.
Химиотерапия, то есть использование препаратов, убивающих раковые клетки, может проводиться после операции по удалению опухоли, как и лучевая терапия. В некоторых случаях химиотерапию проводят до оперативного лечения для того, чтобы уменьшить размер слишком крупной для удаления опухоли.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Для лечения рака молочной железы, чувствительного к гормонам, используют гормональную терапию — к ней относится несколько разных методов, останавливающих выработку гормонов в организме или блокирующих их поступление к опухоли. Гормональная терапия позволяет снизить вероятность рецидива опухоли, а также, в случае выявления неоперабельной опухоли, помогает контролировать ее рост.
Для лечения рака молочной железы применяют также таргетную терапию — препараты, поступающие непосредственно к тканям опухоли и минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения — в зависимости от того, какая схема лучше всего подойдет пациенту.
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно, то есть на ранних стадиях заболевания.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами, при этом учитываются индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
источник