Молочная железа – гормонально-зависимый орган: на рост и деление ее клеток оказывают влияние эстрогены, прогестерон и пролактин, причем каждый это делает по-разному. Рак груди – это участок, в котором клетки мутировали, то есть видоизменились (и чем сильнее, тем более злокачественна опухоль), приобрели способность быстро делиться, вытесняя нормальные клетки.
Причины такого явления до сих пор до конца не изучены. Одни ученые считают «виновниками» вирусы, другие – наличием определенных генов, третьи – продуктами жизнедеятельности живущих в организме паразитов. Тем не менее, если в таких мутировавших клетках сохранились рецепторы к половым гормонам, воздействие на них гормональными средствами будет уничтожать раковую опухоль. Такое воздействие является гормонотерапией при раке молочной железы.
Лекарства, используемые с терапевтической целью – это не гормоны, но вещества, блокирующие их действие на опухоль, таким образом не дающие ей расти. Они не используются сами по себе, но эффективны в сочетании с хирургическим удалением ракового новообразования, лучевой терапией и химиотерапией.
Лекарства, блокирующие гормональные рецепторы, дают хорошие результаты не исключительно в терапии маммарной карциномы, но и эффективно предупреждают развитие рецидивов и метастазов данной злокачественного образования.
Гормонотерапия, в случае рака груди, и заместительная гормонотерапия после лечения рака молочной железы – абсолютно разные понятия. В первом случае опухолевые клетки уничтожаются препаратами, включающимися в процесс синтеза половых гормонов, в результате чего выключается стимулирующее действие эстрогенов на рост опухоли. Заместительная же гормонотерапия после лечения патологии – это введение в организм женщины синтетических гормонов, которые будут замещать те, которые исчезли в результате лечения раковой опухоли (особенно если для подавления роста образования было применено хирургическое удаление яичников).
У женщины в крови постоянно имеются гормоны:
p, blockquote 9,0,0,0,0 —>
- 5 видов эстрогенов;
- 3 вида прогестеронов.
Их уровень различен в разные дни цикла, а при климаксе объем данных гормонов значительно снижается, так как яичники – основной «производитель» этих веществ – «отключается» по физиологическим причинам, остаются только эстрогены, синтезируемые надпочечниками и жировой тканью.
Женские гормоны связываются как «ключ с замком» со специальными структурами, рецепторами, на поверхности нужных клеток. «Замок» отворяется, пуская гормон внутрь, а дальше он вступает в реакцию с ядром клетки, и так регулирует ее размножение, рост и гибель. Максимальное число рецепторов находится в жировой ткани, яичниках и молочной железе.
Раковая опухоль, появляясь в молочной железе, строится из клеток, которые должны были быть нормальными, но видоизменились в процессе деления и не были уничтожены иммунной системой. Многие из них трансформировались не полностью, и рецепторы к эстрогенам и прогестеронам в них сохранились. Попадая к таким клеткам, обычные женские гормоны вызывают их усиленное деление с последующим попаданием в лимфу и кровь (метастазирование).
Таким образом, если у женщины обнаружен рак груди, и эта опухоль имеет рецепторы к половым гормонам (что чаще всего наблюдается после менопаузы), у врачей появляется дополнительный путь воздействия на нее: отключив механизм доставки гормона к опухолевым клеткам, подавить ее рост. Это не химиотерапия и не облучение злокачественного новообразования, которое может воздействовать только на делящуюся клетку. Здесь – другой путь: отключить возможность делиться у всех раковых клеток.
Гормональная терапия при раке молочной железы показана в том случае, если патологическое образование будет чувствительно к гормонам. Для определения чувствительности проводится иммуногистохимическое исследование клеток биопсийного материала, взятого у пациентки при биопсии. По результатам исследования в 65-75% паталогические клетки чувствительны как к эстрогенам, так и к прогестеронам, в 10% — только к прогестеронам.
Понять, что здесь нужна гормональная терапия, можно по заключению, выданному иммуногистохимической лабораторией:
p, blockquote 17,0,0,0,0 —>
- если написано «ER+/ PR +», это значит, что есть и эстрогеновые, и прогестероновые рецепторы, и назначенное гормональное лечение рака молочной железы располагает 70% шансом победить опухоль;
- «ER+/ PR -» или «ER-/ PR+», то есть наличие только одного типа рецепторов прогнозирует успех только в 33% случаев;
- когда написано, что «гормональный статус не известен», это означает, что на пути от забора клеточного материала из опухоли до лаборатории произошло его повреждение, нарушение правил транспортировки или хранения. Такие же слова лаборант напишет, если клеток слишком мало для проведения с ними иммуногистохимических реакций;
- заключение «гормоно-негативная» (оно обычно бывает в 25% случаев) означает, что в раковой опухоли рецепторов слишком мало.
В последних двух случаях гормонотерапия не проводится, так как ее прогнозируемая эффективность крайне низкая.
Обнаружение эстроген- или прогестин-позитивности в раковой опухоли – означает, что после ее хирургического удаления, чтобы возможно оставшиеся раковые клетки перестали делиться и через время отмерли, нужно применить гормонотерапию. Также подобное лечение можно применить и до вмешательства – чтобы снизить размер патологии и профилактировать ее метастазирования. Если злокачественное новообразование груди обнаружено на той стадии, когда операцию провести уже нельзя, гормонотерапия нужна для продления жизни пациентам.
Данный вид лечения используется при эстроген-положительных раках молочной железы в случаях:
p, blockquote 21,0,0,0,0 —>
- если у близких родственников отмечались злокачественные образования груди, а теперь и у женщины самой выявлен дефектный рост клеток органа;
- большие размеры опухоли;
- 0 стадия рака;
- рак имеет тенденцию к прорастанию в соседние ткани, нервы и сосуды;
- имеются метастазы;
- после лечения химио или лучевой терапией, а также после оперативного вмешательства – для профилактики рецидива.
Узнайте больше о раке молочной железы, его видах и методах лечения, перейдя по ссылке.
В зависимости от целей назначения, гормонотерапия может быть:
p, blockquote 25,0,0,0,0 —>
- Адъювантной. Она применяется по окончании операции, для профилактирования рецидива и метастазирования.
- Неоадъювантной. Проводится перед операцией, в основном, при 3 фазе рака и когда есть метастазы в лимфоузлы. Большинство пациенток, которым проводят такую терапию, находится в постменопаузе.
- Лечебной. Она применяется у неоперабельных пациенток, чтобы, остановив рост новообразования, продлить жизнь.
Препараты подбираются в зависимости от нескольких факторов:
p, blockquote 26,0,0,0,0 —>
- стадии раковой опухоли;
- того, находится женщина в менопаузе или нет;
- есть ли сопутствующие заболевания, которые усугубятся при снижении уровня (или блокаде) эстрогенов: остеопороз, артрит, тромбоз.
Сколько будет длиться гормонотерапия, зависит от вида выбранного препарата, его эффективности и переносимости.
Если блокаторы действия эстрогенов и прогестинов вызывают значительные побочные эффекты, в некоторых случаях может проводиться удаление яичников – хирургическое или лучевое. Это останавливает рост ракового новообразования за счет уменьшения выработки половых гормонов. После резекции яичников – для предупреждения рецидива рака молочной железы – назначаются уже не блокаторы эстрогенов или прогестеронов, а гормоны:
p, blockquote 28,0,0,0,0 —>
- андрогены (мужские гормоны) – чтобы гипофиз не стимулировал появление новых фолликулов в несуществующих уже яичниках;
- кортикостероиды (дексаметазон, преднизолон) – для выключения выработки эстрогенов надпочечниками;
- эстрогены – чтобы выключить функцию яичников и подавить выделение гипофизом тех веществ, которые направлены на стимуляцию яичников;
- эстрогены совместно с кортикостероидами нужны для угнетения надпочечниковой и гипофизарной стимуляции яичников, которые уже удалены.
По механизму действия, лекарства подразделяются на:
p, blockquote 31,0,0,0,0 —>
- Снижающие уровень в организме эстрогена.
- Останавливающие соединение женских гормонов с рецепторами клеток опухоли.
Модуляторы рецепторов к эстрогенам
До 2005 года гормонотерапию проводили только модулятором эстрогеновых рецепторов – Тамоксифеном. Этот препарат прочно связывается с рецепторами к эстрогену, не давая гормону попасть к ним. Он очень хорошо изучен, и именно этим объясняются описанные побочные эффекты гормонотерапии при раке молочной железы. Получается, другие антиэстрогеновые средства могут переноситься не лучше, просто они еще не так глубоко исследованы.
Другие препараты этой группы – Ралоксифен и Торемифен. Они также широко используются, к тому же не повышают риска формирования рака печени или карциномы эндометрия, как Тамоксифен.
Блокаторы эстрогеновых рецепторов
Препараты данной группы, например, Фаслодекс, разрушает эстррогеновые рецепторы опухоли.
Ингибиторы ароматазы
В основном, в постменопаузе, эстрогены образуются в жировой, мышечной, печеночной и надпочечниковой тканях из мужских гормонов. Происходят эти реакции под действием фермента ароматазы. Соответственно, если этот фермент «отключить», андрогены прекратят трансформироваться в эстрогены, а рак груди перестанет получать стимуляцию расти и делиться.
Эти средства сейчас признаны наиболее эффективными для лечения рака молочной железы на любых стадиях. К тому же, у них меньше побочных симптомов, чем у блокаторов эстрогенов.
Препаратом этой группы последнего поколения является Летрозол. Он связывается с геном одной из субъединиц ароматазы, которая превращает андрогенов в эстрогены, также ингибируя синтез эстрогенов в тканях.
Если препараты первых трех групп неэффективны, для проведения гормонотерапии назначаются прогестины. Они уменьшают секрецию тех гормонов гипофиза, которые «командуют» выработкой андрогенов и эстрогенов. Также прогестагены блокируют превращение эстрогенов из андрогенов внутри печеночной ткани.
Данные препараты обладают побочными эффектами: повышение давления, синдром Кушинга, кровотечения из влагалища.
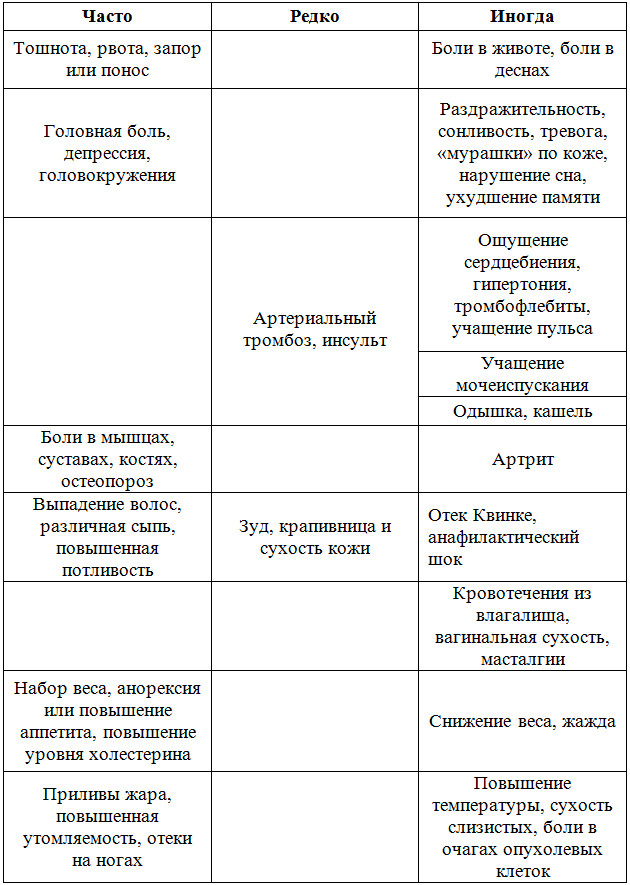
Можно отметить такие основные последствия гормонотерапии при раке молочной железы:
p, blockquote 46,0,0,0,0 —> p, blockquote 47,0,0,0,1 —>
Несмотря на возможные осложнения, назначенное лечение принимать обязательно – оно продлевает жизнь.
источник
Гормональная терапия является эффективным методом лечения гормональнозависимых опухолей молочной железы. Иногда ее называют антиэстрогеновой терапией, так как она направлена на предотвращение воздействия эстрогена на онкологические клетки.
В Москве на онкологических болезнях (в том числе и на раке молочной железы) специализируются врачи Юсуповской больницы. Это одно из лучших учреждений по оснащенности, высококвалифицированным врачам, ценовой политике, качеству оказываемых услуг и сервису, в котором процент положительного исхода лечения один из самых высоких в стране.
В большинстве случаев гормональная терапия оказывает эффективное действие, так как 75% всех опухолей, расположенных в молочных железах, имеют гормонзависимую природу. В зависимости от общего состояния пациентки, стадии заболевания, характера течения, распространенности, менопаузального статуса доктор подбирает оптимальную схему лечения. Ее нужно строго придерживаться, ведь только так можно достичь положительного результата.
Показаниями к назначению гормональной терапии являются:
- снижение вероятности возникновения рака у женщин, которые не страдают этим заболеванием, но находятся в зоне высокого риска;
- снижение риска рецидивов при неинвазивном раке;
- снижение вероятности рецидива или появления новых опухолей после оперативного вмешательства, химиотерапии и лучевой терапии;
- уменьшение размеров опухоли при инвазивном раке;
- метастатический рак.
Гормонотерапию часто называют «страховкой» после применения других методов лечения рака, так как операция, лучевая терапия и химиотерапия не могут дать 100% гарантию, что пациентка не заболеет вновь. Препараты гормонотерапии оказывают влияние на весь организм, подавляя действие эстрогена, и назначаются только в случаях гормонозависимых опухолей.
В Юсуповской больнице применяется только лучшее диагностическое оборудование от производителей с мировым именем, полный перечень лекарственных препаратов (антибиотики, химиопрепараты, гормональные таблетки и инъекции).
- адъювантная (профилактическая);
- неоадъювантная;
- лечебная.
Применяется как дополнительная терапия после оперативного вмешательства, химического облучения и лучевой терапии с целью профилактики рецидивов. Обычно такая терапия длится от 5 до 10 лет, при этом доктор назначает препараты ингибиторов ароматазы или тамоксифен.
Неоадъювантная терапия представляет собой комплексное лечение перед проведением оперативного вмешательства или лучевой терапией. Она применяется в следующих случаях:
- для уменьшения размеров опухоли и ее метастазов;
- для уменьшения объема хирургического вмешательства;
- для увеличения безрецидивной и общей выживаемости;
- для определения чувствительности опухоли к цитостатикам;
- для оценки новых способов лечения.
Такая терапия длится от 3 до 6 месяцев, хотя при положительном результате лечение продлевается.
Назначается пациенткам с неоперабельным раком и при генерализации. Также лечебную терапию назначают молодым женщинам с метастазами в печень или легкие, а также в период ремиссии.
Выбор лечения рака молочной железы зависит от многих факторов, среди которых:
- гормональный статус обнаруженной опухоли;
- менопаузальный статус женщины;
- стадия заболевания;
- применяемые ранее способы лечения;
- наличие сопутствующих соматических болезней;
- риск развития рецидива.
После применения неоадъювантной терапии у 80% пациенток опухоль уменьшается в размерах, а у 15% — отмечена полная морфологическая ремиссия.
Все виды терапии применяются в Юсуповской больнице. Врач, учитывая состояние пациентки, природу опухоли и стадию заболевания, подберет оптимальную схему лечения, которая поможет в эффективном лечении.
Гормонотерапию при раке молочной железы подбирают в зависимости от того, сохранен ли у женщины менструальный цикл. Так, пациенткам в пременопаузе (менструальный цикл постоянный) назначают:
- тамоксифен сроком на 5 лет (на ранних стадиях заболевания);
- операцию по удалению яичников;
- после удаления яичников или подавления их функции с помощью медикаментов назначают ингибиторы ароматазы.
Женщинам в период менопаузы (пациентка находится в климактерическом или постклимактерическом состоянии):
- назначают ингибиторы ароматазы после хирургического вмешательства, химической и лучевой терапии;
- если пациентка до менопаузы принимала тамоксифен, то его заменяют ингибиторами ароматазы;
- если женщина принимала тамоксифен на протяжении последних 5 лет, то его заменяют фемарой;
- если при лечении тамоксифеном была выявлена новая опухоль или рецидив, то вместо него назначают ингибиторы ароматазы;
- если в период приема ингибитора ароматазы выявлен рецидив, то его заменяют на тамоксифен, фаслодекс или назначают другой ингибитор ароматазы.
Опухоли по своей природе могут быть доброкачественными и злокачественными. Если опухоль доброкачественная, при этом существует риск ее перехода в рак, то единственным препаратом, который назначается таким пациенткам, является тамоксифен. Также он применяется при обнаружении протоковой карциномы in situ.
Женщинам с HER2-позитивным раком предпочтительнее назначать ингибиторы ароматазы. Также они назначаются, если тамоксифен оказался нерезультативным.
Относится к группе антиэстрогенов и препятствует соединению эстрогенов с раковыми клетками, что, соответственно, не дает последним увеличиваться. Его назначают женщинам на ранних стадиях заболевания и в период предменопаузы.
Одно из торговых названий этого препарата – Тамоксифен-Нолвадекс (в таблетках). У некоторых пациенток при их приеме отмечается сухость влагалища или, наоборот, чрезмерные выделения, усиленное потоотделение, покраснение кожи, увеличение веса.
Эти препараты блокируют выработку эстрогенов в организме женщины и назначаются пациенткам уже после наступления менопаузы. Как показывает практика, многим женщинам удалось преодолеть рак молочной железы благодаря приему одного из этой группы препаратов (аримидекс, фемара, аромазин). Каждый препарат назначается в определенных случаях:
- аримидекс – на ранних стадиях заболевания сразу после удаления опухоли;
- аромазин – на ранних стадиях рака тем женщинам, которые ранее несколько лет принимали тамоксифен;
- фемара – на ранних стадиях болезни после оперативного вмешательства пациенткам, которые принимали тамоксифен 5 и более лет.
У большинства женщин прием этих препаратов не вызывает никаких негативных симптомов, но некоторые отмечают тошноту, сухость во влагалище и боль в суставах. Также длительный прием ингибиторов ароматазы может стать причиной хрупкости костей, поэтому вместе с данными препаратами параллельно назначают кальций и витамин Д.
Этот препарат является аналогом природного ЛГРГ и применяется для подавления работы гипофиза. Он снижает количество гормонов, которые вырабатывают эстрогены, но при прекращении его приема гипофиз начинает работать в усиленном режиме. Поэтому врачи после нескольких месяцев приема золадекса рекомендуют операцию по удалению яичников (овариоэктомию) хирургическим способом или путем облучения.
Побочное действие препарата заключается в снижении полового влечения, покраснении, сильном потоотделении, головных болях, перепадах настроения. Золадекс вводят внутримышечно в нижнюю часть брюшной стенки 1 раз в месяц.
Несмотря не огромную пользу, гормонотерапия имеет ряд негативных последствий. Примерно половина женщин, которым назначается гормонотерапия при раке молочной железы, отмечают:
- увеличение массы тела;
- потливость;
- отечность;
- сухость влагалища;
- преждевременное наступление менопаузы;
- перепады настроения, депрессия.
Широко используемый препарат тамоксифен может стать причиной образования тромбов, рака матки и бесплодия. Препараты, которые направлены на снижение уровня эстрогенов (ингибиторы ароматазы), в некоторых случаях приводят к остеопорозу, повышению холестерина, заболеваниям ЖКТ. При появлении вышеперечисленных симптомов следует немедленно обратиться к доктору. Он сможет подобрать другие оптимальные лекарства.
С момента обнаружения опухоли в молочной железе женщине нужно пересмотреть свой рацион. Правильно подобранная диета позволит значительно улучшить общее самочувствие и снизить риск дальнейшего развития заболевания.
Питание при раке должно быть максимально сбалансированным, с большим количеством витаминов и микроэлементов. Кушать необходимо часто, но маленькими порциями, при этом придерживаться принципа раздельного питания.
Врачи Юсуповской больницы считают, что питание при гормонотерапии рака молочной железы должно быть именно таким:
- употреблять много ярко окрашенных овощей и фруктов (морковь, тыква, томаты, капуста, клюква, чеснок) и злаков (коричневый рис, пророщенная пшеница, отруби);
- калорийность рациона должна зависеть от веса пациентки: женщинам с лишним весом с помощью диеты нужно попытаться избавиться от лишних килограммов;
- уменьшить количество животных жиров в рационе и увеличить количество растительных;
- употреблять пищу, богатую кальцием и витамином Д;
- отказаться от продуктов, в состав которых входят фитоэстрогены;
- полностью исключить копченую, жареную, соленую, острую пищу и продукты с консервантами;
- ограничить количество сахара (в том числе и напитков с его содержанием);
- полностью отказаться от алкоголя, курения и наркотических средств;
- как можно меньше кушать красное мясо;
- обязательно добавить в рацион морскую рыбу, морепродукты, морскую капусту;
- ежедневно употреблять 1-2 порции молочных продуктов;
- пить как можно больше сырой воды (не менее 2-2,5 л в день), зеленого чая и отваров из травяных сборов.
В Юсуповской больнице есть все необходимое оборудование для диагностики и лечения заболевания, а при выявлении образования в молочной железе в лаборатории можно сделать анализ на определение его природы.
Важно заметить, что каждая женщина в возрасте после 35 лет должна раз в год посещать маммолога чтобы исключить вероятность патологических образований в груди. Это можно сделать в Юсуповской больнице, которая находится по адресу: 117186, г. Москва, ул. Нагорная, д.17, корп.6, предварительно записавшись на прием.
источник
Поиск и подбор лечения в России и за рубежом
Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
MedTravel Лечение за рубежом » Маммология » Побочные эффекты гормонотерапии рака молочной железы
Побочные эффекты, характерные для препаратов гормонотерапии
В данной статье мы постараемся познакомить пациенток с наиболее общими и частыми побочными эффектами гормонотерапии рака молочной железы.
Все в этом мире относительно. Каждый выбор, который мы делаем, обладает своими за и против. Это справедливо и в отношении гормонального лечения рака молочной железы. Поэтому для того, чтобы выбрать наиболее подходящий вид терапии, полезно знать, с чем можно столкнуться в процессе лечения.
Побочные эффекты гормональной терапии отличаются в зависимости от конкретного препарата или вида терапии, хотя у всех них есть общие, так сказать характерные побочные эффекты. Эти эффекты могут быть разными по своему проявлению: от кратковременных и незначительных, до умеренных, выраженных и довольно серьезных.
Побочные эффекты, характерные для всех препаратов гормональной терапии:
Повышается риск развития рака матки (менее 1% женщин),
Повышается риск развития тромбозов и катаракты (менее 1% женщин),
Повышается риск инсультов (менее 1% женщин),
Остеопороз (разрежение костной ткани),
У некоторых препаратов — повышение уровня холестерина в крови,
Повышается риск развития тромбозов,
У некоторых препаратов — боли в желудке и потливость.
Препараты, разрушающие эстрогеновые рецепторы:
Остеопороз (разрежение костной ткани),
Отечность и болезненность в месте инъекции,
Возможны побочные явления со стороны желудка, головная боль и боли в спине.
Остеопороз (разрежение костной ткани),
Общие побочные эффекты, характерные для гормонотерапии:
Перемены настроения, депрессия, увеличение веса тела, приливы жара, сухость влагалища, отечность, раннее наступление менопаузы (может быть обратимо), внезапное жжение при метастазах в костной ткани
Учитывая все сказанное, стоит посоветоваться с Вашим врачом насчет сочетания, как положительных эффектов гормонотерапии, так и побочных явлений. Для этого следует обратить внимание на общее состояние пациентки, природу опухоли, ее распространенность, состояние менструального цикла и некоторые другие факторы. Отметим, что иногда приходится консультироваться с врачом по несколько раз для того, чтобы выявить наиболее подходящий для Вас вид гормонотерапии.
Изменения в организме, которые происходят при гормональной терапии, схожи с теми, что бывают при наступлении менопаузы. То же относится и к побочным эффектам данного вида лечения рака молочной железы. Эти проявления встречаются почти у половины женщин:
- Раннее наступление менопаузы (этот эффект может быть обратим после окончания гормональной терапии),
- Приливы жара,
- Увеличение веса тела или отечность,
- Сухость влагалища,
- Перемены настроения,
- Депрессия.
Каждая женщина по-своему переносит гормональную терапию. И со временем число и выраженность этих проявлений может изменяться. Эти симптомы зависят от того, находится женщина в пременопаузе, либо менопауза у нее уже наступила, а также от того, как быстро снижается уровень эстрогена в крови. Наиболее быстро уровень эстрогена снижается при удалении яичников. Зачастую у этой категории пациенток отмечаются интенсивные симптомы климакса. Это особенно касается тех женщин, у которых менопауза наступила уже во время химиотерапии, и после этого они продолжили гормональное лечение, в результате чего уровень эстрогенов снижается еще больше.
Если же у Вас уже наступила менопауза, то при назначении гормональной терапии у Вас изначально снижен уровень эстрогенов в организме. Прием ингибиторов ароматазы позволяет снизить этот уровень еще больше, в результате чего симптомы климакса могут усилиться.
Тамоксифен отличается от всех остальных препаратов гормональной терапии тем, что он обладает слабыми эффектами эстрогена в других областях организма, в том числе и в мозге. Гормоны гипофиза (важного компонента головного мозга) ответственны за регуляцию температурного режима в организме. Тамоксифен приводит к нарушению этой регуляции, в результате чего происходит повышение температуры, известное как приливы жара. Этот эффект особенно выражен у тамоксифена, по сравнению с ингибиторами ароматазы.
(495) 50-253-50 — бесплатная консультация по клиникам и специалистам
источник
Гормональная терапия – лечение с применением гормонов, синтетического происхождения. Средства выполняют заместительную, стимулирующую или тормозящую функцию работы гормонов в организме. Для этого назначаются соответствующие препараты с содержанием того или иного гормона.
Гормональная терапия применяется, если у пациента обнаружено поражение желез внутренней селекции и не эндокринная патология.
Для уменьшения выработки или, наоборот, для повышения количества гормона при раке молочной железы, врач назначает определенный препарат. Назначение гормонотерапии может понадобиться как перед, так и после операции, но чаще всего приписывается после. «Пополнение» женского организма необходимыми гормонами служит способом предотвращения появления онкологических и других заболеваний.
Чтобы помочь женщине справится с уже имеющейся болезнью или предотвратить ее появление при явных показателях, специалисты назначают гормоносодержащие препараты, которые выполняют: заместительную, стимулирующую или тормозящую функцию.
- Заместительная назначается в случае частичной или полной дисфункции эндокринной железы (в случаях диабета, аддисоновой болезни и другое). Воздействие средства не устраняет проблемы эндокринной железы, а полностью выполняет ее работу, поэтому препарат необходимо принимать на постоянной основе.
- Стимулирующая предназначена для повышения выработки недостающего гормона эндокринной железой. Так бывает при гипотиреозе, когда не вырабатывается тиреотропный гормон, или при сниженной функции половых желез.
- Тормозящая. Применяется в случаях повышенной выработки половых гормонов. Эта функция чаще всего приводит к злокачественным новообразованиям, поэтому использование терапии приводит к балансу и восстановлению количества гормона.
Сбой гормональной системы приводит к недостатку (избытку) эстрогена и прогестерона, с серьезными последствиями. Гормонотерапия при раке молочной железы назначается с учетом возраста пациентки (климакса или его отсутствия).
Гормоны выступают сильными стимуляторами процессов обмена, роста, полового развития. Участвуют в регулировании жизненно важных функциях организма, адаптации к условиям внешней и внутренней среды.
Когда происходит нарушение гомеостаза путем смены концентрации метаболитов, рефлекторно начинается продуцирование гормонов одной из периферической эндокринной железы, что должно восстановить первичный процесс гомеостаза. При неправильном течении данных принципов, соотношения качества и количества гормонов приводит к появлению патологических процессов в органах и тканях.
Для восстановления гормонального баланса, при гормонотерапии, принимают синтетические Альбумины, которые имеют связь со всеми стероидными гормонами. Аналогичными действиями обладают эстрогены, после прогестерон и тестостерон.
Не совместимы с альбумидами считаются кортикостероиды. А снижение уровня первых может повлечь за собой нарушение стероидогенеза.
Препараты, которые могут назначать специалисты во время гормонотерапии:
- Тамоксифен
- Торемифен
- Ралоксифен
- Фулвестрант
- Фаслодекс
- Летрозол
- Анастрозол
- Экзместан
В частых случаях, если нет негативной реакции организма на лекарственное средство, гормон принимается не менее чем пять лет. Побочные явления могут быть совсем разные, и все они указаны в инструкции. Перед лечением обязательно стоит получить квалифицированную консультацию врача по дальнейшему течению болезни и периодически посещать кабинеты маммолога или онколога.
Применение гормонотерапии при раке молочной железы не всегда целесообразно и правильно, так как каждый отдельный случай имеет свои особенности. А самостоятельное использование лекарственных средств приводит к непредсказуемым последствиям. Рецепт на прием гормоносодержащих средств при гормонотерапии должен назначать специалист, который по заключению сделанных анализов с уверенностью может сказать о необходимости их употребления. Показанием к гормонам может послужить повышенное содержание или наоборот пониженное количество эстрогена и протестерона.
Любое заболевание имеет свою специфику и характер протекания, поэтому для каждого отдельного пациента выписывается индивидуальный рецепт. Учитываются и другие факторы связаны с:
- Возрастом пациента;
- Хронические заболевания;
- Стадия болезни;
- Реакция на медикаменты и многое другое.
Необходимо понимать, гормонотерапия это способ, который назначается комплексно, он является вспомогательным, усиливающий эффект основной терапии (лучевой, химиотерапии, операции).
Гормональная терапия при раке молочной железы чаще всего применима в случаях:
- Высокой вероятности появления онкологического заболевания, путем быстрого роста вредных клеток.
- Определения причины возникновения рака, из-за недостатка или чрезмерного количества выработки гормона.
- Злокачественная опухоль с высокой вероятностью проявления рецидива.
- Большого размера злокачественного образования и подготовки ее к удалению.
- Предотвращения вторичного появления после проведенной операции.
- Разрастания метастаз, для их уменьшения и приостановке в росте.
Гормонотерапия помогает в вышеперечисленных случаях, но может и сильно навредить, поэтому назначают лечение очень осторожно и обдуманно.
Результаты после прохождения курса терапии могут быть самыми разными, так как каждый организм реагирует на лекарственные средства индивидуально. Наиболее распространенными последствиями были отмечены:
- Набор веса.
- Отечность.
- Менопауза на раннем сроке.
- Повышение потливости.
- Приступы жара.
- Частая перемена настроения.
Некоторым пациенткам даже приходилось обращаться к психологам, постоянно угнетенное настроение приводило их к депрессии.
Как и любой другой препарат, тамоксифен при длительном употреблении, способен на образование тромбов, рака матки и бесплодия. Другие же лекарства, снижающие выработку эстрогенов, могут вызвать остеопороз, болезни ЖКТ, повышение уровня холестерина.
Несмотря на свои негативные качества, комплексное лечение с использованием гормонов, эффективно выполняет свои функции. Чтобы определить влияние медикамента на заболевание, достаточно пациенту сдать соответствующий анализ. Диагностику и схему лечения обязательно назначает маммолог или онколог.
Факторы, влияющие на положительные, так и отрицательные результаты лечения рака с помощью гормонотерапии:
- Стадия рака;
- Диагноз;
- Переносимость и реакция на медикаменты, применяемые в лечении;
- Сопутствующие или хронические заболевания, в том числе и половой системы;
- Физическое состояние и даже настрой на выздоровление;
- Вид применяемых гормональных средств.
При самых неоптимистических прогнозах третьей стадии наступает выздоровление пациента, или наоборот, неправильное назначение гормонотерапии может привести к летальным исходам после активного развития рака. Для предотвращения подобных ситуаций необходимо сдать анализы. Диагностирование показывает четкую реакцию организма на клеточном уровне, после чего делается предположительный прогноз.
Если проигнорировать данную процедуру можно навредить пациенту, назначить неправильное лечение, после чего только усугубить ситуацию. Также специалист на протяжении всего лечения следит за состоянием больного и при необходимости корректирует дозировку или меняет (отменяет) препараты, что очень важно.
Мнения гормонотерапии от пациентов кардинально разные. Их можно почитать, послушать, но в любом случае слушаться их и назначать самостоятельно аналогичные препараты нельзя, необходимо найти настоящего специалиста и доверится ему.
источник
Рак молочной железы – это групповое название злокачественных новообразований, имеющих эпителиальное происхождение. Его доля составляет 20,8% от всей опухолевой патологии женщин. Средний возраст возникновения патологического процесса – 61 год. Среди всех случаев смерти женщин 17% – по причине рака груди. Пятилетняя выживаемость составляет 59,8%.
Учёные пришли к выводу о гормональной зависимости этого вида новообразований, так как заметили повышенную вероятность появления опухоли у женщин с нарушенной функцией яичников. Настороженность вызывают:
- Ранние выкидыши.
- Привычное невынашивание беременности.
- Случаи замершей беременности.
- Синдром поликистоза яичников.
- Миоматозные узлы в матке.
- Нарушения менструального цикла (анте- и постпонирующие циклы, аменорея).
- Случаи заболевания у матери, сестёр и других родственниц по женской линии.
Генетический фактор отвечает за предрасположенность к злокачественному процессу, а нарушение работы половых желёз становится пусковым механизмом и способствует быстрому росту и распространению опухолевых клеток.
Показания к срочному проведению обследования:
- Уплотнение в молочной железе.
- Боль в груди.
- Увеличение подмышечных и подключичных лимфоузлов.
Повышение показателей выживаемости пациенток связано с улучшением качества диагностики, позволяющей определять опухоли диаметром до 1 сантиметра, и тем, что была изобретена гормонотерапия при раке молочной железы.
Для достижения длительной ремиссии необходим комплекс лечебных мероприятий: операция по удалению узла, химиотерапия и радиотерапия.
До синтеза лекарств для снижения уровня эстрогенов проводилась хирургическая антигормональная терапия – удаление яичников. Также положительный эффект оказывали лучевое поражение придатков, удаление надпочечников и физическое разрушение гипофиза.
Как альтернатива удалению желёз, изобретены препараты, оказывающие аналогичное воздействие на гормональный фон: антиэстрогены, андрогены, антагонисты прогестинов и ингибиторы ароматазы – фермента, отвечающего за синтез женских гормонов.
Гормонотерапия оказывает выраженный положительный эффект в 40% клинических случаев, что делает её обязательным компонентом курса противораковой терапии.
Показания для проведения гормонотерапии:
- Гистологически верифицированный рак.
- Чувствительность клеток опухоли к эстрогену и прогестерону.
- Риск появления или доказанные отдалённые метастазы.
- Период после резекции опухоли, лучевой и химиотерапии.
- Неоперабельные опухоли.
- Генетическая предрасположенность к раку груди.
- Наличие факторов риска рака (поликистоз яичников, миома матки, эндометриоз, нарушение функций надпочечников).
- Непереносимость компонентов лекарств.
- Гормонорезистентная опухоль.
- Другие злокачественные новообразования: карциномы, меланомы.
- Острые и хронические гепатиты.
- Цирроз печени.
- Флебит и тромбофлебит.
- Беременность.
- Грудное вскармливание.
Прежде чем назначить лечение, берётся часть опухоли для определения чувствительности её клеток к гормонам. Этот анализ можно сделать до операции или после удаления узла.
Результаты этого исследования бывают четырёх видов. Степени гормональной чувствительности опухолей:
- ER(+)/ PR(+). Найдены рецепторы к эстрогену и прогестерону. Абсолютное показание для назначения гормональной терапии с прогнозом 80% эффективности.
- ER(+)/ PR (-) ER(-)/ PR(+). Клетка опухоли чувствительна к одному типу гормонов. Терапия показана, и вероятность успеха лечения 30-40%.
- ER(-)/ PR (-). Рецепторы к эстрогену и прогестерону не найдены или в малом количестве. Гормональные препараты не назначаются.
- Неизвестный гормональный статус – следствие нарушения методики исследования. Требуется повторный забор материала.
После проведения обследования женщины врач определяет тактику терапии в зависимости от стадии онкологического процесса, чувствительности клеток к гормонам, состояния организма женщины. Главные факторы в плане выбора схемы лечения:
- Наступила либо нет менопауза.
- Возможно ли хирургическое лечение.
- Есть ли сопутствующие заболевания.
- Наличие аллергии, непереносимости групп или отдельных препаратов.
Вид предоперационного лечения, проводится для уменьшения объёма вмешательства, предупреждения метастазирования в регионарные лимфатические узлы. При наличии отдалённых метастазов способствует их разрушению.
- Чувствительность опухоли к эстрогену и прогестерону.
- Первично операбельная форма рака.
- Наличие метастазов в регионарных лимфоузлах.
Продолжительность курса приёма препаратов: от 3 до 6 месяцев.
Положительные эффекты: возможность сохранения молочной железы, увеличение периода ремиссии. Это показания к отмене системной полихимиотерапии.
Проводится как вспомогательный этап после операции, лучевой терапии или химиотерапии. Она помогает снизить вероятность рецидива и появления отдалённых метастазов.
- Молодой возраст, до наступления менопаузы.
- Высокая чувствительность опухолевых клеток к эстрогенам.
В этих случаях применяются препараты, угнетающие продукцию эстрогена в яичниках. Длительность курса гормонотерапии составляет 5-10 дней.
У женщин в постменопаузальный период препаратами выбора становятся ингибиторы ароматазы. Они оказывают ряд дополнительных положительных эффектов – снижается вероятность рака матки, снижается риск тромбообразования.
Побочные эффекты: декальцинация костной ткани, остеопороз, что приводят к болям в суставах и риску переломов.
Паллиативная, или поддерживающая, терапия, направленная не на достижение ремиссии, а на улучшение качества жизни.
- Неоперабельная опухоль или невозможность проведения операции из-за аллергии на наркоз, сопутствующих заболеваний.
- Размер опухолевого узла больше 4 см.
Включает гормональное лечение и при слабом эффекте препаратов лучевую кастрацию.
Длительность лечения: курсами пожизненно.
Положительные эффекты: уменьшение размера первичной опухоли и метастазов, увеличение продолжительности жизни.
В зависимости от того, вышла ли пациентка из детородного возраста, планируется ли беременность и роды, различают две линии лечения:
- Зависимая от менструального цикла – применяется к женщинам фертильного возраста, не приводит к наступлению лекарственного климакса.
- Не учитывающая циклы – считается более универсальной, проводится с применением антиэстрогенов и прогестинов. Возможна в пре- и постменопаузе.
Злокачественное новообразование невозможно устранить только при помощи гормонов, нужен системный подход. Их применяют в сочетании с оперативным лечением или химиотерапией.
Женщинам, находящимся в репродуктивном возрасте, с функционирующими яичниками и регулярными циклами назначается лечение по схеме:
- Длительный приём модуляторов рецепторов к эстрогену, чтобы сдерживать рост опухоли без удаления половых желёз и снижения уровня гормонов.
- Удаление яичников. После операции наступает искусственная менопауза.
- Назначение ингибиторов ароматазы.
Пациенткам в возрасте постменопаузы, когда функция яичников угнетена по естественным причинам и не планируются беременность и роды, схему изменяют:
- Удаление яичников.
- Лучевая или химиотерапия – метод выбирают в зависимости от строения ткани опухоли и производится врачом-онкологом.
- Назначают ингибиторы ароматазы на длительный срок.
- При рецидивах злокачественного процесса назначают антиэстрогеновые препараты.
Рост атипичной ткани в молочной железе напрямую зависит от содержания эстрогена в крови и как сильно он воздействует на опухоль. Чтобы снизить эти показатели, есть два способа:
- Уменьшить синтез гормона в организме.
- Заблокировать рецепторы клеток.
Ароматаза – это фермент, благодаря которому синтезируется эстроген. Он содержится в жировой и мышечной тканях, клетках печени и надпочечников. Препараты группы ингибиторов оказывают системное действие, так как приводят к снижению уровня эстрогена в крови.
Эти таблетки показаны пациенткам в период постменопаузы. Не назначаются женщинам с сохраненной функцией яичников, так как приводят к повышению продукции ими половых гормонов.
- Аримидекс. Препарат для адъювантной терапии раннего и метастазирующего рака груди. Курс лечения 2-5 лет. Побочные эффекты: приливы, боли в суставах, сухость слизистой влагалища, тошнота, жидкий стул, головные боли, повышение уровня холестерина, остеопороз. Противопоказан при беременности и кормлении грудью, наличии тяжёлых заболеваний почек и печени, приёме тамоксифена.
- Фемара. Показана для лечения рака ранней и поздней стадии, как компонент продленной терапии после операции или курса тамоксифена. Осложнения – симптомы медикаментозного климакса: слабость, приливы, тахикардия, тошнота и рвота. Со стороны нервной системы: головные боли, тревожность, депрессии. Во время курса необходим контроль количества лейкоцитов – есть риск снижения этого показателя. Рекомендованы периодические осмотры у окулиста из-за возможного поражения сетчатки глаз. Может вызывать понижение количества лейкоцитов в крови. Из-за системного снижения уровня эстрогена возможен остеопороз с болями в костях и суставах, выпадение волос, тромбофлебит. Противопоказана при беременности и кормлении.
- Аромазин. Лекарство помогает уменьшить риск рецидива рака груди. Применяется при неэффективности других видов гормонотерапии. Побочные эффекты: тошнота, выраженная потеря веса, слабость, бессонница, головокружение, приливы, потливость, боли в костях, суставах и мышцах. Противопоказания такие же, как у остальных препаратов этой группы.
Действующее вещество связывается с рецепторами к женским гормонам на поверхности опухолевых клеток и разрушает их. При его применении также уменьшается количество рецепторов к прогестерону. После этого размножение злокачественных клеток прекращается.
- Фарестон. Таблетированный препарат на основе торемифена. Может применяться при наличии метастазов в период после менопаузы. При его назначении наблюдается дополнительный положительный эффект: снижение риска развития атеросклероза. Побочные эффекты: кровотечения из полости матки, слабость, головокружение, усиление потоотделения. Нельзя назначать женщинам, у которых выявлена гиперплазия и полипы эндометрия, так как есть вероятность развития рака матки. Не показан при тяжёлых заболеваниях печени, аритмиях, сердечной недостаточности, заболеваниях паращитовидных желёз – его действие усугубит симптомы заболеваний.
- Фазлодекс. Действующим веществом является фулвестрант. Показан для лечения рака молочной железы тяжёлой степени. Может применяться как после завершения курса антиэстрогенов, так и одновременно с ними. Препарат выпускается в виде раствора для внутримышечных уколов. Побочные эффекты: боли в месте укола, кожная сыпь, тошнота, рвота, потеря веса и слабость, приливы, повышение свертываемости крови. При длительном приёме растёт вероятность цистита, уретрита. Противопоказан при беременности и кормлении, острых нефритах, гепатитах, циррозе печени.
Эту группу препаратов также называют антиэстрогенами. Они блокируют рецепторы на поверхности опухолевых клеток, но не разрушают их, поэтому оказывают обратимое действие.
Тамоксифен. Также выпускается под торговым названием Нольвадекс. Приём этих таблеток показан для лечения рака молочной железы на любой стадии, в период менопаузы. Имеет дополнительный терапевтический эффект при новообразованиях почек, яичников и простаты. Курс лечения длится от 2 до 4 лет. Побочные эффекты: помимо общих для снижения уровня эстрогена тошноты, тромбофлебитов и повышения свертываемости, повреждает клетки печени и эндометрия. При длительном приёме может развиться жировая дистрофия печени, гиперплазия эндометрия с кровотечениями.
Противопоказано применение, если больная имеет болезни вен, печени и эндометрия. Не допускается одновременно с эстрогенсодержащими препаратами, так как их действие нивелируется.
Приём любых лекарственных препаратов связан с рисками. После рака молочной железы они считаются допустимыми, поскольку терапевтический эффект превышает возможные вредные последствия лечения.
После применения гормональных препаратов и наступления менопаузы женщины отмечают ряд отрицательных эффектов:
- Повышение массы тела.
- Отёчность.
- Изменение роста волос: избыточное оволосение или алопеция.
- Высыпания по типу акне.
- Нарушение терморегуляции (приливы).
- Сильное потоотделение и неприятный запах пота.
- Тошнота.
- Сухость и жжение во влагалище.
- Вагинальные кровотечения.
- Подтекание мочи.
- Расстройства сна.
- Эмоциональная нестабильность и понижение настроения вплоть до депрессивных состояний.
Последнее может быть не связано с лечением, а быть следствием других побочных действий. При возникновении новых жалоб и изменении состояния требуется обращение к врачу, исследование крови на гормоны и корректировка лечения.
источник
Лечение рака груди всегда состоит из комплекса нескольких способов: гормонотерапии, химиотерапии, хирургической операции и радиотерапии. Гормональный метод необходимо отличать от заместительной гормональной терапии. Он применяется для уничтожения оставшихся после применения других методов лечения раковых клеток, а также для снижения риска рецидива заболевания. Основная цель – уменьшение воздействия эстрогенов на онкогенное образование.
Схему гормонотерапии подбирает специалист. Он учитывает стадию, на которой было обнаружено заболевание, менопаузальный статус женщины и факторы риска повторного появления опухоли. Важно грамотно сочетать терапию злокачественной патологии с другими сопутствующими заболеваниями, если они имеются, ведь это может усиливать побочные эффекты.
Операция по вырезанию одного или двух яичников применяется только у женщин со сбережённой менструальной функцией или при преждевременном климаксе. В постменопаузе хороший результат показывают препараты, понижающие выработку эстрогенов, в репродуктивном возрасте применяют рилизинг-гормоны.
После забора биопсии часть опухоли обследуют. Если патологическое образование – гормонозависимое, то гормональное лечение рака молочной железы успешно почти в 70% случаев.
Основные показания для назначения лечения при гормонозависимых опухолях:
- наследственный фактор;
- значительные размеры онкообразования;
- нулевая стадия патологического процесса;
- появление метастаз;
- рак 4 стадии;
- метастатический рак;
- для предупреждения повторного формирования опухоли после первичного комплексного лечения карциномы.
Различают 3 вида гормонотерапии:
- адъювантная – выполняется для снижения риска повторного появления карциномы. Такое лечение длится 5-10 лет;
- неоадъювантная – назначается перед операцией, если новообразование более 2 см и затронуты лимфоузлы. Терапия обычно растягивается на 3-6 месяцев;
- лечебная – применяется для уменьшения или устранения имеющихся очагов рака, а также при неоперабельных состояниях.
Выбор варианта терапии во многом зависит от менструального статуса женщины: пременопаузы или постменопаузы. Гормональные средства подбираются доктором и применяются разнообразными способами: отдельно, в комбинации или последовательно одно за другим. Если злокачественный процесс обнаружен на этапе, когда оперативное вмешательство выполнить уже невозможно, то гормонотерапия при раке молочной железы необходима для продления жизни женщины.
Гормональная терапия при раке молочной железы имеет два направления: замедление или блокировка выработки эстрогенов и применение антиэстрогенных препаратов.
Выделяют 5 основных типов гормонального лечения. Каждый из них имеет определённый механизм действия: понижение эстрогена в крови, уменьшение или прекращение его выработки:
- Ингибиторы ароматазы. Они влияют на концентрацию эстрогенов. Ингибиторы ароматазы блокируют эстрогеновые рецепторы, не дают клеткам делиться и размножаться. Они назначаются пациенткам после наступления климакса. Выделяют 3 вида ингибиторов ароматазы при раке молочной железы: Аромазин, Аримидекс, Фемара. Препараты часто становятся причиной повышенной хрупкости костей. Доктор должен регулярно проводить обследования костной ткани, и при необходимости, на фоне применения ингибиторов ароматазы прописать, для предотвращения остеопороза, приём кальция с витамином D.
- Модуляторы рецепторов к эстрогенам. Это такие препараты как Тамоксифен и Кломифен. Они прекращают выработку эстрогенов.
- Блокаторы эстрогеновых рецепторов. Самым известным из них является Фаслодекс и Фулвестрант. Их цель – предотвращение воздействия на клетки онкообразования.
- Прогестины. Снижают выделение определённых гормонов гипофиза, ответственных за выработку андрогенов и эстрогенов.
- Воздействие на яичники. Существуют 3 способа:
- медикаментозный: Золадекс и Люпрон рекомендуются инъекционно 1 раз в месяц для уменьшения производства яичниками эстрогена;
- овариальная абляция – облучение яичников, применяется редко;
- операция овариэктомия – вырезание одного или двух яичников. После выполнения их резекции – для уменьшения риска рецидива заболевания рекомендуют: андрогены – чтобы гипофиз не стимулировал появление новых фолликулов; кортикостероиды и эстрогены – для отключения выработки эстрогенов надпочечниками и яичниками.
В пременопаузе чаще всего используют овариэктомию, облучение яичников или медикаментозный способ с последующим назначением Тамоксифена. В постменопаузе самый применяемый вариант лечения – употребление антиэстрогенов около 5 лет.
Количество, длительность, а также характер побочных эффектов после терапии рака зависят от множества факторов: возраста, общего состояния женского здоровья, стадии, на которой было получено лечение, а также назначенной специалистом схемы. Самые распространённые общие последствия гормонотерапии:
- увеличение массы тела;
- преждевременный климакс;
- приливы жара;
- отёчность ног;
- нарушение сна;
- запор или понос;
- боли в дёснах;
- учащение мочеиспускания;
- одышка;
- алопеция;
- тошнота, рвота;
- усиленная потливость;
- ухудшение памяти;
- сухость влагалища;
- депрессия.
Все они в основном имеют кратковременное течение и исчезают спустя несколько недель после завершения гормонотерапии, реже на это необходимы месяцы. Некоторые из необходимых для лечения медикаментов обладают сильными побочными эффектами.
Тамоксифен повышает возможность тромбообразования и развития катаракты, а также гепатита, является одним из факторов риска при возникновении рака матки и диагностировании бесплодия.
Ингибиторы ароматазы – провоцируют остеопороз, увеличивают риск язвенных поражений системы ЖКТ, повышают холестерин в крови, массу тела, а также приводят к алопеции.
После приёма Фаслодекса могут появиться нарушения в работе мочевыделительной системы – цистит, уретрит, а также расстройство стула и кожные высыпания.
Золадекс и Люпрон провоцируют приливы жара, депрессию, понижение или повышение давления, артралгию.
Побочными явлениями при применении гормонов после удаления яичников становятся нарушения водно-солевого обмена, развитие алкалоза, увеличение уровня сахара в крови, появление невроза с бессонницей. Возможно диагностирование синдрома Кушинга, а также язвенных поражений системы ЖКТ.
Последствия приёма прогестинов – прибавление массы тела, облысение, тромбоэмболические осложнения.
Гормонотерапия при раке молочной железы – один из способов лечения гормоночувствительных опухолей груди, который при условии грамотного назначения и правильного проведения очень эффективен.
Если оба рецептора (прогестероновые и эстрогеновые) обнаружены в злокачественных клетках опухоли, то терапия даёт хорошие результаты в 70% ситуаций, если выявлен один их тип – то лишь примерно в 30% случаев. При других видах карциномы груди эффективность лечения может быть лишь около 10%.
источник
Рак молочной железы относят к гормонозависимым опухолям, поэтому очень действенным считается проведение гормонотерапии при раке молочной железы.
Гормонотерапия это один из способов терапии онкологии молочной железы, среди которых химиотерапия, радиотерапия и хирургический способ лечения. Гормонотерапия преследует своей целью уменьшить воздействие гормона эстрогена на раковое новообразование.
Метод лечения гормонами составляет специалист, он учитывает стадию заболевания, статус менопаузы женщины, риск рецидивного возникновения раковой опухоли. Очень важно сочетать лечение онкологии груди с другими заболеваниями, так их присутствие может усилить побочные эффекты.
При лечении такого вида рака применяются различные виды лечения, в постменопаузе отличный результат выдают лекарственные препараты, которые понижают выработку гормона эстрогена, а в репродуктивном возрасте применяют релизинг-гормоны.
Назначение гормональной терапии показано, если биопсия показала, что рак является гормонозависимым и это делает лечение в 70% случаев успешным.
Гормонозависимая опухоль груди появляется, если повышается гормон эстроген, а его повышение возможно при использовании его при лечении:
- поликистоза яичников;
- нарушений месячных;
- миомы матки.
К группе риска можно отнести женщин, которые:
- имеют сбои в работе яичников;
- сделали аборт;
- имели угрозу выкидыша;
- перенесли замершую беременность.
Симптомами гормонозависимой опухоли груди считаются:
- увеличение лимфоузлов;
- боли в месте новообразований;
- появление уплотнений.
Показателями для рекомендации лечения гормонотерапией при гормонозависимых опухолях являются:
- наследственный фактор;
- внушительные размеры опухоли;
- рак на последней стадии;
- метастатический рак;
- для предотвращения рецидива после лечения карциномы;
- возникновение метастаз.
Уменьшение уровня эстрогенов и прогестерона в крови проявляет, в общем, положительное воздействие на здоровье женщины, это снижает вероятность рецидива гормонозависимого заболевания.
Гормонотерапию целесообразнее проводить в сочетании с прочими способами лечения. Назначение лечения гормональными препаратами проводят при:
- Вероятности появления метастазов;
- Различных уплотнениях после проведения операции;
- Раке, не поддающегося химиотерапии;
- Росте новообразования в отсутствии роста онкоклеток.
Запомните! Терапия рака молочной железы при помощи гормонотерапии разрешает одновременно несколько проблем, каждая из которых требует использование определенного препарата.
Выбор метода воздействия зависит от некоторых факторов:
- Предыдущих способов лечения;
- Гормонального статуса раковой опухоли;
- Стадии онкологического заболевания;
- Непереносимости препаратов;
- Сопутствующих диагнозов (некоторые болезни ухудшают прогнозы основного заболевания);
- Периода жизни пациента – пре- и постменопауза.
Так же при назначении лечения требуется знать, присутствуют ли в опухоли рецепторы к гормонам, и к которым именно. От гормонального статуса заболевания зависит и назначение лечения. Наиболее благоприятный прогноз, когда есть рецепторы одновременно к прогестерону и эстрогену, также бывают случаи:
- Негативности ко всем гормонам;
- Неизвестного гормонального статуса;
- Чувствительности только к эстрогену (прогестерону), когда рецептор эстрогена (прогестерона) позитивный.
Гормонотерапия рака молочной железы (РМЖ) подразделяется на три вида:
- Адъювантная гормонотерапия может длиться около 5-10 лет, она выполняется для уменьшения риска рецидива карциномы;
- Неоадъювантная гормонотерапия проводится в промежутке 3-6 месяцев, ее назначают перед операцией, когда опухоль более 2 см и в процесс втянуты лимфоузлы;
- Лечебная гормонотерапия применяется при неоперабельных опухолях или для уменьшения и устранения раковых очагов (больше 2 стадии (2а)).
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Можно выделить несколько ведущих видов гормонального лечения, любой из которых имеет отдельный механизм воздействия: понижение уровня эстрогена в крови, прекращение его выработки или ее уменьшение:
- Ингибиторы ароматазы. Они оказывают влияние на концентрацию эстрогенов, блокируя рецепторы и не давая клеткам размножаться и делиться. Такие ингибиторы прописываются больным после наступления менопаузы. Можно выделить 3 вида ингибиторов ароматазы при онкологии груди: Фемара, Аримидекс, Аромазин. Но эти препараты могут привести к повышению хрупкости костей. При приеме подобных препаратов назначается кальций с витамином D, для предотвращения остеопороза;
- Блокираторы эстрогеновых рецепторов, при эстрогенозависимых опухолях. Эти препараты предотвращают воздействие на клетки раковой опухоли. К таким препаратам можно отнести: Фулвестрант, Фазлодекс;
- Модуляторы рецепторов к эстрогенам, которые останавливают выработку эстрогенов. Это антиэстрогенные препараты в таблетках: Кломифен, Тамоксифен;
- Прогестины, которые уменьшают выработку определенных гормонов гипофиза, которые ответственны за появление андрогенов и эстрогенов;
- Воздействие на яичники — еще один способ гормонотерапии. Таких способов три: медикаментозный (инъекции Золадексом или Люпроном), хирургический (удаление яичников — овариэктомия), радиационное облучение.
При лечении возможны побочные эффекты, появление которых зависит от множества факторов: стадии онкологического заболевания молочной железы, когда было получено лечение, возрастной категории пациентки, общего состояния здоровья, схемы назначенного лечения. Самыми частыми побочными эффектами являются:
- Преждевременный климакс и сопутствующие ему симптомы – приливы, увеличение веса и т.д.;
- Отечность ног;
- Проблемы со сном;
- Нарушение пищеварения (запоры или поносы);
- Боли в деснах;
- Сухость влагалища;
- Тошнота или рвота;
- Алопеция;
- Усиленная потливость;
- Депрессия;
- Ухудшение памяти.
В основном, эти симптомы через непродолжительное время проходят (спустя несколько недель по завершению лечения гормонами), иногда может продолжаться до 2 месяцев.
Ингибиторы ароматазы могут спровоцировать возникновения остеопороза, повышают холестерин в крови, могут вызвать проблемы с ЖКТ и приводят к алопеции.
Тамоксифен повышает риск тромбообразования, гепатита, является фактором риска для возникновения рака матки и проблем бесплодия.
Золадекс и Люпрон вызывают скачки давления, артралгию, депрессию.
После хирургического удаления яичников может нарушаться водно-солевой обмен, может развиться алкалоз, поднятие уровня сахара в крови, также может диагностироваться синдром Кушинга и язвенные поражения органов ЖКТ.
При приеме прогестинов возможно прибавление веса, выпадение волос, тромбоэмболические осложнения.
Диета при лечении гормонотерапией может понизить вероятность появления рецидива заболевания. В питании предпочтение надо отдавать отварным или тушеным блюдам, исключив полностью жареное. Также ограничения касаются употребления сахара, солений, жиров животного происхождения. Полностью исключить требуется:
- Консерванты;
- Кофе;
- Сою;
- Фастфуд;
- Продукты с пищевыми добавками;
- Алкоголь.
Из мясных блюд желательно употреблять нежирные сорта мяса, рекомендуется добавлять в пищу лук и чеснок. Пить побольше жидкости, простой воды. В рационе должны присутствовать следующие продукты:
- Морепродукты;
- Крупы;
- Фрукты;
- Растительные жиры;
- Жирная морская рыба;
- Морская капуста;
- Яйца;
- Овощи;
- Молочные продукты.
Эффективность гормонотерапии при онкологии молочной железы зависит от размера опухоли, также играет немаловажную роль наличие сопутствующих заболеваний и иммунитет пациентки.
Эффективность лечения гормонотерапией довольно высока, но требуется соблюдение всех рекомендаций врача, в том числе относительно питания.
Прогнозы гормонотерапии довольно оптимистичны, особенно, если гормонозависимая опухоль имеет рецепторы, и прогестерона, и эстрогена, тогда эффективность лечения составляет – 70 % случаев, при нахождении в опухоли, хотя бы одного из гормонов – эффективность составляет 30%. При прочих видах карциномы груди эффективность терапии составляет всего лишь 10%. При опухоли, которая считается негормонозависимой, такой тип лечения применять нецелесообразно.
Нужна ли гормонотерапия после мастэктомии?
Для предотвращения появления метастаз гормонотерапию могут назначить после хирургического вмешательства.
источник