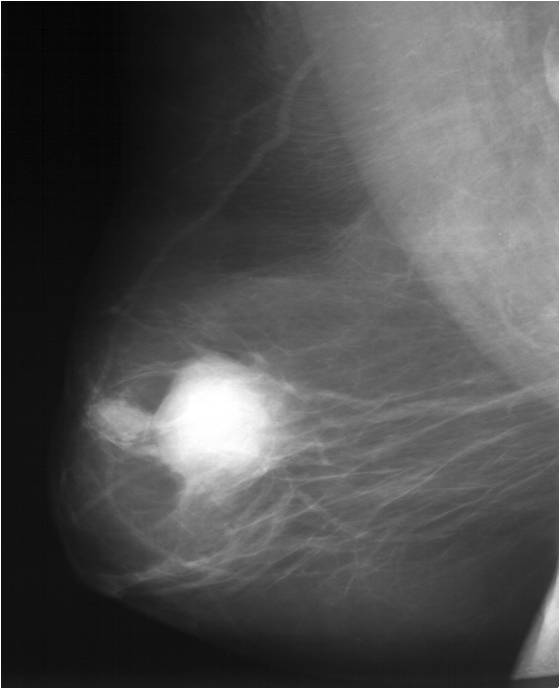
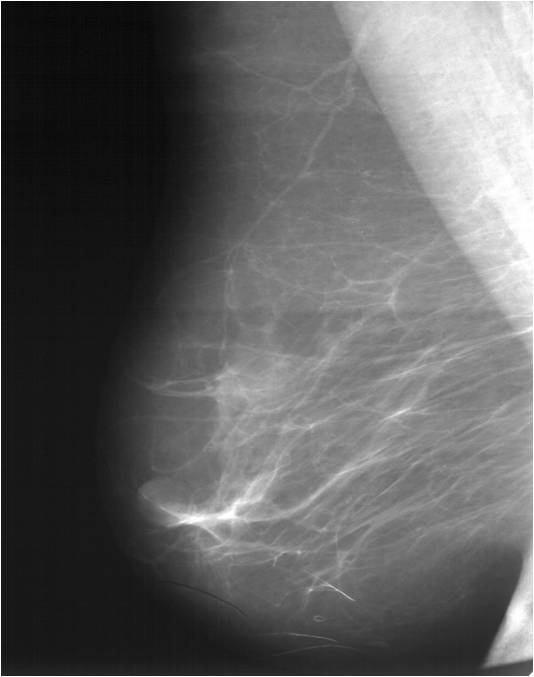
Злокачественные опухоли длительное время никак не проявляются. И свойственная большинству женщин нелюбовь к профилактическим обследованиям нередко приводит к их запущенности. А ведь большая часть новообразований излечима.
Дать почувствовать неблагополучие способны месячные при раке, которые меняются как с поражением репродуктивных органов, так и если опухоль появляется на щитовидной железе.
Под воздействием множества факторов обычные клетки могут менять свои свойства, то есть начать бесконтрольно делиться, а также проникать в соседние ткани. Еще одно их негативное качество – выделение токсинов, отравляющих организм и мешающих его функционированию.
Естественно, что месячные при опухоли могут приобрести иной вид, особенно, когда она расположена на яичниках, каких-либо участках матки. Именно от состояния этих органов зависит менструальный процесс и цикл в общем.
Иногда влияние на функции репродуктивной системы таково, что женщина не понимает, идут ли месячные при раке в принципе. Многим кажется, что заболевание означает приговор, по крайней мере, в отношении всего, что касается деторождения.
На самом деле известны множество случаев, когда младенцы появлялись на свет после избавления матери от опухоли. То есть, если органы сохранены, месячные во время рака будут обязательно в случае еще не начатого или специально не направленного на подавление этой функции лечения.
Такую особенность, как задержка месячных, рак делает возможной по двум причинам:
- Затормаживание процессов, связанных с производством гормонов. Опухоли на яичнике, щитовидке препятствуют нормальной работе органов. Их развитие тормозится за счет усиления деления клеток, ресурсы организма тратятся на это, а не на выработку необходимых веществ. Иммунитет не в состоянии распознать «плохие» и обычные ткани, поэтому лишен возможности помешать распространению первых.
- Интоксикация организма. Вещества, производимые злокачественными клетками, на начальном этапе не вызывают плохого самочувствия, но их влияние на работу внутренних органов нельзя отрицать. Хроническое отравление, которое со временем возрастает, мешает обновлению здоровых клеток. А без него не бывает менструации.
Задержка месячных при раке шейки матки, которая вроде бы напрямую в них не участвует, а только служит коридором для прохождения выделений, тоже характерная примета. Даже скрытый воспалительный процесс может мешать развитию внутреннего покрытия органа, верхний слой которого отделяется во время критических дней.
Этот орган и в норме подвергается основным изменениям во время менструации. Злокачественная опухоль – серьезное заболевание, поэтому у женщины может возникнуть вопрос: идут ли месячные при раке матки? Менструации не прекращаются, но меняются даже на ранней стадии заболевания:
- Они могут стать скуднее, чем прежде, затем наоборот, идти более интенсивно. Первое наблюдается чаще в начале развития заболевания, второе обнаруживается на более серьезном этапе. В двух циклах подряд может выходить совершенно разное количество менструальной слизи;
- Месячные при раке матки перемежаются выделениями между критическими днями. Женщине может казаться, что это менструации идут чаще, хотя на самом деле появление крови из половых путей с созреванием и распадом яйцеклетки никак не связано;
- Иногда выделения доставляют дискомфорт в виде зуда и гнилостного запаха, как при запущенных половых инфекциях;
- Критические дни проходят с болезненными ощущениями, до того не проявлявшимися. То есть неприятные симптомы в это время бывают и у здоровых женщин, но редко длятся до завершения менструации. Но их внезапное усиление, а также боли до начала критических дней и не прекращающиеся до последнего из них могут стать признаком появления опухоли;
- При раке матки месячные идут иногда с измененным цветом выделений. Это вызвано выработкой мутировавшими клетками прозрачной или гнойной жидкости. Она может выводиться и в другие дни цикла, но при менструации придает выделениям коричневый цвет или, наоборот, более темный красный, иногда почти черный;
- Отечность половых органов, свойственная некоторым как признак ПМС, может усилиться настолько, что у женщины возникает ощущение присутствия постороннего предмета во влагалище.
Месячные при раке шейки матки также способны указать на неблагополучие в половой сфере. Эта часть органа производит выделения, обеспечивающие поддержание нормальной микрофлоры в данной области репродуктивной системы, поэтому перемены могут быть заметнее, чем при другой локализации злокачественной опухоли.
Последние бывают прозрачными, желтоватыми, цвета разбавленной крови, коричневыми, но всегда водянистыми. Поэтому и менструации обычно длительные, частые, болезненные.
За них легко принять не имеющие отношения к циклу выделения, идущие при небольшом физическом усилии, например, мочеиспускании. Месячные при таком раке дополняются и кровотечениями после секса, усилить их способно применение тампонов. Это объясняется повышением чувствительности эпителия шейки матки к прикосновениям.
Данная причина повышает также риск возникновения инфекции в половых органах, которая придаст выделениям неприятный запах, отличающийся от того, что ощущается при нормальных менструациях.
Рекомендуем прочитать статью о нарушении менструального цикла после биопсии шейки матки. Узнайте о показаниях к проведению этой диагностической процедуры, ее влиянии на длительность и характер месячных, а также о ее проведении.
Поскольку яичники отвечают за готовность половой клетки к оплодотворению, то есть играют в менструальном периоде важнейшую роль, логичны сомнения в том, могут ли они нормально работать, если на них есть опухоль. И главное из них: идут ли месячные при раке яичников?
Процесс может начаться в одном из парных органов. На этом этапе одним из признаков бывает задержка, повторяющаяся не в одном цикле. С поражением обоих органов начинается вторая стадия, на которой изменения более очевидны:
Месячные при раке яичников становятся более скудными из-за вызванного помехой в их функционировании дефицита гормонов;
При злокачественных опухолях репродуктивных органов ситуация с менструациями более-менее понятна, здесь очевидна прямая связь. Но что происходит с репродуктивной системой при поражении щитовидной железы и после лечения?
Не секрет, что щитовидная железа вырабатывает гормоны, необходимые для полноценного функционирования всего организма. В первую очередь это тироксин и трийодтиронин. От них зависит иммунитет, но также и производство половых гормонов, которые регулируют менструацию.
Поэтому месячные после удаления рака щитовидной железы даже при обязательной терапии недостающими веществами с помощью лекарств терпят изменения:
Могут наблюдаться вызванные дефицитом половых гормонов задержки. Особенно это характерно для первых месяцев после операции, когда организм привыкает существовать без щитовидки. Важное значение при этом имеет психологическое состояние. Если присутствуют депрессия, раздражительность, что отмечается в большинстве случаев, задержка может быть длительной, до 2-3 месяцев. И следующие полгода цикл «плавает»;
В некоторых случаях при данном диагнозе для восстановления цикла назначают лекарства.
Советуем прочитать статью о причинах частой менструации. Вы узнаете, что нарушение менструального цикла могут вызвать гормональный сбой, попадание инородных предметов, опухоли, другие гинекологические заболевания, а также беременность.
Месячные, возникающие при раке половых органов или щитовидки, не всегда меняются настолько явно, что по ним можно подозревать заболевание. Особенно это касается ранней стадии, признаки могут быть едва заметными.
И все же изменения в цикле способны стать первым сигналом о недомогании. В большей степени они касаются даже не усиления болевого синдрома, а задержек и объема выделений. И потому лучше выяснять причины странностей в кабинете врача, чтобы не было поздно.
Можно выделить следующие предрасполагающие к раку яичников факторы . При необходимости проводится диагностическое выскабливание полости матки и цервикального канала, а также пункция брюшной полости через задний свод.
Чаще это рак яичников, матки или молочных желез. Если целенаправленно не искать эти заболевания, просто радоваться прекрасному внешнему виду и самочувствию, можно запустить процесс.
Если у других родственниц были случаи рака матки, есть высокая вероятность, что миома окажется злокачественной опухолью. . Но удаление вместе с маткой и яичников скорее приведет к таким последствиям.
в динамике при наблюдении за образованиями яичников, матки, молочной железы; в этом случае онкомаркеры рекомендуется сдавать раз-два в . НЕ-4 также позволяет обнаружить вероятность наличия эпителиального рака яичников у женщины.
Поликистоз яичников, гиперандрогенемия любого генеза и другие подобные недуги. . Отягощенная наследственность по раку тела матки и шейки.
Яичники и в этом процессе обновления внутреннего покрытия матки играют важную роль. . Провоцирует рак яичников не только климактерический возраст, но и предыдущие обстоятельства жизни: аборты, отсутствие родов, прием.
источник
Распространенной онкологической болезнью среди женщин является рак молочной железы. Успех лечения и продолжительность жизни пациентки зависит от своевременного выявления заболевания. О симптомах, стадиях развития, методах диагностики и терапии рака груди рассказано далее.
Грудные железы состоят из долек, или желез, каналов для перенесения молока к соскам, жировой, соединительной ткани, кровеносных и лимфатических сосудов.
Рак молочной железы – это поражение груди злокачественными новообразованиями, которые замещают железистую ткань. Чаще всего выявляется карцинома, развивающаяся в дольках или протоках, но кроме нее существует около 20 других разновидностей злокачественных образований молочной железы.
Частота заболевания высока среди женщин в возрасте от 40 лет, а максимальное число случаев рака наблюдается в период 60-65 лет.
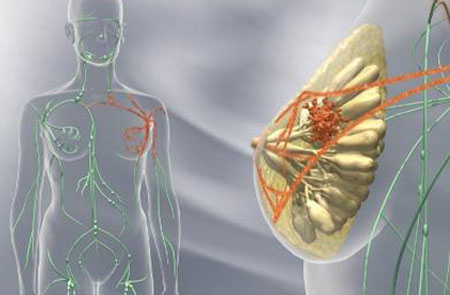
Раковые клетки имеют аномальное строение и высокую скорость деления за счет быстрого обмена веществ в них. Появляясь в тканях груди, они по мере развития болезни, проникают в близлежащие лимфоузлы, а на поздних стадиях поражают и отдаленные ткани, включая кости и внутренние органы.
Кроме того, жизненный цикл злокачественных клеток короче, чем здоровых, и их распад вызывает общую интоксикацию организма.
Основную причину рака молочной железы медики усматривают в гормональных изменениях. Чаще заболевание развивается у женщин в климактерическом периоде, когда выработка гормонов резко изменяется. Прогестерона и эстрогенов при этом производится меньше, что отражается на состоянии молочных желез.
Неблагоприятным считается не только недостаток, но и избыток женских половых гормонов, например, риск развития рака груди повышен у нерожавших женщин после 30 лет и в результате абортов. Беременность, роды и грудное вскармливание, напротив, заметно снижают вероятность появления злокачественных клеток в молочной железе.
Международная классификация стадий рака молочной железы выделяет четыре этапа развития болезни.
Патологический очаг не превышает 2 см в диаметре, и рак еще не затронул соседние ткани и лимфоузлы. Метастазы отсутствуют, жировая клетчатка груди и кожа не поражены.
При пальпации нащупывается безболезненное небольшого размера уплотнение – это единственный признак рака молочной железы на ранней стадии.
Опухоль достигает от 2 до 5 см, в прилегающие ткани не прорастает. Вторая стадия разделяется на две категории:
- IIb – новообразование увеличивается в размерах;
- IIa – проникновение раковых клеток в подмышечные лимфоузлы.
Симптомами рака молочной железы в стадии 2а являются морщинистость участков груди и снижение эластичности кожного покрова над опухолью. После сжатия кожи в этом месте морщины долго не расправляются.
Может быть выявлено не более двух метастазов в пораженной железе, нередко появляется симптом умбиликации – втяжение соска или кожи в месте расположения опухоли.
Диаметр новообразования превышает 5 см, оно может затрагивать подкожный жировой слой и дерму. Симптомы 3 стадии рака молочной железы: кожа напоминает лимонную корку, она втянута над опухолью, часто отечна, если есть метастазы, то не более двух.
Патология поражает молочную железу целиком, на коже груди появляются язвы. Метастазы множественные и распространяются в другие органы и ткани, в первую очередь поражая лимфатические узлы, расположенные под лопатками, в области подмышек и ключиц.
Отдаленное распространение метастазов затрагивает кожу и мягкие ткани, из внутренних органов – легкие, яичники, печень, из костей – бедренные и тазовые.
При раке молочной железы симптомы и признаки можно разделить на четыре группы:
- Появление уплотнений;
- Изменения кожи груди;
- Выделения из соков;
- Увеличение лимфатических узлов.
На первой стадии при маленьких размерах рак не проявляет себя активно. Обнаруживаться он может случайно, при нащупывании в молочной железе плотного узелка. Если опухоль злокачественная — она в большинстве случаев безболезненная на ощупь, а наличие болевых ощущений при пальпации чаще всего указывает на доброкачественность образования (мастит, мастопатию).
Раковый узел очень плотный, с неровной поверхностью (бугристый), неподвижен или смещается незначительно при воздействии, часто прикреплен к коже или окружающим тканям, фиксирован. Уплотнения больших размеров появляются на 2-4 стадии рака молочной железы (от 3 до 10 см).
Внимание! Существуют формы рака груди, при которых молочная железа болезненна на ощупь – это рожистоподобная и псевдовоспалительная формы диффузной опухоли. Им свойственен быстрый рост, отсутствие отдельных плотных узлов, покраснение кожи груди, повышение температуры тела.
При злокачественном образовании на груди появляется втягивание кожи, складки, морщины, локализованная отечность в месте над опухолью. При дальнейшем развитии рака на коже, соске или в области ареолы возникают маленькие незаживающие язвочки, которые затем сливаются, кровоточат, развивается нагноение (последняя стадия).
Следующий симптом рака груди у женщин – выделения из сосков. В зависимости от формы и стадии заболевания они могут быть мутными или прозрачными, белесыми или желтоватыми, содержать примеси гноя или крови.
Сосок при этом уплотнен и выглядит припухлым. Любые выделения из молочной железы, особенно вне беременности и периода грудного вскармливания, должны расцениваться как настораживающий сигнал и повод пройти обследование у маммолога.
Начиная со 2 стадии раковые клетки проникают в ближайшие лимфоузлы, что приводит к увеличению последних. Если опухоль поражает только одну молочную железу, то данный симптом наблюдается с одной стороны.
Явным признаком метастатического поражения лимфатических узлов является их большой размер, плотность, сливание, чаще они безболезненны. При этом может опухать область подмышки, а на поздних стадиях отекает и рука – из-за плохого оттока лимфы и крови (лимфостаз).
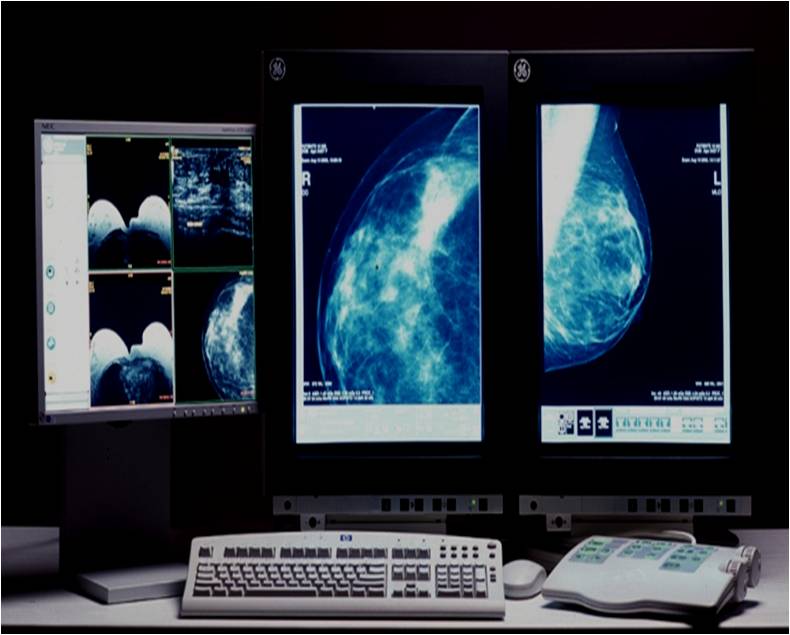
Основные методы диагностики рака молочной железы:
- снятие маммограммы;
- анализ крови на наличие онкомаркеров (у женщин до 30-летнего возраста);
- УЗИ молочных желез;
- биопсия (взятие кусочка ткани для исследования).
Оценить общее состояние пациентки и уровень распространенности раковых клеток в организме позволяют следующие методы:
- анализы крови – общий и биохимический (для определения уровня форменных элементов, СОЭ, холестерина, амилазы, печеночных проб, глюкозы, общего белка, креатинина);
- компьютерная томография;
- исследование мочи, чтобы исключить патологию со стороны мочеполовой сферы;
- УЗИ внутренних органов;
- рентгенография костей, грудной клетки.
Определяя течение болезни, врачи используют систему TNM, в заключении рядом с каждой буквой ставят цифру:
- T обозначает размер опухоли (от 0 до 4);
- N – степень поражения лимфоузлов (от 0 до 3);
- M – наличие или отсутствие отдаленного метастазирования (0 или 1).
Молочные железы нужно осматривать при поднятых и при опущенных руках, обращая внимание на их размер, состояние кожи, цвет, симметричность. После этого нужно тщательно ощупать грудь – насторожить должны любые уплотнения ткани (как узловые, очаговые, так и диффузные, затрагивающие равномерно всю железу).
В ходе самообследования также проверяется, есть ли выделения из сосков, путем нажатия на них. В конце осмотра проводится пальпация подмышечных, над- и подключичных лимфоузлов – при раке они ровные, плотные, увеличенные, чаще безболезненны.
Лечение рака молочной железы направлено на полное уничтожение злокачественных клеток. На поздней стадии, при невозможности полного выздоровления назначается симптоматическая терапия, например, прием мощных обезболивающих средств для облегчения состояния. Лечение включает несколько направлений, которые чаще всего сочетаются друг с другом.
Лучевая терапия
Задача этого метода – остановить агрессивное развитие опухоли, ее рост для проведения хирургического вмешательства. Он рассматривается как подготовительный этап перед операцией и проводится после удаления новообразования.
Лучевая терапия также показана, если оперировать невозможно, например, при наличии метастазов в головном мозге.
Гормонотерапия
Она используется, если в раковых клетках лабораторным путем обнаружены рецепторы, чувствительные к прогестерону и эстрогену. Для лечения рака груди применяют аналоги или антагонисты половых стероидов.
В некоторых случаях дополнительно к гормонотерапии проводят удаление яичников, поскольку они производят гормоны, провоцирующие рост опухоли.
Таргетная терапия
Она также называется прицельной. Раковые клетки способны защищать себя от воздействия облучения, средств химио- и гормонотерапии, выделяя специальные вещества (фактор EGFR). Это является определенной преградой на пути быстрого излечения.
Для иммунокоррекции, то есть снижения реагирования злокачественных клеток на лечебные средства применяют препарат Герцептин (Трастузумаб). Это очищенные моноклональные антитела, специфичные по отношению к защитному фактору раковых клеток.
Использование прицельной терапии требует наличия в клинике специального оборудования и высококвалифицированного персонала.
Химиотерапия
Этот метод предусматривает введение лекарственных препаратов, назначается с учетом особенностей пациентки и показан, если:
- Диаметр новообразования более 2 см;
- Клетки опухоли низкоцифференциированы;
- Женщина находится в детородном возрасте;
- Клетки рака не имеют рецепторов, чувствительных к прогестерону и эстрогену.
Для химиотерапии при раке молочной железы применяют цитостатики – противоопухолевые средства, губительно воздействующие на раковые клетки. Примеры препаратов – Циклофосфамид, Адриабластин, Митоксантрон, Доксорубицин, Фторурацил.
В онкологии выделяют три типа такого лечения:
- Адъювантная (профилактическая, дополнительная) терапия показана, если опухоль операбельна, и применяется до и/или после операции. Она подготавливает новообразование к хирургическому удалению.
- Лечебная назначается при генерализованной форме рака, то есть при метастатических поражениях других тканей и органов. Этот метод направлен на уничтожение или уменьшение метастазов до минимума.
- Индукционный тип химиотерапии показан, если опухоль неоперабельна, и ее размеры нужно уменьшить до возможных для проведения операции.
Цитостатики имеют ряд побочных эффектов, которые выступают негативной стороной их применения. При химиотерапии вместе с раковыми неизбежно погибает и часть здоровых клеток.
Из побочных симптомов при этом могут ощущаться:
- одышка;
- тошнота и рвота, понос;
- окраска слизистых в желтоватый оттенок, пигментация кожи;
- головокружение, затуманенность сознания;
- снижение остроты зрения;
- отечность ног;
- гематурия (моча с примесью крови);
- аритмия, выраженное сердцебиение;
- выпадение волос;
- зуд, аллергические высыпания на коже.
Данные проблемы временны, они проходят после восстановительного лечения. Перед проведением химиотерапии проводится подробная консультация и тщательная подготовка женщины к процедурам.
Хирургическое лечение рака груди
Операция по полному удалению молочной железы называется мастэктомией, она показана, начиная с 3 стадии. Вместе с грудью также удаляют регионарные лимфоузлы. После операции при раке молочной железы назначается лучевая терапия, а также дополнительное обследование сохраненных лимфатических узлов и близлежащих тканей.
При отсутствии противопоказаний одновременно с удалением груди возможно провести пластическую операцию по ее реконструкции.
Осложнения после мастэктомии:
- кровотечение из раны;
- временное ограничение подвижности плечевого сустава;
- отечность руки и груди.
На 1 и 2 стадиях рака груди операция чаще ограничивается органосохраняющим вмешательством, то есть удалением лишь очага опухоли с сохранением молочной железы. В любом случае для женщины важна психологическая поддержка со стороны близких людей и специалистов.
В онкологии показателем успешности лечения является 5-летняя выживаемость. После терапии рака груди этот порог переступают чуть более половины всех пациенток. Это условная граница, поскольку преодолев ее, многие женщины живут еще долгие годы.
На продолжительность жизни влияют форма раковой опухоли, степень ее агрессивности (быстроты роста), а также стадия, на которой началось лечение.
Самый плохой прогноз для жизни имеют диффузный тип новообразования и 4 стадия рака груди – из всех заболевших 5 лет не проживает никто.
При раке молочной железы 2 степени продолжительность жизни, а вернее достижение пятилетней, а чаще десятилетней выживаемости, составляет около 80%. При этом более половины из этого числа женщин проживут 20 и более лет.
Шансы выше при эффективном подборе и сочетании нескольких методов терапии. Если обнаружен рак 3 степени, то продолжительность жизни в 5 и более лет достигают от 40 до 60% женщин в зависимости от подстадии (3А, 3B).
Рак молочной железы имеет склонность к повторному появлению, в большинстве случаев это происходит в первые два года после проведенного лечения.
Эффективная профилактика рака молочной железы включает такие меры:
- Внимательное отношение к состоянию эндокринной системы – коррекция гормонального фона при климаксе, прием оральных контрацептивов;
- Беременность и роды;
- Отсутствие абортов, а соответственно – эффективная контрацепция;
- Предупреждение и своевременное лечение доброкачественных опухолей груди – мастопатии, кистозной болезни, фиброаденомы;
- Регулярное прохождение маммографического обследования – 1-2 раза в год;
- Отказ от вредных привычек, здоровое питание, активный образ жизни, полноценный сон.
источник
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Чаще всего опухоли молочных желёз развиваются из клеток молочных протоков — в этом случае врачи говорят о протоковом раке молочной железы или протоковой карциноме. Довольно часто злокачественные опухоли вырастают из клеток долек молочной железы, этот тип рака называют инвазивной лобулярной карциномой (инвазивный рак молочной железы). Стоит отметить, что рост опухоли возможен и из других клеток железистой ткани.
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Довольно часто на ранних стадиях рак молочной железы протекает бессимптомно. Но в ряде случаев признаки, указывающие на наличие заболевания, все же есть, и их можно заметить.
В первую очередь, к симптомам, которые должны насторожить, относят уплотнения в молочных железах, рядом с ними или в подмышечной впадине. В 9 случаях из 10 уплотнения бывают доброкачественными, однако установить это наверняка можно только на осмотре у маммолога.
К симптомам рака молочной железы относят:
- Отвердение кожи
- Участок втяжения кожи
- Эрозия кожи
- Покраснение кожи
- Выделения из соска
- Деформация молочной железы по типу ряби
- Припухлость кожи
- Увеличенные в размерах вены
- Втяжение соска
- Нарушение симметрии молочных желез
- Симптом лимонной корки
- Пальпируемый узел внутри молочной железы.
При появлении указанных симптомов, а также любых других изменений в молочных железах (например, необычных или болезненных ощущений) нужно немедленно проконсультироваться с маммологом.
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц, по окончании менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:
Для подтверждения или исключения диагноза в первую очередь проводится мануальное обследование груди. Затем, при наличии подозрений или в качестве скрининговой процедуры, может быть назначена маммография, рентгенологическое исследование молочных желез. Как правило, женщинам до 35 лет ее выполнение не рекомендуется, в молодости ткань молочных желез особенно чувствительна к радиоактивному облучению.
Ультразвуковое исследование (УЗИ) молочных желез позволяет оценить структуру их ткани и отличить, например, опухоль от кисты, наполненной жидкостью.
Если результаты маммографии или УЗИ указывают на наличие новообразований в молочной железе, врач, как правило, назначает биопсию, лабораторное исследование образца тканей из молочной железы. Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
При необходимости могут использоваться и другие диагностические методы, например, магнитно-резонансная томография (МРТ).
После постановки диагноза основной задачей лечащего врача является определение стадии онкологического заболевания, то есть размера опухоли, ее расположения, наличия метастазов и агрессивности. От этих факторов зависит прогноз лечения и подбор оптимальных методов терапии. Как правило, для уточнения стадии проводятся анализы крови, маммография другой молочной железы, сканирование костей, а также компьютерная или позитронно-эмиссионная томография. В некоторых случаях определить стадию опухоли можно только при проведении операции.
Стратегия лечения рака молочной железы зависит от многих факторов — типа рака, стадии, чувствительности клеток опухоли к гормонам, а также общего состояния здоровья пациентки.
Основной метод лечения рака груди — хирургическая операция. Если болезнь удалось диагностировать на ранней стадии, хирург может выполнить лампэктомию, удаление тканей опухоли и небольшой части окружающей ее здоровой ткани. При более крупных опухолях молочная железа удаляется целиком (такая операция называется мастэктомией), равно как и ближайшие к ней лимфатические узлы. Если по оценке врача риск развития рака во второй молочной железе достаточно высок, пациентке может быть рекомендовано удаление обеих молочных желез сразу.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевую терапию (то есть воздействие на опухоль ионизирующим излучением) при раке молочной железы, как правило, используют после проведения хирургической операции. Терапия проводится с целью уничтожения раковых клеток, которые могли остаться в организме.
Химиотерапия, то есть использование препаратов, убивающих раковые клетки, может проводиться после операции по удалению опухоли, как и лучевая терапия. В некоторых случаях химиотерапию проводят до оперативного лечения для того, чтобы уменьшить размер слишком крупной для удаления опухоли.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Для лечения рака молочной железы, чувствительного к гормонам, используют гормональную терапию — к ней относится несколько разных методов, останавливающих выработку гормонов в организме или блокирующих их поступление к опухоли. Гормональная терапия позволяет снизить вероятность рецидива опухоли, а также, в случае выявления неоперабельной опухоли, помогает контролировать ее рост.
Для лечения рака молочной железы применяют также таргетную терапию — препараты, поступающие непосредственно к тканям опухоли и минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения — в зависимости от того, какая схема лучше всего подойдет пациенту.
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно, то есть на ранних стадиях заболевания.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами, при этом учитываются индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
источник

Рак представляет собой злокачественную опухоль, которая может появляться на яичниках, в матке, фаллопиевых трубах и других органах мочеполовой системы. На ранних этапах заболевание развивается без выраженной симптоматики.
Ухудшается и общее самочувствие женщины. Патологический процесс может сопровождаться повышением температуры тела и резким снижением веса. К другим характерным признакам онкологии относят:
- беспричинное увеличение объемов живота;
- боли в молочных железах;
- кровянистые выделения после полового акта;
- сложности с пищеварением;
- болезненные ощущения внизу живота;
- резкое снижение работоспособности;
- водянистые выделения из половых путей.
Чаще всего женщина отмечает отсутствие менструации в том случае, если развилась гормонозависимая опухоль. Заболевание зачастую сопровождается активной выработкой пролактина. Он подавляет деятельность яичников, что увеличивает продолжительность менструального цикла. При длительных задержках рано или поздно начнутся обильные и болезненные кровотечения, которые женщина может спутать с менструацией.
Месячные задерживаются и на поздних стадиях рака. Опухоль выделяет вещества, которые приводят к интоксикации организма. Репродуктивная функция в этом случае угнетается. На этой почве развивается аменорея.
Придатки участвуют в продуцировании гормонов, регулирующих период месячных. При злокачественном новообразовании их функционирование нарушается. Из-за недостатка веществ наблюдаются сбои менструального цикла. Критические дни приходят с задержкой или полностью исчезают. Меняется и их характер: выделения становятся скудными и болезненными.
Многие женщины при злокачественных образованиях в яичниках сталкиваются с бесплодием, что обусловлено подавлением работы придатков распадающейся опухолью. При патологии требуется хирургическое вмешательство. Если лечение было успешным, репродуктивную функцию удается сохранить. При наличии необходимости удаления обоих яичников беременность возможна только с использованием донорской яйцеклетки.
Эндокринный орган отвечает за выработку трийодтиронина и тироксина. Эти вещества регулируют все обменные процессы, происходящие в женском организме, в том числе они участвуют в нормализации менструального цикла. При патологиях щитовидной железы характер критических дней меняется. Прежде всего, снижается фертильность женщины. Из-за отсутствия овуляции месячные перестают приходить в срок. Появляются маточные кровотечения в середине цикла.
На начальной стадии развития онкология отличается латентным течением. Выделяют две разновидности заболевания: аденокарциному и плоскоклеточный рак. Обратиться к специалистам женщину побуждают изменения влагалищного секрета. Интенсивность выделений усиливается после гинекологического осмотра, спринцеваний или полового акта. Они могут сопровождаться неприятным запахом и иметь посторонние включения. Кроме того, присутствуют болезненные ощущения во влагалищной или маточной части шейки. Их концентрация зависит от того, где именно расположено новообразование.
Типичным признаком онкологических заболеваний считаются кровотечения. Они возникают в результате травмирования воспаленных областей эпителия. Это явление наблюдается не только во время месячных, но и в другие дни менструального цикла. Недуг отличается хаотичным характером развития. Единичные выделения крови не являются поводом для беспокойства, однако если они возникают на постоянной основе, женщине следует проконсультироваться с врачом.
Кровотечение не всегда указывает на развитие онкологии, поэтому важно обратить внимание на сопутствующие симптомы. При злокачественной опухоли шейки матки могут появиться отечность ног, затруднение мочеиспускания, боли в животе и ухудшение самочувствия. При наличии этих признаков на фоне кровотечения необходимо пройти стандартное обследование и сдать анализ на онкомаркеры.
При онкологии влагалищный секрет способен менять свою структуру, цвет и запах. Чаще всего появляются бели водянистой или слизистой консистенции. Они могут быть прозрачными или желтоватыми. Главная причина возникновения такого рода выделений заключается во вскрытии лимфатических щелей, локализованных между клетками шейки матки.
Слизь не всегда является признаком злокачественных образований. В середине цикла она возникает под воздействием эстрогенов. Ее количество увеличивается перед овуляцией. В некоторых случаях слизистый вагинальный секрет свидетельствует о развитии инфекционных заболеваний, передающихся половым путем.
Помимо кровотечения и белей, при онкологии из влагалища могут отторгаться и гнойные массы. Они указывают на некроз злокачественного образования. В этом случае женщина замечает интенсивный неприятный запах. Частицы патологических клеток застревают во влагалище, что провоцирует воспалительный процесс. На этой почве могут развиваться различные формы вагинита. При присоединении вторичных инфекций выделения становятся желтыми или зелеными. Отмечаются зудящие ощущения и покраснение внешней поверхности половых органов.
Наличие нетипичного секрета говорит о развитии серьезных заболеваний. Причина может заключаться не только в онкологии, но и в других патологических процессах. К ним относят развитие вируса папилломы, инфекционные болезни и дисбактериоз влагалища. При обнаружении подозрительных выделений женщине рекомендуется обратиться к врачу. Для постановки диагноза потребуется прохождение общеклинического обследования организма. К обязательным диагностическим процедурам относят:
- Гинекологический осмотр. Он необходим для визуальной оценки половых органов и взятия мазка для определения состава микрофлоры.
- УЗИ, которое показывает размеры и расположение злокачественной опухоли.
- Цитологическое исследование, представляющее собой лабораторный анализ образца тканей. Он позволяет определить степень запущенности заболевания.
- Кольпоскопию, способствующую обнаружению атипичных клеток внутри влагалища и на шейке матки. На эпителий наносят красящий раствор и следят за реакцией клеток. Органы просматриваются с помощью специализированных осветительных приборов.
Если не начать лечение вовремя, рак может привести к летальному исходу.
В первую очередь женщине следует обращать внимание на регулярность цикла и изменения характера влагалищных выделений. Для удобства рекомендуется вести отдельный календарь, куда записываются продолжительность менструации и различные симптомы. При возникновении каких-либо нарушений необходимо обратиться к врачу.
источник
По распространенности рак молочной железы (РМЖ) занимает первое место среди онкологических заболеваний. Он поражает ежегодно 1 млн. 600 тыс. женщин в мире и свыше 66 тыс. в Российской Федерации.
В ближайшие 20 лет во всех странах прогнозируется почти двукратное увеличение заболеваемости женщин раком груди, что объясняется увеличением продолжительности жизни и улучшением методов диагностики.
За последние годы, благодаря более раннему выявлению опухолей, смертность от рака груди у женщин снижается. В развитых странах, где применяется маммографический скрининг населения, этот показатель снизился на 30–50%.
Рак молочной железы – это не единообразное заболевание. При лечении клиницисты учитывают принадлежность опухоли к конкретному подтипу. Генетическое тестирование и иммуногистохимический метод, позволяют надежно определить биологические подтипы РМЖ. Эти подтипы сами по себе включают многие факторы риска и предсказывающие признаки, что позволяет выбрать наиболее эффективную терапию для больного.
Доказанное с помощью молекулярно-генетического анализа и иммуногистохимического исследования патогенетическое разнообразие РМЖ позволяет индивидуализировать лечение.
Увеличение выживаемости при раке молочной железы связано не только с широкомасштабным внедрением маммографического скрининга, но и адекватным использованием системных видов лечения.
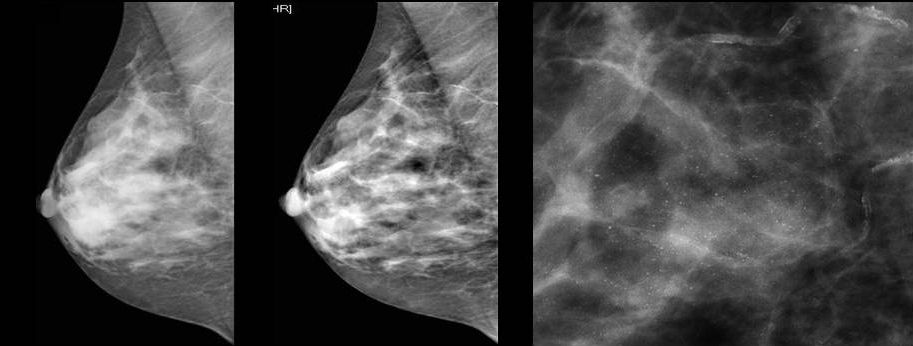
Для выявления злокачественных опухолей молочной железы существует определенный алгоритм диагностики, и его первичный элемент — маммографический скрининг. Чувствительность этого метода диагностики для опухолей от 2 мм до 5 мм составляет около 85%. Маммографическое исследование выполняют в двух проекциях.
Молодым женщинам с плотным строением молочной железы необходимо включение в программу наблюдения методов УЗИ и МРТ.
Поскольку традиционный маммографический скрининг у женщин до 40 лет малоэффективен, для скрининга может понадобиться альтернативная методика — МРТ. Современная контрастная магнитно-резонансная томография — высокочувствительный метод диагностики заболеваний молочной железы.
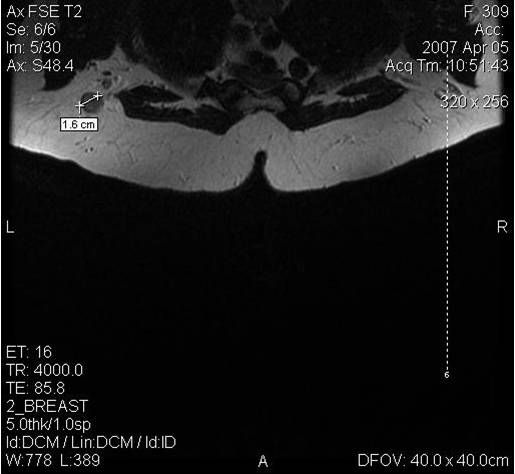
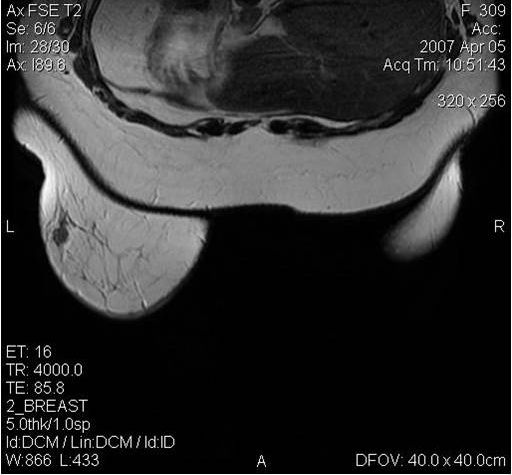
МРТ-диагностика рака молочной железы
У женщин с мутациями BRCA1 или BRCA2 при проведении МРТ возможно диагностировать рак молочной железы на самых ранних стадиях.
При ряде показаний женщинам назначается биопсия молочной железы под контролем УЗИ. Это исследование позволяет прицельно брать биологический материал для гистологического исследования, определения уровня экспрессии стероидных гормонов и статуса Her-2.
Известно множество факторов, повышающих риск возникновения рака молочной железы. На некоторые из них повлиять невозможно:
- семейная история по РМЖ,
- раннее менархе (начало месячных),
- позднее наступление менопаузы.
В то же время существуют и модифицируемые факторы, такие как:
- избыточный вес в постменопаузе,
- использование заместительной гормонотерапии,
- потребление алкоголя,
- курение
Стратегические шаги, направленные на снижение риска возникновения РМЖ включают контроль веса и борьбу с ожирением, регулярную физическую активность, уменьшение потребления алкоголя.
Большинство факторов риска рака молочной железы связано с действием гормонов на ткань молочной железы (раннее менархе, позднее наступление менопаузы, ожирение, применение гормональных препаратов). Считается, что именно женские половые гормоны, стимулируют процессы клеточного роста и повышают риски повреждения ДНК, что может привести к развитию злокачественного новообразования.
Только 5–10% случаев рака молочной железы обусловлены унаследованными мутантными генами BRCA. Но при этом, среди носителей мутаций риск возникновения заболевания может достигать 80%.
Чем младше возраст выявления первичного заболевания рака груди, тем выше вероятность заболеть контралатеральным раком, т.е. противоположной молочной железы.
Семейная история с наличием заболеваний раком молочной железы у кровных родственников, даже без ассоциации с мутациями BRCA, также повышает риск возникновения РМЖ.
Ожирение
Различными исследованиями доказано существование связи между заболеваемостью первичным РМЖ в постменопаузе и ожирением. Есть подтверждение связи между избыточным весом и низкой выживаемостью при всевозможных видах РМЖ.
Алкоголь
Алкоголь — также установленный фактор риска возникновения первичного РМЖ. Достоверность его отрицательного воздействия на пациентов, перенесших рак молочной железы, убедительна, так как он влияет на увеличение количества циркулирующих эстрогенов.
Только врач может оценить значимость различных симптомов. Однако каждой женщине необходимо знать, при каких симптомах надо обращаться к маммологу:
- «Образование», уплотнения, узел, инфильтрат, опухоль, «шарик» — что-то подобные этому вы обнаружили. Это еще не повод решить, что у вас РМЖ, но повод показаться специалисту.
- Деформация контура молочной железы, ареолы или соска (втяжение кожи или наоборот выбухание)
- Втяжение соска; особенно, если появилось недавно
- Выделение крови из соска
- Отек кожи всей молочной железы или ее локального участка
- Появление раздражения, мокнутые «ранки», язвочки, корочки на соске или ареоле
- Изъязвления (длительные, без видимой причины) на коже груди
- Дискомфорт в подмышечной области и обнаружение лимфоузлов ( «шариков» ) в подмышечной области
- Изменение цвета кожи молочной железы — покраснение, повышение температуры кожи в этой области.
Все эти симптомы могут быть проявлениями различных заболеваний (их насчитывается несколько десятков), возможно, не злокачественной природы. Однако, это может решить только специалист по заболеваниям молочной железы.
Признаки и симптомы рака молочной железы
0 стадия
Это стадия, когда не выявлена первичная опухоль, или она не может быть оценена, а также в случае неинвазивного рака молочной железы (что означает опухоль не выходит за границы своего появления, так называемый рак in situ).
1 стадия
Раковые клетки в этой стадии инвазируют или прорастают в соседние ткани. Опухолевый узел не более 2 см, лимфоузлы при этой стадии не поражены.
2 стадия
В этой стадии опухолевый узел превышает 2см и может достигать до 5см. При этой стадии могут быть поражены лимфоузлы, но поражение лимфоузлов носит одиночный характер, они не спаяны друг с другом и находятся на той же стороне, что и опухоль. В случае поражения лимфоузлов размер опухоли может быть и менее 2см.
3 стадия
Инвазивный рак, более 5 см или с явным и значительным поражением лимфатических узлов. При этом лимфоузлы могут быть спаяны между собой.
4 стадия
На этой стадии опухоль прорастает в кожу груди, грудную стенку либо во внутренние грудные лимфатические узлы. Она может быть любых размеров.
К 4 стадии рака молочной железы относится воспалительный рак, он встречается до 10 % всех случаев. Симптомы воспалительной формы рака груди это покраснение кожных покровов, железа становится теплой, отмечается увеличение и/или уплотнение части либо всей молочной железы. Кожа приобретает вид апельсиновой корки. Эту форму рака надо дифференцировать с воспалением молочной железы – маститом.
Также при 4 стадии опухоль может распространяться за пределы грудной клетки, в подмышечную область, внутренние грудные лимфатические узлы. Возможны метастазы в надключичные лимфатические узлы, а также в легкие, печень, кости или головной мозг.
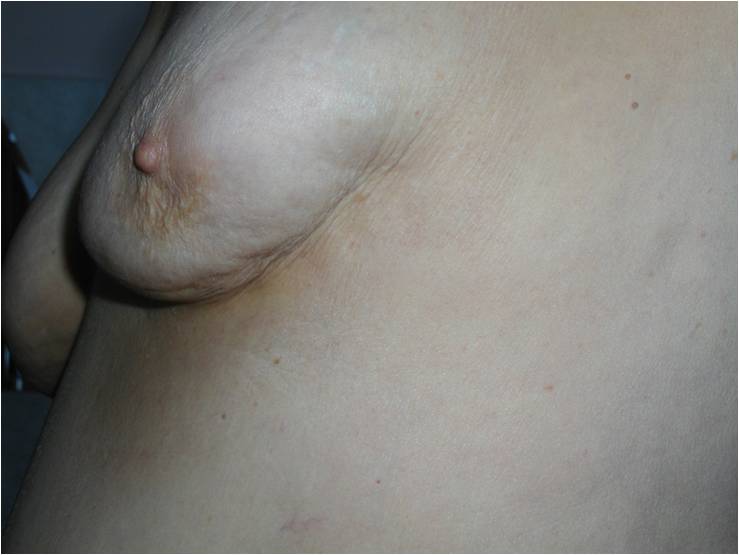
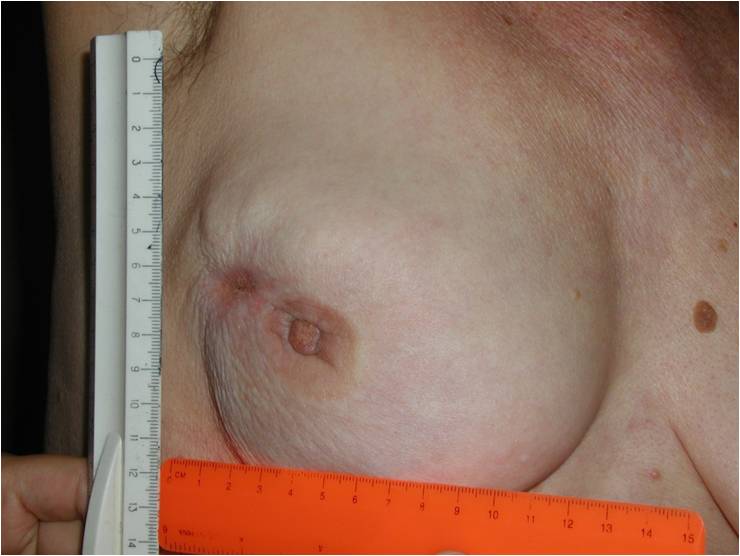
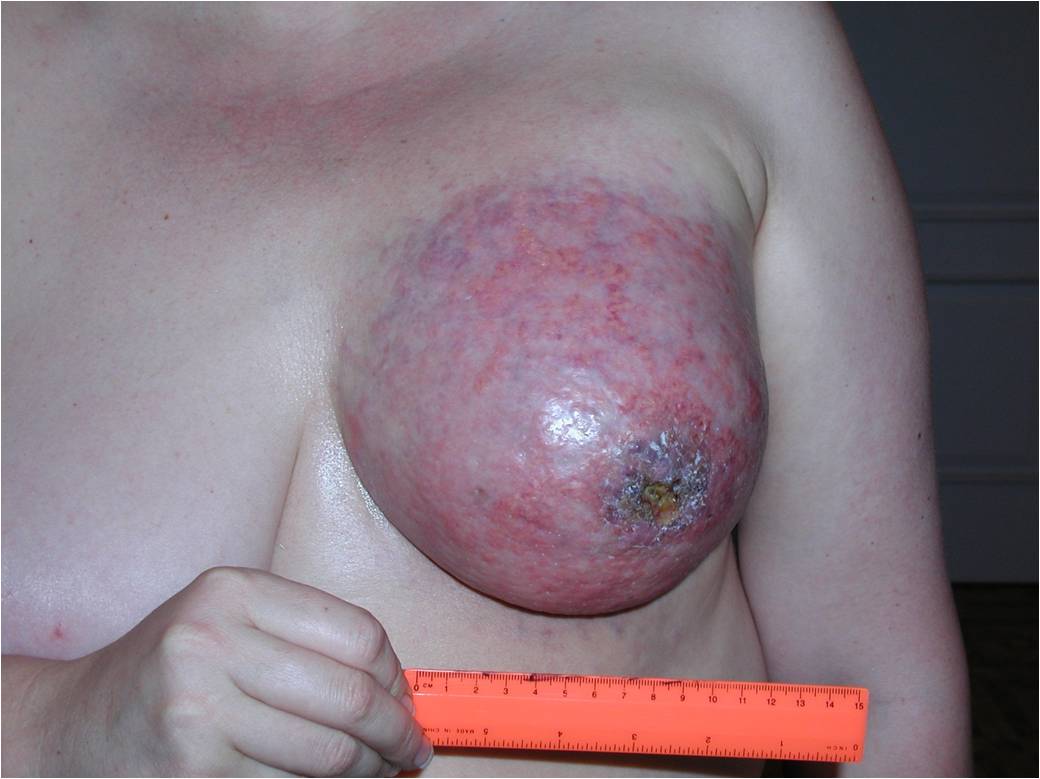
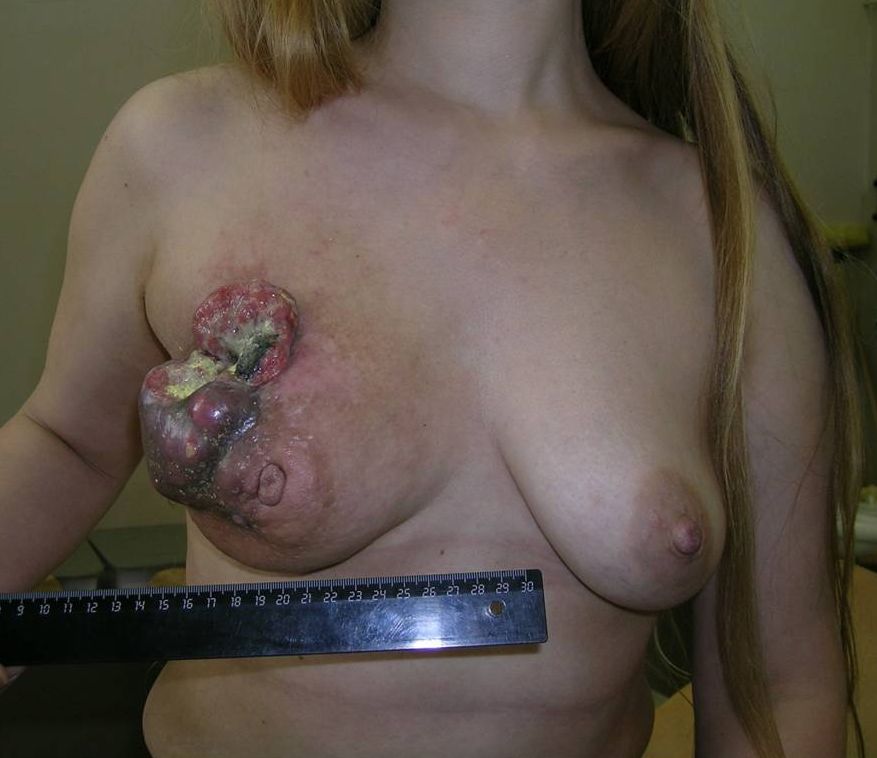
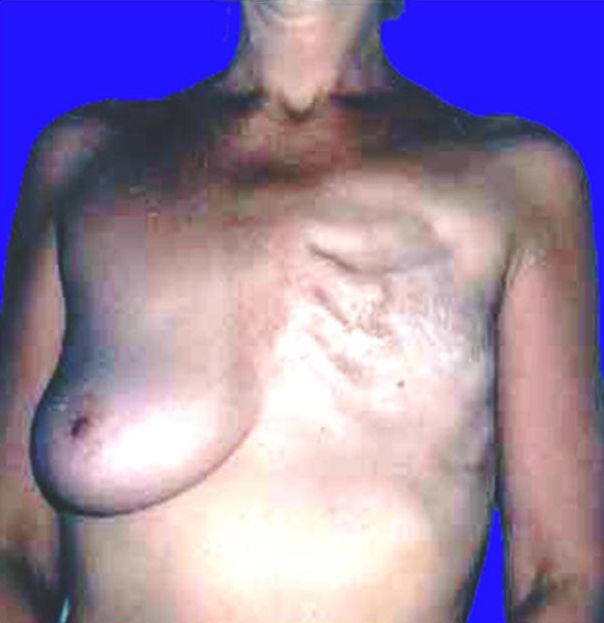
Как выглядит рак груди в разных стадиях:
Хирургическая операция — основной метод лечения при опухолях груди, и от качества его проведения во многом зависит исход заболевания. По данным некоторых штатов Индии, в которых по религиозным мотивам не проводится хирургическое лечение, показатели заболеваемости практически равняются показателям смертности. Обычно смертность от РМЖ в два — четыре раза уступает заболеваемости.
Однако, после хирургического лечения чаще всего следует лучевое. Местное лечение без послеоперационной лучевой терапии часто приводит к локально-регионарным рецидивам заболевания. Дело в том, что после завершения хирургической операции невозможно исключить существования скрытых отдаленных метастазов. Даже у больных с опухолями менее 1 см в диаметре в 10% случаев возможен рецидив заболевания.
Локализация отдаленных метастазов при РМЖ
Сейчас во всем мире наблюдается тенденция к сокращению объема хирургического вмешательства без потери эффективности. Хирургическое и лучевое лечение РМЖ развивается и совершенствуется в направлении органосохранения.
Благодаря внедрению маммографического скрининга, резко возросло число больных с ранней стадией заболевания, когда лимфоузлы не поражены метастазами. В этом случае «классическое» удаление всех уровней лимфоузлов было бы избыточной калечащей процедурой. На помощь хирургам пришел метод биопсии сигнальных (сторожевых) лимфатических узлов.
Поскольку, метастазы в подмышечных лимфоузлах появляются последовательно от первого ко второму, затем к третьему уровню, то достаточно определить наличие метастазов именно в первом лимфоузле. Его назвали «сигнальным»: если сигнальный лимфатический узел не содержит метастазов, то другие лимфоузлы также не метастатические.
Благодаря этому органосохраняющему методу, тысячи пациенток избежали избыточной полной хирургической диссекции, удаление раковой опухоли не привело к удалению груди.
Последние результаты клинических испытаний, в том числе и при участии НИИ онкологии им. Н.Н. Петрова, подтвердили безопасность отказа от полной подмышечной диссекции. Биопсия сигнальных (сторожевых) лимфатических узлов постепенно вытесняет подмышечную диссекцию как стандартную процедуру стадирования РМЖ.
Концепция биопсии сигнальных лимфатических узлов приобретает все большее признание и введена для многих локализаций опухолей в стандарты хирургического лечения Европейской Организацией по Изучению и Лечению Рака (EORTC).
Химиотерапия, наряду с хирургическим вмешательством, является одним из основных методов терапии рака. Послеоперационная химиотерапия улучшает результаты хирургического лечения, как и прогноз заболевания.
Ранее решение о назначении химиотерапии основывалось на двух факторах:
- стадия заболевания
- состояние регионарных лимфоузлов.
Благодаря многочисленным исследованиям ученых изменяются представления о биологии рака молочной железы, и выбор режимов химиотерапии значительно расширяется. И сегодня химиотерапевтическое лечение назначают даже при отсутствии метастазов в лимфоузлах, если небольшие по размеру опухоли обладают агрессивными биологическими характеристиками.
Люминальный А рак
При люминальном А раке избегают назначать проведение химиотерапии, особенно при негативных лимфоузлах, и применяют одну эндокринотерапию.
Люминальный В рак
Люминальные В опухоли характеризуются высокой агрессивностью. В этом случае чаще всего будет назначена химиотерапия, а выбор лечения основывается на оценке риска развития рецидива.
HER2-позитивный рак молочной железы
Лечение HER2-позитивного рака молочной железы основано на применении стандартных схем химиотерапии – трастузумаб и ХТ, основанная на антрациклинах и таксанах. Однако, только небольшой процент пациентов выигрывает от лечения, но все подвержены связанной с этим токсичностью.
Трижды негативный РМЖ
Трижды негативный рак молочной железы обычно ассоциируется с плохим прогнозом. Из-за редкой встречаемости особых типов РМЖ нет достаточных данных о роли адъювантной химиотерапии.
Химиотерапия при РМЖ у очень молодых женщин
Рак молочной железы в молодом возрасте обычно протекает агрессивно, часто встречаются гормонорезистеные и HER2-позитивные опухоли с иными свойствами, чем у более пожилых женщин. Для таких пациенток, моложе 35 лет, адъювантная полихимиотерапия почти всегда является необходимым методом лечения.
Химиотерапия пожилых пациенток
У пожилых пациенток (старше 65 лет) при решении вопроса о назначении адъювантной химиотерапии обязательно учитываются общее состояние организма и наличие сопутствующих хронических заболеваний.
В идеале пожилые пациенты должны подвергаться гериатрической оценке для определения их «пригодности» к адъювантому лечению. Потенциальный эффект лечения должен быть сбалансирован с теми рисками для организма, которые несет химиотерапия. Врач определяет наиболее эффективный и при этом наиболее безопасный специфический режим, основываясь на подтипе опухоли и индивидуальных характеристиках пациента.
Гормонотерапия
Молодые женщины с гормоноположительным раком молочной железы сохраняют риск рецидива заболевания на протяжении по крайней мере 15 лет после первичного заболевания. Онкологи должны определить, кто из пациентов нуждается в долгосрочной адъювантной терапии тамоксифеном или ингибиторами ароматазы.
Неоадъюватная (предоперационная) терапия
Неоадъюватная терапия занимает ведущую роль в лечении женщин с неоперабельным раком молочной железы, а также имеет важное значение при операбельных опухолях, когда выполняются органосохраняющие операции.
Эффект неоадъювантного лечения ДО (слева) и ПОСЛЕ (справа)
Лучевое лечение после проведенного хирургического вмешательства играет важную роль в терапии рака молочной железы и прогнозе заболевания. В НМИЦ онкологии им. Н.Н. Петрова было проведено исследование роли лучевой терапии после органосохраняющих операций (секторальная резекция с аксиллярной лимфоаденэктомией) у пациенток с минимальным РМЖ.
Анализ десятилетней безрецидивной выживаемости доказал более высокую эффективность лечения в группе больных, где применялась послеоперационная лучевая терапия.
Использование лекарственных препаратов для снижения риска заболевания называется химиопрофилактикой. На сегодняшний день одобренными препаратами для профилактики рака молочной железы являются тамоксифен и ралоксифен.
Тамоксифен может использоваться как пременопаузальными, так и постменопаузальными женщинами. Прием тамоксифена приводит к снижению риска РМЖ на 38% на более чем 10 летний период. Наиболее распространенными нежелательными явлениями на фоне приема препарата являются приливы.
В настоящее время клинические исследования изучают роль другого класса препаратов – ингибиторов ароматазы для оценки эффектов снижения риска РМЖ, которые сегодня используются только для лечения РМЖ. Предварительные результаты оказываются многообещающими. Ингибиторы ароматазы действуют только у женщин с нефункционирующими яичниками.
Профилактические хирургические операции по удалению молочных желез проводятся только в одном случае – если женщина является носителем мутаций в генах BRCA1 и BRCA2, известных как «синдром Анджелины Джоли». Мировой практикой доказано, что при удалении ткани обеих молочных желез риски РМЖ снижаются более чем на 90%. Такие операции выполняются в клиниках США и Израиля. В Европе подход к этому вопросу более консервативный.
В НМИЦ онкологии им. Н.Н. Петрова при проведении хирургического лечения женщинам с мутациями BRCA1 предлагается профилактическое удаление и реконструкция молочной железы.