Рак груди – это неконтролируемое разрастание клеток в молочных железах. Пораженные области увеличиваются и могут перекинуться на другие органы. От злокачественных новообразований умирает много людей, поэтому женщинам просто необходимо знать, как распознать рак груди в самом начале заболевания. Оно находится в списке самых опасных из-за высокой смертности.
Рак развивается из-за мутации генов, которые отвечают за сдерживание неконтролируемого разрастания клеток. К онкологической группе риска относится много факторов. Для того чтобы знать, как распознать рак груди, в первую очередь необходимо ориентироваться, когда нужно начинать проходить обследование.
Его необходимо делать периодически (даже несмотря на отсутствие симптомов) женщинам, если у родителей были (или есть) онкологические заболевания. В этом случае риск передачи болезни по наследственности возрастает до 25 процентов. Контролировать свое здоровье также необходимо женщинам:
- еще нерожавшим;
- старше 50 лет;
- если первые роды прошли после 30-летнего рубежа;
- после абортов;
- отказывавшимся от грудного кормления;
- принимавшим контрацептивы на гормональной основе длительное время;
- перенесшим мастопатию, травмы груди, ее ушибы;
- после переохлаждения желез;
- с ранним половым созреванием;
- имеющим эндокринные заболевания;
- проходившим лучевую терапию;
- злоупотребляющим алкоголем;
- курящим;
- проживающим в радиоактивной местности;
- часто подвергающимся стрессовым состояниям.
Как распознать рак груди у женщин? Первые признаки на ранней стадии выявляются сложно. При прощупывании ощущается небольшая твердая опухоль. В подмышечных впадинах увеличиваются лимфоузлы. Появляются боли в груди. Женщина ощущает общую слабость.
Как распознать рак груди на ранней стадии? На первом этапе заболевания симптоматика практически отсутствует, так как опухоль менее 2 сантиметров в диаметре. На этой стадии еще нет метастаз и прорастания клеток в ткани. Но «первыми ласточками» онкологического заболевания могут служить тянущие боли в подмышках. В их впадинах появляется отечность. Больная грудь приобретает большую чувствительность.
Одним из самых первых симптомов рака являются уплотнения молочных желез. После диагностируется опухоль. Начинаются выделения из сосков. Этот процесс не зависит от менструальных циклов. Вытекающая жидкость может быть прозрачной, кровянистой, желто-зеленой. Нередко она появляется в виде гноя.
С прогрессированием рака интенсивность выделений все возрастает. Требуются специальные прокладки. Появляются боли в молочных железах. На груди начинают образовываться небольшие ранки, переходящие в большие язвы. Этот процесс может наблюдаться не только на сосках, но и по всему бюсту.
Он меняется внешне. В месте уплотнения кожа может приобрести другой оттенок – от желтого до темно-красного. Пораженная область начинает шелушиться. Среди симптомов рака отмечается появление небольших ямочек и сморщенная кожа в виде «апельсиновой корки».
Очертания груди начинают меняться. Она может стать припухлой, вытянутой и т. д. Раковая опухоль характеризуется втягиванием соска. Если он все больше утопает, значит, новообразование увеличивается.
Как распознать рак груди у женщин (фото метода есть в данной статье) с помощью маммографии? Этот способ хорошо выявляет новообразования. Метод является одним из основных для определения заболевания на ранних стадиях. Плановый осмотр должен проводиться раз в год. Обследование проводится в период с 5 по 9 день менструации. В это время гормональное влияние на грудь проявляется в наименьшей степени.
Маммология – это рентгенологическое сканирование груди. При начальной стадии рака в тканях появляется тень уплотнения. Снимок выявляет опухоль до проявления ее первых признаков. Маммография не делается только во время беременности и лактации.
Как распознать рак груди у женщин? При первых болях, уплотнениях или неприятных ощущениях необходимо обратиться к врачу. Он может назначить диагностику УЗИ. Оно проводится после обнаружения на рентгеновском снимке каких-либо отклонений от нормы. Но это может быть киста, а не новообразование.
Его структура, наличие полости, разрастание как раз определяются с помощью УЗИ диагностики. Одновременно просматривается состояние лимфоузлов. В результате появляется точная картина произошедших изменений. Идеальный период для проведения УЗИ – сразу после завершения менструации.
Как распознать рак груди с помощью анализов крови? Для определения злокачественной опухоли берутся онкомаркеры. Начальная стадия заболевания выявляется антигеном СА 15-3. В 20 процентах начальных этапов рака эта отметка повышается.
Данный маркер применяется для первичного определения злокачественного новообразования. Значение в норме должно соответствовать до 27 Ед/мл. Раковый антиген СА 27-29 имеет небольшую чувствительность и может повышаться при воспалении легких, кистах и т. д.
Поэтому наличие онкологии по нему определяется редко. Антиген РЭА имеет нормальное значение 5 нг/мл. Повышение этой отметки до 10 нг/мл показывает наличие рака. Онкомаркеры назначаются как дополнение к комплексному обследованию. Если опухоль не обнаружена визуально, показатели антигенов абсолютными не являются.
Как распознать рак груди у женщин? Признаки заболевания – появление опухоли, уплотнений, болей и т. д. Для опровержения или подтверждения диагноза проводится томография груди. Этот метод показывает новообразование в четком изображении, на котором хорошо просматривается проникновение пораженных клеток в другие органы или не спаянность с ними. Если подтверждается наличие злокачественной опухоли, определяется ее степень.
Как распознать рак груди с помощью биопсии? Появление любого новообразования еще не свидетельствует о развитии рака. Опухоль может быть доброкачественной. Для определения, не является ли новообразование злокачественным, необходимы дополнительные исследования, что делается при помощи биопсии.
Во время процедуры с помощью специального аппарата с тонкой иглой осуществляется забор клеток из опухоли. Потом проводится микроскопическое исследование. Этот способ обнаружения рака наиболее точный, помогающий определить не только тип уплотнения, но и предстоящий объем лечения.
Благодаря иммуногистохимическому исследованию устанавливается зависимость разрастания опухоли от гормонального фона. Одновременно определяется способность реагирования злокачественных клеток на определенные препараты.
Как выявить рак груди самостоятельно? В период менопаузы грудь осматривается на 7-10 день от начала выделений, но в период, когда набухания или болезненности не наблюдается. При нерегулярности менструальных циклов либо их отсутствии вовсе обследование молочных желез необходимо проводить ежемесячно.
Самостоятельное определение рака начинается с осмотра бюстгальтера в месте соприкосновения с сосками. Там не должно находиться никаких выделений или пятен, свидетельствующих о них. Далее осматривается ареола на наличие покраснений, шелушений или ранок. Всех этих проявлений не должно быть.
Затем осматривается сосок. Он не должен быть втянут внутрь груди. Последняя осматривается отдельно на наличие визуальных изменений. Для этого женщина встает перед зеркалом и вытягивает вверх руки. Осматриваются подмышечные области и форма груди на наличие выпуклостей, ямок или асимметрии. Цвет кожи не должен содержать необычных оттенков или коркообразных участков.
Первые признаки рака определяются и в лежачем положении. Женщина укладывается на спину и подкладывает под одну лопатку валик. Ощупывает молочные железы с этой же стороны круговыми движениями подушечками двух пальцев на наличие любых уплотнений. Затем валик перекладывается на другую сторону и процедура повторяется.
Выявить опухоль легче всего, стоя под душем. Мыльные пальцы при ощупывании быстрее находят уплотнения, которых не должно быть в принципе. При обнаружении любых из перечисленных выше признаков необходимо срочно обратиться к врачу для полного обследования.
Выявление новообразований, выделений из сосков или уплотнений – не приговор. Без полного обследования, УЗИ, биопсии и т. д. точный диагноз не поставит даже врач, несмотря на наличие уплотнений или новообразований. Они могут оказаться доброкачественными.
При вовремя обнаруженных симптомах рака назначается лечение, которое в большинстве случаев протекает успешно. Современная медицина способна предотвратить разрастание инфицированных клеток, купировать онкологию в самом начале, тем самым предотвратить отсечение груди.
источник
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Чаще всего опухоли молочных желёз развиваются из клеток молочных протоков — в этом случае врачи говорят о протоковом раке молочной железы или протоковой карциноме. Довольно часто злокачественные опухоли вырастают из клеток долек молочной железы, этот тип рака называют инвазивной лобулярной карциномой (инвазивный рак молочной железы). Стоит отметить, что рост опухоли возможен и из других клеток железистой ткани.
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Довольно часто на ранних стадиях рак молочной железы протекает бессимптомно. Но в ряде случаев признаки, указывающие на наличие заболевания, все же есть, и их можно заметить.
В первую очередь, к симптомам, которые должны насторожить, относят уплотнения в молочных железах, рядом с ними или в подмышечной впадине. В 9 случаях из 10 уплотнения бывают доброкачественными, однако установить это наверняка можно только на осмотре у маммолога.
К симптомам рака молочной железы относят:
- Отвердение кожи
- Участок втяжения кожи
- Эрозия кожи
- Покраснение кожи
- Выделения из соска
- Деформация молочной железы по типу ряби
- Припухлость кожи
- Увеличенные в размерах вены
- Втяжение соска
- Нарушение симметрии молочных желез
- Симптом лимонной корки
- Пальпируемый узел внутри молочной железы.
При появлении указанных симптомов, а также любых других изменений в молочных железах (например, необычных или болезненных ощущений) нужно немедленно проконсультироваться с маммологом.
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц, по окончании менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:
Для подтверждения или исключения диагноза в первую очередь проводится мануальное обследование груди. Затем, при наличии подозрений или в качестве скрининговой процедуры, может быть назначена маммография, рентгенологическое исследование молочных желез. Как правило, женщинам до 35 лет ее выполнение не рекомендуется, в молодости ткань молочных желез особенно чувствительна к радиоактивному облучению.
Ультразвуковое исследование (УЗИ) молочных желез позволяет оценить структуру их ткани и отличить, например, опухоль от кисты, наполненной жидкостью.
Если результаты маммографии или УЗИ указывают на наличие новообразований в молочной железе, врач, как правило, назначает биопсию, лабораторное исследование образца тканей из молочной железы. Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
При необходимости могут использоваться и другие диагностические методы, например, магнитно-резонансная томография (МРТ).
После постановки диагноза основной задачей лечащего врача является определение стадии онкологического заболевания, то есть размера опухоли, ее расположения, наличия метастазов и агрессивности. От этих факторов зависит прогноз лечения и подбор оптимальных методов терапии. Как правило, для уточнения стадии проводятся анализы крови, маммография другой молочной железы, сканирование костей, а также компьютерная или позитронно-эмиссионная томография. В некоторых случаях определить стадию опухоли можно только при проведении операции.
Стратегия лечения рака молочной железы зависит от многих факторов — типа рака, стадии, чувствительности клеток опухоли к гормонам, а также общего состояния здоровья пациентки.
Основной метод лечения рака груди — хирургическая операция. Если болезнь удалось диагностировать на ранней стадии, хирург может выполнить лампэктомию, удаление тканей опухоли и небольшой части окружающей ее здоровой ткани. При более крупных опухолях молочная железа удаляется целиком (такая операция называется мастэктомией), равно как и ближайшие к ней лимфатические узлы. Если по оценке врача риск развития рака во второй молочной железе достаточно высок, пациентке может быть рекомендовано удаление обеих молочных желез сразу.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевую терапию (то есть воздействие на опухоль ионизирующим излучением) при раке молочной железы, как правило, используют после проведения хирургической операции. Терапия проводится с целью уничтожения раковых клеток, которые могли остаться в организме.
Химиотерапия, то есть использование препаратов, убивающих раковые клетки, может проводиться после операции по удалению опухоли, как и лучевая терапия. В некоторых случаях химиотерапию проводят до оперативного лечения для того, чтобы уменьшить размер слишком крупной для удаления опухоли.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Для лечения рака молочной железы, чувствительного к гормонам, используют гормональную терапию — к ней относится несколько разных методов, останавливающих выработку гормонов в организме или блокирующих их поступление к опухоли. Гормональная терапия позволяет снизить вероятность рецидива опухоли, а также, в случае выявления неоперабельной опухоли, помогает контролировать ее рост.
Для лечения рака молочной железы применяют также таргетную терапию — препараты, поступающие непосредственно к тканям опухоли и минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения — в зависимости от того, какая схема лучше всего подойдет пациенту.
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно, то есть на ранних стадиях заболевания.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами, при этом учитываются индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
источник
Когда человеку говорят, что у него злокачественная опухоль, возникает ощущение, что рушится мир. Женщины должны знать, что рак молочной железы, симптомы которого выявлены на ранней стадии, поддается лечению и имеет благоприятный прогноз. Почему развивается заболевание, какие первые признаки патологии, как происходит оздоровление – необходимо разобраться в этих вопросах, чтобы избежать страшных последствий.
Женский организм устроен сложно, причин, по которым в нем происходят гормональные перестройки, множество. Молочные железы очень чувствительны к изменениям. В них начинают развиваться патологические процессы. Происходит неконтролируемый рост агрессивных опухолевых клеток, что приводит к возникновению опасного новообразования. Высокий процент заболеваемости раком наблюдается у женщин старше 50 лет, но не исключены случаи патологий у молодых. Опухоль разрастается, дает метастазы в:
- лимфатические узлы;
- кости таза, позвоночника;
- легкие;
- печень.
Чтобы своевременно начать лечение рака молочной железы, нужно знать, как он проявляется. Опасность в том, что на ранней стадии процессы протекают без видимых признаков. Это усложняет лечение и прогнозы – женщины обращаются к специалистам, когда требуются радикальные способы вмешательства. Для развития рака характерны симптомы:
- образование уплотнений в груди;
- утолщение или втяжение соска;
- появление над очагом «лимонной корки»;
- покраснение кожи.
При выявлении одного или нескольких симптомов, необходимо пройти обследование у врача. Злокачественная опухоль молочной железы характеризуется образованием признаков:
- уплотнение загрудинных, подмышечных лимфатических узлов;
- непропорциональное увеличение размера одной груди;
- появление болей;
- деформация груди;
- образование отека;
- возникновение язв, корочек;
- наличие выделения из соска;
- повышение температуры;
- слабость;
- головокружение;
- резкое похудение;
- проявления боли в костях, печени при метастазах на поздней стадии рака.
Необходимо знать, что развитие рака не всегда сопровождает возникновение боли, особенно при раннем выявлении патологии. На появление симптома влияет место расположения опухоли. Молочные железы, как и другие органы, имеют нервы. При увеличении размеров новообразования:
- возникает отек;
- происходит оттеснение здоровых тканей;
- идет давление на нервные окончания;
- появляется постоянная ноющая боль.
Этот симптом возникновения рака наблюдается на ранней стадии болезни. Он сигнализирует, что в глубине молочной железы развивается инфильтративный процесс, вызывающий фиброз тканей. При умбиликации:
- связки органа подтягиваются к опухоли;
- над очагом воспаления наблюдается небольшое углубление;
- отмечается втягивание поверхности кожи внутрь;
- аналогичный процесс может проходить в соске.
Возникновение этого симптома онкологического заболевания молочной железы характерно для последних стадий рака. Явление зачастую наблюдается в нижней части груди. При увеличении опухоли изменяется форма молочной железы, на коже образуются изъязвления и «лимонная корка». Причины этого явления:
- при увеличении лимфатических узлов нарушается отток лимфы;
- возникает отек тканей;
- кожа утолщается;
- поры увеличиваются по размеру;
- на поверхности кожи наблюдается «лимонная корка».
На одном из этапов развития рака груди, в злокачественный процесс вовлекаются лимфатические и венозные сосуды. Происходит уменьшение эластичности тканей молочной железы. При симптоме Кернига:
- в толще железистых тканей возникает уплотнение;
- размеры опухолевого образования – до нескольких сантиметров;
- участок плотный, подвижный, безболезненный.
Чтобы избежать риска осложнений, женщины должны ежемесячно проводить самостоятельный осмотр груди. При регулярном наблюдении можно заметить изменения, обнаружить рак на ранней стадии и успешно вылечиться. Обнаружив первые симптомы болезни, необходимо обратиться к маммологу для проведения клинического обследования. Вполне возможно, что это будет доброкачественная опухоль или фиброаденома, но при отсутствии лечения все может перерасти в рак.
Как начинается рак груди? Женщины обнаруживают при самостоятельном обследовании:
- уплотнения в груди;
- поражение подмышечных впадин;
- расширение подкожных вен;
- возникновение язв;
- втяжение кожи соска;
- изменение формы груди;
- появление на коже «лимонной корки»;
- покраснение;
- утолщение кожи соска, ареол вокруг;
- увеличение лимфоузлов грудины подмышек;
- втягивание кожи над местом очага;
- выделения из соска.
Нельзя однозначно сказать, что вызывает рак груди у женщин. Существует множество провоцирующих факторов для развития патологических новообразований. Онкология молочной железы может прогрессировать по причинам:
- запущенные доброкачественные заболевания;
- наличие родственников, больных раком;
- травмы груди;
- возраст старше 40 лет;
- злоупотребление алкоголем;
- курение;
- ожирение;
- раннее начало менструального цикла;
- сахарный диабет;
- гинекологические воспалительные заболевания.
Злокачественное новообразование в груди может возникнуть как следствие:
- нередких абортов;
- поздних первых родов;
- короткого периода кормления грудью;
- отсутствия детей;
- гормональной терапии в анамнезе;
- поздней менопаузы;
- воздействия химических канцерогенов;
- нерегулярности менструального цикла;
- стрессовых ситуаций;
- бесплодия;
- кисты яичников;
- опухолей мозга;
- карциномы кору надпочечников;
- диеты с большим количеством жиров;
- воздействия облучения.
В медицине используются несколько классификаций раковых опухолей груди. Они отличаются характеристиками, особенностями строения новообразования, макроскопическими формами. При рассмотрении гистотипов встречаются:
- неинвазивный рак – злокачественные клетки находятся в пределах протока или дольки грудной железы;
- инвазивная карцинома – инфильтрирующий рак – берет начало в одной структуре, постепенно переходит на другие.
Существует классификация злокачественных опухолей грудной железы по макроскопическим формам. Она включает:
- диффузный рак – отличается скоростью развития, поражением лимфоузлов, отеками, увеличением размера молочных желез, образованием изъязвлений;
- узловой вид – располагается снаружи и вверху груди, захватывает жировые ткани, мышцы, кожу;
- рак Педжета – сопровождается увеличением соска, появлением на поверхности корочек и язв, опухоль диагностируется поздно – симптомы похожи на экзему.
Для удобства диагностики, подбора методик воздействия, принято разделять развитие патологических новообразований по стадиям. Для каждой характерны определенные признаки. Выделяются четыре стадии:
Прорастание в соседние ткани
Не проникают в кожу, жировую ткань
Прорастают в мышцы, ткани, кожу
Окологрудинных, подключичных, подмышечных
Разрастание злокачественной опухоли груди может происходить с различной скоростью. Это зависит от своевременности лечения, гормональной чувствительности, агрессивности раковых клеток. Одни женщины живут после выявления злокачественных новообразований долгие годы, другие – погибают за несколько месяцев. По скорости роста различают рак:
- быстро растущий – за три месяца количество злокачественных клеток увеличивается вдвое;
- со средним развитием – аналогичные изменения бывают за год;
- медленно растущий – разрастание опухоли в 2 раза происходит за больше чем 12 месяцев.
Основа результативного лечения рака груди – своевременная диагностика. После обнаружения симптомов болезни при самоосмотре, женщины идут в клинику к маммологу. Методы обследования для выявления рака включают:
- визуальный осмотр;
- пальпацию;
- опрос о вероятности заболевания наследственным раком;
- биопсию – исследование клеток;
- маммографию – рентгеновский метод, выявляет кисты, фиброаденомы, место расположения опухоли.
Для уточнения состояния рекомендуется проводить:
- ультразвуковое сканирование подмышечных впадин, груди, на выявление метастазов, поражений тканей;
- иммуногистохимический анализ – определение устойчивости злокачественного новообразования к гормональной терапии;
- цитологическое исследование – оценка структуры клеток;
- анализы на онкомаркеры – определение белков, которые вырабатываются только при наличии злокачественной опухоли;
- компьютерная томография для выявления метастазов в органы.
На выбор схемы лечения влияют стадия болезни, возраст и состояние здоровья женщины. Играет роль локализация и размер опухоли, первичный рак или вторичный. Существуют лучевые, медикаментозные методы воздействия и хирургическое удаление. Эффективные способы лечения:
- ампутация груди с сохранением лимфоузлов;
- секторальная резекция молочной железы – иссечение части груди с подмышечной клетчаткой;
- эмболизация опухоли – остановка питания раковых клеток;
- лучевая терапия – для исключения рецидивов заболевания.
- применяется радикальное удаление лимфатических узлов вместе с молочной железой, клетчаткой, мышцами – расширенная подмышечно-грудинная мастэктомия;
- практикуется иссечения яичников как источника выработки половых гормонов эстрогенов;
- химиотерапия проводится после удаление опухоли;
- при больших очагах поражения выполняется гормональная терапия;
- возможно сочетание двух последних методик.
Российскими учеными разработана методика воздействия на злокачественные новообразования электромагнитным излучением с определенной частотой – НИЭРТ. При влиянии на раковую клетку происходит ее нагрев и разрушение. Способ лечения позволяет избежать операций. Во время процесса:
- воздействию подвергаются агрессивные клетки по всему организму;
- здоровые ткани, имеющие другую резонансную частоту, не изменяются.
Альтернативой хирургическому вмешательству становится гормональная терапия. Ее задача – уменьшить влияние эстрогенов на рост опухолевых клеток. Метод эффективен при чувствительности злокачественных новообразований к гормонам. Лечение производится как профилактическая мера, применяется на ранних стадиях развития рака, после операций. Терапия предполагает:
- употребление препаратов для подавления функции эндокринной системы;
- введение антагонистов гормонам на клеточном уровне – Бромокриптина, Тамоксифена.
Когда опухоль имеет небольшие размеры и есть возможность сохранить грудь, используются органосохраняющие операции. Происходит щадящее вмешательство в организм женщины. Эффективностью отличаются 3 вида воздействия:
- эмболизация опухоли – в крупный сосуд, около новообразования вводится специальное вещество, происходит нарушение питания, гибель раковых клеток;
- квандрантэктомия – удаляется четверть груди и подмышечные лимфоузлы;
- радикальная резекция – иссекается только пораженный сектор, лимфоузлы, оболочка большой грудной мышцы.
При обнаружении огромных очагов поражения, распространении метастазов, проводится мастэктомия. Операция включает резекцию груди, окружающих тканей и органов. Существует 4 методики проведения вмешательства:
- простая – удаляется только грудь, мышцы и узлы не трогаются;
- радикальная модифицированная – иссекается молочная железа, лимфоузлы, оболочка большой грудной мышцы;
- мастэктомия по Холстреду – удаляется жировая клетчатка, все лимфатические узлы, мышцы и полностью грудь;
- двусторонняя – иссекаются обе железы.
Облучение злокачественного новообразования применяется при комплексном лечении рака груди. Это помогает избежать распространения агрессивных клеток, исключить рецидивы. Лучевая терапия применяется:
- после органосохраняющих операций;
- при риске развития рецидивов;
- если размеры первичной опухоли более 5 см;
- после радикальной резекции инвазивного рака;
- при наличии нескольких опухолей;
- обнаружение раковых клеток в 4 и более лимфоузлах.
Применение для лечения химических препаратов практикуется после проведения операции или до ее начала с целью уменьшения размеров опухоли. При панцирном, метастатическом раке, когда метастазы распространяются по всему телу, метод улучшает качество жизни пациента. Длительность курса – 2 недели, повторяется ежемесячно. Химиотерапия помогает:
- понизить стадию рака;
- улучшить итоги операции;
- способствует осуществлению контроля симптомов.
Прогнозирование результатов лечения злокачественной опухоли зависит от ее распространенности, агрессивности, наличия метастазов. Положительным итогом считается отсутствие рецидивов в течение пяти лет. Частота трагичных исходов из-за позднего обнаружения опухоли достигает 30%. Через некоторое время после выздоровления не исключено возобновление ракового процесса. Пятилетняя выживаемость пациенток в зависимости от стадии заболевания составляет в процентах:
- первая – до 95;
- вторая – 50-80;
- третья – до 40;
- четвертая – 5-10.
Не существует методов, способных полностью защитить женщину от рака груди. Есть средства, которые помогают снизить риск развития патологии. Особенно внимательными нужно быть женщинам, имеющим родственников, болевших раком, содержащим ген, провоцирующий онкологию. Им рекомендуют удаление яичников. К способам первичной профилактики относятся:
- самостоятельный осмотр;
- регулярное прохождение маммографии;
- планирование беременности;
- контроль веса;
- кормление ребенка грудью;
- профилактика мастита;
- прием гормональных препаратов после обследования.
источник
Симптомы раковых заболеваний молочной железы могут быть похожи на другие доброкачественные патологии. Достоверно раковые клетки можно выявить только при помощи комплексного обследования. Но чтобы не просмотреть появление первых признаков или симптомов рака молочной железы нужно регулярно проводить самоосмотр и диспансеризацию.
В норме молочная железа взрослой женщины является выпуклым диском, состоящим из долек. Долька является функциональной единицей грудной железы. В одной груди насчитывается от 18 до 22 таких долек. По своей структуре каждая долька представляет собой большое число сомкнутых мешочков-альвеол.
Именно в этих мешочках производится и собирается в период лактации молоко. Каждый мешочек снабжен мелкими выводящими протоками. Эти протоки сливаются в более крупные и выходят к соску грудной железы, где присутствуют отдельные протоки. Количество крупных протоков в молочных железах варьируется (от 4 до 18).
В каждом из этих структурных элементов железы имеется индивидуальная внутренняя выстилка. У альвеол она представлена лактоцитами (клетками секреции), в выводных протоках – эпителием (цилиндрическим). Возле сосков цилиндрический эпителий переходит в многослойный плоский. Также в молочной железе имеется жировая и соединительная ткань.
Если у женщины маленькая грудь, это еще не говорит о какой-то патологии. В норме соотношение между жировой тканью и секретирующими структурами равняется приблизительно 1:1. Этот показатель может варьироваться в зависимости от конституции. Так, при плотной комплекции характерен перевес в сторону жировой части.
При появлении новообразований (и злокачественных, и доброкачественных) источником развития патологии может быть любая из вышеуказанных тканей и структурных единиц грудной железы. Раковые клетки могут локализоваться везде, но чаще патологический процесс развивается в верхнем наружном квадрате груди.
О возможном развитии рака говорит целый ряд определенных признаков. Зная эти признаки, можно не просто заподозрить рак, но и дифференцировать злокачественную опухоль с другими патологиями груди, используя дополнительную диагностику. К главным признакам возможного злокачественного процесса относятся:
— Уплотнения в одной или обеих грудях, которые обнаруживаются методом пальпации и при горизонтальном, и при вертикальном положении пациентки.
— Нарушения формы молочной железы, которые никак не зависит от менструального цикла женщины.
— Патологические выделения из одного или обоих сосков, не связанные с беременностью и лактацией. Цвет и консистенция отделяемого при этом может быть различной.
— Чешуйки возле соска, которые отшелушиваются и после себя оставляют мелкие язвы, эрозии.
— Пятна красного и даже фиолетового оттенка в кожных покровах железы. Участки покраснения могут постепенно расти, затем они начинают шелушиться и становятся причиной выраженного зуда. В их проекции заметно уплотняется кожа. После начала шелушения окраска пятна становится более интенсивной. Отмечается влажность пятен, они подвергаются эрозиям и изъязвлению, возникают кровоизлияния.
— Появление втяжений в груди. Они становятся заметны во время движений, например, когда больная не спеша поднимает и опускает руку.
— Ненормальная форма соска. Сосок может стать плотным, втянуться или отклониться в сторону.
— Уменьшение пигментированной зоны вокруг соска с нарушением ее консистенции.
— Морщинистость кожи груди. Если кожу сжать в небольшую складку, то на ней проступят морщинки, перпендикулярные этой складке.
— Болевые ощущения в железе различного характера. Они могут возникать и в результате движения, и в состоянии покоя. По интенсивности боли неодинаковы. На начальных этапах болезни пациентки затрудняются указать точную локализацию боли. Дискомфорт возникает даже от легких прикосновений. Бывает и так, что боль появляется спонтанно.
— Отечность пораженной груди, появление в определенном участке так называемой «лимонной корки». В некоторых случаях лимонная корка захватывает грудь полностью.
— Усиление сосудистого рисунка на коже груди. Незаметные прежде сосуды хорошо контурированы, их просвет расширен. В таких местах отмечается болезненность кожи.
— Нарушение эластичности кожного покрова в отдельных областях. Поверхность таких участков становится гладкой, они имеют более плотную консистенцию.
— Появление увеличенных лимфоузлов в надключичной и подмышечной областях.
— Отечность одной руки неясной этиологии.
Как правильно выполнить самообследование молочной железы читайте в статье на нашем сайте.
Симптомы рака молочной железы у мужчин будут такие же, как и у женщин.
Если вы обнаружили выше описанные симптомы, вам необходимо обратится к маммологу или онкологу и произвести дополнительные методы диагностики. Причины, лечение и прогноз при раке молочной железы — освещены в нашей другой статье.
О наличие раковых клеток может свидетельствовать следующие виды уплотнений.
Симптомы рака молочной железы на ранней стадии представляют собой единичный узел или множественные узелки с четкими контурами плотной консистенции, которые безболезненны при пальпации, подвижность у узелков ограничена, определяется морщинистые втяжения кожи над местом нахождения опухоли. Под мышками можно прощупать увеличенные лимфоузлы.
На поздней стадии происходит утолщение соска, кожа изъязвляется и становиться как апельсиновая корка.
Раковые признаки уплотнений могут напоминать острые формы мастита или мастопатии:
1. Отечное диффузное уплотнение.
Может развиться во время беременности и кормления грудью. Кожа в виде апельсиновой корки, отечна, гиперемирована (покрасневшая), пропитана инфильтратом. Инфильтрат сдавливает молочные протоки вызывая боль и отек.
2. Панцирное диффузное уплотнение.
Симптомы рака молочной железы у женщин проявляются инфильтрацией тканей. Опухоль может перейти на грудную клетку, прощупываются множественные узелки. Кожа становится плотной, синюшне-красного цвета, неподвижной, появляются изъязвления и корочки в виде панциря.
3. Уплотнение похожее на рожистое воспаление кожи.
Признаки рака молочной железы проявляются в виде очагового покраснения. Уплотнение гиперемированно, его края неровные и припухшие, опухоль может распространится на грудную клетку. Повышается температура тела до 40°С.
4. Уплотнение похожее на мастит.
При таком типе диффузного уплотнения наблюдается увеличение молочной железы, опухоль плотная, малоподвижная, хорошо прощупывается. Кожа красная, натянутая, происходит местное и общее повышение температуры.
Первые симптомы рака молочной железы похожи на проявления псориаза или экземы. Но отличие заключается в яркой гиперемии кожи, нагрубанием ареолы и соска, на которых образуются сначала сухие, а потом мокнущие корочки и струпья под которым влажная грануляция. Раковые клетки распространяются по молочным протокам вглубь тела железы.
Классификация рака молочной железы даст вам представление о 1, 2, 3 и 4 стадиях. Симптомы которых могут быть одинаковыми.
Если вы обнаружили у себя уплотнение в груди, не стоит сразу думать, что это раковые клетки. Есть много часто встречающихся болезней молочных желез с похожей симптоматикой.
Боль и уплотнения в груди могут быть при:
— Мастите (воспаление молочной железы);
— Мастопатия молочных желез (мелкие узелковые или обширные диффузные уплотнения);
— Фиброаденома (доброкачественное новообразование).
Мастит возникает в результате травмы или инфекции попадающих в молочную железу через трещины в соске. Чаще всего он встречается у первородящих женщин при грудном вскармливание. В отличие от онкологии мастит очень быстро развивается буквально в первые сутки после инфицирования или получения травмы.
— диффузным уплотнением в груди;
— резкой распирающей болью, усиливающаяся при кормлении;
— повышением температуры как местной, так и общей;
— могут появиться гнойные полости и узелковые уплотнения;
— из соска в период лактации могут выделятся патологические выделения гнойные или кровянистые.
Мастопатия заболевание невоспалительного генеза, она представляет собой патологическое разрастание альвеол и протоков молочной железы под влиянием гормонального дисбаланса (повышения уровня эстрогенов, пролактина, снижения прогестерона в крови и тканях железы).
Может быть узелковая и диффузная формы мастопатии. Фиброзно-кистозное изменение молочной железы может перерасти в рак. Подробнее о диагностике и лечение кисты молочной железы читайте в специальной статье на нашем сайте. При осмотре и пальпации невозможно достоверно отличить мастопатию от рака, нужно проводить дополнительную диагностику.
— при пальпации определяются уплотнения в виде узелков (как зернышки) или тяжей при диффузном поражение;
— часто сопровождается менструальными нарушениями и наступлением климакса;
— боль появляется постепенно по мере увеличения уплотнений;
— в дальнейшем может присоединиться симптоматика мастита.
Фиброаденома представляет собой доброкачественное новообразование железистой ткани, причины ее возникновения неизвестны. Может быть две формы фиброаденомы: зрелая с четкими контурами и незрелая — рыхлая. Есть вероятность перерождения в раковые клетки. Дифференциальная диагностика раковых состояний и фиброаденомы затруднена, требуются дополнительные методы диагностики.
— единичными или множественными уплотнениями в молочной железе;
— кожа, как правило не изменена.
Регулярно проводите самообследование груди. Лучше это делать в первую неделю после менструации, так результаты будут более точными, потому что состояние молочных желез в разные дни цикла меняется. Если вы заметили какие-то изменения на коже или прощупали уплотнение, не стоит сразу паниковать, нужно записаться на консультацию к маммологу. Он даст вам направление на обследование (маммографию и УЗИ молочной железы). И в зависимости от результатов он может вас направить к онкологу или домой до следующего планового осмотра.
источник
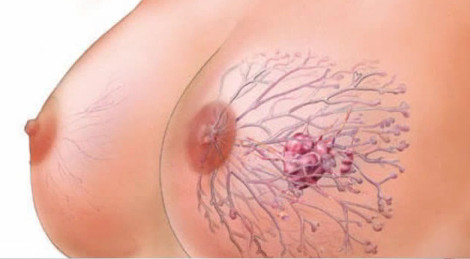
Многочисленные наблюдения установили, что в молочных железах замужних, но не рожавших или прерывавших беременность женщин, а также имеющих некоторые отклонения от нормальной деятельности половых органов, нередко возникают различные болезненные процессы, многие из которых сопровождаются развитием опухолеподобных уплотнений. Нередко в молочной железе возникают также доброкачественные опухоли — фибромы, кисты и др. Некоторые из них, будучи вначале совершенно невинными, после многих лет существования претерпевают злокачественное превращение и переходят в настоящий рак. Разобраться в каждом отдельном случае и определить характер имеющейся опухоли может только опытный врач-специалист.
Само слово «рак молочной железы» для большинства звучит как приговор. В этот период очень важно понять, что очень многое зависит от тебя. Это не пустые слова. Ни один врач не может вылечить больного, который не борется за свою жизнь. Современная онкологическая наука располагает большим арсеналом высокоэффективных препаратов, совершенствуются методики хирургических вмешательств, огромный вклад в процесс познания биологических особенностей опухолевого процесса привносят данные молекулярной биологии. Существующие сейчас возможности диагностики позволяют выявлять заболевание на начальных этапах. Современная хирургия делает возможным сохранение молочной железы или ее реконструкции с помощью пластических операций. Прогресс лекарственной терапии привел к созданию и широкому внедрению
препаратов, непосредственно действующих на биологические мишени. Милые женщины, поверьте, после постановки диагноза жизнь не заканчивается, а просто переходит к новому этапу. Самое главное не замыкаться в себе и не «уходить» в заболевание. Женщина может и должна полноценно жить, невзирая на болезнь.
• Точная причина болезни неизвестна, но вероятность возникновения рака груди связана со следующими факторами:
• Возраст. Риск возникновения рака груди возрастает с возрастом. Наиболее часто он развивается после 50 лет.
• Наследственные факторы. Примерно у 10 процентов женщин, страдающих раком груди, в семье были случаи заболевания этой болезнью. Женщины, у которых родственники по крайней мере второго порядка имели диагноз рака груди в возрасте до 50 лет или рака яичников в любом возрасте, могут унаследовать один-два гена, которые увеличивают риск их заболевания как раком груди, так и яичников.
• Рождение детей в позднем возрасте или отсутствие детей. Женщины, у которых нет детей, у которых первый ребенок родился в возрасте за 30 лет или которые никогда не кормили грудью, более подвержены раку груди.
• Раннее наступление менструаций (до 11 лет).
• Позднее наступление менопаузы (непрохождение менопаузы в возрасте слегка за 50 лет).
• Доброкачественные кисты или опухоли в груди.
• Пища с большим содержанием животного жира.
• Умеренное или сильное употребление алкоголя (более трех раз в день).
• Возможно, токсины в окружающей среде.
• Длительное (более 5 лет) использование заместительной гормональной терапии (сочетание эстрогена и прогестина).
• Длительное нахождение под светом по ночам (например, при посменной работе).
Рак молочной железы – «многоликая патология», но чаще всего либо сама пациентка, либо специалист обращает внимание на плотное ограниченно подвижное образование. При пальпации можно нащупать увеличенные подмышечные лимфатические узлы. Узловая форма рака – самая распространенная. Именно ее сопровождают кожные симптомы – втяжение, деформация, морщинистость.
Иногда женщина жалуется на кровянистые выделения из соска.Однако в некоторых случаях опухоль не формируется. Процесс диффузно распространяется по ткани молочной железы, не образуя узлов. В подобных клинических случаях наблюдается отек кожи железы, гиперемия, повышается температура. Такие клинические варианты рака
молочной железы называются диффузными или воспалительными.
Схожесть симптомов воспаления и «специфического процесса» иногда приводит к постановке ошибочных диагнозов и, как следствие, назначению неверного лечения.
Своеобразными симптомами отличается рак Педжета – редкая клиническая форма, на долю которой приходится не более 4% случаев.
Начало заболевания очень похоже на экземоподобные изменения на соске или ареоле, часто сопровождающиеся зудом. При посещении дерматолога назначаются мази, содержащие кортикостероиды и способствующие эпителизации компоненты. После их использования возможно даже улучшение состояния, однако вскоре процесс продолжает
развиваться, захватывая большую часть ареолы, может появиться узловое образование в различных отделах молочной железы. В этом случае уже нет сомнения в недоброкачественности процесса, и женщину направляют на полноценное обследование.
• Обычно безболезненное вздутие или опухоль в груди или под мышкой (чаще в верхней или наружной части груди).
• Изменение внешнего вида кожи груди, уплощение, вдавливание, покраснение или шелушение груди.
• Изменение соска, включая вдавливание, ощущение зуда или жжения, темные или кровянистые выделения.
• Изменение размера или асимметричное развитие груди.
• Боль или дискомфорт в груди при выраженном развитии болезни.
Чаще всего рак молочной железы начинается в виде небольшого узелка или ограниченного уплотнения, возникающего в толще железы и нередко долгое время остающегося незамеченным самой больной. Большей частью случайно, при мытье или одевании, женщина обнаруживает у себя в груди плотное образование с вишню или лесной орех величиной, с нерезкими границами, подвижное, безболезненное, иногда со слегка втянутой над ним кожей.
Реже рак молочной железы начинается без ясно ощутимого опухолевого узла, а в виде разлитого уплотнения, распространяющегося во все стороны, вызывающего отек и покраснение кожи.
Еще реже болезнь начинается с кровянистых выделений из соска или экземы его, с последующим образованием опухолевого узла в толще железы.
Возникнув в той или иной форме, раковая опухоль то быстро, то медленно, но неуклонно увеличивается в размерах, оставаясь безболезненной и ничем себя не проявляя, кроме узловатого затвердения в груди. Между тем, опухолевый процесс постепенно распространяется, что чаще всего выражается незначительным втягиванием кожи над опухолью.
Но дело не ограничивается лишь местным разрастанием ткани. Уже очень скоро, особенно у более молодых женщин, опухолевые клетки проникают в лимфатические пути и с током лимфы уносятся дальше, оседая в близлежащих лимфатических железах (подмышкой, над ключицей). При наличии благоприятных условий из них вырастают дочерние опухолевые узлы — метастазы, что проявляется припуханием и уплотнением желез, совершенно безболезненным. Обычно к этому времени наличие рака можно обнаружить даже при осмотре, в виде шаровидного выпячивания, чаще кнаружи и кверху от соска, или сморщенного и втянутого участка кожи, соответственно глубжележащей опухоли.
Такое постепенное и безболезненное развитие болезни без резко выраженных внешних признаков усыпляет бдительность больных, которые не торопятся обратиться к врачу, выжидая самопроизвольного исчезновения опухоли. Однако этого не происходит, опухоль увеличивается в размерах, спаивается с кожей и изъязвляется; в то же время идет развитие новых метастатических узлов на шее, подмышкой другой стороны и в других местах. Прорыв опухоли в кровяное русло приводит к появлению множественных опухолей в легких, печени, костях и других органах и, таким образом, весь организм оказывается пораженным болезнью.
Поэтому особенно важно обнаружить опухоль своевременно, в первом периоде ее существования, т. е. тогда, когда она еще целиком помещается в толще железы и не выходит за ее пределы, не дает метастазов подмышкой.
Правильно проведенное радикальное лечение в этих случаях обеспечивает выздоровление.
• Наличие бугорка в груди может быть выявлено путем обследования или маммографии.
Маммография – метод визуализации, использующий рентгеновские лучи. Лучевая нагрузка при маммографии незначительна, а диагностическая точность велика — 80-95%. Поэтому «вредным» это исследование назвать нельзя. С помощью маммографии удается не просто увидеть уплотнение, но и определить его локализацию, понять «взаимоотношение» уплотнения со здоровой тканью. Так, при росте опухоли в сторону центрального отдела молочной железы (соска и ареолы), органосохранная операция (радикальная резекция) не всегда показана. Маленькие, не достигшие 1см (в наибольшем измерении) узлы можно диагностировать только на маммограммах. Это же касается скопления солей кальция или микрокальцинатов, зачастую являющихся признаком самой ранней (преинвазивной) стадии рака.
Для выявления располагающихся внутри протока образований с клиникой серозных или кровянистых выделений из соска, необходимым методом диагностики является рентгенологическое исследование с введением контрастного вещества – дуктография.
Казалось бы – идеальное исследование. Тем не менее, маммография имеет свои недостатки, которые нельзя игнорировать. У женщин до 30 лет «информативность» маммографии снижается из-за плотной структуры ткани. Это не касается пациенток с силиконовыми имплантами. Нельзя не учитывать дискомфорт во время процедуры, связанный со сдавливанием железы
• Необходима биопсия бугорка, чтобы определить, присутствуют ли в нем раковые клетки. Из бугорка с помощью иглы берется ткань или жидкость; образец ткани может быть также взят во время небольшой операции.
Так как в самых ранних стадиях болезни при помощи обычных методов исследования — осмотра и ощупывания — не всегда удается поставить точный диагноз, а выжидание может быть опасным и привести к распространению процесса, то нередко приходится прибегать к пробной операции удаления опухоли и выяснению ее характера с помощью микроскопического исследования. Такое срочное исследование может быть произведено в течение нескольких минут, и хирург узнает результаты его еще в операционной. Благодаря этому удается без проволочки произвести нужное вмешательство, если опухоль оказывается раковой, и, с другой стороны, избежать больших операций там, где доброкачественный характер опухоли делает их излишними.
• Могут быть выполнены ультразвуковое обследование, термография или компьютерная томография.
Ультразвуковое исследование (УЗИ) также дает максимум информации. Этот метод основан на получении изображения при помощи высокочастотных звуковых колебаний. Наибольшей информативностью УЗИ обладает для обследования молодых (до 35 лет) женщин. С возрастом, в силу инволюции (жировое перерождение) ткани, информа-
тивность снижается.
УЗИ более четко позволяет дифференцировать кисты и солидные образования, весьма схожие при маммографии, а также внутрикистозные разрастания. Цветное допплеровское картирование – метод, визуализирующий патологические сосуды, всегда сопровождающие опухолевый рост. Ультразвуковое исследование позволяет одновременно с визуализацией проводить диагностическую тонкоигольную биопсию небольших или глубоко расположенных образований с их последующей маркировкой. И, наконец, УЗИ дает представления о состоянии регионарных лимфатических узлов (гиперплазия, специфическое поражение).
Несмотря на все достоинства, УЗИ не может заменить маммографию, которая дает возможность «увидеть» мелкие кальцификаты, иными словами, детализировать исследование.
Метод магнитно-резонансной томографии (МРТ) основан на использовании отраженных сигналов магнитного поля. Преобразованные компьютером в цифровое изображение ткани любого органа, в том числе и молочной железы, хорошо видны на экране. Часто при выполнении МРТ применяют контрастные вещества, внутривенное введение
которых с последующим избирательным накоплением позволяет увидеть обычно невизуалиризуемые ткани. Показаниями к назначению МРТ в комплексном обследовании пациенток с патологией молочных желез обычно служат:
– уточнение результатов маммографии и УЗИ у молодых (до 35 лет) женщин;
– оценка состояния имплантов в протезированной железе;
– прорастание опухолью структур грудной стенки;
– диагностика рецидива рака в оперированной (сохранная операция + лучевая терапия) молочной железе.
Во всех остальных ситуациях метод может применяться, но значительных преимуществ перед маммографией и УЗИ он не имеет.
Данные гисто- или цитологического исследования – необходимая и решающая составляющая диагноза «рак». Пациентам, у которых на первом этапе планируется операция, обычно достаточным выполнить тонкоигольную или стереотаксическую биопсию. Если опухоль определяется хорошо, биопсия выполняется «под контролем пальца». При глубоком расположении образования используется ультразвуковой метод. Определить злокачественная опухоль или нет до операции чрезвычайно важно.
Во-первых, это связано с возможностью медицинского учреждения в выполнении срочного интраоперационного исследования. Если такой возможности нет, ответ морфолога будет получен минимум через 7-10 дней.
При диагнозе «рак» такая операция не может считаться радикальной.
Во-вторых, это влияет на продолжительность операции, что при определенных сопутствующих заболеваниях неблагоприятно.
Для больных, у которых на первом этапе планируется консервативное лечение, морфологическое исследование просто необходимо. С одной стороны, лечить рак без гистологически подтвержденного диагноза юридически неправомочно, с другой –результаты биопсии позволяют сделать правильные прогнозы.
Чаще всего в этих целях используют кор-биопсию, иногда трепан-биопсию. Оба варианта выполняются амбулаторно, под местной анестезией.
• Для удаления опухоли необходима операция. Больной должна быть оказана необходимая хирургическая помощь при биопсии или при последующей операции. В зависимости от того, насколько развилась болезнь, может быть удален только бугорок или опухоль, или вся грудь (мастэктомия). При каждой операции могут быть удалены соседние лимфатические узлы. Если опухоль захватила мышечную ткань под грудью, может быть произведено удаление груди и расположенной ниже мышечной ткани (радикальная мастэктомия).
Решающими факторами для подобного хирургического вмешательства являются стадия опухолевого процесса и локализация новообразования в молочной железе. Возраст женщины значения не имеет. В объем удаляемых тканей включается сектор ткани молочной железы с опухолью и все уровни лимфатических узлов. Во время операции проводится срочное исследование удаленного сектора. Если морфолог по краю находит опухолевые клетки – нужна расширенная операция. Бывают ситуации, когда врач даже не обсуждает вопрос об объеме операции. Это означает, что у конкретной больной имеются абсолютные противопоказания для сохранения молочной железы. Современные
противопоказания к выполнению радикальной резекции – следующие:
– расположение опухоли в подсосковой (центральной) части молочной железы;
– несколько опухолей, расположенных в разных отделах молочной железы;
– отечная и воспалительная (например, маститоподобная) формы опухолевого процесса;
– ожидаемый плохой косметический результат (очень маленький размер железы).
• После операции может потребоваться лучевая терапия, чтобы предотвратить дальнейшее распространение рака, особенно если были задеты лимфатические узлы.
Весьма вероятно, что в оставшейся части ткани молочной железы могут быть микроопухоли, зона микрокальцинатов, из которых в последующем снова разовьется злокачественное образование. Подобное сомнение иногда приводит к отказу пациентки от данной операции. В связи с этим встает вопрос: не является ли радикальная мастэктомия,
при которой удаляется вся ткань молочной железы, правильной и радикальной операцией? Мы готовы согласиться с этим утверждением, если после органосохранной операции не предлагается лучевая терапия на оставшуюся часть молочной железы, иногда с включением в поле облучения зон регионарного лимфооттока.
В данном случае лучевая терапия решает основную задачу –профилактика возникновения местного рецидива заболевания.
Причем ее применение необходимо даже при пальпаторно неопределяемых до операции образованиях. В отсутствии послеоперационного облучения число пациенток, у которых может развиться рецидив в рубце, увеличивается в два и более раза.
Современные методики облучения, индивидуальный расчет полей облучения для каждой пациентки позволяют почти полностью избежать постлучевых изменений. Как правило, каждой женщине даются рекомендации по уходу за кожей во время проведения лечения, контролю показателей крови. Современные препараты местного использования в виде мазей: актовегиновая, метилурациловая, солкосерил-гель, бальзам «Спасатель», пантенол, димексид весьма эффективны. Обычно больная наблюдается у лечащего врача-хирурга и лучевого специалиста, которые совместно подбирают необходимое лечение. Благодаря этому значительных деформаций сохраненной молочной железы лучевая терапия не вызывает.
Существует еще один вариант, когда облучение молочной железы зон регионарного лимфооттока является компонентом лечебной программы – индукционная терапия местнораспространенного рака.
В этом случае задача лучевой терапии – сокращение объема первичной опухоли для последующего выполнения хирургического этапа.
• До и после операции может потребоваться химиотерапия, чтобы предотвратить дальнейшее распространение рака. Такое лечение обычно длится от шести месяцев до года.
Химиотерапия – основной и эффективный вариант лекарственного лечения злокачественных опухолей.
В результате воздействия химиотерапии на опухолевую ткань, размеры первичного образования (а также возможно имеющихся метастазов) сокращаются и помимо
этого идет активная профилактика развития метастазов.
При раке молочной железы химиотерапия может проводиться до операции в целях уменьшения размера опухоли и воздействия на регионарные лимфоузлы. В процессе этого реализуется так называемый непосредственный эффект лечения, свидетельствующий о:
– адекватности и эффективности выбранной схемы;
– чувствительности опухоли;
– достижении операбельного состояния.
Обычно используют несколько (в среднем 4-6) циклов химиотерапии.
Необходимость назначения химиотерапии после операции диктуется результатами гистологического исследования удаленной опухоли и лимфатических узлов. Помимо этого, исследуется содержание рецепторов к эстрогенам и прогестерону, а также HER-2/neu статус (в зависимости от особенности опухоли подбирают лечение в послеоперационном периоде). Основной задачей в этом случае является профилактика возникновения отдаленных метастазов (профилактика метастатической болезни). При необходимости проведения химиотерапии стандартом считается 4-6 курсов с интервалом в 3-4 недели.
В ряде случаев химиотерапия назначается как до, так и после операции. В этой ситуации лечащий врач подробно разъясняет женщине необходимость подобной комбинации. Химиотерапия может использоваться как основной метод лечения без операции, когда опухолевый процесс уже распространенный и есть отдаленные метастазы.
Современные схемы химиотерапии обычно включают в себя препараты либо разнонаправленного действия, либо взаимно усиливающие друг друга. Наиболее эффективные из них антрациклины (адриамицин, адриабластин, доксорубицин, фармарубицин и т.д.) и таксаны (Таксотер®, паклитаксел).
В настоящее время Таксотер® – один из наиболее эффективных химиотерапевтических препаратов, применяемых для лечения рака молочной железы.
В зависимости от особенностей рака молочной железы и состояния пациента выбирают тот или иной режим назначения Таксотера®.
Таксотер® можно назначать как с антрациклинами (одновременно или последовательно), так и в комбинированной химиотерапии без антрациклинов, в монорежиме (самостоятельно), а также использовать в комплексе с трастузумабом при гиперэкспрессии HER-2/neu.
Как известно, при использовании любых медицинских препаратов, могут возникать нежелательные явления и химиотерапия не является исключением. Наиболее распространенные – тошнота, рвота. Это связано с тем, что противоопухолевые агенты повреждают не только опухолевые, но и нормальные клетки желудочно-кишечного тракта. У некоторых начинается обезвоживание, анорексия. В этом случае интервал между курсами необходимо увеличить, либо полностью отказаться от этого метода лечения. Однако есть больные, у которых подобные эффекты вообще не возникают.
Существует ряд рекомендаций, позволяющих не только уменьшить, но иногда и полностью избежать побочных эффектов. Необходимо учитывать, что у некоторых больных, помимо истинной (острой или отсроченной), тошнота и рвота носят психогенный характер и начинаются только от одного вида процедурного кабинета или разведенного препарата.
Современная противорвотная терапия предлагает широкий спектр препаратов, благодаря которым у 90% больных эти явления можно предупредить заранее. Наиболее часто применяются: навобан, зофран, китрил, эменд.
Помимо этого, пациентке должны дать практические рекомендации о режиме питания при проведении химиотерапии:
– есть чаще, маленькими порциями;
– исключить приторно-сладкие и острые блюда, отдавая предпочтение продуктам с кислым и слегка соленым вкусом;
– не следует употреблять тяжелую, трудно перевариваемую пищу, на 2-3 дня перейти на легкую, но с достаточным количеством калорий.
В интервалах между курсами химиотерапии можно применять гепатопротекторы (гептрал, эссенциале, карсил и т.д.), способствующие восстановлению печеночной паренхимы.
Многих пациенток волнует выпадение или потеря волос (алопеция) – один из наиболее частых побочных эффектов. Как скоро он начинается и прекращается, зависит от конкретной ситуации. Обычно в течение года волосы полностью восстанавливаются, а иногда становятся даже лучше.
Чрезвычайно важно при проведении химиотерапии контролировать показатели крови, в частности, лейкоциты.
Исследование проводится в динамике, обязательно перед каждым следующим введением. При резком падении лейкоцитов (ниже 2,5 тыс.) свободный интервал может быть продлен, либо лечение включает поддержку колониестимулирующими факторами. Считается, что способствуют этому грецкие орехи, печень, красная икра, красное сухое вино,
гранаты и их сок. Специальной диеты, которая увеличивает количество лейкоцитов, нет. В любом случае каждая конкретная ситуация должна обсуждаться с лечащим врачом
• После операции опухолей с положительной реакцией на эстроген может потребоваться гормонотерапия.
Эндокринотерапия, как метод лечения, насчитывает более чем столетнюю историю. Впервые овариэктомию (удаление яичников) выполнил Г. Беатсон у пациенток с запущенным раком молочной железы. В результате из 10-ти прооперированных, в 3-х случаях полностью исчезли все проявления болезни. Позже были открыты основные стероидные гормоны и описаны их взаимоотношения в женском организме между собой и тканями-мишенями.
Этот опыт не стал достоянием истории. Овариэктомия – наиболее частый способ эндокринной терапии для женщин, относящихся к репродуктивному возрасту. Альтернативой хирургическому вмешательству сейчас стало использование агонистов рилизинг-гормонов (золадекс) в комбинации с антиэтрогенами.
В 70-е годы прошлого века на поверхности опухолевой клетки были обнаружены гормональные рецепторы. Именно благодаря им клетка способна воспринимать гормональную стимуляцию, отвечая на нее специфическим действием (деление, созревание и т.д.) Для «женского» рака молочной железы очень важен положительный статус опухоли по рецепторам к эстрогенам и прогестерону (РЭ+, РП+). Только при наличии рецепторов имеет смысл использовать эндокринотерапию. Рецепторопозитивностью отличаются около 2/3 опухолей молочных желез, поэтому в этой группе гормонотерапия – один из самых эффективных вариантов лечения.
Следует отметить, что в разных возрастных группах применяются несколько различные методы эндокринотерапии, поскольку пути образования гормонов у менопаузальных больных и пациенток с сохранной менструальной функцией неодинаковы.
Долгое время «золотым стандартом» независимо от возраста были антиэстрогенные препараты, широкое применение которых началось с 70-х годов прошлого века. Основным механизмом их действия является конкурентное связывание рецепторов эстрогенов с блокадой возможных сигналов, что приводило к снятию эстрогенной стимуляции клеточной пролиферации. Наиболее широко и часто использовался тамоксифен и его аналоги (зитазониум, нольвадекс, торемифен). Эти лекарственные препараты до сих пор остаются
основными в гормонотерапии пациенток репродуктивного возраста.
При сохранной менструальной функции циркулирующие эстрогены активно продуцируются яичниками. Стимуляция их осуществляется гормонами центрального звена (фолликулостимулирующим, лютеинизирующим). Поэтому, помимо связывания рецептора, необходимо добиться максимального снижения уровня циркулирующих женских
гормонов. Для этого сейчас используют: хирургическое удаление яичников (овариэктомия), лучевое воздействие на их ткань, или так называемую «химическую кастрацию». Последняя осуществляется введением препаратов, тормозящих выработку «центральных» гормонов –фолликулостимулирующего и лютеинизирующего. После процедуры
наблюдается резкое снижение функциональной активности яичников, уровень циркулирующих эстрогенов приближается, по абсолютным значениям, к менопаузальному состоянию. Привлекательность данного способа овариэктомии состоит в его обратимости, т.е. при отмене препарата восстанавливается менструальный цикл и репродуктивный статус женщины. Комбинация золадекса и тамоксифена – наиболее часто используемый вариант эндокринотерапии, который позволяет на 50% снизить вероятность повторного заболевания и на 25% – показатель смертности от рака молочной железы.
Продолжительность приема тамоксифена в дозе 20 мг/сут. – не менее 5 лет.
Естественно, что любую женщину, которой рекомендована эндокринотерапия, будет волновать вопрос: какие наиболее частые побочные эффекты могут возникнуть в процессе лечения?
В отношении золадекса к наиболее частым побочным эффектам относят: приливы, изменение настроения (кастрационный синдром), сухость слизистой влагалища. Тамоксифен индуцирует развитие атипической гиперплазии эндометрия, сопровождающейся дисфункциональными маточными кровотечениями, вплоть до карциномы эндометрия.
В этом случае препарат отменяется!
Принимая гормональную терапию, женщина должна не реже одного раза в полгода консультироваться у гинеколога и регулярно проводить ультразвуковое исследование органов малого таза, помимо стандартного обследования.
Говоря об антиэстрогенах, в XXI веке нельзя не сказать несколько слов о перспективе этого класса соединений, что прежде всего связано с фазлодексом (ICI 182, 780. Fulvestrant).
Препарат, в отличие от тамоксифена, не обладает теми побочными эффектами, которые иногда приводят к отмене последнего. Фазлодекс не просто блокирует, он полностью разрушает эстрогеновые рецепторы, а это ведет к остановке пролиферации. В экспериментальных исследованиях было показано, что фульвестрант тормозит развитие не
только опухолей молочной железы, устойчивых к действию тамоксифена, но и опухолей тела матки.
Фазлодекс в целом хорошо переносится. Побочные эффекты регистрируются редко (менее 1%). Приблизительно у 5% больных отмечены боли в суставах, нарушения в системе свертывания крови и местные (препарат вводится инъекционно) реакции. Несколько чаще регистрировались желудочно-кишечные расстройства, приливы (около 20%).
Ожидаемое повышение риска сосудистых реакций и остеопороза не отмечено, именно поэтому препарат особенно рекомендуется группе менопаузальных больных.
Сочетание хорошей переносимости и выраженной эффективности способствует все более широкому внедрению фульвестранта в клиническую практику, особенно при прогрессировании на фоне предшествующего лечения.
Последнее время проводятся исследования применения фазлодекса вместо тамоксифена совместно с золадексом в качестве послеоперационного лечения молодых больных с рецепторопозитивными опухолями.
Скорее всего, все имеющиеся положительные качества в самом ближайшем будущем сделают фульвестрант «золотым стандартом» эндокринотерапии XXI века, каким в XX веке был тамоксифен.
У женщин в период менопаузы источником эстрогенов являются не яичники, а надпочечники и жировая ткань. В этих органах под действием ароматазы (ключевой фермент реакции ароматизации) продуцируются эстрогены. Поэтому сейчас назначение антиэстрогенов при рецепторопозитивном раке молочной железы у женщин менопаузального возраста считается менее правильным, чем использование ингибиторов ароматазы. Классическими представителями этой группы являются фемара (летрозол) и аримидекс (анастрозол).
Ингибиторы ароматазы не должны назначаться молодым женщинам, поскольку снижение продукции эстрогенов, в частности, в жировой ткани, неминуемо приведет к их увеличению в функционирующих яичниках (эффект обратной связи).
Многочисленные исследования показали: применение ингибиторов ароматазы достоверно снижает риск возникновения рецидива заболевания и на 12% риск смертности.
Частота возникновения контрлатерального рака молочной железы при использовании анастрозола приблизительно в 4 раза ниже, чем при применении тамоксифена.
Препараты этой группы практически лишены тех побочных эффектов и осложнений, которые развиваются при приеме тамоксифена: не отмечается патологии эндометрия, системы коагуляции (свертывания крови), а также кастрационный синдром.
Ингибиторы ароматазы сейчас используются в качестве послеоперационного лечения при непереносимости или прогрессировании на фоне антиэстрогенов, а также до хирургического этапа при неоперабельных опухолях.
Современная эндокринотерапия – наиболее щадящий и эффективный метод лекарственной терапии для больных раком молочной железы с гормонально чувствительной опухолью.
Оказывая выраженный противоопухолевый эффект, гормонотерапия сохраняет хороший уровень качества жизни, не вызывает характерных для химиотерапии побочных эффектов – тошноту, рвоту, выпадение волос, анемию и лейкопению (снижение количества лейкоцитов.)
• Женщины, у которых удалена часть груди или вся грудь, могут воспользоваться пластической хирургией. Пластическая операция может быть произведена во время операции по удалению груди или позже.
Современные экзопротезы учитывают все анатомо-топографические особенности проведенной операции. В комплект, который предлагается женщине, включено эстетическое белье, топы, купальники.
Все это делает дефект практически незаметным.
Опытные консультанты подбирают для каждой женщины подходящий именно ей по форме, цвету, размеру и весу экзопротез. Правильно подобранный протез должен отвечать не только эстетическим задачам, но и являться лечебно-профилактическим средством, обеспечивающим наиболее быструю послеоперационную адаптацию и заживление
тканей. Такой протез предупреждает нарушение осанки, искривление позвоночника, опущение плеч и т.д.
Основные правила выбора экзопротеза:
1. масса протеза должна максимально соответствовать массе другой молочной железы;
2. размер экзопротеза подбирается по чашечке бюстгалтера;
3. экзопротез должен максимально компенсировать возникший после мастэктомии дефект;
4. во время примерки женщине лучше не брать протез в руки. Если ей все же любопытно, то необходимо сразу разъяснить, что его тяжесть только видимая. На самом деле молочная железа весит ровно столько же;
5. форма экзопротеза должна соответствовать форме молочной железы.
Современные протезы разнообразны по форме – овальные, треугольные, каплевидные. Они весьма сходны по своим свойствам с женской грудью. Экзопротезы имеют мягкую и нежную структуру, быстро принимают температуру тела.
В последних моделях экзопротезов предусмотрена система фиксации непосредственно к поверхности грудной клетки. Протез лучше облегает, с большей точностью корректирует дефекты. Тем не менее, носить его более 12 час. в день не рекомендуется.
Помимо этого, современные экзопротезы разрабатываются еще и с учетом их функциональных задач. Послеоперационные протезы –легкие, не мешающие заживлению раны. Их можно носить практически сразу после удаления дренажа.
Облегченные – при большой молочной железе, при лимфатическом отеке на стороне операции. Эти протезы особенно удобны в жаркую погоду.
Специальные протезы, предназначенные для занятий плаванием и посещений физкультурного зала.
Экзопротезы не доставляют женщине много хлопот в гигиеническом плане. Их рекомендуется ежедневно мыть в теплой воде с мылом, после чего вытирать мягким полотенцем. Ночью хранят в специальной упаковке, чтобы форма оставалась неизменной. После посещения бассейна, где вода может быть хлорированной или морской, нужно тщательно вымыть протез. По возможности его необходимо оберегать от булавок и длинных ногтей, поскольку возможна травма протеза.
И все же у части женщин полноценная психологическая реабилитация возможна лишь после выполнения реконструктивно-пластической операции.
В зависимости от того, какой «материал» используется в пластической операции, методики бывают:
1. Использующие только силиконовый материал – экспандер-протез.
2. Использующие комбинацию силиконового материала и собственные ткани – торако-дорзальный лоскут (донорская зона- широчайшая мышца спины) и силиконовый эндопротез;
В основном используются силиконовые протезы.
3. Реконструкция собственными тканями – различные виды кожно-мышечных лоскутов.
Без сомнения, каждая из методик может сопровождаться послеоперационными осложнениями. Об этом больную также предупреждают.
Наиболее частые из них: образование вокруг импланта фиброзной (констрикторной) капсулы, отторжение протеза, кожный некроз.
Завершающий, окончательный этап любой реконструкции – создание сосково-ареолярного комплекса, относящийся к вторичным реконструктивным процедурам. Выполнение его также в значительной степени решается больной, равно как и методика восстановления.
Таким образом, восстановление утраченной в процессе лечения молочной железы – вовсе не заоблачная перспектива, а вполне реальный шаг, сделать который под силу многим женщинам.
1. Размер опухоли в молочной железе.
2. Количество пораженных метастазами регионарных лимфатических узлов.
Принципиально важным является:
• их отсутствие;
• метастазы в 1-3-х лимфатических узлах;
• метастазы в 4-х и более лимфатических узлах.
Качество жизни, ее продолжительность, проводимое лечение – все находится в прямой зависимости. Чем меньше диаметр опухоли, тем больше продолжительность жизни. Чем меньше лимфатических узлов поражено, тем менее агрессивной будет терапия.
3. Рецепторы к стероидным гормонам в опухоли.
Женские половые гормоны (эстрогены и прогестерон) могут стимулировать рост и развитие опухолевой популяции. Однако это происходит далеко не со всеми опухолями. Для осуществления данного эффекта необходимо, чтобы на поверхности опухолевой клетки находился «замочек» или воспринимающий гормональную стимуляцию аппарат – рецептор к соответствующему гормону. Такие рецепторы находятся практически в 2/3 опухолей молочных желез. Определяют их биохимическим или иммуногистохимическим способом. Последний –наиболее предпочтителен. Причем материалом может служить как ткань опухоли, так и «готовые послеоперационные(парафиновые) блоки». В процессе изучения рецепторопозитивных опухолей выяснили, что они обычно высокодифференцированы и хорошо реагируют на один из вариантов лекарственного лечения –эндокринотерапию. Гормональные препараты, применяемые в этом случае, способны блокировать соответствующие рецепторы, делая невозможной их связь с циркулирующими гормонами.
4. Рецептор эпидермального фактора роста HER2.
Около 30% женщин, страдающих раком молочной железы, имеют HER2- положительные опухоли. Помимо гормонов, на поведение клеток в организме влияют еще и так называемые ростовые факторы.
Имеющийся на поверхности клеток HER2-рецептор определяет ее реакцию на ростовые факторы. Причем экспрессируется он любой клеткой, но в разных количествах. В некоторых опухолях его так много, что это приводит к ускорению и без того быстрого деления и пролиферации. Сейчас HER2-рецептор можно определить тремя методами:
– иммуногистохимически;
– флюоресцентной in situ гибридизацией;
– хромогенной гибридизацией in situ
Считается, что HER2-положительные опухоли – особая форма рака, отличающаяся неблагоприятным прогнозом, требующая более агрессивного лечения. В этих случаях обязательно применение таргетной терапии, или терапии мишеней. Применение моноклональных антител –блокаторов HER2-рецептора у таких больных значительно интенсифицирует системное лекарственное лечение и увеличивает безрецидивный интервал.
Одним из основных препаратов этой группы является герцептин (трастузумаб). Препарат блокирует HER2-рецептор, снижает способность клеток к активной пролиферации, повышает чувствительность к химиотерапии. Он применяется во всех случаях установленной гиперэкспрессии или амплификации HER-2/neu (т.е. при HER2-позитивных
опухолях). Современная наука активно развивает это направление.
Сейчас уже есть лекарственные формы блокаторов HER1 и HER2 – лапатиниб, а также VEGF(фактор роста опухолевых сосудов) – авастин (бевацизумаб). На фоне приема авастина прекращается опухолевый ангиогенез, т.е. опухоль не получает питательные вещества и погибает.
В последние годы начато совместное применение герцептина и авастина, результатом которого является разнонаправленное воздействие на опухолевую ткань, приводящее к большей эффективности лечебной программы.
• Очень мелкие опухоли, которые невозможно почувствовать, можно определить с помощью маммографии. Женщины в возрасте более 50 лет должны проходить маммографию ежегодно, а женщины в возрасте от 40 до 50 лет должны обсудить с врачом свои факторы риска, чтобы определить, когда следует начинать делать маммографию.
• Обследование должно проводиться радиологом, специализирующимся в области маммографии, или в маммологическом центре.
• Женщины должны ежегодно проходить обследование груди у врача.
• Женщины должны ежемесячно обследовать грудь (лучше всего через два-три дня после менструаций). Ткань груди обычно немного бугристая и неровная, поэтому важно привыкнуть к нормальному контуру и текстуре груди. Тогда легче будет определить изменения текстуры и внешнего вида.
• Регулярные упражнения и поддержание нормального веса могут снизить риск возникновения рака груди после менопаузы.
• Женщины, у которых велик риск возникновения рака груди, могут прибегнуть к химической профилактике болезни, принимая тамоксифен в течение пяти лет. Решение о принятии тамоксифена должно быть принято после обсуждения риска заболевания и перспектив лечения с врачом.
• Женщины, у которых в семье есть случаи заболевания раком груди, могут пройти генетический тест на наличие генов рака груди. Женщины с положительным результатом теста должны находиться под усиленным наблюдением с целью выявления как рака груди, так и рака яичников, или рассмотреть возможность превентивного удаления грудей или яичников.
• Обратитесь к врачу, если вы обнаружили бугорок в любом месте груди или под мышкой. Большинство бугорков не являются канцерогенными, но необходима биопсия, чтобы поставить окончательный диагноз.
• Свяжитесь с врачом, если вы заметили любые изменения размера, формы или внешнего вида груди, или если у вас есть какие-либо выделения из соска.
источник