По данным Всемирной организации здравоохранения, каждый год диагноз «рак молочной железы» слышат полтора миллиона женщин. Как и многие другие заболевания, рак груди «молодеет» — в последние десятилетия он поражает всё более молодых женщин. Диагностика рака молочной железы на ранних стадиях — залог успешного лечения. Это очень опасная болезнь, но она излечима, и методы лечения с каждым годом становятся все совершеннее.
Статистика заболеваемости раком молочной железы в нашей стране тревожная — маммологи выявляют около 50 000 новых случаев ежегодно. Средний возраст пациенток — 59 лет, но это не означает, что более молодые женщины не рискуют. Наоборот, как уже было сказано, эта болезнь все чаще поражает женщин в самом расцвете сил.
Причины развития рака молочной железы врачам пока точно неизвестны, однако очевидно, что ключевую роль здесь играют генетика и экология. Жительницы сельской местности болеют раком груди на 30% реже, чем горожанки.
Однако при диагностике рака груди на ранних стадиях прогноз благоприятный — если рак был обнаружен на первой стадии, выживаемость в течение 5 лет составляет 94%, на второй стадии — 79%.
Онкологи выделяют 4 стадии рака молочной железы:
- На первой — опухоль невелика, не превышает 2 см в диаметре, метастазы отсутствуют.
- На второй стадии рака молочной железы размеры опухоли — от 2 до 5 см в диаметре. На этой стадии раковые клетки присутствуют в 4-5 лимфатических узлах.
- Третья стадия рака характеризуется большими размерами опухоли, от 5 см, при этом рак распространяется к основанию органа.
- Четвертая — опасна тем, что опухоль дает метастазы в разные органы, чаще всего — в печень, легкие, кости и головной мозг.
Рак молочной железы составляет 20-25% всех случаев онкологических заболеваний у женщин.
На сегодняшний день существует несколько методов лечения рака груди. Выбор подходящего зависит от многих факторов: размера первичной опухоли, состояния регионарных лимфатических узлов, наличия отдаленных метастазов и рецепторного статуса, то есть чувствительности к гормонам.
При хирургическом вмешательстве главная задача врача — сохранение жизни и здоровья пациентки, даже если это означает утрату молочной железы. Однако сейчас доктора стараются не только удалить опухоль, но и сохранить железу. В тех случаях, когда это невозможно, проводится протезирование груди — обычно пластику проводят через полгода после мастэктомии. Хотя, например, в Израиле реконструкцию молочной железы осуществляют в рамках одной операции: сразу после удаления.
Если размеры опухоли не превышают 25 мм, прибегают к органосохраняющей операции. Нередко удаляют несколько ближайших лимфоузлов, даже если метастазов не найдено — это позволяет предупредить рецидив болезни.
Отметим, что на вооружении у хирургов передовых в лечении онкологии стран уникальные хирургические инструменты. Например, в израильских клиниках с успехом применяется прибор Margin Probe, который, по утверждениям медиков, дает возможность удалить абсолютно все раковые клетки.
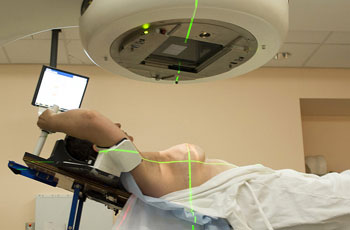
Радиотерапия, или лучевая терапия, является частью поддерживающего лечения рака молочной железы, ее назначают женщинам до или после удаления опухоли. Радиотерапия снижает вероятность рецидива рака, убивая клетки опухоли. При лучевой терапии опухоль облучается при помощи мощного рентгеновского или гамма-излучения.
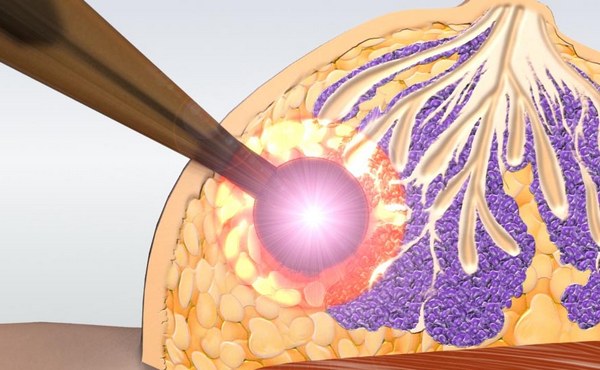
Инновационная методика внутриоперационного облучения. Позволяет избежать послеоперационной радиотерапии и снизить риск рецидивов. Данная процедура проводится во время операции и избавляет женщину от послеоперационного лечения. В отличие от традиционной лучевой терапии, излучение направлено лишь на те области, в которых предположительно находятся раковые клетки. Применение метода позволяет сократить продолжительности лечения на 6 недель, уменьшив при этом риск рецидивов и нанося минимальный вред здоровым тканям.
Химиотерапия, или медикаментозное лечение рака молочной железы, применяется до, после и даже вместо хирургического лечения в тех случаях, когда оно невозможно. Химиотерапия — это введение особых токсинов, воздействующих на клетки опухоли. Курс химиотерапии может продолжаться от 3 до 6 месяцев и обычно начинается сразу же после хирургического вмешательства. Для химиотерапии применяются различные препараты — одни разрушают белки, которые контролируют развитие опухолевых клеток, другие встраиваются в генетический аппарат раковой клетки и вызывают ее гибель, третьи замедляют деление пораженных клеток.
Гормонотерапия бывает эффективна, но лишь в половине случаев, поскольку не все виды рака молочной железы чувствительны к данному лечению.
Или целевая терапия — наиболее щадящий вид лечения рака молочной железы. Препараты для таргетной терапии воздействуют только на пораженные клетки, не затрагивая здоровые, поэтому такая терапия переносится намного лучше.
- Нулевая стадия
Если диагностировать болезнь именно на этом этапе, то шансы выздороветь стремятся к 100%. Для излечения проводят лампэктомию — щадящую операцию, при которой удаляется только само новообразование и небольшая часть прилегающих тканей, хотя в некоторых случаях показано удаление всей железы с последующей пластикой. Однако такой способ лечения применяется реже. После операции показан курс химио-, таргетинговой и гормональной терапии. - Первая стадия
Прогноз также благоприятен: примерно 94–98% пациенток полностью выздоравливают после лампэктомии с последующей химио-, таргетинговой и гормональной терапией. Иногда показан курс радиотерапии. - Вторая стадия
На этой стадии опухоль уже слишком велика, и обойтись лампэктомией, скорее всего, не получится — показано полное удаление молочной железы — мастэктомия с удалением подмышечных лимфоузлов и обязательной последующей лучевой терапией. Стоит сказать, что в зарубежных клиниках, например израильских, к данному методу прибегают лишь в крайних случаях, прилагая все усилия для сохранения груди. - Третья стадия
На этой стадии образуются многочисленные метастазы. Для выздоровления необходимо удалить не только саму опухоль, но и метастазы. Обязательно проводится мастэктомия с удалением лимфоузлов и радиотерапией, а также гормонотерапия, химио- и таргетинговая терапия для уничтожения всех раковых клеток. - Четвертая стадия
Это запущенный рак груди с большим количеством метастазов. Показаны лучевая и химиотерапия, а также оперативное вмешательство, целью которого является не удаление опухоли, а ликвидация опасных для жизни осложнений, а также — в некоторых случаях — гормональная терапия. Вылечить рак полностью на этой стадии практически невозможно, но можно продлить жизнь и улучшить ее качество.
Ранняя диагностика рака груди — залог результативного лечения. В последнее время эта тема часто поднимается в СМИ, что заставляет многих женщин чаще задумываться о своем здоровье и регулярно посещать маммолога.
Конечно, для лечения рака молочной железы можно выбрать и отечественную клинику. Но, к сожалению, далеко не каждая больница располагает современным оборудованием и технологиями. Стоит признать тот факт, что оснащенность отечественных медучреждений далека от идеала, а драгоценное время отнимают огромные очереди.
Но альтернатива есть. Например, в Израиле специалисты в области онкологии добились впечатляющих успехов в борьбе с раком груди. Высококвалифицированные опытные врачи, передовое оборудование и умеренные цены делают Израиль оптимальным направлением для лечения рака.
Конечно, отмена визового режима значительно упрощает выезд в Израиль, однако самостоятельно организовать лечение все же непросто. Зачастую люди приходят в замешательство и не знают, как выбирать клинику, какие документы необходимы и как связаться с нужным специалистом. А потому некоторые клиники, например «Топ Ихилов», готовы сами заняться организацией лечения. Представители медицинского центра «Топ Ихилов» будут сопровождать пациента на всех этапах поездки: помогут с покупкой билетов, займутся решением вопросов проживания, еще до приезда пациента назначат очередь на диагностику и консультации, при необходимости забронируют операционную, организуют операцию и послеоперационное сопровождение. Это, безусловно, помогает сэкономить как время, так и средства. Также до приезда пациента представители «Топ Ихилов» составят программу с описанием и ценами всех диагностических и лечебных процедур, которые могут потребоваться. Помимо этого, сотрудники клиники окажут помощь в приобретении медикаментов, предоставят переводчика, организуют экскурсии и сделают все возможное, чтобы поездка была комфортной.
При повторных визитах будет оказана помощь в организации последующих консультаций, но также возможны скайп-консультации лечащего врача.
источник
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Карцинома молочной железы — одно из названий рака, в это понятие включено большое число разных морфологических — клеточных вариантов злокачественного процесса, к которым применимы общие лечебные подходы. Ежегодно заболевание диагностируется у 65–65 тысяч россиянок, и вопреки сложившемуся мнению, это болезнь зрелых женщин — средний возраст больных чуть старше 61 года.
Скорость роста опухолевой ткани очень индивидуальна, но в среднем до объёма в кубический сантиметр опухоль может расти почти десятилетие. На протяжении своей жизни раковая опухоль постоянно изменяется, стремясь максимально защититься от лечебных «посягательств».
В процессе самосовершенствования злокачественные клетки синтезируют молекулы, облегчающие распространение метастазов, и приобретают новые способности по внедрению в окружающие ткани. Этот процесс называется «инвазия». Инвазия начинается с момента прорыва базальной мембраны, разделяющей эпителий от подлежащих тканей.
По степени внедрения в окружающие ткани карцинома молочной железы может быть:
- Неинвазивной — это рак in situ, то есть на одном месте, когда клетки располагаются в поверхностном слое слизистой оболочки, но не внедряются вглубь.
- Микроинвазивной — внедрившиеся в глубину не более 1 мм, и это максимально, но уже случилось главное — пробита базальная мембрана, когда клеточная колония превысит 1 мм — это 1 стадия рака.
- Инвазивной — раковые комплексы разрушили базальную мембрану слизистой и расползаются в окружающие ткани.
Инвазивная карцинома способна разрушать и метастазировать, карцинома in situ тоже растёт, но инвазия в другие ткани на этом этапе жизни невозможна. Неизвестно, способен ли рак «на месте» стать «настоящим» инвазивным, но такая возможность не исключается, как и одновременное или последовательное развитие в молочной железе неинвазивной и инвазивной опухоли.
- Рак in situ может появиться в протоке или дольке железы, отсюда его разделение на внутрипротоковый и дольковый варианты, каждый имеет отличительные особенности и лечатся они неодинаково.
- Рак in situ не обязательно микроскопический, иногда встречаются узлы по несколько сантиметров в диаметре, а некоторые опухоли имеют обещающую много неприятностей агрессивность. Недавно открылась и способность неинвазивной карциномы к формированию метастазов, правда, чрезвычайно редко — в 1–3% случаев.
Внутрипротоковый или дуктальный рак in situ в специальной литературе обозначается аббревиатурой DCIS. В каждом третьем случае он развивается сразу в нескольких очагах — мультицентрично. Такая форма не опасна для жизни, хоть выделяют высоко агрессивный вид — низкодифференцированная in situ через несколько лет существования без лечения вполне может обрести способности к инвазии в окружающие ткани.
Как правило, DCIS проявляется симптомами — кровянистыми выделениями из соска, есть специальный термин — «кровоточащая молочная железа», отражающий её основной, но не обязательный клинический признак. Могут беспокоить боли и припухлость. При размере больше сантиметра DCIS можно прощупать. При маммографии патологию визуализируют по глыбкам кальция и уплотнению тканей.
Лечение серьёзное, как при «настоящем» инвазивном раке, то есть обязательна операция. Возможна и небольшая резекция, и удаление сектора — лампэктомия, и полное удаление — мастэктомия. Во время хирургического вмешательства лимфатические узлы должны обследоваться на наличие раковых эмболов. Главная неприятность — 30% вероятность рецидива, поэтому небольшая операция дополняется лучевой терапией, после мастэктомии облучение не требуется.
При наличии позитивных рецепторов половых гормонов возможна профилактическая гормональная терапия, поскольку вероятность развития в будущем «обычного» рака у таких женщин выше. Гормональная терапия, как предполагают, снижает эту возможность.
Прогноз очень благоприятный, этот вид ракового поражения не угрожает женщине смертью.
Дольковая или лобулярная карцинома in situ (LCIS) возникает уже не в протоке, а в железистой дольке, из которых состоит молочная железа. У половины женщин атипические новообразования одновременно возникают в нескольких дольках, в каждом третьем случае — в обеих железах. Это заболевание молодых женщин, большинство пациенток 45-летние.
LCIS чаще никак не проявляется, не прощупывается и плохо видна на маммограмме, потому что в её сосудах не откладывается кальций, что характерно для злокачественных процессов. До внедрения в практику МРТ молочных желез, дольковый in situ находили почти случайно, когда делали биопсию железы по поводу фиброзно-кистозной мастопатии или других заболеваний груди.
Лечение LCIS — операция секторальная резекция, но чаще прибегают к удалению всей груди, при очагах in situ с обеих сторон выполняют двухстороннюю подкожную мастэктомию. Вероятность последующего развития инвазивного рака у женщины на порядок выше, примечательно, что у 73% возникают не дольковые, а протоковые раки и не обязательно в той же груди.
Раковые комплексы находят в лимфоузлах у 1–2% женщин, поэтому во время операции анализируется состояние «сигнального» лимфоузла, если он поражён — удаляют весь коллектор. При чувствительности к гормонам не исключена гормональная терапия, преимущественно для возможности развития инвазивного рака.
Подавляющее большинство злокачественных процессов в молочной железе относится к инвазивному раку, то есть обладающему способностями к распространению вглубь тканей и в крови и лимфе по всему организму, обычно их называют инфильтрирующим раком. Выделяются почти два десятка клеточных вариантов: железистый, медуллярный, тубулярный, аденокистозный и прочие. Нередко невозможно разобрать клеточную структуру, что обозначают как неклассифицированная карцинома, она же неспецифическая, скирозный рак и ещё несколько названий.
Морфологическая классификация громоздка, из практических соображений все гистологические типы разделяют по чувствительности к лечению, а конкретно — реагирующие на гормональные препараты или не чувствительные к ним. Так медуллярный тип устойчив к гормональным препаратам, а криброзный наоборот.
В клинике часто используется классификация с выделением узловой формы и воспалительной или маститоподобной, она же инфильтративно-отёчная, при которой изначально сомнительна возможность радикальной операции, поэтому на первом этапе проводится химиотерапия.
Злокачественный процесс возникает либо в дольке, либо в протоке, в части случаев при микроскопии это удаётся установить, тогда в гистологическом анализе указывается внутрипротоковая/дуктальная или лобулярная/дольковая инфильтрирующая карцинома.
Большее значение для прогноза и выбора лечения имеет степень дифференциации раковых клеток, то есть их агрессивность.
Известно, чем больше раковые клетки отличаются по своему строению от нормальной клетки молочной железы, тем агрессивнее их поведение.
Очень похожие на нормальную ткань злокачественные новообразования называют высокодифференцированными и обозначают их литерой «G1», соответственно низкодифференцированный тип — «G3», а промежуточный — умеренно дифференцированный «G2». Совсем утратившую структурную и функциональную связь с нормальной тканью обозначают как недифференцированная опухоль и литерой «G4», а невозможность определения — «Gх».
Каждый клиницист знает, что протоковая инвазивная карцинома G3 или инфильтрирующая дольковая карцинома G4 обещают быструю прогрессию процесса при высокой чувствительности к лекарствам и скором формировании устойчивости к ним, поэтому целесообразна активная химиотерапия. Пациентки с G1 или G2 имеют лучший прогноз после операции и вероятна хорошая реакция на гормональное воздействие.
Совершенствование лечебных подходов и новые лекарственные препараты изменяют запросы к морфологическому исследованию, так в последнее десятилетие выбор лечебной тактики ориентирован на биологический подтип рака, учитывающий дифференцировку, ген изначальной устойчивости к лекарствам HER2, гормональные рецепторы и другие клеточные прогностические маркёры, выделяя: А и В люминальные, нелюминальный и базальноподобный типы. Для оптимального подбора химиотерапии опухоль подвергают анализу на 21 ген.
Не исключено, что через некоторое время будут найдены дополнительные и более важные маркеры ответа на лечение, сегодня главное, чтобы специалисты онкологической клиники были в курсе инноваций и имели весь спектр лекарственных средств для проведения оптимальной и индивидуальной терапии рака молочной железы.
источник
Злокачественная опухоль молочной железы возникает за счет мутации и аномально быстрого деления клеток железистой ткани. В отличие от доброкачественного новообразования, раковая опухоль быстро растет и захватывает соседние ткани и органы. Факторами риска возникновения рака груди у женщин являются особенности физиологии (раннее половое созревание, поздняя менопауза), гормональные отклонения, связанные с вмешательством в естественные биологические процессы организма, пожилой возраст. На ранней стадии рака молочной железы лечение в 85-95% случаев оказывается успешным.
Содержание:
- Типы рака груди
- Диагностика рака
- Лечение рака груди
- Хирургическое лечение
- Химиотерапия
- Гормонотерапия
- Таргетная терапия
- Лучевая терапия
Лечение рака молочной железы во многом зависит от его типа и стадии. По месту расположения различают протоковый рак (в млечных протоках) и дольковый (в дольках железы). По направлению развития — инвазивный (прорастает в ткани) и неинвазивный (прорастает в полость протока или дольки). По количеству раковых образований — узловой (единичный) и диффузный (из нескольких узлов).
Разновидностями рака молочной железы являются:
- папиллярный — неинвазивная форма, когда опухоль не выходит за пределы млечного протока;
- медуллярный рак — опухоль большого размера, не выходящая за пределы грудной железы;
- воспалительный рак имеет те же симптомы, что и мастит (повышение температуры, покраснение кожи груди, появление комков в груди);
- при инвазивном протоковом раке (возникает в 70% случаев заболевания раком груди) протоковая опухоль образует метастазы, прорастающие в здоровую жировую и соединительную ткани железы, и распространяется на другие органы (кости, легкие, например);
- рак соска и околососковой области (прорастает в соседние ткани).
Успех лечения рака молочной железы во многом зависит от его инвазивности. С током крови и лимфы раковые клетки разносятся по организму и вызывают появление матастатических опухолей в печени и других органах. На ранних стадиях (предраковые доброкачественные образования, рак 1-2 степени) размеры опухоли невелики, лимфатические узлы она не затрагивает и за пределы железы не выходит.
На 3-5 стадии опухоль достигает 5 см и больше, поражает не только лимфатическую систему, но и другие органы тела.
Выявить уплотнение позволяет осмотр молочных желез и пальпация. Каждая женщина должна минимум 1 раз в месяц проводить самообследование груди для обнаружения изменения формы молочных желез, их асимметричного увеличения, расположения сосков. При появлении выделений из сосков, болезненных ощущений в одной или обеих молочных железах женщина должна обязательно пройти обследование у маммолога. Риск образования раковых опухолей груди повышен у женщин, имеющих заболевания эндокринной системы. Любые гормональные нарушения, связанные с заболеваниями половых органов, использованием гормональных препаратов являются провоцирующими факторами.
После обнаружения уплотнений могут быть назначены следующие виды обследования:
- УЗИ;
- дуктография;
- маммография (рентген молочной железы), в том числе и с внутривенным введением радиоактивного препарата;
- МРТ молочной железы;
- биопсия опухолевой ткани с последующим цитологическим исследованием.
С помощью этих методов устанавливается характер и размеры опухоли, стадия и степень распространения, наличие метастаз.
Основными методами лечения рака молочной железы являются:
- хирургическое удаление опухоли;
- гормонотерапия;
- лучевая терапия;
- химиотерапия;
- таргетная терапия;
- восстановительная пластическая хирургия;
- комбинированное лечение.
Радиоактивное облучение и хирургическое удаление являются способами местного лечения. Химиотерапия и другие методы лекарственной терапии — это способы системного действия, они убивают или останавливают развитие раковых клеток во всем организме.
Этот метод является основным и наиболее эффективным. Проводится частичное или полное удаление молочной железы.
Лампэктомия применяется для удаления пораженного небольшой опухолью (не более 4 см) участка молочной железы. При этом вместе с опухолью удаляются здоровые участки близлежащих тканей. После удаления проводится курс облучения или химиотерапии для уничтожения оставшихся раковых клеток и предотвращения повторного образования опухоли.
Если поражены лимфатические узлы, то производят их удаление. При неинвазивных формах рака узлы стараются сохранить, так как после их удаления у женщины развивается отек рук, ограничение движения в плечевом суставе, боли в груди.
Чтобы определить точно, поражены раком лимфоузлы или нет, во время операции обязательно проводится так называемая «биопсия сторожевого узла«. Для этого вырезается один из подмышечных лимфатических узлов, обследуется на наличие в нем раковых клеток. Если они не обнаружены, остальные лимфоузлы сохраняются. Если же раковые клетки в лимфоузле обнаруживаются, это является свидетельством высокого риска распространения заболевания в другие органы и участки тела.
Обязательно проводится исследование удаленной ткани гистологическим методом для подтверждения раковой природы новообразования.
Секторальная резекция проводится в том случае, когда уплотнение небольшое (размер опухоли обычно 1-2 см) и не распространяется за пределы молочной железы. Делается надрез, пораженный участок удаляется, накладывается внутрикожный шов.
Центральная резекция применяется при множественных внутрипротоковых папилломах. Разрез проходит через все млечные протоки, вырезается здоровая ткань на 2-3 см вокруг опухоли. После такой операции впоследствии женщина не сможет кормить ребенка грудью.
Резекция соска проводится для диагностики рака соска и ареолы вокруг него. При этом затрагивается часть млечных протоков. После заживления в будущем могут возникнуть осложнения с лактацией.
Онкопластическая резекция — это операция частичного удаления пораженной ткани и ближайших к ней здоровых участков с одновременной пластической операцией по восстановлению формы груди. Используется пересадка здоровых тканей, причем, нередко приходится оперировать и вторую грудь для восстановления симметрии сосков и идентичной формы молочных желез. После такой операции обязательно проводится лучевая терапия.
Мастэктомия. Удаляется молочная железа полностью, но лимфатические узлы не затрагиваются. Такая операция проводится при неинвазивных опухолях большого размера, наличии наследственной предрасположенности к раку груди, а также в профилактических целях. С помощью пластической операции можно восстановить железу.
Радикальная мастэктомия. Оперативное лечение рака молочной железы заключается в удалении не только ее самой, но и полном или частичном удалении соседних мышц и жировой ткани. Метод применяется при запущенных стадиях, когда множественные метастазы находятся в лимфатических узлах, пронизывающих эти ткани и мышцы. «Радикальное» удаление подразумевает полное избавление организма от раковых клеток и защиту от возникновения метастаз. Хирургическое удаление обязательно дополняется последующим радиолучевым и химиотерапевтическим лечением рака молочной железы.
Паллиативная мастэктомия. В том случае, когда метастазы уже появились или опухоль настолько обширна, что метастазы неизбежно должны появиться, проводятся операции, назначением которых является облегчение состояния пациентки. Опухоль устраняется частично для уменьшения площади поражения. При этом удаляются наиболее разрушенные или кровоточащие участки тканей. После этого применяется лекарственное лечение, помогающее снять боль, продлить жизнь.
Реконструкция молочной железы. В некоторых случаях после радикальной мастэктомии проводится восстановительная операция по косметической реконструкции молочной железы. Для этого производится пересадка мышц и жировой ткани из области спины на место удаленных грудных мышц.
В большинстве случаев рецидивов рака и появления метастаз после радикального удаления пораженных опухолью молочных желез не наблюдается (рецидив возникает примерно у 18% больных). Причем восстановительные операции не увеличивают вероятность возникновения метастаз.
На продолжительность и качество жизни после таких операций оказывают влияние стадия развития злокачественной опухоли, возраст пациентки и эффективность последующей химиотерапии. Чем больше участок поражения, тем труднее проходит заживление раны после операции. Оно осложняется у больных сахарным диабетом, у страдающих ожирением, а также у курящих женщин.
Для таких больных операции по одновременному удалению и реконструкции молочной железы не проводятся, так как восстановительная пересадка тканей удлиняет и усложняет процесс заживления. Тем самым откладывается последующее лечение методами лучевой и химиотерапии (их проводят только после полного заживления ран).
Лечение рака молочной железы с помощью лекарственных препаратов, убивающих раковые клетки. Лекарства назначаются строго индивидуально, так как выбор препарата зависит от многих факторов, среди которых тип опухоли, степень поражения, характер проведенной операции, орган, где была проведена операция.
Препараты химиотерапии являются сильнейшими аллергенами, вызывают тошноту и сильную рвоту. Они токсичны, влияют на работу сердца, печени, почек и других органов. Поэтому при выборе препаратов учитываются возраст и сопутствующие заболевания. Одновременно с приемом таких препаратов назначаются противоаллергические средства, которые должны приниматься заблаговременно.
Лечение можно проводить амбулаторно или в стационаре. Предпочтительнее проводить его в больнице под постоянным наблюдением врача. Здесь в случае появления рвоты больная может получить квалифицированную помощь, тогда как в домашних условиях ввести противорвотные средства, провести обезболивание в ночное время, как правило, труднее.
Дополнение: Для того чтобы подобрать наиболее подходящий лекарственный препарат, врач может порекомендовать больным провести исследование для определения генотипа опухоли (анализ на биомаркеры). Это позволит определить, к какому типу препаратов наиболее чувствительны клетки опухоли, уточнить индивидуальные противопоказания.
Обычно для излечения требуется 5-7 курсов химиотерапии. С учетом побочных действий и индивидуальной реакции организма проводится также лечение сопутствующих болезней, иначе провести курс полностью не удастся.
Большая часть (около 75%) всех видов злокачественных опухолей молочных желез являются гормонозависимыми. В их клетках имеются рецепторы, чувствительные к действию женских половых гормонов. Воздействуя на эти рецепторы, эстрогены и прогестероны ускоряют рост опухоли. Причем 10% из них чувствительны только к прогестерону, остальные зависят от гормонов обоих видов. Гормонозависимостью объясняется ускорение роста опухоли во время беременности или в разные фазы менструального цикла.
С помощью гормональных препаратов снижается уровень соответствующих гормонов, что приводит к уменьшению размеров опухоли или ее уничтожению. Эффективность гормонотерапии составляет от 10 до 70%.
Гормональная терапия назначается в тех случаях, когда у женщин имеется генетическая предрасположенность к раку молочной железы. Лечение проводится, если биопсия показала аномальный рост клеток какой-либо ткани при мастопатии. Это позволяет предотвратить их злокачественное перерождение.
Гормонотерапия применяется для уменьшения размеров большой опухоли перед проведением операции по ее удалению. Этот метод позволяет снизить риск повторного возникновения опухоли после операции, а также переход неинвазивной формы рака (карциномы) в инвазивную. Гормонотерапия, проведенная после комплексного оперативного, химиотерапевтического, радиолучевого лечения, позволяет защитить организм от распространения метастаз.
Этот метод отличается от химиотерапии и оперативного вмешательства тем, что применяются препараты направленного действия. Они разрушают клетки опухоли, не затрагивая здоровые. Рост опухоли обусловлен изменениями в строении молекул пораженных тканей. Таргетные препараты предотвращают подобные изменения. Этот метод еще называют молекулярной терапией. Его преимуществом является отсутствие побочных эффектов. Он применяется как для профилактики перерождения новообразований в злокачественную форму, так и для лечения метастатического рака молочной железы. Иногда его применяют в комплексе с химиотерапией или радиотерапией.
В отличие от гормонотерапии, этот метод направлен не на регулирование гормонального фона организма, а на подавление рецепторов опухоли, чувствительных к действию гормонов. Существуют препараты, подавляющие выработку ферментов, катализаторов образования эстрогенов в организме, а также стимулирующих иммунные процессы сопротивления самого организма образованию и росту раковых клеток.
Препараты выпускаются в виде таблеток. Они удобны в использовании. Лечение не требует госпитализации, эффективно даже при тяжелых формах рака. Таргетная терапия рассматривается как наиболее перспективный способ лечения рака молочной железы и других органов.
Метод радиоактивного облучения раковых опухолей позволяет на ранней стадии избавиться от них полностью, а на более поздних — существенно увеличить срок жизни пациенток. Особенно важную роль играет такое лечение при неполном удалении железы (органосохраняющих операциях).
Проводится облучение либо самой молочной железы со стороны опухоли, либо лимфатических узлов и мышц в области поражения. В зависимости от характера опухоли проводится наружное облучение или введение радиоактивного препарата в опухоль с помощью катетера.
Такое лечение рака груди не применяется при ряде заболеваний (сердечно-сосудистой недостаточности, анемии, сахарном диабете), а также не используется для лечения повторных опухолей из-за риска возникновения лучевой болезни. Использование современных методик позволяет избежать таких побочных действий, как тошнота и облысение, однако после лечения возможно появление лучевого дерматита, изъязвления кожи, а также болевых ощущений в груди, появления отека руки со стороны облучения, воспаления легкого.
Для наблюдения за ходом лечения рака молочной железы используются сцинтиграфия (рентген) костей грудной клетки и МРТ обследование. Курс облучения длится от 3-4 дней до 3-4 недель в зависимости от вида и стадии опухоли.
источник
Гистологическое строение опухоли из нейроэндокринных клеток одинаковое независимо от органа поражения.
Они могут иметь типичный карциноидный или недифференцированный вид.
В раке недифференцированного нейроэндокринного типа отмечают способность к слизепродуцированию, что может затруднить диагностику этого гистологического варианта.
Выявление белков-маркеров, характерных для нейроэндокринной дифференцировки, в отдельных клетках рака не дает оснований для выделения такого случая в группу нейроэндокринных опухолей. Для постановки диагноза необходимо доказать продукцию нейроэндокринных гранул у 50% и выше клеточной популяции рака.
Нейроэндокринные опухоли диагностируют у 2-5% пациенток с раком молочной железы (РМЖ). В клинике нейроэндокринного рака крайне редко отмечают проявление синдрома нейроэндокринной секреции, в то же время при лабораторных исследованиях определяют повышенный уровень в крови хромогранина А.
В зависимости от вида роста и степени анаплазии клеток выделяют солидный нейроэндокринный рак, мелко/овсяноклеточный рак, нейроэндокринный крупноклеточный рак.
Солидный нейроэндокринный рак характеризуется сплошным типом роста с гнездными или трабекулярными структурами, с тонкими фиброваскулярными перегородками. Редко можно отметить образование структур типа розеток или палисадов. В соседних участках можно видеть внутрипротоковый папиллярный или дольковый рак. Митотическая активность клеток возрастает в альвеолярных участках рака.
Мелко/овсяноклеточный РМЖ по морфологической характеристике и иммунофенотипу неотличим от мелко/овсяноклеточного рака легкого. Часто отмечают метастазирование по ходу лимфатических сосудов.
Нейроэндокринный крупноклеточный рак построен из крупного или среднего размера клеток, расположенных хаотично. В опухоли выражен полиморфизм клеток и высокий уровень митотической активности.
Окраска по Гримелиусу выявляет аргирофильные гранулы, однако при оценке этой реакции необходимо учитывать только клетки с темными гранулами. Доказательством нейроэндокринной дифференцировки является позитивная реакция с антителами, выявляющими хромогранин и синаптофизин.
Для недифференцированных форм рака характерен хромогранин А, для более зрелых опухолей — хромогранин Б. Только 16% случаев нейроэндокринного рака дают окраску на синаптофизин. Мелкоклеточные варианты в 100% случаев экспрессируют нейронспецифическуто энолазу, но только в 50% — хромогранин А и синаптофизин, в 20% — стиреоидтрансформирующий фактор-1 (TTF-1).
Иногда трудно бывает отличить первичную нейроэндокринную опухоль молочной железы от метастаза. Для первичного поражения молочной железы типичным является позитивная реакция опухолевых клеток к цитокератину 7 и негативная к цитокератину 20, также характерно наличие в близлежащих тканях внутрипротокового рака.
Важна также информация о наличии рецепторов эстрогена и прогестерона в ядрах клеток рака. При нейроэндокринных раках в 100% клеток сохраняется экспрессия Е-кадгерина, что позволяет дифференцировать его от долькового рака.
Прогноз зависит исключительно от степени атипии клеток, причем следует учитывать, что мелкоклеточные варианты всегда рассматривают как недифференцированные (фото 72).
Фото 72. Нейроэндокринный (овсяноклеточный) рак молочной железы из мелких клеток, недифференцированный тип. Гематоксилин-эозин, х 100
Специфических генных аномалий при нейроэндокринных раках не выявлено.
Это форма РМЖ с более благоприятным прогнозом. Составляет 1-2% в структуре рака молочной железы. Термин не следует использовать для определения инвазивного РМЖ, утратившего папиллярное строение в своем инвазивном компоненте, даже при условии сохранения его в небольших неинвазивных участках рака. Среди пациенток с этим раком преобладают женщины в постменопаузальный период.
Опухоль характеризуется прежде всего мягкой консистенцией, но не такой как консистенция медуллярного рака. Структура опухоли более рыхлая, напоминающая рак мочевого пузыря. В случае внутрикистозной локализации опухоли можно четко выявить папиллярный тип роста.
Характерным микроскопическим признаком данной опухоли является образование сосочковых структур. Это классические папиллярные структуры, более грубые или более нежные в зависимости от степени развития стромы. По периферии инвазивного папиллярного рака отмечают поля солидного роста.
У клеток опухоли апокриновый тип строения с более или менее выраженной цитоплазмой. В Уз случаев выявляют инвазию лимфатических сосудов. В 23% случаев отмечено вовлечение в опухолевый процесс кожи или соска, но без педжетоидной трансформации.
Результаты разных исследований отмечают разную выживаемость. Достоверно прогнозировать клиническое течение рака только на основании гистологического строения опухоли невозможно, и лишь наличие метастазов в аксиллярных лимфатических узлах позволяет создать предварительную картину выживаемости (фото 73-75).
Фото 73. Инвазивный папиллярный рак молочной железы. Гематоксилин-эозин, х 100
Фото 74. Инвазивный папиллярный рак молочной железы. Гематоксилин-эозин, х 100
Фото 75. Инвазивный папиллярный рак молочной железы. Гематоксилин-эозин, х 100
Характеризуется наличием мелких гнезд опухолевых клеток, лежащих в ячейках светлой стромы. Анализ показывает большую склонность к инвазии стенки сосудов.
Частота заболеваемости этим видом рака составляет менее 2%, хотя в 3-6% случаев инвазивного РМЖ также можно выявить участки микропапиллярного роста.
Типичным является расположение мелких желез как бы в пустоте, клеточный полиморфизм слабо выражен, нехарактерны некрозы и лимфоидная инфильтрация стромы (фото 76).
Фото 76. Инвазивный микропапиллярный рак молочной железы. Опухолевые клетки с признаками апокринизации. Гематоксилин-эозин, х 200
Довольно часто в инвазивном микропапиллярном раке выявляют инвазию стенки сосудов (60%). В 72-77% первично выявленного рака отмечают наличие метастазов в периферических лимфатических узлах (фото 76).
Л.М. Захарцева, М.В. Дятел, А.В. Григорук
источник
В странах с развивающейся экономикой карцинома, то есть злокачественное образование молочных желез, — самая частая опухоль, несущая опасность для жизни женщины. В государствах с развитой системой здравоохранения, где имеется система профилактики заболевания, например, в США, эта опухоль занимает сейчас 2-е место по встречаемости среди населения женского пола, а на 1-е выходит рак легкого.
Часто карцинома в начале заболевания никак себя не проявляет. Неприятные ощущения в молочной железе обычно сопровождают другие заболевания. Нередко опухоль обнаруживается сначала на рентгеновском снимке – маммограмме, а уже затем определяется пациенткой или медицинским работником.
Распознавание карциномы основано на осмотре, маммографии или ультразвуковом исследовании (УЗИ) и на пункционной биопсии. Улучшение информированности общества и оптимизация скрининга приводят к большей выявляемости карциномы на раннем этапе, когда операция имеет наивысшую эффективность. Эти факторы приводят к постепенному удлинению продолжительности жизни пациенток с опухолевым заболеванием.
Главные способы лечения карциномы грудной железы – хирургический и лучевой. Они нередко дополняются гормональными лекарствами и химиотерапией. При ранней стадии рака нередко проводится только операция и местное облучение тканей железы.
При наличии микрометастазов используется адъювантная терапия. Она может вызвать снижение смертности на 30-70%.
За прошедшие три десятилетия постоянное изучение карциномы помогло лучше понять заболевание. Появились целенаправленные и менее токсичные методы терапии.
По-прежнему важную роль играет обучение пациентов, периодическое прощупывание молочных желез и ежегодное рентгенологическое исследование.
Женские молочные железы расположены на передней поверхности грудной клетки. Они лежат на большой грудной мышце и удерживаются связками, прикрепляющимися к грудине. Железа включает около 20 долей, располагающихся секторально. Жировая ткань, покрывающая доли, создает форму груди. В каждой доле имеется большое количество мелких долек, заканчивающихся железами, способными секретировать молоко при соответствующей гормональной стимуляции.
Грудь, как и любой орган, состоит из множества микроскопических клеток. Они упорядоченно размножаются: новые клетки заменяют погибшие. При раке клетки размножаются бесконтрольно, их становится больше, чем в норме. Во время своей жизнедеятельности они выделяют большое количество отравляющих веществ, отрицательно влияющих на состояние всего организма. Опухолевые клетки по сосудам распространяются в другие органы, где также образуют очаги карциномы со сходным микроскопическим строением.
Рак железы чаще всего начинается изнутри молочных долек (дольковая карцинома) или протоков, через которые выводится молоко (протоковая карцинома). Иногда развивается бифазная карцинома молочной железы, при которой микроскопические свойства объединяют инвазивную дольковую и инвазивную протоковую формы.
Что такое карцинома молочной железы?
Это опухоль груди со злокачественным течением, характеризующаяся изменениями органа на уровне клеток. Они приводят к неконтролируемому размножению и практически бессмертию клеток, выстилающих дольки и протоки железы.
Изучение генетики этих клеток подтвердило, что имеются молекулярные подтипы болезни с определенными особенностями развития и проявлениями. Число молекулярных подтипов еще не установлено, но они, как правило, соотносятся с наличием рецепторов эстрогенов (РЭ), рецепторов прогестерона (РП) и рецептора 2 типа человеческого эпидермального фактора роста (ЭФР 2).
Такой взгляд на патологию – не как на совокупность случайных мутаций, а как на набор отдельных болезней, имеющих разное происхождение – изменил представления о причинах карциномы, типоспецифических провоцирующих факторах и значительно повлиял на формирование современных представлений о лечении заболевания.
В зависимости от генетических нарушений различают 4 основных подтипа болезни:
p, blockquote 18,0,0,0,0 —>
- Люминальная А.
- Люминальная В.
- Базальная.
- ЭФР 2-положительная.
Люминальная А:
p, blockquote 19,0,0,0,0 —>
- самый частый подтип;
- менее агрессивная;
- хороший прогноз;
- хороший ответ на гормоны;
- учащается с возрастом;
- РЭ + и/или РП +, ЭФР -.
Люминальная В:
p, blockquote 20,0,0,0,0 —>
- похожа на подтип А, но с худшим прогнозом;
- более часто РП -;
- РЭ + и/или РП +, ЭФР +.
p, blockquote 21,0,0,0,0 —>
- агрессивный подтип;
- высокая частота деления клеток;
- появляется до 40 лет;
- ЭФР +.
ЭФР 2 – положительная:
p, blockquote 22,0,0,0,0 —>
- довольно редкий, агрессивный подтип;
- появление до 40 лет.
Базальный подтип имеет сходные свойства с опухолью яичников, в том числе и на генетическом уровне. Это означает, что у них может быть общая причина. Существуют убедительные данные, что пациенты с базальной опухолью поддаются такой же терапии, как и при раке яичников.
Типы опухоли
p, blockquote 24,0,1,0,0 —>
- Инвазивная протоковая карцинома молочной железы – склонна к мигрированию по лимфатическим путям, составляет ¾ всех случаев рака. За прошедшую четверть века частота развития болезни увеличилась в два раза и сейчас достигла 2,8 случаев на 100 тысяч женщин. Наиболее опасный возраст – от 40 до 50 лет.
- Инфильтративная дольковая карцинома молочной железы имеется в 15% случаев прорастающей (распространяющейся) опухоли.
- Медуллярная карцинома молочной железы характерна для молодых пациенток, регистрируется в 5% случаев.
- Муцинозная карцинома молочной железы диагностируется менее чем в 5% случаев заболевания.
- Тубулярная карцинома молочной железы бывает в 1-2% всех злокачественных образований органа.
- Папиллярная карцинома молочной железы наблюдается в возрасте более 60 лет и составляет 1-2%.
- Метапластическая карцинома диагностируется редко, после 60 лет и наиболее характерна для представительниц негроидной расы.
- Болезнь Педжета развивается в среднем в 60 лет и составляет до 4% всех случаев.
При инвазивной карциноме раковые клетки прорастают за границы долек или протоков и проникают в близлежащие ткани. Они могут попадать в лимфатические узлы, а оттуда распространяться по всему организму, образуя метастазы. Неинвазивная карцинома еще не распространилась на окружающие ткани, ее еще называют раком «на месте», или in situ. В дальнейшем она превращается в инвазивный рак.
Для оценки агрессивности патологические ткани предложена гистологическая классификация, в которой используется обозначение g (Х-4), где gX – сложно определить структуру клеток, g1 и g2 – высокодифференцированные, постепенно увеличивающиеся опухоли, g3 и g4 – низкодифференцированные агрессивные образования.
Имеются факторы, увеличивающие вероятность заболевания. Они были выявлены с помощью крупных эпидемиологических исследований.
Инвазивная карцинома молочной железы преимущественно наблюдается у пожилых женщин. Заболеваемость имеет два пика: в 50 и 70 лет. Низкодифференцированная карцинома молочной железы развивается у более молодых пациенток, а опухоли, чувствительные к гормонам, растут постепенно и проявляются в более старшем возрасте.
Признанный фактор риска – наличие болезни у кровных родственниц. Если больны мать или сестра, вероятность опухоли у женщины возрастает в 4 раза, особенно если болезнь у родственницы была определена в возрасте до 50 лет. Если же больны 2 и больше ближайших родственниц, риск возрастает в 5 раз.
Если у ближайшей родственницы имеется рак яичников, вероятность карциномы удваивается. В этих случаях определяются молекулярные нарушения – изменения в генах brca 1 и brca2.
Также вероятность возникновения онкопатологии связана с наличием мутации таких генов, как PTEN, ТР53, MLH1, MLH2, CDH1 или STK11.
Генетическое исследование для выявления риска карциномы – быстро развивающееся направление, которое должно шире внедряться в нашей стране по примеру крупнейших государств. Оно включает определение вероятности болезни, генетическую консультацию и генетическое исследование для выявления опасных мутаций. На основе этих данных строятся современные представления о лечении и профилактике карциномы.
p, blockquote 35,0,0,0,0 —>
- первая беременность в возрасте после 30 лет;
- бездетность;
- раннее менархе;
- раннее прекращение менструаций.
Также на частоту опухоли влияет повышенный уровень женских гормонов, в частности, эстрадиола.
У женщин, использующих оральные контрацептивы, возможность карциномы груди выше на 25%. При их отмене риск постепенно снижается и спустя 10 лет сравнивается с общим по популяции.
Научные данные говорят о неблагоприятном влиянии заместительной гормонотерапии в постменопаузальном периоде. Риск увеличивается одновременно с продолжительностью применения. Наиболее высок он для таких форм, как дольковая, смешанная и протоковая — дуктальная карцинома молочной железы. С другой стороны, после ампутации матки применение эстрогенов в постменопаузе вызывает даже незначительное снижение риска. Поэтому назначение заместительной терапии гормонами должно быть строго индивидуальным.
Считается, что комбинированные препараты эстрогена и прогестерона не должны использоваться у пациенток с отягощенным семейным анамнезом или перенесших такую опухоль, как инфильтрирующая карцинома молочной железы. Довольно часто в этом случае возникает проблема лечения пациенток, страдающих от тяжелых проявлений климакса.
Более безопасны в этом отношении вагинальные формы эстрогенов. Доказательств безопасности и эффективности препаратов цимицифуги, витамина Е, пищевых добавок в этом отношении нет.
Перенесенная инвазивная карцинома молочной железы неспецифического типа в несколько раз повышает возможность появления рака в другой железе. Дольковое образование in situ (неинвазивная карцинома молочной железы) увеличивает риск до 10 раз.
Гиперплазия, папилломы увеличивают возможность болезни в 2 раза. Если же очаги гиперплазии имеют атипию (неправильно сформировавшиеся клетки), вероятность опухоли увеличивается в 5 раз, прежде всего у молодых пациенток, и в 10 раз при нескольких атипичных очагах, подтвержденных биопсией железы.
Мастопатия, фиброаденома, фиброзно-кистозные изменения и другие доброкачественные изменения не увеличивают риск карциномы.
Заболеваемость карциномой сильно различается в развивающихся странах и государствах с сильной экономикой. Общая закономерность такова, что в более бедных странах люди придерживаются питания, богатого злаковыми культурами, растениями, с малым уровнем животных жиров, калорийности и спиртных напитков. Это помогает защититься от рака многих органов: молочных желез, кишечника, простаты (у мужчин).
В постменопаузе увеличивается роль таких факторов риска, как:
p, blockquote 45,0,0,0,0 —>
- увеличение веса на 20 кг по сравнению с тем, что был в 18 лет;
- западный тип питания (высокая калорийность за счет жиров и очищенных углеводов, то есть сахара);
- гиподинамия;
- употребление спиртного.
Увеличивают вероятность опухоли груди:
p, blockquote 46,0,0,0,0 —>
- активное и пассивное курение;
- употребление жареных продуктов;
- действие пестицидов, ионизирующей радиации и пищевых эстрогенов;
- лучевая терапия по поводу других опухолей.
Первый признак карциномы — уплотнение в железе. Большинство таких участков не являются злокачественными, однако при их появлении пациентка должна обратиться к врачу.
Среди ранних признаков карциномы можно отметить следующие:
p, blockquote 50,0,0,0,0 —>
- плотный узел в железе;
- ограниченная подвижность его в ткани;
- при сдвигании кожи обнаруживается втяжение ее над опухолью;
- безболезненность поражения;
- округлые образования в подмышечной впадине.
Медицинскую консультацию также необходимо получить при наличии таких симптомов:
p, blockquote 51,0,0,0,0 —>
- болезненность в области груди или под мышкой, не связанная с менструальным циклом;
- изъязвление или сильное покраснение кожного покрова, вид «апельсиновой корочки»;
- высыпания в околососковой области;
- отечность или опухоль в одной из подмышечных областей;
- чувство утолщения тканей груди;
- ненормальное отделяемое из соска, иногда кровянистое;
- нарушение формы сосковой зоны, его втяжение;
- изменение размеров или форм груди;
- отслоение, шелушение кожного покрова железы и ареолы.
Карцинома обычно распознается во время скрининга или при появлении симптомов. Если женщина обнаружила у себя один из перечисленных выше признаков, она должна обратиться к врачу-маммологу или гинекологу. После необходимого обследования специалист решит, нужна ли пациентке консультация онколога.
p, blockquote 54,0,0,0,0 —>
- Осмотр. Врач осматривает обе груди пациентки, обращая внимание на уплотнения и другие нарушения, такие как втянутый сосок, выделения из него или изменения кожи. При этом пациентке предлагают поставить руки на пояс, затем завести их за голову. Проверяются подмышечные области, зоны над и под ключицами.
- Рентгенологические исследование – маммография. Обычно она используется для скрининга карциномы в возрасте от 40 лет. В некоторых случаях маммография дает ложноположительные результаты, то есть обнаруживает очаги, на самом деле являющиеся безвредными образованиями.
- Для повышения диагностической точности наряду с обычной двухмерной сейчас в крупных центрах применяют трехмерную маммографию. Этот метод более чувствителен и позволяет избежать ложноположительных данных.
- Ультразвуковое исследование более информативно у женщин до 40 лет. Оно помогает отличить карциному от другого образования, например, кисты.
- Биопсия. Если обнаружены патологически измененные ткани, они удаляются хирургическим путем и отправляются в лабораторию для анализа. Если клетки оказываются злокачественными, специалисты лаборатории определяют тип рака и степень его злокачественности. Для повышения точности диагностики лучше брать образцы из нескольких участков опухоли.
- Магнитно-резонансная томография помогает определить стадию заболевания и оценить поражение лимфоузлов и отдаленных органов.
Стадия новообразования определяется в зависимости от размера опухолевого узла, его инвазивности, поражения лимфатических узлов и распространения в другие органы. Стадия описывается согласно классификации TNM, где T – описание образования, N – вовлечение лимфатических узлов, М – метастазы.
В частности, при 2 степени имеется опухолевое образование с поражением подмышечных лимфоузлов. В 3 стадии определяются крупные размеры образования. В 4 стадии есть метастазы. В зависимости от определенной стадии назначается лечение.
В лечении пациентки с карциномой принимают участие многие специалисты. В такую команду входит онколог, хирург, радиотерапевт, рентгенолог, специалист по гистологическим исследованиям, пластический хирург. Нередко в лечении участвуют психолог, диетолог, физиотерапевт.
При выборе наилучшего метода лечения учитываются такие факторы:
p, blockquote 60,0,0,0,0 —>
- тип карциномы;
- стадия опухоли, то есть ее распространенность и метастазирование;
- чувствительность раковых клеток к гормонам;
- возраст и состояние пациентки;
- предпочтения и пожелания пациентки.
Лечение карциномы молочной железы включает такие варианты:
p, blockquote 61,0,0,0,0 —>
- лучевое лечение (радиотерапия);
- хирургическое вмешательство (операция);
- биологическая терапия (таргетные, лекарственные средства целенаправленного действия);
- гормональные средства;
- химиотерапия.
p, blockquote 62,0,0,0,0 —>
- лампэктомия: извлечение опухоли и небольшого участка здоровой ткани вокруг нее; используется при небольшом размере образования; это органосохраняющая операция;
- мастэктомия – удаление груди; простая форма вмешательства сопровождается удалением долей и протоков, участков жира, соска и части кожного покрова; при расширенной удаляются также часть мышц и подмышечные лимфоузлы;
- биопсия узла – хирургическое удаление одного из лимфатических узлов и определение в нем раковых клеток; при их обнаружении может выполняться подмышечная лимфодиссекция – удаление всех подмышечных лимфоузлов;
- реконструктивная хирургия груди – ряд операций, направленных на воссоздание первоначальной формы железы, может проводиться одновременно с мастэктомией с использованием имплантов.
Многие онкологи считают диффузные формы рака (отечно-инфильтративную, панцирную, маститоподобную) неоперабельными. В этом случае на первый план выходит радиотерапия.
Врачи применяют дозы контролируемой радиации, направленные на карциному для разрушения ее клеток. Лечение назначается после удаления железы или химиотерапии для борьбы с оставшимися вокруг злокачественными клетками. Как правило, радиотерапию проводят спустя 4 недели после первичного вмешательства. Длительность воздействия составляет несколько минут, необходимо до 30 сеансов.
p, blockquote 66,0,0,0,0 —>
- действие на оставшуюся ткань органа после частичного удаления железы;
- действие на грудную стенку после удаления железы;
- увеличенные дозировки используются при большом размере органа;
- облучение лимфоузлов под мышками.
Неблагоприятные эффекты радиотерапии включают слабость, потемнение и раздражение кожи грудной клетки, лимфедему (лимфатический застой из-за повреждения соответствующих сосудов).
Для уничтожения злокачественных клеток назначаются цитостатические препараты. Адъювантная химиотерапия назначается при высоком риске рецидива опухоли или ее распространении в других частях организма.
Если опухоль большая, химиотерапию проводят до операции с целью уменьшить размер очага. Это неоадъювантная химиотерапия. Это лечение также назначается при метастазах, для уменьшения некоторых симптомов, а также для прекращения выработки эстрогенов.
Химиотерапия при инвазивной карциноме может вызвать тошноту, рвоту, отсутствие аппетита, слабость, выпадение волос, увеличение восприимчивости к инфекциям. У женщин может наступить ранний климакс. Многие из этих эффектов облегчаются лекарствами.
Это лечение помогает при РЭ- и РП-положительных формах карциномы. Цель лечения – предотвращение рецидива. Терапия назначается после операции, но иногда используется и до нее для уменьшения размера образования.
Если пациентка по состоянию здоровья не может перенести операцию, химио- или лучевую терапию, гормональное лечение может стать единственным видом помощи, который она получает.
Гормональная терапия не влияет на опухоли, не чувствительные к гормонам, то есть не имеющие РЭ или РП.
Лечение длится до 5 лет после операции и может включать:
p, blockquote 74,0,0,1,0 —>
- Тамоксифен, который предотвращает связывание эстрогена с РЭ в раковых клетках. Неблагоприятные эффекты: нарушение цикла, приливы, ожирение, тошнота и рвота, боли в суставах и голове, слабость.
- Ингибиторы ароматазы применяются у женщин в постменопаузе. Ароматаза способствует выработке эстрогенов в женском организме после завершения менструаций, а эти препараты (Летрозол, Экземестан, Анастрозол) блокируют ее действие. Неблагоприятные эффекты: тошнота и рвота, слабость, сыпь на коже, боль в конечностях и голове, приливы, потливость.
- Агонист гонадотропин-рилизинг фактора гозерелин подавляет функцию яичников. Месячные у пациентки прекращаются, но после завершения лечения этим препаратом возобновляются. Неблагоприятные эффекты: перепады настроения, проблемы со сном, потливость и приливы.
Таргетная терапия – это новое направление в лечении с использованием таргетных (целевых) препаратов:
p, blockquote 75,0,0,0,0 —>
- Трастузумаб (Герцептин) – это антитело, присоединяющееся к клеткам, имеющим ЭФР, и разрушающее их. Используется при ЭФР-положительных опухолях. Неблагоприятные эффекты: кожные высыпания, головные боли и/или патология сердца.
- Лапатиниб — этот препарат нацелен на белок ЭФР 2. Он также используется для лечения метастатического рака и при неэффективности Герцептина. Неблагоприятные эффекты: боли в конечностях, кожная сыпь, язвы во рту, повышенная утомляемость, диарея, рвота и тошнота.
- Бевацизумаб (Авастин) останавливает рост кровеносных сосудов в опухоли вызывая нехватку в ней питательных веществ и кислорода. Неблагоприятные эффекты: застойная сердечная недостаточность, гипертония, поражение почек и сердца, образование тромбов, головные боли, язвы в полости рта. Он не одобрен для такого использования, однако иногда все же назначается. Вопрос о его применении при карциноме остается спорным.
Существуют некоторые исследования, показывающие, что прием низких доз Аспирина может приостановить рост карциномы. Хотя результаты обнадеживающие, работа находится на очень ранней стадии, и еще не доказана эффективность такого лечения у людей.
Способы снижения риска появления карциномы:
p, blockquote 79,0,0,0,0 —>
- женщины, употребляющие не более одной порции спиртного в день или вообще не пьющие, менее подвержены риску заболеть;
- физические тренировки 5 дней в неделю снижают вероятность рака, однако если все же сохраняется избыточный вес, положительный эффект нагрузок исчезает;
- у женщин, употребляющих жирную морскую рыбу не менее раза в неделю или принимающих добавки с содержанием омега-3 жирных кислот, риск карциномы груди снижается на 14%;
- некоторые гормональные препараты в постменопаузе способны уменьшить вероятность болезни; это необходимо обсудить с лечащим врачом;
- нормальная масса тела – фактор снижения риска, поэтому диета при карциноме молочной железы направлена на снижение веса до нормы;
- у женщин с высоким риском, в том числе подтвержденным генетически, может назначаться профилактический прием лекарств (в частности, Тамоксифена) или даже проводиться удаление груди;
- грудное вскармливание ребенка в течение полугода снижает риск этого заболевания или отдаляет его развитие на несколько лет.
Достаточно важное значение придается ежегодному медосмотру и проведению профилактической маммографии у женщин старше 40 лет, хотя целесообразность этих мер широко обсуждается во врачебном сообществе.
Если у больной с карциномой возникает беременность, на ранних сроках часто показано прерывание. При более позднем сроке и жизнеспособности плода проводят досрочное родоразрешение. Затем лечение опухоли продолжают по обычным протоколам.
Показатели смертности от рака молочной железы постоянно снижаются. Это связано с прогрессом в ранней диагностике и совершенствованием способов лечения. Наибольшее снижение смертности регистрируется у женщин до 50 лет.
Факторы, от которых зависит прогноз болезни:
p, blockquote 84,0,0,0,0 —>
- состояние подмышечных лимфоузлов;
- размер опухоли;
- прорастание в лимфатические и/или кровеносные сосуды;
- возраст пациента;
- гистологический класс онкопатологии;
- подтип (тубулярная, муцинозная или папиллярная карцинома);
- ответ на терапию;
- статус РЭ/РП;
- наличие гена ЭФР 2.
Вовлеченность подмышечных лимфоузлов – показатель того, что опухоль распространяется в соседние органы. Если они не поражены, 10-летняя выживаемость равна 70%. При вовлечении лимфоузлов частота 5-летнего рецидива выглядит так:
p, blockquote 85,0,0,0,0 —>
- от 1 до 3 узлов – 30-40%;
- от 4 до 9 узлов – 44-70%;
- более 9 узлов – 72-82%.
Опухоли, имеющие рецепторы к эстрогенам и/или прогестерону, как правило, развиваются медленнее и реагируют на гормональную терапию. Эти рецепторы определяются с помощью иммуногистохимического анализа.
Ранее наличие ЭФР 2 считалось предвестником более агрессивного течения и худшего прогноза независимо от других факторов. Сейчас прогноз улучшился в связи с использованием целевых препаратов, действующих на ЭФР 2 (Трастузумаб, Пертузумаб, Лапатиниб, Трастузумаб-энтансин).
У 10-20% женщин с неинвазивной карциномой через 15 лет возникает инвазивный рак — неспецифическая карцинома молочной железы.
Инфильтративный протоковый – самый частый тип опухоли. Он склонен к распространению по лимфатическим сосудам. Инфильтративный дольковый рак тоже распространяется в лимфоузлы, однако у него есть склонность и к отдаленным метастазам. Тем не менее, его прогноз сопоставим с таковым при протоковой карциноме.
Медуллярная (аденогенная) карцинома молочной железы и атипичный медуллярный рак часто имеют неблагоприятный прогноз в связи с высокой степенью злокачественности.
Пациенты с муцинозной и трубчатой карциномой имеют хороший прогноз: их 10-летняя выживаемость составляет 80%. Вследствие этого больных с таким типом опухоли лечат с использованием органосохраняющих операций и облучения.
Кистозно-папиллярный рак растет медленно, с хорошими шансами на излечение. Однако прогноз ухудшается при микропапиллярной инвазивной дольковой карциноме, так как она нередко метастазирует в лимфоузлы.
При метапластическом раке трехлетняя выживаемость без рецидива составляет всего 15-60%. Прогноз ухудшается при большом размере опухоли.
Заболеваемость мужчин в 100 раз меньше, чем женщин. Опухоль может возникнуть на фоне увеличения желез (гинекомастии), но это не обязательное условие. Микроскопические характеристики рака такие же, как у женщин.
Население мало осведомлено о возможности такого заболевания. Поэтому мужчины нередко обращаются за помощью уже в запущенных случаях. Из-за этого у половины больных к моменту распознавания опухоли имеются язвы на коже груди, метастазы в лимфоузлы и отдаленные органы.
Клинические проявления характеризуются наличием за соском плотного образования, которое рано прорастает сквозь кожный покров и изъязвляется. Для лечения применяют операцию, облучение, химиопрепараты.
Большинство карцином у мужчин имеют рецепторы к эстрогенам и прогестерону, поэтому в течение 2 лет после операции пациентам назначают антиэстрогеновые препараты. При прогрессировании болезни показано удаление яичек с последующей терапией кортикостероидами или другими гормональными средствами.
p, blockquote 98,0,0,0,0 —> p, blockquote 99,0,0,0,1 —>
источник