Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
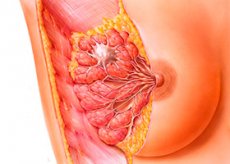
Эффективность лечения, продолжительность жизни и её полноценность во многом зависят от гистологической структуры опухолевого образования – то есть, от формы рака молочной железы. Характеристика ракового очага является вторым фактором успешного прогноза заболевания после степени запущенности процесса и его первичности.
Клинические симптомы рака могут отличаться или быть одинаковыми, однако от формы рака напрямую зависит дальнейшее развитие болезни и её исход.

Отечная форма рака грудной железы – это одна из разновидностей диффузной опухоли, которая отмечается в 2-5% случаев всех раковых опухолей молочных желез. Отечная форма отличается неблагоприятным прогнозом: выжить на протяжении пяти лет удается лишь 15-50% больных.
Выделяют первичный и вторичный вариант отечной формы. Для заболевания характерно стремительное клиническое развитие, когда уже на начальных этапах наблюдается значительное увеличение размеров и отечность пораженной железы, покраснение кожных покровов и типичная «лимонная корка». Местно повышается температура, грудь уплотняется. В первичном варианте патологии отсутствует четкий пальпируемый раковый узел, который ярко выражен при вторичном течении.
После того как в железе начинается отечная стадия, рак принимает агрессивный характер и стремительно развивается, отдавая массовые метастазы.
Отечная форма может проявляться при разных гистологических видах опухолей:
- при инфильтрующем протоковом раке;
- при дольковом раке;
- при медуллярном раке;
- при слизистом раке и пр.
Часто в такой опухоли наблюдаются преимущественно пролиферирующие лимфатические эндотелиальные клетки.

Инфильтративная форма рака молочной железы имеет и другое название – инвазивная. Данная форма имеет несколько типов:
- инфильтративная форма протокового рака (очаг распространяется с молочных протоков в жировую ткань);
- инфильтративная форма долькового рака (опухоль берет свое начало с дольковых железистых участков);
- прединфильтративная форма протокового рака (процесс способен трансформироваться в инвазивную форму при неадекватном лечении).
В чем заключаются особенности инфильтративной формы?
Инфильтрация распространяется на значительную часть грудной железы, при этом четкие границы процесса проследить нельзя. Зачастую о патологии говорит увеличение одной из желез, мраморный окрас кожи на ней, присутствие характерной «лимонной корочки».
Как и в предыдущем варианте, существует разделение на первичную и вторичную подкатегорию: без опухолевого узла, и с пальпируемым четким уплотнением.
Основными признаками инфильтративной формы являются:
- неправильная форма железы, её увеличение в размерах;
- втяжение соска или ближайшей к нему кожи;
- появление спаянного с тканями неподвижного узла (ограниченного уплотнения) до 10 см в диаметре.
Первичная инфильтративная форма чаще встречается у пациенток после 40-летнего возраста, а вторичная может быть обнаружена вне зависимости от возрастной категории.
Отечно-инфильтративная форма представляет собой сочетание двух предыдущих форм. Истинная, или первичная злокачественная патология заключается в диффузном распространении ракового процесса в тканях железы, а вторичная – в появлении четко-пальпируемого узлового образования, сопровождающегося отечностью кожных покровов.
Отечно-инфильтративная форма рака молочной железы может отличаться от локальной опухоли не только масштабом поражения, но и крайне негативным прогнозом. Особенно это касается первичного типа опухоли, так как такой рак обычно выявляется на поздних стадиях, когда процесс уже выходит за пределы молочной железы.
В большинстве случаев отечно-инфильтративная форма рака диагностируется у пациенток в молодом возрасте, иногда даже во время беременности или грудного кормления. При осмотре прощупывается уплотнение, не имеющее четких границ, и распространяющееся на значительный участок железы. Отечность тканей при этом выражена, что объясняется ущемлением лимфатических сосудов небольшими метастазами или непосредственно самой опухолью.
Узловая форма раковой опухоли встречается чаще других форм. Для неё характерно формирование в железе уплотнения в виде узла разных размеров. Чаще всего поражаются верхне-наружные квадранты груди.
Типичные признаки данной формы обычно следующие:
- появление прощупываемого плотного узелка в тканях органа, без явных границ, с ограничением подвижности;
- выявление необъяснимой морщинистости кожи, либо слишком гладкая кожа (по типу площадки), либо втянутость кожных покровов над пораженным участком;
- прощупывание уплотненных лимфатических узлов в подмышечной зоне со стороны пораженной груди.
Реже первым признаком злокачественного процесса могут стать выделения из млечных протоков.
С нарастанием злокачественного процесса клиническая картина расширяется:
- появляется «лимонная корка» признак диффузной отечности;
- изменяется околососковая область, сосок становится плоским;
- железа визуально деформируется;
- увеличиваются и уплотняются лимфоузлы в области подмышек;
- распространяются метастазы, появляется соответствующая пораженным органам симптоматика.
Рожистоподобный рак – это наиболее агрессивная форма рака молочной железы, которая отличается стремительным распространением, молниеносным течением и непредсказуемостью. Такая опухоль имеет особую склонность к рецидивам, быстро и массово распространяет метастазы, вне зависимости от используемых методов лечения.
Рожистоподобная форма раковой опухоли проявляется следующими клиническими признаками:
- резко возникающее покраснение кожных покровов на молочной железе;
- возможное распространение покраснения за пределами пораженной железы;
- покраснение напоминает рожистое воспаление (отсюда и термин рожистоподобной формы) – пятно с «рваными» зубчатовидными границами;
- иногда резко повышается температура тела.
Зачастую такой рак действительно ошибочно принимают за рожистый воспалительный процесс и назначают неправильное лечение с применением физиотерапии и противовоспалительных препаратов. В таких случаях теряется драгоценное время, и состояние пациента стабильно ухудшается. Поэтому очень важно правильно проводить дифференциальную диагностику заболевания.
Второе название рожистоподобного рака – воспалительная форма рака молочной железы. Это достаточно редкий вид раковой опухоли, доля которого составляет не более 3% от всех злокачественных заболеваний молочных желез. Обычно его обнаруживают только после проведения маммографии или ультразвукового исследования.
Что представляет собой маститоподобная форма рака молочной железы? И здесь название говорит само за себя: такая раковая опухоль обладает всеми признаками мастита, и часто ошибочно принимается за воспалительный процесс.
Клиническая картина маститоподобного рака следующая:
- пораженная молочная железа заметно увеличивается;
- при прощупывании ощущается плотность (натянутость) тканей;
- кожные покровы на месте поражения становятся выраженно красными;
- местная температура повышается;
- присоединяется инфекция, что ещё больше напоминает признаки мастита.
Общая температура тела также повышается: налицо все признаки воспалительного процесса и интоксикации организма.
Далее отечность железы распространяется на верхнюю конечность и околоключичную зону. При отсутствии адекватной терапии могут появляться изъязвления на коже.
Если через 2 недели после лечения обычного мастита не наблюдается положительной динамики, то можно заподозрить маститоподобный рак: для дифференциации рекомендуется провести дополнительные методы диагностики, такие как рентген, УЗИ, гистологическое исследование.
Диффузная форма рака может включать в себя как отечную форму, так и воспалительную рожистоподобную и маститоподобную формы. Сущность заболевания определена в его названии – от латинского «diffusum, diffundo» (распределенный, расплывчатый, не имеющий четких границ). Такая опухоль прорастает в виде разлитого инфильтрата, который поражает железистый орган по всем направлениям – то есть, не имеет четкой направленности процесса.
Уплотненный или эластично-плотный инфильтрат зачастую охватывает несколько секторов, либо значительную часть грудной железы. Вследствие возникновения механического препятствия в виде опухоли нарушается естественный отток лимфы, что приводит к увеличению и значительной деформации органа. В близлежащих зонах скопления лимфоузлов наблюдается распространение метастазов.
Диффузная форма протекает остро, с быстрым метастазированием.
Как вы уже убедились, различные формы рака молочной железы могут иметь разные клинические проявления. При этом течение заболевания во многом зависит от гормонального фона в организме. Например, в молодом возрасте, и особенно во время беременности и грудного кормления рак развивается быстро, со скорым метастазированием. А в пожилом возрасте опухоль способна существовать на протяжении нескольких лет, не распространяясь в другие органы.

источник
Центр лечения местно-распространенного рака молочных желез создали по нескольким причинам:
- Число больных данной болезнью в России быстро увеличивается;
- Лечение, которое практикуется в России, далеко не всегда эффективное. Частые ошибки связанны с неточным или недостаточным лечением, нередко следуют необоснованные отказы от лучевой терапии или операции, некорректные решения по объему операции;
- Знания клиники основываются на исследовании американских, европейских и российских врачей, что позволяет производить эффективное лечение. Достигается это посредством высокой квалификации врачей различных специальностей, которые сплочены в одну команду: морфологи, хирурги, химиотерапевты, лучевые терапевты, специалисты по лучевой диагностике.
Местно-распространенный рак молочной железы — это рак в третьей степени, согласно международной квалификации злокачественных опухолей. Местно-распространенный рак молочной железы является серьезной болезнью, при которой присутствует либо крупная опухоль, либо множество лимфатических узлов поражаются метастазами, распространение опухолей на кожу, грудную клетку, или же эти признаки сочетаются.
Местно-распространенный рак молочной железы – это систематическое заболевание, при том более системное, чем рак молочной железы на ранних этапах. Рак первой степени считается системной болезнью, однако это относится лишь к 30 процентам, в 70 процентах больных болезнь не дает метастазы после местного лечения.
Увеличение размеров опухоли, признаки распространения ее на кожу, поражение лимфатических узлов – это факторы, которые повышают вероятность системности болезни и распространения метастазов. При отеке кожи и без соответствующей терапии уровень выживших болезней равняется нулю. Это свидетельствует о том, что отек молочной железы является системной болезнью и эффективное его лечение без системной терапии не возможно.
«Быстрая болезнь»
Отдаленные метастазы начинаются развиваться из микрометастазов, которые не были обнаружены при первичном обследовании. При ретроспективном анализе отдаленных метастаз у больных становиться очевидным, что рак третей стадии проходит быстрее, чем рак первой и второй степени.
Согласно данным, метастазы в печени появляются через 21 месяц (при третьей стадии), а при раке второй степени через 3 месяцев. В костях они появляются через 18 месяцев при третьей стадии и через 41 месяц при первой степени. Существует прямая зависимость между исходной стадией и скоростью появления метастаз, что позволяет предполагать, что больные раком третьей степенью изначально имеют большее количество метастаз или они быстрее растут.
Местно-распространенный рак молочной железы является не только системной болезнью, он также характеризуется высокой частотой местно-регионарных рецидивов. Это обусловливает необходимость в проведении лучевой терапии и операции.
Если после проведения системной терапии получается полный клинический эффект, и пациентка не получает местного лечения в полном объеме, то зачастую первый рецидив проявляется в молочной железе и эта вероятность возрастает. При местно-распространенном раке частота опухолей с негативным прогнозом возрастает, а частота успешного лечения снижается.
+7(925)191-50-55
г. Москва, Духовской переулок, 22б
| Обследование пациенток с новообразованиями молочных желез |
| Маммография и другие методы диагностики |
| Симптомы развития рака молочной железы |
| Основные причины возникновения злокачественных образований |
| Причины обращения к врачу-маммологу |
| Стадии развития рака молочных желез |
| Способы диагностики рака груди |
| Лечение рака молочной железы |
| Лечение рака молочной железы таргетной терапией |
| Химиотерапевтическое лечение рака груди |
| Рак молочной железы 4 стадии |
| Гормонотерапия рака молочной железы 4 стадии |
| Действие гормонотерапии на организм |
| Выбор типа гормонотерапии для лечения рака груди |
| Показания к гормонотерапии |
| Местно-распространенный рак молочных желез |
| Лечение местно-распространенного рака молочной железы |
| Предоперационная системная терапия |
| Адъювантная терапия |
| Хирургическое лечение онкологических заболеваний груди |
| Органосохраняющие операции при раке молочной железы |
| Лампэктомия |
| Мастэктомия |
| Радикальные мастэктомии |
| Реконструктивная хирургия |
| Реконструкция молочной железы |
| Онкологические пластические резекции |
| Возмещение тканей молочной железы |
| Лоскут на основе прямых мышц живота (TRAM — лоскут) |
| Использование местных тканей |
| Реконструкция имплантатами |
| Редукционная маммопластика |
+7(925)191-50-55 — европейские протоколы лечения в Москве
центр современной онкологии и хирургии. Это одно из самых лучших медицинских учреждений, где ежегодно проходят лечение и профилактические процедуры тысячи людей из разных стран мира. Подробнее
HIPEC (Гипертермическая интраперитонеальная химиотерапия) — новейший метод лечения канцероматоза уже применяют в Европейской клинике. Подробнее
Ведущие специалисты Клиники и высококлассное оборудование всегда помогут вам и вашим близким людям в ранней диагностике рака. Подробнее
Европейская клиника имеет большой опыт по установке подкожных порт-систем для длительного внутривенного впрыскивания лечебных препаратов, забора крови для переливания или анализа е компонентов. Использование инфузионных порт-систем в онкологии – это обязательная часть «золотого стандарта» лечения. Подробнее
Стационарное отделение имеет все возможности для оказания медицинской помощи онкобольным, а также пациентам с тяжелой формой соматической патологии. . Подробнее
Эмболизация микросферами DC Bead — современный подход химиотерапии. Использование нагруженных лекарством микросфер DC Bead, обеспечивает эффективную, устойчивую и контролируемую доставку лекарства только к опухолевой ткани . . Подробнее
Лечение рака молочной железы — самые современные методы борьбы с онкологическими заболеваниями в Европейской клинике. . Подробнее
Лечение рака шейки матки, использование самых эффективных методов в Европейской клинике в Москве. . Подробнее
источник
• Местнораспространенный рак молочной железы (МРРМЖ) является главным образом клиническим диагнозом. Во всех возможных случаях для описания опухоли требуется трепанобиопсия.
• Первоочередное лечение в виде хирургического вмешательства или лучевой терапии обычно представляется несоответствующим.
• Стандартом лечения является комбинированная терапия.
• Предоперационная химиотерапия или эндокринная терапия могут уменьшить стадию изначально неоперабельного рака, что позволит удалить опухоль хирургическим методом.
• Наиболее предпочтительным методом хирургического лечения является мастэктомия; органосохраняющие вмешательства иногда выполнимы у тщательно отобранных пациенток.
• После мастэктомии обычно назначается лучевая терапия — даже в случаях, когда ответ на консервативную терапию благоприятный.
• Не следует спешить с установлением диагноза инфекции у молодых женщин с воспалительным процессом в молочной железе в отсутствие быстрой реакции на антибиотики.
• Воспалительная форма рака молочной железы (ВФРМЖ) остается наиболее агрессивным подтипом опухоли. Анализ на наличие HER2 обязателен, поскольку при этой форме рака часто повышена экспрессия данного рецептора, при которой, вероятно, показано лечение трастузумабом (герцептин).
МРРМЖ является гетерогенной и относительно редкой формой рака молочной железы, который распространяется либо в самой железе, либо в регионарные лимфатические узлы на той же стороне или на обеих сторонах.
Опухоль обычно крупная (свыше 5 см), хотя размер не является абсолютным критерием, определение основывается на одной или нескольких из следующих характеристик:
• вовлечение кожи или стенки грудной клетки;
• спаянные подмышечные лимфатические узлы;
• вовлечение внутренних маммарных, надключичных или подключичных лимфатических узлов.
Местнораспространенный рак молочной железы обычно неоперабелен, хотя клинические стадии T3 N0-1 по классификации American Joint Committee on Cancer (Американский объединенный онкологический комитет) (которые означают потенциальную операбельность) включают в большинство исследований.
Согласно классификации TNM и классификации по стадиям, к МРРМЖ относят:
T0-2 N2 M0 или T3 N1-2 M0 — IIIa стадия,
T4 N любое M0 или T любое N3 M0 — IIIb стадия.
ВФРМЖ является отдельным подтипом местнораспространенного рака молочной железы, сопровождаемым особо неблагоприятным прогнозом (см. ниже). При запущенном или прогрессирующем МРРМЖ могут развиваться вторичные воспалительные признаки, но их следует отличать от первичной воспалительной формы рака молочной железы ввиду существенных различий в прогнозе и возможных различиях в принципах лечения.
Согласно статистическим данным Cancer Research UK (Британское онкологическое исследование), ежегодно в Великобритании диагноз рака молочной железы устанавливают более чем у 40 000 женщин, но только у 5-10% из них болезнь проявится как местнораспространенный рак молочной железы. Заболеваемость, вероятно, еще выше в развивающихся странах, где отсутствуют программы скрининга и значительно меньше пропагандируется самообследование молочных желез.
Диагноз МРРМЖ устанавливается главным образом на основании клинических критериев. Заболевание проявляется крупным опухолевидным образованием с вовлечением лимфатических узлов, кожи или стенки грудной клетки. Исторически критерии диагноза МРРМЖ были определены в ходе классического исследования, проведенного Хаагенсоном (Haagenson) и Стаутом (Stout) (1943 г.).
Они изучили истории болезней свыше 1000 пациенток, подвергшихся радикальной мастэктомии за 30-летний период, и выявили клинические признаки, сопровождавшиеся риском, превышающим 50%, местного рецидива и практически нулевой 5-летней выживаемостью. Эти критерии обобщаются в табл. 6.1.
Таблица 6.1. Критерии неоперабельности (из Haagensen and Stout, 1943)
| Распространенный отек кожи, охватывающий более трети молочной железы Сателлитные кожные узелки Вовлечение надключичных и окологрудинных лимфатических узлов Любые два или более из следующих критериев: отек кожи менее трети молочной железы, изъязвление кожи, спаянность опухоли со стенкой грудной клетки, подмышечные лимфатические узлы размером свыше 2,5 см, спаянные подмышечные лимфатические узлы |
Медицинские фотографии являются эффективным методом наблюдения за прогрессированием опухоли и ответом на лечение (рис. 6.1).
Рис. 6.1. Воспалительная форма рака молочной железы
Для исключения отдаленных метастазов требуется полный клинический осмотр и определение стадии опухоли.
Маммография и/или ультразвуковое исследование (УЗИ) могут использоваться, как при раке молочной железы на ранней стадии, хотя диагноз обычно очевиден еще при клиническом осмотре. В крайних случаях местнораспространенный рак молочной железы (кровотечение или изъязвление с некрозом) маммография может быть противопоказана.
УЗИ является ценным методом документальной фиксации размеров и распространенности опухоли, а также вовлечения регионарных лимфатических узлов до начала лечения. Также УЗИ служит эффективным методом оценки ответа на системную терапию.
Другие методы исследования, направленные на установление стадии опухоли, включая компьютерную томографию (КТ) органов грудной и брюшной полости (или обзорная рентгенография органов грудной клетки и ультразвуковое исследование печени) вместе со сцинтиграфией костей, требуются для исключения отдаленных метастазов.
Исторически сложилось так, что МРРМЖ лечат путем проведения мастэктомии, когда она технически выполнима, или с помощью лучевой терапии в высоких дозах, когда невозможно провести хирургическое лечение.
Такой подход сопровождался высоким риском — как местного рецидива, так и отдаленных метастазов — и почти никогда не приводил к излечению. Современный подход заключается в использовании сначала консервативной терапии (химиотерапия, эндокринная терапия или оба метода) для уменьшения стадии первичной опухоли перед локальным лечением и для устранения микрометастатического распространения опухоли (рис. 6.2).
Рис. 6.2. Алгоритм лечения местнораспространенного рака молочной железы
Первые публикации о применении индукционной химиотерапии датированы 1970-ми годами. Через несколько лет в ходе исследований подтвердилось, что комбинированная терапия обеспечивает наиболее благоприятные исходы. Мультидисциплинарный подход в настоящее время является стандартом лечения как МРРМЖ, так и ВФРМЖ.
Специалисты, участвующие в лечении пациентки (онколог, хирург и рентгенолог), должны изучить все доступные данные и коллегиально определить наилучший вариант комбинированной терапии. Варианты лечения включают системную терапию (химиотерапию и эндокринную терапию) как в виде неоадъювантной, так и адъювантной терапии, тогда как локально-регионарное лечение включает хирургическое лечение и лучевую терапию.
В литературе не содержится обширных данных I уровня доказательности по лечению местнораспространенного рака молочной железы, и большая часть рекомендаций экстраполированы из крупных и более современных исследований рака молочной железы.
Химиотерапия, предшествующая локально-регионарному лечению, является стандартом лечения для большинства пациенток, страдающих МРРМЖ. У пожилых пациенток с ЭР-положительными опухолями может быть показана первичная эндокринная терапия (см. ниже).
Основные цели применения первичной системной терапии:
• уменьшение стадии опухоли (действие как на опухоль, так и на пораженные лимфатические узлы) для достижения операбельности или в случае неудачи для уменьшения объема опухоли перед лучевой терапией;
• использование опухоли как меры in vivo химиочувствительности;
• ранняя терапия потенциальных микрометастазов.
Клиническая оценка после каждого цикла химиотерапии важна для анализа ответа на лечение, а в некоторых случаях эффективными могут также оказаться серийные измерения
по УЗИ.
Схемы на основе препаратов антрациклина являются основой лечения. Существует несколько различных схем, включая AC (адриамицин, циклофосфамид), FAC (5-ФУ) и FEC (эпирубицин). В нашей практике продолжение терапии до шести циклов обеспечивает достижение благоприятного ответа на лечение перед проведением локально-регионарной терапии.
Таксаны все чаще используются после антрациклинов либо в качестве стандартной терапии, либо в случае отсутствия ответа после 2-3 циклов антрациклинов.
Пожилым пациенткам с опухолями, имеющими рецепторы гормонов, в качестве начальной терапии может больше подходить эндокринная терапия, нежели химиотерапия. Основной целью, как и при химиотерапии, является уменьшение стадии опухоли, что сделает ее операбельной или позволит провести консервативное лечение взамен мастэктомии.
В течение многих лет тамоксифен был наиболее предпочтительным препаратом, однако недавние исследования у пациенток с крупными операбельными злокачественными опухолями молочной железы продемонстрировали, что как летрозол, так и анастрозол превосходят тамоксифен в отношении уменьшения стадии опухоли, позволяя избегать мастэктомии. Достигаемая частота ответа — около 50%. Такой подход, исходя из вышесказанного, выглядит подходящим для ряда пациенток, страдающих МРРМЖ.
Ключевой вопрос, который пока еще не разрешен, касается отбора пациенток для сравнения проведения эндокринной терапии и химиотерапии. До настоящего времени только в одном небольшом исследовании проводилось прямое сравнение неоадъювантной химиотерапии (адриамицин и паклитаксел) с ингибиторами ароматазы (эксеместан или анастрозол).
На сегодняшний день результаты исследования представлены только в виде реферата статьи, но демонстрируют общую частоту ответа на химиотерапию, равную 76%, в сравнении с 80% для эксеместана и 91% для анастрозола. Условий для проведения органосохраняющих операций чаще удается добиться на фоне применения ингибиторов ароматазы, нежели на фоне химиотерапии. Этот важный вопрос требует более крупных исследований.
Адъювантная эндокринная терапия после локально-регионарного лечения показана всем пациенткам, имеющим опухоли с рецепторами гормонов, независимо от предоперационного лечения.
Хирургическое лечение осуществимо после предоперационной химиотерапии у большинства пациенток, и, несомненно, иногда удается достичь условий для проведения органосохраняющих вмешательств. Органосохраняющие вмешательства должны выполняться только у тщательно отобранных пациенток, у которых достигается превосходный ответ на неоадъювантную химиотерапию и возможно добиться гистологически чистого края резекции.
Крупное групповое исследование пациенток с местнораспространенным раком молочной железы, получивших лечение в виде неоадъювантной химиотерапии и органосохраняющих хирургических вмешательств, проводилось с применением строгих критериев исключения (оценивались после окончания химиотерапии): размер остаточной опухоли свыше 5 см, остаточный отек кожи, прямое вовлечение кожи, спаянность с грудной стенкой, диффузные микрокальцинаты, мультицентрическая опухоль или противопоказания к применению лучевой терапии.
В этом исследовании частота локально-регионарного рецидива составила 10% при IIIa стадии и 15% при IIIb стадии. Как и ожидалось, размер опухоли и распространенность поражения лимфатических узлов оказывали значительное влияние на частоту рецидивирования (T1-2 7% против T3-4 14%; N0-1 7% против N2-3 16%).
Также в отсутствие противопоказаний важно адекватно иссекать подмышечные лимфатические узлы ввиду высокого риска их вовлечения.
Лучевая терапия играет важную роль в локально-регионарном лечении МРРМЖ, и ее проведение обычно показано после хирургического лечения; или ее применяют изолированно, когда после неоадъювантной терапии опухоль остается неоперабельной.
Основная цель послеоперационной лучевой терапии — уменьшение риска местного рецидивирования после хирургического вмешательства или консервативное лечение опухоли, когда первичная опухоль неоперабельна.
Наша тактика заключается в проведение тангенциальной лучевой терапии на область грудной клетки и надключичной ямки (если диагностировано вовлечение четырех или более подмышечных лимфатических узлов) с облучением опухолевого ложа после консервативного хирургического лечения у пациенток
План лечения составляют с учётом стадии опухолевого процесса, морфологической структуры опухоли, возраста больной, сопутствующих заболеваний, общего состояния пациентки. Применяют следующие методы лечения: хирургический, комбинированный (сочетание операции с лучевой или лекарственной терапией) и ком.
По данным многочисленных публикаций, этиология и патогенез РМЖ сложны и определяются сочетанием многих факторов. Гормональная регуляция функции молочных желез значительно сложнее, чем эндометрия. Помимо эстрогенов и прогесторона, развитие молочных желез в пубертатном периоде, их функция во время бер.
источник
Местнораспространенный рак молочной железы (РМЖ) – это опухоль больших размеров (> 5 см) с вовлечением в процесс кожи либо грудной стенки и обширными метастазами в региональные лимфоузлы – стадии IIIB, IIIC [1]. К диффузным формам РМЖ относят также инфильтративно-отечный, который составляет около 1% всех вновь диагностируемых форм РМЖ [2, 3].
Специальной статистики частоты местнораспространенного РМЖ в России нет, но учитывая то, что РМЖ III стадии диагностируется у 26% больных [4], предположительная частота IIIB и IIIC стадий составляет около 20%. Практически все больные местнораспространенным РМЖ исходно неоперабельны, и, по современным представлениям, их лечение должно начинаться с системной лекарственной терапии, целью которой, в первую очередь, является перевод опухоли в операбельное состояние для проведения хирургического вмешательства и лучевой терапии, после чего проводится адъювантная системная терапия. Этот подход позволил существенно улучшить результаты лечения местнораспространенного и инфильтративно-отечного РМЖ: пятилетняя безрецидивная выживаемость у больных этой группы превышает 50% [5].
Рак молочной железы – гетерогенная опухоль. Согласно современным представлениям, по биологическим характеристикам четко различаются гормоночувствительный РМЖ, положительный по рецепторам эстрогена и/или прогестерона, опухоли с гиперэкспрессией белка HER2 (рецептора второго типа эпидермального фактора роста) и так называемые трижды негативные опухоли, отрицательные как по содержанию рецепторов стероидных гормонов, так и по экспрессии HER2.
Эти клинические группы в определенной степени соответствуют молекулярным подтипам РМЖ, определяемым по профилю экспрессии генов: люминальный А и В, HER2-позитивный, базальноподобный, выделенный в 2007 г. клаудинодефицитный (с низким содержанием клаудинов) и нормоподобный [6, 7]. Однако нельзя говорить о полном соответствии клинических групп, определяемых с помощью иммуногистохимического исследования, и молекулярно-биологических подтипов РМЖ, определяемых с помощью молекулярно-генетического профилирования. Иммуногистохимическое исследование ткани опухоли является суррогатным методом биологической характеристики РМЖ.
Люминальный А-подтип РМЖ характеризуется высоким содержанием рецепторов эстрогенов и прогестерона, отсутствием признаков гиперэкспрессии/амплификации HER2 и низким индексом пролиферативной активности Ki-67 ( 15, более высокую степень злокачественности (Grade 2–3) и способны экспрессировать HER2. Опухоли, не содержащие рецепторов стероидных гормонов и характеризующиеся гиперэкспрессией HER2, относятся к HER2-позитивному (HER2-обогащенному) подтипу.
Базальноподобный РМЖ характеризуется экспрессией базальных цитокератинов (2/6, 17), экспрессией рецепторов эпидермального фактора роста (EGFR), высоким индексом Ki-67. Это низкодифференцированная опухоль с высокой степенью злокачественности (Grade 2–3). Базальноподобный и клаудинодефицитный подтипы составляют около 80% клинической группы трижды негативного рака молочной железы. Приводим таблицу из последней публикации экспертов консенсусной конференции St. Gallen 2011 г. [8], в которой представлены клинико-патоморфологические характеристики основных молекулярных подтипов рака молочной железы (табл. 1).
Все перечисленные типы РМЖ характеризуются разной чувствительностью к гормональным и химиотерапевтическим воздействиям и, соответственно, требуют различных терапевтических подходов. Современная стратегия комплексного лечения местнораспространенного РМЖ учитывает биологическую характеристику опухоли (рис. 1). У больных с опухолями люминального А-типа при высоком содержании рецепторов стероидных гормонов, особенно у пациенток в менопаузе, возможно назначение неоадъювантной гормонотерапии. Исследования последних лет [9, 10] показали, что использование ингибиторов ароматазы или антиэстрогенов у больных в менопаузе с эстроген-рецепторопозитивной опухолью большого размера позволяет перевести опухоль в операбельное состояние, при этом эффективность гормонотерапии не уступает эффективности химиотерапии при лучшей переносимости.
В рандомизированных исследованиях доказано преимущество ингибиторов ароматазы перед тамоксифеном при использовании в качестве предоперационной химиотерапии у эстроген-рецепторопозитивных постменопаузальных больных (исследования РО24, IMPACT, PrOACT) [11–14].
Показано также, что у больных в постменопаузе с рецепторопозитивным РМЖ с гиперэкспрессией/амплификацией HER2 преимущество имеет использование трастузумаба (Герцептин) в сочетании с ингибиторами ароматазы перед применением трастузумаба с тамоксифеном. Однако у большинства больных с гормоноположительным РМЖ, особенно у больных с люминальным В-типом, так же как и у пациентов с трижды негативным РМЖ, лечение начинают с неоадъювантной химиотерапии. Неоадъювантная терапия больных с HER2-позитивным РМЖ должна включать анти-HER2 таргетные препараты, в первую очередь трастузумаб, в сочетании с цитотоксическими препаратами.
Активно изучаются новые анти-HER2 препараты и возможности их использования в неоадъювантной химиотерапии HER2-позитивного РМЖ [15]. Предварительные результаты исследования NeoALTTO показали, что неоадъювантная терапия трастузумабом и лапатинибом в сочетании с паклитакселом статистически значимо более эффективна по сравнению с терапией только трастузумабом и паклитакселом у больных HER2-позитивным местнораспространенным РМЖ по показателю полного патоморфологического ответа [16]. Сочетание трастузумаба с пертузумабом в неоадъювантной химиотерапии также оказалось перспективным (исследование NeoSPHERE) [17].
Доказано, что неоадъювантная (индукционная) химиотерапия позволяет перевести в операбельное состояние до 90% больных и обеспечивает выраженный клинический эффект у 60–90% и полный патоморфологический ответ у 12–30% больных.
Единого стандарта неоадъювантной цитотоксической химиотерапии не существует. Как правило, используются комбинации препаратов, обладающих наибольшей активностью при РМЖ, – антрациклинов и таксанов [18–23]. К числу часто используемых режимов относятся комбинации FAC (5-фторурацил + доксорубицин + циклофосфан), FEC (доксорубицин заменяется на менее кардиотоксичный препарат – эпирубицин), а также комбинация TAC (доцетаксел + доксорубицин + циклофосфан). Обычно проводят 4–6 циклов химиотерапии с интервалом 3 недели. Популярна тактика использования 4 курсов АС (доксорубицин + циклофосфан), а затем 4 курсов доцетаксела.
Используют также уплотненные (dose-dense) режимы, при которых интенсификация терапии достигается за счет сокращения интервала между циклами химиотерапии с 3 до 2 недель. Такие терапевтические режимы обычно проводят с использованием КСФ для обеспечения защиты кроветворения. Практически для неоадъювантной химиотерапии HER2-позитивного РМЖ могут быть использованы любые комбинации, применяемые в адъювантном режиме при раннем РМЖ и метастатическом РМЖ. При необходимости избежать применения антрациклинов назначают неантрациклиновые комбинации, такие как CMF (циклофосфан, метотрексат, фторурацил), комбинации с гемцитабином, капецитабином.
В отделении химиотерапии РОНЦ им. Н.Н. Блохина РАМН изучена в качестве неоадъювантной терапии комбинация гемцитабина с паклитакселом в уплотненном режиме, обладающая малым миелосупрессивным действием и не требующая применения КСФ [24]. Проблема исследования чувствительности различных подтипов РМЖ к уже используемым и вновь создаваемым противоопухолевым препаратам не теряет актуальности. Особый интерес вызывает изучение трижды негативного РМЖ – опухоли, которая характеризуется высокой степенью злокачественности, быстрым ростом, часто встречается у молодых женщин и приводит к гибели больных в течение 5 лет с момента установления диагноза [25, 26].
Трижды негативный РМЖ (ТН РМЖ) составляет около 15% всех форм рака молочной железы. По данным ИГХ-исследования, ТН РМЖ не содержит рецепторов стероидных гормонов и не экспрессирует HER2. Чаще всего это медуллярный рак с базальным фенотипом, экспрессией эпидермального фактора роста, обладающий высокой чувствительностью к препаратам, повреждающим ДНК. У 10% больных с трижды негативным РМЖ выявляется мутация BRCA1, при этом 80% больных с мутацией BRCA1 относятся к трижды негативному подтипу. Несмотря на то что до 80% больных с ТН РМЖ относятся к базальноподобному подтипу, нельзя ставить знак равенства между этими понятиями.
Трижды негативный РМЖ чувствителен к цитотоксическим препаратам, особенно повреждающим ДНК. В то же время это опухоль, нечувствительная к антиэстрогенной гормонотерапии. У небольшого количества больных с трижды негативным РМЖ обнаружены рецепторы андрогенов, что послужило основанием для изучения возможности применения антиандрогена бикалутамида (Касодекс) у таких больных. При ретроспективном анализе больших рандомизированных исследований CALGB 9344 и GEICAM показана эффективность таксанов при ТН РМЖ, так же как была показана чувствительность ТН РМЖ к антрациклинам (высокий процент ответа при коротком периоде до прогрессирования). Комбинация таксанов с антрациклинами чаще всего используется при ТН РМЖ. Новый препарат иксабепилон обладает противоопухолевой активностью при ТН РМЖ, но пока не оценен должным образом.
Проводились исследования эффективности ингибиторов рецепторов эпидермального фактора роста (цетуксимаб) и ингибиторов ангиогенеза (бевацизумаб), однако оптимального терапевтического режима для больных ТН РМЖ пока не найдено. Перспективным оказалось изучение ингибиторов поли(АДФ-рибозил)полимеразы (PARP). Семейство PARP состоит из 17 членов, PARP1 и PARP2 участвуют в репарации ДНК. Соответственно ингибиция PARP усиливает антипролиферативную активность агентов, повреждающих ДНК, особенно в случае мутации BRCA.
В рандомизированном исследовании II фазы было показано, что ингибитор PARP инипариб (BSI-201) достоверно повышал эффективность комбинации гемцитабина с карбоплатином при трижды негативном метастатическом РМЖ [29]. Исследование III фазы подтвердило синергизм инипариба и комбинации гемцитабин/карбоплатин, однако ожидаемых статистически значимых результатов пока не получено. Изучение ингибиторов PARP продолжается, в частности, инипариб включен в программу рандомизированных исследований неоадъювантной терапии. Предоперационная химиотерапия позволяет не только перевести опухоль в операбельное состояние, но и оценить используемый терапевтический режим и получить маркеры, позволяющие судить о дальнейших перспективах течения заболевания.
При лечении больных с неоперабельным местнораспространенным и отечно-инфильтративным РМЖ первоочередной задачей является уменьшение размеров опухоли и перевод ее в состояние, когда возможно локорегионарное воздействие – операция и лучевая терапия. Другая, не менее важная задача системной терапии местнораспространенного РМЖ – улучшение безрецидивной и общей выживаемости больных. Показано, что эти показатели зависят от эффективности предоперационной неоадъювантной терапии, в частности от клинического и патоморфологического ответа опухоли на системную терапию.
Клинический эффект определяется по изменениям размеров опухоли в молочной железе и регионарных лимфоузлах, определяемых пальпаторно, с помощью УЗИ и маммографии и оценивается по шкале RECIST. Следует отметить, что ни один из клинических методов обследования, включая МРТ, не позволяет достоверно оценить степень патоморфологических изменений опухоли. Патоморфологическое исследование удаленной опухоли позволяет оценить степень ее повреждения (патоморфоза) в процессе неоадъювантной терапии, при этом обязательна оценка патоморфоза не только в первичной опухоли, но и в метастатически измененных лимфоузлах. Особое значение придается критерию полного патоморфологического регресса опухоли (рathologic Complete Response – рCR), поскольку существуют данные о том, что этот показатель коррелирует с показателями 5-летней безрецидивной выживаемости.
Больные с люминальным типом РМЖ (высокое содержание рецепторов стероидных гормонов, низкий пролиферативный индекс) редко достигают полной патоморфологической регрессии опухоли, в то время как показатели безрецидивной и общей выживаемости у них лучше, чем у больных с трижды негативным РМЖ, у которых полный патоморфологический ответ достигается гораздо чаще. Представляется, что очень важный прогностический критерий полного патоморфологического ответа на химиотерапию может использоваться только при условии стратификации больных по биологическим характеристикам их опухоли. В то же время прогностическое значение ответа на индукционную химиотерапию несомненно. В исследовании C. Liedtke и соавт. [34] показано, что больные с трижды негативным РМЖ в случае полного ответа на индукционную химиотерапию имеют лучшие показатели выживаемости (близкие к показателям выживаемости у больных с люминальным типом РМЖ) по сравнению с остальными больными этой группы.
Патоморфологическое исследование опухоли, выполненное после окончания предоперационной химиотерапии, позволяет оценить маркеры прогноза. Важным показателем является динамика индекса пролиферативной активности Ki-67 – высокие исходящие показатели Ki-67 перед началом терапии указывают на возможную чувствительность опухоли к цитотоксической терапии, повышенный индекс Ki-67 в остаточной опухоли после завершения предоперационной химиотерапии – неблагоприятный прогностический признак, указывающий на высокую вероятность раннего прогрессирования опухолевого процесса [35–37].
Вопрос об адъювантной послеоперационной терапии для больных местнораспространенным РМЖ решается неоднозначно и определяется биологической характеристикой опухоли. Больным с люминальным (гормоночувствительным) РМЖ показана длительная послеоперационная гормонотерапия: тамоксифен, агонисты LH-RH для больных в пременопаузе, ингибиторы ароматазы либо антиэстрогены для менопаузальных больных.
Не вызывает сомнения целесообразность адъювантной терапии трастузумабом, а также другими анти-HER2-препаратами у больных с HER2-позитивным раком молочной железы. Основным предметом дискуссии и исследований является длительность адъювантной терапии у этих больных. В настоящее время принято проводить терапию в течение 1 года.
В исследовании E. Тhomas и соавт. 193 больных с местнораспространенным РМЖ получали в неоадъювантном режиме комбинацию CAVP-16 (цисплатин, доксорубицин, этопозид). Выраженный клинический эффект был получен у 83,4% больных, полный патоморфологический ответ – у 12,2% больных. 106 больных, не достигших полного патоморфологического ответа, были рандомизированы на группы послеоперационной адъювантной терапии в том же режиме и терапии комбинацией винбластина, метотрексата с лейковорином и 5-фторурацилом. Отдаленные результаты оказались одинаковы в обеих группах, что указывает на отсутствие преимуществ послеоперационной химиотерапии со сменой режима [40].
Современный комплексный подход к лечению местнораспространенного исходно неоперабельного РМЖ, который включает последовательное использование неоадъювантной индукционной системной терапии (обычно комбинированной химиотерапии), локорегионарные воздействия в виде оперативного лечения и лучевой терапии и послеоперационную системную терапию, позволяет добиться 5-летней безрецидивной выживаемости у 50% больных. При этом оптимальная терапевтическая тактика определяется дифференцированно с учетом молекулярно-биологической характеристики опухоли.
источник
Автореферат и диссертация по медицине (14.00.14) на тему: Местнораспространенный рак молочной железы (лечение и факторы прогноза)
Автореферат диссертации по медицине на тему Местнораспространенный рак молочной железы (лечение и факторы прогноза)
Местнораспространенный рак молочной железы (лечение и факторы прогноза)
Автореферат диссертации на соискание ученой степени доктора медицинских наук
Работа выполнена в НИИ клинической онкологии (директор — д.м.н., профессс М.И.Давыдов) Российского онкологического научного центра им. Н.Н.Блохш РАМН (директор — академик РАН H.H. Трапезников)
доктор медицинских наук, профессор В.П.Летягин доктор медицинских наук В.Н.Богатырев
доктор медицинских наук, профессор К.П.Лактионов доктор медицинских наук, профессор А.А.Вишневский доктор медицинских наук И.Л.Могилевский
Российский научный центр рентгенорадиологии МЗ РФ Защита диссертации состоится -М- 1999г. г
заседании специализированного совета (Д.001.17.01) Российско1 онкологического научного центра им. Н.Н.Блохина РАМН (115478, Москв Каширское шоссе, 24).
С диссертацией можно ознакомиться в библиотеке Российско] онкологического научн Автореферат разослан
онкологического научного центра им. Н.Н.Блохина РАМН.
Ученый секретарь специализированного совета,
кандидат медицинских наук Ю.В.Шишкин
Общая характеристика работы.
Актуальность темы. Рак молочной железы является самым распространенным злокачественным новообразованием среди женщин. По данным зарубежной литературы от 10 до 20 % вновь диагностированных случаев рака молочной железы составляет группа больных с местнораспространенным процессом (Valero V. et al., 1996). Во многих странах, в том числе и в странах СНГ, меспюраспростраяенный рак молочной железы (МРРМЖ) составляет от 30 до 50% случаев (Трапезников Н.Н., Аксель Е.М., 1998),
В настоящее время нельзя констатировать значительного прогресса в увеличении продолжительности жизни больных этой группы. Показатель 5-летней общей выживаемости у пациенток с МРРМЖ по данным разных авторов колеблется от 40 до 80 %, а 5-летняя безрецидивная выживаемость не превышает 40-60 % (Летягин В.П., 1996, Харченко В.П. с соавт., 1996, 1998, Perez С .A. et al., 1994, Gardin G. et al., 1995, Merajver S.D. et al., 1997).
На современном этапе в лечении больных МРРМЖ используется комплексный подход, включающий методы как локального (операция и лучевая терапия), так и системного воздействия (химиотерапия, гормонотерапия). Предоперационное воздействие позволяет уменьшить массу первичной опухоли и выполнить функциональновыгодную, а иногда и органосохранную операцию. Ценность его заключается также в возможности влияния на микрометастазы, имеющиеся к моменту установления диагноза у ряда больных. С другой стороны, это позволяет оценить ответ первичной опухоли на проведенное лечение и решить вопрос о схеме адъювантной терапии.
Однако, вопрос о целесообразности и наиболее оптимальных вариантах предоперационной терапии при разной степени распространенности опухолевого процесса до сих пор остается открытым: следует ли проводить только химиотерапию, только лучевую терапию или их комбинации. Нет четких
данных о том, какие комбинации химиотерапевтических препаратов дак наилучшие результаты, есть ли преимущества антрациклин-содержанц комбинаций над схемами, не содержащими антрациклинов.
В мире проводится большое количество клинических исследований до изучения эффективности различных схем лечения рака молочной желез (Даценко B.C., 1990, Демидов В.П. с соавт., 1990, Семиглазов В.Ф. с соав 1992, 1998, Харченко В.П. с соавт., 1996, 1998, Борисов В.И., Сарибекян Э.К 1998, Calais G. et al., 1993, Hortobagyi G.N, 1994, Kurtz G.M., 1994, Scholl SA et al., 1995, Gradishar W.3., 1997, Cunningham J.D. et al., 1998). Однако, да оценки эффективности лечения больных раком молочной железы должны бьп использованы рациональные биологические основы в плане кг непосредственных, так и отдаленных результатов.
В настоящее время используется большое число прогностически факторов, относящихся непосредственно к пациенту, факторов, связанных опухолью, её биологическими особенностями, а также с проводимым лечение» (Самгина А.А с соавт, 1992, Портной С.М, 1997, Rosner D., Lane W.W., 199: Fowble B.L. et al., 1994, Gnant M. et al, 1995, Machiavelli M.R. et al, 1998).
Результаты оценки значения различных клинических и биологически параметров при местнораспространенном раке молочной железы весьм противоречивы. Если наличие и степень поражения регионарны лимфатических узлов абсолютным большинством авторов рассматривается ка несомненный прогностический фактор (Ратиани М.С, 1996, Портной С.М
1997, Koscielny S. et al, 1989, Abe H. et al., 1996, MachiaveUi M.R. et al, 1998), i мнения в отношении гистологической формы опухоли, степени лекарственног патоморфоза и рецепторного статуса опухоли разнообразны (Соколова И.Г 1983, Портной С.М, 1997, Борисов В.И, Сарибекян Э.К, 1998, Eltahir A. et al
1998, Ferriere J.P. et al, 1998, Machiavelli M.R. et al, 1998). Значение изменени статуса рецепторов стероидных гормонов в процессе лечения обсуждастс
редко (Кузьмина З.В. с соавг., 1985, Огнерубов H.A., 1992, Lo S.S. et al., 1994, Jain V. et al, 1996).
В течение последних двух десятилетий в отечественной и зарубежной литературе появилось большое количество научных работ, связанных с изучением возможностей количественных методов исследования клетки -морфометрии и ДНК-проточной цитофлуорометрии (Богатырев В.Н., 1989, 1991, Clark G.M. et al., 1989, Auer G. et al., 1994, Camplejohn R.S. et al., 1985, 1995, Utada Y. et al., 1998). Сведения, имеющиеся в литературе по прогностическому значению клеточных параметров, также противоречивы. Плоидность и показатели пролиферативной активности опухоли (количество клеток в S-фазе клеточного цикла и индекс пролиферации) рассматриваются многими авторами как факторы прогноза течения болезни (Богатырев В.Н., 1989, 1991, O’Reilly S.M. et al., 1990, Camplejohn R.S. et al., 1995, Peiro G. et al., 1997), хотя другие авторы не придают им значительной прогностической роли (Kaufinann М. et al., 1988, Stanton P.D. et al., 1992, Russo A. et al., 1994, Pfisterer J. et al., 1995). Исследований по прогностическому значению этих факторов только в группе больных МРРМЖ в литературе недостаточно.
Не менее противоречивы данные о значении морфометрических критериев, в частности размеров ядер при раке молочной железы (Baak J.P.A. et al., 1983, 1985, Picnta K.J. et al., 1991, Aaltomaa S. et al., 1992, Fregene T.A. et al., 1994, Watanabe T. et al., 1995, Jonjic N. et al., 1996, Iwaya K. et al., 1997).
Таким образом, оценка клеточных параметров опухоли в совокупности с клиническими данными, результатами морфологического исследования, рецепторным статусом опухоли и его динамикой, вероятно, позволит выявить те биологические особенности опухолевого роста, которые играют роль в прогнозе заболевания.
Несмотря на комплексный подход к лечению больных МРРМЖ, у 40-50% женщин за 5-летний период после проведенного радикального лечения
наступает диссеминация процесса (Баженова А.П., 1977, Jacquillat С. et al., 198 Schwartz G.F, et al., 1994, Valero V. et al., 1996). Далеко не всегда степи распространенности опухолевого процесса предопределяет течеш заболевания. Некоторые авторы отдают предпочтение биологически параметрам и особенностям клеток опухоли в плане прогноза течения болезн: С другой стороны, различные варианты предоперационного лечения мог; оказывать влияние не только на продолжительность безрецидивного период но и на локализацию метастазов (Чиквашвили Б.Ш., 1993, Koscielny S. et а 1989, Goldhirsch A. et al., 1994, Gnaat M. et al., 1995, Abe H. et al., 1996). Kpoiv того, эффективность лечения рецидивов и метастазов зависит с одной сторон от их локализации, а с другой — определяется характером лечения первичнс опухоли (Мхеидзе Е.Р., 1991, Чиквашвили Б.Щ., 1993, Bonneterre I, Mercier IV 1993, Houston S.J. et al., 1993, de Takats P.G. et al., 1993).
В этом аспекте представляется важным изучение особенностс метастазирования рака молочной железы с учетом различных параметро рецепторного статуса и гистологического варианта опухоли, количественнь параметров клетки опухоли, а также вариантов проводимого лечения.
Цель исследования. Изучение эффективности лечения больных МРРМ по критериям 5- и 10-летней общей и безрецидивной выживаемости с учете клинических и биологических факторов прогноза, определяемых i современном уровне.
1. Оценить прогностическое значение влияния различных клинических биологических факторов (возраста, менструального статуса, степи распространенности процесса по системе TNM, наличия и степени поражеи регионарных лимфатических узлов, гистологической формы опухоли, степе! терапевтического патоморфоза, рецепторного статуса опухоли) п] местнораспространенном раке молочной железы.
-72. Определить наиболее эффективные варианты комплексного лечения больных местнораспространенным раком молочной железы по критериям 5-ти и 10-ти летней общей и безрецидивной выживаемости.
3. Выделить наиболее эффективные варианты предоперационного лечения больных МРРМЖ при разной степени распространенности процесса (по ТИМ).
4. Оценить влияние показателей ДНК-проточной цитофлуорометрии (плоидности и показателей пролиферативной активности клеток опухоли), а также морфометрических параметров (площади, периметра и коэффициента формы ядра) на отдаленные результаты лечения больных МРРМЖ за 10-летний период наблюдения.
5. Проанализировать сроки появления и характер метастазирования при местнораспространенном раке молочной железы в зависимости от вариантов лечения и основных прогностических факторов.
Научная новизна. На основе анализа большого клинического материала изучена прогностическая значимость различных клинико-морфологических факторов. Установлено, что увеличение числа пораженных лимфатических узлов достоверно ухудшает показатели общей и безрецидивной выживаемости больных МРРМЖ при 10-летнем сроке наблюдения. Уровень рецепторов эстрогенов в опухоли до начала лечения, а также его изменение в процессе лечения, имеет прогностическое значение при МРРМЖ. Больные с опухолями положительными по РЭ, имеют более высокие показатели общей и безрецидивной выживаемости, что отражает важность включения гормонотерапии в комплекс лечебных мероприятий у пациенток с РЭ+ опухолями. Впервые показано прогностическое значение уровня рецепторов эстрогенов в остаточной опухоли после различных видов предоперационного лечения, а также обратная корреляция рецепторного статуса опухоли по
рецепторам прогестерона со степенью терапевтического патоморфоза опухоли.
При построении многофакторной модели установлено прогностическ значение размеров первичной опухоли (критерий Т), а также ряда параметре значимых при проведении однофакторного анализа: количества пораженш регионарных лимфатических узлов и статуса первичной опухоли I рецепторам эстрогенов.
Выделены наиболее эффективные схемы предоперационш химиотерапии (СМБАУ и СМБУР) по критериям 5- и 10-летней общей безрецидивной выживаемости, а также химиолучевого лечеш (СМБУР+лучевая терапия) по критерию 5-летней безрецидивне выживаемости. Изучение отдаленных результатов лечения больных МРРМ показало улучшение общей и безрецидивной выживаемости при проведет гормонотерапии тамоксифеном независимо от менструального статуса, а таю целесообразность выключения функции яичников у больных с сохранение менструальной функцией.
Установлено, что применение предоперационной химиотерага достоверно улучшает результаты лечения больных Т2№М0 стадии, проведение предоперационного химиолучевого лечения или предоперационш химиотерапии позволяет достоверно улучшить результаты лечения больнь МРРМЖ при степени распространенности процесса Т3-4ШМ0.
Показано, что плоидность, процент анеуплоидных клеток в опухоли показатели пролиферативной активности (число клеток в Б-фазе клеточно: цикла и индекс пролиферации) являются высоко достоверными фактора?, прогноза у больных МРРМЖ независимо от проводимого предоперационно лечения.
Морфометрические параметры ядер клеток опухоли позволяют ] визуальном уровне косвенно судить о степени пролиферативной активное
опухоли. Кроме того, площадь ядер позволяет уточнить прогноз заболевания у больных, имеющих опухоли с высокой пролиферапшюй активностью (индекс пролиферации более 15 %), а также при наличии анеуплоидной опухоли.
Исследование характера прогрессирования у больных МРРМЖ выявило особенности метастазирования в зависимости как от биологических параметров опухоли, так и от характера проводимого лечения. Для рецепторотрицательных опухолей характерны более частые метастазы в висцеральные органы и реже в кости. Впервые показана связь характера прогрессирования с плоидностью первичной опухоли. Отмечено, что у больных с диплоидными опухолями редко встречаются метастазы в кости, а также метахронный рак второй молочной железы. Включение лучевой терапии в комплекс лечебных мероприятий у больных МРРМЖ приводит к изменению характера метастазирования. При этом увеличивается количество метастазов в висцеральные органы при уменьшении числа локорегионарных метастазов.
Изучение клинических и биологических факторов у больных МРРМЖ дает возможность прогнозировать течение болезни уже на первом этапе лечения и выделить подгруппы пациенток, которым необходимо применять более эффективные варианты лечения с использованием новых препаратов, схем лечения, а также интенсификацией дозы химиопрепаратов.
Практическое использование параметров ДНК-проточной цитофлуорометрии способствует выделению групп больных, нуждающихся в более интенсивном лечении, а также может послужить основанием для проведения научных исследований по оценке эффективности различных вариантов адъювантного и нео-адъювантного лечения больных МРРМЖ с различной пролиферативной активностью и плоидностью опухоли.
Использование результатов исследования в клинике позволяет оптимизировать лечебные подходы у больных МРРМЖ с учетом степени
распространенности процесса, возраста, менструального статуса больны? уровня рецепторов стероидных гормонов и их динамики.
Полученные результаты по изучению характера и сроко мегастазирования позволят выбрать наиболее оптимальные варианты лечени больных МРРМЖ с целью повышения эффективности лечения рецидивов метастазов и улучшения качества жизни пациенток.
Данные, полученные в результате проведенной работы, могут лечь основу методических рекомендаций для практических онколого! использоваться в преподавательской работе на кафедрах онкологии
Апробация работы состоялась 30 июня 1999 года на совместно научной конференции с участием: хирургического отделения опухоле молочных желез, хирургического отделения опухолей женской репродуктивно системы, хирургического отделения диагностики опухолей, радиохирурги! отделения восстановительного лечения, отделения клинической фармакологи и химиотерапии, отделения химиотерапии, отделения комбинированны методов лечения злокачественных опухолей, лаборатории клиническо цитологии РОНЦ им Н.Н.Блохина РАМН, кафедры онкологии РМАПО.
Основные положения диссертации представлены на: межрегионально научно-практической конференции «Организация онкологической служб! лечение и реабилитация больных злокачественными опухолями основны локализаций», Рязань, 12-13 сентября, 1996 г.; 23-м Европейском конгрессе г цитологии, 22-25 сентября, 1996г., Орхус, Дания; заседании № 42 Московского онкологического общества, 29 мая 1997г.; заседании Рязанско1 областного общества хирургов, 17 декабря, 1998 г.; 3-м Всероссийском съезд клинических цитологов, г. Самара, 25-27 июня 1999г.
Публикации. По теме диссертации опубликовано 19 печатных работ.
Объем и структура диссертации. Работа изложена на 293 страницг машинописного текста, состоит из введения, обзора литературы, 5-ти гла
заключения, выводов и списка литературы. Диссертация содержит 76 таблиц и 106 рисунков. Список литературы включает 383 источника, в том числе 71 -отечественных и 312 зарубежных.
Содержание работы. Материалы н методы исследования. Настоящее исследование является результатом ретроспективного анализа историй болезни 1896 больных местнораспространенным раком молочной железы, проходивших лечение в РОНЦ им Н.Н.Блохина РАМН за период с 1979 по 1994 гг.
Ш -метастазы в надоиочичные лимфатические узлы
рис. 1 Распределение больных МРРМЖ в зависимости от степени распространенности процесса по системе ТИМ
Распределение больных по группам в зависимости от степени распространенности процесса представлено на рис 1.
Гистологическое исследование, определение уровней рецепторов стероидных гормонов проводилось в лабораториях патологической анатомии и биохимии НИИ КО РОНЦ им. Н.Н.Блохина РАМН. Уровень рецепторов эстрогенов и прогестерона рассматривался как положительный при показателе
>10 фмоль/мг белка, как отрицательный — при 10 (п=39) 40,46±8,43 7,9919,23 56,43+8,92 30,14112,43
источник