Морфологические типы рака молочной железы у членов семьи и множественные первичные опухоли: морфология генетически определена?
Мы провели настоящее исследование, чтобы определить, генетически определена морфология рака молочной железы.
Используя общенациональную базу данных о семейных раках в Швеции, в которой представлены данные о 10,2 млн. Человек и более 25 000 случаев рака молочной железы, характерных для морфологии, мы следовали морфологическим типам семейных раковых заболеваний между матерями и дочерьми и между сестрами. Кроме того, мы зафиксировали морфологические данные у женщин, которые представили два первичных рака молочной железы и у тех, кто представил инвазивный и на месте рак молочной железы. Мы использовали статистику каппа для изучения связи между генетикой и морфологией. Значение каппа 0 указывает, что процесс является случайным, а значение 1 указывает, что оно полностью определено (т. Е. Генетическое); считается, что значения от 0,40 до 0,60 указывают на умеренно определенный процесс.
Образец исследования включал в общей сложности 25 730 первых и 3394 вторых инвазивных форм рака молочной железы и 2990 случаев рака молочной железы на месте. Канальные, дольковые, трубчатые и комедо были наиболее распространенными инвазивными типами. Мы идентифицировали 164 пары матери и дочери с раком молочной железы с определенной морфологией, что дает низкое значение каппа 0,08. Среди 100 сестринских пар значение каппа составляло 0,002. У лиц с двумя первичными раками молочной железы значения каппа составляли 0,22 и 0,01 для двух инвазивных и in situ-инвазивных пар соответственно. Однако для опухоли с последующей опухолью, обнаруженной в контралатеральной груди менее 1 года спустя, значение каппа составляло 0,47.
Данные показывают, что морфология рака молочной железы не определяется генетически. Однако из-за смешанных морфологий и подавляющей распространенности морфологии протоков результаты для редких морфологий следует интерпретировать с осторожностью.
Опухоли молочной железы, как полагают, возникают из терминальных донных локулярных единиц и содержат два общих морфологических типа: протоковая и дольковая неоплазия [1]. Более редкие морфологические типы включают тубулодекулярные, комедо, медуллярные, муцинозные и педжетические типы [2]. Морфологический тип имеет последствия для лечения и прогноза, и было бы интересно определить, генетически определяется морфологический тип.
Опухоли молочной железы часто встречаются со смешанными морфологическими типами, предполагая, что в таких случаях один генетический фон может приводить к возникновению опухолей с множественными морфологиями. Известно также, что долькобулярные раковые опухоли in situ могут приводить к развитию внутрикостных инвазивных форм рака [2,3]. Очень ограниченные данные доступны по морфологическим типам семейного и наследуемого рака молочной железы. Единственными последовательными морфологическими признаками рака молочной железы, связанными с мутациями в генах BRCA1 и BRCA2, являются более низкие частоты лобулярной морфологии по сравнению с частотами в BRCA1 / 2-несвязанных семейных раковых опухолях молочной железы [4,5]. Связанные с BRCA1 опухоли проявляют небольшой избыток мозгоподобной морфологии. Связанные с BRCA1 / 2 раковые опухоли молочной железы также имеют тенденцию иметь проточную или лобулярную гистологию in situ менее часто, чем все раковые опухоли молочной железы [5]. Семейные раковые заболевания молочной железы, которые не связаны с BRCA1 / 2, не показали значительного морфологического различия между всеми раками молочной железы [4]. На основе более ранних небольших исследований предполагалось, что мутации в гене E-cadherin присутствуют только в долевом раке молочной железы; однако это не подтвердилось в недавнем более крупном исследовании, в котором также выявлены мутации в гене E-cadherin в раке протоков [6].
В настоящем исследовании мы использовали общенациональную базу данных о семейных заболеваниях в Швеции для изучения морфологических типов рака молочной железы у членов семьи и у лиц с двумя первичными опухолями [7]. База данных была обновлена в 2001 году и включала более 10 миллионов человек и более 1 миллиона зарегистрированных опухолей, полученных из шведского реестра рака за 1958-1998 годы. Он предлагает уникальные возможности для надежной оценки семейного риска, поскольку данные о семейных отношениях и раках были получены из зарегистрированных источников с практически полным охватом. Шведский реестр рака использовал систему кодирования Международной классификации болезней (ICD) ICD-O-2 с 1993 года. Таким образом, конкретная морфологическая классификация охватывает только 6 лет, но из-за ее общенационального охвата большое число пациентов с раком молочной железы включены ,
Мы провели настоящее исследование, чтобы определить, определяет ли морфологический тип дискретный генетический фон.
Шведская база данных о семейных раках была первоначально создана в середине 1990-х годов, связав регистрацию семейных семей с шведским реестром Швеции [7-9]. Для каждого ребенка имеются данные об обоих родителях во время рождения. Каждому человеку был присвоен уникальный идентификационный номер (который отличается от национального идентификационного номера — «личный номер»); это позволяет строить семьи, например, через мать. База данных включает данные для всех лиц, родившихся в Швеции после 1931 года, а также данные для их биологических родителей на общую сумму более 10,2 млн. Человек. В начале 2001 года было обновлено включение раковых заболеваний из общенационального шведского реестра рака за 1958-1998 годы. База данных организована в 3,2 миллиона семей (родители и дети).
Полнота регистрации рака в 1970-х годах оценивалась более чем на 95% и сейчас считается близкой к 100%. Процент цитологически или гистологически подтвержденных случаев рака молочной железы близок к 100% [10]. Шведская база данных о семейных раках имеет неполную связь от умершего потомства с родителями, особенно среди рожденных в период с 1932 по 1940 год. Из общего числа 7,0 млн. Детей 216 000 человек умерли к концу наблюдения (31 декабря 1998 года). Родительская информация отсутствовала у 15 000 умерших потомков, у которых был диагноз рака (9,9% всех видов рака у потомства). Этот дефицит вряд ли окажет существенное влияние на результаты настоящего исследования.
Шведский реестр рака основан на обязательном уведомлении о случаях [10]. Четырехзначный диагностический код в соответствии с 7-й ревизией МКБ использовался до 1992 года; после этого использовалась система кодирования ICD-O-2. В случаях множественных морфологических типов уведомления считаются наиболее распространенной морфологией. Среди первого и второго рака молочной железы, а также in situ и инвазивных видов рака, все случаи были включены; однако в ходе анализа был рассмотрен вопрос о том, произошли ли второй рак в одной и той же груди или в контралатеральной, и временной интервал между диагнозами.
Информация о семейной истории была собрана для всех родственников первой степени (родителей, братьев и сестер и детей), но в настоящем исследовании рассматривались только отношения матери и дочери и сестры-сестры. В небольшом количестве семей были затронуты три или более сестры, но они не были включены в настоящий анализ.
Статистический анализ был основан на статистике каппа как мера согласования между морфологиями; значения каппа вычисляются по следующему уравнению [11,12].
Каппа может принимать значения от -1 до 1; 0 указывает на полное случайное появление, а -1 или 1 указывает на полностью определенный процесс. Значения от 0,40 до 0,60 считаются умеренно определенными. Для простоты в настоящем докладе мы представляем только положительные значения каппа, удаляя знак минус. Значения каппа невзвешены, но все результаты были также проверены с использованием взвешенного теста каппа с неизменными результатами [11]. Некоторые тесты также проводились по выбранным морфологическим типам.
Использование шведской базы данных о семейных заболеваниях было одобрено Комитетом по этике Института Каролинска, на юге.
Шведская база данных о семейных заболеваниях охватывает 1958-1998 годы из шведского реестра рака, но поскольку с 1993 года была зарегистрирована специфическая морфология, мы включили только те раковые опухоли молочной железы, которые были диагностированы между 1993 и 1998 годами. Семейный рак молочной железы определялся как те случаи, когда рак молочной железы был диагностирован у матери или сестры пациента с индексом в период с 1993 по 1998 год.
Число случаев рака молочной железы, специфичных для морфологии, показано в таблице 1. В течение 6-летнего периода с 1993 по 1998 год в Швеции было зарегистрировано в общей сложности 25 730 первых и 3394 вторых инвазивных форм рака молочной железы и 2990 случаев рака молочной железы in situ. Наиболее частыми формами были боковые и лобулярные инвазивные и in situ раки; группа «другие» в основном включала неопределенные морфологические типы, называемые «аденокарцинома». Для раковых образований in situ не использовались морфологии, такие как тубулодекулярные, муциновые, медуллярные и цистосаркомальные филлоды. Тип comedo был относительно более частым среди in situ (15,1%), чем среди инвазивных случаев (5,6%).
Количество случаев рака молочной железы, специфичных для морфологии, в Базе данных о семье в Швеции за период 1993-1998 годов
Проценты относятся ко всем раковым заболеваниям, кроме тех, что относятся к категории «Другие» (неопределенные морфологические типы). Таким образом, для первого первичного значения процентное соотношение составляет от 21 440 раковых заболеваний, для второго первичного — от 2759 раковых заболеваний, и они составляют от общего числа 2623 для рака in situ.
В таблице 2 показано распределение специфических для морфологии случаев рака молочной железы между матерями и дочерьми, диагностированных в течение 1993-1998 годов. Только три наиболее распространенных морфологических типа показаны отдельно. Было проанализировано 164 пары матери и дочери, и было рассчитано значение каппа 0,08, что указывает на то, что морфологии семейных раковых образований между двумя поколениями были совершенно случайными. Аналогичный анализ проводился между сестрами, составляющими до 100 пар (табл. 3). Значение каппа составляло 0,002, что указывает на то, что морфология между сестрами также была полностью случайной.
Численность семейных раковых заболеваний молочной железы у матери и дочери по морфологии
Значение Kappa для всех типов 0,08.
Численность семейных раковых заболеваний молочной железы у сестер по морфологии
Значение Kappa для всех типов 0.002.
Было также рассмотрено несколько первичных случаев рака молочной железы (таблица 4). В 907 году женщины диагностировали два первичных рака. Общее значение каппа по-прежнему было низким, равным 0,22, но были некоторые типы, которые оказались менее случайными. Среди 147 женщин с первичными лобулярными раковыми заболеваниями 55 человек получили второй дольковой рак. Однако значение каппа было почти равным, равным 0,23, когда были проверены только протоковые и лобулярные морфологии. Аналогично, среди 66 тубулодекулярных первых видов рака 14 женщин впоследствии были диагностированы как имеющие второй тубулодекулярный рак. Связь между in situ и инвазивным раком молочной железы среди 465 женщин показана в Таблице 5. Общее значение каппа было низким, равным 0,01, но некоторые комбинации in situ и инвазивных видов рака (то есть комедо с протоком и лобулярные с тубулодекуляром) ,
Число случаев рака молочной железы у женщин с первым и вторым инвазивным раком молочной железы по морфологии
Значение Kappa для всех типов 0.22; значение каппа для протокового и долькового 0,23; значение каппа для протокового, долькового и тубулодального 0,18.
Число случаев рака молочной железы у женщин с инвазивным и in situ раком молочной железы по морфологии
Значение Kappa для всех типов 0.01; значение каппа для протокового и долькового 0,18; значение каппа для протокового, долькового и тубулодедуктивного 0,08.
В таблицах 4 и 5 все виды первого и второго рака рассматриваются независимо от латеральности или времени между ними. Эти переменные повлияли на значения каппа (таблица 6). Для первой / второй инвазивной раковой последовательности значения каппа увеличивались, когда второй рак был диагностирован в контралатеральной груди (от 0,22 до 0,38) и незначительно, когда было диагностировано менее 1 года после идентификации первого рака (0,23). Когда оба этих условия были выполнены, значение каппа составляло 0,47, что указывает на умеренную зависимость между морфологиями. При этих условиях значение каппа составляло 0,63, когда тестировались только протоковые и лобулярные типы. Причиной этих увеличенных значений каппа было то, что дольковой опухоли часто следовала другая дольчатая опухоль. Каппа составляла 0,40, даже когда протоковые и лобулярные типы тестировались отдельно для контралатерального рака молочной железы, диагностированного более чем на один год. Аналогично, в in situ / инвазивной последовательности значение каппа составляло 0,33, когда контралатеральная грудь была поражена в течение 1 года. Все значения каппа были ниже в in situ / инвазивной последовательности, чем в первой / второй последовательности рака молочной железы.
В настоящем анализе мы использовали тест каппа, чтобы проверить, были ли морфологии двух случаев рака молочной железы у членов семьи или у одних и тех же людей одинаковыми или разными типами [11,12]. Слово предостережения здесь в порядке, потому что в тесте учитывается количество событий, а общие типы событий взвешены больше, чем редкие события. Тип протока, являясь доминирующей морфологией, может затмить закономерности редких типов. Кроме того, рак молочной железы часто имеет смешанную морфологию при представлении [3], и только основной тип был зарегистрирован в шведском реестре рака. Проблема доминирования можно избежать, проверяя отдельные редкие типы отдельно, но для небольшого числа случаев случайная вариация может быть большой. Таким образом, семейные раковые опухоли были настолько малы в настоящем исследовании, что нецелесообразно отдельно тестировать образцы для редких морфологий.
Данные, использованные в настоящем анализе, были взяты из базы данных о семейных раках Швеции, которая имеет почти полное общенациональное охват семей и случаев рака [7-9]. Хотя морфологическая классификация используется всего лишь 6 лет (с 1993 по 1998 год), база данных содержит информацию о более чем 25 000 первых инвазивных и почти 3000 случаях in situ.
Основной вывод настоящего исследования заключается в том, что морфологические типы рака молочной железы не определяются генетически. Значения каппа были близки к 0 для специфических для морфологии семейных раковых опухолей молочной железы, которые анализировались в парнях матери-дочери или сестры-сестры. Такие анализы наиболее убедительны, поскольку представление морфологии полностью независимо. Даже морфологическое представление первого и второго рака молочной железы, а также in situ и инвазивные раковые опухоли молочной железы были почти полностью случайными, когда они были ограничены контралатеральным раком, диагностированным более чем на один год. Такие условия, вероятно, определяют две независимые первичные опухоли. Единственным исключением было то, что протоковые и лобулярные раки испытывались отдельно, для которых значение каппа составляло 0,40.
Единственные наблюдения, которые предполагают неслучайное представление, ограничивались контралатеральными инвазивными опухолями, диагностированными менее чем на один год. Значение каппа составляло 0,47, когда были проверены все типы опухолей и 0,63, когда тестирование ограничивалось протоковыми и дольковыми типами. Эти высокие значения каппа были учтены дольковыми опухолями. Лобулярный in situ или инвазивный рак молочной железы часто мультифокальный или двусторонний при представлении, и даже если односторонняя морфология имеет тенденцию предрасполагать к раку в контралатеральной груди [3,13]. Высокие значения каппа для опухолей, диагностированных менее чем через 1 год, свидетельствуют о том, что второй рак не является независимым от первого и что он может быть рецидивирующей опухолью. Может показаться парадоксальным, что повышенная каппа была обнаружена только для контралатеральных опухолей, диагностированных менее чем через 1 год. Вероятное объяснение заключается в инструкциях в шведском реестре рака о представлении данных о множественных первичных опухолях. Опухоли, которые диагностируются временно близко друг к другу, скорее всего, будут представлены как независимые праймериз, если они встречаются контралатерально, а не ипсилатерально. Поскольку практически все опухоли, зарегистрированные в шведском реестре рака, гистологически или цитологически проверены, достоверность данных высока, и это также относится ко второму праймерию [14].
Таким образом, в пределах данного размера выборки результаты показывают, что морфологические типы рака молочной железы не определяются генетически.
ICD = Международная классификация болезней.
База данных о детях в Швеции была создана путем связывания регистров, хранящихся в Статистическом управлении Швеции и шведского реестра рака. Исследование было поддержано Шведским онкологическим обществом и Юбилейным фондом короля Густава V.
источник
Рак груди – патология, заболеваемость которой с каждым годом только увеличивается. Сегодня врачи-онкологи многие усилия направляют на профилактику и лечение этого заболевания.
В подборе оптимальной терапии призваны помогать различные классификации, которые позволяют более точно оценить структуру опухоли и ее особенности. В результате появляется возможность подобрать оптимальные средства, способные воздействовать на те или иные раковые клетки.
Подробно о признаках рака МЖ у женщин, причинах, стадиях, диагностике, профилактике и прогнозе читайте в этой статье.
Рассмотрим, какая классификация рака молочной железы используется врачами сегодня и какие виды рака МЖ существуют.
В клинике для практикующих врачей большое значение имеет классификация опухоли груди на несколько степеней. Благодаря их оценке, доктор предполагает, как дальше будет развиваться болезнь, и какое лечение подобрать.
- 0 стадия характеризуется минимальными поражениями окружающих тканей и поддающуюся терапии в 98%;
- I стадия сопровождается обнаружением малого образования диаметром до 2 см, которое не дало метастаз и поддается терапевтическому воздействию в 96% случаев;
- II стадия, для которой обычен размер опухоли от 2 см до 5 см, причем стадия может сопровождаться поражением лимфоузлов или протекать без него, поддается лечению в 90% случаев;
- III стадию разделяют на три подстадии, каждая из которых характеризуется количеством пораженных лимфатических узлов и их удаленностью от первоначального злокачественного очага. В зависимости от подстадии выживаемость будет сильно колебаться от 11% до 70%.
- IV стадия, при которой вовлекается в процесс не только грудь, но и другие органы. Излечение возможно только в 10% случаев.
Дополнительно в клинике используют TNM классификацию, в которой T – это описание первичной опухоли, N – степень поражения региональных лимфоузлов, а M – наличие метастаз.
Отметки в карте с T0 по T4 соответствуют стадиям, а дополнительно в TNM выделяют пояснения:
DCIS — протоковый рак молочной железы;
LCIS – дольковое поражение;
Paget – поражение соска и околососковой зоны.
Отметка H по TNM может выглядеть в карте, как:
NX – нельзя оценить состояние лимфоузлов;
N0-N3 – стадийность поражения по мере усугубления.
Метастазы, обозначаемые буквой M c индексом X свидетельствуют по TNM, что данных для оценки нет. Если индекс меняется на 1, то метастазы отсутствуют, а если на 2, то присутствуют.
Макроскопическое строение – это картина, которую может увидеть врач при визуальном осмотре опухоли, чаще всего не используя специальные методики типа окрашивания ткани и изучения ее под микроскопом.
Опухоль груди макроскопически разделяется чаще всего на две патологии: узловую и диффузную, но врачами сегодня выделяется дополнительно ряд редко встречающихся заболеваний.
Онкология узлового типа относится к наиболее часто диагностируемым формам болезни. Характерной чертой узловой формы рака молочной железы является образование небольших, плотных по структуре участков некротизированной ткани, которые при пальпации определяются, как бугристые, узелковые.
Чаще всего образование затрагивает железистые структуры, а потому говорят, что развился железистый рак молочной железы.
Образование не обязательно должно быть округлой формы, вполне возможно появление у него боковых наростов. Поскольку патологические клетки очень глубоко пронизывают ткани пораженной железы, то при визуальном осмотре, если попросить женщину поднять руки, можно отметить с пораженной стороны:
- образование небольшого углубления;
- формирование кожистых складок, которые отсутствуют со здоровой стороны;
- иногда обнаруживаются выделения из сосков.
Кожные покровы в месте, где образовался узловой рак, меняют цвет на желто-серый или бурый. Сама кожа напоминает по структуре апельсиновую корку, теряет гладкость и упругость. По мере прогрессирования, грудь увеличивается в размерах, на коже образуются болезненные язвы.
Онкология диффузного типа встречается несколько реже, но характеризуется худшим прогнозом, так как быстрее прогрессирует и дает метастазы. При этом виде болезни поражается не один участок, а вся железа в целом, отмечается ее отечность, изменение структуры кожных покровов.
Диффузный вид болезни принято разделять на три основных типа:
1.Воспалительный рак молочной железы
Встречается редко и чаще всего является следствием неверно подобранного лечения. Образование маститоподобных или рожистых опухолей сопровождается выраженным воспалительным синдромом.
Отмечается отечность, повышение температуры тела, покраснение кожи, болезненность. Поэтому известен также, как отечно-инфильтративная форма по некоторым классификациям.
Если развилось рожистое воспаление, раковые клетки обнаруживаются также в лимфатических сосудах.
2. Инфильтративный или инфильтрирующий рак
Раковые клетки распространяются по всей груди, вовлекая в патологический процесс ближайшие лимфатические узлы. При пальпации обнаруживается плотный участок (инфильтрат), при прощупывании которого пациентка может жаловаться на болевые ощущения.
Разновидность диффузной патологии, которая в медицинской практике встречается очень редко. Характеризуется образованием множества инфильтративных очагов, которые имеют тенденцию к слиянию.
Грудь по мере развития патологии уменьшается в размере, кожа над ней становится плотной, не поддается даже минимальному сдвиганию в сторону, появляются яркие пигментные пятна. Этот тип новообразования часто затрагивает не только саму грудь, но и соседние органы и ткани. Пораженными оказываются грудная клетка, диафрагма.
Онкология соска или, как еще называют, болезнь Педжета – разновидность онкологии груди, которая нечасто встречается в медицине, но все же выделена в отдельную категорию из-за своих морфологических особенностей. Болезнь характеризуется медленным развитием и диагностируется всего у 3% женщин с подозрениями на РМЖ.
В первую очередь при этом заболевании поражается сосок или околососковая зона. В области формирования опухоли можно отметить образование корочки, появление изъязвлений на кожном покрове. По мере прогрессирования заболевания патологические клетки распространяются вглубь молочной железы.
Помимо трех основных типов патологии врачи дополнительно выделяют редкие формы заболевания или, как их еще называют обобщенно, инфильтративный рак молочной железы неспецифического типа, который диагностируется не так часто.
К ним относят следующие типы:
- тройной рак негативного типа , отличающийся способностью к быстрому распространению и крайней устойчивостью к лечению, чем и объясняется его название;
- медуллярный рак молочной железы – еще одна редкая форма, характеризующаяся крайне быстрым ростом и плохим прогнозом для терапии;
- филлодии , характеризующиеся образованием чаще всего доброкачественных новообразований из соединительнотканных элементов, входящих в состав желез;
- ангиосаркома , характеризуется выраженной злокачественностью и большой склонностью к метастазированию. Развивается из раковых клеток одной из оболочек сосудов, и в основном в случае с грудной железой, является осложнением при неправильно выбранном лечении;
- папиллярный рак молочной железы является разновидностью инфильтративного и встречается нечасто, характеризуется образованием специфических сосочковых структур;
- карцинома (крайне злокачественная форма), называемая также «слизистый рак» или «коллоидный», названная так из-за того, что новообразование представлено в основном слизистым компонентом, в котором расположены части опухоли;
- скиррозный рак представляет собой поражение стромы органа и невостребованных фиброзных компонентов.
Неспецифический тип патологии выделять необходимо, чтобы правильно выставлять пациенткам диагноз, составлять план лечения и прогноз. Почти все редкие формы могут быть как внутрипротоковые, так и дольковые.
Гистологическое строение опухоли – еще один важный показатель, на который обращают внимание врачи, присваивая новообразованию ту или иную классификацию. Под гистологией понимают клеточное строение, данные о котором получают с помощью исследования небольшого участка ткани под микроскопом.
Гистологическая классификация рака груди выглядит так:
1. Неинфильтрирующий (неинвазивный рак молочной железы)
Характерен, в основном, для начальной степени, часто имеет название «рака на месте». Обнаруживается, обычно, после того, как у пациентки будет удалено доброкачественное новообразование.
Делится на внутридольковый и внутрипротоковый. В соответствии с названиями, каждый из них поражает свою зону.
2. Инфильтрирующий (инвазивный)
Характеризуется способностью раковых клеток затрагивать ближайшие органы и ткани. ВОЗ выделяет около 10 разновидностей этого типа, для каждого из которых характерно поражение какой-то одной зоны.
инфильтрирующий дольковый рак МЖ
Отдельно выделяют инфильтрирующий дольковый рак и инвазивный протоковый рак, как и в случае с неинвазивным типом патологии. В этой группе, в связи с более благоприятным течением, также отдельно выделяют тубулярный рак молочной железы.
Гистологическая классификация опухолей подразумевает разделение на высокодифференцированный и низкодифференцированный рак. В первом случае прогноз выживаемости гораздо выше.
Патогенез – это механизм развития болезни. В зависимости от этого, рак груди также можно классифицировать на несколько разновидностей. В основном, это гормонозависимый рак молочной железы.
Пациентки привыкли, что виной всему обычно эстроген, но не только этот гормон может участвовать в патогенезе. Выделение по гормональным предпосылкам необходимо, чтобы обнаружить причину заболевания и включить в структуру лечения воздействие непосредственно на нее. Большинство гормонозависимых патологий – это инвазивный дольковый рак по гистологическому строению, но могут встречаться и исключения.
По патогенезу выделяют следующие виды рака груди:
1. Гипотириоидный вид
Является, так называемым «молодым раком», так как диагностируется в основном у женщин в возрастном промежутке от 15 до 35 лет. Эстроген роли не играет. В группе риска оказываются представительницы прекрасного пола, страдающие от ожирения, патологических изменений в яичниках или щитовидной железе.
Часто сопровождается снижением выработки гормонов щитовидки. Эта разновидность инвазивного рака развивается стремительно, метастазирует в соседние органы и ткани, а прогноз при его обнаружении характеризуется, как неблагоприятный.
2. Яичниковый вид
Еще один гормонозависимый вид рака, развивающийся на фоне недостаточного функционирования яичников. Столкнуться с ним женщины могут после родов, из-за образования кист на яичниках, при начале половой жизни. Болезнь стремительно развивается и прогноз неблагоприятный.
3. Гипертензионно-надпочечниковый вид
Диагностируется у дам, чей возраст превышает отметку возрастной группы — 48-65 лет. Эстроген не участвует в патогенезе. В опасности представительницы прекрасного пола, у которых уровень кортизола повышен, имеется лишний вес, гипертония. Признаки быстрого старения также усугубляют ситуацию. Как и в предыдущем виде, быстрое развитие и неблагоприятный прогноз.
4. Рак во время беременности и лактации
Злокачественный, характеризуется, как агрессивный, с неблагоприятным прогнозом. Является реакцией организма на сильные гормональные изменения. Эстроген задействован.
Раку молочной железы по МКБ-10 присвоен код C50.
Выделяют подтипы от C50.0 до C50.9 в зависимости от локализации пораженной части. Это могут быть верхние, нижние или боковые квадраты, соски и ареолы, центральная или подмышечная части.
РМЖ – заболевание, представляющее серьезную угрозу для жизни и здоровья пациенток. Сегодня, к сожалению, отсутствует способ застраховаться от этой патологии на 100%, а потому столкнуться с ней может любая представительница прекрасного пола, независимо от возраста.
Чтобы минимально обезопасить себя от заболевания, нужно знать о патологии как можно больше, включая виды рака, классификацию по ТНМ и характерные изменения в организме. Ведь своевременное обращение к врачу при появлении негативных симптомов может спасти жизнь!
Профилактика рака молочных желез
источник
В настоящее время рак молочной железы является самым частым злокачественным новообразованием у женщин и стоит на первом месте в структуре онкологических заболеваний по причине смертности.
В настоящее время основная задача лечения рака молочной железы – достичь максимального эффекта и минимальных токсических воздействий. Это возможно только путем индивидуализации терапии, то есть подбор лечения индивидуально для каждой пациентки с учетом различных факторов, которые могут предсказать ответ на лечение и дать какой-то прогноз в течении заболевания.
В настоящее время известны порядка 67 различных факторов, которые могут быть прогностическими и предсказательными при раке молочной железы. Тридцать семь из этих факторов распределены в три группы, которые включают эпидемиологические факторы, морфологические и молекулярно-биологические факторы.
Основным морфологическим фактором прогноза рака молочной железы это:
- размер опухоли;
- тип ее роста;
- количество регионарных лимфатических узлов, в которых имеются метастатические поражения;
- гистологический тип опухоли;
- степень гистологической злокачественности;
- наличие опухолевых эмболов в лимфатических и кровеносных сосудах.
К молекулярным факторам относятся такие как:
- митотический индекс;
- экспрессия ki-67;
- экспрессия рецепторов к эстрогенам и прогестерону;
- белок СМ2;
- внутрисосудистый фактор роста;
- bc-2, p-53.
Учитываются также и некоторые другие факторы.
Нами проведено исследование – 687 наблюдений рака молочной железы. Это больные, которые оперировались в клинике больницы Петра Великого за период с 1993 по 2011 год. С изучением различных морфологических прогностических факторов и некоторых молекулярно-биологических факторов прогноза. Возраст пациенток составил от 24 до 81 года.
Вот на этой диаграмме видно, что большинство пациенток это женщины 4-5 десятилетия жизни. По локализации особых статистических различий между поражением правой и левой молочной железы не было. Несколько чаще встречались раки с локализацией в правой молочной железе. И примерно 2% это были билатеральные опухоли, это синхронный билатеральный рак, когда женщины поступали на лечение уже с диагнозом двусторонний рак молочной железы.
В зависимости от стадии рака молочной железы на этой диаграмме видно, что преобладали рак груди первой и второй стадии, то есть размером до 5 см. Опухоли меньшего и большего размера встречались несколько реже. Преобладали опухоли умеренной степени злокачественности. Меньше всего было опухолей низкой степени злокачественности, и несколько меньше, чем опухолей умеренной степени злокачественности были высоко злокачественные опухоли.
Основные гистологические варианты рака молочной железы представлены нам на слайде в количественном варианте. Преобладающим являлся инвазивный протоковый рак. То же самое можно увидеть и на диаграмме: большая часть опухолей подавляющая большинство представлена инвазивным протоковым раком.
В зависимости от стадии опухоли и степени злокачественности диаграммы иллюстрирует пятилетнюю выживаемость пациентов. Наиболее высокая пятилетняя выживаемость в группе опухолей малого размера с низкой степенью злокачественности.
В последнее время отмечается рост заболеваемости рака молочной железы и это можно констатировать для женщин молодого возраста. По данным литературы в последние двадцать лет произошло значительное омоложение рака молочной железы, и теперь эта опухоль встречается не только у женщин среднего и пожилого возраста, как раньше, но и у женщин в возрасте 20-30 лет.
Заболеваемость рака молочной железы у женщин до 30 лет составляет примерно 29 человек на 100 тысяч женского населения. В литературе влияние возраста на прогноз рака молочной железы до сих пор обсуждается. По данным ряда авторов более молодой возраст является неблагоприятным прогностическим фактором. Хотя имеются работы, в которых приводятся сведения о том, что у женщин молодого возраста рак молочной железы протекает более благоприятно, чем у пожилых женщин.
Здесь на слайде представлена пятилетняя выживаемость больных раком молочной железы. Это — женщины в возрасте до 35 лет в зависимости от стадии заболевания. Но если сравнить вот эти показатели с данными для женщин более старшего возраста, то можно отметить, что у женщин молодого возраста рак характеризуется менее благоприятным прогнозом.
Несмотря на небольшой размер опухоли в молочной железе очень часто наблюдается у женщин молодого возраста обширные поражения лимфатических узлов, более трех лимфатических узлов, в которых имеются метастазы с диаметром более двух миллиметров. И отмечается меньшая эффективность лечения, менее эффективный ответ на терапию, чем у женщин из старших возрастных групп.
В наших исследованиях в 65% случаях было обнаружено поражение лимфатических узлов. Примерно с одинаковой частотой встречалось поражение малого количества лимфоузлов (до трех) и поражения более трех лимфатических узлов. Микрометастазы встречались значительно реже.
Следует отметить, что частота генерализации рака молочной железы при пятилетнем сроке наблюдения в группе больных без регионарных метастазов выше, чем в группе больных, у которых имелись метастазы в три и менее лимфатических узла. И у больных, у которых имелись поражения более трех лимфатических узлов частота генерализации рака молочной железы значительно выше.
Рецидивы рака молочной железы зарегистрированы у 32 пациенток из этой группы. У пяти пациенток рецидивы возникли в период менее одного года от момента окончания лечения. Следует отметить, что из этих пяти пациенток три были в возрасте до 35 лет и две женщины умерли в течение одного года после окончания лечения. Чаще всего регистрировались от 1 до 5 лет.
Метахронный рак молочной железы был выявлен у 41-ой пациентки. Наблюдается увеличение количества больных со второй опухолью, которая была выявлена на первой стадии заболевания. Если первичная опухоль у вот этих пациенток на первой стадии рака груди встречалась в 23%, то вторая опухоль уже в 31% была на первой стадии рака молочной железы. Вероятно, это связано с тем, что больные, которые перенесли операцию на молочной железе, подвергались более тщательному наблюдению и, соответственно, раньше выявлялась вот эта вторая опухоль.
Выживаемость больных метахронным раком молочной железы зависит от срока развития опухоли от коллатеральной молочной железы. Чем позже развивается опухоль, тем больше вероятность более высокой пятилетней выживаемости. Так, если опухоль развивалась в первые три года с момента окончания лечения, пятилетняя выживаемость составляла примерно 35%, и после пяти лет возникновения этот показатель повышался до 93%.
источник
Рак молочной железы стоит на первом месте среди онкологических заболеваний у женщин. Выделяют следующие гистологические типы рака молочной железы:
Инвазивная протоковая карцинома представляет из себя опухоль молочной железы, которая образуется из клеток эпителия, выстилающего млечные протоки.
Слово «инвазивная» означает, что опухоль, первично находившаяся в млечных протоках, распространилась на окружающие ткани молочной железы.
Инвазивная протоковая карцинома считается наиболее часто встречающимся и одним из самых агрессивных форм рака молочной железы. Инвазивный протоковый рак молочной железы прорастает в окружающие ткани и представляет собой плотную опухоль с неровными краями, которая склонна к частым рецидивам и метастазированию. В настоящее время инвазивный протоковый рак молочной железы хорошо поддается всем видам противоопухолевого лечения, включая хирургическое лечение, лучевую терапию, химиотерапию.
Инвазивная дольковая карцинома молочной железы появляется из эпителиальных клеток долек молочной железы, практически всегда она мультицентрична. Это означает, что очаг первичной опухоли не один, а их два или три.
Инвазивная дольковая карцинома, зачастую, поражает обе молочные железы, и в таких случаях рак называется билатеральным.
Болеют инвазивной дольковой карциномой чаще женщины в постменопаузальном возрасте. Инвазивный дольковый рак молочной железы считается менее агрессивным типом опухоли, чем инвазивный протоковый рак молочной железы.
Этот тип опухоли молочной железы, встречается довольно редко.
Воспалительный рак молочной железы отличается от других гистологических типов смазанным течением и быстрым развитием.
Течение воспалительного типа рака молочной железы похоже на течение таких заболеваний, как мастит и инфекционные заболевания протоков молочных желез.
При воспалительном раке молочной железы опухолевый узел не образуется, вместо этого раковые клетки блокируют лимфатические протоки, вследствие чего начинается воспалительная реакция и отек молочной железы.
Любая стадия воспалительного рака молочной железы, без наличия отдаленных метастазов, будет классифицироваться как IIIB стадия.
Медуллярный рак молочной железы практически всегда возникает из эпителиальной ткани протоков молочной железы. Медуллярный рак молочной железы коварен тем, что у него есть наличие четкой границы между опухолевой и здоровой тканью, что более характерно для доброкачественных опухолей.
Медуллярный рак молочной железы характеризуется спокойным течением и низкой склонностью к метастазированию.
Папиллярный рак молочной железы встречается редко и характеризуется низкой степенью злокачественности. Чаще всего опухоль поражает просвет млечных протоков молочной железы.
Метапластический рак молочной железы встречается очень редко и отличается высокой степенью злокачественности и склонностью к метастазированию. Метапластические опухоли молочной железы образуются из плоскоклеточных и веретеноклеточных типов тканей.
Метапластическим типом рака молочной железы чаще болеют женщины в возрасте от 40 до 50 лет.
Тубулярная форма рака молочной железы отличается своим спокойным течением и низкой склонностью к метастазированию. Опухоль даже на поздних стадиях остается относительно небольшого размера — до 4 см.
Прогноз у тубулярного рака молочной железы очень благоприятный — по данным ВОЗ средняя 5-летняя выживаемость при тубулярном типе рака молочной железы равняется ста процентам.
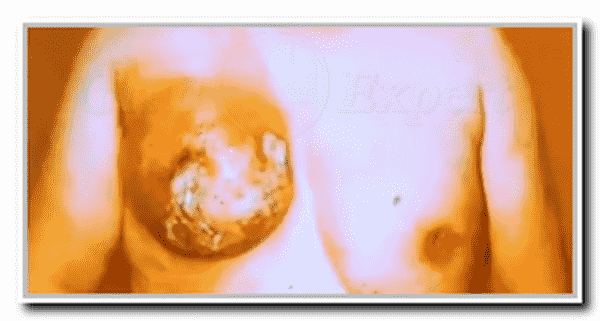
Рак Педжета – это очень редкий экземоподобный тип опухоли молочной железы, составляющий в маммологии 3% от всех случаев рака молочной железы. Впервые заболевание описал Д. Педжет в 1874 г. Внешне рак Педжета начинается с покраснения кожи молочной железы, затем на коже образуется шелушащаяся корка, которая провоцирует зуд и боль в области соска. Кожу молочной железы, пораженную раком Педжета, часто сравнивают с «апельсиновой коркой».
источник
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Чаще всего опухоли молочных желёз развиваются из клеток молочных протоков — в этом случае врачи говорят о протоковом раке молочной железы или протоковой карциноме. Довольно часто злокачественные опухоли вырастают из клеток долек молочной железы, этот тип рака называют инвазивной лобулярной карциномой (инвазивный рак молочной железы). Стоит отметить, что рост опухоли возможен и из других клеток железистой ткани.
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Довольно часто на ранних стадиях рак молочной железы протекает бессимптомно. Но в ряде случаев признаки, указывающие на наличие заболевания, все же есть, и их можно заметить.
В первую очередь, к симптомам, которые должны насторожить, относят уплотнения в молочных железах, рядом с ними или в подмышечной впадине. В 9 случаях из 10 уплотнения бывают доброкачественными, однако установить это наверняка можно только на осмотре у маммолога.
К симптомам рака молочной железы относят:
- Отвердение кожи
- Участок втяжения кожи
- Эрозия кожи
- Покраснение кожи
- Выделения из соска
- Деформация молочной железы по типу ряби
- Припухлость кожи
- Увеличенные в размерах вены
- Втяжение соска
- Нарушение симметрии молочных желез
- Симптом лимонной корки
- Пальпируемый узел внутри молочной железы.
При появлении указанных симптомов, а также любых других изменений в молочных железах (например, необычных или болезненных ощущений) нужно немедленно проконсультироваться с маммологом.
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц, по окончании менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:
Для подтверждения или исключения диагноза в первую очередь проводится мануальное обследование груди. Затем, при наличии подозрений или в качестве скрининговой процедуры, может быть назначена маммография, рентгенологическое исследование молочных желез. Как правило, женщинам до 35 лет ее выполнение не рекомендуется, в молодости ткань молочных желез особенно чувствительна к радиоактивному облучению.
Ультразвуковое исследование (УЗИ) молочных желез позволяет оценить структуру их ткани и отличить, например, опухоль от кисты, наполненной жидкостью.
Если результаты маммографии или УЗИ указывают на наличие новообразований в молочной железе, врач, как правило, назначает биопсию, лабораторное исследование образца тканей из молочной железы. Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
При необходимости могут использоваться и другие диагностические методы, например, магнитно-резонансная томография (МРТ).
После постановки диагноза основной задачей лечащего врача является определение стадии онкологического заболевания, то есть размера опухоли, ее расположения, наличия метастазов и агрессивности. От этих факторов зависит прогноз лечения и подбор оптимальных методов терапии. Как правило, для уточнения стадии проводятся анализы крови, маммография другой молочной железы, сканирование костей, а также компьютерная или позитронно-эмиссионная томография. В некоторых случаях определить стадию опухоли можно только при проведении операции.
Стратегия лечения рака молочной железы зависит от многих факторов — типа рака, стадии, чувствительности клеток опухоли к гормонам, а также общего состояния здоровья пациентки.
Основной метод лечения рака груди — хирургическая операция. Если болезнь удалось диагностировать на ранней стадии, хирург может выполнить лампэктомию, удаление тканей опухоли и небольшой части окружающей ее здоровой ткани. При более крупных опухолях молочная железа удаляется целиком (такая операция называется мастэктомией), равно как и ближайшие к ней лимфатические узлы. Если по оценке врача риск развития рака во второй молочной железе достаточно высок, пациентке может быть рекомендовано удаление обеих молочных желез сразу.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевую терапию (то есть воздействие на опухоль ионизирующим излучением) при раке молочной железы, как правило, используют после проведения хирургической операции. Терапия проводится с целью уничтожения раковых клеток, которые могли остаться в организме.
Химиотерапия, то есть использование препаратов, убивающих раковые клетки, может проводиться после операции по удалению опухоли, как и лучевая терапия. В некоторых случаях химиотерапию проводят до оперативного лечения для того, чтобы уменьшить размер слишком крупной для удаления опухоли.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Для лечения рака молочной железы, чувствительного к гормонам, используют гормональную терапию — к ней относится несколько разных методов, останавливающих выработку гормонов в организме или блокирующих их поступление к опухоли. Гормональная терапия позволяет снизить вероятность рецидива опухоли, а также, в случае выявления неоперабельной опухоли, помогает контролировать ее рост.
Для лечения рака молочной железы применяют также таргетную терапию — препараты, поступающие непосредственно к тканям опухоли и минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения — в зависимости от того, какая схема лучше всего подойдет пациенту.
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно, то есть на ранних стадиях заболевания.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами, при этом учитываются индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
источник
Ранняя диагностика рака молочной железы есть залогом успешного лечения. Гарантированный итог обнаружения заболевания даёт ежегодный профосмотр маммологом либо онкологом, маммография (особенно для дам старше 40 лет) и УЗИ молочных желез.
Показателями ранних форм рака молочной железы можно считать следующие симптомы:
- наличие определяемого узла в ткани молочной железы без четких контуров, ограничено подвижного, плотной консистенции;
- патологическая морщинистость, симптом площадки либо втяжение кожи над опухолью;
- наличие одного либо нескольких плотных узлов в подмышечной области той же стороны.
Время от времени первым проявлением рака молочной железы смогут быть выделения из соска. Значительно чаще они имеют серозный либо кровянистый темперамент, но такие выделения смогут быть и при доброкачественных болезнях протоков молочной железы.
При более распространенных процессах клиническая симптоматика существенно бросче:
- симптом диффузного отека ткани молочной железы, либо симптом лимонной корки ;
- трансформации со стороны центрального отдела в виде отечности ареолы и уплощения соска – симптом Краузе ;
- разного характера деформации ткани органа;
- заметное на глаз втяжение кожи в месте определяемой опухоли – симптом умбиликации ;
- изъязвление либо прорастание кожи над опухолью;
- втяжение и фиксация соска;
- конгломерат плотных, неподвижных, обычно вколоченных лимфатических узлов в подмышечной области;
- метастазы в надключичные лимфатические узлы с той же стороны либо перекрестные подмышечные либо надключичные метастазы;
- выявляемые при обследовании отдаленные метастазы и соответствующая им симптоматика.
Факторы, содействующие формированию рака молочной железы
- Факторы, характеризующие репродуктивную систему организма дамы:
- нарушения менструальной, половой, детородной, лактационной функции;
- гиперпластические и воспалительные заболевания органов малого таза.
- Эндокринно-метаболические факторы, обусловленные сопутствующей патологией:
- ожирение;
- гипертоническая заболевание;
- сахарный диабет;
- атеросклероз;
- заболевания печени;
- гипотиреоз;
- дисгормональные дисплазии молочных желез.
- Генетические факторы (носители генов BRCA-1 и 2):
- рак молочной железы у родных родственников;
- молочно-яичниковый синдром (рак молочной железы и рак яичников в семье);
- опухолево-ассоциированные генодерматозы:
- заболевание СOWDEN – множественная трихилема кожи+рак щитовидной железы, аденоматозный полипоз, рак толстой кишки+ РМЖ;
- заболевание BLOOM – аутосомальный наследственный дерматоз+ РМЖ.
- Экзогенные факторы:
- ионизирующая радиация;
- курение;
- химические канцерогены, неспециализированные для всех локализаций опухолей;
- избыточное потребление животных жиров, высококалорийная диета.
Опухолевый процесс начинается большей частью в протоках различного размера, в основном небольших. Существенно реже процесс начинается в эпителии долек, давая развитие дольковому раку молочной железы. Эти формы являются исходными для всех других вариантов рака данной локализации.
Так, с позиций морфологии рак молочной железы представлен тремя многочисленными группами:
- Неинфильтрирующие опухоли:
- внутрипротоковый рак;
- дольковый рак
- Инфильтрирующие опухоли:
- инфильтрирующий протоковый рак;
- инфильтрирующий протоковый рак с преобладанием внутрипротокового компонента;
- инфильтрирующий дольковый рак;
- слизистый рак;
- медуллярный рак;
- папиллярный рак;
- тубулярный рак;
- аденокистозный рак;
- секреторный (ювенильный) рак;
- апокриновый рак;
- рак с метаплазией (плоскоклеточного, веретеноклеточного, хондроидного, остеоидного, смешанного типов);
- другие
- Заболевание (соска) Педжета
Для прогнозирования течения заболевания и планирования оптимального лечения используется классификация по системе TNM, показывающая на распространения опухоли по анатомическим областям.
Для этого в обязательном порядке гистологическое подтверждение диагноза, потому как визуально опухоль больше за счёт воспаления окружающих тканей либо нарушения оттока лимфы. Помимо этого, наличие определяемых лимфатических узлов полностью не говорит об опухолевом их поражении. Анатомическая часть, где начинается опухоль, фиксируется, но не учитывается при классифицировании. В случае одновременного развития нескольких опухолей в одной железе Т-категория определяется по громаднейшей. В один момент развившиеся билатеральные (двусторонние) опухоли классифицируются раздельно.
Регионарные лимфатические узлы — подмышечные лимфатические узлы на стороне поражения – сюда осуществляется оттекание лимфы от молочной железы, тут смогут осесть и развиться первые метастазы. Наличие метастазов в данной территории говорит о распространении заболевания за пределы органа.
Каждые другие лимфатические узлы, пораженные метастазами, включая надключичные, шейные либо контралатеральные внутренние лимфатические узлы молочной железы, обозначаются как отдаленные метастазы.
Формы рака молочной железы
1. Узловая форма рака молочной железы
Чаще всего видится и характеризуется образованием плотного узла в том либо другом участке молочной железы.
Чаще всего поражаются верхне-наружние квадранты. Локализация в правой либо левой железе равняется возможны.
2. Диффузные формы рака молочной железы
Для данной группы в целом характерна триада признаков разной степени выраженности: симптом отека, симптом кожной гиперемии (покраснение) и гипертермии (увеличение температуры), и большая местная распространенность процесса, негативный прогноз и необходимость применения комплексной терапии.
К диффузным формам относится, в первую очередь, инфильтративно-отечный вариант рака молочной железы (первично-отечно-инфильтративная и вторично-отечно-инфильтративная форма). Отличием этих двух вариантов есть то, что при истинно отечно-инфильтративной форме клинически и рентгенологически узловое образование в ткани железы не определяется (при вторично-отечно-инфильтративной форме характерно сочетание признаков отека и узлового образования).
Вторым вариантом из группы диффузных форм есть маститоподобная форма рака молочной железы, обрисованная в первый раз в 1875 г. как карциноматозный мастит. Отличием ее есть более выраженные симптомы кожной гиперемии и гипертермии если сравнивать с инфильтративно-отечным вариантом.
Громаднейшую степень выраженности отек, кожная гиперемия и гипертермия покупают при рожистоподобной форме рака молочной железы.
3. Рак Педжета молочной железы
Своеобразием данной формы есть:
- клиническое начало довольно часто напоминает экзему соска молочной железы, исходя из этого частенько лечение начинается не у эксперта, а у дерматолога, терапевта, самолечение;
- относительно благоприятная по течению морфологическая форма рака молочной железы;
- рак Педжета молочной железы высоко мультицентричен – может имеется пара опухолевых узлов, исходя из этого органосохранные типы своевременных вмешательств наряду с этим варианте болезни не используются;
- гормональная чувствительность рака Педжета ничем не отличается от обычной морфологической формы – протокового инфильтративного рака, не лучше и не хуже.
Факторы прогноза рака молочной железы
- Размер опухоли;
- Наличие метастазов в регионарных лимфатических узлах;
- Гистологическая степень злокачественности;
- Уровень рецепторов эстрогенов и прогестерона;
- Уровень маркера СА 15-3;
С практической точки зрения имеется суть разделять представленные факторы по следующим показателям:
- Прогнозирующие наличие микрометастазов.
- Прогнозирующие чувствительность к проводимому лечению.
- Прогнозирующие локализацию метастазов.
Параметры, прогнозирующие наличие микрометастазов
1. Выявление опухолевых клеток в регионарных лимфатических узлах.
Было продемонстрировано, что прогноз определяется не только фактом наличия микрометастазов, вместе с тем их числом. В соответствии с современной концепции развития рака молочной железы процесс лимфогенного (с оттекающей от молочной железы лимфой) метастазирования при данном заболевании происходит неизменно, исходя из этого удаление лимфатических узлов носит не столько лечебный, сколько диагностический темперамент.
2. Морфологические прогностические маркеры.
В далеком прошлом как мы знаем, что кое-какие гистологические характеристики опухоли являются серьёзными прогностическими факторами для больных, например, без поражения территорий регионарного метастазирования. Опухоли так называемых благоприятных гистологических форм (тубулярный, слизеобразующий, папиллярный) имеют лучшие показатели выживаемости при опухоли до 5 см без поражения подмышечных узлов, чем инвазивный протоковый либо дольковый рак меньшего размера.
3. Прогностически благоприятным считают лимфоидную инфильтрацию опухоли, и гистиоцитоз синусов лимфатических узлов.
4. Более нехорошим прогнозом отличаются анеуплоидные опухоли, с высоким индексом ДНК и числом клеток в фазе синтеза (более 7-14%).
Параметры, прогнозирующие чувствительность к проводимому лечению
1. Рецепторы к стероидным гормононам
Рецепторы стероидных (половых) гормонов – специфические белки, избирательно связывающие соответствующие половые гормоны по окончании их проникновения в клетку, и предотвращающие так их биологические эффекты. Принципиально ответственным для женского рака молочной железы есть присутствие в опухолевой ткани рецепторов к эстрогенам и прогестерону, что с одной стороны, говорит о чувствительности к гормональной терапии, а с другой, говорит о более высокой дифференцировке последней и о ее более низком потенциале метастазирования;
2. Эпидермальные факторы роста
Бессчётными изучениями было продемонстрировано, что наличие в опухолевой ткани данных факторов особенно в отсутствии рецепторов к стероидным гормонам, говорит о негативном прогнозе и о резистентности (устойчивости) к проводимой гормонотерапии;
Это – неповторимый представитель семейства трансмембранных тирозинкиназ. Блокирование его может значительно замедлить либо остановить рост опухолей, зависимых от любых стимулов. Созданный сравнительно не так давно препарат Герцептин способен в значительной мере интенсифицировать комбинированное и комплексное лечение в целях повышения безрецидивного периода. Гиперэкспрессия этого гена прогнозирует не сильный ответ на эндокринную терапию, и, напротив, говорит о чувствительности опухоли к химиотерапии.
Параметры, прогнозирующие прогрессирование и локализацию метастазов
Свойство к метастазированию и инвазии – одно из основных свойств злокачественных опухолей.
Разработка данной неприятности лишь начинается. Интенсивные лабораторные изучения продемонстрировали, что экспрессия специфических факторов роста опухолевых клеток, так называемых протеаз, занимает центральное место во всех этих процессах. Риск развития рецидива либо метастазирования кроме того при ранних стадиях возрастает в 1,5-2 раза, в случае если уровень этих белков превышает пороговый.
В последние годы громадное внимание начало уделяться неоангиогенезу, т.е. формированию новых сосудов в злокачественных опухолях. Наиболее значимым регулятором ангиогенеза есть фактор проницаемости сосудов (ФРЭС). Изучениями последних десятилетий продемонстрировано, что ФРЭС имеет, по-видимому, значительное значение для прогноза заболевания, и воздействует на чувствительность опухолей к химио-гормонотерапии. Его большой уровень говорит о негативном прогнозе, как при раннем, так и при распространенном раке молочной железы.
Из клинических данных как мы знаем, что у пременопаузальных больных с низким содержанием рецепторов эстрогенов в первичной опухоли чаще наблюдаются висцеральные метастазы, в то время как у постменопаузальных пациенток с высоким их содержанием чаще начинается поражение костей скелета.
Потому, что каждый год панель биологических маркеров рака молочной железы переоценивается и дополняется новыми данными, существующие сведения, без сомнений, со временем будут унифицированы, а кое-какие из них, быть может, потеряют свое значение.
Способ пальпации есть инициальным моментом в диагностическом поиске разной патологии молочных железы. Полноценный осмотр молочных желез проводится по строго определенному замыслу, с применением установленных положений. У молодых менструирующих дам совершенным периодом регулярного динамического контроля есть изучение в промежутке 7- 10 сутки обычного менструального цикла. В случае если речь заходит об уже имеющемся узловом образовании, то время осмотра не имеет значения. К сожалению, пальпаторный способ не всегда позволяет выяснить подлинные размеры опухоли. Для более правильной диагностики используется ряд лабораторно-инструментальных методик.
Маммографическое изучение играется большую роль благодаря высокой эффективности при распознавании и дифференциальной диагностике заболевания. По литературным данным достоверность маммографического изучения от 75 до 95%. При проведении массовых профилактических осмотров с применением маммографии наровне с клиническим изучением рак молочной железы 1 стадии выявляется в 50-70% случаев. При непальпируемых (не определяемых) опухолях способ маммографии может распознать рак в 18–33% случаев.
При подозрении на внутрипротоковый рак, показателем которого являются патологические выделения из соска вне периода лактации, рентгенодогическое изучение используется с контрастированием (дуктография). Для этого в проток молочной железы вводят контрастное вещество, после этого делают рентгеновские снимки. Cовременные рентгеновские установки владеют высокой разрешающей свойством, разрешая распознать злокачественные опухоли размером от 5 до 10 мм.
Не обращая внимания на достаточно высокую эффективность, способ имеет определенные ограничения, обусловленные пределами его возможностей. В частности, это связано с обследованием молодых нерожавших дам, маммография у которых обязана проводиться при условии высокой возможности злокачественного процесса на основании данных пальпаторного обследования клиницистом.
В связи с внедрением в клиническую практику ультразвукового изучения (особенно с цветной доплерографией) удалось добиться большого улучшения визуализации опухоли. Ряд исследователей предлагают дополнять рентгенологическое изучение молочной железы ультразвуком, показывая на высокую разрешающую свойство последнего в определении размеров опухолевого узла и изюминок сосудистого русла при разных болезнях молочной железы. Но ультразвуковая томография не владеет достаточной разрешающей свойством при опухолях менее 1 см.
Применение ультразвуковой томографии в доклинической стадии продемонстрировало, что при выявлении микрокальцинатов полученные данные хуже данных маммографии. В целом, по различным данным, диагностическая точность ультразвукового способа изучения не превышает 87%. Но для обнаружения рака в доклинической стадии, при отсутствии пальпируемой опухоли, целесообразно маммографическое изучение как более информативное.
Термография уже достаточно активно используется в клинической практике. Сущность способа содержится в выявлении посредством инфракрасных лучей температуры различных участков молочной железы, а потому, что при разных заболевания молочной железы происходят трансформации кровотока и интенсивности обменных процессов, будет изменяться температура над пораженным участком. Но диагностическая точность термографического изучения все же не так высока, как при маммографии и ультразвуковом изучении. Исходя из этого данная методика в независимом варианте употребляется только при определенных клинических обстановках.
Магнитно-резонансная томография (МРТ) стала особенно популярной последние пара лет. К преимуществам МРТ относятся высокая разрешающая свойство, контрастность объекта любой плотности кроме того без применения контрастных веществ, возможности получения изображения в любой плоскости без механических перемещений, и отсутствие лучевой нагрузки. Но большая цена, как оборудования, так и самого изучения, обычно делает очень проблематичным массовое использование данного способа изучения.
Цитологический способ диагностики рака молочной железы разрешает делать выводы о ходе до начала лечения, в то время, когда требуется максимально точное подтверждение клинического диагноза. При помощи этого способа определяются морфология и биология клетки, более полно характеризуется патологический процесс и прежде всего – кое-какие особенности опухолевого роста на базе установления степени анаплазии и злокачественности клеток. Цитологический способ первоначально включал изучение лишь выделений из соска, и только по окончании 50-х годов в клинике начала применяться и взяла широкое признание пункционная цитология.
Достоверность цитологического способа диагностики, согласно данным различных авторов, образовывает от 60 до 98%, причем число предположительных заключений в большинстве случаев превосходит число ошибочных.
Оценить распространенность рака молочной железы без изучения лимфатических узлов подмышечного коллектора нереально.
Наиболее доступный и приемлемый способ изучения подмышечных лимфатических узлов – пальпаторный. Повышение, уплотнение и утрата подвижности пальпируемых лимфоузлов – абсолютный показатель их поражения.
Ошибки при выявлении поражения подмышечных лимфатических узлов способом пальпации смогут быть в сторону как гипо-, так и гипердиагностики. Затруднение обнаружения поражений подмышечных лимфоузлов возможно связано не только с обилием жировой клетчатки у некоторых больных, но и с частичным поражением лимфатического узла опухолевыми клетками.
источник