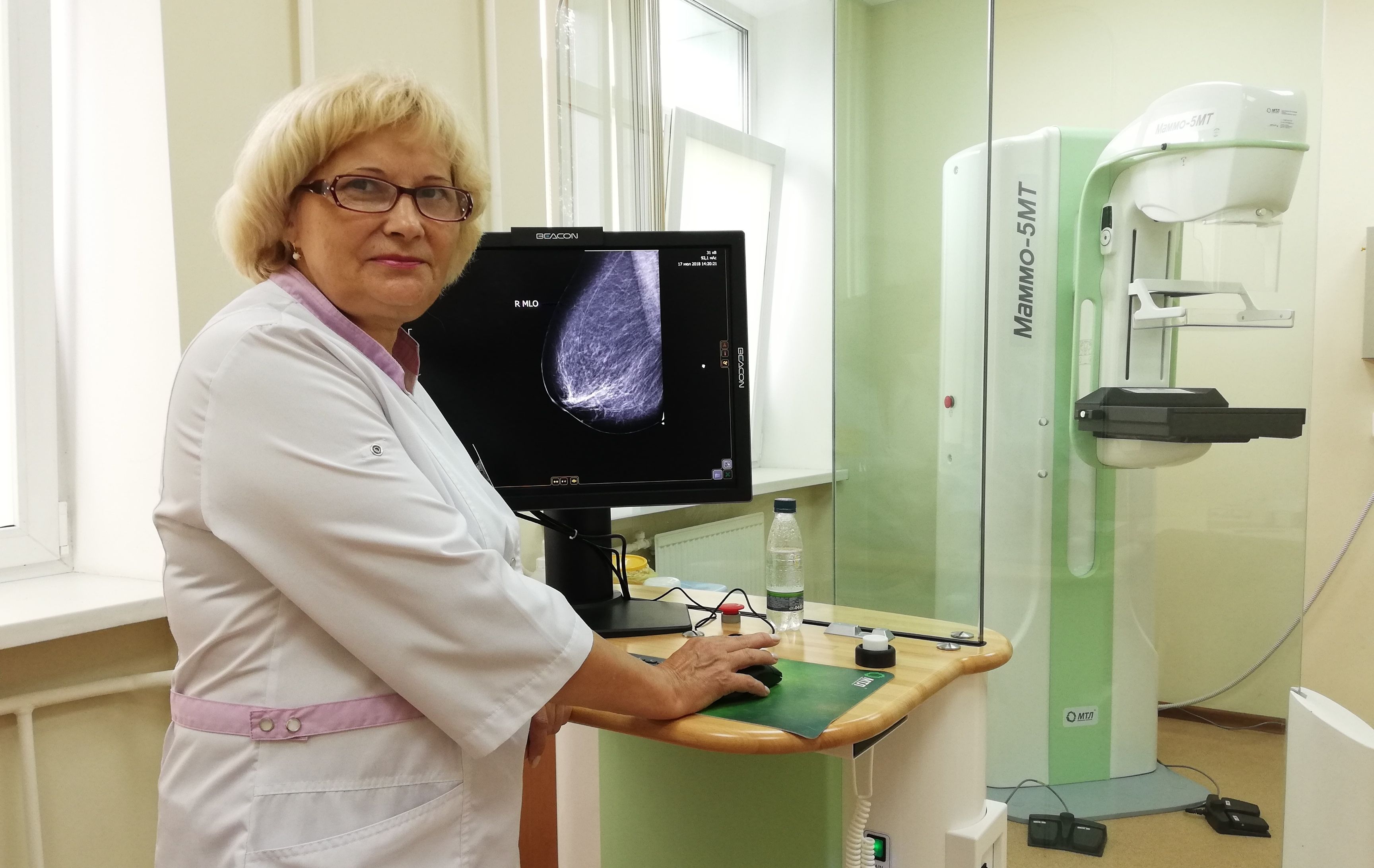
Этот вид злокачественных опухолей груди растет из клеток тканей, выстилающих ее протоки. Если очаг патологической пролиферации не распространяется на другие ткани и разрастается в просвет протока, говорят о неинвазивном протоковом раке молочной железы (in situ).
Если пролиферативный рост начинается в протоке, но новообразование прорастает в окружающие ткани, его называют инвазивной (инфильтративной) протоковой карциномой. Такие опухоли ведут себя агрессивно, быстро растут, метастазируют в лимфоузлы и отдаленные органы.
Степень злокачественности неинвазивных карцином этого типа бывает низкой, средней или высокой. Чем она выше, тем быстрее растет опухолевый узел и тем больше вероятность того, что он переродится в инвазивный рак или рецидивирует после лечения.
Растущие в просвет протока неинфильтративные карциномы in situ в большинстве случаев не вызывают никаких симптомов и обнаруживаются только при выполнении маммографии в рамках онкоскрининга. Только у некоторых женщин на этой стадии:
- в тканях груди можно прощупать уплотнение;
- имеются выделения из соска, в которых может быть примесь крови.
Инвазивный протоковый рак молочной железы можно легко прощупать, по мере роста очага заболевание также проявляет себя следующими симптомами:
- изменением цвета и формы соска;
- изменением размера пораженного органа;
- появление на коже изъязвлений и корки;
- уплотнением и увеличением подмышечных узлов.
С учетом практического отсутствия симптомов на ранних стадиях, то есть тогда когда наиболее высоки шансы не только на длительную ремиссию, но практически на полное излечение, огромное значение играет профилактическое обследование – онкоскрининг. В современных диагностических центрах в такие программы обязательно включается:
- цифровая маммография (проводится женщинам старше 40 лет) или УЗИ или МРТ молочных желез (проводится женщинам из групп риска 20-30 лет);
- исследование мазка из цервикального канала на наличие злокачественных клеток;
- определение уровня специфических онкомаркеров – CA15-3, РЭА;
- осмотр маммолога и гинеколога.
При обращении на прием вследствие появления характерных для протоковой формы РМЖ симптомов также выполняется биопсия тканей злокачественного узла с помощью пункции, аспирации жидкого содержимого, диагностической операции и др. Для повышения точности забор биопсийного материала может осуществляться под контролем МРТ или УЗИ.
Появление новых диагностических технологий способствуют улучшению скрининга и раннего выявления рака молочной железы. Национальный институт онкологии (США) финансирует крупномасштабное рандомизированное исследование (TMIST) в котором изучаются преимущества маммографической томографии для своевременной диагностики рака молочной железы. При этой методике, также называемой томосинтезом молочной железы, воссоздается трехмерное (объемное) изображение с послойной оценкой с интервалом в 1 мм, что улучшает информативность по сравнению с 2-D маммографией, особенно на ранних стадиях заболевания.
Генерация новых знаний и концепция персонализированной медицины меняет подходы и к самому скринингу. Рандомизированное многоцентровое клиническое исследование WISDOM, проводится с целью разработки эффективного и безопасного индивидуального скрининга, исходя из специфического риска каждой женщины. Использование моделей риска рака молочной железы в зависимости от генетики, семейной истории, эндокринных особенностей, плотности груди позволяет индивидуально определять возраст начала и окончания скрининга, его частоту и способ.
Любую протоковую карциному необходимо удалить. Если изменения минимальны и очаг маленький, возможен вариант органосохраняющей операции. Однако в этом случае риск рецидива, роста опухоли в другой железе и метастазирования выше. Поэтому некоторые женщины сами настаивают на полной мастэктомии, тем более, что современная реконструктивная пластическая хирургия позволяет им в полной мере вернуть свою физическую привлекательность.
Если размер новообразования большой или если очагов злокачественного роста несколько, а также тогда, когда диагностирована прединвазивная форма рака in situ или инвазивный протоковый рак молочной железы, вариантов выбора нет – орган удаляется полностью.
После операции больным с I и более продвинутыми стадиями протоковых карцином может быть показано проведение курса лучевой терапии и/или адьювантной химиотерапии. Использование этих методов в комплексном лечении позволяет закрепить результат хирургического вмешательства, избежать рецидива заболевания и миграции опухолевых клеток в другие органы (метастазирования).
Если при исследовании биопсийного материала было определено, что в протоке растет эстроген-позитивная (ER+) опухоль, в схему лечения добавляют гормональную терапию Тамоксифеном.
Альтернативной классической операции может стать разрушение опухоли на радиохирургических установках, таких как Кибер-нож или TrueBeam. Один из основных плюсов таких систем – поддержка технологии облучения опухолевых очагов, смещающихся в процессе дыхания. Это обеспечивает максимальный комфорт пациента во время процедуры и позволяет повышать дозы радиации до терапевтически необходимых, одновременно сводя к минимуму риск побочных эффектов.
Также в современных схемах лечения может использоваться инновационная технология, объединяющая классическую операцию и местное радиотерапевтическое воздействие с помощью специального зонда, который вводится в операционное поле (интраоперационная радиотерапия).
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
источник
Протоковый рак молочной железы (сокращенно ПКИС) — патология, являющаяся одним из опаснейших онкологических заболеваний груди. Чаще всего представлен карциномой — внутрипротоковой неинвазивной опухолью.
Протоковый рак может поражать всю железу, занимать ее большую область или несколько областей. Эта форма патологии характеризуется усиленными пролиферативными свойствами и клеточной атипией.
По численности онкологических заболеваний, протоковый рак молочной железы встречается не очень часто, нежели другие разновидности рака груди. Стоит отметить, что последние годы статистика заболеваемости этим видом рака существенно выросла.
Отличие протокового рака в том, что он начинается с внутренних стенок млечных каналов, не затрагивая при этом дольки, и иные ткани молочных желез.
Протоковый рак молочной железы
Причины и факторы риска развития протокового рака молочной железы:
- беременность после 35 лет, либо отсутствие ее вообще;
- ранее половое созревание;
- поздняя менопауза;
- генетика, также является неотъемлемой частью заболеваемости (онкология молочной железы по семейной линии у мамы либо бабушки);
- длительный прием гормональных препаратов для лечения половых органов;
- предрасположенность к росту злокачественных опухолей.
По мужской части, протоковый рак молочной железы появляется у носителей мутированного гена BRCA2.
Неинвазивный рак молочной железы или начальные стадии протокового рака молочных желез обнаруживают, довольно часто при плановом профилактическом осмотре либо на УЗИ. Инвазивный протоковый рак молочной железы проявляется симптомами, которые пациентки могут обнаружить у себя сами.
Симптомы проявляются в виде:
- плотных шишек либо уплотнений в молочной железе, при этом уплотнения не уменьшаются, а скорее всего наоборот стремительно увеличиваются в размерах;
- изменения цвета и структуры кожи молочных желез;
- изменения очертания и формы груди;
- изменения формы и цвета соска. Изменение соска проявляется в виде покраснения, изменения формы и втянутости соска. Также образуются чешуйки я язвочки в околососковой зоне;
- выделений из сосков различного характера;
- чувства дискомфорта в молочной железе, болями.
При выявлении женщиной, хотя бы одного из симптомов перечисленных выше необходимо немедленно обратиться к докторам маммологу или гинекологу для проведения своевременной диагностики молочных желез.
Внутрипротоковый рак молочной железы — симптомы
Главным симптомом внутрипротокового рака молочной железы является наличие злокачественного опухолевого очага, который находится в тканях молочных желез. Также важным признаком болезни является выделения из соска. Стоит отметить, что на ранних стадиях онкологии эти важные признаки болезни могут отсутствовать, с этим, и связана поздняя диагностика рака молочных желез.
Диагностировать злокачественное образование можно при помощи современных методом исследования молочных желез: это маммография и ультразвуковое исследование (УЗИ). Симптомы протокового рака молочной железы на рентгене определяются как микрокальцинаты – пропитанные солями кальция участки железистой ткани, образовавшиеся в результате распада карциномы.
Если в процессе проведения УЗИ либо маммографии есть подозрение на рак молочной железы, пациентку дополнительно направляют на проведение биопсии. Биопсия – это извлечение части подозрительного участка ткани с последующим гистологическим исследованием. Проведение биопсии – это неотъемлемая часть в диагностировании рака молочных желез.
Неинвазивный внутрипротоковый рак — этот вид рака считается неопасным для жизни и здоровья женщины, так как он развивается только в локальном месте и только в протоковом просвете. Карциному удаляют при помощи оперативного вмешательства, и для избегания рецидивов проводят лучевую терапию, а также гормональное лечение при необходимости.
Инвазивный протоковый рак молочной железы или его еще называют: инфильтрирующий рак молочной железы, или инфильтрирующая карцинома молочной железы.
Характеризуется данный вид онкологии молочных желез агрессивностью болезни следственно и несет опасность для жизни и здоровья пациентки.
Инфильтрирующая протоковая карцинома молочной железы — самый распространённый вид злокачественного образования молочных желез. Именно этот рак встречается в 80% случае всех онкозаболеваний грудной железы.
Отличие инвазивной формы от неинвазивной в том, что процесс при инвазивном раке, выходи за пределы млечного канала и поражает другие ткани молочной железы.
Инвазивная протоковая карцинома молочной железы характеризуется следующими симптомами:
- очаговое уплотнение с равными границами;
- припухлость в подмышечных впадинах;
- втянутость соска или околососковой зоны;
- при образовании метастазов может появиться головная боль, приступы эпилепсии, асцит, боль спины и конечностей.
Злокачественное образование при инвазивном протоковом раке молочной железы имеет разнообразные размеры и скорость роста. Довольно часто при диагностике на снимках обнаруживают небольшого размера хаотично расположенные уплотнения извести в ткани (от 50 до 600 мкм). Такие отложения представляют собой результат некротического процесса в клетках с последующим пропитыванием омертвевших структур кальциевыми солями.
Для определения такого заболевания, как рак молочной железы необходимо пройти ряд исследований, для подтверждения либо опровержения диагноза.
Диагностика протокового рака молочной железы включает в себя следующие диагностические процедуры:
- маммография – самый распространённый метод диагностики, который представляет собой рентгеновское исследование грудной железы. Достоверность данного исследования достигает 90-95% даже без существенно видимых симптомов и признаков болезни. Проводят маммографию при помощи специального рентгеновского аппарата, при помощи которого можно просветить молочную железу с двух ракурсов: фронтального и бокового. Современные маммографические аппараты оснащены специальными стереотаксическими компьютерными устройствами, благодаря которым можно провести точную пункцию с последующей биопсией. Маммография гарантирует точное диагностирование болезни на начальных этапах ее развития, когда отсутствуют более видимые симптомы. Также стоит отметить, что такой метод диагностики как маммография рекомендуют проводить женщинам старше 40 лет. Что касается более молодого поколения, в этом случае используется УЗИ;
- УЗИ – метод диагностики, который по популярности исследования стоит вторым после маммографии. Как упоминалось ранее УЗИ, проводят более молодым женщина и девушкам для избегания облучения при проведении маммографии. Процедура проводится достаточно быстро. Про помощи ультразвукового исследования можно выявить расположение, размер и форму опухолевого образования. Проводить УЗИ можно в любом возрасте и в неограниченном количестве;
- термография – метод диагностики, при помощи которого определяется температура кожных покровов груди. Здоровая ткань и поражённая, имеет разную температуру. Объяснить это можно таем, что в опухоли присутствует большее количество сосудов, которые выделяют тепло и тем самым позволяют термографом выявить опухоль;
- световое сканирование – осмотр тканевого просвета или диафаноскопия. Процедуру проводят при помощи инфракрасного просвечивания тканей груди. Метод не очень распространен ввиду слабой чувствительности и сложности дифференцировки заболеваний;
- дуктография – галактофорография или контрастное маммографическое исследование. В млечный проток вводят специальную жидкость, после чего делают снимок, который показывает изменения в протоках;
- биопсия – из пораженной молочной железы изымают элемент ткани для последующего исследования. Ткань берется при помощи пункции — небольшого прокола в области опухолевого очага. В последующем материал отправляется в лабораторию для проведения разного рода исследований и выявления в нем раковых клеток. Пункционную биопсию делают не во всех случаях, иногда биопсию проводят во время оперативного вмешательства по удалению опухоли. Данный вид биопсии проводят для постановки заключительного диагноза;
- в качестве дополнительных исследований можно использоваться МРТ и КТ, сканирование костной системы и пр.
Лечение протоковой карциномы молочной железы наиболее эффективно, когда оно применяется в комплексе, то есть с применением оперативного вмешательства, химиотерапии, гормональной и лучевой терапии.
Схему и метод лечебной терапии назначает лечащий врач после глубоко изучения симптомов и признаков болезни, проведя при этом тщательную диагностику, а также после консилиума с участием специалистов, разного профиля: маммолога, хирурга-онколога, химиотерапевта и специалиста по радиологии. Лечение зависит от многих факторов: локализации опухоли, ее размера, распространённости в окружающие ткани и органы, наличия метастаз. Возраст и общее состояние здоровья пациента, также играют немаловажную роль в выборе того или иного комплекса терапий.
Как правило, необходима радикальная терапия – это полное удаление опухолевого очага. Также использую паллиативную хирургию, она направлена на продление жизни пациента. При паллиативном вмешательстве не удается удалить опухоль в полном объеме, а только ее часть.
- лампэктомию — частичное удаление тканей молочной железы;
- квадрантектомию – удаление большей части тканей молочной железы;
- мастэктомию — удаление молочной железы в полном объёме с вблизи лежащими лимфатическими узлами.
Пластическую операцию по восстановлению груди проводят, как правило, во время мастэктомии либо через 1 год, после окончания полного комплекса лечения и финального обследования.
Лучевая терапия при раке молочной железы, проводится в тех случаях, когда невозможно провести оперативное вмешательство либо непосредственно перед ним для локализации злокачественного очага. Также ее используют в целях профилактики рецидивов опухоли. Невозможно проведение облучения при расстройствах кровообращения мозга, нарушениях обмена веществ и заболеваниях печени.
Химиотерапия при раке груди, особенно в начале болезни позволяет остановить рост злокачественных клеток, что в дальнейшем дает возможность для проведения органосохраняющей операции. Химиотерапия тормозит рост и распространение раковых клеток, так сказать блокирует их деление и тем самым существенно улучшает прогноз выживаемости. Химиопрепараты используются в комплексе, то есть вводятся внутривенно либо внутримышечно одновременно несколько видов препаратов, это так называется комбинированное лечение, оно особенно эффективно при региональных метастазах. Применяют Антрациклины, Таксаны, в том числе и Моноклональные препараты, такие как: Трастузумаб, Герцептин.
Гормональное лечение подразумевает по собой использование препаратов, которые понижают уровень эстрогенов в организме, что и тормозит в свою очередь рост опухоли. Наиболее чаще,препаратом выбора становится «Тамоксифен».
При комплексе всех вышеперечисленных методов лечения протокового рака, специалисты стремятся добиться положительных результатов в лечении и тем самым улучшить прогноз на полное выздоровление.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Спасибо за ваше сообщение. В ближайшее время мы исправим ошибку
источник
Рак протоков в молочной железе — одно из наиболее опасных заболеваний. Зачастую появляется онкологическое неинвазивное новообразование. Раковые протоки могут воздействовать на всю железу, занимать большую площадь, либо несколько зон. Для этой патологии характерно разрастание ткани путём деления клеток. Протоковый рак молочной железы нередко начинается незаметно и женщине трудно определить болезнь самостоятельно.
Протокарцинома отличается от иных типов злокачественных опухолей в груди тем, что она начинает формироваться от внутренних стенок молочных каналов, не задевая лепестков и иных материй железы.
Классификация форм опухоли:
- Прединвазивная форма — внутрипротоковый рак груди. Рак диагностируют, когда он вырастает в протоках, не пробираясь в иные органы и материи. Эта форма — исходная ступень опухоли. Если формирование осложнений минимально, признаки заболевания не проявляются. Поэтому диагностика на раннем этапе весьма затруднительна. Однако, если болезнь выявлена на этом этапе, то прогноз довольно благоприятный.
- Инвазивная форма или инфильтративный протоковый рак груди. Диагностируется ориентировочно в 80% рака груди. Под воздействием провоцирующих его факторов, увеличивается вероятность быстрого прогрессирования и метастазирования в другие органы.
Основным элементом, определяющим развитие рака под воздействием провоцирующих факторов в организме женщины, является время. Поэтому возраст женщины является основным фактором риска. Точные причины рака груди трудно установить, однако есть ряд неблагоприятных условий, которые могут стать своего рода катализатором.
Можно выделить следующие причины развития болезни:
- Значительный возраст женщины. Угроза формирования карциномы существенно возрастает после 40-45 лет, когда месячный цикл прекращается.
- Генетическая склонность. В случае если бы у близких членов семьи по женской линии (в особенности мамы и бабушки) был диагностирован рак, угроза их формирования в последующем поколении существенно увеличивается.
- Поздние роды в 35-40 лет, а кроме того абсолютное отсутствие беременности.
- Несколько абортов и сильная после них менструация.
- Раннее начало полового созревания у девочек может вызвать злокачественное образование.
- Поздний климакс. Чем позднее менструальный цикл прекратится, тем более проявленным и негативным будет влияние гормонального фона на ткани груди.
- Карцинома способна сформироваться вследствие долгого употребления гормональных веществ (более 5-6 лет последовательно может вызвать расстройство в организме).
- Генетические дисфункции, такие как присутствие модифицированных либо мутированных генов в коде ДНК.
На начальной стадии опухоли чаще всего не имеют симптоматики. В редких случаях женщина сама может выявить симптомы внутрипротокового рака молочной железы. Однако обычная медицинская картина карциномы, к сожалению, видна на поздней стадии формирования. В поданном случае признаки больше не зависят от того, росли опухолевые клетки внутри каналов или в железистой материи.
Часто случаются следующие признаки:
- видоизменяется строение кожи, принимая форму лимонной цедры
- существует ретракция установленной области кожи
- есть проявление симметрии желез, в том числе сосков
- в груди есть скиррозное уплотнение, что хорошо чувствуется сидящей и лежащей женщиной
- есть течение жидкости из сосков
- могут распространяться покраснения кожи
Именно потому, что все такие перемены становятся видны в наиболее тяжелых степенях, доктора чаще заявляют о сложной самодиагностике протоковой конфигурации. Маммография — это недорогой метод выявления рака железы, и выявить наличие болезни можно прежде, чем новообразование начнет разрастаться в тканях. На этом шаге можно сберечь собственную грудь, удалив пораженную область. Если вовремя не обратиться к врачу, то прогноз рака протоков молочных желез будет неутешительным.
Как правило болезнь не возникает и не раскрывается сразу в физических проявлениях. Тем не менее, небольшое число женщин может иметь опухолеподобное формирование либо выделения из сосков, что подтверждает заболевание.
Чаще всего новообразование протоков выявляется при маммограмме. Проблема в том, что клетки умирают, не успевая целиком обновиться, возникают микрокальцинаты. Микрокальцификация может быть показана при маммографии. Точность этого осмотра достигает 90-95%. Также проводят УЗИ. В случае если итоги скрининга рассматриваются доктором как сомнительные, последующим шагом в диагностике карциномы является биопсия.
В эпизоде карциномы протоков производятся минимум две инвазивные биопсии:
- Биопсия малой иглой. В этом случае тонкую долгую иглу вводят в толщину раковой сомнительной сферы ткани груди. Шприц накачивает незначительную часть материи, после этой операции нет рубцов.
- Биопсия толстой иглой. Это инъекция иглы наибольшего диаметра дольковой части и забор наибольшего числа материи из сомнительных сфер. Оставляет незначительный след, но через несколько месяцев он становится практически невидим.
После этого образцы исследуются под микроскопом и выявляются характеристики. Как правило, количество материи, что берется во время биопсии, является необходимым для выполнения клинической диагностики.
Чаще всего, терапия карциномы протоков состоит в удалении опухоли груди с последующей терапией лучами. Протокол лечения рака молочной железы зависит от персональных особенностей пациента. Лечить болезнь должен специалист.
Могут проводиться разные операционные методы для удаления новообразований. Как правило это:
- лампэктомия — удаляется лишь часть молочной железы, в которой расположена опухоль и небольшой объем нормальной ткани
- резекцию (рассечение) — удаляется сектор молочной железы, в котором локализована опухоль
После лампэктомии либо вторичной резекции материи как правило назначают лучевую терапию. Она не проводится, если у женщин весьма незначительный риск возобновления.
Лучевая терапия может проводиться двумя методами:
- методическое облучение всей груди
- частичное облучение груди
Химиотерапевтическое лечение карциномы — один из элементов комплексного лечения. Его сущность состоит в назначении больным цитотоксических веществ, которые ингибируют формирование опухоли и рушат опухолевые клетки в груди. Химиотерапия рака груди может использоваться как независимый способ, а также перед и после операции. В обоих случаях химиотерапия имеет различные цели.
При применении химиотерапии в период подготовки к хирургическому воздействию карциномы груди цитотоксические препараты могут помочь сократить воспаление и новообразование. Это дает возможность подкреплять здоровую ткань груди. Послеоперационная химиотерапия помогает остановить метастазы и избежать рецидива.
Грудь считается весьма восприимчивой к влиянию отдельных гормонов, которые контролируют увеличение и формирование клеток, являющихся главными элементами абсолютно всех тканей организма. Итогом их воздействия считаются стабильные позитивные изменения в материи молочной железы.
Гормональную терапию относят к системному методу устранения рака. Это значит, что вещества (гормоны) проявляют огромное воздействие на организм поступательно. Лечебные средства используются для лечения гормонально-положительного рака либо рецидивирующего состояния. Онкологическая терапия отличается от заместительной гормональной терапии для менопаузы.
Целью гормонотерапии микропрепаратами считается устранение онкологических клеток уже после первого хирургического вмешательства, и других способов лечения. Для конкретных пациентов с гормоно-положительным раком груди терапия так же существенна, что и другие процедуры. Практически, гормональное лечение может быть более эффективно, чем химиотерапия. В зависимости от определенного случая лечение применяется совместно или в комплексе с химиотерапией.
Нет таких методов, которые гарантированно защитят от рмж. Однако, благодаря современным способам лечения и диагностики, вполне возможно восстановить здоровье, несмотря на негативную статистику в общем. Ведущие международные клиники благополучно справляются даже с наиболее сложными случаями неинвазивной опухоли в молочной железе.
При любых подозрениях на новообразование необходимо обратиться к врачу, иначе прогноз будет неутешительный. Профилактика онкологии молочной железы включает в себя любые действия, обращённые на снижение рисков развития карциномы.
Важно помнить, что рак лечится. Отзывы и непосредственные описания с фото многих людей говорят об эффективности лечения.
источник
Рак молочной железы – самое частое злокачественное заболевание среди женщин. Ежегодно его частота возрастает на 1.79%. Заболеваемость увеличивается с возрастом и достигает максимума к 60-65 годам.
Не так давно раки молочной железы подразделяли на протоковые и дольковые. Считалось, что протоковые возникают из озлокачествленных клеток протоков, а дольковые, соответственно, из самой железистой ткани. Со временем обнаружилось, что это деление не имеет смысла, так как большая часть новообразований разрастается из так называемой дольково-протоковой единицы. В 2012 году из классификации ВОЗ был удален термин «протоковый рак». Понятие «инвазивный протоковый рак молочной железы» на сегодня отсутствует в международной классификации онкологических заболеваний. Сохранилось лишь понятие «протоковый рак in situ» или «протоковая карцинома in situ». Это означает, что первичный очаг не вышел за пределы базальной мембраны – структуры, являющейся основой для клеток эпителия.
«In situ», в переводе с латыни, означает «на месте». То есть это ранняя стадия развития злокачественного новообразования, развивающегося до тех пор, пока его клетки не прорастут стенку протоков. При протоковой карциноме на этой стадии опухоль может достигать нескольких сантиметров в диаметре.
Раньше такое состояние обнаруживали довольно редко: опухоль успевала разрастись до того, как женщина попадала к врачу. Но после того, как маммография стала рутиным методом профилактического обследования, выявление таких опухолей стало происходить гораздо чаще. В США ежегодно диагностируется примерно 64 тысячи случаев протоковой карциномы in situ (данные по РФ неизвестны). В 90% случаев она определяется на маммографии как подозрительный кальцинат.
Факторы риска возникновения протокового рака in situ такие же, как и у любых злокачественных опухолей молочной железы.
Прежде, чем отнести рак к тому или иному подвиду, его изучают под микроскопом, так как в основу классификации положена выраженность изменений на клеточном уровне. Чем сильнее клетки отличаются от нормальных, тем выше степень злокачественности опухоли и, соответственно, хуже прогноз.
- низкая степень злокачественности: клетки почти не отличаются от нормальных и относительно медленно растут;
- средняя степень – клетки имеют значительные отличия и растут быстрее;
- высокая степень злокачественности: клетки сильно отличаются от обычных и быстро растут. Высокая степень злокачественности повышает вероятность рецидива опухоли после удаления.
По строению выделяют форму комедо, или угреподобную и некомедо.
Опухоль комедо, обычно, правильной круглой формы, в центре неё – погибшие клетки (очаг некроза). Отличается более благоприятным течением.
При форме некомедо клетки опухоли образуют сложные структуры. Такая форма реже встречается и прогностически менее благоприятна.
В популярной литературе известный как «инфильтрирующий протоковый рак молочной железы». Как уже упоминалось, этот термин означает всего лишь то, что рак пророс стенку протока и начал распространяться в окружающие ткани. На этой стадии появляется тенденция к метастазированию, если опухолевые клетки прорастают лимфатический или кровеносный сосуд. На этой стадии рак груди выявляется в 75% случаев.
С целью прогнозирования рецидива после органосохраняющей операции используют Ноттингемские критерии. Они учитывают активность, с которой делятся клетки опухоли и то, насколько разнообразны их видоизменения. Чем активней делится опухоль и чем сильнее изменены ее клетки, тем хуже прогноз.
Говорить о каких-то специфических симптомах протокового рака полочной железы бессмысленно. На стадии карциномы in situ опухоль чаще всего не имеет никаких симптомов. При относительно большом объеме женщина может обнаружить узел в молочной железе. Но классическая клиническая картина раковой опухоли, к сожалению, возникает уже на поздних стадиях ее развития. При этом симптомы уже не зависят от того, росла ли опухоль изначально внутрь протока или в железистую ткань.
- изменяется структура кожи, приобретая вид лимонной корки;
- появляется втянутость определенного участка кожи груди;
- нарушается симметричность молочных желез, в том числе расположения сосков;
- изменяется форма соска;
- в груди появляется уплотнения, которое одинаково хорошо прощупывается сидя и лежа (при мастопатиях узел обычно «исчезает» если изменяется положение тела);
- выделения из соска;
- покраснение, изъязвление кожи.
Именно потому, что все эти изменения становятся заметны уже на поздних стадиях, врачи все чаще говорят о том, самодиагностика для протоковой формы теряет свое значение. Маммография – доступный и точный метод, позволяющий обнаружить рак молочной железы до того, как опухоль начнет прорастать окружающие ткани. На этом этапе есть возможность не только полностью излечиться, но и сохранить грудь, ограничившись удалением лишь пораженного опухолью сектора.
Чаще всего опухоль обнаруживается при маммографии. После нее обязательно проводят биопсию выявленного новообразования, чтобы определить его характер. Опухоль пунктируют (прокалывают) специальной иглой под контролем УЗИ и забирают часть для изучения под микроскопом.
Далее пациентка полностью обследуется для того, чтобы узнать распространенность опухоли, поражены ли лимфоузлы, есть ли отдаленные метастазы и т.д.
Основной метод лечения – операция. Объем операции врач определяет индивидуально. Учитывается степень злокачественности опухоли, вероятность рецидивов. Кроме того, важна и распространенность рака по системе TNM – то есть объем карциномы, поражение лимфоузлов и наличие отдаленных метастазов.
После операции может быть назначена лучевая терапия. Несмотря на то, что объем операции рассчитывают так, чтобы оставить после нее заведомо здоровые ткани, единичные опухолевые клетки могут остаться. Лучевая терапия назначается для того, чтобы уничтожить их и предупредить вероятность рецидива.
Часто операцию дополняют химиотерапией. Чтобы выбрать конкретное лекарство и схему лечения, учитывают биохимические особенности опухоли. Поскольку обмен веществ в ней, как и во всем организме, кодируется генами, изучив гистохимические (тканевые) особенности можно предсказать реакцию на тот или иной химиопрепарат. Если опухоль оказывается чувствительной к гормонам, применяют и гормональную терапию.
Ни в коем случае нельзя пытаться самостоятельно вылечить рак гомеопатией или народными средствами. Все, чего можно добиться таким образом – переход болезни на более позднюю стадию, когда вероятность излечения резко падает.
Прогноз относительно благоприятен, но зависит от стадии, на которой обнаружена болезнь. Если при карциноме in situ вероятность выздоровления приближается к 100%, то после появления отдаленных метастазов она не превышает 27%.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В списке женских онкологических заболеваний протоковый рак молочной железы встречается не менее часто, чем другие виды рака груди. При этом за последние годы заболеваемость таким видом рака существенно увеличилась.
Протоковый рак отличается от других видов злокачественных опухолей груди, прежде всего, тем, что начинает свое развитие с внутренних стенок млечных каналов, не затрагивая доли и другие ткани железы.

Среди причин и факторов риска развития протокового рака молочной железы необходимо выделить следующие:
- отсутствие беременностей в анамнезе;
- запоздалая первая беременность (если женщине более 35 лет);
- раннее половое созревание;
- запоздалое начало климактерического периода;
- случаи онкологии молочной железы у ближайших родственников (мамы, сестры, дочки);
- продолжительное лечение препаратами женских половых гормонов (5-6 лет);
- наличие предрасположенности к росту злокачественных образований (аномальные гены).
Протоковый рак молочной железы может появляться и у мужчин – носителей мутированного гена BRCA2.

Начальные и неинвазивные стадии протокового рака обнаруживают, как правило, случайным образом, при профилактическом осмотре или плановом УЗИ.
Инвазивный протоковый рак молочной железы может проявляться некоторыми симптомами, на которые пациентка может обратить внимание самостоятельно:
- обнаруживаются плотные или шишковидные участки в молочной железе, которые можно прощупать. Такие уплотнения не исчезают, а только увеличиваются со временем в размерах;
- на кожных покровах груди появляются участки с измененным цветом, структурой;
- одна из молочных желез приобретает другие очертания, изменяется её форма и контуры;
- наблюдаются изменения в области одного из сосков. Это может быть появление красноты, изменение формы и втянутость соска, формирование чешуек и язвочек в околососковой области;
- при надавливании, либо самостоятельно, из млечных протоков появляются выделения различного характера (с кровью, с гноем или светлые, в зависимости от стадии процесса);
- появляется чувство наполненности и давления с одной из грудей.
Если женщина обнаруживает у себя хотя бы один из вышеперечисленных симптомов, то ей следует непременно обратиться к доктору для того, чтобы своевременно провести дополнительную диагностику молочных желез. Можно записаться на консультацию к гинекологу, маммологу или специалисту УЗИ.

Инвазивную форму протокового рака ещё называют инфильтрирующим раком, или карциномой молочной железы.
Инфильтрирующий протоковый рак молочной железы – это самый распространенный вид злокачественного образования груди. Такой рак встречается в 80% случаев онкологических заболеваний грудной железы.
От обычной неинвазивной формы инфильтрирующий рак отличается тем, что злокачественный процесс не ограничивается только лишь стенками млечного канала, а выходит за его пределы и поражает другие близлежащие ткани грудной железы.
Характерным признаком инвазивного рака считается достаточно плотная опухоль с «рваными» границами, не флюктуирующая (как бы «склеена» с ближайшими тканями). Сосок или вся околососковая зона чаще всего втягивается внутрь.
Зачастую на диагностических снимках в зоне новообразования обнаруживают небольшие, хаотично расположенные отложения извести в ткани (от 50 до 600 мкм). Такие отложения представляют собой результат некротического процесса в клетках с последующим пропитыванием омертвевших структур кальциевыми солями.
Новообразование при инвазивном протоковом раке молочной железы может иметь разные размеры и скорость развития, что зависит от особенностей злокачественных клеток в каждом конкретном случае.

Для того чтобы точно определить заболевание молочной железы, необходимо пройти определенный ряд обследований. Диагностика протокового рака молочной железы может включать следующие процедуры:
- Маммография – наиболее распространенный диагностический метод, представляющий собой рентген-исследование грудной железы. Точность данного обследования достигает 90-95%, даже при условии отсутствия визуальных и пальпаторных симптомов опухоли. Процедуру проводят при помощи специального рентген-аппарата, который позволяет осмотреть левую и правую молочную железу с двух ракурсов – фронтального и бокового. Маммографические аппараты последнего поколения имеют специальные стереотаксические компьютерные устройства, благодаря которым проводится точная пункция с последующей биопсией. Наличие современного аппарата практически гарантирует распознавание протокового рака в начальном периоде заболевания, а также значительно облегчает течение оперативного вмешательства. Правда, есть и некоторые ограничения для использования данного метода диагностики: большинство специалистов не советуют проводить маммографическое исследование молодым девушкам и женщинам до 50 лет, так как маммография – это разновидность рентгенологической процедуры, во время которой грудная железа принимает на себя пусть небольшое, но все-таки облучение.
- Термография – метод определения температуры кожных покровов груди. Дело в том, что здоровые ткани и ткани опухоли имеют разную температуру. Это объясняется тем, что в опухоли содержится большее количество мелких сосудов, которые выделяют тепло и легко обнаруживаются термографом. Правда, данный метод не слишком популярен: его погрешность в определении злокачественных процессов все же очень велика.
- Метод светового сканирования – это усовершенствованный вариант диафаноскопии (осмотра тканевого просвета). Процедура основана на инфракрасном просвечивании тканей железы. Метод не очень распространен ввиду слабой чувствительности и сложности дифференцировки заболеваний.
- УЗИ – второй по популярности метод (после маммографии). Процедура довольно быстрая, безвредная и достаточно информативная: предоставляет исчерпывающие данные о злокачественном процессе, его расположении, размерах и формах. УЗИ разрешено использовать в любом возрасте неограниченное количество раз.
- Дуктография (галактофорография, либо контрастное маммографическое исследование). Эту процедуру часто применяют при наличии отделяемого из млечных протоков. Специальную контрастную жидкость вводят в млечный канал, после чего делают снимок, который указывает на изменения по ходу протоков.
- Биопсия – изъятие небольшого элемента ткани опухоли на исследование. Ткань берется при помощи пункции – незначительного прокола тканей в области предполагаемого расположения опухоли. В дальнейшем изъятый элемент ткани рассматривают под микроскопом на предмет наличия в нем атипичных клеточных структур. Пункцию для биопсии делают не всегда: иногда ткань для исследования берут уже во время операции по удалению опухоли. Это делается для постановки заключительного диагноза пациенту.
В качестве дополнительных исследований может использоваться МРТ и компьютерный метод томографии, сканирование костной системы и пр.

источник
По сути это внутрипротоковая карцинома, которая рассматривается как предвестник инвазивной карциномы. Это не значит, что каждый инвазивный рак молочной железы (РМЖ) проходит стадию рака in situ, однако риск развития инвазивных форм на фоне рака in situ высокий.
Проведение оперативной и/или лучевой терапии позволяет вылечить пациентов. Это та форма рака, которую желательно активно выявлять при маммографических исследованиях.
Улучшение качества скрининга во многих европейских странах привело к тому, что ежегодный прирост рака in situ с 1973 по 1983 г. составлял 3,9% , а с 1983 по 1992 г. — 17,5%. Показатель этого заболевания в 1973 г. составил 2,4 на 100 тыс. женского населения, а в 1992 г. — 15,8.
Рак in situ часто представлен в виде отдельных очагов поражения, разделенных прослойками ткани молочной железы. В зависимости от ядерной атипии, полиморфизма клеток, количества атипических митозов, наличия очагов некроза в протоках, кальцинатов и их количества рак in situ разделяют на три степени дифференцировки. Поэтому в патологоанатомическом заключении должна быть характеристика опухоли по нижеприведенным параметрам.
Патологоанатомическое описание внутрипротоковой карциномы:
• тканевая архитектоника (количество и размеры микроочагов карциномы и фон, на котором произошло развитие);
• выраженность атипии ядер;
• наличие некрозов;
• узловое или диффузное поражение (размеры и количество узлов);
• расстояние очагов карциномы от края резекции;
• наличие микрокальцинатов (их расположение непосредственно в очаге карциномы или за пределами).
Внутрипротоковый рак высокой степени дифференцировки или низкой степени злокачественности (low grade ductal carcinoma in situ G1)
Рак in situ Gl состоит из мелких мономорфных клеток, растущих в виде папиллярных, криброзных, солидных структур внутри протоков молочной железы. Ядра полиморфны, некоторые гиперхромные с четкими нуклеолами, фигуры митоза редки.
Пролифераты могут отмечать в одном или нескольких протоках. Между ними прослойки ткани молочной железы или чаще протоковой неоплазии разной степени дифференцировки. Очаги поражения, как правило, небольшие, максимум до 2 мм в диаметре.
Микрокальцинаты, наличие десквамированных клеток внутри протоков, некрозы и структуры типа «комедо» для этой стадии дифференцировки нехарактерны. Наиболее часто отмечают микропапиллярные и криброзные структуры (фото 25).
Фото 25. Рак in situ G1. Опухолевые клетки формируют криброзные внутрипротоковые структуры. Гематоксилин-эозин, х 200
Внутрипротоковый рак умеренной степени дифференцировки (intermediate grade ductal carcinoma in situ G2)
Рак in situ G2 состоит из мелких полиморфных клеток, растущих внутри протоков молочной железы в виде папиллярных, криброзных, солидных структур. В отличие от предыдущего варианта, для рака in situ G2 более характерны солидные структуры, структуры типа «комедо», как при угревидном раке (фото 26).
Фото 26. Рак in situ G2. В участке рака отмечают десквамацию эпителия, формирование структуры типа «комедо». В ткани, окружающей внутрипротоковый рак, изменения, характерные для дольково-протоковой гиперплазии молочной железы. Гематоксилин-эозин, х 200
Ядра полиморфны, гиперхромные с грубодисперсным хроматином, чаще отмечают фигуры митоза. Возможны очаги некроза, микрокальцинаты, однако эти признаки необязательны. Очаги карциномы небольшие, как и при раке in situ G1.
Рак in situ G3, в отличие от предыдущих вариантов дифференцировки, имеет более крупные очаги поражения, часто до 5 мм, по помимо крупных очагов возможны единичные мелкие, иногда менее 1 мм. Структура компоновки клеток в протоке такая же, то есть наличие папиллярных, криброзных и солидных форм роста с преобладанием солидных структур.
В раке in situ G3 клетки более полиморфны, отмечают много полигональных клеток разного размера. Преобладают клетки большого размера, особенно в очагах пролиферации. Ядра гиперхромные, атипичные, много фигур митоза. Часто отмечают некрозы и микрокальцинаты, которые могут быть расположены фокально или диффузно в просвете протоков. Цитологическая характеристика опухолевых клеток рака in situ G3 близка к характеристике клеток инвазивной карциномы (фото 27-28а).
Фото 27. Рак in situ G3. В поле зрения несколько протоков с раком in situ, в одном из них — микрокальцинаты, в верхнем протоке — очаг некроза. Гематоксилин-эозин, х 100
Фото 28. Рак in situ G3. Опухолевые клетки крупные, заполняют просвет протоков полностью, формируя солидные структуры. Гематоксилин-эозин, х 200
Фото 28а. Протоковый рак in situ. Миоэпителиальный слой сохранен в виде непрерывного слоя (коричневая линия на фото). Экспрессия гладкомышечного актина (клон HHF35, производство DAKO). Иммуногистохимическое окрашивание, система визуализации EnVision, хромоген DAB. Миоэпителиальные клетки в виде непрерывной линии вдоль базальной мембраны, часть этих клеток вошли в сосочковую структуру внутри протока, х 200
Основным для верификации рака in situ любой степени дифференцировки является достоверное определение отсутствия микроинвазии опухоли в строму. Для этого необходимо исследовать большое количество срезов и использовать иммуногистохимический метод для окраски базальной мембраны и миоэпителиальных клеток.
Необходимо обратить внимание на изменение структуры стромы, которая реагирует на инвазию опухоли и лим-фоплазмоцитарную инфильтрацию вокруг очагов инвазии опухоли.
Следует отметить, что морфологический код в Международном классификаторе онкологических заболеваний для рака in situ всех степеней дифференцировки одинаков — 8500/2.
Особыми вариантами рака in situ являются верстеноклеточный, апокриновый, перстневидный, нейроэндокринный, плоскоклеточный и светлоклеточный. Эти варианты отражены в классификации ВОЗ (2003), однако выявляются очень редко.
Пролиферативную активность в настоящее время часто исследуют с помощью антитела Ki 67. В раке in situ G3 со структурами «комедо» индекс пролиферации составляет 13%, в раке in situ G1 в среднем 4,5%, а в микропапиллярном раке высокой степени дифференцировки часто может быть нулевым.
Для дифференциальной диагностики протоковой и дольковой неоплазии применяют иммуногистохимическое исследование. E-cadherin всегда экспрессируется в протоковых неоплазиях, a cytokeratin 1/5/10/14 (clon CK34BetaE12) в большинстве случаев дает негативную реакцию (92%). В лобулярной неоплазии все наоборот. Нет экспрессии E-cadherin, a cytokeratin 1/5/10/14 (clon CK34BetaE12) выявляют почти всегда.
Выявляют чаще у женщин пожилого возраста (в среднем 65 лет), составляет 2% всех случаев РМЖ. Размеры опухоли могут быть большие — от 0,4 до 10 см, в среднем 2 см.
Прежде всего опухоль представлена кистой и папиллярным раком в виде небольшого участка в кисте или замещающим почти всю полость кисты. Морфологическое строение характерно для внутрипапиллярного рака, то есть представлено фиброваскулярными лучиками, лишенными миоэпителиальной выстилки и покрытыми неоплазированным эпителием, соответствующим дифференцировке G1.
Атипичный эпителий формирует солидные, криброзные, папиллярные структуры. Миоэпителиальная выстилка сохранена только в стенке кисты неопухолевого строения. Возможна продукция муцина (фото 29).
Фото 29. Участок внутрикистозного папиллярного рака с выраженными признаками секреции. Гематоксилин-эозин, х 100
Бывают участки метаплазии, участки клеток нейроэндокринной дифференцировки. Характерной особенностью является отсутствие инвазии опухоли в окружающую строму (фото 30).
Фото 30. Участок стенки кисты внутрикистозного папиллярного рака. Эпителиальная выстилка кисты малигнизирована и представлена микрососочковыми структурами. Нет признаков опухолевой инвазии в фиброзную капсулу кисты. Гематоксилин-эозин, х 100
Морфологический код в Международном классификаторе онкологических заболеваний папиллярного рака внутри кисты — 8504/2.
Термин «микроинвазивньгй рак» молочной железы является синонимом старого термина «инфильтрирующий рак с преобладанием внутрипротокового компонента». Выявляют в 1% всех случаев рака.
Желательно в патологоанатом ическом заключении описать выраженность инвазии опухоли в строму и площадь инвазивного участка. Для выявления участков инвазии необходимо исследовать большую площадь опухоли. Микроинвазивным считается тот рак, в котором размеры инвазивных участков составляют не более 1 мм.
Таких участков инвазии может быть два и три. К ми кроинвазивному относят также те случаи рака, в которых отмечают один фокус инвазии, но не более 2 мм в диаметре. Фоном для микроинвазивного рака может быть как протоковая, так и лобулярная неоплазия (фото 31, 31а).
Фото 31. Микроинвазивный рак молочной железы. В центральнорасположенном протоковой раке виден участок инвазии и дистрофические изменения в окружающей строме (интенсивного розового цвета очаг гиалиноза) и вокруг сосудов. Гематоксилин-эозин, х 100
Фото 31а. Экспрессия гладкомышечного актина клон 1А4, производство Dako. Иммуногистохимическое окрашивание, система визуализации EnVision, хромоген DAB. Слой миоэпителиальных клеток представлен в виде фрагментов. В участках отсутствия миоэпителия отмечается инвазивный рост. Для сравнения: миоэпителий образует непрерывный слой вокруг нормальных долек и протоков молочной железы (в нижней части фотографии), х 400
Найти фокусы инвазии помогает детальное исследование стромы. Как правило, вокруг фокусов инвазии отмечают лимфоплазмоцитартгую инфильтрацию, изменения стромы, характерные для инвазивного рака, в виде очагов пролиферации фибробластов или дистрофические изменения в виде гиалиноза, эластоза в перидуктальном и перивенозном пространстве (фото 32).
Фото 32. Низкодифференцированный рак, сформировавшийся на фоне папиллярного рака. Видны участки фиброзной основы сосочков и стенка протока. Опухолевые клетки заполнили весь проток, часть клеток в состоянии некроза. Гематоксилин-эозин, х 400
Л.М. Захарцева, М.В. Дятел, А.В. Григорук
источник
Протоковый рак (протоковая карцинома) молочной железы in situ — это опухоль, которая формируется в железистых клетках протока молочной железы. Это один из наиболее распространенных видов рака. Он также может также называться внутрипротоковой карциномой молочной железы.
Протоковой карциномы обычно локализуется в тканях молочного протока и не распространяется в окружающие ткани груди или в другие органы тела. Этот вид рака считается первой стадией и хорошо поддается лечению и таргетной терапии. Но если не лечить его сразу, опухоль может перерасти в инфильтративную, более агрессивную форму.
Данный вид рака груди сложно определить с помощью обычного пальпирования, и чаще всего он определяются только с помощью маммографии.
По статистике, именно маммография позволяет рано выявить рак на начальной стадии. Если рентгенолог заметил белые включения на снимке, которые имеют разные размеры и форму — микрокальцинаты, может потребоваться дополнительное обследование.
В современной диагностической маммографии используется рентгеновский аппарат высокой разрешающей способности. Он позволяет рассмотреть структуру новообразования в обоих молочных железах и под разными углами.
При подозрении на рак молочной железы проводятся дополнительные исследования с помощью:
- ультразвуковой диагностики;
- дуктографического исследования;
- биопсии.
Во время дуктографического исследования в просвет млечного канала вводят рентгеноконтрастную жидкость и делают просвечивание молочных желез под рентгеновскими лучами. Это позволяет:
- визуально оценить состояние млечных протоков;
- обнаружить участки, пораженные карциномой.
Во время этой процедуры радиолог или хирург с использованием тонкой иглы или с помощью надреза под контролем узи делают забор ткани из участка молочной железы, пораженного новообразованием.
Затем в лаборатории под микроскопом патолог определяет раковые клетки и их степень злокачественности.
В Израиле вы можете пройти комплексное обследование на рак молочной железы под руководством высококвалифицированных врачей: онкологов, радиологов и хирургов.
Для отслеживания и оценки используется международная шкала, которая определяет насколько быстро растут раковые клетки по отношению к здоровым. В зависимости от стадии неинвазивной протокой карциномы врачи могут прогнозировать возрат рака молочной железы после лечения, или его прогрессирование в более злокачественный процесс.
При рассмотрении атипичных клеток под микроскопом, они могут быть разной структуры и обладать разной степенью агресивности в сравнении со здоровыми тканями, часто переходя в инфильтрующую протоковую карциному.
Лечение может происходить как с помощью операции, так и классическим безоперационным методом. Решение о методе лечения пациента принимает врач.
Как правило, при внутрипротоковой карциноме после удаления опухоли не происходит рецидива.
Современная израильская медицина предлагает персонализированный подход к каждому пациенту. Большинство пациентов проходят такое лечение, как:
- Лампектомия с органосохраняющей операцией в сочетании с радиотерапией;
- Исключительно лампектомия;
- Лампектомия и гормональная терапия;
- Клинические исследования с постоянным контролем врачей;
- Радикальная операция по удалению груди – мастектомия.
После диагностирования протоковой карциномы, врач выбирает подходящий тип операции – лампектомию или мастектомию.
В настоящее время, наши израильские врачи рекомендуют таргетное лечение, которое позволяет использовать на этой стадии заболевания специальные медпрепараты, которые полностью уничтожают раковые клетки.
Узнать больше про современные препараты для лечения рака молочной железы можно через чат, форму или позвонив по телефону.
Все женщины потенциально кандидаты на лампектомию, но мастектомия является более предпочтительной, если:
- Злокачественным процессом затронут большой участок молочной железы, и после операции не будет выраженного косметического эффекта.
- Присутствует несколько очагов заболевания или опухолей в нескольких квадрантах груди.
- Имеете противопоказания к радиотерапии. Это может быть уже проведенная терапия, беременность или заболевания, при которых облучение нежелательно.
Во время оперативного вмешательства лимфоузлы под мышечными впадинами не удаляются, поскольку этот вид рака не распространяется за пределы пораженного участка.
Но существуют отдельные случаи, когда патанализ опухоли во время операции показывает, что неинвазивная протоковая карцинома переросла в инвазивную. В таких ситуациях, хирург принимает решение удалить молочную железу с помощью мастектомии.
Во время радиотерапии, сконцентрированные пучки рентгеновского излучения или протонное излучение убивают атипичные клетки.
Радиотерапия может включать в себя:
- наружное облучение, когда излучение движется вдоль тела по намеченной траектории;
- брахитерапию, когда источник излучения помещается внутри молочной железы.
Радиотерапию можно не использовать, если участок протоковой карциномы сравнительно небольшой.
Эта терапия используется только при лечении гормонозависимых опухолей, и состоит в блокировке доступа гормонов к клеткам карциномы. Или в сочетании, как адъювантная.
Используются такие медицинские препараты, как:
Эти лекарства снижают выработку эстрогена для некоторых видов рака, и уменьшают причину возникновения инфильтративной формы рака молочной железы. Принимаются это препараты сроком до 5 лет.
После мастектомии гормональную терапию можно не использовать, поскольку очень мала вероятность возвращения злокачественного процесса.
Во время клинических исследований изучаются новые виды лечения, тактики ведения пациентов с постоянным мониторингом состояния, а также новые диагностические тесты, которые позволяют предупредить, определить и вылечить рак молочной железы.
Хотя альтернативные виды медицины на данный момент не имеют доказанных средств для лечения протоковой карциномы молочной железы, они помогают справиться с последствиями лечения, а также с ощущением безысходности, отчаянья, злости или грусти.
Комплементарная и альтернативная медицина может включать в себя:
- медитацию,
- техники расслабления,
- терапию искусством и мнигие другие методы, которые позволяют значительно снизить проявление ваших симптомов.
Узнайте у вашего врача об особенностях вашей болезни и результаты исследований. При необходимости, или сомнении, Вы можете получить консультацию или второе мнение авторитетного израильского онколога.
Это поможет лучше понять и принять решение о методе терапии, а также быть в курсе исследований и новых видов лечение, которые постоянно появляются на авторитетных источниках, например, сайт здравоохранения Израиля.
Узнать о новых современных видах лечения, которое предлагают наши врачи-онкологи можно через чат, форму или позвонив по телефону.

Мы ответим Вам в ближайшие несколько часов и будем рады помочь.
С уважением,
Команда ResultMed
Уважаемые посетители сайта, просим обратить внимание!
ResultMed предоставляет частные медицинские услуги для иностранных пациентов в Израиле. Мы не сотрудничаем с израильскими больничными кассами (Макаби, Клалит, Меухедет, Леумит и другими).
источник