Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
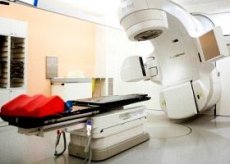
Такое страшное заболевание как раковое поражение молочной железы можно побороть только комплексными мероприятиями, в которые входит оперативное вмешательство, медикаментозное лечение, химиотерапия, радиологическое облучение, питание и другие мероприятия. Лучевая терапия при раке молочной железы применяется и как монотерапия, она неплохо сочетается с оперативным вмешательством, является закрепляющей результат после проведенной химиотерапии. Современные аппараты радиологического облучения лишены многих негативных факторов, которые проявлялись при проведении подобного мероприятия еще лет 10 – 15 назад. Современная лучевая терапия позволяет воздействовать на злокачественные конгломераты новообразования достаточно локально, не затрагивая здоровые клетки.

Прежде чем определиться с вопросом, в каких случаях онколог назначает лазеротерапию, прежде следует поднять вопрос о разновидностях данной процедуры, которая зависит от цели ее применения:
- Радикальное радиологическое облучение, которое позволяет проводить полную резорбцию злокачественного новообразования.
- Паллиативное радиологическое облучение назначается при диагностировании значительных объемах опухоли и распространенном метастазировании. В данном случае добиться полного купирования проблемы не получится, но притормозить распространение метастаз и рост образования вполне возможно. Такая процедура позволяет продлить жизнь онкологического больного, снизить болевую симптоматику, облегчив ему жизнь.
- Симптоматическое облучение назначается врачом – онкологом в случае особо тяжелой клинической картины заболевания. После прохождения лучей у такого больного снижается интенсивность, и острота боли, которую уже трудно устранить даже наркотическими обезболивающими лекарственными средствами.
Показания к проведению лучевой терапии при раке молочной железы, на основе которых делается необходимое назначение:
- Более четырех пораженных лимфатических узлов.
- Многочисленные очаги инвазий в молочных железах;
- Отечная форма ракового новообразования, поражающая молочную железу женщины и/или лимфатические узлы с формированием конгломератных структур. То есть при диагностировании локально — распространенного процесса, не отягощенного продуктами распада опухоли.
- Метастатическое поражение костей, с болевой симптоматикой.
- Радикальная резекция молочной железы.
- Органосохраняющее оперативное вмешательство.
- Устранение осложнений прогрессирующего ракового процесса.
- Предоперационная лучевая терапия, позволяющая повысить уровень чувствительности раковых клеток.
- Послеоперационная лучевая терапия, позволяющая удалить оставшиеся после оперативного вмешательства клетки.
- Высокая вероятность рецидивирования.
- Третья стадия ракового новообразования.
- Многочисленные метастазы в подмышечно – подключичной зоне.
Еще до недавнего времени радиологическое облучение прооперированной зоны проводилось после того как операция была завершена. Лучи поражали и уничтожали клетки, которые по той или иной причине не могли быть иссечены.
Но наука не стоит на месте. Разрабатываются и внедряются все новые методики лечения и современное, более совершенное оборудование. Инновационная интраоперационная лучевая терапия рака молочной железы, появившаяся на вооружении врачей – онкологов не так давно, уже неплохо зарекомендовало себя в лечении многих онкологических заболеваний.
Суть данной методики в том, что она позволяет начать процесс облучение раковых клеток еще на стадии проведения оперативного вмешательства. Радиоактивные лучи сразу же после иссечения опухолевого образования направляют на определенный участок. Это позволяет свести к минимуму вероятность остаточной опухоли. То есть проводиться обезвреживание участка опухоли, который возможно не был иссечен. Ведь, как показывают исследования, в девяти случаях из десяти рецидивирующая карцинома молочной железы появляется на месте, где уже было иссечено новообразование. Именно по этой причине онкологи практикуют незамедлительное прицельное облучение высокими дозами области, попадающей в зону риска.
Высокая эффективность и привлекательность рассматриваемой методики еще и в тома, что здоровые клетки организма не подвергаются поражению.
Как показал мониторинг применения интраоперационной лучевой терапии (ИОЛТ), который захватывает результаты последних пяти лет, что процент возникающих рецидивов достаточно низок, по сравнению с классической радиологической терапией, и составляет менее 2 %.
Особенно актуальна рассматриваемая методика поражения раковых клеток еще в процессе терапии для пациентов пожилого возраста, но если речь идет о низкоагрессивном типе раковых опухолей. В ряде случаев допускается полная замена интраоперационной лучевой терапией послеоперационного радиологического облучения. Если же без послеоперационной лучевой терапии не обойтись, применение интраоперационной методики дает возможность уменьшить продолжительный прием послеоперационной в среднем на пару недель.
На сегодняшний день, в силу инновационности технологии, не установлен оптимальный уровень разовых доз электронного излучения. Онкологи, опираясь на свой опыт и клиническую картину заболевания, назначают дозировку, попадающую в диапазон от 8 до 40 Гр.
Как показали наблюдения, больные, подвергающиеся процедуре ИОЛТ, переносят сеанс нормально, без особых осложнений.
Непосредственно после проведения интраоперационной лучевой терапией медики отмечали повышенную отечность и покраснение облучаемых и соседних с облучаемой областью тканей. Имеется еще одна особенность: на протяжении первых двух – трех суток наблюдалось выраженное выделяющееся в ткани и/или полости организма экссудата (экссудативная реакция). В дальнейшем восстановительный период проходит относительно нормально.
Некоторые пациенты на седьмые – девятые сутки дают повышение локальных показателей температуры тела. Местно, в зоне облучения, наблюдается отек и формирование гематомы, которая впоследствии перерастает в инфильтрат с последующим нагноением.
Малогабаритные бетатроны (аппараты, излучающие необходимые лучи), размещенные непосредственно в операционной, позволяют производить обработку лазером больного еще на операционном столе, не ослабевая при этом контроль над состоянием пациента. Контроль производится дистанционно с использованием монитора.
Достаточно часто, боясь побочных осложнений, больные отказываются от лечения лучами. Особенно процент отказов велик у пациентов пожилого возраста. Это в основном связано с психологическим страхом и незнанием. Чтобы развеять часть домыслов, следует подробнее оговорить, какие побочные эффекты лучевой терапии при раке молочной железы могут возникнуть и наиболее часто проявляются.
Стоит сразу успокоить пациентов, что такая симптоматика как потеря волос и стойкая тошнота при проведении рассматриваемой процедуры не наблюдается в силу того, что применяемая доза ионизирующего излучения достаточно низкая, поэтому она не приводит к развитию лучевой болезни.
Но все же побочные явления существуют и проявляются с разной частотой и интенсивностью у различных больных. Обычно наблюдается:
- Повышенная утомляемость, которая становится более заметной к концу курса и постепенно самостоятельно проходит после его завершения. Восстановительный период длительный и занимает от одного до двух месяцев.
- Могут эпизодически возникать боли в области пораженной облучением молочной железы. Они могут быть как тупого, ноющего характера, так и острые (такие встречаются реже). Обычно данный симптом так же не требует медикаментозного лечения.
- Достаточно часто на кожном покрове облучаемого больного может развиться лучевой дерматит. По истечению трех – четырех недель с начала терапии, на коже может развиться локальное раздражение, сопровождающееся:
- Зудом.
- Отечностью подкожной клетчатки.
- Гиперемией.
- Повышенной сухостью кожного покрова.
- У некоторых больных лучевой дерматит может прогрессировать «по сценарию» солнечного ожога.
- Может развиваться влажная десквамация в виде волдырей заполненных жидкостью.
- Возможно отслоение эпидермиса. Преимущественно такими местами поражения становятся анатомические складки организма. Например, область подмышечных впадин и под грудью. Преимущественно такая патологическая симптоматика постепенно уходит на протяжении пяти – семи недель после завершения облучения. Чтобы как можно дольше противостоять появлению подобной патологии, необходимо следить за кожей и постараться держать свой иммунный статус высоким. Стоит позаботиться и об одежде. На всем протяжении лечения она должна быть удобной, не передавливать и не натирать. Желательно если она будет из натуральных материалов, чтобы параллельно не провоцировать еще и аллергическую реакцию и так ослабленного болезнью организма. На время терапии стоит отказаться и от использования спиртовых средств для протирания кожного покрова, так как он сушит ее. Не приветствуются и кремы. На фоне чрезмерной потливости у многих пациентов кремовые средства могут вызвать кожную мацерацию (разъединение растительных или животных клеток в тканях).
- Может наблюдаться болезненность мышечных тканей.
- Снижение показателей крови. Развивается лейкопения и тромбоцитопения.
- Достаточно редко, но возможно появление кашля и других проявлений воспалительного процесса, протекающего в области дыхательных органов.
- Диспепсические расстройства кишечника.
- Временное потемнение эпидермиса в области груди c стороны облучения.
Какие побочные явления способна принести лучевая терапия!
Подавляющее большинство пациентов онкологических клиник поддаются процедуре радиологического облучения раковых клеток, с целью угнетения их способности к размножению и уничтожению. За последние десять – пятнадцать лет медицинское радиологическое оборудование претерпело ряд существенных изменений и усовершенствований. Рассматриваемая процедура стала гораздо безопаснее, но, не смотря на это, данную методику нельзя назвать абсолютно безопасной для организма больного. Однако тот эффект, который она приносит по локализации, снижению объемов и уничтожению раковых новообразований перевешивает негативность ее проявлений.
Последствия лучевой терапии при раке молочной железы напрямую зависят от состояния самого организма пациента, сопутствующих его заболеваний, уровня индивидуальной чувствительности тканей, а так же глубины проникания радиологических лучей. В большинстве случаев последствия облучения начинают проявляться у больных прошедших через продолжительный курс лечения.
Основные последствия, например, умеренная отечность и незначительная болевая симптоматика, могут приносить определенный дискомфорт на протяжении шести – двенадцати месяцев после процедуры. Эти боли обычно обусловлены разворачиванием постлучевого миозита (поражение мышечных тканей под воздействием различных факторов, которое носит воспалительный, травматический или токсический характер).

Обычно осложнения лучевой терапии при раке молочной железы не требуют подключения каких – либо терапевтических мероприятий или поддерживающего лечения. Но оставлять без внимания данный факт все же не следует. О появившейся патологической симптоматике следует поставить в известность своего лечащего врача – онколога или наблюдающего маммолога, который, сей факт, должен взять под контроль и при необходимости принять адекватные меры к купированию проблемы.
Одним из осложнений, которое зачастую требует медицинского вмешательства, является лимфодема (отечность мышечных структур руки со стороны пострадавшей груди). Возможно развитие радиационной пневмонии, катализатором которой являлось воздействие рентгеновских лучей на ткани грудной клетки. Данное заболевание способно начать прогрессировать спустя три – девять месяцев после получения лечебной дозировки.
Еще одним осложнением радиологической терапии можно назвать потерю мышечной силы верхней конечности со стороны пострадавшей груди (которая переходит в хроническое русло). Для реанимации данного процесса приходится привлекать знания и помощь специалистов.
На кожной поверхности больного могут проявиться лучевые язвы, которые требуют уже оперативного хирургического вмешательства. Отдаленным осложнением лучевой терапии может стать повреждение миокарда и органов дыхания.
Но большинство из осложнений, все же не требует никакой медицинской помощи. Снизить воздействие ионизирующего излучения, а, следовательно, и тяжесть осложнений возможно только применением более инновационного оборудования, тщательного подбора дозы излучения и правильно локализовать область облучения.

Достаточно часто, для получения более эффективного результата, больной получает комплексное лечение, которое может состоять из проведения химиотерапии, результат которой закрепляет радиологическое облучение. Лучевая терапия при раке молочной железы после химиотерапии – это достаточно часто встречающийся тандем, показывающий наиболее положительный результат по сравнению с применением их в отдельности в роли монотерапии.
В данном случае химиотерапия при раке молочной железы используется для истребления раковых конгломератов, тогда как радиологическое ионизирующее облучение, оказывая локальное воздействие на конкретную зону новообразования и пути притока лимфы, позволяет уничтожить остаточные «живые» раковые клетки, которым удалось «избежать» уничтожения фармакологическими препаратами, которыми проводилась химиотерапия.
Особенно часто сочетание химиотерапии с ионизирующим облучением назначается в ситуации, когда по какой – либо причине недопустимо применение более радикальных методик. Например, в случае неоперабельного или инфильтратно – отечного рака. Еще один вариант применение – когда сам пациент отказывается от операции. Тогда данный тандем назначается для снижения болевого синдрома и продления жизни больного.
Рак молочной железы — патологическая болезнь, которая характеризуется развитием злокачественных конгломератов в одной или обеих молочных железах. Это пожалуй одно из наиболее часто встречающихся заболеваний, частота диагностирования которого за последние несколько лет значительно возросла. По этой причине женщин, которых интересует данный вопрос, становится все больше. И он обоснован тем, что либо сама женщина столкнулась с данной патологией, либо является близким наблюдателем беды, произошедшей с ее родственницей, подругой или знакомой. Но, в любом случае, знания о проблеме, механизме ее развития и прогноз на будущее может принести пациентке определенную эмоциональную стабильность, что немаловажно для больной, которой только предстоит пройти этот непростой путь. Ведь женщину больше пугает неизвестность, которая и сказывается на ее психике.
Сегодня на просторах интернета можно найти множество форумов, предоставляемых отзывы о лучевой терапии при раке молочной железы, где бывшие пациентки и их родственники делятся своими переживаниями и опытом прохождения процедуры. Здесь можно найти и многочисленные советы, способные помочь женщине, попавшей в аналогичную ситуацию.
Преимущественно все респонденты соглашаются с тем, что обойтись без лучевой терапии в купировании проблемы рака молочной железы практически не возможно. Но вот последствия и осложнения, которые приходится преодолевать таким больным, достаточно отличаются. Одним впоследствии длительное время приходится бороться с отдышкой, проявляющейся как симптом лучевой пневмонии, кто — то, страдает от лучевого дерматита и с этим приходится длительное время бороться, а часть пациенток прошла процесс реабилитации, не ощутив достаточного дискомфорта.
Но практически все едины во мнении, что лучевая терапия – это билет в будущую жизнь. Одни находят в себе силы и долго, счастливо живут в кругу своей семьи. Другим, хоть и ненадолго, эта жизнь продляется, а насколько она будет качественной, уже зависит от самого человека.
Поэтому женщине, готовящейся пройти курс лазерной терапии, очень полезно будет почитать высказывания и советы бывших пациенток, пообщаться с ними. Ведь большинство страхов и сомнений – это от незнания предмета и того, что ожидает в будущем. Если больная будет представлять себе, что ее ждет, какие осложнения и последствия ее могут ожидать и как можно «смягчить» или полностью предотвратить их проявление, то и настроение, с которым она пойдет на облучение будет совсем иное. А как отмечают медики, что значительная часть эффективности результата лечения зависит от самого человека и его настроя на выздоровление.
Рак – это страшный диагноз звучит как приговор к боли и смерти. Именно так это заболевание воспринимается многими людьми. И с ними могут аргументированно поспорить люди (в данном случае, женщины), которые получили второй шанс на жизнь. И этим шансом для них стала лучевая терапия при раке молочной железы. Ведь никто не поспорит, что многих из них уже давно не было бы в живых, не пройди они данную процедуру. Да – больно, да – страшно. Но это шанс жить и им необходимо воспользоваться, а уж, какой Ваша жизнь, подаренная онкологами, будет после лечения, во многом будет зависеть от самого человека, моральной и физической помощи его родных и близких. Будьте здоровы! Живите долго и счастливо, ценя каждый день!
источник
Лечение лучевых ожогов после радиотерапии – первая помощь, средства и методы лечения ожогов после облучения
Зачастую после прохождения радиотерапии у пациентов случается I или II степень лучевого ожога. Лечение подобных состояний начинают сразу: оно предусматривает использование специальных мазей, соблюдение особой диеты, витаминотерапию.
Тяжелые, а в некоторых случаях — и лучевые ожоги средней степени тяжести, лечатся в условиях стационара. Это дает возможность минимизировать риск развития опасных для здоровья и жизни осложнений.
В зависимости от участка кожи, либо слизистой оболочки, что вовлечены в патологические процесс, а также исходя из симптоматики, различают 4 степени тяжести лучевых ожогов:
- Первая (легкая) степень. Диагностируется, если сила облучения не превышает 1200 рад. Симптоматическая картина ограничивается покраснением кожных покровов и их отшелушиванием. Все указанные проявления дают о себе знать через 14 дней и достаточно легко переносятся даже теми, у кого защитные реакции организма ослаблены.
- Вторая степень. Может иметь место при воздействии облучения до 2000 рад. Больные зачастую жалуются на болевые ощущения, появление волдырей, покраснение, припухлость и зуд обширных участков кожи. Пузырьки сначала мелкие и многочисленные, наполненные прозрачной жидкостью. В дальнейшем они сливаются в более крупные, а после самопроизвольного вскрытия на их месте образуется эрозивный участок ярко-красного цвета. Подобные состояния дают о себе знать в течение 2-х недель после радиотерапии.
- Третья степень. Характеризуется непродолжительным скрытым периодом (3-4 дня). Эрозии, папулы с гноем либо без него, язвочки, некрозы – специфические симптомы рассматриваемой степени лучевых ожогов. Пострадавших может также беспокоить головная боль, упадок сил, тошнота, повышение температуры тела. В случае поражения верхних дыхательных путей нос, ротовая полость, горло пересыхают, провоцируя кашель и болевые ощущения. Слизистая оболочка в районе мягкого неба отекает, шея при этом визуально увеличивается в размерах. Нередко общую картину дополняет вторичная инфекция, что при запущенных состояниях приводит к стенозу гортани.
- Четвертая (крайне тяжелая) степень. Является следствием обширных разрушительных процессов в верхних слоях кожи и мышц, что проявляется практически сразу после облучения. В некоторых случаях может произойти обугливание.
- Ранняя реакция организма. Может возникнуть через несколько часов либо дней. Кожа в месте поражения шелушится, зудит, краснеет. При средних и тяжелых лучевых ожогах у потерпевших повышается температура тела, снижается артериальное давление, учащается пульс. Могут также иметь место тошнота и рвота. Длительность и выраженность подобных состояний будет зависеть от полученной дозы ионизирующей радиации – от 3 часов до 2 суток.
- Скрытый период. Характеризуется отсутствием каких-либо проявлений рассматриваемого вида ожога. Указанный временной промежуток может затянуться на 2-3 недели – это свидетельствует о легкой степени поражения кожи либо слизистых оболочек. В том случае, если продолжительность скрытого периода ограничивается несколькими часами, — пациентом был получен тяжелый лучевой ожог.
- Период острых воспалительных явлений. Кожа в зоне негативного воздействия изменяет цвет и плотность, отекает и болит – развивается вторичная эритема. Обширные дегенеративные процессы сопровождаются образованием язв, дно которых имеет серый окрас, а края надорваны. Указанный период может затянуться на несколько месяцев.
- Восстановление. Отечность рассасывается, боль уменьшается (пока полностью не уходит), язвы затягиваются. Если ранка глубокая, она может заживать годами, а на ее месте образовывается пигментный след и рубец. Волосы в данной области выпадают, кожный покров шелушится и теряет упругость. Известны случаи, когда язва рецидивирует, провоцируя в дальнейшем рак кожи.
При появлении первых признаков ожога на гиперемированный участок кожного покрова накладывают стерильную повязку, предварительно промыв пораженную зону проточной водой, либо мыльным раствором. После этого человека доставляют в медицинское учреждение для получения консультации и квалифицированной помощи.
Если же ожог спровоцировал появление волдырей, их не следует самостоятельно вскрывать, либо обрабатывать какими-либо растворами. Это может стать причиной инфицирования данной области, что лишь усугубит ситуацию. Подобные мероприятия должны осуществляться медицинским персоналом в абсолютно стерильных условиях.
Если одежда прилипла к обожженной зоне, не следует пытаться ее снять – это травмирует поврежденную область.
При самопроизвольном вскрытии волдырей раневую поверхность нужно обработать 3-процентным раствором перекиси водорода и наложить сверху стерильную сухую повязку.
Неотложная помощь и лечение лучевых ожогов после радиотерапии – основные лечебные методы и мероприятия
Весь комплекс лечебных манипуляций при рассматриваемом состоянии будет определяться степенью ожога.
Различают два основных метода лечения лучевых ожогов:
Данный метод лечения будет более детально описан в следующем разделе.
При лучевом поражении кожных покровов I и II степени, при отсутствии волдырей, доктор может назначить мази (Бепантен, Актовегин, Пантенол), которые следует наносить на поврежденную зону.
С целью купирования зуда, отечности больному выписывают антигистаминные средства.
Болевые ощущения устраняют посредством обезболивающих препаратов.
Также необходимо пить много жидкости, делать упор на здоровую пищу и позаботиться о насыщении организма всеми необходимыми витаминами. Таким пациентам разрешается лечиться дома, периодически посещая доктора для контроля над процессом выздоровления.
Если же есть волдыри, их промывают обеззараживающими медицинскими растворами, после чего накладывают антибактериальные мази, а сверху – асептическую повязку.
Для предотвращения развития инфекции потерпевшему сразу же по приезду в медучреждение вводят вакцину против столбняка и назначают антибиотикотерапию.
С целью защиты организма от скапливания продуктов распада белков и гистаминоподобных веществ, внутривенно вливают глюкозу, витаминные смеси, раствор кальция глюконата, а также димедрол.
При поражении подкожной клетчатки шеи больному могут назначить физиопроцедуры, предусматривающие применение ультразвука. Снаружи кожный покров обрабатывают раствором хлорида натрия, который должен быть теплым.
Для устранения болевых ощущений в горле и ротовой полости полезным будут полоскания (3-4 раза в день), инъекции обезболивающими препаратами.
При развитии воспалительных процессов в дыхательных путях терапевтические мероприятия дополняются медикаментами, в состав которых входят кортикостероиды.
Кроме того, пациенты должны следить за тем, что они едят: пища не должна быть острой, соленной, твердой, а также горячей.
В случае, если в ходе радиотерапии были поражены легкие, могут применяться магнитотерапия, ингаляции, специальные дыхательные упражнения, или электрофорез.
Хирургические манипуляции при рассматриваемом патологическом состоянии могут назначаться при глубоких ожогах, которые затрагивают мышечные слои.
Если рана при этом сильно инфицирована, сначала проводят антибактериальное лечение, и только потом приступают к операции.
Раневую область тщательно очищают от омертвевших тканей. Это все происходит под общим наркозом. Подобный вид хирургического вмешательства именуют некрэктомией.
В дальнейшем оперирующий осуществляет пересадку трансплантата, взятого из другого участка кожи больного.
- Облепиховое масло — обладает противовоспалительным, ранозаживляющим свойством. Им следует пропитать стерильную салфетку и наложить на обожженную поверхность. Подобную манипуляцию нужно повторять каждые 3 часа. Пораженные ткани будут восстанавливаться быстрее, а болевые ощущения значительно уменьшаться либо вовсе уйдут.
- Аналогичным эффектом обладает смесь, приготовленная из пчелиного воска и оливкового масла. Указанные вещества нужно смешать в пропорции 1:3 и наносить на воспаленные ткани 3 раза в день.
- Предотвратить появление волдырей можно посредством нанесения меда, либо кашицы из картофеля, на пораженную область. Мед, помимо всего прочего, является отличным обеззараживающим средством.
- Обеспечить скорейшее заживление обожженного участка, а также защитить его от инфицирования можно при помощи смеси, приготовленной из сухого прополиса (20 гр) и растительного масла (80 гр). Указанные ингредиенты соединяют и помещают на водяную баню, где они должны настаиваться до полного растворения прополиса. Полученную смесь процеживают через мелкое ситечко. После полного охлаждения мазь наносят на стерильную салфетку и прикладывают к ране. С подобным лекарством следует быть осторожным: продукты пчеловодства нередко провоцируют у людей аллергические реакции.
Ожоги 3 и 4 степеней лечат исключительно в стационаре. Подобные состояния при отсутствии адекватной терапии могут привести к серьезным осложнениям, что могут стоить здоровья и даже жизни больного.
Все описанные выше средства народной медицины необходимо предварительно согласовывать с доктором!
- Радиотерапия должна назначаться в индивидуальном порядке. У каждого пациента дозировка и периодичность изотопного радиоизлучения будет определяться общим состоянием его здоровья.
- С целью защиты глаз от ожога перед и после лучевой терапии их закапывают искусственной слезой: по 1-2 капли в каждый глаз. Это минимизирует риск развития светобоязни и пересыхания глаз в будущем.
- После каждого курса радиотерапии непосредственные участки воздействия нужно обрабатывать ранозаживляющими средствами. Подобную процедуру следует выполнять перед сном.

источник
Лучевой ожог появляется под воздействием лучевой терапии и по проявлениям очень схож с солнечным ожогом. На выраженность и обширность поражения влияет сила ионного излучения, насколько часто проводятся подобные процедуры и состояние пациента.
Опасность получить глубокие ожоги особенно велика при нейтронном, рентгеновском и гамма-излучении. Первые две формы лучевого ожога провоцируются обычно бета-частицами с низкой энергией, так как они не способны глубоко проникать в ткани. Сегодня нами будет рассмотрена первая помощь при лучевых ожогах кожи, лечение после них, терапия в стационарных условиях, а также будут даны полезные рекомендации.
Велик риск возникновения ожогов, если человек быстро обгорает на солнце. В таких случаях даже воздействие низкой интенсивности приводит к травмированию кожного покрова. Особенно тяжело переносят процедуру люди с сахарным диабетом или низким иммунитетом.
Ожоги после лучевой терапии (фото)
Лучевой ожог можно подразделить на 4 этапа по степени выраженности симптомов:
Ранняя реакция. Обычно это эритема, которая появляется спустя несколько суток, а иногда даже часов после травмы. Второй этап протекает скрытно. Длится он способен до нескольких недель. Чем раньше появятся какие-либо признаки травмирования, тем опаснее ожог. При самых тяжелых повреждениях стадия наступает уже спустя несколько часов. Острое воспаление — это третий этап, при котором возникает язва, внешние повреждения и пузыри. Длительность течения определяют индивидуально, иногда воспаление проходит лишь через несколько месяцев. Восстановление.
Ожоги этой формы имеют традиционное подразделение на 4 вида:
- 1 форма ожога переносится легко даже пациентами с ослабленным иммунитетом. Облучение в этом случае — не больше 1200 рад. Все симптомы проявляются лишь спустя пару недель. 2 форма отличается наличием отека, распространяющегося иногда на обширную область. Доза облучения — до 2000 рад. Скрытый период тоже может длиться 2 недели, но вот на восстановление ожогу этой тяжести требуется дольше времени. При 3 форме возникают язвы и не слишком глубокие и обширные омертвевшие участки ткани. Скрытый период короткий, не больше 3 дней. При 4 степени разрушается верхний кожный слой и мышцы, вплоть до обугливания. Самая опасная стадия.
О том, почему возникают лучевые ожоги глаз, слизистой и других частей тела, расскажем ниже.
Основной причиной, провоцирующей травму, считают неустойчивый к повреждениям кожный покров. Под воздействием радиотерапии он становится особенно чувствительным.
Причиной травмы могут стать радиоактивные изотопы или аварии на АЭС. В подобных случаях ожог сопровождается еще и признаками лучевой болезни.
О том, какие симптомы характерны для лучевых ожогов, читайте ниже.
Для удобства симптомы тоже подразделяют по степеням лучевого ожога.
Так, для самой легкой, первой формы, характерны жжение, зуд, шелушение, отечность. Иногда появляется облысение в месте травмирования, а также пигментация.
Вторая степень имеет гораздо больше симптомов:
Волдыри постепенно сливаются между собой, образуя более крупные. После их самостоятельного вскрывания может усиливаться боль, становится выше температура. Постепенно происходит эпителизация, но кожа в области повреждения остается истонченной, с заметной сосудистой сеткой.
3 степень очень быстро дает первые симптомы. Сопровождается она такими признаками:
- болезненная эритема, кровоизлияние в волдыри, отек, снижение чувствительности, язвы, высокий лейкоцитоз, очаги некроза, лихорадка.
Постепенно формируются рубцы. При неблагоприятном течении они превращаются в язвы, которые рискуют перерасти в раковые поражения. Из-за гибели подкожного слоя очень высок риск тромбоза вен.
При четвертой форме лучевого ожога кожа на поверхности раны не багровая, а часто черная. Хорошо бывает видно границу мертвой ткани.
При некоторых степенях ожога эритема возникает практически сразу, проходит со временем. На этот признак при осмотре доктор обращает особое внимание. Дополнительно он опрашивает пострадавшего, чтобы определить симптомы и обстоятельства получения ожога. Если проводилось лучевая терапия, то берут данные из индивидуальной медицинской карты, которые дают информацию о силе ионного излучения, периодах облучения и общем состоянии здоровья.
После травмы остается большая вероятность появления нарушений в эндокринной или сердечно-сосудистой сфере. Для выявления подобных отклонений возможно проведения ряда специфических исследований (МРТ, ЭКГ и т. д.), иногда требуется и консультация соответствующих специалистов.
Про терапию, лечение лучевого ожога 1, 2, 3, 4 степени читайте ниже.
Про лучевой ожог и лечение после ожога сваркой расскажет это видео:
Первые две степени ожогов не несут серьезной опасности для пострадавшего, проходят постепенно самостоятельно. При грамотной терапии это происходит быстрее, а хирургическое лечение и вовсе не применяется.
- На протяжении всего лечения пациент должен соблюдать рациональное питание, обильно пить. Активно используются средства, помогающие заживлению кожи, особенно с облепихой и алоэ. Индивидуально подбирают и другие мази при лучевом ожоге. Из действие должно быть направлено не только на улучшение регенерации кожи, но еще и на уменьшение жжения, гиперемии, зуда.
Все эти меры помогают стабилизации общего здоровья пострадавшего.
О том, чем лечить и как подобрать терапию при лучевых ожогах, расскажем ниже.
Травмированный участок регулярно перевязывают, промокнув предварительно бинт в антисептическом растворе. Если инфицирование раны все же произошло, индивидуально назначают антибиотики и сульфаниламидные средства. Антигистаминные медикаменты и даже гормоны подбирают при стойких отеках, а при сильной боли используют анальгетики. Курс витаминотерапии при лучевом ожоге нужно проводить обязательно.
Иногда консервативная методика терапии не приносит результатов и тогда прибегают к оперативному вмешательству. Необходимость хирургического способа лечения может возникнуть даже при 2 степени ожога.
Оперативное лечение представляет собой иссечение участка некроза. Подобное вмешательство могут планировать на разный промежуток времени, в зависимости от состояния самого пострадавшего.
Специальных профилактических мер для предотвращения лучевого ожога нет.
- Лечащему доктору важно соблюдать индивидуальные особенности организма при расчете дозировки ионизирующего излучения. Сами места облучения регулярно нужно смазывать мазями с заживляющим эффектом. Делать этого нельзя непосредственно перед процедурой, а лучше всего наносить медикаменты на ночь.
Состояние пострадавшего может усугубиться от осложнений, вызванных не столько ожогом, сколько самой лучевой терапией. Однако организм после повреждения получает сильный стресс, что приводит к еще большему ухудшению самочувствия. Самыми главными осложнениями становятся риск инфицирования травмы и развитие кровотечений.
При глубоких ожогах самочувствие очень тяжелое, а осложнения могут затрагивать самые разные органы, в зависимости от того, в какой области тела проводилось облучение.
Очень благоприятным считается прогноз при первых двух стадиях лучевого ожога. При тяжелых поражениях, когда излучением поражены глубокие слои кожи и мышцы, прогноз менее благоприятен. Немало зависит в этом случае от лечения, общего состояния пострадавшего и других индивидуальных факторов.
Про солнечные ожоги расскажет этот видеоролик:
При назначении лечения рака молочной железы учитываются различные аспекты и критерии, каждый из которых может быть решающим. Одной из процедур комплексного лечения этого заболевания является лучевая терапия. Главная цель — остановить агрессивный рост и размножение раковых клеток, разрушить их. Современное облучающее оборудование позволяет воздействовать на пораженные участки, минимально затрагивая здоровые клетки. Тем не менее последствия лучевой терапии при раке молочной железы имеют место быть.
Побочные эффекты, связанные с облучением, зависят от вида применяемой терапии, длительности процедур, глубины проникновения в ткани, индивидуальных особенностей организма пациента.
Надуманные страхи, слухи о побочных эффектах, связанных с лучевым лечением рака молочной железы, являются причиной отказа от такой терапии женщин старшего возраста. Важно иметь точное представление о последствиях такого лечения, а не опираться на слухи.
Побочные реакции организма не всегда тяжелы, и некоторыми пациентками они переносятся достаточно легко. За счет небольшой дозы ионизированного облучения лучевая болезнь не развивается, следовательно, такие симптомы, как потеря волос и регулярная тошнота, не наблюдаются. Тем не менее развитие последствий возможно как сразу после сеанса и во время проведения курса, так и после его окончания.
Некоторые последствия лучевого облучения при раке молочной железы проявляются в области самой груди и близлежащих тканях. Нормальные клетки через какое-то время способны восстановиться, поэтому такие последствия носят лишь временный характер.
Каждый организм индивидуален и может по-своему реагировать на рак и лучевую терапию, однако существует несколько побочных эффектов, встречающихся у большинства больных женщин. Они носят как местный, так и общий характер, их виды представлены в таблице ниже.
·периодические болевые ощущения в области пораженного участка;
· облучение нарушает работу желудочно-кишечного тракта;
· пониженный аппетит и как следствие — потеря веса.
·возможно потемнение кожного покрова в области молочной железы, с той стороны, где она облучалась;
· дискомфорт и болевые ощущения в области груди (как правило, это острый или тянущий болевой синдром в молочной железе и окружающих ее мышцах.
· повреждение нервов (пациенткой ощущается покалывание, онемение, болевой синдром);
· облучение размягчает кости в той области, где проводилось.
Помимо рассмотренных последствий, также важно уделить внимание возможным осложнениям после лучевой терапии при раке, которые требуют постоянного медицинского наблюдения и в отдельных случаях лечения:
Лучевые язвы. По истечении длительного периода времени на месте воздействия облучения возможно появление лучевых язв. Они доставляют неудобство и дискомфорт, иногда требуется вмешательство в виде хирургической коррекции. Лимфодема. Заболевание связано с отеканием верхней конечности в связи с нарушением лимфообращения. Радиационный пневмонит. Патология распространяется на легкие и обусловлена повреждением легочной ткани ионизирующей радиацией.
Реакциями на облучение являются: одышка, затрудненное дыхание, кашель, инфекционные заболевания и как следствие — повышение температуры тела с признаками постоянной усталости. Их проявление возможно по истечении трех месяцев после проведения терапии.
Лечение лучевых поражений в легочной области ограничивается несколькими процедурами:
- магнитотерапией; ингаляциями; электрофорезом; специальным массажем; лечебной гимнастикой.
Кожа в облученном месте меняет цвет, у женщины возникают раздражение, зуд, жжение, дискомфорт, пораженная кожа отличается повышенной сухостью.
Лучевое облучение схоже с действием солнечных лучей, поражающих эпидермис и вызывающих ожоги. Появившиеся волдыри на коже вскрываются и кровоточат. Если не обеспечить правильного ухода за ранками, их заживление будет происходить долгое время.
Важно! Сообщайте обо всех изменениях, происходящих с кожными покровами в процессе лучевой терапии, лечащему и наблюдающему специалисту.
Во время лечения и по его окончании женщины с диагнозом «рак молочной железы» могут ощущать стреляющие боли, которые напоминают действие электрошока. Этот же синдром есть у пациенток, перенесшими операцию. Вызвано это отеками и раздражением нервных волокон в тканях молочной железы.
Облегчаются эти симптомы приемом противовоспалительных препаратов. После прохождения курса лучевой терапии болевые ощущения будут постепенно стихать.
Отдельными пациентками отмечаются уплотнения в грудной области, мышцы становятся тугоподвижными и достаточно плотными. Такое характерно для мышцы, соединяющей переднюю грудную стенку и плечо.
Причиной симптома является формирование рубцовой ткани. Облегчить состояние помогут обезболивающие препараты. Как правило, данное побочное явление слабовыраженно.
Радиация негативно отражается на состояние ребер, они становятся более подверженными переломам. Но на самом деле процент таких переломов довольно низкий: не более 1% случаев. Подобная травма происходит в результате прямого удара в грудную клетку. Переломы заживают самостоятельно.
Палата, в которой находится пациентка, должна часто проветриваться. Больной рекомендовано совершать ежедневные прогулки, при этом выполнять простые упражнения, выбрать которые поможет лечащий врач. Особое внимание следует уделить питанию, оно должно быть сбалансированным, полноценным и богатым витаминами. При раке молочной железы в рационе больной присутствуют овощи, фрукты. Пациентка должна выпивать не менее двух литров жидкости в день. Рекомендуется пить зеленый чай, так как его составляющие уменьшают негативные эффекты от излучения.
Современное врачевание достигло больших успехов в области лечения этого заболевания. Специалистами постоянно совершенствуются источники облучения и методики лечения, благодаря чему побочные явления и осложнения минимизируются.
В Белоруси под руководством Артемовой Н. А., Тарутина И. Г. и других авторов была разработана программа гарантии качества лучевой терапии (ГКЛТ). Данная программа носит международный характер, и в нее включены российские врачи.
Основная задача программы — обеспечить оптимальную противорадиационную защиту пациентам, подвергшимся лучевой терапии. Программа ГКЛТ охватывает следующие аспекты:
- подготовку квалифицированных специалистов и усовершенствование знаний, связанных с облучением; выполнение постоянного контроля качества используемого диагностического и лечебного оборудования; контроль отпуска дозы лекарств больным; организационные моменты — распределение обязанностей, процессов, процедур и др.
Учеными разрабатываются специальные средства и препараты, способствующие повышению чувствительности опухоли, создающие неблагоприятные условия для развития рака и защищающие здоровые органы.
Современная аппаратура позволяет дополнительно использовать лазеры различной мощности. Ведутся разработки оригинальных высокоэффективных лекарственных средств для лечения рака молочной железы.
Таким образом, методы лечения патологии не стоят на месте, постоянно ведутся исследования и научные разработки, позволяющие бороться за жизнь человека даже в самых тяжелых ситуациях.
Следите за своим здоровьем и вовремя обращайтесь к врачам. Своевременное обращение к специалистам повышает шансы на успех в лечении рака. Соблюдайте порядок лечения и все рекомендации. Будьте здоровы!
источник
При назначении лечения рака молочной железы учитываются различные аспекты и критерии, каждый из которых может быть решающим. Одной из процедур комплексного лечения этого заболевания является лучевая терапия. Главная цель — остановить агрессивный рост и размножение раковых клеток, разрушить их. Современное облучающее оборудование позволяет воздействовать на пораженные участки, минимально затрагивая здоровые клетки. Тем не менее последствия лучевой терапии при раке молочной железы имеют место быть.
Побочные эффекты, связанные с облучением, зависят от вида применяемой терапии, длительности процедур, глубины проникновения в ткани, индивидуальных особенностей организма пациента.
Надуманные страхи, слухи о побочных эффектах, связанных с лучевым лечением рака молочной железы, являются причиной отказа от такой терапии женщин старшего возраста. Важно иметь точное представление о последствиях такого лечения, а не опираться на слухи.
Побочные реакции организма не всегда тяжелы, и некоторыми пациентками они переносятся достаточно легко. За счет небольшой дозы ионизированного облучения лучевая болезнь не развивается, следовательно, такие симптомы, как потеря волос и регулярная тошнота, не наблюдаются. Тем не менее развитие последствий возможно как сразу после сеанса и во время проведения курса, так и после его окончания.
Некоторые последствия лучевого облучения при раке молочной железы проявляются в области самой груди и близлежащих тканях. Нормальные клетки через какое-то время способны восстановиться, поэтому такие последствия носят лишь временный характер.
Каждый организм индивидуален и может по-своему реагировать на рак и лучевую терапию, однако существует несколько побочных эффектов, встречающихся у большинства больных женщин. Они носят как местный, так и общий характер, их виды представлены в таблице ниже.
·периодические болевые ощущения в области пораженного участка;
· облучение нарушает работу желудочно-кишечного тракта;
· пониженный аппетит и как следствие — потеря веса.
·возможно потемнение кожного покрова в области молочной железы, с той стороны, где она облучалась;
· дискомфорт и болевые ощущения в области груди (как правило, это острый или тянущий болевой синдром в молочной железе и окружающих ее мышцах.
· повреждение нервов (пациенткой ощущается покалывание, онемение, болевой синдром);
· облучение размягчает кости в той области, где проводилось.
Помимо рассмотренных последствий, также важно уделить внимание возможным осложнениям после лучевой терапии при раке, которые требуют постоянного медицинского наблюдения и в отдельных случаях лечения:
Лучевые язвы. По истечении длительного периода времени на месте воздействия облучения возможно появление лучевых язв. Они доставляют неудобство и дискомфорт, иногда требуется вмешательство в виде хирургической коррекции. Лимфодема. Заболевание связано с отеканием верхней конечности в связи с нарушением лимфообращения. Радиационный пневмонит. Патология распространяется на легкие и обусловлена повреждением легочной ткани ионизирующей радиацией.
Реакциями на облучение являются: одышка, затрудненное дыхание, кашель, инфекционные заболевания и как следствие — повышение температуры тела с признаками постоянной усталости. Их проявление возможно по истечении трех месяцев после проведения терапии.
Лечение лучевых поражений в легочной области ограничивается несколькими процедурами:
- магнитотерапией; ингаляциями; электрофорезом; специальным массажем; лечебной гимнастикой.
Кожа в облученном месте меняет цвет, у женщины возникают раздражение, зуд, жжение, дискомфорт, пораженная кожа отличается повышенной сухостью.
Лучевое облучение схоже с действием солнечных лучей, поражающих эпидермис и вызывающих ожоги. Появившиеся волдыри на коже вскрываются и кровоточат. Если не обеспечить правильного ухода за ранками, их заживление будет происходить долгое время.
Важно! Сообщайте обо всех изменениях, происходящих с кожными покровами в процессе лучевой терапии, лечащему и наблюдающему специалисту.
Во время лечения и по его окончании женщины с диагнозом «рак молочной железы» могут ощущать стреляющие боли, которые напоминают действие электрошока. Этот же синдром есть у пациенток, перенесшими операцию. Вызвано это отеками и раздражением нервных волокон в тканях молочной железы.
Облегчаются эти симптомы приемом противовоспалительных препаратов. После прохождения курса лучевой терапии болевые ощущения будут постепенно стихать.
Отдельными пациентками отмечаются уплотнения в грудной области, мышцы становятся тугоподвижными и достаточно плотными. Такое характерно для мышцы, соединяющей переднюю грудную стенку и плечо.
Причиной симптома является формирование рубцовой ткани. Облегчить состояние помогут обезболивающие препараты. Как правило, данное побочное явление слабовыраженно.
Радиация негативно отражается на состояние ребер, они становятся более подверженными переломам. Но на самом деле процент таких переломов довольно низкий: не более 1% случаев. Подобная травма происходит в результате прямого удара в грудную клетку. Переломы заживают самостоятельно.
Палата, в которой находится пациентка, должна часто проветриваться. Больной рекомендовано совершать ежедневные прогулки, при этом выполнять простые упражнения, выбрать которые поможет лечащий врач. Особое внимание следует уделить питанию, оно должно быть сбалансированным, полноценным и богатым витаминами. При раке молочной железы в рационе больной присутствуют овощи, фрукты. Пациентка должна выпивать не менее двух литров жидкости в день. Рекомендуется пить зеленый чай, так как его составляющие уменьшают негативные эффекты от излучения.
Современное врачевание достигло больших успехов в области лечения этого заболевания. Специалистами постоянно совершенствуются источники облучения и методики лечения, благодаря чему побочные явления и осложнения минимизируются.
В Белоруси под руководством Артемовой Н. А., Тарутина И. Г. и других авторов была разработана программа гарантии качества лучевой терапии (ГКЛТ). Данная программа носит международный характер, и в нее включены российские врачи.
Основная задача программы — обеспечить оптимальную противорадиационную защиту пациентам, подвергшимся лучевой терапии. Программа ГКЛТ охватывает следующие аспекты:
- подготовку квалифицированных специалистов и усовершенствование знаний, связанных с облучением; выполнение постоянного контроля качества используемого диагностического и лечебного оборудования; контроль отпуска дозы лекарств больным; организационные моменты — распределение обязанностей, процессов, процедур и др.
Учеными разрабатываются специальные средства и препараты, способствующие повышению чувствительности опухоли, создающие неблагоприятные условия для развития рака и защищающие здоровые органы.
Современная аппаратура позволяет дополнительно использовать лазеры различной мощности. Ведутся разработки оригинальных высокоэффективных лекарственных средств для лечения рака молочной железы.
Таким образом, методы лечения патологии не стоят на месте, постоянно ведутся исследования и научные разработки, позволяющие бороться за жизнь человека даже в самых тяжелых ситуациях.
Следите за своим здоровьем и вовремя обращайтесь к врачам. Своевременное обращение к специалистам повышает шансы на успех в лечении рака. Соблюдайте порядок лечения и все рекомендации. Будьте здоровы!
Рак груди – опасная онкопатология, значительно распространенная у женщин. На сегодняшний день состояние проблемы таково, что ее научились диагностировать на самых ранних стадиях, когда опухоль имеет еще величину не более горошины.
Эффективное лечение предполагает сочетание различных методик: операции, введения препаратов, уничтожающих опухолевые клетки, приема гормональных препаратов и тех, что блокируют гормоны, проводящие стимуляцию раковых клеток.
Лучевая терапия при раке молочной железы – давно использующийся, но от этого не ставший менее эффективным, метод борьбы с карциноматозной структурой. Основан он на прекращении размножения активно делящихся клеток (такие характеристики имеют раковые клетки) высокоэнергетическими пучками рентгеновских лучей или других радиоактивных частиц.
К настоящему моменту данный метод лечения максимально усовершенствован, чтобы минимизировать неизбежные при облучении побочные эффекты. Изобретены методики внутритканевого введения источника излучения, что дает возможность здоровым клеткам оставаться облученными в минимальном диаметре от радиоисточника. Кроме того, здоровые структуры умеют хорошо восстанавливаться, чего нельзя сказать о дефектных клетках.
Доказано, что при раке молочной железы лучевая терапия:
- уменьшает боли, вызванные сдавливанием нервных окончаний; снижает кровоточивость из аномальных сосудов, беспорядочная сеть которых питает опухолевые структуры; уменьшает риск возникновения патологического перелома, если произошло метастазирование рака в костные структуры; улучшается дыхательная функция; если метастазы находятся в позвоночнике, проводимое их облучение частично устраняет сдавливание ими структур спинного мозга или выходящих из него нервов.
Проведенная после резекции злокачественной опухоли, радиотерапия снижает вероятность повторного появления этих мутировавших клеток в 50-67%, что существенно сказывается на качестве жизни. Возникающие же после лучевого лечения побочные эффекты, в большинстве своем, временны: попавшие под облучение и погибшие нормальные клетки довольно быстро восстанавливаются, с ними пропадают и беспокоящие симптомы.
Лучевая терапия рака молочной железы уничтожает новообразование следующим образом:
Радиоактивное излучение – это наподобие лазера, который выпаривает любые ткани, оказавшиеся на его пути. Оно «видит» активно делящиеся клетки и угнетает клеточный центр, дающий команду к делению. Так повреждаются не только раковые, но и «нормальные» для организма клетки, имеющие высокую скорость деления (это костный кроветворный мозг, слизистая оболочка кишечника). Лучи способствуют зарастанию большинства сосудов, питающих опухоль: отсутствие питания – гибель для раковых клеток. Из-за данного эффекта отекают и воспаляются здоровые ткани в каком-то (он зависит от вида выбранной лучевой терапии) радиусе вокруг новообразования.
Лучевая терапия в лечении рака молочной железы назначается радиотерапевтом. На основании истории болезни (указанных в ней данных о стадии болезни, гистологическом заключении) и осмотра пациентки он делает заключение, нужно ли облучать опухоль, какой выбрать режим терапии, дозу, периодичность и кратность излучения.
Совместно, лучевой терапевт и хирург-онколог обсуждают: радиоактивными веществами лучше воздействовать на новообразование до операции, после нее или вместо вмешательства (последнее применяется в неоперабельных случаях). Также этот узкий специалист определяет переносимость лучевого лечения, принимает решение об изменении его типа или отмене.
Предоперационная лучевая терапия прописывается в зависимости от нескольких критериев рака молочной железы:
- При Педжетовой болезни (карцинома сосково-ареолярного массива), если есть отдаленные (во внутренние органы или кости) или регионарные (в лимфоузлы) метастазы. При изъязвленной форме рака: за время проведения облучения язва может или затянуться, или очиститься. Удаление новообразования без лечения радиоактивными лучами сильно повышает риск того, что после операции рана будет постоянно инфицироваться и плохо заживать. Если опухоль – инфильтративно-отечная. Оптимальное решение в этом случае: вначале – неоадъювантная химиотерапия, после – радикальная лучевая терапия. Это повышает вероятность, что до операции опухоль сможет более четко очертить свои границы. При инфильтративной форме, когда раковая опухоль плотно спаяна с тканями: с сосково-ареолярным комплексом, фасцией (пленкой), покрывающей мышцы, лежащие под железой. Проведенная до операции, лучевая терапия при раке молочной железы может применяться, когда организм еще не «отравлен» продуктами опухолевого распада. При маститоподобной карциноме, но только – после химиотерапии.
2. Если груди стали источником нескольких раковых опухолей.
3. Обнаружено более четырёх метастатически-пораженных лимфоузлов.
После удаления рака молочной железы лучевая терапия должна подавить ростовую способность паталогических клеток, которые могли оставаться после оперативного вмешательства. Она чаще всего проводится:
- на 3 стадии любой формы рака; при болезни Педжета без метастазов; в случае узловой формы рака; если есть метастазы в подмышечной и подключичной областях; когда по гистологическому типу рак относится к тем, которые часто рецидивируют.
Чем больше органов планируется удалить во время операции, тем обширнее должна быть зона обработки радиоактивными лучами, тем длительнее курс лучевой терапии при раке молочной железы.
Читайте подробнее о раке молочной железы, его формах и методах лечения.
Обработке лучами также подвергаются (по показаниям):
- только молочная железа; лимфоузлы подмышечной ямки; лимфоузлы, расположенные над и под ключицей, захватывая ножки мышц, идущих от области за ухом к грудине (кивательная мышца).
При наличии метастазов до или после операции облучению подвергаются области, где они находились или находятся.
Интраоперационный облучатель «Intrabeam® PRS 500»
Эта методика дополнительного уничтожения клеток раковой опухоли непосредственно во время операции стала применяться относительно недавно. Она дает дополнительные гарантии, что те клетки новообразования, которые могли не быть иссечены, «умрут» от облучения. Такая технология лечения за последние 5 лет показала отличные результаты – менее 2% рецидивирования.
Дело в том, что при операции опухоль удаляется под визуальным контролем. «Страхование» от неполного ее резецирования дает только выполняемое во время операции (когда пациентка еще на столе и рана ее не ушита) гистологическое исследование, а оно в нашей стране выполняется крайне редко. При этом доказано, что рецидив рака почти всегда обнаруживается именно в том месте, где подобное образование уже однажды иссекалось.
Интраоперационное облучение показано также для лечения не очень агрессивных (когда рост и метастазирование идут годами) типов карциномы у пожилых пациенток – чтобы после операции обойтись без лучевой терапии, или уменьшить ее продолжительность на несколько недель. Показана она при небольших размерах опухоли, даже если есть 1-2 метастаза в регионарные лимфоузлы. Радионожом также можно удалять подмышечные лимфоузлы, если в них есть отсеянные из карциномы клетки.
Проведение лучевой терапии после химиотерапии рака молочной железы лучше всего позволяет избежать рецидива:
- препараты уничтожают скопления раковых клеток; облучение побеждает «оставшиеся в живых».
Показания к такой терапии: неоперабельный рак, инфильтративно-отечная форма рака, и отказ пациентки от операции.
Если для химиотерапии применялся Адриамицин, то с момента его последнего введения до применения радиации должен пройти месяц. При использовании других препаратов хватит 2-3 недель.
Лучевая терапия: линейный ускоритель «Elekta Synergy»
Она делится в зависимости от своей цели и может быть:
Радикальной, которая (совместно с другими видами лечения) должна полностью очистить организм от рака. Паллиативной, назначаемой при наличии или метастазов, или больших объемов опухоли. В этом случае ни один из методов лечения, ни их сочетание не гарантирует полного избавления от новообразования. Но есть шанс сильно затормозить рост опухоли и распространение от нее метастазов с помощью лучевой терапии. Симптоматической. Это подразумевает облучение неоперабельной раковой опухоли для того, чтобы уменьшить боли и немного улучшить состояние.
В зависимости от расположения источника с радиоактивным материалом, лучевая терапия может быть наружной, когда источник расположен в стационарном устройстве и контактной внутренней (брахитерапия), при которой радиоактивное вещество с помощью катетера или баллона вводится в опухоль.
Последнюю используют, преимущественно, для обучения опухоли высокой дозой, чтобы окружающие ткани не пострадали очень сильно. При этом радиоактивный источник или вводят в новообразование на несколько суток, или убирают его через 10-20 минут после введения.
Хоть лучевой терапевт определяет сроки лучевой терапии индивидуально в каждом случае, можно привести некоторые усредненные параметры.
Так, перед операцией проводится короткий интенсивный курс облучения. Это примерно 4,5 недели (в зависимости от запланированной общей дозы и переносимости ее). Далее, через 3 недели, но не позже четвертой, может проводиться операция. Послеоперационная радиотерапия может проводиться через месяц после хирургического вмешательства. Ее длительность – 5 дней в неделю, 5-7 недель.
Последствия лучевой терапии при раке молочной железы обнаруживаются не сразу. Через время в 3-4 недели обычно наблюдаются:
- повышенная утомляемость; ноющие боли в облучаемой груди; изменения кожи груди: ее покраснение, отечность, сухость, зуд. Могут появиться волдыри или отслоение верхнего кожного слоя, как при солнечном ожоге. Кожа на облучаемой груди может потемнеть; боли в мышцах, лежащих под грудью; кашель; понос; изменения, связанные с воздействием на костный мозг, который временно перестает вырабатывать новые клетки крови, тогда как старые постепенно гибнут. Это кровоточивость, слабость и бледность, легкая подверженность инфекциям.
Эти последствия у большинства женщин уходят после окончания воздействия радиоисточником в течение полумесяца. Мышечные боли могут длиться до года.
При выполнении лучевой терапии при раке молочной железы могут быть и осложнения, к которым относятся:
Отек подмышечной ямки и руки на облучающейся стороне. Радиационное воспаление легких. Потеря мышечной силы руки с больной стороны. Повреждение сердечной мышцы (повышенный риск отмечается у курящих и тех, кто уже страдает сердечными заболеваниями). Лучевые язвы на коже.
Радиотерапия имеет такие противопоказания, как:
- системные болезни (системная волчанка, склеродермия, дерматомиозит); тяжелый сахарный диабет; беременность; анемия; полученный ранее курс радиотерапии на любой другой зоне тела; тяжелая сердечно-сосудистая недостаточность; истощение; тяжелое состояние больного; лихорадочные состояния; активная фаза туберкулеза; перенесенный инфаркт; почечная или дыхательная недостаточности.
Во время, а также год после лучевого лечения женщине нужно больше отдыхать, гулять, получать позитивную информацию. Ей придется уделять повышенное внимание гигиене груди и руки: не купаться в горячей воде, не пользоваться парфюмерными изделиями, перед выходом на улицу использовать солнцезащитные препараты местного назначения.
Во время лучевой терапии при раке молочной железы, питание должно стать полноценным, богатым витаминами. Можно кушать супы на втором рыбном или мясном бульоне, отварные овощи, каши, запеченное или вареное мясо, пить кисели, отвары шиповника, черники, свежих спелых яблок и груш. Белый хлеб – высших сортов, лучше подсушить. Творог – только свежий и нежирный. Если есть анемия, в питание включить грецкие орехи, абрикосы, гранаты, мед, петрушку, кабачки. Белковой пищи – побольше, но она не должна быть жирной (сливочное масло – можно). Во время поноса свежие овощи и фрукты – ограничить. Прием пищи – четырехкратный или более частый.
Также важен объем суточной жидкости – не менее 2 литров. Сюда включают отвары шиповника, свежевыжатые фруктовые соки, морсы, зеленые и фруктовые чаи.
Алкоголь, консервы, маринованные и соленые продукты, а также газировку употреблять нельзя.
источник