«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Чаще всего опухоли молочных желёз развиваются из клеток молочных протоков — в этом случае врачи говорят о протоковом раке молочной железы или протоковой карциноме. Довольно часто злокачественные опухоли вырастают из клеток долек молочной железы, этот тип рака называют инвазивной лобулярной карциномой (инвазивный рак молочной железы). Стоит отметить, что рост опухоли возможен и из других клеток железистой ткани.
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Довольно часто на ранних стадиях рак молочной железы протекает бессимптомно. Но в ряде случаев признаки, указывающие на наличие заболевания, все же есть, и их можно заметить.
В первую очередь, к симптомам, которые должны насторожить, относят уплотнения в молочных железах, рядом с ними или в подмышечной впадине. В 9 случаях из 10 уплотнения бывают доброкачественными, однако установить это наверняка можно только на осмотре у маммолога.
К симптомам рака молочной железы относят:
- Отвердение кожи
- Участок втяжения кожи
- Эрозия кожи
- Покраснение кожи
- Выделения из соска
- Деформация молочной железы по типу ряби
- Припухлость кожи
- Увеличенные в размерах вены
- Втяжение соска
- Нарушение симметрии молочных желез
- Симптом лимонной корки
- Пальпируемый узел внутри молочной железы.
При появлении указанных симптомов, а также любых других изменений в молочных железах (например, необычных или болезненных ощущений) нужно немедленно проконсультироваться с маммологом.
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц, по окончании менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:
Для подтверждения или исключения диагноза в первую очередь проводится мануальное обследование груди. Затем, при наличии подозрений или в качестве скрининговой процедуры, может быть назначена маммография, рентгенологическое исследование молочных желез. Как правило, женщинам до 35 лет ее выполнение не рекомендуется, в молодости ткань молочных желез особенно чувствительна к радиоактивному облучению.
Ультразвуковое исследование (УЗИ) молочных желез позволяет оценить структуру их ткани и отличить, например, опухоль от кисты, наполненной жидкостью.
Если результаты маммографии или УЗИ указывают на наличие новообразований в молочной железе, врач, как правило, назначает биопсию, лабораторное исследование образца тканей из молочной железы. Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
При необходимости могут использоваться и другие диагностические методы, например, магнитно-резонансная томография (МРТ).
После постановки диагноза основной задачей лечащего врача является определение стадии онкологического заболевания, то есть размера опухоли, ее расположения, наличия метастазов и агрессивности. От этих факторов зависит прогноз лечения и подбор оптимальных методов терапии. Как правило, для уточнения стадии проводятся анализы крови, маммография другой молочной железы, сканирование костей, а также компьютерная или позитронно-эмиссионная томография. В некоторых случаях определить стадию опухоли можно только при проведении операции.
Стратегия лечения рака молочной железы зависит от многих факторов — типа рака, стадии, чувствительности клеток опухоли к гормонам, а также общего состояния здоровья пациентки.
Основной метод лечения рака груди — хирургическая операция. Если болезнь удалось диагностировать на ранней стадии, хирург может выполнить лампэктомию, удаление тканей опухоли и небольшой части окружающей ее здоровой ткани. При более крупных опухолях молочная железа удаляется целиком (такая операция называется мастэктомией), равно как и ближайшие к ней лимфатические узлы. Если по оценке врача риск развития рака во второй молочной железе достаточно высок, пациентке может быть рекомендовано удаление обеих молочных желез сразу.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевую терапию (то есть воздействие на опухоль ионизирующим излучением) при раке молочной железы, как правило, используют после проведения хирургической операции. Терапия проводится с целью уничтожения раковых клеток, которые могли остаться в организме.
Химиотерапия, то есть использование препаратов, убивающих раковые клетки, может проводиться после операции по удалению опухоли, как и лучевая терапия. В некоторых случаях химиотерапию проводят до оперативного лечения для того, чтобы уменьшить размер слишком крупной для удаления опухоли.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Для лечения рака молочной железы, чувствительного к гормонам, используют гормональную терапию — к ней относится несколько разных методов, останавливающих выработку гормонов в организме или блокирующих их поступление к опухоли. Гормональная терапия позволяет снизить вероятность рецидива опухоли, а также, в случае выявления неоперабельной опухоли, помогает контролировать ее рост.
Для лечения рака молочной железы применяют также таргетную терапию — препараты, поступающие непосредственно к тканям опухоли и минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения — в зависимости от того, какая схема лучше всего подойдет пациенту.
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно, то есть на ранних стадиях заболевания.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами, при этом учитываются индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В клинической медицине стадии онкологических заболеваний, в том числе стадии рака молочной железы, четко определены, поскольку развитие болезни происходит поэтапно, а методы лечения должны быть адекватны интенсивности и характеру патологического процесса.
Ответ на вопрос, сколько стадий рака молочной железы различают онкологи, дает международная классификация злокачественных опухолей TNM Classification of Malignant Tumours. В соответствии с ней, рак молочной железы имеет пять стадий.

TNM Classification of Malignant Tumours (последняя 7-я редакция, 2009 год) касается раковых опухолей любой локализации, и, таким образом, это и есть классификация стадий рака молочной железы. Она систематизирует основные симптомы рака: T — Tumor (опухоль), N — Nodus (узлы, то есть поражение лимфоузлов) и M — Metastasis (метастазы). В зависимости от степени их проявления определяет стадии развития заболевания.
Обозначение Тis (Tumor in situ) применяется в случае наличия компактной опухоли, которая не затрагивает другие, расположенные в непосредственной близости ткани. Обозначения Т1-Т4 относятся к определению размера злокачественного новообразования, а также уровню поражения тканей и органов, расположенных рядом с опухолью. Это стадии рака молочной железы 1, 2, 3 и 4.
Кроме того, если патологический процесс не затронул регионарные лимфатические узлы, применяется обозначение N0. Поражение лимфоузлов — их размеры, общее число и локализация — обозначаются N1-N3. А процесс метастазирования рака имеет следующие градации: Мх (обнаружить метастазы невозможно), М0 (отдаленные метастазы отсутствуют) и М1 (отдаленные метастазы есть).
Соответственно, 0 стадия рака молочной железы представляет собой совсем небольшую опухоль, которая не успела поразить другие ткани и затронуть лимфатические узлы.
Если диагностируется 1 стадия рака молочной железы, то это означает, что размер опухоли не превышает 2 см в поперечнике, а ее клетки уже проникли в окружающие ткани, то есть идет процесс опухолевой инвазии. Но при этом лимфатические узлы не затронуты.
2 стадия рака молочной железы характеризуется увеличением неоплазии до 5 см и началом ее распространения на клетки гиподермы — нижнего (жирового) слоя кожи. Эта стадия имеет варианты — 2А и 2В. При 2А метастазы отсутствуют, а при 2В в области подмышек со стороны опухоли обнаруживаются единичные метастазы, не соединенные ни между собой, ни с соседними тканями.
Исходя их клинической картины онкопатологии, 0, 1 и 2А – это ранние стадии рака молочной железы. 2В, 3 – более поздние, а 4 считается самой поздней стадией данного заболевания.
3 стадия рака молочной железы также имеет две «подстадии» — 3А и 3В. В случае 3А поперечный размер опухоли составляет более 5 см, отмечается наличие нескольких метастазов (в подмышечную область) и увеличение лимфоузлов, которые спаяны друг с другом или близлежащими тканями. Сосок может втянуть, из него могут быть серозные или кровянистые выделения.
На стадии 3B опухоль становится еще больше, при этом могут быть поражены внутригрудные лимфоузлы и стенка грудной клетки. Онкологи отличают так называемую воспалительную форму рака молочной железы, которая развивается очень быстро и нередко «маскируется» под мастит. Характерные признаки такого рака – видоизменение кожи на груди, ее гиперемия и гипертермия.
4 стадия рака молочной железы определяется, когда поражение охватывает всю железу, а также все лимфатические узлы (подмышечные, внутригрудные, подключичные и более отдаленные). Кожа и подкожные ткани груди изъязвляются, а метастазы опухоли, распространенные лимфотоком, могут обнаруживаться в легких, надпочечниках, печени, костных тканях и даже в головном мозге.

Диагностика рака молочной железы проводится с использованием следующих методов:
- клинический анализ крови (в том числе биохимический и на онкомаркеры);
- маммография (рентген молочной железы);
- УЗИ молочной железы, грудной клетки, брюшной полости;
- дуктография (рентген груди с контрастным веществом, проводится при деструкции молочных протоков, с которыми связаны серозные или кровянистые выделения из сосков);
- биопсия (пункционная, тонкоигольная аспирационная, стереотаксическая или хирургическая) молочной железы и лимфоузлов;
- гистологическое и иммуногистохимическое исследования биоптата;
- магнитно-резонансная томография (МРТ);
- рентгенография легких;
- УЗИ или компьютерная томография (КТ) органов грудной клетки, брюшной полости и малого таза;
- остеосцинтиграфия (радиоизотопное исследование костей).
Необходимо подчеркнуть особую важность для диагностики рака молочной железы иммуногистохимического исследования образцов тканей опухоли. Это так называемый FISH-тест, дающий онкологу информацию о количестве генов в опухолевых клетках, которые принимают участие в синтезе рецептора HER2/neu. Установлено, что при онкологических опухолях молочных желез существует высокая вероятность повышения активности гена HER2 – мембранного белка-фосфотрансферазы рецептора эпидермального фактора роста. Именно активизация синтеза данного белка приводит к гиперэкспрессии — росту числа рецепторов HER2 на внешней оболочке клеток опухоли и их повышенному размножению путем деления.
Благодаря определению количества рецепторов HER2/neu в опухолевых клетках можно спрогнозировать дальнейшее развитие неоплазии и применить нужные химиотерапевтические препараты для остановки деления патологических клеток.

Лечение стадий рака молочной железы зависит от результатов обследования пациенток и состояния ее здоровья и должно учитывать все факторы развития патологии. На сегодняшний день в онкологии молочных желез применяются такие методики лечения, как:
- химиотерапия;
- хирургическое удаление опухоли;
- лучевая терапия (радиотерапия);
- гормональная терапия;
- таргетная (целевая) терапия;
- комбинированная терапия.
Химиотерапия проводится с помощью цитотоксических (цитостатических) препаратов, которые нарушают механизм деления патологических клеток и тем самым приводят к прекращению их пролиферации. К таким препаратам относятся: препараты платины (Цитопластин, Цисплатин, Карбоплатин, Триплатин и др.); препараты группы таксонов (Паклитаксел, Таксан, Паклитакс, Паксен и др.); препараты группы алкалоидов барвинка (Винкристин Винорельбин, Винбластин, Маверекс); производные оксазафосфоринов (Эндоксан, Мафосфамид, Трофосфамид и др.); производные фторпиримидина карбамата (Капецитабин, Кселода) и др.
При этом химиотерапия рака молочной железы может проводиться в качестве единственного метода лечения, а также с целью уменьшения размеров опухоли перед ее хирургическим удалением и остановки образования метастазов после операции.
Хирургическое вмешательство — удаление опухоли и части окружающих ее тканей (лампэктомия) или удаление всей молочной железы (мастэктомия) – проводится в большинстве клинических случаев онкологии груди, особенно если диагностированы ранние стадии рака молочной железы.
Лучевая терапия при раке молочной железы, как и в случае опухолей другой локализации, призвана вызвать мутацию и гибель раковых клеток под воздействием радиоактивного облучения. Лучевая терапия может дополнять химиотерапию и хирургическое удаление опухоли молочной железы.
Как утверждают специалисты, гормональную терапию опухолей молочных желез целесообразно проводить после их удаления только пациенткам с гормонозависимыми новообразованиями, то есть при наличии у раковых клеток рецепторов к эстрогенам и прогестерону. В этом случае назначаются лекарственные препараты группы ингибиторов ароматазы (цитохром Р450-зависимого фермента) — Анастрозол, Летрозол или Эксеместан.
Таргетная терапия, нацеленная на опухоль и ее метастазы, базируется на способности рекомбинантных моноклональных антител класса IgG1 (подобных вырабатываемых иммунными клетками человека) селективно связываться с молекулярными рецепторами HER2/neu на внешней оболочке раковых клеток и останавливать их рост. В числе наиболее широко используемых препаратов данной группы онкологи называют Трастузумаб и Эпратузумаб.
Комбинированное лечение стадий рака молочной железы предполагает индивидуальный подбор и одновременное или поочередное использование всех методов, перечисленных выше.
В лечении 0 стадии рака молочной железы применяется удаление пораженного патологией сектора молочной железы (секторальная резекция) либо лампэктомия (см. выше). Данные операции могут сопровождаться лимфодиссекцией — удалением близлежащих лимфатических узлов.
Кроме того, обязательно назначают курс лучевой терапии, а при повышенной опухолевой экспрессии HER2 – таргетная терапия с помощью рекомбинантных моноклональных антител.
При лечении 1 стадии рака молочной железы проводится лампэктомия с удалением подмышечного лимфоузла. Чтобы ликвидировать оставшиеся клетки опухоли и избежать ее повторного возникновения, после хирургического вмешательства назначается адъювантная (послеоперационная) лучевая, гормональная или химиотерапия. А в случае опухолевой гиперэкспрессии HER2 должна применяться адъювантная таргетная терапия.
Обязательный этап лечения 2 стадии рака молочной железы – частичное удаление тканей пораженного органа (лампэктомия) или полное удаление железы (мастэктомия), что зависит от индивидуальной клинической картины заболевания. При этом удалению подлежат и пораженные регионарные лимфатические узлы. Курс химиотерапии пациентки с опухолями более 5 см проходят дважды: до оперативного вмешательства и после него.
По показаниям проводятся послеоперационные курсы лучевой или гормональной терапии.
В случае мастэктомии со временем проводится эндопротезирующая пластическая операция груди.
Началом лечения 3 стадии рака молочной железы является комплексная атака на раковые клетки с помощью цитотоксических препаратов (химиотерапия) и онкологической гормонотерапии. И только после положительных результатов принимается решение о проведении операции. Положительный результат хирургов закрепляется повторным курсом химиотерапии или прицельного ионизированного облучения.
Однако при некрозе опухоли, кровоточивости или образовании абсцесса лечение начинают с операции (паллиативной радикальной мастэктомии). А уже после этого применяется химио- и лучевая терапия.
При гормонозависимых новообразованиях показан длительный прием ингибиторов ароматазы (гормонотерапия), а при опухолевой гиперэкспрессии рецепторов HER2 (подробнее см. раздел Диагностика рака молочной железы) – применение моноклональных антител.
По общему признанию онкологов, лечение 4 стадии рака молочной железы – рецидивирующего и метастазирующего опухолевого процесса – в большинстве случаев является паллиативным, то есть направлено на облегчение состояния пациенток. Однако полноценная комплексная терапия при данной стадии заболевания способна продлить жизнь.
В первую очередь, чтобы снизить уровень интоксикации организма, необходима санационная мастэктомия, которая заключается в максимально полном удалении некрозных и изъязвленных тканей. А для борьбы с метастазами используется весь арсенал противораковых методов: комплексная химиотерапия, лучевая и гормональная терапия.
Кроме того, в обязательном порядке должно быть поддерживающее лечение сопутствующих патологических процессов. Так, при анемии и тромбоцитопении показаны прием соответствующих медпрепаратов и переливание крови; при метастазах в кости — назначение препаратов группы бифосфонатов и т.д.
Развитие болезни проходит несколько этапов, и стадии рака молочной железы четко определены. Поэтому следует вовремя обращаться за медицинской помощью и не допускать неподдающихся лечению стадий онкологических заболеваний.
источник
Диагностика рака молочной железы основывается на результатах клинического, лучевого, иммунологического и морфологического исследования. Решающее значение в дифференциальной диагностике имеют клинические и морфологические методы исследования.
Опытный специалист по визуальным и пальпаторным признакам определит диагноз с высокой степенью достоверности. Характер поверхности и консистенция опухоли, ее подвижность и связь с окружающими тканями, состояние соска и кожи, характеристика лимфоузлов помогают отличить доброкачественную опухоль от злокачественной.
Если же первым этапом лечения является химио- или лучевая терапия, то лишь клинической диагностики недостаточно, ибо в случае ложноположительной диагностики рака пациентка получит противопоказанное и вредное лечение.
Главным способом уточняющей диагностики является пункционная биопсия с последующим микроскопическим исследованием полученного субстрата. Пункционная биопсия — это процедура, при которой нарушается принцип абластики и есть угроза диссеминации опухолевых клеток в смежную здоровую ткань с возможностью занесения их в пути оттока крови и лимфы. Выполняя пункционную биопсию, нужно учитывать повышенный риск генерализации опухоли и соблюдать следующие два правила.
1. Проводить пункционную биопсию только в тех случаях, когда от результатов цитологического исследования биоптата зависит выбор лечебной тактики.
2. Осуществлять пункционную биопсию в том же заведении и в тот же день, когда планируется начать лечение (операция, первый сеанс телегамматерапии или первая инъекция цитостатического препарата).
Такая тактика предотвращает возможные негативные последствия нарушения абластики и существенно снижает риск диссеминации опухолей. С помощью пункционной биопсии уточняют не только происхождение первичного опухолевого узла. Пункционируя регионарные лимфоузлы, можно получить информацию о состоянии регионарного лимфатического корректора, т.е. определить распространенность опухоли и стадию заболевания. Это имеет большое значение для выбора оптимального метода лечения.
Не стоит полагаться только на результаты пункционной биопсии. Выявление признаков злокачественного роста почти достоверно подтверждает диагноз рака. Ложноположительный результат исследования, когда гистологический или цитологический диагноз рака оказывается ошибочным, случается крайне редко. К сожалению, с ложноотрицательным результатом приходится сталкиваться довольно часто.
Ошибочный вывод об отсутствии признаков малигнизации у больных раком молочной железы зависит от многих факторов: неудачно взятого материала, технических ошибок при приготовлении препаратов, наконец, от объективных трудностей при микроморфологической дифференцированной диагностике.
Однако морфологический метод остается самым точным, а его результаты является основанием для постановки диагноза.
Если результаты предоперационной пункционной биопсии противоречат клиническим данным, то окончательный диагноз определяется после проведения открытой, эксцизионной биопсии. В стационарной операционной под общим обезболиванием выполняется секторальная резекция или квадрантэктомия молочной железы.
Новообразование удаляют в пределах здоровой ткани и направляют в патологическую лабораторию для срочного исследования замороженных срезов. Результат срочного исследования удаленного препарата становится решающим аргументом для определения объема операции. При благоприятном результате вмешательство ограничивают секторальной резекцией.
Если верифицируется рак, то операция продолжается, объем ее увеличивается в зависимости от размеров и локализации первичной ячейки, характеристики регионарного лимфатического коллектора и общего состояния пациентки. Но морфологический диагноз по результатам срочного исследования замороженных срезов тоже не является окончательным.
Проводят гистологическое исследование препаратов, которые подвергают стандартной обработке в течение 6-7 суток. И только после изучения этих препаратов может быть сформулирован окончательный диагноз.
Немаловажное значение для диагностики имеют флюоромаммография и маммография. Флюоромаммография — это метод, который дает возможность получить ориентировочную информацию о состоянии молочных желез женщин, принадлежащих к определенной группе — профессиональной, возрастной, экологически опасной, генетически обремененной, характеризующиеся повышенным риском заболевания опухолью молочной железы.
Это не уточняющий, а ориентировочный метод. Обнаружив у женщин патологические затемнения на флюоромаммограммах, надо выделить эту группу и подвергнуть ее тщательному изучению. В отличие от флюоромаммографии, многокадровая маммография поможет уточнить диагноз. Если на рентгенограммах имеются патологические тени с невыразительными границами, иногда — с «лучами» лимфангоита или с вкраплениями мелких кальцификатов, то это дает основания предположить злокачественную опухоль.
Также широко применяют методы УЗИ, которые дают возможность обнаружить образование, диаметр которых не более 3 мм. Дифференциально-диагностические возможности УЗИ не превышают результатов физикального исследования, выполненного опытным специалистом.
Метод УЗИ может пригодиться, когда в большой молочной железе нечетко прощупывается небольшое, ускользающее уплотнение ткани, и врачу трудно категорически высказаться о наличии или отсутствии новообразования. Ультразвуковой контроль также повышает информативность пункционной биопсии, локализуя и направляя конец иглы в опухоль.
Применение термографии, прямой рентгенографии лимфатических сосудов и лимфоузлов, косвенной лимфографии радиоактивными изотопами (Аu198), флебографии принципиально возможно, методики этих исследований разработаны, но широкого признания они не получили. Иммунологическое исследование с помощью маркера СА-15 дает результаты, отличающиеся высокой чувствительностью и специфичностью. Но применение маркера для диагностики не получило широкое применение.
Он применяется для определения радикальности проведенной операции, мониторинга результатов лечения, как прогностический критерий. Маркер СА-15 хорошо зарекомендовал себя при выявлении рецидивов и метастазов опухоли.
источник
Наиболее распространенный тип злокачественной опухоли молочной железы — инфильтрирующий протоковый рак (ИПР), составляющий примерно 85% всех случаев злокачественных опухолей молочной железы.
Опухоль возникает из протоков и прорастает их стенку.
Часто является солидной опухолью и может проявляться при осмотре в виде плотного образования.
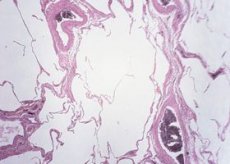
Прогноз в отношении ИПР зависит от стадии опухоли, на которой установлен диагноз. Подтипы инфильтрирующего протокового рак дифференцируют по выраженным гистологическим признакам (рис. 2.3).
Рис. 2.3. Микропапиллярный протоковый рак in situ: внутри протока имеются тонкие разветвленные разрастания микропапиллярного протокового рака in situ. Степень полиморфизма ядер одинаковых опухолевых клеток является промежуточной. Рак in situ распространяется в пределах 1 мм окрашенного (гематоксилин-эозином) края резекции
Тубулярный рак является подтипом с трубчатыми структурами, коллоидный рак — другой подтип с гелеобразным матриксом с медленно растущими скоплениями клеток. Каждый из этих подтипов представляет около 2-3% ИПР.
Медуллярный рак представляет 5% случаев инфильтрирующего протокового рак и различается своей структурой в виде крупных слоев клеток, часто в сочетании с участками кровоизлияний и некрозов. Папиллярный рак является другим вариантом, который может быть внутрикистозным и может проявляться серозными или кровянистыми выделениями из соска.
Инфильтрирующий дольковый рак (ИДР) составляет еще 15% случаев инфильтрирующего рака молочной железы. Он возникает из долек молочной железы. Клинически ИДР с трудом может поддаваться диагностике. Часто единственным клиническим проявлением является неотчетливое, едва различимое утолщение. Вероятно, это обусловлено гистологическим строением в виде одного слоя клеток, что позволяет опухоли ускользать от выявления как при осмотре, так и при маммографии (рис. 2.4).
Рис. 2.4. Дольковый рак (ДР) in situ и инфильтрирующий дольковый рак. Дольковый рак in situ характеризуется неопластической пролиферацией однообразных клеток, растягивающих и деформирующих дольки железы. Инфильтрирующий дольковый рак демонстрирует характерный вид «гуськом» среди плотного фиброза стромы (окраска гематоксилин-эозином)
Прогноз аналогичен прогнозу при ИПР и основывается на стадии опухоли к моменту установления диагноза. Некоторые опухоли имеют смешанные признаки протокового и долькового рака и будут описываться как смешанные.
Воспалительная форма рака диагностируется клинически, когда опухолевые клетки молочной железы блокируют лимфатические сосуды и вызывают покраснение, отек, локальное повышение температуры, уплотнение и классический признак «апельсиновой корки». Эта низкодифференцированная опухоль диагностируется при наличии очевидных признаков вовлечения лимфатических сосудов дермы. Обычно диагностируется гистологически путем щипковой биопсии кожи.
Часто у пациенток при появлении первых симптомов этой опухоли присутствуют метастазы в подмышечные лимфатические узлы. Пациентки с воспалительной формой рака имеют крайне неблагоприятный прогноз, а лечение заключается в комбинированной терапии, обычно включающей неоадъювантную химиотерапию с последующей мастэктомией и послеоперационной лучевой терапией на область грудной клетки.
Болезнь Педжета — редкая форма рака молочной железы, проявляющаяся шелушением или образованием корочек в области соска. Являющаяся первопричиной опухоль, обычно инфильтрирующий протоковый рак, почти всегда проявляется таким образом. Диагноз устанавливают посредством биопсии кожи соска, с помощью которой выявляются клетки Педжета. Обнаруженный тип рака определяет лечение и прогноз.
Другие редкие формы рака молочной железы — злокачественные листовидные опухоли, ангиосаркомы, лимфомы и плоскоклеточный рак. Лечение злокачественных листовидных опухолей требует широкого иссечения тканей. Клинически эти опухоли ведут себя как саркома с типичными метастазами в легкие, а не в подмышечные лимфатические узлы.
Таким образом, широкая лимфаденэктомия не является эффективной у пациентов со злокачественными листовидными опухолями. Ангиосаркомы встречаются редко и связаны с предшествующей лучевой терапией. Они склонны к агрессивному поведению и лечатся путем удаления, часто требуя мастэктомии и адъювантной химиотерапии. Лимфомы и плоскоклеточный рак лечат так же, как и подобные опухоли других локализаций.
Рак молочной железы описывают в соответствии с классификацией American Joint Committee on Cancer (AJCC, Американский объединенный комитет по онкологии), в которой указывается опухоль (T), состояние лимфатических узлов (N) и наличие метастазов (M) (табл. 2.1).
Таблица 2.1. Классификация TNM рака молочной железы из руководства по определению стадии злокачественных опухолей AJCC, 6-е издание (AJCC cancer staging manual)
| TX | Отсутствие возможности оценить первичную опухоль |
| T0 | Отсутствие достоверных признаков наличия первичной опухоли |
| Tis | Ракin situ |
| Tis (ПР in situ) | Протоковый рак in situ |
| Tis (ДР in situ) | Дольковый рак in situ |
| Tis (Педжета) | Болезнь Педжета соска молочной железы без опухоли (болезнь Педжета в сочетании с опухолью классифицируется соответственно размеру опухоли) |
| T1 | Опухоль размером 0,1 см, но 0,5 см, но 1 см, но 2 см, но 5 см в наибольшем измерении |
| T4 | Опухоль любого размера с прямым прорастанием стенки грудной клетки или кожи, только соответствующая данному ниже описанию |
| T4a | Прорастание опухолью стенки грудной клетки без вовлечения грудной мышцы |
| T4b | Отек (включая симптом «апельсиновой корки»), или изъязвление кожи молочной железы, или сателлитные кожные узелки в пределах той же молочной железы |
| T4c | Признаки T4a и T4b, присутствующие вместе |
| T4d | Воспалительная форма рака |
| Регионарные лимфатические узлы (N) | |
| NX | Отсутствие возможности для оценки состояния регионарных лимфатических узлов (например, удаленные ранее) |
| N0 | Отсутствие метастазов в регионарные лимфатические узлы |
| N1 | Метастазы в подвижный подмышечный лимфатический узел или узлы на той же стороне |
| N2 | Метастазы в подмышечные лимфатические узлы на той же стороне, фиксированные или спаянные между собой, или метастазы во внутренние грудные, обнаруживаемые при осмотре а лимфатические узлы на той же стороне в отсутствие выявляемых при осмотре метастазов в подмышечные лимфатические узлы |
| N2a | Метастазы в подмышечные лимфатические узлы на той же стороне, спаянные друг с другом или другими структурами |
| N2b | Метастазы во внутренние грудные, только выявляемые при осмотре а лимфатические узлы на той же стороне и в отсутствие метастазов в выявляемых при осмотре подмышечных лимфатических узлах |
| N3 | Метастазы в ипсилатеральные подключичные лимфатические узлы (узел) или клинически выявляемые а ипсилатеральные метастазы во внутренние грудные (маммарные) лимфатические узлы (узел) при наличии клинически определяемых метастазов в подмышечные узлы; метастазы в ипсилатеральные надключичные узлы (узел) с или без метастазов в подмышечные или внутренние грудные (маммарные) лимфатические узлы |
| N3a | Метастазы в ипсилатеральный подключичный и подмышечный лимфатический узел или узлы |
| N3b | Метастазы в ипсилатеральный внутренний грудной и подмышечный лимфатический узел или узлы |
| N3c | Метастазы в ипсилатеральный надключичный лимфатический узел или узлы |
| Регионарные лимфатические узлы (pN) б | |
| pNX | Регионарные лимфатические узлы невозможно оценить (например, ранее удаленные или неудаленные для гистологического исследования) |
| pN0 | Гистологически подтвержденное отсутствие метастазов в регионарных лимфатических узлах; дополнительные исследования с целью обнаружения изолированных опухолевых клеток не проводились в |
| pN0(i-) | Гистологически подтвержденное отсутствие метастазов в регионарных лимфатических узлах, отрицательный результат иммуно-гистохимического исследования |
| pN0(i+) | Обнаружение изолированных опухолевых клеток, подтвержденное гистологически или с помощью иммуногистохимического исследования, отсутствие скоплений клеток размером свыше 0,2 мм г |
| pNO(mol-) | Гистологически подтвержденное отсутствие метастазов в регионарных лимфатических узлах, отрицательный результат молекулярных исследований (ОТ-ПЦР) д |
| pN0(mol+) | Гистологически подтвержденное отсутствие метастазов в регионарных лимфатических узлах, положительный результат молекулярных исследований (ОТ-ПЦР) д |
| pNl | Микроскопические метастазы в 1-3 подмышечных лимфатических узла и/или во внутренние грудные лимфатические узлы, обнаруженные путем удаления сторожевого лимфатического узла, но не выявляемые при осмотре а |
| pNlmi | Микрометастазы (> 0,2 мм, отсутствуют > 2,0 мм) |
| pNia | Метастазы в 1-3 подмышечных лимфатических узла |
| pNib | Микроскопические метастазы во внутренние грудные лимфатические узлы, обнаруженные путем удаления сторожевого лимфатического узла, но не выявляемые при осмотре а |
| pNic | Микроскопические метастазы в 1-3 подмышечных лимфатических узла е и во внутренние грудные лимфатические узлы, обнаруженные путем удаления сторожевого лимфатического узла, но не выявляемые при осмотре а |
| pN2 | Метастазы в 4-9 подмышечные лимфатические узлы или в выявляемые при осмотре внутренние грудные узлы в отсутствие метастазов в подмышечные лимфатические узлы |
| pN2a | Метастазы в 4-9 подмышечные лимфатические узлы (как минимум один метастаз размером > 2 мм) |
| pN2b | Клинически выявляемые метастазы а во внутренние лимфатические узлы в отсутствие метастазов в подмышечных лимфатических узлах |
| pN3 | Метастазы в 10 или более подмышечных лимфатических узлов или в подключичные лимфатические узлы или клинически выявляемые метастазы а во внутренние грудные узлы на той же стороне при наличии одного или более метастазов в подмышечные лимфатические узлы; или метастазы в более чем 3 подмышечных лимфатических узла с невыявляемыми при осмотре микроскопическими метастазами во внутренние грудные лимфатические узлы; или метастазы в надключичные лимфатические узлы на той же стороне |
| pN3a | Метастазы в 10 или более подмышечных лимфатических узлов (с одним как минимум метастазом > 2 мм) или метастазы в подключичные лимфатические узлы |
| pN3b | Метастазы в выявляемые при осмотре а внутренние грудные лимфатические узлы на той же стороне при наличии одного или более метастазов в подмышечные лимфатические узлы; или в более чем три лимфатических узла с микроскопическими метастазами, обнаруженными при удалении сторожевого подмышечного и внутреннего грудного лимфатического узла, но не выявляемые при осмотре а |
| pN3c | Метастазы в надключичные лимфатические узлы на той же стороне |
| Отдаленные метастазы (M) | |
| MX | Наличие отдаленных метастазов оценить невозможно |
| M0 | Отдаленные метастазы отсутствуют |
| M1 | Отдаленные метастазы |
а Выявляемые при осмотре определяют как обнаруживаемые с помощью визуализирующих методов исследования (исключая лимфосцинтиграфию) или с помощью непосредственного исследования.
б Классификация основывается на лимфаденэктомии подмышечных лимфатических узлов с лимфаденэктомией сторожевого лимфатического узла или без таковой. Если классификация основывается только на лимфаденэктомии сторожевого лимфатического узла без последующей лимфаденэктомии подмышечных лимфатических узлов, то это обозначают буквами «sn» (от англ. sentinel node — сторожевой узел), например аspN (i+) (sn).
в Изолированные опухолевые клетки определяют как одиночные опухолевые клетки или мелкие скопления клеток размером 0,2 мм, обычно выявляемые только иммуногистохимическими или молекулярными методами, но которые могут быть верифицированы при окраске гематоксилин-эозином. Изолированные опухолевые клетки обычно не демонстрируют достоверных признаков метастатической активности (например, пролиферация или стромальная реакция).
г Определение было принято в 2003 г. для соответствия с обновленной классификацией International Union Against Cancer (UICC, Международный союз по борьбе с онкологическими заболеваниями).
д ОТ-ПЦР — полимеразно-цепная реакция обратной транскриптазы.
е Если сочетаются с более чем тремя подтвержденными метастазами в подмышечные лимфатические узлы, то внутренние грудные лимфатические узлы классифицируют как pN3b, чтобы отразить повышенную опасность опухоли.
Эта классификация позволяет распределять рак молочной железы по стадиям (табл. 2.2), что, в свою очередь, затем позволяет прогнозировать частоту рецидивов и формировать основу для алгоритмов лечения.
Таблица 2.2. Группировка по стадиям, согласно классификации TNM