Злокачественная опухоль молочной железы возникает за счет мутации и аномально быстрого деления клеток железистой ткани. В отличие от доброкачественного новообразования, раковая опухоль быстро растет и захватывает соседние ткани и органы. Факторами риска возникновения рака груди у женщин являются особенности физиологии (раннее половое созревание, поздняя менопауза), гормональные отклонения, связанные с вмешательством в естественные биологические процессы организма, пожилой возраст. На ранней стадии рака молочной железы лечение в 85-95% случаев оказывается успешным.
Содержание:
- Типы рака груди
- Диагностика рака
- Лечение рака груди
- Хирургическое лечение
- Химиотерапия
- Гормонотерапия
- Таргетная терапия
- Лучевая терапия
Лечение рака молочной железы во многом зависит от его типа и стадии. По месту расположения различают протоковый рак (в млечных протоках) и дольковый (в дольках железы). По направлению развития — инвазивный (прорастает в ткани) и неинвазивный (прорастает в полость протока или дольки). По количеству раковых образований — узловой (единичный) и диффузный (из нескольких узлов).
Разновидностями рака молочной железы являются:
- папиллярный — неинвазивная форма, когда опухоль не выходит за пределы млечного протока;
- медуллярный рак — опухоль большого размера, не выходящая за пределы грудной железы;
- воспалительный рак имеет те же симптомы, что и мастит (повышение температуры, покраснение кожи груди, появление комков в груди);
- при инвазивном протоковом раке (возникает в 70% случаев заболевания раком груди) протоковая опухоль образует метастазы, прорастающие в здоровую жировую и соединительную ткани железы, и распространяется на другие органы (кости, легкие, например);
- рак соска и околососковой области (прорастает в соседние ткани).
Успех лечения рака молочной железы во многом зависит от его инвазивности. С током крови и лимфы раковые клетки разносятся по организму и вызывают появление матастатических опухолей в печени и других органах. На ранних стадиях (предраковые доброкачественные образования, рак 1-2 степени) размеры опухоли невелики, лимфатические узлы она не затрагивает и за пределы железы не выходит.
На 3-5 стадии опухоль достигает 5 см и больше, поражает не только лимфатическую систему, но и другие органы тела.
Выявить уплотнение позволяет осмотр молочных желез и пальпация. Каждая женщина должна минимум 1 раз в месяц проводить самообследование груди для обнаружения изменения формы молочных желез, их асимметричного увеличения, расположения сосков. При появлении выделений из сосков, болезненных ощущений в одной или обеих молочных железах женщина должна обязательно пройти обследование у маммолога. Риск образования раковых опухолей груди повышен у женщин, имеющих заболевания эндокринной системы. Любые гормональные нарушения, связанные с заболеваниями половых органов, использованием гормональных препаратов являются провоцирующими факторами.
После обнаружения уплотнений могут быть назначены следующие виды обследования:
- УЗИ;
- дуктография;
- маммография (рентген молочной железы), в том числе и с внутривенным введением радиоактивного препарата;
- МРТ молочной железы;
- биопсия опухолевой ткани с последующим цитологическим исследованием.
С помощью этих методов устанавливается характер и размеры опухоли, стадия и степень распространения, наличие метастаз.
Основными методами лечения рака молочной железы являются:
- хирургическое удаление опухоли;
- гормонотерапия;
- лучевая терапия;
- химиотерапия;
- таргетная терапия;
- восстановительная пластическая хирургия;
- комбинированное лечение.
Радиоактивное облучение и хирургическое удаление являются способами местного лечения. Химиотерапия и другие методы лекарственной терапии — это способы системного действия, они убивают или останавливают развитие раковых клеток во всем организме.
Этот метод является основным и наиболее эффективным. Проводится частичное или полное удаление молочной железы.
Лампэктомия применяется для удаления пораженного небольшой опухолью (не более 4 см) участка молочной железы. При этом вместе с опухолью удаляются здоровые участки близлежащих тканей. После удаления проводится курс облучения или химиотерапии для уничтожения оставшихся раковых клеток и предотвращения повторного образования опухоли.
Если поражены лимфатические узлы, то производят их удаление. При неинвазивных формах рака узлы стараются сохранить, так как после их удаления у женщины развивается отек рук, ограничение движения в плечевом суставе, боли в груди.
Чтобы определить точно, поражены раком лимфоузлы или нет, во время операции обязательно проводится так называемая «биопсия сторожевого узла«. Для этого вырезается один из подмышечных лимфатических узлов, обследуется на наличие в нем раковых клеток. Если они не обнаружены, остальные лимфоузлы сохраняются. Если же раковые клетки в лимфоузле обнаруживаются, это является свидетельством высокого риска распространения заболевания в другие органы и участки тела.
Обязательно проводится исследование удаленной ткани гистологическим методом для подтверждения раковой природы новообразования.
Секторальная резекция проводится в том случае, когда уплотнение небольшое (размер опухоли обычно 1-2 см) и не распространяется за пределы молочной железы. Делается надрез, пораженный участок удаляется, накладывается внутрикожный шов.
Центральная резекция применяется при множественных внутрипротоковых папилломах. Разрез проходит через все млечные протоки, вырезается здоровая ткань на 2-3 см вокруг опухоли. После такой операции впоследствии женщина не сможет кормить ребенка грудью.
Резекция соска проводится для диагностики рака соска и ареолы вокруг него. При этом затрагивается часть млечных протоков. После заживления в будущем могут возникнуть осложнения с лактацией.
Онкопластическая резекция — это операция частичного удаления пораженной ткани и ближайших к ней здоровых участков с одновременной пластической операцией по восстановлению формы груди. Используется пересадка здоровых тканей, причем, нередко приходится оперировать и вторую грудь для восстановления симметрии сосков и идентичной формы молочных желез. После такой операции обязательно проводится лучевая терапия.
Мастэктомия. Удаляется молочная железа полностью, но лимфатические узлы не затрагиваются. Такая операция проводится при неинвазивных опухолях большого размера, наличии наследственной предрасположенности к раку груди, а также в профилактических целях. С помощью пластической операции можно восстановить железу.
Радикальная мастэктомия. Оперативное лечение рака молочной железы заключается в удалении не только ее самой, но и полном или частичном удалении соседних мышц и жировой ткани. Метод применяется при запущенных стадиях, когда множественные метастазы находятся в лимфатических узлах, пронизывающих эти ткани и мышцы. «Радикальное» удаление подразумевает полное избавление организма от раковых клеток и защиту от возникновения метастаз. Хирургическое удаление обязательно дополняется последующим радиолучевым и химиотерапевтическим лечением рака молочной железы.
Паллиативная мастэктомия. В том случае, когда метастазы уже появились или опухоль настолько обширна, что метастазы неизбежно должны появиться, проводятся операции, назначением которых является облегчение состояния пациентки. Опухоль устраняется частично для уменьшения площади поражения. При этом удаляются наиболее разрушенные или кровоточащие участки тканей. После этого применяется лекарственное лечение, помогающее снять боль, продлить жизнь.
Реконструкция молочной железы. В некоторых случаях после радикальной мастэктомии проводится восстановительная операция по косметической реконструкции молочной железы. Для этого производится пересадка мышц и жировой ткани из области спины на место удаленных грудных мышц.
В большинстве случаев рецидивов рака и появления метастаз после радикального удаления пораженных опухолью молочных желез не наблюдается (рецидив возникает примерно у 18% больных). Причем восстановительные операции не увеличивают вероятность возникновения метастаз.
На продолжительность и качество жизни после таких операций оказывают влияние стадия развития злокачественной опухоли, возраст пациентки и эффективность последующей химиотерапии. Чем больше участок поражения, тем труднее проходит заживление раны после операции. Оно осложняется у больных сахарным диабетом, у страдающих ожирением, а также у курящих женщин.
Для таких больных операции по одновременному удалению и реконструкции молочной железы не проводятся, так как восстановительная пересадка тканей удлиняет и усложняет процесс заживления. Тем самым откладывается последующее лечение методами лучевой и химиотерапии (их проводят только после полного заживления ран).
Лечение рака молочной железы с помощью лекарственных препаратов, убивающих раковые клетки. Лекарства назначаются строго индивидуально, так как выбор препарата зависит от многих факторов, среди которых тип опухоли, степень поражения, характер проведенной операции, орган, где была проведена операция.
Препараты химиотерапии являются сильнейшими аллергенами, вызывают тошноту и сильную рвоту. Они токсичны, влияют на работу сердца, печени, почек и других органов. Поэтому при выборе препаратов учитываются возраст и сопутствующие заболевания. Одновременно с приемом таких препаратов назначаются противоаллергические средства, которые должны приниматься заблаговременно.
Лечение можно проводить амбулаторно или в стационаре. Предпочтительнее проводить его в больнице под постоянным наблюдением врача. Здесь в случае появления рвоты больная может получить квалифицированную помощь, тогда как в домашних условиях ввести противорвотные средства, провести обезболивание в ночное время, как правило, труднее.
Дополнение: Для того чтобы подобрать наиболее подходящий лекарственный препарат, врач может порекомендовать больным провести исследование для определения генотипа опухоли (анализ на биомаркеры). Это позволит определить, к какому типу препаратов наиболее чувствительны клетки опухоли, уточнить индивидуальные противопоказания.
Обычно для излечения требуется 5-7 курсов химиотерапии. С учетом побочных действий и индивидуальной реакции организма проводится также лечение сопутствующих болезней, иначе провести курс полностью не удастся.
Большая часть (около 75%) всех видов злокачественных опухолей молочных желез являются гормонозависимыми. В их клетках имеются рецепторы, чувствительные к действию женских половых гормонов. Воздействуя на эти рецепторы, эстрогены и прогестероны ускоряют рост опухоли. Причем 10% из них чувствительны только к прогестерону, остальные зависят от гормонов обоих видов. Гормонозависимостью объясняется ускорение роста опухоли во время беременности или в разные фазы менструального цикла.
С помощью гормональных препаратов снижается уровень соответствующих гормонов, что приводит к уменьшению размеров опухоли или ее уничтожению. Эффективность гормонотерапии составляет от 10 до 70%.
Гормональная терапия назначается в тех случаях, когда у женщин имеется генетическая предрасположенность к раку молочной железы. Лечение проводится, если биопсия показала аномальный рост клеток какой-либо ткани при мастопатии. Это позволяет предотвратить их злокачественное перерождение.
Гормонотерапия применяется для уменьшения размеров большой опухоли перед проведением операции по ее удалению. Этот метод позволяет снизить риск повторного возникновения опухоли после операции, а также переход неинвазивной формы рака (карциномы) в инвазивную. Гормонотерапия, проведенная после комплексного оперативного, химиотерапевтического, радиолучевого лечения, позволяет защитить организм от распространения метастаз.
Этот метод отличается от химиотерапии и оперативного вмешательства тем, что применяются препараты направленного действия. Они разрушают клетки опухоли, не затрагивая здоровые. Рост опухоли обусловлен изменениями в строении молекул пораженных тканей. Таргетные препараты предотвращают подобные изменения. Этот метод еще называют молекулярной терапией. Его преимуществом является отсутствие побочных эффектов. Он применяется как для профилактики перерождения новообразований в злокачественную форму, так и для лечения метастатического рака молочной железы. Иногда его применяют в комплексе с химиотерапией или радиотерапией.
В отличие от гормонотерапии, этот метод направлен не на регулирование гормонального фона организма, а на подавление рецепторов опухоли, чувствительных к действию гормонов. Существуют препараты, подавляющие выработку ферментов, катализаторов образования эстрогенов в организме, а также стимулирующих иммунные процессы сопротивления самого организма образованию и росту раковых клеток.
Препараты выпускаются в виде таблеток. Они удобны в использовании. Лечение не требует госпитализации, эффективно даже при тяжелых формах рака. Таргетная терапия рассматривается как наиболее перспективный способ лечения рака молочной железы и других органов.
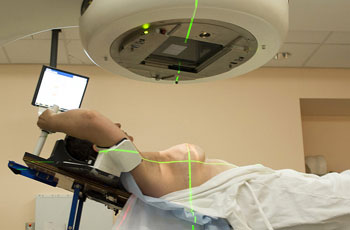
Метод радиоактивного облучения раковых опухолей позволяет на ранней стадии избавиться от них полностью, а на более поздних — существенно увеличить срок жизни пациенток. Особенно важную роль играет такое лечение при неполном удалении железы (органосохраняющих операциях).
Проводится облучение либо самой молочной железы со стороны опухоли, либо лимфатических узлов и мышц в области поражения. В зависимости от характера опухоли проводится наружное облучение или введение радиоактивного препарата в опухоль с помощью катетера.
Такое лечение рака груди не применяется при ряде заболеваний (сердечно-сосудистой недостаточности, анемии, сахарном диабете), а также не используется для лечения повторных опухолей из-за риска возникновения лучевой болезни. Использование современных методик позволяет избежать таких побочных действий, как тошнота и облысение, однако после лечения возможно появление лучевого дерматита, изъязвления кожи, а также болевых ощущений в груди, появления отека руки со стороны облучения, воспаления легкого.
Для наблюдения за ходом лечения рака молочной железы используются сцинтиграфия (рентген) костей грудной клетки и МРТ обследование. Курс облучения длится от 3-4 дней до 3-4 недель в зависимости от вида и стадии опухоли.
источник
В нашей клинике вы можете пройти анализ на выявление мутаций в генах BRCA1 и BRCA2 — данная процедура позволяет диагностировать высокую степень риска рака молочной железы .
Лечение РМЖ на различных стадиях
- У пациенток с операбельной опухолью (I-II стадий) лечение обычно начинается с операции.
- Пациенткам с первично иноперабельной опухолью (III стадии) необходимо проведение на первом этапе химиотерапии или сочетания химиотерапии с лучевой терапией или гормонотерапии. Операция становится возможной при успешном лечении.
- Пациенткам с диссеминированной опухолью (при наличии метастазов в других органах, IV стадии) предлагается проведение лекарственного лечения или сочетания лекарственного лечения с лучевой терапией, а в некоторых случаях – с операцией.
Сергей Михайлович Портной «Методы лечения рака молочной железы».
Рассмотрим основные положения местного и общего лечения не диссеминированного рака. Кратко анализируя эволюцию методов хирургического лечения рака молочной железы на протяжении ХХ века, можно выделить две противоположные тенденции:
- тенденцию к расширению объема операции,
- тенденцию к сокращению объема оперативного вмешательства.
Первая связана со стремлением к повышению радикализма за счет широкого удаления пораженных опухолью тканей и тканей, где такое поражение может быть. Для рака молочной железы характерно распространение по протокам и по лимфатическим сосудам, как в пределах молочной железы, так и за ее пределы в лимфатические узлы. Такое распространение при небольших, казалось бы, ограниченных опухолях, может быть выявлено только при микроскопии удаленной ткани, ни рентгенологически, ни при пальпации оно не выявляется. После лечения, ограниченного только удалением опухоли, закономерно возникали рецидивы рака в молочной железе или в ближайших лимфатических узлах. Именно с этим связано широкое применение операций, при которых полностью удаляется молочная железа и жировая клетчатка, в которой находятся ближайшие лимфатические узлы (радикальная мастэктомия).
Потеря молочной железы после радикального лечения по поводу рака представляет не только физический недостаток, но и является, прежде всего, серьезной психической травмой. Желание удалить опухоль и сохранить молочную железу выразилось в исторически более ранних операциях, так как радикальная мастэктомия была альтернативой таким операциям. Вместе с тем, органосохраняющее лечение, не худшее по результатам, чем радикальная мастэктомия, было разработано сравнительно недавно.
Современное представление о возможности сохранения молочной железы основано на представлении о том, что РМЖ даже 1 стадии к моменту его выявления уже имеет существенную вероятность наличия отдаленных гематогенных микрометастазов и проведение операции самого максимального объема не снижает риска реализации микрометастазов в клинически проявляемые метастазы (B.Fisher). К настоящему времени проведено большое количество рандомизированных исследований, сравнивающих, с одной стороны органосохраняющие операции в сочетании с лучевой терапией и радикальную мастэктомию с другой стороны.
Многолетние наблюдения за тысячами больных показали равноценность выживаемости и, следовательно, — адекватность органосохраняющего лечения. В то же время, органосохраняющие операции не могут применяться при всех формах роста и на всех этапах развития рака молочной железы.
Показаниями к органосохраняющим операциям являются:
- небольшой размер опухоли (не более 3-4 см),
- один очаг опухоли,
- отсутствие распространения опухоли на кожу.
Предположительно существующее микроскопическое распространение опухоли по лимфатическим сосудам и протокам в пределах молочной железы подавляется обязательным последующим облучением.
Объединение современных возможностей онкологии и пластической хирургии позволило разработать целую серию новых одномоментных операций, при которых онкологический этап операции (радикальная мастэктомия, органосохраняющая операция) дополняется реконструкцией молочной железы.
Облучение молочной железы после органосохраняющих операций позволяет добиться такой же низкой частоты развития местных рецидивов, как и после радикальной мастэктомии. Важно отметить, что проведение правильного органосохраняющего лечения не повышает риск развития отдаленных метастазов, вероятность и скорость их появления остается такой же, как и после радикальной мастэктомии. Пресечь или затормозить этот процесс может только системное профилактическое лечение.
Предполагается, что у значительной части больных на раннем этапе развития рака происходит рассеивание опухолевых клеток током крови по тканям организма. Здесь они могут погибнуть, но, если первичная опухоль не удалена, им на смену придут следующие партии клеток, которые могут сформировать микроскопические колонии.
Современные методы выявления метастазов рака молочной железы не идеальны, с их помощью можно выявить очаг поражения тогда, когда он достиг, по крайней мере, 0,5 см в диаметре. После удаления первичной опухоли дальнейшее поведение микрометастазов определяет судьбу больной:
- Если микрометастазов вообще нет или они настолько малы, что их развитие блокируется естественными силами организма, наступает длительное излечение.
- Если микрометастазы малы и растут медленно, рецидив болезни может развиться через десятки лет.
- Наконец, если микрометастазы относительно крупные и быстро растут, они быстро проявят себя.
При раке молочной железы наибольшую опасность представляют микрометастазы опухоли, вероятно, рассеянные по всему организму уже к моменту первого обращения к врачу. Естественно, что чем больше местное распространение опухоли (ее размер, вовлечение в опухолевый процесс регионарных лимфатических узлов, кожи молочной железы, грудной стенки), тем больше вероятность существования микрометастазов. Именно поэтому при местно-распространенном РМЖ (III стадии) часто лечение начинается не с местных воздействий на первичную опухоль, а с общего воздействия, чаще всего — с химиотерапии. Значение лекарственного лечения, предпринимаемого после радикальных операций, также чрезвычайно велико для уничтожения микрометастазов и повышения вероятности длительного выздоровления больных. Причем, чем больше стадия болезни, тем хуже прогноз и тем больше оснований к проведению профилактического системного лечения.
Химиотерапия и эндокринная терапия
Под химиопрепаратами понимаются вещества природного или синтетического происхождения, обладающие способностями убивать опухолевые клетки. Обычно они вводятся в определенных сочетаниях, позволяющих рассчитывать на успех в 50 — 70% случаев. Химиотерапия обычно проводится за несколько (от 4 до 16) курсов, с интервалами отдыха.
Из средств эндокринного лечения наибольшее применение нашли хирургическое удаление яичников, лекарственное выключение функции яичников, а также препараты, являющиеся гормонами, антигормонами, или ингибиторами образования гормонов. Эти лекарства обычно принимаются длительно и непрерывно, цель их применения — препятствовать стимуляции опухолевого роста собственными гормонами организма. Рецепторы эстрогенов (РЭ) и рецепторы прогестерона (РП) – белковые молекулы в клетках опухоли, воспринимающие воздействие соответствующих женских половых гормонов. Наличие этих молекул говорит о гормональной зависимости опухоли и о возможности снижения вероятности рецидива болезни при проведении гормонотерапии.
Рецептор эпидермального фактора роста 2 типа (HER2) – белковая молекула в опухолевой клетке, воспринимающая стимулирующее действие соответствующего фактора роста. Присутствие этого рецептора, с одной стороны, говорит об очень высокой агрессивности опухоли. С другой стороны, это позволяет применять высокоэффективные средства, по своему механизму действия являющиеся антителами к HER2.
Каким образом планировать компоненты профилактического лечения у каждой конкретной больной?
Хорошо аргументированные ответы содержатся в рекомендациях Международной конференции по адъювантной терапии рака молочной железы в Сан-Галлене (2015-2017 гг.). По современным рекомендациям, практически все больные инвазивным раком молочной железы после операции нуждаются в проведении профилактического лекарственного лечения.
Для составления индивидуального прогноза и выбора лечения больной принимаются во внимание:
- возраст,
- размер опухоли,
- степень злокачественности опухоли,
- наличие опухолевых клеток в перитуморальных сосудах,
- экспрессия РЭ, РП, HER2 и Ki67,
- наличие метастазов в лимфатических узлах.
Решение вопроса о предоперационной и послеоперационной лекарственной терапии решается консультантами-химиотерапевтами так же, как и вопрос о лучевой терапии решается консультантами лучевыми терапевтами.
Особенности лечения наследственного РМЖ
Органосохраняющие операции у больных наследственным раком молочной железы имеют значение для лечения существующей на данный момент болезни, но они не защищают от развития последующих опухолей.
В одном из наблюдений сообщается, что частота вторых раков молочной железы у таких больных составила:
- в оперированной молочной железе – 49%,
- в противоположной молочной железе – 42%.
Эти результаты резко отличаются от результатов таких операций в общей популяции, где частота местных рецидивов может составлять 5-10%.
Выполнение двусторонней мастэктомии у женщин носителей мутаций BRCA1 или BRCA2 при раке одной молочной железы более оправдано, такая операция уносит ткань-мишень, в которой могут формироваться новые опухоли; то есть операция имеет и лечебный, и профилактический смысл.
Тактика лечения наследственного РМЖ основывается на анализе общепринятых для РМЖ характеристик:
- возраста,
- соматического состояния,
- репродуктивного статуса,
- распространённости опухоли, её молекулярно-биологического портрета,
- пожеланий пациентки.
Особенностью тактики является возможность проведения одновременных мер по профилактике второго рака. В частности, при планировании хирургического лечения следует иметь ввиду, что, чем больше оставляется железистой ткани, тем больше вероятность развития второй опухоли как в ипсилатеральной, так и в контралатеральной молочной железе.
Отказ от органосохраняющей операции в пользу мастэктомии на стороне болезни и выполнение контралатеральной профилактической мастэктомии снижает вероятность развития второго РМЖ на 90-100%!
Лечение больных наследственным РМЖ направлено на решение следующих задач:
- непосредственное лечение имеющегося заболевания (РМЖ),
- профилактика второго РМЖ,
- профилактика рака яичников (при мутациях генов BRCA1 и BRCA2).
Обширные профилактические операции могут быть непереносимы по соматическому состоянию или по психологической неготовности пациентки. Решение второй и третьей задач может осуществляться одновременно с проведением лечения первичного заболевания или быть отсрочено.
источник
Лечение рака молочной железы должно планироваться при участии нескольких специалистов, включая хирурга, химиотерапевта, радиолога и морфолога, что позволит наилучшим образом сочетать локальные и системные методы терапии. Необходимо оценить возможность наследственного рака и дать соответствующие рекомендации родственникам, включая необходимые профилактические процедуры
До появления маммографии только 3 — 5% рака молочной железы оценивали как не инвазивный рак. С введением маммографии частота его возросла до 25%. В связи с этим возник вопрос о способе лечения. Выяснилось, что лобулярный неинвазивный рак может появиться в любой части железы, часто дает двустороннее поражение, не обнаруживается при маммографии, не дает метастазов. В противоположность лобулярному неинвазивный рак эпителия протоков образует микрокальцинаты на маммограмме, что позволяет распознать его. Это вид рака может давать микрометастазы. В связи с этим лечение их следует рассматривать раздельно.
Лечение протоковой карциномы in situ. Этот вид не инвазивного рака очень напоминает инвазивный рак протоков без инвазивного компонента. При длительном наблюдении протоковая карцинома in situ в 20—40% становится инвазивной. Поэтому при обнаружении микрокальцинатов размером до 25 мм необходимо производить лампэктомию; если зона микро-кальцинатов более 25 мм, необходимо производить радикальную мастэктомию по Маддену, так как риск наличия инвазивного компонента высок. Кроме того, при попытке лампэктомии трудно определить границы опухоли, что затрудняет возможность эксцизии опухоли вместе с ободком здоровой ткани. В подобных случаях показана мастэктомия без удаления лимфатических узлов с последующей химиотерапией или облучением в зависимости от морфологии опухоли. Мастэктомия дает 100% излечение.
Лечение лобулярной карциномы in situ. Исторически для лечения этого вида рака молочной железы применяли мастэктомию, так как хирурги предполагали возможность перехода ее в инвазивный рак. В настоящее время полагают, что она скорее является маркером для идентификации пациенток с высоким риском развития рака и способностью к двустороннему поражению. В 80-х годах была принята щадящая, более консервативная хирургия рака. В связи с этим лечение лобулярной карциномы in situ вызывает разногласие среди специалистов. Одна группа хирургов и пациенток (54—55%) считает, что надо ограничиться наблюдением за динамикой развития болезни. Вторая группа (33%) рекомендует производить одностороннюю мастэктомию. Третья группа (9%) рекомендует двустороннюю мастэктомию, учитывая возможность двустороннего поражения. Большинство же считают целесообразным производить регулярное наблюдение и принимать решение об оперативном лечении в связи с изменением течения болезни.
Лечение непальпируемых опухолей. При непальпируемых опухолях участок, подлежащий удалению, определяют на основании изучения рентгенограмм молочной железы, выполненных в двух проекциях, или данных УЗИ. В день операции производят внутритканевую маркировку узла, подлежащего удалению. Для этого вводят 0,5—1 мл 1% раствора метиленового синего в смеси с 0,5 мл контрастного вещества (60% раствор урографина, верографина). Правильность маркировки контролируют повторной маммографией. Убедившись в правильности выбора участка с непальпируемым образованием, производят секторальную резекцию его, приближающуюся по технике исполнения к лампэктомии. После операции препарат подвергают рентгенологическому исследованию для контроля правильности удаления намеченного участка. После гистологического исследования определяют дальнейшую тактику. При обнаружении инвазивного рака производят радикальную мастэктомию по Пэйти или ограничиваются послеоперационной химиотерапией, как при лампэктомии, производимой по поводу рака I—II стадии.
Лечение рака молочной железы I и II стадий.
Выбор метода операции зависит от хирурга, желания пациентки сохранить молочную железу, от размеров опухоли и величины молочной железы. При наличии нескольких узлов или большой (5 см и более) опухоли в маленькой железе лампэктомия теряет смысл, так как получить хороший косметический результат невозможно. В специализированных отделениях при раке I—II стадии предпочтение отдают мастэктомии по Маддену.
При наличии метастазов рака молочной железы в лимфатические узлы при всех видах оперативных вмешательств пятилетняя выживаемость несколько хуже.
Данные многочисленных рандомизированных исследований убедительно свидетельствуют о том, что при раке I—II стадии мастэктомия по Маддену с удалением подмышечных лимфатических узлов дает хорошие результаты.
Органосохраняющие операции не рекомендуется делать в I—II триместре беременности, при больших опухолях, расположенных в разных квадрантах молочной железы, при невозможности четко определить край опухоли.
Таким образом, методы лечения рака молочной железы I—II стадии претерпевают эволюцию. Модифицированная радикальная мастэктомия и лампэктомия с удалением подмышечных лимфатических узлов с последующей химиотерапией или облучением, по данным многих проспективных рандомизированных исследований, имеют много преимуществ перед радикальной мастэктомией по Холстеду. Многие аспекты этой проблемы подлежат дальнейшему изучению по мере эволюции методов лечения рака молочной железы.
Лечение рака молочной железы III стадии.
Выбор метода лечения при этой стадии рака молочной железы зависит от возможности удаления опухоли, проведения адъювантной терапии, общего состояния больной. При операбельных опухолях проводят предоперационную и послеоперационную адъювантную химиотерапию или облучение, затем производят мастэктомию с последующим облучением или химиотерапией. При неоперабельных опухолях применяют обычно комбинированный метод лечения. Если облучение и дополнительная химиотерапия позволят уменьшить размеры опухоли, то производят операцию с последующей комбинированной химиотерапией для уничтожения раковых клеток за пределами пораженной области и предотвращения развития отдаленных метастазов.
Секторальная резекция молочной железы. Применяется в исключительных случаях у крайне тяжелых больных и больных старческого возраста, не способных перенести мастэктомию. Операция может быть дополнена облучением или химиотерапией.
Профилактическая мастэктомия может быть рекомендована при лобулярной карциноме in situ, при фиброзно-кистозной мастопатии с атипичной гиперплазией клеток протоков, особенно при неблагоприятном семейном анамнезе, при высоком риске развития рака молочной железы. Во всех случаях необходимо тщательно взвесить целесообразность и риск оперативного вмешательства.
источник
Самая распространенная онкологическая патология среди женщин – рак молочной железы обладает высоким уровнем летальности. У мужчин встречается реже, но лечение рака молочной железы у них более трудное, так как протекает заболевание агрессивней.
Причинами рака молочной железы выступают вредные привычки (алкоголь, курение, наркомания), стресс, гормональные нарушения, воспалительные и онкологические заболевания половых органов, тяжелые коморбидные заболевания, невыполнение детородной функции, отказ от кормления грудью, генетическая предрасположенность и другие. Не выключается и вирусная теория рака молочной железы. Факторы внешней среды хоть и не исключаются, но четкая взаимосвязь не доказана.
Ранняя диагностика и правильно подобранное лечение рака груди – главные критерии благоприятного прогноза. Многие пациенты вылечили рак груди, так были обследованы в связи с появлением первых симптомов или на профилактических осмотрах.
Юсуповская больница занимается лечением рака молочной железы в Москве. Европейский уровень оказания услуг, диагностики и лечения опухоли молочной железы с использованием современной техники ведущих производителей ведет пациентов с начальных этапов до полного восстановления. Во время индивидуальной консультации врач ответит лечится ли рак груди, каким методом, какая приблизительная цена данного метода лечения рака груди и расскажет о этапах лечения рака молочной железы. Запись на консультацию осуществляется по телефону.
Лечение рака груди в Москве не сводится к рутинным методам. Метод лечения онкологии рака молочной железы зависит от строения, распространенности процесса, дифференцировки клеток новообразования, состояния организма и др. Сколько стоит лечение рака груди спрогнозировать трудно.
Методы лечения рака молочной железы:
- Оперативное лечение рака молочной железы;
- Химиотерапевтическое лечение;
- Лучевая терапия;
- Таргетная терапия;
- Гормональная терапия;
- Хирургическое лечение посредством кибер-ножа, гамма-ножа, аппаратом «Да Винчи»;
- Экспериментальные методы терапии и др.
Каждый из этих методов может использоваться как монолечение, так и применяться в комбинации. Рак груди лечится длительно, требует контроля, но при ранней диагностики и адекватном лечении возможно полное выздоровление. Как лечить рак молочной железы должен решать лечащий врач в каждом конкретном случае.
Есть так же категория больных, которым вместо традиционных методов, ищут как вылечить рак молочной железы народными средствами. Это приводит только к прогрессированию процесса и оттягивает время начала адекватного лечения.
Хирургическое вмешательство при онкологии молочной железы направлено на то, как лечить рак груди либо радикально, либо паллиативно по жизненным показаниям. Чем раньше установлен диагноз, тем меньший объём оперативного вмешательства.
Полное удаление молочной железы бывает четырех типов:
- Простая;
- Радикальная;
- Радикальная модифицированная;
- Подкожная.
Простая мастэктомия – операция удаления молочной железы без удаления лимфатических узлов. Радикальная модифицированная – удаление груди с лимфатическими узлами. Радикальная – удаление молочной железы, лимфоузлов и некоторых мышц грудной клетки (существует несколько модификаций). Подкожная – удаляются все ткани молочной железы за исключением соска.
Частичная мастэктомия – метод при котором удаляется только часть молочной железы. Операция органосохраняющая. В зависимости от размера возможны варианты удаления частички, сегмента или квадранта.
Применение гамма-ножа, кибер-ножа, аппарат «Да Винчи» во время оперативного вмешательства (комбинация двух методов) позволяют избежать пагубного действия на окружающие здоровые ткани.
Химиотерапевтическое лечение – комплексный метод лечения. При онкологии молочной железы возникает необходимость в последовательности лечения разними методами. Например, при больших размерах новообразованиях молочной железы до оперативного вмешательства принято проводить курс химиотерапии, который необходимо продолжить после хирургического лечения. Химиотерапевтические препараты – это цитостатики, которые до операции уменьшают размер новообразования, а после нее – препятствуют метастазам и рецидивам. Известны случаи, когда появляется необходимость лечения рака на месте молочной железы. Такое случается из-за невыполнения всех этапов лечения рака молочной железы. Рак груди излечим при условии комплексного подхода к лечению.
Химиотерапия проводится по схемам. В некоторых случаях химиопрепараты совмещают с таргетными препаратами для повышения эффективности.
Таргетная терапия – направленная на уничтожения раковых клеток, не затрагивая здоровые. Метод более щадящий, имеет мало побочных действий. Точкой приложения служат рецепторы опухоли, белки, продуцируемые опухолью и, питающие новообразование, сосуды. Таргетная терапия чаще используется в комбинации с традиционными методами.
Гормональная терапия назначается после определения чувствительности во время гистологического исследования. Может применяться как самостоятельно, так и в комбинации. Поскольку более шестидесяти пяти процентов всех новообразований – гормонозависимые, гормональная терапия – эффективный метод лечения рака молочной железы.
Радиотерапия при онкологических заболеваниях молочной железы бывает:
- Радикальная – полное удаление опухоли;
- Паллиативная – проводится для улучшения состояния, по жизненным показаниям, когда выздоровления невозможно добиться из-за распространенности процесса;
- Симптоматическая – устранение симптомов.
Лучевая терапия для лечения рака молочной железы как самостоятельный метод не используется и применяется только в комбинации.
Очень важным при любом онкологическом заболевании является психологическое настроение пациента, консенсус с лечащим врачом, поддержка близких и обслуживающего персонала.
Стоимость лечение рака груди в России разная. Она зависит от стадии, метода лечения, распространенности процесса и др.
Где лечить рак молочной железы решает сам пациент, но важно понимать, что выбор врача и больницы – это серьезное решение и подойти к нему нужно со всей ответственностью. В больнице, которая занимается лечением рака, должны быть представлены все методы лечения, работать специалисты высокого уровня, оборудование должно быть современным.
В Москве учреждение такого класса это Юсуповская больница. Опыт работы с онкологическими пациентами позволяет находить подход к каждому. Диагностика и лечение в Юсуповской больнице проводится по европейским меркам. Персонал знает свое дело. Все этапы лечения проводятся в комфортных палатах. Продуман и досуг пациентов. Юсуповская больница работает в круглосуточном режиме.
источник
Рис. 1. a — опухолевые клетки удерживаются в неактивном состоянии многими факторами: отсутствие сети кровеносных сосудов приводит к дефициту питательных веществ и кислорода, иммунные клетки убивают часть раковых клеток, сигналы от этих клеток и их микроокружения подавляют пролиферацию. b — баланс между пролиферацией и тормозящими факторами может нарушиться. Прорастание кровеносных сосудов улучшает снабжение питательными веществами и кислородом, а снижение активности иммунных клеток и ослабление подавляющих пролиферацию сигналов инициируют рост опухоли. Рисунок из популярного синопсиса к обсуждаемой статье
После удаления раковой опухоли молочной железы больным обычно в течение пяти лет проводится профилактическая терапия антагонистами эстрогенов. Терапия дает значительное снижение вероятности рецидива, но тем не менее она остается. Масштабный анализ огромного массива данных предыдущих лет позволил оценить эту вероятность на 15-летнем промежутке времени после окончания терапии. Риск рецидива составляет от 10 до 41% в зависимости от размера первичной опухоли, наличия раковых клеток в лимфатических узлах и степени злокачественности опухоли. Рецидивы возникают в результате «пробуждения» остаточных спящих раковых клеток. Радикальная превентивная терапия должна быть направлена на ликвидацию этих клеток или мешать их пробуждению.
Недавно мы рассказывали о том, как ученые разбираются в механизмах возникновения рака молочной железы (см.: При раке молочной железы основные мутации накапливаются еще в предраковом состоянии, «Элементы», 29.04.2018). Но до победы над этим онкологическим заболеванием — самой частой разновидностью онкологии у женщин — еще очень далеко и многие вопросы о нем пока остаются без ответов. Важно не только разрабатывать новые лекарства и изучать развитие опухолей, но и подытоживать предыдущие исследования. Некоторое время назад в журнале The New England Journal of Medicine вышла статья большого коллектива ученых с ретроспективным анализом огромного объема клинических данных по отдаленным последствиям рака молочной железы и случаям его рецидивов. Работа суммирует результаты многолетних исследований.
Одна из серьезных проблем при лечении рака молочной железы заключается в том, что он склонен к образованию метастазов: клетки первичной опухоли распространяются по организму и формируют вторичные опухоли в разных органах и тканях (чаще всего в костях, а также в легких, в мозге и печени). Если диагноз поставлен слишком поздно, то метастазы скорее всего уже сформировались и тогда клинический прогноз будет печальным. Но иногда даже при своевременном и, казалось бы, успешном лечении после удаления опухоли и профилактики противораковыми лекарствами через много лет возникают метастазы.
К сожалению, абсолютно эффективных способов лечения метастазов нет. Чтобы замедлить рост опухолей, применяют химиотерапевтические противораковые средства, радиотерапию и их комбинацию. Для облегчения страданий от боли метастазы на костях можно удалить хирургически. Но в общем эти приемы лишь продляют жизнь пациенток на какое-то время, но не излечивают их.
В обсуждаемой работе были проанализированы 62 923 случая ER-позитивного рака — одного из типов рака молочной железы, которому свойственна усиленная экспрессия рецептора эстрогенов, женских половых гормонов (ER — estrogen receptor). На ER-позитивный рак приходится примерно 70% случаев рака молочной железы. Стандартная схема лечения этого заболевания включает хирургическое удаление опухоли с последующей 5-летней профилактикой рецидивов тамоксифеном или другими антагонистами эстрогенов. Цель профилактики — снижение риска возникновения локальных и отдаленных опухолей, которые, как достоверно показано, происходят от так называемых остаточных «спящих» раковых клеток (P. E. Goss, A. F. Chambers, 2010. Does tumour dormancy offer a herapeutic target?). Об этих клетках, которые не делятся, но и не умирают, а пребывают в состоянии «спячки» десятилетиями (рис. 1), и об одном из механизмов их «засыпания» рассказано в новости Удалось выяснить, почему рак может уснуть и проснуться через много лет («Элементы», 10.06.2016). Вкратце, мощности иммунной системы организма часто оказывается недостаточно, чтобы полностью уничтожить все раковые клетки (рис. 1), но удается удерживать клетки в неактивном состоянии (в частности, деление клеток предотвращается подобно тому, как ограничивается пролиферация стволовых раковых клеток, см. cancer stem cell). Популяция «спящих» клеток остается маленькой потому, что в ее окружении мало кровеносных сосудов, из-за чего клетки испытывают дефицит питательных веществ и кислорода. Кроме того, она постоянно контролируется иммунной системой, которая уничтожает делящиеся раковые клетки. Но если баланс этих факторов нарушается, раковые клетки могут проснуться и дать начало локальным опухолям и метастазам.
Анализ показал, что терапия тамоксифеном дает хорошие результаты. Она обычно длится 5 лет и за этот срок число рецидивов ER-позитивного рака снижается на 50%, а на временных промежутках в 5 и 10 лет после окончания терапии — на 30% по сравнению с пациентами, которые не принимали тамоксифен. Для женщин в менопаузе применение ингибитора ароматазы (фермента, превращающего андрогены в эстрогены) дает еще лучшие результаты, чем тамоксифен.
Статус пациенток после удаления раковой опухоли оценивали по стандартной системе TNM (T — размеры опухоли, N — количество соседних с опухолью лимфатических узлов, в которых обнаруживались раковые клетки, M — наличие или отсутствие отдаленных метастазов). Риски рецидивов, образования отдаленных метастазов и смерти от рака молочной железы по пятилетним периодам оказались четко связаны со статусом лимфатических узлов. Среди больных, у которых на момент операции не обнаруживалось узлов с раковыми клетками (статус N0), отдаленные метастазы в течение 20 лет после операции возникли в 22% случаев (рис. 2). Если таких узлов было от одного до трех (статусы N1–3), то метастазы возникали в 31% случаев, а если узлов было от четырех до девяти (статусы N4–9), то — в 52% случаев. Аналогичная зависимость наблюдалась и для смертности.
Рис. 2. Связь между статусом лимфатических узлов и риском возникновения отдаленных метастазов (А) или смерти (В) от рака молочной железы на протяжении 20 лет. Приведены данные для 74 194 пациенток с ER-положительным раком после эндокринной терапии на протяжении 5 лет после операции. Рисунок из обсуждаемой статьи
Далее были оценены риски образования отдаленных метастазов рака молочной железы в зависимости от размеров первичной опухоли у пациенток, у которых не было рецидивов в течение пяти лет лечения тамоксифеном. Результаты представлены отдельно для опухолей стадии Т1 (диаметром до 2 см) и для опухолей стадии Т2 (диаметром от 2 до 5 см) с учетом статуса близлежащих лимфоузлов: риск развития отдаленных метастазов в течение 20 лет для опухолей Т1 составлял от 13 до 34%, а для Т2 — от 19 до 41% (рис. 3).
Рис. 3. Связь между статусом лимфатических узлов и риском возникновения отдаленных метастазов в период от 5 до 20 лет в зависимости от размера опухоли. Приведены данные для 62 923 пациенток с ER-положительным раком, у которых после 5 лет эндокринной терапии не было метастазов. А —опухоли стадии Т1 (диаметром до 2 см), В — опухоли стадии Т2 (диаметром от 2 до 5 см). Рисунок из обсуждаемой статьи
Другие факторы (такие как определяемая по гистологической картине степень злокачественности опухоли (рис. 4), уровень антител против связанного с пролиферацией клеток антигена Ki-67, статус рецептора прогестерона) также коррелировали с проанализированными параметрами, но в меньшей степени чем статус TM.
Рис. 4. Связь между степенью злокачественности опухоли и риском рецидива опухоли молочной железы на протяжении от 5 до 20 лет. Приведены данные по 19 402 пациенткам с опухолями T1N0. Рисунок из обсуждаемой статьи
Разумеется, и раньше было понятно, чем больше и агрессивнее опухоль, чем больше раковых клеток обнаруживается в близлежащих и отдаленных лимфатических узлах, тем выше будет вероятность рецидива. Но в обсуждаемой работе на большой выборке данных удалось получить четкие количественные оценки этой вероятности с распределением по длительному периоду времени.
Эти результаты могут оказать существенное влияние на долговременную стратегию наблюдения и предотвращения рецидивов рака молочной железы. Одно из возможных очевидных направлений уже испытано: пролонгация терапии тамоксифеном с пяти до десяти лет существенное снизила риски рецидивов на протяжении последующих пяти лет и вероятность возникновения рака во второй молочной железе. Однако, предполагая более длительную (а возможно — и пожизненную) терапию следует учитывать побочные эффекты применения этого и других противораковых препаратов (отложение жира в печени, повышение риска тромбоэмболии, риск возникновения рака эндометрия).
Лучшим решением проблемы было бы воздействие как раз на остаточные «спящие» раковые клетки. К сожалению, эффективных средств для этого пока нет. Но очевидно, что даже после успешной операции и курса превентивной терапии пациенткам и врачам нельзя расслабляться. Вылеченные больные должны укреплять иммунитет, периодически обследоваться для выявления возможных рецидивов и принятия мер для их подавления.
Источники:
1) H. Pan et al. 20-Year Risks of Breast-Cancer Recurrence after Stopping Endocrine Therapy at 5 Years // The New England Journal of Medicine. 2017. V. 377. P. 1836–1846. DOI: 10.1056/NEJMoa1701830.
2) F. Cardoso, G. Curigliano. A rude awakening from tumour cells // Nature. 2018. V. 554. P. 35–36. DOI: 10.1038/d41586-018-01140-z. Популярный синопсис к обсуждаемой статье.
источник
Это заболевание является наиболее распространенной опухолью у женщин (каждая восьмая страдать от нее), но исцеление все ближе.
Декабрь 2008 года. Встревоженная мать Алейши Хантер, 2-х летней канадской девочки, у которой на груди обнаруживают комок размером с горошину, несет ее к врачу. Диагноз: воспаление лимфатических узлов, вызванных инфекцией. Малышка теряет аппетит, шишка растет и это больно, что мешает ей полноценно спать. Однажды ночью ее мать приносит ее в отделение неотложной помощи больницы для больных детей в Торонто, Канада. МРТ и биопсия не оставляют сомнений: у Алейши рак молочной железы, что делает ее самой молодой пациенткой, страдающей от этой болезни во всем мире.
Девочка была немедленно подвергнута мастэктомии и у нее были извлечены шестнадцать лимфатических узлов на проверку метастазов. К счастью, опухоль не увеличилась и малышка благополучно вернулась домой. Это был исключительный случай и его до сих пор трудно объяснить врачам, поскольку эта болезнь затрагивает в основном женщин в возрасте старше тридцати лет. Она начинается в тканях, насыщенных женскими половыми гормонами, которые выделяются в период полового созревания.
Летальное заболевание становится хроническим
Хорошая новость заключается в том, что количество жертв от этого зла снижается устойчивыми темпами, хотя по-прежнему остается причиной смерти номер один из-за злокачественных образований у женщин. Во всем мире смертность от рака среди женщин составляет 25%, но это устойчивый прогресс, как в диагностике и лечении, что позволяет пострадавшим прожить еще пять лет после того, как у них был обнаружена тяжелая форма рака молочной железы. Это то, о чем эксперты даже не осмеливались мечтать три десятилетия назад. Враг начинает ослабевать.
И эта тенденция продолжает крепнуть: по оценкам Испанской ассоциации рака, выживаемость с каждым годом увеличивается на 1,4%. Это говорит о том, что смертельная болезнь может стать хронической и контролируемой.
Эксперты сходятся во мнении, что самое мощное оружие, которое мы имеем в этой войне — это профилактика. Тем более что мы знаем подробную информацию о факторах риска и как она влияют на наш образ жизни и привычки при раке молочной железы. В этом смысле проект, который появился в 2003 году в Национальном институте по изучению санитарного состояния окружающей среды США, является основополагающим. В своем исследовании сестер ученые пришли к доказанному факту: в среднем, женщины у которых сестра страдала или страдает этим раком, в свою очередь имеют в два раза выше риск развития этого заболевания.
Во время исследования были собраны данные более чем 50000 женщин из США и Пуэрто-Рико в возрасте от 35 до 74 лет, у которых была по крайней мере одна сестра у которой диагностировали эту опухоль. Поскольку участники исследования имели общие гены и выросли в одной и той же среде, исследователи смогло определить, какие факторы риска привели к тому, что некоторые из них стали жертвами этой болезни, а другие нет.
Ожирение и физическая инертность проложили свой путь к опухоли
Благодаря анализу этих 50000 человек, знаниям о повадках и деятельности, которые увеличивают шансы на опухоль молочной железы, были предприняты гигантские шаги и приведены многочисленные исследования различных факторах риска. Статья в журнале «Cancer» опиралась на эти данные, чтобы проверить связь между накоплением жира в организме и вероятностью появления рака. В тексте идет ссылка на брюшное ожирение, наиболее вредное для здоровья.
Другое исследование, опубликованное в прошлом году в Международном журнале рака (International Journal of Cancer), сообщает, что женщины, которые подвергаются воздействию бензина и других нефтепродуктов, более склонны к развитию этой формы рака. И третье исследование, основанное на данных сестер и опубликованное в «BMC Cancer» показало, что использование нестероидных противовоспалительных препаратов: парацетамола, ибупрофена и аспирина снижает риск развития рака у женщин в пременопаузе.
Исследование сестер также показало, что физические упражнения помогают держать болезнь в страхе. Их данные показывают, что у женщин в ходе своей деятельности занимающихся по времени на три четвертых и более активной работой, риск развития рака молочной железы сократился на 28%. Другие недавние исследования оценили это количественно: у тех, кто занимается спортом по 10-12 часов в неделю, риск может уменьшиться на 30%. Они выполняли интенсивные или умеренные физические упражнения, например, занимались быстрой ходьбой.
Еда также играет важную роль в профилактике. Масштабный проект под руководством университета Наварры сообщает, что средиземноморская диета до двух третей уменьшает вероятность развития опухоли молочной железы, чем другие здоровые с низким содержанием жиров диеты. Да, это верно пока наши диеты богаты оливковым маслом, которое способствует, по крайней мере, 15% потреблению энергии.
Ученые из университета Дьюка в США доказали, что обильный метаболит жирного вещества, называемое 27HC, может способствовать появлению злокачественных клеток в молочной железе. Также риск выше у людей, инфицированных вирусом Эпштейна-Барра, который принадлежит к семейству герпесвирусов и вызывает мононуклеоз.
Будьте осторожны с алкоголем
Кроме того среди женщин с раком молочной железы имеется две распространенные ежедневные привычки: пить алкоголь и курить. Исследования показывают, что существует прямая связь между болезнью и этими привычками. Ежедневное употребление алкоголя свыше всего десяти грамм увеличивает вероятность получения страшного диагноза на 4%. Есть ли различие от употребления бокала пива и бокала вина? Отличия кажутся незначительными и тем не менее это может сильно навредить. Степень риска также зависит от продолжительности этой привычки. Чем больше, тем хуже, особенно если это началось еще до первой беременности.
Если к тому же вы регулярно пьете и курите, то раку еще проще подобраться к вам. Недавнее исследование, основанное на данных собранных у 150000 женщин с 1976 по 2006 года, показывает, что курение до менопаузы и родов может повысить вероятность появления рака. Табачный дым содержит канцерогенные вещества, такие как ароматические амины и полициклические ароматические углеводороды.
Тем не менее, даже женщины с образцовым стилем жизни подвергаются опасности, поскольку рак молочной железы обладает очень сильным наследственным компонентом. Особенно когда имеет место мутация в генах BRCA1 и BRCA2, что легко обнаружить с помощью простого теста. Эти гены производят белки супрессоров опухоли, которые помогают восстанавливать поврежденные ДНК и обеспечивать стабильность генетического материала клеток. Когда один из них мутирует, больше не вырабатывается собственный белок и поэтому клетки чаще страдают от изменений, которые могут вызвать злокачественные образования.
Сразу возникает вопрос: какие шаги следует предпринять, если тест положительный? Анджелина Джоли не колебалась, когда она в 2013 году обнаружила, что ее ген нес эти генетические изменения. Она перенесла двойную профилактическую мастэктомию (билатеральную мастэктомию), чтобы предотвратить в будущем рак молочной железы, который уже унес жизни нескольких женщин в ее семье. Этот случай привлек внимание СМИ, поскольку количество билатеральной мастэктомии за последнее десятилетие выросло в три раза.
Уменьшить количество эстрогена
Многие женщины, поборовшие болезнь решились на хирургическое удаление двух грудей, чтобы свести к минимуму вероятность рецидива, но медицинские исследования показали, что эта процедура не эффективна в качестве радикальной профилактики. Другие практики да, сейчас вы о них узнаете.
Фото. Обследование на рак молочной железы
При раке молочной железы эстроген-рецептор положительный и примерно в 80% профилактическая гормональная терапия работает. Другими словами, нет ничего эффективнее против возрождения этих опухолей, как принимать лекарства, чтобы остановить эстроген, женские половые гормоны. Это было доказано во время исследования, основанного на данных 1918 пациентов, перенесших рак молочной железы. В течении десяти лет они вводили летрозол, ингибитор ароматазы, который уменьшает количество эстрогена вырабатываемого в организме. Это может замедлить или остановить рост клеток некоторых видов рака молочной железы, которые нуждаются в росте эстрогена. Последствие: рецидив заболевания был снижен на 34% по сравнению с теми, кто не принимал это вещество.
После того как рак появился в груди еще ничего не потеряно. Особенно если его рано обнаружили и опухоль удалена на ранней стадии. Поэтому все больше и больше исследовательских групп стремится к совершенствованию методов диагностики рака молочной железы. А классическую маммографию начнут избегать из-за компьютерной томографии. Этот вариант был предложен Европейским центром синхротронного излучения в Гренобле (Франция), который разработал технику, основанную на рентгеновской томографии и высокоэнергетичных пучках для получения 3D-изображений. Используемые дозы излучения в двадцать раз меньше, чем при классической двумерной маммографии используемой сегодня в больницах.
Технология спасения
Новые фотоакустические методы являются еще одной перспективной альтернативой. Они позволяют исследовать ткани за счет коротких световых импульсов и генерации высокоэнергетических ультразвуковых волн, которые позволяют отображать и найти, например, признаки ангиогенеза, то есть образование новых кровеносных сосудов — типичный процесс при появлении опухоли.
Если вы планируете прибегнуть к эффективной хирургии или если вы подозреваете, что возможно появятся опухолевые клетки после операции, возможно, вам стоит прибегнуть к лучевой терапии и химиотерапии. Они спасли много жизней, но оказывают свое разрушительное воздействие, как на злокачественные клетки, так и на здоровые. Это объясняет многочисленные побочные эффекты: тошнота, рвота, потеря аппетита, изменение вкуса, выпадение волос, анемия, разрушение красных кровяных телец, уменьшение белых кровяных клеток, которые защищают вас от инфекций, повышенный риск кровотечения из-за малого количества тромбоцитов, зуд и сухость кожи, нервные проблемы вызванные покалыванием в руках и ногах, потеря силы и ловкости рук, снижение фригидности, снижение либидо.
С учетом этих нежелательных последствий, не удивительно, что одним из святых граалей онкологии является поиск препаратов, которые действуют непосредственно на раковые клетки, не затрагивая здоровые. Это то, что известно как целевая терапия, и включает в себя непатентованные препараты, такие как трастузумаб, искусственную версию антител иммунной системы, используемый при положительном тесте на HER2, где распространение происходит очень агрессивно.
Опухоль загнана со всех сторон
Мы вынуждены открывать слабые стороны рака груди, который часто встречается среди женщин, а среди мужчин крайне редко (менее 1% случаев). Появляются эффективные методы лечения, но мы еще не до конца поняли, как эти средства работают на клеточном уровне. Этим летом доктор Даниэль Райан из Австралийского национального университета опубликовал исследование, в ходе которого была установлена группа белков, которые могут быть ключом к разгадке, как возникает рак и как его контролировать. Это всего лишь одно из многих исследований, которые благодаря новым открытиям хотят сделать из смертельного заболевания хроническое.
Эта запись опубликована в Четверг, 24 ноября, 2016 — 00:10. Вы можете оставить комментарий.
источник