Большинство случаев этого рака учёные связывают с папилломавирусом определённого типа. Поэтому чтобы уберечься от высокой вероятности заболеть злокачественной опухолью, была придумана вакцина. Эти препараты используются относительно недавно. Но они уже успели разделить население на сторонников этой прививки и её ярых противников. У каждого есть свои аргументы.
Папилломавирус человека очень распространён. Его носителем являются более 90% людей. Существует множество штаммов папилломавируса. Не все из них вызывают рак. Онкологические заболевания способны вызывать 16, 18, 31, 33, 45, 52 и 58 типы вируса. Ещё 2 штамма — 11 и 6, могут провоцировать образование элементов, предшествующих раку, таких как кондиломы половых органов и папилломы дыхательных путей.
Вакцины против рака шейки матки включают в себя антигены именно этих типов. Соответственно прививки создают защиту не от любого папилломавируса, а лишь от самых опасных.
На российском фармацевтическом рынке присутствуют следующие прививки против рака шейки матки:
Оба препарата иностранные. Бельгийский «Церварикс» имеет 2 антигенных компонента, а «Гардасил», который производится в Нидерландах — 4 штамма.
Обе прививки содержат в себе не живые вирусы, а лишь белковые оболочки ВПЧ. Они не содержат генетическую информацию вирусов и не могут размножаться, поэтому заразиться этими препаратами невозможно. В вакцине от рака присутствуют и другие компоненты:
- гидроксид алюминия;
- консервант;
- антибиотик;
- дрожжевые белки.
С помощью данных вакцин осуществляется предупреждение рака цервикального отдела матки, а прививка «Гардасил» предупреждает также некоторые предраковые заболевания.
- четырехвалентная — содержит 6, 11, 16, 18 штаммы;
- девятивалентная — в ней присутствуют 6, 11, 16, 18, 31, 33, 45, 52 и 58 штаммы.
«Гардасил 9» лишь в 2014 году был одобрен в США и широкого применения пока не нашёл.
Прививка «Гардасил» защищает от следующих заболеваний:
- онкологические болезни женской половой системы, вызванные ВПЧ (в том числе рак цервикальной области матки и рак полового члена);
- генитальных бородавок и кондилом;
- папиллом ануса.
«Церварикс» — это двухкомпонентная вакцина от рака шейки матки, и она содержит антигены 16 и 18 серотипов папилломавируса. Соответственно и защищает она от патологий, вызванных двумя штаммами. Против предраковых состояний иммунитета не формируется. Она производится компанией «Глаксосмиткляйн» (GlaxoSmithKline). В отличие от «Гардасил» эта прививка содержит адъювант. Адъювантом называют вещества, усиливающие выработку антител (силу защиты). Этот компонент вакцины предназначен для увеличения иммунного ответа организма и продления защиты от рака. В России «Церварикс» используется с 2008 года.
Показаниями для использования «Церварикс» и «Гардасил» являются:
- профилактика рака и других злокачественных опухолей шейки матки;
- предупреждение инфекционных болезней, вызванных ВПЧ, предраковых состояний, неоплазий и образования атипичных клеток.
Проводится прививка против рака шейки матки в возрасте 10–14 лет и 18–25. Эти возрастные категории были выбраны всемирной организацией здравоохранения по результатам исследования эффективности вакцинации. Почему прививка эффективна именно в этом возрасте? Дело в том, что ВПЧ, способный вызвать рак, чаще всего проникает в организм с началом половой жизни. Поэтому прививка девочкам от рака шейки матки делается до начала полового созревания, то есть в 10–13 лет. В этом случае будет максимальный эффект от вакцинации.
До какого возраста можно проводить прививку от рака шейки матки? Данные одного из исследований «Гардасил» показывают, что его можно ставить до 45-летнего возраста. Даже если вирус уже присутствует в организме женщины, вакцины будут препятствовать разрушающему воздействию ВПЧ на шейку матки. Некоторые врачи всё же считают нецелесообразным прививаться против рака репродуктивных органов после вступления в половую жизнь.
В России прививка от рака шеечной части матки имеется в профилактическом календаре. В некоторых регионах её можно поставить в поликлиниках бесплатно.
Можно ли делать эти прививки мужчинам? Да, можно, ведь мужчины тоже подвержены заболеваниям половой сферы, вызванным данными типами ВПЧ. Иммунизация мальчиков может проводиться в том же возрасте, что и у девочек. Она предотвращает кондиломатоз и рак полового члена.
Вакцины от ВПЧ имеют следующие противопоказания:
- чувствительность к любым компонентам вакцин;
- аллергические реакции на предыдущие введения;
- обострение хронических болезней или острые состояния, сопровождающиеся подъёмом температуры;
- беременные женщины.
Перед проведением этих прививок необходимо соблюдать общие правила для вакцинации:
- показаться врачу;
- измерить температуру;
- избегать заражения ОРЗ.
Куда делают прививку от рака шейки матки? Проводить её нужно только внутримышечно. Можно ставить прививку в дельтовидную мышцу плеча. Препараты, как правило, выпускаются в уже готовых шприцах, содержащих одноразовую дозу. Схемы первичной иммунизации отличаются у двух вакцин.
- первая инъекция;
- следующая — спустя 60 дней;
- третья — спустя полгода после первой инъекции.
Иммунизация вакциной «Церварикс»:
- первое введение;
- спустя 1 месяц — второе;
- спустя полгода после первого — третье.
Чтобы защита от ВПЧ и рака была максимальной, нужно получить полный курс. Ревакцинации не требуется.
Исследование эффективности вакцин от ВПЧ проводилось много раз и в различных регионах и странах. Национальный институт онкологии утверждает, что полная вакцинация способна защитить человека от рака на 100%. Но это не значит, что женщина вообще не сможет заболеть онкологическими заболеваниями — вакцины предохраняют только от рака, вызванного штаммами, входящими в состав препаратов.
В результате 6 исследований было доказано, что прививки от ВПЧ формируют полноценный иммунитет у 97–100% вакцинированных.
Сколько держится эффект от прививок? Производители утверждают, что «Гардасил» формирует защиту от рака на срок от 5 лет, а «Церварикс» — более 6 лет.
Производители прививок предупреждают о следующих побочных эффектах прививки от рака шейки матки:
-
болезненность, припухлость, зуд, отёчность в месте введения препарата;
- лихорадка до 38 °C;
- слабость, недомогание;
- суставные и мышечные боли;
- головная боль;
- крапивница, отёк ангионевротический;
- анафилаксия.
Тяжёлые реакции аллергии за все время использования вакцин от рака регистрировались крайне редко. Основным проявлением были местные реакции.
У девушек от 16 лет при введении вакцин иногда отмечались обмороки. Причина этого явления до сих пор изучается иммунологами.
Все симптомы, как правило, проходят самостоятельно и не вызывают осложнений.
Способен ли препарат от рака шейки матки вызывать бесплодие? — этот вопрос тревожит сейчас многих. Так как вакцины от рака выпущены относительно недавно, пока нет возможности оценить их долгосрочные побочные эффекты. Вакцины от рака проверялись около 4 лет в основном на девочках 10–14 лет. Изучение возможного воздействия препаратов на половую функцию девочек ещё только будет изучаться, так как испытуемые ещё не достигли нужного возраста.
Откуда тогда взялись эти слухи? Информация о том, что прививка от рака шейки матки вызывает бесплодие пришла к нам из-за рубежа. Точнее, появились статьи неизвестных авторов, которые многократно репостились и обрастали всё новыми страшилками. На сегодняшний день большинство гинекологов считают эту информацию недоказанными и необоснованными слухами. Почему? — потому что:
- эта информация не подтверждена ни одним официальным исследованием;
- вакцина против рака не может действовать на яичники, другие половые органы и на сам процесс овуляции или зачатия, так как создаёт защиту только против вируса.
Если рассуждать логически, то в вакцине содержатся только антигены оболочки ВПЧ и дополнительные компоненты, присутствующие в большинстве современных вакцин. Вирусы, частицы которых входят в состав препаратов от рака являются рекомбинантными, то есть выращенными в лабораторных условиях в специально подобранных организмах. Это лишает их патогенных свойств (способности вызвать заболевание). Механизм действия вакцины подразумевает создание защиты во всём организме, то есть во всех органах внедрения вируса, а не только в половой системе.

Подводя итоги, напомним, что рак цервикального отдела матки, вызванный папилломавирусом человека, — распространённая проблема, решение которой было найдено относительно недавно. Профилактика заболевания осуществляется с помощью двух вакцин: «Церварикс» и «Гардасил». Эти вакцины предотвращают заражение ВПЧ и, соответственно, раком половых органов. Возраст, когда ставится прививка против рака шейки матки — 10–14 и 16–25 лет. О том, что прививаться можно до 45 лет мнения расхожие. Одно исследование показало, что делать это тоже целесообразно, так как прививка снизит влияние уже имеющегося вируса на шейку матки. Прививки можно делать и мальчикам, для избегания кондилом и рака полового члена. Эффективность и безопасность вакцин исследовалась в течение 5–6 лет. «Церварикс» обеспечивает защиту минимум на 6 лет, а «Гардасил» — 5 лет. Заявленная производителем эффективность препаратов — 97–100%.
Принять решения о вакцинации должен родитель за ребёнка или сам взрослый человек, взвесив аргументы за и против прививки от рака шейки матки. Опираться при этом желательно на официальные данные, а не множество раз копированные статьи без определённого источника.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
На сегодняшний день онкологические заболевания распространены чрезвычайно широко, рак поражает людей во всех странах, вне зависимости от уровня жизни населения и экономического развития. Раковые заболевания стоят на втором месте в мире среди основных причин смертности, после сердечно-сосудистой патологии. Злокачественные опухоли могут локализоваться в любых органах и системах, причем имеется множество разновидностей рака, которые отличаются скоростью прогрессирования, способностью к метастазированию и т.д. Наверное, нет такого человека, которого не страшит диагноз рака.
Многие онкологические заболевания поддаются лечению, особенно если выявлены на ранних стадиях. После проведенной терапии они отступают, и прогноз бывает различным – от благоприятного до негативного. Ученые и врачи долгие годы занимаются исследованиями и поиском эффективных методов диагностики, лечения и предупреждения онкологических заболеваний. Причем в течение последних 20 лет достигнуты значительные успехи в лечении, выявлении и предупреждении раковых патологий.
В сегодняшнем мире уже появилось и успешно применяется эффективное профилактическое средство против одного из видов онкологических заболеваний – рака шейки матки. Идут разработки и поиски вакцин и против других видов рака, которые можно будет применять массово, с высокой эффективностью. Многие люди могут удивиться: «Прививка от рака – разве такое возможно? Ведь прививки используют только против инфекций, а рак – это неинфекционное заболевание!». Однако это первое впечатление ошибочно — вакцина от рака может быть создана, поскольку в основе ее действия лежит активация иммунной системы, как и в случае с прививкой от инфекционного заболевания.
Именно на этом принципе основана пока экспериментальная вакцина от рака груди для женщин. Суть действия вакцины состоит в следующем: прививка содержит белок, который имеется в большинстве видов опухолей груди. При попадании этого белка в организм в составе вакцины иммунная система активируется, и целенаправленно в будущем будет уничтожать данную биологическую структуру, если она будет образовываться. Таким образом, опосредованно за счет белка иммунная система будет узнавать единичные раковые клетки и уничтожать их, не допуская развития опухоли молочной железы. На этом же принципе основана и вакцина против рака простаты у мужчин.
Уже апробирована и используется вакцина против рака шейки матки у женщин. У данной вакцины другой принцип. Дело в том, что рак шейки матки может вызываться вирусами папилломы человека типов 16 и 18, которыми инфицируются девушки и женщины в процессе половой жизни. Прививка от рака матки направлена именно против заражения вирусами папилломы человека. Поэтому правильное название прививки от рака шейки матки – прививка от папилломы человека.
Гардасил и Церварикс содержат в качестве активных компонентов только части белковых оболочек вирусов папилломы человека, поэтому являются абсолютно безопасными с точки зрения заражения. В качестве вспомогательных веществ данные препараты содержат гидроксид алюминия, элементы дрожжей, антибиотики и консерванты.
Вакцины представляют собой суспензию, готовую к применению, которую разливают в одноразовые шприцы или флаконы, содержащие ровно одну дозу иммунобиологического препарата. Церварикс также выпускается во флаконах, содержащих две дозы. Вакцины следует хранить при температуре 2–8 o С, в темном и сухом месте. Препараты нельзя замораживать и размораживать.
Прививки от рака шейки матки имеют высокую эффективность – иммунитет к онкогенным типам вируса папилломы человека вырабатывается у 100% привитых девочек в возрасте 10 – 14 лет, и у 95 – 98% женщин, получивших вакцину в возрасте 18 – 26 лет. Поскольку различные типы вируса папилломы человека обладают высокой степенью схожести, вакцина Гардасил также предохраняет привитого человека от ВПЧ следующих типов: 31, 33, 35, 39, 45, 51, 52, 56, 58 и 59. На сегодняшний день прививка от рака шейки матки позволяет предотвратить развитие этой грозной патологии в 90 – 95% случаев.
Прививка от рака шейки матки состоит из трех доз, которые вводятся по определенным схемам. Схема применения Гардасила – 0 – 2 – 6, то есть первая прививка, вторая – через два месяца, а третья – через полгода после первой. Можно провести экстренную вакцинацию по схеме: 0 – 4 – 12, то есть вторая прививка вводится через четыре недели, и третья – через 12 недель после первой. Церварикс вводят следующим образом: 0 – 1 – 6, то есть между первой и второй прививкой интервал составляет 1 месяц, а между первой и третьей – полгода. Экстренная вакцинация Цервариксом проводится с применением следующей схемы: 0 – 1 – 2,5, то есть интервал между первой и второй дозой остается 1 месяц, а между первой и третьей — сокращается до 2,5 месяцев.
Если девочка сделала одну или две дозы прививки от рака шейки матки, а оставшиеся по каким-либо причинам просрочила, то начинать вакцинацию заново нет необходимости. Всемирная организация здравоохранения в этом случае рекомендует просто ввести недостающие дозы, максимально соблюдая рекомендованные интервалы.
Например, девушка получила только одну дозу прививки, а вторую просрочила — тогда ее ставят, когда появится возможность, а третью — через рекомендованный интервал, который составляет 4 месяца для Гардасила, и 5 месяцев — для Церварикса. Если же были поставлены две прививки, а третья просрочена, то ее просто доставляют, когда появляется возможность это сделать. То есть для получения эффективной защиты от вируса папилломы человека женщина должна получить три дозы вакцины.
Препараты Гардасил и Церварикс нельзя чередовать и заменять. Весь курс из трех доз прививки должен быть сделан одной и той же вакциной. Это означает, что если вы начали вакцинироваться Гардасилом, то все три дозы прививки должны быть поставлены этим препаратом. То же самое касается Церварикса. В крайнем случае, можно доставить недостающие прививки другим препаратом, если нет возможности приобрести нужную вакцину (но делать это не рекомендуется).
Прививку от рака матки можно поставить и мальчикам, их она защитит также от инфицирования вирусом папилломы человека, который провоцирует рак полового члена. Мальчиков можно вакцинировать только прививкой Гардасил, поскольку испытания эффективности Церварикса для юношей не проводились.
Согласно инструкциям производителей и разработчиков, а также выводам и рекомендациям Всемирной организации здравоохранения, прививка от рака матки ставится молодым девушкам и юношам до 26–летнего возраста включительно. Эффективность вакцины при введении людям старше 26 лет не исследована, поэтому неизвестно, у скольких процентов привитых сформируется иммунитет и защита от инфицирования вирусом папилломы человека.
На сегодняшний день существуют две возрастные категории, в пределах которых проводится вакцинация от рака матки – это 9 – 14 лет и 18 – 26 лет. В России иммунизация от рака шейки матки введена в календарь для девочек–подростков в возрасте 12 лет. В принципе данные об эффективности вакцинации позволили Всемирной организации здравоохранения сделать вывод, что оптимальный возраст для прививания от рака матки приходится на 10 – 13, или 16 – 23 года.
Прививку лучше всего делать именно девочкам–подросткам, потому что они не живут половой жизнью — следовательно, еще не инфицированы вирусом папилломы человека. Такая прививка защитит в будущем девушку от инфицирования вирусом при половых контактах. Если прививается девушка, живущая половой жизнью, то необходимо перед вакцинацией сдать анализы на наличие вируса папилломы человека в организме. При наличии вируса в организме вакцинацию делать бессмысленно, она уже не защитит от инфицирования.
Наблюдения и исследования российских ученых показали, что вакцинация инфицированных вирусом папилломы женщин до 35 лет приводит к ускорению самоизлечения от инфекции. Поэтому отечественные специалисты рекомендуют сделать прививку от рака матки всем женщинам до 35 лет, даже если в организме обнаружен вирус папилломы человека. Полный курс вакцинации прививкой от рака матки создает 100% эффективную защиту уже через месяц после получения последней, третьей дозы. Однако следует помнить и знать, что прививка от рака матки никак не защищает от нежелательной беременности или других заболеваний, передающихся половым путем.
В целом девочки–подростки, получившие полный курс из трех доз прививки от рака, имеют лучшую и более эффективную защиту от инфицирования вирусом папилломы человека, по сравнению с девушками или женщинами, прошедшими вакцинацию в старшем возрасте. Это связано с тем, что подростки имеют более выраженную реакцию иммунной системы, которая вообще никогда не сталкивалась с различными возбудителями инфекций, передающихся при половых контактах. Поэтому Всемирная организация здравоохранения рекомендует ставить прививку от рака матки девочкам с 10 до 13 лет.

Прививку от рака шейки матки можно поставить в гинекологических стационарах города или районной больницы, где постоянно в наличии имеются вакцинные препараты. Многие женщины предпочитают ставить прививку от рака шейки матки себе или дочерям именно в гинекологических отделениях, поскольку можно сразу в одном месте пройти осмотр врача–специалиста, сдать мазок на микрофлору влагалища и произвести все необходимые обследования.
Сеть частных клиник также располагает вакцинами против рака шейки матки, поэтому при желании можно пройти вакцинацию и там. Единственное неудобство может быть связано с несколько большей стоимостью прививки, которая обусловлена ценовой политикой частного учреждения здравоохранения.
Кроме вышеперечисленных вариантов, прививку от рака шейки матки можно сделать в специальных вакцинальных центрах или отделениях иммунологии городских больниц. Как правило, именно эти учреждения здравоохранения имеют проверенные вакцины, и строго соблюдают принципы хранения препаратов.
Частные клиники и вакцинальные центры предлагают услугу по прививанию на дому. В этом случае бригада вакцинаторов выезжает к вам домой, перед введением препарата врач обязательно проводит осмотр, после чего разрешает или запрещает прививку. Бригада вакцинаторов остается в течение 30 минут у вас дома, и следит за состоянием человека. Это необходимо для того, чтобы оказать немедленную квалифицированную помощь в случае развития тяжелой аллергической реакции в ответ на препарат.
Способ вакцинации на дому является оптимальным и предпочтительным, поскольку в таком случае человек сводит к минимуму контакты с другими людьми, которые могут быть больны гриппом или простудой. Вакцинация на дому практически исключает заболевание простудой, гриппом или иной инфекцией в результате многочисленных контактов с больными людьми в коридорах поликлиники.
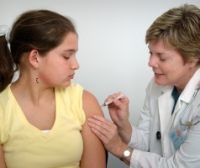
Рекомбинантные вакцины обладают очень низкой реактогенностью, поэтому для усиления ответа иммунной системы в ответ на попадание активных компонентов прививки в организм, в состав препаратов вводится гидроксид алюминия. Это вещество выполняет одновременно несколько функций – адсорбирует на себе антигены белковой природы и вызывает дополнительную воспалительную реакцию в месте введения вакцины. Поэтому оптимальное место для введения вакцины от рака – это плечо или бедро, то есть те части тела, где хорошо развит мышечный слой, который подходит близко к кожному покрову.
Прививка должна быть поставлена именно в мышцу, поскольку только в этом случае препарат будет высвобождаться и поступать в кровь с оптимальной скоростью, обеспечивая формирование антител, которые защитят от инфицирования вирусом папилломы человека в будущем. Попадание препарата под кожу или в жировой слой влечет за собой очень низкую скорость высвобождения, что влечет за собой просто уничтожение активных частиц и неэффективность прививки. В Европе и Соединенных Штатах Америки прививка, поставленная не внутримышечно, просто не засчитывается — ее необходимо переделывать.
Нельзя ставить прививку от рака шейки матки в ягодицу, поскольку это чревато осложнениями и неэффективностью вакцинации. Самое распространенное осложнение – травмирование седалищного нерва иглой от шприца. А неэффективность вакцинации при введении прививки от рака в ягодицу обусловлена тем, что мышечные элементы залегают достаточно глубоко, а подкожный жировой слой развит хорошо, поэтому игла для инъекции должна быть очень длинной, чтобы точно попасть именно в мышцу.
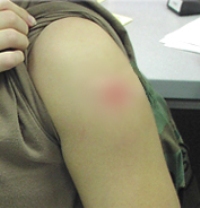
Реакции на прививку от рака шейки матки — очень легкие, и в основном местные. К местным реакциям относят различные симптомы, локализованные в точке введения инъекции. Прививка от рака шейки матки может вызывать следующие местные реакции:
- покраснение;
- болезненность;
- припухлость;
- легкое ощущение зуда.
Данные реакции могут быть у одних людей выражены совсем слабо и незначительно, или сильнее у других. Симптомы местной постпрививочной реакции не требуют специального лечения, они проходят самостоятельно в течение нескольких суток. На месте инъекции может образовываться шишка, если какая-то часть вакцины попала в подкожный жировой слой, а не в мышцу. В этом случае не стоит беспокоиться — шишка или уплотнение будет рассасываться довольно долго (до нескольких недель), но никаких отрицательных последствий это за собой не повлечет.
Помимо местных реакций, прививка от рака может привести к незначительным общим симптомам, к которым относятся:
- повышение температуры тела;
- недомогание;
- слабость;
- головная боль и т.д.
Повышение температуры, как правило, бывает максимум до 38,0 o С. Температура никак не помогает процессу формирования иммунитета против вируса папилломы человека, поэтому рекомендуется ее сбивать, принимая жаропонижающие препараты (например, Нимесулид, Найз, Ибупрофен, Парацетамол и т.д.). Данные симптомы также быстро проходят в течение нескольких суток после прививки, и не требуют специального лечения.
При наличии аллергических реакций или склонности к ним, необходимо ставить прививку на фоне приема антигистаминных препаратов. Рекомендуется принимать антигистаминные препараты только II и III поколения, такие как Эриус, Телфаст, Фенистил, которые, в отличие от средств I поколения (Супрастин, Диазолин), не сушат слизистые оболочки. Подобная сухость слизистых может спровоцировать ринит, фарингит и другие заболевания ЛОР-органов.
Отличительным поствакцинальным эффектом прививки от рака матки на сегодняшний день считают развитие склонности к обморокам. Статистическая обработка данных выявила увеличение частоты и количества обмороков среди вакцинированных подростков. На сегодняшний день ученые и специалисты–вакцинаторы изучают связь обмороков с воздействием вакцины. Если прививка от рака шейки матки была введена юным девушкам в возрасте 16 – 26 лет, то у них подобной склонности к обморокам выявлено не было.
Все описанные выше симптомы являются реакцией организма человека на прививку. Данные явления абсолютно нормальны и не относятся к патологиям. Все симптомы — преходящие, то есть волноваться не стоит, поскольку неприятные реакции бесследно уйдут через небольшой промежуток времени.
Прививка от рака шейки матки практически не дает осложнений, которые, если и развиваются — то очень редко. К осложнениям относят тяжелые аллергические реакции в виде:
- анафилактического шока;
- ангионевротического отека;
- крапивницы и т.д.
На сегодняшний день других осложнений прививки от рака не зарегистрировано.
Рекомбинантные вакцины, в том числе и от рака шейки матки, имеют очень узкий спектр противопоказаний, которые делятся на временные и постоянные. При наличии постоянных прививку нельзя вводить в принципе никогда. К постоянным противопоказаниям к прививке от рака шейки матки относят аллергические реакции на хлебопекарные дрожжи (например, на белый хлеб, булочки, пиво, квас и т.д.) или на другие компоненты вакцины. Если предыдущее введение препарата вызвало сильную аллергическую реакцию, то впоследствии прививка противопоказана.
К временным противопоказаниям относятся любое обострение имеющейся хронической патологии или острое заболевание инфекционной и неинфекционной природы. Прививку можно поставить после полного выздоровления или наступления стойкой ремиссии в течении хронической патологии.

Принцип действия вакцины против рака груди заключается в следующем: при онкологии и кормлении грудью ребенка в тканях молочной железы женщины появляется белок – альфа-лактальбумин . Вакцина против рака направлена именно на формирование защиты от этого белка. То есть организм привитой женщины сможет эффективно удалять патологический белок и раковые клетки, которые его продуцируют. Таким образом, опухоль просто не сможет расти, поскольку раковые клетки будут эффективно уничтожаться иммунной системой женщины.
Поскольку этот же белок вырабатывает в молочных железах кормящих женщин, то прививка будет делаться только после 50 лет, когда представительницы прекрасного пола уже не планируют беременность и роды. Помимо этого, вакцина обладает свойством помогать лечению уже развившихся опухолей, уменьшая их объем наполовину. Таким образом, неоперабельные случаи смогут подвергнуться удалению с хорошими шансами на выздоровление.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
По состоянию на 2018 г. между раком шейки матки и вирусом папилломы человека установлена связь. Вакцинация на данный момент является лучшим средством от этого заболевания. Прививка от рака женских органов необходима для полового здоровья женщины, включая ее репродуктивную функцию.
Принцип действия препаратов заключается в провоцировании защитной реакции организма. В вакцине есть вирусоподобные частицы, «оболочки» вируса, не имеющие генетического материала ВПЧ (вируса папилломы человека), поэтому заражения после вакцинации не произойдет.
Иммунная система организма будет вырабатывать антитела к данным «оболочкам». Они должны будут бороться с ВПЧ. Если когда-либо произойдет инфицирование, то организм ответит выработанным гуморальным иммунитетом.
Основной препарат, используемый на территории России — Гардасил. Производится в виде четырехвалентной (2006 г.) и двухвалентной вакцин (2007 г.). Первая из них применима для прививания девочек младшего возраста (9 лет), которое проводится в нескольких странах.
На территории РФ прививают только девочек, в отличие от стран Запада, где укол от рака шейки матки делают и мальчикам как потенциальным носителям ВПЧ.

Всемирной Организацией Здравоохранения определены два периода для проведения вакцинации. Это возраст 11-14 и 18-25 лет. В первом случае это этап до наступления завершающей фазы полового созревания.
Прививку можно делать и в 14-16 лет, но идеальным временем является период до вероятного появления сексуальных контактов. В 11 лет половая система девочек уже более развита, поэтому до одиннадцатилетнего возраста не стоит делать вакцинацию. Однако некоторые врачи советуют проводить ее как можно раньше или, напротив, в 14-16 лет.
Препарат Гардасил активен в отношении ВПЧ 6, 11, 16 и 18 типов. Его нужно применять так: первая инъекция, перерыв в два месяца, вторая инъекция, шестимесячная пауза, третья прививка.
Существует более гибкий график, необходимый при ограниченном количестве времени в графике или других факторах:
- четырехвалентная вакцина. Интервал между первой и второй прививкой должен составлять четыре недели. Вторая и третья доза вводятся с промежутком в двенадцать недель;
- двухвалентная вакцина. Интервал между первой и второй инъекцией должен быть не менее месяца, а между второй и третьей — десять недель.
Не рекомендуется возобновлять трехдозовую вакцинацию, если курс был прерван. Производители не советуют вводить бустерные дозы после завершения первичного курса.
Церварикс активен в отношении ВПЧ 16 и 18 типа. Его вводят с разницей в один месяц между первой и второй прививкой, а третью делают через полгода после второй.
Существует заблуждение, что нельзя применять вакцинацию после заражения ВПЧ. Однако введение дозы препарата после инфицирования не приведет к значительным результатам в сторону ухудшения или улучшения. Вакцину от ВПЧ запрещено вводить людям с установленной сильной аллергической реакцией в ответ на предыдущую дозу или на отдельные компоненты.
В ряде стран рекомендуется воздержаться от введения инъекции при остром заболевании, пока не наступит полное выздоровление. Нежелательно использовать препарат при беременности. Четырехвалентную вакцину допустимо вводить в период лактации, а двухвалентную — нет (из-за отсутствия достаточного количества данных).

- несворачиваемость крови. Если польза больше опасности, то вакцинацию делают с мерами, направленными против появления гематом;
- температура тела 38 градусов и более;
- тяжелые инфекционные и лихорадочные заболевания.
Не существует прямых доказательств связи между обмороками у подростков после введения препарата, но проведенные наблюдения констатировали увеличение частоты таких случаев. После окончания процедуры необходимо наблюдать за пациентом на протяжении 15 минут.
Наиболее распространенными побочными эффектами являются пирексия, покраснение, зуд, опухлость. Данные симптомы выражены слабо. Пациенты отмечали наличие боли в конечностях и вокруг места введения инъекции и другие реакции.
Редко фиксировались нарушения в работе сердечно-сосудистой системы и спазмы бронхов. В индивидуальных случаях наблюдались: обмороки с судорогами, острый энцефаломиелит, головная боль, вертиго, со стороны ЖКТ — тошнота и рвота.
Общими побочными эффектами, вызываемыми вакцинами, являются дискомфорт, озноб, усталость. Иммунная система может ответить анафилактическими реакциями или вызывать крапивницу и спазм бронхов вследствие нарушения ее работы.
Главным препаратом, используемым для профилактики рака шейки матки, является Гардасил. Для защиты от остальных видов онкологических заболеваний существуют вакцины другого типа.
Для профилактики рака груди используются пептидные вакцины. В основе их изготовления лежит процесс забора аминокислотных цепочек из антигена. В основном это онкопротеин HER2. Опухолевые антигены вводятся в организм для выработки иммунного ответа.

- дендритно-клеточные вакцины;
- цельноклеточные;
- вирусно-векторные.
Системы изготовляются с использованием лейкоцитов пациента. Следующим шагом является получения пептида из антигена и смешивание с иммуноадъювантом.
Последующее введение комбинации пептидов активирует иммунные клетки в месте инъекции.

Учеными используется особая технология для получения стерильного препарата. Клетки рака искусственно поддерживаются живыми, чтобы использовать их на следующем этапе.
Параллельно производится изъятие из крови дендритных клеток иммунной системы. Для них характерно направление сигналов к T- и B-клеткам, которые борются с инородными агентами. После подвержения дендритных клеток воздействию со стороны раковых, начинается производство вакцины.
Курс насчитывает три инъекции на протяжении шести месяцев. Он будет стоить около 500 долларов. Несколько регионов России входит в программу государственного обеспечения проведения вакцинации: затраты берет на себя государство.
О прививке против рака шейки матки в видео:
Вакцинация от рака женских половых органов является приоритетной сферой развития современной медицины. В ряде стран заболеваемость этим недугом уже снизилась в несколько раз. Здравоохранение продолжает развиваться в данном направлении.
Эффективность первичной вакцинации после заражения намного ниже, чем при здоровом состоянии. Сексуальное воздержание девочек-подростков до первой прививки является главной гарантией их полового здоровья.
источник
Медицина шагнула далеко вперед в плане лечения рака молочной железы. В Израиле выживаемость пациенток с раком молочной железы составляет 95 %. Тем не менее, в определенном проценте случаев, рак рецидивирует и тогда прогноз лечения менее благоприятный. Поэтому возникает необходимость других методов лечения, которые можно использовать с целью предотвращения рецидива заболевания. Одним из потенциальных вариантов является вакцина против рака молочной железы.
«Опухоли молочной железы состоят из множества различных типов клеток, и нам приходится применять множество различных препаратов и методов лечения для их лечения, — говорит Дженнифер Литтон, доцент кафедры медицинской онкологии груди в Техасском университете при Онкологическом центре им. М.Д.Андерсона. Вакцины влияют на раковые клетки совершенно по-другому, нежели наше нынешнее системное лечение». Таким образом, вакцины могут улучшить эффект адъювантной терапии, которая в настоящее время используется для предотвращения рецидивов.
Для предотвращения рецидива рака молочной железы используют некоторые виды адъювантной терапии, которые зависят от индивидуальных особенностей пациента и самого заболевания. Например, лучевую терапию проходят больные после хирургической операции с сохранением молочной железы, но у которых имеется высокий риск рецидива. Гормональная терапия тамоксифеном или ингибиторами ароматазы применяется у пациенток с положительными рецепторами эстрогенов, а иммунотерапия с трастузумабом используется среди женщин с опухолями с явно выраженным рецептором человеческого эпидермального фактора роста 2 (HER2).
На текущий момент проводится несколько клинических испытаний вакцин против рака груди – не в качестве альтернативы нынешнему профилактическому лечению, а в качестве дополнительной адъювантной терапии, которая поможет предотвратить рецидив заболевания.
«Это новый подход специально для тех, кто хочет пройти еще одну терапию, чтобы снизить вероятность рецидива онкологии, — считает д-р Литтон. — Люди ищут дополнительные средства, которые могут улучшить результат лечения, но при этом, не подвергая организм слишком большому объему токсических веществ».
Противораковые вакцины стимулируют иммунную систему пациентов, заставляя ее распознавать и убивать злокачественные клетки. В состав вакцины входит опухолевый антиген, который при внедрении в организм вызывает иммунный ответ. Для ввода в организм опухолевых антигенов разработано несколько систем, включая цельноклеточные, вирусно-векторные и дендритно-клеточные вакцины, которые изготавливаются с использованием непосредственно белых кровяных клеток пациента. Единственной противораковой терапевтической вакциной, признанной Управлением по контролю продуктов питания и лекарств США, является вакцина сипулейцел-Т (Provenge) – дендритно-клеточная вакцина, применяемая для лечения метастазирующего рака простаты, который трудно поддается лечению гормональными средствами.
Вакцины против рака груди, которые в настоящее время испытываются в онкологическом центре им. М. Д. Андерсона, относятся к четвертому типу – пептидным вакцинам. Пептидные вакцины изготавливаются путем забора цепочек молекул аминокислот (пептидов) из опухолевого антигена. Чаще всего для изготовления вакцин против рака груди применяется опухолевый антиген — онкопротеин HER2, который способствует росту опухолей.
После извлечения пептида из состава антигена, его смешивают с иммуноадъювантом для того, чтобы вызвать иммунный ответ. Во время испытаний, проводимых в онкологическом центре имени М. Д. Андерсона, используется иммуноадъювант гранулоцит-макрофаг колониестимулирующий фактор (GM-CSF), который до сих пор применялся главным образом для лечения нейропении у пациентов, перенесших трансплантации.
Введение пептидной комбинации GM-CSF способствует активизации дендритных клеток в области инъекции, которые обрабатывают пептид таким образом, что он начинает лучше сочетаться с иммунной системой. Длина аминокислотной цепочки определяет тип стимулируемой ей иммунной клетки.
Несколько пептидных вакцин, являющихся производными от HER2, в настоящее время проходят клинические испытания в онкологическом центре имени М. Д. Андерсона. Хотя вакцины изготовлены на основе пептида HER2, они чаще всего оказываются эффективными для пациенток с пониженной экспрессией HER2 (при результатах иммуногистохимического анализа1+ или 2+)
Вакцина Е75 (NeuVax) является наиболее исследуемой из всех пептидных вакцин производных от HER2. Пептид E75, состоящий из 9 аминокислот, вступает во взаимодействие с молекулами главного комплекса гистосовместимости класса 1 и стимулирует CD8-положительные клетки; когда эти Т-клетки распознают цель как инородную, они атакуют ее и вырабатывают цитотоксические ферменты, чтобы уничтожить ее. Поскольку E75 является МНС-пептидом класса 1, вакцина эффективна только для пациенток, чьи клетки являются положительными к антигену лейкоцитов(HLA)-A2 или HLA-A3; только клетки этих типов HLA выведут данный пептид на клеточную поверхность для активации Т-клеток.
В мае 2012 Элизабет Миттендорф, магистр, доктор философии, помощник профессора отделения хирургической онкологии, вместе с коллегами опубликовала анализ результатов 1-й и 2-й фаз исследования вакцины Е75. Результаты открыли путь к 3-й фазе — PRESENT (предотвращение рецидивов рака молочной железы на ранней стадии узлового рака молочной железы при средней или пониженной экспрессии HER2, при лечении с помощью NeuVax), пока единственному испытанию 3-й фазы, вакцины против рака груди. Доктор Миттендорф является главным куратором этого международного исследования. В выборочном плацебо-контролируемом испытании «двойным слепым методом» примут участие 700 пациенток, излечившихся после стандартного курса. Все пациентки должны быть HLA-A2- или HLA-A3-положительными, при этом допускается участие только пациенток, у которых ранее, в ходе иммуногистохимического анализа, был диагностирован рак типа HER2 1+ или 2+. Вакцина будет вводиться 1 раз в месяц в течение 6 месяцев, после чего она будет вводиться уже как регулярная прививка каждые 6 месяцев в течение 3 лет. Так как GM-CSF вызывает воспалительные реакции на месте инъекции, она будет вводиться пациенткам каждой из исследуемых групп, выполняя функцию иммуноадъюванта для вакцинируемой группы и активного плацебо для контрольной группы. Конечной целью исследования является улучшение показателя выживаемости без появления признаков заболевания в течение 3 лет.
Исследователи надеются, что положительные результаты данного исследования позволят выработать показания к применению вакцины E75 в рамках стандартных курсов лечения рака молочной железы. «Мы все с осторожным оптимизмом и интересом ждем результатов. Если исследование выявит значительную эффективность вакцины E75, у наших пациенток появится отличный шанс на выздоровление», — говорит доктор Литтон.
Вакцина GP2 действует почти также, как и Е75. Как и Е75, молекула пептида GP2 состоит из 9 аминокислот и вступает во взаимодействие с молекулами главного комплекса гистосовместимости класса 1, стимулируя CD8-положительные клетки; таким образом, эта вакцина эффективна только для пациенток с положительными показателями антигена лейкоцитов HLA-A2 или HLA-A3. Пептид АЕ37, в отличие от GP2 и АЕ37, имеет более длинную цепочку и связывается с молекулами главного комплекса гистосовместимости класса 2, стимулируя CD4-положительные клетки, поэтому он вызывает более выраженный иммунный ответ. Несмотря на то, что пептиды ГКГС класса 2 могут иметь более ограниченную экспрессию HLA, пептид АЕ37 является промискоитентным, то есть он может быть представлен клетками практически любого типа HLA. К тому же, пептид АЕ37 связан с белком Ii-Key, что усиливает презентацию этого пептида в иммунной системе.
И GP2, и AE37 – вакцины, которые испытываются в ходе продолжающегося исследования 3-й фазы, цель которого – определить, способны ли индивидуальные вакцины предотвращать рецидивы позитивно-узлового или негативно-узлового рака груди, характеризующегося высокой степенью риска. Пациентки распределяются по группам в зависимости от показателей HLA и затем в произвольном порядке направляются на соответствующую вакцинацию; пациенткам другой группы вводятся лишь иммуноадъюванты – либо GM-CSF, либо GM-CSF (контрольная группа).
В рамках исследования пептида AE37 был проведен промежуточный анализ, который показал, что по прошествии 22 месяцев, общий показатель рецидивов среди привитых пациенток составил 10,3%, в то время как для контрольной группы, пациентки которой получали исключительно GM-CSF, этот показатель составил 18%. Таким образом, общий показатель рецидивов снизился на 43%. «Данные обнадеживают, — говорит доктор Миттендорф. – Уже очевидно, что нам следует продолжить исследование и закончить подсчет результатов, однако данные говорят о том, что мы вполне резонно рассматривать перспективу исследования вакцины АЕ37 в ходе 3-й фазы исследования». Промежуточные результаты по исследованию вакцины GP2 пока недоступны.
Одним из преимуществ пептидных вакцин, исследуемых в центре имени М. Д. Андерсона, является их доступность в продаже. Поэтому, их легче достать, и они менее дорогостоящие, нежели дендритно-клеточые вакцины, изготавливаемые по индивидуальным заказам.
Доктор Литтон, работавшая с несколькими пациентками, которые участвовали в испытании вакцины против рака молочной железы, отметила, что они отнеслись к исследованию с огромным энтузиазмом. «Некоторые пациентки говорят мне, что идея, что они используют собственный организм, собственную иммунную систему для борьбы с раком, придает им силы».
Однако главной причиной, по которой исследование получило столь высокий отклик у пациенток, явилось то, что вакцины обеспечивают дальнейшую защиту от рака, при этом риск побочных эффектов крайне невелик. Большинство пациенток сталкивались с токсическими эффектами лишь 1-й и 2-й степени, имевших локальный характер, такими как покраснение на месте инъекции; у некоторых пациенток отмечались симптомы системного характера 1-й и 2-й степени, напоминавшие легкие симптомы гриппа, в течение 4-6 часов после вакцинации.
«В свое время эти женщины прошли курсы химиотерапии, утратили волосы на голове и испытывали крайне неприятные явления со стороны желудочно-кишечного тракта, изменения в ногтях, и многие другие проблемы, — говорит доктор Миттендорф. – Поэтому, лечение нетоксичными препаратами весьма предпочтительно».
С доктором Миттендорф согласна доктор Литтон: «Заинтересовать пациенток в участии в этом исследовании было несложно. На самом деле, несколько человек приехало ко мне из разных уголков страны, чтобы принять участие в исследовании, – говорит Литтон. – И мы благодарим всех пациенток, изъявивших желание участвовать. Всегда очень важно привлекать людей к участию в клинических испытаниях, иначе дальнейшее совершенствование методов лечения, подобных этому, будет невозможно».
В то же время, не все пациентки могут рассчитывать на данные вакцины. Проводимые ранее клинические испытания показали, что пептидные вакцины характеризуются ограниченной эффективностью для пациенток на поздних стадиях заболевания раком молочной железы, при наличии метастазов. «Существует целый ряд причин, по которым эти вакцины не следует вводить пациенткам, уже имеющим обширные метастатические поражения, — говорит Миттендорф. С помощью пептидной вакцины будет трудно добиться такого иммунного ответа, который позволил бы справиться с крупными и многочисленными опухолями. Микросреды и иммунные среды вблизи опухолей, как правило, меняются по мере прогрессирования болезни, и вблизи крупных метастазов также наблюдается неблагоприятная для функционирования компонентов иммунной системы среда. Кроме того, многие пациентки с обширными метастатическими поражениями к этому моменту уже прошли несколько курсов химиотерапии, которая также не лучшим образом сказывается на работе иммунной системы».
Что касается будущего противораковых вакцин, то здесь имеется немало возможностей. Антигены, такие как циклин Е и белок, входящий в состав фолатов, также могут быть использованы при вакцинации. Разрабатываются новые виды иммуноадъювантов, способных вызвать более мощный иммунный ответ, нежели GM-CSF. Наконец, формулируются новые подходы к использованию вакцин; также рассматривается возможность задействовать другие компоненты иммунной системы человека для борьбы с рецидивирующим раком молочной железы.
«Мне очень хотелось бы, чтобы эти вакцины можно было использовать одновременно с другими замечательными иммунотерапевтическими мероприятиями, которые в настоящее время готовятся к утверждению», — говорит доктор Миттендорф. Например, вакцина может сочетаться с препаратом, который ингибирует CTLA-4, – белок, способствующий снижению количества Т-клеток. «Импилимумаб – антитело, которое атакует CTLA-4, можно использовать для устранения барьеров, препятствующих работе иммунной системы. Вакцина могла бы стимулировать Т-клетки, а лечение, направленное на подавление CTLA-4, позволило бы им размножаться», — считает доктор.
В конце концов, эти вакцины можно использовать для лечения пациенток на ранних стадиях заболевания. «Я думаю, что это также открывает прекрасные перспективы для терапии первой линии, – говорит доктор Литтон. – Это позволило бы нам начинать лечение сразу же после постановки диагноза».
источник
В нашей стране законодательство о здравоохранении граждан гарантирует право на добровольное, информированное согласие или несогласие этих самых граждан на любое медицинское вмешательство. На практике это право постоянно нарушается. Пример тому – многочисленные прививочные кампании, во время проведения которых практически невозможно узнать из официальных источников о составе вакцин или возможных осложнениях.
Большим секретом является даже то, что по закону вопрос о прививании детей решают родители и принуждение их к прививкам с помощью различных ухищрений, типа отказа выписать из роддома или выдать документ на посещение дошкольного учреждения, является грубым нарушением закона. Задачей этой статьи является реализация законного права читателей на информированное согласие путем предоставления некоторой неофициальной информации о широко рекламируемой в прессе и детских поликлиниках нашего округа новой вакцине «от рака шейки матки».
Югра, наряду с Москвой и Московской областью, стала пилотной площадкой для испытания вакцины «против рака шейки матки». По этому проекту 15 тысяч девочек возрастом от 9 до 17 лет будут привиты новой вакциной «Гардасил» разработанной американской компанией «Мерк». Эта вакцина сейчас активно внедряется в национальные прививочные календари многих стран. Стоимость вакцинации одного человека составляет 15000 рублей, которые будут оплачены из бюджетных средств. Производители вакцины и продвигающие ее чиновники Минздравсоцразвития в многочисленных рекламных материалах доказывают, что эта вакцина способна значительно сократить количество случаев рака шейки матки. Это онкологическое заболевание по опасности возникновения и смертельным исходам является вторым после рака груди женским онкологическим заболеванием. В России от рака женских половых органов ежегодно умирает более 20 тыс. человек. Для сравнения, смертность, вызванная широко разрекламированным вирусом иммунодефицита человека (ВИЧ), составляет всего 1,5 – 2,5 тысячи человек в год.
Рак является загадкой для современной науки. В случае с раком шейки матки, по мнению различных исследователей, канцерогенными факторами могут быть: искусственные аборты, гормональные контрацептивы, токсические вещества, содержащиеся в предметах личной гигиены, пище, табачном дыме и т.д. На данный момент среди ученных возобладало мнение, что в примерно в 70-80% случаев болезнь связана с заражением женщины вирусом папилломы человека (ВПЧ). Этот вирус является заболеванием, передающимся половым путем. Им заражено большинство людей ведущих активную и беспорядочную половую жизнь. Согласно официальным данным презерватив не может защитить от передачи этого вируса. Проблема ВПЧ и рака, им вызываемого, давно поднималась сторонниками консервативных профилактических программ, построенных на том, что безопасные интимные отношения возможны только с одним партнером – законным супругом. Но «безопасный секс» и качественный оргазм давно стали священными коровами современной маскультуры, и проблема до поры до времени замалчивалась в угоду распространителям презервативов.
Но вот появилась возможность победить «коварную» природу, заработав при этом много денег. «Маркетинг» вакцины против ВПЧ представляет собой классическую торговлю заболеванием: распространение страха перед болезнью как способ загнать пациента в угол в поисках «решения», которое вдруг оказывается легкодоступным в виде презерватива (ВИЧ-СПИД) или вакцинации (ВПЧ). Шум вокруг рака шейки матки и гардасила является классическим случаем маркетинга на страхе, спланированном возбудить такие опасения чиновников и населения, что результатом громкого призыва общественности стало бы законодательство, делающее вакцинацию обязательной, а прибыли фармакологической компании баснословными.
По информации производителей гардасил рассчитан на девственниц. Женщинам, начавшим активную половую жизнь, и уже, как правило, зараженным ВПЧ, вакцина не поможет, наоборот может спровоцировать развитие предраковых состояний. Рекламная информация сама по себе составлена очень остроумно: прививать нужно здоровых девочек, антитела появятся к 4 из 100 типов вируса папилломы человека, рак шейки матки может вызываться другими факторами кроме ВПЧ, между заражением или незаражением вирусом и развитием рака в среднем проходит около 20 лет. (Кстати, вакцины испытывали всего 5 лет). То есть, давайте сейчас сделаем прививки, а лет через 20-30 станет ясно, помогло ли это. А если у привитой в детстве женщины рак шейки матки все-таки появится, то всегда можно сослаться на невирусные канцерогенные факторы, или на те типы ВПЧ, от которых еще нет вакцины. Никаких гарантий производители конкретной девочке, то есть ее родителям, не дают и не собираются. Схема надежная и проверенная. К примеру, никто особо не задумывается, почему в России около 30 тысяч человек ежегодно умирает от туберкулеза, притом, что уже несколько поколений наших граждан прививаются от этой болезни прямо в роддомах.
Компания «Мерк» спокойно относится к проблемам биоэтики. В частности, в ее лабораториях из тканей специально абортированных для этого младенцев разрабатывались вакцины от краснухи. К слову о праве на информацию. В России отечественных вакцин против краснухи нет. Все нынешние вакцины против краснухи содержат живые ослабленные вирусы, которые выращиваются на клеточных линиях, полученных от абортированных в 60-е гг. плодов. Этот факт должен, безусловно, сообщаться всем, кто планирует сделать прививку себе или своим детям, так как для некоторых категорий населения, в частности верующих, данное обстоятельство делает краснушную прививку неприемлемой по определению.
Что такое гардасил? Гардасил компании «Мерк» — белок внешней оболочки вируса, полученный из трансгенных дрожжей (генетически модифицированная вакцина, содержащая вирусоподобные белковые частицы из ВПЧ, вставленные в дрожжевые клетки). Управление контроля пищевых продуктов и лекарств (FDA) Соединенных Штатов предупреждает: «Женщины, имеющие аллергию на дрожжи или любой компонент вакцины, не должны получать гардасил». Генномодифицированные продукты и опасности их отложенного воздействия на здоровье сейчас на слуху у широкой публики. Другие компоненты вакцины включают алюминий, хлорид натрия, полисорбат и тетраборат натрия (буру). Они тоже не безопасны для здоровья, особенно при введении в организм путем инъекции. Алюминий, например, наряду со свинцом по санитарным нормам относится к классу высокоопасных веществ. При попадании в организм он накапливается в долгоживущих клетках, негативно влияет на нервную и иммунную системы, способствует развитию болезни Альцгеймера. Бура используется в производстве гербицидов и моющих средств. Интересный и «полезный» получается букет для здоровья наших девочек и девушек. Отдельного разговора заслуживает психическая травма для девочек при вакцинации, связанная с дознанием об интимной стороне жизни.
Производители не афишируют тот факт, что у женщин, которые получили вакцину в течение 30 дней с момента наступления беременности, родилось 5 детей с врожденными дефектами. Называют это случайным совпадением. Долгосрочного исследования безопасности для детей вакцинированных женщин, естественно вообще не проводилось. А ведь в истории современной медицины уже случались трагедии.

Еще один препарат – синтетический гормон диэтилстилбестрол широко назначали до 1971 г. для предупреждения выкидышей. Потом выяснилось, что это лекарство негативно влияет на формирование репродуктивной системы у вынашиваемого ребенка. К известным последствиям воздействия диэтилстилбестрола относят повышенную вероятность рака яичек у мужчин, рака молочной железы и рака шейки матки у женщин, самопроизвольные выкидыши и бесплодие.
Поэтому перед массовым коммерческим применением гардасила, как минимум стоило бы подождать рождения детей у контрольных групп привитых женщин и достижения этими детьми репродуктивного возраста.
Когда-то этический кодекс врача строился на принципе «не навреди». Принцип этот давно забыт современной медициной, очень часто действующей в интересах фармакологических картелей, а не своих пациентов. Как говорили классики, нет такого преступления, на которое не пойдет капиталист ради сверх прибыли. В области вакцинации это отражается в лицемерных заявлениях о приоритете достижения коллективного иммунитета перед сохранением здоровья или даже жизни отдельных детей.
Западное общество выработало некоторые механизмы гражданского противодействия этому капиталистическому беспределу. В частности, только в США действует целый ряд общенациональных организаций, возникших по инициативе родителей детей, пострадавших от прививок. Эти организации проводят независимую экспертизу качества и возможных побочных эффектов вакцин, лоббируют законы, защищающие права потребителей фармакологической продукции, выигрывают многомиллионные иски. Так вот, на сегодняшний день эти организации бьют тревогу о многочисленных осложнениях, в том числе, смертельных случаях, связанных с вакцинацией гардасилом. Противники этой вакцины указывают на то, что ее испытания и лицензирование было проведено со значительными нарушениями законодательства США, обвиняют компанию «Мерк» в подкупе чиновников и политиков с целью введения этой вакцины в национальный календарь прививок. Сейчас проводится кампания по сбору подписей под обращением к президенту Б. Обаме и Конгрессу США с требованием провести независимое антикоррупционное расследование того, как гардасил получил лицензию, а так же вреда, который наносится этой вакцинной здоровью девочек. Владеющие английским читатели могут ознакомиться с текстом петиции в сети Интернет по адресу http://www.thepetitionsite.com/14/investigate-gardasil-vaccine-risks-now.
На русском языке доступны статьи независимых исследователей о результатах массовой вакцинации в США и Австралии, где эта вакцина от «рака шейки матки» стала применяться с 2006 г. Названия этих статей говорят сами за себя:
Тема вакцинации и в мировом масштабе и в нашем округе требует открытого обсуждения и общественного контроля, поскольку непосредственно касается здоровья каждого. И не только здоровья.
Пару лет назад вышел футуристический боевик о недалеком будущем «Дитя человеческое». В фильме человечество потеряло способность к зачатию и рождению детей. Бездумные массовые эксперименты в области фармакологии, особенно связанные с репродуктивным здоровьем, могут сделать этот сюжет реальностью. Надо отдавать себе отчет, что к тому же, все они направленные на то, чтобы обойти трагические последствия массового нарушения в современном обществе заповедей «Не убий!» и «Не прелюбодействуй!». И мировые элиты это, похоже, устраивает. Все больше денег и усилий вкладывается в продвижение суррогатных способов размножения типа зачатия в пробирке, обретения вечной молодости с использованием стволовых клеток и других абортных материалов. Снимаются запреты на исследования в области клонирования генномодифицированного пост-человека с заданными свойствами.
На ваше обращение о проведении в автономном округе вакцинации против вируса папилломы человека сообщаем. Перспективным направлением профилактики онкологических заболеваний репродуктивной сферы является вакцинация против вируса папилломы человека (ВПЧ) как одного из факторов развития онкопатологии. В России вакцинация населения против ВПЧ не является обязательной и не включена в Национальный календарь прививок. Ханты-Мансийский автономный округ — Югра первым из субъектов Российской Федерации начал проведение специфической профилактики против заболеваний, вызываемых ВПЧ, в трех пилотных территориях — Нижневартовск, Нефтеюганск и Ханты-Мансийск.В рамках реализации приоритетного национального проекта «Здоровье» в 2008 году департаментом здравоохранения автономного округа приобретена вакцина против вируса папилломы человека на сумму 42 млн рублей. Всего запланировано привить 2 000 девочек-подростков 13-ти лет. Вакцинация началась с сентября 2008 года, проведены первая и вторая аппликации. В 2009 году вакцинация установленного контингента будет завершена и проведен мониторинг, по итогам которого будут определены дальнейшие мероприятия по вакцинации против ВПЧ в Ханты-Мансийском автономном округе — Югре.
Тамара Овечкина, заместитель директора Департамента здравоохранения Ханты-Мансийского автономного округа — Югры
источник
 болезненность, припухлость, зуд, отёчность в месте введения препарата;
болезненность, припухлость, зуд, отёчность в месте введения препарата;